артротомия — это… Что такое артротомия?
артротомия — артротомия … Орфографический словарь-справочник
АРТРОТОМИЯ — (греч.). Хирургическое вскрытие сустава широким разрезом. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. артротомия (apmpo… гр. tome сечение) хирургическая операция вскрытия сустава. Новый словарь иностранных… … Словарь иностранных слов русского языка
артротомия — вскрытие, операция, резекция Словарь русских синонимов. артротомия сущ., кол во синонимов: 3 • вскрытие (32) • … Словарь синонимов
АРТРОТОМИЯ — АРТРОТОМИЯ, см.Мастоидит,Гайморит … Большая медицинская энциклопедия
АРТРОТОМИЯ — (от греч. a rthron сустав и tome резание), оперативное вскрытие сустава, открывающее к нему б. или м. свободный доступ, применяется: а) для удаления гнойных эксудатов, свободных суставных и инородных тел, б) для вправления застарелых или… … Большая медицинская энциклопедия
Артротомия — (от греч. árthron сустав и tome рассечение) операция вскрытия полости сустава для удаления из сустава гноя, инородных тел, вправления застарелых вывихов или производства резекции сустава или его пластики … Большая советская энциклопедия
артротомия — артротомия, артротомии, артротомии, артротомий, артротомии, артротомиям, артротомию, артротомии, артротомией, артротомиею, артротомиями, артротомии, артротомиях (Источник: «Полная акцентуированная парадигма по А. А. Зализняку») … Формы слов
артротомия — артротом ия, и … Русский орфографический словарь
АРТРОТОМИЯ — Схема верхней артротомии копытного сустава у лошади (по Кузнецову). Схема верхней артротомии копытного сустава у лошади (по Кузнецову): 1 кожа; 2 венечная кость; 3 сухожилие общего (длинного) разгибателя пальца; 4 … … Ветеринарный энциклопедический словарь
артротомия — артротоми/я, и … Слитно. Раздельно. Через дефис.
Раздельно. Через дефис.
Артротомия коленного и плечевого сустава. Показания, техника выполнения.
Это вскрытие полости сустава для проведения первичной хирургической обработки, удаления инородных тел, дренирования сустава
Артротомия плечевого сустава
переднелатеральный доступ по Лангенбеку, позволяющий избежать повреждения двуглавой и дельтовидной мышц.
Разрез длиной 10 см начинают от акромиального отростка лопатки и ведут вниз по ходу медиальной борозды двуглавой мышцы плеча. Рассекают кожу, подкожную клетчатку, фасцию плеча и апоневроз дельтовидной мышцы, дельтовидную мышцу разделяют тупо по ходу волокон. Раздвинув крючками мышцу, пальпаторно определяют большой (с латеральной стороны) и малый (с внутренней стороны) бугорки. Определяют сухожилие длинной головки двуглавой мышцы, расположенное в медиальной борозде двуглавой мышцы плеча, проводят желобоватый зонд в сухожильное влагалище и рассекают последнее вплоть до суставной впадины лопатки. Определяют напряжённую капсулу сустава, пунктируют её, затем рассекают и удаляют гной. Полость сустава дренируют, рану сшивают до дренажной трубки. Конечность укладывают на отводящую шину или фиксируют гипсовой повязкой.
При
наличии гноя в заднем отделе сустава
делают контрапертуру. После передней
артротомии в полость сустава вводят
длинный зажим по направлению к задней
поверхности сустава и выдвигают им
задний отдел суставной сумки с мягкими
тканями. Выпячивают зажимом кожу, по
заднему краю дельтовидной мышцы над
зажимом рассекают мягкие ткани и выводят
конец зажима наружу. Браншами захватывают
силиконовую трубку с боковыми отверстиями
и обратным движением вводят её в сустав.
На кожную рану по задней поверхности
сустава накладывают шов и фиксируют
трубку. Передний конец дренажной трубки
выводят через небольшой разрез на
передней поверхности сустава рядом с
основным разрезом.
Артротомия коленного сустава
Доступы передние, задние и через надколенник.
по Лангенбеку.
Разрез кожи начинают на 8 см выше надколенника в области, где латеральная широкая мышца бедра соединяется с сухожилием четырёхглавой мышцы. Отсюда разрез ведут вниз по наружному краю надколенника и заканчивают на 2 см ниже бугристости большеберцовой кости. После рассечения подкожной клетчатки и фасции вскрывают полость сустава около надколенника.
по Текстору.
Коленный сустав в полусогнутом положении. Разрез кожи производят с обеих сторон на 6-7 см выше надколенника по краю сухожилия прямой мышцы бедра и сбоку от надколенника ведут вниз. На уровне нижнего полюса надколенника разрез проводят по овалу мыщелка до уровня прикрепления боковых связок. Таким подковообразным разрезом рассекают кожу и фиброзную капсулу сустава до синовиальной оболочки. Последнюю рассекают сбоку от надколенника, затем, направляясь вверх, вскрывают весь верхний заворот. Вниз и кзади рассекают всю суставную сумку вместе с задними заворотами. После ревизии всех карманов лоскуты подшивают в средней, наиболее выпуклой части.
по Корневу.
Делают два парапателлярных разреза, отступив от надколенника на 1-1,5 см. Начинают разрезы на 5-6 см выше надколенника, чтобы широко вскрыть верхний заворот, а заканчивают на уровне бугристости большеберцовой кости. Чтобы добиться дренирования задних заворотов синовиальной сумки, делают дополнительный разрез по задней поверхности сустава в медиальной части подколенной ямки по выпуклости корнцанга, проведённого со стороны переднемедиальной поверхности раны.
Артротомия коленного сустава | ILYSSA MEDICAL GROUP
Чтобы врач смог добраться до внутренней части сустава, ему придется провести операцию артротомии (или капсулотомии). Это одна из наиболее распространенных хирургических манипуляций на суставах.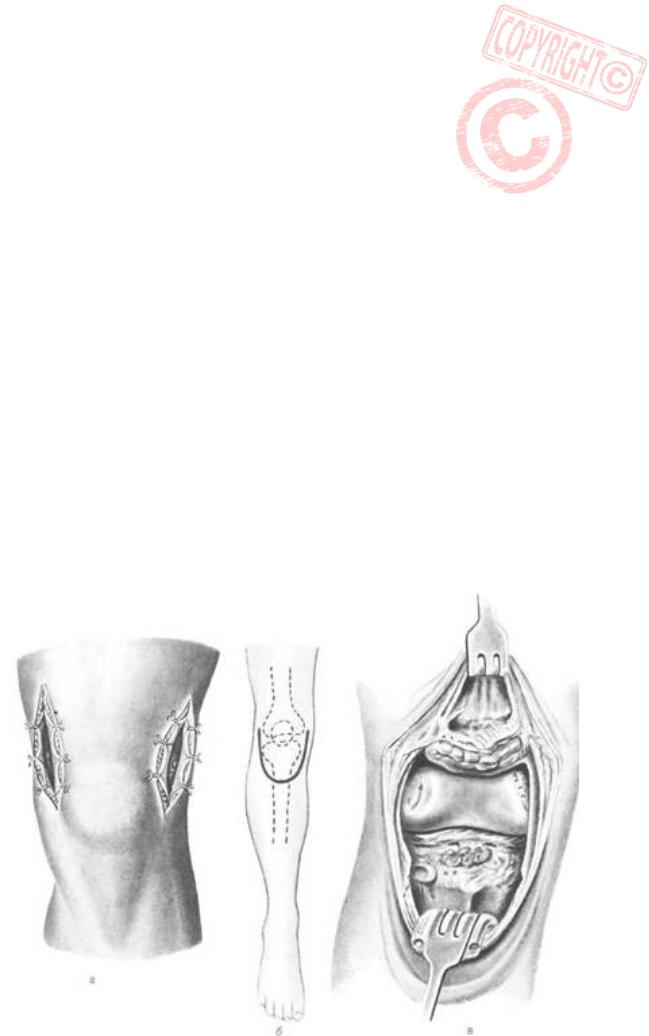 В некоторых случаях артротомия становится предварительным этапом более сложных ортопедических операций.
В некоторых случаях артротомия становится предварительным этапом более сложных ортопедических операций.
Показания к проведению артротомии
Подобное вмешательство необходимо при гнойном артрите (как самостоятельная процедура). Нередко сустав вскрывается с целью удаления патологического содержимого (например, крови или гноя) из суставной полости. Целью артротомии может быть удаление внутрисуставных тел – это так называемые «суставные мыши», которые могут стать причиной болей и ограниченной подвижности.
Вскрыв сустав, врач может вернуть на место смещенный мениск, вправить кость при запущенном вывихе. Посредством артротомии образом удаляются опухоли, ликвидируются ранения и проводится эндопротезирование коленного сустава.
Как проводится артротомия?
Безусловно, подобная процедура требует серьезного обезболивания (либо наркоз, либо эпидуральная анестезия). Хирург выберет один из шести доступов, исходя из того, в какой части суставной полости диагностированы патологические отклонения. Виды доступов:
- передний;
- односторонний боковой;
- двусторонний боковой;
- заднебоковой;
- заднесрединный;
- двусторонний задний.
Врач всегда выбирает такую тактику, которая позволит максимально сохранить связочный аппарат. Расскажем подробнее о возможностях различных доступов.
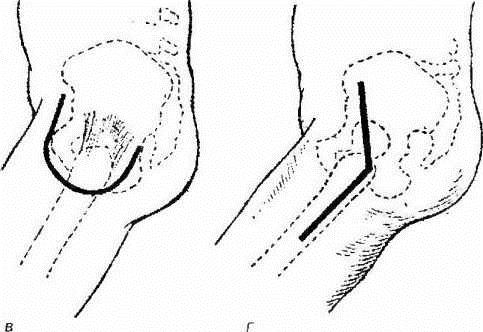
При передней артротомии вскрывается сначала внутренний, а после – наружный край надколенника таким образом, чтобы центр разреза располагался в районе колена. Затем рассекаются фасции: сначала поверхностная, потом глубокая. На следующем этапе обнажается участок фиброзной капсулы, а после – синовиальная оболочка. Недостатком данного способа артротомии является проблемный доступ к задней части сустава, что мешает хорошо промывать полости при запущенных гнойных процессах.
Во время двусторонней боковой артротомии делается надрез с наружной, а потом с внутренней стороны сустава. Подобный разрез будет начинаться выше надколенника примерно на 8-9 сантиметров, опускаться вниз, огибая ногу, и снова подниматься вверх.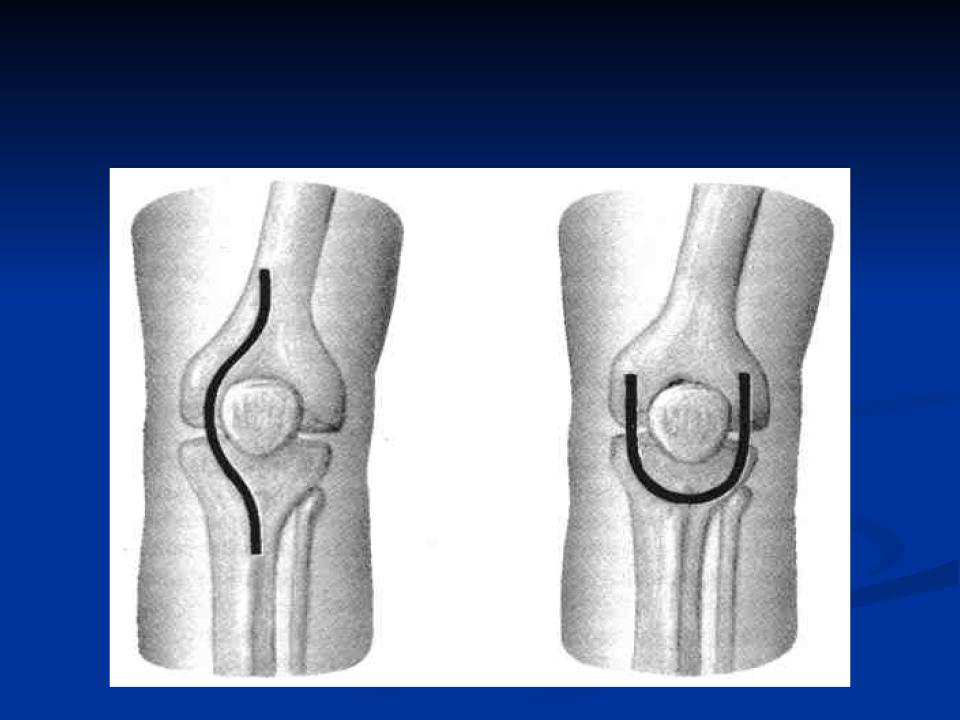 При таком вскрытии сустава требуется рассечь коллатеральные связки.
При таком вскрытии сустава требуется рассечь коллатеральные связки.
Боковая артротомия связана с продольным разрезом, который идет параллельно задней части коллатеральной связки. Вскрывая сустав, хирургу потребуется частично рассечь широкую фасцию бедра, а после этого долотом убрать часть мыщелка.
Во время заднебоковой артротомии следует надсечь кожу там, где находится передний край двуглавой мышцы бедра с наружной части сустава. Иногда для этой разновидности оперативного вмешательства выбирается задневнутренний доступ.
Заднесрединная артротомия – это формирование доступа к суставу в области подколенной ямки. Одно из сопутствующих осложнений такой операции – повреждение нервных волокон и сосудов, поэтому такой доступ применяют очень редко.
Двусторонняя задняя артротомия связана, соответственно, с двумя надрезами: один проходит с наружной части, а второй – с внутренней части коленного сустава в районе подколенной ямки.
При операции первичной артротомии можно полностью зашить синовиальную оболочку (в полость сустава предварительно вводят антибиотики). Затем конечность фиксируется с помощью гипсовой лонгеты.
Если диагностируется острый инфекционный процесс, проводят вторичную артротомию. Сустав вскрывается, в суставную полость устанавливают дренаж, через который поступают антибиотики.
Артротомия
Артротомия (синоним капсулотомия) — это операция вскрытия или обнажения сустава. Производят для удаления содержимого полости сустава (гной, кровь), инородных тел, суставных мышей и др. или как один из этапов при более сложных операциях на суставах для создания доступа к внутрисуставным тканям.
Артротомия (от греч. arthron — сустав и tome — разрез, рассечение; синоним капсулотомия)— операция вскрытия или обнажения сустава. Артротомию производят: а) для доступа в полость сустава с целью удаления инородных тел, смещенных менисков, суставных мышей, вправления невправимых врожденных застарелых вывихов; при первичной хирургической обработке проникающих в сустав ранений, артропластике или артроризе при анкилозах, резекции сустава по поводу опухолей, туберкулеза; б) при лечении нагноительного процесса в суставе —для эвакуации гноя или резекции по поводу инфекционных очагов, вызванных вульгарной гноеродной инфекцией.
Разрезы при артротомии производят в типичном направлении, по возможности щадя связочный аппарат. Лишь при первичной хирургической обработке можно делать атипичные разрезы. В таких случаях рану иссекают или рассекают, полость сустава вскрывают, производят тщательную ревизию, удаляют сгустки крови, инородные тела и иссекают нежизнеспособные ткани. Если удается рано сделать первичную артротомию (до заметного инфицирования раны), то можно зашить наглухо синовиальную оболочку после предварительного введения в полость сустава антибиотиков. Мягкие ткани и кожу не зашивают. На конечность накладывают глухую бесподкладочную гипсовую повязку в положении, наиболее выгодном для функции конечности и работоспособности раненого в случае развития анкилоза в оперированном суставе (см. Иммобилизация).
Если, несмотря на такую обработку, развивается гнойное воспаление сустава, то производят вторичную артротомию, широко проводившуюся во время Великой Отечественной войны, особенно при эмпиеме коленного сустава без значительного повреждения эпифизов. В этих случаях, широко раскрыв полость сустава, следует оставить в ней самые тонкие дренажи для орошения раствором пенициллина (см. Раны, ранения). При нагноении в тазобедренном, голеностопном суставах вторичная артротомия мало рациональна и ей следует предпочесть резекцию сустава. При артротомии по поводу нагноительных процессов применение тампонов исключается. Взамен их при артротомии коленного сустава было предложено сшивание края суставной сумки с кожным краем разреза (С. И. Спасокукоцкий, С. С. Юдин) и кетгутовые «подвески» для переднего лоскута при боковой двусторонней артротомии коленного сустава (В. А. Картавин). В Великую Отечественную войну артротомии составляли 8,6% по отношению ко всем произведенным на суставах хирургическим вмешательствам. Большинство артротомий производилось в армейском и фронтовом районах. Во время асептической операции на суставе в целях профилактики инфекционных осложнений в полость сустава также следует вводить антибиотики.
Обезболивание: наркоз, внутрикостная анестезия, местная инфильтрационная анестезия при операциях на нижних конечностях или спинномозговая анестезия. Артротомия коленного, лучезапястного и других суставов — см. статьи, посвященные соответствующим суставам.
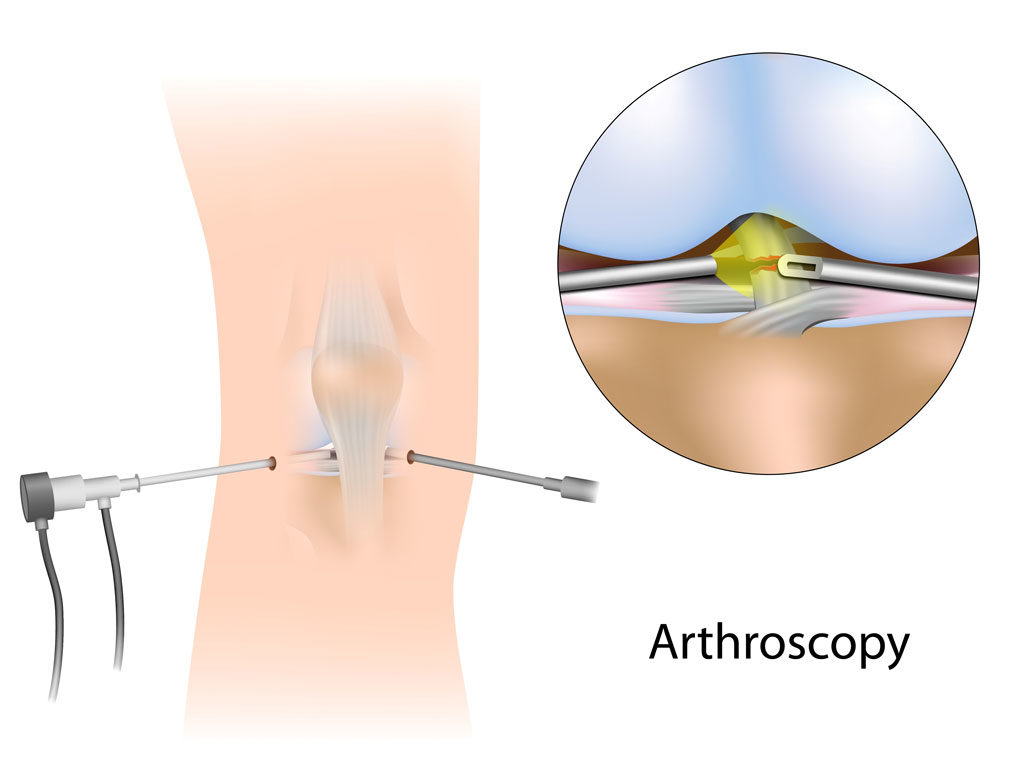
Сравнение артроскопии и классической операции на коленном суставе
В последние годы классические открытые операции на коленных суставах стали проводить все реже – на смену им пришла новая технология, прочно укрепившаяся во всех ведущих клиниках. Артроскопия суставов более щадящая, позволяет экономить и время, и деньги, и нервы по сравнению с хирургией колена классическим (открытым) доступом – артротомией.
Давайте рассмотрим основные отличия данных процедур и выясним, чем же так полюбилась артроскопия современным докторам и их пациентам.
| Показатели | Артроскопия | Артротомия |
Опыт проведения |
Впервые об артроскопии заговорили около одного столетия назад, но активно применяться она стала 30-40 лет назад. За этот период было проведено несколько сотен тысяч операций, поэтому говорить о недостатке мирового опыта не приходится. Еще несколько тысячелетий тому назад люди стали прибегать к оперативным вмешательствам, чтобы улучшить качество своей жизни. | Классическая хирургия коленного сустава применяется во всех странах мира. В России она преимущественно используется в государственных учреждениях, не имеющих артроскопического оборудования. |
Травматичность |
Доступ к суставной полости осуществляется посредством двух небольших надрезов на коже, через которые затем вводятся артроскоп (световая трубка с мини-камерой высокого разрешения на конце) и хирургические инструменты. Окружающие ткани при этом практически не травмируются. | Полость сустава открыта, степень повреждения окружающих тканей выше, поэтому травматичность этого метода оценивается как высокая. По окончании процедуры рассеченные края раны сшиваются, швы снимаются по мере заживления. По окончании процедуры рассеченные края раны сшиваются, швы снимаются по мере заживления. |
Эффективность |
Камера артроскопа передает изображение на экран в высоком разрешении, благодаря чему можно специалист может как подробно изучить пораженные ткани, так и точными инструментами произвести хирургическое лечение, контролируя выполнение манипуляций за счет увеличенного во много раз изображения на экране. На сегодня это одна из наиболее результативных методик. | Как правило, дает хороший результат, так как сустав открывается целиком, и врач имеет доступ ко всем элементам. Однако, окружающие ткани (мышцы, связки, нервы, сосуды) при таком доступе травмируются чаще. Частота инфекционных послеоперационных осложнений после артротомии выше. |
Наркоз |
В большинстве случаев достаточно местной (спинальной, проводниковой) анестезии, которая подбирается врачами-анестезиологами индивидуально. Восстановление организма после нее происходит легче. Такое обезболивание наиболее актуально пациентам с заболеваниями сердечно-сосудистой системы, тяжелой бронхиальной астмой и другими сопутствующими патологиями. | Наиболее часто используют наркоз, в редких случаях– местную анестезию. Наркоз переносится, как правило, тяжелее и требует более длительного нахождения в стационаре. |
Реабилитация |
Пациент может отправиться домой уже в день выполнения операции (иногда это происходит на 1-2 сутки). Реабилитация протекает легче и быстрее. Уже через несколько недель спортсмены могут возобновить тренировки. | Первые дни пациент пребывает в стационаре. Затем проводят реабилитационные мероприятия. Восстановление длится долго, вернуться к обычной жизни получится лишь спустя 3-4 месяца (иногда позже). |
Эстетика |
После заживления по бокам от коленной чашечки остаются два маленьких следа, практически незаметных. | На колене остается довольно крупный рубец. Убрать его возможно спустя некоторое время с помощью лазера. Убрать его возможно спустя некоторое время с помощью лазера. |
Диагностика |
Артроскопия является одновременно и лечебной манипуляцией, и диагностической. То есть, прямо в процессе ее проведения ставится точный диагноз и принимается решение о том, какие лечебные манипуляции необходимы. Иногда осуществляются предварительные диагностические мероприятия – МРТ, КТ и другие. | Требуется более точная диагностика заболевания до проведения операции с использованием дорогостоящих методик (рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), диагностическая артроскопия. |
В каких случаях нужна обычная операция?
Сегодня она применяется, если имеет место открытая травма, и необходимо срочно решать проблему, либо при наличии осложненного процесса в суставе требующего обширного доступа. Зачастую, подобная техника остается популярной благодаря тому, что она не требует большого количества оборудования, которое попросту не могут позволить себе некоторые клиники. При достаточном финансировании медицинские учреждения переходят на новую методу.
Артроскопическое вмешательство. Когда назначают?
Артроскопия эффективна при большинстве внутрисуставных патологий– как острых, так и хронических. Также отлично подходит для диагностики заболевания сустава, так как дает наиболее ясную картину в мельчайших подробностях. Для тех, кому необходимо скорейшее восстановление после операции (в частности, спортсменов), малоинвазивный метод имеет ряд преимуществ.
Восстановительный период
Вне зависимости от типа вмешательства после его завершения больной должен строго следовать указанием доктора. Реабилитация предусматривает такие процедуры:
- ЛФК – лечебная физкультура, иногда занятия проходят в группах, но на начальных этапах они проводятся индивидуально, под руководством специалиста.
- Лечебный массаж.

- Магнитотерапия, а также ряд других процедур (точный комплекс определяется врачом).
Рассекающий или расслаивающий остеохондрит
Авторы: Азарова М. С., ветеринарный врач визуальной диагностики; Хатович А. Р., ветеринарный врач-хирург. Ветеринарная клиника ортопедии, травматологии и интенсивной терапии, ул. Бухарестская, 122.Определение
Остеохондроз – распространенное и клинически значимое заболевание суставов, встречающееся у людей и различных видов животных, чаще всего у свиней, лошадей и собак. Это заболевание определяется как очаговое нарушение энхондрального окостенения. Считается, что его этиология многофакторная и единственного фактора, ответственного за все аспекты заболевания, не существует. Чаще всего цитируют такие этиологические факторы, как наследственность, быстрый рост, анатомическая конформация, травма и несбалансированный рацион, однако лишь роль наследственности и анатомической конформации достоверно подтверждена данными научной литературы.Расслаивающий остеохондрит (РОХ) является одной из форм проявления остеохондроза, он поражает растущий суставной хрящ (гиалиновый хрящ) и его подстилающую кость (субхондральная кость).
Существует много теорий развития этой патологии, но основными являются следующие две:
- Быстрый рост хряща с разрушением его глубокого слоя, предназначенного для окостенения (т. е. минерализации и превращения в кость), приводит к тому, что хрящ становится слишком толстым, оставаясь без должной поддержки нижележащей субхондральной кости. Этот утолщенный хрящ в конечном итоге повреждается за счет трещин. При постоянном росте и нормальной активности животного эти трещины увеличиваются, а фрагмент суставной поверхности отделяется от подстилающей кости и располагается в суставе свободно. Движение этого свободного фрагмента и воздействие подстилающей кости на суставную жидкость приводят к воспалению, боли и хромоте.
- При быстром росте животного участок хряща начинает плохо снабжаться кровеносными сосудами и постепенно отмирает, что приводит к его отслоению и появлению свободного фрагмента в полости сустава.
 В любом случае в месте повреждения развивается хроническое воспаление, которое может привести к постоянным дегенеративным изменениям в суставах, включая развитие остеоартрита. РОХ чаще всего диагностируется у молодых быстрорастущих собак крупных пород. Повреждения РОХ чаще всего встречаются в плечевом суставе (74 % случаев), но также могут быть затронуты локтевые (11 % случаев), коленные (4 % случаев) и скакательные (9 % случаев) суставы (рис. 1).
В любом случае в месте повреждения развивается хроническое воспаление, которое может привести к постоянным дегенеративным изменениям в суставах, включая развитие остеоартрита. РОХ чаще всего диагностируется у молодых быстрорастущих собак крупных пород. Повреждения РОХ чаще всего встречаются в плечевом суставе (74 % случаев), но также могут быть затронуты локтевые (11 % случаев), коленные (4 % случаев) и скакательные (9 % случаев) суставы (рис. 1).
Анамнез, ортопедический осмотр, первичная диагностика
Физическое обследование может начаться с анамнеза и изучения хромоты пациента. При сборе анамнеза учитывают породу заболевшего животного и его возраст. Узнают о наличии заболевания у однопометных щенков и предков. При двустороннем симметричном поражении суставов владельцы зачастую не могут сконцентрировать внимание на какой-либо одной конечности и сформулировать соответствующую жалобу. В анамнезе хромота может проявляться после физических нагрузок и активных игр. Также владельцы могут отмечать как постоянную, так и периодическую хромоту.На первичном приеме важно провести грамотный ортопедический осмотр. Цель его заключается в том, чтобы выявить одну или несколько болезненных областей. Исследовать необходимо обе парные конечности, т. к. примерно в трети случаев заболевания РОХ возникает в обеих конечностях.
У молодых растущих собак хромота при РОХ начинает проявляться с 4–5 месяцев. У более взрослых пациентов остеоартрит может возникать уже как вторичная проблема. При осмотре также может быть выявлено увеличение пораженного сустава в объеме, а при длительном течении болезни наблюдается атрофия мышц пораженной конечности.
Визуальная диагностика
Рентген является популярным и доступным методом визуальной диагностики при патологии суставов. На снимках можно обнаружить деформацию суставной поверхности пораженного сустава, участок склероза и в некоторых случаях минерализованный фрагмент отслоившегося участка хряща (фото 1). Поражение часто является двусторонним, поэтому исследуют оба парных сустава.
Поражение часто является двусторонним, поэтому исследуют оба парных сустава.При подозрении на РОХ в плечевом суставе животное укладывают на бок и делают снимок плечевого сустава в боковой проекции. РОХ головки плечевой кости выявляется в виде дефекта суставной поверхности или ее уплощения с каудальной стороны.
При подозрении на РОХ в локтевом суставе оптимальным будет снимок в прямой или косой проекции, однако по протоколу рентгенологического исследования сустава необходимо выполнить и боковую проекцию. В некоторых случаях дефект суставной поверхности, а также другие патологии сустава можно обнаружить именно в боковой проекции. На снимке выявляют уплощение медиального мыщелка плечевой кости (фото 2). Реже поражается латеральный мыщелок.
При подозрении на РОХ в коленном и скакательном суставах также оптимальными будут прямая и косая проекции суставов, где выявляют уплощение латерального мыщелка бедренной кости. Реже поражается медиальный мыщелок.
Однако не следует забывать, что рентгенограмма является проекцией всех тканей и органов, попавших на снимок, поэтому небольшие дефекты суставной поверхности зачастую не выявляются.
Компьютерная томография (КТ) в настоящее время является золотым стандартом при исследовании суставов. При подозрении на РОХ обязательно сканируются обе парные конечности. В режиме мультипланарной реконструкции (МПР) на срезах четко определяется участок дефекта, наблюдается склерозирование пораженной кости вокруг дефекта. В трехмерной реконструкции определяют локализацию и площадь поражения кости. Не следует забывать, что расслаивающий остеохондрит является системным заболеванием. В нашей практике, помимо основного выявленного дефекта суставной поверхности при РОХ, мы зачастую обнаруживали дополнительные мелкие дефекты в других суставах, которые при ортопедическом осмотре не давали никаких клинических проявлений.
Если при выявлении РОХ в плечевом суставе рентген весьма информативен (70–80 %), то для поиска этой патологии в сложных суставах (локтевой, коленный, скакательный) предпочтительнее использовать КТ.
 Здесь можно избежать наложения других костей и тканей и четко выявлять дефекты на срезах в различных проекциях (фото 3, 4). Также КТ используют не только с целью диагностики, но и для планирования дальнейшего лечения.
Здесь можно избежать наложения других костей и тканей и четко выявлять дефекты на срезах в различных проекциях (фото 3, 4). Также КТ используют не только с целью диагностики, но и для планирования дальнейшего лечения.Магнитно-резонансная томография (МРТ) позволяет непосредственно визуализировать все компоненты сустава одновременно и помогает обнаруживать широкий спектр суставных патологий. Благодаря этому методу визуальной диагностики можно получить многократные изображения, и с помощью различных последовательностей возможна дифференциация между различными структурами и патологическими процессами. Визуализация хряща и его поражений у собак может быть затруднена, потому что суставной хрящ очень тонкий. Внутривенная инъекция контрастного вещества (гадолиний) может быть полезна при обнаружении воспалительных процессов. Этот метод также подходит для выявления субхондральных воспалительных поражений при РОХ.
Ультразвуковое исследование (УЗИ). Точный осмотр суставов требует значительного ультрасонографического опыта врача и стандартизованной процедуры обследования. В большинстве случаев даже небольшое скопление жидкости можно легко выявить в полости сустава. Субхондральная часть кости видна как гиперэхогенная линия с сильной акустической тенью. Поверхность нормального суставного хряща появляется как анэхогенный слой и может быть исследована на предмет ее целостности. Изменения хряща при РОХ, например, в латеральном мыщелке бедренной кости или в головке плечевой кости имеют неправильные границы. Наличие вторых гиперэхогенных линий в нижней части субхондрального дефекта является ультрасонографическим признаком наличия хрящевого лоскута. Синовиальная пролиферация также может быть хорошо оценена. Основным недостатком ультразвука является то, что не все области суставов доступны для исследования.
Артроскопия – метод визуальной диагностики, набирающий популярность в ветеринарной медицине в настоящее время. С помощью этого метода можно «заглянуть» в полость сустава и максимально наглядно исследовать суставные поверхности. Оптимально комбинировать артроскопию с КТ или МРТ. Это позволит получить максимальную информацию о суставе.
Оптимально комбинировать артроскопию с КТ или МРТ. Это позволит получить максимальную информацию о суставе.
Часто ветеринарные врачи перед проведением артроскопии используют томографию как навигатор и планируют не только исследование, но и артроскопическое лечение (фото 5, 6).
Лечение
Планирование лечения и дальнейший прогноз будут зависеть от сроков выявления заболевания, клинического проявления и наличия других патологий сустава. Консервативная терапия может обеспечить краткосрочный эффект в некоторых случаях РОХ, однако долгосрочное разрешение хромоты в основном требует хирургического лечения. Риски медикаментозного лечения обусловлены длительной хромотой и атрофией мышц, миграцией фрагмента и развитием тяжелого остеоартрита.Хирургическое лечение заключается в удалении свободного фрагмента из пораженного сустава. Оба метода – артроскопия и артротомия – позволяют осуществлять визуальный осмотр суставов и удаление свободного фрагмента. Однако в настоящее время преимущественно прибегают к артроскопии – малоинвазивному вмешательству без операционной раны, значительно сокращающему сроки восстановления функции конечности, что является одним из важнейших преимуществ данной техники (фото 7).
Также разработаны новые методы для заполнения дефекта тканью, которая более точно имитирует нормальный гиалиновый суставной хрящ. Одним из таких методов является аутологичная трансплантация (Osteochondral Autograft Transfer; OAT) (фото 8,9).
Существуют общедоступные публикации, где описаны исследования по результатам проведения замещения дефекта РОХ латерального мыщелка бедра у собак. С данными результатов этих исследований можно ознакомиться в статье «Osteochondral autograft transfer for the treatment of osteochondritis dissecans of the medial femoral condyle in dogs» (N. Fitzpatrick; R. Yeadon; C. van Terheijden; T. J. Smith, 2012).
Также одним из вариантов лечения РОХ является использование синтетической аллотрансплантационной системы SynACART.
 Эта система представляет собой синтетическую хрящевую пробку для лечения остеохондральных дефектов в локтевом, плечевом, коленном и скакательном суставах. Данный способ позволяет быстро устранить дефекты, не беспокоясь о достаточном количестве материала аутотрансплантата и площади дефекта.
Эта система представляет собой синтетическую хрящевую пробку для лечения остеохондральных дефектов в локтевом, плечевом, коленном и скакательном суставах. Данный способ позволяет быстро устранить дефекты, не беспокоясь о достаточном количестве материала аутотрансплантата и площади дефекта.
Прогноз
Прогноз зависит от пораженного сустава. Если затронут плечевой сустав, то прогноз в основном благоприятный, если локтевой или коленный, то прогноз, как правило, варьируется от благоприятного до сомнительного.Прогноз улучшается в любом случае, если диагностика и оперативное лечение проводятся на ранней стадии заболевания, т. е. до того, как возникнут вторичные дегенеративные изменения суставов.
Литература:
- Bruggeman M., Van Vynckt D., Van Ryssen B., Bolln G., Chiers K., Gielen I., de Rooster H. Osteochondritis dissecans of the humeral head in two small-breed dogs, 2010.
- David Novotny, Caroline L. Runyon. Osteochondritis Dissecans in the Dog, 1986.
- Fitzpatrick N., Yeadon R., van Terheijden C., Smith T. J. Osteochondral autograft transfer for the treatment of osteochondritis dissecans of the medial femoral condyle in dogs, 2012.
- Osteochondral Autograft Transfer System (OATS). The Surgical Technique for Canine and Equine, Arthrex Vet Systems, 2013.
- Carrie Lane. Osteochondritis Dissecans, 2011.
- Osteochondrosis by Sharon Klar.
- Shoulder OCD: Osteochondritis dissecans, Small Animal Surgery. 3rd ed. Mosby, St Louis, 2009.
- SynACART® Joint Resurfacing, Arthrex Vet Systems.
- Ingrid Gielen. Diagnostic imaging of osteochondrosis in the dog, 2010.
- Wall C. R., Cook C. R., Cook J. L. Diagnostic sensitivity of radiography, ultrasonography, and magnetic resonance imaging for detecting shoulder osteochondrosis/osteochondritis dissecans in dogs. Vet Radiol Ultrasound, 2014.
- Erik R.
 Wisner & Allison L. Atlas of Small Animal CT and MRI. Zwingenberger, 2015.
Wisner & Allison L. Atlas of Small Animal CT and MRI. Zwingenberger, 2015. - Tobias Schwarz & Jimmy Saunders. Veterinary Computed Tomography, 2011.
Механотерапия — Травматолого-ортопедическая реабилитация — Terve: российско-финский медицинский центр в Красноярске
Механотерапия – это пассивное выполнение физических упражнений на аппаратах, специально сконструированных для развития движений в отдельных суставах. Аппараты позволяют разработать сустав и восстановить его нормальное движение. Используются в травматологической реабилитации, ортопедической реабилитации.
В нашем центре представлены аппараты для разработки всех суставов. Механотерапия и электротерапия проводится на аппаратах немецкой фирмы ARTROMOT.
АППАРАТ ARTROMOT- К1 — ДЛЯ КОЛЕННОГО СУСТАВА
Аппарат позволяет разработать коленный сустав и восстановить его нормальное движение.
Предназначен для непрерывной пассивной разработки коленного (и тазобедренного) суставов.
Показания:
- Артротомия, артроскопия
- Лечение после редрессации
- Хирургическое лечение переломов
- Стабильный остеосинтез
- После операций на мягких тканях в области сустава, после удаления менисков, реконструкции связок
- Коррегрующие остеотомии
- Эндопротезирование
АППАРАТ ARTROMOT- SP3 — ДЛЯ ГОЛЕНОСТОПНОГО СУСТАВА
Аппарат позволяет разработать голеностопный сустав и восстановить его нормальное движение.
Показания:
- Артротомия, артроскопия
- Хирургическое лечение переломов и «ложных суставов»
- Стабильный остеосинтез
- Операции на мягких тканях в области сустава
- Реконструктивные операции на связках и сухожилиях
- Операции при повреждении хряща, при повреждении ахиллова сухожилия
АППАРАТ ARTROMOT- S3 — ДЛЯ ПЛЕЧЕВОГО СУСТАВА
Аппарат позволяет разработать плечевой сустав и восстановить его нормальное движение.
Показания:
- Артротомия, артроскопия
- Лечение после редрессации
- Хирургическое лечение после переломов , «ложных суставов», разрывов связок
- Стабильный остеосинтез
- Эндопротезирование
- «Импиджмент-синдром» после операций
АППАРАТ ARTROMOT- Н — ДЛЯ ЛУЧЕЗАПЯСТНОГО СУСТАВА
Аппарат позволяет разработать лучезапястный сустав и восстановить его нормальное движение.
Показания:
- После дистальных переломов лучевой кости
- После декомпрессии карпального канала
- Синдром Зудека
- После ганглионэктомии
- Тугоподвижнось
АППАРАТ ARTROMOT-F — ДЛЯ МЕЖФАЛАНГОВЫХ СУСТАВОВ КИСТИ
ARTROMOT F — электро / механотерапевтический комплекс с ручным программным пультом для непрерывной, пассивной разработки межфаланговых суставов кисти, включая большой палец. Аппарат позволяет разработать межфаланговые суставы кисти и восстановить их нормальное движение.
Показания:
- После переломов фаланг пальцев кисти
- После повреждения межфаланговых суставов кисти
- Тугоподвижнось
РЕАБИЛИТАЦИОННАЯ ПЕРЧАТКА АНИКА
Реабилитационная перчатка – это уникальная система с биологической активной связью для восстановления подвижности запястья и пальцев, позволяющая активно вовлечь пациента в процесс реабилитации и значительно ускорить его.
Тренажер мелкой моторики кисти — перчатка «Аника» с биологической обратной связью, предназначенный для восстановления подвижности пальцев и кисти рук при неврологических заболеваниях, после травм.
Используется в травматологической реабилитации (после травм), ортопедической реабилитации (после ортопедических операций), нейрореабилитации (посттравматические нейропатии, ДЦП, повреждения головного или спинного мозга).
Назначает данную методику врач невролог или травматолог-ортопед.
Количество сеансов зависит от сложности нарушения и определяется после предварительной диагностики у специалиста. Рекомендовано от 8 до 15 сеансов.
В процессе занятий эффективно развиваются:
- мелкая моторика
- координация движений «глаз-рука» (зрительно-моторная координация)
- двигательные зоны мозга, осуществляющие работу тонких движений пальцев рук
- умение контролировать мышечную силу пальцев ведущей руки
- умение концентрировать внимание
Преимущества:
- Датчики положения регистрируют движение кисти в 3-х измерениях
- Возможность отработки захвата и вращения в локте
- Расширенный функционал: регистрация движения локтя и кисти в пространстве
- Интенсивная и безопасная реабилитация в ЛПУ и дома
- Возможность применения на ранней стадии реабилитации
- Возможность быстрой диагностики и корректировки
- Наличие аудио- и визуальной обратной связи
Показания:
- Реабилитация руки после травм и операций
- ДЦП
- Посттравматические нейропатии локтевого и лучевого нерва
- Рассеянный склероз
- Болезнь Паркинсона
- Улучшение координации движений кисти пальцев
- Мышечная дистрофия
- Повреждения головного/спинного мозга
Противопоказания общие:
- Нестабильные переломы
- Лихорадочные состояния
- Заболевания кожи
Артротомия — обзор | ScienceDirect Topics
Хирургическая техника.
Выполняется медиальная артротомия после бокового разреза кожи для осмотра сустава, удаления фрагментов связок и менискэктомии, если показано. Полоса фасции шириной 1,5–2 см у основания изолирована от латеральной стороны сустава и остается прикрепленной на стыке связки надколенника с бугорком большеберцовой кости дистально (см. Рисунок 18-23, A ). Полоса формируется путем срезания ее краниального края от боковой границы связки надколенника и продолжается проксимально на несколько миллиметров латеральнее надколенника.Этот разрез, который делается скальпелем, заканчивается прямо проксимальнее надколенника, а каудальный край полоски формируется путем надреза на 1,5–2 см каудально и параллельно первому разрезу. Следует соблюдать осторожность, чтобы не надрезать подлежащую синовиальную оболочку. Проксимальнее надколенника, широкая фасция легко поднимается от четырехглавой мышцы, и рассечение продолжается ножницами. Хвостовой разрез продолжается вначале проксимально и проходит по краниальной границе двуглавой мышцы бедра. Затем обрезают краниальную границу от проксимального отдела надколенника, стараясь сохранить или немного увеличить ширину полоски на проксимальном конце.Длина этой полоски в 2,5–3 раза превышает расстояние от бугорка большеберцовой кости до средней надколенника.
Рисунок 18-23, A ). Полоса формируется путем срезания ее краниального края от боковой границы связки надколенника и продолжается проксимально на несколько миллиметров латеральнее надколенника.Этот разрез, который делается скальпелем, заканчивается прямо проксимальнее надколенника, а каудальный край полоски формируется путем надреза на 1,5–2 см каудально и параллельно первому разрезу. Следует соблюдать осторожность, чтобы не надрезать подлежащую синовиальную оболочку. Проксимальнее надколенника, широкая фасция легко поднимается от четырехглавой мышцы, и рассечение продолжается ножницами. Хвостовой разрез продолжается вначале проксимально и проходит по краниальной границе двуглавой мышцы бедра. Затем обрезают краниальную границу от проксимального отдела надколенника, стараясь сохранить или немного увеличить ширину полоски на проксимальном конце.Длина этой полоски в 2,5–3 раза превышает расстояние от бугорка большеберцовой кости до средней надколенника.
Отверстие от / до ³ / ₁₆ дюйма (от 4 до 4,8 мм) просверливается в поперечном направлении через бугорок большеберцовой кости рядом с плато большеберцовой кости, и проксимальный конец фасциальной полоски протягивается через отверстие, таким образом перемещая полоску в медиальная сторона большеберцовой кости (см. Рисунок 18-23, B ). Монофиламентная нить размером от 0 до 1 прикрепляется к полосе фасции, чтобы облегчить ее протягивание через кость.Трансплантат втягивают в медиальную артротомию через жировую подушку в сустав, медиальнее связки надколенника (см. Рисунок 18-23, C ).
На боковой стороне сустава латеральный край разреза широкой фасции рассекается и втягивается, чтобы обнажить латеральную фабеллу. Часть икроножной мышцы, начинающаяся проксимальнее фабеллы, поднимается над бедренной костью, и через это отверстие проводят через это отверстие медиальнее фабеллы с изгибом, обращенным краниально, через капсулу каудального сустава и в межмыщелковую вырезку бедренной кости (см.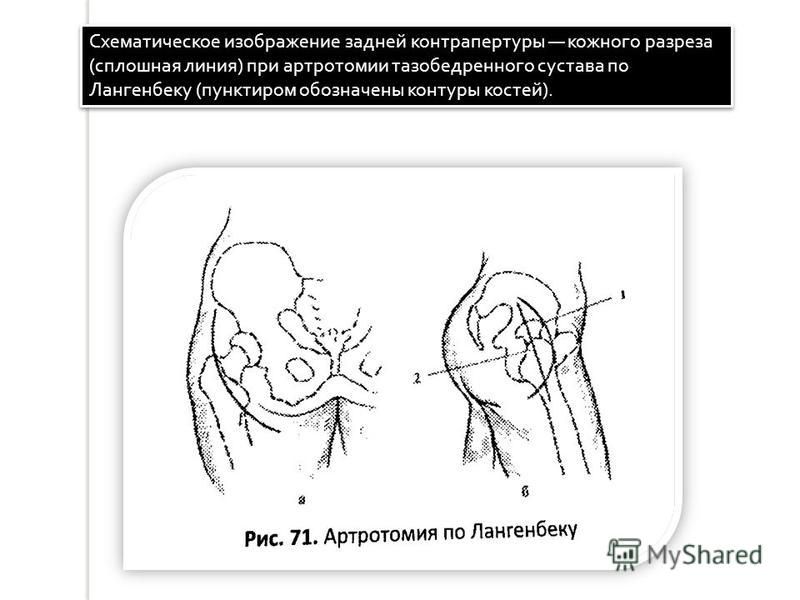 Рисунок 18-23, D ).Концы щипцов располагаются латеральнее хвостовой крестообразной связки, где один конец шва, прикрепленный к фасциальной полоске, захватывается губками щипцов (см. Рисунок 18-23, E ). Щипцы натягиваются проксимально, и шовный материал используется для протягивания трансплантата через верхнюю часть латеральной фабеллы.
Рисунок 18-23, D ).Концы щипцов располагаются латеральнее хвостовой крестообразной связки, где один конец шва, прикрепленный к фасциальной полоске, захватывается губками щипцов (см. Рисунок 18-23, E ). Щипцы натягиваются проксимально, и шовный материал используется для протягивания трансплантата через верхнюю часть латеральной фабеллы.
Затем медиальная артротомия ушивается в один слой. Место прикрепления хвостового живота портняжной кости частично отделяется от большеберцовой кости и пришивается к связке надколенника вместе с суставной капсулой и медиальной фасцией проксимальнее надколенника.С этой проксимальной точки портняжная мышца не входит в оставшуюся часть медиального закрытия (см. Рисунок 18-23, F ).
Два плетеных полиэфирных или монофиламентных шва размера 2–4 накладываются от латеральной фабеллы к дистальной части связки надколенника и плотно завязываются, чтобы исключить движение выдвижного ящика и действовать как внутренние шины (см. Рисунок 18-17, G ) . Бедренно-пубеллярная связка поднимается от надмыщелкового бугорка бедренной кости, чтобы можно было создать бороздку в кортикальной кости бугорка с помощью резинки, рашпиля или остеотома (см. Рис. 18-17, H ).Затем можно использовать проволочную петлю, чтобы «выловить» нить, прикрепленную к полосе фасции, через это отверстие. Фасциальную полоску туго натягивают, а затем пришивают к бедренно-пяточной фасции и суставной капсуле «скобочным» швом (см. Рис. 18-23, I ). Боковой фасциальный разрез закрыт. Из-за того, что полоска фасции была удалена, это закрытие приводит к сжатию латерального удерживателя (см. Рисунок 18-23, J ).
Артротомия локтя | Med Diagnostics Rehab
Артротомия — это хирургическая процедура, при которой требуется хирургическое вскрытие сустава.Во время артротомии локтевого сустава в локтевом суставе делается хирургический разрез для визуализации и диагностики состояния или для хирургического устранения проблем сустава.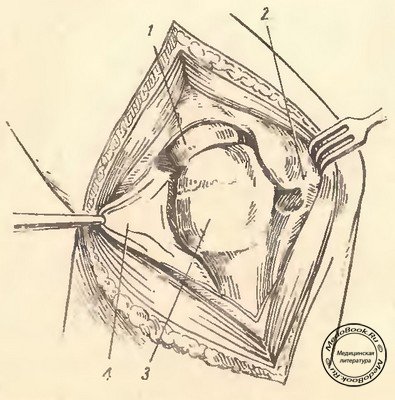 Артротомия часто выполняется для облегчения стойких симптомов и боли, вызванных таким заболеванием, как теннисный локоть.
Артротомия часто выполняется для облегчения стойких симптомов и боли, вызванных таким заболеванием, как теннисный локоть.
Теннисный локоть, также известный как боковой эпикондилит, представляет собой травму локтя, которая возникает в результате чрезмерного использования, чаще всего в результате игры в теннис или других видов деятельности с аналогичными повторяющимися движениями. Боль, связанная с этим заболеванием, влияет на боковой надмыщелок, область, где сухожилия предплечья соединяются с костной внешней частью локтя.Во многих случаях теннисный локоть можно лечить с помощью покоя, льда и безрецептурных обезболивающих. Однако в тяжелых случаях, не поддающихся лечению, может потребоваться операция.
Процедура артротомии локтя
Артротомия — это традиционная открытая операция, при которой врач имеет полный обзор локтевого сустава. Во время процедуры артротомии локтя пациенту вводят успокаивающее средство под общим наркозом, хирург делает надрез над локтем и осматривает сустав. В зависимости от характера проблемы, вызывающей боль у пациента, есть несколько способов, которыми врач может исправить это состояние, когда локоть открыт для обследования.
Высвобождение сухожилия
Артротомия может использоваться для выполнения процедуры освобождения сухожилия. Во время этой процедуры врач обрабатывает дегенеративные участки сухожилия. Сухожилие также может быть иссечено, чтобы снять некоторую нагрузку, и любая опухшая или поврежденная ткань удаляется.
Ремонт слез
Если на сухожилии имеются разрывы, их можно исправить или восстановить. В некоторых случаях сухожилие прикрепляют к кости швами.
Удаление фрагментов кости
В некоторых случаях в локтевом суставе могут быть обнаружены фрагменты кости или хряща.Если эти фрагменты обнаружены, хирург осторожно удалит фрагменты, которые могут вызвать воспаление и боль. Костные шпоры на этом участке также можно сбрить, чтобы уменьшить раздражение.
Риск артротомии локтя
Хотя артротомия обычно считается безопасной процедурой, любые операции сопряжены с риском. Осложнения артротомии локтя могут включать:
- Инфекция
- Повреждение нерва
- Кровотечение
- Реакция на наркоз
- Жесткость локтя
- Потеря подвижности
- Потеря прочности
После процедуры артротомии локтя люди могут испытывать длительную или постоянную боль вокруг сустава.
Восстановление после артротомии локтя
Период восстановления после артротомии локтевого сустава зависит от состояния каждого пациента. Артротомия обычно выполняется в амбулаторных условиях, но иногда пациента помещают в больницу на одну ночь. Шина обычно требуется в течение первой недели после операции, чтобы держать руку в неподвижном состоянии и способствовать заживлению. Лед и противовоспалительные препараты могут помочь снять отек и боль.
Физическая терапия является жизненно важным компонентом полного выздоровления, помогая укрепить мышцы и сухожилия вокруг локтя и восстановить нормальный диапазон движений сустава.Большинство пациентов могут возобновить свою обычную спортивную деятельность в течение 4-6 месяцев после процедуры.
Дополнительные ресурсы
Рассмотрение подходов, дренирование бедра, дренирование колена
Хассан А.С., Рао А., Манадан А.М., Блок JA. Периферический бактериальный септический артрит: обзор диагностики и лечения. J Clin Rheumatol . 2017 г. 23 (8): 435-442. [Медлайн].
Росс Дж. Дж. Септический артрит собственных суставов. Инфекция Dis Clin North Am .2017 июн.31 (2): 203-218. [Медлайн].
Cucurull E, Espinoza LR. Гонококковый артрит. Rheum Dis Clin North Am . 1998 Май. 24 (2): 305-22. [Медлайн].
[Медлайн].
Шетти А.К., Гедалия А. Септический артрит у детей. Rheum Dis Clin North Am . 1998 Май. 24 (2): 287-304. [Медлайн].
Беттин Д., Шул Б., Шверинг Л. Диагностика и лечение инфекций суставов у пожилых пациентов. Acta Orthop Belg .1998 июн. 64 (2): 131-5. [Медлайн].
Кохер М.С., Зураковский Д., Кассер-младший. Дифференциация септического артрита и преходящего синовита бедра у детей: доказательный алгоритм клинического прогноза. J Bone Joint Surg Am . 1999 декабрь 81 (12): 1662-70. [Медлайн].
Nowbar S, Ridout E, Chan ED. Мужчина 60 лет с септическим артритом и гипотонией после падения. Сундук . 1999 Март 115 (3): 883-5. [Медлайн].
Dessì A, Crisafulli M, Accossu S, Setzu V, Fanos V. Остео-суставные инфекции у новорожденных: диагностика и лечение. J Chemother . 2008 20 октября (5): 542-50. [Медлайн].
Феррони А., Аль-Хури Х, Дана С., Кен Дж., Берче П., Глорион С. и др. Проспективное обследование острых костно-суставных инфекций во французском отделении детской ортопедической хирургии. Clin Microbiol Infect . 2013 Сентябрь 19 (9): 822-8. [Медлайн].
Chen CM, Lin HH, Hung SC, Huang TF, Chen WM, Liu CL и др.Хирургическое лечение септического артрита коленного сустава у пожилых пациентов: ретроспективное клиническое исследование за 10 лет. Ортопедия . 2013 Апрель, 36 (4): e434-43. [Медлайн].
Williams RJ 3rd, Laurencin CT, Warren RF, Speciale AC, Brause BD, O’Brien S. Септический артрит после артроскопической реконструкции передней крестообразной связки. Диагностика и лечение. Am J Sports Med . 1997 март-апрель. 25 (2): 261-7. [Медлайн].
Диагностика и лечение. Am J Sports Med . 1997 март-апрель. 25 (2): 261-7. [Медлайн].
Rutz E, Brunner R.Септический артрит бедра — современные представления. Hip Int . 2009 Янв-март. 19 Дополнение 6: S9-12. [Медлайн].
Скалли В.Ф., Фишер С.Г., Парада С.А., Аррингтон Эд. Септический артрит после реконструкции передней крестообразной связки: всесторонний обзор литературы. J Surg Orthop Adv . 2013 Лето. 22 (2): 127-33. [Медлайн].
Моро-Лаго I, Талавера Г., Мораледа Л., Гонсалес-Моран Г. Клиническая картина и лечение септического артрита у детей. Ред. Esp Cir Ortop Traumatol . 2017 Май — июнь 61 (3): 170-175. [Медлайн].
Kirchhoff C, Braunstein V, Paul J, Imhoff AB, Hinterwimmer S. Септический артрит как тяжелое осложнение плановой артроскопии: стратегии клинического ведения. Пациент Saf Surg . 2009 31 марта. 3 (1): 6. [Медлайн]. [Полный текст].
Donatto KC. Ортопедическое лечение септического артрита. Rheum Dis Clin North Am . 1998 Май. 24 (2): 275-86.[Медлайн].
Ким ХК, Алман Б., Коул РГ. Укороченный курс парентеральной антибактериальной терапии при остром септическом артрите бедра. J Педиатр Ортоп . 2000 янв-фев. 20 (1): 44-7. [Медлайн].
Aslam S, Darouiche RO. Противомикробная терапия при инфекциях костей и суставов. Curr Infect Dis Rep . 2009 г., 11 (1): 7-13. [Медлайн].
Saphyakhajon P, Joshi AY, Huskins WC, Henry NK, Boyce TG.Эмпирическая антибактериальная терапия при острых костно-суставных инфекциях с подозрением на метициллин-резистентный золотистый стафилококк или Kingella. Pediatr Infect Dis J . 2008 27 августа (8): 765-7. [Медлайн].
Pediatr Infect Dis J . 2008 27 августа (8): 765-7. [Медлайн].
Peltola H, Pääkkönen M, Kallio P, Kallio MJ, Исследовательская группа по остеомиелиту-септическому артриту (OM-SA). Проспективное рандомизированное исследование 10-дневного против 30-дневного лечения антимикробными препаратами, включая краткосрочный курс парентеральной терапии, при детском септическом артрите. Clin Infect Dis . 2009 г. 1. 48 (9): 1201-10. [Медлайн].
Rutz E, Spoerri M. Септический артрит бедра у детей — обзор современных диагностических подходов и терапевтических концепций. Acta Orthop Belg . 2013 Апрель 79 (2): 123-34. [Медлайн].
Лук Дж, Хаустедт Н., Волленхаупт Дж. [Септический артрит у взрослых]. Z Ревматол . 2014 сентябрь 73 (7): 623-33; викторина 634-5. [Медлайн].
Collins CE, La DT, Yang HT, Massin F, Gibot S, Faure G и др.Повышенная синовиальная экспрессия запускающего рецептора, экспрессируемого на миелоидных клетках 1, у пациентов с септическим артритом или ревматоидным артритом. Энн Рум Дис . 2009 ноябрь 68 (11): 1768-74. [Медлайн].
Pessler F, Dai L, Diaz-Torne C, Ogdie A, Gomez-Vaquero C, Paessler ME, et al. Повышенный ангиогенез и клеточная пролиферация как отличительные признаки синовиальной оболочки при хроническом септическом артрите. Rheum артрита . 2008 15 августа. 59 (8): 1137-46. [Медлайн].
Йонссон И.М., Линдхольм С., Луонг Т.Т., Ли С.Й., Тарковски А.mgrA регулирует вирулентность стафилококков, важную для индукции и прогрессирования септического артрита и сепсиса. Микробы заражают . 2008 10 (12-13): 1229-35. [Медлайн].
Лоссос И.С., Йоссепович О., Кандел Л., Ярдени Д., Арбер Н.Септический артрит плечевого сустава. Отчет о 11 случаях и обзор литературы. Медицина (Балтимор) . 1998 Май. 77 (3): 177-87. [Медлайн].
Magnan B, Bondi M, Vecchini E, Samaila E, Maluta T., Dall’Oca C. Предварительно отформованный спейсер с антибиотиками для лечения септического артрита плеча. Musculoskelet Surg . 2014 июн 98 (1): 15-20. [Медлайн].
Hariri A, Lebailly F, Zemirline A, Hendriks S, Facca S, Liverneaux P.Роль артроскопии при септическом артрите запястья: серия из девяти случаев. Чир Главный . 2013 Сентябрь 32 (4): 240-4. [Медлайн].
Саммер Д.М., Шин А.Ю. Сравнение артроскопического и открытого лечения септического артрита запястья. J Bone Joint Surg Am . 2009 июн.91 (6): 1387-93. [Медлайн].
Kaandorp CJ, Krijnen P, Moens HJ, Habbema JD, van Schaardenburg D. Исход бактериального артрита: проспективное исследование на уровне сообщества. Rheum артрита . 1997 Май. 40 (5): 884-92. [Медлайн].
Pioro MH, Mandell BF. Септический артрит. Rheum Dis Clin North Am . 1997 Май. 23 (2): 239-58. [Медлайн].
Schumacher HR Jr. Клиническая диагностика ревматоидного артрита. Наркотики сегодня (Barc) . 1998 Mar.34 (3): 225-9. [Медлайн].
Lin WT, Wu CD, Cheng SC, Chiu CC, Tseng CC, Chan HT и др. Высокая распространенность метициллин-резистентного золотистого стафилококка среди пациентов с септическим артритом, вызванным Staphylococcus aureus. PLoS One . 2015. 10 (5): e0127150. [Медлайн].
Комбс К., Кокс К. Клинические результаты с участием пациентов, у которых развивается септический артрит с метициллин-чувствительным стафилококком по сравнению с метициллин-резистентным золотистым стафилококком. Дж Ортоп . 2018 15 марта (1): 9-12. [Медлайн].
Aïm F, Delambre J, Bauer T, Hardy P. Эффективность артроскопического лечения для устранения инфекции при септическом артрите собственных суставов. Orthop Traumatol Surg Res . 2015 Февраль 101 (1): 61-4. [Медлайн].
Johns BP, Loewenthal MR, Dewar DC. Открыто по сравнению с артроскопическим лечением острого септического артрита собственного колена. J Bone Joint Surg Am . 2017 15 марта.99 (6): 499-505. [Медлайн].
Johns B, Loewenthal M, Ho E, Dewar D. Артроскопическое и открытое лечение острого септического артрита коленного сустава у детей. Pediatr Infect Dis J . 2018 май. 37 (5): 413-418. [Медлайн].
Böhler C, Pock A, Waldstein W, Staats K, Puchner SE, Holinka J, et al. Хирургическое лечение инфекций плеча: сравнение артроскопии и артротомии. J Операция на плече-локтевом суставе . 2017 Ноябрь.26 (11): 1915-1921. [Медлайн].
Флорес-Роблес Б.Дж., Хименес Палоп М. , Санабрия Санчинель А.А., Андрус Р.Ф., Ройуэла Висенте А., Санс Перес М.И. и др. Медицинский или хирургический подход к начальному лечению септического артрита: 8-летний опыт работы одного испанского центра. J Clin Rheumatol . 2019 25 января (1): 4-8. [Медлайн].
, Санабрия Санчинель А.А., Андрус Р.Ф., Ройуэла Висенте А., Санс Перес М.И. и др. Медицинский или хирургический подход к начальному лечению септического артрита: 8-летний опыт работы одного испанского центра. J Clin Rheumatol . 2019 25 января (1): 4-8. [Медлайн].
Эль-Сайед AM. Лечение раннего септического артрита бедра у детей: сравнение результатов открытой артротомии и артроскопического дренирования. J Детский ортопед . 2008 июн. 2 (3): 229-37. [Медлайн]. [Полный текст].
Böhler C, Dragana M, Puchner S, Windhager R, Holinka J. Лечение септического артрита колена: сравнение артроскопии и артротомии. Коленная хирургия Sports Traumatol Arthrosc . 2016 24 октября (10): 3147-3154. [Медлайн].
Мемон М., Кей Дж., Гинсберг Л., де Са Д., Симунович Н., Самуэльссон К. и др. Артроскопическое лечение септического артрита собственного плеча: систематический обзор. Артроскопия . 2018 фев. 34 (2): 625-646.e1. [Медлайн].
Что такое артротомия? (с иллюстрациями)
Медицинский термин «артротомия» означает «разрезание сустава». Эта процедура, также известная как синостеотомия, может выполняться по разным причинам, обычно как часть более крупной операции, которая предназначена для решения проблемы внутри сустава или проблемы с одной или несколькими костями, которые соединяются в суставе. Подобные процедуры обычно выполняет хирург-ортопед, медицинский работник, специализирующийся на операциях на костях и суставах.
Одной из причин для выполнения этой процедуры является получение доступа к суставу с целью хирургической операции по восстановлению или замене сустава. Разрезание сустава может потребоваться для доступа к операционному полю и для того, чтобы врач мог видеть внутреннюю часть сустава. Однако это также увеличивает время заживления. Исторически сложилось так, что хирурги должны были взвесить ущерб, нанесенный артротомией, с необходимостью доступа к суставу, давая пациентам рекомендации по лечению.
Разрезание сустава может потребоваться для доступа к операционному полю и для того, чтобы врач мог видеть внутреннюю часть сустава. Однако это также увеличивает время заживления. Исторически сложилось так, что хирурги должны были взвесить ущерб, нанесенный артротомией, с необходимостью доступа к суставу, давая пациентам рекомендации по лечению.
Сегодня резка суставов менее необходима, потому что хирурги могут проводить артроскопические операции.В этом типе процедуры камеры вставляются в сустав вместе с инструментами, которые можно использовать для выполнения манипуляций внутри сустава. Это позволяет хирургу работать в операционном поле, не разрезая для этого сустав. Минимально инвазивная хирургия более безопасна для пациента, снижает риск осложнений и значительно сокращает время заживления, что делает ее привлекательным выбором, когда она доступна.
Разрезание сустава может также потребоваться во время ампутации или во время исследовательской операции, в которой артроскопическая операция невозможна.Артроскопия может оказаться невозможной в некоторых экстренных ситуациях, например, или когда сустав сильно раздавлен, так что хирург не может понять, что происходит внутри операционного поля, не глядя на него напрямую.
Когда артротомия требуется как часть медицинской процедуры, хирург использует специальные инструменты, которые были разработаны для быстрого и эффективного врезания суставов при минимальном повреждении.Хирург заранее планирует разрезы, поэтому, когда пациент лежит на столе, у хирурга уже есть план проведения операции. Пациенты должны знать, что даже «обычные» операции могут иметь осложнения, и хороший хирург обсудит потенциальные риски процедуры до ее начала, чтобы пациент был заранее подготовлен.
Артротомия голеностопного сустава — что вам нужно знать
- Учетные записи
- Артротомия голеностопного сустава
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что мне нужно знать об артротомии голеностопного сустава?
Артротомия голеностопного сустава — операция по открытию голеностопного сустава. Это позволяет вашему хирургу напрямую видеть голеностопный сустав. Он или она может использовать эту операцию для осмотра, осушения, очистки или восстановления вашего голеностопного сустава.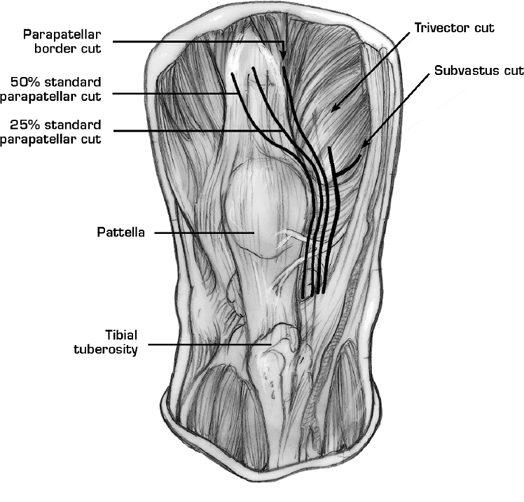
| |
Как подготовиться к операции?
- Ваш хирург расскажет вам, как подготовиться.Он может посоветовать вам ничего не есть и не пить после полуночи перед операцией. Договоритесь, чтобы кто-нибудь отвез вас домой, когда вас выпишут из больницы.
- Расскажите своему хирургу обо всех лекарствах, которые вы принимаете в настоящее время. Он или она скажет вам, нужно ли вам прекратить прием любых лекарств для операции и когда прекратить. Он скажет вам, какие лекарства принимать или не принимать в день операции.
- Антибиотики могут быть назначены для предотвращения бактериальной инфекции. Анестезия будет использоваться, чтобы обезболить область операции, чтобы предотвратить боль во время операции.Сообщите своему хирургу, если у вас была аллергическая реакция на антибиотики или анестезию.
Что будет во время операции?
- Вам может быть назначена общая анестезия, чтобы вы уснули и избавились от боли во время операции. Вместо этого может быть назначена региональная или местная анестезия, чтобы обезболить область операции. Ваш хирург сделает один или несколько разрезов.
- Ваш хирург может взять образцы тканей для проверки на наличие заболеваний. Возможно, стык необходимо осушить. Опухоль или кусочки кости или хряща могут быть удалены.Перелом лодыжки или другую травму можно вылечить.
- Разрез или разрезы будут зашиты. Может применяться шина, гипсовая повязка или прогулочный ботинок. Устройство будет зависеть от причины, по которой у вас была артротомия голеностопного сустава.
Чего мне следует ожидать после операции?
- Возможно, вам придется использовать костыли, чтобы снизить нагрузку на ногу. Вместо этого вы можете носить шину, гипс или обувь для ходьбы в течение нескольких недель. Они защищают вашу лодыжку, сохраняя ее стабильность и предотвращая движение во время заживления.
- Вам будут даны инструкции, какие действия следует избегать в течение 6-8 недель после операции.
 В инструкциях будет указано, когда можно снова нагружать ногу или снова заниматься спортом.
В инструкциях будет указано, когда можно снова нагружать ногу или снова заниматься спортом. - Физиотерапия может быть начата после снятия шины, гипсовой повязки или ботинка. Физиотерапевт поможет вам укрепить лодыжку и улучшить подвижность и гибкость.
Каковы риски артротомии голеностопного сустава?
У вас может развиться серьезная инфекция суставов, называемая септическим артритом.У вас может образоваться опасный для жизни тромб. Возможно повреждение нервов в лодыжке. У вас может быть хроническая скованность суставов или боль. Может образоваться рубцовая ткань или у вас может развиться контрактура (укорочение) связок лодыжки. Возможно, вы не сможете двигать лодыжкой так хорошо, как до операции.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать.Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Медиальная артротомия | Скелетно-мышечный ключ
Глава Предварительный просмотр
Краткое содержание главы
Обсуждаются отбор и физикальное обследование пациента, который является кандидатом на стандартную медиальную парапателлярную артротомию при ревизионной тотальной артропластике коленного сустава (ТКА).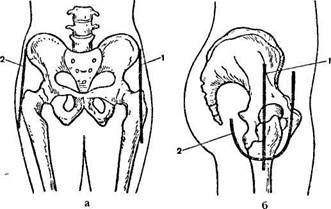 Описаны пошаговые хирургические методы стандартной медиальной парапателлярной артротомии, в том числе хирургические «жемчужины», описывающие способы увеличения воздействия без расширения на дополнительные разгибательные доступы.
Описаны пошаговые хирургические методы стандартной медиальной парапателлярной артротомии, в том числе хирургические «жемчужины», описывающие способы увеличения воздействия без расширения на дополнительные разгибательные доступы.
Важные моменты
Утверждается, что стандартная медиальная парапателлярная артротомия используется в большинстве ревизионных TKA. Однако на адекватную экспозицию при строгой стандартной медиальной парапателлярной артротомии может влиять несколько факторов, включая причину ревизионной операции, состояние кожи и мягких тканей вокруг колена, диапазон движений (ROM) и изменение нормального анатомия колена.
Surgical Pearls
Следующие последовательные процедуры полезны для увеличения хирургического воздействия при ревизии TKA с использованием стандартной медиальной парапателлярной артротомии:
- •
Иссечение утолщенной синовиальной и фиброзной тканей и лизис или удаление рубцовой ткани в как медиальный, так и латеральный желоба
- •
Удаление рубцовой ткани под разгибающим механизмом, включая рубцовую ткань на сухожилии надколенника, вокруг надколенника и на сухожилии четырехглавой мышцы
- •
Освобождение латерального ретинакулума для увеличения подвижность надколенника
- •
Поднадкостничная пилинг дистального отдела бедренной кости для улучшения визуализации дистального отдела бедренной кости
- •
Расширенная артротомия, если экспозиция все еще ограничена
Хирургическое вмешательство Недостаточное воздействие может вызвать Интраоперационные осложнения, начиная от проблем с кожей и заканчивая отрывом сухожилия надколенника от прикрепления большеберцовой кости, что является катастрофической проблемой.Обязательно избегайте этих осложнений путем тщательной оценки натяжения капсулы и окружающих тканей.
Введение
Если показана ревизионная ТКА, расширение стандартного хирургического доступа основывается на нескольких факторах, включая причину ревизионной операции, состояние кожи и мягких тканей вокруг колена, диапазон движение (ROM) и изменение нормальной анатомии колена. Выбор кожного разреза обычно зависит от предыдущих разрезов, но варианты капсульной артротомии могут варьироваться от стандартной медиальной артротомии до разгибательной артротомии на основе надлежащей хирургической визуализации.
Выбор кожного разреза обычно зависит от предыдущих разрезов, но варианты капсульной артротомии могут варьироваться от стандартной медиальной артротомии до разгибательной артротомии на основе надлежащей хирургической визуализации.
Медиальная артротомия колена определяется как капсульный разрез, расположенный медиальнее надколенника и сухожилия надколенника, и включает медиальную парапателлярную артротомию, артротомию средней брюшной полости и подвастовую артротомию. В ревизионной хирургии термин медиальная артротомия обычно относится к медиальной парапателлярной артротомии, которая считается рабочей лошадкой при капсульных разрезах. Фактически, медиальная парапателлярная артротомия обеспечивает лучшую универсальность для дальнейшей экстензильной артротомии.Поэтому в этой главе описывается хирургическая техника стандартной медиальной парапателлярной артротомии при повторной ТКА.
Показания и противопоказания
В целом стандартная медиальная парапателлярная артротомия обеспечивает адекватную экспозицию в большинстве случаев ревизионной ТКА. Однако обычно выполняется небольшое расширение артротомии на отрезок четырехглавой мышцы. Следовательно, строгая медиальная парапателлярная артротомия при повторной ТКА может не способствовать адекватной визуализации во всех коленях.
Строгая медиальная парапателлярная артротомия при повторной ТКА должна быть показана пациентам, чей профиль коленного сустава не сильно отличается от профиля девственного колена. Пациенты могут иметь расшатывание имплантата или нестабильность колена с хорошо сохранившейся ROM (рис. 6.1). При физикальном обследовании пациенты должны иметь один или несколько предшествующих разрезов кожи с нормальным внешним видом мягких тканей. Пораженное колено должно иметь хороший пассивный ROM, который обычно превышает 100 градусов. Эти данные отражают хорошую подвижность разгибательного механизма, что облегчает выворот надколенника или подвывих надколенника.В этих условиях адекватная визуализация бедра и большеберцовой кости может быть достигнута с помощью строгого капсульного разреза. Кроме того, я предполагаю, что положительный результат исследования надколенника для голосования из-за хронического выпота в коленном суставе представляет собой большой надколенник, который способствует подвижности разгибательного механизма.
Кроме того, я предполагаю, что положительный результат исследования надколенника для голосования из-за хронического выпота в коленном суставе представляет собой большой надколенник, который способствует подвижности разгибательного механизма.
РИСУНОК 6.1
Пример пациента, который является кандидатом на строгую медиальную парапателлярную артротомию при ревизионной тотальной артропластике коленного сустава. A, Предыдущий разрез кожи единственный и хорошо зажил. B, Максимальное пассивное сгибание колена превышает 100 градусов. C, и D, Предоперационные переднезадние и боковые рентгенограммы демонстрируют нормальную анатомию коленного сустава без низкого уровня надколенника.
Напротив, наличие нескольких предшествующих разрезов кожи с плохим кровоснабжением и подвижностью мягких тканей является относительным противопоказанием для строгой медиальной парапателлярной артротомии. У этих пациентов обычно ограниченная ROM коленного сустава. Рентгенограмма может продемонстрировать нижнюю часть надколенника или искажение нормальной анатомии колена.Общие диагнозы в этих случаях включают многократную ревизию колена, перипротезную инфекцию, предыдущую резекционную артропластику и болезненность колена после ТКА.
Pearl
- •
При предоперационной оценке тест подвижности надколенника (рис. 6.2) полезен для оценки медиолатеральной подвижности надколенника. Положительный тест косвенно свидетельствует о хорошей подвижности разгибающего механизма, что позволяет выполнить строгую медиальную парапателлярную артротомию с адекватной экспозицией.
РИСУНОК 6.2Положительный тест подвижности надколенника. A, Верхний и нижний полюса надколенника располагаются и позиционируются, а затем надколенник скользит в боковую сторону. B, Коленная чашечка скользит аналогичным образом к медиальной стороне.
Хирургические методы
Подготовка пациента
Спинальная или эпидуральная анестезия предпочтительнее с планированием более длительного времени операции, чем при первичной ТКА. Пациент находится в положении лежа на спине, а манжета для жгута подготовлена должным образом с надуванием под низким давлением. Хирургическая драпировка выполняется аналогично подготовке к первичной ТКА. Полезна фиксация твердой выпуклости для стабилизации стопы при сгибании колена на 90 градусов; однако эту технику нельзя выполнять в колене с ограниченным сгибанием. Изготовлены шприцы для сбора суставной жидкости и стерильные контейнеры для замороженных срезов тканей и тканевых культур.
Пациент находится в положении лежа на спине, а манжета для жгута подготовлена должным образом с надуванием под низким давлением. Хирургическая драпировка выполняется аналогично подготовке к первичной ТКА. Полезна фиксация твердой выпуклости для стабилизации стопы при сгибании колена на 90 градусов; однако эту технику нельзя выполнять в колене с ограниченным сгибанием. Изготовлены шприцы для сбора суставной жидкости и стерильные контейнеры для замороженных срезов тканей и тканевых культур.
Разрез кожи
Разрез кожи обычно выполняется с использованием предыдущего разреза кожи с небольшим расширением до нормальной ткани.Разрез кожи имеет длину от 15 до 25 см, проксимальный конец простирается примерно на 6-10 см над верхним полюсом надколенника, а дистальный конец — до медиальной границы бугорка большеберцовой кости (рис. 6.3, A ). При необходимости можно иссечь предыдущий твердый рубец на коже после разреза.
РИСУНОК 6.3
A, Разрез кожи выполняется по ходу предыдущего разреза. B, Под фасцией на медиальной и латеральной сторонах рассекают подкожную клетчатку для визуализации медиальной четырехглавой мышцы и медиальных сухожилий надколенника. C, Разрез на проксимальном конце продолжается в нормальную ткань, где расположена нормальная граница между сухожилием четырехглавой мышцы и мышечными волокнами ( белая стрелка ). D, Продольная субфасциальная диссекция продолжается для визуализации медиальной границы разгибательного механизма.
Подкожная диссекция медиальной и латеральной сторон выполняется на уровне чуть ниже фасциального слоя, чтобы сохранить жизнеспособность кожи (см.рис.6.3, B ). Если фасцию сложно идентифицировать, следует сделать толстый кожный лоскут, чтобы избежать нарушения артериального притока к коже.
Дальнейшее рассечение проводится до тех пор, пока граница между медиальным сухожилием четырехглавой мышцы и мышечными волокнами не будет идентифицирована на проксимальном конце (см. Рис. 6.3, C ), а граница между медиальным сухожилием надколенника и медиальной капсулой большеберцовой кости не будет идентифицирована на дистальный конец (см. рис. 6.3, D ).
Рис. 6.3, C ), а граница между медиальным сухожилием надколенника и медиальной капсулой большеберцовой кости не будет идентифицирована на дистальный конец (см. рис. 6.3, D ).
Жемчуг
- •
Разрез кожи следует делать согнутым коленом, чтобы натяжение и эластичность кожи и мягких тканей обеспечивали втягивание кожи без посторонней помощи.
- •
Незначительное расширение разреза за пределы предшествующей кожи и подкожного разреза в нормальную ткань на проксимальном конце обеспечивает соответствующую идентификацию соединения мышцы и сухожилия, предотвращая непреднамеренное врезание артротомии в мышечные волокна.
- •
В коленном суставе с несколькими предшествующими кожными разрезами выберите наиболее латеральный продольный разрез кожи, который кажется подходящим для ревизии ТКА.
- •
Если нельзя избежать предшествующего поперечного разреза кожи, его следует разрезать перпендикулярно.
Артротомия
После определения нормального сухожилия четырехглавой мышцы на проксимальном конце выполняется стандартный медиальный парапателлярный артротомический разрез на расстоянии 6-8 см над верхним полюсом надколенника (рис. 6.4, A ) до медиального граница бугорка большеберцовой кости (см. рис. 6.4, B ). Утолщенную синовиальную оболочку и фиброзную ткань, затрудняющие визуализацию супрапателлярного мешка, иссекают скальпелем или электрокоагулятором (рис.6.5). Затем колено полностью разгибается, и медиальная большеберцовая капсула субпериостально отделяется от проксимального отдела большеберцовой кости, открывая проксимальную медиальную большеберцовую кость и медиальный металлический лоток большеберцовой кости до заднемедиального угла вокруг места прикрепления полуперепончатой кости. Это освобождение обеспечивает внешнее вращение большеберцовой кости с ослабленным натяжением разгибающего механизма (рис.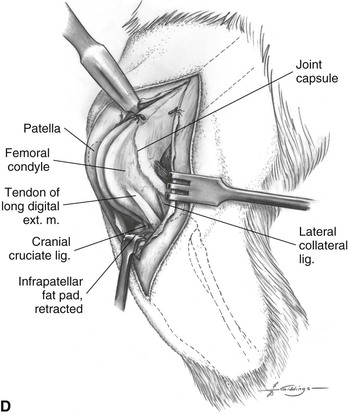 6.6). Точно так же латеральная большеберцовая капсула отделяется от проксимального отдела большеберцовой кости, обнажая латеральный большеберцовый лоток и визуализируя латеральную границу большеберцового компонента (рис.6.7). Утолщенную синовиальную оболочку и фиброзную ткань в медиальном и латеральном желобе иссекают для улучшения внутрисуставной визуализации и увеличения сгибания колена. При необходимости производится дополнительная очистка твердой рубцовой ткани на медиальном и боковом желобах.
6.6). Точно так же латеральная большеберцовая капсула отделяется от проксимального отдела большеберцовой кости, обнажая латеральный большеберцовый лоток и визуализируя латеральную границу большеберцового компонента (рис.6.7). Утолщенную синовиальную оболочку и фиброзную ткань в медиальном и латеральном желобе иссекают для улучшения внутрисуставной визуализации и увеличения сгибания колена. При необходимости производится дополнительная очистка твердой рубцовой ткани на медиальном и боковом желобах.
Только золотые участники могут продолжить чтение. Войдите или зарегистрируйтесь, чтобы продолжить Связанные Премиум-темы WordPress от UFO Themes Тема
WordPress от UFO themes
Свободные тела Palmer, AK | Остеоартрит и ревматоидный артрит Палмер
Свободные тела — это небольшие рыхлые фрагменты хряща или кости, которые плавают вокруг сустава.Свободные тела могут вызвать боль, отек, защемление и защемление сустава. Дряблость тела возникает, если в суставе есть кровотечение, отмирание тканей, выстилающих суставы, связанное с туберкулезом, остеоартритом и ревматоидным артритом. Другие причины включают переломы, травмы, воспаление костей и хрящей и доброкачественные опухоли синовиальной оболочки.
Дряблые тела обычно встречаются у людей, занимающихся спортом, поскольку они более подвержены переломам и другим спортивным травмам.
Часто рентген помогает в диагностике незакрепленных тел. Однако небольшие рыхлые тела, которые содержат небольшие фрагменты кости или не содержат кости, могут быть не видны на рентгеновском снимке. В таких случаях могут быть выполнены другие диагностические тесты, такие как компьютерная томография или артрография, МРТ и ультразвук, чтобы определить местонахождение рыхлого тела. При небольших дряблых телах врач может назначить противовоспалительные препараты для снятия боли и отека.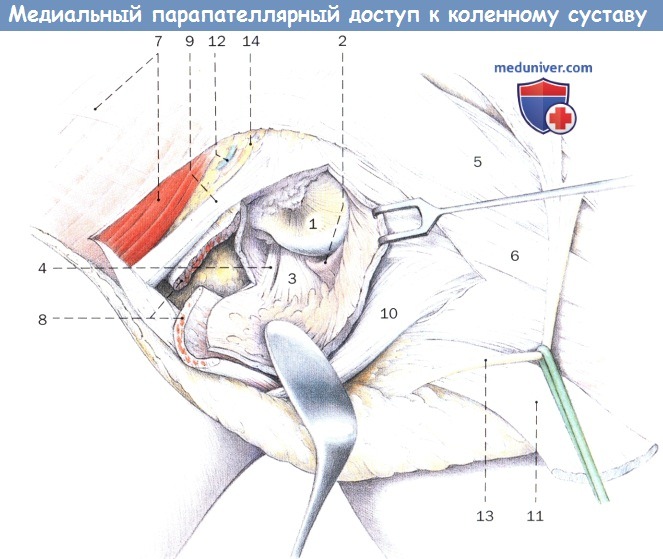 Тем не менее, любые дряблые тела, вызывающие симптомы, удаляются.
Тем не менее, любые дряблые тела, вызывающие симптомы, удаляются.
Свободные тела удалены артроскопически. Операция проводится в зависимости от расположения и размера рыхлых тел.
- Всасывающий наконечник используется для извлечения незакрепленного тела или удерживается небольшой иглой и захватывается хирургическим инструментом, называемым захватом.
- Если в суставной щели присутствуют незакрепленные тела, для их разрушения используется специальный инструмент, называемый механическим бором или резектор.Осколки легко разлагаются организмом с помощью механизма, называемого ферментативной деградацией.
- Большие рыхлые тельца, образовавшиеся в результате переломов, воспаления костей и хрящей (костно-хрящевые рыхлые тела), уменьшаются и фиксируются на месте с помощью винтов или штифта.
- Если дряблое тело вызвано доброкачественной опухолью синовиальной оболочки, может быть сделана процедура, называемая частичной синовэктомией. Он включает удаление части синовиальной оболочки.
- Артротомия — это хирургическая процедура, в которой используется открытая техника, при которой в суставе делаются надрезы и удаляется свободное тело.
После операции может потребоваться программа реабилитации для снятия боли и восстановления функции и силы пораженного сустава.
.

 В любом случае в месте повреждения развивается хроническое воспаление, которое может привести к постоянным дегенеративным изменениям в суставах, включая развитие остеоартрита. РОХ чаще всего диагностируется у молодых быстрорастущих собак крупных пород. Повреждения РОХ чаще всего встречаются в плечевом суставе (74 % случаев), но также могут быть затронуты локтевые (11 % случаев), коленные (4 % случаев) и скакательные (9 % случаев) суставы (рис. 1).
В любом случае в месте повреждения развивается хроническое воспаление, которое может привести к постоянным дегенеративным изменениям в суставах, включая развитие остеоартрита. РОХ чаще всего диагностируется у молодых быстрорастущих собак крупных пород. Повреждения РОХ чаще всего встречаются в плечевом суставе (74 % случаев), но также могут быть затронуты локтевые (11 % случаев), коленные (4 % случаев) и скакательные (9 % случаев) суставы (рис. 1). Wisner & Allison L. Atlas of Small Animal CT and MRI. Zwingenberger, 2015.
Wisner & Allison L. Atlas of Small Animal CT and MRI. Zwingenberger, 2015.
 В инструкциях будет указано, когда можно снова нагружать ногу или снова заниматься спортом.
В инструкциях будет указано, когда можно снова нагружать ногу или снова заниматься спортом.