Артрит стопы — причины, симптомы, диагностика и лечение
Артрит стопы — патология, характеризующаяся воспалительными изменениями костно-суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
Общие сведения
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы.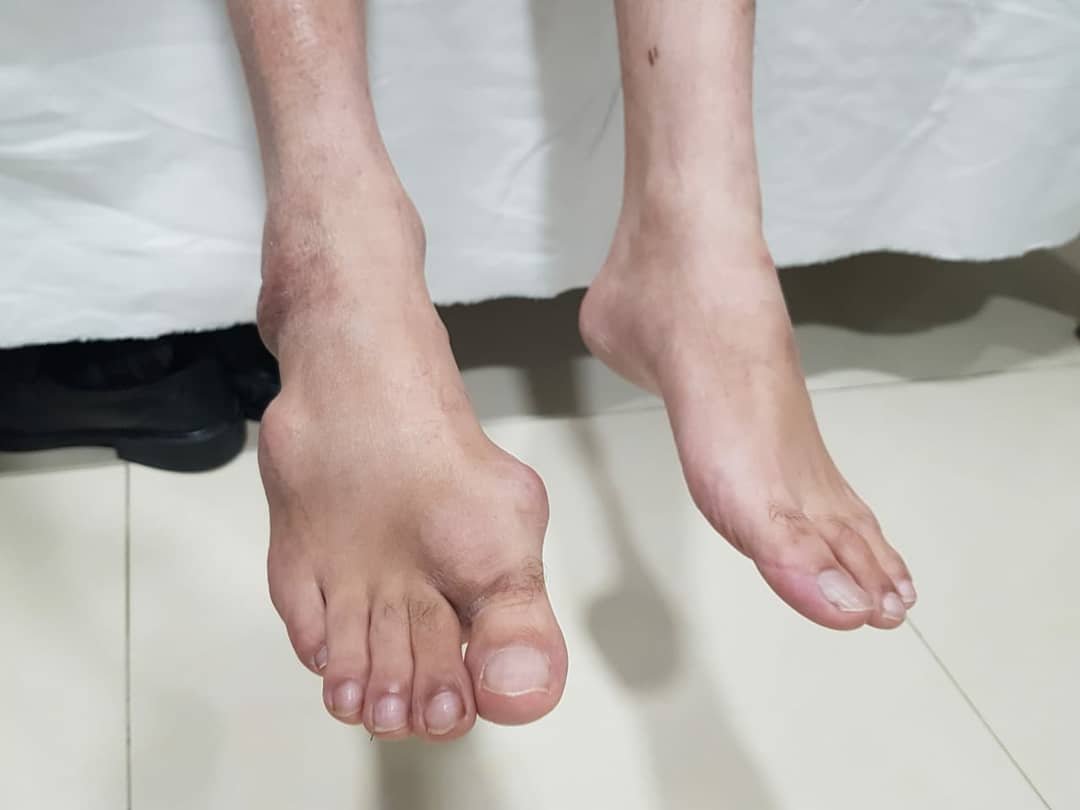 Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.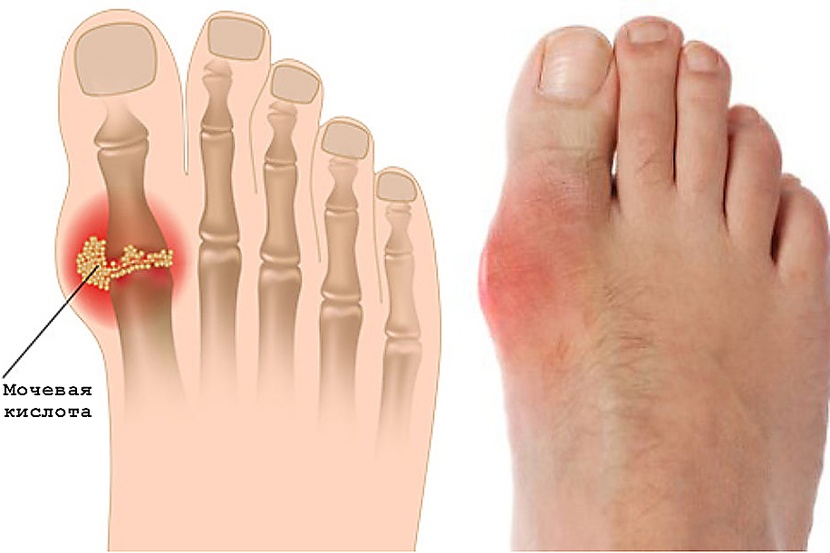
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями. Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы артрита стопы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
К специфическим симптомам артрита стопы относятся утренняя скованность, множественное поражение суставов, характерные деформации пальцев и стопы. Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Диагностика артрита стопы
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки и т. д.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Лечение артрита стопы
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Прогноз и профилактика артрита стопы
В случае возникновения артрита стопы прогноз в значительной мере зависит от контроля над течением основного заболевания и полноты лечебных мероприятий.
Артрит стопы — причины, симптомы, диагностика и лечение
Артрит стопы — патология, характеризующаяся воспалительными изменениями костно-суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости.
Общие сведения
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями.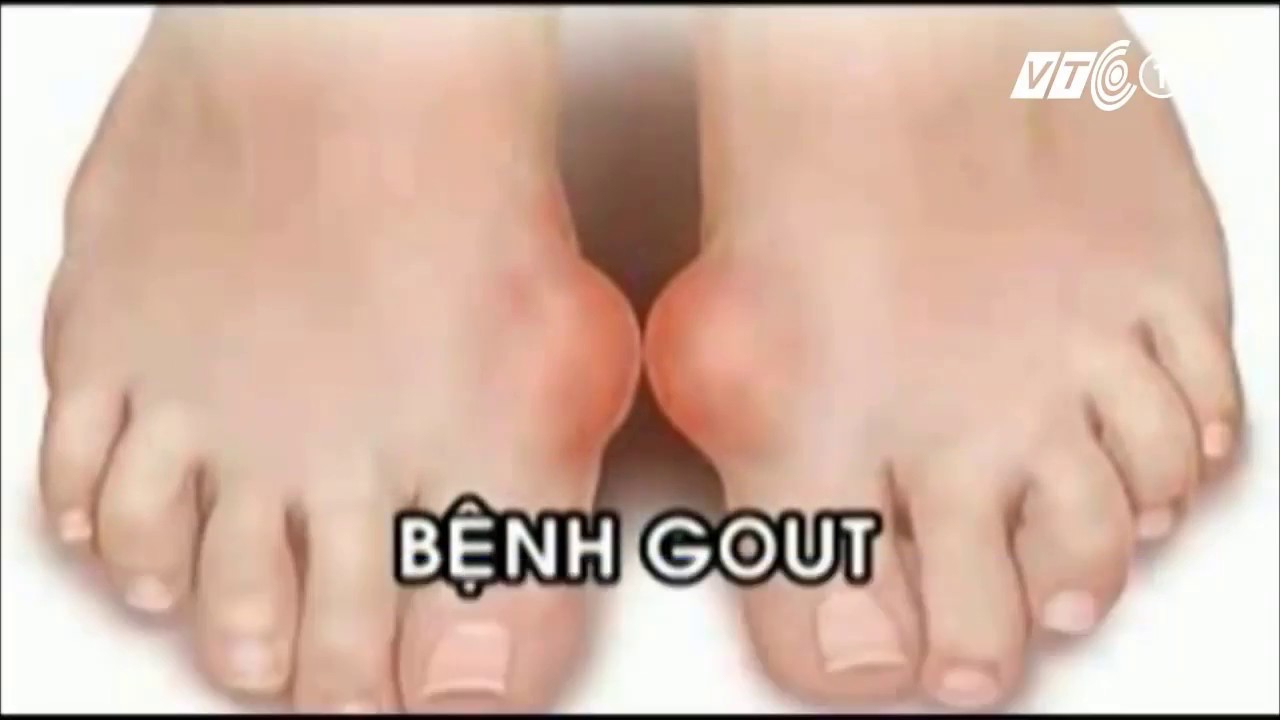 Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы артрита стопы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
К специфическим симптомам артрита стопы относятся утренняя скованность, множественное поражение суставов, характерные деформации пальцев и стопы. Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Диагностика артрита стопы
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки и т. д.
д.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Лечение артрита стопы
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей.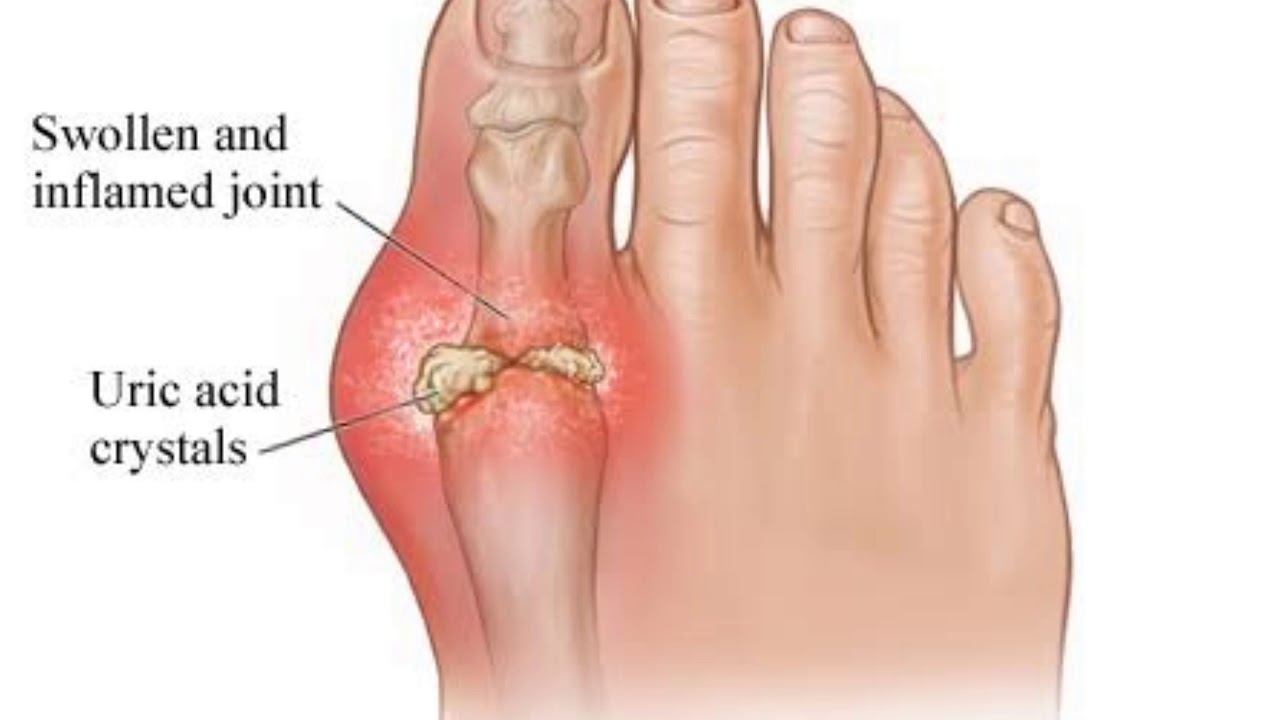 Диета при артрите стопы чаще всего требуется пациентам с подагрой.
Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Прогноз и профилактика артрита стопы
В случае возникновения артрита стопы прогноз в значительной мере зависит от контроля над течением основного заболевания и полноты лечебных мероприятий. При грамотной терапии и выполнении рекомендаций врача удается восстановить былое качество жизни. В противном случае необратимые изменения суставов и тяжелые деформации стопы могут привести к инвалидизации и невозможности самостоятельного передвижения. Для профилактики артрита стопы следует позаботиться об удобной и комфортной обуви, оберегании ног от травм и чрезмерных нагрузок, поддержании оптимального веса, своевременном устранении сопутствующих заболеваний.
Артрит стопы — причины, симптомы, диагностика и лечение
Артрит стопы — патология, характеризующаяся воспалительными изменениями костно-суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости. Алгоритм лечения артрита стопы складывается из этиотропной и патогенетической медикаментозной терапии, внутрисуставного введения препаратов, физиотерапии, суставной гимнастики, иммобилизации стопы или подбора ортопедических приспособлений, при неэффективности – оперативного вмешательства.
Общие сведения
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами.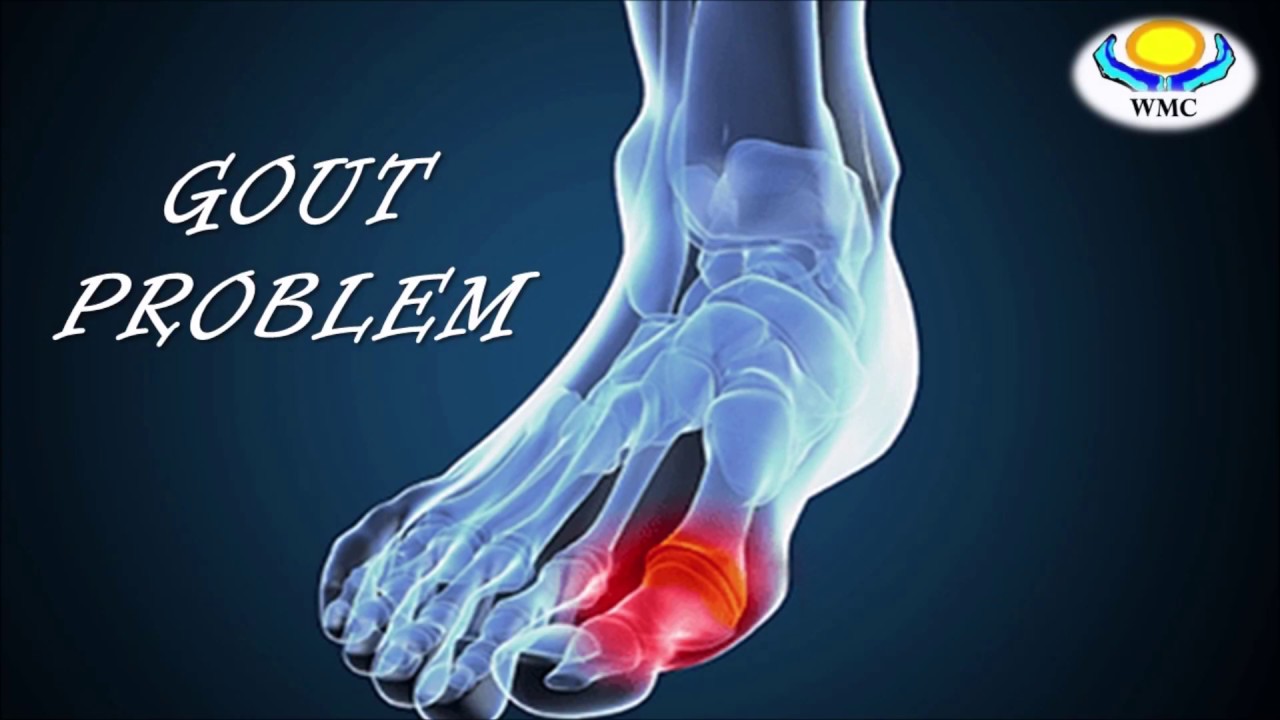 Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время.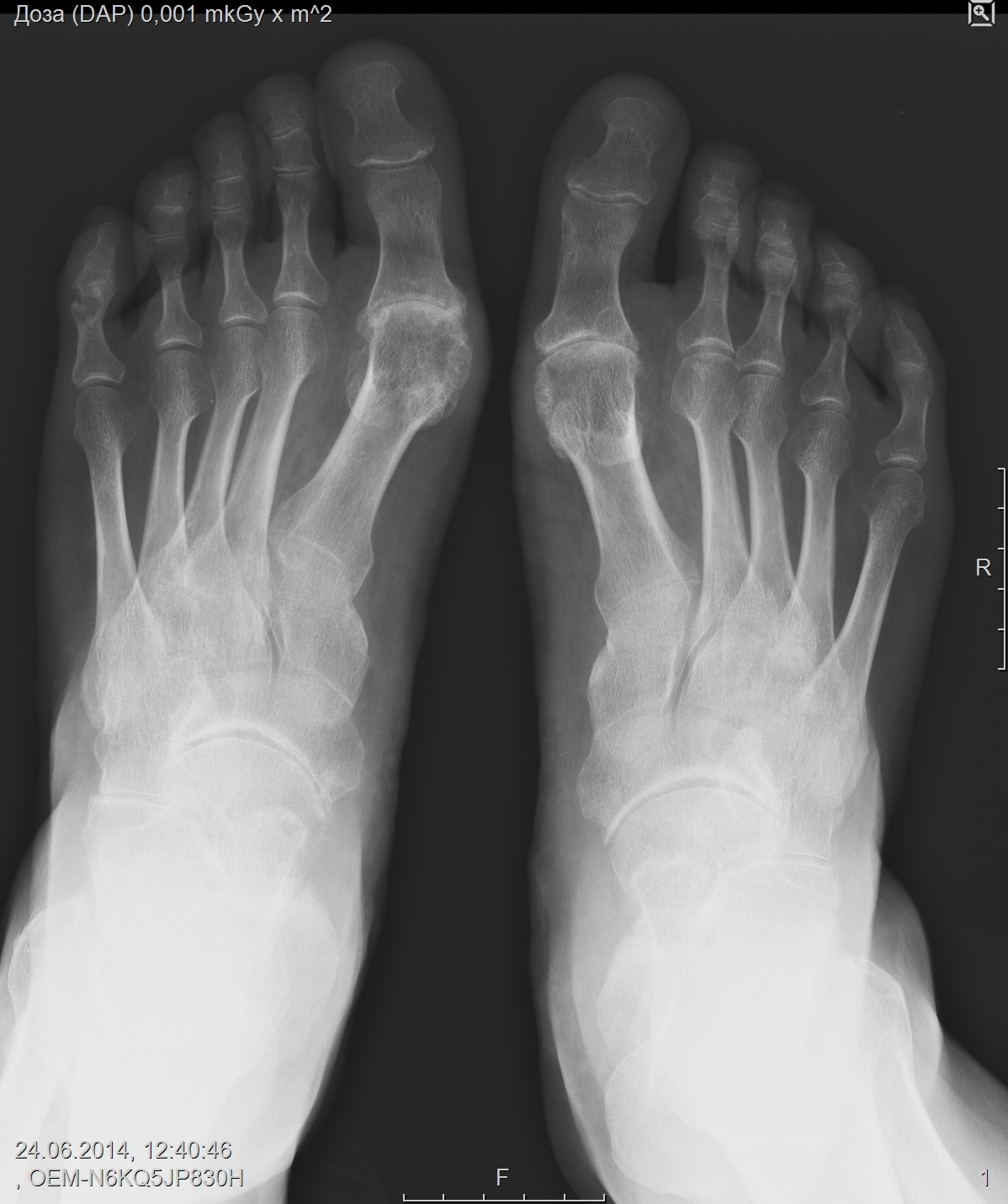 В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями. Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы артрита стопы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
К специфическим симптомам артрита стопы относятся утренняя скованность, множественное поражение суставов, характерные деформации пальцев и стопы. Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Диагностика артрита стопы
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки и т. д.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Лечение артрита стопы
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика. При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Прогноз и профилактика артрита стопы
В случае возникновения артрита стопы прогноз в значительной мере зависит от контроля над течением основного заболевания и полноты лечебных мероприятий. При грамотной терапии и выполнении рекомендаций врача удается восстановить былое качество жизни. В противном случае необратимые изменения суставов и тяжелые деформации стопы могут привести к инвалидизации и невозможности самостоятельного передвижения. Для профилактики артрита стопы следует позаботиться об удобной и комфортной обуви, оберегании ног от травм и чрезмерных нагрузок, поддержании оптимального веса, своевременном устранении сопутствующих заболеваний.
При грамотной терапии и выполнении рекомендаций врача удается восстановить былое качество жизни. В противном случае необратимые изменения суставов и тяжелые деформации стопы могут привести к инвалидизации и невозможности самостоятельного передвижения. Для профилактики артрита стопы следует позаботиться об удобной и комфортной обуви, оберегании ног от травм и чрезмерных нагрузок, поддержании оптимального веса, своевременном устранении сопутствующих заболеваний.
Артрит стопы — причины, симптомы, диагностика и лечение
Артрит стопы — патология, характеризующаяся воспалительными изменениями костно-суставного аппарата стопы. В клиническом течении артрита отмечается скованность и боль в стопе во время ходьбы, гиперемия и отечность мягких тканей, деформация стопы. Диагностика артрита предполагает проведение рентгенографии, МРТ, УЗИ, биохимического и иммунологического анализа крови, пункции суставов, исследования синовиальной жидкости.
Общие сведения
Артрит стопы – группа заболеваний воспалительного характера, затрагивающих сочленения костей в области предплюсны, плюсны и пальцев стопы. Среди разновидностей артрита стопы чаще других форм встречаются ревматоидный, посттравматический, подагрический, инфекционный артриты, которые могут иметь острое либо хроническое течение. Поражение суставов стопы довольно часто сочетается с артритом голеностопного сустава и артритом пальцев ног. В зависимости от причин заболевания и требуемого объема медицинской помощи, лечением артрита стопы могут заниматься специалисты в области ревматологии или травматологии и ортопедии.
Стопа человека является важным элементом опорно-двигательного аппарата и представляет собой сложное анатомо-функциональное образование, испытывающее большие статические и динамические нагрузки. Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Стопа выполняет ряд важнейших функций, обеспечивающих вертикальное положение при стоянии и ходьбе: балансировочную, рессорную, толчковую, рефлексогенную. Нарушение той или иной функции стопы в результате травмы или заболевания может повлечь за собой развитие патологии межпозвоночных, тазобедренных, коленных и голеностопных суставов.
Кости стопы соединяются с костями голени и между собой посредством суставов предплюсны, плюсны и пальцев стопы. Суставы задней части стопы (предплюсны) представлены подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и клиноладьевидным суставами. Таранно-ладьевидный и пяточно-кубовидный суставы образуют Шопаров сустав или поперечный сустав предплюсны. Кости среднего и переднего отделов стопы соединяются посредством предплюсне-плюсневых (сустава Лисфранка), межплюсневых, плюснефаланговых и межфаланговых суставов. Артрит стопы может возникнуть в любом из перечисленных сочленений. В отличие от суставов переднего отдела, суставы заднего и среднего отделов стопы малоподвижны. Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Объем движений в суставах стопы достаточно ограничен: сгибание — 45-50°; разгибание — 15-25°; приведение и отведение — 12°; пронация и супинация — 13°.
Артрит стопы
Причины
Воспалительный процесс в суставах стопы может развиться первично (самостоятельно) или на фоне сопутствующих инфекционных, метаболических, аутоиммунных заболеваний. В этиологии артрита стопы нередко прослеживается связь с ранее перенесенными травмами: ушибами, растяжением связок, вывихами и переломами костей стопы. При этом между травмой и заболеванием сустава может пройти достаточно длительное время. В случаях, когда происходит открытый перелом или ранение стопы, воспалительный процесс может возникать вследствие прямого проникновения инфекции в область суставов. В ряде случаев артрит стопы развивается в результате хронической травматизации суставов стопы, например при ношении неудобной обуви, плоскостопии, занятиях спортом или балетом.
Развитие инфекционного артрита стопы может быть связано с перенесенными вирусными, микробными, грибковыми или паразитарными инфекциями.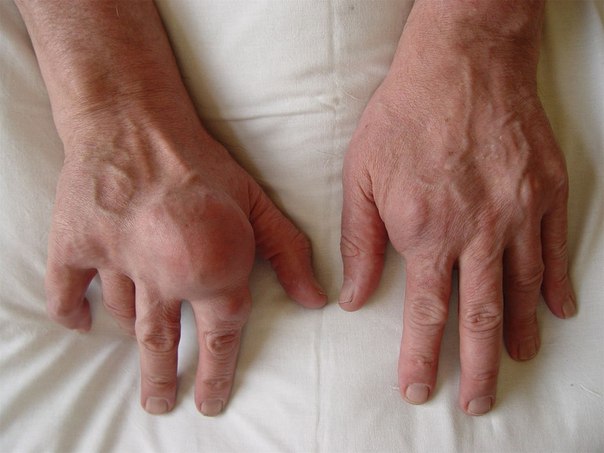 Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Часто в анамнезе больных удается выявить предшествующий артриту грипп или другие ОРВИ, обострение хронического тонзиллита, пневмонию, кишечную инфекцию, гонорею. Иногда распространение инфекции на суставы стопы происходит по лимфатическим путям из септических очагов, расположенных близко к суставной полости (при фурункулах, рожистом воспалении, остеомиелите, инфицированных ранах, укусах насекомых и животных). Реактивный артрит стопы, дебютирующий после перенесенной урогенитальной или кишечной инфекции, встречается при синдроме Рейтера.
Ревматоидный артрит стопы является заболеванием с достоверно неустановленной этиологией. Тем не менее, известно, что в этом случае воспалительно-деструктивные изменения развиваются вследствие повреждения синовиальной оболочки суставов образующимися в организме иммунными комплексами. При артрите, связанном с подагрой, воспалительный процесс инициируется отложением кристаллов уратов в полости сустава. Факторами, провоцирующими патологические изменения суставов стопы, служат пожилой возраст, избыточный вес, тяжелые нагрузки, общее и местное переохлаждение, курение, иммунодефицитные состояния, сахарный диабет и пр.
Симптомы артрита стопы
Артриты различной локализации и этиологии имеют ряд общих клинических признаков: боль, изменение внешнего вида сустава, нарушение функции. Вместе с тем, каждой форме заболевания свойственны и свои специфические черты. Боли в суставах стопы обычно носят постоянный характер, усиливаются во время ходьбы или длительного стояния и в некоторой степени стихают после отдыха. При подагрическом артрите отмечается приступообразный тип болей. Мягкие ткани над пораженными сочленениями стопы отечны, кожа гиперемирована и горяча на ощупь. Нарушение функции находит выражение в ограничении подвижности стопы, уменьшении объема и амплитуды движений. Потеря привычной подвижности стопы может быть вызвана как интенсивными болевыми ощущениями, так и разрастанием остеофитов (вторичным артрозом стопы). Движения в суставах стопы нередко сопровождаются характерным хрустом или щелчками.
К специфическим симптомам артрита стопы относятся утренняя скованность, множественное поражение суставов, характерные деформации пальцев и стопы. Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Скованность движений в стопе отмечается, главным образом, в утренние часы после продолжительного периода ночного отдыха. Сами больные обычно выражают данное состояние фразой «по утрам не могу расходиться». К ограничению подвижности добавляются болевые ощущения, отчего походка становится прихрамывающей; иногда пациенты некоторое время вообще не могут наступить на стопу. Артрит стопы (за исключением посттравматической формы) обычно является проявлением полиартрита – воспалительного поражения суставов различных групп. К типичным видам деформаций, возникающим в результате разрастания краевых остеофитов, анкилозов и подвывихов суставов, относятся когтевидные и молоткообразные пальцы, вальгусная деформация стопы.
Диагностика артрита стопы
Обычно обратиться к специалисту (ревматологу или ортопеду) больного вынуждает интенсивная боль, затрудняющая ходьбу. В рамках изучения физикального статуса производится осмотр дистального отдела нижней конечности; оценка положения, формы стопы, характера пассивных и активных движении; пальпация, определение местной температуры; анализ походки и т. д.
д.
В диагностике артрита решающее значение принадлежит рентгенографии стопы, УЗИ суставов, магнитно-резонансной и компьютерной томографии. С целью уточнения этиологии артрита стопы выполняется иммунологический и биохимический анализы крови с оценкой уровней СРБ, ревматоидного фактора, мочевой кислоты, сахара крови. Диагностическая пункция мелких суставов стопы позволяет получить и провести исследование синовиальной жидкости. Артрит стопы следует отличать от периартикулярной патологии – плантарного фасциита, подпяточного бурсита, болезни Мортона и др.
Лечение артрита стопы
Лечение артрита стопы складывается из этиопатогенетической и симптоматической медикаментозной терапии, комплекса восстановительно-реабилитационных мероприятий; при необходимости – хирургической тактики. Во всех случаях обходимо ограничить нагрузку на стопу, исключить ее хроническую травматизацию. В остром периоде заболевания может быть показана иммобилизация стопы гипсовой лонгетой и передвижение с помощью костылей. Диета при артрите стопы чаще всего требуется пациентам с подагрой.
Диета при артрите стопы чаще всего требуется пациентам с подагрой.
При различных формах артрита стопы показано назначение пероральных, парентеральных и местных форм НПВП, обладающих противовоспалительным и анальгезирующим эффектом. При установлении инфекционной природы артрита стопы выписываются антибиотики. Во многих случаях требуется локальное внутрисуставное введение глюкокортикостероидов. В восстановительном периоде назначаются хондропротекторы, физиолечение (магнитотерапия, диадинамотерапия, амплипульстерапия, парафин, озокерит, лечебные ножные ванны), занятия лечебной физкультурой, массаж стопы. Артрит стопы предъявляет повышенные требования к выбору обуви: она должна быть свободной, на низком каблуке, с твердой подошвой. Как правило, пациенту рекомендуется постоянное использование супинаторов и других ортопедических приспособлений.
В том случае, если артрит приводит к выраженным структурным изменениям стопы, проводится эндопротезирование плюснефаланговых суставов или артропластика.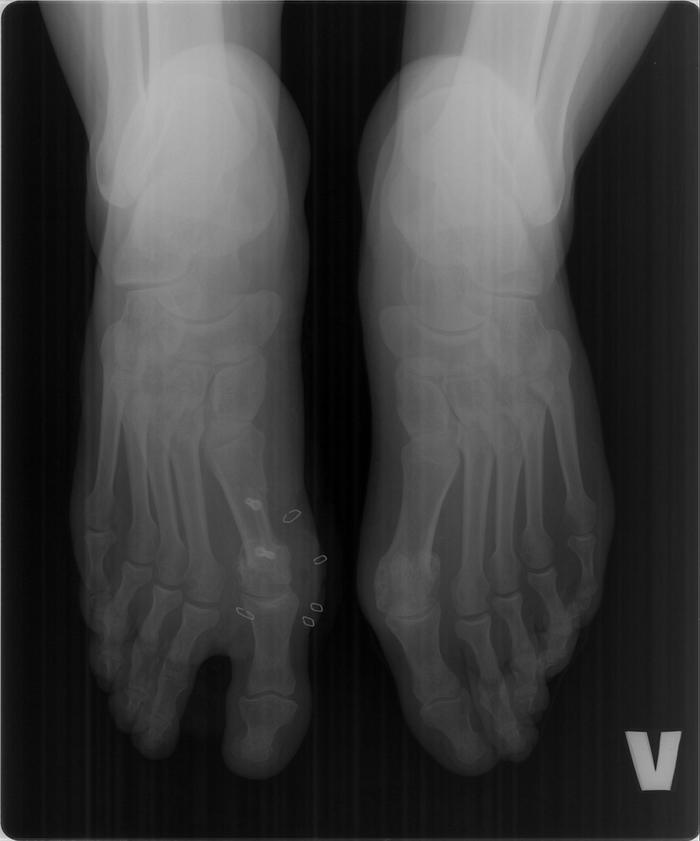 При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
При развитии стойкой деформации может потребоваться резекция молоткообразных пальцев стопы.
Прогноз и профилактика артрита стопы
В случае возникновения артрита стопы прогноз в значительной мере зависит от контроля над течением основного заболевания и полноты лечебных мероприятий. При грамотной терапии и выполнении рекомендаций врача удается восстановить былое качество жизни. В противном случае необратимые изменения суставов и тяжелые деформации стопы могут привести к инвалидизации и невозможности самостоятельного передвижения. Для профилактики артрита стопы следует позаботиться об удобной и комфортной обуви, оберегании ног от травм и чрезмерных нагрузок, поддержании оптимального веса, своевременном устранении сопутствующих заболеваний.
Лечение боль в стопе — Екатеринбург Новая Больница
Как Вы думаете, почему мы способны ходить долго и не уставать? Ходить по разным поверхностям? Бегать босиком? Как так получается, что совсем небольшой по объёму голеностопный сустав выдерживает вес тела человека и не ломается (более того, там редко развивается остеоартроз)? А, если заглянуть в биологию, как человек стал единственным прямоходящим млекопитающим на Земле?
Причина – в уникальном строении человеческой стопы:
- 28 костей и 33 сустава.

- Пять продольных сводов и один поперечный, которые формируются за счёт пассивных (кости и связки) и активных сил (мышцы)
- Огромное количество связок и способность выдерживать вес больше собственного тела.
Всё это – залог успешной работы стопы, которая функционирует по принципу пружины, сначала запасая энергию, а затем – превращая её в жесткость.
Тем не менее, и этот идеальный механизм подвержен повреждениям и заболеваниям. Давайте разберём наиболее частые из них.Заболевания стопы
Безусловный «лидер» среди всех проблем стопы – вальгусная деформация 1 пальца. Вопреки распространённому мнению, это не отдельный нарост на стопе, а утолщенная головка плюсневой кости 1 пальца. Причина утолщения – высокая нагрузка на 1 палец, которая наблюдается при ношении неправильной обуви («балетки», как и высокие каблуки с узким носом – не лучший вариант), длительной нагрузке на стопу (продавцы и балерины, например), уплощении продольного свода стопы (развивается с возрастом, быстрее – при избыточной массе тела), особенностях развития соединительной ткани, некоторых ревматических заболеваниях (ревматоидный артрит). В результате избыточной нагрузки увеличивается угол между 1 плюсневой костью и фалангой 1 пальца стопы, а 1 палец постепенно занимает «диагональное положение» и «выталкивает» второй а, иногда, и третий палец стопы (формируются так называемые «молоточкообразные пальцы»).
Кроме того, в результате избыточной нагрузки воспаляется сумка вокруг 1 плюснефалангового сустава и появляется боль. Лечение данной патологии направлено на обезболивание и профилактику дальнейшей деформации и включают в себя гимнастику, правильную обувь или стельки, межпальцевые перегородки, ортезы для 1 пальца и обезболивание при необходимости. Хондропротекторы (глюкозамин, хондроитин) для вальгусной деформации 1 пальца, впрочем как и для любых других заболеваний стопы – неэффективны. Оперативное лечение показано в том случае, если возникают трофические нарушения в области сустава (потертости, ранки) и при выраженной деформации, когда возникают проблемы с ношением обуви или пациентка испытывает эстетический дискомфорт. При хирургическом лечении производится остеотомия (т.е. иссечение части кости) вместе с операцией на мягких тканях для восстановления свода и функции стопы.
Спровоцировать повреждение может избыточный вес, ограничение сгибания в голеностопном суставе, долгое пребывание на ногах в течение дня, ходьба босиком по неровным поверхностям, занятия некоторыми видами спорта (например, бег в неподходящей обуви) и очень часто – ношение обуви на плоской подошве (балетки).
Через несколько месяцев в области воспаления происходит оссификация (уплотнение, отложение солей кальция). На рентгенографии стопы при этом становится заметен участок подошвенной связки. Это и называется на языке рентгенологов — ПЯТОЧНАЯ ШПОРА. Именно рентгенологическая находка – пяточная шпора не может болеть, так причина боли – это всегда воспаление. Поэтому очень важно понять, что наличие пяточной шпоры на рентгенограмме и подошвенного фасциита как клинического признака не всегда совпадают. При типичных проявлениях пяточного фасциита врач ревматолог не направляет пациента на рентгенологическое исследование, поскольку тактика лечения не зависит от его результатов.
А само лечение направлено на смягчение удара при ходьбе (подпяточники), растягивание связки (гимнастика, ночные шины), обезболивание (локальное введение гормонов глюкокортикоидов и противовоспалительные препараты) и стимуляцию заживления (ударно-волновая терапия).
Следующая группа заболеваний, которые поражают стопу – это артриты. Их много, и каждый имеет свою клиническую картину. Отличить их один от другого – задача врача, потому подробно рассказывать о каждом не будем. Но ориентиры дадим…
Самый распространённый артрит – подагрический (или просто «подагра»). В 70% случаев он дебютирует с большого пальца стопы, точнее – с сустава в основании пальца. Боль при этом носит резкий, невыносимый характер. Длится она недолго — 2-3 дня, с длительными периодами спокойствия между приступами. Однако чем дальше течёт подагра, тем короче становятся «светлые» промежутки и длиннее – «тёмные», в процесс вовлекаются и вышележащие отделы стопы, голеностопный сустав и многие другие суставы, хуже помогают обезболивающие препарат, что вынудит даже самого стойкого пациента обратиться к врачу.
Следующие по частоте артриты – ревматоидный и псориатический. Они имеют принципиальные отличия между собой. Ревматоидный – симметричный, в дебюте поражает суставы в основании 2-5 пальцев, имеет чётко воспалительный характер болей и прогрессирующее течение, обычно хорошо поддаётся вовремя начатой терапии. Псориатический – асимметричный, суставы поражает «по вертикали» (характерный симптом – «палец-сосиска» — воспаление всех тканей сустава), может протекать как достаточно мягко, так и очень агрессивно с развитием деформации, более «капризный» в плане побора терапии.
Тщательный сбор анамнеза помогает врачу отличить разные виды артритов. А для пациентов с подагрой есть свой «лайфхак»: так как приступы обычно быстротечны и пациент часто не успевает попасть к врачу с острой проблемой – можно сделать фото во время приступа и показать на приёме. В некоторых случаях это может здорово облегчить диагностику.
В заключение несколько слов о боли в голеностопном суставе. Как уже упомянуто выше, несмотря на большую нагрузку, он редко подвергается поражению остеоартрозом (исключение — вторичный остеоартроз после травмы /остеоартроз на фоне артритов), а наиболее частой причиной боли в нём является поражение связочного аппарата. Ходьба на каблуках, в неудобной обуви и по неровным поверхностям предрасполагает к получению «микротравм» (подвернули-подогнули ногу): возникает микроповреждение связок, а затем – воспаление, которое и даёт боль. В дальнейшем при постоянном повреждении волокна связок начинают «срастаться» медленнее, появляются явления фиброза и боль становится постоянной.
Кроме того, между слоями связок есть «свободные пространства», в которых при воспалении скапливается жидкость и это хорошо видно внешне (обычно – это припухлость в области лодыжек).
Распространённая ошибка диагностики заключается в том, что при рутинном проведении рентгенографии голеностопного сустава в описании будет звучать термин «остеоартроз» и лечение пойдет по неправильному пути. Вместо гимнастики для укрепления связок и мышц и ношения бандажа с адекватным обезболиванием будут назначены хондропротекторы, которые вряд ли принесут облегчение, а ограничение движений в суставе (а при боли всегда хочется включить режим «охранительного торможения») ещё больше ослабит связочный аппарат и создаст условия для дальнейшего повреждения.
Вывод: грамотный специалист не только сэкономит время и деньги за счёт НЕ назначения ненужных обследований, но и поможет сохранить здоровье на годы вперёд!
Стоимость консультаций ревматологов Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
причины, симптомы, диагностика, лечение, профилактика
Артрит стопы подразумевает не только ограничение двигательной активности, ухудшение самочувствия, но и деформацию пальцев. Чтобы сохранить ноги здоровыми и красивыми, надо вовремя начать лечение.
Повреждение и деформацию костно-суставного аппарата стопы, возникшее из-за воспалительного процесса в суставах и околосуставных тканях, принято называть артритом. Оставить первые признаки этого недуга без внимания — значит допустить появление необратимых изменений в тканях кости и хряща.
О причинах заболевания
Чаще всего в полость сустава патогенные микроорганизмы проникают с током крови из очагов воспаления, сформировавшихся в половых органах, дыхательной системе. Спровоцировать артрит могут возбудители гонореи, ангины, туберкулёза, сифилиса, бруцеллёза. В других случаях инфекция попадает в рану на ноге после травмирования.
Кроме того, создают условия для воспалительного процесса такие факторы, как сбой в работе щитовидной и поджелудочной желёз, иммунодефицит, аутоиммунные заболевания, лишний вес, переохлаждение, чрезмерная нагрузка стопы из-за занятий спортом или танцами, ношение обуви на высоких каблуках или же, напротив, на абсолютно ровной подошве. Особую угрозу представляет такая дань моде как туфли и сапоги с зауженным носом, которые уродуют пальцы.
Основные симптомы
К главным признакам артрита стопы следует отнести:
- эпизодические приступы боли, учащающиеся по мере развития недуга;
- выраженная отёчность стопы;
- быстрая утомляемость при ходьбе;
- изменение походки;
- появление хрустящего звука при сгибании-разгибании сустава;
- покраснение кожи над воспалённым местом.
Методы диагностики
Выслушав жалобы пациента, врач осматривает и ощупывает стопу. Для уточнения характера заболевания применяются следующие исследования:
- ультразвуковое исследование;
- рентгенография;
- магнитно-резонансная (или компьютерная) томография.
Обязательно выполняется анализ крови для выявления ревматоидного фактора, определения уровня глюкозы, С-реактивного белка.
О способах лечения
Острая форма артрита предполагает ограничение двигательной активности и соблюдение специальной диеты. На этом фоне хороший результат даёт применение нестероидных противовоспалительных препаратов для суставов и костей (мазей, таблеток или инъекций). При тяжёлом течении болезни возможно назначение кортикостероидов.
Инфекционная форма артрита требует назначения антибиотиков, эффективных против возбудителей болезни. Если же артрит имеет аутоиммунное происхождение, лечение, подразумевающее приём цитостатиков, назначает ревматолог.
Чтобы активизировать секрецию суставной жидкости, укрепить мышцы и привести в норму кровообращение, после купирования воспаления назначают выполнение упражнений из комплекса ЛФК. Быстрее восстановиться помогут перпараты для суставов и костей на основе растительных компонентов. Их основная функция в защите и укреплении теаней.
Профилактические меры
Есть эффективные способы предупреждения развития артрита стопы. К ним относится поддержание нормального веса тела. Так что питание должно быть сбалансированным, но не избыточным. Лучше слегка недосаливать блюда, не есть жирного и копчёного.
Ради здоровья и красоты ног следует отказаться от употребления спиртных напитков и курения. Особое внимание надо уделять выбору обуви: она должна быть удобной, на небольшом каблуке и с широким носом.
Лечение инфекционных заболеваний следует осуществлять под контролем врача и доводить до полного выздоровления. Особое внимание надо уделять укреплению иммунной системы. Также можно принимать комплексы, активизирующие рост костной ткани и быстрое сращение костей в случае переломов.
Читать также:
Артрит коленного сустава
Артрит голеностопного сустава
Артрит тазобедренного сустава
Артрит плечевого сустава
Артрит пальцев
Артрит у детей
Артрит стопы – симптомы, лечение, фото
- Артрит стопы
- Артрит стопы
- Лечение артрита стопы
- Народная медицина для лечения артрита стопы
Стопы имеют очень большое значение для человека. От их здоровья зависит функция движения. Благодаря им человек способен прыгать, бегать и даже удерживать равновесие. Ежедневно именно на стопы и их суставы приходится максимальное количество нагрузки. Если у человека развивается артрит стопы, то лечить его следует незамедлительно, чтобы как можно быстрее вернуть утраченные функции.
Суть патологии
Воспалительный процесс в суставах стопы называется артритом. Поражаются при нем как ткани самого сустава, так и те, что находятся в его окружении. Артрит мелких суставов стопы может развиваться внезапно в здоровом организме. Это называется первичным заболеванием. Причину такой патологии выявить сложно, а иногда и вовсе невозможно. Есть также вторичный вариант развития артрита ступней ног, который возникает как следствие попадания в организм инфекционного возбудителя.
Суть процесса во многом зависит от того, что стало причиной его развития. Поэтому установить, что спровоцировало патологическую реакцию очень важно, чтобы понять механизм развития недуга и назначить правильное лечение.
Причины развития болезни
Причины возникновения артрита могут быть очень разнообразны, но все же есть несколько основных групп провокаторов развития артрита.
- Процессы аутоиммунного плана. В результате их появления развиваются ревматоидные артриты стопы и другие аутоиммунные поражения суставов. Суть таких процессов в том, что организм пациента начинает уничтожать собственные клетки, расценивая их для себя как чужеродные.
- Инфекционные процессы. Такие болезнетворные агенты как хламидии, гонококки, стрептококки и другие часто становятся причиной развития артрита.
- Воздействие травм. Чаще такое случается с профессиональными спортсменами, людьми, которые в прошлом попадали в дорожно-транспортные происшествия или даже вследствие ношения неудобной обуви на высоком каблуке.
- Артрит стоп может возникнуть вследствие метаболических расстройств и отложения солевых кристаллов в самих суставах и тканях вокруг них. Такое происходит при подагре, когда чрезмерное количество мочевой кислоты кристаллизуется и депонируется в организме.
Существует также ряд факторов, которые могут стать пусковым моментом для начала болезни:
- нарушение метаболических процессов;
- злоупотребление алкоголем и табакокурение;
- длительное воздействие низких температур;
- чрезмерная масса тела;
- возрастные изменения в хрящевой ткани.
Клинические проявления
Встретить на приеме у врача пациента с первой стадией развития артрита почти невозможно. Люди обращаются за помощью тогда, когда патологические изменения отражаются на их качестве существования. Симптомы артрита стопы, с которыми пациенты приходят за помощью, можно распределить на специфические и неспецифические варианты. К первым относятся те, которые возникают только при артритах стопы:
- утром после пробуждения человек ощущает скованность при попытках подвигать стопой;
- в области стопы или главного пальца возникает боль достаточно большой интенсивности;
- стопы искривляются по вальгусному типу;
- если причиной развития болезни стала инфекция, то возможно появление множественных очагов;
- появление сыпи или гиперемированных участков кожи над зоной поражения суставов.
Существуют также неспецифические признаки артрита стопы, которые могут проявляться также при других различных заболеваниях:
- нарушение функций суставов;
- хрустящий звук, возникающий при передвижении в суставах;
- острый болевой синдром;
- значительный отек и краснота кожи;
- интоксикационные проявления общего характера.
На заметку!
На фото артрита стопы можно увидеть увеличенную за счет отека ступню, кожа которой будет красной, блестящей и может быть покрыта сыпью. Здоровая ступня при одностороннем процессе будет меньшего размера относительно ее толщины.
Классификация артрита стопы
- Артриты стопы ревматоидного характера. Они имеют аутоиммунную природу. Из-за постоянного рецидивирования вылечить артриты стопы этого вида невозможно. Можно только приостановить процесс воспаления и отсрочить деформацию суставов и инвалидизацию пациентов.
- Остеоартрит является процессом дегенеративным. Часто становится хроническим недугом. Рецидивирует в случае наличия в суставах солевых отложений.
- Артрит травматического характера развивается независимо от возраста как результат перелома, растяжения или ушиба.
- Реактивная форма артрита стопы развивается, как результат недавно перенесенного инфекционного или вирусного процесса и тоже не зависит от возрастных особенностей. В курсе лечения артрита стопы этой формы будут присутствовать такие лекарства, как антибиотики.
- Подагрическое воспаление суставов относится к артритам стопы метаболического происхождения. Возникает он как итог нарушения белкового обмена в организме и накопления солевых кристаллов в мягких тканях, которые при движении воздействуют на них травматическим способом, вызывая воспаление и болевой синдром. Приступы обострения при этой хронической патологии проявляются резкой болью и почти обездвиживанием пациента. Самое частое место проявления – сустав у основания главного пальца на ноге.
Заболевание в МКБ 10 попадает под код от М05 до М14.
Особенности диагностики
Как лечить артриты стопы, подскажет ревматолог. Если проблема возникла после травмы, то консультацию проводят совместно с врачом травматологического профиля.
Вначале проводится тщательный осмотр и сбор анамнеза заболевания и жизни пациента. Выясняется подробно, не было ли недавно в его жизни провоцирующих артрит факторов. Затем назначаются дополнительные методы обследования, среди которых исследование суставов стопы с помощью ультразвука, рентгенологическое исследование, компьютерная томография, лабораторные анализы.
На заметку!
На рентгеновском снимке можно увидеть повреждения хрящевой и костной ткани, а также изменение размеров суставной щели. Еще одним эффективным методом диагностики является пункция мелких суставов с последующим исследованием их содержимого.
Лечение артрита
Отзывы о лечении говорят о том, что артрит вылечить можно далеко не всегда, но если следовать всем предписаниям, то можно удерживать болезнь под контролем и предупредить деформацию суставов, ведущую к потере потере трудоспособности. Выделяют базовое, вспомогательное лечение и терапию из народа.
Медикаменты
Основа лечебных мероприятий при артритах, развивающихся на стопе – это прием медикаментов.
- Быстро снять отек сустава ступни, а также уменьшить боль и другие признаки воспаления, помогут препараты из группы противовоспалительных средств нестероидного происхождения. Эти медикаменты могут использоваться в форме таблеток, инъекций или мази. Принимать их следует аккуратно, поскольку они обладают неблагоприятным сторонним воздействием на слизистую оболочку желудочно-кишечной системы.
- Используются также препараты так называемой базисной терапии. Они помогают при заболеваниях аутоиммунной природы. К ним относятся гормональные средства или иммуносупрессоры.
- Еще одна большая группа медикаментов – это группа препаратов выбора, в которую входят хондропротекторные средства, антибиотики, противовирусные, противоподагрические и другие средства. Используют те или другие из них, в зависимости от того, что послужило причиной развития болезни.
Физиологическое лечение
Физиотерапевтическое лечение стоп улучшает процессы кровообращения в них. Это способствует стимуляции метаболических, а также восстановительных процессов. Наиболее популярные и эффективные способы лечения представлены электрофорезом, воздействием ультразвука и тока на организм пациента, ионофорезом с гидрокортизоном. Хороший эффект дают процедуры с применением магнита и сероводородные ванны.
Важно!
В группу дополнительного лечения кроме физиотерапии входит гимнастика со специально разработанным комплексом упражнений для стоп, а также массажное воздействие на ступни пациента. Это может включаться в комплекс лечения артрита стопы ног в домашних условиях.
Все эти мероприятия не только улучшают кровообращение, метаболические процессы и подвижность стопы, но и формируют крепкий сухожильно-связочный каркас стопы, который удерживает ее в правильном с точки зрения анатомии положении и снимает лишнюю нагрузку.
Народная терапия
Народные средства от артрита стопы могут помочь в ускорении достижения желаемого результата от основного лечения.
Важно!
Заменить терапию полностью народная медицина не способна, и часто пациенты, которые пренебрегают медицинской помощью и полностью полагаются на лечение из народа, быстро оказываются в инвалидном кресле.
Это вовсе не значит, что средства бесполезны. Многие рецепты народного лечения помогают значительно облегчить состояние пациента и позволяют даже снизить дозировки используемых медикаментов, что немаловажно, учитывая массу побочных воздействий от лекарств, которые используют для лечения артритов на стопах.
- Измельченный посредством терки картофель, не подвергавшийся кулинарной обработке, нагревают в кастрюле до температуры в 39 градусов. Прикладывают его к стопе, с целью устранить болевой синдром или снизить его интенсивность.
- Ванночки для ног, с использованием раствора йодированной соли в большой концентрации.
Особенности питания
Питание в зависимости от причин возникновения артрита сможет иметь некоторые отличия. Так при артрите аутоиммунного характера полезно употреблять в пищу жирную рыбу, в то время как при подагре это крайне нежелательно и даже запрещено. Но все артриты имеют общие тенденции в системе питания. Оно должно быть дробным, что значит есть надо понемногу через каждые 3 часа. Основу диеты должна составлять растительная пища и молочные продукты небольшой жирности. Запрещаются напитки, содержащие алкоголь, а также крепкий чай или кофе.
Важно!
Если у пациента имеется лишний вес, то в процессе лечения необходимо приложить максимум усилий чтобы избавиться от него.
Прогноз и последствия
Прогноз для пациента, страдающего от артрита стопы, достаточно благоприятный. Но это при условии четкого соблюдения всех врачебных рекомендаций и предписаний, а также при своевременном и правильном лечении.
Если терапевтические мероприятия пациентом бесконечно игнорируются, то это приведет к искривлению суставов. Функция их нарушается, человек утрачивает сначала способность к профессиональной деятельности, а потом и к самообслуживанию. Пациент становится инвалидом и постоянно нуждается в посторонней помощи.
Отзывы
Я страдаю от ревматоидного артрита уже давно. Мой врач назначает мне лечение, и я честно и добросовестно его выполняю. Это помогает мне добиться ремиссии болезни на долгое время. Кроме таблеток использую физиологическое лечение, занимаюсь гимнастикой и раз в году прохожу санаторно-курортное оздоровление в специализированных санаториях.
Елена, Белгород
Мой отец страдает от подагры. Врачи постоянно выписывают ему специальные препараты, но обострения очень частые. Все дело в нежелании соблюдать диету. При подагре это очень важно. Но заставить его отказаться от мяса не представляется возможным, несмотря ни на какие мучения. А без диеты все лечение сводится на нет.
Ольга, Таганрог
хирургических снимков — подиатрия, ортопедия и физиотерапия
Ankle Fusion
Ниже представлена фотография послеоперационного артродеза голеностопного сустава с использованием техники перекрестных винтов. Этот тип процедуры обычно необходим для облегчения боли и снижения трудоспособности при тяжелом артрите голеностопного сустава в результате значительной травмы или повторяющейся травмы. Цель этой процедуры — устранить боль, и она продолжает оставаться золотым стандартом при тяжелом артрите суставов.
Hallux Limitus
Аномальное анатомическое положение в дополнение к повышенной активности в течение определенного периода времени или в некоторых случаях травма приведет к неправильной форме костей вокруг сустава большого пальца ноги из-за ненормального износа.Это вызовет боль типа артрита с жесткостью и припухлостью.
При ненормальном износе сустава из-за заклинивания возникает толкание верхней части сустава, что приводит к уменьшению движения большого пальца ноги вверх.
Послеоперационный рентгеновский снимок сустава, который был восстановлен с помощью замены геми (частичного) сустава для облегчения ограничивающего артрита, который также включает изменение формы костей для устранения шпор.
Открытая фасциотомия при синдроме острого отсека
На рисунке ниже показано отверстие лицевых мышц левой ноги.Эта процедура выполняется для снятия давления, которое накопилось в мышце в результате активности, при которой давление не снижается по прошествии определенного времени. Это повышенное, устойчивое давление внутри отсеков очень болезненно и ставит под угрозу кровоснабжение мышц, а в тяжелых случаях может вызвать гибель мышечной ткани.
Ниже приведено изображение удерживающих швов, наложенных на место фасцитомии, чтобы позволить мышечному отделу декомпрессироваться, но также не позволяет коже втягиваться и затруднять закрытие большого разреза в будущем.
Это первичное закрытие места разреза после того, как компартмент был адекватно декомпрессирован,
Ювенильный перелом медиальной лодыжки , при котором перелом проходит от голеностопного сустава через пластину роста (на фото слева), которая представляет собой неровную линию, проходящую из стороны в сторону над голеностопным суставом. Эта пластинка роста будет оставаться открытой до тех пор, пока не станет зрелым скелет, чтобы позволить рост. Перелом, проходящий через пластинку роста, может поставить под угрозу рост и должен быть исправлен для достижения наилучших результатов.На рисунке справа показан перелом после хирургического восстановления с помощью винта, который помогает сжать перелом, не пересекая пластину роста, но также выравнивая пластину роста, чтобы не нарушать рост кости. По возможности следует избегать пересечения пластинки роста хирургическими инструментами, чтобы не повлиять на рост кости.
Перелом медиальной лодыжки демонстрирует смещение фрагмента перелома, которое могло привести к ненормальному заживлению и изменению механической функции голеностопного сустава, что потребовало хирургического вмешательства.Пост
Послеоперационное восстановление перелома с повторным выравниванием фрагмента перелома, удерживаемым двумя хирургическими винтами, чтобы обеспечить соответствующее положение фрагмента и компрессию, которая является наиболее идеальной для заживления перелома. Это также позволит восстановить функцию голеностопного сустава, что уменьшит потенциальные дегенеративные проблемы, которые могут возникнуть после такого типа травмы.
Перелом Salter-Harris IV (иллюстрация), который представляет собой классификацию перелома у детей с вовлечением пластинки роста, дистальной части большеберцовой кости, изображенной слева, с переломом, который простирается над пластиной роста и также разрушает пластину роста, что может также остановить рост костей.Важно исправить это хирургическим путем, чтобы гарантировать, что кость заживает и имеет лучшие изменения для неизменного роста кости у несовершеннолетнего пациента. Изображение справа после хирургического вмешательства, демонстрирующее хорошее сближение фрагмента перелома и восстановление пластинки роста.
Состояние перелома по Джонсу после чрескожной фиксации винтом
Переломы Джонса специфичны тем, что они возникают у основания 5-й плюсневой кости и отходят от суставной поверхности, и являются частой травмой в некоторых видах спорта, таких как баскетбол.Эти переломы опасны по своему характеру, так как рассматриваемая область кости, где происходит перелом, имеет меньшее кровоснабжение, чем остальная часть кости, что ставит под угрозу потенциал заживления этой области.
Это вид сбоку (сбоку) стопы после хирургического восстановления перелома Джонса, который важен для стабилизации этого перелома не только для адекватного заживления, но и из-за структур мягких тканей, таких как связки и сухожилия, которые прикрепляются к основанию 5-я плюсневая кость.
Хондролиз 2-го артрита MPJ до и после микроперелома
Повреждение хряща суставной поверхности, которое может произойти либо в результате острой травмы, либо, чаще, после повторяющейся травмы и / или износа и разрыва. Если кости в суставах в вопросах не выровнены должным образом, это механически увеличивает износ сустава при работе и увеличивает вероятность этого. На фото ниже линейное повреждение суставной поверхности головки 2-й плюсневой кости.
Следующие фотографии представляют собой санацию поврежденного хряща, имеющего ненормальный внешний вид и / или ослабленного. Его полностью удаляют, чтобы обнажить субхондральную (под хрящом) костную пластину.
Затем через костную пластину проделывают сверла, чтобы обеспечить кровотечение в этой области, что поможет заживлению хрящевой поверхности с фиброзным хрящом, который представляет собой своего рода рубцевание хряща.
Пальцы и пальцы ног
Ниже изображена деформация большого пальца стопы большого пальца стопы, которая усугубила сокращение второго пальца стопы.Наружное отклонение большого пальца вызывает недоординат второго, что приводит к усилению дорсального (кверху) вывиха пальца стопы.
Послеоперационное восстановление деформаций большого пальца стопы и пальца стопы, которое полностью выпрямляет за счет использования комбинации разрезов костей и освобождения мягких тканей большого и второго пальцев стопы для исправления неправильного положения пальцев стопы и значительного уменьшения боли при занятиях и использовании обуви .
Ниже приведена фотография тяжелой деформации большого пальца стопы и пальца стопы.На этом этапе механического процесса пальцы, особенно второй палец, смещены из сустава с длинной костью стопы, называемой плюсневой костью. Тяжесть этих деформаций является многофакторной, включая генетику, измененную механику с контрактурами мягких тканей и плохую обувь.
Ниже приведена фотография вида сверху тех же деформаций, что и на картинке выше.
На изображении ниже изображена та же стопа после хирургической коррекции деформации большого пальца стопы большого пальца стопы и коррекции молоткового пальца второго, третьего и пятого пальцев.Пластиковые шарики в верхней части второго и третьего пальцев стопы покрывают провода, которые удерживают положение второго и третьего пальцев в длинных костях (плюсневых костей) стопы, так что контрактуры мягких тканей заживают в нужном месте. В зависимости от деформации проволока остается на месте в течение 4-6 недель, а затем удаляется.
Компартмент-синдром
Ниже показано фасциальное покрытие мышечного отсека. Состояние возникает, когда давление в этом отсеке повышается после травмы или может возникнуть после тренировки из-за неспособности мышцы естественным образом декомпрессироваться.Это приводит к неослабевающей боли и может привести к снижению притока крови и кислорода к мышечной ткани, вызывая гибель этой ткани.
На рисунке ниже показана фасция, покрывающая ткань, поднимаемая силами, указанными в верхней части рисунка.
Ниже показан разрез в отсеке, обнажающий мышечную ткань более глубокого красного цвета в месте, где ретрактор находится слева от изображения. Открытие этой лицевой ткани имеет жизненно важное значение для снятия давления в отсеке после травмы или упражнений.Также важно, чтобы это высвобождение было обширным, чтобы фасциальная ткань не заживала закрытым, что позволяло снова нарастать давление.
Разрыв ахиллова сухожилия
Большинство разрывов ахиллова сухожилия происходит из-за хронической дегенерации сухожилия в сочетании с неправильной подготовкой сухожилия к выполнению определенных действий, таких как прыжки и резкие изменения направления. Вот почему этот тип травм встречается у того, что считается «Воином выходного дня». Этот человек обычно не тренирует и не тренирует сухожилие, чтобы выдержать интенсивную физическую нагрузку, а затем идет и занимается спортом на выходных, и сухожилие выходит из строя.На фото ниже видны истрепанные концы разорванного ахиллова сухожилия.
На изображении ниже показано сухожилие после ремонта с использованием сложной техники наложения швов, называемой краковским швом. Это очень сильное восстановление, и прогноз после восстановления с помощью физиотерапии очень хороший.
Изображение большой доброкачественной опухоли кости в передней части лодыжки
Доброкачественная опухоль после удаления опухоли
Pes Cavus (Высокий свод стопы)
Предоперационные снимки стопы кавуса с высоким сводом, на котором виден высокий шаг пяточной кости (пяточной кости) относительно земли (слева).Послеоперационная реконструкция кавусной стопы с фиксацией скользящей остеотомии пяточной кости двумя винтами и костным вырезом основания первой плюсневой кости для уменьшения вершины деформации возле сустава, зафиксированной хирургической скобой (справа).
Это рентгеновские снимки до и после операции хирургической коррекции синдесмотического разрыва, который в первый раз не удался другим врачом из-за поломки винта. На послеоперационных снимках, сделанных нашими врачами, пространство между медиальной лодыжкой и таранной костью уменьшено, а сустав конгруэнтен и симметричен.Мы просверлили отверстие в кости в местах предыдущих винтов, добавили два синдесмотических винта, которые прошли через обе кости для дополнительной стабильности, а также 2 каната Arthrex.
Ниже приведены фотографии излеченного перелома шейки таранной кости, полученные после ORIF. Из-за тяжести травмы пациент страдал подтаранным артритом и болями. Исцеление пациента также начало ухудшаться из-за травмы. Мы выполнили остеотомию пяточной кости с подтаранным спондилодезом для исправления стопы пациента.
До операции
Послеоперационная
Это фотографии перелома пилона, выполненного другим хирургом. Передняя большеберцовая пластина была размещена слишком дистально и вторглась в сустав пациента. Эти травмы часто вызывают посттравматический артрит независимо от фиксации. Пластина была удалена, и пациентка почувствовала некоторое облегчение. Примерно через 1 год пациенту был произведен успешный артроскопический спондилодез.
S / P Пилон с передней пластиной слишком дистально
После удаления пластины перед артроскопическим спондилодезом
После артроскопического спондилодеза
Интраоперационный снимок отрыва ахилла пяточной кости
Под ахиллом протягивается через впадину в пяточной кости, чтобы повторно закрепить его вниз)
На фото ниже отрыв ахиллова сухожилия от пяточной кости до ремонта и повторной фиксации через пятку
Интраоперационные снимки во время полуимплантации большой большой стопы
Система переноса костно-хрящевого аутотрансплантата (О.A.T.S.)
Артродез голеностопного сустава с трансплантатом только малоберцовой кости после тяжелого посттравматического артрита после перелома пилона
Разрыв ахилла во время операции до и после операции
Интраоперационные снимки коррекции бурсита при костной кисте первой плюсневой кости. Киста является текущей, и аутогенный костный трансплантат после бунонэктомии измельчается и упаковывается в костную кисту.
Хирургическая резекция коалиции позволяет снять ограничение объема движений в пораженном суставе и устранить боль, связанную с попыткой движения.На фото изображена коалиция на острие металлического инструмента. На фото справа — вновь созданное пространство, где когда-то располагалась эта коалиция. На последнем снимке мышечный живот FDB используется в качестве межпозиционного трансплантата, чтобы занять мертвое пространство и уменьшить вероятность рецидива.
Это оперативные снимки ребенка, у которого был увеличен пятый палец стопы с полным дополнительным набором костей, которые были удалены, чтобы сделать палец более анатомическим.
Это интраоперационные снимки удаления болезненной шпоры в задней части пяточной кости, которая не прошла консервативное лечение.
Это интраоперационный снимок пяточной шпоры в задней части пятки до резекции. Он находится рядом с инструментом в правом нижнем углу. Шпора вызывает боль, так как раздражает ахиллово сухожилие
Это разрез кости, выполняемый для удаления шпоры и кости, вызывающих боль.
Это фотография удаленной кости. Под костью остается пустота, оставшаяся после удаления.
Это изображение размера удаленной кости.В верхней части должен быть блестящий белый хрящ. Он желтоватый и лишен хрящей из-за постоянного раздражения ахиллова сухожилия. Шпора находится в нижней части 30% кости.
Это изображение наложения шва на ахиллово сухожилие для его прикрепления к кости. В кости есть якоря, к которым уже прикреплен шов. Якоря вбиваются в кость, чтобы ахиллово сухожилие могло снова прикрепиться к пятке. Затем эти швы затягивают для прилегания интимной кости к сухожилию.
Интраоперационные фотографии переднего и бокового отслаивания при синдроме хронического отдела напряжения
Интраоперационные артроскопические фотографии операции на ОКР талара
Серия фотографий биопсии подунгальной меланомы
А как насчет картинок о ревматоидном артрите?
Принесение врачу снимков ревматоидного артрита
Вы думаете о встрече с ревматологом перед отъездом? О чем вы спросите или скажете ему (или ей), когда увидите его? Спустя несколько месяцев я коплю проблемы и вопросы.На этот раз я также сохранил свои фотографии ревматоидного артрита.
Вначале ортопед увидел мои деформированные ступни с пальцами ног, направленными на 90 градусов во все стороны. Но к тому времени, как я попала к врачу-ревматологу, опухоль уменьшилась. Мне никогда не приходило в голову сфотографировать ревматоидный артрит.
Стоит ли фотография о ревматоидном артрите трех слов: Мне все еще больно?
На прошлой неделе специалист по спине сказал мне, что я не выгляжу так, будто у меня РА.Я не хочу выглядеть больным, поэтому я очень старался прибраться. Это был первый раз, когда я смогла мыть голову за 2 недели.
За последние несколько месяцев я наконец начал фотографировать свои суставы, сыпь или опухоль. Конечно, я не могу показать всю боль на фотографиях, так что это все равно меня разочаровывает. Я не прекратил все лечение, чтобы получить более качественные снимки RA. Но с такими парнями, как этот доктор, эта безумная мысль пришла мне в голову.
Я уже писал, что было бы очень полезно, если бы боль была цветной, как ее раскрашивают на медицинских иллюстрациях.Я даже подумал об использовании цветных маркеров, чтобы вытатуировать мою боль на теле, как карту для документа. «Док, ты видишь, где сейчас болит?» Я все еще думаю, что сделаю это. Не волнуйтесь, я не забуду сфотографировать.
Фотографии вашего ревматоидного артрита
За последние несколько месяцев некоторые милые люди присылали мне свои фотографии ревматоидного артрита без запроса. Мне было очень интересно получать их, так как каждый из них просил меня «использовать эти фотографии ревматоидного артрита, чтобы показать правду о РА или помочь делу.«Я планировал использовать их на странице с изображениями ревматоидного артрита здесь, на веб-сайте. Я сейчас работаю над этой страницей, поэтому, если вы хотите добавить собственное изображение ревматоидного артрита, отправьте его мне по электронной почте kelly @ rawarrior.com. На странице не будет имен, и никто не сможет идентифицировать вашу руку или какой-либо сустав, который вы фотографируете. Обещаю, я найду наилучший способ использовать его в нашем деле.
Информационный бюллетень
Моя прекрасная дочь Кэти Бет создала отличную новую страницу подписки на предстоящий информационный бюллетень Rheumatoid Arthritis Warrior. Чтобы зарегистрироваться, нажмите здесь .
Женский день
Получили ли вы ответы на какие-нибудь из ваших писем в «Женский день»? Пожалуйста, дайте мне знать. Если вы не видели мое видео или написанное к Женскому дню, нажмите здесь .
Рекомендуемая литература:
Псориаз и псориатический артрит стоп
О стопеСтупни — важная часть анатомии человека; каждая ступня имеет 26 костей, 33 сустава и контролируется мышцами, сухожилиями и связками.Кожа на подошве стопы отличается от кожи на остальной части тела, с особенно большим количеством потовых пор.
Чтобы справиться с весом, который постоянно лежит на них, подошвы ступней имеют самый толстый слой кожи на теле человека. Однако они очень чувствительны и действуют как сенсоры при ходьбе или стоянии. Таким образом, все, что мешает или влияет на стопы, может серьезно повлиять на функции и общее самочувствие.
Псориаз стопыЧаще всего псориаз стопы похож на бляшечный псориаз на других участках тела и называется ладонно-подошвенным псориазом.Часто бляшки бывают толстыми и чешуйчатыми, которые могут быть болезненными и кровоточить при появлении трещин. Важно отличать псориаз от других состояний, поражающих стопу.
Помимо зубного налета, существуют другие виды псориаза, поражающие стопу и имеющие другой вид.
Локальный пустулезный псориаз — также известный как ладонно-подошвенный пустулезный псориаз ( PPP) — поражает около
человек.5% людей с псориазом. Чаще всего возникает в возрасте от 20 до 60 лет.Это может быть болезненным и чаще встречается у женщин, чем у мужчин. Около 10-25% людей с ППП в семейном анамнезе страдают псориазом, но точная причина его развития неизвестна.
PPP вызывает пустулы на ладонях и подошвах. Как и при всех типах псориаза, триггерными факторами считаются инфекция и стресс. PPP обычно распознается по желто-белым пустулам примерно 2-3 мм в диаметре, появляющимся на мясистых участках рук и ног, таких как основание большого пальца и по бокам пяток.
Эти пустулы стерильны, что означает, что они не являются результатом инфекции. Антибиотики на них не действуют. Через некоторое время пустулы подсыхают и рассасываются, оставляя на поверхности кожи коричневые пятна. Естественное течение болезни обычно носит циклический характер (возникает часто или неоднократно) с появлением новых образований пустул, за которыми следуют периоды низкой активности, в течение которых пустулы рассасываются. См. Пустулезный псориаз.
Континуальный акродерматит Галлопо — очень редкая форма локализованного пустулезного псориаза.Это похоже на ладонно-подошвенный пустулезный псориаз, но локализуется на концах пальцев рук и, реже, на пальцах ног (акропустулез). Обычно это начинается после травмы кожи. Это обычно болезненно и часто поражает ногти. Это может привести к потере ногтей. В тяжелых случаях можно увидеть костные изменения. Это трудно поддается лечению, и было испробовано множество методов лечения. Местные методы лечения обычно не очень успешны, но иногда системные лекарства могут помочь очистить поражения и восстановить ногти.
Поражение ногтяУчитывая, что они являются частью кожи, неудивительно, что ногти могут быть поражены кожным заболеванием, таким как псориаз. Псориаз ногтей очень распространен, но никто не знает, почему у некоторых людей поражаются ногти, а у других — нет. Ногти растут из ногтевой пластины, которая находится прямо под кутикулой. У людей, у которых развивается псориаз ногтей, поражение ногтевой пластины вызывает ямки, образование гребней, утолщение, приподнятость и изменение цвета ногтя из-за аномалий роста ткани ногтевого ложа.
Гвоздь изготовлен из модифицированной кожи, и после того, как он вырос, его можно изменить только путем опиливания или стрижки. Лечение обычно направлено на ногтевое ложе или ногтевые складки, загибающиеся по краям. Вылеченное воспаление в этих тканях может привести к лучшему росту ногтей с меньшим количеством признаков псориаза, но лечение псориаза ногтей может быть трудным. См. Псориаз ногтей
Триггеры псориазаПричина псориаза не совсем ясна, но это наследственное воспалительное заболевание.Это может быть вызвано событиями, болезнью или повреждением кожи. Особый процесс, известный как феномен Кебнера или Кебнеризация, назван в честь немецкого дерматолога Генриха Кебнера. Кебнер обнаружил, что у людей с псориазом, кожа которых травмировалась в результате травмы, часто развивались псориатические поражения в этой области, но там, где псориаз ранее не наблюдался; такие места включают порезы, синяки, ожоги, удары, прививки, татуировки и другие кожные заболевания.
ДиагностикаЕсли вы подозреваете, что у вас псориаз стопы или стопы, лучше всего поставить диагноз.Посещение терапевта или обращение к фармацевту — хорошее место для начала. Кроме того, вы можете посетить местного мануального терапевта (иногда известного как ортопед), особенно если ваши ногти стали утолщенными и с ними трудно справиться.
Псориаз стопы или обеих стоп может быть диагностирован при простом осмотре, но в случае сомнений может потребоваться направление к специалисту (дерматологу). Маловероятно, что какой-либо конкретный тест будет проведен, если нет подозрения на грибковую инфекцию, когда некоторые образцы могут быть взяты для лабораторного анализа.
Лечебные процедурыЛечение бляшечного псориаза на стопе в целом будет таким же, как и для других участков тела, с использованием кремов, мазей и гелей для местного применения (наносимых на кожу). См. Лечение псориаза.
Можно рассмотреть возможность использования фототерапии (ультрафиолетового света), но иногда наличие и доступ к соответствующим центрам могут быть ограничены. Можно лечить псориаз, поражающий руки и ноги, с помощью локальной фототерапии.См. Псориаз и фототерапия.
Ладонно-подошвенный пустулезный псориаз часто трудно лечить, хотя некоторым людям действительно помогают сильнодействующие стероиды для местного применения в сочетании с препаратами дегтя. Однако в большинстве случаев лечение таблетками ацитретина (производного витамина А) является наиболее эффективным. Обработка ногтей может быть проблематичной, так как как только появляются изменения ногтя, повреждение уже произошло. Важно убедиться, что нет других состояний, влияющих на ноготь, таких как грибковая инфекция, поскольку они часто могут быть похожи на псориаз ногтей.Желательно, чтобы ногти были короткими и чистыми. См. Псориаз ногтей.
Псориатический артрит стопыГоленостопный сустав — это шарнирное соединение между таранной костью стопы и двумя костями голени, большеберцовой и малоберцовой костей. Голеностопный сустав позволяет двигать ногой вверх и вниз. Другие движения, такие как наклон и вращение, происходят в других суставах самой стопы. Каждая ступня состоит из 26 костей, которые образуют суставы в местах их соединения. Все эти суставы выстланы синовиальной мембраной, производящей смазочное масло.Многие сухожилия проходят вокруг лодыжки, соединяя кости с движущимися мышцами. Они также покрыты синовиальной оболочкой и смазаны синовиальной жидкостью. При псориатическом артрите любая часть стопы может быть поражена, воспаляться и болеть, что, в свою очередь, может привести к необратимой инвалидности.
Что происходит?Синовиальные оболочки, выстилающие суставы, сухожилия и соединительную ткань, утолщаются и воспаляются (тендинит и энтезит). При этом выделяется больше жидкости, чем обычно, поэтому суставы и сухожилия становятся болезненными и опухшими, что может привести к:
- боль
- нежность
- набухание
- жесткость
- трудности при ходьбе
- деформация (например, пальцы в форме сосиски)
- уменьшена дальность передвижения
- замковые соединения Ощущение жара в
- суставах.
Рисунок суставов, которые могут быть поражены, может варьироваться от человека к человеку и может поражать только небольшое количество суставов (олигоартрит) или множество суставов (полиартрит). Чаще всего псориатический артрит имеет асимметричный характер (не идентичный с обеих сторон), в отличие от ревматоидного артрита, который является симметричным.
Что касается симптомов, псориатический артрит может вызывать скованность суставов, особенно после периода бездействия, например, после пробуждения утром.Псориатический артрит также может вызывать отек отдельного пальца ноги, который выглядит как колбаса, что называется дактилитом. Некоторые люди также испытывают боль в пятке из-за воспаления ахиллова сухожилия, которое соединяет икроножные мышцы с пяточной костью. При псориатическом артрите стопы часто возникает отек вокруг лодыжки.
Псориатический артрит может приводить к укорочению или раскалыванию пальцев стопы, перерастяжению большого пальца стопы и некоторому скручиванию голеностопного сустава с уплощением плюсневой дуги.Скованность суставов, а не нестабильность, также возникает быстро и может стать необратимой в течение нескольких месяцев. Возникновение мозолей и язв на подошвах стопы встречается реже, чем при ревматоидном артрите (РА), но натоптыши над межфаланговыми суставами могут быть очень болезненными. Симптомы имеют тенденцию вспыхивать, а затем снова стихать. Если воспаление стойкое и не лечить, суставы пальцев ног могут срастаться, и пространство между отдельными суставами теряется.
Вам всегда следует обращаться к врачу, если вы испытываете скованность в суставах, особенно после бездействия, сильной боли, покраснения или припухлости на одной или обеих ногах, будь то легкие или сильные.Важно минимизировать воспаление, чтобы избежать необратимой деформации суставов.
Причины и триггерыКак и в случае кожного псориаза, причина псориатического артрита неизвестна, причём причиной часто считается событие или заболевание. Существует также теория (гипотеза) «глубокого феномена Кебнера», который может вызвать псориатический артрит, хотя это еще предстоит доказать.
Получение диагноза псориатический артритНаличие псориаза может указывать на псориатический артрит, когда у кого-то развиваются симптомы со стороны суставов.Псориатический артрит может развиться у людей с сильным или слабым псориазом и может чаще встречаться у людей с псориазом ногтей. Псориатический артрит может вызывать не только симптомы со стороны суставов, но и чувство усталости. Многие люди разочаровываются из-за отсутствия диагноза; псориатический артрит, как правило, имеет периоды улучшения и ухудшения, что также может быть связано с механическими проблемами суставов, а не с воспалительным артритом.
Если у вас есть симптомы воспалительного артрита, например псориатический артрит, врач часто направляет вас к ревматологу.В некоторых случаях могут потребоваться дополнительные анализы (кровь) и изображения (рентген, ультразвук, МРТ), хотя это будет зависеть от индивидуальных обстоятельств и уровня уверенности в первоначальном диагнозе.
ЛечениеВ большинстве случаев в той или иной степени необходимо специальное лечение стопы. Лечение псориатического артрита стопы будет включать в себя многие методы лечения, используемые для лечения артрита в других местах. Цель терапии — уменьшить воспаление, боль и избежать стойкой инвалидности.
Начальное лечение, вероятно, будет включать обезболивание (обезболивание), часто рекомендуются противовоспалительные обезболивающие, такие как ибупрофен, которые можно отпускать без рецепта. Для лечения воспаления и отека может потребоваться лекарство, отпускаемое только по рецепту (POM), которое можно получить только у вашего врача. Лечение может включать инъекции кортикостероидов в наиболее пораженные участки (болезненные, но эффективные до 6 месяцев), пероральные (таблетированные) кортикостероиды, противовоспалительные гели и лекарственные препараты, модифицирующие заболевание, такие как метотрексат.Иногда в крупных суставах проводят процедуру, называемую артроцентезом. Это включает в себя забор (аспирацию) жидкости для исследования на наличие инфекции и диагностики воспалительных состояний. Вышеуказанные методы лечения могут быть назначены только в том случае, если вы обратились к ревматологу. См. Раздел «Лечение псориатического артрита».
Хирургия псориатической стопыОртопедическая операция по исправлению деформированных суставов оправдана только при наличии давно существующей деформации, когда боль препятствует адекватной подвижности, а все альтернативные методы лечения оказались безуспешными.Развитие новых методов в последние годы привело к лучшим результатам при замене небольших суставов, но такие процедуры все еще требуют тщательного рассмотрения и обсуждения с рекомендациями соответствующего хирурга.
ФизиотерапияВсегда рекомендуется давать отдых сильно воспаленным суставам, но физиотерапия и упражнения могут помочь сохранить подвижность суставов, чтобы они с меньшей вероятностью стали скованными и заклинило. См. Раздел Физиотерапия и упражнения: Псориатический артрит
. Насколько успешно лечение?Противовоспалительные препараты могут помочь уменьшить боль, отек и скованность.К сожалению, у некоторых людей они могут усугубить кожные симптомы. Инъекции стероидов в суставы могут принести облегчение. Лекарства, модифицирующие заболевание, такие как метотрексат, могут уменьшить симптомы как на коже, так и на суставах, как и целевые биологические агенты.
В некоторых случаях операция по удалению утолщенной синовиальной оболочки (синовэктомия), выравниванию сустава (остеотомия) или сращению сустава (артродез) может купировать боль, возникающую при движении.
Иногда возможно удаление болезненного конца кости (эксцизионная артропластика).
Помните : Все виды лечения могут иметь нежелательные побочные эффекты или требовать особых мер предосторожности (например, во время беременности). Всегда убедитесь, что у вас есть вся информация, прежде чем начинать какой-либо курс терапии; это включает в себя чтение листовок с информацией для пациентов (PIL), прилагаемых к вашим лекарствам.
Другие общие состоянияЕсли у вас возникли проблемы со стопой, такие как язвы, сыпь, деформация ногтей или болезненные опухшие суставы, помните, что они могут быть не вызваны псориазом или псориатическим артритом.
Некоторые распространенные кожные заболевания стоп включают:- стопа атлета (tinea pedis), вызванная грибковыми инфекциями
- подошвенные бородавки (бородавки) — обычно появляются на подошвах стопы с появлением мозолей, но вызваны вирусом паполломы человека (ВПЧ)
- мозоли — часто в результате трения неподходящей обуви, вызывающего затвердение кожи
- Натоптыши — похожи на мозоли, но часто встречаются на верхней части пальца ноги
- Ямчатый кератолиз — обычно на подошвах и вызывается бактериями
- дисгидротическая экзема (дисгидротический дерматит) — зудящая сыпь, причина которой неизвестна, но ухудшается в теплую погоду
- вросшие ногти на ногах — из-за плохого ухода за ногтями, ноготь обрезан слишком коротко и врастает в кожу, вызывая боль и отек
- диабетические язвы — из-за снижения кровотока и плохого кровообращения у людей с диабетом.
- подагра — при которой кристаллы мочевой кислоты откладываются в суставах, сухожилиях и коже
- бурситы — опухание и болезненность, когда суставы большого пальца ноги больше не подходят друг к другу, как должны, часто вызванные неподходящей обувью
- пяточная шпора (подошвенный фасциит или фасциоз) — воспаление в месте прикрепления фасции под пяткой
- heel bursi t is (subcalcaneal bursit is) — воспаление наполненного жидкостью мешка (бурсы), расположенного между кожей тыльной стороны пятки и ахилловым сухожилием
- Тендиноз ахиллова сухожилия — ахиллово сухожилие подвергается большему давлению, чем оно может справиться, и возникают небольшие разрывы, сопровождающиеся воспалением и, в некоторых случаях, приводящим к разрыву сухожилия
- хроническое воспаление пяточной подушки — вызвано сильным ударом пятки, вызывающим тупую боль в пятке, которая усиливается в течение дня.
Самым важным действием является обращение за советом и помощью, когда вы замечаете какие-либо изменения в ноге, какими бы они ни были. Вы можете посоветоваться со своим терапевтом или местным фармацевтом. Некоторые проблемы можно решить просто. При более серьезных проблемах вас могут направить к специалисту, например, дерматологу, ревматологу, физиотерапевту, хирургу или хироподобу / ортопеду.
Для общего ухода за ногами важна личная гигиена, особенно во избежание грибковых и вирусных инфекций.Регулярно меняйте обувь и носки, избегайте обуви, которая плохо сидит или вызывает плохую осанку. Если у вас избыточный вес, похудение может снизить нагрузку на суставы и улучшить вашу походку при ходьбе.
Если вам поставили диагноз псориаз, разработайте схему лечения, которая подойдет вам; Часто лечение после ванны или душа вместе с использованием смягчающего средства может облегчить этот процесс.
Если у вас поражены ногти, держите ногти подстриженными и чистыми. Если они толстые, попробуйте обрезать их после замачивания в ванне или душе, так как это сделает их более мягкими и их легче разрезать.Кроме того, можно записаться на прием к мануальному терапевту, который часто можно получить через NHS.
Если у вас псориатический артрит, важно дать отдых воспаленным суставам. Подберите обувь, которая поддерживает стопу и помогает снизить давление на воспаленные участки, а также внутреннюю подошву и ортопедические опоры. Еще раз, лучше всего вам посоветовать мануальный терапевт.
Эта статья адаптирована из брошюры «Псориатическая стопа».
Загрузите нашу брошюру по псориатической стопе в формате PDF
Всегда консультируйтесь со своим врачом или поставщиком медицинских услуг.
Пальцев с псориатическим артритом | Псориатический артрит руки
До 30% людей с псориазом, заболеванием кожи, вызывающим образование чешуйчатых бляшек, также разовьются псориатическим артритом, заболеванием, вызывающим отек, скованность и боль в суставах. Псориатический артрит может поражать различные суставы по всему телу, но его влияние на вашу повседневную жизнь может быть особенно неприятным, когда он вызывает проблемы с вашими руками и ногами.Однако при правильной диагностике и лечении вы можете управлять своими симптомами и помочь избежать необратимого повреждения суставов. Вот на что нужно обращать внимание.
Как псориатический артрит влияет на ваши руки?
Псориатический артрит — это аутоиммунное заболевание, означающее, что ваша иммунная система неправомерно атакует собственные здоровые ткани. Это приводит к воспалению суставов, сухожилий и связок. Обычно это асимметрично, не затрагивая одни и те же суставы с обеих сторон вашего тела.Симптомы псориатического артрита могут различаться по степени тяжести, но обычно они обостряются время от времени и улучшаются во время других.
Вы можете заметить, что суставы пальцев болят и их трудно двигать. Они даже могут быть теплыми на ощупь. Простые задачи, такие как поворот дверной ручки или застегивание рубашки, могут показаться трудными.
Псориатический артрит может изменить внешний вид ваших рук. Изменения ногтей, такие как изъязвление, обесцвечивание или рассыпание, могут быть ранним признаком псориатического артрита.Пальцы по всей длине также могут опухать, приобретая вид сосиски. Это состояние, называемое дактилитом, может указывать на прогрессирование заболевания.
В редких случаях может развиться осложнение, известное как мутильный артрит. Это приводит к необратимой деформации и неспособности двигать определенными суставами, что затрудняет работу руками.
Как псориатический артрит влияет на ваши ноги?
Псориатический артрит также может вызывать болезненные воспаления в ногах.Вы можете почувствовать это в суставах пальцев ног или лодыжек. Как и ваши пальцы, псориатический артрит может вызвать отек всего пальца ноги и изменение ногтей на ногах.
Энтезит, воспаление в месте прикрепления сухожилий и связок к кости, может развиться при псориатическом артрите. Это может произойти в нижней части стопы в результате подошвенного фасциита или в пятке из-за тендинита ахиллова сухожилия. Боль часто усиливается, когда вы впервые просыпаетесь утром или после периодов бездействия.
Другие симптомы псориатического артрита стопы включают:
- Укорочение и сгибание пальцев ног
- Уплощение свода стопы
При псориатическом артрите суставы стопы могут срастаться навсегда. идет без лечения.
Как лечится псориатический артрит?
Хотя псориатический артрит неизлечим, существуют методы лечения, которые помогут вам почувствовать себя лучше и замедлить его прогрессирование.Возможны следующие варианты:
- Безрецептурные обезболивающие. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут облегчить боль и уменьшить воспаление в руках и ногах.
- Кортикостероиды: Инъекции стероидов непосредственно в болезненную область могут обеспечить более длительное облегчение воспаления. Также можно использовать оральные стероиды.
- Противоревматические препараты, модифицирующие заболевание (DMARD): Этот класс лекарств подавляет вашу сверхактивную иммунную систему и может уменьшить симптомы псориатического артрита.Обычными DMARD являются метотрексат (Trexall) и сульфасалазин (Azulfidine).
- Биологические препараты: В этой категории доступно несколько лекарств, включая абатацепт (Orencia), адалимумаб (Humira), этанерцепт (Enbrel), секукинумаб (Cosentyx) и устекинумаб (Stelara). Они получены из живых организмов и действуют, воздействуя на определенные точки воспалительной реакции вашего тела, чтобы уменьшить воспаление.
- Пероральные низкомолекулярные препараты: Апремиласт (Отезла) выпускается в форме таблеток и блокирует фермент, контролирующий воспаление внутри клеток.
- Ингибиторы киназы Януса (JAK): Упадацитиниб (Ринвок) лечит умеренное и тяжелое воспаление у пациентов, которые не переносят метотрексат.
Другие меры, такие как физиотерапия, массаж, использование шин для рук или стелек, также могут помочь облегчить симптомы псориатического артрита.
Если вы подозреваете, что у вас псориатический артрит или у вас ухудшаются симптомы, поговорите со своим врачом. Повреждение суставов может развиться в короткие сроки, поэтому всегда рекомендуется быстрое лечение.
Подагра у взрослых: состояние, методы лечения и фотографии — обзор
51626 34 Информация для Взрослые подпись идет сюда …Изображения подагры
Обзор
Подагра, также называемая подагрическим артритом, представляет собой заболевание, при котором организм обрабатывает питательные вещества (метаболизм), при котором кристаллы мочевой кислоты откладываются в суставах, сухожилиях и коже. Чаще всего подагра поражает мужчин, она возникает как внезапное развитие опухших, красных, горячих, болезненных суставов, особенно на большом (большом) пальце ноги, лодыжке, запястье и колене.
Мочевая кислота — это вещество, образующееся в результате распада (метаболизма) пуринов, белков, содержащихся в тканях человека и во многих продуктах питания. Подагра вызывается повышенным уровнем мочевой кислоты в крови из-за увеличения выработки мочевой кислоты или снижения выведения мочевой кислоты почками. Избыток мочевой кислоты откладывается в виде игольчатых кристаллов в хрящах и тканях, окружающих суставы, на коже и в почках. Эти отложения вызывают воспаление, которое в конечном итоге может привести к разрушению суставов, узелкам, называемым тофусами, или камням в почках.
Подагра часто диагностируется клинически, хотя для подтверждения диагноза обычно проводят несколько анализов, включая анализ крови и рентген. Окончательный диагноз подагры ставится на основании микроскопического исследования жидкости из пораженного сустава.
Кто в опасности?
Подагра может поражать людей всех рас, всех возрастов и любого пола. Однако некоторые расы людей более склонны к развитию подагры, в том числе жители островов Тихого океана, маори из Новой Зеландии и афроамериканцы (но не чернокожие африканцы).Подагра редко встречается у детей и молодых людей. Кроме того, у мужчин гораздо больше шансов заболеть подагрой, чем у женщин, у которых это заболевание развивается редко, особенно до наступления менопаузы.
Некоторые люди с подагрой имеют генетическую предрасположенность из-за нарушения пуринового обмена. У этих людей приступы подагры могут быть вызваны употреблением в пищу продуктов с высоким содержанием пуринов или употреблением большого количества алкоголя.
У других людей вторичная подагра, при которой подагра развивается в контексте другого заболевания.К этим другим состояниям относятся:
- Ожирение
- Заболевания крови, включая лейкемию, полицитемию и гемолитическую анемию
- Диабет
- Высокое кровяное давление (гипертония)
- Заболевания почек
- Некоторые лекарства (например, водные диуретики) таблетки »), салицилаты (аспирин) или ниацин (витамин B-3)
- Хроническое воздействие свинца
Признаки и симптомы
Наиболее частые места для подагрических суставов:
- Большой палец ноги
- Голеностоп
- Запястье
- Колено
- Локоть
- Рука или пальцы
- Позвоночник
Легкие приступы обычно проходят быстро, но тяжелые могут длиться дни или недели. После этого сустав выглядит нормальным и безболезненным.
По прошествии многих лет может развиться хроническая стадия подагры. На этой стадии болезнь вызывает необратимые повреждения пораженных суставов, а иногда и почек. Когда отложения мочевой кислоты накапливаются в коже в течение длительного времени, они образуют небольшие округлые бугорки (узелки), называемые тофусами.Эти узелки различаются по размеру, имеют желтый или кремовый цвет. Если тофусы становятся очень большими, они могут прорезаться через кожу и выделять меловое белое вещество. Наиболее частые места расположения тофусов:
- Ободья ушей
- Пальцы и пальцы рук
- Ахилловы сухожилия
- Локти и колени
Рекомендации по уходу за собой
При острых приступах подагры могут быть полезны следующие меры:
- Отдохните и приподнимите пораженный сустав, если это возможно.
- Прикладывайте пакеты со льдом на 20 минут несколько раз в день.
- Принимайте ибупрофен для облегчения боли и воспаления (если у вас в анамнезе не было заболеваний почек или язвы желудка).
- Избегайте аспирина, так как у некоторых людей он может ухудшить состояние.
- Нанесите кремы от геморроя на кожу, чтобы временно уменьшить воспаление.
Пациентам с подагрой в анамнезе следует учитывать следующее:
- Избегайте продуктов с высоким содержанием пуринов, таких как анчоусы, субпродукты, красное мясо, спаржа, грибы, шпинат, сушеные бобы (а также горох и чечевица) и цветная капуста. .
- Ограничьте употребление алкоголя до 2 порций в день, если вы мужчина, и 1 порции в день, если вы женщина.
- Употребляйте в пищу нейтрализующие пурины продукты, такие как свежие фрукты (особенно вишня и клубника), большинство овощей, сок сельдерея, а также комплекс B и витамины C.
- Пейте дополнительно 4–5 стаканов воды в день.
- Поддерживайте здоровый вес.
Когда обращаться за медицинской помощью
Если у вас внезапно появился болезненный, красный, горячий сустав, как можно скорее обратитесь к врачу. Хотя диагноз может быть подагрой, это также может быть инфицированный сустав. Лечение следует начинать немедленно.
Лечение, которое может назначить ваш врач
Цели лечения подагры — уменьшить боль, связанную с острыми приступами, предотвратить повторение приступов в будущем и избежать образования тофусов и камней в почках.
Ваш врач может порекомендовать одно или несколько из следующих методов лечения острых приступов:
- Отдых и приподнятие пораженного сустава
- Противовоспалительные препараты, включая ибупрофен, напроксен или индометацин
- Колхицин (пероральный препарат, используемый для уменьшить воспаление)
- Кортикостероиды (тип противовоспалительного препарата), такие как инъекции триамцинолона или таблетки преднизона
- Низкое -пуриновая диета
- Колхицин
- Аллопуринол (пероральный препарат, используемый для предотвращения образования мочевой кислоты)
- Пробенецид (пероральный препарат, используемый для выведения мочевой кислоты из организма)
Надежных ссылок
MedlinePlus: подагра и псевдоподаграКлиническая информация и дифференциальная диагностика подагрыСписок литературы
Болонья, Жан Л., изд. Дерматология , стр. 669-672. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1752-1754. Нью-Йорк: Макгроу-Хилл, 2003.
.RA Здоровье стопы | NRAS
РесурсRA чаще всего поражает более мелкие суставы рук и ног, и примерно 90% людей с RA испытывают боль и проблемы со стопами, но слишком часто пациенты и медицинские работники не обращают внимания на стопы.
РаспечататьПредисловие Айлсы Босуорт, национального чемпиона NRAS по пациентам
Примерно 90% людей с ревматоидным артритом испытывают боль, и проблемы с ногами и обувью являются огромной проблемой для многих. Как следствие, мы решили создать эту новую область здоровья стоп на нашем веб-сайте, чтобы уделить реальное внимание ступням и обуви, и мы надеемся, что вы найдете это действительно полезным. Мы также хотели бы получить от вас отзывы и отзывы, если вы нашли услугу или бренд обуви, например, которые действительно помогли вам или решили проблему для вас, чтобы мы могли добавить к нашим ссылкам в этом разделе для на благо всех.
Здесь, однако, важно отметить, что сегодня, при более ранней диагностике и более агрессивном лечении с самого начала, меньше повреждений и деформаций стопы и голеностопного сустава по сравнению с людьми, диагностированными между 20 и 30 годами назад, когда схемы лечения сильно отличались. , и, конечно же, у нас не было доступных биопрепаратов, которые есть сегодня. Итак, сегодня, получив диагноз РА, можно гораздо более позитивно смотреть в будущее и вести относительно нормальный образ жизни. Конечно, чем раньше вам поставят диагноз и начнется лечение, тем больше у вас шансов получить менее необратимые повреждения.Вы можете не испытывать некоторых или каких-либо проблем со здоровьем стоп, описанных в этом разделе. Тем не менее, мы попытались собрать информацию и рекомендации, которые будут полезны для всего населения людей с РА, независимо от того, недавно ли у вас диагностирован РА, или вы жили с РА, как и я, в течение многих лет и испытывали серьезные проблемы со стопами и лодыжками.
Наши стопы состоят из 26 костей и 33 суставов со сложной сетью структур мягких тканей, таких как мышцы, сухожилия и связки.Нормальная функция этих суставов и структур мягких тканей заключается в том, чтобы позволить ногам свободно двигаться и адаптироваться к поверхности, по которой вы идете, и к деятельности, которую вы хотите предпринять. Сложная структура отвечает за: перенос веса нашего тела с одной ступни на другую во время таких нагрузок, как ходьба или бег, амортизация ударов, когда наши ступни ударяются о землю при каждом шаге, и предоставление нам « устойчивой » платформы, с которой мы можем выполнять нашу нагрузку.
На схеме ниже показаны кости стопы.
Воспаление мелких суставов и мягких тканей стопы часто может предвещать начало ревматоидного артрита и приводить к боли и деформации без раннего лечения. Мы знаем, что при более ранней диагностике и своевременном лечении у людей меньше вероятность развития деформации суставов, и это также относится к суставам стоп. Вовлечение стоп при РА является обычным явлением и не ограничивается только суставами.Люди с РА также могут испытывать изменения в кровоснабжении и нервной системе, а также проблемы с кожей и ногтями, которые требуют обследования и лечения квалифицированным специалистом в области здравоохранения, известным как ортопед.
(изображение любезно предоставлено Анитой Уильямс)
Мы очень благодарны Аните Уильямс и Андреа Грэм, ортопедам из Школы медицинских наук Университета Солфорда, которые работали со мной над созданием этой новой области здоровья стопы. Мы также хотели бы поблагодарить за вклад и вклад от:
Роберт Филд, бакалавр (с отличием), PG Dip, бакалавр (с отличием), общественные службы здравоохранения, Dorset HealthCare NHS University Foundation Trust
Д-р Саймон Оттер, главный преподаватель, Школа медицинских профессий, Брайтонский университет
Франк Уэбб, консультант Хирург-ортопед, Госпиталь Хоуп, Салфорд
И, конечно же, благодарность нашим членам и волонтерам, которые внесли свой вклад.
Айлса Босуорт
Национальный чемпион по пациентам NRAS
Обновлено: 06.03.2019
Следующий отзыв: 03.03.2022
Подробнее
Ортопед
→Роль ортопеда — выявлять, диагностировать и лечить расстройства, заболевания и деформации стоп и ног, а также оказывать надлежащую и своевременную помощь.
Вашингтон, спортивная медицина стопы и голеностопного сустава: подиатрия
Боль в ступнях и лодыжках — обычное дело для страдающих артритом, особенно потому, что старение вызывает прогрессирование заболевания. Стопа человека имеет 30 суставов, каждый из которых может стать источником боли и скованности.
В клинике Washington Foot & Ankle Sports Medicine в Киркленде, штат Вашингтон, наши ортопеды работают с вами, чтобы помочь смягчить последствия артрита для ваших ног и лодыжек.Часть жизни с артритом — это оставаться активным, поэтому вот семь советов по упражнениям, которые вы можете выполнять, чтобы повысить гибкость и уменьшить воспаление.
Артритная боль в стопах и лодыжках
Большинство артритных болей в стопах и лодыжках вызывается наиболее распространенной формой артрита — остеоартритом. Остеоартрит возникает, когда изнашивается хрящ между костями в основных суставах. Затем кости сжимаются, вызывая воспаление, отек и боль.
Боль стопы и голеностопного сустава при остеоартрозе обычно возникает в голеностопном суставе, где лодыжка соединяется с большеберцовой костью, в суставах, соединяющих три части стопы, и в суставе, соединяющем большой палец ноги с подушечкой стопы.
Чем могут помочь упражнения для стопы и голеностопного сустава
Следующие ниже упражнения могут помочь улучшить гибкость и подвижность ступней и лодыжек, укрепить мышцы, поддерживающие лодыжки, и предотвратить скованность и воспаление. Все их можно выполнять, сидя прямо на стуле, поставив ступни на пол, и все это следует делать для каждой ступни и повторять по 10 раз.
1. Жим ногами, точка и сгибание
- Надавите пальцами ног вниз и поднимите пятки.Задержитесь на пять секунд.
- Вытяните пальцы ног и поднимите пятки, пока только кончики большого и второго пальцев не коснутся пола. Задержитесь на пять секунд.
- Согните пальцы ног вниз и поднимите пятки. Задержитесь на пять секунд.
2. Растяжка большого пальца ноги
- Поставьте ступню на противоположное колено.
- Возьмитесь одной рукой за подъемник, а пальцами другой — за большой палец ноги.
- Осторожно потяните его вверх, вниз и в каждую сторону в течение пяти секунд в каждом направлении.
3. Растяжение носка
- Разведите пальцы ног как можно дальше друг от друга и удерживайте их в течение пяти секунд.
- Сконцентрируйтесь на одной ноге за раз или делайте и то, и другое одновременно.
- Попробуйте обмотать пальцы ног резинкой или эластичной резинкой для волос, чтобы обеспечить сопротивление.
4. Подборщик мраморный
- Поставьте две миски перед стулом на полу, одну перед другой.
- Заполните самый дальний 20 шариками.
- Пальцами ног возьмите шарик из полной чаши и бросьте его в пустую.
- Переключайтесь между ногами, пока не переместятся все шарики.
- Поменять направление и повторить еще раз.
5. Катушка с мячом
- Положите мяч для гольфа или резиновый мяч для ракетки на пол рядом со своими ногами.
- Поставьте одну ногу на мяч, перекатываясь от пятки через подъем к пальцам ног.
- Меняйте ноги каждые пятнадцать секунд.
- Нет мяча? Попробуйте холодную банку с отклеенной этикеткой или бутылку с замороженной водой.
6. Растяжка ахиллова сухожилия
- Поставьте ногу на противоположное колено.
- Возьмитесь за подъем и подушечку стопы одной рукой и за пальцы ног другой руки.
- Нажимайте назад, пока не почувствуете тягу от пятки к задней части икры.
- Удерживайте пять секунд.
7. Вращение голеностопного сустава
- Поставьте ногу на противоположное колено.
