Лечение и диагностика реактивный артрит в Санкт-Петербурге. Симптомы, причины.
Реактивный артрит
Проблемы с суставами не понаслышке знакомы не только людям пожилого возраста, но и достаточно молодым. Артрит (мкб 10) – это воспалительное заболевание суставов. В данном случае поговорим о реактивном артрите. Что же это такое и как лечить реактивный артрит? Реактивный артрит — это хронический артрит, который характеризуется такими состояниями: воспалительные заболевания мочеполовой системы, конъюнктивиты, воспалительные процессы в суставах.
Данный вид артрита назван реактивным из-за того, что иммунная система активно вовлекается в процесс и реагирует на наличие инфекций в мочеполовой системе. Такая реакция иммунитета приводит к спонтанным конъюнктивитам и другим воспалениям глаз. Если инфекции подавлена к моменту, когда воспалились глаза, тогда здесь диагноз, опираясь на эти симптомы, точно поставить невозможно.
Реактивным артритом страдают в основном люди в возрасте от 30 до 50 лет, однако не следует исключать возможности появления болезни и в другом возрасте.
Реактивный артрит, полученный в результате заражения венерическим заболеванием, более частый гость у мужчин. А форма артрита, полученная в результате инфицирования кишечной палочкой, одинаково присуща и мужчинам и женщинам.
Принято считать, что реактивный артрит не обходится только лишь суставами, но и поражает другие органы, вызывает воспаления кожи, глаз, слизистой, почек, легких и сердца. Данный вид артрита можно спутать с некоторыми другими заболеваниями из-за схожести симптомов, к примеру псориатическим артритом, анкилозирующим спондилитом и др. Эти заболевания также вызывают воспаления в вышеописанных органах. Поэтому в медицине принято общее название этих сходных по симптоматике заболеваний — спондилоартропатия.
Причины
Болезнь реактивный артрит – генетическое заболевание, за которое отвечает HLA-B27 ген, однако для запуска данного заболевания должна присутствовать в организме та или иная инфекция. К примеру, очень часто реактивный артрит появляется как следствие хламидиоза, а также после заражения кишечника бактериями шигелла, сальмонелла, кампиллобактер, иерсиния. Как правило, начало развития артрита приходится после 1-3 недель от начала развития инфекции.
К примеру, очень часто реактивный артрит появляется как следствие хламидиоза, а также после заражения кишечника бактериями шигелла, сальмонелла, кампиллобактер, иерсиния. Как правило, начало развития артрита приходится после 1-3 недель от начала развития инфекции.
Симптомы могут быть связаны с поражением суставов, а также других областей. Наиболее часто наблюдается артрит лодыжек, голеностопного сустава, кистей рук и коленного и тазобедренного сустава.
Симптомы
Основные симптомы артрита в любом возрасте имею схожие признаки. Симптомы могут быть такие, как болезненность, скованность, отечность, теплота и покраснение воспаленных суставов. В некоторых случаях возникает воспаление всех пальцев рук и ног, так называемые «колбасные пальцы». При реактивном артрите возможно поражение позвоночника, что ведет к болям в спине и шее. Также при данном виде артрита воспаляются точки соединения с сухожилиями, возникает болезненность и чувствительность.
Реактивный артрит не суставных областей может выражаться в раздражении:
- глаз – покраснение, боязнь яркого света, конъюнктивит;
- половых органов – жжение при мочеиспускании, уретрит, выделение гноя;
- мочевого тракта – частые позывы к мочеиспусканию;
- ротовой полости – образование язвочек на слизистой полости рта, кожи – шелушение, появление водянистых пузырьков;
- толстого кишечника – колит, диарея или гной в стуле;
- аорты – в редких случаях сердечная недостаточность, аритмия.

Артрит в детском возрасте имеет симптоматику, зависимую от типа артрита и возраста ребенка.
Легко ли диагностировать заболевание
Диагностика ревматоидного артрита и его причин, повлекших это заболевание, — задача крайне сложная, если действовать только лишь путем лабораторного анализа. Для постановки конкретного диагноза, необходимо обследовать весь организм. Диагноз ставиться на основании выявленных комбинаций воспалений – артрит с воспалением глаз, желудочно-кишечной системы и мочеполовой. Признаки наличия инфекций в организме покажут анализы крови. Необходимо сделать обследование позвоночника и суставов, с целью обнаружения характерных изменений. В некоторых случаях можно заметить признаки отложения кальция в местах соединения сухожилий с костями, которое может сообщить о ранее перенесенных воспалениях суставов. Обязательно обследование у офтальмолога, сдача анализов на исследование кала и мочи для определения и выявление инфекций. Для мужчин обязательным будет обследование предстательной железы, которая также подвергается воздействию при реактивном артрите.
Не терпите болезнь, затягивать с лечением – это вредить самому себе. Позвоните в диагностический центр и пройдите обследование как можно быстрее.
Лечение заболевания
Лечение артрита направлено, прежде всего, на устранение инфекции, вызвавшей реактивный артрит, и включает противовоспалительное лечение. Для снижения симптоматики, в частности воспалений, назначают негормональные средства. При тяжелой форме артрита назначают антиревматоидные препараты. Если же выявлены инфекционные возбудители, тогда не обойтись без антибактериального лечения. В борьбе за выздоровление могут пригодиться и народные средства – отвары, компрессы, укутывания, но учесть, что это не панацея и действовать с ведома лечащего врача, который уж точно знает, как лечить ревматоидный артрит. Победить болезнь сможет комплексное лечение и забота близких.
Реактивный артрит: ліки і лікування, причини, симптоми
Ліки, які призначають для лікування:
Товарів: 7
Сортування: За рейтингомВід дешевихВід дорогих
Вид:
Кетонал Товарів: 7 Аналогів: 13
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Перейти до кошика
Редакторська група
Дата створення: 08. 07.2021
Дата оновлення: 09.10.2022
07.2021
Дата оновлення: 09.10.2022
Контрактура
У дослівному перекладі з латинської мови contractura — стягування. Це визначення точно характеризує контрактуру. Відмінна риса цієї патології полягає в обмеженні рухливості суглобів (їх стягуванні). У результаті хворий не може повністю згинати чи розгинати кінцівку.
Види та причини контрактури
За походженням контрактури умовно поділяють на дві групи:
- Пасивні — виникають через механічну перешкоду, яка утворюється безпосередньо в суглобі або сухожиллях, м’язах, шкірі й інших навколишніх тканинах.
- Активні — обумовлені неврологічним порушенням, тобто зовнішні чи внутрішні причини, які могли б обмежувати рух, відсутні.
Пасивна контрактура суглоба може бути ускладненням травми чи захворювань суглобів — артрозу, остеоартрозу, бурситу, артриту, синовіту, тендовагініту. Рух обмежують деякі м’язові патології, шкірні рубці, утворені на місці глибокого опіку, гнійної чи рваної рани.
Контрактура в дітей буває наслідком вродженого порушення — клишоногості, кривошиї, вивиху суглобів тощо.
До групи ризику розвитку контрактури належать професії, за яких можливе виникнення механічних перешкод, що обмежують рухливість суглоба. До таких належать вантажники, спортсмени, музиканти, робітники гарячих цехів, шевці, закрійники, артисти балету тощо.
Точні причини активних контрактур кінцівок не встановлені. Але до факторів ризику фахівці відносять травми, крововиливи й захворювання головного мозку, порушення вегетативної іннервації, подразнення нервів, істерію.
Залежно від суглоба обмеження бувають згинальними, розгинальними, ротаційними, відвідні, привідні тощо. Найчастіше вражаються м’язи-розгиначі.
За ступенем ураження виділяють легку, помірну й важку контрактури. У першому випадку суглоб згинається тільки до нейтрального положення, в останньому — не згинається взагалі й залишається у фіксованому положенні.
У першому випадку суглоб згинається тільки до нейтрального положення, в останньому — не згинається взагалі й залишається у фіксованому положенні.
Симптоми контрактури
Головний прояв захворювання — обмеження руху. На початковій стадії ступінь вираження патології незначний, але поступово симптом підсилюється, аж до того, що неможливим стає виконання ряду дій. Наприклад, згинальна контрактура руки суттєво утруднює захоплення кистю будь-яких предметів, через що складною стає звична побутова поведінка — одягання, чищення зубів, причісування, водіння автомобіля тощо. Контрактура колінного суглоба призводить до порушення розгинання чи згинання ноги. Увесь процес діяльності супроводжується болем. У результаті людина намагається взагалі не рухати кінцівкою, що призводить до зниження навіть пасивних рухів. Через це поступово розвивається м’язова атрофія.
На пізніх стадіях захворювання можлива деформація самого суглоба, порушення його структури.
Діагностика
Уже на першій консультації лікар проводить тест, що дає можливість виміряти амплітуду активних і пасивних рухів. На підставі його результатів ставить попередній діагноз.
На підставі його результатів ставить попередній діагноз.
Для оцінки стану суглоба й навколишніх тканин проводять рентгенографію. Для з’ясування причини захворювання може знадобитися проведення ряду досліджень, у тому числі комп’ютерної та магнітно-резонансної томографії. Якщо не вдається виявити механічні перешкоди, пацієнтові рекомендується консультація невролога, іноді — психолога.
Лікування контрактури
Це захворювання лікують консервативними й хірургічними методами.
Консервативні методи передбачають медикаментозну терапію, лікувальні блокади, лікувальну гімнастику, фізіотерапевтичні процедури. Вони дають можливість відновити амплітуду рухів, знизити частоту ускладнень, усунути больовий синдром, поліпшити тонус ослаблених м’язів і постачання суглобів поживними речовинами.
З фізіотерапії гарні результати дають електрофорез із новокаїном, діадинамотерапія (вплив низькочастотних струмів), парафіно- і озокеритолікування.
Для усунення запального процесу й болю, що виникає через навантаження на суглоб, призначають нестероїдні протизапальні препарати й анальгетики.
При вираженому больовому синдромі проводять лікувальні блокади — вводять ліки в порожнину суглоба чи прилеглу ділянку. Вони не тільки усувають біль, а й попереджають розвиток ускладнень, поліпшують відтік лімфи, знімають набряклість.
Для нормалізації обмінних процесів у суглобах можуть застосовуватися біостимулятори, наприклад ін’єкції «Склоподібного тіла» — ліків, що мають регенераційну й неспецифічну стимулюючу дію.
Комплекс лікувальної гімнастики проводять для розслаблення м’язів, збільшення амплітуди пасивних і активних рухів.
За відсутності ефекту від консервативної терапії потрібне оперативне втручання, спрямоване на усунення механічної перешкоди. Враховуючи причину патології, проводять висікання рубцевої тканини, фасціектомію, тенотомію, капсулотомію, артроліз, артропластику чи остеотомію тощо.
Лікування контрактури неврогенного характеру комплексне, поєднує консервативну і психотерапевтичну терапії.
Ускладнення контрактури
Якщо проблему не вирішити, захворювання може призвести до повної нерухомості суглоба. При контрактурі суглоби відстають у розвитку, що загрожує вкороченням ноги. Через малу рухливість кінцівки розвивається м’язова атрофія, деформується сам суглоб. Усі ці ускладнення призводять до інвалідності людини.
При контрактурі суглоби відстають у розвитку, що загрожує вкороченням ноги. Через малу рухливість кінцівки розвивається м’язова атрофія, деформується сам суглоб. Усі ці ускладнення призводять до інвалідності людини.
Профілактика контрактури
Профілактичні заходи передбачають рекомендації з усунення причини, яка може викликати захворювання. Наприклад, уникати травматизації, проводити лікувальну гімнастику після зняття гіпсу тощо.
Навіть при незначному обмеженні рухливості суглоба варто одразу звернутися до лікаря. Чим раніше розпочате лікування, тим простіше і швидше можна усунути порушення.
Список використаної літератури
- Компендіум — лікарські препарати;
- ВООЗ;
- JAMA.
Поширені запитання про Контрактуру
Як проявляється контрактура?
Неможливість повністю зігнути чи розігнути кінцівку в певному суглобі — головний симптом захворювання. Під час навантаження на суглоб виникає біль. Спочатку інтенсивність больового синдрому помірна, але поступово біль підсилюється, амплітуда руху зменшується.
Спочатку інтенсивність больового синдрому помірна, але поступово біль підсилюється, амплітуда руху зменшується.
Чим небезпечна контрактура?
Без своєчасного й адекватного лікування контрактура може призвести до інвалідності. Людина не зможе виконувати ураженою кінцівкою навіть найпростіші маніпуляції, наприклад самостійно одягатися, розгинати коліно, нормально ходити.
Які препарати при контрактурі?
Медикаментозна терапія передбачає нестероїдні протизапальні препарати, анальгетики, лікувальні блокади, біостимулятори.
Чи можна вилікувати контрактуру?
Прогноз залежить від причини й давності патології. Якщо серйозні анатомічні зміни відсутні й лікування розпочате вчасно, функції кінцівки вдається відновити.
Увага! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу.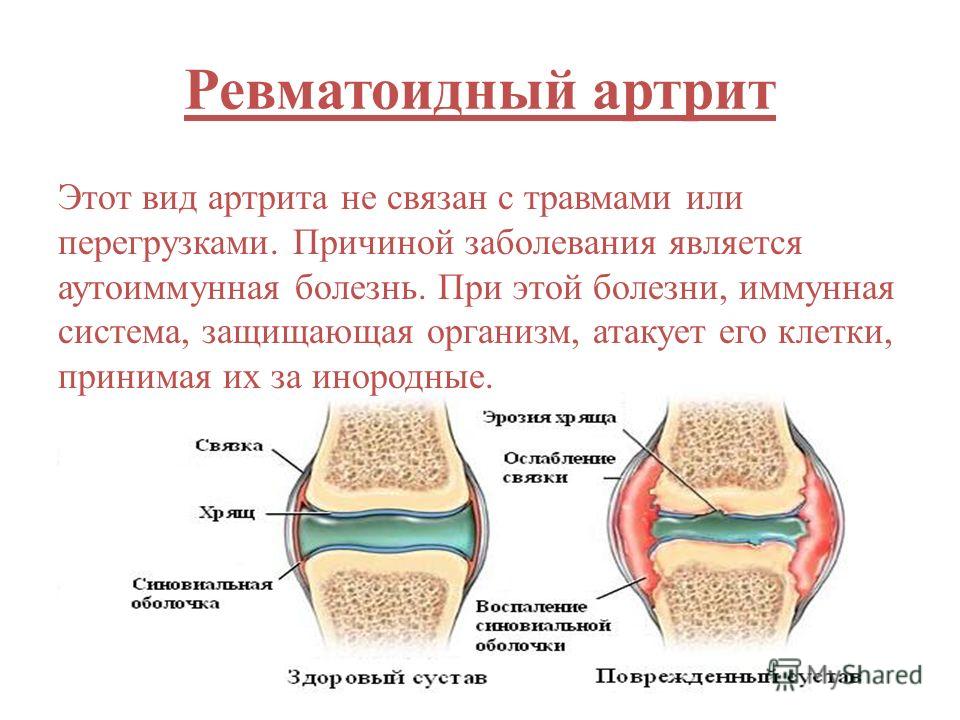 Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
Реактивный артрит
Реактивный артрит — воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовые, кишечные, носоглоточные).
Заболевание относится к группе серонегативных спондилоартритов. В большинстве случаев ассоциируется с острой или персистирующей кишечной (вызываемой энтеробактериями) или урогенитальной хламидийной инфекцией, но может быть связан и с инфекциями дыхательных путей, вызываемых микоплазмами и хламидиями. Имеются данные о возможной связи и с некоторыми паразитарными заболеваниями.
Комплекс симптомов, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдром Рейтера.
История
Термин «реактивный артрит» впервые введен финскими учеными К. Aho, K. Sievers и Р. Ahvonen, в 1969 году описавшими возникновение артрита при энтероколите, вызванном иерсиниями. При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
При этом подчеркивался «реактивный», стерильный характер артритов и полагалось, что в синовиальной жидкости и синовиальной оболочке отсутствуют инфекционные агенты и их антигены.
Позже, по мере развития методов визуализации и лабораторной диагностики, в суставной среде больных были обнаружены внутриклеточные включения Chlamydia trachomatis, фрагменты ДНК и РНК микробов, а также циркулирующие иммунные комплексы. Позднее было выяснено, что в норме сустав не является стерильным, и в нем зачастую присутствует различные микроорганизмы.
По мере изучения была выявлена тесная взаимосвязь реактивного артрита с антигеном HLA–B27. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27 и могут повреждать при иммунном ответе собственные ткани организма.
Этиология
На сегодняшний день способность вызывать реактивный артрит выявлена у многих микроорганизмов:
Возбудители кишечных инфекций:
Yersinia enterocolitica
Yersinia pseudotuberculosis
Salmonella enteritidis
Salmonella typhimurium
Shigella flexneri
Shigella sonnei
Shigella Newcastle
Campylobacter jejuni
Clostridium difficile
Возбудители урогенитальных инфекций:
Chlamydia trachomatis
Возбудители инфекций дыхательных путей:
Mycoplasma pneumoniae
Chlamydophila pneumoniae
Эпидемиология
После перенесенной хламидийной урогенитальной инфекции реактивный артрит развивается в 1 — 3 % случаев. После кишечной — в 1,5 — 4 % случаев. Заболевают люди в возрасте 20 — 40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
После кишечной — в 1,5 — 4 % случаев. Заболевают люди в возрасте 20 — 40 лет, чаще мужчины. Урогенитальный реактивный артрит возникает у мужчин в 20 раз чаще, чем у женщин, энтероколитический — в 10 раз чаще.
Имеются данные, что у носителей антигена НLA-B27 после перенесенных кишечной или хламидийной инфекции артрит развивается в 50 раз чаще, чем у не имеющих этого антигена.
Патогенез
В развитии реактивного артрита выявлен феномен перекрестного реагирования антител к возбудителю с антигеном HLA-B27 главного комплекса гистосовместимости организма хозяина. Возможным объяснением этого является теория «молекулярной мимикрии» — структурное сходство белков клеточной стенки бактерий с белками клеток больного человека.
Существует несколько иммунологических гипотез патогенеза реактивного артрита.
Антиген-презентативная гипотеза: согласно ей комплекс HLA-B27 способен представлять на себе микробные пептиды, вызывающие артрит. Взаимодействуя с цитотоксическими CD8 Т-лимфоцитами, они вызывают лизис клеток хрящевой ткани и воспалительный процесс.
Нарушения сборки тяжелых цепей антигена HLA-B27: предложена в 2000 году R.A. Colbert и соавторами. Согласно ей, под воздействием полисахаридов микробных клеток нарушается синтез тяжелых цепей антигена HLA-B27. Это ведет к нарушению активности макрофагов, снижает эффективность их иммунного ответа и уничтожения бактериальных клеток, и может приводить к развитию воспаления в суставе.
Цитокиновая гипотеза. Предложена J. Sieper в 2001 году. Основана на исследованиях, показывающих дисбаланс цитокинов у больных реактивными артритами. Выявлено снижение Тh2-иммунного ответа (продукция ИФ-γ, ФНО-α, ИЛ-2 и ИЛ-12) в пользу Th3-иммунного ответа (синтез ИЛ-4 и ИЛ-10). При этом в макрофагах синовиальной жидкости снижается продукция ИФ-γ и ФНО-α и увеличивается продукция ИЛ-4, что способствует персистенции бактерий в суставе. Данная гипотеза находится в разработке и до настоящего времени окончательно не сформулирована.
В настоящее время положение о реактивных артритах как стерильных утратило свою актуальность. Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%).
Одним из важных достижений в изучении реактивных артритов в настоящее время является то, что инициирующие артрит микроорганизмы, в частности хламидии, диссеминируют в сустав. Доказательством этому служит обнаружение методом амплификации нуклеиновых кислот жизнеспособных хламидий в суставной оболочке и суставной жидкости. Несмотря на это, при рутинной диагностике хламидии из сустава выделить практически невозможно. Считается, что хламидии «рекрутируются» в сустав синовиальной оболочкой в составе макрофагов и дендритных клеток. Последние, вероятно, непосредственно в суставе стимулируют специфический Т-клеточный иммунный ответ. Это подтверждается тем, что синовиальная оболочка на 50% состоит из макрофагов, так что в суставе, как правило, неизбежно захватывание из кровотока тех или иных частиц. Чаще это происходит в крупных и средних суставах (коленных, голеностопных), подвергающихся микротравмам в результате того, что они несут опорную нагрузку. По данным разных авторов, хламидии определяются в суставе с последующим культивированием в развивающихся куриных эмбрионах и в живых клетках более, чем в половине случаев (53%). При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке.
При культивировании определяют как типичные, так и L-формы. И те и другие, таким образом, могут персистировать в синовиальной оболочке.
Клиническая картина
Поражение суставов: Развивается в течение месяца после перенесенной инфекции. Поражаются преимущественно крупные суставы нижних конечностей (коленные, голеностопные, больших пальцев) с одной стороны. Также могут быть вовлечены и другие суставы, редко более шести, часто возникает артрит крестцово-подвздошных суставов (сакроилеит) и вышележащих отделов позвоночника.
Поражение сухожилий: Вместе с суставами часто поражаются и сухожилия, в месте их прикрепления к кости, сухожильные сумки пальцев стоп и кистей с развитием дактилита.
Поражение слизистых оболочек: Конъюнктивит — чаще малосимптомный или бессимптомный, кратковременный. Могут развиваться неинфекционные уретрит, кольцевидный баланит, цервицит, эрозии полости рта, увеит.
Поражение кожи: Кератодермия (keratoderma blennorrhagica) — безболезненное ороговение кожи с высыпаниями в виде папул и бляшек чаще на подошвенной части стоп и ладонях.
Поражение ногтей: Чаще выявляется на пальцах стоп: жёлтое окрашивание, шелушение и разрушение ногтя.
Системные проявления: Увеличение лимфоузлов, особенно паховых. Перикардит, миокардит, приводящий к нарушениям проводимости сердца; недостаточность аортального клапана, плеврит, воспаление почек (гломерулонефрит). Возможно развитие полиневрита.
Синдром Рейтера
Основная статья: синдром Рейтера
Классическое проявление реактивного артрита, сочетает в себе «триаду Рейтера»: поражение суставов (артрит, синовит), глаз (конъюнктивит, увеит), и слизистых мочеполовых органов (уретрит). В случае присоединения кожных проявлений (кератодермия) носит название «тетрада Рейтера». Впервые описана Бенджамином Броди, а затем в 1916 году немецким военным врачом Гансом Конрадом Рейтером у переболевшего дизентерией солдата.
В настоящее время рассматривается как особая форма реактивного артрита. Заболевание начинается через 2 — 4 недели после перенесенной хламидийной или кишечной инфекции, чаще с поражения урогенитального тракта. Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Наиболее частые пусковые агенты — Chlamydia trachomatis и Shigella flexneri 2а, а также их сочетание.
Диагностика
Диагностические критерии
Критерии III Международного совещания по реактивному артриту (Берлин, 1996 г):
Периферический артрит:
Асимметричный
Олигоартрит (поражение до 4 суставов)
Преимущественное поражение суставов ног
Инфекционные проявления:
Диарея
Уретрит
Возникновение за 2-4 нед до развития артрита
Лабораторное подтверждение инфекции:
При наличии клинических проявлений инфекции — желательно
При отсутствии явных клинических проявлений инфекции — обязательно
Критерии исключения — установленная причина развития моно- или олигоартрита:
Спондилоартрит
Септический артрит
Кристаллический артрит
Болезнь Лайма
Стрептококковый артрит
Дифференциальная диагностика
Септический артрит: протекает в виде моноартрита. Отличается высоким лейкоцитозом синовиальной жидкости (20 000—100 000/мкл), положительные результаты бактериального посева.
Вирусный артрит могут вызывать вирусы краснухи, парвовирус, аденовирус, вирус гепатита B, вирусы герпеса различных типов, вирус паротита, энтеровирусы, Коксаки-вирусы и др. В анамнезе часто прослеживается связь с вирусной инфекцией или вакцинаией. В клинике более выражен синдром артралгический синдром (боли в суставах), чем артритический (отек, гиперемия). В течение 1-2 нед симптомы исчезают без остаточных явлений.
Постстрептококковый артрит: появляется на фоне или спустя 1-2 нед после перенесенной стрептококковой инфекции, характеризуется одновременным вовлечением средних суставов, повышением титра анти-стрептококковых антител. Часто у больных выявляются хронические очаги инфекции в носоглотке (тонзиллит, фарингит, гайморит). Действие НПВП может оказаться замедленным, улучшение лабораторных показателей незначительным.
Ревматоидный артрит: отличается клиника. Специальных маркеров не существует. При реактивном артрите происходит воспаление сухожилий из за этого частый симптом — боль в пятке. Представляет сложности для дифференцирования в случае дебюта у молодых людей олигоартритом, несимметричности поражений и серонегативности. Требуется тщательный поиск триггерных инфекций, динамическое наблюдение.
Представляет сложности для дифференцирования в случае дебюта у молодых людей олигоартритом, несимметричности поражений и серонегативности. Требуется тщательный поиск триггерных инфекций, динамическое наблюдение.
Анкилозирующий спондилит: Единственное отличие это рентген КПС(крестцово-подвздошное сочленение) и тазобедренных суставов: если сакроилеит односторонний или отсутствует то реактивный артрит (БР), а если двухсторонний не менее 2 стадии, либо односторонний не менее третьей стадии — то Анкилозирующий спондилит. Но для ранней диагностики это не годится, так как эти изменения проявляются лишь после нескольких лет болезни. Есть все основания считать что затянувшийся реактивный артрит перейдет в Анкилозирующий спондиартрит, и может считать некой стадий развития болезни.
Псориатический артрит: трудности возникают при развитии артрита ранее появления кожных симптомов. Для исключения реактивности проводится поиск триггерных инфекций и наблюдение в динамике.
Болезнь Лайма: имеет характерный эпиданамнез: пребывание в эндемических зонах, укус клеща. В крови выявляются антитела к роду Borrelia.
Туберкулезный артрит: имеются общие симптомы туберкулеза: интоксикационный синдром, субфебрилитет, вегетативные нарушения. Боли в суставах преимущественно в ночное время, явления артрита. Диагноз подтверждается рентгенологическими данными, анализом синовиальной жидкости, биопсией синовиальной оболочки.
Лабораторная диагностика
К обязательным исследованиям относятся: общий анализ крови, мочи, выявление хламидий и антител к ним, исследование на наличие ВИЧ-инфекции, гонококков, исследование кала на Salmonella, Shigella, подтверждение отсутствия антиядерных антител и ревматоидного фактора.
Исследование на результат:
Общий анализ крови: лейкоцитоз, повышение СОЭ, нормохромная анемия.
Общий анализ мочи: возможна протеинурия, микрогематурия, лейкоцитурия
АТ, ПЦР: к хламидиям часто положительны
АТ: к гонококкам положительны только в случае микст-инфекции
Анализ кала: Возможно выявление сальмонелл, шигелл
Антиядерные АТ: Отсутствуют
Ревматоидный фактор: Отсутствует
Дополнительные исследования включают анализ синовиальной жидкости. Признаками достоверного диагноза реактивного артрита являются: низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000-10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Признаками достоверного диагноза реактивного артрита являются: низкая вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000-10 000/мкл) с преобладанием сегментоядерных нейтрофилов. В отличие от септического артрита, нехарактерно снижение концентрации глюкозы.
Инструментальные исследования
Обязательные: рентгенологическое исследование пораженных суставов. Характерно: изменения могут быть замечены только при длительном течении заболевания; возможно выявление одностороннего сакроилеита, чаще у носителей антигена HLA-B27. Грубые изменения кости и хряща, оссификаты — нехарактерны.
Дополнительные: эхокардиография (выявление поражения аортальных клапанов).
Лечение
Исход болезни тесно связан с уничтожением (эрадикацией) возбудителя, в связи с чем необходимо длительное применение антибактериальных препаратов. Цели симптоматического лечения — устранение болей и воспаления в суставах.
Лечение обычно проводится амбулаторно, госпитализации требуют случаи тяжелого артрита с системными проявлениями, неясные случаи, требующие уточнения диагноза.
Немедикаментозное лечение
Показан двигательный режим: покой пораженной конечности в течение первых двух недель заболевания, однако фиксация сустава и иммобилизация не показаны. Холод на пораженный сустав. В дальнейшем назначается ЛФК по индивидуальному плану. Необходимости придерживаться специальной диеты нет.
Лекарственная терапия
1. Антибактериальная терапия имеет первостепенную важность в случае выявления хламидийной инфекции, проводится длительно. Применяются препараты в основном трех групп, действующих на внутриклеточные микроорганизмы: макролиды, фторхинолоны и тетрациклины.
Препараты выбора:
Доксициклин 0,3 г в сутки, внутрь в 2 приёма в течение 30 дней;
Азитромицин 1 г в сутки в первый день, затем по 0,5 г/сут внутрь в течение 30 дней;
Кларитромицин 0,5 г в сутки, внутрь в 2 приёма в течение 30 дней;
Спирамицин 9 МЕ в сутки, в 3 приёма в течение 30 дней.
Препараты второго ряда (при непереносимости или неэффективности вышеуказанных ЛС):
Офлоксацин 600 мг в сутки внутрь в 2 приёма в течение 30 дней;
Ципрофлоксацин 1500 мг в сутки, внутрь в 2 приёма в течение 30 дней;
Ломефлоксацин 400—800 мг в сутки, внутрь в 1-2 приёма в течение 30 дней.
В случае энтероколита эффективность антибиотиков не доказана.
2. НПВП — оказывают симптоматическое действие: снимают боль и воспаление суставов.
Диклофенак внутрь 2-3 мг/кг/день в 2-3 приема;
Напроксен внутрь 15-20 мг/кг/день в 2 приема;
Ибупрофен внутрь 35-40 мг/кг в 2-4 приема;
Нимесулид внутрь 5 мг/кг в 2-3 приема;
Мелоксикам внутрь 0,3-0,5 мг/кг в 1 прием.
Все без исключения НПВС оказывают негативное влияние на желудок и почки! Поэтому небходимо использовать наименьше возможную дозу.
При приеме НПСВ необходимо следить за анализами крови для контроля почек и печени. Так же обязательно использовать препараты для защиты желудка (Омепрозол.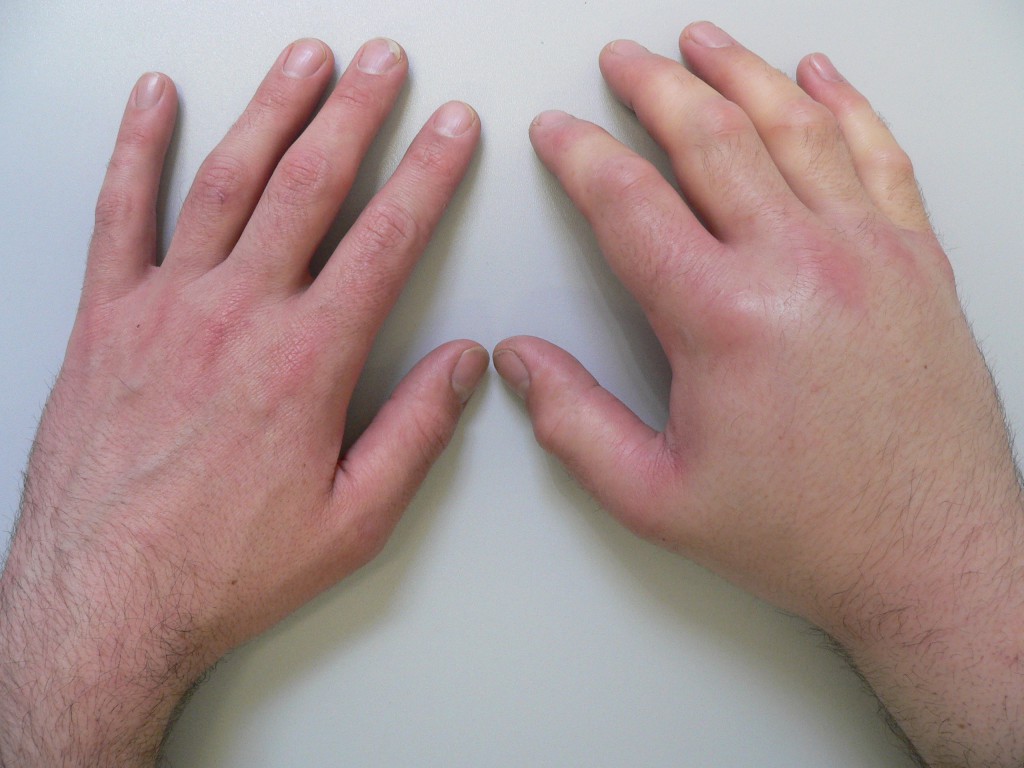 ..)
..)
3. Глюкокортикоиды — при тяжелом течении артрита применяются для внутрисуставного введения. Необходимым условием является исключение септического артрита.
4. Иммуносупрессоры — применяются при тяжелом и затяжном течении, появлении признаков спондилоартрита, высокой активности артрита.
Сульфасалазин 2 -3 / г/сут.
Метотрексат по 7,5-15 мг/нед. (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов)
Азатиоприн 150 мг/сут (Не используется в современном лечение реактивных артритов. Не является препаратом выбора так как не показал эффективности в исследованиях в группе серонегативных спондиартритов)
Течение и прогноз
Продолжительность первичного случая в среднем составляет 3-6 мес. Зачастую симптомы сохраняются до 12 и более месяцев. Отмечается большая склонность к развитию рецидивов у больных с синдромом Рейтера, как из-за возможности реинфицирования, так персистирования хламидийной инфекции.
Исход острого в хронический артрит наблюдается у 20-50 % больных.
В 15 % случаев развивается тяжелое нарушение функции суставов.
Наиболее тяжелое протекание реактивного артрита — у ВИЧ-инфицированных больных.
Сроки временной нетрудоспособности при остром течении составляют 30-60 дней, при подостром 35-65 дней, при обострении хронического — 30-35 дней.
При затяжном течение реактивного артрита, имеется большая вероятность перехода его в одно из хронических заболеваний группы серонегативных спондиартритов (Анкилозирующий спондилит)
Профилактика
Профилактика реактивного артрита сводится к профилактике вызывающих его инфекций: соблюдение гигиенического режима в отношении кишечных инфекций, кипячение воды, мытье рук, соблюдение правил хранения и приготовления пищи. Людям, имеющим положительный антиген HLA-B27, рекомендуется профилактический прием антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сут). Для профилактики хламидиоза применяются средства защиты при случайных половых контактах.
Реактивный артрит: причины, симптомы и лечение
Реактивный артрит
Этот воспалительный артрит, вызываемый бактериями, может поражать суставы, глаза, кожу и мочевыводящие пути.
Реактивный артрит — это воспалительный тип артрита, поражающий суставы, глаза и мочевыводящие пути (мочевой пузырь, влагалище, уретру). Это происходит, когда бактерии попадают в кровоток и вызывают воспаление в разных частях тела.
Типы бактерий, вызывающих реактивный артрит, обычно передаются половым путем или при употреблении испорченных продуктов. Воспалительная реакция обычно начинается в течение 2–4 недель после инфицирования. Реактивный артрит не заразен, но бактерии, вызывающие заболевание, могут передаваться от человека к человеку.
Чаще всего страдают мужчины в возрасте 40 лет и моложе. Данные показывают, что они в девять раз чаще, чем женщины, заболевают из-за инфекции, передающейся половым путем. Тем не менее, представители обоих полов с одинаковой вероятностью могут заразиться инфекцией, связанной с пищевыми продуктами.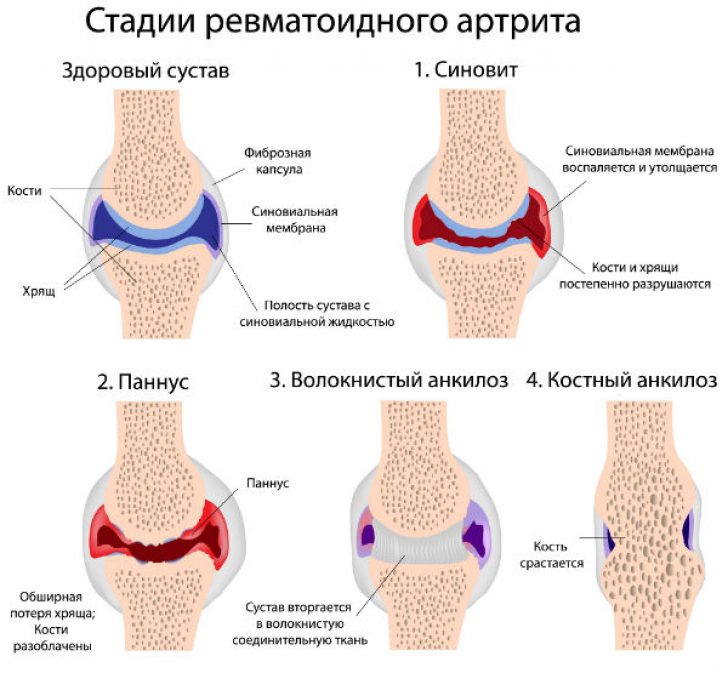
Причины
Заражение некоторыми бактериями связано с реактивным артритом. Наиболее часто с реактивным артритом связаны:
- Chlamydia trachomatis. Передается половым путем. Инфекция может начаться во влагалище, мочевом пузыре или уретре.
- Salmonella, Shigella, Yersinia и Campylobacter. Эти бактерии обычно поражают желудочно-кишечный тракт.
В редких случаях бактерия Chlamydia pneumoniae, вызывающая респираторные инфекции, также может вызывать реактивный артрит.
Бактерии обычно попадают в организм одним из двух путей:
- Мочеполовой тракт. Бактерии могут попасть через влагалище или уретру во время полового контакта и распространиться на мочевой пузырь.
- Желудочно-кишечный тракт. Бактерии могут попасть в организм, если вы съели испорченные продукты или продукты, соприкасавшиеся с загрязненными поверхностями.
Врачи не понимают, почему одни люди, контактировавшие с этими бактериями, заболевают, а другие нет. Однако исследователи определили ген, называемый человеческим лейкоцитарным антигеном (HLA) B27, который делает человека более склонным к развитию реактивного артрита. Не каждый, кто унаследует этот ген, заболеет.
Однако исследователи определили ген, называемый человеческим лейкоцитарным антигеном (HLA) B27, который делает человека более склонным к развитию реактивного артрита. Не каждый, кто унаследует этот ген, заболеет.
Симптомы
Наиболее распространенными симптомами реактивного артрита являются воспаления суставов, глаз, мочевого пузыря и уретры (трубка, которая помогает выводить мочу из организма). Иногда могут возникать язвы во рту и кожная сыпь.
Вот некоторые возможные симптомы, определяемые по участкам тела.
Симптомы суставов
- Боль и опухоль в коленях, лодыжках, ступнях, а иногда и в пальцах и запястьях.
- Отек сухожилий (тендинит) или мест прикрепления сухожилий к костям (энтезит).
- Боль в пятке и пяточная шпора (костные разрастания на пятке).
- Боль в пояснице и ягодицах.
- Воспаление позвоночника (спондилит) или нижней части спины, соединяющих позвоночник с тазом (сакролиит).

Глазные симптомы
- Покраснение глаз.
- Боль и раздражение глаз.
- Затуманенное зрение.
Эти симптомы могут быть признаками воспаления глазного яблока и век (конъюнктивит, широко известный как «розовый глаз») или внутреннего глаза (увеит).
Мочевые симптомы
- Потребность в более частом мочеиспускании.
Симптомы реактивного артрита могут быть очень легкими и появляться и исчезать в течение нескольких недель или месяцев, или они могут быть более серьезными. Симптомы могут быть незаметны на ранних стадиях. Мочевые симптомы обычно появляются первыми, но могут отсутствовать у женщин. Этот симптом может возникать с конъюнктивитом или сопровождаться им. Артрит обычно появляется последним симптомом.
Влияние на здоровье
При правильном лечении большинство людей с реактивным артритом полностью выздоравливают и могут возобновить нормальную деятельность через несколько месяцев после первых симптомов. Тем не менее, симптомы артрита могут сохраняться до года, но обычно они слабо выражены и не мешают повседневной жизни.
Тем не менее, симптомы артрита могут сохраняться до года, но обычно они слабо выражены и не мешают повседневной жизни.
У некоторых людей с реактивным артритом может наблюдаться длительный, но умеренный артрит. Исследования показывают, что от 15 до 50 процентов пациентов снова проявляют симптомы, возможно, из-за повторного заражения. Боли в спине и суставах являются симптомами, которые чаще всего появляются снова. У некоторых пациентов будет хронический тяжелый артрит, который трудно контролировать с помощью лечения и который может вызвать повреждение суставов.
Диагностика
Реактивный артрит может быть трудно диагностировать, поскольку не существует специального лабораторного теста, подтверждающего его наличие у человека. Пациента могут направить к ревматологу в зависимости от тяжести симптомов.
Некоторые из методов, используемых для диагностики реактивного артрита, включают
- Физикальное обследование. Врач спросит о вашей истории болезни, симптомах и текущих проблемах со здоровьем.
 Он осмотрит суставы на наличие признаков воспаления и проверит диапазон их движений. Также исследуются глаза, кожа и область половых органов.
Он осмотрит суставы на наличие признаков воспаления и проверит диапазон их движений. Также исследуются глаза, кожа и область половых органов. - Лабораторные исследования. Анализы крови, мочи и кала могут помочь исключить другие состояния и подтвердить диагноз. Будут проведены тесты, чтобы проверить многие вещи, в том числе уровень воспаления; антитела, связанные с другими типами артрита; признаки текущей или недавней инфекции; и ген под названием HLA B27, который иногда наблюдается у людей с этим заболеванием.
- Образцы тканей. Образцы ткани из горла, уретры (мужчины) и шейки матки (женщины) могут быть взяты для поиска признаков инфекции.
- Испытания жидкости для соединений. Врач может взять образец суставной жидкости из колена для выявления признаков инфекции или воспаления. Он также будет проверен на наличие кристаллов мочевой кислоты, которые могут сигнализировать о состоянии, связанном с артритом, называемом подагрой.

- Рентген. Врач может назначить осмотр суставов, таза и позвоночника для выявления признаков отека, повреждения суставов, отложений кальция и других признаков реактивного артрита.
Лечение
Лекарства от реактивного артрита не существует. Целью лечения является лечение инфекции и купирование симптомов.
Медицинская бригада
Поскольку реактивный артрит может поражать разные части тела, лечением может заниматься несколько врачей. Ревматолог (врач со специальной подготовкой по лечению артрита), скорее всего, будет основным врачом. Другие специалисты могут включать:
- Дерматолог для лечения кожных симптомов.
- Гинеколог для лечения симптомов половых органов у женщин.
- Офтальмолог для лечения заболеваний глаз.
- Ортопед для проведения операций при тяжелых повреждениях суставов.

- Физиотерапевт или физиотерапевт для наблюдения за режимом упражнений пациента.
- Уролог для лечения генитальных симптомов у мужчин и женщин.
Лекарства
Для лечения инфекции назначают антибиотик. Другие лекарства назначают для снятия боли и воспаления. К ним относятся:
- Нестероидные противовоспалительные препараты (НПВП). Часто это первый тип используемых лекарств, включая аспирин, ибупрофен и напроксен.
- Кортикостероиды. Эти лекарства помогают быстро уменьшить воспаление. Людям с тяжелым воспалением суставов их можно вводить в пораженный сустав.
- Болезнь-модифицирующие противоревматические препараты (БМАРП). У небольшого числа пациентов с реактивным артритом наблюдаются тяжелые симптомы, которые не поддаются контролю с помощью вышеупомянутых методов лечения. В этом случае врач может назначить лекарства, называемые противоревматическими препаратами, модифицирующими заболевание (БМАРП).
 Эти препараты подавляют иммунную систему.
Эти препараты подавляют иммунную систему.
Физическая активность
Упражнения помогают поддерживать и улучшать функцию суставов. Укрепляющие упражнения укрепляют мышцы вокруг сустава и обеспечивают лучшую поддержку. Упражнения на диапазон движений улучшают подвижность и гибкость и уменьшают скованность в пораженном суставе.
Уход за собой
Активная роль в лечении является важной частью выздоровления. Этот процесс называется самоуправлением.
Самопомощь при реактивном артрите включает в себя обеспечение того, чтобы пища хранилась при надлежащей температуре и правильно готовилась. Это помогает предотвратить появление бактерий пищевого происхождения, которые могут вызывать реактивный артрит. Некоторые инфекции, передающиеся половым путем, могут вызвать реактивный артрит. Использование презервативов может снизить риск.
Поддержание физической активности является ключом к сохранению гибкости суставов. Слишком мало движений может привести к тугоподвижности суставов. Сильные мышцы помогают защитить суставы. Но важно поговорить с врачом перед началом программы упражнений. Также важно контролировать вес, есть питательную диету и получать хороший баланс между отдыхом и активностью каждый день.
Слишком мало движений может привести к тугоподвижности суставов. Сильные мышцы помогают защитить суставы. Но важно поговорить с врачом перед началом программы упражнений. Также важно контролировать вес, есть питательную диету и получать хороший баланс между отдыхом и активностью каждый день.
Будьте в курсе. Живите в Да.
Примите участие в сообществе артрита. Расскажите нам немного о себе, и, исходя из ваших интересов, вы будете получать электронные письма, наполненные самой последней информацией и ресурсами, чтобы жить лучше и общаться с другими.
Реактивный артрит — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Реактивный артрит (РеА) — это воспалительный артрит, который проявляется через несколько дней или недель после желудочно-кишечной или мочеполовой инфекции. Он также описан как классическая триада артрита, уретрита и конъюнктивита. Однако у большинства пациентов классическая триада отсутствует. Ранее он назывался «синдром Рейтера» по имени Ганса Райтера, впервые описавшего этот синдром. В настоящее время считается, что это заболевание обусловлено аберрантным аутоиммунным ответом на желудочно-кишечную или мочеполовую инфекцию, вызванную сальмонеллой, шигеллой, кампилобактерией или хламидиями. В этом упражнении описываются причины, патофизиология, проявления и подчеркивается роль межпрофессиональной команды в лечении этого расстройства.
В настоящее время считается, что это заболевание обусловлено аберрантным аутоиммунным ответом на желудочно-кишечную или мочеполовую инфекцию, вызванную сальмонеллой, шигеллой, кампилобактерией или хламидиями. В этом упражнении описываются причины, патофизиология, проявления и подчеркивается роль межпрофессиональной команды в лечении этого расстройства.
Цели:
Определите этиологию реактивного артрита.
Просмотрите представление пациента с реактивным артритом.
Опишите возможные варианты лечения и ведения реактивного артрита.
Опишите стратегии межпрофессиональной бригады для улучшения ухода и результатов у пациентов с реактивным артритом.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Реактивный артрит (РеА) представляет собой воспалительный артрит, который проявляется через несколько дней или недель после желудочно-кишечной или мочеполовой инфекции. Он также описан как классическая триада артрита, уретрита и конъюнктивита. Однако у большинства пациентов классическая триада отсутствует. Ранее он назывался «синдром Рейтера» по имени Ганса Райтера, впервые описавшего этот синдром. Название «синдром Рейтера» было исключено, поскольку считается, что Ганс Райтер был членом Национал-социалистической немецкой рабочей партии или «нацистов» и директором Института экспериментальной терапии кайзера Вильгельма, под руководством которого военнопленные подвергались многим бесчеловечные эксперименты. Сегодня считается, что это расстройство связано с аберрантной аутоиммунной реакцией на желудочно-кишечную инфекцию, вызванную сальмонеллой, шигеллой, кампилобактером или хламидией.[1][2][3]
Он также описан как классическая триада артрита, уретрита и конъюнктивита. Однако у большинства пациентов классическая триада отсутствует. Ранее он назывался «синдром Рейтера» по имени Ганса Райтера, впервые описавшего этот синдром. Название «синдром Рейтера» было исключено, поскольку считается, что Ганс Райтер был членом Национал-социалистической немецкой рабочей партии или «нацистов» и директором Института экспериментальной терапии кайзера Вильгельма, под руководством которого военнопленные подвергались многим бесчеловечные эксперименты. Сегодня считается, что это расстройство связано с аберрантной аутоиммунной реакцией на желудочно-кишечную инфекцию, вызванную сальмонеллой, шигеллой, кампилобактером или хламидией.[1][2][3]
. Этиология.
и S. disenteriae , Yersinia enterocolitica , Campylobacter jejuni , Clostridium difficile ). Заболеваемость составляет от 2% до 4% после урогенитальной инфекции, в основном с Chlamydia trachomatis, и колеблется от 0% до 15% после желудочно-кишечных инфекций Salmonella , Shigella , Campylobacter или Yersinia . На это могут повлиять эпидемиологические факторы, факторы окружающей среды, патогенность бактерий и различия в дизайне исследований. Кишечный РеА обычно возникает после кишечных инфекций. Однако РеА, ассоциированный с хламидиями, является эндемичным, особенно в развитых странах.[4][5]
На это могут повлиять эпидемиологические факторы, факторы окружающей среды, патогенность бактерий и различия в дизайне исследований. Кишечный РеА обычно возникает после кишечных инфекций. Однако РеА, ассоциированный с хламидиями, является эндемичным, особенно в развитых странах.[4][5]Сообщалось о редких случаях после введения вакцины Bacillus Calmette Guerin (BCG) для лечения рака мочевого пузыря.[6]
Эпидемиология
Реактивный артрит встречается относительно редко, и в популяционных исследованиях сообщается, что заболеваемость составляет от 0,6 до 27 случаев на 100 000 человек. Реактивный артрит чаще встречается у взрослых мужчин во втором и третьем десятилетии жизни [7].
Приблизительно у 1-3% пациентов с неспецифическим уретритом развивается эпизод артрита. В целом, более высокая активность заболевания и худшая функциональная способность наблюдаются у групп населения с более низким социально-экономическим статусом.
Патофизиология
Реактивный артрит представляет собой иммуноопосредованный синдром, вызванный недавней инфекцией. Предполагается, что Т-лимфоциты индуцируются бактериальными фрагментами, такими как липополисахарид и нуклеиновые кислоты, когда инвазивные бактерии попадают в системный кровоток. Затем эти активированные цитотоксические Т-клетки атакуют синовиальную оболочку и другие аутоантигены посредством молекулярной мимикрии. Это подтверждается наличием транскриптов рибосомной РНК Chlamydia trachomatis и C. pneumoniae, ДНК кишечных бактерий и продуктов бактериальной деградации в синовиальной ткани и жидкости. Считается, что антибактериальный цитокиновый ответ также нарушается при реактивном артрите, что приводит к уменьшению элиминации бактерий. Однако неясно, почему возникает такая локализация воспаления.
Предполагается, что Т-лимфоциты индуцируются бактериальными фрагментами, такими как липополисахарид и нуклеиновые кислоты, когда инвазивные бактерии попадают в системный кровоток. Затем эти активированные цитотоксические Т-клетки атакуют синовиальную оболочку и другие аутоантигены посредством молекулярной мимикрии. Это подтверждается наличием транскриптов рибосомной РНК Chlamydia trachomatis и C. pneumoniae, ДНК кишечных бактерий и продуктов бактериальной деградации в синовиальной ткани и жидкости. Считается, что антибактериальный цитокиновый ответ также нарушается при реактивном артрите, что приводит к уменьшению элиминации бактерий. Однако неясно, почему возникает такая локализация воспаления.
Распространенность HLA-B27 при реактивном артрите оценивается от 30% до 50% у пациентов с реактивным артритом, хотя значения варьируются в широких пределах. В больничных исследованиях с более тяжелыми пациентами сообщалось о частоте от 60% до 80%. HLA-B27 не следует использовать в качестве диагностического инструмента для диагностики острого РеА. Считается, что присутствие HLA-B27 потенцирует реактивный артрит, презентируя бактериальные антигены Т-клеткам, изменяя самопереносимость иммунной системы хозяина, повышая выработку TNF-альфа, способствуя инвазии микробов в кишечнике и задержке элиминации возбудителя. организмы.[8]
Считается, что присутствие HLA-B27 потенцирует реактивный артрит, презентируя бактериальные антигены Т-клеткам, изменяя самопереносимость иммунной системы хозяина, повышая выработку TNF-альфа, способствуя инвазии микробов в кишечнике и задержке элиминации возбудителя. организмы.[8]
Гистопатология
Первоначально кожные гистопатологические признаки реактивного артрита аналогичны псориазу. При исследовании синовиальной жидкости обнаруживаются крупные макрофаги, клетки Рейтера с фагоцитированными нейтрофилами, лимфоциты и плазматические клетки. Обширное образование паннуса встречается очень редко.
Анамнез и медицинский осмотр
Эти симптомы проявляются через несколько дней или недель после первоначального заражения. Диарея или другие симптомы, вызванные возбудителями, обычно исчезают к тому времени, когда у пациента развивается артрит. Необходимо собрать подробный анамнез и физикальное обследование для выявления любых недавних заболеваний, таких как уретрит, диарея и т. д. РеА может быть самоограничивающимся, рецидивирующим или непрерывным, и примерно у 20-25% пациентов могут развиваться хронические суставные, глазные и сердечные осложнения.
д. РеА может быть самоограничивающимся, рецидивирующим или непрерывным, и примерно у 20-25% пациентов могут развиваться хронические суставные, глазные и сердечные осложнения.
При реактивном артрите, приобретенном половым путем, в анамнезе имеются половые сношения, обычно с новым партнером, в течение 3 месяцев после появления симптомов артрита. Генитальные симптомы предшествуют артриту в среднем примерно на 2 недели. Это может включать дизурию, выделения, боль в яичках у мужчин и межменструальные или посткоитальные кровотечения или глубокую тазовую боль, кроме выделений из влагалища у женщин.[9]
Реактивный артрит очень часто встречается у ВИЧ-инфицированных, поэтому у пациентов с впервые возникшим заболеванием ВИЧ должен быть исключен. У людей с ВИЧ, у которых развивается реактивный артрит, часто развивается тяжелый псориазоформный дерматит на волосистой части головы, подошвах, ладонях и сгибах.
Физический осмотр
пальцем в форме колбасы, ноги, или боль в пятке
Асимметричный олигоартрит- Обычно из нижних конечностей
Конъюнктивит или Iritis
DIDRIRITS или CORVICITIS
ONDER.
 Или CORVICISITIS
Или CORVICISITIS.
Уретрит или генитальные язвы
Два или более из вышеперечисленных признаков плюс поражение костной системы позволяют установить диагноз.
Суставы и энтезы
У пациентов обычно развивается острое начало олигоартрита, в основном с поражением нижних конечностей, крестцово-подвздошного сустава и поясничного отдела позвоночника. Единовременно поражаются не более 6 крупных суставов, чаще всего поражаются коленный и голеностопный суставы. Боли в суставах носят классический ночной характер с скованностью по утрам. Поражение асимметрично и затрагивает несущий сустав. Суставы часто теплые, болезненные и опухшие. Тендинит является общим признаком заболевания. Около 30% пациентов страдают сопутствующим энтезитом в форме подошвенного фасциита или тендинита ахиллова сухожилия.[10]
Внесуставные проявления
Внесуставные проявления могут поражать костную систему (энтезит, дактилит), глаза (конъюнктивит, передний увеит, эписклерит и кератит), мочеполовую систему (уретрит, цервицит, простатит, сальпингоофорит, цистит или цирконий баланит), слизистые оболочки и кожу Также наблюдаются поражения (язвы слизистых оболочек, бленоррагическая кератодермия и узловатая эритема), кардиальные (кардиты, аортальные нарушения, нарушения проводимости и клапанов) и изменения ногтей (онихолизис, подногтевой кератоз или ногтевые ямки).
Изменения кожи и слизистых обычны и могут включать гиперкератоз кожи и эритематозный дерматит. Распространена дистрофия ногтей. Другие поражения включают пустулезный псориаз на подошвах (бленоррагическая кератодермия), географический язык, циркулярный баланит или язвы в полости рта.
Поражение глаз является распространенным явлением и может включать конъюнктивит (30%) или увеит. У пациентов с визуальными симптомами первостепенное значение имеет распознавание увеита, так как он может быстро привести к потере зрения.
В редких случаях сердечно-сосудистая система может вызывать нарушения проводимости на ранней стадии и аортальную регургитацию на поздних стадиях. Миелопатия, а также неспецифические желудочно-кишечные симптомы диареи и колита также могут сохраняться.[11]
Оценка
Реактивный артрит относится к подклассу серонегативных спондилоартропатий, поражающих осевой скелет. Другими членами этой группы являются анкилозирующий спондилоартрит и псориатический артрит. Поражение суставов олигоартикулярное и асимметричное.
Поражение суставов олигоартикулярное и асимметричное.
Американский колледж ревматологов разработал рекомендации по диагностике реактивного артрита в 1999 году. Критерии были разделены на
. ОСНОВНЫЕ
Асимметричный олиго- или моноартрит с поражением нижних конечностей
Симптомы энтерита или уретрита, предшествующие развитию артрита за период от 3 дней до 6 недель
МЛАДШИЙ
Наличие провоцирующей инфекции, подтвержденное положительным посевом
Наличие стойкого синовиального поражения
Сочетание мочеполовых симптомов, поражения плюснефаланговых суставов, повышенного уровня С-реактивного белка и положительного HLA-B27 обеспечивает 69% чувствительность и 93,5% специфичность для диагностики реактивного артрита. 12]
Несмотря на то, что реактивный артрит является клиническим диагнозом, для подтверждения диагноза обычно проводятся лабораторные тесты для выявления патогенов, вызывающих заболевание, для подтверждения сопутствующих или предшествующих инфекций. Для выявления Chlamydia trachomatis и Neisseria gonorrhoea используются тесты амплификации нуклеиновых кислот из образца утренней мочи или урогенитального мазка. Тест амплификации нуклеиновой кислоты на Mycoplasma genitalium также доступен в настоящее время и актуален для мужчин с уретритом. Положительные доказательства Chlamydia с помощью полимеразной цепной реакции (ПЦР) в суставе, вероятно, является строго диагностическим, но современные методы, используемые для обнаружения хламидий в моче, не утверждены для диагностических целей для синовиальных образцов. Серологическое тестирование на Chlamydia trachomatis имеет ограниченное значение из-за серологической перекрестной реактивности между Chlamydia trachomatis и Chlamydia pneumoniae , неспособности отличить более низкий ответ антител в прошлом или в настоящее время по персистенции инфекции при инфекциях нижних мочевыводящих путей. Серологическое тестирование доступно для Salmonella , Yersinia и Campylobacter , но бесполезен в клинической практике.
Для выявления Chlamydia trachomatis и Neisseria gonorrhoea используются тесты амплификации нуклеиновых кислот из образца утренней мочи или урогенитального мазка. Тест амплификации нуклеиновой кислоты на Mycoplasma genitalium также доступен в настоящее время и актуален для мужчин с уретритом. Положительные доказательства Chlamydia с помощью полимеразной цепной реакции (ПЦР) в суставе, вероятно, является строго диагностическим, но современные методы, используемые для обнаружения хламидий в моче, не утверждены для диагностических целей для синовиальных образцов. Серологическое тестирование на Chlamydia trachomatis имеет ограниченное значение из-за серологической перекрестной реактивности между Chlamydia trachomatis и Chlamydia pneumoniae , неспособности отличить более низкий ответ антител в прошлом или в настоящее время по персистенции инфекции при инфекциях нижних мочевыводящих путей. Серологическое тестирование доступно для Salmonella , Yersinia и Campylobacter , но бесполезен в клинической практике. Существуют также желудочно-кишечные инфекции, например, Shigella , для которых не существует надежных серологических методов. Посев кала может быть полезен для выявления кишечных патогенов.[13][14]
Существуют также желудочно-кишечные инфекции, например, Shigella , для которых не существует надежных серологических методов. Посев кала может быть полезен для выявления кишечных патогенов.[13][14]
Некоторые осложнения, такие как увеит, важно выявить. Осмотр с помощью щелевой лампы полезен для диагностики клеток в передней камере глаза при остром ирите. Таким образом, наличие глазных симптомов у пациента с подозрением на него должно стать поводом для срочного направления к офтальмологу. Обычно увеит проявляется острой болью, светобоязнью, нарушением зрения, склеральной инъекцией и гипопионом.
Реагенты острой фазы, такие как скорость оседания эритроцитов (СОЭ) или С-реактивный белок (СРБ), могут быть повышены. Совместная аспирация должна быть выполнена, когда это возможно, чтобы исключить другой артрит. Аспирацию сустава часто проводят, чтобы исключить септический артрит и кристаллический артрит. Результаты в синовиальной жидкости неспецифичны и характерны для воспалительного артрита с повышенным количеством лейкоцитов (обычно от 2000 до 4000 лейкоцитов на мл) с преобладанием нейтрофилов.
HLA B 27 можно измерить, поскольку он коррелирует с тяжестью заболевания, но не является диагностическим. Имеет значение и локализация артрита. Сакроилеит чаще возникает у HLA B 27 положительных пациентов [15]
У пациента из эндемичной популяции следует провести туберкулиновую кожную пробу.
Простые рентгенограммы могут выявить признаки неспецифического воспаления суставов в острой фазе. Для диагностики периферического синовита, энтезита или сакроилеита можно использовать ультразвуковое исследование или магнитно-резонансную томографию (МРТ). Сцинтиграфия позволяет выявить ранние стадии энтезита.
Лечение/управление
Если инфекционный агент был идентифицирован как триггер реактивного артрита, настоятельно рекомендуется антимикробная терапия, часто в течение длительного времени от 3 до 6 месяцев. Это может значительно сократить время до ремиссии.[16] Лечение основной сопутствующей инфекции, если она присутствует, должно быть начато без промедления. Пациенты, у которых нет активной инфекции, не получают пользы от антибактериальной терапии.[17] Васи и др. сообщили о результатах двойного слепого проспективного исследования тройного плацебо, в котором Chlamydia -положительные пациенты с помощью ПЦР лечились в течение 6 месяцев комбинацией доксициклина и рифампина или азитромицина и рифампина. Группа лечения достигла статистически значимой ремиссии симптомов и отрицательных результатов ПЦР, хотя исследование было недостаточно мощным для определения предпочтительной комбинации антибиотиков.
Пациенты, у которых нет активной инфекции, не получают пользы от антибактериальной терапии.[17] Васи и др. сообщили о результатах двойного слепого проспективного исследования тройного плацебо, в котором Chlamydia -положительные пациенты с помощью ПЦР лечились в течение 6 месяцев комбинацией доксициклина и рифампина или азитромицина и рифампина. Группа лечения достигла статистически значимой ремиссии симптомов и отрицательных результатов ПЦР, хотя исследование было недостаточно мощным для определения предпочтительной комбинации антибиотиков.
Целью терапии реактивного артрита является облегчение симптомов и предотвращение хронических осложнений. Нестероидные противовоспалительные препараты являются начальным лечением выбора в острой фазе. Внутрисуставные или местные глюкокортикоиды, как и в случае энтезита или бурсита, могут быть использованы, если у пациента имеется моно/олигоартрит. Могут быть полезны механические устройства, такие как ортопедические стельки и стельки. Системное применение глюкокортикоидов ограничивается тяжелым полиартритом, кардиальными и глазными проявлениями. Болезнь-модифицирующие противоревматические препараты (БМАРП), в основном сульфасалазин, эффективны как при остром, так и при хроническом РеА. Другие агенты, такие как метотрексат и азатиоприн, оказались полезными при хроническом артрите. Они показаны пациентам, у которых терапия нестероидными противовоспалительными препаратами (НПВП) оказалась неэффективной. Биологические препараты, такие как агенты, блокирующие фактор некроза опухоли (ФНО) (например, инфликсимаб и этанерцепт, были предложены для лечения реактивного артрита. Однако необходимы дальнейшие исследования для определения их окончательных показаний.][20]
Системное применение глюкокортикоидов ограничивается тяжелым полиартритом, кардиальными и глазными проявлениями. Болезнь-модифицирующие противоревматические препараты (БМАРП), в основном сульфасалазин, эффективны как при остром, так и при хроническом РеА. Другие агенты, такие как метотрексат и азатиоприн, оказались полезными при хроническом артрите. Они показаны пациентам, у которых терапия нестероидными противовоспалительными препаратами (НПВП) оказалась неэффективной. Биологические препараты, такие как агенты, блокирующие фактор некроза опухоли (ФНО) (например, инфликсимаб и этанерцепт, были предложены для лечения реактивного артрита. Однако необходимы дальнейшие исследования для определения их окончательных показаний.][20]
Всем пациентам следует настоятельно рекомендовать стать физически активными. Укрепляющие упражнения являются ключевым компонентом долгосрочной терапии для предотвращения истощения мышц.
Дифференциальный диагноз
Врач должен быть в состоянии исключить состояния, которые проявляются сходными клиническими проявлениями. Наиболее распространенный дифференциальный диагноз должен включать:
Наиболее распространенный дифференциальный диагноз должен включать:
Гонококковый артрит
Подагрический артрит
Болезнь Стилла
Septic arthritis
Rheumatic fever
Psoriatic arthritis
Ankylosing spondylitis
Rheumatoid arthritis
Immunotherapy/immunization–related arthropathy
Secondary syphilis
Туберкулезный артрит
Прогноз
Реактивный артрит обычно имеет самокупирующееся течение, и симптомы исчезают в течение 3–5 месяцев. Симптомы, длящиеся более 6 месяцев, указывают на хронический элемент заболевания. Сакроилеит является наиболее частым хроническим поражением суставов. Пациенты с HLA-B27-положительными имеют более высокий риск рецидива РеА. У 15-30% пациентов с РеА может развиться длительно существующий артрит или другие аномалии суставов. Наличие поражения тазобедренного сустава, отсутствие реакции на НПВП и СОЭ выше 30 предвещают неблагоприятный исход.
Наличие поражения тазобедренного сустава, отсутствие реакции на НПВП и СОЭ выше 30 предвещают неблагоприятный исход.
Осложений
Осложнения ReA включают:
Рецидивирующий артрит (от 15 до 50%)
Хронический артрит или сакроит
Анкиловый спондил (30-50% IF-пациент. У пациента и у пациента. положительный)
Стриктура уретры
Некроз корня аорты
Катаракта
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
- 1.
Аревало М., Гратакос Масмитжа Дж., Морено М., Кальвет Дж., Орельяна С., Руис Д., Кастро С., Каррето П.
 , Ларроса М., Коллантес Э., Фонт П., REGISPONSER group . Влияние HLA-B27 на фенотип анкилозирующего спондилита: результаты из базы данных REGISPONSER. Артрит Res Ther. 2018 03 октября; 20 (1): 221. [Бесплатная статья PMC: PMC6235234] [PubMed: 30285828]
, Ларроса М., Коллантес Э., Фонт П., REGISPONSER group . Влияние HLA-B27 на фенотип анкилозирующего спондилита: результаты из базы данных REGISPONSER. Артрит Res Ther. 2018 03 октября; 20 (1): 221. [Бесплатная статья PMC: PMC6235234] [PubMed: 30285828]- 2.
Пиккианти-Диаманти А., Панебьянко К., Салеми С., Сорджи М.Л., Ди Роса Р., Тропеа А., Сгруллетти М., Салерно Г., Терраччано Ф., Д’Амелио Р., Лагана Б., Пациенца В. Анализ микробиоты кишечника у пациентов с ревматоидным артритом: связанный с заболеванием дисбиоз и модификации, вызванные этанерцептом. Int J Mol Sci. 27 сентября 2018 г., 19(10) [бесплатная статья PMC: PMC6213034] [PubMed: 30261687]
- 3.
Хоузоу П., Фьянио Э., Какпови К., Коффи-Тессио В.С., Тагбор К.С., Онианкитан О., Миджиява , Панорама воспалительных артропатий в ревматологических консультациях в Северном Того. Мед Санте Троп. 2018 01 августа; 28 (3): 320-323. [В паблике: 30270840]
- 4.
Generali E, Bose T, Selmi C, Voncken JW, Damoiseaux JGMC.
 Природа против воспитания в спектре ревматических заболеваний: классификация спондилоартрита как аутоиммунного или аутовоспалительного. Аутоиммунная редакция, 2018 г., сентябрь 17(9):935-941. [PubMed: 30005857]
Природа против воспитания в спектре ревматических заболеваний: классификация спондилоартрита как аутоиммунного или аутовоспалительного. Аутоиммунная редакция, 2018 г., сентябрь 17(9):935-941. [PubMed: 30005857]- 5.
Spyridakis E, Gerber JS, Schriver E, Grundmeier RW, Porsch EA, St Geme JW, Downes KJ. Клинические особенности и исходы у детей с культурально-негативным септическим артритом. J Pediatric Infect Dis Soc. 201901 июля; 8 (3): 228–234. [PubMed: 29718310]
- 6.
Ким П.С., Клаусмайер Т.Л., Орр Д.П. Реактивный артрит: обзор. Дж Адолеск Здоровье. 2009 г., апрель; 44(4):309-15. [PubMed: 19306788]
- 7.
Muilu P, Rantalaiho V, Kautiainen H, Virta LJ, Eriksson JG, Puolakka K. Рост заболеваемости и изменение профиля идиопатических воспалительных ревматических заболеваний у взрослых в этом тысячелетии. Клин Ревматол. 2019 фев; 38 (2): 555-562. [В паблике: 30259249]
- 8.
Протопопов М.
 , Зипер Дж., Хайбель Х., Листинг Дж., Рудвалейт М., Поддубный Д. Значение структурных повреждений крестцово-подвздошных суставов для функционального состояния и подвижности позвоночника у пациентов с аксиальным спондилоартритом: результаты исследования Немецкая начальная когорта спондилоартрита. Артрит Res Ther. 2017 24 октября; 19 (1): 240. [Бесплатная статья PMC: PMC5655812] [PubMed: 2 31]
, Зипер Дж., Хайбель Х., Листинг Дж., Рудвалейт М., Поддубный Д. Значение структурных повреждений крестцово-подвздошных суставов для функционального состояния и подвижности позвоночника у пациентов с аксиальным спондилоартритом: результаты исследования Немецкая начальная когорта спондилоартрита. Артрит Res Ther. 2017 24 октября; 19 (1): 240. [Бесплатная статья PMC: PMC5655812] [PubMed: 2 31]- 9.
Карлин Э., Флю С. Реактивный артрит, приобретенный половым путем. Клин Мед (Лондон). 2016 апр;16(2):193-6. [Бесплатная статья PMC: PMC4952977] [PubMed: 27037393]
- 10.
Ставропулос П.Г., Сура Э., Канеллеас А., Катсамбас А., Антониу С. Реактивный артрит. J Eur Acad Dermatol Venereol. 2015 март; 29(3):415-24. [PubMed: 25199646]
- 11.
Ву И.Б., Шварц Р.А. Синдром Рейтера: классическая триада и не только. J Am Acad Дерматол. 2008 г., июль; 59 (1): 113–21. [PubMed: 18436339]
- 12.
Selmi C, Gershwin ME.
 Диагностика и классификация реактивного артрита. Аутоиммунная версия, апрель-май 2014 г.; 13(4-5):546-9. [PubMed: 24418301]
Диагностика и классификация реактивного артрита. Аутоиммунная версия, апрель-май 2014 г.; 13(4-5):546-9. [PubMed: 24418301]- 13.
Шохат Н., Госвами К., Филлингхэм Ю., Тан Т.Л., Калкинс Т., Делла Валле С.Дж., Джордж Дж., Игера С., Парвизи Дж. Диагностика перипротезной инфекции суставов при воспалительном артрите: предположение Является врагом истинного понимания. J Артропластика. 2018 ноябрь;33(11):3561-3566. [PubMed: 30100134]
- 14.
Павич К., Пандья Дж., Себак С., Шетти А., Спенсер Д., Манолиос Н. Острый артрит: прогностические факторы и текущая практика в подходе к диагностике и лечению в двух больницах в Сидней. Intern Med J. Сентябрь 2018 г.; 48 (9)):1087-1095. [PubMed: 29756282]
- 15.
Икеда М., Ю Д.Т. Патогенез артрита HLA-B27: роль HLA-B27 в бактериальной защите. Am J Med Sci. 1998 г., октябрь; 316 (4): 257–63. [PubMed: 9766487]
- 16.
Бойович Дж., Стрелич Н., Павлица Л.
 Синдром Рейтера — болезнь молодых мужчин — анализ 312 пациентов. Мед Прегл. 2014 июль-август;67(7-8):222-30. [PubMed: 25151762]
Синдром Рейтера — болезнь молодых мужчин — анализ 312 пациентов. Мед Прегл. 2014 июль-август;67(7-8):222-30. [PubMed: 25151762]- 17.
Картер Д.Д., Эспиноза Л.Р., Инман Р.Д., Снид К.Б., Рикка Л.Р., Васи Ф.Б., Валериано Дж., Станич Д.А., Ошуст С., Джерард Х.К., Хадсон А.П. Комбинированные антибиотики для лечения хронического реактивного артрита, вызванного хламидиями: двойное слепое плацебо-контролируемое проспективное исследование. Ревмирующий артрит. 2010 май;62(5):1298-307. [Бесплатная статья PMC: PMC29] [PubMed: 20155838]
- 18.
Глинтборг Б., Линдстрем Ю., Аалтонен К., Кристианслунд Э.К., Гудбьёрнссон Б., Хатцидиониу К., Асклинг Дж., Дюзеппе М.Л., Хеппстрем Д. , Дрейер Л., Кристенсен Л.Е., Йоргенсен Т.С., Эклунд К., Грондал Г., Эрнестам С., Йоэнсуу Дж., Торманен М., Скидсгаард Х., Хагфорс Дж., Квиен Т.К., Ли Э., Фагерли К., Гейрссон А.Дж., Йонссон Х., Прован С.А., Крог Н.С., Якобссон Л. Биологическое лечение анкилозирующего спондилита в странах Северной Европы в 2010-2016 гг.
 : сотрудничество между пятью биологическими реестрами. Scand J Ревматол. 2018 ноябрь;47(6):465-474. [В паблике: 30070923]
: сотрудничество между пятью биологическими реестрами. Scand J Ревматол. 2018 ноябрь;47(6):465-474. [В паблике: 30070923]- 19.
Бхутиа Э., Кумар Д., Кундал М., Кишор С., Джунжа А. Атипичные суставные проявления у индийских детей с ревматической лихорадкой. Циркуляция сердца и легких. 2018 февраля; 27 (2): 199-204. [PubMed: 28528779]
- 20.
Sieper J, Hu X, Black CM, Grootscholten K, van den Broek RWM, Kachroo S. Систематический обзор клинических, гуманистических и экономических результатов сравнения рентгенографических и нерентгенографических аксиальный спондилоартрит. Семин Артрит Реум. 2017 июнь;46(6):746-753. [В паблике: 27855973]
- 21.
Maravic M, Bozonnat MC, Sevezan A, Gasqueres D, Pastor J, Peré M, Neil V, Roch-Bras F, Daures JP, Sany J. Предварительная оценка медицинских результатов (включая качество жизни) и затраты в случае возникновения случаев РА, получающих мультидисциплинарное лечение в стационаре.
 Совместная кость позвоночника. 2000;67(5):425-33. [PubMed: 11143909]
Совместная кость позвоночника. 2000;67(5):425-33. [PubMed: 11143909]- 22.
Альмен М., Бьелле А., Салливан М. Прогнозирование эффектов групповой помощи у амбулаторных пациентов с ревматоидным артритом. J Ревматол. 1991 ноября; 18 (11): 1655-61. [PubMed: 1787485]
- 23.
Демингер А., Клингберг Э., Гейер М., Гётлин Дж., Хедберг М., Ренберг Э., Карлстен Х., Якобссон Л.Т., Форсблад-д’Элия Х. Пятилетнее проспективное исследование Рентгенологическое прогрессирование позвоночника и его предикторы у мужчин и женщин с анкилозирующим спондилитом. Артрит Res Ther. 2018 03 августа; 20 (1): 162. [Статья бесплатно PMC: PMC6091099] [PubMed: 30075808]
- 24.
Kullich W, Neff H, Pöllmann G, Machreich K, Schwann H. [Молекула адгезии ICAM-1 у пациентов с хроническим полиартритом — влияние стационарная реабилитация]. Wien Med Wochenschr. 1999;149(19-20):550-3. [PubMed: 10637965]
90
Кистозная опухоль0027
Консультации
Пациенту рекомендуется регулярно наблюдаться у лечащего врача и врача-ортопеда для оценки любого уровня повреждения, вызванного инфекцией.
Сдерживание и просвещение пациентов
Социальное табу, связанное с мочеполовыми симптомами, часто становится проблемой при получении полного и точного анамнеза от пациентов. Некоторые исследования показали, что адекватное лечение острой мочеполовой инфекции 3-месячным курсом антибиотиков может предотвратить РеА. Однако это весьма спорно.
Однако это весьма спорно.
Точно так же, с точки зрения врача, идентификация триады зрительных, мочеполовых и артритных симптомов для унифицированного диагноза зависит от времени. Это еще более важно, когда начинается острый увеит или ирит, поскольку они могут быстро прогрессировать до необратимой потери зрительной функции, если не принять своевременных мер.
Улучшение результатов работы команды здравоохранения
Реактивный артрит — полиорганное заболевание, с которым лучше всего справляется команда медицинских работников, в которую входят ревматолог, офтальмолог, гастроэнтеролог, физиотерапевт, медсестра и фармацевт. При оценке врачи общей практики не должны уклоняться от изучения подробного анамнеза половых контактов и генитальных симптомов.
Реактивный артрит неизлечим, и лечение является поддерживающим. Всех пациентов следует поощрять к физической активности, а также следует получить консультацию по физиотерапии.
Фармацевт должен информировать пациента о типах используемых лекарств, их преимуществах и побочных эффектах. Если пациентам прописывают стероиды, следует внимательно следить за побочными эффектами и постепенно снижать дозу препарата, как только клинические симптомы исчезают.
Если пациентам прописывают стероиды, следует внимательно следить за побочными эффектами и постепенно снижать дозу препарата, как только клинические симптомы исчезают.
Рекомендуется консультация дерматолога для оценки поражений кожи и назначения лечения.
Ключевой особенностью является обучение пациентов, которое помогает улучшить физическое состояние, функционирование и качество жизни. Пациент должен участвовать в регулярных упражнениях для повышения выносливости и предотвращения тугоподвижности суставов. Кроме того, практикующая медсестра должна информировать пациента о методах безопасного секса для предотвращения ЗППП. Поскольку расстройство может вызывать тревогу и депрессию, медсестра по психическому здоровью должна следить за такими пациентами и давать советы.
Наконец, все пациенты с реактивным артритом должны наблюдаться у офтальмолога, поскольку они по-прежнему подвержены высокому риску возникновения проблем со зрением.[21][22] [Уровень 5]
Результаты
Прогрессирование реактивного артрита вариабельно, но у большинства людей заболевание самокупируется, при этом симптомы исчезают через 6 – 18 месяцев. Смертность сегодня очень редка и обычно связана с лечением. В целом причины, связанные с инфекциями, передающимися половым путем, имеют худший исход, чем причины, вызванные желудочно-кишечными инфекциями. Несмотря на излечение, известно, что рецидивы возникают в 25–50% случаев, особенно у тех, у кого положительный результат на HLA-B27. Реактивация может сигнализировать о новой инфекции или стрессе. Около 20% пациентов будут иметь длительное заболевание, которое приводит к энтезиту и деструктивному артриту. Повышение СОЭ, отсутствие ответа на НПВП и поражение тазобедренного сустава обычно указывают на неблагоприятные исходы.[23][24] [Уровень 5]
Смертность сегодня очень редка и обычно связана с лечением. В целом причины, связанные с инфекциями, передающимися половым путем, имеют худший исход, чем причины, вызванные желудочно-кишечными инфекциями. Несмотря на излечение, известно, что рецидивы возникают в 25–50% случаев, особенно у тех, у кого положительный результат на HLA-B27. Реактивация может сигнализировать о новой инфекции или стрессе. Около 20% пациентов будут иметь длительное заболевание, которое приводит к энтезиту и деструктивному артриту. Повышение СОЭ, отсутствие ответа на НПВП и поражение тазобедренного сустава обычно указывают на неблагоприятные исходы.[23][24] [Уровень 5]
Контрольные вопросы
Каталожные номера
Реактивный артрит (синдром Рейтера) | ААФП
ВЕРНЕР Ф. БАРТ, М.Д., И КИНИМ СЕГАЛ, М.Д.
БАРТ, М.Д., И КИНИМ СЕГАЛ, М.Д.
Семейный врач. 1999;60(2):499-503
См. брошюру с соответствующей информацией для пациентов о реактивном артрите, написанную авторами этой статьи .
Реактивный артрит, также называемый синдромом Рейтера, является наиболее распространенным типом воспалительного полиартрита у молодых мужчин. Иногда это первое проявление инфекции вируса иммунодефицита человека. Генотип HLA-B27 является предрасполагающим фактором более чем у двух третей пациентов с реактивным артритом. Синдром чаще всего следует за мочеполовой инфекцией с Chlamydia trachomatis , но также были вовлечены и другие микроорганизмы. Лечение доксициклином или его аналогами иногда сокращает течение или прерывает начало артрита. Реактивный артрит может также следовать за кишечными инфекциями, вызванными некоторыми штаммами сальмонеллы или шигеллы, но эффективность антибиотиков у этих пациентов не доказана. Реактивный артрит всегда следует подозревать у молодых мужчин с полиартритом. Симптомы могут сохраняться в течение длительного времени и в некоторых случаях могут приводить к длительной нетрудоспособности. Начальное лечение состоит из высоких доз сильнодействующих нестероидных противовоспалительных препаратов. Пациентам с поражением крупных суставов также могут помочь внутрисуставные инъекции кортикостероидов.
Реактивный артрит всегда следует подозревать у молодых мужчин с полиартритом. Симптомы могут сохраняться в течение длительного времени и в некоторых случаях могут приводить к длительной нетрудоспособности. Начальное лечение состоит из высоких доз сильнодействующих нестероидных противовоспалительных препаратов. Пациентам с поражением крупных суставов также могут помочь внутрисуставные инъекции кортикостероидов.
В 1984 году в Онтарио, Канада, вспышка пищевого отравления Salmonella typhimurium произошла среди полицейских, служивших охранниками во время визита папы. 1 Из 1608 полицейских, участвовавших в инциденте, 432 страдали острым гастроэнтеритом. В течение трех месяцев после вспышки у 27 из этих офицеров развился острый артрит; в течение следующих четырех месяцев он разрешился в девяти из них. У остальных 18 офицеров были рецидивирующие симптомы или развился хронический артрит при повторной оценке пять лет спустя. У этих офицеров развился реактивный артрит или синдром Рейтера. Хотя это состояние когда-то считалось доброкачественным и самоограниченным, это не всегда так. Мы рассматриваем текущее понимание этого заболевания и последствия для лечения.
У этих офицеров развился реактивный артрит или синдром Рейтера. Хотя это состояние когда-то считалось доброкачественным и самоограниченным, это не всегда так. Мы рассматриваем текущее понимание этого заболевания и последствия для лечения.
Клинические признаки
Реактивный артрит представляет собой асептический воспалительный полиартрит, который обычно следует за негонококковым уретритом или инфекционной дизентерией. 2 Классическая триада артрита, уретрита и конъюнктивита встречается не у всех пациентов (Таблица 1) . Начало обычно происходит через одну-три недели после заражения и может проявляться остро или незаметно. Уретрит часто проявляется симптомами у мужчин, как правило, со слизисто-гнойными выделениями, но иногда проявляется массивной гематурией, вторичной по отношению к геморрагическому циститу. У пациенток женского пола может возникать неспецифический цервицит. Однако у обоих полов уретрит может протекать бессимптомно.
| Arthritic |
| Asymmetric |
| Oligoarticular |
| Lower extremity predilection |
| Enthesitis |
| Sacroiliitis |
| Genitourinary |
| Nonspecific urethritis |
| Цервицит |
| Цистит |
| Гематурия |
| Hydronephrosis |
| Skin |
| Keratoderma blenorrhagica |
| Balanitis circinata |
| Ulceration on tongue |
| Ocular |
| Conjunctivitis |
| Acute anterior uveitis |
| Сердечная |
| Аортит |
| Аортальная недостаточность |
| Блокада сердца |
Артрит преимущественно поражает нижние конечности, является асимметричным и часто ассоциируется с «колбасовидным» пальцем. Пациент, стопа и лодыжка которого показаны на Рис. 1 , был журналистом, командированным в Африку, у которого развилась дизентерия, а две недели спустя у него появились лихорадка, потеря веса, полиартрит и «сосиска» на пальце ноги. Полезным отличительным признаком является наличие энтезита, воспаления связок и сухожилий в местах их прикрепления к кости. Это вызывает боль в пятке, тендинит ахиллова сухожилия или боль в месте прикрепления сухожилия надколенника к бугорку большеберцовой кости. Очень большой выпот в коленном суставе, превышающий 100 мл, не является чем-то необычным. Когда эти выпоты развиваются быстро, они часто приводят к образованию подколенных кист, которые могут разорваться и вызвать псевдофлебитный синдром.
Пациент, стопа и лодыжка которого показаны на Рис. 1 , был журналистом, командированным в Африку, у которого развилась дизентерия, а две недели спустя у него появились лихорадка, потеря веса, полиартрит и «сосиска» на пальце ноги. Полезным отличительным признаком является наличие энтезита, воспаления связок и сухожилий в местах их прикрепления к кости. Это вызывает боль в пятке, тендинит ахиллова сухожилия или боль в месте прикрепления сухожилия надколенника к бугорку большеберцовой кости. Очень большой выпот в коленном суставе, превышающий 100 мл, не является чем-то необычным. Когда эти выпоты развиваются быстро, они часто приводят к образованию подколенных кист, которые могут разорваться и вызвать псевдофлебитный синдром.
Боль в пояснице встречается часто и часто является вторичной по отношению к воспалительному сакроилеиту. Конъюнктивит часто бывает легким, преходящим и его легко не заметить. Ирит характерен для более стойкого и хронического заболевания. Полезные диагностические поражения кожи включают кератодермию blenorrhagica, balanitis circinata и безболезненные язвы в полости рта. Могут отмечаться лихорадка и потеря веса.
Могут отмечаться лихорадка и потеря веса.
Поражение сердца встречается нечасто; когда он присутствует, он характеризуется недостаточностью аортального клапана и нарушением проводимости, иногда приводящим к блокаде сердца. 3 Лабораторные отклонения неспецифичны и включают анемию, повышенную скорость оседания эритроцитов или повышенный уровень С-реактивного белка. Исследование суставной жидкости выявляет воспалительный синовит с количеством лейкоцитов от 15 000 до 30 000 на мм 3 (от 15 до 30 × 10 9 на л), две трети из которых обычно составляют нейтрофилы. Уровень глюкозы в суставной жидкости нормальный, кристаллов нет.
Дифференциальный диагноз
Реактивный артрит является наиболее частым типом воспалительного полиартрита у молодых мужчин. Гонококковый артрит чаще характеризуется острым началом с мигрирующей полиартралгией, локализующейся в одном или нескольких суставах и иногда сочетающейся с теносиновитом в мелких суставах кистей. 4 Полезным диагностическим признаком гонококкового артрита является наличие пустулы с эритематозным основанием на кисти или стопе. Подагрический артрит часто поражает пожилых мужчин, как правило, с подагрой и тяжелыми приступами, которые обычно ограничиваются несколькими днями.
4 Полезным диагностическим признаком гонококкового артрита является наличие пустулы с эритематозным основанием на кисти или стопе. Подагрический артрит часто поражает пожилых мужчин, как правило, с подагрой и тяжелыми приступами, которые обычно ограничиваются несколькими днями.
Пациенты с реактивным артритом и высокой температурой могут имитировать болезнь Стилла или ревматическую лихорадку. Те, у кого болезнь Стилла, будут очень больны, с высокой лихорадкой, возникающей по двойному повседневному образцу. Мелкая мимолетная сыпь на туловище и выраженный лейкоцитоз помогают дополнительно отличить больного от болезни Стилла. Пациенты с ревматической лихорадкой, как правило, имеют изнурительный мигрирующий полиартрит и проявляют резкий и быстрый ответ на лечение салицилатами.
Пациенты с псориатическим артритом имеют многие из тех же признаков, что и пациенты с реактивным артритом. Поражения кожи гистологически идентичны. Пациенты с псориазом имеют меньше конституциональных симптомов, но, как и пациенты с реактивным артритом, имеют общий асимметричный рисунок, колбасовидные пальцы и поражение дистальных межфаланговых суставов. 5 Пациенты с ревматоидным артритом, как правило, женского пола и имеют прогрессирующий, аддитивный, симметричный полиартрит с преимущественным поражением мелких суставов кистей и запястий; начало часто скрыто. В таблице 2 перечислены дифференциальные диагнозы реактивного артрита.
5 Пациенты с ревматоидным артритом, как правило, женского пола и имеют прогрессирующий, аддитивный, симметричный полиартрит с преимущественным поражением мелких суставов кистей и запястий; начало часто скрыто. В таблице 2 перечислены дифференциальные диагнозы реактивного артрита.
| Gonococcal arthritis |
| Gouty arthritis |
| Still’s disease |
| Rheumatic fever |
| Psoriatic arthritis |
| Rheumatoid arthritis |
Возбудители
Несколько организмов могут вызвать синдром Рейтера после мочеполовой инфекции или инфекционного энтерита. 6 Клиническая картина при любом из этих состояний практически одинакова. Инфекция Chlamydia trachomatis является наиболее частым предшественником реактивного артрита и составляет большинство случаев венерического происхождения. Реактивный артрит возникает после хорошо задокументированной гонококковой инфекции, несмотря на адекватное лечение инфекции. Это открытие привело к использованию доксициклина (вибрамицина) или его аналога в качестве дополнительной терапии гонококкового заболевания для предотвращения одновременного заражения хламидиями.
Реактивный артрит возникает после хорошо задокументированной гонококковой инфекции, несмотря на адекватное лечение инфекции. Это открытие привело к использованию доксициклина (вибрамицина) или его аналога в качестве дополнительной терапии гонококкового заболевания для предотвращения одновременного заражения хламидиями.
Возбудители инфекционного энтерита, приводящего к реактивному артриту, включают определенные штаммы Salmonella, Shigella, Campylobacter и Yersinia (таблица 3) . Сообщалось даже, что синдром развивается после инфицирования Clostridia difficile . 7 Эти микроорганизмы имеют общую способность связываться с поверхностями слизистых оболочек и обладают длительной внутриклеточной жизнеспособностью. Пациенты, у которых развивается артрит, часто имеют более длительные эпизоды диареи, 1 более высокие уровни антител типа IgA и стойкое повышение титра.
| Chlamydia trachomatis |
| Salmonella enteritidis |
| Salmonella typhimurium |
| Shigella flexneri |
| Shigella dysenteriae |
| Campylobacter jejuni |
| Yersinia enterocolitica |
| Clostridia difficile |
Патогенез
Реактивный артрит обычно возникает после инфекции у генетически предрасположенного человека. Более двух третей этих пациентов являются HLA-B27-положительными. Те, у кого отрицательный результат, часто являются положительными на перекрестно реагирующие антигены, такие как B7, B22, B40 и B42. 8 Недавнее исследование 9 обнаружило сходство между некоторыми пептидами, обнаруженными в грамотрицательных организмах, и пептидами, которые находятся в месте связывания молекулы B27.
Более двух третей этих пациентов являются HLA-B27-положительными. Те, у кого отрицательный результат, часто являются положительными на перекрестно реагирующие антигены, такие как B7, B22, B40 и B42. 8 Недавнее исследование 9 обнаружило сходство между некоторыми пептидами, обнаруженными в грамотрицательных организмах, и пептидами, которые находятся в месте связывания молекулы B27.
Хотя эти грамотрицательные микроорганизмы могут вызывать заболевание, жизнеспособные микроорганизмы не были выделены из пораженных тканей. Недавно сообщалось, что микроорганизмы могут сохраняться в синовиальной ткани, но не в форме, обнаруживаемой обычными методами скрининга. 10
Курс
Реактивный артрит когда-то считался доброкачественным и самокупирующимся состоянием, но на самом деле это не так. Из 27 полицейских Онтарио, у которых после инцидента с пищевым отравлением развился реактивный артрит, 1 18 офицеров сохраняли симптомы при повторном обследовании пять лет спустя; у четырех пациентов были рентгенологические изменения, а у четырех было заболевание, достаточно серьезное, чтобы заставить их искать другую работу. Четырнадцать из 18 офицеров имели признаки осевого заболевания, включая сакроилеит и спондилит.
Четырнадцать из 18 офицеров имели признаки осевого заболевания, включая сакроилеит и спондилит.
В другом исследовании 11 раздражающие симптомы присутствовали в 22 процентах случаев, а устойчивое заболевание имело место в 34 процентах случаев (средний период наблюдения: 5,6 года). Смена работы была необходима в 16% случаев, а 11% пациентов стали безработными. В одном из самых ранних исследований реактивного артрита хроническая инвалидность была обнаружена у 40 из 100 человек, которые были доступны для повторного обследования через 25 лет после начала заболевания. 11
Лечение
Симптоматическое лечение достигается высокими дозами сильнодействующих нестероидных противовоспалительных препаратов, таких как индометацин (Indocin). Пероральные кортикостероиды не так эффективны, но внутрисуставные инъекции стероидов у пациентов с большими выпотами в коленном суставе могут быть полезны 90–252 (таблица 4) 90–253 . Таблица 40740
 терапия персистирующего заболевания
терапия персистирующего заболевания В другом исследовании 13 пациентов с реактивным артритом после повторного эпизода уретрита, терапия эритромицином или тетрациклином ограничила рецидивы до 10 процентов, в отличие от частоты рецидивов 37 процентов у тех, кто не лечился или получал пенициллин.
Напротив, данные об использовании антибиотиков после кишечных инфекций не обнадеживают. После заражения Salmonella enteritidis среди группы рентгенологов, присутствовавших на совещании в Швеции, реактивный артрит был не менее частым или менее продолжительным у пациентов, получавших лечение антибиотиками на ранней стадии сальмонеллезной инфекции. 14 На животной модели реактивного артрита, вызванного Yersinia enterocolitica , ципрофлоксацин (Ципро) предотвращал последнее заболевание при раннем введении, но было показано, что он неэффективен после того, как артрит уже развился. 15
У пациентов с персистирующими симптомами полезен сульфасалазин (азульфидин) в дозах от 1 до 3 г в день. 16 У пациентов, у которых продолжают развиваться деформации или у которых рентгенологически обнаруживаются эрозии или сакроилеит, показана эффективность метотрексата и азатиоприна (Имуран). Тестирование на вирус иммунодефицита человека (ВИЧ) является обязательным у пациентов с персистирующими симптомами.


 Он осмотрит суставы на наличие признаков воспаления и проверит диапазон их движений. Также исследуются глаза, кожа и область половых органов.
Он осмотрит суставы на наличие признаков воспаления и проверит диапазон их движений. Также исследуются глаза, кожа и область половых органов.

 Эти препараты подавляют иммунную систему.
Эти препараты подавляют иммунную систему.  Или CORVICISITIS
Или CORVICISITIS , Ларроса М., Коллантес Э., Фонт П., REGISPONSER group . Влияние HLA-B27 на фенотип анкилозирующего спондилита: результаты из базы данных REGISPONSER. Артрит Res Ther. 2018 03 октября; 20 (1): 221. [Бесплатная статья PMC: PMC6235234] [PubMed: 30285828]
, Ларроса М., Коллантес Э., Фонт П., REGISPONSER group . Влияние HLA-B27 на фенотип анкилозирующего спондилита: результаты из базы данных REGISPONSER. Артрит Res Ther. 2018 03 октября; 20 (1): 221. [Бесплатная статья PMC: PMC6235234] [PubMed: 30285828] Природа против воспитания в спектре ревматических заболеваний: классификация спондилоартрита как аутоиммунного или аутовоспалительного. Аутоиммунная редакция, 2018 г., сентябрь 17(9):935-941. [PubMed: 30005857]
Природа против воспитания в спектре ревматических заболеваний: классификация спондилоартрита как аутоиммунного или аутовоспалительного. Аутоиммунная редакция, 2018 г., сентябрь 17(9):935-941. [PubMed: 30005857] , Зипер Дж., Хайбель Х., Листинг Дж., Рудвалейт М., Поддубный Д. Значение структурных повреждений крестцово-подвздошных суставов для функционального состояния и подвижности позвоночника у пациентов с аксиальным спондилоартритом: результаты исследования Немецкая начальная когорта спондилоартрита. Артрит Res Ther. 2017 24 октября; 19 (1): 240. [Бесплатная статья PMC: PMC5655812] [PubMed: 2
, Зипер Дж., Хайбель Х., Листинг Дж., Рудвалейт М., Поддубный Д. Значение структурных повреждений крестцово-подвздошных суставов для функционального состояния и подвижности позвоночника у пациентов с аксиальным спондилоартритом: результаты исследования Немецкая начальная когорта спондилоартрита. Артрит Res Ther. 2017 24 октября; 19 (1): 240. [Бесплатная статья PMC: PMC5655812] [PubMed: 2 Диагностика и классификация реактивного артрита. Аутоиммунная версия, апрель-май 2014 г.; 13(4-5):546-9. [PubMed: 24418301]
Диагностика и классификация реактивного артрита. Аутоиммунная версия, апрель-май 2014 г.; 13(4-5):546-9. [PubMed: 24418301] Синдром Рейтера — болезнь молодых мужчин — анализ 312 пациентов. Мед Прегл. 2014 июль-август;67(7-8):222-30. [PubMed: 25151762]
Синдром Рейтера — болезнь молодых мужчин — анализ 312 пациентов. Мед Прегл. 2014 июль-август;67(7-8):222-30. [PubMed: 25151762] : сотрудничество между пятью биологическими реестрами. Scand J Ревматол. 2018 ноябрь;47(6):465-474. [В паблике: 30070923]
: сотрудничество между пятью биологическими реестрами. Scand J Ревматол. 2018 ноябрь;47(6):465-474. [В паблике: 30070923] Совместная кость позвоночника. 2000;67(5):425-33. [PubMed: 11143909]
Совместная кость позвоночника. 2000;67(5):425-33. [PubMed: 11143909]