Эффективное лечение артрита пальцев ног: полезные советы и рекомендации
Содержимое
- 1 Эффективные методы лечения артрита пальцев ног: рекомендации специалистов
- 1.1 Причины возникновения артрита пальцев ног
- 1.2 Диагностика и симптомы артрита пальцев ног
- 1.3 Основные принципы лечения артрита пальцев ног
- 1.3.1 Правильный подход
- 1.3.2 Комплексный подход
- 1.3.3 Диета
- 1.3.4 Физиотерапия
- 1.3.5 Упражнения
- 1.4 Лекарственные препараты от артрита пальцев ног
- 1.5 Физиотерапия и массаж при артрите пальцев ног
- 1.6 Физические упражнения от артрита пальцев ног
- 1.7 Диета как способ лечения артрита пальцев ног
- 1.8 Народные средства для лечения артрита пальцев ног
- 1.9 Рекомендации по уходу за ногами при артрите
- 1.9.1 1. Обеспечьте ногам комфорт
- 1.9.2 2. Следите за гигиеной ног
- 1.9.3 3. Проводите зарядку для ног
- 1.9.4 4. Получайте массаж
- 1.
 9.5 5. Следите за питанием
9.5 5. Следите за питанием
- 1.10 Профилактика артрита пальцев ног: как избежать болезни
- 1.10.1 Сохраняйте здоровый образ жизни
- 1.10.2 Ухаживайте за своими стопами
- 1.10.3 Избегайте переохлаждения и перегревания
- 1.10.4 Не игнорируйте первые сигналы боли
- 1.10.5 Занимайтесь профилактическим упражнениями для ног
- 1.11 Советы специалистов по лечению артрита пальцев ног
- 1.12 Видео по теме:
- 1.13 Вопрос-ответ:
- 1.13.0.1 Какие симптомы могут указывать на артрит пальцев ног?
- 1.13.0.2 Какие причины могут привести к развитию артрита пальцев ног?
- 1.13.0.3 Как диагностируется артрит пальцев ног?
- 1.13.0.4 Какие методы лечения артрита пальцев ног существуют?
- 1.13.0.5 Как можно предотвратить развитие артрита пальцев ног?
- 1.13.0.6 Как влияет артрит пальцев ног на качество жизни?
Узнайте как лечить артрит пальцев ног: симптомы, причины, диагностика и эффективные методы лечения.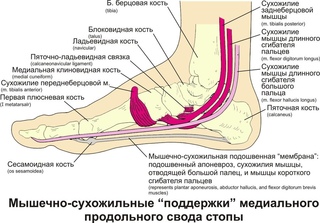 Читайте статью на нашем сайте и узнайте, как избавиться от боли и восстановить движимость стопы.
Читайте статью на нашем сайте и узнайте, как избавиться от боли и восстановить движимость стопы.
Артрит – это заболевание суставов, которое часто приводит к болезненным ощущениям и ограничению движений. Особенно сильно артрит проявляется в пальцах ног, что может испортить качество жизни и привести к серьезным осложнениям.
Существует множество способов лечения артрита пальцев ног, начиная от лекарственных препаратов и массажа, заканчивая диетой и физическими упражнениями. Однако, не каждый метод может оказаться эффективным для конкретного случая.
В данной статье мы собрали самые полезные советы и рекомендации, основанные на медицинской практике, чтобы помочь тем, кто столкнулся с артритом пальцев ног, бороться с этим заболеванием и улучшить своё здоровье.
Причины возникновения артрита пальцев ног
Артрит пальцев ног может возникнуть как в результате травм, так и в следствие нарушения иммунной системы, которая начинает атаковать суставы как чужеродные объекты и вызывать воспаление. Часто артрит пальцев ног развивается у людей старшего возраста.
Часто артрит пальцев ног развивается у людей старшего возраста.
Автоиммунные заболевания, такие как ревматоидный артрит, системная красная волчанка и псориатический артрит, также могут вызвать артрит пальцев ног. Болезни, связанные с нарушением метаболизма, например подагра, могут также способствовать развитию артрита.
- Перегрузка суставов: сильная физическая нагрузка, избыточный вес;
- Генетическая предрасположенность: если в семье были случаи артрита;
- Автоиммунные заболевания: ревматоидный артрит, системная красная волчанка, псориатический артрит;
- Заболевания метаболизма: подагра и другие.
Диагностика и симптомы артрита пальцев ног
Артрит пальцев ног – это неприятное и болезненное заболевание, которое порой может существенно повлиять на качество жизни человека. Для своевременного и правильного лечения необходимо знать его основные симптомы и произвести диагностику.
Симптомы артрита пальцев ног могут проявляться различными способами. Чаще всего больной испытывает болезненную реакцию на давление на пальцы или нагрузки на них. Суставы становятся более воспаленными и опухшими, и это может привести к движениям со стороны больного человека. Кроме того, подобная болезнь сопровождается ощущением скованности в движениях и ограничением подвижности.
Диагностика артрита пальцев ног включает в себя определенные этапы. Врач назначает пациенту кровь на анализ, анализ мочи, общий анализ и ОАК. Затем проводится рентгеноскопия, которая показывает объекты, находящиеся на кости и материалы, которые связывают их.
- Болезнь может проявляться резко в молодом возрасте и связана с проблемами иммунной системы
- У старших людей она может быть вызвана природным износом хрящевой ткани в суставах
- Кроме того, артрит может возникнуть вследствие нарушения метаболических процессов в организме, недостатка витаминов и минералов, работе во вредных условиях или контакте с токсичными веществами.

Изучив симптомы и пройдя обследование у врача, можно установить точный диагноз и приступить к лечению артрита пальцев ног.
Основные принципы лечения артрита пальцев ног
Правильный подход
Лечение артрита пальцев ног является длительным процессом, понадобится много усилий и времени, чтобы добиться положительного результата. Перед началом лечения необходимо провести диагностику и выявить все особенности заболевания. Врач должен определить вид артрита, степень его развития и назначить соответствующее лечение.
Комплексный подход
Одно только медикаментозное лечение не поможет избавиться от артрита пальцев ног полностью. Необходимо применять комплексную терапию, которая включает в себя методы лечения без лекарств и специальные упражнения.
Диета
Важно следить за диетой, исключить из рациона питания продукты, которые могут усилить симптомы артрита. Рекомендуется увеличить потребление фруктов и овощей, морепродуктов.
Физиотерапия
Физиотерапевтические процедуры являются неотъемлемой частью лечения артрита пальцев ног. С помощью ультразвуковой терапии, лазерной терапии, магнитотерапии и других методов можно добиться улучшения кровообращения, уменьшения болевых ощущений и восстановления функции суставов.
С помощью ультразвуковой терапии, лазерной терапии, магнитотерапии и других методов можно добиться улучшения кровообращения, уменьшения болевых ощущений и восстановления функции суставов.
Упражнения
Особое внимание следует уделять занятиям физической культурой, которые направлены на укрепление мышц стоп и голени. В клиниках проводятся специальные курсы, где пациенты изучают методы упражнений, которые помогают укрепить ноги и снизить воспаление суставов.
Лекарственные препараты от артрита пальцев ног
Артрит пальцев ног — это серьезное заболевание, которое проявляется в виде воспаления суставов и может привести к ограничению передвижения и деформации пальцев. Лечение этой болезни должно начинаться как можно раньше.
Лекарственные препараты от артрита пальцев ног должны быть назначены врачом и применяться только по его рекомендации. В зависимости от степени развития заболевания, могут быть назначены нестероидные противовоспалительные препараты (НПВП), такие как диклофенак, ибупрофен, нимесулид, которые уменьшают воспаление и болезненность в суставах.
В случае сильной боли и воспаления, может быть назначен курс стероидных препаратов, таких как педнизолон или дексаметазон. Однако, стероиды имеют большое количество побочных эффектов и могут приводить к ослаблению иммунной системы. Поэтому применение стероидов должно проводиться строго под наблюдением врача и только в крайних случаях.
Дополнительно к лекарственным препаратам, можно использовать хондропротекторы, которые способствуют укреплению суставов. Важно понимать, что лечение артрита пальцев ног является комплексным и обязательно должно включать в себя изменение образа жизни и рациона питания, физиотерапию и занятия специальными упражнениями для суставов.
Физиотерапия и массаж при артрите пальцев ног
Физиотерапия является эффективным методом лечения артрита пальцев ног. Она включает в себя различные процедуры, такие как лазерная терапия, УВЧ, магнитотерапия и другие. Эти методы помогают уменьшить болевые ощущения, улучшить кровообращение и снизить воспаление в суставах.
Массаж является еще одним эффективным методом при лечении артрита пальцев ног. Он способствует улучшению кровообращения и уменьшению боли в суставах. Не следует забывать о том, что массаж должен проводиться только квалифицированным специалистом, так как неправильно проводимые манипуляции могут привести к ухудшению состояния здоровья.
- Холодные компрессы. Они помогают снизить отечность и болевые ощущения.
- Теплые компрессы. Они улучшают кровоток в суставах и снимают напряжение в мышцах и связках.
- Электростимуляция. Метод, при котором через электроды посылаются импульсы на заболевший сустав. Это помогает снизить болевые ощущения и улучшить функционирование сустава.
Важно помнить, что физиотерапия и массаж должны проводиться только при проявлении признаков артрита пальцев ног и только после консультации с врачом. Комплексное лечение, включающее в себя и физиотерапию и массаж в сочетании с медикаментозной терапией, позволяет достичь наилучших результатов при лечении артрита пальцев ног.
Физические упражнения от артрита пальцев ног
Артрит пальцев ног может существенно ограничить свободу движения и повысить болевые ощущения. Важно начать заниматься физическими упражнениями для укрепления мышц и суставов, а также для улучшения кровообращения и снижения воспалительных процессов.
1. Ходьба на носках и пятках. Это простое, но эффективное упражнение позволяет растянуть мышцы стопы и укрепить суставы. Начинайте постепенно, по 5-10 минут в день, и увеличивайте время по мере улучшения состояния.
2. Растяжка пальцев. Сядьте на стул и поднимите одну ногу, положив ее на другую. Перекрестите пальцы над пальцами другой ноги и осторожно потяните их к себе на 15-30 секунд. Повторите для каждого пальца на обеих ногах.
3. Разгибание и сжимание пальцев. Сидя на стуле или лежа на кровати, разжимайте и сжимайте пальцы ноги, начиная с большого пальца и заканчивая мизинцем. Повторяйте упражнение по 10-15 раз для каждого пальца.
4. Катание мяча. Садитесь на стул и поместите под ноги мяч, например, теннисный. Катайте его подошвой стопы от пальцев к пятке и обратно. Выполняйте упражнение по 5-10 минут в день.
5. Физические упражнения в воде. Плавание, аквааэробика или простое гуляние в воде помогут уменьшить нагрузку на суставы и укрепить мышцы ног. Начинайте занятия с коротких промежутков времени и увеличивайте их по мере улучшения состояния.
Диета как способ лечения артрита пальцев ног
Диета является одним из важнейших факторов в лечении артрита пальцев ног. Специалисты утверждают, что некоторые продукты могут ухудшать состояние и вызывать болевые ощущения при данном заболевании.
Что следует включать в рацион при артрите пальцев ног?
- Овощи и фрукты богатые витамином С и А, такие как апельсины, яблоки, морковь, огурцы, отбеливанный капуста, красный перец и брокколи.
- Сырые орехи, оливковое масло, желатин и куриное мясо — эти продукты могут помочь восстановить изношенные хрящи в суставах.

Какие продукты не следует употреблять при артрите пальцев ног?
- Мучные изделия: булочки, пицца, белый хлеб и другие продукты из белой муки.
- Продукты, содержащие много жирных кислот, жареных, маринованных или соленых.
- Сладости: многих сладких продуктов содержат сахар, который может оказывать отрицательное влияние на состояние затронутого сустава.
Важно отметить, что диета не может полностью вылечить артрит пальцев ног, но следуя правильному рациону, можно значительно облегчить боль и уменьшить воспаление. Перед началом диеты рекомендуется обратиться к врачу или диетологу, чтобы получить индивидуальные рекомендации и предотвратить возможные противопоказания.
Народные средства для лечения артрита пальцев ног
Артрит пальцев ног — это заболевание суставов, которое сопровождается болями и дискомфортом в области стопы. Для эффективного лечения артрита пальцев ног многие предпочитают использовать народные средства:
- Отвар лопуха — помогает снять воспаление и боли в суставах.
 Необходимо сварить несколько кусочков корня лопуха в 1 литре воды, затем процедить и пить по 1 стакану 3 раза в день в течение месяца.
Необходимо сварить несколько кусочков корня лопуха в 1 литре воды, затем процедить и пить по 1 стакану 3 раза в день в течение месяца. - Сок из листьев подорожника — отлично справляется с болями и уменьшает воспаление. Необходимо приложить свежевыжатый сок на заболевший сустав и оставить на 20-30 минут. Процедуру можно повторять несколько раз в день.
- Обертывание из золы — помогает смягчить и снимает болезненные ощущения. Необходимо смешать золу с растительным маслом, нанести на больной сустав и оставить на несколько часов. Процедуру можно повторять ежедневно.
Народные средства при артрите пальцев ног могут эффективно помочь справиться с болями и воспалением. Однако, перед их использованием необходимо проконсультироваться со специалистом и не забывать профилактические меры (правильное питание, физические упражнения и т.д.).
Рекомендации по уходу за ногами при артрите
1. Обеспечьте ногам комфорт
При артрите особенно важно обеспечить ногам удобство и комфорт. Избегайте носить обувь на высоком каблуке, которая создает дополнительную нагрузку на суставы. Рекомендуется выбирать обувь с мягкой подошвой и хорошей амортизацией. Если у вас плоскостопие, лучше выбирать ортопедическую обувь.
Избегайте носить обувь на высоком каблуке, которая создает дополнительную нагрузку на суставы. Рекомендуется выбирать обувь с мягкой подошвой и хорошей амортизацией. Если у вас плоскостопие, лучше выбирать ортопедическую обувь.
2. Следите за гигиеной ног
Важно следить за гигиеной ног, используя мягкие полотенца и мыло с нейтральным pH. Избегайте перегрева и переохлаждения ног, т.к. это может ухудшить состояние суставов. Рекомендуется пользоваться специальными кремами, чтобы увлажнить кожу ног и предотвратить трещины. Если ваши ноги часто пухнут, лучше носить компрессионные гольфы.
3. Проводите зарядку для ног
Для того чтобы сохранить подвижность суставов, рекомендуется проводить ежедневную зарядку для ног. Это может быть обычная ходьба, плавание, йога или гимнастика для ног. Также можно выполнять упражнения для укрепления мышц стопы и голени.
4. Получайте массаж
Массаж поможет улучшить кровообращение в ногах, расслабить мышцы, уменьшить болевые ощущения.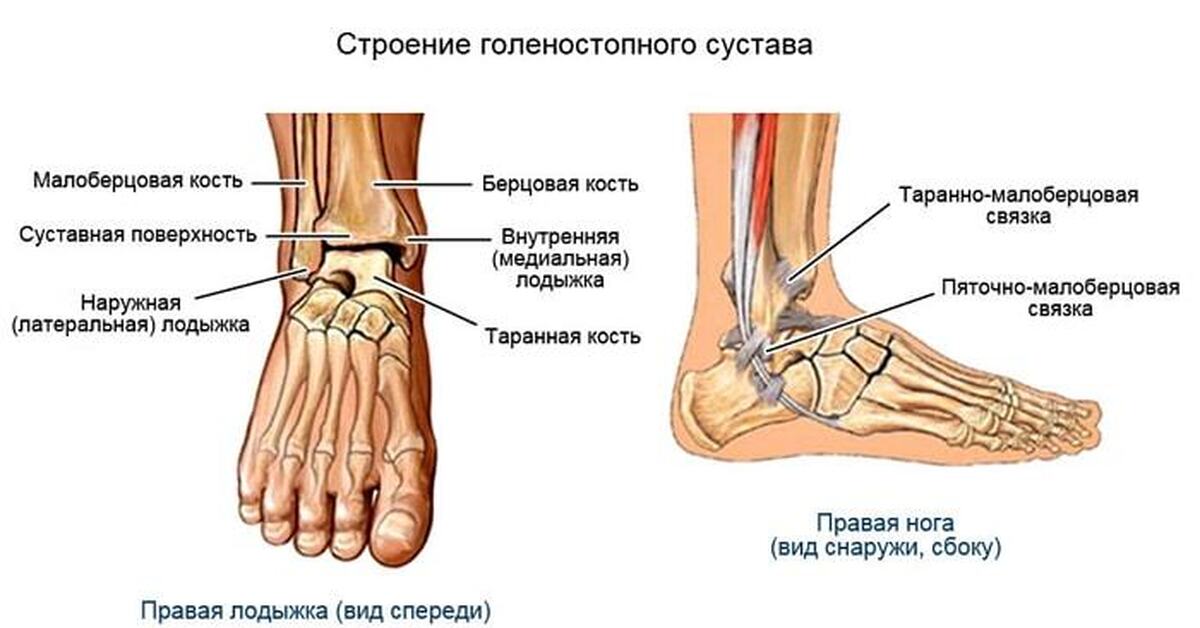 Лучше всего обратиться к профессионалу, но вы можете массировать ноги и сами, используя мягкие движения.
Лучше всего обратиться к профессионалу, но вы можете массировать ноги и сами, используя мягкие движения.
5. Следите за питанием
Питание играет важную роль в поддержании здоровья суставов. Рекомендуется употреблять больше овощей и фруктов, богатых витамином С, омега-3 жирными кислотами и антиоксидантами. Избегайте курения и прожаренной, жирной, сладкой, специйной пищи, т.к. это может ухудшить состояние суставов.
Профилактика артрита пальцев ног: как избежать болезни
Сохраняйте здоровый образ жизни
Одной из основных причин возникновения артрита является неправильный образ жизни. Чтобы избежать этой болезни, необходимо обеспечивать своему организму регулярную физическую нагрузку, правильное питание, а также избегать плохих привычек, таких как курение и употребление алкоголя.
Ухаживайте за своими стопами
Для предотвращения развития артрита палец ног, необходимо уделять должное внимание уходу за стопами. Следите за чистотой и сухостью стоп, используйте оптимальную обувь для каждого специфического случая, чтобы избегать травм и перенапряжения на стопах.
Избегайте переохлаждения и перегревания
Чрезмерное переохлаждение и перегревание стоп может привести к болезням суставов. Поэтому не стоит пребывать в прохладном месте долгое время в неподходящей одежде или наоборот, нагревать ноги с помощью горячих ванн и обогревателей.
Не игнорируйте первые сигналы боли
Несвоевременная обращение к врачу может привести к усугублению болезней сочленений. Если вы начинаете замечать первые симптомы боли в пальцах ног, лучше сразу же обратиться к специалисту. Раннее выявление и лечение артрита палец ног может избежать серьезных последствий.
Занимайтесь профилактическим упражнениями для ног
Существуют определенные упражнения, которые помогают укрепить суставы и предотвратить развитие артрита в пальцах ног. Например, регулярные упражнения на тягу горлона, растяжка лодыжек, укрепляющие движения для пальцев ног и прочие могут быть очень полезными для ваших стоп, суставов и костей.
- Краткий итог:
- Убедитесь, что вы ведете здоровый образ жизни
- Хорошо ухаживайте за своими стопами
- Избегайте переохлаждения и перегревания стоп
- Не игнорируйте первые сигналы боли
- Регулярно занимайтесь профилактическими упражнениями для ног
Советы специалистов по лечению артрита пальцев ног
Артрит пальцев ног – это заболевание, которое может серьезно ограничить движения и повлиять на качество жизни. Специалисты в области ревматологии могут предложить ряд полезных советов по лечению этого заболевания.
Специалисты в области ревматологии могут предложить ряд полезных советов по лечению этого заболевания.
- Начните с устранения причин возникновения артрита. Установите, что вызывает болевые ощущения в области пальцев ног. Это может быть неудобная обувь, излишний вес, различные механические повреждения. Решите эти проблемы, чтобы избежать повторных проявлений заболевания.
- Помните о важности лекарственного лечения. Хорошую помощь могут оказать нестероидные противовоспалительные препараты, гормоны, хондропротекторы и другие лекарства, которые замедляют разрушение суставной ткани.
- Следите за питанием. Диетическое питание может оказать положительное влияние на заболевание. Например, некоторые продукты могут усугублять воспалительные процессы в суставах.
- Физиотерапия и упражнения. В комплексном лечении артрита пальцев ног нужно обязательно учитывать физические упражнения и физиотерапевтические процедуры.
 Они помогают увеличить подвижность суставов, устраняют боль и воспаление.
Они помогают увеличить подвижность суставов, устраняют боль и воспаление.
Консультация с врачами-специалистами, наблюдение за собственным здоровьем и строгое следование рекомендациям помогут избежать негативных последствий артрита пальцев ног и сохранить здоровье на долгие годы.
Видео по теме:
Вопрос-ответ:
Какие симптомы могут указывать на артрит пальцев ног?
Артрит пальцев ног может проявляться следующими симптомами: болезненность, отечность, покраснение, затрудненное движение пальцев. Также возможно появление «косточек» на пальцах.
Какие причины могут привести к развитию артрита пальцев ног?
Артрит пальцев ног может быть вызван различными факторами, включая генетическую предрасположенность, возрастные изменения, нарушения иммунной системы, травмы и перенесенные инфекционные заболевания.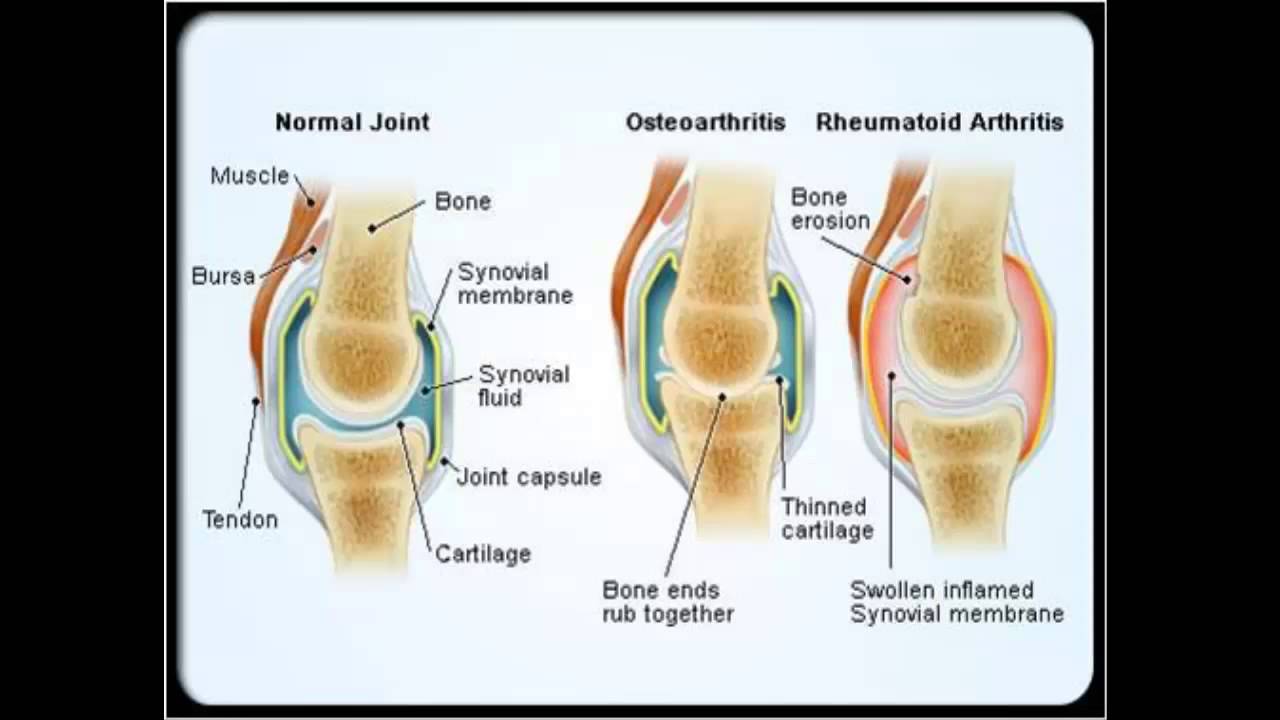
Как диагностируется артрит пальцев ног?
Диагностика артрита пальцев ног включает осмотр врача, анализ крови и суставной жидкости, рентгенографию и МРТ. Также может быть назначена биопсия, если есть подозрение на другие заболевания.
Какие методы лечения артрита пальцев ног существуют?
Методы лечения артрита пальцев ног включают нестероидные противовоспалительные препараты, стероидные препараты, лекарства, улучшающие состояние хрящевой ткани и замедляющие разрушение суставов, физиотерапию, массаж, упражнения терапии занять и хирургические методы.
Как можно предотвратить развитие артрита пальцев ног?
Для предотвращения развития артрита пальцев ног следует следить за своим здоровьем, вести активный образ жизни, правильно питаться, избегать перегрузок и травм, регулярно ходить на профилактический осмотр у врача.
Как влияет артрит пальцев ног на качество жизни?
Артрит пальцев ног может ограничивать движения и вызывать болевые ощущения, что ведет к ухудшению качества жизни.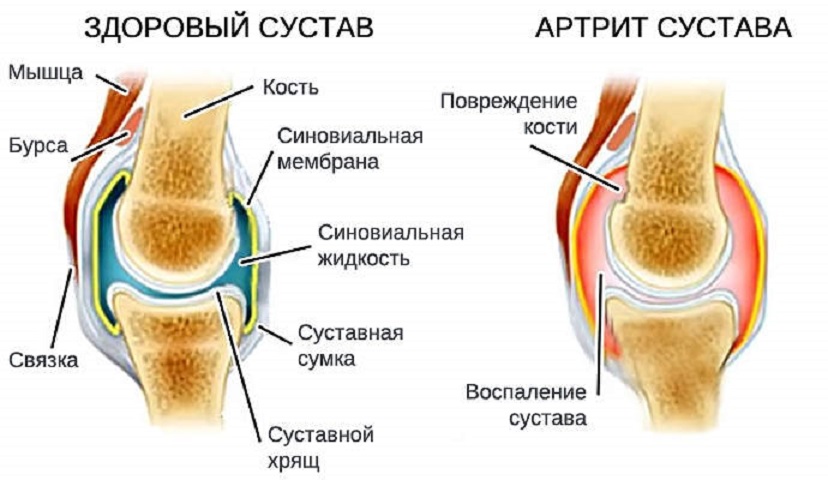 Болезнь может ограничить возможность заниматься любимыми видами деятельности, приводить к социальной изоляции и депрессии.
Болезнь может ограничить возможность заниматься любимыми видами деятельности, приводить к социальной изоляции и депрессии.
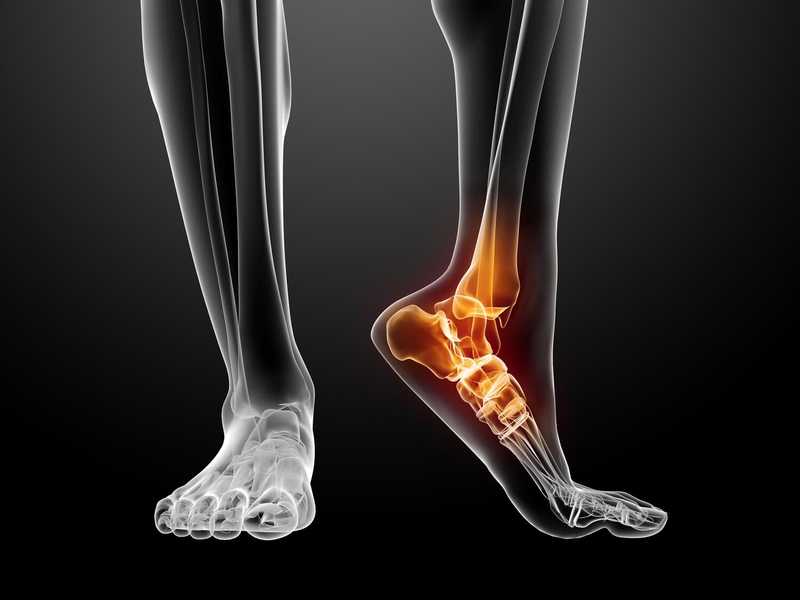
Боли в ногах по утрам: главные причины и советы по устранению неприятных симптомов — 6 сентября 2022
Неудобная обувь может быть одной из причин утренних болей в ногах
Фото: Дарья Пона / 74.RU
Поделиться
Кажется, вы только проснулись, а ноги уже как будто наливаются усталостью, хотя вы вроде отдыхали 8 часов. Будьте настороже, это может быть как признаком серьезного заболевания, так и сигналом к тому, что стоит подобрать более удобную колодку и сократить количество шагов, пройденных за день. Наши коллеги из Wday.ru и журналисты 76.RU разбирались, почему могут болеть ноги по утрам и когда это повод обратиться к специалисту.
По словам врача — ортопеда-травматолога и хирурга Владимира Цуканова, провоцировать боль в ногах по утрам могут внешние факторы — например, травмы, неправильно подобранная обувь, длительное хождение накануне или неудобная поза.:max_bytes(150000):strip_icc()/knee-anatomy--artwork-452427829-599d8b9b22fa3a0011f2030d.jpg) Также есть внутренние факторы, которые могут стать причиной таких болей, — это ухудшение кровообращения, повреждение нервов, развитие воспалений и инфекции.
Также есть внутренние факторы, которые могут стать причиной таких болей, — это ухудшение кровообращения, повреждение нервов, развитие воспалений и инфекции.
Утренняя боль в ногах может указывать на артрит или артроз. При этих недугах могут болеть стопы, икры, пальцы на ногах. Журналисты 76.RU спросили у врача-ревматолога Ярославской областной клинической больницы Надежды Плешковой, как человеку понять, что у него развивается артроз.
— В основном это болевой синдром, характерный для артроза. Он связан с механической нагрузкой. Проще говоря — боль, возникающая при движении. Ограничение движений, стартовые боли — это когда человек встает и делает первые шаги с болью. Утренняя скованность продолжительностью не больше 30 минут характерна для остеоартроза. Вообще нужно больше насторожиться при суставном синдроме у молодых. Это воспалительное поражение суставов, требующее активной терапии. Молодые люди в основном не страдают остеоартрозом, а поражение суставов носит другой характер, — говорит врач.
Также эксперт объяснила, чем отличаются артроз и воспалительные поражения суставов.
— Артрит — это воспалительное поражение суставов. Оно требует лечения, потому что при отсутствии терапии может привести к утрате функции сустава. Это такие заболевания, как псориатический артрит, анкилозирующий спондилит, ревматоидный артрит, подагра. Эти заболевания чаще всего системные, то есть они поражают не только суставы, но и другие системы организма. Обычно в этом процессе задействован весь организм, потому что они носят аутоиммунный характер. Либо метаболический, как подагра, — отмечает эксперт.
По опыту врача-ревматолога, стоит переживать, если у вас боль воспалительного характера. Воспалительную боль характеризует утренняя скованность, когда человек утром встает и час, два, три, а кто-то — целый день, не может расходиться. Когда суставы припухают, поражаются суставы нехарактерных для остеоартроза локализаций. Скажем, лучезапястные, локтевые, плечевые суставы. Эти локализации не очень характерны для остеоартроза, поэтому, когда они поражаются, нужно задуматься именно о воспалительном поражении сустава и обратиться за консультацией к ревматологу. Иначе могут начаться необратимые деформации.
Иначе могут начаться необратимые деформации.
— Сейчас таких пациентов не бывает, но в начале моей деятельности приходили люди с такой степенью деформации суставов, что не могли держать чашку, ложку, застегнуть пуговицу. Это очень плохая прогностическая ситуация, когда человек сам не может себя обслужить и ему требуется посторонняя помощь. Чем быстрее люди обращаются за помощью, тем лучше прогноз. Потому что, например, на постановку болезни Бехтерева в мире, не только в нашей стране, в среднем требуется от восьми до десяти лет. То есть люди ходят с диагнозом «остеохондроз», лечатся от него, а к нам приходят уже на той стадии, когда позвоночник выглядит как бамбуковая палка и лечить там практически нечего, когда человек уже стал инвалидом, — заключает эксперт.
Также утренние боли в ногах могут говорить о подагре.
— Это нарушение обмена мочевой кислоты. Когда ее продуцируется много либо она очень плохо выводится почками. Кислота накапливается в организме. В местах отложения кристаллов моноурата натрия возникает воспаление. Это вызывает явления острого артрита, в почках — мочекаменную болезнь или изменения канальцевой системы почек. Также появляется симптом артериальной гипертензии. Подагра проявляется приступами острого артрита, по интенсивности болевой синдром очень сильный. Это как почечная колика — люди кричат от боли, требуется интенсивная противовоспалительная терапия, — рассказывает Надежда Плешкова.
Это вызывает явления острого артрита, в почках — мочекаменную болезнь или изменения канальцевой системы почек. Также появляется симптом артериальной гипертензии. Подагра проявляется приступами острого артрита, по интенсивности болевой синдром очень сильный. Это как почечная колика — люди кричат от боли, требуется интенсивная противовоспалительная терапия, — рассказывает Надежда Плешкова.
По опыту врача — ортопеда-травматолога и хирурга Владимира Цуканова, утренняя боль в ногах еще бывает при травме связок голеностопных суставов и варикозном расширении вен. В последнем случае она ощущается как тяжесть и болезненность в икрах и стопах. В нашей постоянной рубрике «Медликбез» мы уже разбирались, как лечить варикоз и чем он опасен на самом деле.
Также утренние боли в ногах могут быть вызваны остеопорозом, подошвенным фасциитом, тромбофлебитом, пяточной шпорой или плоскостопием.
— Когда человек бодрствует, многие недуги никак не проявляются. Но после ночного отдыха, в результате которого суставы и мышцы расслабляются, признаки болезней обостряются, приводя к болевым ощущениям, — объясняет хирург.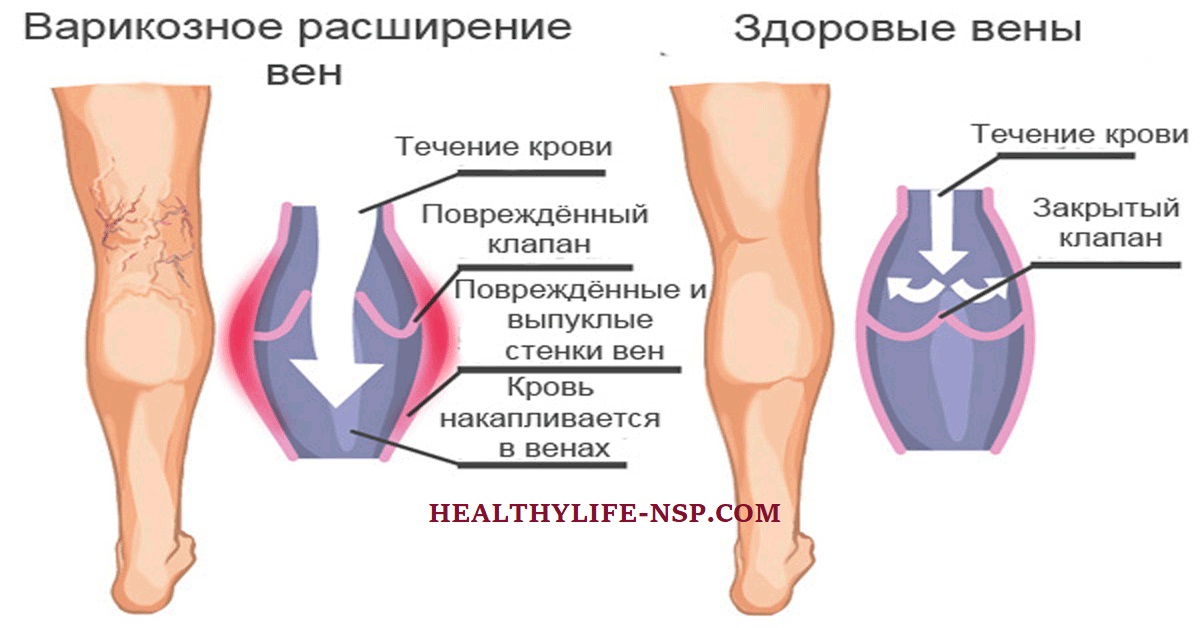
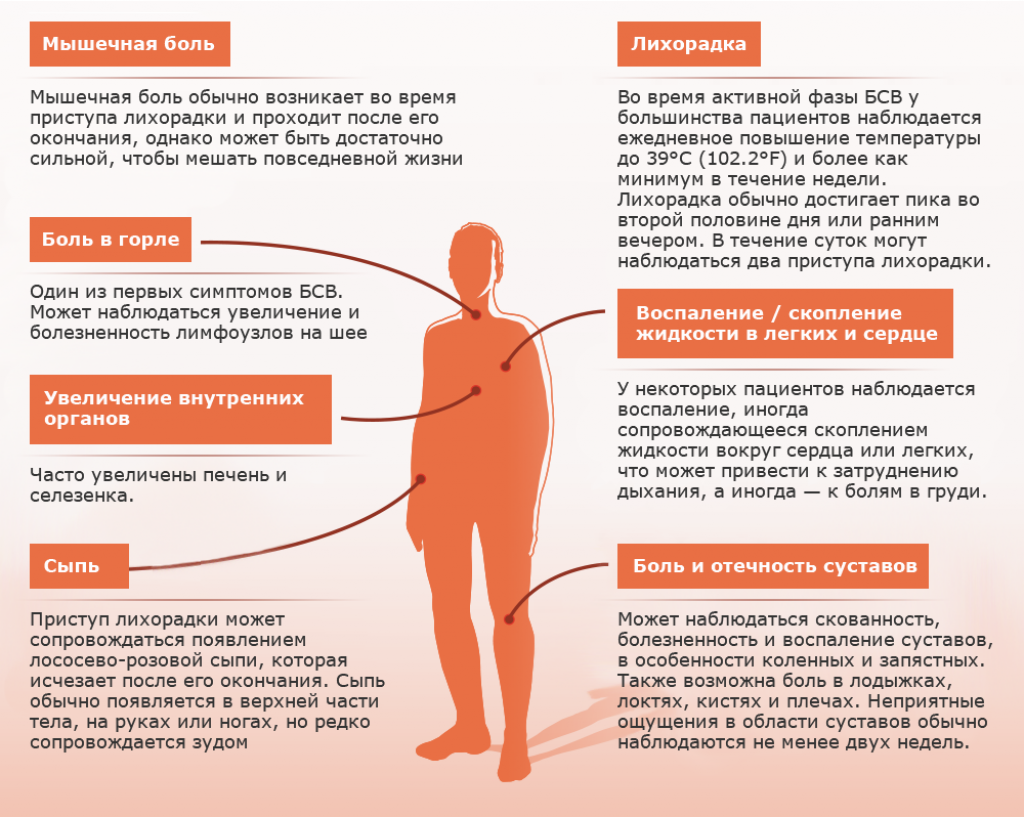
Эксперты советуют: когда распухают суставы, боль в суставах возникает без связи с физической нагрузкой, есть утренняя скованность, если это сопровождается сыпью, выпадением волос, лихорадкой, плохой переносимостью солнца и изменениями в анализах крови и мочи — это повод обратиться к ревматологу, чтобы исключить потенциально опасное системное заболевание.
При частых утренних болях в ногах эксперты советуют придерживаться нескольких простых рекомендаций. А именно — подобрать удобную обувь, укреплять кости, для чего включать в рацион продукты, богатые кальцием, укреплять суставы, занимаясь лечебной физкультурой, и, конечно, удерживать вес в пределах нормы.
— Лишний вес — однозначно одна из причин развития артроза. Суставы нижних конечностей — одна из локализаций поражения, так как ожирение — один из провоцирующих факторов и для других болезней. Например, неумеренность в еде может быть толчком к развитию подагры — тоже малоприятного метаболического заболевания, — заключает Надежда Плешкова.
Недавно мы рассказывали о 6 серьезных болезнях, симптомом которых может быть постоянный голод. У вас бывает, что хочется съесть бутерброд, потом шоколадку, орешки, хотя обедали совсем недавно?
- «Ощущение, что по мне проехал трактор»: как живет женщина с «заболеванием стариков» — им часто страдают молодые.
- Парализовало — и не могла говорить: как ботокс разрушил здоровье нашей читательницы (эксперт объяснила, почему это произошло).
- Хрустят кости? Дело в еде! Мы узнали, какие продукты навредят вашим суставам.
Миозит | Причины, симптомы, лечение
- Что такое миозит?
- Симптомы
- Другие виды миозита
- Как миозит повлияет на меня?
- Осложнения
- Диагноз
- Уход
- Исследования и новые разработки
Что такое миозит?
Миозит — это название группы редких состояний, которые могут вызывать слабость, усталость и болезненность мышц.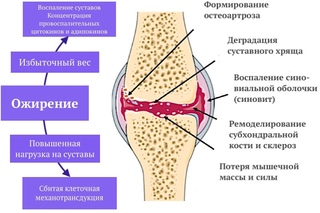
Слово «миозит» означает просто воспаление мышц. Если что-то воспалено, оно может быть опухшим.
Миозит может поражать людей любого возраста, включая детей.
В основном поражаются мышцы вокруг плеч, бедер и бедер.
Наличие миозита может также привести к поражению других частей тела, таких как кожа, легкие или сердце.
Иногда миозит может поражать мышцы, которые выполняют такие задачи, как дыхание и глотание.
Существует несколько видов миозита. Двумя наиболее распространенными типами являются полимиозит и дерматомиозит.
«Поли» означает много. Полимиозит означает, что многие мышцы поражены воспалением. Этот тип часто не сильно влияет на другие части тела.
Дерматомиозит вызывает аналогичные симптомы в мышцах, но также присутствует кожная сыпь. Дерма означает кожу.
Полимиозит, дерматомиозит, а также другие виды миозита являются аутоиммунными состояниями.
Иммунная система — это естественная система самозащиты организма. Когда он здоров, он защищает нас от инфекций, травм и болезней.
Когда он здоров, он защищает нас от инфекций, травм и болезней.
Однако у людей с аутоиммунными заболеваниями иммунная система путается и ошибочно атакует собственные здоровые ткани организма.
Одним из признаков здоровой иммунной системы является воспаление. Например, когда у нас есть порез, организм посылает жидкость в пораженный участок, чтобы лейкоциты могли бороться с любой инфекцией.
Если у кого-то есть аутоиммунное заболевание, организм может вызвать воспаление, когда нет инфекции, с которой нужно бороться. Затем ненужное воспаление может вызвать проблемы.
Симптомы
Симптомы миозита различаются у разных людей.
Они могут включать:
- слабые и уставшие мышцы, которые могут затруднить выполнение повседневных задач, таких как подъем по лестнице, расчесывание волос, посадка и выход из машины
- боль в мышцах
- мышцы чувствительны к прикосновению
- мышцы иногда могут набухать
- плохое самочувствие
- потеря веса
- ночных пота.

Чаще всего поражаются мышцы вокруг плеч, бедер и бедер.
Ослабление и усталость мышц могут привести к падению людей с миозитом.
При дерматомиозите могут быть указанные выше симптомы, а также:
- красная или розовая сыпь на верхних веках, лице и шее, тыльной стороне кистей и пальцев
- отек пораженной кожи
- отечность и покраснение вокруг глаз.
Некоторые другие заболевания могут быть похожи на миозит. К ним относятся:
- побочные эффекты некоторых лекарств, например, стероидов и препаратов для снижения уровня холестерина, таких как статины
- последствия чрезмерного употребления алкоголя в течение длительного периода
- гормональные состояния – например, недостаточная или повышенная активность щитовидной железы
- низкий уровень витамина D
- аномальные уровни кальция или магния
- инфекции
- других редких заболеваний мышц, например, когда мышцы истощаются.

Другие типы миозита
Полимиозит и дерматомиозит являются двумя основными типами миозита. Вот некоторые из других:
Миозит с тельцами-включениями (IBM)
Миозит с тельцами-включениями (IBM) вызывает слабость в мышцах, обычно около концов рук или вокруг верхней части ног. Это может затруднить захват предметов или привести к тому, что колено поддастся, что приведет к падению. Это состояние также может затруднить глотание.
Эффекты могут проявляться медленно в течение 10-15 лет. Он затрагивает больше мужчин, чем женщин, и обычно начинается у людей старше 50 лет. до белка. Эти крошечные комочки белка можно увидеть только в специальные микроскопы. Они могут быть не видны четко на ранних стадиях заболевания. Поэтому может быть трудно отличить полимиозит от миозита с включениями.
Миозит с тельцами включения не реагирует на стероиды или модифицирующие заболевание противоревматические препараты (DMARDS), которые используются для лечения других типов миозита. Считается, что эта устойчивость к лечению связана с скоплениями белка в мышечных клетках, которые организм не может расщепить.
Считается, что эта устойчивость к лечению связана с скоплениями белка в мышечных клетках, которые организм не может расщепить.
Если у вас диагностирован полимиозит и стероиды не работают, вам могут потребоваться дополнительные анализы для более тщательного выявления миозита с включениями.
Хотя эффективных лекарств от миозита с тельцами-включениями не существует, реально помочь могут следующие препараты:
- физиотерапия
- регулярные тренировки
- трудотерапия
- логопедия — если у вас есть проблемы с мышцами вокруг горла, которые затрудняют выполнение таких задач, как глотание.
Антисинтетазный синдром
Антисинтетазный синдром — это состояние, при котором воспаление поражает несколько частей тела.
Может поражать мышцы и другие места, например легкие и кожу. Это состояние легких потенциально может быть серьезным, поэтому важно быстрое лечение. Ранними симптомами могут быть сухой кашель, который может появиться до появления кожных и мышечных симптомов.
У людей с антисинтетазным синдромом также может быть состояние, называемое феноменом Рейно. В этом состоянии пальцы рук и ног меняют цвет при холоде. Они могут стать белыми, затем синими и очень холодными на ощупь. Когда они снова согреются, пальцы рук и ног могут покраснеть и начать пульсировать или опухать.
Некоторым людям с этим заболеванием в прошлом ошибочно говорили, что у них полимиозит или дерматомиозит. У него есть некоторые похожие симптомы, но теперь он классифицируется как отдельное заболевание.
Иммуноопосредованная некротизирующая миопатия
Этот тип миозита был обнаружен совсем недавно. Это заставляет мышечные клетки быстро умирать в процессе, называемом некрозом. Слабость обычно очень сильная, и людям с этим заболеванием часто трудно ходить и использовать руки. В крайне редких случаях это состояние может быть вызвано приемом статинов.
Постинфекционный реактивный миозит
Инфекционный или постинфекционный реактивный миозит может возникать во время и после некоторых вирусных инфекций. Даже после исчезновения вируса иммунная система может вызывать воспаление в некоторых частях тела в течение нескольких месяцев.
Даже после исчезновения вируса иммунная система может вызывать воспаление в некоторых частях тела в течение нескольких месяцев.
Симптомы сходны с симптомами полимиозита, такие как мышечная боль и слабость. Обычно состояние легкое и может пройти без лечения.
В редких случаях у некоторых людей с ВИЧ-инфекцией могут развиться длительные вирусные мышечные инфекции.
Лекарственные миопатии
Лекарственные миопатии иногда могут проявляться как миозит. Наиболее распространенными препаратами, вызывающими это, являются статины, используемые для снижения уровня холестерина у людей. Обычно прекращение лечения этим препаратом приводит к улучшению симптомов. Иногда симптомы могут сохраняться после прекращения медикаментозного лечения, и у людей может развиться миозит.
Как повлияет на меня миозит?
В большинстве случаев боль и плохое самочувствие облегчаются с помощью лекарств. Даже в тяжелых случаях большинство людей с миозитом в конечном итоге реагируют на лечение.
Возможно, вам придется попробовать несколько процедур, прежде чем вы найдете то, что подходит именно вам.
Для восстановления мышечной силы может потребоваться больше времени. Как только миозит контролируется с помощью лечения, упражнения также могут помочь улучшить мышечную силу.
Хотя люди могут быстро выздороветь, некоторые никогда не восстанавливают свою первоначальную мышечную силу или функцию.
Осложнения
Иногда медикаментозное лечение не работает в полной мере, и мышцы могут оставаться слабыми. Мы все еще изучаем, почему это так.
Иногда миозит может поражать дыхание и глотание. Это может произойти в начале тяжелых случаев, когда мышцы, используемые для этих важных задач, ослабевают.
В редких случаях это состояние может вызвать ослабление сердца.
Воспаление легких может привести к образованию рубцов, что может повлиять на работу легких.
Заболевания легких и сердца могут вызывать длительную одышку. По этой причине вас могут направить к кардиологу или кардиологу, если есть риск развития этих проблем.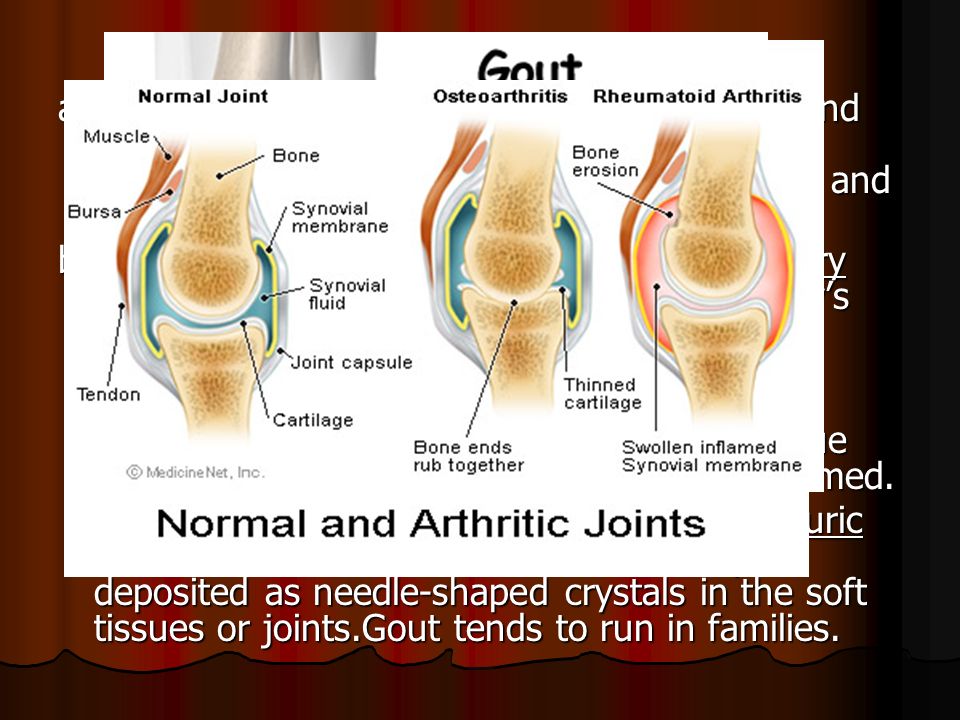
У детей с дерматомиозитом могут появиться болезненные отложения минерального кальция в поврежденных мышцах. Эти отложения в сочетании с потерей подвижности могут иногда приводить к постоянной ригидности суставов, что называется контрактурами.
Полимиозит иногда возникает у пациентов с другими аутоиммунными заболеваниями, такими как ревматоидный артрит, волчанка или склеродермия.
В редких случаях миозит может быть связан с раком. У большинства людей с миозитом не развивается рак, но ваш врач может назначить такие анализы, как рентген грудной клетки или ультразвуковое сканирование брюшной полости и таза, чтобы быть в безопасности.
Диагностика
Не существует единого теста, который мог бы точно определить, есть ли у кого-то миозит.
Ваш врач расскажет вам о ваших симптомах и осмотрит вас.
Поскольку симптомы миозита аналогичны многим другим состояниям, вам, вероятно, понадобятся анализы крови и другие обследования.
Анализы крови
Анализы крови могут искать:
- признаки повреждения мышц
- уровня воспаления в организме
- присутствие аутоантител, представляющих собой крошечные белки, которые могут атаковать собственные здоровые ткани и клетки организма.

Не существует теста на аутоантитела, который мог бы точно подтвердить, что у вас миозит, но есть тесты, которые могут помочь в постановке диагноза.
Одним из них является тест на антинуклеарные антитела (ANA). Это тест, чтобы увидеть, есть ли в вашей крови антитела, которые атакуют центральную часть клетки, называемую ядром.
Здоровые люди также могут давать положительный результат, так что это только полезно вместе со всей другой информацией о ваших симптомах.
Другие тесты на аутоантитела включают ENA (экстрагируемые ядерные антигены) и тест на анти-Jo-1. Эти тесты иногда бывают положительными у людей с миозитом.
В настоящее время существует множество различных аутоантител, которые могут присутствовать у людей с миозитом. Их тесты иногда могут быть полезны для прогнозирования вашей реакции на лечение.
Даже если эти тесты не привели к диагностике миозита, они могут помочь вашему врачу исключить другие заболевания. Существуют и другие тесты, помогающие подтвердить диагноз миозита.
Электромиография
Вам могут назначить электромиографию (ЭМГ). При этом крошечный игольчатый электрод вставляется в мышцу для записи электрических сигналов от нервных окончаний, которые позволяют вашим мышцам двигаться.
Необычный характер электрической активности ряда различных мышц может быть связан с миозитом. Тест не очень болезненный, но может быть неприятным.
Биопсия мышц
Небольшой образец вашей мышцы может быть взят из одной из ваших крупных мышц, например, сбоку бедра или голени, и исследован под микроскопом на наличие признаков воспаления. Это называется биопсия.
Вам дадут местный анестетик, чтобы обезболить область во время взятия образца, но после этого может быть некоторый дискомфорт в течение нескольких дней.
Иногда вам может потребоваться повторная биопсия мышц, если ваше состояние не улучшается при стандартном лечении. Это нужно для проверки белков, обнаруженных при миозите с тельцами включения.
Магнитно-резонансная томография (МРТ)
МРТ помогает определить локализацию воспаления. Иногда МРТ может выявить области мышц, которые замещаются жиром, что указывает на повреждение.
Иногда МРТ может выявить области мышц, которые замещаются жиром, что указывает на повреждение.
МРТ — это сканирование, при котором используются магниты для изучения того, что происходит внутри вашего тела. Он может показать повреждение мягких тканей – мышц, связок или нервов, а также любые проблемы с костями.
Лечение
Лечение миозита включает сочетание медикаментозного лечения и физических упражнений.
Лекарства
Препараты первого выбора для лечения миозита — это стероиды, которые обычно назначают в больших дозах для начала.
Стероиды можно давать в виде таблеток или инъекций. Они должны быстро уменьшить воспаление, снять мышечную боль и плохое самочувствие.
Высокие дозы стероидов могут иметь побочные эффекты, поэтому врач уменьшит дозировку как можно быстрее.
Прием стероидов в течение длительного времени может увеличить риск развития остеопороза, при котором кости истончаются и легче ломаются. Есть препараты, которые можно принимать вместе со стероидами, чтобы снизить риск развития остеопороза. Сюда входят бисфосфонаты, которые могут замедлить потерю костной массы.
Сюда входят бисфосфонаты, которые могут замедлить потерю костной массы.
Иногда симптомы миозита могут обостряться при снижении дозы стероидов, и врач может часто прописывать другие препараты для уменьшения воспаления. К ним относятся метотрексат, азатиоприн, циклоспорин, такролимус и микофенолат.
Большинство из них относятся к типам противоревматических препаратов, модифицирующих заболевание (DMARD), и вам необходимо будет регулярно проводить анализы крови для выявления возможных побочных эффектов.
Иногда эти препараты не могут контролировать миозит. В этих более тяжелых случаях могут быть доступны следующие препараты:
- DMARD циклофосфамид
- ритуксимаб для биологической терапии
- иммуноглобулин.
Биологические методы лечения блокируют определенные мишени в иммунной системе, вызывающие воспаление.
Иммуноглобулины — это антитела, полученные из донорской крови здоровых людей, которые могут помочь предотвратить атаку иммунной системы на собственные ткани. Это лечение обычно проводится в виде капельницы в вену на руке, известной как внутривенная капельница. Это будет проводиться в больнице и может быть повторено при необходимости. Иногда вы можете чувствовать себя немного плохо, во время самого лечения.
Это лечение обычно проводится в виде капельницы в вену на руке, известной как внутривенная капельница. Это будет проводиться в больнице и может быть повторено при необходимости. Иногда вы можете чувствовать себя немного плохо, во время самого лечения.
Даже в тяжелых случаях миозит обычно поддается лечению, хотя многим людям требуется пожизненное медикаментозное лечение, чтобы держать свое состояние под контролем.
Упражнения и физиотерапия
Вероятно, лучше всего отдохнуть, когда ваш миозит очень активен, но как только он успокоится, регулярные упражнения могут значительно улучшить ваши симптомы и общее состояние здоровья.
Аэробные упражнения, которые заставляют вас чаще дышать и учащать сердцебиение, особенно важны для восстановления мышечной силы и повышения выносливости.
Сначала это лучше всего делать под наблюдением физиотерапевта, который составит для вас индивидуальную программу. Вам следует избегать очень напряженных упражнений.
Детям с ювенильным дерматомиозитом потребуется более интенсивная физиотерапия, чтобы снизить риск постоянного сгибания суставов, особенно коленей.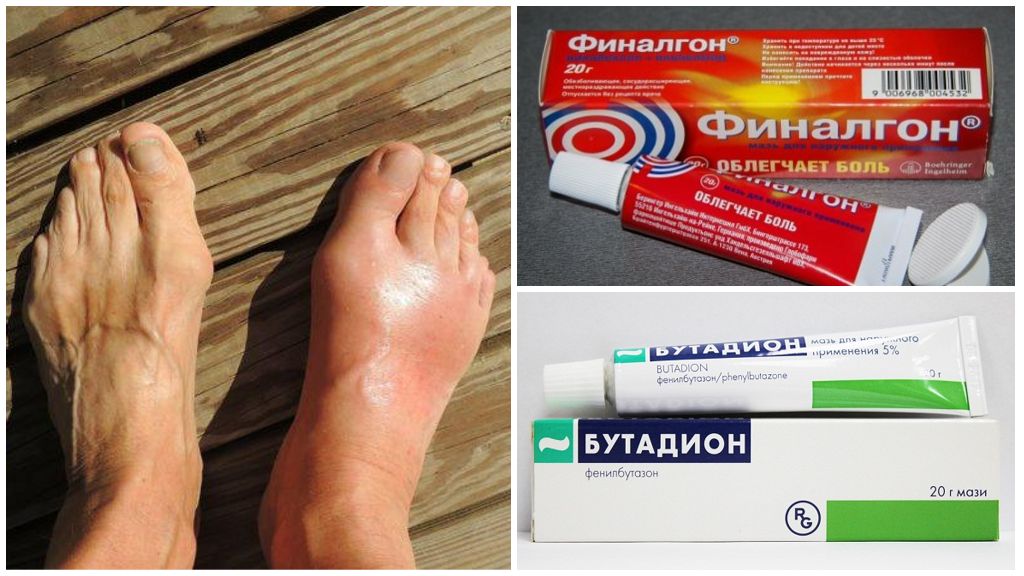
Люди с миозитом могут быстро выздороветь. Однако некоторые люди с тяжелыми симптомами могут никогда полностью не выздороветь.
Даже у тех, кто хорошо выздоравливает, может пройти несколько месяцев, чтобы увидеть улучшение, так как лечение требует времени, чтобы помочь вашему телу восстановить мышцы. Из-за этого вы можете испытывать сильную усталость.
Если вы будете регулярно заниматься физическими упражнениями, это значительно поможет вам во многих аспектах вашего состояния.
Сопутствующая информация
Упражнение
Узнайте больше об упражнениях при артрите и о том, какие виды упражнений полезны при определенных состояниях.
Научные исследования и новые разработки
Versus Arthritis финансирует многочисленные исследования, направленные на углубление нашего понимания миозита.
Мы финансировали исследование, чтобы изучить связь между генами, которые люди наследуют, наличием определенных антител и тяжестью их состояния. Это позволит врачам прогнозировать, у каких пациентов будет легкая или тяжелая форма заболевания и почему. Это поможет определить цели для будущей разработки лекарств.
Это позволит врачам прогнозировать, у каких пациентов будет легкая или тяжелая форма заболевания и почему. Это поможет определить цели для будущей разработки лекарств.
Мы также финансировали исследования по разработке стандартного метода обследования детей с подозрением на ювенильный дерматомиозит для улучшения методов диагностики, лечения и результатов для молодых людей. Поскольку эти условия встречаются редко, исследовательские центры объединяют усилия, чтобы помочь набору участников в клинические испытания.
В настоящее время мы поддерживаем несколько исследований ювенильного дерматомиозита в нашем центре подростковой ревматологии в больнице Грейт-Ормонд-Стрит в Лондоне.
Это исследование включает изучение роли специфического лейкоцита, В-клетки, в развитии миозита. Образцы крови будут взяты у молодых людей с ювенильным дерматомиозитом и у группы без этого заболевания. Собранная информация улучшит наши знания о состоянии и может помочь в разработке новых и более эффективных методов лечения в будущем.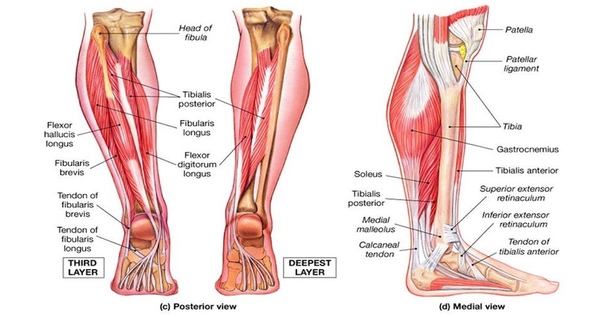
Остеоартрит (ОА) — заболевания костей, суставов и мышц
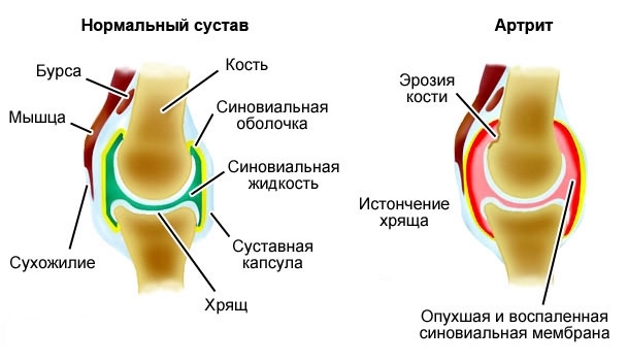
Остеоартрит — это хроническое заболевание, вызывающее повреждение хрящей и окружающих тканей и характеризующееся болью, скованностью и потерей функции.
Артрит из-за повреждения суставного хряща и окружающих тканей с возрастом становится очень частым явлением.
Часто встречаются боль, отек и разрастание костей, а также скованность, возникающая после пробуждения или бездействия и исчезающая в течение 30 минут, особенно при движении сустава.
Диагноз ставится на основании симптомов и рентгенографии.
Лечение включает в себя упражнения и другие физические меры, лекарства, уменьшающие боль и улучшающие функцию, а в очень тяжелых случаях замену сустава или другую операцию.
Остеоартрит, наиболее распространенное заболевание суставов, часто начинается в возрасте 40–50 лет и в той или иной степени поражает почти всех людей к 80 годам. До 40 лет остеоартрит развивается у мужчин чаще, чем у женщин, часто из-за травмы или деформации. Многие люди имеют некоторые признаки остеоартрита на рентгеновских снимках (часто к 40 годам), но только у половины из этих людей есть симптомы. В возрасте от 40 до 70 лет заболевание развивается у женщин чаще, чем у мужчин. После 70 лет заболевание одинаково развивается у обоих полов.
До 40 лет остеоартрит развивается у мужчин чаще, чем у женщин, часто из-за травмы или деформации. Многие люди имеют некоторые признаки остеоартрита на рентгеновских снимках (часто к 40 годам), но только у половины из этих людей есть симптомы. В возрасте от 40 до 70 лет заболевание развивается у женщин чаще, чем у мужчин. После 70 лет заболевание одинаково развивается у обоих полов.
PODCAST
Остеоартрит классифицируется как
Первичный
Вторичный
В первичный (или идиопатический) остеоартрит, причина неизвестна (как и в подавляющем большинстве случаев). Первичный остеоартрит может поражать только определенные суставы, такие как коленный или большой палец, или многие суставы.
В вторичном остеоартрите причиной является другое заболевание или состояние, например
Инфекция
Аномалия суставов, возникшая при рождении
Травма
хроматоз Гемохроматоз Гемохроматоз — наследственное заболевание, вызывающее тело поглощает слишком много железа, в результате чего железо накапливается в организме и повреждает органы.
 В Соединенных Штатах более 1 миллиона человек имеют… читать далее ) или избыток меди в печени (болезнь Вильсона Болезнь Вильсона При болезни Вильсона, редкое наследственное заболевание, печень не выделяет избыточное количество меди в желчь, как обычно, что приводит к накоплению меди в печени и повреждению печени…. читать далее )
В Соединенных Штатах более 1 миллиона человек имеют… читать далее ) или избыток меди в печени (болезнь Вильсона Болезнь Вильсона При болезни Вильсона, редкое наследственное заболевание, печень не выделяет избыточное количество меди в желчь, как обычно, что приводит к накоплению меди в печени и повреждению печени…. читать далее )Заболевание, при котором повреждается суставной хрящ, например, ревматоидный артрит Ревматоидный артрит (РА) Ревматоидный артрит — это воспалительный артрит, при котором воспаляются суставы, обычно включая суставы кистей и стоп, что приводит к отеку, боли, и часто разрушение суставов…. читать дальше или подагра Подагра Подагра – это заболевание, при котором отложения кристаллов мочевой кислоты накапливаются в суставах из-за высокого уровня мочевой кислоты в крови (гиперурикемия). Скопления кристаллов вызывают вспышки (приступы)… читать далее
Некоторые люди, которые постоянно испытывают нагрузку на один сустав или группу суставов, например литейщики, фермеры, шахтеры и водители автобусов, особенно подвержены риску. Основным фактором риска остеоартрита коленного сустава является занятие, связанное с сгибанием сустава. Любопытно, что бег на длинные дистанции не увеличивает риск развития расстройства. Однако при развитии остеоартрита этот тип упражнений часто усугубляет заболевание. Ожирение может быть основным фактором развития остеоартрита, особенно коленного и особенно у женщин.
Основным фактором риска остеоартрита коленного сустава является занятие, связанное с сгибанием сустава. Любопытно, что бег на длинные дистанции не увеличивает риск развития расстройства. Однако при развитии остеоартрита этот тип упражнений часто усугубляет заболевание. Ожирение может быть основным фактором развития остеоартрита, особенно коленного и особенно у женщин.
В норме хрящ снижает уровень трения в суставах и защищает их от износа даже после многих лет обычного использования, чрезмерного использования или травм. Остеоартроз чаще всего вызывается повреждением тканей. При попытке восстановить поврежденный сустав химические вещества накапливаются в суставе и увеличивают выработку компонентов хряща, таких как коллаген (жесткий волокнистый белок в соединительной ткани) и протеогликаны (вещества, обеспечивающие устойчивость). Затем хрящ может набухнуть из-за задержки воды, стать мягким, начать разрушаться, а затем на его поверхности появятся трещины. В кости под хрящом образуются крошечные полости, ослабляющие кость.
Попытка тканей восстановить повреждение может привести к новому росту костей и других тканей. Кость может разрастаться по краям сустава, вызывая бугорки (остеофиты), которые можно увидеть и прощупать. В конечном итоге гладкая, скользкая поверхность хряща становится шероховатой и изрытой, так что сустав больше не может плавно двигаться и поглощать удары. Все компоненты сустава — кость, суставная капсула (ткани, покрывающие большинство суставов), синовиальная ткань (ткань, выстилающая полость сустава), сухожилия, связки и хрящи — разрушаются по-разному, что приводит к изменению функции сустава.
Обычно симптомы остеоартрита развиваются постепенно и сначала поражают только один или несколько суставов. Обычно поражаются суставы пальцев, основания больших пальцев, шея, нижняя часть спины, большие пальцы ног, бедра и колени.
Боль, часто описываемая как глубокая, является первым симптомом и, когда она возникает в суставах, несущих нагрузку, обычно усиливается при выполнении действий, связанных с нагрузкой (например, при стоянии). У некоторых людей сустав может быть тугоподвижным после сна или другого бездействия, но скованность обычно проходит в течение 30 минут, особенно если сустав двигается.
У некоторых людей сустав может быть тугоподвижным после сна или другого бездействия, но скованность обычно проходит в течение 30 минут, особенно если сустав двигается.
Поскольку это состояние вызывает больше симптомов, сустав может стать менее подвижным и не сможет полностью выпрямиться или согнуться. Новообразования костей и других тканей могут увеличивать суставы. Неравномерная поверхность хряща заставляет суставы скрежетать, скрежетать или трещать при движении, что приводит к болезненности.
Костные разрастания обычно развиваются в суставах, ближайших к кончикам пальцев (узелки Гебердена) или в середине пальцев (узелки Бушара).
В некоторых суставах (например, в коленном) связки, которые окружают и поддерживают сустав, растягиваются, так что сустав становится нестабильным, а мышцы, приводящие в движение этот сустав, могут ослабевать. В качестве альтернативы бедро или колено могут стать жесткими, потеряв диапазон движений. Движения в суставе (особенно при стоянии, подъеме по лестнице или ходьбе) могут быть очень болезненными.
Остеоартрит часто поражает позвоночник. Боль в спине является наиболее распространенным симптомом. Обычно поврежденные диски или суставы позвоночника вызывают только легкую боль и скованность. Однако остеоартрит шеи или нижней части спины может вызывать онемение, боль и слабость в руке или ноге, если чрезмерный рост костей давит на нервы. Разрастание кости может происходить в позвоночном канале в нижней части спины (стеноз поясничного отдела позвоночника), сдавливая нервы до того, как они выходят из канала и идут к ногам. Это давление может вызвать боль в ногах при ходьбе, ошибочно предполагая, что у человека снижено кровоснабжение ног (симптомы перемежающейся хромоты). В редких случаях костные разрастания на шее сдавливают пищевод, затрудняя глотание.
Остеоартрит может быть стабильным в течение многих лет или может прогрессировать очень быстро, но чаще всего он прогрессирует медленно после появления симптомов. У многих людей развивается некоторая степень инвалидности.
Люди, у которых появляется покраснение, жар и опухание сустава, должны быть осмотрены врачом, поскольку эти эпизоды обычно не вызваны остеоартритом и могут быть результатом инфекции или подагры.
Обзор остеоартритаОстеоартрит (https://www.youtube.com/watch?v=sUOlmI-naFs) от Osmosis (https://open.osmosis.org/) лицензируется в соответствии с CC-BY-SA 4.0 (https ://creativecommons.org/licenses/by-sa/4.0/).
Остеоартрит Узлы ГеберденаОстеоартроз кистей приводит к увеличению наружных суставов пальцев (узелки Гебердена).
DR P. MARAZZI/SCIENCE PHOTO LIBRARY
Узлы БушараНа этой фотографии узлы Бушара наиболее заметны на средних суставах пальцев правой руки и средних суставах указательного и среднего пальцев левой руки рука.
© Springer Science+Business Media
Рентгеновские лучи
Врач ставит диагноз остеоартрита на основании характерных симптомов, физического осмотра и внешнего вида суставов на рентгеновских снимках. веществ (в разной степени). В очень малых дозах рентгеновские лучи используются для получения изображений, которые помогают врачам диагностировать заболевание. При высоких… читать далее (таких как увеличение костей и сужение суставной щели). Однако рентген не очень полезен для выявления остеоартрита раньше , потому что они не показывают изменений в хряще, где возникают самые ранние аномалии. Кроме того, изменения на рентгенограмме часто не соответствуют симптомам человека. Например, рентген может показать только незначительные изменения у человека с тяжелыми симптомами, или рентген может показать многочисленные изменения у человека, у которого очень мало симптомов, если они вообще есть.
веществ (в разной степени). В очень малых дозах рентгеновские лучи используются для получения изображений, которые помогают врачам диагностировать заболевание. При высоких… читать далее (таких как увеличение костей и сужение суставной щели). Однако рентген не очень полезен для выявления остеоартрита раньше , потому что они не показывают изменений в хряще, где возникают самые ранние аномалии. Кроме того, изменения на рентгенограмме часто не соответствуют симптомам человека. Например, рентген может показать только незначительные изменения у человека с тяжелыми симптомами, или рентген может показать многочисленные изменения у человека, у которого очень мало симптомов, если они вообще есть.
Магнитно-резонансная томография (МРТ) может выявить ранние изменения в хрящах, но она редко требуется для постановки диагноза.
Анализов крови для диагностики остеоартрита не существует, но некоторые анализы крови могут помочь исключить другие заболевания.
Если сустав опух, врачи могут ввести анестетик, чтобы обезболить область, а затем ввести иглу в сустав, чтобы взять образец суставной жидкости. Жидкость исследуют, чтобы отличить остеоартрит от других заболеваний суставов, таких как инфекции и подагра.
Жидкость исследуют, чтобы отличить остеоартрит от других заболеваний суставов, таких как инфекции и подагра.
Физические меры, включая физиотерапию и трудотерапию, защиту суставов и соответствующую потерю веса
Лекарства
Хирургия
Основными целями лечения остеоартрита являются лечебная физкультура ( PT) Физиотерапия, компонент реабилитации, включает в себя упражнения и манипулирование телом с упором на спину, плечи и ноги. Она может улучшить функцию суставов и мышц, помогая… читать дальше и трудотерапия Трудотерапия (ОТ) ) Трудотерапия, составная часть реабилитации, предназначена для повышения способности человека выполнять основные действия по уходу за собой, полезную работу и досуг.Эти мероприятия включают… читать далее ). Людей учат, как изменение их повседневной деятельности может помочь им жить с остеоартритом. Дополнительное лечение включает лекарства, хирургическое вмешательство (для некоторых людей) и новые методы лечения.
Соответствующие упражнения, в том числе упражнения на растяжку, укрепление и постуральные упражнения, помогают поддерживать здоровье хрящей, увеличивают диапазон движений сустава и, что наиболее важно, укрепляют окружающие мышцы, чтобы они могли лучше поглощать нагрузку. Упражнения иногда могут замедлить прогрессирование остеоартрита тазобедренного и коленного суставов. Врачи часто рекомендуют людям заниматься в воде (например, в бассейне), потому что вода избавляет суставы от стресса.
Упражнения на растяжку следует выполнять ежедневно.
Упражнения должны сочетаться с несколькими минутами отдыха болезненных суставов (каждые 4–6 часов в течение дня), но иммобилизация сустава скорее усугубит заболевание, чем облегчит его.
Использование слишком мягких стульев, кресел, матрасов и автомобильных сидений может усугубить симптомы.
Людям не следует подкладывать под колени подушки, когда они наклоняются, так как это может привести к напряжению мышц бедра и колена. (Эта рекомендация контрастирует с рекомендацией о том, что людям с болями в пояснице и ишиасе следует класть подушку между коленями. Для таких людей использование подушки снижает нагрузку на нижнюю часть спины и бедро [см. Ишиас Ишиас Ишиас — это боль по ходу седалищного нерва. Эти нервы идут от нижней части спины, через ягодицы и вниз по ногам, заканчиваясь чуть ниже колена.Грыжа межпозвоночного диска, осложнения остеоартрита… подробнее].)
(Эта рекомендация контрастирует с рекомендацией о том, что людям с болями в пояснице и ишиасе следует класть подушку между коленями. Для таких людей использование подушки снижает нагрузку на нижнюю часть спины и бедро [см. Ишиас Ишиас Ишиас — это боль по ходу седалищного нерва. Эти нервы идут от нижней части спины, через ягодицы и вниз по ногам, заканчиваясь чуть ниже колена.Грыжа межпозвоночного диска, осложнения остеоартрита… подробнее].)
Перемещение автомобильных сидений вперед с использованием стульев с прямой спинкой и относительно высокими сиденьями (например, стулья для кухни или столовой), жестких матрасов и кроватных досок (доступны на многих лесопильных складах), а также ношение ортопедических стелек, поддерживающей обуви или спортивной обуви часто рекомендуют.
Сиденье для унитаза со стояком может облегчить вставание и сделать его менее неудобным для людей с болезненным остеоартритом коленей или бедер, особенно если их мышцы слабы.
При остеоартрозе позвоночника иногда помогают специальные упражнения, а при сильной боли может потребоваться опора для спины.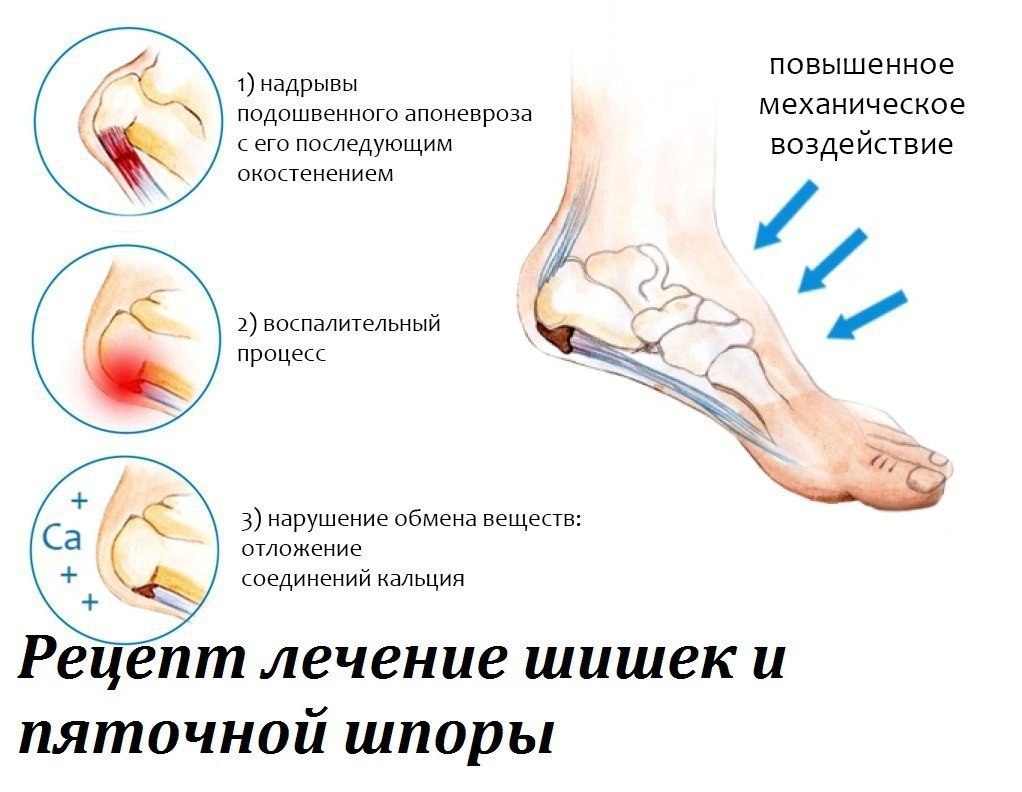 Упражнения должны включать как укрепление мышц, так и аэробные упражнения с низкой нагрузкой (такие как ходьба, плавание, использование эллиптических тренажеров и езда на велотренажере). По возможности люди должны вести обычную повседневную деятельность и продолжать заниматься своими обычными делами, такими как хобби или работа. Тем не менее, физическую активность, возможно, придется скорректировать, чтобы ограничить подъем и сгибание таким образом, чтобы это могло усугубить боль при остеоартрите.
Упражнения должны включать как укрепление мышц, так и аэробные упражнения с низкой нагрузкой (такие как ходьба, плавание, использование эллиптических тренажеров и езда на велотренажере). По возможности люди должны вести обычную повседневную деятельность и продолжать заниматься своими обычными делами, такими как хобби или работа. Тем не менее, физическую активность, возможно, придется скорректировать, чтобы ограничить подъем и сгибание таким образом, чтобы это могло усугубить боль при остеоартрите.
Другие дополнительные меры могут облегчить боль и облегчить жизнь людям с остеоартритом. Они включают
Физиотерапия Физиотерапия (ФТ) Физиотерапия, компонент реабилитации, включает упражнения и манипулирование телом с упором на спину, плечи и ноги. Он может улучшить функцию суставов и мышц, помогая… читать далее , часто с теплотерапией Тепловая терапия Профессиональные реабилитологи лечат боль и воспаление. Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации.
 Используемые методы включают… читать далее , такие как грелки и трудотерапия Трудотерапия (ОТ) Трудотерапия, компонент реабилитации, предназначена для повышения способности человека выполнять основные действия по уходу за собой, полезную работу и отдых деятельность. Эти мероприятия включают в себя… читать дальше может быть полезно.
Используемые методы включают… читать далее , такие как грелки и трудотерапия Трудотерапия (ОТ) Трудотерапия, компонент реабилитации, предназначена для повышения способности человека выполнять основные действия по уходу за собой, полезную работу и отдых деятельность. Эти мероприятия включают в себя… читать дальше может быть полезно.Упражнения на диапазон движений , выполняемые осторожно в теплой воде, полезны, поскольку тепло улучшает мышечную функцию, уменьшая жесткость и мышечный спазм.
Тепловая терапия Тепловая терапия Профессиональные реабилитологи лечат боль и воспаление. Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают… читать далее , такие как грелки или влажное и теплое полотенце, которое можно прикладывать к пораженным суставам. (Во избежание ожогов люди должны быть осторожны, чтобы не ставить грелку на высокую температуру и не оставлять ее включенной на долгое время.
 )
)Холод Терапия холодом (криотерапия) Профессиональные реабилитологи лечат боль и воспаление. Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают в себя… читать далее также могут применяться для уменьшения боли, вызванной временным ухудшением состояния в одном суставе.
Вставки для обуви (ортопедические стельки), поддерживающая обувь или спортивная обувь могут уменьшить боль, вызванную ходьбой.
Специальное оборудование (например, трости, костыли, ходунки, шейные воротники, эластичные наколенники для защиты суставов или фиксированное сиденье, помещаемое в ванну, чтобы предотвратить чрезмерное растяжение во время мытья) следует использовать по мере необходимости.
Потеря веса Лечение Ожирение – это избыточная масса тела. На ожирение влияет сочетание факторов, что обычно приводит к потреблению большего количества калорий, чем необходимо организму.
 Эти факторы могут включать отсутствие физической активности… читать далее может уменьшить нагрузку на суставы и улучшить их механику.
Эти факторы могут включать отсутствие физической активности… читать далее может уменьшить нагрузку на суставы и улучшить их механику.Электростимуляция Электростимуляция Профессиональные реабилитологи лечат боль и воспаление. Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают… читать дальше , такие как чрескожная электрическая стимуляция нервов (ЧЭНС), которые могут помочь уменьшить боль.
Акупунктура Акупунктура Акупунктура, терапия в рамках традиционной китайской медицины, является одной из наиболее широко распространенных CAM- терапий в западном мире. Лицензированные практикующие врачи не обязательно должны иметь медицинское образование… читать далее высвобождает в мозгу различные химические мессенджеры (нейротрансмиттеры), которые служат естественными обезболивающими и могут быть полезны.
Массаж Массаж Профессиональные реабилитологи лечат боль и воспаление.
 Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают в себя… читать далее , выполняемые обученными терапевтами, и может быть полезна глубокая термическая обработка с диатермией или ультразвуковым исследованием.
Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают в себя… читать далее , выполняемые обученными терапевтами, и может быть полезна глубокая термическая обработка с диатермией или ультразвуковым исследованием.
Лекарства используются в дополнение к упражнениям и физиотерапии. Лекарства, которые можно использовать в комбинации или по отдельности, не влияют напрямую на течение остеоартрита. Они используются для уменьшения симптомов и, таким образом, позволяют вести более обычную повседневную деятельность.
Обезболивающее (анальгетик), такое как ацетаминофен, используемое перед действиями, вызывающими дискомфорт, или регулярно используемое для облегчения более постоянного дискомфорта в суставах, может быть всем, что необходимо при легкой или умеренной боли. Хотя побочные эффекты встречаются редко, людям не следует принимать ацетаминофен в дозах, превышающих рекомендуемые, особенно если у них есть заболевания печени или они злоупотребляют алкоголем. Принимая ацетаминофен, люди также должны следить за тем, чтобы не принимать одновременно один из многочисленных безрецептурных препаратов, содержащих ацетаминофен.
Принимая ацетаминофен, люди также должны следить за тем, чтобы не принимать одновременно один из многочисленных безрецептурных препаратов, содержащих ацетаминофен.
Однако иногда людям может потребоваться более сильный анальгетик, например трамадол.
В качестве альтернативы нестероидные противовоспалительные препараты (НПВП) Нестероидные противовоспалительные препараты Обезболивающие (анальгетики) являются основными препаратами, используемыми для лечения боли. Врачи выбирают обезболивающее в зависимости от типа и продолжительности боли, а также возможных преимуществ и рисков, связанных с приемом препарата. Большинство болей можно принимать, чтобы уменьшить боль и отек. НПВП уменьшают боль и воспаление в суставах и могут использоваться в сочетании с другими анальгетиками. НПВП также выпускаются в виде гелей и кремов, которые можно втирать в кожу (например, гель диклофенака 1%) над суставами рук и коленей, и они могут помочь облегчить симптомы. Однако НПВП имеют более высокий риск серьезных побочных эффектов, чем ацетаминофен, при длительном применении.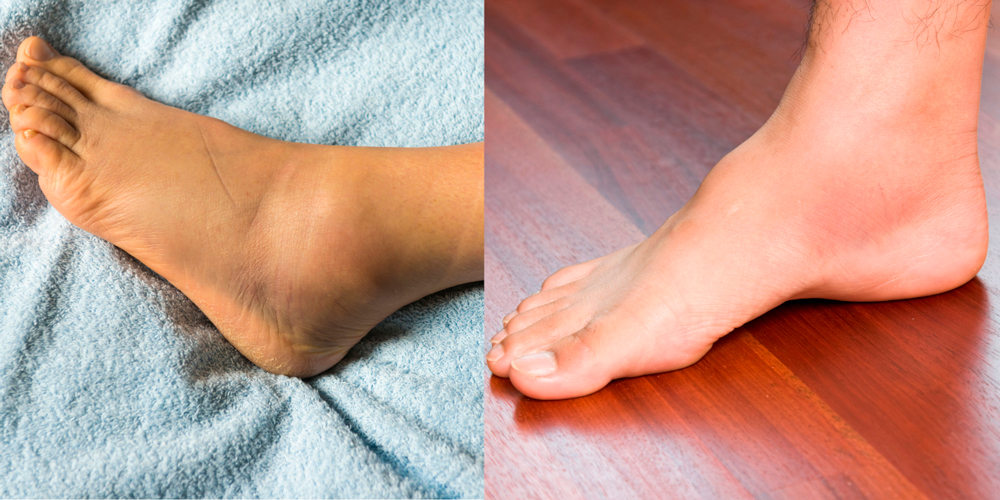 Люди, которые принимают НПВП внутрь, часто также принимают лекарства для защиты слизистой оболочки желудка, а также могут контролировать функцию почек и артериальное давление.
Люди, которые принимают НПВП внутрь, часто также принимают лекарства для защиты слизистой оболочки желудка, а также могут контролировать функцию почек и артериальное давление.
Иногда могут потребоваться другие виды обезболивающих. Например, крем из кайенского перца с активным ингредиентом капсаицином можно наносить непосредственно на кожу над суставом. Врачи также могут рекомендовать пластыри с лидокаином для облегчения боли, но нет никаких доказательств эффективности этих пластырей. Дулоксетин, тип антидепрессанта, принимаемого внутрь, может уменьшить боль, вызванную остеоартритом.
Миорелаксанты (обычно в малых дозах) иногда облегчают боль, вызванную напряжением мышц для поддержки суставов, пораженных остеоартритом. Однако у пожилых людей они могут вызывать больше побочных эффектов, чем облегчение.
Если сустав внезапно воспаляется, опухает и болит, может потребоваться удаление большей части жидкости из сустава и введение специальной формы кортизона непосредственно в сустав. Это лечение может обеспечить временное облегчение боли и увеличение гибкости суставов у некоторых людей.
Это лечение может обеспечить временное облегчение боли и увеличение гибкости суставов у некоторых людей.
Серия от 1 до 5 еженедельных инъекций гиалуроновой кислоты (вещества, похожего на нормальную суставную жидкость) в коленный сустав может обеспечить некоторое облегчение боли у некоторых людей на длительный период времени. Эти инъекции не следует делать чаще, чем раз в 6 месяцев. Инъекции гиалуроната менее эффективны у людей с тяжелым остеоартритом и не замедляют прогрессирование артрита.
Некоторые пищевые добавки (такие как сульфат глюкозамина и сульфат хондроитина) были протестированы на предмет потенциальной пользы при лечении остеоартрита. На данный момент результаты неоднозначны, и потенциальная польза сульфата глюкозамина и сульфата хондроитина в лечении боли неясна, и они, по-видимому, не влияют на прогрессирование повреждения суставов. Нет убедительных доказательств того, что какие-либо другие пищевые добавки работают.
Хирургическое лечение может помочь, когда другие методы лечения не могут уменьшить боль или улучшить функцию. Некоторые суставы, чаще всего тазобедренный и коленный, можно заменить искусственным суставом. Замена, особенно тазобедренного сустава, обычно очень успешна, почти всегда улучшая подвижность и функцию и значительно уменьшая боль. Таким образом, замену сустава следует рассматривать, когда боль становится неуправляемой и функция становится ограниченной. Поскольку искусственный сустав не вечен, у очень молодых людей процедура часто откладывается, поэтому потребность в повторных заменах может быть сведена к минимуму. Если другие методы лечения неэффективны, могут быть проведены хирургические процедуры, чтобы облегчить симптомы остеоартрита спины или шеи, особенно компрессию нерва. Польза ограниченных артроскопических хирургических вмешательств при остеоартрозе коленного сустава, таких как восстановление мениска или реконструкция связок колена, неясна.
Некоторые суставы, чаще всего тазобедренный и коленный, можно заменить искусственным суставом. Замена, особенно тазобедренного сустава, обычно очень успешна, почти всегда улучшая подвижность и функцию и значительно уменьшая боль. Таким образом, замену сустава следует рассматривать, когда боль становится неуправляемой и функция становится ограниченной. Поскольку искусственный сустав не вечен, у очень молодых людей процедура часто откладывается, поэтому потребность в повторных заменах может быть сведена к минимуму. Если другие методы лечения неэффективны, могут быть проведены хирургические процедуры, чтобы облегчить симптомы остеоартрита спины или шеи, особенно компрессию нерва. Польза ограниченных артроскопических хирургических вмешательств при остеоартрозе коленного сустава, таких как восстановление мениска или реконструкция связок колена, неясна.
Различные методы восстановления клеток внутри хряща использовались у молодых людей с остеоартритом (часто вызванным травмой) для лечения небольших дефектов хряща. Однако такие методы еще не доказали свою эффективность при обширных дефектах хряща, что обычно происходит у пожилых людей.
Однако такие методы еще не доказали свою эффективность при обширных дефектах хряща, что обычно происходит у пожилых людей.
Замена всего тазобедренного сустава (полная замена тазобедренного сустава)
Иногда необходимо заменить весь тазобедренный сустав. Весь тазобедренный сустав представляет собой вершину (головку) бедренной кости (бедренной кости) и поверхность впадины, в которую входит головка бедренной кости. Эта процедура называется полной заменой тазобедренного сустава или тотальным эндопротезированием тазобедренного сустава. Головку бедренной кости заменяют шаровидной частью (протезом), выполненной из металла. Протез имеет прочный стержень, который входит в центр бедренной кости. Розетка заменена металлической оболочкой, облицованной прочным пластиком. |
Замена колена
Коленный сустав, поврежденный остеоартритом, может быть заменен искусственным суставом. После введения общей анестезии хирург делает надрез над поврежденным коленом. |
 9.5 5. Следите за питанием
9.5 5. Следите за питанием
 Необходимо сварить несколько кусочков корня лопуха в 1 литре воды, затем процедить и пить по 1 стакану 3 раза в день в течение месяца.
Необходимо сварить несколько кусочков корня лопуха в 1 литре воды, затем процедить и пить по 1 стакану 3 раза в день в течение месяца. Они помогают увеличить подвижность суставов, устраняют боль и воспаление.
Они помогают увеличить подвижность суставов, устраняют боль и воспаление.

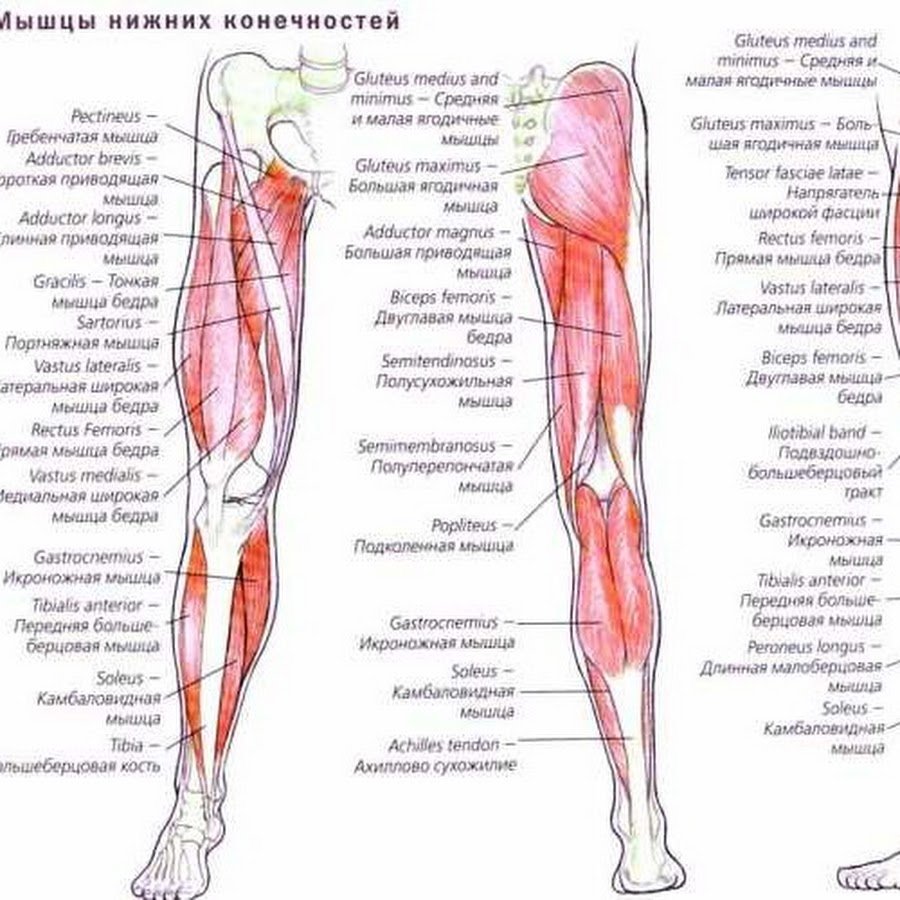
 В Соединенных Штатах более 1 миллиона человек имеют… читать далее ) или избыток меди в печени (болезнь Вильсона Болезнь Вильсона При болезни Вильсона, редкое наследственное заболевание, печень не выделяет избыточное количество меди в желчь, как обычно, что приводит к накоплению меди в печени и повреждению печени…. читать далее )
В Соединенных Штатах более 1 миллиона человек имеют… читать далее ) или избыток меди в печени (болезнь Вильсона Болезнь Вильсона При болезни Вильсона, редкое наследственное заболевание, печень не выделяет избыточное количество меди в желчь, как обычно, что приводит к накоплению меди в печени и повреждению печени…. читать далее ) Используемые методы включают… читать далее , такие как грелки и трудотерапия Трудотерапия (ОТ) Трудотерапия, компонент реабилитации, предназначена для повышения способности человека выполнять основные действия по уходу за собой, полезную работу и отдых деятельность. Эти мероприятия включают в себя… читать дальше может быть полезно.
Используемые методы включают… читать далее , такие как грелки и трудотерапия Трудотерапия (ОТ) Трудотерапия, компонент реабилитации, предназначена для повышения способности человека выполнять основные действия по уходу за собой, полезную работу и отдых деятельность. Эти мероприятия включают в себя… читать дальше может быть полезно. )
) Эти факторы могут включать отсутствие физической активности… читать далее может уменьшить нагрузку на суставы и улучшить их механику.
Эти факторы могут включать отсутствие физической активности… читать далее может уменьшить нагрузку на суставы и улучшить их механику. Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают в себя… читать далее , выполняемые обученными терапевтами, и может быть полезна глубокая термическая обработка с диатермией или ультразвуковым исследованием.
Такое лечение облегчает движение и позволяет людям более полно участвовать в реабилитации. Используемые методы включают в себя… читать далее , выполняемые обученными терапевтами, и может быть полезна глубокая термическая обработка с диатермией или ультразвуковым исследованием.