Ревматоидный артрит ног: лечение и симптомы
Ревматоидный артрит – системное ревматическое заболевание, способное привести к хроническому воспалению и тяжким необратимым эрозивно-деструктивным повреждениям суставов, а также к поражению внутренних органов.
Симптомы
Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
Болезни свойственен хронический синовит (эрозивное воспаление суставов) в результате которого разрушается соединительная ткань и другие суставные элементы. Обычно поначалу поражаются синовиальные оболочки мелких суставов пальцев ног.
Ревматоидная форма артрита может возникать у пациентов разных возрастов (обычно 30+, хотя болеют и дети).
Этиология ревматоидного артрита считается до конца невыясненной, но исследователи полагают, что наследственная предрасположенность зачастую является решающей. Патологический процесс при этом носит инфекционный характер и влияет на увеличение СОЭ и числа лейкоцитов, что связано с внедрение в организм инфекционных агентов, провоцирующих сбой иммунитета и создающий иммунные комплексы антител, которые скапливаются в области сустава, вызывая заболевание.
Выявлено, что, как правило, дебюту ревматоидного артрита практически в половине случаев предшествуют грипп, ангина или другие острые респираторные заболевания, а также переохлаждение, травма, стресс, гормональная перестройка и прочие негативные факторы-провокаторы.
Ревматоидный артрит ног чрезвычайно опасен не только утратой двигательный функций, но и риском летального исхода вследствие осложнений, в том числе почечной недостаточности. Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Ревматоидный артрит ног – симптомы
Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину.
- Боли в суставах ног. Чаще беспокоят пациента в первой половине дня, затем могут исчезать и вновь возникать ночью, постепенно усиливаясь к утру
- Утренняя скованность в суставах, напоминающая «сжатие» ног тесными сапогами. Когда человек «расхаживается», скованность ослабляется или вовсе проходит.
- Отёчность, опухлость, краснота в ноге, в месте воспаления и деформации.
- Жесткость мышц и ограниченность в движении суставов ног.

- Поражение суставов ног, как правило, симметричное. Подушечки пальцев болезненно реагируют на нажатие.
- Стартует артрит ног обычно с мелких суставов пальцев, по мере прогрессирования заболевания воспаление переходит на крупные суставы – коленный сустав, голеностоп). Иногда случается наоборот – ревматоидный артрит начинается в больших суставах, а с развитием болезни артрит поражает пальцы ног (у пациентов преклонного возраста).
- В месте сгибов ноги при артрите обнаруживаются так называемые ревматоидные узелки размером примерно с горошину. Могут расти или уменьшаться, исчезать и появляться вновь. Видны сквозь кожу, больного не беспокоят.
- Ревматоидный артрит сопровождается признаками общей интоксикации организма. Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.

- С постепенным прогрессированием артрита происходит устойчивая деформация суставов ног. В ногах ухудшается кровообращение, ослабляется связь нервов с центральной нервной системой, кожные покровы приобретают бледность, мышцы ног могут атрофироваться.
Диагностика и её методы
Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.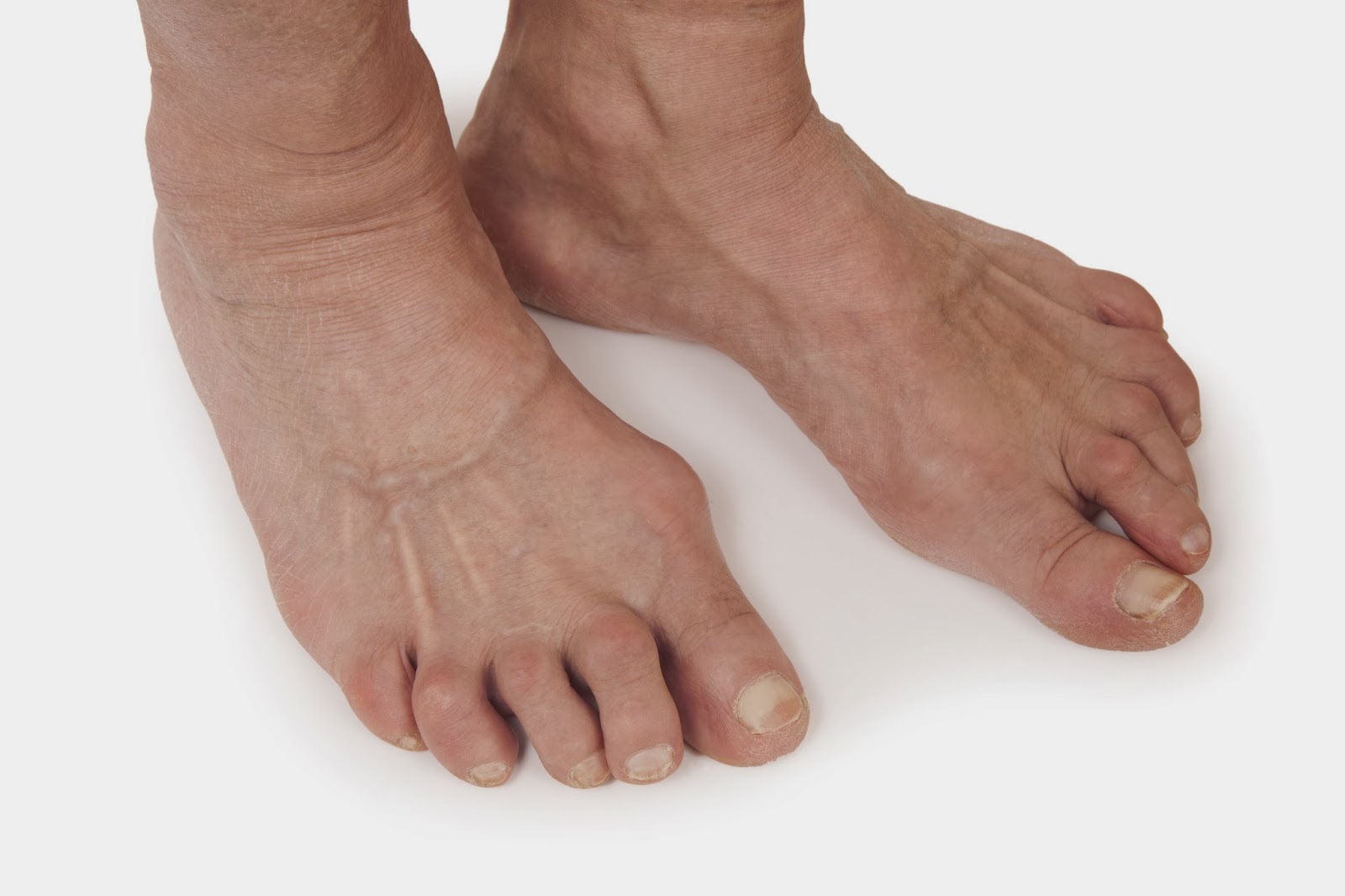
Яркая клиническая картина ревматоидного артрита ног порой становится видна лишь по истечении 1-2 лет после старта заболевания. При этом опытный специалист обязательно рассмотрит состояние пациента комплексно и сделает правильные выводы, чтобы начать лечение ревматоидного артрита ног как можно раньше, когда шансы на благополучный результат несравнимо выше.
На какие диагностические критерии обращает внимание врач?
- Длительная утренняя скованность в ногах. Примерно час после вставания с постели при ревматоидном артрите в ногах чувствуется неловкость и ухудшается подвижность.
- Как правило, ревматоидный артрит поражает суставы обеих конечностей, то есть проявляется симметрично. Это отличительный признак именно ревматоидной формы воспаления суставов.
- Воспалительный процесс охватывает более трёх групп суставов. Чаще первыми воспаляются мелкие суставы – то есть пальцы ног, затем воспаление ширится и поднимается до крупных суставов ног – голеностопа, коленей.
 В некоторых случаях при артрите могут сразу заболевать большие суставы.
В некоторых случаях при артрите могут сразу заболевать большие суставы. - Наличие симптомов реактивного воспаления: боль в суставах ног, опухание, отек мягких тканей возле больного сустава, покраснение. В костной ткани при исследованиях обнаруживаются патологические изменения, в полости крупных суставах – скопление жидкости (экссудата).
- В месте сгибания-разгибания суставов объективно видны ревматоидные узелки – шишечки, уплотнения, свойственные ревматоидному артриту ног и других суставов.
- Биохимический, иммунологический, общий анализ крови. Может показать анемию (при этом отмечается, что количество железа в костной ткани, наоборот, увеличивается), повышение СОЭ (РОЭ), говорящее о воспалительном процессе. Кроме того, при подозрении на ревматоидный артрит определяется уровень лейкоцитов, тромбоцитов, фибриногена, серомукоида, криоглобулинов, присутствие и активность С-реактивного белка.
- Анализ крови на ревматоидный фактор – положительный.
 Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка. - Рентгеновский снимок демонстрирует остеопороз (пористость) и эрозии костей, что свидетельствует о правильности диагноза «ревматоидный артрит ног».
- Артроскопия помогает обнаружить неравномерные изменения в элементах сустава при артритах, увидеть разрастания синовиальной оболочки и выявить меру сужения суставной щели. Процедура позволяет удалить патологическую суставную жидкость, в которой находятся частички хрящевой ткани, пленки и фибрина (белка, формирующего спайки).

- МРТ суставов ног при артрите (магнитно-резонансная томография) даёт возможность безошибочно поставить диагноз «ревматоидный артрит ног» уже на ранней стадии.
- АЦЦП – специфичный лабораторно-клинический маркер ревматоидного артрита, в том числе ног. Признан достоверным и точным показателем. Представляет собой выявление в крови антител к циклическому цитрулинизированному полипептиду (ЦЦП), который участвует в поддержании здорового состояния суставных тканей. Если происходит сбой в иммунной системе, организм начинает относиться к ЦЦП как к чужеродному опасному элементу и в срочном порядке производит для борьбы с ним особые антитела, в сущности, действуя против самого себя, недаром заболевание относится к аутоиммунным. Антитела к ЦЦП обнаруживаются даже на самой ранней стадии артрита и даже у пациентов с отрицательным ревматоидным фактором. Пожалуй, это важнейший и самый информативный критерий диагностики ревматоидного артрита суставов ног.
У пациента не обязательно должны присутствовать все указанные признаки заболевания артритом, достаточно четырех, чтобы врач предположил ревматоидный артрит суставов ног. При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита диагноз может быть поставлен окончательно.
При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита диагноз может быть поставлен окончательно.
Лечение
 При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
Лечение артрита ни в коем случае не должно быть бесконтрольным – слишком тяжёлыми и непредсказуемыми могут быть последствия. Необходимо постоянное наблюдение врача!
Ревматоидный артрит требует комплексного многокомпонентного лечебного подхода. Ключевыми элементами терапии артрита являются медикаментозные средства различных групп – противовоспалительные, цитостатики. Большое значение придается и физиотерапии. Действенными свойствами при артрите обладают лечебная физкультура и массаж больной ноги.
Если артрит пришёл в крайне запущенное состояние, разрушения и деформации катастрофические – тогда консервативное лечение представляется неэффективным и может быть сделан выбор в пользу оперативного вмешательства и замены сустава на протез.
Лекарства
НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Базисные препараты – лекарства, помогающие пациенту с артритом вести относительно нормальное существование, наладить жизнедеятельность, уменьшив патологические проявления болезни суставов – воспаление, болевой синдром, возвратив пораженным областям сустава целостность и замедлив разрушение.
Биологическая группа препаратов (модификаторы биологического отклика в виде инъекций). Снижают степень воспаления, действуют быстро, обычно результат виден через 2 недели – месяц. Их минус – способны угнетать иммунитет и, к сожалению, весьма дорогостоящи. Назначаются в случае неэффективности или непереносимости базисных средств.
Назначаются в случае неэффективности или непереносимости базисных средств.
Глюкокортикоидные гормоны. Обладают мощным противовоспалительным действием при артрите. Довольно быстро возвращают работоспособность и устраняют симптомы ревматоидного артрита ног: боль, тугоподвижность суставов, отёк на ноге, опухлость. Используются в крайнем случае, когда больной практически утратил двигательные возможности и у него очень плохое самочувствие. Принимаются краткосрочно, чтобы потом вновь перейти к более безопасным препаратам длительного применения с более медленным накопительным действием. Долгий приём глюкокортикоидов чреват разносторонним побочным вредом: остеопорозом, катарактой, набором веса, снижением иммунных сил организма.
Анальгетики. Оказывают обезболивающий и антивоспалительный эффект при артритах. В основном назначаются ненаркотические препараты (таблетки, инъекции, мази), однако в исключительных случаях прибегают к наркотическим средствам – экстренно, разово, под суровым врачебным контролем, чтоб не сформировалась зависимость./foot-x-ray-with-an-area-of-pain-or-swelling-157145473-5c50688346e0fb0001a8ea12.jpg)
Физиотерапия
При ревматоидном артрите ног физиотерапевтические процедуры обязательно вписываются в план лечения суставов. Лечить суставы физиотерапией – просто и безопасно. В зависимости от особенностей протекания болезни специалист назначает методы из следующего списка:
- электрофорез,
- магнитотерапия,
- лазерная терапия,
- УВЧ,
- ультразвук,
- ультрафиолет,
- бальнеотерапия,
- грязелечение,
- массаж.
Электрофорез заключается в использовании постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.
Магнитотерапия– популярный и доступный метод физиолечения артрита ног с минимумом противопоказаний. Широко применим не только в клинических, но и в домашних условиях благодаря портативным аппаратам на основе магнитного поля. Лечение магнитными импульсными полями стимулирует кровоток и обменные процессы в суставах, расширяет сосуды в ногах, помогает доставить к суставу питание, кислород и лекарства, вывести вредные метаболиты, убрать неприятные симптомы, способствует ремиссии и восстановлению.
Лазерная терапия оказывает регенерирующее воздействие, способствует улучшению локального иммунитета и снятию воспаления в области сустава. Запрещена при диабете.
УВЧ – воздействие ультравысокочастного электромагнитного поля на больной сустав. Помогает в снятии боли, отека, воспалительного процесса при артрите, нормализует сосудистую проницаемость.
Ультразвук снимает воспаление, красноту, отёк, боль в суставе. Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Ультрафиолет. Излучение способствует снижению болевых ощущений и воспаления, активно помогает в синтезе витамина D, важного для костно-суставного баланса.
Массаж. Значительно стимулирует местное кровообращение в суставе при артритах, снимает мышечное напряжение, участвует в налаживании обмена веществ, предотвращает спайки, анкилозы. Разрешен только в период ремиссии, когда воспаление отсутствует!
Лечение грязями. Это вид прогревания, при котором в зону воздействия доставляются биоактивные вещества, содержащиеся в лечебных грязях. Процедура способна оказать антиболевой, антивоспалительный и восстановительный эффекты при заболевании суставов.
Бальнеотерапия. Лечебные ванны (йодо-бромные, радоновые, хвойные) улучшают общее самочувствие, содействуют процессам восстановления при ревматоидном артрите ног, способствует быстрейшему восстановлению суставных тканей, удаляют токсичные вещества из области сустава, улучшают кровоснабжение и подвижность суставов.
Любое хроническое заболевание суставов, в том числе ревматоидный артрит ног, требует серьёзного пересмотра и корректировки образа жизни – активности, питания, поведения.
Разумеется, отказ от вредных привычек (приёма алкоголя и табакокурения) должен произойти по умолчанию. Кроме того, следует перестать пить кофе и перейти на специальное диетическое питание, подразумевающее отказ от жирного мяса, картофеля, цитрусовых, ряда круп. Желательно увеличить количество кисломолочных продуктов и каротинсодержащих (моркови, тыквы).
Это первичные общие рекомендации по приему пищи при артрите, а более подробные правила установит лечащий врач, который учтет все нюансы протекания болезни суставов, сопутствующие диагнозы, возраст и другие особенности конкретного пациента.
Важно снизить нагрузку на воспаленные суставы ног, для чего потребуется избавиться от лишнего веса. В этом поможет как диета, так и сбалансированные, тщательно подобранные физические упражнения.
Правильный образ жизни и соблюдение всех врачебных предписаний по комплексному лечению суставов ног призваны помочь избежать быстрого прогрессирования и осложнений ревматоидного артрита и дать возможность пациенту поддерживать качество жизни на приемлемом уровне. Но заниматься лечением ревматоидного артрита придется долго и упорно.
Соблюдайте все рекомендации лечащего доктора и будьте здоровы!
Вернуться в раздел| Аэртал® | Крем д/наружн. | |||
| Бактериофаг коли | Раствор для приема внутрь, местного и наружного применения рег. №: Р N001977/01 от 18.03.09 | |||
| Бактериофаг колипротейный | Р-р д/приема внутрь, местн. Р-р д/приема внутрь, местн. и наружн. прим. 100 мл: фл. 1 шт. рег. №: ЛС-001998 от 27.10.11 Дата перерегистрации: 11.05.18 | |||
| Бактериофаг стрептококковый | Раствор для приема внутрь, местного и наружного применения рег. №: Р N001974/01
от 19.01.09 №: Р N001974/01
от 19.01.09 | |||
| Бутадион | Мазь д/наружн. прим. 5%: туба 20 г рег. №: П N011429/01 от 26.05.09 | |||
| Быструмгель | Гель для наружного применения рег. №: Р N002919/01
от 29.09.08 №: Р N002919/01
от 29.09.08 | |||
| Валусал® | Гель для наружного применения рег. №: ЛП-000809 от 03.10.11 | |||
| Вобэнзим | Таблетки кишечнорастворимые, покрытые оболочкой рег. №: П N011530/01
от 19.02.10 №: П N011530/01
от 19.02.10 | |||
| Вольтарен® | Пластырь трансдермальный 30 мг/сут: 2 шт. рег. №: ЛП-000978 от 18.10.11 | |||
| Вольтарен® | Пластырь трансдермальный 15 мг/сут: 2 или 5 шт. | |||
| Вольтарен® Эмульгель® | Гель д/наружн. прим. 1%: тубы 50 г, 100 г, 150 г или 75 г с крышкой-аппликатором рег. №: П N016030/01 от 09.09.09 Дата перерегистрации: 18.09.17Гель д/наружн. | |||
| Гепатромбин С | Гель для наружного применения рег. №: ЛП-001366 от 16.12.11 | |||
| Дикловит® | Гель д/наружн. | |||
| Диклоран® Плюс | Гель для наружного применения рег. №: П N012077/01 от 16.09.11 | |||
| Диклофенак | Гель д/наружн. | |||
| Диклофенак | Гель д/наружн. прим. 1%: тубы 30 г или 50 г рег. №: ЛП-000306 от 17.02.11 | |||
| Диклофенак | Гель д/наружн. Гель д/наружн. прим. 5%: тубы 30 г или 50 г рег. №: ЛСР-000077 от 28.05.07 | |||
| Диклофенак-АКОС | Мазь 1%: тубы 30 г 1 шт. рег. №: Р N001928/01 от 13.08.08 | |||
| Диклофенак-Акрихин | Гель д/наружн. Мазь д/наружн. прим. 1%: туба 30 г рег. №: Р N002146/01 от 13.04.09 Дата перерегистрации: 04.06.15 | |||
| Дип Рилиф | Гель для наружного применения рег. №: П N013180/01 от 27.04.07 | |||
| Долобене | Гель для наружного применения рег. №: П N013758/01
от 08.07.08 №: П N013758/01
от 08.07.08 | Произведено:
MERCKLE
(Германия)
контакты: ТЕВА (Израиль) | ||
| Долонит-Мосфарма | Гель для наружного применения рег.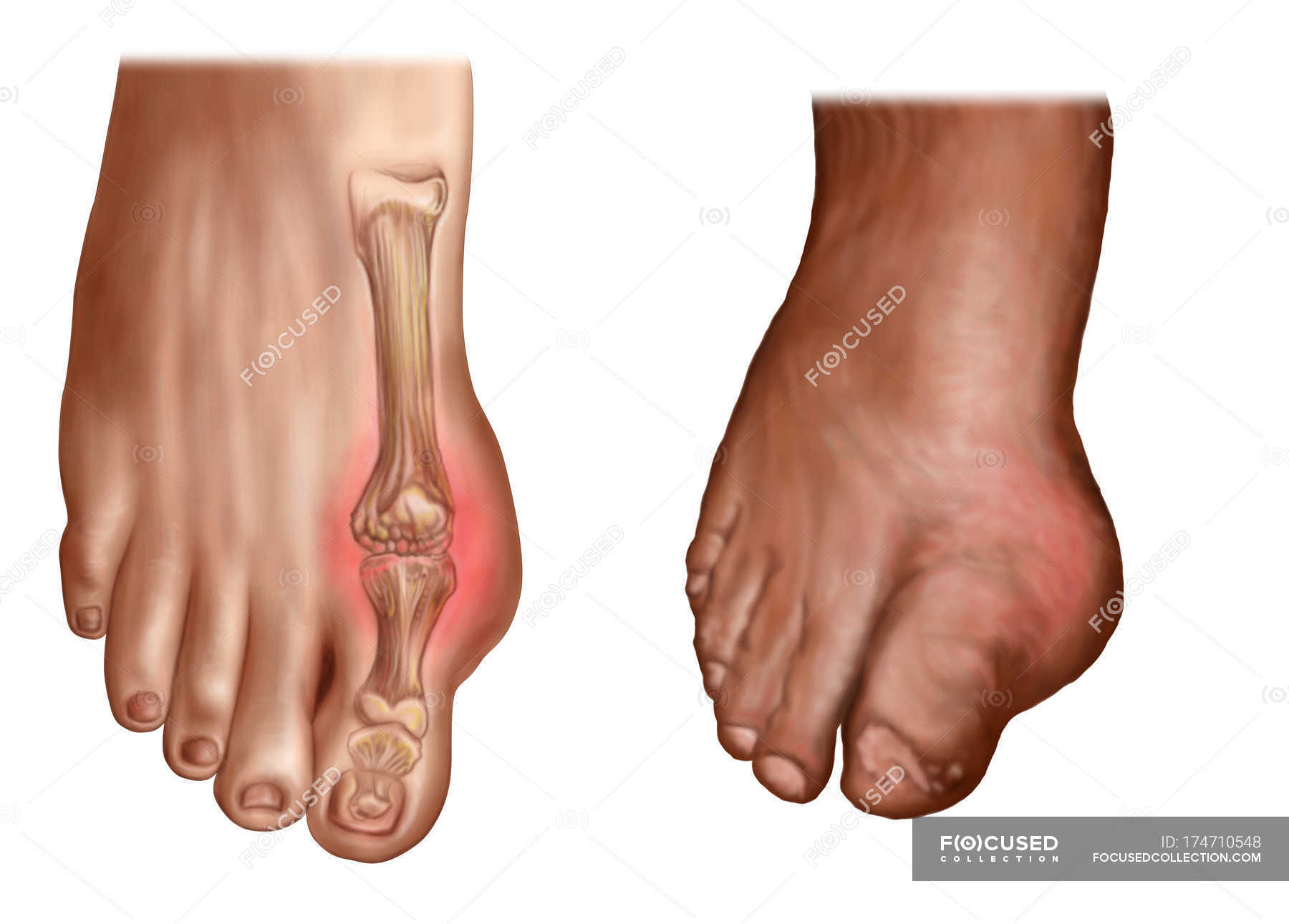 №: ЛП-003592
от 26.04.16 №: ЛП-003592
от 26.04.16 | |||
| Ибупрофен | Таб., покр. оболочкой, 200 мг: 10, 20 или 50 шт. рег. №: ЛС-001674 от 18.03.11 | |||
| Индовазин® | Гель для наружного применения рег. №: П N012746/01
от 14.08.08 №: П N012746/01
от 14.08.08 | |||
| Индометацин | Гель д/наружн. прим. 5%: туба 40 г рег. №: П N012767/02 от 14.05.09Гель д/наружн. прим. 10%: туба 40 г рег. №: П N012767/02 от 14.05.09 | |||
| Кармолис | Гель д/местн. | |||
| Кетопрофен | Гель д/наружн. прим. 2.5%: тубы 30 г рег. №: ЛП-000139 от 12.01.11Гель д/наружн. прим. 5%: тубы 30 г рег. №: ЛП-000465 от 01.03.11 Дата перерегистрации: 14.03.16 | |||
| Кеторол® | Гель д/наружн. | |||
| Матарен® Плюс | Крем для наружного применения рег. №: ЛСР-009016/10 от 31.08.10 | |||
| Мотрин® | Таблетки рег. №: Р N002874/01
от 15.08.08 №: Р N002874/01
от 15.08.08 | |||
| Найз® | Гель д/наружн. прим. 1%: тубы 20 г или 50 г рег. №: П N012824/02 от 20.06.08 | |||
| Пенталгин® Экстра-Гель | Гель для наружного применения рег. №: ЛП-004277
от 28.04.17 №: ЛП-004277
от 28.04.17 | |||
| Пихтовое масло | Масло д/наружн. применения: 15 мл или 25 мл фл.-капельн., 25 мл фл. рег. №: ЛС-001845 от 05.08.11 | |||
| Репарил®-гель Н | Гель для наружного применения рег. №: П N012372/01
от 26.04.07 №: П N012372/01
от 26.04.07 | Произведено: MADAUS (Германия) | ||
| Тералив 275 | Таблетки, покрытые пленочной оболочкой рег.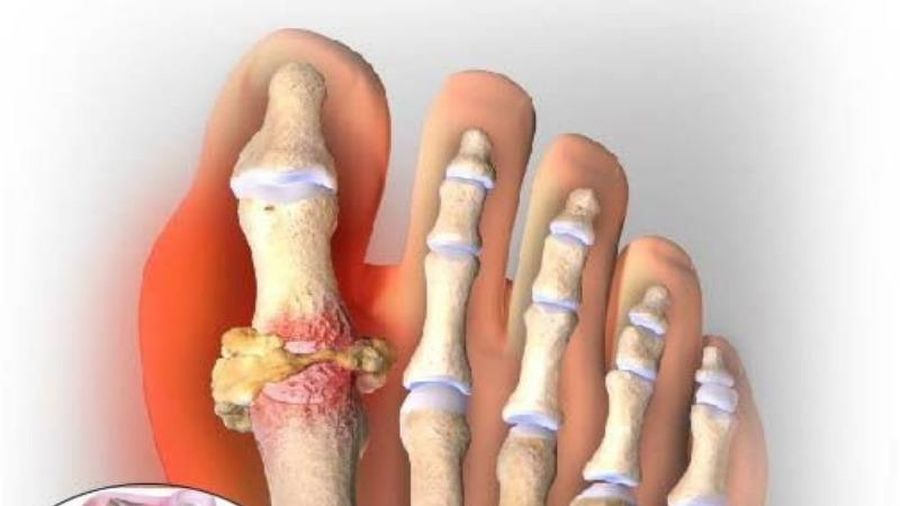 №: ЛП-004892
от 19.06.18 №: ЛП-004892
от 19.06.18 | |||
| Тизоль | Гель для местного и наружного применения рег. №: Р N001667/01 от 01.08.07 | |||
| Феброфид® | Гель для наружного применения рег.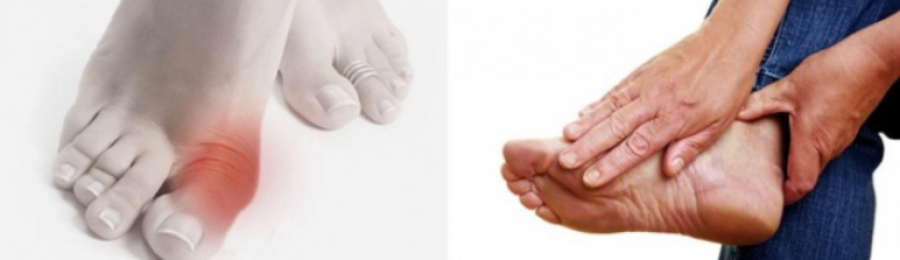 №: П N015477/01
от 08.04.09 №: П N015477/01
от 08.04.09 | |||
| Финалгель® | Гель для наружного применения рег. №: П N016210/01 от 15.02.10 | |||
| Финалгон® | Мазь д/наружн. | |||
| Хайрумат | Таблетки рег. №: ЛП-001514 от 16.02.12 | |||
Вальгусная деформация большого пальца стопы
Вальгусная деформация большого пальца стопы
World Travel Real EstateВальгусная деформация большого пальца стопы
Hallus valgus (вальгусная деформация большого пальца стопы) это состояние, при котором происходит повреждение сустава большого пальца ноги. Это заболевание обычно называют бурситом большого пальца стопы.Бурсит большого пальца связан с образованием костного нароста в ответ на травму. В действительности Hallus valgus это не просто реакция на травму. Интересно, что это заболевание почти никогда не встречается в культурах, которые не носят обувь. Узкая обувь, такая как на высоких каблуках и ковбойские сапоги, может способствовать развитию вальгусной деформации большого пальца стопы. Широкая обувь, с свободным пространством для пальцев ноги, уменьшает возможности развития деформации, и помогает уменьшить раздражение на область бурсита большого пальца стопы, при его наличии.
Это заболевание обычно называют бурситом большого пальца стопы.Бурсит большого пальца связан с образованием костного нароста в ответ на травму. В действительности Hallus valgus это не просто реакция на травму. Интересно, что это заболевание почти никогда не встречается в культурах, которые не носят обувь. Узкая обувь, такая как на высоких каблуках и ковбойские сапоги, может способствовать развитию вальгусной деформации большого пальца стопы. Широкая обувь, с свободным пространством для пальцев ноги, уменьшает возможности развития деформации, и помогает уменьшить раздражение на область бурсита большого пальца стопы, при его наличии.
Термин Hallus valgus фактически, описывает то, что происходит с большим пальцем ноги. Hallus — медицинский термин для обозначения большого пальца ноги, а valgus анатомический термин, который означает, что деформация происходит в сторону отклоняющуюся от средней линии тела. Так вальгусная деформация большого пальца стопы за пределы стопы. По мере прогрессирования этого процесса появляются и другие изменения. Одно из тех изменений — то, что кость, которая находится выше большого пальца ноги, первая метатарзальная кость , начинает больше отклоняться в другом направлении. Эту кость называют primus varus. Primus означает первую метатарзальную кость , а varus медицинский термин, который означает, что деформация проявляется отклонением от средней линии тела.Это создает ситуацию, где первая метатарзальная кость и большой палец ноги теперь формируют угол по отношению линии, проходящей по внутреннему краю стопы. Бурсит большого пальца стопы, который развивается сначала , является фактически реакцией на давление от обуви . Сначала реакцией на травматизацию является участок раздраженной, отечной ткани, которая постоянно трется между обувью и костью располагающейся под кожей. Со временем постоянное давление может приводить к утолщению костной ткани, что увеличивает припухлость и еще больше трение об обувь.
Одно из тех изменений — то, что кость, которая находится выше большого пальца ноги, первая метатарзальная кость , начинает больше отклоняться в другом направлении. Эту кость называют primus varus. Primus означает первую метатарзальную кость , а varus медицинский термин, который означает, что деформация проявляется отклонением от средней линии тела.Это создает ситуацию, где первая метатарзальная кость и большой палец ноги теперь формируют угол по отношению линии, проходящей по внутреннему краю стопы. Бурсит большого пальца стопы, который развивается сначала , является фактически реакцией на давление от обуви . Сначала реакцией на травматизацию является участок раздраженной, отечной ткани, которая постоянно трется между обувью и костью располагающейся под кожей. Со временем постоянное давление может приводить к утолщению костной ткани, что увеличивает припухлость и еще больше трение об обувь.
Причины
Многими проблемы возникающие в ногах, являются результатом патологического давления или трения. Самым простым способом определить наличие последствий патологического давления является осмотр ноги.Нога представляет собой твердую кость, обтянутую кожей. В большинстве случаев, симптоматика развивается постепенно так, как кожа и мягкие ткани амортизируют избыточное воздействие на ногу.Любое выпирание кости или травмы усугубляют уже имевшиеся последствия травмы. Кожа реагирует на трение и давление формированием мозоли .Мягкие ткани, располагающиеся под кожей, реагируют на избыточную нагрузку . И мозоль и утолщенные мягкие ткани под мозолью становятся болезненными и воспаляются. Уменьшению боли способствует уменьшение давления .Давление можно уменьшить извне за счет более свободной обуви или изнутри за счет оперативного вмешательства и удаления избыточных тканей.
Самым простым способом определить наличие последствий патологического давления является осмотр ноги.Нога представляет собой твердую кость, обтянутую кожей. В большинстве случаев, симптоматика развивается постепенно так, как кожа и мягкие ткани амортизируют избыточное воздействие на ногу.Любое выпирание кости или травмы усугубляют уже имевшиеся последствия травмы. Кожа реагирует на трение и давление формированием мозоли .Мягкие ткани, располагающиеся под кожей, реагируют на избыточную нагрузку . И мозоль и утолщенные мягкие ткани под мозолью становятся болезненными и воспаляются. Уменьшению боли способствует уменьшение давления .Давление можно уменьшить извне за счет более свободной обуви или изнутри за счет оперативного вмешательства и удаления избыточных тканей.
Факторы риска
- Обувь оказывает влияние на частоту появление вальгусной деформации большого пальца ( она ниже у взрослых которые не носят обувь). Однако, это не означает, что только обувь вызывает это заболевание.
 Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные : - Большая вероятность возникновения вальгусной деформации у лиц женского пола .Причиной может служить обувь.
- У балерин, которые проводят много времени на блоках, танцуя на пальцах ноги, и таким образом, у них можно ожидать более высокую вероятность возникновения вальгусной деформации
- Возраст. Частота деформации увеличивается с возрастом, с показателями 3 % у людей в возрасте 15-30 лет, 9 % у людей в возрасте 31-60 лет, и 16 % у тех кто старше 60 лет 1
- Генетические факторы имеют определенное значение
- Ассоциированные заболевания
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения.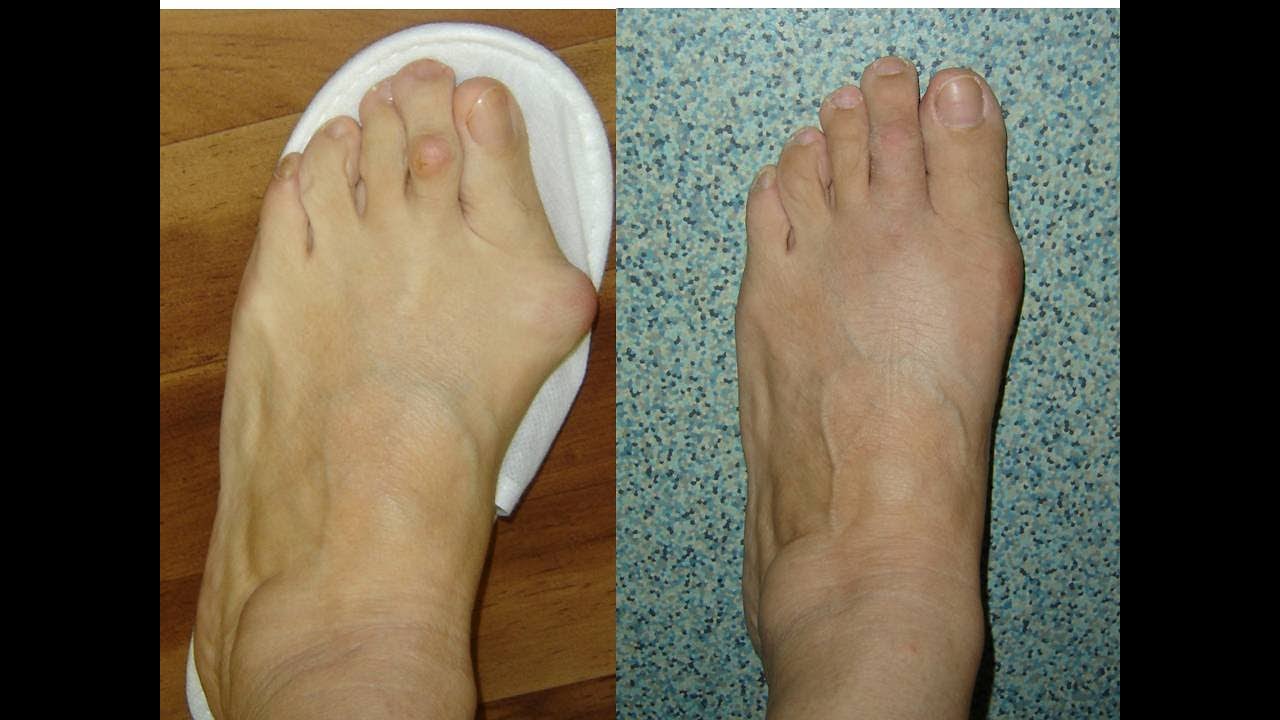 Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
- Подагра.
- Ревматоидный артрит.
- Псориатическая артропатия.
- Суставная гиперподвижность связанная с такими заболеваниями как синдром Марфана синдром Дауна.
- Рассеянный склероз.
- Болезнь Шарот
- Церебральный паралич.
Симптомы
Симптомы вальгусной деформации стопы в основном обусловлены бурситом большого пальца стопы. Бурсит большого пальца стопы является достаточно болезненным. При выраженной вальгусной деформации большого пальца стопы появляется и косметическая проблема. Кроме того, подбор обуви становится затруднительным, особенно для женщин, которые хотят быть модными и для них ношение модной обуви становится настоящим испытанием . И наконец, увеличение деформации начинает перемещать второй палец стопы и могут создаваться условия для трения второго пальца об обувь.
Диагностика
История болезни
- Пациента может беспокоить боль в большом пальце стопы при ходьбе или каких-то движениях. Это может свидетельствовать о дегенерации внутрисуставного хряща.
- Боль может быть ноющая в области плюсныб вследствие ношения обуви. Возможно увеличение деформации . .
- Необходимо выяснить какие физические нагрузки увеличивают боли и что облегчает боль ( может быть просто снятие обуви).
- Наличие в анамнезе травмы или артрита.
- Достаточно редко бывают острые боли или покалывание в дорсальной области бурсы большого пальца ,что может указывать травматический неврит среднего дорсального кожного нерва.
- Пациент может также описать симптомы, вызванные деформацией, такие как болезненный второй палец ноги, межпальцевой кератоз, или образование язвы .
Внешний осмотр
- Необходимо понаблюдать за походкой пациента .
 Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах.
Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах. - Положение большого пальца стопы по отношению к другим пальцам ноги. Дисторсия сустава может быть в разных проекциях..
- Выдающееся положение сустава. Эритема или припухлость указывают давление от обуви и раздражение.
- Диапазон движения большого пальца стопы в метатарзальном суставе. Нормальное сгибание назад — 65-75 ° с плантарным сгибанием менее 15 °. Причем необходимо обратить внимание присутствуют ли боль, крепитация. Боль без крепитации предполагает наличие синовита.
- Наличие любого кератоза, который предполагает патологическое натирание от неправильной походки ..
- Ассоциированные деформации могут включать молоткообразные вторые пальцы стопы и гибкое или твердое плоскостопие. Эти деформации могут вызвать более быструю прогрессию вальгусной деформации большого пальца стопы, поскольку снижается боковая поддержка стопы.
 .
.
Изменения в движениях в суставе большого пальца:
- Увеличение абдукции большого пальца стопы в поперечных и фронтальных плоскостях.
- Увеличение среднего выдающегося положения пальцев стопы.
- Изменение в сгибании назад сустава.
Кроме того, необходимо обратить внимание на состояние кожи и периферического пульса. Хорошее кровообращение особенно имеет значение если планируется оперативное лечение и необходимо нормальное заживление послеоперационной раны.
Исследования
Рентгенография позволит увидеть степень деформации и может указать подвывих сустава.При необходимости исключения других заболеваний может быть назначено КТ. УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения. Лабораторные исследования назначаются при необходимости исключить ассоциированные заболевания и при подготовке к оперативному лечению.
Лечение
Консервативное Лечение
Лечение вальгусной деформации большого пальца стопы, почти всегда, начинают с подбора удобной обуви, не вызывающей трение или нагрузку. На ранних стадиях Hallus valgus ношение обуви с широкой передней частью может остановить прогрессию деформации. Так как боль, которая является результатом бурсита большого пальца стопы, происходит из-за давления от обуви, лечение сосредотачивается на том, чтобы убрать давление, которое обувь оказывает на деформацию. Более широкая обувь уменьшает давление на бурсит большого пальца стопы. Прокладки для бурсы большого пальца стопы могут уменьшить давление и трение от обуви. Существуют также многочисленные устройства, такие как распорные ортопедические изделия, которые позволяют шинировать палец и изменить распределение нагрузки на стопу.
На ранних стадиях Hallus valgus ношение обуви с широкой передней частью может остановить прогрессию деформации. Так как боль, которая является результатом бурсита большого пальца стопы, происходит из-за давления от обуви, лечение сосредотачивается на том, чтобы убрать давление, которое обувь оказывает на деформацию. Более широкая обувь уменьшает давление на бурсит большого пальца стопы. Прокладки для бурсы большого пальца стопы могут уменьшить давление и трение от обуви. Существуют также многочисленные устройства, такие как распорные ортопедические изделия, которые позволяют шинировать палец и изменить распределение нагрузки на стопу.
Медикаментозное лечение и физиотерапия
Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. Кроме того, возможны инъекции кортикостероидов. Длительная физиотерапия не доказала свою терапевтическую эффективность .
Ортопедические изделия
Возможно применение различных ортопедических изделий ( супинаторов, корректоров пальцев стопы, межпальцевые валики ). Применение ортопедических приспособлений помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения. Индивидуальные стельки помогают корректировать нарушенный свод стопы.
Применение ортопедических приспособлений помогает на ранних стадиях остановить дальнейшую деформацию. При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения. Индивидуальные стельки помогают корректировать нарушенный свод стопы.
Если же деформация обусловлена метаболическим нарушением или системным заболевание, то необходимо провести лечение направленное на коррекцию основного заболевания с привлечением ревматолога или эндокинолога.
Хирургическое лечение
Если все консервативные меры оказываются не эффективными, то принимается решение об оперативном лечении. В настоящее время, существует более 100 оперативных методик по лечению Hallus valgus.Основные задачи при хирургическом лечении следующие :
- удалить бурсит большого пальца стопы
- реконструировать кости, из которых состоит большой палец ноги
- уравновесить мышцы вокруг сустава так, чтобы не было рецидива деформация
Удаление «нароста»
В некоторых умеренных случаях формирования бурсита большого пальца стопы, при операции может быть удален только нарост на сумке сустава. Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Эта операция, выполняется через маленький разрез на стороне ноги в области бурсита большого пальца стопы. Как только кожа разрезана удаляется нарост с помощью специального хирургического долота. Кость выравнивается и разрез кожи ушивают маленькими швами.
Более вероятно, что реконструкция большого пальца ноги также будет необходима. Главное решение, которое должно быть принято, состоит в том, надо ли разрезать метатарзальную кость и также ее реконструировать . Для решения этого вопроса имеет значение угол между первой метатарзальной и второй костью.Нормальный угол — приблизительно девять или десять градусов. Если угол будет 13 градусов или больше, то скорее всего необходимо разрезать и реконструировать метатарзальную кость. Когда хирург разрезает и производит репозицию кости, то это называется остеотомией. Есть два основных метода, используемых, чтобы выполнить остеотомию и реконструкцию первой метатарзальной кости..
Дистальная Остеотомия
В некоторых случаях дистальный конец кости разрезается и перемещается в латерально (это называется дистальной остеотомией). Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Это позволяет эффективно уменьшить угол между первыми и вторыми метатарзальными костями. Этот тип операции обычно требует одного или двух маленьких разрезов в ноге. Как только хирург достигает удовлетворительного положения костей, остеотомия сопрождается фиксацией костей с помощью металлических булавок .После операции и заживления булавки удаляются( обычно их удаляют через 3-6 недель после операции).
Прокимальная остеотомия
В других же ситуациях, первая метатарзальная кость разрезается в проксимальном конце кости. Этот тип операции обычно требует двух или трех маленьких разрезов в ноге. Как только кожа разрезана , хирург выполняет остеотомию. Кость подвергается реконструкции и фиксируется на время металлическими булавками. Эта операция тоже уменьшает угол между метатарзальными костями.Кроме того, производится релизинг сухожилия мышцы, приводящей большой палец стопы. Поэтому, после операции надевается специальный бандаж.
Реабилитация после операции
Необходимо в среднем 8 недель для того, чтобы произошло заживление мягких тканей и костей. Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
Ногу на этот период лучше поместить в обувь с с деревянной подошвой или специальный бандаж для того, чтобы исключить травматизацию оперированных тканей и дать возможность нормальной регенерации. Непосредственно после операции могут понадобиться костыли.
У пациентов с выраженным бурситом через определенное время после операции может быть назначена физиотерапия ( до 6-7 процедур) . Кроме того, необходимо носить обувь с расширенным передом. Возможно также использование корректоров. Все это может позволить быстрее вернуться к нормальной ходьбе.
TransportХирургия стопы и голеностопы | КЛИНИКА КАРДИОЛИТА
Hallux на латыни – большой палец, valgus – описывает направление деформации. Деформация первой плюсневой кости и большого пальца возникает, когда большой палец начинает искривляться по направлению других пальцев стопы, а первая плюсневая кость — в совершенно противоположном направлении.
Сустав, который находится между большим пальцем стопы и первой плюсневой костью, является сложным. Во время движения человека работают сустав составляющие кости, связки и сухожилия. Вместе они переносят и распределяют массу тела. Долговременное травмирование сустава приводит к образованию костных деформаций. Это заболевание чаще встречается у женщин, которые носят узкие, заостренные туфли, с высокими каблуками. Такая обувь особенно травмирует сустав стопы, поскольку при ходьбе весь вес тела падает именно на него.
Во время движения человека работают сустав составляющие кости, связки и сухожилия. Вместе они переносят и распределяют массу тела. Долговременное травмирование сустава приводит к образованию костных деформаций. Это заболевание чаще встречается у женщин, которые носят узкие, заостренные туфли, с высокими каблуками. Такая обувь особенно травмирует сустав стопы, поскольку при ходьбе весь вес тела падает именно на него.
Люди пожилого возраста также имеют «косточки», потому что их сустав большого пальца ноги часто повреждается артритом. Такие деформации – частая черта одной родни. Однако наследуются не «косточки», о тип стопы. Люди с широкой стопой или низким сводом стопы склонны чаще болеть «косточками», нежели имеющие высокий свод стопы. Артриты различных форм также также влияют на образование «косточек». Артрит повреждает защитный хрящ, сустав, он становится менее подвижным. Склонность болеть – наследуется, родители должны следить за ранними признаками деформации стопы или дискомфорта у ребёнка. Если у ребёнка тот же тип стопы, что и у одного из родителей, вполне вероятно, что со временем у него будут развиваться «косточки». Симптомы заболевания обычно концентрируются возле центра «косточек». Они становятся болезненными, становится трудно ходить с высокими каблуками или даже в нормальной обуви. Кожа и мягкие ткани вокруг «косточек» опухает, начинает развиваться воспаление. Деформация суставов со временем становится и косметической проблемой — женщины, которые хотят быть модными, не могут носить ту обувь, которая им нравится.
Лечение заболевания зависит от степени выраженности деформации и интенсивности боли. Чтобы предотвратить прогрессирование заболевания, следует обратиться к врачу-ортопеду сразу, заметив первые признаки деформации и боль. Чем дальше отсутствует лечение «косточек», тем болезненнее деформируются и другие пальцы ноги, а также вся стопа.
Для снятия легкой боли и воспаления назначаются нестероидные противовоспалительные препараты от воспаления, физиотерапевтические процедуры, используются специальные вставки для обуви, корректирующие движения стопы и уменьшающие боль «косточек». В случаях ревматоидного или подагрического артрита назначаются дополнительные лекарства.
Операцию рекомендуется тогда, когда консервативное лечение не дает желаемого эффекта или деформация значительно прогрессирует. После операции у большинства пациентов исчезает деформация кости и боль. Сущность операции — исправить ось кости, удалить костные наросты и восстановить нормальную функцию сустава. Осматриваются стопы, в рентгенограммах измеряются несколько важных углов, которых формируют кости стопы, определяется степень деформации и выбирается тип операции.
В случае легкой деформации hallux valgus, ортопед удаляет костные наросты, также выполняет пластику сухожилий и связок вокруг сустава.
Во время лечения умеренной деформации hallux valgus удаляются костные наросты, разрезанная кость перемещается в правильное положение, выполняется пластика сухожилий и связок вокруг сустава.
В случаях тяжелой деформации hallux valgus проводятся следующие хирургические процедуры: удаляются костные наросты; из кости удаляется часть формы киля, кость восстанавливается в правильное положение и фиксируется металлическими конструкциями; восстанавливается пластика сухожилий и связок.
Если сустав сильно поврежден, может применятся дополнительная пластика мягких тканей или эндопротезирование сустава. В случае легкой и средней деформации, обе стопы могут быть прооперированы одновременно. В случаях сложной деформации оперируется по одной стопе. Другую операцию лучше всего делать через 4 – 6 месяцев.
После операции стопа пациента перевязывается, на 3 – 6 недель подбирается специальная обувь. Затем разрешается носить нормальную обувь, однако физическая активность ограничивается еще на 8-12 недель.
В умеренных и сложных случаях разрезанная кость фиксируется металлическими стержнями, винтами или пластиной. В более тяжелых случаях после операции на 4 – 6 недель накладывается гипсовая лонгета. Рекомендуется ходить с костылями, не наступая на прооперированную стопу. Кость заживает за 8 недель. Во время послеоперационного периода очень важно тренировать большой палец ноги. Зарядка начинается через 10-12 дней после операции, когда заживает хирургическое сечение.
Подагра: признаки, симптомы, лечение подагры. Подагра сосудов ног
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в месте отложения кристаллов моноурата натрия у людей с гиперурикемией (повышение мочевой кислоты в крови), обусловленной внешнесредовыми и/или генетическими факторами. (Носонова В. А. 2003 год).
Подагра считается одной из «старых» болезней. Острыми болями в стопе в V веке до нашей эры Гиппократ описал «подагру» (название болезни происходит от греческих слов «под» — нога, «агра» — капкан). Данным заболеванием страдали такие известные люди как Леонардо да Винчи, Александр Македонский, члены семьи Медичи из Флоренции, Исаак Ньютон, Чарльз Дарвин.
Патогенез заболевания
Известно, что пуриновые основания в организме человека расщепляются до мочевой кислоты, далее выводятся почками. При превышении концентрации мочевой кислоты в крови, происходит откладывание ее кристаллов в виде моноурата натрия в суставах, почках, мягких тканях. В результате возникает артрит, появляются образования на сгибательных поверхностях суставов, ушных раковинах (тофусы), развивается поражение почек в виде уратной нефропатии, а также в почках образуются камни.
Наиболее часто подагрой болеют мужчины в возрасте 30-60 лет, у женщин заболевание развивается реже, чаще в постменопаузальный период.
Причины подагры
- Прием лекарственных препаратов: тиазидовых диуретиков, аспирина (2 г в сутки), циклоспоринов.
- Заболевания, ведущие к появлению симптомов подагры: ишемическая болезнь сердца (ИБС), артериальная гипертензия, метаболический синдром, хроническая почечная недостаточность, псориаз, некоторые заболевания крови. Развитию подагры также могут способствовать трансплантация органов, и введение контрастного вещества при рентгенологических исследованиях.
- Злоупотребление в пищу продуктов богатых пуриновыми основаниями может провоцировать и усугублять развитие данного заболевания: жирные сорта мяса и рыбы, алкоголь, газированные напитки, бобовые, яйца, шоколад, грибы.
Классификация заболевания
Различают первичную и вторичную подагру. Более 99% случаев первичной подагры называют идиопатической. Это означает, что причина гиперурикемии не известна. Первичная подагра является результатом сочетания генетических, гормональных и диетических факторов. Вторичная подагра обусловлена лекарственной терапией или другими факторами, которые вызвали нарушения обмена веществ в организме.
Признаки и симптомы подагры
Это острый приступ артрита, как правило, одного сустава, чаще I плюсне-фалангового, голеностопного или коленного. Обычно приступ артрита развивается ранним утром или ночью, среди полного здоровья. Проявляется он в виде сильной давящей боли в том или ином суставе. Пораженный сустав опухает, повышается температура в области сустава, кожа краснеет и начинает лосниться. Обычно днем боль становиться меньше, но к ночи она снова усиливается. Продолжительность приступа подагры длится от двух-трех дней до недели, иногда и больше. При повторном приступе в такое воспаление могут вовлекаться и другие суставы. При длительном течении подагры на сгибательных поверхностях суставов образуются тофусы, которые могут вскрываться с выходом кристаллов мочевой кислоты. В этот момент пациент испытывает довольно интенсивную боль.
Критерии диагноза подагры
| Критерий | Сустав | Балл |
|---|---|---|
|
Клинические |
||
| Вовлечение суставов во время типичного приступа подагры |
голеностопный сустав/предплюсна, 1-й плюснефаланговый сустав |
+ 1 балл + 2 балла |
|
Типичный острый приступ подагры |
эритема над поверхностью сустава (сообщается пациентом либо фиксируется врачом), невозможность прикосновения или надавливания на область пораженного сустава, значительные трудности при ходьбе или невозможность выполнять. |
одна характеристика «+1 балл» две характеристики «+2 балла» три характеристики «+3 балла» |
| Динамика типичного острого приступа |
Наличие 2 и более признаков независимо от противовоспалительной терапии:
|
один типичный эпизод «+1 балл»
рецидивирующие типичные эпизоды«+2 балла» |
| Клинические признаки тофуса | Дренированный либо гипсообразный подкожный узелок, часто васкуляризированный, с типичной локализацией: суставы, уши, бурса локтевого отростка, подушечки пальцев, сухожилия. | Представлены «+4 балла» |
| Лабораторные методы | ||
| Уровень мочевой кислоты (определяется в тот промежуток времени, когда пациент не получает препараты, снижающие уровень мочевой кислоты) |
< 4 мг/дл (240 мкмоль/л) 6- 8- >10 мг/дл (> 600 мкмоль/л) |
«- 4 балла» «+2 балла» «+3 балла» «+4 балла» |
| Анализ синовиальной жидкости (поляризационная микроскопия) | Отрицательный результат. | «-2 балла» |
| Методы диагностической визуализации | ||
| Признаки наличия депонирования уратов | Ультразвуковой феномен «двойного контура» или признаки депонирования уратов при использовании метода КТ с двумя источниками излучения. | «+4 балла» |
| Признаки наличия связанного с подагрой поражения сустава | Обнаружение по меньшей мере 1 эрозии во время проведения рентгенографии кистей и/или стоп. | «+4 балла» |
Пример использования критериев диагноза:
- Приступ артрита I плюснефалангового сустава — +2 балла
- Характеристика эпизода: эритема над суставом, невозможность терпеть прикосновение/давление, большие трудности при ходьбе/неспособность использовать пострадавший сустав +3 балла
- Более 1 «типичного эпизода артрита» — +2 балла
- Гиперурикемия (548 мкмоль/л) — +3 балла
Методы лечения подагры
Лечение подагры состоит как из фармакологических, так и нефармакологических методов, и должно учитывать следующие факторы:
- концентрацию мочевой кислоты, количество предшествующих атак артритов,
- стадию болезни (асимптомное повышение мочевой кислоты, межприступный период, острый либо интермиттирующий артрит, хроническая тофусная подагра,
- возраст, пол, ожирение, гиперурикемические препараты, полипрагмазию.
Следует помнить, что бессимптомная гиперурикемия не приравнивается к подагре. В настоящее время нет данных, доказывающих необходимость проведения лекарственной терапии для поддержания у таких пациентов нормоурикемии, основным методом терапии в этом случае является лечение коморбидных заболеваний, коррекция пищевого рациона и модификация образа жизни.
При лечении подагры комбинация нефармакологических и фармакологических методов лечения более эффективна, чем монотерапия. При лечении необходимо принимать во внимание фазу болезни: острый приступ артрита, межприступный период, хроническая форма, тофусная форма, сывороточная концентрация мочевой кислоты, количество приступов артрита, наличие коморбидных состояний, таких как сахарный диабет (СД), артериальная гипертензия, ИБС, а также факторы риска гиперурикемии.
Основным аспектом терапии является обучение больного правильному образу жизни, снижение массы тела, диета, уменьшение приема алкоголя, особенно пива. Ограничение в пищевом рационе богатых пуринами продуктов животного происхождения и снижение массы тела способствует снижению сывороточного уровня мочевой кислоты.
Одним из обязательных условий лечения подагры является контроль над коморбидными заболеваниями — дислипидемией, альтернативной гипертензией, сахарным диабетом, а также снижение веса и отказ от курения.
Лечение острого приступа подагрического артрита
Для лечения острого приступа подагры используются нестероидные противовоспалительные препараты (НПВП) и колхицин (при пероральном применении). Одним из эффективных методов лечения является удаление синовиальной жидкости и внутрисуставное введение длительно действующих стероидов. Данный метод лечения является эффективным и безопасным.
Рекомендации по проведению антигиперурикемической терапии
Целью антигиперурикемической терапии является предупреждение образования и растворение имеющихся кристаллов моноурата натрия путем поддержания уровня мочевой кислоты (МК) ниже 360 мкмоль/л.
-
Аллопуринол – способствует проведению адекватной длительной антигиперурикемической терапии. Препарат рекомендован в дозе 100 мг ежедневно, при необходимости доза увеличивается по 100 мг каждые две-четыре недели. Пациентам с почечной неостаточностью необходима корректировка дозы данного препарата.
-
Урикозурические агенты (пробенецид, сульфинпиразон) используются в качестве альтернативы аллопуринолу у пациентов с нормальной функцией почек. Данные препараты относительно противопоказаны пациентам с уролитиазом.
-
Бензбромарон — мощный урикозоурик; препарат более эффективен, чем аллопуринол. Он применяется при умеренном снижении почечной функции, но требует контроля в связи с гепатотоксичностью.
-
Колхицин может использоваться в качестве профилактики суставных атак в течение первого месяца антигиперурикемической терапии (0,5-1,0 грамм в день) и/или НПВП.
Стоит заметить, что у больных с подагрой прием диуретиков по возможности отменяют (за исключением случаев, когда диуретики назначены по жизненным показаниям).
- Лозартан и фенофибрат имеют умеренный урикозурический эффект. Данные препараты рекомендуется назначать больным, резистентным или плохо переносящим аллопуринол или другие урикозоурики, в случае наличия гипертензии или метаболического синдрома. Однако, клиническое значение такой терапии и ее рентабельность пока неизвестны.
В Клинике высоких медицинских технологий им. Н. И. Пирогова пациенты смогут осуществить определение сывороточного уровня мочевой кислоты и других важных биохимических показателей крови, а также сдать клинические анализы крови и мочи, и получить квалифицированную консультацию врача-ревматолога по лечению как в межприступный период заболевания, так и в период атаки острого подагрического артрита.
Se Barun Hospital
-Наследственный фактор |
Симптомы Вальгусной деформации большого пальца стопы
— Искривление большого пальца, выступ своды стопы наружу и боли.
— Невозможно ходить и носить обувь из-за боли.
Методы лечения повреждения связок голеностопа
Основные методы лечения
-> Медикаментозное лечение, физиотерапия, лечебная гимнастика
※ Носить обувь с широким носком и на низких каблуках, спортивную обувь, обувь с корректирующими стельками.
Методы консервативного лечения
-> Пролотерапия, специализированная на ДНК
Придает искривленным связкам устойчивость, предотвращает вальгусную деформацию и переход деформации к артриту. Также, восстанавливает ослабщий и стертый хрящ, укрепляет суставы и устраняет боль.
Методы хирургического лечения
-> Коррекция вальгусной деформации стопы и т.д.
Бурсит большого пальца
Каждому человеку с детства внушают, что ношение удобной обуви — залог здоровья наших ног. Мамы и папы бесконечно щупают пальчики детей, чтобы точно убедиться, что нигде не давит, что ножка чувствует себя комфортно. Действительно, комфортная обувь — главное условия здоровья наших суставов. Но со временем желание быть красивее берет верх над страхом за свое здоровье. Женщины и девушки надевают высокие каблуки, не думая, что это прямая дорога к такому заболеванию как бурсит пятки. Мы носим «лодочки» с зауженными носами и не думаем, что этим подвергаем большой палец мощной деформации. Дело в том, что наша стопа вообще не предназначена для ношения обуви. Именно на стопе находится масса нервных окончаний, отвечающих за работу каждого внутреннего органа. Природа создала наши стопы для того, чтобы человек ходил голыми ногами по земле и естественным путем массировал стопы, что позволяло нашим органам работать лучше и нам быть здоровыми.
Но современный мир изменил установку природы и теперь мы все ходим в туфлях, сапогах. Однако ранее обувь создавалась таким образом, чтобы человек при ношении не испытывал дискомфорта. Нога должна располагаться свободно, при ходьбе принимать нормальную форму. Но теперь новомодные туфли и желание быть красивым убило здоровья ног. Именно обувь — главная причина бурсита большого пальца стопы.
Бурсит большого пальца стопы выражается значительной опухолью в области большого пальца или пятки, если это бурсит пятки. Такая опухоль однозначно говорит о том, что человек носит неправильную обувь. Чаще всего это обувь с зауженными носами, туфли на высоких каблуках, в которых полностью деформируется вся стопа. Большой палец подвержен деформациям чаще других потому, что именно он первым страдает при ходьбе. Под давлением обувь палец сначала искривляется, затем начинается деформация и вот начинает страдать хрящевая ткань. Суставная сумка не в состоянии больше сдерживать колоссальную механическую нагрузку и в результате заболевания начинает активно прогрессировать.
Но причиной бурсита стопы может стать врожденная патология пальцев, плоскостопия. Особенно опасно сочетание плоскостопии с ношением ненадлежащей обувью, в частности, этим грешат молодые люди. От природы деформирована нога подвергается дополнительной разрушающей силе давления, что приводит к печальным последствиям. Люди со временем жалуются на сильные боли в области большого пальца или мизинца, сустав опухает и становится невозможным подобрать оптимальную обувь.
Иногда боль в суставе большого пальца так сильна, что не дает даже двигать пальцем, не то что обуться или передвигаться. Причиной бурсита большого пальца может стать артрит или артроз. Но на практике чаще всего причина — обувь.
Лечение бурсита большого пальца
Лечение начинается с назначения носить правильную обувь. Обычно это ортопедические варианты, ортопедические стельки и полный запрет на каблуки, узкие носы. Обувь должна быть с широким носом, на низких и объемных каблуках, чтобы обеспечить равномерное распределение нагрузки. Нога при ходьбе не должна «висеть» в воздухе, пальцы и пятка должны располагаться на одной линии, строго параллельно земле. Носы обуви должны быть широкими настолько, чтобы при ходьбе не менять положение пальцев.
При более тяжелых формах бурсита большого пальца назначается специальная обувь с фиксаторами пальцев, валиками между фалангами и прочими корректорами стопы и пальцев. Это позволяет облегчить общее состояние и снизить боль.
Также назначаются противовоспалительные препараты, обезболивающие и анальгетики. Однако обезболивания рекомендуется проводить минимальный срок, максимальное снижение боли достигается приемом определенных препаратов, которые купируют именно заболевания: Диклофенак, Ибупрофен.
При хронических формах возможно удаление болезненного нароста и введения медикаментов непосредственно в сам сустав. Однако такое решение принимается только в том случае, когда проводимая терапия не произвела положительного эффекта.
Отдельно нужно сказать о средствах народной медицины. При лечении бурсита стопы она будет очень полезна и даже необходима. Эффективно делать теплые и расслабляющие ванночки для ног, можно использовать успокаивающие травяные настои. Полезно делать примочки и теплые компрессы из меда, отвара ромашки или уксуса. По желанию можно чередовать эти примочки с приложением льда к суставу. Только здесь важно знать меру: держать лед до тех пор, пока не появится легкий — легкий холодок. Важно не переохладить ноги, как и все суставные заболевания, бурсит не дружит с холодом.
Лечение бурсита большого пальца обычно проходит за две недели. Однако для этого необходимо сразу обратиться к врачу. Заболевания характерно тем, что его можно не допустить и даже остановить в начальной форме с помощью народных методов лечения. Нужно понимать, что как только вы чувствуете дискомфорт в стопе и болезненность, это означает, что вам уже нужно лечение. Нельзя забывать, что здоровье ног важно для всего организма. Кроме того, бурсит может поворачиваться, поэтому необходимо с вниманием относится к себе и своим стопам.
Артрит большого пальца ноги (Hallux Rigidus): какие у меня варианты лечения?
Что это?
Артрит — дегенеративное заболевание хряща (гладкая поверхность суставных поверхностей). Артрит большого пальца ноги является наиболее распространенным артритом стопы, которым страдает 1 из 40 человек в возрасте старше 50 лет. Чаще страдают женщины, и заболевание обычно развивается в возрасте от 30 до 60 лет.
Состояние может особенно сильно изменить жизнь — ограничить способность человека выполнять действия, которые когда-то были для него приятными, вызвать боль и ограничить выбор обуви.
Симптомы и клиническая картина
Большинство пациентов жалуются на боли в суставе большого пальца ноги, особенно при отталкивании от ходьбы. Пациенты замечают скованность и припухлость большого пальца ноги, а также большую шишку на верхней части пальца, которая может мешать обуви.
Диагностика
Большинство случаев можно диагностировать только на основании истории болезни и физикального обследования. Рентген важен для понимания степени артрита, а также размера и расположения костных шпор.
XRays, демонстрирующие сужение суставной щели и большую костную шпору от верхушки первой плюсневой кости
Варианты лечения
Безоперационное лечениеБезоперационное лечение — это лечение первой линии, которое состоит из противовоспалительных препаратов, льда и смены обуви, чтобы избежать гибкой узкой обуви.
Вставки для обуви (удлинитель Мортона) могут быть полезны для ограничения движений в суставе большого пальца ноги и облегчения боли.Иногда инъекции стероидов могут облегчить симптомы, но не обратить вспять артритный процесс.
Удлинитель Morton
Оперативное лечениеЕсли нехирургические методы лечения оказались безуспешными, существуют хирургические варианты лечения артрита большого пальца стопы.
Хейлэктомия (удаление костной шпоры)
Хейлэктомия, или удаление костной шпоры, включает сбривание костной шпоры с верхней и боковых сторон сустава.Эта процедура предназначена для более легких артритов.
Хейлэктомия обеспечивает надежное улучшение при ношении обуви, хорошее обезболивание и небольшое улучшение диапазона движений. Это позволяет пациентам быстро выздоравливать благодаря способности выдерживать нагрузку (вставать и переносить тяжести на ноги), как это допускается сразу после операции.
Основным недостатком этой операции является то, что если артрит прогрессирует, пациенту может потребоваться повторная операция в будущем.
Внешний вид до операции костной шпоры (верхнее изображение) и внешний вид после операции (нижнее изображение) после хейлэктомии
Артродез (фьюжн)
На поздних стадиях артрита традиционно лечили хирургическим сращением большого пальца ноги.В этой процедуре удаляется поврежденный хрящ, и две кости сустава фиксируются вместе пластинами и винтами, чтобы позволить им срастаться. Эта процедура устраняет все оставшиеся движения сустава большого пальца ноги.
Fusion очень надежно снимает боль в суставе. Исследования показали хорошее восстановление походки с очень небольшими функциональными ограничениями. Эта операция также является отличным вариантом для пациентов с артритом, связанным с деформацией пальца ноги.
Основным недостатком этой операции является то, что хороший результат — полностью жесткий сустав. Этот результат отрицательно повлияет на пациентов, которые хотят бегать или участвовать в занятиях, требующих движения большого пальца ноги (например, во многих позах йоги). Восстановление длится дольше, чем удаление костной шпоры, при этом требуется нагрузка на пятку в течение 6 недель после операции и примерно 3 месяца, пока пациент не сможет ходить в обычной обуви. Кроме того, существует небольшая вероятность того, что кости не срастутся (это называется несращением), и для устранения этого потребуется еще одна операция.
Внешний вид до операции (левое изображение) серьезного сужения суставной щели и артрита большого пальца стопы и внешний вид после операции (правое изображение) процедуры слияния (артродез).
Замена пальца ноги
И полная замена пальца стопы (с обеих сторон), и гемиартропластика (половина сустава) были исследованы для лечения артрита большого пальца стопы. Хорошая замена пальца ноги уменьшит боль, восстановит движение и улучшит функцию. Кроме того, он будет долговечным и его можно будет отредактировать, если он выйдет из строя.
К сожалению, в ортопедических исследованиях недостаточно доказательств в пользу замены большого пальца стопы. Многие имплантаты осложняются ранним расшатыванием имплантата, жесткостью и отказом, требующим сложных ревизионных операций.
Имплантат синтетический хрящ
Недавно FDA одобрило имплантат для использования в Соединенных Штатах, который используется в Великобритании и Канаде с 2009 года. В июле 2016 года в Соединенных Штатах был установлен первый синтетический хрящевой имплантат.Во время этой процедуры поврежденный хрящ удаляется и заменяется биосовместимым биомедицинским полимерным имплантатом. Имплант имеет хрящевидную, сжимаемую, прочную опорную поверхность с низким коэффициентом трения.
В отличие от процедуры слияния, пациенты могут начать переносить вес сразу после операции, если это допустимо. Две важные статьи с данными за два и пять лет были недавно опубликованы в выдающемся журнале хирургии стопы и голеностопного сустава.
Предварительные результаты демонстрируют отличное обезболивание с сохранением подвижности, хорошими функциональными результатами и быстрым восстановлением, позволяющим немедленно перенести вес.У пациентов, которые продолжали испытывать боль, пациенты переводятся на стандартную процедуру слияния (в отличие от замены пальца стопы).
Изображения синтетического хрящевого имплантата до и после имплантации
В конечном счете, лечение артрита большого пальца ноги требует совместного процесса принятия решений между вами и вашим хирургом-ортопедом стопы и голеностопного сустава, прошедшим стажировку. К счастью, существует множество нехирургических и хирургических методов лечения, которые помогут вам получить адекватное обезболивание, которое поможет вам оставаться активным.
достижений в борьбе с артритом большого пальца ноги
Новые варианты лечения помогают пациентам быстрее вернуться к нормальной деятельности
Большой палец ноги играет решающую роль в стоянии, ходьбе и многих других повседневных действиях. Он позволяет людям ходить и бегать в вертикальном положении и поглощает силы, почти в два раза превышающие массу тела человека при ходьбе. Несмотря на то, что терпит большой палец ноги, неудивительно, что чрезмерное его использование может разрушить суставной хрящ и вызвать серьезную боль и даже физические деформации.
Несмотря на очевидные признаки, артрит большого пальца стопы, который возникает, когда хрящи в суставах изнашиваются и обнаженные кости трутся друг о друга, часто не замечают. Хирурги стопы и голеностопного сустава призывают людей обращать внимание на эти признаки как можно раньше. Благодаря большему количеству вариантов лечения и недавним достижениям хирурги стопы и голеностопного сустава могут помочь пациентам быстрее вернуться к занятиям, которые им нравятся.
По словам Бретта Сакса, DPM, FACFAS, колорадского хирурга стопы и голеностопного сустава и члена ACFAS, артрит большого пальца ноги обычно развивается у взрослых в возрасте от 40 до 60 лет и представляет собой прогрессирующую деформацию, которая может быть вызвана регулярным ношением и разрыва и иногда даже механические изменения из-за травмы.Симптомы включают скованность, потерю диапазона движений, отек и иногда даже заметное растрескивание.
Люди со средней и конечной стадиями артрита, как правило, испытывают более сильную боль, потому что хрящ почти полностью разрушен, а кости фактически трутся друг о друга. В таких случаях хирурги стопы и голеностопного сустава ищут способы лечения, в том числе улучшения в области имплантатов.
- Имплантат сустава (артропластика имплантата): Этот метод лечения обычно используют люди, которые ведут активный образ жизни и хотят сохранить как можно больше движений.Хирурги стопы и голеностопного сустава используют силиконовый имплант, который создает пространство между костями, позволяя двигаться больше, чем другие альтернативы. Пациенты, перенесшие операцию по имплантации, обычно могут ходить и двигать суставом уже на следующий день. Новые перспективные методы, в том числе использование синтетических материалов и других материалов для имплантатов, также не связаны с риском и помогают пациентам с артритом большого пальца ноги вернуться к привычному распорядку дня и деятельности.
- Хирургическое удаление (хейлэктомия): Чтобы помочь пальцу ноги лучше двигаться и облегчить боль, хирурги стопы и голеностопного сустава хирургическим путем удаляют поврежденный хрящ вокруг сустава вместе со шпорами или разрастаниями, которые могут образоваться на верхней части кости на средней стадии артрит пальцев стопы.Сразу после процедуры пациенты могут полностью переносить вес.
- Слияние суставов: Эта процедура, также называемая артродезом, удаляет изношенный хрящ и использует пластины и винты, чтобы удерживать сустав в правильном положении, чтобы облегчить боль. Пациенты, как правило, полностью восстанавливаются примерно через шесть-восемь недель и обычно возвращаются к своим обычным занятиям, от ходьбы до марафонов.
На ранней стадии артрита большого пальца стопы хирурги стопы и голеностопного сустава в первую очередь обращаются к консервативным методам лечения для уменьшения боли в суставе, например к назначению противовоспалительных препаратов и усилению поддержки свода стопы с помощью специальных стелек для обуви.
«Чем раньше пациенты обратятся к хирургу стопы и голеностопного сустава, тем лучше будут варианты их лечения», — сказал д-р Сакс. «В большинстве случаев мы можем облегчить симптомы и, возможно, замедлить прогрессирование заболевания с помощью менее инвазивных процедур».
Согласно Сунил Басра, DPM, FACFAS, хирургу стопы и голеностопного сустава из Нью-Джерси и члену ACFAS, в конечном итоге пациенты должны выбрать лучшее лечение для своей ситуации с помощью своего хирурга стопы и голеностопного сустава.
«Существуют стандарты и множество различных клинических исследований, поддерживающих каждый метод», — сказал д-р Басра. «Но есть больше, чем кажется на первый взгляд, и в зависимости от образа жизни, возраста и других привычек одни методы будут лучше, чем другие».
Артрит пальцев ног: обзор и многое другое
Артрит пальцев ног — это хроническое воспаление суставов передней части стопы. Чаще всего поражается плюснефаланговый (MTP) сустав, который соединяет большой палец стопы с остальной частью стопы.Симптомы артрита пальцев стопы аналогичны симптомам артрита, который поражает другие суставы: болезненность, отек, скованность и боль. Наиболее частыми причинами артрита пальцев стопы являются износ (дегенерация) хряща, который смягчает кости, образующие суставы, как это происходит при остеоартрите (ОА) и ревматоидном артрите (РА), аутоиммунном заболевании. Повреждения, вызванные травмой или подагрой, также могут вызвать артрит пальцев ног. Лечение зависит от причины и степени тяжести: обледенение и безрецептурные обезболивающие могут уменьшить отек и боль, но в тяжелых случаях могут потребоваться ортопедические изделия, физиотерапия или даже хирургическое вмешательство для восстановления утраченной функции.
ГАРО / Getty ImagesСимптомы артрита пальцев стопы
Симптомы артрита могут появляться и исчезать или быть стойкими и изнурительными. Однажды утром вы можете проснуться с болью и припухлостью в одном или нескольких пальцах ног или вы можете заметить постепенное прогрессирование легкой боли до усиления дискомфорта и изменения внешнего вида пальцев ног с течением времени.
Ваши симптомы также будут частично зависеть от типа или причины артрита пальца стопы, но обычно вы будете испытывать:
- Боль и болезненность в основании большого пальца ноги : Это может усилиться, когда вы стоите или идете, и исчезнет, когда вы встанете.После интенсивной активности может потребоваться несколько часов или даже дней, чтобы успокоиться.
- Отек : Суставы пальцев ног крошечные: скопление даже небольшого количества жидкости может привести к тому, что пальцы ног будут ощущаться «полными» или их будет трудно сгибать.
- Ограничение движений : Диапазон движений может быть ограничен из-за отека, а также потери хрящевой ткани между костями суставов, которая позволяет им двигаться плавно Боль и скованность могут усиливаться в холодную влажную погоду.
- Покраснение и тепло : Воспаление заставляет кровеносные сосуды расширяться, чтобы привлечь больше крови к пораженным участкам, в результате чего они становятся теплыми на ощупь и красноватыми на вид.
- Деформации : К ним относятся костные шпоры (остеофиты), бурситы, пальцы ног, молоткообразные пальцы и др. Они могут повлиять на то, как вы ходите, а также, поскольку вокруг суставов пальцев ног мало мягких тканей, чтобы скрыть их, изменить внешний вид. стопы. У некоторых людей деформации приводят к пролежням, мозолям и волдырям.
- Онемение : Отек и изменения структур стопы могут сдавливать нервы, вызывая онемение, жжение или покалывание.
- Щелкающие или хлопающие звуки : Пальцевые суставы могут издавать звуки, поскольку хрящ, который обычно смягчает прилегающие кости в суставе, изнашивается, позволяя твердым поверхностям костей стучать вместе.
Типы и причины
Есть много разных типов артрита. Среди них:
- Остеоартрит : Хотя остеоартрит считается невоспалительным, он все же включает некоторую степень воспаления. Он развивается, когда хрящ, образующий подушку между костями суставов, изнашивается из-за времени или травмы (например, ушиба пальца ноги).Остеоартроз большого пальца стопы называется Hallux Rigidus.
- Ревматоидный артрит : Воспаление и, следовательно, покраснение, тепло и припухлость более выражены при РА. Поскольку поражается все тело, вы можете испытывать усталость и другие системные симптомы.
- Подагра, также известная как подагрический артрит, вызывается образованием кристаллов мочевой кислоты в суставе (чаще всего в большом пальце ноги). Заболевание связано с генетикой и заболеваниями почек, но диета, употребление алкоголя и ожирение являются факторами риска.
- Псориатический артрит : Подобно РА, псориатический артрит является аутоиммунным заболеванием, при котором характерные поражения кожи предшествуют симптомам артрита.
Факторами риска артрита пальцев стопы являются ожирение, так как лишние килограммы могут вызвать нагрузку на суставы, несущие нагрузку, а также частое и продолжительное ношение обтягивающей обуви на высоком каблуке. Также есть некоторые признаки того, что артрит пальца ноги может передаваться в семье.
Диагностика
Если вы испытываете симптомы артрита пальцев стопы, вы можете обратиться к своему врачу, хотя специалист-ортопед может поставить вам диагноз наиболее целесообразно.Диагностический процесс, скорее всего, будет включать:
- История болезни
- Медицинский осмотр стопы
- Рентген для наблюдения за костными структурами пальцев ног, оценки потери хряща и визуализации деформаций костей. Возможно, вам сделают рентгеновский снимок, когда вы стоите, чтобы показать, как вес тела влияет на структуры вашей стопы.
- Хотя это бывает редко, в некоторых случаях может использоваться расширенная визуализация, такая как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
- Выполняются анализы крови на определенные белки, антитела или мочевую кислоту, которые могут указывать на ревматоидный артрит или подагру.
- Совместная аспирация, при которой жидкость в суставе берется для исследования на наличие инфекции или кристаллов мочевой кислоты. Результаты могут исключить другие заболевания или другие формы артрита.
Лечение
Лечение артрита пальцев ног почти всегда начинается с простых шагов. Редко нужно сразу переходить к хирургической коррекции.Взаимодействие с другими людьми
Холодная и тепловая терапия
При значительном воспалении, особенно после активности или долгого дня, проведенного на ногах, обледенение может замедлить кровоток и уменьшить отек и покраснение. Перед физической нагрузкой воздействие тепла может согреть и расслабить мышцы нижней части стопы, что облегчит движение пальцев ног.
Противовоспалительные препараты
Пероральные нестероидные противовоспалительные препараты (НПВП) могут помочь уменьшить отек, а также уменьшить дискомфорт, связанный с артритом пальцев ног.Эти препараты обычно включают в себя отпускаемые без рецепта лекарства, такие как Адвил (ибупрофен) и Алив (напроксен), но иногда могут включать лекарства, отпускаемые по рецепту, такие как Целебрекс (целекоксиб), Вольтарен (диклофенак) или набуметон.
Эти лекарства можно принимать регулярно, чтобы предотвратить и контролировать боль, или только при обострении артрита.
Некоторые исследования показывают, что куркума, трава из семейства имбирных, может обладать мощными противовоспалительными свойствами, которые могут помочь при боли при артрите.Всегда обсуждайте с врачом любые новые лекарства или травы, поскольку всегда есть возможные побочные эффекты.
Инъекции кортизона
Инъекция кортизона оказывает сильное противовоспалительное действие непосредственно на место воспаления. Хотя инъекции кортизона вокруг пальцев ног иногда вызывают дискомфорт, они могут привести к очень быстрому и эффективному обезболиванию. Результаты, как правило, не будут постоянными, но если у вас серьезное обострение, которое не проходит с другим лечением, инъекция кортизона может предложить значительное улучшение.
Обувь
Приобретите высококачественную обувь и устройства, обеспечивающие поддержку свода стопы, амортизацию и другие функции, которые могут помочь защитить пальцы ног и предотвратить обострение симптомов артрита пальцев ног. Рассмотреть возможность:
- Обувь с рокерской подошвой — более толстой, чем обычно, — и изогнутым каблуком. Обувь с этим типом подошвы, распространенная в спортивной обуви, снижает давление под суставом большого пальца ноги на 12% у людей с ОА, исследования шоу.
- Ортопедические приспособления и вставки, которые могут помочь изменить положение стопы в обуви, тем самым уменьшив давление на пальцы ног.Простейшие вставки — аккомодационные вставки — не исправляют деформацию, но снимают давление с неудобных участков стопы, тем самым делая нормальную деятельность более терпимой. Гелевые вставки — это один из примеров вставок, которые смягчают стопу и снимают дискомфорт.
- Ортопедические стельки на заказ. Если аккомодационные вставки не дают результатов, полужесткие и жесткие стельки могут исправить деформации, перераспределить вес и исправить механику стопы. Эти типы ортопедических протезов обычно должны быть индивидуализированы с учетом вашей анатомии.
Обеспечивая более жесткую основу, нестандартные ортопедические изделия могут снимать давление на суставы, страдающие артритом, контролируя количество движений в конкретном суставе.
Преимущество специальной вставки заключается в том, что она может корректировать биомеханику в определенных проблемных суставах, обеспечивая при этом максимально возможное нормальное движение стопы. К обуви можно прикрепить специальную подошву с рокером, которая обеспечивает нормальное движение при ходьбе.
Модификации образа жизни
Поддержание здоровой массы тела может быть ключом как к профилактике, так и к лечению артрита в целом: исследования показывают, что люди с относительно высокой массой тела заболевают артритом в более молодом возрасте, и они склонны к более тяжелому артриту.Лишние килограммы увеличивают нагрузку на суставы, что приводит к их износу, а также может вызвать воспаление во всем теле. Для страдающих ожирением потеря веса всего на 10% от веса тела может привести к значительному улучшению симптомов.
Помимо похудания, при боли в ногах могут помочь физиотерапия и специальные упражнения. В целом, регулярные умеренные упражнения помогают поддерживать функцию суставов, уменьшая боль и усталость и снимая скованность. Поговорите со своим физиотерапевтом, чтобы определить, какие упражнения вам помогут быть лучше с наименьшим износом.
Хирургия
Хотя это редко необходимо, существует ряд хирургических процедур для лечения артрита пальцев ног.
- Хейлэктомия : Удаление костных шпор, образовавшихся вокруг суставов, пораженных артритом, для улучшения диапазона движений. Обратной стороной является то, что после процедуры остается изношенный хрящ на месте, и костные шпоры могут вернуться в будущем. Эта процедура обычно выполняется на большом пальце ноги и реже на малом пальце.
- Fusion : Также известный как артродез, процедура, при которой стимулируется рост кости в суставе, делая его постоянно жестким, но без боли.Эта процедура обычно выполняется на малых пальцах ног.
- Резекция : Удаление всего сустава, после чего остается «гибкий» сустав, который легко движется, но имеет небольшую стабильность.
- Артропластика : Полная замена проблемного сустава
Слово от Verywell
Пальцы ног могут казаться второстепенными в вашем общем здоровье и самочувствии, но если вам поставили диагноз артрит этих мелких суставов, вы хорошо знаете, насколько болезненными и изнурительными он может быть.Лечение артрита пальцев стопы может быть сложной задачей, но вполне выполнимо. Поскольку это состояние может ухудшиться со временем и невниманием, самое важное, что вы можете сделать, — это обратиться к врачу, как только вы подозреваете, что что-то не так. Своевременная диагностика поможет вам составить план лечения, который поможет вам снова стать здоровыми и безболезненными.
Что такое артрит большого пальца ноги?
Большой палец ноги помогает сохранять равновесие при стоянии. Это также позволяет лучше контролировать ногу при беге или ходьбе.Как правило, большой палец ноги долговечен, несмотря на нагрузки, которые он переносит на протяжении всей жизни. Однако у людей с дегенеративным артритом может развиться артрит большого пальца стопы или ригидная деформация большого пальца стопы. Раннее выявление и лечение этого состояния необходимы, чтобы избежать хирургического вмешательства в будущем.
Что такое артрит большого пальца ноги?Артрит большого пальца стопы или ригидная деформация большого пальца стопы возникает, когда артрит поражает сустав у основания большого пальца стопы, называемый плюснефаланговым суставом (MTP). Это состояние со временем ухудшается, уменьшая подвижность пальца ноги и затрудняя ходьбу или вставание.
Дегенерация суставов из-за артрита приводит к трению костей друг о друга, что приводит к их скованности. Это также приводит к росту костей, называемым шпорами, которые еще больше ограничивают движение. В некоторых случаях скованность может усиливаться в холодную погоду, в результате чего суставы опухают и воспаляются.
Это заболевание обычно поражает взрослых в возрасте от 30 до 60 лет и может развиваться по следующим причинам:
- Чрезмерное использование шарнира
- Травма пальца ноги, например, ушиб или растяжение сустава
- Генетика
- Другие медицинские состояния, такие как подагра или ревматоидный артрит
Hallux Rigidus переводится как «жесткость большого пальца ноги», что является основным признаком этого состояния.Другие симптомы включают:
- Отек и покраснение
- Усиливающаяся боль при стоянии, ходьбе или беге
- Боль в большом пальце ноги в покое
- Шишка, косточка или мозоль
- Затруднения при стоянии или ходьбе
Важно обращать внимание на симптомы артрита большого пальца стопы, потому что его легче вылечить, если он обнаружен на ранней стадии. С артритом большого пальца ноги труднее бороться, когда развиваются костные шпоры.
Лечение артрита большого пальца ногиРаннее начало лечения артрита большого пальца стопы значительно снижает риск необходимости хирургического вмешательства в будущем.Ниже приведены некоторые варианты лечения, которые следует учитывать.
Домашнее средствоЧтобы облегчить первые симптомы артрита большого пальца стопы, вам следует дать отдых ногам и в течение некоторого времени не стоять и не ходить. Вы также можете попробовать контрастную ванну, в которой вы опустите ногу в холодную воду на 30 секунд, а затем поместите ее в теплую воду еще на 30 секунд. Повторяйте это в течение 5 минут, убедившись, что вы в последний раз замачиваете в холодной воде.
НПВПЕсли вы не можете облегчить боль простыми домашними средствами, вы можете принимать нестероидные противовоспалительные препараты для облегчения боли.Рекомендуемые НПВП при артрите большого пальца стопы включают ибупрофен, аспирин и напроксен.
Соответствующая обувьНошение неправильной обуви при выполнении физических упражнений увеличивает риск травм и несчастных случаев. Поэтому всегда лучше подбирать обувь для ног. Выбирайте обувь с жесткой подошвой и большим носком. Пропуск высоких каблуков также может облегчить симптомы. Ваш врач может порекомендовать индивидуальные ортопедические стельки или стельки для обуви для снятия давления.
Изменения образа жизниВ целях профилактики вам следует отказаться от физических нагрузок, которые увеличивают риск развития артрита большого пальца стопы, особенно если вы знаете, что у вас дегенеративный артрит.Вместо того, чтобы бегать, играть в баскетбол или балет, займитесь плаванием или ездой на велосипеде. Избегайте сильных ударов по ногам, чтобы уменьшить проблемы с большим пальцем ноги в будущем.
ХирургическийЕсли нехирургические средства не помогают облегчить симптомы артрита большого пальца стопы, ортопед может порекомендовать операцию. Некоторые из этих процедур включают:
- Это лечение для легких и умеренных случаев артрита большого пальца стопы. Это делается для удаления костных шпор, позволяя пальцу снова правильно согнуться.
- Это лечение предназначено для пациентов с тяжелыми случаями артрита большого пальца стопы. Ваш врач удалит поврежденный хрящ, выровняет кости и закрепит их в фиксированном положении. С помощью хирургического оборудования кости в конечном итоге срастутся.
- В ходе этой процедуры ваш врач удалит пораженный сустав и заменит его искусственными имплантатами. Артропластика может помочь восстановить движение и идеально подходит для пожилых людей.
Раннее выявление и лечение артрита большого пальца стопы может иметь большое значение для снижения риска дальнейших осложнений и возможного хирургического вмешательства.Всегда лучше немедленно обратиться за медицинской помощью, если вы испытываете какие-либо симптомы этого состояния.
Cincinnati Foot & Ankle Care поможет диагностировать и лечить ваши проблемы со стопой. Наши сертифицированные ортопеды стремятся предоставлять пациентам услуги высочайшего качества. Для вашего удобства у нас есть 18 клиник на юго-западе Огайо. Вы также можете использовать нашу безопасную онлайн-форму, чтобы назначить встречу с нами. Получите лучший уход за ногами с нами!
Лечение артрита большого пальца ноги | Top Foot Doctor в Лос-Анджелесе, Калифорния
Сустав большого пальца ноги играет очень важную роль в походке и продвижении тела вперед, когда оно сгибается вверх и отталкивается от земли.С каждым шагом этому суставу передается значительная сила и давление. Анатомия сустава большого пальца стопы включает: большой палец стопы (Hallux), суставной хрящ большого пальца стопы (1-й плюснефаланговый сустав), 1-ю длинную кость (1-й плюсневой кость) и сесамоидные кости. Нормальный сустав большого пальца ноги должен иметь возможность двигаться вверх (тыльное сгибание) от 50 до 90 градусов для нормальной работы. Когда имеется ограниченное движение большого пальца ноги, он не может эффективно продвигать тело вперед, что приводит к компенсации другим суставам тела, что снижает нагрузку на остальную часть стопы и нижнюю конечность.Из-за этой неэффективной походки разовьются боль и усталость.
Что такое артрит?
Артрит — это просто повреждение хряща сустава. Каждая движущаяся часть тела имеет сустав между движущимися костями. Хрящ — это материал, который лежит на поверхности каждой кости сустава. Если бы между суставом не было хряща, две кости захотели бы соединиться. Хрящ принимает на себя большое давление и силу и может очень эффективно поглощать эти силы.Однако хрящ не является прочным, когда к нему прилагается сдвигающая сила или когда он сломан. Артрит — это прогрессирующее заболевание, которое само по себе усугубляется. Даже небольшое количество поврежденного хряща приводит к неравномерному давлению внутри сустава, и кости будут перемещаться по поврежденной поверхности и разрушать все больше и больше хряща, пока не произойдет больший контакт с костью. Любое повреждение хряща сустава называется артритом.
Есть много типов артритов.Некоторые заболевания, такие как ревматоидный артрит, являются аутоиммунной проблемой, когда организм атакует собственный хрящ. Этот вид артрита одинаково влияет на все тело. Остеоартрит или дегенеративное заболевание суставов (DJD) — это проблема, которая поражает только один сустав за раз. Должна быть внешняя сила, такая как перелом кости и сустава, или биомеханическая деформация, которая приводит к разрушению сустава.
Что такое Hallux Limitus / Rigidus?
Hallux Limitus или Rigidus определяется как ограниченное движение сустава большого пальца стопы.Сустав большого пальца ноги играет очень важную роль в походке и продвижении тела вперед, когда оно сгибается вверх и отталкивается от земли. Нормальный сустав большого пальца ноги должен иметь возможность двигаться вверх (тыльное сгибание) от 50 до 90 градусов для нормальной работы. Когда имеется ограниченное движение большого пальца ноги, он не может эффективно продвигать тело вперед, что приводит к компенсации другим суставам тела, что снижает нагрузку на остальную часть стопы и нижнюю конечность. Из-за этой неэффективной походки разовьются боль и усталость.
Артрит сустава большого пальца стопы (hallux limitus / richus) — это деформация большого пальца стопы, длинной кости позади него (1-я плюсневая кость) и сустава между ними. Обычно это форма остеоартрита. Обычно это поражает одну ногу, но может быть и симметричным. По мере того, как хрящ начинает изнашиваться, а палец ноги сгибается при каждом шаге, кости трутся о изношенный дефект. Это постоянное давление постоянно увеличивает количество поврежденного хряща. Пространство между большой палец стопы и 1-й плюсневой костью становится все меньше и меньше, что ограничивает сгибание пальца стопы при ходьбе.Из-за ограниченного изгиба кости сжимаются друг с другом, что приводит к еще большему повреждению хряща. Постоянное заклинивание сустава стимулирует дополнительный рост костей, который проявляется как шпора или рост костной неровности в верхней части сустава. Эта шпора дополнительно ограничивает движение сустава, ускоряя повреждение сустава. Это становится порочным кругом прогрессирующего ущерба. При артрите движения в суставе болезненны. Артрит всегда прогрессирует и всегда будет ухудшаться.
Симптомы артрита большого пальца стопы
Пациенты будут жаловаться на боль в суставе.Боль будет слабой или сильной, в зависимости от степени повреждения хряща. Сустав будет меньше двигаться и будет иметь меньший диапазон движений, чем раньше. Пациенты будут жаловаться на чувство скованности в суставе. Движение в суставе становится болезненным и изнуряющим. Дополнительное костное образование (костная шпора) появляется в верхней части сустава, а иногда и на его стороне. К этой шпоре часто бывает больно прикасаться, поэтому нельзя носить более тесную обувь. Обувь на высоком каблуке становится сложнее носить, потому что носок недостаточно сгибается.Воспаление и припухлость вокруг сустава можно наблюдать изо дня в день. Онемение и стреляющая боль в пальце ноги вызваны повреждением нервов из-за давления дополнительной кости и обуви на нервы. Некоторые пациенты слышат треск и треск сустава при его движении.
Причины Hallux Limitus / Rigidus
Внешняя сила или внутренняя биомеханическая деформация могут вызвать артрит большого пальца стопы. Спортсмены, солдаты, артисты балета, строители и другие люди, которые предъявляют повышенные требования к суставу большого пальца ноги, в конечном итоге могут заболеть артритом.Постоянные микроповреждения сустава в результате этих действий в конечном итоге приводят к значительной потере хряща. Биомеханический недостаток структуры костей стопы может привести к повреждению сустава. Это можно увидеть, когда 1-я длинная кость (1-я плюсневая кость) слишком длинная, или слишком короткая, или слишком приподнятая по сравнению с другими длинными костями. Эти структурные аномалии приводят к плохой подвижности большого пальца стопы (большого пальца стопы) в суставе, что приводит к хронической микротравме и артриту. Переломы большого пальца стопы или 1-й плюсневой кости с поражением сустава приводят к артриту.Кость хорошо заживает после перелома, в то время как хрящ заживает с трудом. Это означает, что после перелома поверхность сустава будет повреждена, что приведет к хронической микротравме и прогрессирующему артриту сустава. Хроническая подагра может привести к артриту. Смещение сустава, такое как деформация большого пальца стопы (отводящего пальца большого пальца стопы), может привести к артриту.
Диагностика Hallux Limitus / Rigidus
Диагностика выполняется простым клиническим осмотром и рентгеновскими снимками пациента.Доктор Сумех выслушает жалобы, симптомы и цели пациента. Обследование включает в себя практический анализ стопы пациента и оценку его походки. Будут получены и рассмотрены вместе с пациентом цифровые рентгеновские снимки (рентгеновские снимки) стоп. Положение костей и суставов, оцениваемое на рентгеновских снимках, помогает определить степень деформации и любые связанные с ней деформации. В некоторых случаях компьютерная томография, выполняемая в офисе, используется для определения качества кости и хряща.
Как лечить артрит большого пальца ноги?
Доктор Сомех разъясняет, что ранняя диагностика и лечение предельной большой большой палец руки являются ключом к успешному лечению, более быстрому выздоровлению и безболезненному образу жизни.
Консервативное лечение Hallux Rigidus
Суставы не имеют значительного кровоснабжения. По этой причине суставам трудно устранить повреждения самостоятельно.
Консервативные методы лечения зависят от их способности приспособиться к артриту большого пальца стопы. Этого можно добиться, надев соответствующую обувь с широким мыском и жесткой подошвой.Обувь с жесткой подошвой уменьшает количество движений в суставе, что снижает боль при каждом шаге. Ботинки с коромыслом перекатывают стопу вперед, что снижает подвижность сустава. Уменьшение активности, вызывающей боль и повреждение сустава, может помочь уменьшить болезненное воспаление и прогрессирующий износ сустава. Прокладка по выступу костной шпоры может снять давление с этой области. Лед и противовоспалительные средства могут уменьшить раздражение при обострении. Изготовленные на заказ ортопедические изделия могут быть важным инструментом для замедления прогрессирования повреждения сустава в случаях биомеханической деформации.
Инъекционная терапия
Кортикостероиды:
Инъекционные стероиды являются катаболическими. Это означает, что они разрушают ткани. Они используются для уменьшения воспаления и уменьшения рубцов, которые являются вторичной причиной боли в суставе, пораженном артритом. Они не могут восстановить или излечить поврежденный хрящ. Их используют для временного облегчения. Количество рекомендуемых инъекций ограничено. Доктор Сумех предлагает эту инъекцию с небольшим дискомфортом в офисе под контролем ультразвука для точности.После этого вида инъекции нет ограничения активности. Боль большинства пациентов со временем вернется.
Замена суставной жидкости (инъекция гиалуроновой кислоты, Supartz):
Доктор Сумех предлагает инъекционный материал, который может смазывать сустав. Было показано, что эта жидкость помогает суставу двигаться с меньшим раздражением и повреждением хряща. Это может привести к уменьшению боли в суставе. Некоторые исследования даже показывают легкую регенерацию хряща после этих инъекций. Большинству пациентов со временем потребуется несколько инъекций для достижения облегчения.Количество инъекций не ограничено. Доктор Сумех предлагает эту инъекцию с небольшим дискомфортом в офисе под контролем ультразвука для точности.
PRP — Плазменная терапия, обогащенная тромбоцитами:
Тромбоциты — это клетки, которые производят лечебные факторы в организме. Когда есть травма, тромбоциты устремляются к этому месту, чтобы начать процесс заживления. При хронической травме в области очень мало тромбоцитов, которые могут помочь в восстановлении. Введение тромбоцитов путем инъекции может привести к более высокой концентрации, которая может лучше способствовать процессу заживления.В условиях офиса у пациента берут небольшое количество крови. Кровь вращается в центрифуге для фильтрации тромбоцитов от других продуктов крови и получения PRP. Затем PRP вводится в сустав большого пальца ноги. Доктор Сумех выполняет эту инъекцию с небольшим дискомфортом под контролем УЗИ для точности. Узнать больше о PRP.
Хирургическое лечение Hallux Rigidus
Доктор Сумех всегда порекомендует и попробует консервативное лечение, когда это необходимо.Однако, когда ограничение большого пальца стопы становится болезненным, повседневная деятельность становится проблемой, а консервативные методы лечения не помогают, может быть показано хирургическое вмешательство.
Обсуждение операции может быть пугающим. Операция на стопе, в том числе операция по исправлению большого пальца стопы, не должна быть болезненной во время выздоровления. При осторожном и внимательном обращении с кожей и мягкими тканями большинство пациентов практически не испытывают боли сразу после операции и в течение всего периода восстановления. Доктор Сумех проявляет большую осторожность и внимание, чтобы свести к минимуму вероятность послеоперационной боли.Цель операции по исправлению большого пальца стопы — удалить лишнюю кость, очистить сустав, способствовать росту новых хрящей, когда это возможно, облегчить боль, позволить вернуться к нормальной обуви и вернуться к физической активности. Большинство процедур позволяют сразу же пройтись и вернуться к работе в специальной обуви для ходьбы. Доктор Сумех выполняет процедуры в амбулаторных условиях в самых современных медицинских учреждениях.
Существует множество различных процедур и техник для лечения предельного большого пальца стопы.В обязанности хирурга входит исследование каждого конкретного аспекта деформации для каждого отдельного пациента, чтобы сформулировать надлежащую процедуру восстановления. Доктор Сумех будет использовать информацию, полученную из симптомов пациента, возраста, уровня активности, целей образа жизни, тяжести деформации, клинического обследования, походки пациента и рентгеновских снимков, чтобы дать рекомендации по правильной процедуре.
Легкий или средний артрит:
Хейлэктомия (очистка сустава):
Цель этой процедуры — дать суставу еще немного времени, прежде чем он станет еще более артритом.Чем раньше в процессе болезни будет проведена эта процедура, тем больше пользы от нее будет для пациента. На суставе большого пальца ноги делается небольшой разрез. Любая лишняя кость вокруг сустава удаляется. Любые плавающие части хряща или кости удаляются. На головке 1-й плюсневой кости делается прецизионный разрез, чтобы удалить еще больше кости и облегчить перемещение большого пальца по суставу. Любые области с отсутствующим хрящом стимулируются, чтобы способствовать новому росту хряща. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии.Пациент может сразу переносить вес в вспомогательной обуви в течение 2–3 недель, а затем переходит в спортивную обувь. Пациент начнет немедленные упражнения на диапазон движений.
В некоторых случаях доктор Сумех может предложить пациенту размещение регенерирующего трансплантата из пуповины человека (амниокс) для уменьшения рубцовой ткани в суставе. Это позволит увеличить диапазон движений в долгосрочной перспективе. Для стимулирования образования нового хряща может быть предложено добавление аспирата костного мозга (BMA).
Артрит средней и тяжелой степени:
Имплант CarTIVA® из синтетического хряща:
Это была революция в лечении артрита сустава большого пальца ноги за последние пару лет. Исследования показали, что имплантат надежен, долговечен и стабилен. Наш опыт использования этого имплантата для наших пациентов не был таким полезным. Мы видим все больше осложнений, как и наши коллеги. Имплант может начать погружаться в кость дальше, чем там, где он был установлен, что приведет к выходу имплантата из строя.Мы также видели, что зоны покрытия имплантата может быть недостаточно. В настоящее время мы оставляем за собой право использовать имплант для очень избранной группы пациентов. Имплантат Cartiva® Synthetic Cartilage Implant используется для замены участков утраченного хряща на суставе (головка 1-й плюсневой кости) синтетическим материалом, изготовленным из материалов, используемых для изготовления контактных линз. Имплант представляет собой плотный «силиконоподобный» материал, имитирующий хрящ. Цель процедуры — заменить плохой хрящ имплантатом, сохранив при этом контур сустава, поддерживая структуру кости, увеличивая диапазон движений сустава и устраняя боль.Выполняется хейлэктомия (очистка сустава). В кости делается просверленное отверстие на уровне сустава. Затем имплант помещается в отверстие. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии. Пациент может сразу переносить вес в вспомогательной обуви в течение 2–3 недель, а затем переходит в спортивную обувь. Пациент начнет немедленные упражнения на диапазон движений.
Декомпрессионная остеотомия:
Целью этой процедуры является очистка сустава с одновременным укорачиванием 1-й плюсневой кости, чтобы в суставе оставалось больше места для движения большого пальца по длинной кости.На суставе большого пальца стопы делается разрез. Любая лишняя кость вокруг сустава удаляется. Любые плавающие части хряща или кости удаляются. На головке 1-й плюсневой кости делается прецизионный разрез (остеотомия) с удалением части кости. Теперь этой головке позволено сократить промежуток, образовавшийся в разрезе кости, что дает больше места для сустава. Затем эта кость стабилизируется 1 или 2 маленькими винтами. Винты удерживают кость в новом исправленном положении, пока кость заживает. Как только кость заживает, винты не нужны и, как правило, не удаляются.Любые области с отсутствующим хрящом стимулируются, чтобы способствовать новому росту хряща. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии.
Трансплантация хряща с помощью терапии стволовыми клетками:
Целью этой процедуры является попытка заменить большие участки отсутствующего хряща новым хрящом. Обычно это выполняется в дополнение к ранее упомянутым процедурам. Стволовые клетки — это особые клетки, которые еще не решили (дифференцировались), в какой тип ткани они превратятся.Когда эти стволовые клетки помещаются рядом с хрящом, они становятся хрящом. Стволовые клетки можно найти в костном мозге. Подготавливается и стимулируется область недостающего хряща. Аспират костного мозга (BMA) получают из собственной пяточной кости пациента. Стволовые клетки получают из BMA. Пожертвованный трансплантат человеческого хряща Denovo ® затем смешивают с BMA. Затем на дефект сустава накладывается хрящевой трансплантат. Со временем пациент будет встраивать новый хрящевой трансплантат и использовать его как основу для создания нового хряща.
Замена сустава большого пальца стопы имплантатом Arthrosurface:
В тяжелых случаях артрита, когда одна часть сустава все еще может быть жизнеспособной, некоторые из них могут быть кандидатом на замену сустава. Это прекрасная процедура. Цель этой процедуры — заменить недостающие хрящ и кость новым металлическим суставом. Это обеспечит безболезненное движение сустава. Доктор Соомех использует самые современные имплантаты. На суставе большого пальца стопы делается разрез. Любая лишняя кость вокруг сустава удаляется.Поверхность одной стороны сустава (более поврежденная сторона) подготавливается путем удаления всего оставшегося хряща и части кости. Полуимплант специального размера помещается и фиксируется в кости. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии. Пациент может сразу переносить вес в вспомогательной обуви в течение 2–3 недель, а затем переходит в спортивную обувь. Пациент начнет немедленные упражнения на диапазон движений.
Сращивание сустава большого пальца стопы (артродез):
Целью сращения сустава большого пальца стопы является удаление сустава и устранение всех движений.Нет движения = нет боли. Эта процедура объединяет кость большого пальца стопы (фалангу) и 1-ю плюсневую кость в одну кость. Сращение этого сустава по-прежнему позволяет нормально ходить и некоторую активность. На суставе большого пальца стопы делается разрез. Любая лишняя кость вокруг сустава удаляется. Поверхность каждой кости подготавливается путем удаления всего оставшегося хряща. 2 кости соединяются и 2 маленьких винта помещаются поперек сустава. Винты удерживают кость в новом исправленном положении, пока кость срастается.Как только кость заживает, винты не нужны и, как правило, не удаляются. В некоторых случаях для скрепления костей можно также использовать пластину. Затем доктор Сумех закроет кожу с помощью методов пластической хирургии.
В некоторых случаях доктор Сумех может предложить пациенту добавить аспират костного мозга (BMA) с плазмой, обогащенной тромбоцитами (PRP), для облегчения слияния. Стволовые клетки — это особые клетки, которые еще не решили (дифференцировались), в какой тип ткани они превратятся. Когда эти стволовые клетки помещаются рядом с костью, они становятся костью.Стволовые клетки можно найти в костном мозге. Аспират костного мозга (BMA) получают из собственной пяточной кости пациента. Стволовые клетки получают из BMA и смешивают с PRP (лечебными факторами). Затем материал помещается в пространство между костями.
Доктор Сумех усовершенствовал и заново изобрел эти хирургические процедуры и методы и признан своими коллегами одним из ведущих специалистов по артриту и хирургов в районе Лос-Анджелеса.
Чтобы получить дополнительную информацию об артрите сустава большого пальца стопы или записаться на прием, заполните нашу онлайн-форму или позвоните по телефону 310.651,2366.
Минимально инвазивная коррекция артрита большого пальца стопы (Hallux Rigidus): специалисты трех штатов: ортопедическая хирургия
Что такое артрит большого пальца стопы (Hallux Rigidus)?
Артрит большого пальца стопы — распространенное и болезненное состояние, поражающее сустав у основания большого пальца стопы. Пациенты обычно страдают от боли в костном выступе в верхней части основания большого пальца ноги, а также от скованности и ограниченного выбора обуви. Симптомы обычно усиливаются из-за тесной обуви, высоких каблуков и обуви с гибкой подошвой.Состояние часто прогрессирует медленно, так как хрящ дегенерируется, а костные шпоры растут.
Как лечить артрит большого пальца стопы?
Артрит большого пальца ноги можно лечить множеством методов. Пациенты могут почувствовать облегчение, избегая действий с повторяющимся сгибанием первого плюснефалангового сустава, таких как танцы и спортивные состязания на траве. Противовоспалительные препараты также могут помочь облегчить боль при воспалении. Обувь с более устойчивой подошвой или вставками из углеродного волокна помогает избежать повторных травм суставов во время занятий.Инъекции кортизона эффективны для облегчения боли, но результаты временны.
Существует несколько вариантов лечения артрита большого пальца стопы, включая открытую хейлэктомию, остеотомию с перестройкой, замену сустава, интерпозиционную артропластику и сращение суставов. Сращение суставов — эффективное лечение боли и отека, но движение суставов приносится в жертву. Замена сустава протезами не увенчалась успехом из-за небольшой площади поверхности, доступной для высоких нагрузок.Межпозиционная артропластика поливиниловым спиртом или трансплантатом мягких тканей — это новые методы с обнадеживающими результатами. Открытая хейлэктомия — это проверенная временем операция, которая часто сочетается с остеотомией с повторным выравниванием с целью уменьшения боли от удара при одновременном улучшении выравнивания и движения. Все описанные здесь хирургические варианты обычно требуют открытого хирургического вскрытия и послеоперационной иммобилизации, что делает послеоперационное рубцевание и скованность позвоночника одной из проблем для пациентов.
Что такое минимально инвазивная коррекция бурсита артрита большого пальца стопы (MIS)?
Минимально инвазивная коррекция (MIS) существует уже несколько десятилетий.Он основан на философии, согласно которой цели операции могут быть достигнуты с наименьшим возможным сопутствующим ущербом. Это сравнимо с катетеризацией сердца для исправления закупоренной артерии, а не с формальной открытой торакотомией. Философия доктора П. по коррекции артрита большого пальца стопы включает в себя методы MIS для хейлэктомии и остетомии с изменением положения тела. Операция проводится с использованием специальных инструментов и сочетается с артроскопическим контролем через 3-миллиметровые разрезы. Хотя операция кажется привлекательной, эта операция MIS чрезвычайно техническая, и каждый хирург, выполняющий ее, должен пройти строгую и многоэтапную подготовку к работе с костями и трупами перед реальными пациентами.
Каковы риски и преимущества MIS коррекции артрита большого пальца стопы?
Риски: повреждение нервов, остаточная ригидность, постоянная боль, несращение, аппаратные симптомы
Преимущества: минимальная послеоперационная боль, немедленная нагрузка, косметический эффект, меньше рубцов, меньше отек, улучшенная подвижность, более быстрое восстановление
Как выздоравливает после MIS коррекции артрита большого пальца стопы?
Послеоперационные протоколы доктора П. включают немедленное удержание веса с использованием 100% веса тела, начиная со дня операции.Пациент может добиться этого, используя костыли или ходунки, чтобы помочь удерживать равновесие, перенося вес на предоставленную послеоперационную обувь. Пациенты будут выполнять нагрузку на легкие ADL, такие как посещение туалета или кухни или короткие прогулки по дому. Полная нагрузка на ногу полезна для стопы, поскольку позволяет костям и мягким тканям самостоятельно адаптироваться к ровной поверхности. Интенсивность ходьбы можно постепенно увеличивать, и через 2 недели можно отказаться от ходунков или костылей. Пациент может вернуться к обычным занятиям бегом или теннисом через 6 недель.Занятия спортом и более активными видами деятельности можно начинать с 10 недель. Пациентам не нужно будет менять повязку самостоятельно, но они вернутся в клинику через 2 и 4 недели для послеоперационной перевязки доктором П. Как правило, вождение можно возобновить, когда пациент перестанет принимать обезболивающие и сможет комфортно ходить; рекомендуется испытание вождения под присмотром членов семьи.
Почему я должен выбрать доктора П. для MIS-коррекции артрита большого пальца ноги?
-Доктор. P является пионером и лидером в области малоинвазивной хирургии (MIS) стопы и голеностопного сустава.
-Доктор. П. — один из самых опытных экспертов по MIS на Среднем Западе, выполнивший сотни процедур MIS.
-Доктор. P — инструктор по MIS-коррекции артрита большого пальца стопы и артроскопии стопы и голеностопного сустава, обучавший многих хирургов по всей стране
-Доктор. P ориентирован на пациента для достижения целей и ожиданий успешных результатов
Что пациенты говорят о докторе П.?
Знакомство с доктором П
Доктор.P’s Google Reviews
Обзоры здоровья доктора П.
Домашняя страница доктора П.
Хирургические снимки
Автор Финит Фиситкул, д.м.н.
Как артрит поражает ваши ноги и 11 способов вылечить артритную боль в ногах
Если вы живете с артритом, скорее всего, вы чувствуете болезненные ощущения в ногах.«Ступни сильно страдают от артрита», — говорит Винисиус Домингес, доктор медицины, ревматолог из Дейтона-Бич, Флорида, и медицинский советник CreakyJoints.
Действительно, остеоартрит (ОА), наиболее распространенный тип артрита, поражает стопы каждого шестого человека в возрасте старше 50 лет. Ревматоидный артрит (РА) — наиболее распространенный тип воспалительного аутоиммунного артрита — более 90 процентов. у пациентов в течение болезни развиваются симптомы в стопе и голеностопном суставе. Примерно в 20% случаев РА симптомы стопы и голеностопного сустава входят в число первых признаков болезни.
Неудивительно, что вы можете почувствовать артрит в ногах. Болезнь поражает преимущественно суставы, а на стопе более 30 суставов.
Как различные виды артрита повреждают ваши ногиРазличные типы артрита ног по-разному проявляются.
Остеоартроз чаще всего поражает первый плюснефаланговый сустав (MTP). Он соединяет большой палец ноги со стопой, хотя часто встречается в средней части стопы и лодыжке.
Ревматоидный артрит обычно поражает обе стопы и поражает одни и те же суставы каждой стопы. В этом отличие от остеоартрита, который обычно поражает один конкретный сустав.
Подагра часто поражает только стопы, часто большой палец.
Псориатический артрит (ПсА) также может поражать пальцы ног, вызывая припухлость, похожую на сосиску, называемую дактилитом. ПсА часто сопровождается воспалением энтезов — мест прикрепления сухожилий и связок к костям. На стопах это обычно проявляется как подошвенный фасциит — воспаление полосы ткани, которая соединяет пяточную кость с пальцами ног, а также костных выступов, известных как костные шпоры.Они могут вызвать боль, если надавить или натереть другие кости или мягкие ткани.
Анкилозирующий спондилит также вызывает энтезит, такой как подошвенный фасциит, и боль в ахилловом сухожилии.
Как вылечить боль в ногах от артритаТеперь, когда мы выяснили, почему болят ваши ноги, рассмотрим эти стратегии уменьшения боли, скованности и отека, которые пациенты с артритом часто слишком хорошо знают.
1. Используйте обезболивающиеНестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен и напроксен, доступны как без рецепта, так и по рецепту.Они представляют собой первоклассное средство для уменьшения боли, отека и покраснения, связанных с артритом, в том числе при артрите ног. НПВП помогают блокировать выработку простагландинов — группы химических веществ, которые играют роль в боли и воспалении. Поскольку эти препараты могут увеличить риск сердечно-сосудистых заболеваний и проблем с желудочно-кишечным трактом, обязательно поговорите со своим врачом, прежде чем принимать их для краткосрочного или долгосрочного использования. Вместо этого ваш врач может назначить противовоспалительное средство для местного применения, такое как гель Вольтарен, который минимально всасывается системно и с меньшей вероятностью вызывает побочные эффекты.
2. Приобретите подходящую обувь«Когда у вас артрит, ваша обувь либо поможет вам, либо повредит», — говорит Джеки Сутера, DPM, хирург-ортопед из Нью-Йорка. Правильная подгонка — ключевой фактор в том, насколько удобна обувь для ног. Помимо того, что необходимо приспособить суставы, пораженные артритом, которые могут иметь жесткость, опухоль и контрактуру, обувь должна соответствовать пальцам стопы и бурситам, которые часто возникают при артрите. Комфортные бренды, такие как Zierra, Ecco, Homy Ped и Comfort & Fit, созданы, чтобы быть стильными и удобными.Они включают поддержку свода стопы, пятки, толстую подошву, амортизацию и амортизацию.
Людям с остеоартрозом стопы особенно выгодна обувь с рокерской подошвой, которая имеет более толстую, чем обычно, подошву с изогнутой пяткой. Согласно исследованиям, обувь с этим типом подошвы (распространенной в спортивной обуви) снижает давление под суставом большого пальца ноги на 12% у людей с остеоартритом. В недавнем исследовании оценка боли у тех, кто носила обувь с рокерской подошвой, улучшилась на 22 пункта.
3.Установите цель похуденияКогда дело доходит до артрита, действительно имеет значение то, что показывает ваша шкала. У людей с более высокой массой тела артрит диагностируется в более раннем возрасте, и у них более тяжелый артрит. В этом есть смысл: «Ноги имеют несущие суставы, поэтому ожирение усугубляет артрит», — говорит доктор Домингес. Даже один лишний килограмм на вашей раме может равняться примерно пяти лишним килограммам силы на ваших ногах. Чтобы сбросить 10 кг, можно избавить ноги от лишних 50 кг силы при каждом шаге.
Избыточная масса тела также увеличивает воспаление. Это может усилить болезненные симптомы воспалительного артрита, такого как ревматоидный артрит и псориатический артрит. Нелегко похудеть, если суставы жесткие или болят. Однако было показано, что даже снижение массы тела на 5–10% резко уменьшает боль в суставах и улучшает переносимость упражнений.
4. Двигайтесь дальшеДаже самым здоровым людям может быть трудно поддерживать программу упражнений, поэтому тем, у кого боли в суставах, это может быть особенно сложно.Но польза от упражнений при артрите очевидна. Исследования показывают, что регулярные умеренные упражнения помогают поддерживать функцию суставов, уменьшая боль и усталость и снимая скованность. И, конечно же, это может быть очень полезно для сжигания калорий, так что вы можете сбросить вес.
Стремитесь оставаться как можно более активным — учитывается любое движение, в том числе выгуливание собаки, прогулки по саду и стояние, пока вы говорите по телефону, — и найдите удобные способы быть активными. Вместо того, чтобы бегать на улице, попробуйте ходить по беговой дорожке, которая лучше поглощает удары.Или попробуйте другие упражнения с меньшей нагрузкой, такие как плавание, гребля, катание на велосипеде или использование эллиптического тренажера. «Вы по-прежнему будете получать от них пользу для сердечно-сосудистой системы, не нанося ударов по ногам», — говорит д-р Сутера. Ваша цель — выполнять до 150 минут аэробных упражнений в неделю. Их можно разделить на более короткие периоды (даже пять или 10-минутные блоки), если это легче для ваших суставов.
5. Используйте лед или тепло«Я очень верю в лед — это прекрасное противовоспалительное средство», — говорит Уильям Спилфогель, врач-терапевт, заведующий подиатрическим отделением больницы Ленокс Хилл в Нью-Йорке.«Но у меня есть пациенты, которые клянутся жаром».
Каждая терапия по-своему обезболивает. Холодная терапия сужает кровеносные сосуды в окружающих мышцах, что снижает приток крови к суставам, уменьшая отек и воспаление. Тепловая терапия помогает расслабить мышцы, уменьшить спазмы и уменьшить жесткость суставов. Оба они также воздействуют на рецепторы в вашей коже, прерывая болевые сигналы, посылаемые в мозг.
В зависимости от того, какой тип боли вы испытываете, вы можете рассмотреть возможность использования льда и тепла.Например, если вы скованы по утрам, теплый душ может облегчить симптомы, и вы сможете лучше двигаться. При обострении ревматоидного артрита или воспалении из-за остеоартрита холодный компресс или пакет замороженного гороха могут помочь снять боль и отек на льду.
6. Исследовать вкладышиОртопедические приспособления, изготовленные на заказ, могут помочь уменьшить боль в стопе при артрите. «Прелесть ортопедических изделий в том, что есть много способов индивидуализировать их использование», — говорит д-р Сутера. Их можно настроить для изменения механики вашей стопы — например, чтобы ограничить сустав большого пальца ноги, чтобы он не мог двигаться во время ходьбы (и, таким образом, уменьшить дискомфорт).Или их можно сделать более удобными для ваших ног, например, добавив поддерживающую амортизацию.
Тяжесть боли в стопе при артрите может варьироваться между левой и правой стопой. Таким образом, индивидуальные настройки ортопедии могут отличаться с каждой стороны стопы. Исследования по ортопедии и боли в стопах ограничены. Тем не менее, исследование 2016 года, в котором использовались вставки, укрепляющие обувь, для лечения боли MTP, показало клинически значимое улучшение боли в стопах и инвалидности, связанной со стопами, в течение трех месяцев, при этом почти 80% участников заявили, что они были эффективными.
7. Попробуйте альтернативные методы леченияИсследования неоднократно показывали, что такие добавки, как глюкозамин и хондроитин, не подходят для большинства людей. Тем не менее, доктор Домингес все же иногда рекомендует их пациентам с остеоартритом, у которых меньше вариантов лекарств, чем при воспалительных типах артрита. Глюкозамин и хондроитин являются естественными компонентами хрящевой ткани суставов, которая разрушается у людей с ОА. «Как ни странно, мы обнаруживаем, что люди с ними лучше себя чувствуют», — говорит он.Бренд, который он рекомендует, — это Osteo Bi-Flex, который, помимо других ингредиентов, содержит глюкозамин, хондроитин и травяной экстракт босвеллии.
Еще одно многообещающее лекарство — куркума, которая, как показывают некоторые исследования, может помочь в лечении остеоартрита и воспалительного артрита, такого как РА. Специя, которая является основным ингредиентом карри, куркума содержит антиоксидант под названием куркумин, который помогает бороться с воспалениями.
Чтобы еще больше оживить ваше лечение артрита, многие врачи также рекомендуют кремы, содержащие капсаицин, компонент перца чили.«Он очень хорошо действует местно, особенно на стопы», — говорит д-р Сутера. В одном исследовании с участием 70 человек с остеоартритом и 31 человека с ревматоидным артритом у 80 процентов людей, которые применяли капсаицин (по сравнению с плацебо), наблюдалось некоторое уменьшение боли. Через четыре недели боль при РА уменьшилась на 57 процентов, а боль при остеоартрите — на 33 процента.
8. Проконсультируйтесь с физиотерапевтом«Физическая терапия играет важную роль, когда вы пытаетесь справиться с болью в ногах при артрите.«Есть все виды методов физиотерапии, которые можно использовать для уменьшения воспаления, включая массаж, гидромассаж, холодные компрессы, ультразвук и лазеры», — говорит д-р Шпильфогель. Как только начальное воспаление будет уменьшено, физиотерапевт разработает программу растяжки и укрепления, чтобы восстановить гибкость и улучшить силу, чтобы улучшить равновесие и уменьшить нагрузку на суставы стопы.
Д-р Сутера считает, что пациенты на ранних стадиях артрита больше всего выигрывают от физиотерапии, поскольку они часто все еще обладают гибкостью и в основном нуждаются в помощи для восстановления равновесия.
9. Спросите об инъекциях стероидовВрачи часто используют стероиды, такие как кортизон, для облегчения острого воспалительного процесса и стабилизации состояния пациентов. Кортизон действует как мощное противовоспалительное средство; при введении в сустав может уменьшить отек и воспаление, а также уменьшить дискомфорт. Когда вводят кортизон, его противовоспалительное действие начинается немедленно. Однако время, необходимое для облегчения боли, может варьироваться от нескольких дней до недель.Есть много неправильных представлений об инъекциях кортизона, потому что существуют разные типы кортизона. Поговорите со своим лечащим врачом о том, как часто вы можете делать инъекции кортизона, поскольку обстоятельства могут варьироваться.
10. Побалуйте себя ногамиЕсли у вас артрит ног, скорее всего, он у вас и в руках, а это может затруднить обслуживание педа. Но регулярная стрижка ногтей и разглаживание мозолей важны, — говорит доктор Сутера.«Если у вас уже есть жесткие суставы, не стоит усугублять проблему длинными ногтями на ногах, которые могут занимать место в обуви и вызывать болезненное давление».
Делайте салонный педикюр каждые четыре-шесть недель. Просто не забудьте выбрать салон, который ценит чистоту, например, используя одноразовые вкладыши внутри ванны для ног и позволяя приносить свои собственные пилки для ногтей, пемзу и буферы. «Мыть можно только металлические инструменты, поэтому безопаснее приносить свои собственные», — говорит д-р Сутера.Если у вас диабет или проблемы с кровообращением, посоветуйтесь с врачом, можно ли сделать салонный педикюр. В этих случаях развитие инфекции может привести к серьезным осложнениям.
Многие ортопеды также предлагают услуги по уходу за педикюром.
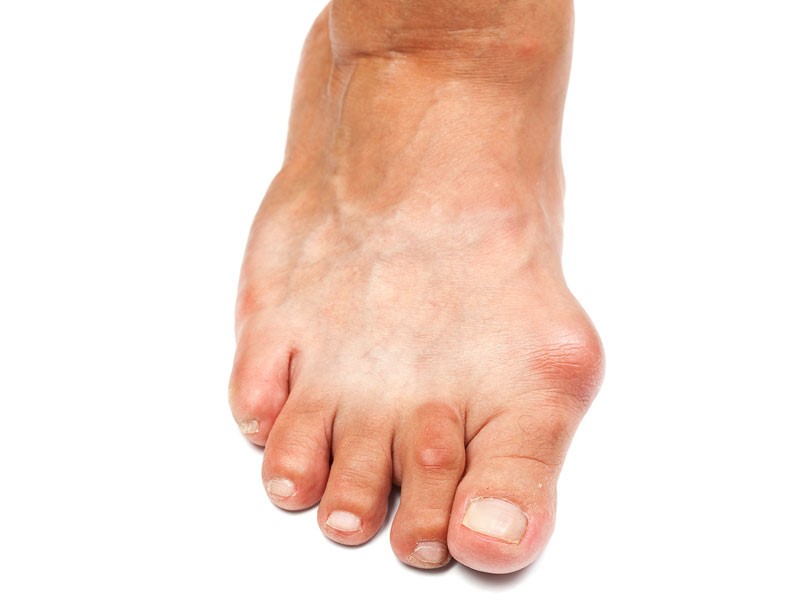

 В некоторых случаях при артрите могут сразу заболевать большие суставы.
В некоторых случаях при артрите могут сразу заболевать большие суставы.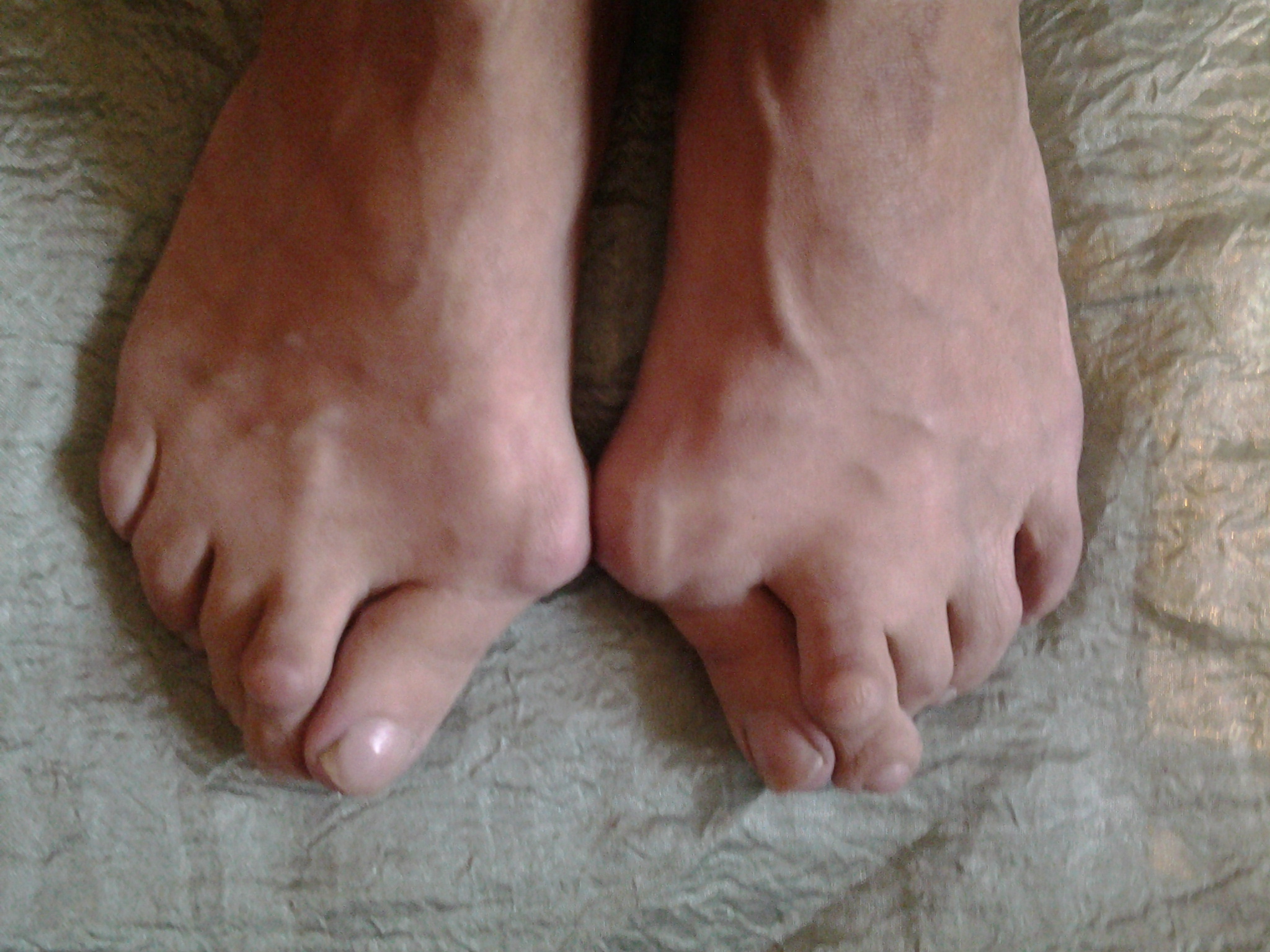 Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
 прим. 1.5%: туба 60 г
прим. 1.5%: туба 60 г и наружн. прим. 20 мл: фл. 8 шт.
и наружн. прим. 20 мл: фл. 8 шт./GettyImages-93604842-5a50e0a0eb4d5200372676d1.jpg)
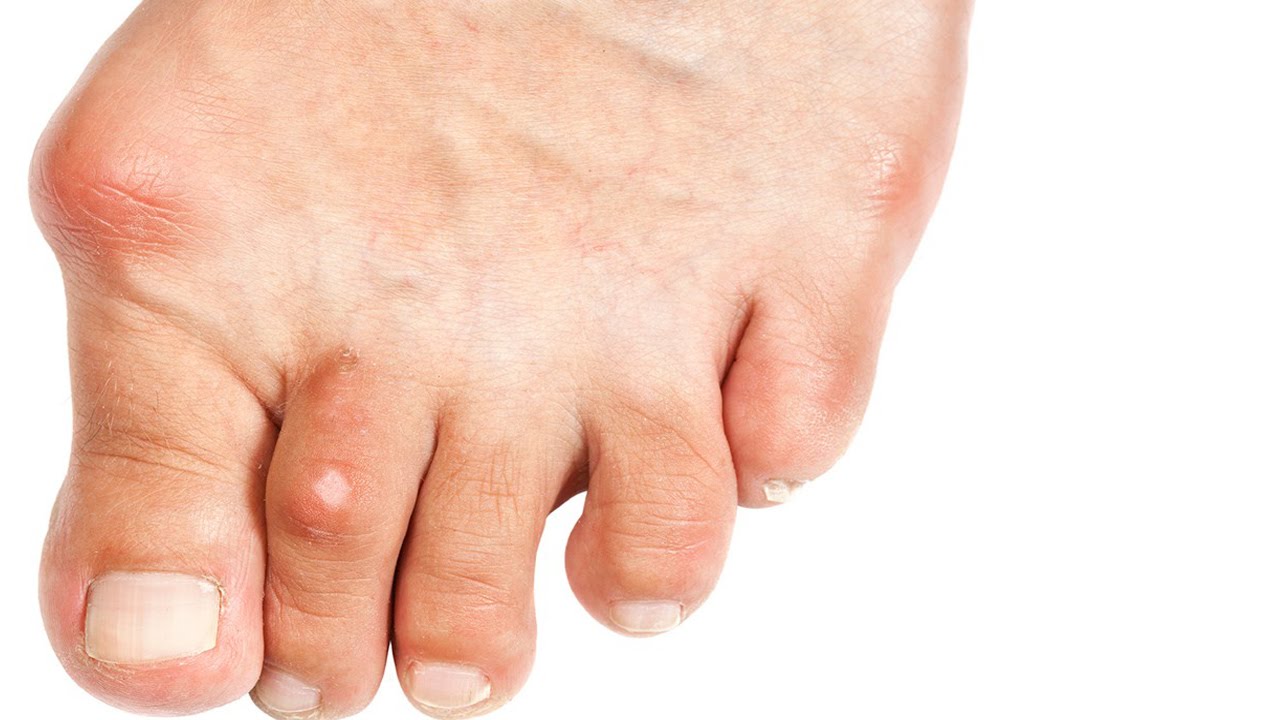 прим. 2%: тубы 50 г или 100 г
прим. 2%: тубы 50 г или 100 г прим. 1%: тубы 20 г, 30 г, 40 г или 50 г
прим. 1%: тубы 20 г, 30 г, 40 г или 50 г прим. 1%: туба 40 г
прим. 1%: туба 40 г прим. 1%: тубы 30 г или 50 г
прим. 1%: тубы 30 г или 50 г прим. 1%: тубы 40 г или 50 г
прим. 1%: тубы 40 г или 50 г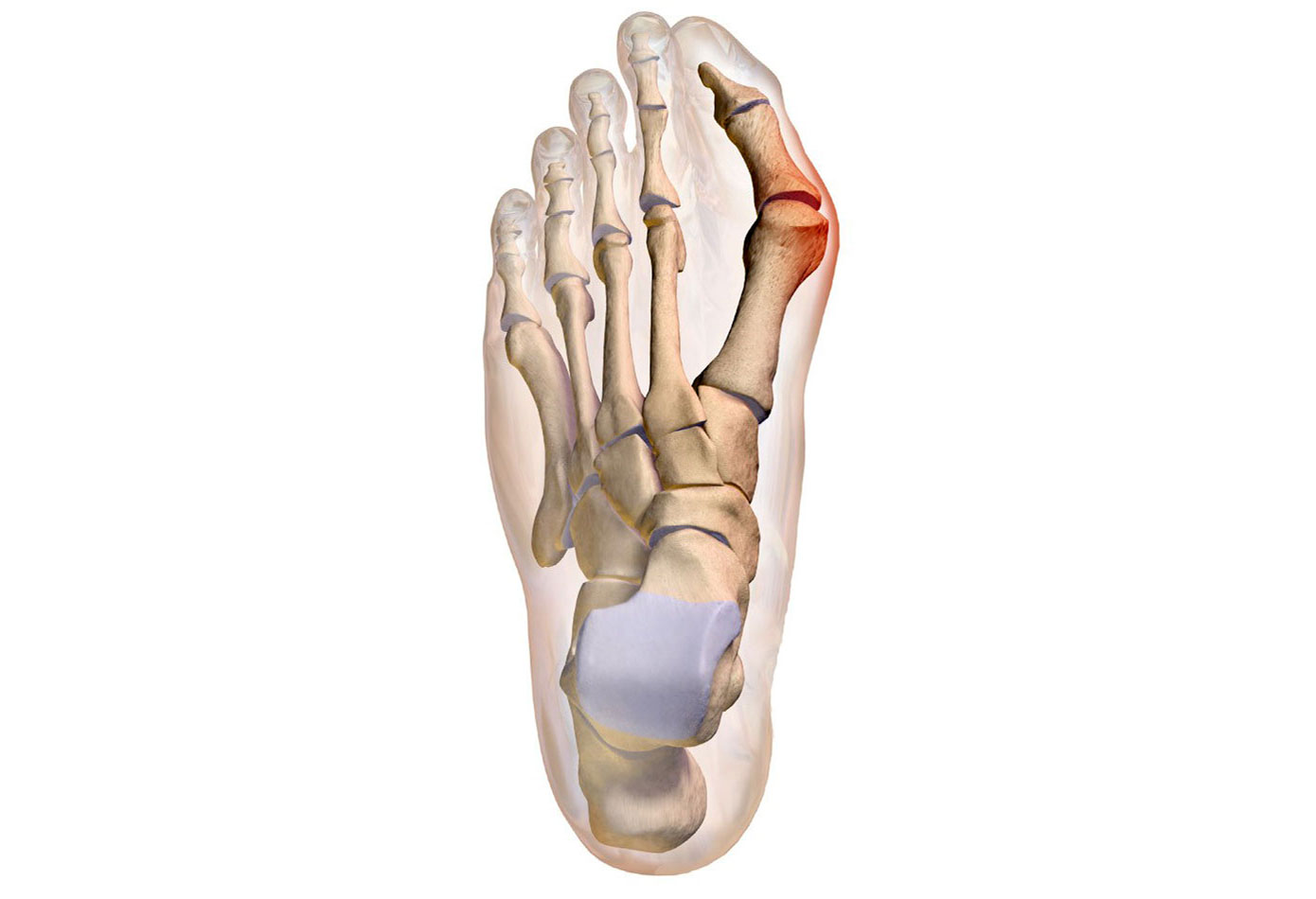 и наружн. применения: 72 или 145 г тубы
и наружн. применения: 72 или 145 г тубы прим. 2%: тубы 30 г или 50 г
прим. 2%: тубы 30 г или 50 г прим. 4 мг+25 мг/1 г: туба 20 г в компл. с аппликатором
прим. 4 мг+25 мг/1 г: туба 20 г в компл. с аппликатором Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные : Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах.
Это поможет определить степень болевых проявлений и возможные нарушения походки, связанные с проблемами в ногах. .
.