Симптомы ревматизма бывают очень разными и определяются тем, какие органы поражает воспаление. Как правило, болезнь начинает проявляться через несколько недель после выздоровления от стрептококковой ангины. Основные симптомы ревматизма – боль в суставах (артрит), повышение температуры тела, боль в грудной клетке или сердцебиение, вызванное воспалением сердца (кардитом), неконтролируемые мышечные подергивания (хорея Сиденхама), сыпь (кольцевая эритема) и небольшие узлы (узелки) под кожей. Может отмечаться лишь один симптом или несколько, хотя сыпь и узелки в редких случаях являются единственными симптомами. Наиболее характерные первые симптомы – боль в суставах и повышение температуры тела. Один или несколько суставов внезапно начинают болеть, становятся болезненными при пальпации. Чаще всего они красные, горячие, распухшие и могут содержать жидкость. Обычно страдают голеностопные, коленные, локтевые суставы и запястья; могут быть поражены плечевые, тазобедренные суставы и мелкие суставы кистей и стоп. Воспаление сердца (кардит) часто начинается одновременно с болью в суставах и повышением температуры тела. Сначала воспаление сердца не проявляет себя никакими симптомами. Врач может обнаружить его, когда выслушивает шум сердца через стетоскоп. Сердце бьется учащенно. Если воспаляется наружная оболочка сердца, возникает боль в грудной клетке. Может развиваться сердечная недостаточность. Симптомы cердечной недостаточности у детей иные, чем у взрослых: у ребенка возможны одышка, тошнота, рвота, боль в животе и лающий кашель. Воспаление сердца может сопровождаться легкой утомляемостью. Воспаление сердца проходит постепенно, обычно в течение 5 месяцев. Однако иногда необратимо повреждаются клапаны, и возникает ревматическое поражение сердца. Как правило, повреждается клапан между левым предсердием и левым желудочком (митральный клапан). Он может стать негерметичным – тогда возникают митральная регургитация или недостаточность митрального клапана; если сужается его отверстие, развивается митральный стеноз; иногда сочетаются оба поражения. Повреждение клапана сопровождается появлением характерных шумов сердца, которые позволяют врачу диагностировать ревматизм. Позже, обычно в среднем возрасте, повреждение может вести к cердечной недостаточности и фибрилляции предсердий – нарушению ритма сердца. Неконтролируемые мышечные подергивания (хорея Сиденхама) начинаются постепенно. Когда другие симптомы стихают, может появиться сыпь, состоящая из плоских безболезненных элементов с волнистыми краями. Она сохраняется недолго, иногда меньше одного дня. Под кожей формируются небольшие твердые узелки, обычно это наблюдается у детей с поражением сердца. Узелки, как правило, безболезненны и исчезают без лечения. Иногда больной ребенок имеет плохой аппетит, а боль в животе настолько сильная, что ложно диагностируют аппендицит. |
Авторизация
Размер:
AAA
Цвет: C C C
Изображения Вкл. Выкл.
Обычная версия сайта
Сведения об образовательной организации Контакты Старая версия сайта Версия для слабовидящих Версия для слабовидящих
Южно-Уральский государственный медицинский университет
- Университет
- События
- Новости
- ЮУГМУ сегодня
- Историческая справка
- Руководство
- Выборы ректора
- Лицензия, аккредитация и сертификаты
- Организационная структура
- Противодействие коррупции
- Первичная профсоюзная организация ЮУГМУ Профсоюза работников здравоохранения РФ
- Абитуриенту
- Новости для абитуриентов
- Центр довузовской подготовки
- Поступающим на специалитет
- Поступающим в ординатуру
- Поступающим в аспирантуру
- Поступающим в медицинский колледж
- Документы на право ведения образовательной деятельности
- Положения о приемной, экзаменационной и апелляционной комиссиях
- Информация об общежитиях
- Часто задаваемые вопросы
- Результаты приема студентов
- Информация для инвалидов
- Обучающемуся
- Факультеты
- Кафедры
- Медицинский колледж
- Ординатура
- Аспирантура
- Научная библиотека
- Образовательный портал
- Расписания
- Совет обучающихся ЮУГМУ
- Этический кодекс студентов медицинских вузов
- Совет студентов Минздрава России
- О допуске студентов к работе в медицинских организациях
- Иностранным обучающимся
- Медицинское обслуживание
- Информация об общежитиях
- Стипендиальное обеспечение
- Порядок перехода обучающихся с платного на бесплатное обучение
- Часто задаваемые вопросы
- Анкетирование
- Студенческие отряды
- Противодействие терроризму и экстремизму
- Специалисту
- Институт дополнительного профессионального образования
- Аккредитация специалистов
- Пациенту
- Клиника ФГБОУ ВО ЮУГМУ Минздрава России
- Здоровый образ жизни
- Нет наркотикам!
- Научная работа
- Управление по научной и инновационной работе
- Экспериментально-биологическая клиника (виварий)
- Отдел международных связей
- НИИ иммунологии
- Центральная научно-исследовательская лаборатория
- НОЦ «Проблемы фундаментальной медицины»
- НОЦ «Клиническая фармакология»
- Конференции и другие мероприятия
- Диссертационные советы
- Журнал «Непрерывное медицинское образование и наука»
- Студенческое научное общество
- Совет молодых ученых и специалистов
Миноциклин при ревматоидном артрите: что нужно знать
Миноциклин — антибиотик, уменьшающий воспаление.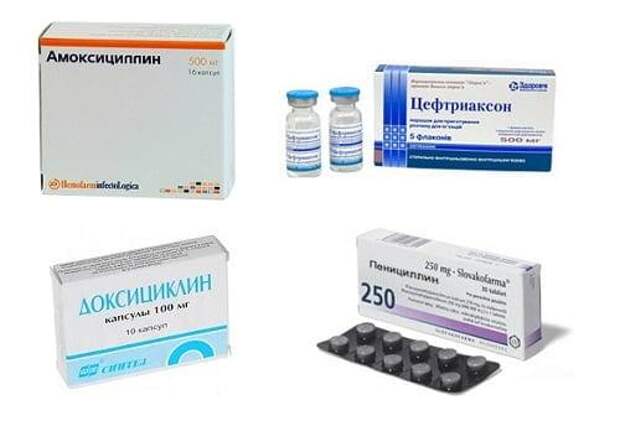 Врачи обычно используют миноциклин для лечения бактериальных инфекций, таких как пневмония, но одно применение не по прямому назначению включает лечение ревматоидного артрита (РА).
Врачи обычно используют миноциклин для лечения бактериальных инфекций, таких как пневмония, но одно применение не по прямому назначению включает лечение ревматоидного артрита (РА).
Миноциклин — лекарство из группы антибиотиков тетрациклинового ряда. Обычная доза миноциклина составляет 100 мг два раза в день или каждые 12 часов перорально.
Хотя его предполагаемая цель — помочь в лечении бактериальных инфекций, врачи также использовали его в качестве противоревматического препарата, модифицирующего заболевание (DMARD). В целом, DMARD могут улучшить симптомы РА и предотвратить долгосрочную инвалидность. Однако врачи могут чаще назначать новые методы лечения этого заболевания.
В этой статье рассматривается миноциклин как средство для лечения ревматоидного артрита, его эффективность и побочные эффекты, а также другие стандартные методы лечения.
Некоторые исследования показывают, что миноциклин может облегчить симптомы ревматоидного артрита. Это кажется более эффективным на ранних стадиях состояния и для краткосрочного лечения.
Данные исследований свидетельствуют о том, что миноциклин может улучшить:
- припухлость и болезненность суставов
- маркеры воспаления
Хотя миноциклин может уменьшить покраснение, отек и болезненность, он не полностью останавливает прогрессирование ревматоидного артрита. Исследования не показывают значительного улучшения усталости, боли в суставах или повреждения суставов.
Врачи экономно используют миноциклин для лечения ревматоидного артрита. Новые агенты и другие DMARD более эффективны в уменьшении симптомов РА и замедлении его прогрессирования. Исследователи также изучали его меньше, чем другие варианты лечения. Если врачи будут использовать миноциклин, он, скорее всего, будет сочетаться с другими лекарствами для лечения ревматоидного артрита.
Самые последние рекомендации Американского колледжа ревматологов (ACR) по лечению ревматоидного артрита не рекомендуют миноциклин. Это связано с тем, что нет новых данных о его использовании с конца 19 века. 90-х и риск побочных эффектов и обесцвечивания кожи. В настоящее время доступны более новые, более эффективные методы лечения РА.
90-х и риск побочных эффектов и обесцвечивания кожи. В настоящее время доступны более новые, более эффективные методы лечения РА.
Узнайте больше о RA здесь.
РА — это заболевание иммунной системы, при котором защитные клетки организма случайно атакуют кости и суставы. Это вызывает повреждение ткани от воспаления. Как только начинается воспаление, оно производит много повреждающих белков и типов клеток. Это приводит к искривлению и болезненности суставов.
Эти типы клеток и белки подпитывают процесс воспаления, но специфика этих процессов может различаться в зависимости от воспалительного состояния. Степень воспаления определяет тип терапии, необходимой для контроля симптомов. Однако один и тот же уровень воспаления может по-разному реагировать на разные виды лечения.
Врачи обычно используют миноциклин в качестве антибиотика для лечения широкого спектра бактериальных инфекций. Хотя это антибиотик, миноциклин может облегчить симптомы РА способами, не связанными напрямую с его антибиотическими свойствами.
Некоторые исследования показывают, что миноциклин может работать при ревматоидном артрите, блокируя воспалительные белки и подавляя активность клеток иммунной системы. Это может остановить повреждение суставов.
Миноциклин имеет меньше побочных эффектов, чем другие препараты для лечения ревматоидного артрита.
Однако некоторые побочные эффекты миноциклина могут включать:
- Тошнота
- Воминг
- Диарея
- Чувствительность солнца
- головные боли
- Скорость и нанесенные на ногам
- . Обычно это происходит в местах предыдущих травм или при длительном применении миноциклина. Миноциклин также может обесцвечивать зубную эмаль у детей, у которых еще формируются зубы.
Хотя миноциклин эффективен при лечении ряда аутоиммунных состояний, в очень редких случаях он может вызвать проблемы с иммунной системой, такие как волчанка, синдром Стивенса-Джонсона и ANCA-васкулит. Эти состояния могут включать покраснение, отек и боль в коже, мышцах, тканях или суставах.
 Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний.
Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний.Другие редкие побочные реакции могут включать воспаление печени, легких или почек.
Основные варианты лечения РА могут включать:
- DMARD
- биологические агенты
- Ингибиторы Янус-киназы (JAK)
- Глюкокортикоиды
Врач определит, что назначать, исходя из того, как долго человек болеет РА и тяжести его симптомов. Они могут добавить или заменить лекарства, если симптомы человека ухудшатся.
БПВП
БПВП, набор неродственных препаратов, составляют основу лечения РА. Наиболее распространенными БПВП являются:
- гидроксихлорохин
- лефлуномид
- метотрексат
- сульфасалазин
ACR рекомендует сначала использовать метотрексат для лечения пациентов с ревматоидным артритом. Они также предпочитают, чтобы врачи использовали один препарат в качестве начального лечения, поскольку он стоит дешевле и вызывает меньше побочных эффектов.
 Одно средство человеку легче принять.
Одно средство человеку легче принять.Врачи могут предложить использовать различные БПВП по отдельности или, для более быстрых результатов, начать комбинированную терапию — метотрексат плюс сульфасалазин плюс гидроксихлорохин.
Врачи должны проверить терапию через 3 месяца, чтобы определить ее эффективность и при необходимости внести изменения.
БПВП могут снизить длительную нетрудоспособность, но также могут вызывать серьезные побочные эффекты. По сравнению с глюкокортикоидами DMARD действуют дольше.
Биопрепараты
Биологические агенты делятся на два класса: ингибиторы фактора некроза опухоли (ФНО) и не-ФНО.
Следующие препараты относятся к классу ингибиторов ФНО:
- Адалимумаб (Humira)
- Certolizumab Pegol (Cimzia)
- Etanercept (Enbrel)
- Golimumab (Simponi)
- Inflixamab (Remicade)
Люди, принимающие эти препараты, подвергаются повышенному риску заражения. Врачи должны проводить скрининг людей на наличие гепатита В, гепатита С и туберкулеза, прежде чем начинать лечение препаратом ФНО.
Руководство рекомендует эти препараты для людей с умеренными или тяжелыми случаями РА. Часто врачи рекомендуют эти препараты людям с ревматоидным артритом, у которых лечение БПВП прогрессировало.
Врачи должны комбинировать ингибиторы TNF с метотрексатом, чтобы улучшить их преимущества, когда это возможно.
The following drugs are in the non-TNF class:
- abatacept (Orencia)
- rituximab (Rituxan)
- sarilumab (Kevzara)
- tocilizumab (Actemra)
Kevzara and Actemra may hinder the activity белка интерлейкина-6, уменьшающего воспаление. Ритуксан может нейтрализовать В-клетки, которые могут вызвать повреждение и отек. Orencia может остановить выработку Т-клетками антител, атакующих суставы.
Ингибиторы JAK
Ингибиторы JAK прерывают сигналы внутри клеток, которые продуцируют воспалительные белки, называемые цитокинами. Прекращение этих сигналов останавливает производство цитокинов и подавляет воспаление. Этот класс включает:
- барицитиниб (Olumiant)
- тофацитиниб (Xelijanz)
- упадацитиниб (Rinvoq)
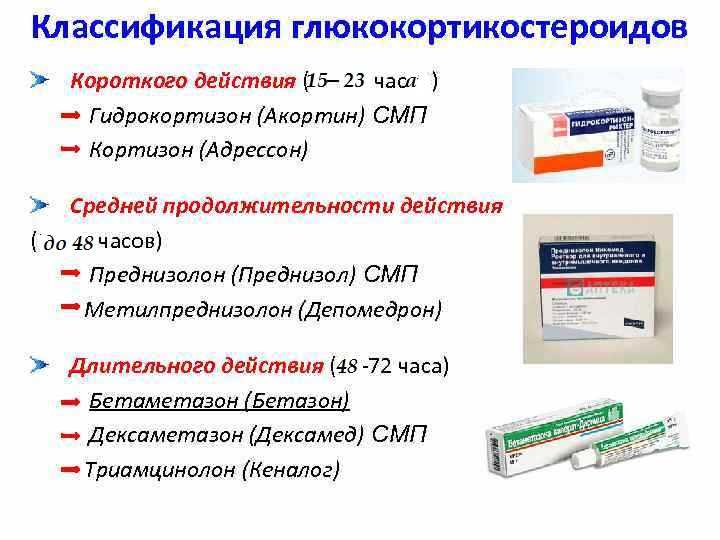
Глюкокортикоиды
Глюкокортикоиды представляют собой разновидность стероидных гормонов. Они работают, подавляя иммунные клетки, ответственные за воспаление. Это уменьшает воспаление в организме.
Врачи могут использовать различные глюкокортикоиды для лечения ревматоидного артрита. Дозы и продолжительность лечения могут варьироваться в зависимости от тяжести состояния. Люди, как правило, получают наилучшие результаты от использования глюкокортикоидов в течение коротких периодов времени для лечения обострений.
Люди с РА редко принимают глюкокортикоиды дольше 3 месяцев из-за вызываемых ими побочных эффектов, таких как инфекции и остеопороз.
За последние 20 лет официальное одобрение биологических агентов и лучшее понимание БПВП изменили подход к лечению ревматоидного артрита. Эти изменения вывели миноциклин из круга стандартных вариантов лечения РА.
Исследователи прекратили исследования миноциклина для лечения ревматоидного артрита. Самые последние рекомендации не рекомендуют миноциклин, поскольку другие варианты более эффективны. Миноциклин в настоящее время играет небольшую роль в лечении РА.
Миноциклин для лечения ревматоидного артрита: протокол антибиотиков
Обзор
Миноциклин — это антибиотик из семейства тетрациклинов. Он используется более 30 лет для борьбы с широким спектром инфекций.
Совсем недавно исследователи продемонстрировали его противовоспалительные, иммуномодулирующие и нейропротекторные свойства.
С конца 1960-х годов некоторые ревматологи успешно использовали тетрациклины для лечения ревматоидного артрита (РА). В том числе миноциклин. По мере появления новых классов препаратов использование миноциклина сокращалось. В то же время многие контролируемые исследования показали, что миноциклин полезен при ревматоидном артрите.
В то же время многие контролируемые исследования показали, что миноциклин полезен при ревматоидном артрите.
Миноциклин специально не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для использования при ревматоидном артрите. Иногда его назначают «не по прямому назначению».
Несмотря на положительные результаты испытаний, миноциклин в настоящее время обычно не используется для лечения ревматоидного артрита.
Об употреблении лекарств не по прямому назначению
Употребление лекарств не по назначению означает, что лекарство, одобренное FDA для одной цели, используется для другой цели, которая не была одобрена. Тем не менее, врач все еще может использовать препарат для этой цели. Это связано с тем, что FDA регулирует тестирование и одобрение лекарств, а не то, как врачи используют лекарства для лечения своих пациентов. Таким образом, ваш врач может назначить лекарство, которое, по его мнению, лучше всего подходит для вашего лечения. Узнайте больше об употреблении рецептурных препаратов не по прямому назначению.
Узнайте больше об употреблении рецептурных препаратов не по прямому назначению.
Исследователи и клинические исследования с конца 1930-х годов предполагали, что бактерии участвуют в возникновении ревматоидного артрита.
Клинические и контролируемые исследования применения миноциклина при РА в целом показывают, что миноциклин полезен и относительно безопасен для людей с РА.
Другие изученные антибиотики включают сульфаниламидные соединения, другие тетрациклины и рифампицин. Но миноциклин был предметом большего количества двойных слепых исследований и клинических испытаний из-за его широких свойств.
Ранняя история исследований
В 1939 году американский ревматолог Томас Макферсон-Браун и его коллеги выделили вирусоподобное бактериальное вещество из ткани ревматоидного артрита. Они назвали это микоплазмой.
Позже McPherson-Brown начала экспериментальное лечение РА антибиотиками. Некоторым людям поначалу стало хуже. Макферсон-Браун объяснил это эффектом Герксгеймера, или эффектом «вымирания»: когда бактерии подвергаются нападению, они выделяют токсины, которые первоначально вызывают обострение симптомов болезни. Это свидетельствует о том, что лечение работает.
Это свидетельствует о том, что лечение работает.
В долгосрочной перспективе пациентам стало лучше. Многие достигли ремиссии после приема антибиотика на срок до трех лет.
Основные моменты исследований миноциклина
Метаанализ 10 исследований, проведенный в 2003 г., сравнил тетрациклиновые антибиотики с традиционным лечением или плацебо при РА. Исследование пришло к выводу, что лечение тетрациклином (и особенно миноциклином) было связано с улучшением, которое было клинически значимым.
Контролируемое исследование миноциклина 1994 года с 65 участниками показало, что миноциклин полезен для пациентов с активным ревматоидным артритом. У большинства людей в этом исследовании был прогрессирующий ревматоидный артрит.
Исследование 1995 года, в котором приняли участие 219 человек с ревматоидным артритом, сравнило лечение миноциклином с плацебо. Исследователи пришли к выводу, что миноциклин эффективен и безопасен при легкой и средней степени тяжести РА.
Исследование 2001 года, в котором приняли участие 60 человек с ревматоидным артритом, сравнило лечение миноциклином и гидроксихлорохином.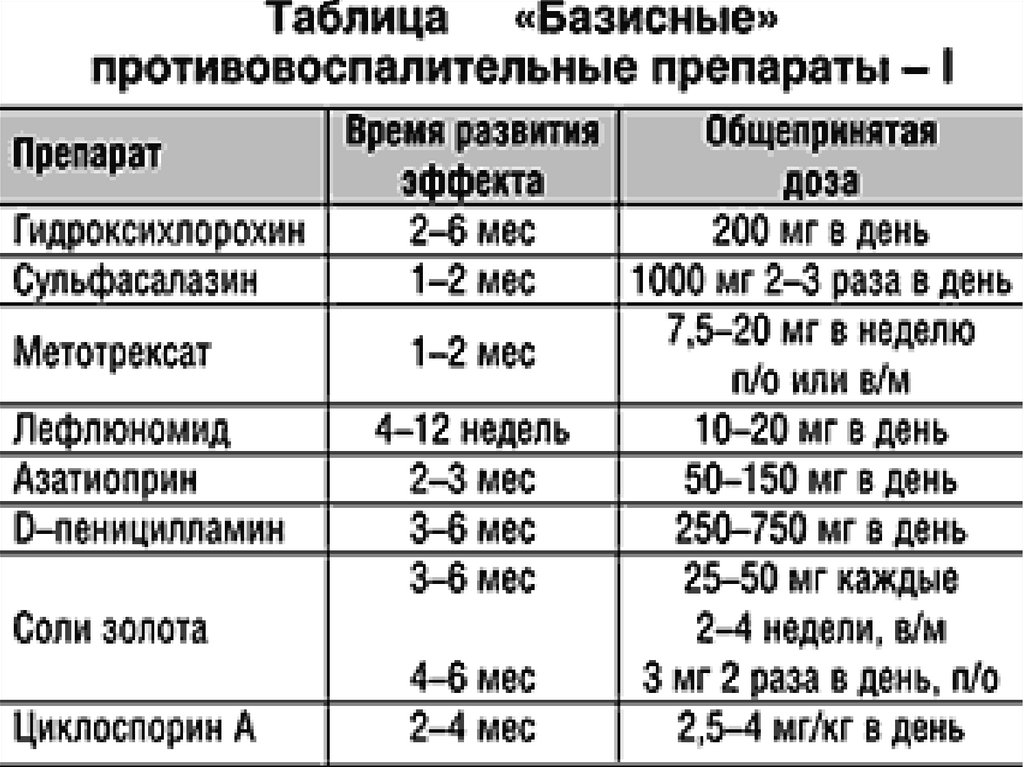 Гидроксихлорохин — противоревматический препарат, модифицирующий болезнь (БМАРП), обычно используемый для лечения РА. Исследователи заявили, что миноциклин более эффективен, чем DMARD, при раннем серопозитивном РА.
Гидроксихлорохин — противоревматический препарат, модифицирующий болезнь (БМАРП), обычно используемый для лечения РА. Исследователи заявили, что миноциклин более эффективен, чем DMARD, при раннем серопозитивном РА.
Четырехлетнее наблюдение за 46 пациентами в двойном слепом исследовании, в котором сравнивали лечение миноциклином и плацебо. Это также предположило, что миноциклин был эффективным лечением РА. У людей, получавших миноциклин, было меньше ремиссий, и им требовалось меньше традиционной терапии. Это имело место, несмотря на то, что курс миноциклина составлял всего от трех до шести месяцев.
Важно отметить, что большинство этих исследований включали краткосрочное использование миноциклина. Макферсон-Браун подчеркнул, что курс лечения для достижения ремиссии или значительного улучшения может занять до трех лет.
Точный механизм действия миноциклина при лечении ревматоидного артрита до конца не изучен. Помимо противомикробного действия, миноциклин обладает противовоспалительными свойствами. В частности, было показано, что миноциклин:
В частности, было показано, что миноциклин:
- влияет на синтазы оксида азота, которая участвует в деградации коллагена
- улучшает интерлейкин-10, который ингибирует провоспалительный цитокин в синовиальной ткани (соединительная ткань вокруг суставов)
- подавляет B и T функция клеток иммунной системы
Миноциклин может иметь синергический эффект. Это означает, что он может улучшить лечение РА в сочетании с нестероидными противовоспалительными препаратами или другими лекарствами.
В научной литературе предполагается, что лучшими кандидатами являются те, кто находится на ранней стадии РА. Но некоторые исследования показывают, что люди с более продвинутой стадией РА также могут получить пользу.
Обычный протокол приема препарата в научных исследованиях составляет 100 миллиграммов (мг) два раза в день.
Но каждый человек индивидуален, и протокол приема миноциклина может различаться. Некоторым людям может потребоваться начать с более низкой дозы и довести ее до 100 мг или более два раза в день. Другим, возможно, придется следовать импульсной системе, принимая миноциклин три дня в неделю или чередуя его с другими препаратами.
Другим, возможно, придется следовать импульсной системе, принимая миноциклин три дня в неделю или чередуя его с другими препаратами.
Как и при лечении антибиотиками болезни Лайма, универсального подхода не существует. Кроме того, в некоторых случаях РА может потребоваться до трех лет, чтобы увидеть результаты.
Миноциклин обычно хорошо переносится. Возможные побочные эффекты умеренные и аналогичны побочным эффектам других антибиотиков. К ним относятся:
- проблемы с желудочно-кишечным трактом
- головокружение
- головные боли
- кожная сыпь
- повышенная чувствительность к солнечному свету
- молочница
- гиперпигментация
Было показано, что миноциклин, особенно при длительном применении, улучшает симптомы РА и способствует достижению ремиссии. Сегодня он широко не используется, несмотря на проверенную репутацию.
Обычные аргументы против использования миноциклина при ревматоидном артрите:
- Недостаточно исследований.



 Иногда проходит месяц, прежде чем они станут настолько интенсивными, что ребенка отводят к врачу. К этому времени, как правило, подергивания приобретают характер быстрых нецеленаправленных хаотических движений, которые исчезают во время сна. Возможны подергивания любых мышц, кроме мышц глаз. Часто кажется, будто ребенок гримасничает. В легких случаях он кажется неуклюжим, ему трудно одеваться и есть. В выраженных случаях возможно самотравмирование в результате неконтролируемых движений руками и ногами. Хорея может постепенно заканчиваться в течение 4 месяцев, но иногда продолжается 6-8 месяцев.
Иногда проходит месяц, прежде чем они станут настолько интенсивными, что ребенка отводят к врачу. К этому времени, как правило, подергивания приобретают характер быстрых нецеленаправленных хаотических движений, которые исчезают во время сна. Возможны подергивания любых мышц, кроме мышц глаз. Часто кажется, будто ребенок гримасничает. В легких случаях он кажется неуклюжим, ему трудно одеваться и есть. В выраженных случаях возможно самотравмирование в результате неконтролируемых движений руками и ногами. Хорея может постепенно заканчиваться в течение 4 месяцев, но иногда продолжается 6-8 месяцев.
 Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний.
Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний. Одно средство человеку легче принять.
Одно средство человеку легче принять.