Антибиотики при артрите и артрозе
Содержание
- Инфекционные артриты
- Реактивный артрит
- Антибиотики при реактивном артрите
- Антибиотики при ревматоидном артрите
- Антибиотики при артрите коленного сустава
- Побочные эффекты
Артрит – это обобщенное название, характеризующее патологию суставов различного происхождения. Спровоцировать заболевание может не только малоподвижный образ жизни, но также вторжение в организм различных бактерий. Чтобы назначить правильное лечение, важно выяснить первопричину болезни, поскольку прием антибиотиков при артрите не всегда оправдан.
Артриты разделяют на:
- Воспалительные;
- Инфекционные.
Развитию воспалительных видов артритов способствуют сбои в работе иммунной системы, когда собственные ткани и клетки принимаются за инородные тела и организм вынужден направить на борьбу с ними свои основные ресурсы. В этом случае назначение противомикробных препаратов будет неоправданно, поскольку антибактериальная терапия при болезнях суставов показана исключительно при гнойных формах.
Инфекционные артриты
Инфекционный вид заболевания возникает, как правило, вследствие острой формы посттравматического бурсита, который сопровождается некрозом стенки суставной сумки и прорывом гнойного содержимого.
Воспаление в суставах может быть вызвано рядом причин:
- Происходящими в организме септическими процессами;
- Проявившимся, вследствие иммуногенетических нарушений, ревматоидным артритом;
- Стероидными инъекциями в сустав;
- Инфекциями мочеполовой системы;
- Подагрическим и волчаночным артритом.
Также в группу инфекционных артритов включены реактивные и постинфекционные виды заболевания, которые раньше имели название — инфекционно-аллергических.
Для них характерно отсутствие инфекционного агента в полости суставов, однако присутствующий микроорганизм выполняет роль пускового механизма в прогрессировании патологического процесса.
Реактивный артрит
Реактивная форма артрита – это болезнь молодых людей, которая относится к не гнойным патологиям суставов. Поводом для развития болезни могут послужить бактериальные и вирусные инфекции, но чаще реактивный артрит возникает вследствие энтероколитов и мочеполовых инфекций, вызванных хламидиями.
Поводом для развития болезни могут послужить бактериальные и вирусные инфекции, но чаще реактивный артрит возникает вследствие энтероколитов и мочеполовых инфекций, вызванных хламидиями.
Очевидной причиной появления реактивного артрита является сбой в иммунной системе, который чаще определен генетически и заключается в присутствии особого вида антигена. Его вторжение в организм, способствует избыточной выработке антител, при этом генетический фактор не позволяет организму полностью утилизировать комплексы антигенов, заставляя их накапливаться в синовиальных оболочках суставов.
В этом случае целесообразность приема любого вида антибиотиков становится под вопросом, а выраженный лечебный эффект будет иметь только противовоспалительная терапия. Однако назначение антибактериального лечения возможно, с цель уничтожения микроорганизмов в главных очагах инфекции.
Однако, классическим проявлением этого вида артрита становится болезнь Рейтера. Для патологии характерно присутствие типичной клинической симптоматики артрита, уретрита, а также конъюнктивита. Синдром Рейтера начинается с инфицирования урогенитального тракта, заражения кишечными бактериями или хламидиями.
Синдром Рейтера начинается с инфицирования урогенитального тракта, заражения кишечными бактериями или хламидиями.
Реактивный артрит имеет несколько фаз развития, которые проходят в сопровождении боли, отеков и припухлостей голеностопов или коленных суставов. Заболеванию обычно подвержены суставы ног, чаще пальцы стоп, при которых возникает периартикулярный отек и кожа приобретает синюшный окрас.
Антибиотики при реактивном артрите
В настоящее время диагностировать реактивный артрит при помощи конкретного анализа или метода исследования – не представляется возможным. Точный диагноз устанавливается хорошим специалистом, на основе сопоставления всех исходных данных.
Анализ крови при патологии назначается с целью исключения других заболеваний с аналогичной симптоматикой и клинической картиной. Для установки точного диагноза требуются гинекологические анализы и осмотр уролога.
При рентгеновском исследовании обычно делают снимок крестца.
Лечение реактивного артрита достаточно продолжительное и занимает от шести месяцев до года. В качестве терапии назначают прием антибиотиков от 30 до 40 дней, длительный прием противоревматических препаратов, а также противовоспалительные средства для облегчения болевых симптомов.
При соблюдении всех предписаний, реактивный артрит поддается лечению, однако несвоевременная терапия — чревата преобразованием патологии в хроническую форму.
Выбор препарата
Любое воспаление в суставах, способно вызывать у больного сильную боль и ухудшать его общее самочувствие. А значит – крайне важно в минимальные сроки не только выявить заболевание и его причину, но и подобрать максимально эффективное лечение. Однако, правильно диагностировать заболевание на ранней стадии и выявить источник его воспаления не всегда удается.
В подобных случаях врач иногда назначает лечение, полагаясь на свой профессиональный опыт, отталкиваясь от присутствующей симптоматики.
На этом этапе лечебной терапии часто назначаются антибиотики, которые при последующей коррекции лечения могут быть отменены.
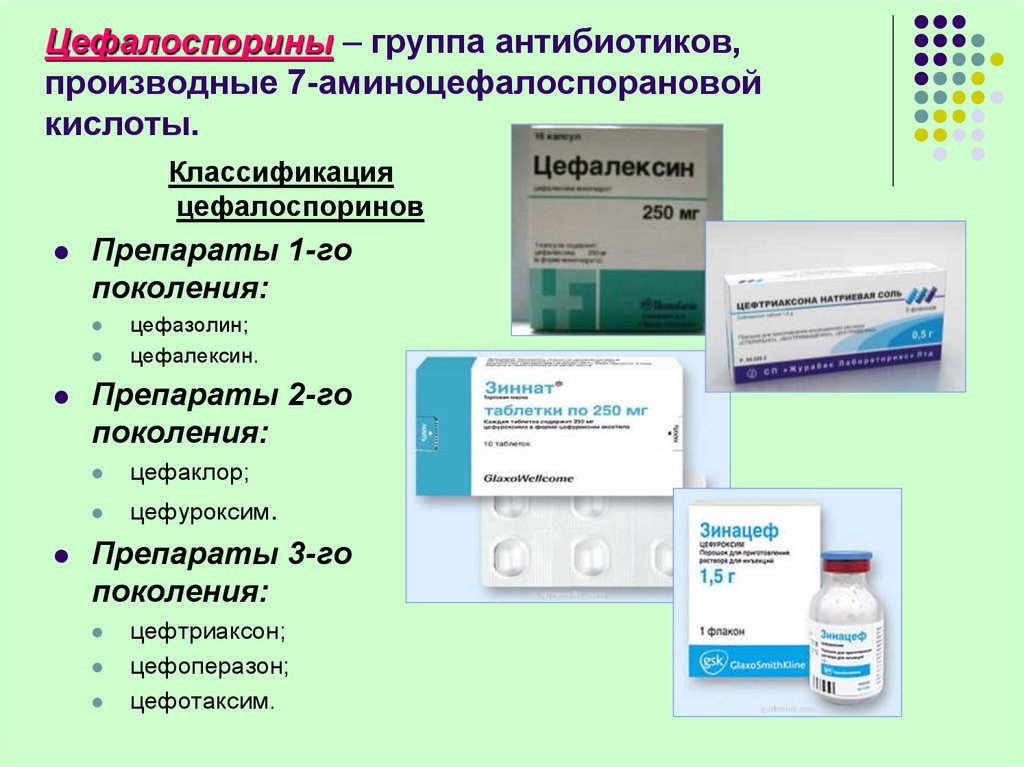
Антибактериальные препараты всех групп, в большей или меньшей степени, оказывают влияние на человеческий организм. А значит, избежать побочных эффектов – практически невозможно.Антибиотики подбираются с учетом первичного возбудителя, спровоцировавшего поражение. Если присутствует инфицирование мочеполовой системы, предпочтительнее использование препаратов группы макролидов и фтороксихинолонов. При инфицировании дыхательных путей, эффективным будет назначение цефалоспоринов, макролидов и полусинтетических пенициллинов.
Антибиотики при ревматоидном артрите
Появление ревматоидного артрита связано с развитием инфекции, при которой, за счет увеличения в крови количества лейкоцитов, происходит поражение всего организма.
Влияние воспаления на скорость оседания в крови эритроцитов, способствует сбою в иммунной системе, поражая при этом суставы и ткани.
Основной задачей врача в этом случае является – установка верного диагноза, чтобы не просто облегчить болевые ощущения и замедлить течение болезни, но и в максимально быстрые сроки восстановить ослабленный организм.
При сильном воспалительном процессе в тканях суставов, назначается повышенная доза препарата, которая быстро снимет воспаление, не допуская возможных побочных эффектов. Как правило, лечение ревматоидного артрита проходит комплексно, вместе с противовоспалительными препаратами часто используют антибактериальную терапию. При существующих факторах риска, когда прием антибиотиков недопустим, врач может скорректировать курс терапии.
Наряду с антибиотиками, часто назначаются НПВС (нестероидные противовоспалительные), анальгетики и интерфероны.
Лечение проводится в условиях стационара, для контроля состояния организма, комплексной диагностики пациента и сдачи необходимых анализов. На основе результатов исследований, врач устанавливает истинную причину инфицирования, для последующего лечения и назначения правильной дозировки препаратов.
Миноциклин
Достаточно эффективным препаратом в лечении ревматоидного артрита является Миноциклин. Он обладает хорошим противовоспалительным действием, а также препятствует прогрессированию патологического процесса.
Его прием при артрите будет целесообразен только на раннем этапе развития заболевания.
Основной действующий компонент Моноциклина способен накапливаться в тканях, возвращая суставу былую подвижность и устраняя отечность. Максимальный эффект препарата наблюдается в сочетании с противовоспалительными — Циклоспорином и Азатиоприном.
Тетрациклин
В борьбе с энтерококковой и хламидийной флорой наиболее обоснованным будет прием препаратов-тетрациклинов, имеющих при подобных поражениях максимальную активность. Использование доксициклина и миноциклина помогает снизить боль, уменьшить отечность, притормозить дегенеративные изменения в суставе, а также снизить активность ферментов, оказывающих вред хрящевой ткани.
Однако продолжительный прием антибиотиков-тетрациклинов противопоказан, поскольку они:
- Способствуют повышению у пациента внутричерепного давления;
- Нарушают в организме белковый обмен, поэтому категорически противопоказаны людям, страдающим почечной недостаточностью;
- Обладают выраженным гепатотоксическим эффектом, что чревато развитием дистрофии печени;
- Нарушают микрофлору.

Употребление антибиотиков тетрациклиновой группы в детском возрасте существенно замедляет рост костей, провоцирует повреждение зубной эмали и способствует нарушению образования костной ткани.
Сульфаниламиды
Прием сульфасалазина почти не уступает цитостатикам, позволяя принимать этот антибиотик при ревматоидном артрите в качестве основной терапии. Однако их использование не отменяет параллельный прием цитостатиков, иммунодепрессантов и нестероидных препаратов. Для сульфасалазина характерен:
- Противовоспалительный эффект;
- Антимикробное действие.
Препарат хорошо распространяется по организму, беспрепятственно проникая через основные тканевые барьеры, накапливаясь в суставной жидкости.
При приеме антибиотика важно обеспечить регулярный питьевой режим, выпивая достаточное количество жидкости (при отсутствии проблем с почками). Также при лечении сульфаниламидами стоит ограничить пребывание на солнце, избегая облучения ультрафиолетом.
Антибиотики при артрите коленного сустава
Артриты суставов нижних конечностей встречаются среди пациентов различных возрастов. Инфекционное поражение коленного сустава (или гонит) проходит в сопровождении интенсивной боли, которая препятствует полноценному движению. При этом больному трудно не только ходить, сгибать и разгибать конечности, но также полноценно опираться на ногу.
Для патологии характерно наличие двух стадий. И, если первую стадию отличает автономное течение гонита, то вторична может быть следствием, к примеру, ревматизма. Воспалительный процесс при артрите коленного сустава приводит к скоплению в суставной полости лишней жидкости, что является очевидным симптомом при визуальном осмотре пациента.
К первичной стадии относятся следующие виды артрита:
- Ревматоидный;
- Идиопатический;
- Септический;
- Посттравматический.
Как следствие других аналогичных патологий, проявление артрита возможно при:
- Ревматизме, это заболевание организма в целом, однако максимальный удар приходится на сердце и крупные суставы;
- При псориазе, когда у больного наблюдается поражение соединительной ткани и кожи;
- Как следствие красной волчанки, при заболевании иммунной системы;
- При остеоартрозе, когда воспаление суставов происходит на фоне разрушения хряща и его деформации.

Консервативное лечение гонита предполагает применение противовоспалительных и гормональных препаратов. Если воспаление спровоцировал инфекционный процесс, назначается курс антибиотиков. Среди которых наиболее эффективные:
- Цефалоспорины;
- Аминогликозиды;
- Цефалоспорины
- Аминогликозиды
- Фторхинолоны;
- Пенициллины.
- Фторхинолоны
- Пиницилины
Антибиотики, назначаемые при коленном артрите, должны хорошо всасываться в полость сустава, для достижения высокой концентрации препарата.
Побочные эффекты
Самостоятельное назначение и прием любых антибактериальных препаратов строго противопоказано. В большинстве случаях прием антибиотиков при артрите не оправдан. Их нерациональное использование оказывает мощнейший удар по иммунитету и всему организму.
Особенно часто побочные реакции встречаются со стороны пищеварительных органов, нервной системы и системы кроветворения.
Помимо этого, антибиотики губительно действуют не только на вредные микроорганизмы, но и уничтожают полезные микробы, функция которых – защищать организм от попадания и последующего размножения болезнетворных микроорганизмов.
Благодаря новейшим методам современной диагностики, сегодня существует возможность без труда определить вид заболевания и выявить его возбудителя. Поэтому, обращение к врачу при первых симптомах артрита – крайне необходимо, чтобы результат лечения был максимально успешным.
Лечение артрита антибиотиками | ILYSSA MEDICAL GROUP
Воспалительные процессы в суставах принято называть артритом. Для борьбы с этой патологией применяют медицинские препараты, которые помогают избавиться от патогенных бактерий, то есть антибиотики.
Разновидности артритов и специфические методы их лечения
Целесообразность использования антибиотиков в лечении артрита является серьезным вопросом. Чтобы на него ответить, нужно понимать, что причиной артрита могут стать не только процессы, вызванные бактериями: так, нередко артриты связаны с аутоиммунной реакцией. В этом случае организм воспринимает собственные ткани как инородные и начинает борьбу с ними. При таких патологиях принимать антибиотики нецелесообразно.
В этом случае организм воспринимает собственные ткани как инородные и начинает борьбу с ними. При таких патологиях принимать антибиотики нецелесообразно.
В ряде случаев заболевание суставов может вызываться вирусами, такие артриты требуют специфического лечения.
Медики выяснили, что реактивный артрит начинает распространяться либо из пищеварительного тракта, либо из верхних дыхательных путей. Иногда артрит связан с инфекционным поражением мочеполовой системы. Для полноценного лечения таких артритов необходима комплексная терапия, которая заключается в приеме противомикробных препаратов и противовоспалительных средств.
Выбор препарата
Чем быстрее специалист выяснит причину болезни и подберет подходящие медикаменты для ее устранения, тем проще будет избавиться от патологии. Без подробного предварительного обследования установить характер заболевания очень сложно; именно поэтому в период лечения артрита специалист может несколько раз корректировать медикаментозную терапию, в том числе менять антибиотики. Обычно первым делом стараются установить возбудителя, а затем определить путь его проникновения в сустав. Также очень важно узнать уровень чувствительности микробов к антибиотикам.
Обычно первым делом стараются установить возбудителя, а затем определить путь его проникновения в сустав. Также очень важно узнать уровень чувствительности микробов к антибиотикам.
Как правило, микробные инфекции в районе кишечника можно устранить с помощью фтороксихинолонов. Для лечения урогенитальных инфекций необходимы тетрациклины и макролиды. Заболевания верхних дыхательных путей купируют с помощью полусинтетических пенициллинов, макролидов и цефалоспоринов.
Почему самолечение антибиотиками опасно?
Ввиду того, что прием антибиотиков требуется не в каждом случае артрита, самостоятельное употребление данных препаратов может привести к неприятным осложнениям, поскольку антибиотики могут уничтожать не только вредные, но и полезные бактерии, в том числе микрофлору желудочно-кишечного тракта. Также могут проявиться осложнения и на уровне нервной системы. В то же время, если специалист рекомендует вам определенные антибиотики, нельзя прерывать назначенный курс.
Самовольная коррекция схемы медикаментозного лечения артрита часто приводит к тому, что лечение не дает ожидаемого эффекта. В то же время пациент с запущенным артритом может столкнуться с осложнениями после приема некоторых препаратов или даже с необходимостью хирургического лечения. Поэтому при появлении первых признаков артрита не стоит тратить время на самодиагностику и подбор препаратов – чем раньше Вы обратитесь к врачу, тем быстрее справитесь со своим заболеванием.
Антибиотики для лечения ревматоидного артрита
Int J Gen Med. 2014; 7: 43–47.
Опубликовано в Интернете 27 декабря 2013 г. doi: 10.2147/IJGM.S56957
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Лечение ревматоидного артрита (РА) антибиотиками началось в 1930-х годах с использованием сульфасалазина. Позднее для лечения РА успешно применялись тетрациклины. В двойных слепых и рандомизированных исследованиях левофлоксацин и антибиотики-макролиды (включая кларитромицин и рокситромицин) также показали свою эффективность при лечении РА. В литературе было несколько сообщений, указывающих на то, что пародонтальные патогены являются возможной причиной РА. Оральные бактерии являются одной из возможных причин РА. В этом обзоре мы стремились исследовать эффекты различных антибиотиков при лечении РА.
В литературе было несколько сообщений, указывающих на то, что пародонтальные патогены являются возможной причиной РА. Оральные бактерии являются одной из возможных причин РА. В этом обзоре мы стремились исследовать эффекты различных антибиотиков при лечении РА.
Ключевые слова: бактерии полости рта, лечение, болезнь-модифицирующие противоревматические препараты, пародонтит
Ревматоидный артрит (РА) — системное воспалительное заболевание, поражающее примерно 0,5–1% населения в целом. 1 С 1930-х годов ревматоидный артрит лечили антибиотиками, начиная с сульфаниламидов 2 , а затем в 1960-х годах производными тетрациклина. Макферсон Браун был сторонником использования антибиотиков, особенно тетрациклинов, для лечения ревматоидного артрита. Основываясь на спорадических данных у млекопитающих и людей, Браун полагал, что ревматоидный артрит вызывается микроорганизмами, и предположил, что длительное лечение антибиотиками изменит течение болезни. 3 В 1970-х и 1980-х годах Браун и его коллеги использовали тетрациклины и другие виды антибиотиков для лечения ревматоидного артрита.
3 В 1970-х и 1980-х годах Браун и его коллеги использовали тетрациклины и другие виды антибиотиков для лечения ревматоидного артрита.
В 1990-х годах и в начале 21 века было проведено четыре рандомизированных исследования, в которых изучалось применение миноциклина для лечения РА. 4 – 7 За последнее десятилетие увеличилось количество сообщений, указывающих на то, что пародонтальные патогены могут быть причиной РА. 8 – 16 В этой статье рассматривается использование антибиотиков для лечения РА.
Профессора Шварц, Вилстедт и Аскелоф впервые произвели сульфасалазин (SASP) в виде комбинации сульфапиридина и 5-аминосалициловой кислоты в Швеции в 1930-х годах. 2 В то время сульфаниламиды были единственными действующими антибиотиками для лечения «ревматоидного полиартрита» (РА). Шварц и ее коллеги опубликовали свою работу о влиянии SASP на лечение РА в 1948. 2 Однако из-за открытия кортикостероидов в 1949 году и возросшего интереса к золоту и пеницилламину SASP не стали предпочтительным средством лечения РА до 1980-х годов. В исследовании, опубликованном в 1980 году, McConkey et al восстановили использование SASP для лечения РА. 17
В исследовании, опубликованном в 1980 году, McConkey et al восстановили использование SASP для лечения РА. 17
После приема SASP превращается в сульфапиридин (SP) и 5-аминосалициловую кислоту (5-ASA) кишечными бактериями в толстой кишке. 30% СП и интактная молекула САСП всасываются, а 5-АСК нет, 18 , что указывает на то, что SP и SASP являются эффективными соединениями для лечения РА. 19 Преимущества сульфаметоксазола для лечения РА также подтверждают гипотезу о том, что SP является активным реагентом в SASP. 20 Наконец, SASP — это тип антибиотика, который можно эффективно использовать для лечения ревматоидного артрита.
В 1940-х годах для лечения заболеваний пародонта применяли сульфаниламиды, которые эффективны при лечении различных грамотрицательных и -положительных бактерий. 21
Два метаанализа ряда контролируемых исследований показали, что SASP значительно улучшает лечение РА по сравнению с плацебо. 22 , 23
22 , 23
Нежелательные явления, возникающие при применении SASP, включают тошноту, диарею, кожно-слизистые реакции, крапивницу, фотосенсибилизацию, нейтропению, лимфопению, тромбоцитопению, гепатотоксичность и угнетение сперматогенеза. 24
Тетрациклины представляют собой группу антибиотиков, выделенных из Streptomyces spp. которые являются конгенерами полициклического нафтаценкарбоксамида. Тетрациклины являются ингибиторами синтеза белка, ингибируя связывание аминоацил-трансфер рибонуклеиновой кислоты (тРНК) с комплексом матричной (м)РНК-рибосомы. Они делают это в основном за счет связывания с 30S рибосомной субъединицей в комплексе трансляции мРНК. 25
Тетрациклины обладают широким спектром антибиотического действия. Они обладают некоторым уровнем бактериостатической активности в отношении почти всех значимых с медицинской точки зрения аэробных и анаэробных родов бактерий, как грамположительных, так и грамотрицательных, за некоторыми исключениями, такими как 9. 0069 Pseudomonas aeruginosa и Proteus spp. которые отображают внутреннее сопротивление.
0069 Pseudomonas aeruginosa и Proteus spp. которые отображают внутреннее сопротивление.
Было опубликовано четыре двойных слепых рандомизированных клинических исследования по применению миноциклина для лечения ревматоидного артрита. 4 – 7 Первое исследование было проведено в Нидерландах на 80 пациентах с длительным (течение >10 лет) РА, у которых не было положительного эффекта от более чем одного противоревматического препарата, модифицирующего заболевание (БМАРП). В этом рандомизированном контролируемом исследовании пациенты получали плацебо или миноциклин (200 мг в день) в дополнение к их предыдущему режиму приема лекарств в течение 6 месяцев. 4 Второе опубликованное исследование было проведено группой миноциклина при РА (MIRA). Это исследование проводилось в течение 1 года и исследовало 219 пациентов с РА средней степени тяжести, которые не ответили на один или несколько DMARD. Пациенты прекратили использование DMARD во время исследования. 5 Два других исследования были проведены Сетью исследований ревматоидного артрита (RAIN). 6 , 7 Четыре испытания показали, что миноциклин действительно эффективен при лечении РА. При изучении отдаленных эффектов было обнаружено, что миноциклин все еще эффективен в течение второго года лечения. 7
5 Два других исследования были проведены Сетью исследований ревматоидного артрита (RAIN). 6 , 7 Четыре испытания показали, что миноциклин действительно эффективен при лечении РА. При изучении отдаленных эффектов было обнаружено, что миноциклин все еще эффективен в течение второго года лечения. 7
Генетический скрининг учитывался только в исследовании MIRA. Интересно, что среди представителей европеоидной расы лучше всего реагировали на миноциклин те, кто обладал общим эпитопом, а не те, у кого его не было.
Пероральные тетрациклины эффективны против большинства пародонтологических патогенов, поэтому они широко используются при лечении заболеваний пародонта. 26 Тетрациклины обладают противовоспалительными свойствами, которые в значительной степени не зависят от их антибактериальной активности, и они ингибируют определенные ферменты, такие как коллагеназа, фермент хозяина, ответственный за расщепление коллагена, который высвобождается во время воспалительного процесса. 25
25
Побочные эффекты тетрациклинов включают анорексию, тошноту, рвоту, дисфагию, фотосенсибилизацию, манифестные выраженные солнечные ожоги, аногенитальные поражения с монилиальным разрастанием, головокружение, головокружение, пятнисто-папулезные высыпания, синдром Стивенса-Джонсона, реакции гиперчувствительности и крапивница, гемолитическая анемия, тромбоцитопения, нейтропения, лекарственная системная красная волчанка (СКВ), эозинофилия и псевдоопухоль головного мозга. 25
Макролиды представляют собой группу антибиотиков, действие которых обусловлено наличием макролидного кольца, большого кольца макроциклического лактона, к которому могут быть присоединены один или несколько дезоксисахаров, обычно кладиноза и дезозамин. Лактоновые кольца обычно 14-, 15- или 16-членные. Макролиды относятся к классу поликетидов натуральных продуктов.
Макролиды являются ингибиторами синтеза белка. Механизм действия макролидов заключается в ингибировании биосинтеза бактериального белка, и считается, что они делают это, предотвращая добавление пептидилтрансферазой пептидила, присоединенного к тРНК, к следующей аминокислоте, а также ингибируя рибосомную транслокацию. 27
27
Макролидные антибиотики используются для лечения инфекций, вызванных грамотрицательными анаэробными бактериями. 28
Первое исследование кларитромицина, макролидного антибиотика, для лечения РА было проведено как открытое исследование в Италии. 29 Это исследование 18 пациентов с РА проводилось в течение 6 месяцев, и было обнаружено, что кларитромицин полезен для лечения РА.
В недавнем исследовании Saviola et al. сравнили эффективность добавления кларитромицина к метотрексату и метилпреднизолону при активном ревматоидном артрите. Это исследование показало, что добавление 4-недельного курса кларитромицина эффективно вызывало ремиссию заболевания. 30
В 2006 г. Ogrendik сообщил об исследовании применения кларитромицина для лечения ревматоидного артрита. 28 Это было 6-месячное рандомизированное двойное слепое плацебо-контролируемое исследование. В общей сложности 81 пациент с ранним РА лечился либо кларитромицином перорально один раз в сутки (500 мг), либо ежедневно перорально плацебо. Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями Американской коллегии ревматологов (ACR) (т.е. ответ ACR 20) через 6 месяцев. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR (ответ ACR 50 и ответ ACR 70 соответственно). Значительно больший процент пациентов, получавших кларитромицин в дозе 500 мг, достиг ответа по шкале ACR 20 через 6 месяцев по сравнению с пациентами, получавшими плацебо (59).% против 33%) ( P <0,001). У большего процента пациентов, получавших 500 мг кларитромицина, также был достигнут ответ ACR 50 (34% против 10%) ( P <0,001) и ответ ACR 70 (20% против 3%) ( P =0,003) по сравнению с пациентами. получавших плацебо соответственно. Кларитромицин хорошо переносился. Дозолимитирующих токсических эффектов не наблюдалось.
Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями Американской коллегии ревматологов (ACR) (т.е. ответ ACR 20) через 6 месяцев. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR (ответ ACR 50 и ответ ACR 70 соответственно). Значительно больший процент пациентов, получавших кларитромицин в дозе 500 мг, достиг ответа по шкале ACR 20 через 6 месяцев по сравнению с пациентами, получавшими плацебо (59).% против 33%) ( P <0,001). У большего процента пациентов, получавших 500 мг кларитромицина, также был достигнут ответ ACR 50 (34% против 10%) ( P <0,001) и ответ ACR 70 (20% против 3%) ( P =0,003) по сравнению с пациентами. получавших плацебо соответственно. Кларитромицин хорошо переносился. Дозолимитирующих токсических эффектов не наблюдалось.
В 2009 г. Ogrendik сообщил об использовании другого макролида, рокситромицина, для лечения раннего РА. Это было двойное слепое испытание. 31 Взрослые пациенты с ранним РА, ранее не получавшие БПВП, были включены в исследование и рандомизированы для приема рокситромицина перорально один раз в день (300 мг) или плацебо один раз в день перорально в течение 3 месяцев. Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями ACR через 3 месяца. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR. Также рассчитывали показатель активности заболевания 28 суставов (DAS28). В группе рокситромицина было 16 пациентов, в группе плацебо — 15 пациентов. У значительно большего процента пациентов, получавших рокситромицин, наблюдался ответ по шкале ACR 20 через 3 месяца по сравнению с теми, кто получал плацебо (75% [n=12] против 20% [n=3]) (9).0069 P =0,002). Больший процент пациентов, получавших рокситромицин, также достиг ответов ACR 50 (56% [n=9] против 7% [n=1]) ( P =0,003) и ответов ACR 70 (44% [n=7] против 0 %) ( P =0,004) по сравнению с пациентами, получавшими плацебо.
Это было двойное слепое испытание. 31 Взрослые пациенты с ранним РА, ранее не получавшие БПВП, были включены в исследование и рандомизированы для приема рокситромицина перорально один раз в день (300 мг) или плацебо один раз в день перорально в течение 3 месяцев. Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями ACR через 3 месяца. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR. Также рассчитывали показатель активности заболевания 28 суставов (DAS28). В группе рокситромицина было 16 пациентов, в группе плацебо — 15 пациентов. У значительно большего процента пациентов, получавших рокситромицин, наблюдался ответ по шкале ACR 20 через 3 месяца по сравнению с теми, кто получал плацебо (75% [n=12] против 20% [n=3]) (9).0069 P =0,002). Больший процент пациентов, получавших рокситромицин, также достиг ответов ACR 50 (56% [n=9] против 7% [n=1]) ( P =0,003) и ответов ACR 70 (44% [n=7] против 0 %) ( P =0,004) по сравнению с пациентами, получавшими плацебо. Через 3 месяца частота ответа DAS28 была значительно выше при приеме рокситромицина один раз в сутки, чем при приеме плацебо один раз в сутки ( P <0,001). Нежелательные явления были зарегистрированы у одиннадцати пациентов (69%) в группе рокситромицина и у семи пациентов (47%) в группе плацебо. Наиболее частыми (> 5%) нежелательными явлениями были тошнота, боль в животе, головная боль и сухость во рту. Дозолимитирующих токсических эффектов не наблюдалось. Один участник в группе рокситромицина выбыл из исследования из-за сильной рвоты, а двое выбыли из группы плацебо из-за отсутствия эффективности.
Через 3 месяца частота ответа DAS28 была значительно выше при приеме рокситромицина один раз в сутки, чем при приеме плацебо один раз в сутки ( P <0,001). Нежелательные явления были зарегистрированы у одиннадцати пациентов (69%) в группе рокситромицина и у семи пациентов (47%) в группе плацебо. Наиболее частыми (> 5%) нежелательными явлениями были тошнота, боль в животе, головная боль и сухость во рту. Дозолимитирующих токсических эффектов не наблюдалось. Один участник в группе рокситромицина выбыл из исследования из-за сильной рвоты, а двое выбыли из группы плацебо из-за отсутствия эффективности.
В еще одном исследовании Огрендик и Карагоз использовали рокситромицин у пациентов, которые, как известно, были устойчивы по крайней мере к одному DMARD. 32 Это было 6-месячное рандомизированное двойное слепое плацебо-контролируемое исследование. Исследователи лечили 100 пациентов с активным РА либо пероральным приемом рокситромицина один раз в день (300 мг), либо ежедневным пероральным приемом плацебо в течение 6 месяцев. Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями ACR через 6 месяцев. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR. Значительно больший процент пациентов, получавших рокситромицин, соответствовал критериям улучшения ACR 20% через 6 месяцев по сравнению с пациентами, получавшими плацебо (60% против 34%) (9).0069 P =0,009). Больший процент пациентов, получавших рокситромицин, также достиг ответов ACR 50 (38% против 12%) ( P =0,003) и ответов ACR 70 (18% против 2%) ( P =0,008) по сравнению с пациентами, получавшими плацебо. . Рокситромицин хорошо переносился, общий профиль безопасности был аналогичен плацебо.
Первичной переменной эффективности был процент пациентов, у которых было 20% улучшение в соответствии с критериями ACR через 6 месяцев. Вторичными показателями исхода были улучшение на 50% и улучшение на 70% в соответствии с критериями ACR. Значительно больший процент пациентов, получавших рокситромицин, соответствовал критериям улучшения ACR 20% через 6 месяцев по сравнению с пациентами, получавшими плацебо (60% против 34%) (9).0069 P =0,009). Больший процент пациентов, получавших рокситромицин, также достиг ответов ACR 50 (38% против 12%) ( P =0,003) и ответов ACR 70 (18% против 2%) ( P =0,008) по сравнению с пациентами, получавшими плацебо. . Рокситромицин хорошо переносился, общий профиль безопасности был аналогичен плацебо.
Наиболее частыми побочными эффектами макролидов являются сонливость и желудочно-кишечные эффекты: диарея, тошнота, боль в животе и рвота. Менее распространенные нежелательные явления включают головную боль; головокружение/укачивание; сыпь; изменение обоняния и вкуса, в том числе металлический привкус, сохраняющийся на протяжении всего времени терапии.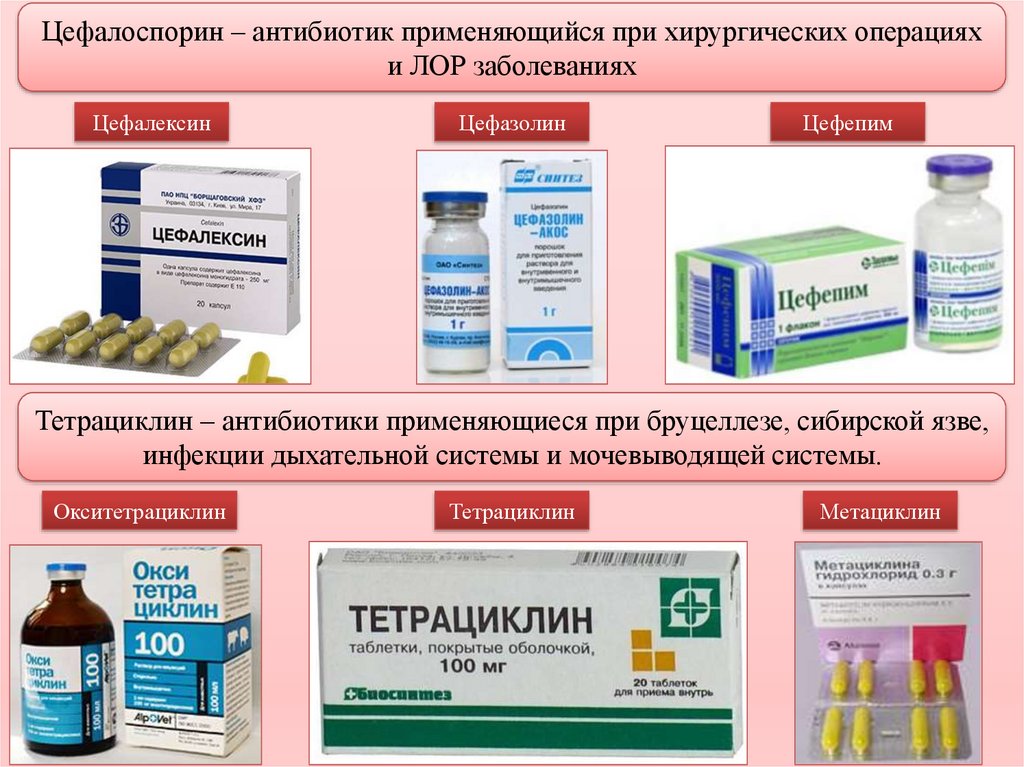 Также сообщалось о сухости во рту, хотя и реже. 33
Также сообщалось о сухости во рту, хотя и реже. 33
Левофлоксацин — антибиотик широкого спектра действия из класса фторхинолонов. Левофлоксацин 34 , 35 используется для лечения инфекций, вызванных пародонтопатическими бактериями и факультативными анаэробными бактериями. 36 Он действует путем ингибирования гиразы дезоксирибонуклеиновой кислоты (ДНК), топоизомеразы типа II, и топоизомеразы IV, фермента, необходимого для разделения реплицированной ДНК, тем самым подавляя деление клеток. Левофлоксацин также может влиять на репликацию клеток млекопитающих. В частности, некоторые конгенеры этого семейства лекарственных средств проявляют активность не только против бактериальных топоизомераз, но также и против эукариотических топоизомераз и являются токсичными для культивируемых клеток млекопитающих и моделей опухолей in vivo. 34 , 35
Огрендик продемонстрировал эффективность левофлоксацина при лечении РА. 36 В этом исследовании исследовательская группа случайным образом распределила 76 пациентов с персистирующе активным РА, несмотря на не менее 6 месяцев терапии метотрексатом в стабильной дозе от 15 до 25 мг в неделю, для приема либо левофлоксацина (500 мг), либо плацебо перорально. один раз в сутки, продолжая прием метотрексата. Изменение количества опухших и болезненных суставов по сравнению с исходным уровнем через 6 месяцев было основным показателем эффективности. Вторичные конечные точки включали боль, качество жизни, продолжительность утренней скованности, скорость оседания эритроцитов, уровень С-реактивного белка и общие оценки врача и пациента. Данные были проанализированы для определения числа пациентов, отвечающих критериям ACR для улучшения на 20%, 50% и 70%. Группа левофлоксацина плюс метотрексат ассоциировалась с наибольшим уменьшением количества опухших или болезненных суставов (9).0069 P <0,001). В группе левофлоксацина и метотрексата также наблюдалось значительное улучшение многих вторичных показателей исхода ( P <0,001).
36 В этом исследовании исследовательская группа случайным образом распределила 76 пациентов с персистирующе активным РА, несмотря на не менее 6 месяцев терапии метотрексатом в стабильной дозе от 15 до 25 мг в неделю, для приема либо левофлоксацина (500 мг), либо плацебо перорально. один раз в сутки, продолжая прием метотрексата. Изменение количества опухших и болезненных суставов по сравнению с исходным уровнем через 6 месяцев было основным показателем эффективности. Вторичные конечные точки включали боль, качество жизни, продолжительность утренней скованности, скорость оседания эритроцитов, уровень С-реактивного белка и общие оценки врача и пациента. Данные были проанализированы для определения числа пациентов, отвечающих критериям ACR для улучшения на 20%, 50% и 70%. Группа левофлоксацина плюс метотрексат ассоциировалась с наибольшим уменьшением количества опухших или болезненных суставов (9).0069 P <0,001). В группе левофлоксацина и метотрексата также наблюдалось значительное улучшение многих вторичных показателей исхода ( P <0,001). Левофлоксацин хорошо переносился. Дозолимитирующих токсических эффектов не наблюдалось. У пациентов с активным РА, получавших метотрексат, лечение левофлоксацином значительно улучшало признаки и симптомы РА.
Левофлоксацин хорошо переносился. Дозолимитирующих токсических эффектов не наблюдалось. У пациентов с активным РА, получавших метотрексат, лечение левофлоксацином значительно улучшало признаки и симптомы РА.
Наиболее частыми побочными эффектами левофлоксацина были тошнота, головная боль, диарея, бессонница, запор и головокружение. Серьезные нежелательные явления, которые могут возникнуть в результате терапии левофлоксацином, включают необратимую периферическую невропатию, спонтанный разрыв сухожилия и тендинит, а также удлинение интервала QT/пируэтную желудочковую тахикардию. 37
Исследования с различными антибиотиками подтверждают эффективность этих препаратов при лечении РА. Следовательно, возможно, что возбудитель, вызывающий РА, является микроорганизмом (скорее всего, пародонтопатическими бактериями). 38
Раскрытие информации
Автор сообщает об отсутствии конфликта интересов в данной работе.
1. Пинкус Т. , О’Делл Дж. Р., Кремер Дж. М. Комбинированная терапия несколькими базисными противоревматическими препаратами при ревматоидном артрите: профилактическая стратегия. Энн Интерн Мед. 1999;131(10):768–774. [PubMed] [Google Scholar]
, О’Делл Дж. Р., Кремер Дж. М. Комбинированная терапия несколькими базисными противоревматическими препаратами при ревматоидном артрите: профилактическая стратегия. Энн Интерн Мед. 1999;131(10):768–774. [PubMed] [Google Scholar]
2. Шварц Н. Лечение ревматического полиартрита кислыми азосоединениями. Ревматизм. 1948; 4 (1): 180–185. [PubMed] [Google Scholar]
3. Brown TM, Clark HW, Bailey JS, Gray CW. Механический подход к лечению артрита ревматоидного типа, встречающегося в природе у гориллы. Ассоциация климатических исследований Trans Am Clin. 1971; 82: 227–247. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Kloppenburg M, Breedveld FC, Terwiel JP, Mallee C, Dijkmans BA. Миноциклин при активном ревматоидном артрите. Двойное слепое плацебо-контролируемое исследование. Ревмирующий артрит. 1994;37(5):629–636. [PubMed] [Google Scholar]
5. Tilley BC, Alarcón GS, Heyse SP, et al. Миноциклин при ревматоидном артрите. 48-недельное двойное слепое плацебо-контролируемое исследование. Пробная группа МИРА. Энн Интерн Мед. 1995;122(2):81–89. [PubMed] [Google Scholar]
Пробная группа МИРА. Энн Интерн Мед. 1995;122(2):81–89. [PubMed] [Google Scholar]
6. O’Dell JR, Haire CE, Palmer W, et al. Лечение раннего ревматоидного артрита миноциклином или плацебо: результаты рандомизированного двойного слепого плацебо-контролируемого исследования. Ревмирующий артрит. 1997;40(5):842–848. [PubMed] [Академия Google]
7. O’Dell JR, Blakely KW, Mallek JA, et al. Лечение раннего серопозитивного ревматоидного артрита: двухлетнее двойное слепое сравнение миноциклина и гидроксихлорохина. Ревмирующий артрит. 2001;44(10):2235–2241. [PubMed] [Google Scholar]
8. Огрендик М., Кокино С., Оздемир Ф., Берд П.С., Гамлет С. Сывороточные антитела к пероральным анаэробным бактериям у больных ревматоидным артритом. Мед Генерал Мед. 2005;7(2):2. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Moen K, Brun JG, Valen M, et al. Синовиальное воспаление при активном ревматоидном артрите и псориатическом артрите способствует захвату различных бактериальных ДНК полости рта. Клин Эксперт Ревматол. 2006;24(6):656–663. [PubMed] [Академия Google]
Клин Эксперт Ревматол. 2006;24(6):656–663. [PubMed] [Академия Google]
10. Лундберг К., Кинлох А., Фишер Б.А. и соавт. Антитела к цитруллинированному альфа-енолазному пептиду 1 специфичны для ревматоидного артрита и перекрестно реагируют с бактериальной енолазой. Ревмирующий артрит. 2008;58(10):3009–3019. [PubMed] [Google Scholar]
11. Mikuls TR, Payne JB, Reinhardt RA, et al. Реакция антител на Porphyromonas gingivalis (P. gingivalis) у пациентов с ревматоидным артритом и пародонтитом. Int Immunopharmacol. 2009;9(1):38–42. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Мартинес-Мартинес Р.Э., Абуд-Мендоса С., Патиньо-Марин Н., Ризо-Родригес Дж.К., Литтл Дж.В., Лойола-Родригес Дж.П. Обнаружение пародонтальной бактериальной ДНК в сыворотке и синовиальной жидкости у больных рефрактерным ревматоидным артритом. Дж. Клин Пародонтол. 2009;36(12):1004–1010. [PubMed] [Google Scholar]
13. Bartold PM, Marino V, Cantley M, Haynes DR. Влияние воспаления, вызванного Porphyromonas gingivalis, на развитие ревматоидного артрита. Дж. Клин Пародонтол. 2010;37(5):405–411. [PubMed] [Академия Google]
Дж. Клин Пародонтол. 2010;37(5):405–411. [PubMed] [Академия Google]
14. Cantley MD, Haynes DR, Marino V, Bartold PM. Ранее существовавший периодонтит усугубляет экспериментальный артрит в мышиной модели. Дж. Клин Пародонтол. 2011;38(6):532–541. [PubMed] [Google Scholar]
15. Kinloch AJ, Alzabin S, Brintnell W, et al. Иммунизация енолазой Porphyromonas gingivalis вызывает аутоиммунитет к α-энолазе млекопитающих и артрит у трансгенных мышей с DR4-IE. Ревмирующий артрит. 2011;63(12):3818–3823. [PubMed] [Google Scholar]
16. Reichert S, Haffner M, Keyßer G, et al. Обнаружение бактериальной ДНК ротовой полости в синовиальной жидкости. Дж. Клин Пародонтол. 2013;40(6):591–598. [PubMed] [Google Scholar]
17. McConkey B, Amos RS, Durham S, Forster PJ, Hubball S, Walsh L. Сульфасалазин при ревматоидном артрите. Br Med J. 1980;280(6212):442–444. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Hoult JR. Фармакологическое и биохимическое действие сульфасалазина. Наркотики. 1986; 32 (Приложение 1): 18–26. [PubMed] [Google Scholar]
Наркотики. 1986; 32 (Приложение 1): 18–26. [PubMed] [Google Scholar]
19. Pullar T, Hunter JA, Capell HA. Какой компонент сульфасалазина активен при ревматоидном артрите? Br Med J (Clin Res Ed) 1985;290(6481):1535–1538. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Ash G, Baker R, Rajapakse C, Swinson DR. Изучение сульфаметоксазола при ревматоидном артрите. Br J Ревматол. 1986;25(3):285–287. [PubMed] [Google Scholar]
21. Острандер Ф.Д. Витамины, сульфаниламиды и антибиотики в пародонтологической терапии. J Am Dent Assoc. 1948; 37 (3): 279–288. [PubMed] [Google Scholar]
22. Felson DT, Anderson JJ, Meenan RF. Использование краткосрочных компромиссов между эффективностью и токсичностью для выбора препаратов второй линии при ревматоидном артрите. Метаанализ опубликованных клинических испытаний. Ревмирующий артрит. 1992;35(10):1117–1125. [PubMed] [Google Scholar]
23. Weinblatt ME, Reda D, Henderson W, et al. Лечение сульфасалазином ревматоидного артрита: метаанализ 15 рандомизированных исследований. J Ревматол. 1999;26(10):2123–2130. [PubMed] [Google Scholar]
J Ревматол. 1999;26(10):2123–2130. [PubMed] [Google Scholar]
24. Scott DL, Dacre JE. Побочные реакции на сульфасалазин: британский опыт. J Rheumatol Suppl. 1988; 16:17–21. [PubMed] [Google Scholar]
25. Аларкон Г.С. Тетрациклины для лечения ревматоидного артрита. Мнение эксперта по расследованию наркотиков. 2000;9(7): 1491–148. [PubMed] [Google Scholar]
26. Nakao R, Takigawa S, Sugano N, et al. Влияние миноциклиновой мази на периодонтальное лечение бактерий полости рта. Jpn J Infect Dis. 2011;64(2):156–160. [PubMed] [Google Scholar]
27. Квятковская Б., Маслинская М. Терапия макролидами при хронических воспалительных заболеваниях. Медиаторы воспаления. 2012;2012:636157. [PMC free article] [PubMed] [Google Scholar]
28. Огрендик М. Эффекты кларитромицина у пациентов с активным ревматоидным артритом. Curr Med Res Opin. 2007;23(3):515–522. [PubMed] [Академия Google]
29. Савиола Г., Абди Али Л., Россини П. и соавт. Кларитромицин у пациентов с ревматоидным артритом, не реагирующих на противоревматические препараты, модифицирующие заболевание: открытое неконтролируемое пилотное исследование. Клин Эксперт Ревматол. 2002;20(3):373–378. [PubMed] [Google Scholar]
Клин Эксперт Ревматол. 2002;20(3):373–378. [PubMed] [Google Scholar]
30. Савиола Г., Абди-Али Л., Кампострини Л. и соавт. Кларитромицин при ревматоидном артрите: добавление к метотрексату и низким дозам метилпреднизолона дает значительную аддитивную ценность — 24-месячное одностороннее слепое пилотное исследование. Ревматол Интерн. 2013;33(11):2833–2838. [PubMed] [Академия Google]
31. Огрендик М. Эффективность рокситромицина у взрослых пациентов с ревматоидным артритом, не получавших базисные противоревматические препараты: 3-месячное рандомизированное двойное слепое плацебо-контролируемое исследование. Клин Тер. 2009;31(8):1754–1764. [PubMed] [Google Scholar]
32. Огрендик М., Карагоз Н. Лечение ревматоидного артрита рокситромицином: рандомизированное исследование. последипломная мед. 2011;123(5):220–227. [PubMed] [Google Scholar]
33. Zuckerman JM, Qamar F, Bono BR. Макролиды, кетолиды и глицилциклины: азитромицин, кларитромицин, телитромицин, тигециклин. Заразить Dis Clin North Am. 2009 г.;23(4):997–1026. икс. [PubMed] [Google Scholar]
Заразить Dis Clin North Am. 2009 г.;23(4):997–1026. икс. [PubMed] [Google Scholar]
34. Drlica K, Zhao X. ДНК-гираза, топоизомераза IV и 4-хинолоны. Microbiol Mol Biol Rev. 1997;61(3):377–392. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Martin SJ, Meyer JM, Chuck SK, Jung R, Messick CR, Pendland SL. Левофлоксацин и спарфлоксацин: новые антибиотики хинолонового ряда. Энн Фармакотер. 1998;32(3):320–336. [PubMed] [Google Scholar]
36. Огрендик М. Лечение левофлоксацином больных ревматоидным артритом, получающих метотрексат. South Med J. 2007; 100 (2): 135–139.. [PubMed] [Google Scholar]
37. Liu HH. Профиль безопасности фторхинолонов: основное внимание уделяется левофлоксацину. Препарат Саф. 2010;33(5):353–369. [PubMed] [Google Scholar]
38. Огрендик М. Ревматоидный артрит — аутоиммунное заболевание, вызываемое пародонтальными возбудителями. Int J Gen Med. 2013;6:383–386. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Миноциклин от ревматоидного артрита: что нужно знать
Миноциклин — это антибиотик, уменьшающий воспаление. Врачи обычно используют миноциклин для лечения бактериальных инфекций, таких как пневмония, но одно применение не по прямому назначению включает лечение ревматоидного артрита (РА).
Врачи обычно используют миноциклин для лечения бактериальных инфекций, таких как пневмония, но одно применение не по прямому назначению включает лечение ревматоидного артрита (РА).
Миноциклин — лекарство из группы антибиотиков тетрациклинового ряда. Обычная доза миноциклина составляет 100 мг два раза в день или каждые 12 часов перорально.
Хотя его предполагаемая цель — помочь в лечении бактериальных инфекций, врачи также использовали его в качестве противоревматического препарата, модифицирующего заболевание (DMARD). В целом, DMARD могут улучшить симптомы РА и предотвратить долгосрочную инвалидность. Однако врачи могут чаще назначать новые методы лечения этого состояния.
В этой статье рассматривается миноциклин как средство для лечения ревматоидного артрита, его эффективность и побочные эффекты, а также другие стандартные методы лечения.
Некоторые исследования показывают, что миноциклин может облегчить симптомы ревматоидного артрита. Это кажется более эффективным на ранних стадиях состояния и для краткосрочного лечения.
Данные исследований свидетельствуют о том, что миноциклин может улучшить:
- припухлость и болезненность суставов
- маркеры воспаления
Хотя миноциклин может уменьшить покраснение, отек и болезненность, он не полностью останавливает прогрессирование ревматоидного артрита. Исследования не показывают значительного улучшения усталости, боли в суставах или повреждения суставов.
Врачи экономно используют миноциклин для лечения ревматоидного артрита. Новые агенты и другие DMARD более эффективны в уменьшении симптомов РА и замедлении его прогрессирования. Исследователи также изучали его меньше, чем другие варианты лечения. Если врачи будут использовать миноциклин, он, скорее всего, будет сочетаться с другими лекарствами для лечения ревматоидного артрита.
Самые последние рекомендации Американского колледжа ревматологов (ACR) по лечению ревматоидного артрита не рекомендуют миноциклин. Это связано с тем, что нет новых данных о его использовании с конца 19 века. 90-х и риск побочных эффектов и обесцвечивания кожи. В настоящее время доступны более новые, более эффективные методы лечения РА.
90-х и риск побочных эффектов и обесцвечивания кожи. В настоящее время доступны более новые, более эффективные методы лечения РА.
Узнайте больше о RA здесь.
РА — это заболевание иммунной системы, при котором защитные клетки организма случайно атакуют кости и суставы. Это вызывает повреждение ткани от воспаления. Как только начинается воспаление, оно производит много повреждающих белков и типов клеток. Это приводит к искривлению и болезненности суставов.
Эти типы клеток и белки подпитывают процесс воспаления, но особенности этих процессов могут различаться в зависимости от воспалительного состояния. Степень воспаления определяет тип терапии, необходимой для контроля симптомов. Однако один и тот же уровень воспаления может по-разному реагировать на разные виды лечения.
Врачи обычно используют миноциклин в качестве антибиотика для лечения широкого спектра бактериальных инфекций. Хотя это антибиотик, миноциклин может облегчить симптомы РА способами, не связанными напрямую с его антибиотическими свойствами.
Некоторые исследования показывают, что миноциклин может работать при ревматоидном артрите, блокируя воспалительные белки и подавляя активность клеток иммунной системы. Это может остановить повреждение суставов.
Миноциклин имеет меньше побочных эффектов, чем другие препараты для лечения ревматоидного артрита.
Однако некоторые побочные эффекты миноциклина могут включать:
- nausea
- vomiting
- diarrhea
- sun sensitivity
- headaches
- lightheadedness
- dizziness
- loss of appetite
People may notice discolored nails and darker skin on the arms and legs called hyperpigmentation. Обычно это происходит в местах предыдущих травм или при длительном применении миноциклина. Миноциклин также может обесцвечивать зубную эмаль у детей, у которых еще формируются зубы.
Хотя миноциклин эффективен при лечении ряда аутоиммунных состояний, в очень редких случаях он может вызвать проблемы с иммунной системой, такие как волчанка, синдром Стивенса-Джонсона и ANCA-васкулит. Эти состояния могут включать покраснение, отек и боль в коже, мышцах, тканях или суставах. Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний.
Эти состояния могут включать покраснение, отек и боль в коже, мышцах, тканях или суставах. Лихорадка неизвестной причины также является отличительной чертой этих аутоиммунных состояний.
Другие редкие побочные реакции могут включать воспаление печени, легких или почек.
Основные варианты лечения РА могут включать:
- DMARD
- биологические агенты
- ингибиторы янус-киназы (JAK)
- глюкокортикоиды
Врач определит, что назначать, исходя из того, как долго у человека ревматоидный артрит, и тяжести его симптомов. Они могут добавить или заменить лекарства, если симптомы человека ухудшатся.
БПВП
БПВП, набор неродственных препаратов, составляют основу лечения РА. Наиболее распространенными БПВП являются:
- гидроксихлорохин
- лефлуномид
- метотрексат
- сульфасалазин
ACR рекомендует сначала использовать метотрексат для лечения пациентов с ревматоидным артритом. Они также предпочитают, чтобы врачи использовали один препарат в качестве начального лечения, поскольку он стоит дешевле и вызывает меньше побочных эффектов. Одно средство человеку легче принять.
Они также предпочитают, чтобы врачи использовали один препарат в качестве начального лечения, поскольку он стоит дешевле и вызывает меньше побочных эффектов. Одно средство человеку легче принять.
Врачи могут предложить использовать различные БПВП по отдельности или, для более быстрых результатов, начать комбинированную терапию — метотрексат плюс сульфасалазин плюс гидроксихлорохин.
Врачи должны проверить терапию через 3 месяца, чтобы определить ее эффективность и при необходимости внести изменения.
БПВП могут снизить длительную нетрудоспособность, но также могут вызывать серьезные побочные эффекты. По сравнению с глюкокортикоидами DMARD действуют дольше.
Биопрепараты
Биологические агенты делятся на два класса: ингибиторы фактора некроза опухоли (ФНО) и не-ФНО.
Следующие препараты относятся к классу ингибиторов ФНО:
- Адалимумаб (Humira)
- Certolizumab Pegol (Cimzia)
- Etanercept (Enbrel)
- Golimumab (Simponi) .
- барицитиниб (Olumiant)
- тофацитиниб (Xelijanz)
- упадацитиниб (Rinvoq)

Люди, принимающие эти препараты, подвергаются повышенному риску заражения. Врачи должны проводить скрининг людей на наличие гепатита В, гепатита С и туберкулеза, прежде чем начинать лечение препаратом ФНО.
Руководство рекомендует эти препараты для людей с умеренными или тяжелыми случаями РА. Часто врачи рекомендуют эти препараты людям с ревматоидным артритом, у которых лечение БПВП прогрессировало.
Врачи должны комбинировать ингибиторы TNF с метотрексатом, чтобы улучшить их преимущества, когда это возможно.
. белка интерлейкина-6, уменьшающего воспаление. Ритуксан может нейтрализовать В-клетки, которые могут вызвать повреждение и отек. Orencia может остановить выработку Т-клетками антител, атакующих суставы.
Ингибиторы JAK
Ингибиторы JAK прерывают сигналы внутри клеток, которые продуцируют воспалительные белки, называемые цитокинами. Прекращение этих сигналов останавливает производство цитокинов и подавляет воспаление. Этот класс включает:
Глюкокортикоиды
Глюкокортикоиды представляют собой разновидность стероидных гормонов.

 Помимо этого, антибиотики губительно действуют не только на вредные микроорганизмы, но и уничтожают полезные микробы, функция которых – защищать организм от попадания и последующего размножения болезнетворных микроорганизмов.
Помимо этого, антибиотики губительно действуют не только на вредные микроорганизмы, но и уничтожают полезные микробы, функция которых – защищать организм от попадания и последующего размножения болезнетворных микроорганизмов.