Гемангиома грудного отдела позвоночника | Блог о здоровье
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Наличие опухоли всегда вызывает неприятные и печальные ассоциации. Сразу же представляется долгое и опасное лечение без гарантии выздоровления, осложнения и плохое самочувствие. Однако не все случаи такие тяжёлые. Так, гемангиома грудного отдела позвоночника лечится даже без операций, а ярко выраженные симптомы не дадут пропустить развитие болезни.
Что такое гемангиома?
Гемангиома — это вид доброкачественной опухоли, которая состоит из переплетённых сосудов. Обычно она поражает только один позвонок. Гемангиома очень редко перерождается в раковую опухоль, и после её возникновения у пациента есть достаточно времени, чтобы избавиться от недуга без последствий.
Такая опухоль может быть разных видов:
- Рацемозная (ветвистая): в переплетение попадают как вены, так и артерии;
- Капиллярная: представляют из себя шар из переплетённых капилляров;
- Смешанная, в которой сочетаются сосуды и полости всех видов.
Чаще всего гемангиома образуются в грудном отделе позвоночника. В зависимости от того, в какой части позвонка она расположена, выделяют ещё три варианта опухоли:
- в позвоночном отростке,
- в теле позвонка,
- в позвоночном канале.
Симптомы и признаки
Специфичных симптомов у гемангиомы нет, но процесс развития сопровождают заметные признаки:
- сильная боль в поражённом участке;
- онемение в конечностях и нарушение работы органов из-за того, что опухоль пережала нервные окончания;
- при запущенном заболевании могут быть трещины в позвоночнике, слабость и паралич конечностей, нарушения желудочно-кишечного тракта. Причём, чем выше расположена опухоль, тем больше органов могут быть поражены.
 Именно в этом заключена опасность поражения грудного отдела.
Именно в этом заключена опасность поражения грудного отдела.
Однако, в проявлении болезни кроется серьёзная проблема. Человек сразу замечает, что что-то не так, но симптомы схожи с другими патологиями позвоночника: грыжами, протрузиями, травмами после физических нагрузок. Именно поэтому не стоит доверять врачам, которые ставят диагнозы после визуального осмотра. Лучше перестраховаться и сделать качественное обследование: только на снимках можно отличить гемангиому от грыжи или остеохондроза.
А если её не вылечить вовремя?
Если пациент не хочет идти в больницу, связывая своё состояние с усталостью или возрастом, болезнь может перейти в запущенную стадию. К сожалению, это грозит и тем пациентам, которые попали к недобросовестным врачам. Определить гемангиому без дополнительного обследования невозможно, поэтому вас могут начать лечить от совершенно другой болезни.
На поздних стадиях гемангиома грудного отдела позвоночника достаточно опасна и без перерождения в злокачественную опухоль. Дело в физическом воздействии: она растёт, разрушает позвонок, пережимает нервы и кровеносные сосуды. А значит и набор симптомов будет разнообразным:
Дело в физическом воздействии: она растёт, разрушает позвонок, пережимает нервы и кровеносные сосуды. А значит и набор симптомов будет разнообразным:
- усталость, сонливость и головные боли из-за недостатка кислорода в головном мозге;
- онемение и паралич конечностей, расположенных ниже опухоли;
- нарушение в работе внутренних органов: сердечная недостаточность, нарушения пищеварения, дефекации и мочеиспускания;
- если опухоль достаточно большая, произойдёт компрессионный перелом позвоночника — это влечёт за собой серьёзные последствия: остеомиелит, неправильное срастание позвонков, воспаления нервных корешков.
Боль в поражённом участке будет только усиливаться и со временем станет опоясывающей, охватив всё тело на уровне повреждения. Это приведёт к нарушению подвижности, неправильному положению тела и усугублению проблем с положением разрушенных позвонков.
Как диагностировать и лечить гемангиому грудного отдела позвоночника?
Ещё раз: простым визуальным осмотром гемангиому не определить. А когда пациент жалуется на боль в спине, некоторые врачи, к сожалению, не придают этому большого значения. Если врач не назначил вам дополнительные обследования, а сразу поставил диагноз, связанный с искривлением позвоночника — лучше перестраховаться и обратиться к другому врачу. Даже если именно гемангиомы у вас нет, другие заболевания позвоночника диагностируют точно так же — делают рентген, компьютерную томографию и МРТ грудного отдела позвоночника.
А когда пациент жалуется на боль в спине, некоторые врачи, к сожалению, не придают этому большого значения. Если врач не назначил вам дополнительные обследования, а сразу поставил диагноз, связанный с искривлением позвоночника — лучше перестраховаться и обратиться к другому врачу. Даже если именно гемангиомы у вас нет, другие заболевания позвоночника диагностируют точно так же — делают рентген, компьютерную томографию и МРТ грудного отдела позвоночника.
На МРТ и КТ опухоль видно лучше всего: можно определить её расположение и размеры. На томографии отлично различаются костные и мягкие ткани, даже сосуды и нервные корешки. Рентген лучше показывает костные ткани, поэтому может быть назначен в крайнем случае: если поражение уже достаточно велико, или если в больнице нет более современного оборудования.
Лечение гемангиомы могут проводить несколькими способами: посредством лучевой терапии, пункционной вертеброластики (введением лекарственных средств в область опухоли) и хирургическим путём.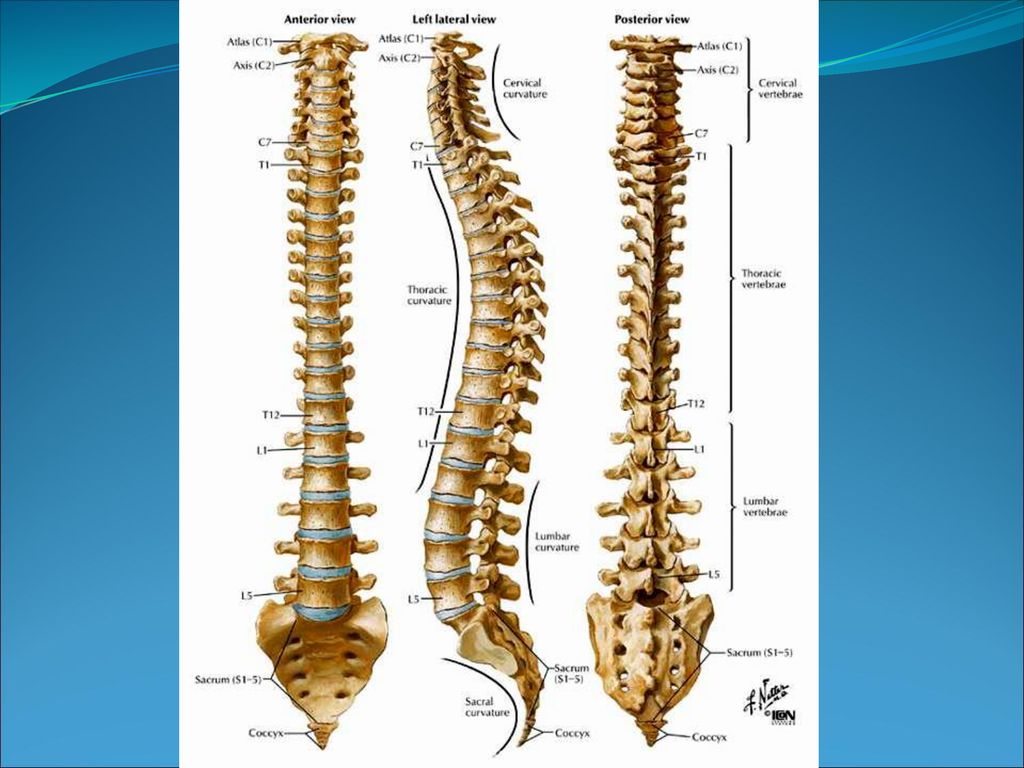 Способ лечения выбирает доктор, исходя из стадии и сложности болезни. Старые способы лечения гемангиомы вызывали тяжёлые осложнения, омертвение тканей и аллергические реакции, однако современные способы абсолютно безопасны. Самое главное — вовремя понять, что с организмом что-то не то, и найти хорошего врача. Гемангиома грудного отдела — не та болезнь, где счёт идёт на недели, однако её тоже можно запустить до тяжёлого состояния. Но, если обнаружить болезнь вовремя, то и лечение будет быстрым и без последствий.
Способ лечения выбирает доктор, исходя из стадии и сложности болезни. Старые способы лечения гемангиомы вызывали тяжёлые осложнения, омертвение тканей и аллергические реакции, однако современные способы абсолютно безопасны. Самое главное — вовремя понять, что с организмом что-то не то, и найти хорошего врача. Гемангиома грудного отдела — не та болезнь, где счёт идёт на недели, однако её тоже можно запустить до тяжёлого состояния. Но, если обнаружить болезнь вовремя, то и лечение будет быстрым и без последствий.
Список литературы
- Педаченко, Е.Г. Пункционная вертебропластика при агрессивных гемангиомах позвонков / Е.Г. Педаченко, С.В. Кущаев. // Нейрохирургия, 2004. – №1. – C. 16-20.
- Рерих, В.В. Результаты хирургического лечения пациентов с гемангиомами грудных и поясничных позвонков (опыт Новосибирского НИИТО) / В.В. Рерих, Ш.Н. Рахматиллаев, И.В. Пендюрин // Международный журнал прикладных и фундаментальных исследований. – 2015. – №. 11. – С. 55-59.
- Gangi, A.
 Percutaneous vertebroplasty: indications, technique, and results / Gangi A. // Radiographics. – 2003. – Vol. 23, №2.
Percutaneous vertebroplasty: indications, technique, and results / Gangi A. // Radiographics. – 2003. – Vol. 23, №2. - Guarnieri, G. Vertebroplasty as treatment of aggressive and symptomatic vertebral hemangiomas: up to 4 years of follow-up / G. Guarnieri // Neuroradiology — 2009. – Vol. 51, №. 7. – P. 471-476.
- Зарецков В.В., Лихачев С.В., Арсениевич В.Б. ГЕМАНГИОМЫ ПОЗВОНОЧНИКА. ОСОБЕННОСТИ ДИАГНОСТИКИ И ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ // Успехи современного естествознания — №6, 2015. ссылка
- Воронович И.Р., Пашкевич Л.А., Мартынюк С.Н. Гемангиома позвоночника // Медицинские новости, 2014. ссылка
Not Found (#404)
Медицинский центр «Парацельс»
Page not found.
The above error occurred while the Web server was processing your request.
Please contact us if you think this is a server error. Thank you.
Ожидайте, загрузка может занять время
Loading. ..
..
Вы знаете к какому врачу вы хотите записаться
Вы знаете услугу, на которую хотите записаться
Выбор услуги
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор специалиста
Выбрана услуга:
Выбор услуги специлиста
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма.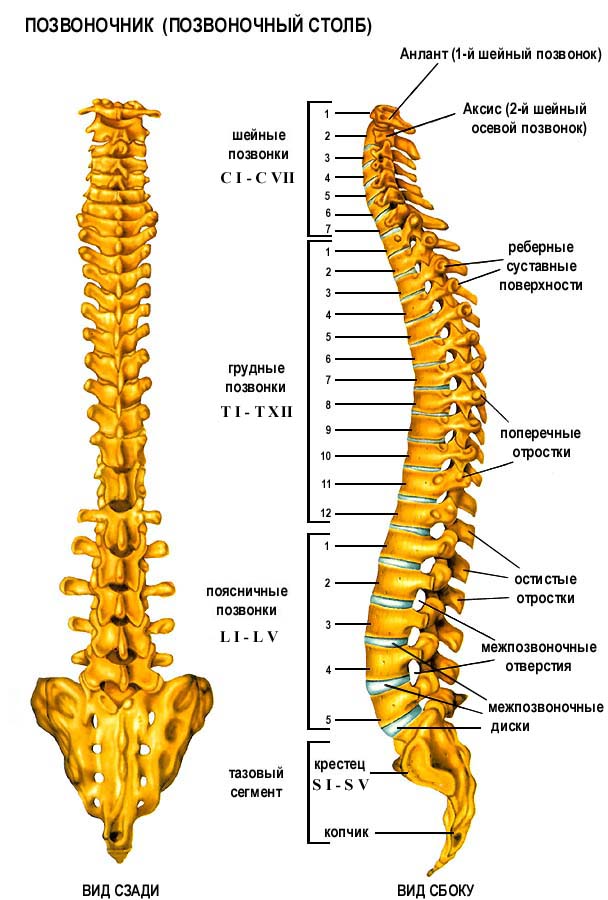 На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор адреса:
ул. Викулова, д. 33, к. 2 ул. Большакова, д. 68
Выбор даты:
Время приёма:
Password
Зарегистрироваться Не можете войти? Активация аккаунта
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по восстановлению пароля
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по повторной активации аккаунта
Ваша заявка принята, наши специалисты ответят на ваш вопрос в ближайшее время!
ТелефонКомментарий
Уважаемые пациенты!
Многопрофильная клиника и Родильный дом «Парацельс» информирует Вас, согласно Письму Министерства Финансов Российской Федерации Федеральной налоговой службы от 25 марта 2022 года.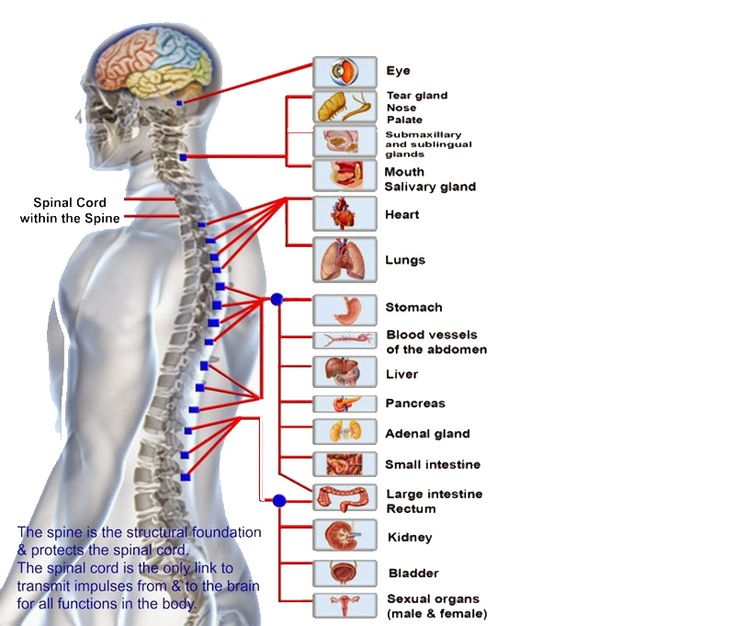 N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
Совместным приказом МНС России и Минздрава России от 25.07.2001 N 289/БГ-3-04/256 (далее — приказ от 25.07.2001) утверждена форма Справки об оплате медицинских услуг для представления в налоговые органы Российской Федерации (далее — Справка об оплате медицинских услуг).
Данная справка удостоверяет факт получения медицинской услуги и ее оплаты через кассу учреждения здравоохранения за счет средств налогоплательщика.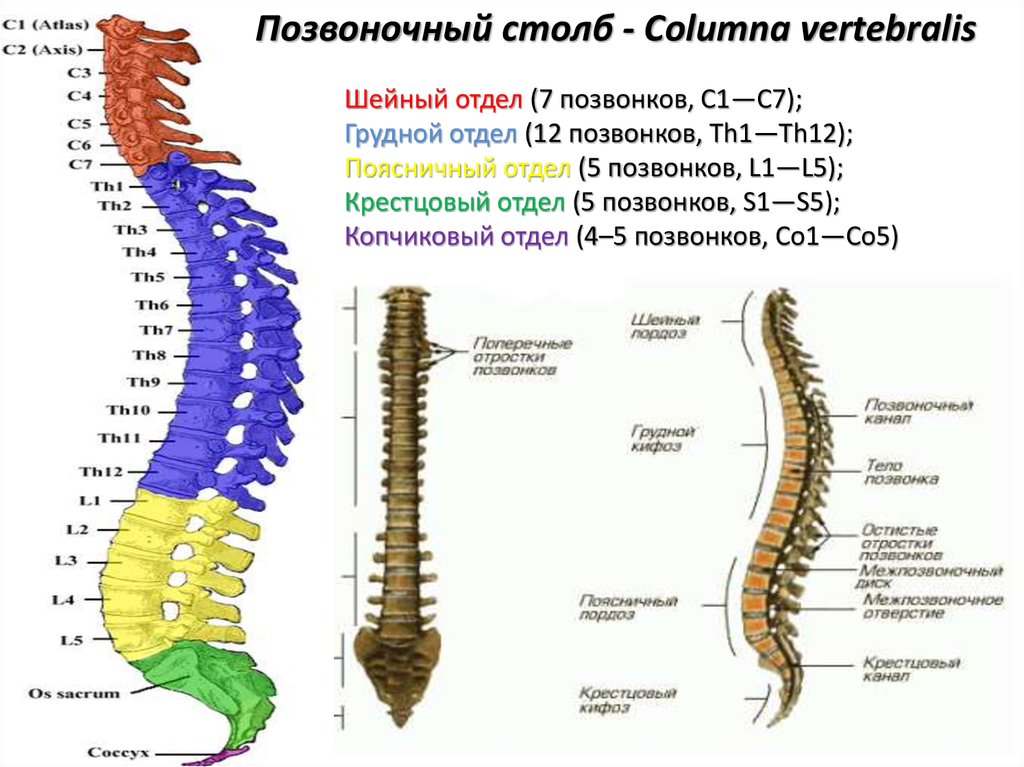
Таким образом, в случае представления налогоплательщиком в налоговый орган Справки об оплате медицинских услуг непредставление налогоплательщиком соответствующего договора на оказание медицинских услуг и (или) документов, подтверждающих оплату, не может являться основанием для отказа в предоставлении такого вычета.
Суммы указаны на основании данных об оплате. Поэтому чеки, договор и лицензия клиники для оформления вычета не нужны.
Образец справки прилагается.
Образец справки
Ваша заявка принята, наши специалисты свяжутся с вами в ближайшее время!
Телефон
Комментарий
Хирургическое лечение заболеваний диска поясничного отдела позвоночника
Хирургическое лечение
заболеваний диска поясничного отдела
Смотрите также:
Поясничный отдел позвоночника является сложной системой, состоящей из костей, мышц, хрящей и нервов, предназначенной для поддержания веса верхней части тела и обеспечивающей движение во многих направлениях. Нижняя часть спины формально начинается поясничным отделом позвоночника, расположенным непосредственно под шейным и грудным отделами позвоночника и непосредственно над крестцом. Поясничный отдел позвоночника состоит из пяти позвонков, которым присвоены обозначения с L1 по L5.
Нижняя часть спины формально начинается поясничным отделом позвоночника, расположенным непосредственно под шейным и грудным отделами позвоночника и непосредственно над крестцом. Поясничный отдел позвоночника состоит из пяти позвонков, которым присвоены обозначения с L1 по L5.
Межпозвонковый диск поясничного отдела позвоночника
Между всеми позвонками имеются диски — амортизирующие подушки, которые обеспечивают надлежащее разделение, стабильность и подвижность позвонков поясничного отдела. Каждый диск имеет внешнюю фиброзную оболочку, напоминающую автомобильную шину (она называется «фиброзное кольцо»), в центре которой находится гелеобразное вещество (оно называется «пульпозное ядро»). Ядро и кольцо функционируют как единое целое и поглощают удары, помогают стабилизировать позвоночник и обеспечивают ограниченную подвижность между всеми позвонками.
Межпозвонковый диск поясничного отдела позвоночника
Дегенерация дисков поясничного отдела позвоночника (ДЗД)
По мере того как мы стареем, диски поясничного отдела позвоночника начинают уплощаться и снашиваться. Уплощение диска заставляет позвонки сходиться ближе, что может увеличить нагрузку не только на сам диск, но и на окружающие суставы, мышцы и нервы. Этот процесс называется дегенерацией дисков поясничного отдела позвоночника, и он может привести к нескольким болезненным состояниям.
Уплощение диска заставляет позвонки сходиться ближе, что может увеличить нагрузку не только на сам диск, но и на окружающие суставы, мышцы и нервы. Этот процесс называется дегенерацией дисков поясничного отдела позвоночника, и он может привести к нескольким болезненным состояниям.
Лечение дегенерации дисков поясничного отдела позвоночника
Современные виды лечения
Для большинства пациентов нехирургические, или консервативные, методы лечения окажутся эффективными в устранении симптомов дегенерации диска поясничного отдела позвоночника. Такое лечение может включать комбинацию отдыха, физиотерапии, применения болеутоляющих или противовоспалительных средств. Если боль не проходит, несмотря на проведенное лечение, рассматривают возможность хирургического вмешательства. Лечащий врач разъяснит вам разные виды доступного лечения, предоставив всю информацию, необходимую для принятия вами решения.
Спондилодез
Наиболее распространенным хирургическим методом лечения дегенерации дисков поясничного отдела позвоночника является спондилодез, заключающийся в удалении поврежденного и вызывающего боли диска с последующей заменой на костный трансплантат. Со временем костный трансплантат соединяется с позвонками выше и ниже межтелового промежутка, в результате чего два позвонка сращиваются в единую кость. Целью спондилодеза является устранение боли за счет блокировки движения между двумя позвонками и восстановление надлежащего расстояния между ними. Таким образом, спондилодез может снизить или устранить хронические боли в нижней части спины. Однако при этом в данном сегменте также блокируются движение и амортизация, в результате чего соседние сегменты в дальнейшем подвергаются повышенной нагрузке, что может ускорить дегенерацию (это состояние называется «дегенерация дисков на уровне соседних позвонков»).
Со временем костный трансплантат соединяется с позвонками выше и ниже межтелового промежутка, в результате чего два позвонка сращиваются в единую кость. Целью спондилодеза является устранение боли за счет блокировки движения между двумя позвонками и восстановление надлежащего расстояния между ними. Таким образом, спондилодез может снизить или устранить хронические боли в нижней части спины. Однако при этом в данном сегменте также блокируются движение и амортизация, в результате чего соседние сегменты в дальнейшем подвергаются повышенной нагрузке, что может ускорить дегенерацию (это состояние называется «дегенерация дисков на уровне соседних позвонков»).
Замена диска поясничного отдела позвоночника на искусственный
Замена диска на искусственный была разработана в качестве альтернативы спондилодезу. Поврежденный диск удаляют и заменяют на искусственный диск. Задача искусственного диска состоит в восстановлении надлежащего расстояния между позвонками и одновременно в сохранении подвижности, свойственной здоровому диску.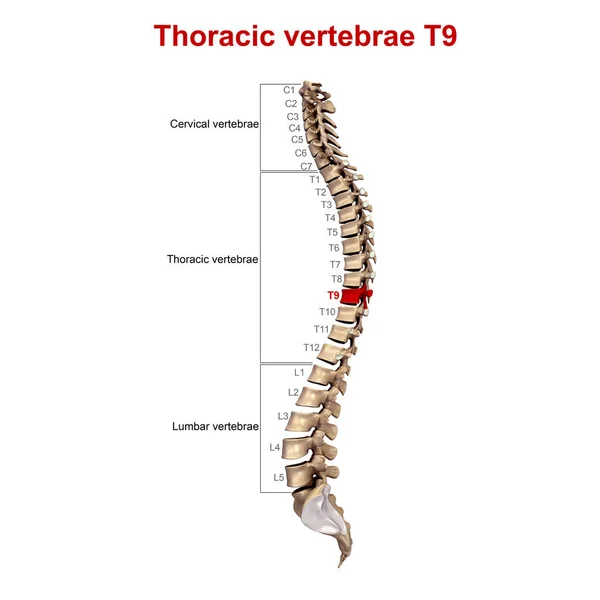 Эта подвижность может предотвратить дегенерацию дисков на уровне соседних позвонков.
Эта подвижность может предотвратить дегенерацию дисков на уровне соседних позвонков.
подвижность может предотвратить дегенерацию дисков на уровне соседних позвонков
Искусственный диск поясничного отдела позвоночника M6-L является инновацией в области замены дисков на искусственные благодаря своей уникальной конструкции, основанной на свойствах естественного диска. M6-L — это единственный искусственный диск, имеющий искусственное ядро (выполненное из поликарбонат-уретана) и волокнистое кольцо (выполненное из полиэтилена). Строение искусственных ядра и кольца M6-L обеспечивает такие же характеристики подвижности, что и естественный диск. Крупномасштабные биомеханические испытания искусственного диска поясничного отдела позвоночника M6-L продемонстрировали качество подвижности, эквивалентное таковому у здорового диска. Вместе искусственные ядро и кольцо M6-L обладают компрессионными свойствами и обеспечивают контролируемую амплитуду «естественной» подвижности. Эта «естественная» подвижность предназначена для того, чтобы дать вам свободу естественного движения спины и при этом минимизировать нагрузку на соседние диски и другие важные суставы позвоночника, а также предотвратить или замедлить дегенерацию дисков на уровне соседних позвонков.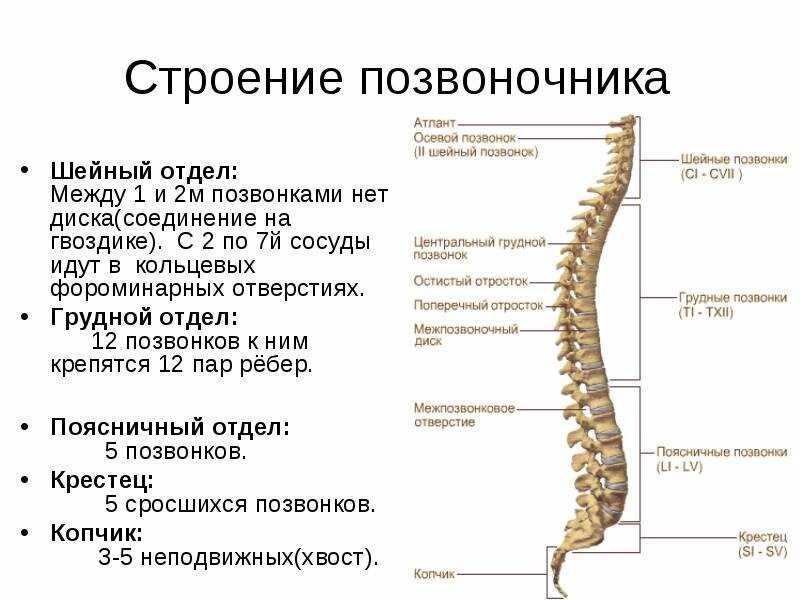 В M6-L имеются две внешние титановые пластины с килями для укрепления диска в костной ткани тела позвонка. Эти внешние пластины покрыты плазменным титановым напылением, которое стимулирует прорастание кости в металлические пластины, что обеспечивает длительную фиксацию и стабильность диска в кости.
В M6-L имеются две внешние титановые пластины с килями для укрепления диска в костной ткани тела позвонка. Эти внешние пластины покрыты плазменным титановым напылением, которое стимулирует прорастание кости в металлические пластины, что обеспечивает длительную фиксацию и стабильность диска в кости.
Искусственный диск поясничного отдела позвоночника M6-L
Что будет происходить при выполнении операции?
Оперативное лечение по замене диска в клинике «Здоровье 365» проводит Дубских А.О нейрохирург, высшая категория.
Ход операции по замене диска передней поверхности шеи состоит из нескольких этапов: Сначала пациенту делают небольшой разрез длиной 3-4 см для доступа к шейному отделу позвоночника. Поврежденный диск удалят (дискэктомия), освободив защемленный нерв (декомпрессия). Затем в пространство, занимавшееся диском, помещается специальный имплант «искусственный диск» с помощью специальных высокоточных инструментов. Задача искусственного диска состоит в восстановлении надлежащего расстояния между позвонками и одновременно в сохранении подвижности, свойственной здоровому диску. После того, как будет установлен специальный имплант «искусственный диск», разрез зашивается.
После того, как будет установлен специальный имплант «искусственный диск», разрез зашивается.
Диск удалён
Определение размера диска M6-L
Установка искусственного диска поясничного отдела позвоночника M6-L
Искусственный диск поясничного отдела позвоночника M6-L установлен
Чего я могу ожидать после операции?
После операции вы будете находиться в клинике в течение 3 дней. Перед выпиской лечащий врач даст вам рекомендации относительно образа жизни и требований, которые необходимо выполнять в период реабилитации. Возможно, вы пройдете курс лечения, направленный на лечение и укрепление шейного отдела позвоночника. Для оценки процесса выздоровления после операции лечащий врач будет проводить контрольные обследования. Срок службы искусственного диска 50 лет.
Подходит ли мне искусственный диск поясничного отдела позвоночника M6-L?
Для того, чтобы понять пользу и риски, связанные с заменой диска на искусственный диск поясничного отдела позвоночника M6-L, а также выяснить, являетесь ли вы подходящим кандидатом для замены диска на искусственный диск M6-L, побеседуйте со своим лечащим врачом.
Пример из истории болезни с имплантацией M6-L
Источник/представленные материалы взяты с сайта «Малти-Системс Текнолоджи» — официального поставщика медицинских имплантов по России и СНГ www.mst.ru.
Анатомия, голова и шея, шейные позвонки — StatPearls
Введение
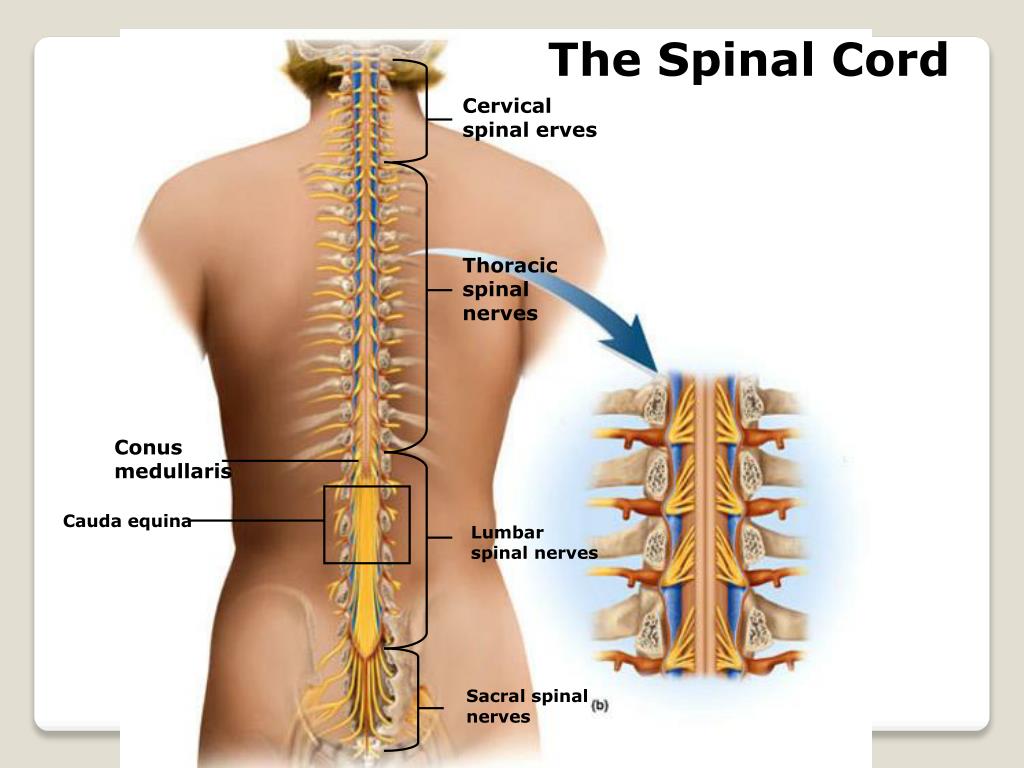
Позвоночник, или позвоночник, представляет собой сегментарный набор из 33 костей и связанных с ними мягких тканей, составляющих субкраниальную часть осевого скелета. Он подразделяется на пять областей в зависимости от кривизны и морфологии: шейный, грудной и поясничный отделы позвоночника, крестец и копчик. В шейном, грудном и поясничном отделах позвоночника имеется семь, двенадцать и пять сочленяющихся позвонков. Несмотря на некоторое сходство с точки зрения морфологии костей, эти три области по-разному уравновешивают жесткость позвоночника с гибкостью и движением и сочленяются особым образом, что способствует общему S-образному искривлению позвоночника.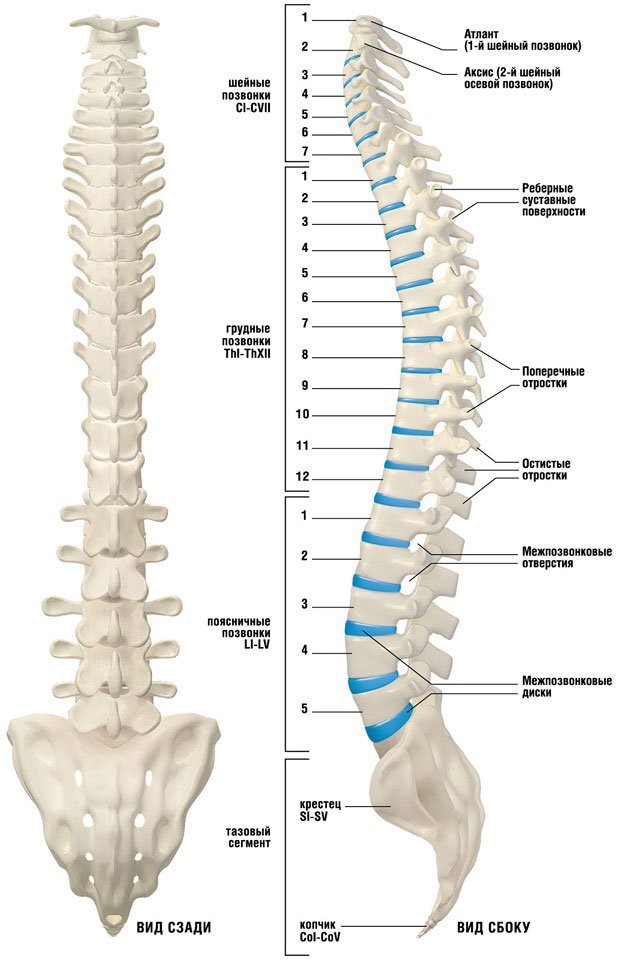 Между тем, крестец и копчик представляют собой два набора сросшихся позвонков в каудальной части позвоночника, которые не передают движения. Пять сросшихся позвонков обычно образуют крестец, а четыре — копчик.
Между тем, крестец и копчик представляют собой два набора сросшихся позвонков в каудальной части позвоночника, которые не передают движения. Пять сросшихся позвонков обычно образуют крестец, а четыре — копчик.
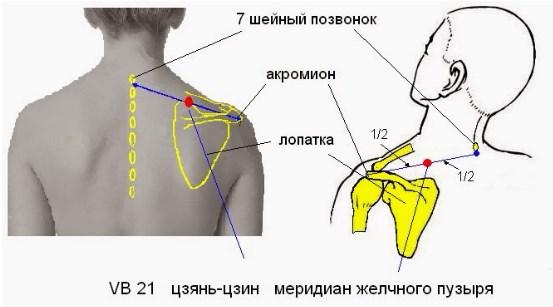
Шейный отдел позвоночника, состоящий из семи шейных позвонков, обозначаемых от C1 до C7, делится на два основных сегмента: краниоцервикальное соединение (CCJ) и субаксиальный отдел позвоночника. CCJ включает затылок и два самых головных шейных позвонка, известных как атлант (C1) и осевой (C2). К субаксиальному отделу позвоночника относятся пять наиболее каудальных шейных позвонков (С3-С5). В целом, шейный отдел позвоночника отвечает за поддержку веса черепа и обеспечение движения головы и шеи.
Структура и функция
Типичные позвонки имеют отличительные анатомические структуры, которые сохраняются в шейном, грудном и поясничном отделах. Как правило, каждый позвонок состоит из вентрального тела позвонка, состоящего в основном из трабекулярной губчатой ткани, и более плотной, в основном кортикальной дорсальной дуги позвонка.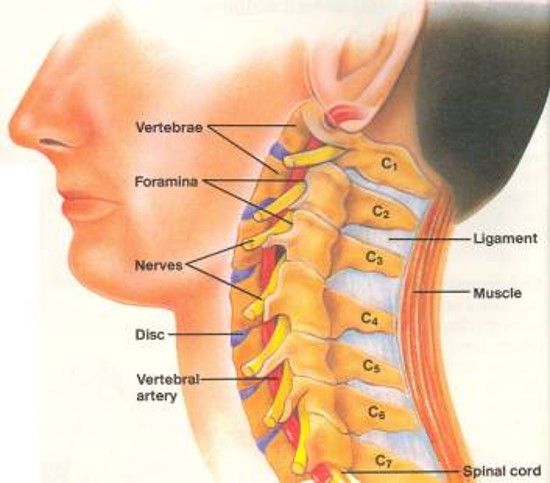 Тело позвонка является основным местом межпозвонкового сочленения и несущей нагрузкой. Тело каждого позвонка связано со своими краниальными и каудальными аналогами межпозвонковым диском. Дорсальная дуга обычно состоит из пары ножек, отходящих от дорсального тела позвонка, которые дорсально соединяются парой плоских пластинок. Две пластинки соединяются по средней линии, образуя дорсальный выступ, называемый остистым отростком. Ножки, пластинки и тыльная часть тела позвонка образуют позвоночное отверстие, полное костное кольцо, которое окружает спинной мозг. Его основная роль заключается в защите спинного мозга и связанных с ним сосудистых структур. Кроме того, поперечные отростки, а также верхний и нижний суставные отростки присутствуют вблизи соединения ножек и пластинок. В шейном отделе реберный отросток становится передней частью поперечного отростка, окружающего отверстие позвоночной артерии.[2]
Тело позвонка является основным местом межпозвонкового сочленения и несущей нагрузкой. Тело каждого позвонка связано со своими краниальными и каудальными аналогами межпозвонковым диском. Дорсальная дуга обычно состоит из пары ножек, отходящих от дорсального тела позвонка, которые дорсально соединяются парой плоских пластинок. Две пластинки соединяются по средней линии, образуя дорсальный выступ, называемый остистым отростком. Ножки, пластинки и тыльная часть тела позвонка образуют позвоночное отверстие, полное костное кольцо, которое окружает спинной мозг. Его основная роль заключается в защите спинного мозга и связанных с ним сосудистых структур. Кроме того, поперечные отростки, а также верхний и нижний суставные отростки присутствуют вблизи соединения ножек и пластинок. В шейном отделе реберный отросток становится передней частью поперечного отростка, окружающего отверстие позвоночной артерии.[2]
Уникальные особенности шейного отдела позвоночника
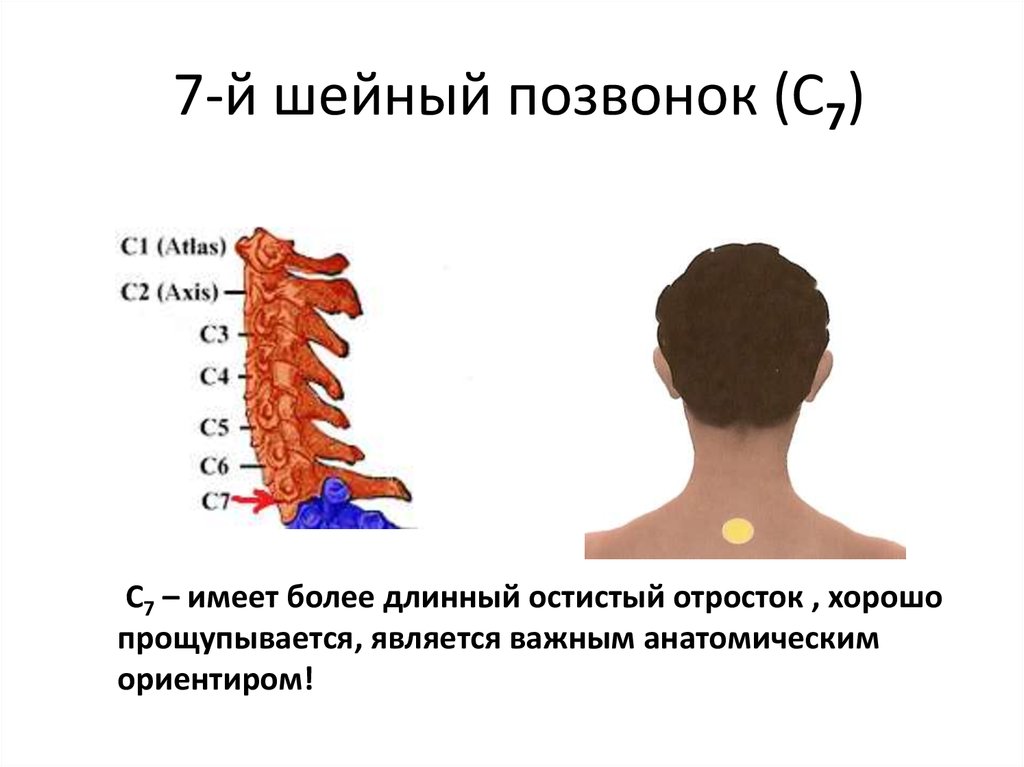
Несмотря на наличие наиболее типичных отличительных признаков позвонков, внутри шейного отдела позвоночника существует значительное количество анатомических вариаций. Основная роль шейного отдела позвоночника заключается в поддержке и содействии движению головы и шеи. В больших телах позвонков нет необходимости, учитывая относительно небольшую весовую нагрузку на этом уровне. Таким образом, увеличенный диапазон движений имеет приоритет над размером и жесткостью позвонков. Однако дополнительное движение и гибкость могут нести повышенный риск повреждения спинного мозга и связанных с ним нервно-сосудистых структур. Все семь шейных позвонков имеют поперечное отверстие в пределах их поперечных отростков, где пара позвоночных артерий проходит краниально через позвонки, начиная с С6, а затем проходит медиально через дугу С1 к большому затылочному отверстию. Остистые отростки позвонков от С2 до С6 раздвоены, С1 имеет задний бугорок вместо остистого отростка, а С7 имеет гораздо более крупный и единственный остистый отросток, известный как выдающийся позвонок, который подобен таковым в грудных позвонках. [3]
Основная роль шейного отдела позвоночника заключается в поддержке и содействии движению головы и шеи. В больших телах позвонков нет необходимости, учитывая относительно небольшую весовую нагрузку на этом уровне. Таким образом, увеличенный диапазон движений имеет приоритет над размером и жесткостью позвонков. Однако дополнительное движение и гибкость могут нести повышенный риск повреждения спинного мозга и связанных с ним нервно-сосудистых структур. Все семь шейных позвонков имеют поперечное отверстие в пределах их поперечных отростков, где пара позвоночных артерий проходит краниально через позвонки, начиная с С6, а затем проходит медиально через дугу С1 к большому затылочному отверстию. Остистые отростки позвонков от С2 до С6 раздвоены, С1 имеет задний бугорок вместо остистого отростка, а С7 имеет гораздо более крупный и единственный остистый отросток, известный как выдающийся позвонок, который подобен таковым в грудных позвонках. [3]
Верхний шейный отдел позвоночника – ось (C1) и атлас (C2)
Верхний шейный отдел шейного отдела позвоночника включает С1 и С2, которые чаще называют атлантом и осью соответственно.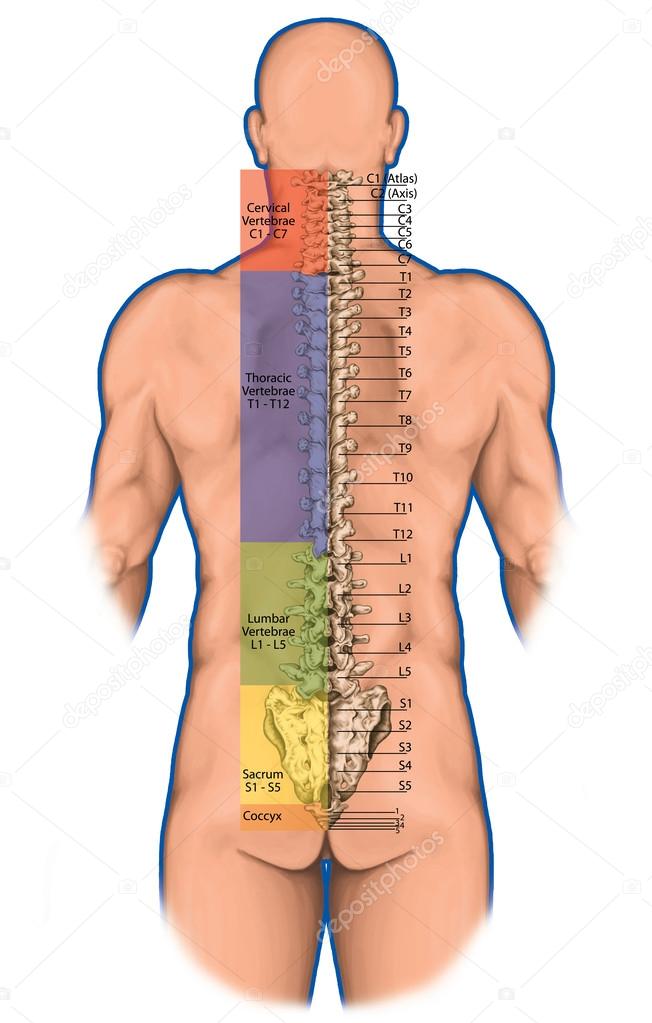 Основная функция атланта — поддерживать и удерживать основание затылка в атланто-затылочном сочленении. Таким образом, у атласа есть много уникальных особенностей, которых нет у остальной части позвоночника. В частности, в атласе отсутствует тело позвонка, и вместо этого он образует большое кольцеобразное слияние передней и задней дуг, что позволяет C1 вмещать спинной мозг, когда он выходит из большого затылочного отверстия. Атлас имеет выраженные вогнутые и медиально обращенные суставные поверхности, на которых располагаются выпуклые затылочные мыщелки. Эта морфология помогает суставу обеспечивать примерно пятьдесят процентов сгибания-разгибания шеи, но ограничивает боковое смещение затылка. Эти суставы получают дополнительную стабилизацию за счет крепких связок мягких тканей, которые обеспечивают плотное прилегание к затылку.
Основная функция атланта — поддерживать и удерживать основание затылка в атланто-затылочном сочленении. Таким образом, у атласа есть много уникальных особенностей, которых нет у остальной части позвоночника. В частности, в атласе отсутствует тело позвонка, и вместо этого он образует большое кольцеобразное слияние передней и задней дуг, что позволяет C1 вмещать спинной мозг, когда он выходит из большого затылочного отверстия. Атлас имеет выраженные вогнутые и медиально обращенные суставные поверхности, на которых располагаются выпуклые затылочные мыщелки. Эта морфология помогает суставу обеспечивать примерно пятьдесят процентов сгибания-разгибания шеи, но ограничивает боковое смещение затылка. Эти суставы получают дополнительную стабилизацию за счет крепких связок мягких тканей, которые обеспечивают плотное прилегание к затылку.
Аксис, или С2, также обладает уникальными анатомическими особенностями. В то время как атлант отвечает за размещение затылка, ось является основной несущей костью верхней шейной области. Отличительной чертой является зубовидный отросток, или логово, костный выступ, отходящий краниально от тела позвонка. Он развился из тела атланта и служит основной точкой прикрепления мягких тканей, стабилизирующих атлантоаксиальное соединение. В отличие от атланто-затылочного сустава, атланто-аксиальное соединение отвечает примерно за пятьдесят процентов вращательного движения шейного отдела позвоночника. Соединение имеет три сочленения: срединный атлантозубовидный (или атлантодентальный) сустав и пару атлантоаксиальных фасеточных суставов. Атланто-зубовидный сустав позволяет передней дуге атланта вращаться на зубовидном отростке. Латеральные фасеточные суставы включают сочленение нижних фасеток атланта и верхних фасеток оси; эти суставы довольно мелкие, чтобы обеспечить значительные движения.
Отличительной чертой является зубовидный отросток, или логово, костный выступ, отходящий краниально от тела позвонка. Он развился из тела атланта и служит основной точкой прикрепления мягких тканей, стабилизирующих атлантоаксиальное соединение. В отличие от атланто-затылочного сустава, атланто-аксиальное соединение отвечает примерно за пятьдесят процентов вращательного движения шейного отдела позвоночника. Соединение имеет три сочленения: срединный атлантозубовидный (или атлантодентальный) сустав и пару атлантоаксиальных фасеточных суставов. Атланто-зубовидный сустав позволяет передней дуге атланта вращаться на зубовидном отростке. Латеральные фасеточные суставы включают сочленение нижних фасеток атланта и верхних фасеток оси; эти суставы довольно мелкие, чтобы обеспечить значительные движения.
Субаксиальный шейный отдел позвоночника — от C3 до C7
Все пять позвонков в этой области имеют почти идентичные морфологические и функциональные особенности и, по сравнению с верхним шейным отделом позвоночника, имеют большинство общих характеристик с типичной анатомией позвонков. Уникально для них то, что все пять позвонков обладают крючковидными отростками, которые представляют собой костные выступы на боковых краях тела позвонка, которые сочленяются в суставах Люшка, чтобы обеспечить дополнительную стабильность и предотвратить листез позвонков.
Уникально для них то, что все пять позвонков обладают крючковидными отростками, которые представляют собой костные выступы на боковых краях тела позвонка, которые сочленяются в суставах Люшка, чтобы обеспечить дополнительную стабильность и предотвратить листез позвонков.
Также существуют некоторые незначительные особенности C7, которые отличают его от остальной части субаксиальной области. Поперечное отверстие С7 меньше в диаметре, чем остальная часть области, и обычно не содержит позвоночных артерий. Вместо этого позвоночные артерии пересекаются спереди от поперечных отростков С7, а затем идут краниально через поперечные отверстия С6. Кроме того, C7 считается переходным позвонком и, как таковой, имеет остистый отросток и нижние грани, которые напоминают грудные позвонки. Позвонок также имеет несколько большее тело позвонка.
Эмбриология
Позвоночный столб происходит из сомитов, части параксиальной мезодермы. Более сорока пар сомитов развиваются краниокаудально вдоль хорды в процессе удлинения оси тела.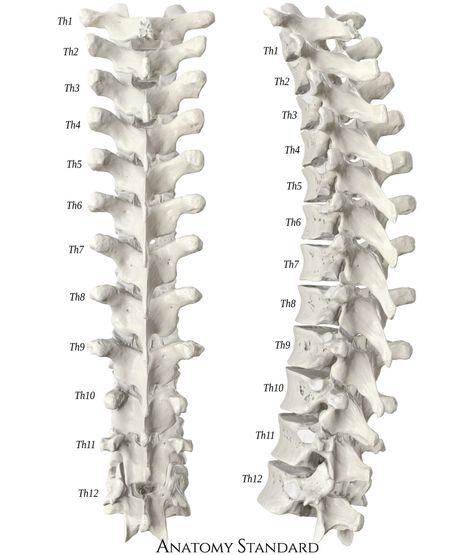 Под действием местных факторов, секретируемых хордой, нервной трубкой, эктодермой и висцеральной мезодермой, сомиты быстро подвергаются эндотелиально-мезенхимальному переходу (ЕМТ) с образованием склеротома, дерматома и миотома. Позвоночный столб в конечном итоге происходит из мезенхимального склеротома, тогда как дермомиотом образует мышечные клетки и покрывающую их дерму.
Под действием местных факторов, секретируемых хордой, нервной трубкой, эктодермой и висцеральной мезодермой, сомиты быстро подвергаются эндотелиально-мезенхимальному переходу (ЕМТ) с образованием склеротома, дерматома и миотома. Позвоночный столб в конечном итоге происходит из мезенхимального склеротома, тогда как дермомиотом образует мышечные клетки и покрывающую их дерму.
В течение четвертой недели эмбриогенеза клетки склеротома быстро развиваются вокруг хорды и нервной трубки, что свидетельствует о начале развития истинного позвоночного столба и основания черепа. Под влиянием множества факторов, создаваемых хордой, сегментация столбца прогрессирует. Клетки, которые в конечном итоге сформируют фиброзное кольцо и студенистое ядро межпозвонковых дисков, сливаются между скоплениями клеток склеротома, а скопления этих клеток склеротома позже сливаются, чтобы дать начало независимым позвонкам к шестой неделе эмбрионального развития. Впоследствии окостенение начинается с трех основных центров окостенения в отдельном позвонке и прогрессирует до пяти центров окостенения в течение первого года жизни.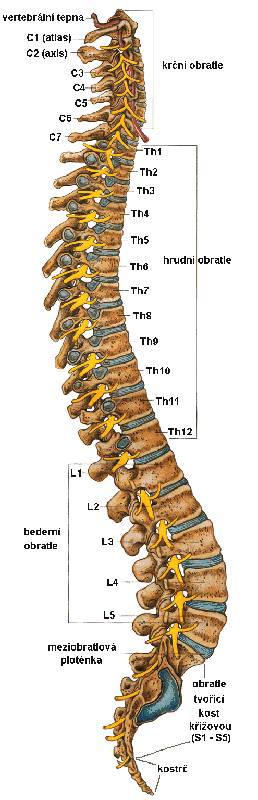 Два вторичных центра окостенения, которые развиваются позже, будут способствовать формированию зоны роста позвонков.
Два вторичных центра окостенения, которые развиваются позже, будут способствовать формированию зоны роста позвонков.
Центры окостенения зубовидного отростка особенно важны, поскольку у детей их часто ошибочно принимают за переломы. Соединение между зубами и телом осевого позвонка не срастается примерно до шестилетнего возраста, тогда как вторичные центры окостенения появляются примерно в возрасте трех лет и сливаются с черепной частью зуба к двенадцати годам.
Кровоснабжение и лимфатическая система
Дистальнее бифуркации подключичных артерий позвоночные артерии идут краниально к основанию черепа. Они проходят мимо позвонков С7 вперед, прежде чем войти в поперечное отверстие С6. После выхода из поперечного отверстия С2 артерии изгибаются латерально, чтобы войти в более широко расположенное поперечное отверстие С1, а затем возвращаются медиально через верхнюю часть свода атланта перед входом в основание черепа. Основные притоки позвоночных артерий, шейные корешковые артерии, снабжают кровью непосредственно тела шейных позвонков. ]
]
Также в шейном отделе позвоночника расположены сонные артерии. Правая общая сонная артерия является ветвью плечеголовной артерии, тогда как левая общая сонная артерия отходит непосредственно от дуги аорты. Затем общие сонные артерии разветвляются на внутреннюю и наружную сонные артерии на уровне позвонка С3. Несмотря на их связь с шеей, они не проникают в какие-либо структуры шейного отдела позвоночника.[9]
Нервы
Шейный отдел позвоночника функционирует как костная защита спинного мозга на выходе из черепа. Несмотря на наличие семи шейных позвонков, есть восемь пар шейных нервов, называемых С1-С8. C1-C7 выходят из позвоночника краниально к связанным с ним позвонкам, а C8 выходит каудально к C7.
Прямая иннервация позвоночника очень сложна, однако в вентральном отделе шейного отдела позвоночника были идентифицированы три отдельных источника иннервации. К ним относятся ветви симпатического ствола, симпатические коммуникантные ветви и периневральные сосудистые сплетения позвоночных артерий.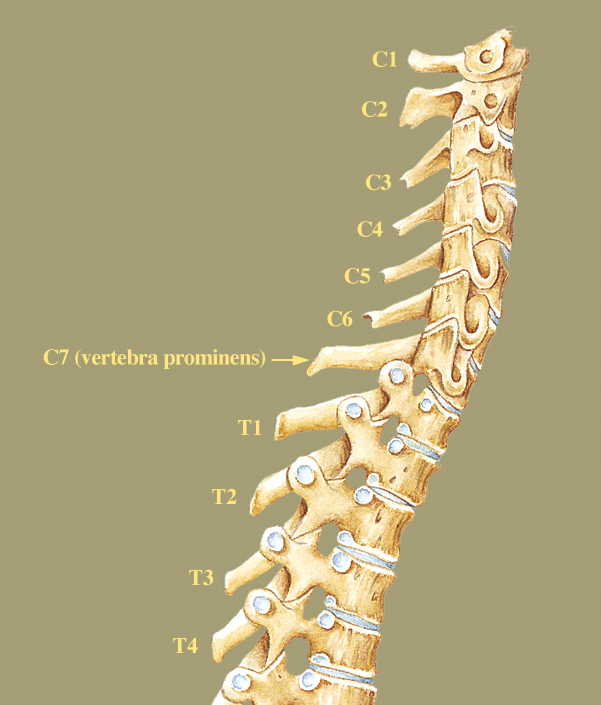 При этом задняя часть шейного отдела позвоночника иннервируется медиальной ветвью задних первичных ветвей. Считается, что позвоночные нервы, проходя через межпозвонковые отверстия с позвоночными артериями, обеспечивают дополнительную симпатическую иннервацию.
При этом задняя часть шейного отдела позвоночника иннервируется медиальной ветвью задних первичных ветвей. Считается, что позвоночные нервы, проходя через межпозвонковые отверстия с позвоночными артериями, обеспечивают дополнительную симпатическую иннервацию.
Мышцы
Шейные позвонки служат местом начала и прикрепления множества мышц, поддерживающих и обеспечивающих движение головы и шеи. Сзади мышцы, выпрямляющие позвоночник, глубокой части спины пересекают всю длину позвоночника и прикрепляются к остистым и поперечным отросткам верхних грудных и шейных позвонков. Эти мышцы в основном обеспечивают постуральную поддержку, но также помогают сгибать и разгибать позвоночник. Мышцы задней части шеи и подзатылочного треугольника связаны с шейными позвонками и обеспечивают разгибание, вращение и боковое сгибание шеи. Глубокие мышцы передней части шеи также берут начало от различных ориентиров шейных позвонков, а затем прикрепляются к черепу или первому или второму ребру. Эти мышцы отвечают за сгибание шеи, вращение, боковое сгибание и стабилизацию черепа.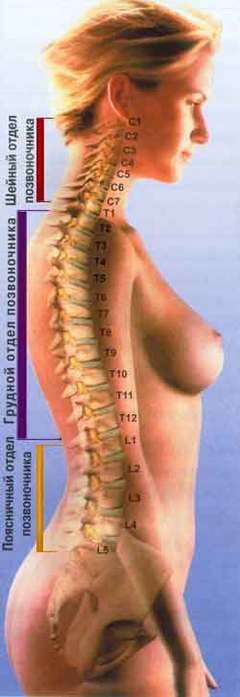 [4]
[4]
Физиологические варианты
Во время эмбриогенеза позвонки обычно развиваются из трех первичных центров окостенения: один в центре тела позвонка и один в любой дуге позвонка. Однако в течение первого года жизни можно выделить пять центров окостенения. Один расположен на любом поперечном отростке, один на краю остистого отростка и один как в верхней, так и в нижней части тела. Кость, окостеневшая в этих пяти областях, способствует развитию пластинок роста. Следовательно, отсутствие или асимметрия развития зоны роста может быть фактором, способствующим врожденным дефектам шейных позвонков.[8]
Хирургические аспекты
Шейный отдел позвоночника находится рядом со многими жизненно важными структурами головы и шеи. Большинство оперативных вмешательств на шейном отделе позвоночника выполняются либо из переднего, либо из заднего срединного доступа. Передний доступ к шейному отделу позвоночника используется для обнажения тел позвонков от С2 до Т1. Он показан для передней шейной дискэктомии и спондилодеза, корпэктомии и спондилодеза, замены шейного диска, резекции опухолей, переломов и инфекций.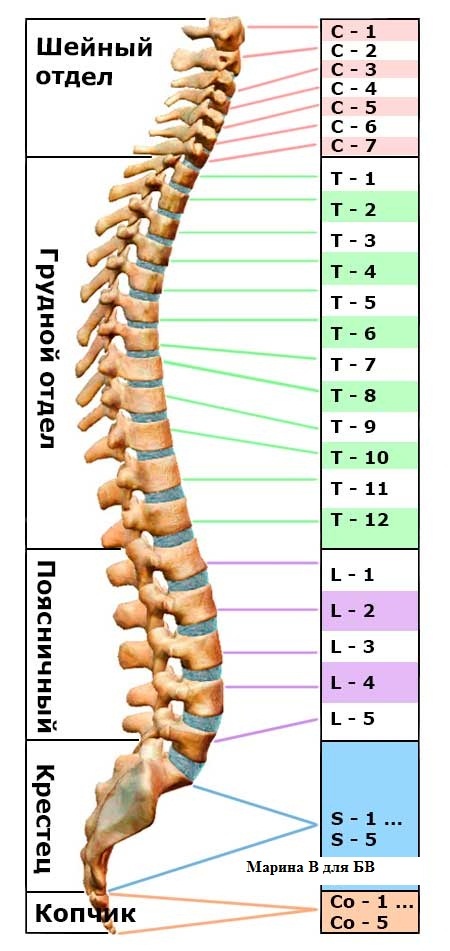 Сторона доступа определяется предпочтениями хирурга. Левосторонний доступ часто предпочтительнее, так как возвратный гортанный нерв демонстрирует менее вариабельное течение по сравнению с правосторонним, и повреждение этого нерва может привести к параличу голосовых связок и охриплости. Однако клиническая значимость остается спорной. Поверхностная диссекция либо разделяет, либо пересекает платизму на желаемом уровне. Затем идентифицируют грудино-ключично-сосцевидную мышцу и отводят ее латерально, защищая оболочку сонной артерии и оставляя лямочную мускулатуру медиально. В этом слое важна тщательная диссекция, чтобы избежать повреждения структур внутри оболочки. Глубоко трахею и пищевод отводят медиально, чтобы обеспечить доступ к длинным мышцам шеи. Затем длинная мышца шеи рассекается в продольном направлении и отводится латерально, обнажая переднюю продольную связку, покрывающую тела позвонков и диски. Тщательное размещение ретрактора и диссекция важны, чтобы избежать повреждения трахеи, пищевода и звездчатого ганглия, обычно расположенного вокруг латерального края длинной мышцы шеи на уровне С6.
Сторона доступа определяется предпочтениями хирурга. Левосторонний доступ часто предпочтительнее, так как возвратный гортанный нерв демонстрирует менее вариабельное течение по сравнению с правосторонним, и повреждение этого нерва может привести к параличу голосовых связок и охриплости. Однако клиническая значимость остается спорной. Поверхностная диссекция либо разделяет, либо пересекает платизму на желаемом уровне. Затем идентифицируют грудино-ключично-сосцевидную мышцу и отводят ее латерально, защищая оболочку сонной артерии и оставляя лямочную мускулатуру медиально. В этом слое важна тщательная диссекция, чтобы избежать повреждения структур внутри оболочки. Глубоко трахею и пищевод отводят медиально, чтобы обеспечить доступ к длинным мышцам шеи. Затем длинная мышца шеи рассекается в продольном направлении и отводится латерально, обнажая переднюю продольную связку, покрывающую тела позвонков и диски. Тщательное размещение ретрактора и диссекция важны, чтобы избежать повреждения трахеи, пищевода и звездчатого ганглия, обычно расположенного вокруг латерального края длинной мышцы шеи на уровне С6.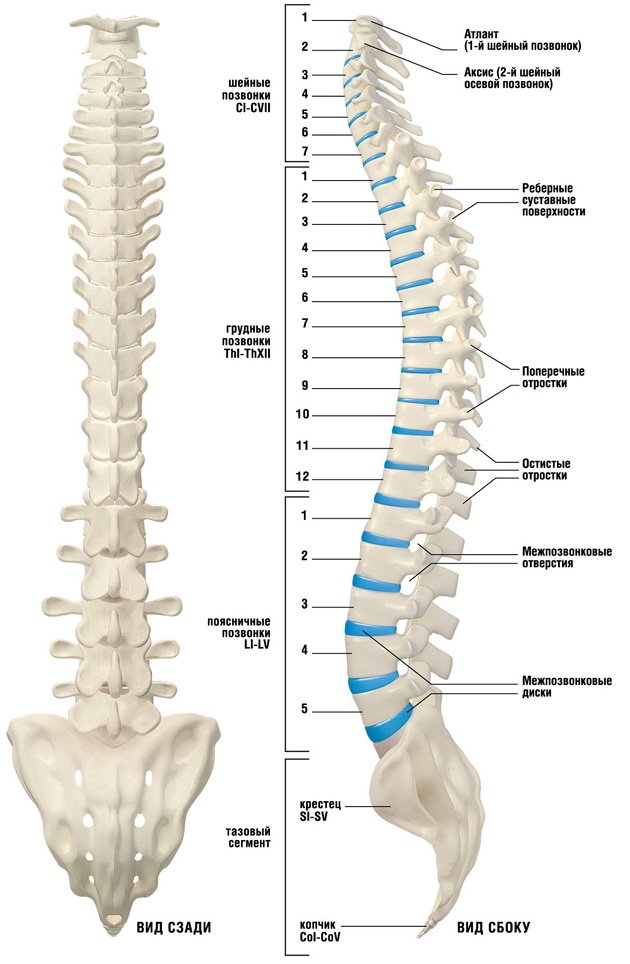 Повреждение этой симпатической структуры может привести к синдрому Горнера, характеризующемуся птозом, ангидрозом, миозом, энофтальмом и потерей цилиоспинального рефлекса на стороне повреждения. Послеоперационная боковая рентгенограмма шейного отдела позвоночника имеет жизненно важное значение для оценки любого отека мягких тканей. Тень мягких тканей впереди шейного отдела позвоночника должна быть менее 10 мм на уровне С1, менее 5 мм на уровне С3 и менее 15-20 мм на уровне С6.[2]
Повреждение этой симпатической структуры может привести к синдрому Горнера, характеризующемуся птозом, ангидрозом, миозом, энофтальмом и потерей цилиоспинального рефлекса на стороне повреждения. Послеоперационная боковая рентгенограмма шейного отдела позвоночника имеет жизненно важное значение для оценки любого отека мягких тканей. Тень мягких тканей впереди шейного отдела позвоночника должна быть менее 10 мм на уровне С1, менее 5 мм на уровне С3 и менее 15-20 мм на уровне С6.[2]
При заднем доступе к шейному отделу позвоночника используется срединная плоскость между параспинальной мускулатурой. Адекватный гемостаз и размещение ретрактора во время этого доступа также важны для сведения к минимуму кровотечения из мышц. Этот доступ обеспечивает доступ к задним элементам шейного отдела позвоночника и используется для множества процедур, включая ламинэктомию, ламинопластику, фораминотомию и заднюю шейную инструментальную обработку. Особенности анатомии шейного отдела позвоночника не позволяют безопасно установить транспедикулярную фиксацию; это в первую очередь связано с тем, что ножки от С3 до С6 маленькие и расположены близко к позвоночным артериям.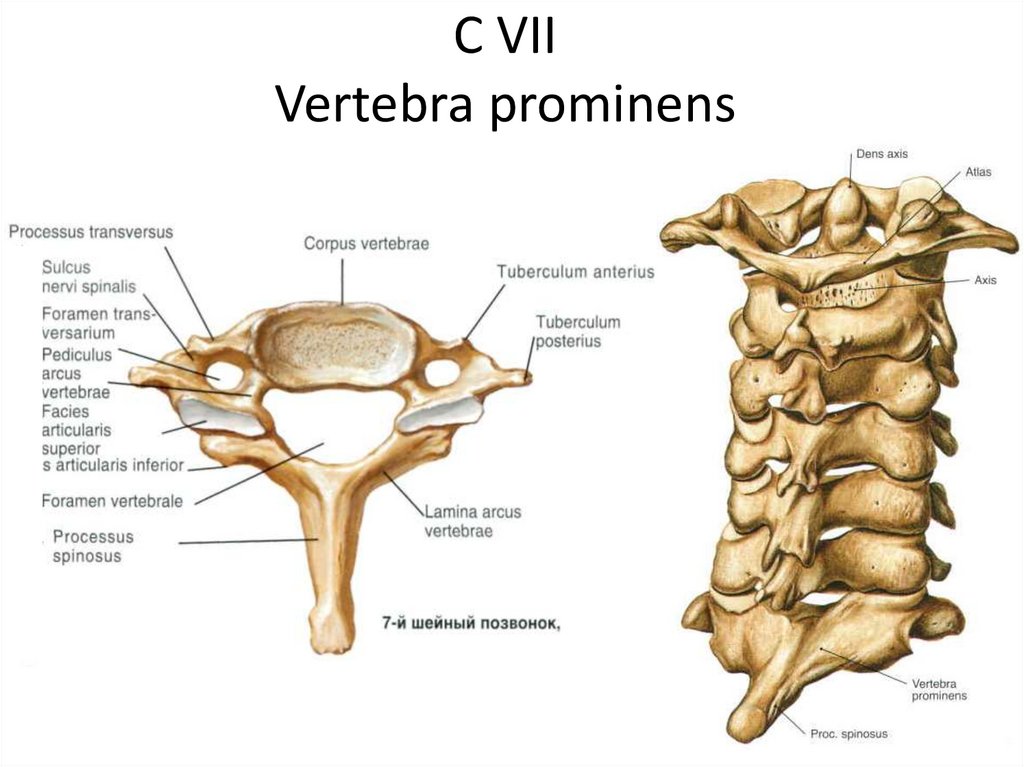 Вместо этого предпочтительнее размещать винты боковых масс. Для снижения риска повреждения позвоночных артерий рекомендуется осторожное размещение винтов для боковых масс, часто достигаемое с помощью рентгенографической навигации. Безопасное размещение транспедикулярных винтов обычно возможно в С2 и С7.
Вместо этого предпочтительнее размещать винты боковых масс. Для снижения риска повреждения позвоночных артерий рекомендуется осторожное размещение винтов для боковых масс, часто достигаемое с помощью рентгенографической навигации. Безопасное размещение транспедикулярных винтов обычно возможно в С2 и С7.
Переломы верхнегрудного отдела позвоночника чаще всего доступны через задний доступ. Уникальная анатомия этого сегмента позвоночника порождает особые риски, которые требуют учета во время хирургического вмешательства. При размещении винтов для латеральной массы на уровне атланта рассечение задней дуги не должно выходить за пределы средней линии более чем на 1,5 см, чтобы свести к минимуму риск повреждения позвоночных артерий. При установке винтов латеральной массы С1 винт должен располагаться под углом от 10 до 15 градусов кнутри, чтобы избежать латерального прохождения позвоночной артерии [2]. Трансартикулярное размещение винтов на уровне С1-С2 также сопряжено с риском повреждения позвоночной артерии, поскольку винт проходит через межсуставную часть С2.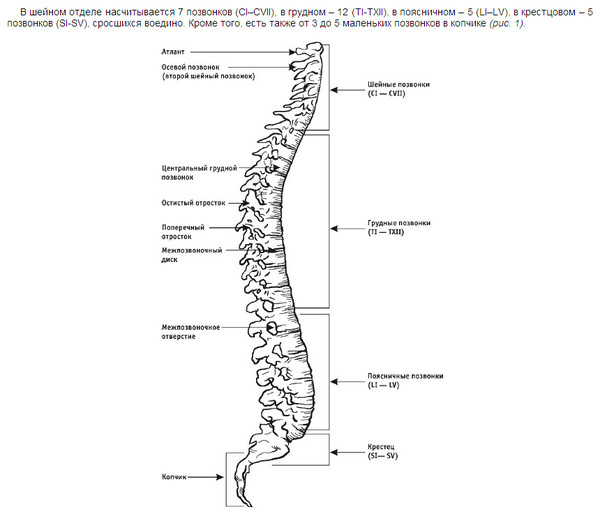 Между тем, установка транспедикулярного винта С2 сопряжена с меньшим риском повреждения позвоночной артерии, но в зависимости от длины винта может привести к некоторому риску повреждения внутренней сонной артерии. В случаях, связанных со спондилодезом верхнего шейного отдела позвоночника, хирург обязательно должен информировать пациента о риске потенциальной потери половины движения в плоскостях вращения и сгибания-разгибания шейного отдела позвоночника.[2]
Между тем, установка транспедикулярного винта С2 сопряжена с меньшим риском повреждения позвоночной артерии, но в зависимости от длины винта может привести к некоторому риску повреждения внутренней сонной артерии. В случаях, связанных со спондилодезом верхнего шейного отдела позвоночника, хирург обязательно должен информировать пациента о риске потенциальной потери половины движения в плоскостях вращения и сгибания-разгибания шейного отдела позвоночника.[2]
Клиническое значение
Соответствующая литература показала, что более 10% взрослого населения страдают от «частых» эпизодов боли в шее, описываемых как минимум три случая боли в год. Хотя само по себе это число может представлять далеко идущую распространенность, это может быть консервативной оценкой. Другие исследования показали, что распространенность боли в шее является четвертой по значимости причиной глобальной инвалидности, при этом ежегодный показатель распространенности боли в шее достигает 30%. Таким образом, боль в шее представляет собой значительное социально-экономическое бремя. Его часто классифицируют на основе продолжительности (острый, подострый или хронический) или механистически (механический, невропатический или референтный). Боль в шее также может быть вторичной по отношению к ревматологическим заболеваниям. [3] [11]
Его часто классифицируют на основе продолжительности (острый, подострый или хронический) или механистически (механический, невропатический или референтный). Боль в шее также может быть вторичной по отношению к ревматологическим заболеваниям. [3] [11]
Острая боль в шее часто возникает в результате травмы или спортивной травмы. Обеспечение стабильности шейного отдела позвоночника имеет первостепенное значение для предотвращения дальнейших пагубных последствий. В результате может развиться широкий спектр патологий в верхнем шейном отделе позвоночника, включая переломы затылочного мыщелка, атланта и вертлужной впадины или атланта С2. Другие диагнозы включают вывихи краниоцервикального и атлантоаксиального сочленений. Точно так же и в субаксиальном шейном отделе имеется такое же большое разнообразие остротравматической патологии. Независимо от локализации, специфические характеристики повреждения шейного отдела позвоночника диктуют его ведение и лечение. Пропущенный или неправильный диагноз может иметь серьезные долгосрочные последствия, учитывая высокие неврологические ставки. Таким образом, перекрестная рентгенография и компьютерная томография (КТ) являются бесценными инструментами для оценки переломов или измененных пространственных отношений между позвонками, тогда как МРТ предпочтительнее в случаях, связанных с потенциальным повреждением спинного мозга и мягких тканей.
Таким образом, перекрестная рентгенография и компьютерная томография (КТ) являются бесценными инструментами для оценки переломов или измененных пространственных отношений между позвонками, тогда как МРТ предпочтительнее в случаях, связанных с потенциальным повреждением спинного мозга и мягких тканей.
Подострая и хроническая боль в шее также имеют разную этиологию. Артрит шейных фасеточных суставов является частой причиной механической боли в шее. Между тем, компрессия нервных корешков, грыжа межпозвонкового диска и спинальный стеноз являются наиболее частыми причинами периферической нейропатической боли в шее. Подробный анамнез и физикальное обследование могут помочь дифференцировать невропатическую и механическую боль в шее. В некоторых случаях пациенты могут получить пользу от диагностической визуализации и дальнейшего обследования для постановки правильного диагноза и плана лечения.[11]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Шейные позвонки. Предоставлено Gray’s Anatomy Plates
Рисунок
Шейные позвонки, второй шейный позвонок; Эпистрофей или Аксис; Со стороны. Предоставлено Gray’s Anatomy Plates
Рисунок
Шейные позвонки, седьмой шейный позвонок. Предоставлено Grey’s Anatomy Plates
Ссылки
- 1.
Modes RJ, Lafci Fahrioglu S. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 27 марта 2021 г. Анатомия, спина. [PubMed: 30969568]
- 2.
Хсу В.К. Передовые методы хирургии шейного отдела позвоночника. J Bone Joint Surg Am. 2011 20 апреля; 93 (8): 780-8. [PubMed: 21508286]
- 3.
Bland JH, Boushey DR. Анатомия и физиология шейного отдела позвоночника. Семин Артрит Реум. 1990 августа; 20(1):1-20. [PubMed: 2218549]
- 4.
Богдук Н., Мерсер С. Биомеханика шейного отдела позвоночника.
 I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]
I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]- 5.
O’Brien WT, Shen P, Lee P. The Dens: нормальное развитие, варианты и аномалии развития и травматические повреждения. J Clin Imaging Sci. 2015;5:38. [Бесплатная статья PMC: PMC4498315] [PubMed: 26199787]
- 6.
Takeuchi M, Aoyama M, Wakao N, Tawada Y, Kamiya M, Osuka K, Matsuo N, Takayasu M. Распространенность аномалий уровня C7 на уровне C7: важный ориентир для УЗИ шейного нерва. Акта Радиол. 2016 март; 57(3):318-24. [PubMed: 25838451]
- 7.
Scaal M. Раннее развитие позвоночника. Semin Cell Dev Biol. 2016 янв;49:83-91. [PubMed: 26564689]
- 8.
Каплан К.М., Спивак Дж.М., Бендо Дж.А. Эмбриология позвоночника и связанные с ним врожденные аномалии. Spine J. 2005 г., сентябрь-октябрь; 5(5):564-76. [В паблике: 16153587]
- 9.
Князь Э.А., Ан Ш.Х.
 Базовая сосудистая нейроанатомия головного и спинного мозга: что нужно знать общему интервенционному радиологу. Семин Интервент Радиол. 2013 сен; 30 (3): 234-9. [Бесплатная статья PMC: PMC3773035] [PubMed: 24436544]
Базовая сосудистая нейроанатомия головного и спинного мозга: что нужно знать общему интервенционному радиологу. Семин Интервент Радиол. 2013 сен; 30 (3): 234-9. [Бесплатная статья PMC: PMC3773035] [PubMed: 24436544]- 10.
Johnson GM. Иннервация чувствительных и симпатических нервов в шейном отделе позвоночника: обзор последних наблюдений. Мужчина Тер. 2004 г., май; 9(2):71-6. [PubMed: 15040965]
- 11.
Коэн С.П. Эпидемиология, диагностика и лечение болей в шее. Мэйо Клин Proc. 2015 г., февраль; 90 (2): 284–99. [PubMed: 25659245]
- 12.
Bransford RJ, Alton TB, Patel AR, Bellabarba C. Травма верхнего шейного отдела позвоночника. J Am Acad Orthop Surg. 2014 ноябрь;22(11):718-29. [PubMed: 25344597]
Анатомия позвоночника — Birmingham, AL
Обзор
Позвоночник является одной из наиболее важных частей тела, так как он обеспечивает выполнение многих различных функций, в том числе
движения и равновесия.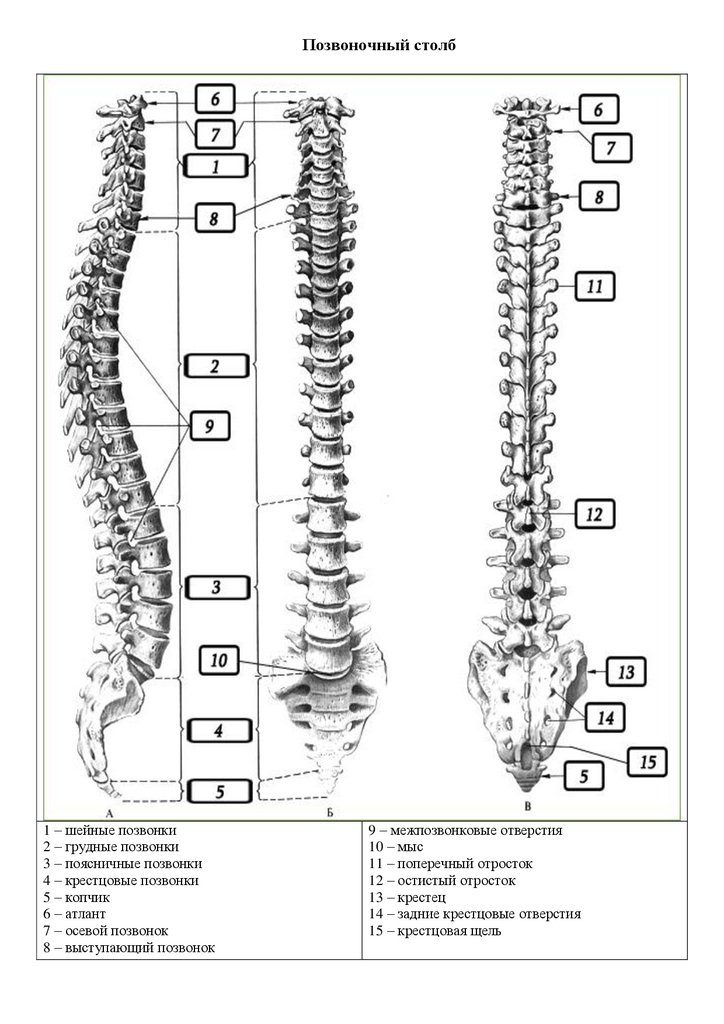 Позвоночник также обеспечивает вертикальное положение, защиту спинного мозга и амортизацию.
Позвоночник также обеспечивает вертикальное положение, защиту спинного мозга и амортизацию.
Позвоночник и позвонки состоят из различных элементов, каждый из которых защищает спинной мозг, сообщаясь с головным мозгом. Эти элементы также обеспечивают ощущения через тело через сложное взаимодействие костей, связок и мышечные структуры спины и окружающие ее нервы.
Разделы
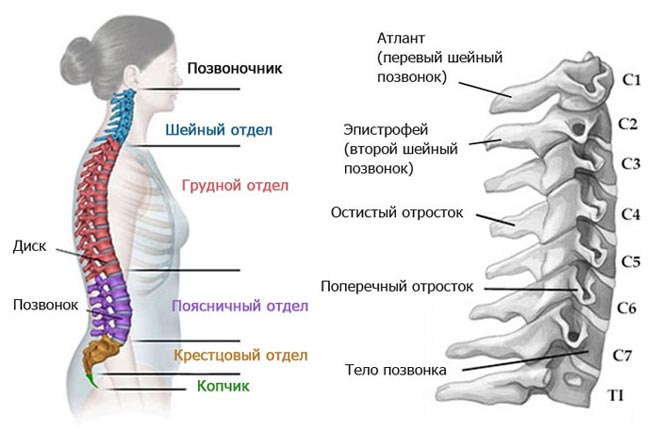
Позвоночник состоит из 33 костей, называемых позвонками, которые делятся на пять отделов: шейный, грудной и поясничный отделы позвоночника, а также крестец и копчик.
Шейный отдел позвоночника состоит из семи верхних позвонков позвоночника, от С1 до С7, и соединяется с основанием черепа. Два верхних позвонка также известны как атлас и ось, которые образуют сустав для соединения черепа. к позвоночнику. Шейный отдел отвечает за подвижность и нормальное функционирование шеи, а также за защиту спинного мозга, артерий и нервов, идущих от головного мозга к телу.
Грудной отдел позвоночника расположен на уровне груди, между шейным и поясничным позвонками.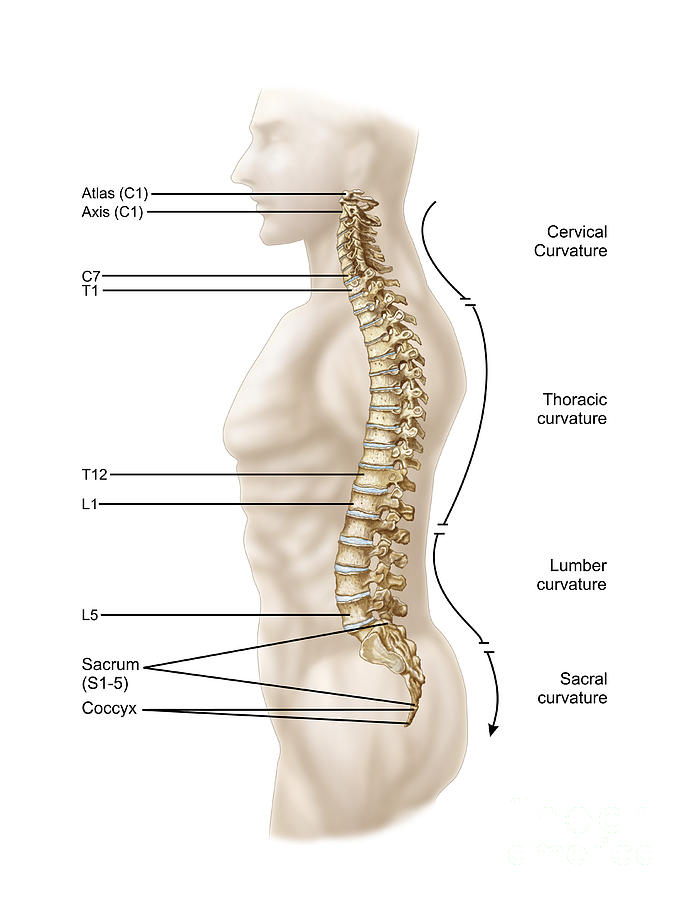 Позвонки в этом отделе помечены от T1 до T12 и служат в качестве прикрепления грудной клетки.
Позвонки в этом отделе помечены от T1 до T12 и служат в качестве прикрепления грудной клетки.
Поясничный отдел расположен между грудными позвонками и крестцом. Пять поясничных позвонков, обозначенные от L1 до L5, являются основной несущей частью позвоночника.
Крестец — это отдел, расположенный у основания позвоночника. У него нет дисков, разделяющих позвонки, потому что его пять уровней, от S1 до S5, слиты вместе. Таз соединяется с позвоночником в крестцовом отделе.
Копчик находится в самом основании позвоночника и состоит из четырех сросшихся позвонков.
Искривление позвоночника
| Сколиоз |
Позвоночник обычно представляет собой прямую линию, если смотреть сзади. Если позвоночник изгибается в одну или другую сторону, это указывает на состояние, называемое сколиозом.
Однако позвоночник имеет нормальные, постепенные изгибы, если смотреть сбоку. Шейный и поясничный отделы позвоночника имеют лордотическую кривую, что означает, что они изгибаются внутрь.
Шейный и поясничный отделы позвоночника имеют лордотическую кривую, что означает, что они изгибаются внутрь.
Грудной отдел позвоночника имеет кифотический изгиб, что означает, что он изгибается наружу.
Эти изгибы позвоночника помогают сохранять равновесие в вертикальном положении и поддерживают вес головы и верхней части тела. Однако слишком большое искривление может привести к дисбалансу позвоночника, вызывая заболевания позвоночника, которые могут привести к боли или потере подвижности.
В норме позвоночник взрослого человека расположен над тазом, поэтому вертикальное положение не напрягает мышцы. Однако изменение положения позвоночника может вызвать напряжение мышц и вызвать деформацию позвоночника. Если позвоночник поврежден и не может нормально функционировать, очень болезненный или даже инвалидизирующий.
Части позвоночника
Позвоночник состоит из множества частей, которые защищают спинной мозг, облегчают движения и поддерживают тело.
1 Спинной мозг
Спинной мозг имеет нервные пути, передающие сигналы, такие как боль, от рук, ног и тела к головному мозгу.
2 Нервные корешки
Нервные корешки используются для передачи информации между спинным мозгом и другими частями тела, такими как руки, ноги и органы.
3 Тело позвонка
Цилиндрическое тело позвонка представляет собой несущую структуру позвонков.
4 Пластинка
Плоские пластинки пластинки образуют наружную стенку позвоночного канала и помогают защитить спинной мозг.
5 Позвоночный канал
Спинной мозг находится в этом канале, образованном пластинкой и телом позвонка.
6 Ножки
Ножки соединяют пластинку с телом позвонка.
7 Диски
Диски разделяют позвонки. Они изготовлены из прочного эластичного материала, который позволяет позвоночнику изгибаться и скручиваться естественным образом.
8 Суставные фасетки
Суставные фасетки — это места, где прикрепляются два соседних позвонка.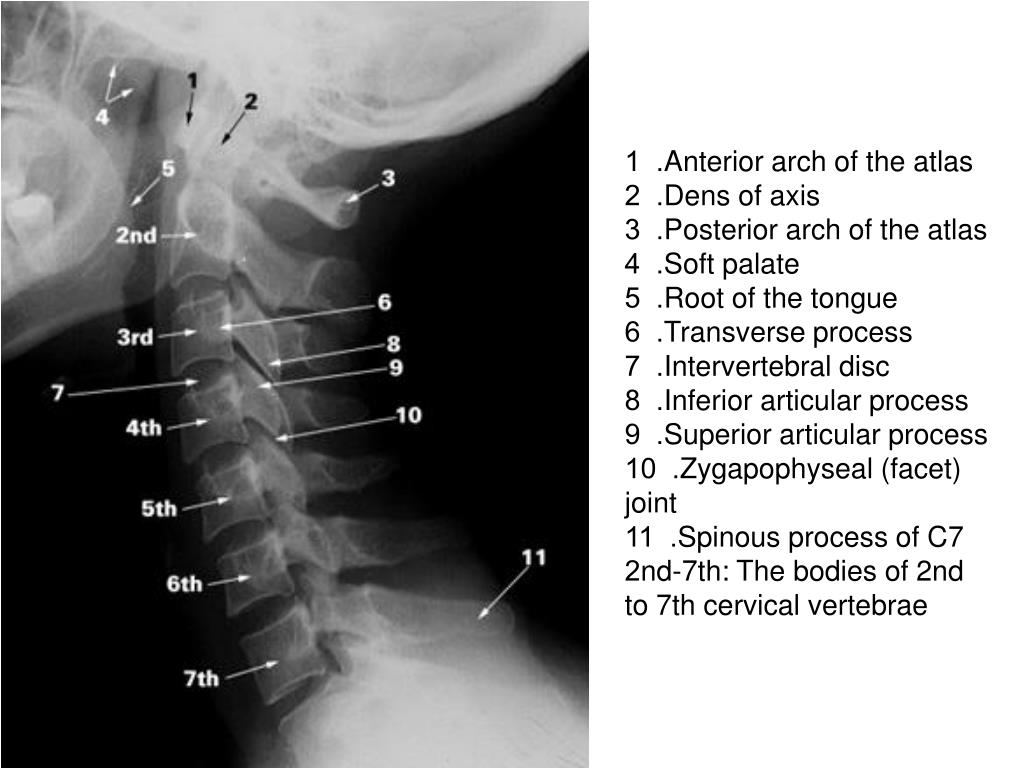
9 Остистый отросток
Остистый отросток выступает из задней части каждого позвонка. Мышцы и связки, которые двигают и стабилизируют позвонки, прикрепляются к остистым отросткам.
10 Поперечный процесс
По бокам каждого позвонка торчат два поперечных отростка. Мышцы и связки, обеспечивающие движение и стабилизацию позвонков, прикрепляются к поперечным отросткам.
Нервная система
Все вышеперечисленные элементы позвоночника и позвонков защищают спинной мозг, который обеспечивает связь с головным мозгом. Спинной мозг также передает ощущение и подвижность тела посредством взаимодействия связок, костей и мышечные структуры спины и окружающие ее нервы.
Спинной мозг заканчивается на уровне L1, где он делится на множество различных нервных корешков, которые идут к нижней части тела и ногам. Этот пучок нервных корешков называется конским хвостом, что означает «хвост лошади».
Позвоночник. Суставы.
 Позвонки
Позвонки- 1 Функции
- 2 Строение позвонков
- 2.1 Тело позвонка
- 2.2 Дуга позвонка
- 2.3 Клиническая значимость: грыжа межпозвонкового диска
- 3 Классификация позвонков
- 3.1 Шейные позвонки
- 3.2 Грудные позвонки
- 3.3 Поясничные позвонки
- 3.4 Крестец и копчик
- Связки и суставы 4
- 5 Клиническая значимость: аномальная морфология позвоночника
Позвоночный столб представляет собой ряд примерно 33 костей, называемых позвонками, которые разделены межпозвонковыми дисками.
Столбец можно разделить на пять разных областей, каждая из которых характеризуется разными структура позвоночника .
В этой статье мы рассмотрим анатомию позвоночного столба — его функцию, строение и клиническое значение.
Функции
Позвоночный столб выполняет четыре основные функции:
- Защита — заключает и защищает спинной мозг в позвоночном канале.

- Опора – несет вес тела над тазом.
- Ось – формирует центральную ось корпуса.
- Движение — играет роль как в позе, так и в движении.
Автор TeachMeSeries Ltd (2022)
Рис. 1. Позвоночный столб, вид сбоку. Пять различных регионов показаны и помечены.
Строение позвонков
Все позвонки имеют общую базовую структуру . Каждый из них состоит из переднего тела позвонка и задней дуги позвонка.
Тело позвонка
Тело позвонка образует переднюю часть каждого позвонка.
Это несущий компонент , и позвонки в нижней части колонны имеют более крупные тела, чем в верхней части (чтобы лучше выдерживать увеличившийся вес).
Верхняя и нижняя части тела позвонка выстланы гиалиновым хрящом . Соседние тела позвонков разделены волокнисто-хрящевым межпозвонковым диском.
Автор TeachMeSeries Ltd (2022)
Рис. 2. Общая структура позвонка.
Позвоночная дуга
Позвоночная дуга образует боковую и заднюю сторону каждого позвонка.
В сочетании с телом позвонка дуга позвонка образует закрытое отверстие – позвоночное отверстие. Отверстия всех позвонков образуют позвоночный канал , который окружает спинной мозг.
Дуги позвонков имеют несколько костных выступов, которые действуют как прикрепление места для мышц и связок:
- Остистые отростки – каждый позвонок имеет один остистый отросток с центром сзади в точке дуги.
- Поперечные отростки – каждый позвонок имеет два поперечных отростка, отходящих латерально и кзади от тела позвонка. В грудных позвонках поперечные отростки сочленяются с ребрами.
- Ножки – соединяют тело позвонка с поперечными отростками.

- Пластинка – соединяет поперечный и остистый отростки.
- Суставные отростки – образуют суставы между одним позвонком и его верхним и нижним аналогами. Суставные отростки располагаются на пересечении пластинок и ножек.
Автор: TeachMeSeries Ltd (2022)
Рис. 3. Вид сверху на поясничный позвонок, показывающий его характерные особенности.
Клиническая значимость: грыжа межпозвонкового диска
Межпозвонковый диск представляет собой волокнисто-хрящевой цилиндр, который лежит между позвонками, соединяя их вместе. Они обеспечивают гибкость позвоночника и действуют как амортизаторы. В поясничном и грудном отделах имеют клиновидную форму – – поддерживают искривление позвоночника.
Каждый позвоночный диск состоит из двух частей: пульпозного ядра и фиброзного кольца. Фиброзное кольцо плотное и коллагеновое, оно окружает желеобразное студенистое ядро.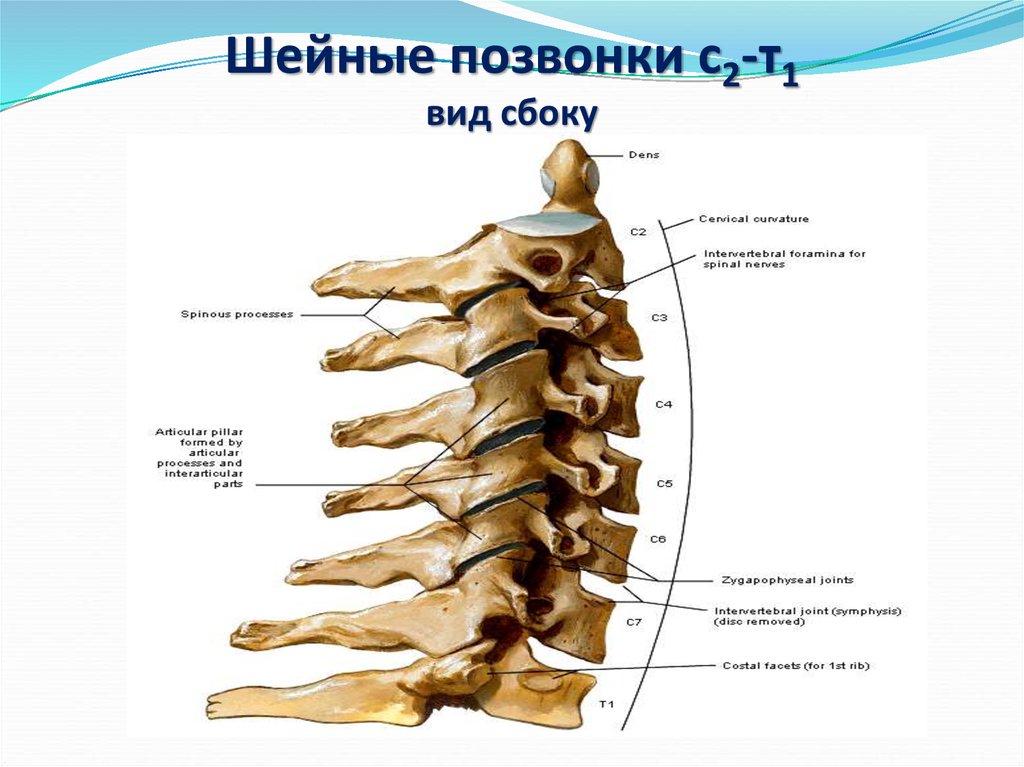
Грыжа межпозвонкового диска возникает, когда пульпозное ядро разрывается, прорывая фиброзное кольцо. Разрыв обычно происходит в заднебоковом направлении, после чего пульпозное ядро может раздражать близлежащие спинномозговые нервы, что приводит к разнообразным неврологическим и мышечным симптомам.
TeachMeSeries Ltd (2022)
Рис. 4. Грыжа межпозвонкового диска.
Классификация позвонков
Шейные позвонки
В теле человека семь шейных позвонков. Они имеют три основных отличительных признака:
- Раздвоенный остистый отросток – остистый отросток раздваивается на своем дистальном конце.
- Исключением являются С1 (отсутствие остистого отростка) и С7 (остистый отросток длиннее, чем у С2-С6, и может не раздваиваться).
- Поперечные отверстия – отверстие в каждом поперечном отростке, через которое позвоночные артерии проходят к головному мозгу.

- Треугольное позвоночное отверстие
Два уникальных шейных позвонка. C1 и C2 (называемые атласом и осью соответственно) предназначены для движения головы.
Автор: TeachMeSeries Ltd (2022)
Рис. 5. Характерные особенности шейных позвонков
Грудные позвонки
Двенадцать грудных позвонков среднего размера, их размер увеличивается от верхнего к нижнему. Их специализированная функция состоит в том, чтобы сочленяться с ребрами, образуя костную грудную клетку 9.0484 .
Каждый грудной позвонок имеет две « полуфасетки, », расположенные сверху и снизу по обе стороны от тела позвонка. Полуфасетки сочленяются с головками двух разных ребер.
На поперечных отростках грудных позвонков имеется реберная фасетка для сочленения с телом одиночного ребра. Например, головка 2-го ребра сочленяется с нижней полуфасеткой 1-го грудного позвонка (Т1) и верхней полуфасеткой Т2, а стержень 2-го ребра сочленяется с реберными фасетками Т2.
остистые отростки грудных позвонков ориентированы косо книзу и кзади. В отличие от шейных позвонков, позвоночные отверстия грудных позвонков круглые .
TeachMeSeries Ltd (2022)
Рис. 6. Боковой вид грудного позвонка.
Поясничные позвонки
У большинства людей пять поясничных позвонков, которые являются самыми большими в позвоночнике. Они структурно специализированы, чтобы поддерживать вес туловища.
Поясничные позвонки имеют очень большие тела позвонков почковидной формы. У них отсутствуют характерные черты других позвонков, нет поперечных отверстий, реберных фасеток или раздвоенных остистых отростков.
Однако, как и шейные позвонки, они имеют треугольное -образное позвоночное отверстие. Их остистые отростки короче, чем у грудных позвонков, и не заходят ниже уровня тела позвонка.
Их размер и ориентация обеспечивают доступ иглы к позвоночному каналу и спинному мозгу (что невозможно между грудными позвонками). Примеры включают введение эпидуральной анестезии и люмбальную пункцию.
Примеры включают введение эпидуральной анестезии и люмбальную пункцию.
Крестец и копчик
Крестец представляет собой совокупность пяти сросшихся позвонков. Он описывается как перевернутый треугольник с вершиной, направленной вниз. На боковых стенках крестца имеются фасетки для сочленения с тазом в крестцово-подвздошных суставах.
Копчик – это небольшая кость, которая сочленяется с верхушкой крестца. Его можно узнать по отсутствию 90 209 дуг позвонков 90 210 . Из-за отсутствия позвоночных дуг отсутствует позвоночный канал.
Отделение S1 от крестца называется «люмбализация», а слияние L5 с крестцом называется «сакрализация». Эти условия являются врожденными аномалиями .
Автор TeachMeSeries Ltd (2022)
Рис. 7. Схема крестца и копчика, сочленяющихся с тазовыми костями.
Суставы и связкиПодвижные позвонки сочленяются друг с другом через суставы между их телами и суставными отростками:
- Левая и правая верхние суставные поверхности сочленяются с вышележащим позвонком.

- Левая и правая нижние суставные поверхности сочленяются с нижним позвонком.
- Тела позвонков сочленяются друг с другом опосредованно через межпозвонковые диски.
Соединения тел позвонков представляют собой хрящевые суставы , предназначенные для несущих нагрузок. Суставные поверхности покрыты гиалиновым хрящом и соединены межпозвонковым диском.
Две связки укрепляют суставы тел позвонков: передняя и задняя продольные связки , которые проходят по всей длине позвоночника. Передняя продольная связка толстая и предотвращает перерастяжение позвоночного столба. Задняя продольная связка слабее и предотвращает гиперфлексию.
Суставы между суставными фасетками, называемые фасеточными суставами, обеспечивают некоторые скользящие движения между позвонками. Они укреплены несколькими связками:
- Желтая связка — проходит между пластинками соседних позвонков.
- Межостистые и s надостистые – соединяются с остистыми отростками соседних позвонков.

 Именно в этом заключена опасность поражения грудного отдела.
Именно в этом заключена опасность поражения грудного отдела.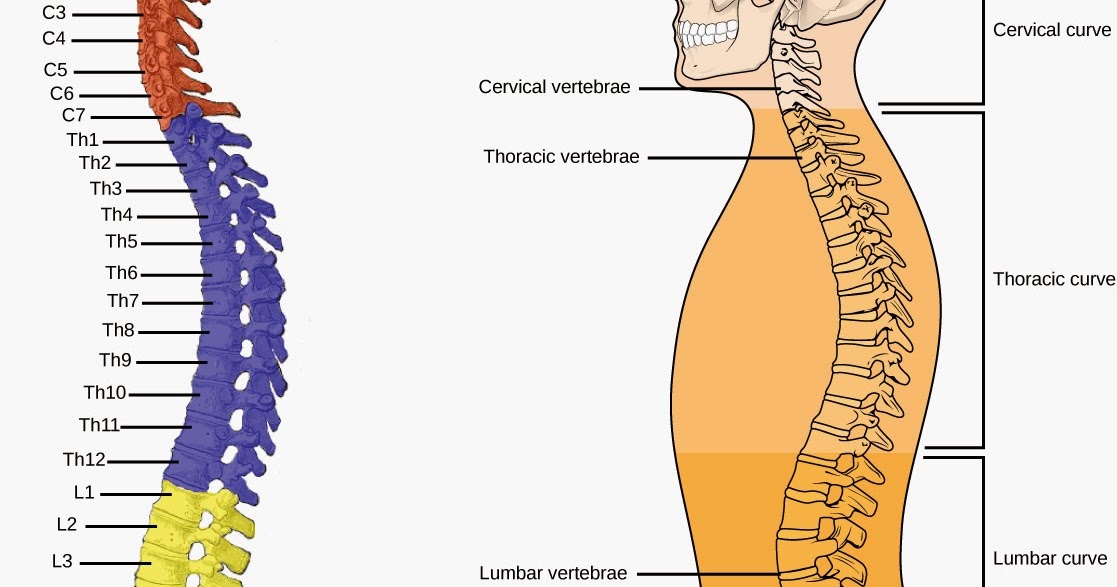 Percutaneous vertebroplasty: indications, technique, and results / Gangi A. // Radiographics. – 2003. – Vol. 23, №2.
Percutaneous vertebroplasty: indications, technique, and results / Gangi A. // Radiographics. – 2003. – Vol. 23, №2.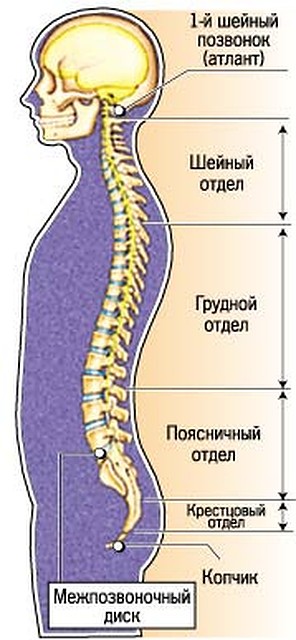
 I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096]
I: Нормальная кинематика. Clin Biomech (Бристоль, Эйвон). 2000 ноябрь; 15 (9): 633-48. [PubMed: 10946096] Базовая сосудистая нейроанатомия головного и спинного мозга: что нужно знать общему интервенционному радиологу. Семин Интервент Радиол. 2013 сен; 30 (3): 234-9. [Бесплатная статья PMC: PMC3773035] [PubMed: 24436544]
Базовая сосудистая нейроанатомия головного и спинного мозга: что нужно знать общему интервенционному радиологу. Семин Интервент Радиол. 2013 сен; 30 (3): 234-9. [Бесплатная статья PMC: PMC3773035] [PubMed: 24436544]