Как лечить остеохондроз в домашних условиях, без уколов и таблеток?
Статья о ключевой причине остеохондроза поясничного отдела, симптомах и его лечении.
По статистике, каждый второй в возрасте от 25 до 55 лет страдает от боли в спине. Это может быть следствием «деревянных» мышц, вредных привычек и малоподвижного образа жизни.
Основная причина болей — остеохондроз. Сегодня мы расскажем о важных особенностях этого заболевания и эффективных методах лечения.
Остеохондроз и самая актуальная причина его появления
Остеохондроз — заболевание, при котором разрушается хрящевая поверхность суставов и позвоночника в частности. Он медленно «ржавеет».
Наш позвоночник ежедневно испытывает колоссальные нагрузки. Например, когда вы сидите больше 2-х часов, мышцы уже спазмируются. А также, когда едете за рулем, смотрите кино, бегаете в лесу — любая вертикальная нагрузка перегружает глубокие мышцы позвоночника.
Даже после занятий фитнесом, мышцы позвоночника перенапряжены и сжимают межпозвонковые диски, приводя к постепенной дегенерации.
Вы только представьте, после 26 лет почти каждый человек имеет протрузию и остеохондроз в каком-либо отделе позвоночника!
Основной риск дальнейшего остеохондроза заключается в трёх вещах:
- Разрушение суставов позвоночника и развитие регулярных болей.
- Межпозвоночные диски теряют питание, эластичность и появляются грыжи.
- Возникает компрессия нервов, с прострелом или ноющей болью, порой до невозможности повернуться или наклониться.
Всё это приводит к нарушению кровообращения позвоночника, постоянному напряжению и спазму глубоких мышц спины и шеи, которые сопровождаются постоянными болевыми ощущениями.
Далее мы покажем как избавиться от болей и предотвратить развитие остеохондроза с помощью средства, устраняющего ключевую причину нарушений в позвоночнике.
Кратко сравним классические методы лечения остеохондроза
При лечении поясничного остеохондроза назначаются различные препараты: релаксанты, витамины, обезболивающие и противовоспалительные средства, а также мази, которые улучшают кровообращение и снимают боль.
Причем мази не способны добраться до глубоких мышц — это под силу только хорошему мануальному терапевту, при этом и его возможности ограничены шейным отделом. Сегодня часто используется массаж, грязевые процедуры, электрофорез, иглотерапия и прогревание, в том числе камнями.
Но, к сожалению, всё это требует много времени, денег и ,чаще всего, помогает только на время, потому что ни одно из перечисленных средств не способно устранить причину остеохондроза!
Технология, которая действительно помогает!
Группой ученых и врачей с конца 90-х годов разрабатывалась технология терапии глубоких мышц позвоночника, спазм которых и вызывает развитие остеохондроза.
И после ряда испытаний, которые позволили подобрать анатомически правильную форму терапевтического аппарата, был создан «Cordus».
Конструкция «Cordus» направлена на устранение распространенной причины остеохондроза — спазмов околопозвоночных мышц и снижения компрессии межпозвоночных дисков.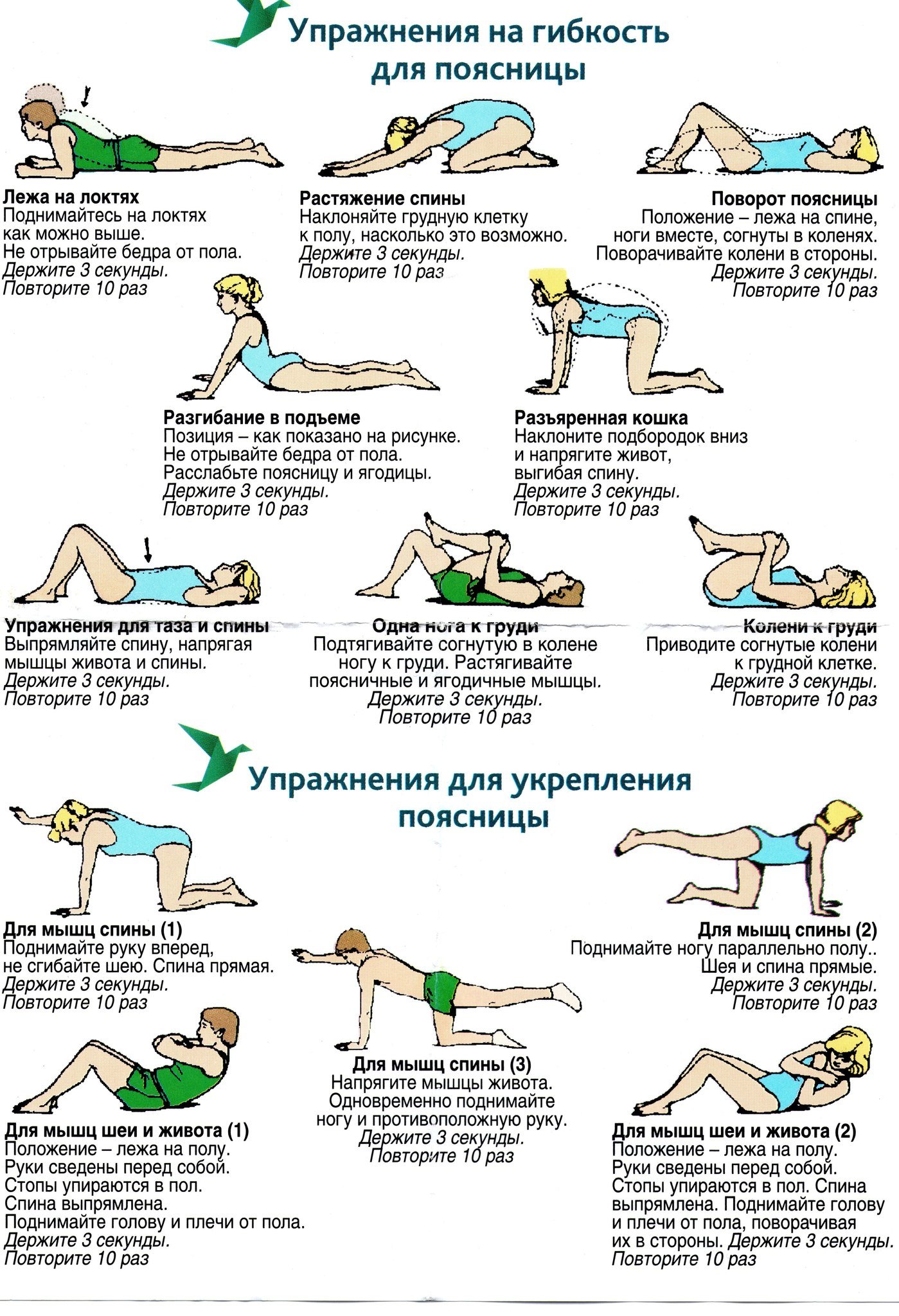
Аппарат имеет три стороны, для терапии каждого отдела позвоночника — шейного, грудного и поясничного остеохондроза. В его основе лежит метод аутогравитационной терапии, разработанный в конце XX века. Суть метода заключается в глубоком расслаблении околопозвоночных мышц для восстановления подвижности и амортизации межпозвоночных дисков.
Аппарат «Cordus последовательно воздействует на мышцы от шейного до поясничного отделов с помощью терапевтических вершин, которые погружаются в глубокие межпозвонковые мышцы, расслабляют их и обеспечивают восстановление питания и подвижность позвоночника. Причем необходимая глубина и сила погружения обеспечивается весом тела пациента.
За 7 лет испытаний на тысячах пациентов, параметры аппарата скорректированы под анатомические особенности позвоночника (а в новой модели Cordus Pro даже под индивидуальные особенности мышц), что позволяет устранить боли в спине за 2-3 сеанса, воздействуя на истинную причину её появления.
Технология за счет доступности и эффективности стала популярной не только в России, но и в Европе. Отзывы экспертов
Игорь Кутузов — врач-невролог утверждает, что аппарат «Cordus» — одно из лучших решений для избавления от болей и спазмов мышц спины, а также восстановления кровообращения. Особенно хорошо, что пациенты могут самостоятельно заниматься с аппаратом в домашних условиях.
Владимир Вышенеев — тренер, который занимается профилактикой травм во время тренировок и реабилитацией спортсменов после нарушения функций опорно-двигательного аппарата.
Использует в своей практике множество средств, но даже его удивила эффективность аппарата «Cordus» — он способен на глубокую проработку мышц позвоночника и всего после пары сеансов у пациентов выравнивается значительно улучшается состояние позвоночника.
Кстати, больше отзывов и рекомендаций, вы можете прочитать в специальном разделе.
Сегодня уже тысячи человек оценили эффективность работы аппарата «Cordus», при лечении остеохондроза поясничного отдела позвоночника.
Теперь и вам доступна эта технология! Оставьте заявку или позвоните по телефону 8-800-777-82-15 и специалист ответит на любые вопросы.
рецепты «народных» настоек, мазей, компрессов
В результате многочасовой и ежедневной офисной работы и, как следствие, сидячего образа жизни, от остеохондроза страдает почти все взрослое население. Сам остеохондроз представляет собой дистрофические изменения хрящевой ткани межпозвоночных дисков.
массаж
В результате остеохондроза мягкий и эластичный межпозвонковый хрящ стирается либо костенеет, способствуя образованию протрузий и грыж. В процесс развития заболевания оказываются вовлеченными кровеносные сосуды и нервные окончания. Выделяют три формы остеохондроза:
- шейный,
- грудной,
- поясничный.
Остеохондроз всегда сопровождается:
- болями и скованностью в области шеи и позвоночника,
- головными болями,
- спазмами сосудов с изменением артериального давления и онемением конечностей.

Симптоматика остеохондроза порой обширна и для постановки правильного диагноза необходимо пройти комплексное обследование.
Причинами возникновения и развития остеохондроза являются:
- генетическая предрасположенность;
- нарушения обмена веществ;
- неправильное питание;
- гиподинамия;
- стрессы;
- повышенные физические нагрузки.
Народные средства от остеохондроза
Среди народных методов лечения этого заболевания существует немало средств, направленных на профилактику развития остеохондроза, а также на устранение болевых симптомов. Главными факторами борьбы с остеохондрозом являются:
- правильное питание,
- умеренные физические нагрузки,
- массажи.
В отношении остеохондроза эффективно проявляют себя разогревающие компрессы, например:
-
чесночный — три головки свежего чеснока измельчить, залить 500 мл 9% яблочного уксуса, наставить в течение 15 суток, после чего использовать в качестве компрессов;
-
имбирный — порошок имбиря разводится теплой водой до консистенции пасты и наносится вдоль пояснично-крестцовой зоны пять раз в день с перерывом в сутки;
-
горчичный — 50 грамм горчичного порошка следует растворить в двух стаканах водки, добавить сок алоэ и перемешать до однородного состояния.
 Горчичный компресс желательно делать на ночь.
Горчичный компресс желательно делать на ночь.
Для лечения шейного остеохондроза нужно взять небольшое количество нежирного творога, добавить в него немного яблочного уксуса, нанести его ровным слоем на повязку и обернуть вокруг шеи. Яблочный уксус поможет вывести лишнюю соль из организма.
Мазь для облегчения остеохондроза
Можно приготовить мазь, рецепт которой довольно прост. В сто грамм размягченного сливочного масла нужно вмешать сырое куриное яйцо, одну столовую ложку уксуса и одну столовую ложку ржаной или гречневой муки. Дать постоять в темном прохладном месте пару дней, после чего еще раз тщательно перемешать. После чего можно по необходимости втирать в больные места. Хранится такая мазь в холодильнике, а перед применением ее можно немного подогреть для усиления эффекта.
Редька и мёд для профилактики остеохондроза
В целях профилактики остеохондроза помогает настойка редьки и меда. Полтора стакана сока редьки смешать с одним стаканом меда и половиной стакана водки. Полученную смесь использовать для растирания нужных участков тела.
Полученную смесь использовать для растирания нужных участков тела.
Три свежих крупных лимона провернуть в мясорубке или блендере со 150 граммами чеснока и залить двумя литрами крутого кипятка. Принимать каждое утро по половине стакана натощак.
Перед применением средств народной медицины от остеохондроза проконсультируйтесь с профильными специалистами.
черная редька
Гимнастика при шейном остеохондрозе в домашних условиях
Улучшить кровообращение в шейном отделе позвоночника можно и дома, и на работе, сидя перед компьютером. Гимнастика при шейном остеохондрозе состоит из ряда простых упражнений
- Стоя или сидя не спеша поворачиваем голову вправо-влево. Повторяем 5-10 раз.
- Опускаем голову вниз, словно пытаясь прижать подбородок к груди. Еще 5-10 раз.
- Отводим голову назад, одновременно втягивая подбородок. 5-10 раз.
- Садимся и кладем ладонь на лоб. Начинаем наклонять голову вперед, создавая ладонью сопротивление.

- Аналогично предыдущему упражнению, только теперь кладем ладонь на висок и «мешаем» голове наклониться вбок. Противодействуем движению головы в течение 10 секунд. Повторяем 10 раз.
Для профилактики заболевания достаточно ежедневно выполнять плавательные движения плечами, время от времени поворачивать и наклонять голову, а еще лучше — делать общую зарядку по утрам.
Лучший комплекс при остеохондрозе. Шейный и грудной отделы
Лечение остеохондроза поясничного отдела позвоночника лазером — аппараты ОРИОН.
Укажите Ваше основное заболевание
Заболевания суставов:
артрозы, гонартроз, коксартроз, деформирующий остеоартроз, артриты, ревматоидный артрит, плечелопаточный периартрит, бурсит, тендовагинит, эпикондилит (локоть теннисиста), подагра, пяточная шпора
Заболевания позвоночника:
остеохондроз, протрузии, грыжи межпозвонковых дисков, шейно-плечевой радикулит, плексит, грудной радикулит, пояснично-крестцовый радикулит, ишиас
Сердечно-сосудистые заболевания:
гипертоническая болезнь, аритмия, кардиалгия, стенокардия, кардиомиопатия, ишемическая болезнь сердца (ИБС), сердечная недостаточность, последствия инфаркта
Заболевания нервной системы:
невриты, неврозы, невралгии, болевые синдромы, ишиалгии, мигрени, головные боли, в том числе метеозависимые, сосудисто-мозговая недостаточность, последствия инсульта, опоясывающий лишай, герпес и постгерпетические боли, ВСД
Заболевания вен и артерий:
варикозное расширение вен, тромбофлебит, трофические язвы, атеросклероз, облитерирующий эндартериит, диабетическая ангиопатия ног
Травмы и посттравматические осложнения:
вывихи, растяжения, разрывы связок, переломы, трещины костей, ушибы, гематомы, глубокие раны, укусы животных, абсцесс, панариций, фурункулез, флегмона, пролежни, ожоги, обморожения, послеоперационные осложнения
Лор-заболевания:
риниты, гайморит, синусит, отиты, ангина, тонзиллит, фарингит, ринофарингит, ларингиты, ларинготрахеиты, осиплость, охриплость, потеря голоса
Бронхо-легочные заболевания:
ОРВИ, грипп, бронхиты, трахеобронхиты, катар верхних дыхательных путей, пневмония, бронхиальная астма
Урологические заболевания:
простатит, доброкачественная гиперплазия простаты (ДГПЖ, аденома простаты), недержание мочи, энурез, цистит, уретрит, баланит, баланопостит, генитальный герпес, мочекаменные диатезы, пиелонефрит
Сексуальные расстройства:
эректильная дисфункция, преждевременная эякуляция, задержка эякуляции, ретардированная эякуляция, торможение оргазма
Лечение и диагностика грыжи остеохондроза в Санкт-Петербурге.
 Симптомы, причины.
Симптомы, причины.Вначале, давайте разберемся, что же это за заболевание — остеохондроз. Дегенеративно-дистрофическое поражение позвоночных тканей, при котором поражаются межпозвоночные диски, суставы, тело позвонков, связующего аппарата позвоночника, именуется остеохондрозом. Прежде, чем разобраться, как лечить остеохондроз, давайте рассмотрим, какие существуют виды данного заболевания, и кто зачастую страдает им.
Разновидности остеохондроза
Рассмотрим, какие части организма зачастую поражаются остеохондрозом. Существует три основных разновидности данной болезни:
- Остеохондроз шейного позвоночника (происходит деформирование межпозвоночных дисков в шейном отделе, что в следствии вызывает сильную боль в шее).
- Грудной остеохондроз (обычно, встречается редко, вызывая деформацию межпозвоночных дисков грудного отдела, вызывая при этом сильные боли в области грудной клетки, внутренних органах, в целом, по всей периферии).

- Поясничный остеохондроз (наиболее распространенный тип остеохондроза, потому что, наибольшая нагрузка приходится именно на поясничный отдел, вызывая тем самым боль в области поясницы, но также может отдавать и в ноги и ягодицы).
При ощущении у себя подобных симптомов, непременно запишитесь на осмотр специалистом.
Основная группа риска
По статистике, остеохондрозом болеют, чаще всего, люди, которым за 40 (количество страдающих в процентном соотношении – 90%). Также данному заболеванию подвержены люди, которым за 30 лет. Иногда начальные симптомы могут проявиться еще в подростковые годы.
Симптомы остеохондроза
Боли – самый основной признак, который несет в себе остеохондроз. Обыкновенно люди ощущают так сказать, «тупую», «ноющую» боль в районе шеи, поясницы, иногда – груди. Порой, боль может наступить внезапно, «прострелить», которые называются радикулитами.
В зависимости от повреждения межпозвоночных дисков, могут болеть: руки, ноги, шея, плечо, грудная клетка. Бывает, что от боли в груди, человек может посчитать, что это какая-то проблема с сердцем возникла, но не всегда это так, ведь, если нерв пережат вследствие деформации, то боль будет однозначно, и немалая. Поэтому, обязательно сделайте полное обследование организма, для установления точного диагноза.
Бывает, что от боли в груди, человек может посчитать, что это какая-то проблема с сердцем возникла, но не всегда это так, ведь, если нерв пережат вследствие деформации, то боль будет однозначно, и немалая. Поэтому, обязательно сделайте полное обследование организма, для установления точного диагноза.
Порой, ощущается онемение мышц. В случае пережатия сосудов, которые отвечают за питание мозга, может возникнуть: головная боль, головокружение, тошнота, рвота.
Лечение остеохондроза
Давайте поговорим о том, как же происходит лечение болезни, которую называют «мучительный» остеохондроз. При остеохондрозе часто назначают ЛФК. Можно подумать и о мануальной терапии, и воспользоваться такой услугой, как массаж. Также будет уместной гимнастика, ведь при остеохондрозе она очень хорошо может размять суставные части позвоночника, тем самым облегчив боли. Это заболевание лечится, и в домашних условиях, применяя различные укрепляющие упражнения. Спинные отделы, в таком случае, укрепятся, протекание болезни будет не таким мучительным.
К сожалению, бывают случаи, когда пациент не может избавиться от этой болезни самостоятельно, и приходиться искать оперативной помощи специалистов. В таком случае, делается МРТ (магнитно – резонансная томография), уточняется локальность заболевания (насколько сильно распространилось), и назначается лечение остеохондроза позвоночника. В особо тяжелых случаях может потребоваться хирургическое вмешательство.
Подводя итог, приглашаем Вас записаться на прием к специалистам и пройти полное, качественное обследование, при появлении симптомов, указанных выше. Не тяните время – берегите свое здоровье!
Люмбалгия. Что это, как лечить
Люмбалгия (боль в пояснице) считается первым признаком остеохондроза. Ее называют вертеброгенной и спондилогенной, что перекликается с латинским слово vertebra и греческим spondilos, имеющими значение «позвонок». Само слово люмбалгия образовано от латинского lumbus, что означает поясница, и algos – боль.
Что такое люмбалгия
Боль при люмбалгии может быть хронической или острой/подострой, но в любом случае она обусловлена патологией позвоночника. Синдром люмбалгии относят к признакам остеохондроза поясничной зоны позвоночного столба, хотя нередко при данном диагнозе вообще может не возникать боли. Степень выраженности боли может выть разной и зависит от индивидуального совокупного ряда факторов. Встречается в основном у людей трудоспособного возраста (25-45 лет).
Поясничная боль может локализоваться только с одной стороны или с обеих (правосторонняя, левосторонняя, симметричная). Беспокоит она чаще всего в нижнем отделе поясницы и может иррадиировать в ягодичную область (одну или обе ягодицы).
Виды
Вертеброгенная люмбалгия является основным проявлением хронической формы остеохондроза (поясничной зоны) и чаще характерна для мужчин. Может иметь любую продолжительность (длиться от нескольких недель/месяцев до нескольких лет). Если причиной болей являются болезни межпозвонкового диска (грыжа, протрузия), то люмбалгия называется дискогенной.
Если причиной болей являются болезни межпозвонкового диска (грыжа, протрузия), то люмбалгия называется дискогенной.
Помимо вышеуказанной, «классической», бывают и другие ее виды. Она может сочетаться с тянущей болью в одной или обеих ногах (ишиасом), и в этом случае она носит название люмбоишиалгия. (левосторонняя или правосторонняя). В зависимости от распространения (на одну или обе конечности). Сопровождает некорешковую фазу поясничного остеохондроза.
Когда боль усиливают не только движения, но даже малейшая активность, такая как разговор, чихание, наклон, то данная разновидность имеет название люмбалгия с мышечно-тоническим синдромом. Часто при этом имеет место искривление позвоночника умеренной степени, вызывающее выраженное рефлекторное напряжение мышц поясницы (двустороннее или одностороннее), которое и провоцирует возникновение боли.
Причины люмбалгии
Боль в пояснице (люмбалгия), как хроническая, так и острая, чаще всего обусловлена патологическими процессами (дегенеративно-дистрофическими) в позвоночнике, особенно в поясничном отделе. Помимо остеохондроза люмбалгию вызывают его осложнения, такие как протрузия, спондилолистез, межпозвоночная грыжа, спондилоартроз, спондилез.
Помимо остеохондроза люмбалгию вызывают его осложнения, такие как протрузия, спондилолистез, межпозвоночная грыжа, спондилоартроз, спондилез.
Механизм возникновения люмбалгии основан на раздражении нервов (особенно синувертебрального). Особенно выражена боль при трещинах фиброзного кольца. Также причиной являются аномалии развития поясничного отдела позвоночника.
Боль может возникнуть после однократной физической перегрузки, травм поясницы, переохлаждения, стресса резкие повороты туловища, переохлаждение, пребывание на сквозняках, длительное нахождение в неудобной или однообразной позе. Причем проявиться люмбалгия может не только через несколько дней или недель, но даже через несколько месяцев после провоцирующего фактора.
В группу риска также входят обладатели лишнего веса, некоторых хронических заболеваний, имеющие инфекционные болезни, работники вредных производств, те, кто испытывает повышенные нагрузки, ведет адинамический образ жизни, долго находится в неудобном или одном и том же положении тела.
Симптомы
При позвоночном остеохондрозе люмбалгия имеет ноющий характер и больше выражена утром. Может иметь разную продолжительность, уменьшаться или увеличиваться в течение суток. Имеются провоцирующие факторы, усиливающие или снижающие интенсивность люмбалгии. У одних ее вызывает активность, а у других ее отсутствие, соответственно ослабляют боль противоположные действия. Может иметь место сочетание данных проявлений у одного и того же человека.
Надавливание на позвонки и околопозвоночные участки в поясничной зоне обычно болезненно. Кроме того, наклоны и многие другие движения даются с трудом и чаще всего сопровождаются болью. Больные с трудом наклоняются, особенно вперед, угол наклона туловища становится ограниченным. Может иметь место резкая болезненность в ответ на пальпацию точки выхода седалищного нерва на бедро.
Стихание боли в положении лежа медики объясняют снижением нагрузки на поясничные межпозвонковые диски. Больные интуитивно или осознанно находят наиболее комфортную позу (при которой боль наименее выражена). Чаще всего, это поза лежа на боку с согнутыми ногами.
Больные интуитивно или осознанно находят наиболее комфортную позу (при которой боль наименее выражена). Чаще всего, это поза лежа на боку с согнутыми ногами.
Вначале имеет место умеренная люмбалгия, постепенно боль усиливается, но не достигает такой степени выраженности, как при поясничном простреле (люмбаго), называемом еще острой люмбалгией. Больные могут передвигаться, выполнять работу, но качество жизни существенно снижается.
Диагностика люмбалгии
Люмбалгию можно диагностировать разными способами. Диагностикой данного заболевания занимается врач-невролог. Самым распространенным является клинический осмотр и опрос больного, сочетанный со статическим и динамическим исследованием позвоночника, а также с мануальной диагностикой. Дополнительно исследуются органы тазовой и брюшной полости, чтобы исключить болезни, которые выступающие источником отраженной боли. Помимо этого не лишним будет диагностика МРТ, рентгенография, УЗИ. При обследовании проводят дифференцировку люмбалгии от миозита спинных мышц и патологий тазобедренного сустава.
ВАЖНО! Люмбалгия — серьезный симптом, который может говорить человеку о существенных проблемах в поясничном отделе позвоночника, начиная от воспалительных явлений, заканчивая деструктивными заболеваниями. Именно поэтому при наличии люмбалгии нельзя заниматься самолечением, а обязательно нужно обратиться к специалисту!
Опытные врачи Кунцевского лечебно-реабилитационного центра проведут тщательную диагностику и разберутся в причинах возникновения симптома. Затем будет составлен план лечения пациента. Запишитесь на прием к нашему врачу и сделайте шаг к избавлению от люмбалгии!
Записаться
Лечение с помощью мануальной терапии
Избавиться от люмбалгии можно только устранив причины, вызвавшие ее. Именно такое лечение можно считать полноценным. В остальных случаях помощь окажет временный эффект и через некоторое время люмбалгия появится снова, а если лечение было неадекватным, она будет усиливаться или рецидивировать. Важно найти хорошего мануального специалиста, иначе можно не только не вылечиться, но и даже сделать еще хуже.
Так как основной причиной люмбалгии считается позвоночный остеохондроз, причиной которого, в свою очередь, является неправильная работа позвоночника, следует лечить не люмбалгию, а именно остеохондроз. К тому же, избавившись от остеохондроза, обезопасит себя от появления его осложнений, таких как грыжи и протрузии дисков.
Одним из самых эффективных способов устранения неполадок в работе позвоночника считается мануальная терапия. Особенно эффективна она в сочетании с последующим выполнением комплекса лечебной физкультуры (ЛФК). Все это не только улучшает состояние, но и стимулирует восстановительные процессы, благодаря чему течение заболевания можно иногда даже не только остановить, но и повернуть вспять.
Количество процедур назначается индивидуально, исходя из особенностей здоровья больного, стадии процесса, осложнений, сопутствующих заболеваний. Также необходимо выполнять ЛФК, чтобы закрепить достигнутый результат и поддерживать его после лечения.
Важность лечебной физкультуры
Любая разновидность люмбалгии доставляет неприятные ощущения. Кроме того, систематическая боль ограничивает трудоспособность, а то и вовсе лишает ее. Поэтому терапия должна начинаться как можно раньше, а лечебные мероприятия быть комплексными. Ну и, конечно же, лечение должно проводиться под контролем врача.
ЛФК первоначально направлен на ликвидацию мышечных спазмов и патологических процессов, ведущих к мышечным отекам, боли, застойным явлениям. После купирования боли ЛФК помогает оптимизировать двигательный стереотип, то есть заставить позвоночник работать как надо, исключить перегрузку его сегментов, чтобы диски не подвергались дальнейшему разрушению.
ЛФК также строится на индивидуальных особенностях больного. К ним относится общее состояние здоровья, степень запущенности заболевания, особенности расположения патологий. Специалисты рекомендуют не ограничиваться только ЛФК. Упражнения в сочетании с мануальной терапией не только облегчат состояние, но и станут профилактикой рецидивов.
Записаться на прием к врачу-неврологу платно можно одним из способов:
- звонок по телефону клиники +7 (495) 103-99-55,
- заказать обратный звонок,
- оставить заявку на запись на прием, через удобную форму на сайте
Содержание данной статьи проверено и подтверждено на соответствие медицинским стандартам врачом-неврологом, рефлексотерапевтом Сысуевым Олегом Михайловичем
Вам может быть полезным:
Дарсонваль и остеохондроз: лечение, показания
Сегодня более 65% всего взрослого населения планеты страдают остеохондроза в различных его проявлениях. На начальных стадиях заболевания врачи назначают специальные физические упражнения, обезболивающие и противовоспалительные препараты. В качестве аппаратного лечения и профилактики остеохондроза аппарат дарсонваль можно применять в домашних условиях.
Дарсонваль и остеохондрозПортативный аппарат дарсонваль воздействует электрическими токами на воспаленные участки тела, способствует устранению болевого синдрома, прогревает пораженные остеохондрозом хрящи, ускоряет микроциркуляцию крови в тканях, устраняет защемление сосудов. Курс дарсонвализации показан в качестве профилактики и основного лечения заболеваний опорно-двигательной системы. Физиотерапия аппаратом дарсонваль имеет ряд преимуществ перед другими методами воздействия при обострении остеохондроза:
- безболезненность;
- простота проведения процедур;
- моментальное облегчение состояния.
Систематическое использование дарсонваля рекомендуется при остеохондрозе шейного, поясничного и грудного отдела позвоночника. Уже после первого применения аппарата снимается отечность, боль и воспаление. Регулярные курсы дарсонвализации помогут на всегда забыть о неприятных ощущениях в области спины, при длительном времяпровождении в одном положении.
Портативный дарсонваль можно купить недорого в специализированных магазинах медицинского оборудования, использовать его можно не только при патологиях позвоночника. В комплекте идут несколько насадок, которые удобно применять для лечения заболеваний и дефектов кожного покрова и волос.
Проводить процедуры оздоровления в домашних условиях достаточно просто, нужно включить прибор в сеть, установить нужную насадку и водить по зоне поражения методичными движениями в течение нескольких минут. В процессе сеанса больной ощущает приятное расслабляющее тепло. Противопоказаний к применению электростимулятора не много: беременность, наличие кардиостимулятора и других имплантов, эпилепсия, и злокачественные опухоли в области воздействия аппарата.
Лечение поясничного остеохондроза в домашних условиях
Поясничный остеохондроз – неприятное заболевание, которое встречается чуть ли не у каждого второго. Оно характеризуется сильной болью в пояснице, ограничением работоспособности. Несмотря на это, не многие обращаются к врачу даже в острый период, предпочитая лечить себя самостоятельно.
Лечение дома
Для лечения остеохондроза поясничного отдела дома можно использовать обезболивающие препараты, согревающие мази, лечебную физкультуру, плавание. По поводу вытяжения позвоночника с помощью тракций, мнения врачей расходятся. Одни пишут, что получают положительные результаты, другие категорически против этой процедуры при помощи различных устройств, так как она провоцирует образование межпозвоночных грыж.
Если вам был поставлен диагноз поясничный остеохондроз, и назначалось лечение, то можно, в случае обострения, применить его в домашних условиях. Но, не забывайте, любое заболевание имеет свойство прогрессировать. Поэтому очередное обострение может сигнализировать о том, что в пояснице начался процесс грыжеобразования.
Опасность лечения поясничного остеохондроза в домашних условиях в том, что без подробного обследования вы никогда не узнаете состояние своих межпозвоночных дисков.
А без этого вылечить себя невозможно! Более того, можно довести позвоночник до протрузий или грыжи. После этого останется лишь одна дорога – на операционный стол.
Не экспериментируйте с позвоночником! Если есть стойкое желание лечить больную поясницу в домашних условиях, не поленитесь и пройдите обследование. Услышьте рекомендации и назначения врача. После этого можно попытаться самостоятельно подобрать для себя адекватное лечение.
Медикаменты
Такое лечение направлено, прежде всего, на снятие болевого синдрома. Вторым по значимости идёт улучшение питания хрящей и межпозвоночных дисков. Дополнительно всегда назначают мультивитаминные комплексы и/или мультиминеральные комплексы. Они поддерживают общее состояние организма, помогают ему справляться с заболеванием.
НПВП
Снять боль и воспаление в домашних условиях можно при помощи нестероидных противовоспалительных препаратов: Найз (таблетки), Нимесил (порошки), Диклофенак, Кетанов, Пироксикам.
Эффект после приёма быстрый, но среди противопоказаний – заболевания желудочно-кишечного тракта, в том числе язвы желудка и двенадцатиперстной кишки. Длительный приём этих препаратов оказывает негативное влияние даже на здоровый желудок. Как вариант, можно принимать эти обезболивающие после еды.
Лечить боль в пояснице с помощью НПВП без наблюдения врача нежелательно.
Средства местного действия
Первое, что приходит в голову, когда заболевает поясница — чем бы её помазать. Для этой цели в арсенале фармацевтов есть множество мазей и кремов. Чаще всего приобретается Финалгон — средство разогревающего действия, и Випросал — мазь с пчелиным ядом, которая улучшает кровообращение и вызывает эффект разогрева.
Среди комбинированных препаратов, имеющих в составе НПВП, будут полезны для снятия острой боли при поясничном остеохондрозе:
- Долобене-крем.
- Найз-гель.
- Фастум-, быструм-гель.
Питание для позвоночника
Межпозвоночные диски и хрящи подпитывают хондропротекторами. Они выпускаются в порошках, капсулах, инъекциях, мазях, дают выраженный эффект только при длительном применении. Один из лучших результатов показывают инъекции в суставную сумку. Самые слабенькие – мази, так как полезным веществам приходится проходить большой чрезкожный барьер, чтобы попасть к месту воспаления. К тому же пользоваться ими нужно не меньше полугода.
Обычно прописывают:
- Структум – капсулы (на основе хондроитинсульфата).
- Дона – порошок для приёма внутрь, таблетки (на основе глюкозамина).
- Артрон – таблетки (хондроитинсульфат + глюкозамин).
- Мовекс Актив – таблетки (хондроитинсульфат + глюкозамин + НПВС).
Несмотря на хороший эффект в лечении остеохондроза поясничного отдела, все перечисленные препараты имеют противопоказания. Так что без рекомендации врача в домашних условиях (таблетки и капсулы) лучше себя ими не лечить.
Из мазей обычно назначают:
Ими вполне можно пользоваться в домашних условиях даже без рекомендации врача. Противопоказания минимальны, эффект неплохой и заметен уже через неделю.
ЛФК
Лечебную физкультуру назначают при любой форме остеохондроза. Без физических упражнений медикаментозное лечение даст лишь временный и незначительный результат. Первые пару недель нужно позаниматься под руководством инструктора, упражнения изучить как можно подробнее. В дальнейшем, в случае обострения остеохондроза поясничного отдела, подобранный врачом комплекс можно будет выполнять самостоятельно, в домашних условиях.
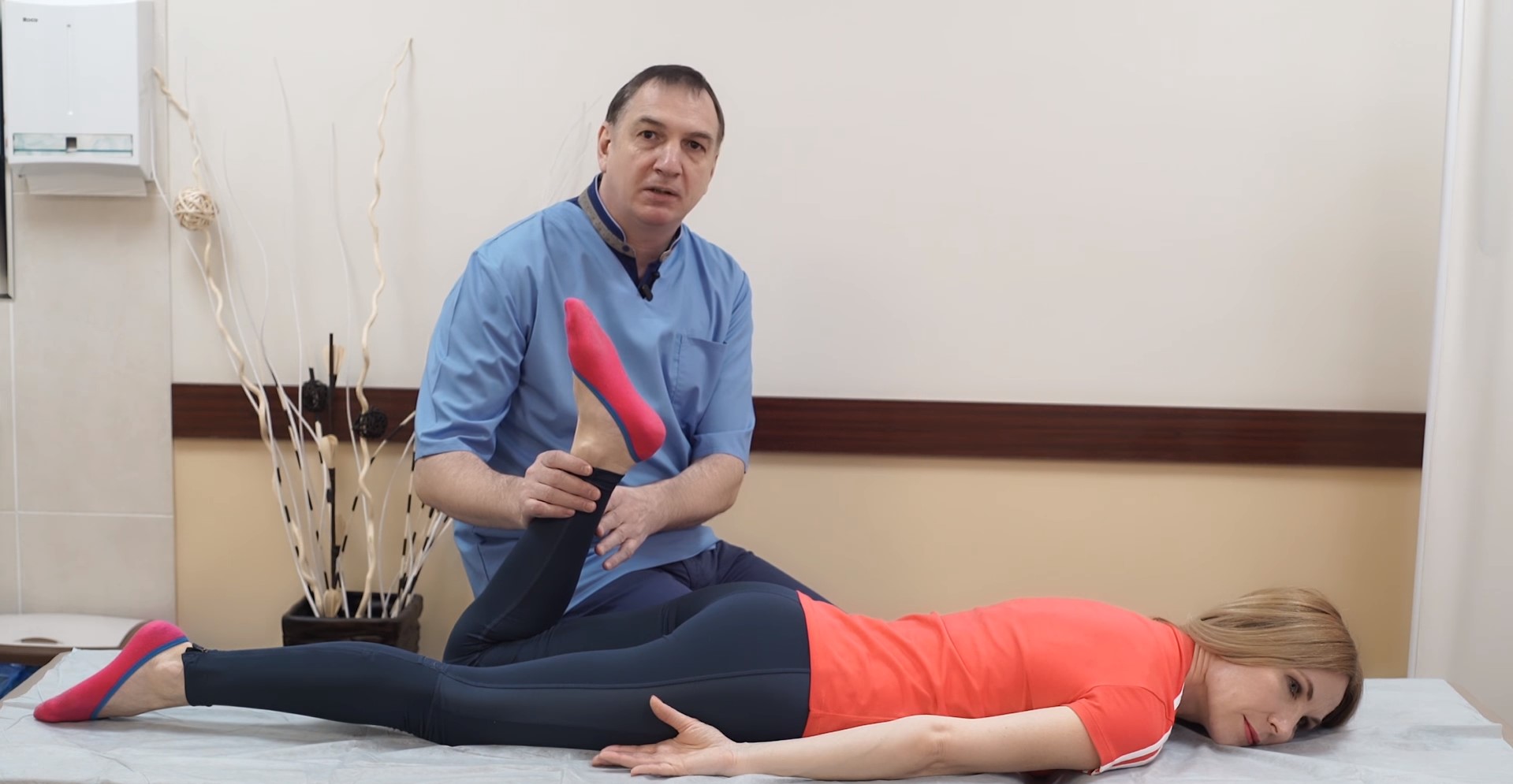
Упражнение на растягивание поясничных позвонков «Кошка»:
- Постелите на пол коврик и встаньте на четвереньки.
- Представьте кошку, которая только что проснулась и встала на все 4 лапы. Скопируйте её поведение — потянитесь тазом кверху, при этом осторожно прогибая поясницу, затем изогните дугой спину, опустив вниз голову и таз.
- Почувствуйте как расстояние между позвонков увеличивается, а мышцы растягиваются.
- Вернитесь в исходное положение.
- Через некоторое время можете повторить упражнение. Идеальное время для него — утро, после сна, когда позвоночник и окружающие его мышцы расслаблены, а межпозвонковые диски максимально наполнены жидкостью.
Отдельно можно отметить разнообразные комплексы упражнений. Йога, цигун, пилатес нашли своё применение при болях в пояснице. С их помощью можно улучшить состояние позвоночника, увеличить его гибкость, укрепить мышцы.
Вылечить поясницу полностью можно при помощи целого комплекса процедур, среди которых физическая активность занимает одно из первых мест.
Народные методы
Народные средства всегда отличались разнообразием приёмов в лечении различных заболеваний. Здесь и травяные настои, настойки, растирки, мази, и обёртывания глиной, и компрессы, и вытяжение позвоночника на самодельных устройствах. Последнее однозначно не рекомендуется делать в домашних условиях.
Написано про них много, поэтому подробно остановимся на нескольких наиболее действенных рецептах, помогающих снять боль при остеохондрозе поясничного отдела.
Глиняные компрессы
Тесто из глины готовится на воде или на отваре/настое сбора из лекарственных трав. Технология простая и доступная, справится даже ребёнок:
- Возьмите голубую глину (купите в аптеке).
- Смешайте её с тёплой водой (не выше +40 °С), чтобы получить густую, не текучую, но и некрутую массу. Работайте быстро, чтобы состав не успел остыть.
- Нанесите глиняное тесто на х/б ткань толстым слоем и положите на поясницу.
- Сверху укройте компресс пищевой плёнкой.
- Замотайтесь чистой х/б тканью и чем-нибудь тёплым.
Для усиления эффекта глины замените воду на отвар из сбора лекарственных растений.
Основная цель таких обёртываний – снятие болевого синдрома.
Дополнительно глина улучшает кровообращение в околопозвоночных тканях, поставляет туда минералы в микродозах.
Варианты сборов лекарственных трав для отваров:
- Берёзовые и тополиные почки, корень горца змеиного, зверобой.
- Чистотел, мята, эвкалипт (зелёные части растений), цветки календулы и лабазника.
- Тысячелистник, полевой хвощ, одуванчик, лаванда, алтей (зелёные части растений).
Все составляющие таких сборов берут в равных пропорциях, например, по 1 ст. л., заливают 0,5 л горячей кипячёной воды, ставят на водяную баню и варят в течение 15 минут. Затем отставляют для настаивания на 45 минут. Сырьё отжимают, на полученном отваре готовят глиняное тесто.
Медовая мазь
Готовится она из мёда, алоэ и водки. Назначение – снятие болей при остеохондрозе поясничного отдела. Техника приготовления:
- Листья алоэ перемолоть на мясорубке (50 г).
- Добавить 100 г мёда, если сильно густой, немного нагреть.
- Сюда же влить 150 мл водки. Всё хорошо перемешать, переложить смесь в баночку из тёмного стекла и поставить на хранение в холодильник.
Используется домашняя мазь, как и обычная аптечная. Натрите ею поясничный отдел позвоночника, а затем закройте его чем-нибудь тёплым. Курс лечения – до облегчения болевого синдрома.
Физиотерапия дома
Особняком стоит использование в качестве средства для лечения остеохондроза поясничного отдела различных аппаратов типа АЛМАГа, ВИТАФОНа или ДЭНАСа. Механизм воздействия приборов:
- Основное действие АЛМАГа (магнита) — в улучшении кровообращения в зоне воздействия и рядом с ней. Дополнительно во время процедуры может чувствоваться приятное тепло. Время воздействия — максимум 40 минут. Перед использованием проконсультируйтесь с врачом, имеются противопоказания.
- Витафон воздействует на место боли при помощи звуков различной частоты и вибрации. Перед его применением также необходима консультация врача. Несмотря на подтверждённые положительные результаты, необходимо знать, как им правильно пользоваться.
- ДЭНАС воздействует на организм человека при помощи электрического тока (через электроды). Это довольно сложный прибор, влияющий не только на место боли, но и на организм в целом. При его использовании на область поясницы при обострении остеохондроза наблюдается наилучший обезболивающий эффект.
Лечить остеохондроз поясничного отдела народными методами можно лишь в комплексе с традиционными методами. Если вы предполагаете это заболевание, но точно не знаете, что у вас, не рискуйте. Отправляйтесь к врачу на обследование. Помните, 99% народных методов снимают главный симптом остеохондроза – боль. Но они не восстанавливают межпозвоночные диски.
L5-S1 Лечение
Состояния, затрагивающие позвоночно-двигательный сегмент L5-S1, обычно лечатся нехирургическими методами. Если симптомы со стороны поясницы и / или ног ухудшаются или не улучшаются, несмотря на эти методы лечения, или в случае некоторых неотложных состояний, таких как опухоли или синдром конского хвоста, может быть рекомендовано хирургическое вмешательство.
Нехирургические методы лечения для L5-S1
Лечение L5-S1 обычно начинается с:
- Лекарства. Лекарства, отпускаемые без рецепта (OTC), такие как нестероидные противовоспалительные препараты (НПВП), обычно сначала пробуют при боли, вызванной L5-S1.При более сильной боли можно использовать рецептурные лекарства, такие как опиоиды, трамадол и / или кортикостероиды.
См. «Лекарства от боли в спине и шее»
- Физиотерапия. Специальные упражнения и физиотерапия могут быть разработаны для устранения боли, исходящей от L5-S1. Эти методы лечения помогают стабилизировать спину и поддерживать мышцы и суставы в хорошей форме для долгосрочного облегчения, а также обеспечивают оздоровительную среду для тканей в нижней части спины.
См. Физическая терапия для снятия боли в пояснице
- Хиропрактические манипуляции. Манипуляции с поясничным отделом позвоночника с помощью хиропрактики могут помочь облегчить боль, исходящую от L5-S1.
См. «Лечение боли в пояснице» с помощью хиропрактики
- Уход за собой. Слабую или умеренную боль можно лечить теплом и льдом в домашних условиях. При боли при ишиасе рекомендуется оставаться активным и продолжать повседневную деятельность в соответствии с переносимостью. Хотя постельный режим может временно облегчить симптомы, он обычно не способствует более быстрому или долгосрочному выздоровлению при ишиасе.
Выполнение упражнений, отказ от курения и снижение веса у людей с избыточным весом могут помочь снизить риск проблем, связанных с L5-S1.
объявление
Инъекционные процедуры для L5-S1
Инъекции могут быть рассмотрены для снятия боли после того, как в течение нескольких недель будут опробованы нехирургические методы, и до операции.
Общие инъекционные методы лечения L5-S1 включают:
- Эпидуральные инъекции стероидов в поясничный отдел. Стероиды, вводимые непосредственно в эпидуральное пространство позвоночника, могут помочь уменьшить воспаление и снизить чувствительность нервных волокон к боли, генерируя меньше болевых сигналов. Эти инъекции более эффективны при лечении воспалительных причин боли, таких как боль от фрагментов грыжи межпозвоночного диска, и обычно менее эффективны при компрессионных причинах боли.
См. Эпидуральные инъекции стероидов в поясничный отдел при боли в пояснице и радикулите
- Радиочастотная абляция. Радиочастотная абляция может использоваться для лечения боли, исходящей от фасеточных суставов L5-S1.Часть передающего боль нерва нагревают радиочастотной иглой, чтобы создать тепловое поражение. Это образовавшееся поражение не позволяет нерву посылать болевые сигналы в мозг.
См. Радиочастотная абляция (RFA)
Во время инъекционных процедур для правильного размещения иглы обычно используется рентгеноскопическое руководство. Рентгеноскопический контроль и контрастный краситель помогают повысить точность диагностики и снизить процедурные риски.
Инъекции могут также использоваться в диагностике как селективная блокада нерва, чтобы подтвердить, что нервный корешок является причиной боли в ногах, и могут быть полезны в качестве диагностической помощи перед операцией.
В этой статье:
Хирургические методы лечения для L5-S1
Когда неврологический дефицит, такой как онемение и / или слабость, продолжает ухудшаться, несмотря на несколько недель консервативного лечения, может быть рекомендовано хирургическое вмешательство. Хирургическое вмешательство рассматривается при наличии структурного состояния, которое, как известно, поддается хирургическому лечению.
Операции по уменьшению компрессии нервного корешка и / или конского хвоста включают:
- Микродискэктомия: Удаляется небольшая часть материала диска около нервного корешка.Часть кости, прилегающую к нервному корешку, также можно обрезать, чтобы уменьшить компрессию.
См. Микродискэктомия (микродекомпрессия), хирургия позвоночника
- Ламинэктомия: Часть или вся пластинка (область кости в задней части позвонка) удаляется, чтобы освободить место для конского хвоста.
См. Хирургия поясничной ламинэктомии при стенозе позвоночника (открытая декомпрессия)
- Фораминотомия: Отверстие для корешка спинномозгового нерва (межпозвонковое отверстие) увеличивается за счет удаления костного разрастания и снятия компрессии.
- Фасетэктомия: Фасеточные суставы обрезаются, чтобы уменьшить сдавление нервных корешков.
- Поясничный межтеловой спондилодез: Дегенерированный диск удаляется, и позвонки L5-S1 сращиваются вместе с имплантатами или костными трансплантатами. При проведении операции по сращению позвоночника фиксация сегмента S1 обычно представляет больший риск неудачи (псевдоартроза) по сравнению с фиксацией сегмента L5. Чтобы избежать этого осложнения, обычно рекомендуется добавить межтеловую опору (устройство, которое удерживает позвонки вместе), чтобы повысить вероятность успешного сращения на L5-S1.
См. Хирургия спины трансфораминального поясничного межтелового спондилодеза (TLIF)
Хирурги могут выполнять более одной процедуры одновременно. Например, ламинофораминотомия — это когда процедура ламинэктомии выполняется вместе с фораминотомией. Хотя для этих операций используются минимально инвазивные методы, в некоторых случаях могут проводиться открытые операции.
объявление
Некоторые пациенты без прогрессирующих неврологических изменений могут не реагировать на консервативную помощь.Они также могут не подходить для операции из-за других проблем со здоровьем или наркомании, и это лишь некоторые из них.
При операциях на позвоночнике возможен небольшой риск серьезных осложнений, таких как инфекция, повреждение нервов, чрезмерное кровотечение или тяжелые аллергические реакции. Прежде чем решиться на операцию, важно обсудить с хирургом риски и альтернативы операции. Также важно понимать возможные осложнения, если операция не будет проведена.
(PDF) Ортопедические аспекты хирургического лечения пациентов с поясничным остеохондрозом
Medical and Health Science Journal / MHSJ / ISSN: 1804-1884 (Print) 1805-5014 (Onli ne)
— 117 —
© 2012 Прага Центр разработки
(от 20 до 50%) в отдаленном периоде после операции (Богачев, 1997; Истрелов,
1998; Крылов и др., 2001; Симонович, Байкалов, 2004). Различные интерпретации
признаков клинико-лучевой диагностики нередко приводят к выбору
альтернативных методов оперативного лечения, среди которых наиболее распространены традиционные декомпрессивные операции
(Истрелов, 1998; Perlmutter, 2000; Симонович. и
Байкалов, 2004). Неудовлетворительные результаты хирургического лечения, требующего повторных операций
, можно объяснить стандартным применением одинаковых методик операций
для достаточно разных групп пациентов (Крылов и др., 2001; Перлмуттер, 2000;
Симонович, Байкалов, 2004; Hu, Jaglal, Axcell et al., 1997). Внедрение в клиническую практику
микрохирургических технологий, высокоинформативных методов лучевой диагностики
и усовершенствованных методов хирургической стабилизации позвоночника позволило
значительно повысить эффективность хирургического лечения за последние несколько лет. В то же время
показания к различным методам хирургического лечения разошлись в широких пределах.По мнению
большинства авторитетных специалистов всего мира, дальнейший прогресс
комплексного лечения пациентов с дегенеративными изменениями позвоночника может быть достигнут только
на основе объединения усилий нейрохирургов и ортопедов, внедрения
современных методов диагностики и оперативного лечения (Perlmutter, 2000). Анализ
научной литературы свидетельствует о необходимости дифференциального подхода к выбору
метода оперативного лечения с учетом всех факторов формирования нервно-сосудистой
компрессии, нарушения устойчивости поврежденных сегментов позвоночника.
Цель исследования — на основе анализа клинико-анатомо-функциональных
результатов оперативного лечения больных поясничным остеохондрозом
разработать и внедрить в клиническую практику ортопедические подходы хирургического лечения
. пациенты данной категории, направленные на коррекцию и стабилизацию позвоночника.
Материалы и методы
Изучены данные 272 (100%) пациентов с остеохондрозом позвоночника,
получивших оперативное лечение в Институте травматологии и ортопедии
(Узбекистан) в период с 2005 по 2009 год.Из них в связи с неудовлетворительным первичным проведением
вмешательств было 78 (28,6%) (группа А) пациентов, а 194 (71,3%) пациента были первичными
пациентов, обращавшихся за хирургическим лечением с ортопедическими факторами (группа В).
Мы считаем эту тематическую идентификацию ведущих и сопутствующих морфологических и
функциональных субстратов рецидивирующих симптомов или их сохранение после первичных
основанием для успешных повторных операций на позвоночнике.Для подтверждения точного диагноза
использовались рентгенологические методы, методы КТ, МРТ и МСКТ.
Показаниями к повторным операциям после удаления грыжи межпозвонкового диска у
пациентов с поясничным остеохондрозом были:
— наличие корневых и нейрогенных болей, вызванных рецидивирующей грыжей межпозвонкового диска
дегенеративного стеноза позвоночного канала без эффект консервативной терапии
— стойкий и устойчивый к консервативному лечению болевой синдром, обусловленный сегментарной
нестабильностью.
Анализ результатов традиционного хирургического лечения (группа А) позволил установить
основных патогенетических факторов, наличие которых определило неудовлетворительные анатомо-функциональные
исходов; в частности, нестабильность позвоночного сегмента — у 38 (48,7%) пациентов,
,спондилоартроза и стеноза спинномозгового канала — у 31 (39,7%) пациента и не удалена, или
рецидивирующих грыж диска — у 9 (11,5%) пациентов.
Для стабилизации позвоночных сегментов использовались имплантаты из пористого никелида титана
, кейджи и транспедикулярные фиксаторы собственной разработки № (11) FAP 00398, (51)
8A61B 17/58, (21) FAP 2008 0005 г. 22.01.2008 и FAP 00425, FAP 20080027 от 23.
10. 2008.
Изучены результаты хирургического лечения рецидивов у повторно оперированных пациентов
в период наблюдения от 3 до 24 месяцев после операции. Оценено
Эффективность методов физической реабилитации при остеохондрозе поясничного отдела позвоночника
Епифанов, В.А. Остеохондроз позвоночника (диагностика, лечение, профилактика) / В.А. Епифанов — М.: Высшая школа, 2004. — 272 с.
Дубчук, О. В. Проблемы развития, лечения и реабилитации остеохондроза в настоящее время / О. В. Дубчук, О. В. Усова // Молодежный научный журнал. — 2008. — №2. — С. 30-33
Воробей, В. В. Остеохондроз позвоночника: этиология, клиника, лечение физическими методами / В. В. Воробей, И. В. Рой // Журнал практикующего врача. — 2001. — № 6. — С. 39-44
.Лясковский, А.В.Проблемы профилактики и реабилитации остеохондроза шейного отдела позвоночника в подростковом возрасте / А. В. Лясковский, А. В. Усова // Молодежный научный журнал. — 2010. — С. 81-84
Коваленко, В. М. Ревматические болезни в Украине: государственные проблемы и пути решения / В. М. Коваленко // Украинский ревматологический журнал. — 2012. — № 3. –С.84-86.
Корнацкий, В. М. Заболевания опорно-двигательного аппарата: состояние проблемы в Украине и Европе / В. М. Корнацкий // Укр.Med. Журнал. — 2001. — № 4. — С. 139-143.
Полякова, Т.Д. Профилактика и реабилитация остеохондроза шейного отдела позвоночника / Т. Д. Полякова и соавт. // Современные проблемы физической реабилитации: сб. ученых. Изобразительное искусство. / Под ред. Полякова Т.Д., Панкова М.Д. — Минск, 2002. — С. 9-13.
Крук, Б.Р. Физическая реабилитация людей с шеей и болями при остеохондрозе позвоночника / Б.Р. Крук, Д.О. Павловский // Педагогика, психология и биология-мед.проблемы. физ. образование и спорт. — 2006. — № 7. — С. 63-66.
Епифанов, В. А. Лечебная физкультура как метод общеукрепляющей терапии заболеваний и повреждений нервной системы / В. А. Епифанов // Вопросы курортологии, физиотерапии и лечебной физкультуры. — 2003. — №3. — С. 31-37.
Никифоров, А.С. Дегенеративные заболевания позвоночника, их осложнения и лечение / А.С. Никифоров, О.С. Мендель // Здоровье Украины. — 2006.- №20 (153). — С. 54-55.
Юрик, О.Ю. Неврологические проявления остеоартроза — патогенез, клинические проявления, лечение / О.Ю. Юрик — Киев: Здоровье, 2001. — 255 с.
Мухин, В. М. Физическая реабилитация / В. М. Мухин — К., Издательство НУФВСУ «Олимпийская литература», 2005. — 472 с.
Малахов, Г. Профилактика и лечение заболеваний позвоночника / Малахов Г.П. — ДОНЕЦК: Сталкер, Генеша, 2007.- 239 с.
Кузьменко, В. В. Психологические методы количественной оценки боли / В. В. Кузьменко, В. А. Фокин, Э. Р. Маттис и другие. // Сов. медицина. — 1986. — № 10. — С. 44-48.
Доскин, В. А. Тест дифференцированного функционального состояния самости / В. А. Доскин, Н. А. Лаврентьев, Н. П. Мирошников, В. Б. Шарай // Квест. психологии. — 1973. — № 6. — С.141-144.
Остеохондроз поясничного отдела позвоночника
Остеохондроз поясничного отдела позвоночника отмечается среди патологических процессов в тканях осевого скелета, симптомы и лечение которых имеют свои особенности.Частота диагностики заболевания со временем не уменьшается. Что такое остеохондроз поясничного отдела позвоночника? Это особый вид дегенеративно-дистрофических изменений тканей межпозвонковых дисков осевого скелета с последующим повреждением суставов и связок. На фото показан внешний вид пораженных позвонков.
Остеохондроз поясничного отдела позвоночника, что это такое?
Поясничный отдел осевого скелета подвергается максимальной нагрузке. В результате высокая частота диагностирования остеохондроза в этой области позвоночника не случайна.
Причины поясничного остеохондроза давно определены и хорошо изучены. Заболевание может возникать у пациентов старше 30 лет. Но гораздо чаще сталкиваются с патологией старшее поколение и представители сильной половины мирового сообщества.
Своевременное лечение остеохондроза поясничного отдела позвоночника позволяет избежать снижения работоспособности, качества жизни и инвалидности.
Больным категорически запрещается переохлаждение и тяжелые физические нагрузки.Тяжелая атлетика, конькобежный спорт, бег трусцой, прыжки, верховая езда, аэробика, мотоспорт — противопоказания при остеохондрозе.
Причины болезни
Ряд внешних и внутренних факторов вызывают проявление симптомов дегенеративно-дистрофических изменений в тканях межпозвонковых дисков осевого скелета. Симптомы остеохондроза поясничного отдела позвоночника, включая дорсалгию спины, вызывают дискомфорт, дискомфорт и скованность движений.
Среди причин развития патологии следует отметить:
- повышенные нагрузки на позвоночник в поясничном отделе в связи с определенными условиями выполнения трудовых обязанностей, ремонта, подъема тяжестей во время тренировок профессиональными спортсменами и любителями;
- выполнение резких сложных движений;
- лишний вес, определяющий симптомы патологии поясничного отдела у женщин и мужчин;
- переохлаждение организма;
- неправильная осанка, вызывающая неравномерное распределение нагрузки на осевой каркас;
- малоподвижный образ жизни, отрицательно влияющий на эластичность, кровоснабжение каждого позвонка;
- отсутствие возможности правильно сидеть и двигаться; врожденные патологии спины или травмы спины в результате занятий спортом, падения с высоты, дорожно-транспортных происшествий;
- отсутствие сбалансированного питания, обогащенного витаминами, минералами, микроэлементами, а также организации правильного режима приема пищи, работы, отдыха;
- регулярных стрессовых ситуаций;
- гормональных нарушений в женском организме при беременности и климаксе;
- нарушение обменных процессов в организме пациента;
- генетическая предрасположенность, определяющая пористо-рыхлая структура тканей позвоночника и ускоряющая их дегенеративно-дистрофические изменения;
- пристрастие к алкогольным напиткам, курению табачных изделий, ускоряющих процессы старения в организме человека.
Плоскостопие, постоянное ношение неудобной обуви, недостаток витаминов, плохие экологические условия окружающей среды также являются причинами остеохондроза поясничного отдела позвоночника. Исключение ряда факторов поможет избежать развития патологии. При подтверждении диагноза поясничный остеохондроз рекомендуется немедленно приступить к лечению, не дожидаясь осложнений. Игнорирование рекомендаций квалифицированных специалистов приводит к проявлению дорсалгии и другим осложнениям.Вертебрологи знают, как вылечить остеохондроз поясничного осевого скелета и быстро оказать первую помощь при сильной боли.
Симптомы болезни
Нижняя часть позвоночника — важная часть позвоночника. А своевременная диагностика поясничного остеохондроза, лечение которого рекомендуется начинать как можно раньше, исключает риск неприятных последствий. Дегенеративно-дистрофическое заболевание осевого скелета имеет определенные симптомы.
Признаки остеохондроза поясничного отдела позвоночника внесены в специальный список.Наиболее распространены:
- невозможность делать повороты назад, повороты туловища;
- снижение гибкости, подвижности поясничного отдела позвоночника, которое можно лечить в домашних условиях, следуя рекомендациям врача;
- депрессия;
- повышенная утомляемость, раздражительность, нервозность, проявляющаяся остеохондрозом поясничного отдела позвоночника, симптомы и лечение которого имеют свои особенности;
- дорсалгия в поясничной области, вызывающая проблемы с мочеиспусканием, дефекацией, выполнением ежедневных гигиенических процедур;
- появление проблем во время ночного отдыха;
- повышенное потоотделение;
- появление ощущения покалывания и холода в нижних конечностях.
Такие признаки поясничного остеохондроза говорят о необходимости обращения за помощью к квалифицированному специалисту. Вертебрологи всегда помогут вылечить это заболевание, чтобы улучшить жизнь пациентов, избавив их от боли в спине, дискомфорта, скованности и дискомфорта.
Осложнения болезни
Длительный период дегенеративно-дистрофических изменений тканей межпозвонковых дисков осевого скелета без надлежащего лечения вызывает развитие осложнений и сопутствующих патологий внутренних органов пациентов.Своевременная диагностика остеохондроза поясничного отдела позвоночника, симптомы которого указывают на необходимость обращения за помощью к вертебрологу, исключает риск их возникновения. Игнорирование рекомендаций лечащего врача приводит к новым проблемам со здоровьем, самочувствием и качеством жизни.
Осложнения остеохондроза поясничного отдела позвоночника, которые следует лечить после подтверждения диагноза, не дожидаясь появления дорсалгии, включают:
- нарушение менструального цикла у женщин и сексуальной активности у мужчин;
- варикозное расширение вен и спазм артерий ног;
- нарушение функции мочеполовой системы;
- раздражение и невралгия седалищного нерва;
- боль, возникающая в почках и напоминающая дорсалгию в поясничном отделе позвоночника;
- протрузий и грыжевых выступов межпозвонковых дисков и самого позвоночника;
- радикулит, острая и хроническая люмбодиния, инвалидность.
Неприятные последствия остеохондроза поясницы при отсутствии надлежащего лечения приводят к психическим расстройствам, депрессии и ухудшению качества жизни не только пациента, но и окружающих, родственников и друзей. Также желательно, чтобы у них была информация о том, как диагностировать остеохондроз.
Стадии болезни
Вертебрологи на вопрос, можно ли вылечить остеохондроз поясничного отдела позвоночника, дали положительный ответ при условии своевременного обращения за медицинской помощью.Они выделяют четыре стадии развития болезни, каждая из которых проявляется в определенное время и имеет свои отличительные особенности. К ним относятся:
- 1 стадия патология, характеризующаяся умеренными болями, усиливающимися при физической нагрузке, дискомфортом в поясничной области, началом разрушения межпозвонковых дисков;
- 2 стадия заболевания, характеризующаяся уменьшением расстояния между позвонками из-за патологических изменений фиброзных колец, защемления нервных отростков, появлением сильных болей при поясничном остеохондрозе;
- 3 стадия заболевания, к признакам которой относятся сильное разрушение фиброзных колец, образование грыжевых выпячиваний, заметная деформация осевого скелета;
- Стадия 4 заболевания, характеризующаяся серьезными нарушениями подвижности у пациента, вынужденного лечить остеохондроз поясницы дома или в стационаре, и инвалида группы риска.
Диагностика патологии
Пациентам рекомендуется знать, какой врач лечит остеохондроз позвоночника и как лечить поясничный остеохондроз в домашних условиях. После сбора анамнеза, внешнего осмотра заболевших вертебролог назначает диагностические мероприятия. В их список входят:
- клинический, биохимический анализ крови;
- рентген, дающий возможность получить информацию о состоянии осевого скелета и назначить правильное лечение поясничного остеохондроза в домашних условиях или в условиях стационара; Компьютерная томография
- , отличающаяся меньшей лучевой нагрузкой на организм, позволяет более глубоко изучить патологическую зону осевого скелета и дает ответ на вопрос, можно ли лечить остеохондроз на данном этапе развития;
- магнитно-резонансная томография, основанная на использовании электромагнитного излучения, а также обеспечивающая абсолютно безболезненное, безвредное обследование спины при остеохондрозе поясничного отдела позвоночника.
Современные методы диагностики относятся к числу наиболее информативных методов исследования. Их результаты служат основанием для подтверждения диагноза остеохондроз поясничного отдела позвоночника, симптомы которого указывают на наличие проблемы со спиной, а также позволяют назначить правильное лечение патологии осевого скелета.
Как бороться с остеохондрозом и как избавиться от его симптомов
Вертебрологи, умеющие лечить остеохондроз поясничного осевого скелета в домашних условиях, всегда придут на помощь больным.После получения результатов обследования патологического участка позвоночника назначается ряд мероприятий для облегчения симптомов заболевания и предотвращения развития осложнений. Схемы лечения остеохондроза поясничного отдела позвоночника разрабатываются с учетом возрастной категории пациента, особенностей строения осевого скелета. Выявлены также аллергии, которые могут возникнуть на фоне приема лекарств.
К основным мероприятиям, направленным на эффективное лечение остеохондроза, относятся:
- лекарственная терапия, основанная на приеме нестероидных противовоспалительных средств, гидропротекторов, миорелаксантов, витаминных комплексов, фитопрепаратов;
- выполнение блокад, устраняющих сильную боль при поясничном остеохондрозе, симптомы которого имеют свои особенности;
- водных процедур и растяжек осевого скелета, которые рекомендуется проводить регулярно;
- лечебный массаж; ЛФК
- , которая назначается для укрепления мышечного каркаса, делает позвонки более подвижными и не задает вопроса, как вылечить поясничный остеохондроз;
- по рецептам народной медицины.
Лечение остеохондроза поясницы проводится на фоне рационального питания и диеты. Отказ от вредных привычек также является необходимой мерой для предотвращения прогрессирования болезни. Ортопедическая профилактика остеохондроза поясничного отдела позвоночника позволяет избежать хирургического вмешательства.
Лечение остеохондроза в домашних условиях: как лечить шейный, грудной и поясничный хондроз
Лечение остеохондроза в домашних условиях — часть комплексной терапии.Его проводят, если у пациента нет стойкой полиморфной головной боли, сопровождающейся головокружением, шумом в ушах и нарушениями зрения. Рецидивирующее онемение и слабость в руках, нестабильность артериального давления и частоты пульса также считаются противопоказаниями для терапии в домашних условиях.
Остеохондроз вызывается разрастанием костей тел позвонков с образованием остеофитов и сухостью межпозвонковых хрящей. Особенно опасно образование межпозвонковых грыж, давящих на нервы и сосуды.В запущенных случаях остеохондроза возможно острое нарушение мозгового кровообращения, имеющее для пациента тяжелые последствия.
Лекарства для лечения остеохондроза в домашних условиях
При лечении шейного остеохондроза в домашних условиях врачи назначают следующие препараты, принимаемые перорально или вводимые в мышцы:
- нестероидные противовоспалительные средства — Диклофенак, Мелоксикам;
- миорелаксантов — толперизона гидрохлорид; Витамины группы
- — тиамина гидрохлорид;
- обезболивающих;
- спазмолитическое средство — дротаверина гидрохлорид.
Кроме того, препараты для местного применения, наносимые на пораженный участок, являются хорошим подспорьем для быстрого лечения шейного остеохондроза. Таким образом, широко используются гели и кремы, содержащие НПВП, а также мази с нагревающим или охлаждающим эффектом.
Препараты показаны при обострениях остеохондроза, в том числе при появлении стойких болей в шейном отделе позвоночника, онемении и судорогах в руках. Эти же препараты используются для лечения поясничного остеохондроза в домашних условиях.
При обнаружении грудного остеохондроза предварительно назначается лечение в домашних условиях у кардиолога для исключения сердечной патологии.
В фазе ремиссии остеохондроза помогут хондропротекторы и производные кальция.
Альтернативное лечение
Лечение остеохондроза традиционными методами предполагает использование рецептов, доказавших свою эффективность на протяжении веков, для облегчения боли и восстановления подвижности в различных частях позвоночника.
Компрессы для лечения остеохондроза в домашних условиях
Компрессы из бишофита, которые представляют собой естественную комбинацию калия, магния, кальция и других микроэлементов, помогают облегчить боль при шейном остеохондрозе.Предварительно средство следует подогреть до температуры тела и втереть в болезненный участок легкими круговыми движениями.
Затем наложить пропитанную лечебным раствором повязку на позвоночник, пораженный остеохондрозом, сверху накрыть целлофаном и утеплить шерстяной тканью. В идеале процедуры делать перед сном, после лечения остатки средства хорошо промыть теплой водой.
Лечение этим народным средством остеохондроза шейного отдела позвоночника следует проводить через день, так как это может вызвать аллергические реакции и обострение патологии различных органов.Курс терапии составляет не менее 12 сеансов. В случае возникновения нежелательных реакций и низкой переносимости время процедуры сокращается до 3 часов или врачи ищут другой способ помочь пациенту.
Другие популярные рецепты компрессов от остеохондроза:
- Листья лопуха. Залить кипятком и приложить к пораженному месту. Обернуть шерстяной тканью на 40 минут.
- Сырой картофель и мед. Натертый корнеплод в равных пропорциях смешать с медом, положить на больной столбик, изолировав полиэтиленом и ватой.Продолжительность процедуры при остеохондрозе около 2 часов.
- Одуванчик, зверобой и лопух. Возьмите листья растения в равных количествах, залейте кипятком на полчаса. Компресс из горячего настоя зафиксировать повязкой на 3 часа.
- Алоэ. Смешайте измельченные листья лекарственного растения с медом и водкой, количество которых должно быть в 2 раза больше веса алоэ вера. Настаивать неделю. Нанести на болезненный участок позвоночника, укутать.Компресс держат 3 часа или всю ночь с хорошей переносимостью.
Настои и отвары для лечения остеохондроза в домашних условиях
В домашних условиях хондроз лечится лекарственными травами. Обычно для этих целей готовят настои и отвары. Лекарственные растения помогают улучшить микроциркуляцию, укрепить связочно-сухожильный аппарат, предотвратить разрушение хрящевой ткани. Также они снимают воспаление и нормализуют обмен минералов в организме.
Эффективные способы применения лекарственных растений при остеохондрозе:
- Залить 0,5 литра кипятка 40 г сушеных листьев хвостика на 1 час. После процеживания пить по 70 мл до еды в течение 3 недель. Через неделю курс лечения остеохондроза можно возобновить.
- Взять по 25 г цветков ромашки и мяты, залить кипятком в объеме 300 мл, выдержать на водяной бане 15 минут. Применять по 100 мл два раза в день. Курс лечения длится 3 недели.
- Залейте мелко нарезанный корень петрушки (100 г) литром воды. Держите на слабом огне около часа. При остеохондрозе пить по одной столовой ложке два раза в день в течение месяца.
- Смесь мелиссы (15 грамм), измельченной апельсиновой цедры (30 грамм) залить горячей водой (0.5 литра) на час. Затем добавьте чайную ложку меда и 15 капель настойки валерианы. Пейте по 1 стакану два раза в день не менее месяца.
Аппликации для лечения остеохондроза в домашних условиях
Этот метод лечения народными средствами часто применяется при грудном остеохондрозе.Аппликации обладают обезболивающим и отвлекающим действием, снимают воспаление и улучшают местное кровообращение.
Перцовый пластырь применяется при патологии любого отдела позвоночника, в том числе при остеохондрозе поясничного отдела 2 степени. Кожу необходимо предварительно обработать спиртовыми растворами и просушить. Аппликацию накладывают с захватом всего пораженного участка или приклеивают небольшие округлые кусочки пластыря к наиболее болезненным точкам возле позвонков. Пластырь заменяется через 48 часов.
Горчичники обладают таким же действием при шейном остеохондрозе. В домашних условиях простая процедура помогает уменьшить боль, улучшить церебральный кровоток и циркуляцию лимфы в голове и шее.
Применения диметилсульфоксида часто используются. Чтобы препарат оказал положительное действие, его нужно использовать строго по инструкции: растворить в теплой кипяченой воде в соотношении 1: 3. Количество полученного раствора нужно рассчитывать только на одну процедуру. Для повышения эффективности лечения можно добавить ниацин, нестероидные противовоспалительные средства, обезболивающие.
Сеанс лечения остеохондроза длится не менее получаса, при хорошей переносимости приложение можно оставить на ночь. Продолжительность терапии не менее 15 процедур.
В лечении остеохондроза используются методики рефлексотерапии. В домашних условиях используются фирменные игольчатые аппликаторы.
Эти устройства используются как при обострении остеохондроза, так и в процессе его угасания. Они уменьшают боли в спине, оказывают гармонизирующее действие на организм, улучшая психоэмоциональное состояние пациента.
Продолжительность процедуры и частоту использования средства от остеохондроза необходимо согласовать с врачом. Параметры зависят от возраста, степени поражения межпозвонковых дисков.
Рубашка для лечения остеохондроза в домашних условиях
При остеохондрозе средства часто используются для растирания пораженной части шеи или спины. В домашних условиях хорошо действуют следующие растворы спирта и мазей:
- Взять 25 г сала, растопить и смешать с таким же объемом нарезанных шишек хмеля.Оставьте на несколько часов. Слегка согрейте, аккуратно вотрите больное место, желательно перед сном.
- Смешайте измельченный лавровый лист с измельченной хвоей сосны или ели в соотношении 1: 5. Добавьте масло, чтобы получить консистенцию мази. Поставить на неделю в холодное место. Использовать 1-2 раза в день, исключая возможность переохлаждения.
- Залить землю корней хрена водкой в равных пропорциях. Настойку можно наносить через 5 дней, втирая в наиболее болезненный участок.
- Смешайте листья и цветки календулы с равным количеством водки и камфорного спирта. Оставить в темном месте на 10 дней. Перед употреблением взболтать.
Народные средства от хондроза уменьшают мышечные спазмы и боли, нормализуют кровообращение и снимают воспаление. Для получения стойких положительных результатов необходимо повторить курс лечения по согласованию с врачом.
Ванны для лечения остеохондроза в домашних условиях
При лечении спины в домашних условиях эффективны водные процедуры.Популярны горячие ванны с морской солью. Положительный эффект оказывает добавление эфирных масел — лаванды, валерианы, лавра, сосны. Ванна расслабляет мышцы, снимает боль и успокаивает человека.
Продолжительность процедуры при остеохондрозе полчаса, купаться нужно в течение месяца. Частота сеансов будет рекомендована врачом.
Лечебная физкультура
ЛФК поможет устранить остеохондроз в домашних условиях.
Упражнение дает следующие эффекты:
- укрепление мышц спины, повышающее толерантность позвоночника к резким движениям, поднятию тяжестей, физическим перегрузкам;
- улучшение кровообращения и лимфатического кровообращения в паравертебральных связках и мышцах;
- восстановление хрящевой и сухожильной тканей.
Подходящий комплекс подбирает врач в зависимости от позвоночника, пораженного остеохондрозом, и общего состояния пациента. ЛФК назначают при любой стадии остеохондроза. Самостоятельно подбирать упражнения категорически запрещено.
Вы не можете заниматься лечебной гимнастикой в следующих случаях:
- выраженный болевой синдром с обострением остеохондроза;
- выздоровление от патологии в виде межпозвоночной грыжи, сдавливающей нервные окончания и сосуды спинного мозга и окружающих мышц;
- подтвержденная нестабильность тел позвонков;
- инфекционных болезней с повышенной температурой;
- гипертоническая болезнь с повышенным артериальным давлением;
- онкологических проблем.
Если у вас в анамнезе был сердечный приступ или инсульт, вы не можете заниматься спортом дома, так как вам необходимо постоянное медицинское наблюдение.
Основные рекомендации по выполнению упражнений при остеохондрозе:
- продолжительность ежедневных занятий не превышает 30 минут;
- минимальный курс 90-100 дней;
- занятий проходят в теплом, вентилируемом и чистом помещении; Исключены
- резких движений и усиление болей при гимнастике;
- комплекс всегда начинается с разминки, которая подготавливает мышцы к последующим нагрузкам;
- плавное увеличение частоты и диапазона движений.
Диета
Часто развитие остеохондроза вызвано неправильным питанием. Диетолог поможет вам регулировать это в домашних условиях.
Постулаты лечебного питания при остеохондрозе:
- низкая калорийность;
- упор на молочные и растительные продукты;
- баланс основных компонентов пищи, минералов, витаминов;
- продукты употребляются в вареном или приготовленном виде;
- ограничение соли и сахара, специй;
- дробление приема пищи на небольшие порции;
- ранний ужин — за 3-4 часа до сна;
- пить чистую воду не менее 3 литров в день.
Разрешенная продукция: нежирное мясо и рыба, яйца, крупы, зелень, овощи, фрукты, морепродукты, легкие сыры высокого качества.
При остеохондрозе следует ограничить употребление кофе, выпечки, безалкогольных и алкогольных напитков, сладостей, острых, жирных и консервированных продуктов. Запрещены жирные бульоны, копчености и колбасы.
Нельзя использовать сомнительные диеты с преобладанием одного или нескольких продуктов — мяса, яблока, кефира, риса. Голодание при остеохондрозе противопоказано.
Как не лечиться
Традиционные рецепты лечения остеохондроза — лишь часть стратегии лечения. Не полагайтесь только на советы целителей и целителей. Выбор народных средств, применяемых в домашних условиях, следует согласовать с врачом после постановки диагноза. Самолечение опасно и может нанести вред.
В домашних условиях следует использовать только проверенные и безопасные рецепты. Пациенту следует знать, что положительный результат достигается только при упорном и длительном лечении.
При лечении остеохондроза необходимо избегать физических перегрузок, переохлаждений и стрессов.
Традиционная медицина при лечении остеохондроза является эффективным дополнением к лекарствам, физиотерапевтическим процедурам, лечебной физкультуре и диете. В домашних условиях ускоряет наступление ремиссии, восстанавливает трудоспособность и нормализует эмоциональный тонус пациента.
Hydrogel — Заполнение дегенерированного позвоночного диска хондроидным гелем
Ключевые факты инъекционной терапии гидрогелем
- Показание: Болезненная дегенерация межпозвоночного диска
- Стратегия: В пораженный межпозвоночный диск вводится небольшая трубка.Вводятся связывающие воду вещества, которые увеличивают объем позвоночного диска, чтобы уменьшить боль и улучшить функцию.
- Стационарное лечение: 3 дня
- Реабилитационное лечение: 14 дней амбулаторной или стационарной реабилитации
- Самый ранний рейс домой: Через 7 дней после операции
- Рекомендуемый рейс домой: 21 день после операции
- Время до душа: 1 день после операции
- Рекомендуемое время отдыха: 28 дней
- Время до вождения автомобиля: 14 дней
Боль в спине может иметь несколько различных причин.
Одна из частых причин — дегенерация диска. Износ или потеря дисковой ткани — нормальная часть старения.Потеря жидкости, потеря структуры белка в течение жизни приводят к изменению диска. Он становится все менее эластичным, хрупким и уменьшается его высота.
Увеличение объема диска с помощью Hydrogel
Используя метод впрыска гидрогеля, мы хотели бы проиллюстрировать, как мы можем противодействовать потере высоты дегенерированного диска: вводя сильно расширяющееся полимерное вещество, гидрогель значительно увеличивает удержание воды в вязком ядре диска. Расширяющийся гидрогель с высокой степенью связывания воды снова увеличивает диаметр диска в долгосрочной перспективе.Эффект длится годами.
Боль в спине вследствие дегенерации диска
К сожалению, результаты этих изменений на диске часто ощущаются. Износ дисков соседних позвонков увеличивает нагрузку от давления. Это, в свою очередь, вызывает воспалительную реакцию в позвонках, описываемую техническим термином остеохондроз. Существуют различные стадии, которые различаются по классификации Modic. Боль в диске тогда усиливается или уменьшается в зависимости от стадии.
Боль в спине вследствие дегенерации диска
Осторожно: грыжа межпозвоночного диска
При грыже межпозвоночного диска прогрессирует дегенерация позвоночника, в результате чего в тяжелом футляре образовалась дыра.Перед обработкой дегенерированного диска гидрогелем это отверстие необходимо плотно закрыть. Это можно сделать с помощью специальных мембран, которые прикрепляются к внешней стороне диска, поэтому так называемый кольцевой протез прикрепляется в качестве закрытия при коррекции грыжи межпозвоночного диска. (Barricaid®-процедура)
Боль, возникающая при так называемом эрозивном остеохондрозе, может быть довольно сильной. Они проявляются через боль, зависящую от нагрузки, например рано утром после пробуждения и усиливается в течение дня.Эта боль обычно не уменьшается ночью и при постельном режиме, поэтому ночной отдых прерывается болями в спине. Это часто вызывает раздражение у пациентов, поскольку никакое положение для сна не приносит облегчения. В этом случае причиной часто бывает воспаление дисков и прилегающих к ним позвонков.
Рис. 2: СЛЕВА: палочки из гидрогеля длиной несколько мм вставляются в диск через полую иглу. СПРАВА: Гидрогель в виде стержня (вверху) и набухший (внизу) после удержания воды. Очень высокое свойство набухания значительно увеличивает объем диска.Лечение дегенерации диска
Спондилодез или дисковый протез?
В прошлом, по сути, единственным доступным хирургическим лечением было имплантация протеза диска или сплавление сегмента диска. В обоих случаях больной диск был удален и заменен имплантатами. К сожалению, оба метода лечения по-прежнему имели довольно высокий процент неудач, поскольку симптомы часто не улучшались или проблемы разного характера развивались в одном и том же месте.
Гидрогель: Увеличение объема диска с помощью связывающих воду веществ
Инжир.3: Лечение дегенерации диска с помощью гидрогеля: связывающий воду сильно набухающий полимер вводится во внутреннюю сердцевину диска (пульпозное ядро) с помощью полой чрескожной иглы. © www.arthrovision.deГидрогель как простая в использовании инъекционная процедура успешно применяется при дегенерации дисков в течение нескольких лет.
Этот вид лечения основан на двух действующих принципах:
С одной стороны, мы хотим остановить дегенеративную воспалительную реакцию в диске, ответственного за проблемы и в первую очередь ответственного за боль в спине.
Кроме того, он заменяет дисковый материал с низким или нулевым содержанием ячеек на синтетический дисковый материал — гидрогель, связывающий воду. Это увеличивает объем диска и снижает нагрузку на позвонки.
Гидрогелевая хирургическая процедура
Процедура Hydrogel — очень простая хирургическая процедура. Требуется только небольшая область местной анестезии. Он не требует общей анестезии или дополнительной стрессорной медикаментозной терапии.
Дисковое отделение прокалывается небольшой полой иглой под контролем рентгена.Затем через эту иглу вводится очень тонкий синтетический диск-стик длиной всего несколько миллиметров. Правильное положение внутри диска также контролируется рентгеном. Типичная процедура длится около 10-20 минут.
Последующий уход после лечения дегенерации диска гидрогелем
Успех процедуры можно проверить примерно через четверть года. В принципе, однако, субъективное облегчение проблем — уменьшение дискогенной боли в спине — с болью в спине — лучший показатель успешности процедуры.
Боль в спине — Консультант по терапии рака
Боль в спине
I. Проблема / Состояние.
Боль в спине является сложной задачей для госпиталистов, учитывая обычную хроническую форму заболевания и эпизодический характер лечения, присущий нашей специальности. Кроме того, хотя боль в спине является чрезвычайно распространенным явлением, госпитализация редко требует диагностики. Однако практикующий должен понимать, когда боль в спине представляет собой настоящую неврологическую ситуацию, требующую неотложного медицинского и хирургического вмешательства.Боль в спине также может быть симптомом, связанным с более серьезным системным медицинским диагнозом, который потребует дальнейшего стационарного или амбулаторного диагностического обследования.
Боль в спине — чрезвычайно распространенная проблема, распространенность которой составляет 30% в развитых странах. Боль в пояснице является второй по частоте причиной обращения пациентов к терапевту и составляет примерно 3% от всех посещений отделения неотложной помощи. Эти пациенты проходят визуализацию в 45% случаев (30% имеют обычные рентгенограммы и 10% — компьютерную томографию или магнитно-резонансную томографию по состоянию на 2006 г.).
Для большинства пациентов боль в спине является самоограничивающимся заболеванием, 90% которого выздоравливают без последствий. У 10 процентов пациентов разовьется хроническая боль в спине (симптомы могут варьироваться более 2 месяцев). Факторы риска хронической боли в спине обширны и включают физиологические факторы, такие как: женский пол, пожилой возраст, ожирение; факторы образа жизни, такие как: малоподвижный образ жизни, физически напряженная работа, злоупотребление табаком; и психологические факторы, включая неудовлетворенность работой, компенсационное страхование работника, тревогу и депрессию.
В то время как большинство пациентов будут выписываться непосредственно из отделения неотложной помощи (ER), необходимо будет госпитализировать подгруппу пациентов.
Существует пять основных показаний для госпитализации, которые включают следующие
⦁ Синдром конского хвоста, на который указывает одно или несколько из следующих: дисфункция кишечника, дисфункция мочевого пузыря, седельная анестезия, двусторонние неврологические нарушения нижних конечностей Прогрессирующий или тяжелый неврологический дефицит Перелом позвоночника с повреждением позвоночного столба или спинного мозга Сильная боль или функциональный дефицит, который нельзя лечить амбулаторно хирургическое вмешательство по поводу новообразования, эпидурального абсцесса, расслоения аорты или остеомиелита.
II. Диагностический подход.
A. Каков дифференциальный диагноз этой проблемы?
Дифференциальный диагноз боли в спине включает три различных категории: механическую, системную немеханическую и отраженную боль.
Механические причины включают идиопатическую скелетную мышечную боль в спине, спондилез (дегенеративный остеоартроз суставов между позвонками и нервными отверстиями), компрессионные переломы, стеноз позвоночника, травматические переломы, грыжу межпозвоночного диска и врожденные нарушения выравнивания, которые чаще всего включают кифоз. , сколиоз и спондилолистез.
Системные немеханические причины включают злокачественные новообразования, инфекционные состояния, такие как позвоночный дискит и остеомиелит, воспалительную спондилоартропатию, в том числе анкилозирующий спондилит, псориатический спондилит, синдром Рейтера и воспалительное заболевание кишечника. К другим менее частым причинам относятся остеохондроз (болезнь Шейерманна) и болезнь Педжета костей.
Отмеченная боль — самая широкая и неспецифическая категория. Он включает, помимо прочего, аневризму брюшной аорты, заболевание органов малого таза (простатит, эндометриоз, воспалительное заболевание органов малого таза), заболевание почек (нефролитиаз, пиелонефрит, перинефральный абсцесс) и желудочно-кишечные заболевания (панкреатит, холецистит, язвенная болезнь желудка или двенадцатиперстной кишки).
B. Опишите диагностический подход / метод пациенту с этой проблемой.
Диагноз острой боли в спине делит заболевание на две категории: боль в спине с подозрением на поражение нервных корешков и боль в спине, которая существует без ишиаса. Это различие должно проводиться с пристальным вниманием к тому, связана ли боль с системным или несистемным заболеванием.
Поражение нервных корешков обычно связано с ишиасом, который определяется как острая или жгучая боль, которая распространяется по задней или боковой поверхности ноги.Поражение нервных корешков также может быть описано как корешковое, что определяется как поражение определенного нервного корешка, приводящее к невропатии. Как правило, боль, которая исходит ниже колена, более склонна к истинной патологической радикулопатии. Пациент часто описывает боль как тупую и ноющую и может сопровождаться онемением или покалыванием. Ишиас, если он вызван соударением, обычно усугубляется маневрами, которые увеличивают давление на спинной мозг, такими как кашель, чихание и некоторые упражнения с нагрузкой, включая маневр Вальсальвы.
При отсутствии ишиаса пациента, как правило, можно выписать непосредственно из отделения неотложной помощи, поскольку его этиология, скорее всего, связана с опорно-двигательным аппаратом. Этот диагноз подтверждается у молодых пациентов (менее 50 лет), у которых в анамнезе не было рака и признаков или симптомов системного заболевания. Для этих пациентов визуализирующие исследования не представляют особой ценности, но можно рассмотреть возможность использования простых пленок. С-реактивный белок (СРБ) или скорость оседания эритроцитов (СОЭ) могут быть назначены, если есть опасения, что воспалительный или злокачественный процесс продолжается.Возраст старше 50 лет в сочетании с такими системными признаками или симптомами, как потеря веса, лихорадка и гематурия, увеличивают вероятность такого системного поражения. В этих случаях есть показания к дальнейшим исследованиям.
При наличии ишиаса госпиталист должен рассмотреть возможность более срочного диагноза, если присутствуют следующие признаки: задержка мочи, двусторонний ишиас, седловидная анестезия или двусторонние двигательные нарушения. Это может указывать на синдром конского хвоста, заболевание, вызванное грыжей межпозвоночного диска или поражающей опухолью.При подозрении на этот диагноз требуется немедленная визуализация с помощью магнитно-резонансной томографии (МРТ) или компьютерной томографии (КТ) в сочетании с экстренной нейрохирургической консультацией.
Если радикулопатия присутствует без двусторонних проявлений или недержания кишечника или мочевого пузыря, то госпиталист должен выполнить простую рентгенографию и рассмотреть СОЭ / СРБ при подозрении на остеомиелит или дискит. Если эти результаты в норме, следует рассмотреть более консервативный подход в течение как минимум 1 месяца.Это потребует тесной координации наблюдения с лечащим врачом. Однако, если воспалительный маркер положительный или неврологические симптомы прогрессируют, госпиталист должен перейти непосредственно к КТ или МРТ позвоночника.
1. Историческая справка важна в диагностике данной проблемы.
В анамнезе следует сосредоточить внимание на природе боли, а также на факторах, которые ее усугубляют или облегчают. В частности, всех пациентов следует спрашивать, есть ли у них очаговый неврологический дефицит, с учетом его хронического характера.
Госпиталист должен знать об общепринятых «красных флажках», указывающих на серьезную первопричину боли в пояснице. Вопросы, касающиеся возможности злокачественного новообразования, включают наличие рака в анамнезе, возраст> 70 лет, необъяснимую потерю веса, отсутствие облегчения в лежачем положении или боль продолжительностью> 4-6 недель, несмотря на стандартную терапию.
Пациенту следует задать вопросы, которые могут указывать на возможность дискита или остеомиелита, включая наличие в анамнезе IVDA, необъяснимую лихорадку, недавние инфекции, включая бактериемию, иммуносупрессию, инфекции кожи или мягких тканей или инфекцию мочевыводящих путей (ИМП).
Вопросы, относящиеся к возможности компрессионных переломов, включают пожилой возраст с легкой травмой, значительную травму у более молодого пациента и остеопороз, особенно при наличии хронического приема глюкокортикоидов.
Госпиталисты обычно лечат пациентов с болями в спине, которые имеют опиоидную зависимость или другие неорганические причины сильной боли в спине. В этих случаях врач должен использовать вопросы, направленные на выявление симптомов, указывающих на боль неорганического происхождения.К ним относятся боль в кончике копчика, боль во всей ноге или слабость в глобальном масштабе, внезапная слабость в ноге, отсутствие менструаций без какого-либо облегчения боли, предыдущая неудача или непереносимость нескольких схем лечения и частые визиты в центры неотложной помощи или больницы в прошлом.
2. Маневры физического осмотра, которые могут быть полезны при диагностике причины этой проблемы.
Базовый медицинский осмотр должен включать осмотр спины на предмет выравнивания, кривизны, диапазона движений, а также сердцебиение на предмет чувствительности костей и мягких тканей.Болезненность костных позвонков неспецифична, но чувствительна при оценке спинномозговой инфекции. Чувствительность мягких тканей плохо воспроизводится и не имеет большого значения в диагностике.
Важным приемом является тест на прямой ноге, который используется для диагностики радикулопатии. Выполняется в положении пациента лежа на спине. Вытянутая нога пациента поднята, лодыжка согнута назад. Тест положительный, когда ишиас воспроизводится в диапазоне от 30 до 70 градусов. Он чувствителен на 91% и специфичен на 26%.Скрещенный тест подъема прямой ноги выполняется путем подъема здоровой ноги и дает положительный результат, когда в пораженной ноге возникает ишиас. Чувствительность 29% и специфичность 88%.
Неврологическое обследование при подозрении на грыжу диска должно быть сосредоточено на области нервных корешков L5 и S1, учитывая, что подавляющее большинство соударений будет происходить в этом распределении. Тест L5 должен оценить силу голеностопного сустава и большого пальца стопы в тыльном сгибании. Ощущение L5 следует оценивать на предмет онемения в медиальной части стопы и между первым и вторым пальцами ноги.
Снижение рефлексов голеностопного сустава, силы икры и чувствительности задней части голени и боковой стороны стопы локализованы при компрессии S1. Поскольку с возрастом рефлексы голеностопного сустава снижаются, важно сравнивать как пораженную, так и непораженную лодыжку, поскольку одностороннее отсутствие рефлекса более характерно для пожилых людей.
Waddell и его коллеги опубликовали золотые стандартные методы обследования, используемые для выявления неорганической боли в спине, и они включают следующее: поверхностная болезненность в поясничной области при легком прикосновении, неанатомическая болезненность, обострение боли при надавливании руками на несколько фунтов. к макушке, обострение боли при моделировании вращения позвоночника, невозможность сесть прямо из положения лежа на спине, непереносимость теста с поднятием прямой ноги и неанатомическое распределение сенсорных изменений.
3. Лабораторные, рентгенографические и другие исследования, которые могут быть полезны при диагностике причины этой проблемы.
Для диагностики боли в спине существует ограниченное количество полезных лабораторных тестов, если не подозревается основная системная или инфекционная причина. Более конкретно, если рассматривается диагноз позвоночного абсцесса, дискита или остеомиелита, тестирование должно включать общий анализ крови (CBC), СОЭ или СРБ и посевы крови.
В различных исследованиях указывается, что чувствительность СОЭ и С-реактивного белка при остеомиелите составляет от 70% до 95%.Общий анализ крови не чувствителен к этому состоянию. СОЭ и СРБ могут быть полезны, если боль в спине длится более 4 недель и рассматривается диагноз системного злокачественного новообразования. При подозрении на заболевание соединительной ткани будут показаны соответствующие сывороточные антитела и ревматоидный фактор. Общий анализ мочи и посев мочи должны быть частью диагностического обследования, если исключается боль, вызванная почечной коликой или пиелонефритом.
Визуализация боли в спине включает в себя обычные снимки, КТ или МРТ и, реже, миелограмму.Это необычно для пациента, который попадает в больницу без выполнения хотя бы одного из этих методов в отделении неотложной помощи. Полезность этих тестов сомнительна из-за отсутствия симптомов более серьезного основного системного состояния. Некоторые руководящие принципы позволяют пожилым пациентам не ждать 4-6 недель для визуализации, в отличие от более молодых людей, однако недавнее исследование не предлагает лучших результатов при ранней визуализации через один год.
Метаанализ пациентов, которым выполнялась рентгенография для диагностики острой или подострой боли в спине без серьезных признаков основного системного состояния, не продемонстрировал улучшения результатов в срок до 3 месяцев или 6-9 месяцев.
Многочисленные исследования показали, что примерно у четверти бессимптомных пациентов будут обнаружены такие рентгенологические признаки, как грыжа диска, стеноз позвоночного канала или дегенеративный артрит. Кроме того, даже если симптомы согласуются с результатами рентгенографии, существует ограниченное количество доказательств, позволяющих предположить, что эти результаты будут коррелировать с клиническими исходами.
Обычный рентгеновский снимок может свидетельствовать об инфекциях, травмах, злокачественных новообразованиях, спондилолистезе и дегенеративных изменениях.Они бесполезны для демонстрации анатомических изменений спинного мозга. У пациентов моложе 50 лет без истории болезни, травм, признаков или симптомов системного заболевания нет показаний к простому рентгенологическому исследованию. Пациентам старше 50 лет или пациентам с признаками, указывающими на системное заболевание, подходит простая рентгенография с определением СОЭ или СРБ.
МРТ — лучший тест для диагностики патологических состояний из-за его улучшенного разрешения. Он очень специфичен и чувствителен для выявления метастазов в позвоночник и инфекций позвоночника.Добавление гадолиния помогает отличить рубец от диска у пациентов, перенесших ранее операцию. Гадолиний противопоказан пациентам с нарушением функции почек, определяемым скоростью клубочковой фильтрации (СКФ) менее 30 мл / мин, или пациентам, которые в настоящее время находятся на гемодиализе, из-за риска серьезного состояния, известного как нефрогенный системный фиброз (NSF).
КТ — предпочтительный тест для выявления аномалий костей, таких как переломы, врожденные аномалии, спондилолистез, дегенеративные изменения и заболевание крестцово-подвздошных суставов.
КТ-миелография, которая является инвазивной процедурой, может использоваться, когда исследования МРТ неубедительны у пациентов с предыдущей операцией или многоуровневой радикулопатией, или если есть противопоказания к МРТ (кардиостимулятор или другой металлический предмет). В большинстве других случаев МРТ заменила КТ-миелографию в качестве предпочтительного диагностического теста.
C. Критерии диагностики каждого диагноза, описанного выше.
Ниже перечислены наиболее распространенные или возникающие причины боли в спине, с которыми госпиталист может столкнуться при внимании к основным критериям, используемым для постановки диагноза.
СРОЧНАЯ / СРОЧНАЯ
Синдром конского хвоста
Подозрение возникает на основании наличия в анамнезе дисфункции кишечника или мочевого пузыря, двустороннего ишиаса или седельной анестезии. Основная причина — метастатическая опухоль. Медицинский осмотр может подтвердить анамнез с обнаружением слабости анального сфинктера и очаговых неврологических нарушений. Диагноз подтверждается с помощью КТ или МРТ.
Вертебральный дискит или остеомиелит
Основные результаты могут включать лихорадку, незаметную вначале боль, местную болезненность позвоночника, повышенное СОЭ или СРБ и положительные посевы крови.МРТ — самый чувствительный рентгенологический метод.
НЕЗАВИСИМАЯ
Растяжение или растяжение опорно-двигательного аппарата
Это диагноз исключения, сделанный путем исключения более серьезных системных заболеваний, которые в большинстве случаев не требуют госпитализации.
Пульпозная грыжа (HNP)
Пациенты с острой поясничной радикулопатией и болями в спине из-за разрыва пульпозного ядра в межвебральное пространство. МРТ покажет протрузию диска, поражение нервного корешка или сдавление текального мешка.При остром неврологическом дефиците требуется срочное нейрохирургическое обследование.
Стеноз позвоночного канала
Госпиталисты, принимающие пожилых пациентов с корешковой болью, должны особенно внимательно относиться к диагностике стеноза позвоночного канала. Это механическое заболевание, которое может поражать позвоночный канал, нервные корешки или межпозвонковые отверстия. В анамнезе у пациента обычно отмечается подострая боль в пояснице и ишиас. Реже у них может быть боль, вызванная амбулаторно («нейрогенная хромота»), от которой трудно отличить.Наиболее частой и патогномоничной находкой является облегчение боли при сидении или другом сгибании позвоночника.
Компрессионные переломы
Это диагноз, который выявляют у людей пожилого возраста, особенно у лиц, длительно принимающих кортикостероиды. Хотя у пациента может протекать бессимптомное течение, при этом заболевание определяется как случайная находка на рентгеновском снимке, некоторые пациенты сообщают об остром начале боли в спине во время травматической деятельности. Как правило, обследование не выявляет неврологического дефицита.
D. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с оценкой этой проблемы.
См. Выше.
III. Управление в процессе диагностики.
A. Управление болями в спине.
Лечение боли в пояснице зависит от этиологии и при отсутствии неотложной неврологической помощи обычно осуществляется амбулаторно. Лечение неэкстренной боли в спине, как правило, должно быть консервативным.
Пациентам обычно не помогает постельный режим, поэтому следует рекомендовать повышенную подвижность (степень 1А).Часто рекомендуется направление к физиотерапевту. Иногда бывает эффективным местное лечение льдом или теплом. Лекарства первой линии включают парацетамол и НПВП (степень 2B). Не было доказано, что миорелаксанты более эффективны, чем плацебо, но их часто назначают (2C). Опиоиды часто назначают при сильной боли и могут быть нечасто показаны при острой сильной боли, но необходимо учитывать риск зависимости и ограниченную эффективность по сравнению с другими лекарствами. Ниже приводится краткий обзор.
СРОЧНАЯ / СРОЧНАЯ
Синдром конского хвоста
Госпиталист должен назначать кортикостероиды всем пациентам, хотя есть споры о том, является ли низкая доза столь же эффективной, как и высокая доза. Дальнейшее лечение может включать хирургическое вмешательство и дистанционную лучевую терапию (ЛТ) по указанию многопрофильной бригады под руководством нейрохирурга и онколога-радиолога. Средняя выживаемость для неамбулаторных пациентов составляет примерно 6 месяцев, а для тех, кто восстанавливает амбулаторные функции, медиана выживаемости составляет 1 год.
Вертебральный дискит или остеомиелит
Не существует рандомизированных испытаний для определения оптимальных режимов антибиотикотерапии при остеомиелите позвоночника. Золотистый стафилококк — наиболее частая причина гнойного остеомиелита позвоночника, за которым следует кишечная палочка. Ятрогенные причины после операции на позвоночнике включают коагулазонегативные стафилококки и Propionibacterium acnes. Лечение следует выбирать, исходя из выявленного микроорганизма и его восприимчивости.
Хотя быстрое введение антибиотиков имеет важное значение, особенно для тех, кто госпитализирован с неврологическим расстройством или признаками SIR или сепсиса, для прямого лечения важно получить посев крови и часто биопсию кости.Если антибиотики необходимы срочно, эмпирическая терапия обычно включает ванкомицин и бета-лактам.
В большинстве случаев госпиталист должен обратиться за консультацией к инфекционисту, чтобы помочь в лечении этого состояния. Хирургическое вмешательство требуется в меньшинстве случаев, но при прогрессировании заболевания, несмотря на противомикробное лечение, угрозе или фактическом сдавливании спинного мозга или сопутствующем эпидуральном абсцессе, следует обращаться за нейрохирургической консультацией.
НЕАВАРИЙНАЯ
Растяжение или растяжение опорно-двигательного аппарата
Госпиталисты должны способствовать быстрой выписке пациентов, поступивших с этим заболеванием.Стандартные лекарства включают: НПВП, парацетамол или опиоиды. Рецепты на опиоиды следует применять с осторожностью, поскольку исследования не предполагают существенных различий в эффективности по сравнению с НПВП или ацетаминофеном. Дополнительная терапия может включать миорелаксанты в отдельных группах населения. Некоторых пациентов следует направлять на амбулаторную физиотерапию.
Пульпозная грыжа
Если не существует доказательств синдрома конского хвоста, таких пациентов можно лечить консервативно с немедленным направлением к лечащему врачу для дальнейшего лечения.Терапия первой линии — НПВП или парацетамол. Пациентам с выраженной корешковой болью или сильной болью в спине может потребоваться дополнительная терапия пероральными опиоидами, кортикостероидами, противосудорожными средствами (габапентин или прегабалин) и миорелаксантами. Пациентам с болевым синдромом> 2 недель, которые не получают значительного ответа на вышеупомянутое лечение, можно рассмотреть вопрос о поясничной эпидуральной инъекции кортикостероидов (степень 2B).
Стеноз позвоночного канала
Физиотерапия — это основа лечения, и всем госпитализированным пациентам следует обращаться за консультацией.Следует избегать постельного режима, но пациентам следует рекомендовать избегать наклонов, подъемов и нагрузок до тех пор, пока боль не исчезнет. Обычная фармацевтическая терапия включает ацетаминофен или НПВП. Если в острой форме боль не купируется, короткий курс системных стероидов в низких дозах может принести пользу.
Эпидуральные инъекции кортикостероидов могут принести пользу, особенно у пациентов, страдающих корешковой болью, хотя более свежие данные свидетельствуют о том, что добавление стероидов к лидокаину дает минимальную краткосрочную пользу или не дает никакого эффекта по сравнению с одним лидокаином.Хирургическое вмешательство редко показано в острой форме, но может потребоваться, если консервативная терапия не приносит облегчения через 3-6 месяцев. Большинству пациентов потребуется амбулаторное направление к нейрохирургу, если они не отвечают на консервативное лечение и являются кандидатами на хирургическое вмешательство. Североамериканское общество позвоночника предоставляет обзор вариантов лечения, основанный на фактах.
Компрессионные переломы
Лечение зависит от степени перелома. Обычно перелом затрагивает только передний отдел позвоночника и не влияет на стабильность позвоночника.В этих случаях показан ограниченный постельный режим и обезболивание с последующей ранней мобилизацией, возможно с использованием ортеза. Также показано лечение любого основного остеопороза. Хирургическое вмешательство (вертебропластика, кифопластика или открытая хирургическая реконструкция), как правило, не требуется, если не задействованы также средние и / или задние столбцы, или имеется кифоз> 30 ° или сильная хроническая боль, несмотря на медикаментозное лечение.
Однако остается много споров относительно эффективности хирургического лечения.Два рандомизированных исследования, посвященных пациентам с острыми переломами позвонков, продемонстрировали улучшение физического состояния и уменьшение боли у пациентов, перенесших вертебропластику или кифопластику. Однако в обоих исследованиях сравнивалась обычная помощь, а не фиктивная процедура, поэтому существовала возможность систематической ошибки плацебо. Еще два рандомизированных двойных слепых исследования не показали различий в функциональной инвалидности, боли или качестве жизни между фиктивными процедурами и вертебропластикой.
Как вертебропластика, так и кифопластика выполняются под рентгеноскопией и под местной анестезией, когда пациент находится в положении лежа, хотя иногда кифопластика выполняется под общим наркозом.В вертебропластике используется цемент, который вводится непосредственно в сломанный позвонок. При кифопластике баллонный катетер надувается в сломанный позвонок, восстанавливая его форму. Затем можно вводить цемент под более низким давлением, чем при вертебропластике.
B. Общие подводные камни и побочные эффекты управления этой клинической проблемой.
Самая распространенная и серьезная ошибка при лечении боли в спине — пропустить серьезное заболевание, такое как синдром конского хвоста, злокачественное новообразование, перелом или инфекция.Учитывая, что подавляющее большинство болей в спине гораздо менее серьезны, эти состояния легко недооценить, если не применять системный подход к каждому пациенту.
История используется для стратификации пациентов по риску. История травм, возраст> 50 и использование хронических стероидов полезны для выявления перелома. Системные признаки инфекции, возраст> 50, постоянная боль даже в состоянии покоя и состояние с ослабленным иммунитетом могут указывать на дискит. Историческими признаками злокачественного новообразования являются возраст> 50, потеря веса, боль, усиливающаяся ночью, и боль продолжительностью более шести недель.Патогномоничным признаком синдрома конского хвоста является потеря контроля над кишечником или мочевым пузырем, а также двустороннее онемение и слабость ног.
Полный медицинский осмотр имеет решающее значение и обсуждается выше. Неврологическое обследование должно включать сенсорное прикосновение и укол булавки, моторное обследование, рефлексы и походку. Ректальное исследование необходимо пациентам, у которых рассматривается конский хвост.
Побочные эффекты обычно связаны с приемом лекарств. Возможно, наиболее частым побочным эффектом, который можно предотвратить, является запор у пациентов, принимающих опиоиды.Этим пациентам всегда следует проводить режим кишечника, включая слабительное. Возможность зависимости должна вызывать беспокойство у госпиталистов. При выписке пациента рекомендуется назначать консервативную дозу опиоидов, как правило, без повторного введения, с возвращением пациента в первичную медико-санитарную помощь для тщательного наблюдения.
IV. Какие доказательства?
Friedman, BW, Chilstrom, M, Bijur, PE, Gallagher, EJ. «Диагностическое тестирование и лечение боли в пояснице в отделениях неотложной помощи США: национальная перспектива». Позвоночник. т. 35. pp. E1406-E1411.
Уодделл, Дж., Бирчер, М., Финлейсон, Д., Мэйн, Си-Джей. «Симптомы и признаки: физическое заболевание или болезненное поведение». BMJ (Clin Res Ed). т. 289. 1984. С. 739-741.
van Tulder, MW, Scholten, RJ, Koes, BW, Deyo, RA. «Нестероидные противовоспалительные препараты от боли в пояснице». Кокрановская база данных Syst Rev. vol. 2. 2000. pp. CD000396
.Watters, WC, Baisden, J, Gilbert, TJ. «Североамериканское общество позвоночника.Дегенеративный стеноз поясничного отдела позвоночника: научно обоснованные клинические рекомендации по диагностике и лечению дегенеративного стеноза поясничного отдела позвоночника ». Spine J. vol. 8. 2008. С. 305–310.
Чандрасекар, PH. «Боль в пояснице и наркоманы внутривенно». Arch Intern Med. т. 150. 1990. pp. 1125
.Chou, R, Fu, R, Carrino, JA, Deyo, RA. «Стратегии визуализации боли в пояснице: систематический обзор и метаанализ». Ланцет. т. 373. 2009. С.463-72.
Латиф, Х., Дипак, П. «Какова роль визуализации при острой боли в пояснице». Ann Intern Med. т. 137. 2002. С. 586–97.
«Параметры практики: магнитно-резонансная томография в оценке синдрома поясницы (сводное заключение)». Неврология. т. 44. 1994. pp. 767-770.
Ensrud, KE, Schousboe, T. «Переломы позвонков. N Engl ». Med. т. 364. 2011. С. 1634–1642.

 Горчичный компресс желательно делать на ночь.
Горчичный компресс желательно делать на ночь.