Лечение и профилактика гастроэзофагеальной рефлюксной болезни
Лечение и профилактика гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) встречается часто, но редко обнаруживается и, следовательно, не лечится или лечится самостоятельно и неправильно, что нежелательно, так как ГЭРБ обычно хорошо поддается лечению.
ГЭРБ лечится постепенно. Врач поможет подобрать необходимый курс лечения. Если заболевание находится в легкой форме, пациенту достаточно будет соблюдать определенную диету, отказаться от некоторых видов деятельности и иногда принимать медикаменты, отпускаемые без рецепта.
В случаях, когда симптомы более устойчивы (ежедневная изжога, симптомы, которые проявляются по ночам) может потребоваться приём лекарств, отпускаемых по рецепту. Операция является разумной альтернативой постоянному приёму лекарств, особенно если заболевание приобретается в раннем возрасте.
Операция также рекомендована, если лекарства не помогают. Однако сегодня появилось новое поколение препаратов, которые могут эффективно контролировать гастроэзофагеальный рефлюкс.
Однако сегодня появилось новое поколение препаратов, которые могут эффективно контролировать гастроэзофагеальный рефлюкс.
Если после приёма сильнодействующих препаратов, симптомы все еще причиняют дискомфорт, скорее всего их причиной является не ГЭРБ. Большинство гастроэнтерологов и хирургов не рекомендуют проводить операцию в подобных случаях, так как и после неё симптомы все равно продолжают беспокоить.
Изменения в образе жизни
Лечение гастроэзофагеального рефлюкса начинается с изменения образа жизни. Для начала нужно понять, что влияет на возникновение симптомов.
Если у Вас есть симптомы ГЭРБ, воспользуйтесь следующими советами:
- Избегайте приёма продуктов и напитков, которые стимулируют расслабление нижнего пищеводного сфинктера, например, продуктов, приправленных мятой, шоколада и алкоголя.
- Похудейте, если у Вас есть избыточный вес. Лишний вес и ожирение способствует возникновению ГЭРБ, поскольку избыточный вес увеличивает давление на желудок и нижний пищеводный сфинктер, что приводит к забросу кислого желудочного сока в пищевод и раздражению слизистой оболочки пищевода.

- Не ложитесь, по крайней мере, в течение двух или трех часов после еды. После еды полезно прогуляться. Это не только препятствует возникновению симптомов ГЭРБ, но и сжигает лишние калории.
- Избегайте в питании продукты, провоцирующие симптомы ГЭРБ. Не употребляйте жирные или жареные продукты, сливочные соусы, майонез или мороженое. К другим продуктам, употребление которых может усилить симптомы, относятся кофе, чай, газированные напитки, помидоры и цитрусовые.
- Бросьте курить. Из-за курения нарушается работа пищеварительной системы и, по результатам некоторых исследований, происходит расслабление нижнего пищеводного сфинктера. Вследствие курения также снижается содержание гидрокарбоната в слюне, и снижается её способность защищать пищевод от желудочной кислоты. Некоторые типы никотинозаместительной терапии (никотиновый пластырь, никотиновая жевательная резинка) могут вызвать несварение желудка, боль в животе и рвоту.
 Перед использованием обсудите с врачом возможные побочные эффекты данных продуктов.
Перед использованием обсудите с врачом возможные побочные эффекты данных продуктов.
- Не носите одежду, которая давит на живот, например, тугие ремни, узкие джинсы и эластичные пояса, из-за которых увеличивается давление на желудок и нижний пищеводный сфинктер.
- Приподнимите изголовье кровати на 15-20 см или используйте клиновидную подушку, чтобы под действием силы тяжести кислота поступала в желудок.
- Не наклоняйтесь после приёма пищи. Если Вам нужно что-то поднять с пола лучше присядьте на полусогнутых коленях и попытайтесь не сгибаться в поясе. Не занимайтесь спортом и физическим трудом после еды.
- Проверьте препараты, которые Вы принимаете. Из-за приёма некоторых препаратов, симптомы могут обостряться. К таким препаратам относится теофиллин, блокаторы кальциевых каналов, альфа-блокаторы и бета-блокаторы, антихолинергические средства, которые могут присутствовать в препаратах, используемых для лечения болезни Паркинсона, астмы, а также некоторые средства от насморка и кашля, отпускаемые без рецепта.
 Если Вы думаете, что принимаемый препарат, влияет на Ваши симптомы, обсудите со своим лечащим врачом, чем его можно заменить. Не прерывайте назначенное лечение не проконсультировавшись у врача.
Если Вы думаете, что принимаемый препарат, влияет на Ваши симптомы, обсудите со своим лечащим врачом, чем его можно заменить. Не прерывайте назначенное лечение не проконсультировавшись у врача.
Медикаментозное лечение гастроэзофагеального рефлюкса
Лечащий врач может назначить медикаментозное лечение ГЭРБ. Поскольку ГЭРБ часто является хроническим заболеванием, Вам придется принимать лекарства в течение всей жизни. В некоторых случаях длительное лечение не требуется.
Будьте терпеливы, для того, чтобы подобрать нужный препарат и дозировку, требуется время. Если симптомы не проходят даже после приёма препаратов или, если они возобновляются сразу после завершения курса, проконсультируйтесь у своего лечащего врача. Если симптомы ГЭРБ проявляются во время беременности, обратитесь к акушеру, перед тем как начать приём препаратов.
Ниже представлена информация о препаратах, которые обычно назначаются для лечения ГЭРБ:
Антациды, отпускаемые без рецепта
Такие средства помогают при легких и редко проявляющихся симптомах.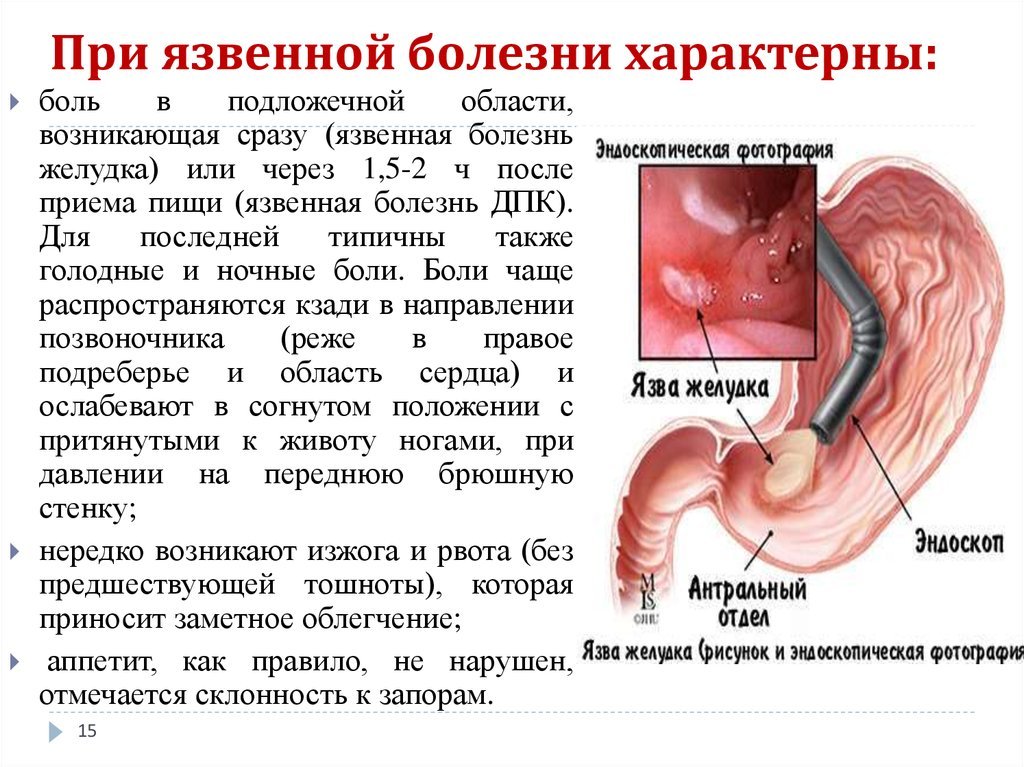 Их действие заключается в нейтрализации кислого желудочного сока. Обычно антациды быстро действуют и могут приниматься по мере необходимости. Так как их действие не обладает долгим эффектом, они не предотвращают возникновение изжоги и менее эффективны при симптомах, которые часто проявляются.
Их действие заключается в нейтрализации кислого желудочного сока. Обычно антациды быстро действуют и могут приниматься по мере необходимости. Так как их действие не обладает долгим эффектом, они не предотвращают возникновение изжоги и менее эффективны при симптомах, которые часто проявляются.
В большинстве антацидов содержится карбонат кальция («Маалокс» Maalox) или гидроксид магния. Бикарбонат натрия или пищевая сода, помогает при изжоге и несварении желудка. Её надо смешать, по крайней мере, со 120 мл воды м принимать через один-два часа после еды, чтобы не перегружать полный желудок. Поговорите со своим лечащим врачом о необходимости такого лечения. Не используйте данный метод более двух недель и применяйте его только в крайних случаях, поскольку сода может привести к нарушению обмена веществ (pH) и образованию эрозий в пищеводе и желудке. Перед тем как применить его в отношении детей до 12 лет, проконсультируйтесь у врача.
Другой вид антацидов содержит альгинат или альгиновую кислоту (например, «Гевискон» Gaviscon). Преимуществом такого антацида является то, что он не позволяет жидкости просачиваться обратно в пищевод.
Преимуществом такого антацида является то, что он не позволяет жидкости просачиваться обратно в пищевод.
Антациды могут влиять на способность организма усваивать другие препараты, поэтому если Вы принимаете другие лекарства, проконсультируйтесь у своего лечащего врача перед тем, как начать приём антацидов.
В идеале, Вы должны принимать антациды, по крайней мере, через 2-4 часа после приёма других препаратов, чтобы максимально снизить вероятность их неусвоения. Людям с повышенным артериальным давлением лучше воздержаться от приёма антацидов с высоким содержанием натрия («Гевискон» Gaviscon).
И наконец, антациды не являются надежным средством для лечения эрозивного эзофагита, заболевания, которое нужно лечить другими препаратами.
Препараты подавляющие продукцию соляной кислоты
Эти препараты снижают количество кислоты, вырабатываемой желудком, и отпускаются как по рецепту, так и без него. Обычно по рецепту отпускаются те же самые препараты, но в большей дозировке.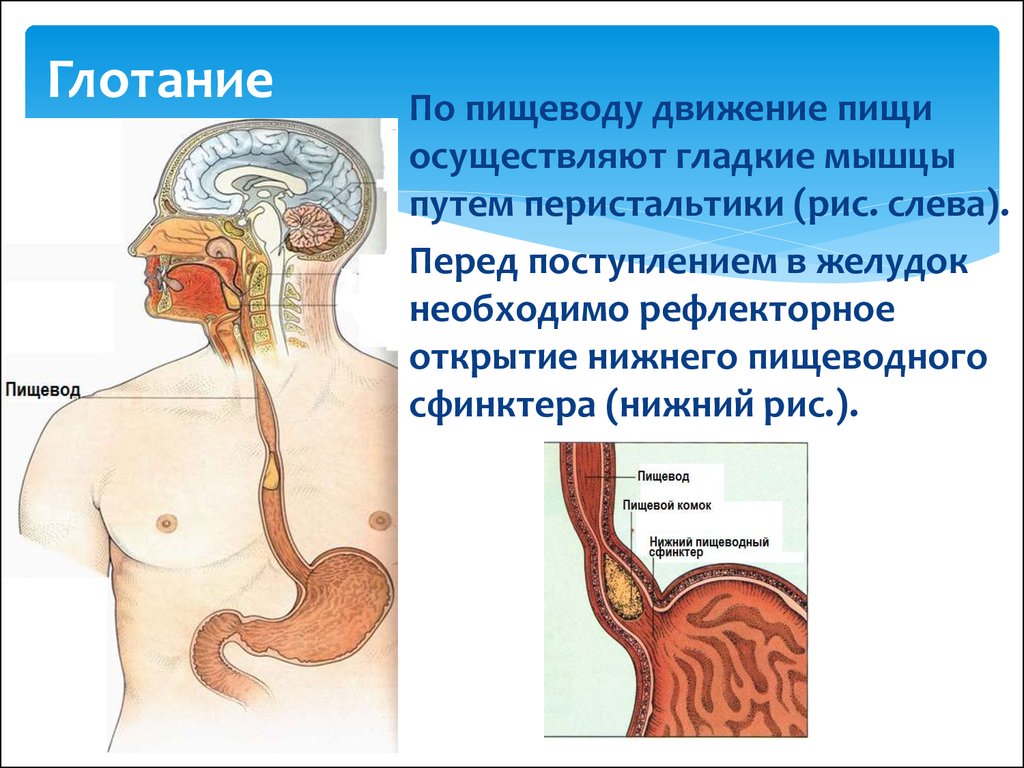 Они могут помочь тем, кому не помогают антациды. Большинству пациентов становится легче, если они принимают препараты подавляющие продукцию соляной кислоты и меняют образ жизни.
Они могут помочь тем, кому не помогают антациды. Большинству пациентов становится легче, если они принимают препараты подавляющие продукцию соляной кислоты и меняют образ жизни.
По механизму действия различают две группы таких препаратов:
— Блока́торы H2-гистами́новых реце́пторов
— Ингибиторы протонового насоса
Скорее всего, сначала врач рекомендует в течение нескольких недель принимать препарат в стандартной дозе, а затем если не удастся добиться желаемого эффекта, назначит препарат с большей дозировкой.
К традиционным h3-блокаторам относятся:
— низатидин («Аксид AR» Axid AR)
— фамотидин («Пепсид АС» Pepcid AC)
— циметидин («Тагамет HB» Tagamet HB)
— ранитидин («Зантак 75» Zantac 75)
«Пепцид комплит» (Pepcid Complete) — это сочетание фамотидина, карбоната кальция и гидроксида магния, содержащихся в антацидах.
К традиционным ингибиторам протонового насоса относятся:
— лансопразол («Превацид», Prevacid)
— омепразол («Прилосек», Prilosec)
— рабепразол («АципХекс», AcipHex, «Париет» Pariet)
— пантопразол («Протоникс» Protonix, «Нольпаза» Nolpaza)
— эзомепразол («Нексиум», Nexium)
— омепразол + бикарбонат натрия («Зегерид» Zegerid)
— декслансопразол («Дексилант» Dexilant)
Ингибиторы протонового насоса (ИПП) также понижают кислотность, но являются более мощным средством по сравнению с h3-блокаторами. Ингибиторы протонового насоса чаще всего назначаются для лечения изжоги и кислотного рефлюкса.
Ингибиторы протонового насоса чаще всего назначаются для лечения изжоги и кислотного рефлюкса.
Эти средства блокируют выделение кислоты клетками слизистой оболочки желудка, и значительно снижают количство желудочной кислоты. Они действуют не так быстро как антациды, но могут облегчить симптомы рефлюкса на долгие часы.
ИПП также используются для лечения воспаления пищевода (эзофагита) и эрозий пищевода. Исследования показали, что большинство пациентов, страдающих эзофагитом, которые принимали такие препараты, выздоровели через 6-8 недель. Скорее всего, лечащий врач повторно оценит состояние Вашего здоровья через 8 недель приёма ингибиторов протонового насоса и в соответствии с полученными результатами уменьшит дозировку или прекратит лечение. Если симптомы не возобновляются в течение трех месяцев, Вам, придется принимать лекарства только время от времени. Перед приёмом данных препаратов люди, страдающие заболеваниями печени, должны проконсультироваться у своего лечащего врача.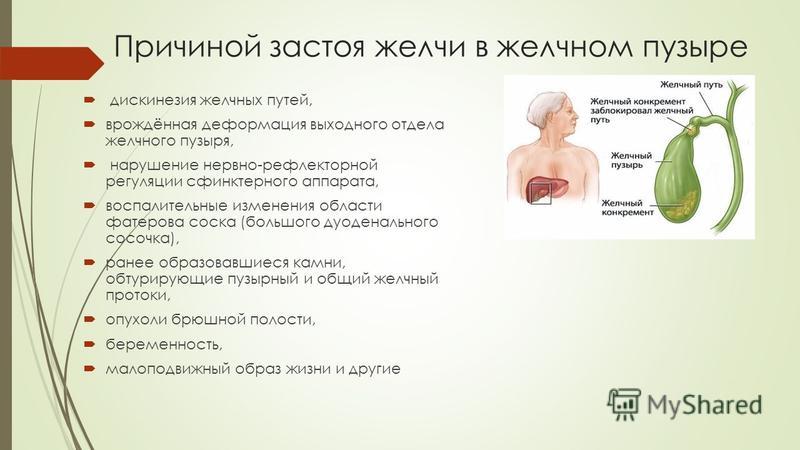
Прокинетики
Прокинетики, например, метоклопрамид (Церукал, Реглан, Метозолв), повышают тонус нижнего пищеводного сфинктера, благодаря чему кислота не попадает в пищевод. Они также в некоторой степени усиливают сокращения пищевода и желудка, для того, чтобы желудок быстрее освобождался. Данные препараты могут использоваться в качестве дополнительного лечения людей с ГЭРБ.
Хирургическое лечение ГЭРБ
Операция является альтернативой консервативному лечению ГЭРБ. Операцию чаще всего назначают пациентам молодого возраста (поскольку в обратном случае им потребуется длительное лечение) с типичными симптомами ГЭРБ (изжога и отрыжка), которым помогает медикаментозное лечение, но они ищут альтернативу ежедневному приёму лекарств.
Пациентам с нетипичными симптомами или пациентам, которым не помогает медикаментозное лечение, операция назначается только в том случае, когда не возникает никаких сомнений по поводу поставленного диагноза ГЭРБ и взаимосвязь между проявляющимися симптомами и рефлюксом подтверждается результатами исследований.
В большинстве случаев применяется фундопликация. Во время данной операции верхняя часть желудка обворачивается вокруг нижнего пищеводного сфинктера, благодаря чему повышается его тонус. В наши дни, вместо традиционной «открытый» операции обычно применяются минимально инвазивные (лапароскопические) технологии. Одним из преимуществ фундопликации является то, что во время операции можно также избавиться от грыжы пищеводного отверстия.
Операция не всегда эффективна, и после её проведения некоторым пациентам все равно приходится принимать лекарства. Результаты этой операции обычно оказываются положительными, но, тем не менее, могут возникнуть осложнения, например, затрудненное глотание, вздутие и газообразование, тяжелое восстановление после операции и диарея, которая возникает из-за повреждения нервных окончаний, которые прилегают к желудку и кишечнику.
Профилактика ГЭРБ
Прежде всего, необходимо уделять внимание образу жизни и избегать ситуаций, которые могут спровоцировать появление болезни.
Помните, что ГЭРБ случается, когда происходит заброс желудочной кислоты в пищевод, который соединяет глотку с желудком.
Чтобы нижний пищеводный сфинктер нормально функционировал, следуйте следующим рекомендациям:
Не делайте наклоны и другие физические упражнения, во время которых увеличивается давление на брюшную полость. Не занимайтесь спортом на полный желудок.
Не носите одежду, которая тесно сидит вокруг пояса, например, эластичные пояса и ремни, которые могут увеличить давление на желудок.
Не ложитесь поле еды. Если Вы легли на спину после обильной еды, содержимому желудка будет легче попасть в пищевод. По схожей причине, не ешьте перед сном. Изголовье кровати должно возвышаться на 15-20см, чтобы под действием силы тяжести кислота оставалась в желудке, где она и должна находиться, пока Вы спите.
Не переедайте. Из-за того, что в желудке находится большое количество пищи, увеличивается давление на нижний пищеводный сфинктер, вследствие чего он размыкается.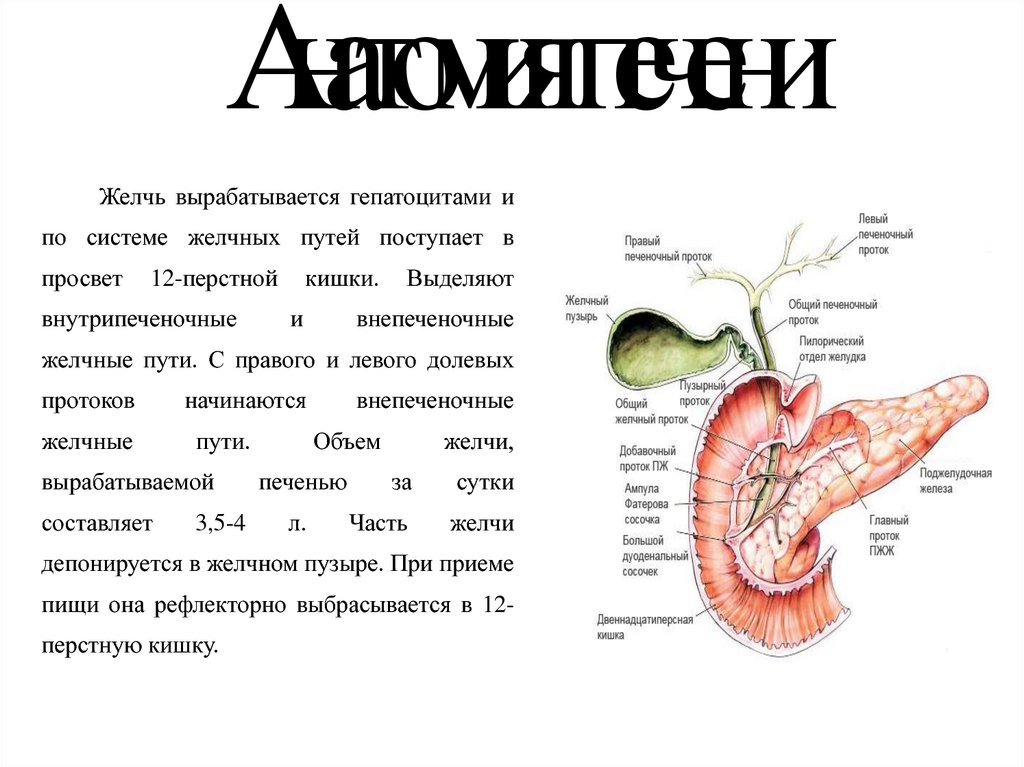
Чтобы нижний пищеводный сфинктер и пищевод нормально функционировали, придерживайтесь следующих советов:
Бросьте курить и не употребляйте продукты, содержащие табак. Из-за курения происходит расслабление нижнего пищеводного сфинктера, а в ротовой полости и глотке снижается количество слюны, нейтрализующей кислоту, и происходит повреждение пищевода.
Не употребляйте продукты, которые обостряют симптомы, например, томатные соусы, мятные конфеты, цитрусовые, лук, кофе, жареное и газированные напитки.
Не употребляйте алкогольные напитки. Из-за алкоголя происходит расслабление нижнего пищеводного сфинктера, а пищевод может начать сокращаться неравномерно, вследствие чего произойдет заброс кислоты в пищевод и начнется изжога.
Проверьте препараты, которые Вы принимаете. Из-за приёма некоторых препаратов, симптомы могут обостряться. Не прерывайте назначенное лечение, не проконсультировавшись у врача. К препаратам, которые обладают таким эффектом, относятся препараты для лечения астмы и эмфиземы (например, теофиллин), антихолинергические средства для лечения болезни Паркинсона и астмы, содержащиеся, иногда, в препаратах, отпускаемых без рецепта, некоторые блокаторы кальциевых каналов, альфа-блокаторы и бета-блокаторы для лечения заболеваний сердца или повышенного артериального давления, некоторые препараты, которые влияют на работу нервной системы, препараты железа.
Несмотря на то, что одни препараты обостряют симптомы ГЭРБ, из-за приёма других может возникнуть лекарственный эзофагит, заболевание при котором возникают те же симптомы, что и при ГЭРБ, но не из-за рефлюкса. Лекарственный эзофагит случается, когда таблетка проглатывается, но не достигает желудка, так как прилипает к стенке пищевода. Из-за этого разъедается слизистая оболочка пищевода, возникает боль в груди, язвы пищевода и болезненные ощущения во время глотания.
К препаратам, провоцирующим лекарственный эзофагит, относится аспирин, негормональные противовоспалительные средства (НПВС), например, ибупрофен («Мортин» Motrin, «Алив» Aleve), алендронат («Фозамакс» Fosamax), калий и некоторые антибиотики (особенно тетрациклин и доксициклин).
Более подробную информацию о симптомах гастроэзофагеальной рефлюксной болезни Вы можете получить у гастроэнтерологов клиники «Здоровье 365» г. Екатеринбурга.
Связанные статьи:
Боль в животе
УЗИ брюшной полости
Гастроскопия (ФГС)
Колоноскопия
Ректороманоскопия
Основные заблуждения по поводу капсульной эндоскопии, ФГС и колоноскопии
Подготовка к эндоскопическому исследованию
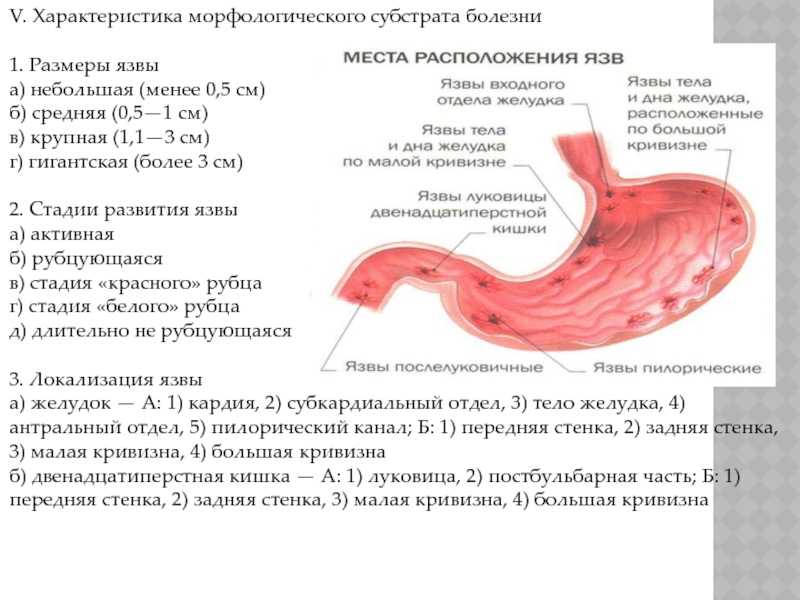
Язва желудка
Гастрит
Панкреатит
Поджелудочная железа
Синдром раздраженного кишечника (СРК)
Неспецифический язвенный колит
Холецистит
Болезнь Крона
Гастроэнтерит
Билиарный рефлюкс-гастрит.
 Что такое Билиарный рефлюкс-гастрит?
Что такое Билиарный рефлюкс-гастрит?ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Билиарный рефлюкс-гастрит – это воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
МКБ-10
K29 Гастрит и дуоденит
- Причины
- Патогенез
- Классификация
- Симптомы рефлюкс-гастрита
- Осложнения
- Диагностика
- Лечение билиарного рефлюкс-гастрита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Билиарный (желчный) рефлюкс-гастрит является хроническим заболеванием ЖКТ, при котором желчь, поступающая в 12-перстную кишку, забрасывается в желудок, вызывая воспалительные изменения его слизистой оболочки. В норме желудок имеет кислую среду, а тонкий кишечник — щелочную. Желчные кислоты совместно с щелочным дуоденальным содержимым, попадая в полость желудка, не только повреждают слизистую оболочку, но и влияют на его кислотность, нарушая процесс переваривания пищи. Патология преимущественно поражает лиц среднего возраста, у детей практически не встречается. В общей структуре воспалительных заболеваний ЖКТ распространенность рефлюкс-гастрита составляет 5%.
Билиарный рефлюкс-гастрит
Причины
Развитие билиарного рефлюкс-гастрита во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
- Заболевания желудочно-кишечного тракта. Билиарный рефлюкс возникает на фоне хронического дуоденита, хронического гастрита, онкологических заболеваний желудка и 12-перстной кишки. Повышенное давление в кишечнике в результате постоянного поднятия тяжестей или натуживания способствует ослаблению пилорического сфинктера и попаданию желчи в полость органа. При гастроптозе желудок находится ниже или на уровне 12-перстной кишки, что также способствует билиарному рефлюксу.
- Операции на желудке и желчевыводящих путях. Больные, перенесшие резекцию желудка по Бильрот I и Бильрот II, пластические операции на привратнике, холецистэктомию и реконструктивные вмешательства на желчных протоках, в большей степени подвержены возникновению билиарного рефлюкса.

- Заболевания желчевыводящих путей. Дискинезия желчевыводящих путей, нарушение тонуса сфинктера Одди, хронический холецистит могут способствовать избыточному выбросу желчи в 12-перстную кишку и билиарному рефлюксу в желудок.
- Прием некоторых медикаментов. Длительное применение лекарственных препаратов (НПВС, нитраты, бета-блокаторы, транквилизаторы и др.) может ослаблять тонус сфинктера, создавая условия для ретроградного заброса желчи.
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя.
В состав рефлюксата входит желчь, состоящая из желчных кислот, пигментов и энзимов, полупереваренная пища, пропитанная щелочной средой кишки, и ферменты поджелудочной железы. Желчные кислоты способствуют растворению мембран эпителия, что вызывает необратимые метаболические изменения в клетках — развивается некробиоз. В ответ на воспаление появляется отечность собственной пластинки слизистой органа. Морфологическая трансформация характеризуется пролиферацией слизистых клеток с последующим разрастанием эпителия. На месте некротизированных участков формируются эрозии.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение билиарного рефлюкс-гастрита. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в современной гастроэнтерологии выделяют следующие виды патологии:
- Поверхностный.
 Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением. - Эрозивный. Возникают поверхностные дефекты, не выходящие за пределы слизистой оболочки. Эрозии могут увеличиваться в размерах и поражать подслизистый и мышечный слои органа, формируя язвы.
- Атрофический. Является наиболее опасной формой рефлюкс-гастрита, создающей основу для дальнейшей малигнизации. Слизистая оболочка истончается, а атрофированные стенки органа становятся гиперчувствительными к любым агрессивным средам, в т. ч. к желудочному соку.
Симптомы рефлюкс-гастрита
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник.
Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой кислым, рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию.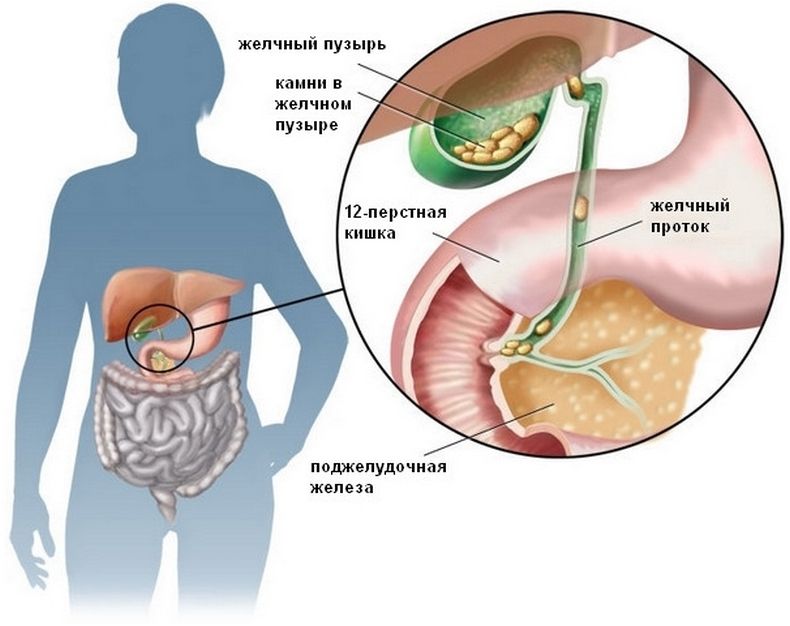 Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Прогрессирование рефлюкс-гастрита способствует развитию язвенной болезни желудка, которая может осложняться желудочно-кишечным кровотечением, перфорацией стенки органа, перитонитом. Изъязвления, образующиеся в результате билиарного рефлюкса, имеют тенденцию к злокачественному перерождению.
Диагностика
Для правильной постановки диагноза билиарный рефлюкс-гастрит необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и др.) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
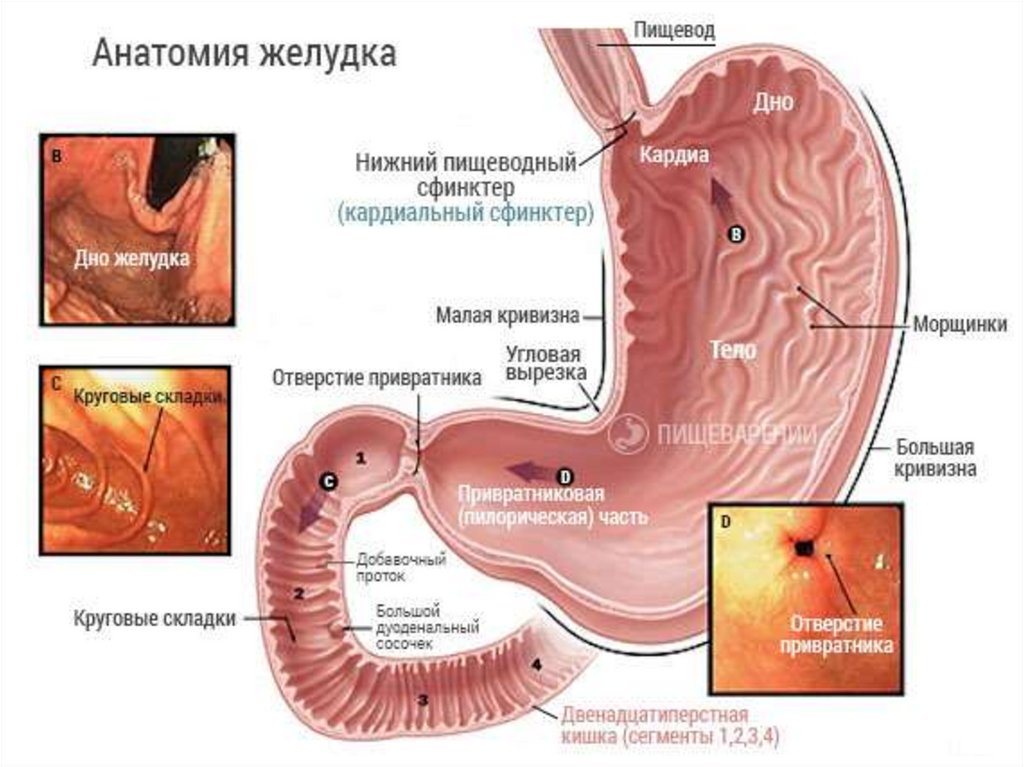 Для уточнения диагноза эндоскопист проводит биопсию оболочки желудка для последующего гистологического исследования материала.
Для уточнения диагноза эндоскопист проводит биопсию оболочки желудка для последующего гистологического исследования материала. Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом.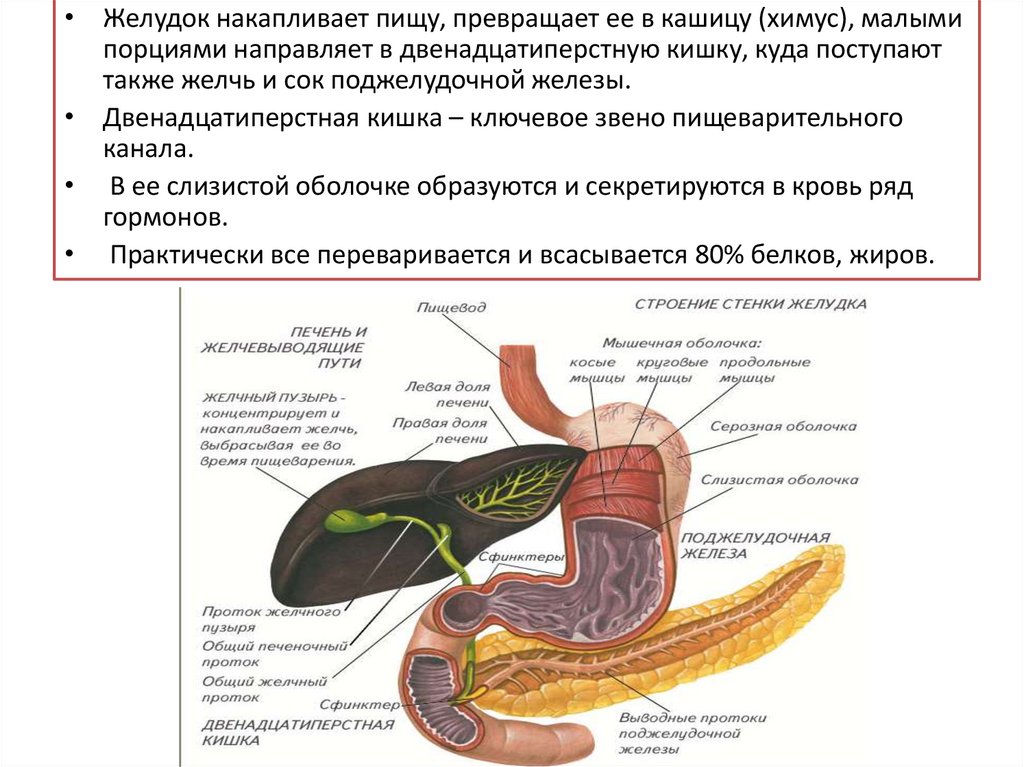 Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение билиарного рефлюкс-гастрита
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна.
Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов. Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и др.).
Прогноз и профилактика
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении билиарного рефлюкса-гастрита.
Источники
- Билиарный рефлюкс-гастрит: этиология, патогенез и современные принципы терапии / Тельных Ю.В., Абгаджава Э.З., Коньков М.Ю. // Клиническая медицина — 2016 — Т.94, №6
- Дуоденогастральный рефлюкс как причина развития рефлюкс-гастрита / Галиев Ш.З., Амиров Н.Б. // Вестник современной клинической медицины – 2015.- Т.8. — №2
- Клиническая гастроэнтерология / Якубчик Т.
 Н. – 2014
Н. – 2014 - Практическая гастроэнтерология / Ахмедов В.А. — 2011
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Руководство по мальабсорбции желчных кислот: симптомы, диагностика и лечение
Желчь — это кислый пищеварительный сок, который помогает организму расщеплять жиры. Как правило, организм реабсорбирует желчь и перерабатывает ее. Когда этого не происходит, это вызывает состояние, называемое мальабсорбцией желчных кислот, с диареей в качестве основного симптома.
Болезнь Крона, камни в желчном пузыре, глютеновая болезнь и другие заболевания пищеварительной системы могут вызывать мальабсорбцию желчных кислот. Это также может нарушить тонкое равновесие кишечного микробиома в толстой кишке. Узнайте в этой статье о симптомах мальабсорбции желчных кислот, о том, как ее диагностировать и как ее лечить.
Это также может нарушить тонкое равновесие кишечного микробиома в толстой кишке. Узнайте в этой статье о симптомах мальабсорбции желчных кислот, о том, как ее диагностировать и как ее лечить.
☝️ ОТКАЗ ☝Эта статья предназначена только для информационных целей. Он не предназначен для составления или замены профессиональной медицинской консультации, диагностики или лечения.
Содержание
- Что такое желчь?
- Мальабсорбция желчных кислот
- Причины мальабсорбции желчных кислот
- Симптомы мальабсорбции желчных кислот
- Желчные кислоты и микробиом кишечника
- Диагностика мальабсорбции желчных кислот (тесты)
- Лечение мальабсорбции желчных кислот
Что такое желчь?
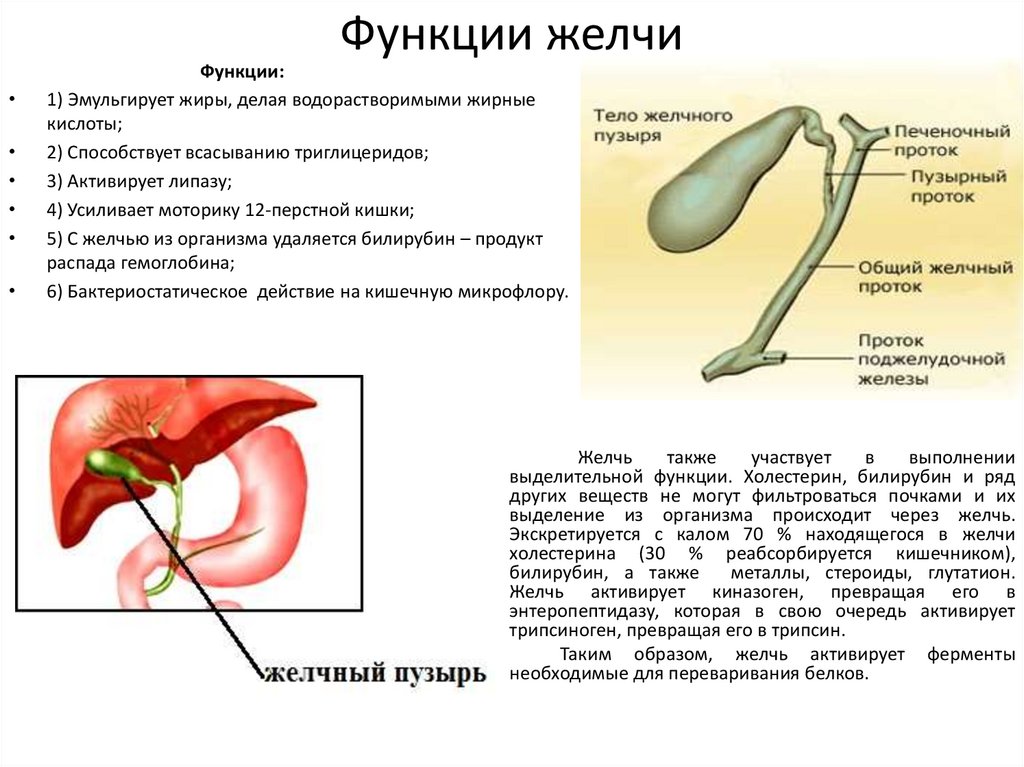
Желчь необходима для переваривания жиров. Он вырабатывается печенью и хранится в желчном пузыре, откуда во время пищеварения выбрасывается в тонкую кишку.
Желчные кислоты образуются из холестерина и необходимы для всасывания и транспортировки жиров, питательных веществ и витаминов. Первичные желчные кислоты, такие как холевая кислота и хенодезоксихолевая кислота, участвуют в нескольких важнейших процессах:
Первичные желчные кислоты, такие как холевая кислота и хенодезоксихолевая кислота, участвуют в нескольких важнейших процессах:
- расщеплении и всасывании жиров и жирорастворимых витаминов
- удаление из организма продуктов жизнедеятельности, которые выделяются в желчь
Желчные кислоты представляют собой моющие молекулы, выполняющие две функции. Один конец молекулы любит воду, а другой любит жир, жир или грязь, что делает их идеальными для эмульгирования пищевых жиров. Эмульгированные жиры имеют большую площадь поверхности, что облегчает их расщепление пищеварительными ферментами.
Что такое мальабсорбция желчных кислот?
Около 95% желчных кислот реабсорбируются в подвздошной кишке, конечной части тонкой кишки, и возвращаются обратно в печень.
Этот цикл известен как кишечно-печеночная циркуляция . Когда этот цикл нарушается, это вызывает мальабсорбцию желчных кислот. Это состояние также известно как диарея желчных кислот (BAD) и мальабсорбция солей желчных кислот.
При мальабсорбции желчных кислот слишком много желчных кислот поступает в толстую кишку, что приводит к выделению большего количества воды из толстой кишки. Увеличение количества жидкости приводит к более быстрому прохождению отходов через кишечник и хронической водянистой диарее.
Причины мальабсорбции желчных кислот
Существует три типа мальабсорбции желчных кислот и множество потенциальных причин, большинство из которых связаны с заболеваниями и состояниями пищеварения.
| Тип 1 | Проблемы, затрагивающие подвздошную кишку (тонкую кишку), где реабсорбируется желчная кислота, например, хирургическое удаление подвздошной кишки, болезнь Крона или лечение рака. |
| Тип 2 | Идиопатический – причина неизвестна. |
| Тип 3 | Вызваны другими заболеваниями или состояниями, поражающими желудок или кишечник. Примеры включают удаление желчного пузыря, хронический панкреатит, целиакию или избыточный бактериальный рост в тонком кишечнике (SIBO). |
Камни в желчном пузыре, жировая болезнь печени и желчная диарея
Желчные кислоты вырабатываются печенью и накапливаются в желчном пузыре. Исследование 2017 года, в котором изучались файлы 578 пациентов, показало, что желчнокислая диарея была связана с желчными камнями и жировой болезнью печени.
Исследования показывают, что идиопатическая форма (тип 2) диареи желчных кислот может быть вызвана низким уровнем фактора роста фибробластов 19 (FGF19), который нарушает нормальный цикл желчных кислот. Имеются также данные о том, что повышенный вес связан с нарушением всасывания желчных кислот и низким уровнем FGF19.
☝️Узнайте, генетически ли вы предрасположены к желчнокаменной болезни , с помощью ДНК-теста Atlas.
Болезнь Крона
Основные отличия болезни Крона от язвенного колита Мальабсорбция желчных кислот является частым признаком воспалительного заболевания кишечника (ВЗК), особенно болезни Крона.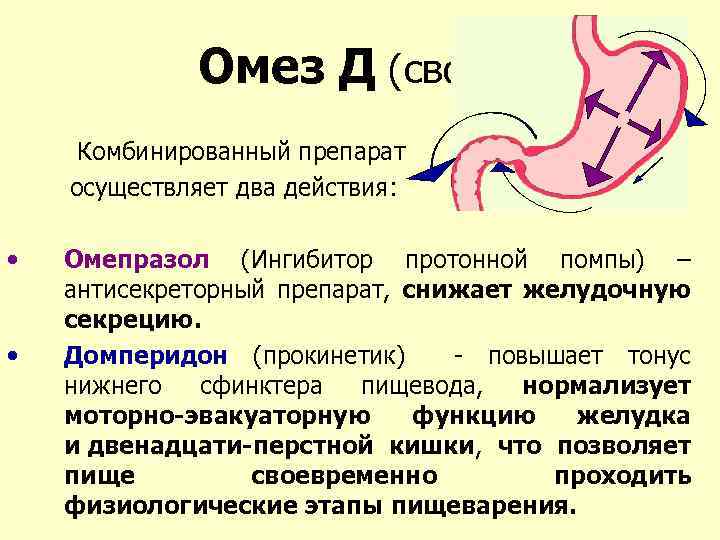 Это серьезное пожизненное заболевание может повредить любую область слизистой оболочки пищеварительного тракта от рта до ануса. Мальабсорбция желчных кислот типа 1 особенно распространена у людей с болезнью Крона, перенесших:
Это серьезное пожизненное заболевание может повредить любую область слизистой оболочки пищеварительного тракта от рта до ануса. Мальабсорбция желчных кислот типа 1 особенно распространена у людей с болезнью Крона, перенесших:
- резекцию подвздошной кишки (хирургическое удаление подвздошной кишки)
- илеит (хроническое воспаление подвздошной кишки)
Узнайте, соответствуете ли вы генетически предрасположен к воспалительному заболеванию кишечника и как ваши кишечные бактерии могут повлиять на вашу защиту от этого заболевания с помощью теста Atlas Microbiome Test.
Целиакия
Целиакия, наследственная форма непереносимости глютена, представляет собой аутоиммунное заболевание, при котором глютен запускает иммунную систему, которая начинает атаковать клетки тонкого кишечника. Он вызывает множество симптомов, связанных с пищеварением, включая диарею, запор, потерю веса и боль.
Мальабсорбция желчных кислот типа 3 поражает пациентов с целиакией, поскольку это заболевание может нарушать цикл реабсорбции желчных кислот.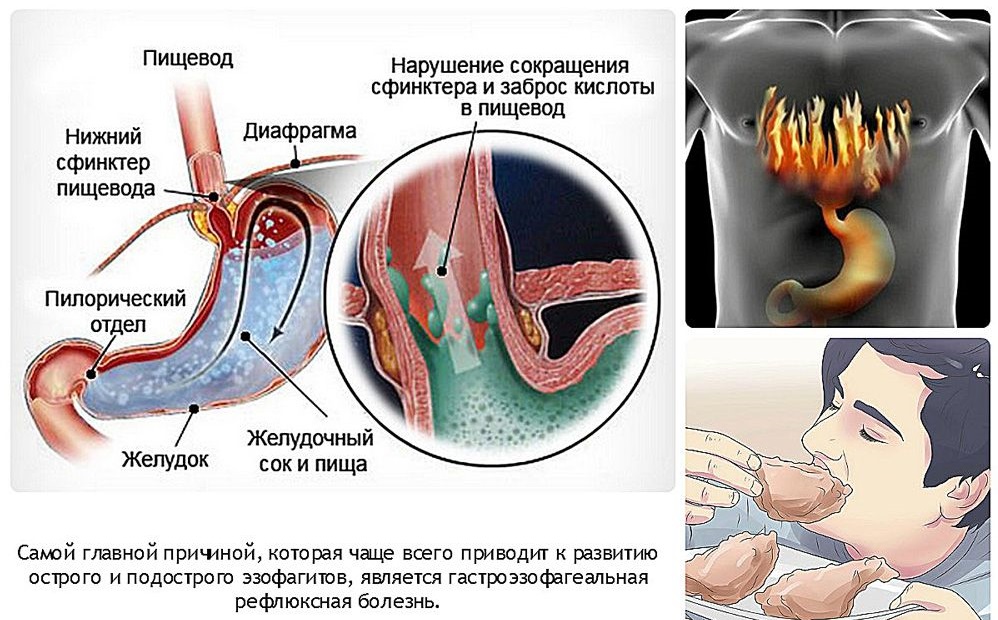 Целиакия также влияет на усвоение питательных веществ, таких как железо и цинк, при воспалении слизистой оболочки пищеварительного тракта.
Целиакия также влияет на усвоение питательных веществ, таких как железо и цинк, при воспалении слизистой оболочки пищеварительного тракта.
☝Узнайте, что ваша ДНК и микробиом кишечника говорят о непереносимости глютена с помощью тестов Atlas Microbiome and DNA Tests.
Симптомы мальабсорбции желчных кислот
Наиболее частым симптомом мальабсорбции желчных кислот является водянистая диарея, которая также может сопровождаться или не сопровождаться стеатореей (избыток жира в стуле). Хотя это состояние не опасно для жизни, оно может оказать негативное влияние на качество жизни человека.
Это связано с тем, что он вызывает учащение потребности в туалете, что может определять повседневную жизнь человека, а в тяжелых случаях мешать ему выходить из дома. Иногда диарея может быть бледной и жирной на вид, и ее трудно смыть.
Симптомы мальабсорбции желчных кислот
- водянистая диарея, часто желтая и жирная на вид
- часто нуждаюсь в туалете
- вздутие живота
- спазмы в животе
- чрезмерный, вонючий ветер
Другие симптомы могут быть похожи на симптомы синдрома раздраженного кишечника (СРК), такие как вздутие живота, чрезмерный метеоризм и спазмы в животе.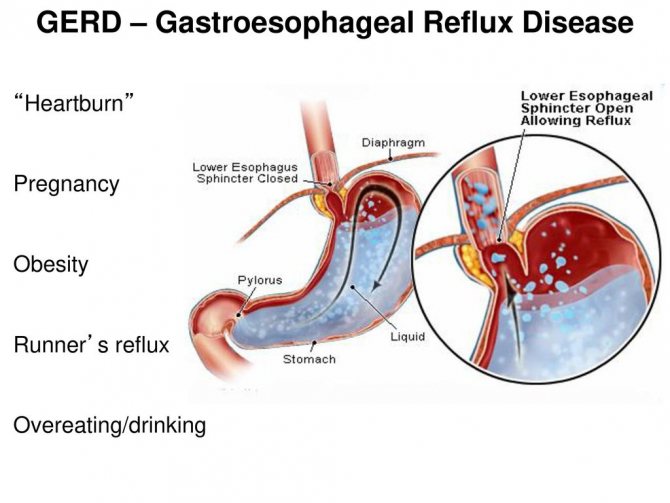 Люди с нарушением всасывания желчных кислот также могут быть подвержены риску дефицита витамина B12, поскольку это питательное вещество всасывается в подвздошной кишке, там же, где и желчные кислоты.
Люди с нарушением всасывания желчных кислот также могут быть подвержены риску дефицита витамина B12, поскольку это питательное вещество всасывается в подвздошной кишке, там же, где и желчные кислоты.
Таким образом, если этот отдел тонкой кишки поврежден или поражен и нарушено всасывание витамина B12, это может вызвать такие симптомы, как одышка и постоянное чувство усталости. Поэтому у некоторых людей с мальабсорбцией желчных кислот симптомом может быть утомляемость. Некоторые пациенты также сообщают о мальабсорбции желчных кислот и боли в суставах.
Желчные кислоты и кишечный микробиом
Кишечник человека является домом для триллионов бактерий, которые помогают поддерживать здоровье толстой кишки, укрепляют иммунитет и участвуют в метаболических процессах. Сбалансированный и разнообразный микробиом связан с хорошим здоровьем, а хрупкий и несбалансированный связан со многими заболеваниями.
У здоровых людей небольшие количества первичных желчных кислот попадают в толстую кишку, где специфические кишечные бактерии превращают их во вторичные желчные кислоты, такие как дезоксихолевая кислота (ДХК).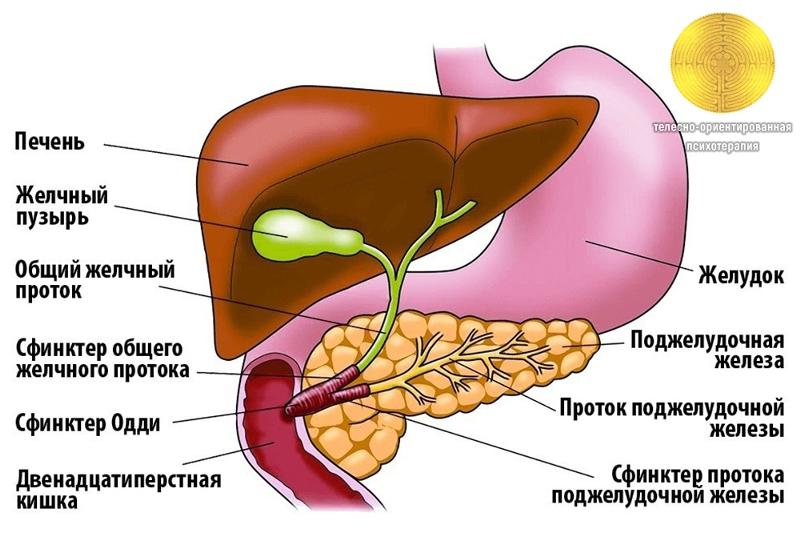 Эти вторичные желчные кислоты регулируют как состав микробиома кишечника, так и здоровье хозяина.
Эти вторичные желчные кислоты регулируют как состав микробиома кишечника, так и здоровье хозяина.
Исследование взаимосвязи между кишечными бактериями и желчнокислотной диареей, проведенное в 2020 году, показало, что у пациентов с этим заболеванием микробиом был менее разнообразным. Авторы также отметили изменения в профилях короткоцепочечных жирных кислот и составе кишечного микробиома. Вполне вероятно, что в ближайшие годы по этой теме будет известно больше.
Диагностика мальабсорбции желчных кислот
Золотым стандартом теста на мальабсорбцию желчных кислот является тест с гомотаурохолевой кислотой селена (SeHCAT). Пациент принимает капсулу, содержащую желчные кислоты с радиоактивной меткой, и делает несколько снимков в разные периоды времени для наблюдения за циклом желчных кислот.
Тест измеряет, сколько желчных кислот с радиоактивной меткой все еще остается в брюшной полости через несколько дней. Если результаты показывают меньше желчных кислот с радиоактивной меткой, это указывает на то, что желчные кислоты не удерживаются в норме, что является признаком мальабсорбции желчных кислот.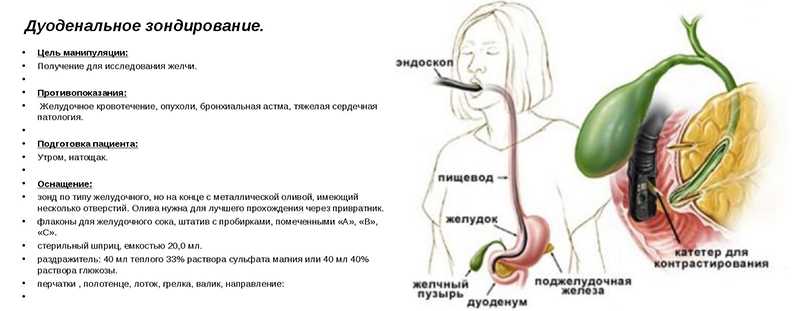
Другими диагностическими тестами, которые можно использовать для диагностики мальабсорбции желчных кислот, являются сывороточные биомаркеры синтеза желчных кислот в печени, такие как C4 и FGF19 в сыворотке натощак. Также могут быть использованы общие и отдельные фекальные желчные кислоты.
Лечение мальабсорбции желчных кислот
Основными вариантами лечения мальабсорбции желчных кислот являются медикаментозное лечение и изменение диеты. Поскольку тип 1 и тип 3 вызваны основными заболеваниями, может потребоваться их лечение в первую очередь, что может улучшить симптомы, связанные с мальабсорбцией желчных кислот.
Лекарства
Связывающие желчные кислоты назначают людям, страдающим нарушением всасывания желчных кислот. Они работают, связываясь с желчными кислотами в тонком кишечнике, предотвращая их раздражение слизистой оболочки кишечника при прохождении через желудочно-кишечный тракт.
Эти жиросжигатели не всегда хорошо переносятся. Существует также риск побочных эффектов со стороны желудочно-кишечного тракта, таких как запор, расстройство желудка, диарея и потеря аппетита при их приеме.
Диета с низким содержанием жиров
Лица, у которых диагностирована мальабсорбция желчных кислот, могут быть направлены к диетологу для контроля симптомов. Во многих случаях рекомендуется съедать менее 40 г жиров в день и делать здоровые замены, например, цельное молоко на обезжиренное или полуобезжиренное.
Продукты с нарушением всасывания желчных кислот, которых следует избегать
- масло и маргарин
- сливочный сыр
- жирное мясо или мясо с видимым жиром
- масло для жарки
- твердый (полноценный) сыр
- Тесто (особенно слоеное и песочное)
- Кожа на мясе (например, шкварках из курицы или свинины)
- цельное молоко
Исследование 40 пациентов с мальабсорбцией желчных кислот, проведенное в 2015 году, показало, что диета с низким содержанием жиров может значительно уменьшить такие симптомы, как вздутие живота, частоту походов в туалет и императивные позывы. Участники также сообщили об уменьшении газообразования, болей в животе и жирных какашек.
Жизнь с мальабсорбцией желчных кислот
Мальабсорбция желчных кислот может оказать серьезное влияние на качество жизни, особенно если ее не диагностировать или не лечить. Наиболее распространенным симптомом является диарея, и некоторым людям может потребоваться более 10 раз в день.
Это может значительно снизить качество жизни человека и его социализацию. Лечение, такое как медикаментозное лечение или лечение основной причины, может помочь облегчить симптомы. Диетические изменения также могут быть полезными.
☝ ПОМНИТЕ☝ Если вы страдаете продолжительной диареей или тяжелыми желудочно-кишечными симптомами, не ждите. Обратитесь за помощью к врачу!
Как это влияет на ваше здоровье?
Автор: WebMD Editorial Contributors
В этой статье
- Понимание мальабсорбции желчных кислот
- Что такое желчь?
- Диагностика мальабсорбции желчных кислот
- Лечение мальабсорбции желчных кислот
Желчные кислоты — это жидкое вещество, вырабатываемое вашей печенью для облегчения переваривания пищи. Ваше тело обычно выделяет желчь в правильных количествах в зависимости от пищи, которую вы едите. Но иногда ваше тело производит слишком много желчи или не может правильно ее использовать, что приводит к мальабсорбции желчных кислот (BAM).
Ваше тело обычно выделяет желчь в правильных количествах в зависимости от пищи, которую вы едите. Но иногда ваше тело производит слишком много желчи или не может правильно ее использовать, что приводит к мальабсорбции желчных кислот (BAM).
Понимание мальабсорбции желчных кислот
Когда слишком много желчных кислот из желудка попадает в толстую кишку, это приводит к:
- Водянистому стулу
- Ощущению срочности, когда вам нужно идти
- Недержанию мочи или подтеканию9 Желчные кислоты связаны с диареей, но недостаточно распознаются и не диагностируются как причина хронической диареи. Около трети людей, у которых диагностирован синдром раздраженного кишечника с диареей (СРК-Д), также имеют мальабсорбцию желчных кислот.
Мальабсорбция желчных кислот не является самостоятельным заболеванием. Это часто сопровождается другими заболеваниями. Например, около 50% людей с хронической или рецидивирующей диареей, также называемой функциональной диареей, страдают от мальабсорбции желчных кислот.
 Около 35% людей с воспалением толстой кишки, также называемым микроскопическим колитом, страдают мальабсорбцией желчных кислот. Но мальабсорбцию желчных кислот часто забывают при диагностике диареи.
Около 35% людей с воспалением толстой кишки, также называемым микроскопическим колитом, страдают мальабсорбцией желчных кислот. Но мальабсорбцию желчных кислот часто забывают при диагностике диареи.Если у вас хроническая диарея, обязательно сообщите своему врачу о возможности мальабсорбции желчных кислот. Оценив стул на наличие желчи, вы сэкономите время и избавитесь от более инвазивных тестов, таких как колоноскопия.
Что такое желчь?
Желчь — желто-зеленая телесная жидкость, выполняющая две основные функции. Желчь помогает расщеплять жиры в желудке, когда пища переваривается. Он также выводит отходы из вашей пищеварительной системы. В желчи есть солевой компонент, который расщепляет жир из пищи, поглощает его и перемещает в стул для удаления.
Ваша печень вырабатывает желчь с помощью специальных клеток. Ваши желчные протоки собирают желчь. Затем он проходит через печеночный проток, соединяется с пузырным протоком в желчном пузыре и становится общим желчным протоком.

В процессе пищеварения около половины желчи накапливается в желчном пузыре, маленьком органе, расположенном прямо под печенью. Когда вы едите, ваш желчный пузырь должен выделять в желудок нужное количество желчи, чтобы расщепить содержание жира. Ваш желчный пузырь управляет количеством выделяемой желчи в зависимости от того, сколько вашему желудку нужно для пищеварения.
Диагностика мальабсорбции желчных кислот
Мальабсорбция желчных кислот встречается у 1-2% населения США. В США доступны два теста для диагностики мальабсорбции желчных кислот.
Анализ кала на желчные кислоты. Ваш врач проводит 48-часовой анализ кала. Если у вас хроническая диарея, у вас, вероятно, будет более высокий уровень первичных желчных кислот, холевой кислоты и хенодезоксихолевой кислоты, каждый из которых связан с синдромом раздраженного кишечника с диареей. Ваш врач просит вас голодать или прекратить прием пищи на определенный период времени и использует сыворотку, предназначенную для выявления повышенного содержания желчных кислот в стуле.
 Недостатком этого теста является то, что вы можете получить ложноположительный или ложноотрицательный результат, если у вас заболевание печени или вы принимаете статины.
Недостатком этого теста является то, что вы можете получить ложноположительный или ложноотрицательный результат, если у вас заболевание печени или вы принимаете статины.Лечение мальабсорбции желчных кислот
Лекарства. Холестирамин является основным лекарством, назначаемым при таких состояниях, как мальабсорбция желчных кислот. Он предназначен для расщепления в толстой кишке для облегчения симптомов хронической диареи.
Хирургия. Если изменения образа жизни и лекарства не помогают вашим симптомам, врач может порекомендовать операцию по удалению желчного пузыря. Помимо проблем с желчью, эта операция может быть использована для решения:
- Желчные камни в желчном пузыре, также известные как холелитиаз
- Желчные камни в желчных протоках, также известные как холедохолитиаз
- Воспаление желчного пузыря, также известные как холецистит
- Стойкие полипы, воздействующие на ткани, окружающие желчный пузырь, также известные как воспаление поджелудочной железы
- как панкреатит
Хирургическая процедура по удалению желчного пузыря называется холецистэктомией.

 Перед использованием обсудите с врачом возможные побочные эффекты данных продуктов.
Перед использованием обсудите с врачом возможные побочные эффекты данных продуктов.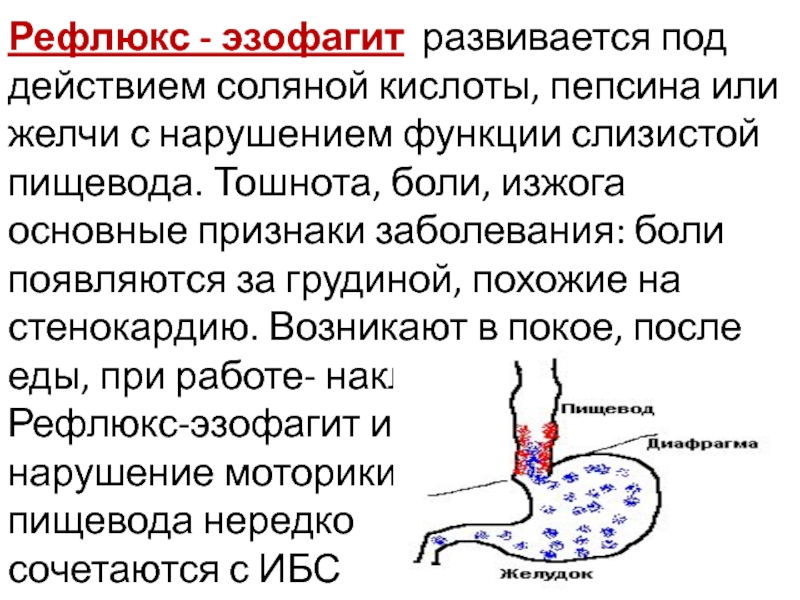 Если Вы думаете, что принимаемый препарат, влияет на Ваши симптомы, обсудите со своим лечащим врачом, чем его можно заменить. Не прерывайте назначенное лечение не проконсультировавшись у врача.
Если Вы думаете, что принимаемый препарат, влияет на Ваши симптомы, обсудите со своим лечащим врачом, чем его можно заменить. Не прерывайте назначенное лечение не проконсультировавшись у врача.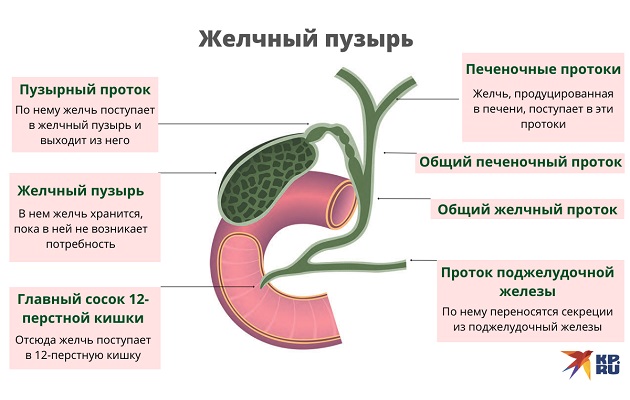
 Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением. Н. – 2014
Н. – 2014 Около 35% людей с воспалением толстой кишки, также называемым микроскопическим колитом, страдают мальабсорбцией желчных кислот. Но мальабсорбцию желчных кислот часто забывают при диагностике диареи.
Около 35% людей с воспалением толстой кишки, также называемым микроскопическим колитом, страдают мальабсорбцией желчных кислот. Но мальабсорбцию желчных кислот часто забывают при диагностике диареи.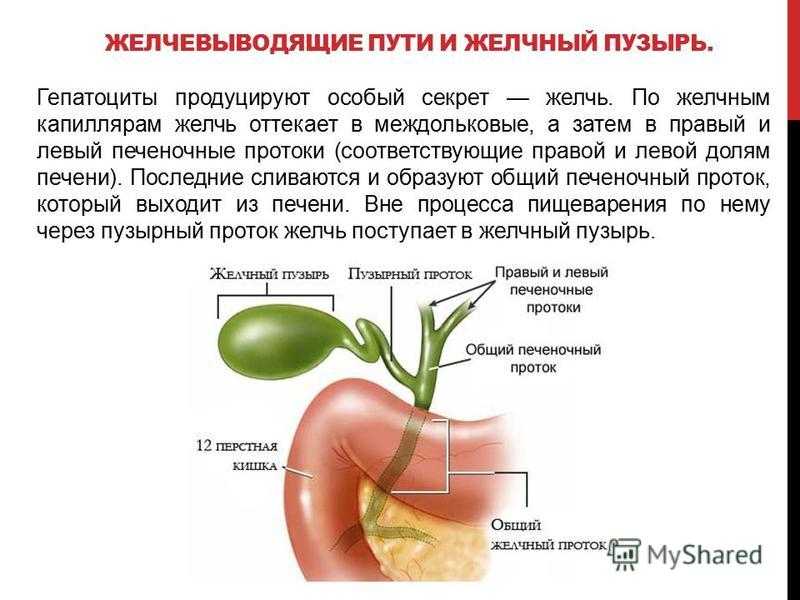
 Недостатком этого теста является то, что вы можете получить ложноположительный или ложноотрицательный результат, если у вас заболевание печени или вы принимаете статины.
Недостатком этого теста является то, что вы можете получить ложноположительный или ложноотрицательный результат, если у вас заболевание печени или вы принимаете статины.