Низкое расположение плаценты
Главная / Гинеколог / Низкое расположение плаценты
Плацента — временный орган, который образуется в теле беременной женщины для того, чтобы поддерживать связь между её организмом и плодом. Она фильтрует кровь, которой питается ещё не родившийся малыш, очищая её от токсинов и других вредных веществ.
Данная патология может быть весьма опасной в некоторых случаях, в других же проходит без всякого лечения и не приносит проблем.
Виды расположения плаценты
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
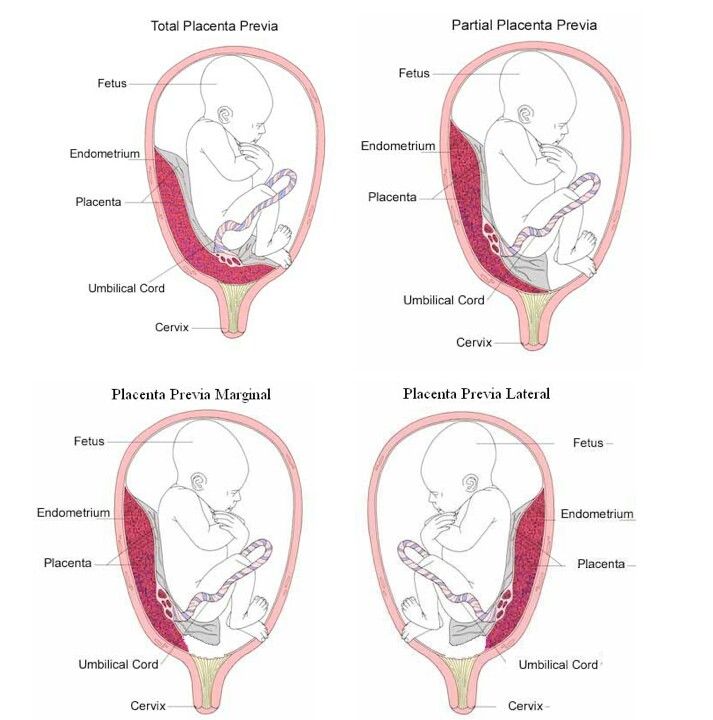
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки.
Причины низкого расположения плаценты
Многие причины низкого расположения плаценты обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки.
Симптомы низкого расположения плаценты
Опасность данной патологии в том, что она практически никак себя не проявляет. Обычно признаки того, что с плацентой не всё в порядке, являются следствием уже запущенных и необратимых процессов — например, её отслоения. Это могут быть:
Это могут быть:
- тянущие боли, чувство тяжести в области живота;
- кровянистые выделения при низком расположении плаценты — тревожный сигнал того, что необходимо вызывать скорую помощь;
- замирание плода в утробе на продолжительное время или же, наоборот, его слишком бурная активность — это вызвано гипоксией;
- на УЗИ при такой патологии в 50% случаев является неправильное предлежание плода;
- в 30% случаев женщины мучаются сильным токсикозом.
Сама беременная не может заподозрить у себя низкое расположение плаценты. Это можно увидеть только на плановых УЗИ, которые необходимо проходить всем обязательно. После ультразвукового обследования смогут не только уточнить или опровергнуть диагноз, но и определить вид патологии.
Лечение и профилактика низкой плацентации
Ведение беременности при низкой плацентации всегда очень внимательное. Женщине предстоит много раз пройти УЗИ, ограничивать физическую активность и прекратить половую жизнь. Продолжительное время повышенный тонус матки может провоцировать отслойку неправильно расположенной плаценты, оттуда и кровотечения, и возможно смерть плода в результате острой гипоксии, если отслойка плаценты большая. Кровотечение может спровоцировать даже гинекологический осмотр шейки матки, потому без особых на то причин врачи стараются не проводить осмотры на кресле.
Продолжительное время повышенный тонус матки может провоцировать отслойку неправильно расположенной плаценты, оттуда и кровотечения, и возможно смерть плода в результате острой гипоксии, если отслойка плаценты большая. Кровотечение может спровоцировать даже гинекологический осмотр шейки матки, потому без особых на то причин врачи стараются не проводить осмотры на кресле.
Слушайтесь врачей и надейтесь на лучшее. Многие женщины рожают самостоятельно или с помощью операции кесарева сечения здоровых деток при низком предлежании плаценты.
Если Вам необходима помощь опытного гинеколога, записывайтесь на консультацию по телефонам 8 (49244) 9-32-49, 8 (910) 174-77-72.
Новости Все
НОВЫЙ ГОД, САЛЮТЫ, ФЕЙЕРВЕРКИ… Как обезопасить свои глаза? Советы врачей медцентра «Север» г. Александров
Подробнее…
«Обидчивая кожа» — как не заработать обострение в Новогодние праздники? Поговорим с дерматологом медцентра «Север» — Караевой Эльмирой Зульфигаровной.
Подробнее…
Опрос
Каких еще врачей Вы хотели бы видеть в нашем центре| Травматолог | |
| Хирург | |
| Офтальмолог | |
| Стоматолог | |
| Аллерголог | |
| Онколог |
Другой вариант ответа?
Преждевременная отслойка плаценты: что нужно знать будущей маме и как не пропустить ее признаки | Блог
Для начала давайте поговорим о том, что такое плацента?
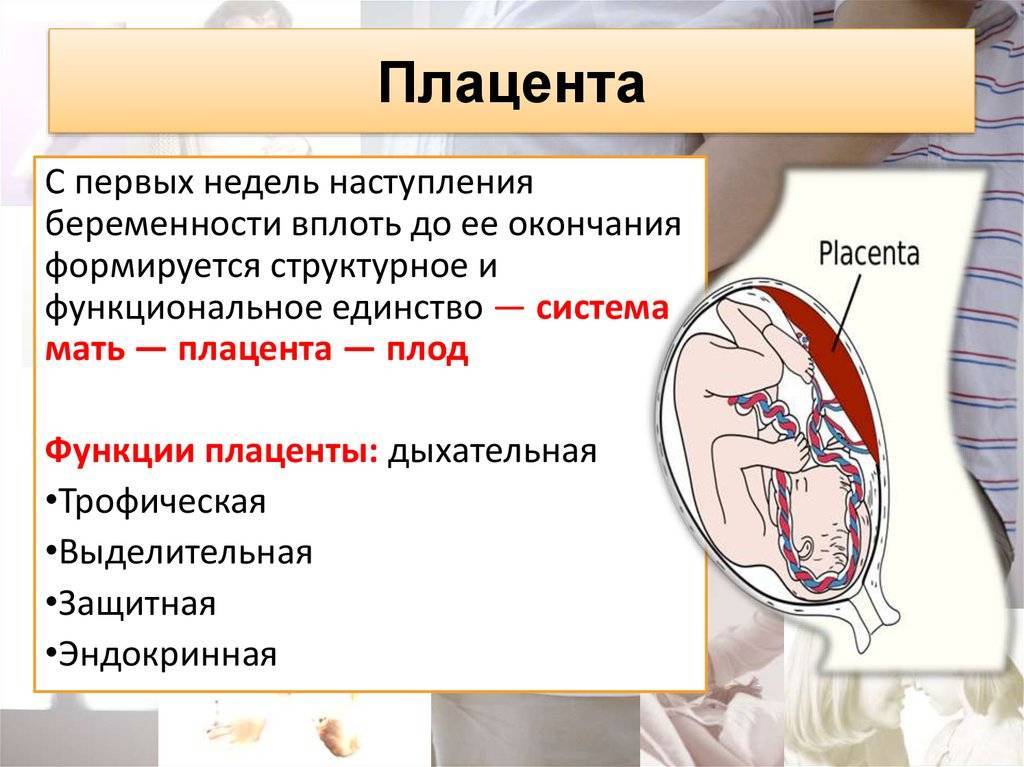
Плацента – это эмбриональный орган, соединяющий организм матери и ребенка. Ее уникальность в том, что это единственный «одноразовый» орган. Плацента начинает развиваться со 2 недели беременности, формируется до 15-16 недели и достигает полной функциональной зрелости к 36 неделе. А после рождения плода (в третьем периоде родов), она отделяется и покидает тело матери, запуская на эндокринологическом уровне процесс лактации.
Плацента выполняет такие важные функции, как газообмен, обмен питательных веществ между материнским организмом и ребенком, обеспечивает иммунологическую защиту и работает как железа внутренней секреции, вырабатывая гормоны, необходимые для развития плода и нормального течения беременности. Каждую минуту в плаценту поступает около 500 мл крови, но при этом она является своеобразным барьером, который не позволяет смешиваться крови матери и ребенка, а также препятствует попаданию многих токсических веществ в кровяное русло малыша.
В этой статье мы поговорим о преждевременной отслойке плаценты.
Это состояние встречается достаточно редко (до 1,5% от числа всех беременностей), но является причиной таких угрожающих осложнений как массивное кровотечение и геморрагический шок, дистресс плода, который в некоторых случаях может стать причиной его смерти. В норме отсоединение плаценты от внутренней стенки матки происходит только после рождения плода. Если это происходит до начала родовой деятельности, а также в первом либо втором периоде родов – это и есть преждевременная отслойка нормально расположенной плаценты.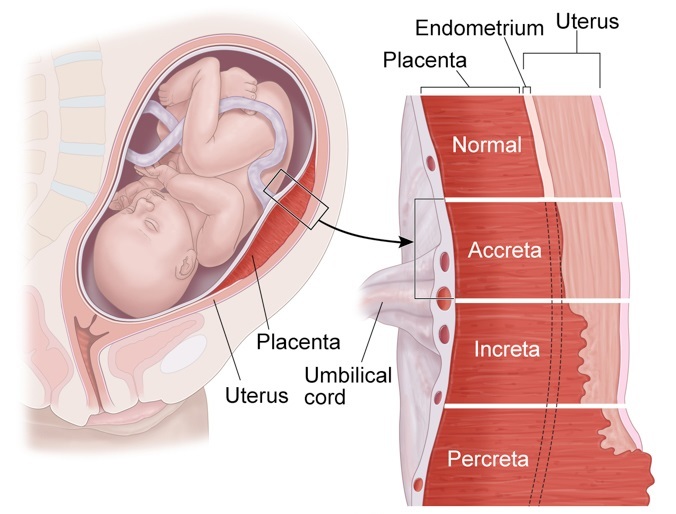 Такое состояние является очень опасной патологией, которая требует немедленной диагностики и решения дальнейшей медицинской тактики в ближайшие сроки.
Такое состояние является очень опасной патологией, которая требует немедленной диагностики и решения дальнейшей медицинской тактики в ближайшие сроки.
Причины преждевременной отслойки плаценты
Единственной причины преждевременной отслойки плаценты на сегодняшний день, к сожалению, не установлено. Есть много теорий, но в целом возникновение этого состояния ассоциируют со многими провоцирующими факторами.
К основным факторам риска относятся:
- артериальная гипертензия,
- сахарный диабет
- возраст беременной старше 40 лет
- многоплодная беременность
- многоводие
- переношенная беременность и большой плод
- хирургические вмешательства на матке в прошлом
- нарушение свертывания крови,
- аутоиммунные заболевания
- заболевание почек
- вредные привычки такие, как курение и употребление наркотических веществ
- воспалительные заболевания матки и плаценты, аномалии развития матки.

Причины, которые могут спровоцировать отслойку плаценты: физическая травма беременной (ДТП, падение, удар в живот), нарушение сократительной деятельности матки, стресс, грубые акушерские манипуляции.
Виды отслойки плаценты
Различают следующие виды отслойки плаценты: частичную и полную.
Частичная отслойка в свою очередь может быть центральной и краевой.
Почему эта классификация так важна? А потому, что от места и объема отслойки зависит как клиническая картина, так и медицинская тактика. Частичная отслойка может быть прогрессирующей и не прогрессирующей.
Не прогрессирующая отслойка имеет значительно лучший прогноз для беременной, ведь в этом случае возможно консервативное лечение с сохранением беременности.
Симптомы преждевременной отслойки плаценты:
Вот триада основных симптомов, которые могут быть признаком преждевременной отслойки плаценты:
- боль в животе, чувство повышение тонуса матки;
- кровянистые выделения из половых путей;
- нарушение сердцебиения плода, что свидетельствует о дистрессе плода.

Также женщина может почувствовать реакцию малыша на уменьшение количества кислорода, поступающего к нему из-за отслойки плаценты – он начинает активнее двигаться, реагируя на гипоксию.
Не всегда эти симптомы появляются одновременно! Например, при краевой отслойке плаценты кровь изливается во влагалище, а значит женщина видит признаки кровотечения. При центральной отслойке формируется ретроплацентарная гематома. Кровотечение является внутренним, а значит беременная может не заметит его признаков. О внутреннем кровотечении может свидетельствовать появление ускоренного сердцебиения у женщины, снижение артериального давления, тошнота, головокружение, резкая слабость.
Однако, при центральной отслойке плаценты, кровь скапливается перед плацентой и начинает «давить» на близлежащие ткани. В результате возникает выраженный болевой синдром.
Необходимо подчеркнуть, что при появлении хотя бы одного из симптомов необходимо срочно сообщить об этом врачу! Это состояние может быть очень опасным для Вас и Вашего малыша, поэтому важно своевременно его диагностировать.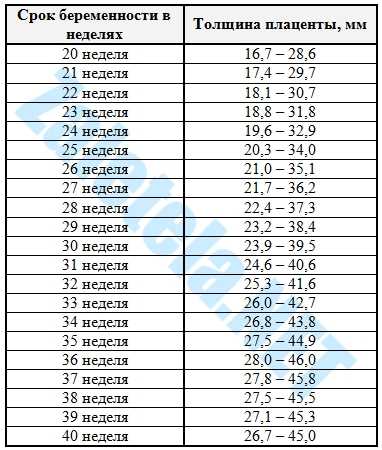
Диагностика преждевременной отслойки плаценты
Диагностика преждевременной отслойки плаценты основывается не только на клинических симптомах и гинекологическом осмотре. Ультразвуковая диагностика – основной метод, который позволяет точно оценить локализацию и площадь отслоившегося участка плаценты и увидеть наличие или отсутствие гематомы. Также УЗИ позволяет отличить преждевременную отслойку от предлежания плаценты (аномальное ее расположение, при котором она перекрывает внутреннее зево шейки матки). Это состояние может иметь схожие симптомы, так как оно нередко сопровождается кровотечением. Состояние плода и степени его гипоксии определят с помощью кардиотокографии, а допплерография, в свою очередь, оценивает нарушения маточно-плацентарного кровообращении. На основе данных результатов обследования врач акушер-гинеколог, а чаще консилиум врачей, принимает решение о роде дальнейшей медицинской тактики.
Лечение преждевременной отслойки плаценты
Лечение преждевременной отслойки плаценты всегда требует госпитализации беременной в роддом для постоянного наблюдения за ее состоянием. В случаях не прогрессирующей отслойки плаценты легкой степени со стабильным состоянием матери и плода возможна консервативная тактика с медикаментозной терапией и сохранением беременности. Прогрессирующая отслойка, а также отслойка тяжелой степени безусловно требует проведения экстренного кесарева сечения.
В случаях не прогрессирующей отслойки плаценты легкой степени со стабильным состоянием матери и плода возможна консервативная тактика с медикаментозной терапией и сохранением беременности. Прогрессирующая отслойка, а также отслойка тяжелой степени безусловно требует проведения экстренного кесарева сечения.
В случае полной отслойки плаценты, при быстром прогрессировании этого состояния, возникает массивное кровотечение, несущее угрозу жизни как беременной, так и ребенка. В такой ситуации хирурги всегда ставят в приоритете жизнь женщины и делают все необходимое, чтобы ее спасти. Некоторые случаи могут, к сожалению, нуждаться даже в такой радикальной хирургической тактике, как удаление матки. Однако на современном уровне развития медицины появляется все больше технологий, позволяющих при своевременном оказании помощи сохранить не только жизнь матери и ребенка, но и репродуктивные функции женщины. В частности, наши врачи акушер-гинекологи и анестезиологи пользуются актуальными международными медицинскими протоколами, позволяющими обеспечить максимально безопасные роды. Также разработаны соответствующие алгоритмы для оперативных вмешательств с высоким риском кровотечения. Благодаря новейшим технологиям сосудистой хирургии с рентгеновским и УЗ-контролем можно быстро и безопасно останавливать массивные кровотечения. Именно для этого мы заботимся, чтобы в нашем роддоме всегда было необходимое количество препаратов крови и всего необходимого современного оборудования, которое может понадобиться в критических ситуациях.
Также разработаны соответствующие алгоритмы для оперативных вмешательств с высоким риском кровотечения. Благодаря новейшим технологиям сосудистой хирургии с рентгеновским и УЗ-контролем можно быстро и безопасно останавливать массивные кровотечения. Именно для этого мы заботимся, чтобы в нашем роддоме всегда было необходимое количество препаратов крови и всего необходимого современного оборудования, которое может понадобиться в критических ситуациях.
Довольно часто будущие мамы спрашивают о профилактике возникновения такого осложнения, как отслойка плаценты.
Мы советуем придерживаться следующих рекомендаций:
- избегать стрессовых ситуаций, чрезмерной физической активности, факторов, которые могут привести к физической травме,
- не курить и не употреблять наркотические вещества
- контролировать уровень своего артериального давления во время беременности.
Ну и конечно, наши пациентки, которые имеют определенные хронические заболевания, требуют особого внимания. Им необходимо своевременно проходить все необходимые обследования и придерживаться назначенного лечения и рекомендаций.
Им необходимо своевременно проходить все необходимые обследования и придерживаться назначенного лечения и рекомендаций.
Если у Вас еще остались вопросы по этой теме – обращайтесь к нашим специалистам! Берегите себя и будьте внимательны к своему самочувствию!
Желаю, чтобы ваша беременность была источником только положительных эмоций!
Предлежание плаценты | Беременность Роды и ребенок
Предлежание плаценты | Беременность Рождение и ребенок начало содержания6-минутное чтение
Слушать
Если во время беременности у вас возникло кровотечение, немедленно обратитесь к акушеру или врачу. Если кровотечение и боль сильная, вызовите скорую помощь по тройному нулю (000). Или обратитесь в отделение неотложной помощи ближайшей больницы.
Что такое предлежание плаценты?
Предлежание плаценты — это когда плацента либо слишком близко, либо закрывает шейку матки.
По мере развития беременности ваш ребенок и плацента увеличиваются в размерах. Ваша матка расширяется, и это влияет на положение плаценты.
Область прикрепления плаценты обычно вытягивается вверх по мере роста матки. Это часто отодвигает плаценту от шейки матки. Примерно у 1 из 200 женщин в конце беременности может развиться предлежание плаценты.
Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты. Тем не менее, важно посещать обычные дородовые осмотры на протяжении всей беременности. Часто осложнения могут быть выявлены во время этих назначений.
Что вызывает предлежание плаценты?
Очевидной причины предлежания плаценты нет. Хотя есть несколько факторов, которые могут увеличить риск предлежания плаценты. К ним относятся:
- кесарево сечение в прошлом (особенно если ваш последний ребенок родился с помощью кесарева сечения)
- курение
- старший возраст матери
- иметь близнецов
- рубцовая ткань на матке после перенесенной операции
Как диагностируется предлежание плаценты?
Предлежание плаценты можно диагностировать с помощью УЗИ.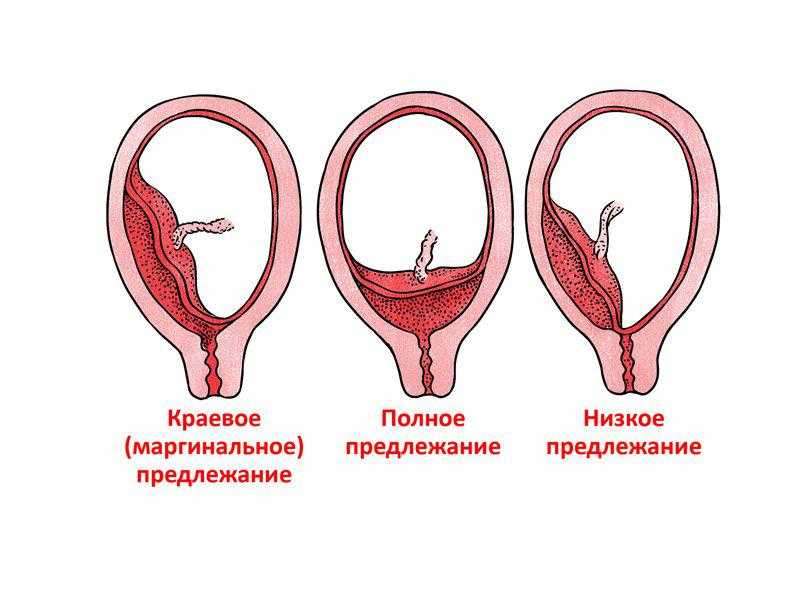
Положение вашей плаценты будет записано при ультразвуковом сканировании в возрасте 18–22 недель (если вы решите пройти этот тест). Если ваша плацента расположена низко или закрывает шейку матки, вам предложат дополнительные УЗИ позже во время беременности. Обычно это примерно 32 недели. Это связано с тем, что нижняя часть матки растягивается по мере роста ребенка, а это означает, что плацента может перемещаться выше в матке по мере развития беременности.
Предлежание плаценты часто описывают как; либо большая, либо малая, либо степень 1,2,3 или 4. Это поможет вашей медицинской бригаде и вам понять тяжесть состояния или то, какая часть плаценты покрывает шейку матки, при этом предлежание плаценты 4 степени является наиболее серьезным .
Ваша акушерка или врач могут также заподозрить предлежание плаценты, если:
- У вас есть вагинальное кровотечение после 20 недель беременности – оно обычно безболезненно и может произойти спонтанно или после полового акта.

ИЛИ - Если ваш ребенок лежит в необычном положении, например, поперек матки (поперечно) или дном вниз (тазовое предлежание)
Предлежание плаценты является наиболее частой причиной безболезненных кровотечений в последнем триместре беременности. Однако могут быть и другие причины кровотечения, помимо предлежания плаценты.
НАЙТИ МЕДИЦИНСКУЮ УСЛУГУ — Поисковая служба поможет вам найти врачей, аптеки, больницы и другие медицинские учреждения.
Как лечить предлежание плаценты?
Если у вас предлежание плаценты, вам и вашему ребенку будет предложено более частое наблюдение во время беременности. Возможно, вам потребуется уход в большом родильном доме и доступ к медицинской помощи на случай, если у вас начнется кровотечение.
Обычно вам предложат дополнительные ультразвуковые исследования, чтобы проверить расположение плаценты. Это связано с тем, что нижняя часть матки растягивается по мере роста ребенка, а это означает, что плацента может перемещаться выше в матке по мере развития беременности. Знание точного местоположения вашей плаценты поможет вашим врачам и акушеркам спланировать и обеспечить безопасный уход за вами и вашим ребенком.
Знание точного местоположения вашей плаценты поможет вашим врачам и акушеркам спланировать и обеспечить безопасный уход за вами и вашим ребенком.
Если у вас предлежание плаценты, вам могут потребоваться регулярные анализы крови. Ваш врач может контролировать уровень железа на протяжении всей беременности, и вам могут порекомендовать принимать таблетки железа, если у вас анемия (низкий уровень гемоглобина в крови). Скорее всего, вам потребуется переливание крови во время или после родов.
Время от времени во время беременности за ребенком можно наблюдать с помощью кардиотокографа (КТГ). КТГ записывает частоту сердечных сокращений вашего ребенка и реакцию на движения и сокращения. Ваша акушерка и врач будут следить за любыми изменениями частоты сердечных сокращений, чтобы проверить самочувствие вашего ребенка.
Если во время беременности у вас возникло вагинальное кровотечение, вам может потребоваться госпитализация. Это может быть до конца беременности. Это решение будет зависеть от ваших обстоятельств.
Если во время беременности у вас сильное вагинальное кровотечение, возможно, вам придется родить ребенка раньше (преждевременно). Пребывание в больнице не останавливает кровотечение, но при необходимости вы можете быстро получить помощь.
Ваш акушер, вероятно, посоветует вам сделать кесарево сечение до наступления срока родов. Это позволяет избежать риска преждевременных родов и кровотечения.
Ваш врач или акушер обсудит с вами результаты анализов и посоветует наиболее безопасные варианты беременности и родов с учетом ваших индивидуальных обстоятельств.
Возможны ли осложнения предлежания плаценты?
Предлежание плаценты может быть серьезным. Осложнения могут включать:
- тяжелую кровопотерю
- экстренное кесарево сечение
- переливание крови
- преждевременные роды
- гистерэктомия (удаление матки)
Предлежание плаценты также может быть связано с приращением плаценты.
Чтобы узнать больше, вы можете позвонить по телефону:
- Австралийская ассоциация родовых травм предлагает консультации, ресурсы и службу поддержки равных.
- Центр перинатального мастерства (COPE) предоставляет информацию и список вспомогательных услуг.
- Perinatal Anxiety & Depression Australia (PANDA) — позвоните по номеру 1300 726 306, чтобы поговорить с консультантом. Они доступны с понедельника по пятницу, с 9до 19:30 по восточному австралийскому времени.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436 или по видеосвязи. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
НаукаПрямой (Большое или незначительное предлежание плаценты: имеет ли значение?) , Королевский колледж акушеров и гинекологов Великобритании (предлежание плаценты, приращение плаценты и предлежание сосудов) , Королевский колледж акушерства и гинекологии Великобритании (Placenta Praevia и Placenta Accreta: диагностика и лечение) , Королевская женская больница Виктория, Австралия (проблемы с плацентой) Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: июль 2022 г.
Наверх
Связанные страницы
- Плацентарные осложнения при беременности
- О плаценте
Нужна дополнительная информация?
Предлежание плаценты — канал Better Health
Предлежание плаценты означает, что плацента прикрепилась к дну матки, над шейкой матки или рядом с ней.
Узнайте больше на веб-сайте Better Health Channel
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
ОКНужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Программа «Беременность, роды и младенец» финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Некоторые функции, инструменты или взаимодействие могут работать неправильно.
5 проблем с плацентой, о которых должна знать каждая женщина
Проблемы с ее плацентой вдохновили врача Кортни Таунсел на то, чтобы специализироваться на том, чтобы помочь другим понять условия беременности с высоким риском, которые влияют на этот жизненно важный орган.
Для Кортни Таунсел, доктора медицинских наук, магистр наук, работа с пациентками, у которых беременные с высоким риском связаны с плацентой, — это жизненный опыт.
Таунсел, акушер-гинеколог из Мичиганской медицины, дважды оказывалась на месте своих пациентов. Обе ее беременности сопровождались двумя отдельными плацентарными заболеваниями.
Плацента – это временный орган, который развивается в матке во время беременности. Он обеспечивает ребенка питательными веществами и кислородом для развития и роста. Поскольку плацента создается при каждой беременности, у каждой беременности может быть свой исход.
Даже будучи обученным акушером-гинекологом с хорошим здоровьем — она регулярно бегает и играет в баскетбол — беременность Таунсел с высоким риском застала ее врасплох. Теперь она хочет поделиться своими знаниями. Вот пять плацентарных заболеваний, о которых она призывает каждую женщину знать до беременности.
Плацентарная недостаточностьПлацентарная недостаточность — это диагноз, который вызвал интерес Таунсела к исследованию беременностей высокого риска. Будучи резидентом акушер-гинеколога первого года, она была чрезвычайно бдительна во время своей первой беременности в возрасте 27 лет. Казалось, все шло по графику, пока на 34 неделе она не заметила, что ее ребенок плохо растет, а жидкость вокруг нее низкий. Некоторые другие будущие мамы могут заметить, что ребенок редко двигается. В некоторых случаях единственным симптомом является смерть малыша.
При этом заболевании плацента не может доставлять ребенку достаточное количество кислорода и питательных веществ, что может привести к задержке роста плода и возможным проблемам с развитием ребенка. Недостаточность возникает из-за того, что плацента не прикрепляется оптимально к матке, что препятствует расширению артерий и ограничивает поток важных питательных веществ и кислорода.
Недостаточность возникает из-за того, что плацента не прикрепляется оптимально к матке, что препятствует расширению артерий и ограничивает поток важных питательных веществ и кислорода.
Для выявления плацентарной недостаточности врачи могут заказать:
УЗИ для изучения особенностей плаценты, отложений кальция или толщины плаценты, а также размера плода
Нестрессовый тест плода, который контролирует частоту сердечных сокращений и сокращения плода
«Диагноз меня удивил, — говорит Таунсел. «У меня не было никаких медицинских показаний. Единственное, что немного увеличивало мой риск, это то, что я чернокожая женщина».
Другие потенциальные корреляции включают наличие диабета, высокого кровяного давления, анемии и нарушений свертываемости крови или использование препаратов, разжижающих кровь, употребление алкоголя, прием наркотиков или курение во время беременности.
БОЛЬШЕ ИЗ МИЧИГАНА: Подпишитесь на нашу еженедельную рассылку новостей
Мамам с этим заболеванием требуются частые визиты к акушеру-гинекологу с высоким риском, а также ограничения активности. Мамы должны убедиться, что весь возможный кровоток идет к плоду, а не к усталым мышцам.
Мамы должны убедиться, что весь возможный кровоток идет к плоду, а не к усталым мышцам.
«У меня было медицинское образование, но я до сих пор не полностью осознавал риски, которые могут возникнуть, и что они могут возникнуть, даже если вы молоды и здоровы», — говорит Таунсел, которая родила здорового сына в 37 недель.
ПреэклампсияПреэклампсия, осложнение беременности, которое приводит к повышению артериального давления и возможному повреждению почек, является еще одним заболеванием плаценты, с которым Таунсел лично столкнулась.
Его симптомы включают быстрое увеличение массы тела, отек ног, кистей и пальцев и головные боли. Выявление преэклампсии является одной из причин, по которой врачи проверяют артериальное давление и измеряют содержание белка в моче во время дородового наблюдения. Это может быть связано с аутоиммунными нарушениями, генетическими факторами, диетой и проблемами, связанными с кровеносными сосудами. Как ни странно, преэклампсия также может вызывать плацентарную недостаточность.
«Часто у пациентки начинают проявляться признаки плацентарной недостаточности. Это может быть индикатором будущих осложнений, таких как развитие проблем с высоким кровяным давлением во время беременности, таких как преэклампсия, гипертония или диабет», — говорит Таунсел.
Именно так прошла первая беременность Таунсел.
Ее вторая беременность, однако, была почти идеальной до родов. Ей было 32 года, и из-за своего анамнеза она ежедневно принимала детский аспирин. Глобальные исследования показали, что ежедневный прием аспирина улучшает исходы и снижает риск преэклампсии на 30%. Исследования показывают, что это помогает сосудам лучше прикрепляться к матке и оставаться открытыми во время беременности.
«Во время моей второй беременности я принимала аспирин, ребенок рос хорошо, и у меня просроченный срок, но у меня все еще развилась преэклампсия, но на этот раз это было через неделю после родов», — говорит она.
Через неделю после родов она все еще была опухшей, никогда не теряла жидкости после родов, чувствовала усталость и одышку. Ее кровяное давление было высоким. В итоге она была госпитализирована на 72 часа, чтобы получать магний для предотвращения судорог.
Ее кровяное давление было высоким. В итоге она была госпитализирована на 72 часа, чтобы получать магний для предотвращения судорог.
Этот опыт сделал ее более подготовленным врачом.
«Всякий раз, когда я начинаю женщине принимать магний, я говорю с ней лично о том, как она может себя чувствовать, и о проблемах с высоким кровяным давлением во время беременности и о том, как вы с этим справляетесь», — говорит Таунсел.
Предлежание плацентыПредлежание плаценты возникает, когда плацента блокирует или частично блокирует шейку матки, которая является входом в матку. Это проблема, потому что ребенок проходит через шейку матки и родовые пути во время вагинальных родов.
Симптомы этого состояния включают судороги и кровотечения, как правило, после 20 недель. Лечение включает медикаментозное лечение, тазовый покой и ограничение активности, включая секс. Если состояние не может разрешиться само по себе, что случается часто, родоразрешение обычно осуществляется путем кесарева сечения.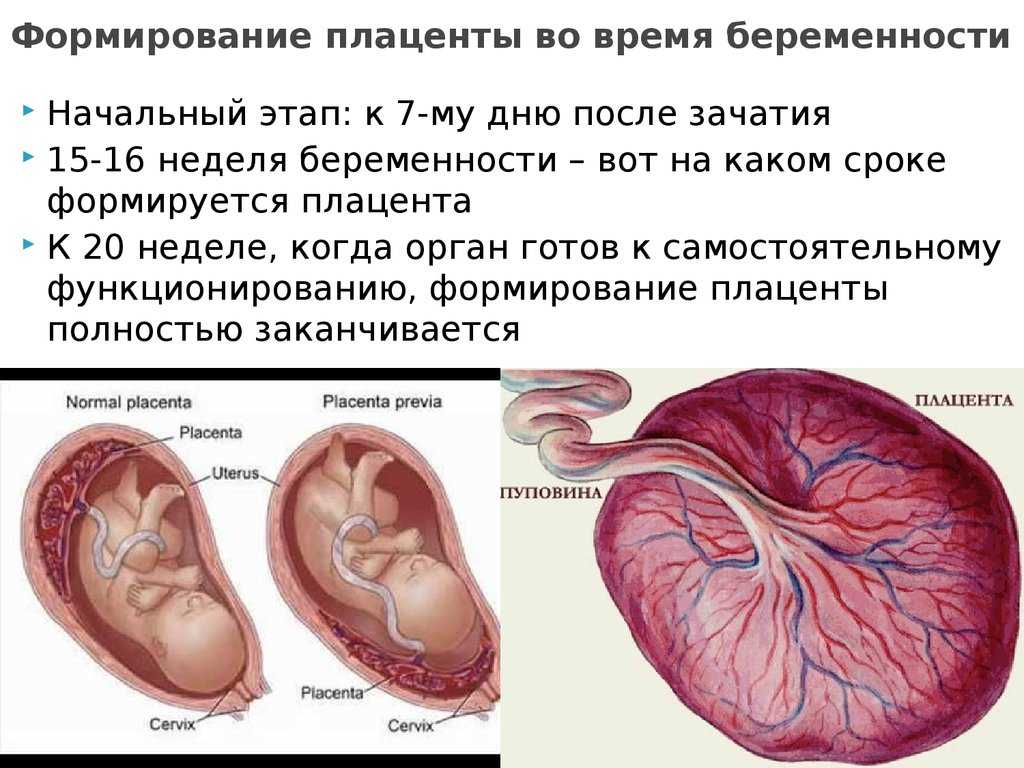
Исследователи не уверены в причине предлежания плаценты, но это часто связано с женщинами, которые ранее рожали, имели шрамы на матке или вынашивали нескольких детей. Чаще встречается у небелых женщин, у женщин старше 35 лет и у пациентов, которые курят или употребляют кокаин.
«Несмотря на то, что риск кровотечения и преждевременных родов выше, часто эти беременности проходят нормально, если диагностировано предлежание плаценты», — говорит Таунсел.
Отслойка плацентыКрайне опасное состояние как для матери, так и для ребенка, отслойка плаценты происходит, когда плацента преждевременно отделяется от стенки матки. Это может привести к прекращению снабжения ребенка кислородом и питательными веществами, ограничению его роста или вызвать преждевременные роды или мертворождение.
«Это также может привести к сильному кровотечению у мамы и быть опасным для ее жизни», — говорит Таунсел. Это может привести к переливанию крови, почечной недостаточности, проблемам со свертываемостью крови или гистерэктомии.
Иногда это происходит, когда мама переживает травму, такую как падение, автомобильная авария или удар в живот. Причиной также может быть быстрая потеря амниотической жидкости, которая смягчает положение ребенка в матке.
Другими факторами, повышающими риск, являются:
Гипертония или любые состояния, связанные с высоким кровяным давлением, такие как преэклампсия
Курение
Употребление кокаина
Инфекция матки
Возраст, особенно старше 40 лет
Это не то, что вы можете предотвратить, говорит Таунсел, но вы можете уменьшить риски, избегая курения и употребления наркотиков. При любой травме живота немедленно обратитесь к врачу.
Placenta Accreta Spectrum Иногда плацента слишком хорошо прикрепляется к матке. Если она расширяется слишком далеко в матку, это называется приращением плаценты. Он может даже достигать мочевого пузыря или оборачиваться вокруг прямой кишки.