Панариций – статьи о здоровье
Панариций у ребенка представляет собой воспалительный процесс, протекающий в основном в тканях верхней фаланги пальца руки или ноги. Панарицию всегда предшествуют мелкие проникающие травмы мягких тканей, не прошедшие должной обработки обеззараживающими средствами, особенно при повреждениях эпидермиса у новорожденных.
Залеченный местной терапией панариций у новорожденных склонен к частым рецидивам в старшем возрасте.
С учетом месторасположения и характера пораженных тканей выделяют следующие виды панариция:
- кожный
- околоногтевой
- подногтевой
- подкожный
- костный
- суставной
- костно-суставной
- сухожильный
Причины
Причины возникновения панариция всегда связаны с инфицированием травмированных мягких тканей пальцев рук и ног у детей. Способов занесения инфекции множество: царапины, оставленные животными, занозы, не обработанные антисептиками порезы, царапины, ссадины пальца, полученные при падении во время уличных игр. Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных также часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Неаккуратная либо нечастая обрезка ногтей, вросшие ногти у новорожденных также часто становятся причиной травм кутикул, а в дальнейшем – околоногтевого панариция.
Симптомы заболевания
Симптомы панариция развиваются быстро. Сначала воспаляются глубокие слои кожи, поверхность кожи краснеет. Если лечение отсутствует, начинается гнойный процесс. Образовывается пузырь с мутным серовато-желтым гноем. Область гнойника сильно болит, жжет. На этом этапе нельзя откладывать лечение, воспаление будет усугубляться, гнойник расти, проникая еще глубже в ткани.
Различные виды панариция проявляют свои специфические симптомы. Но существуют общие признаки, указывающие на острый гнойный воспалительный процесс:
- Палец руки, ноги отекает, опухает, поверхность кожи сильно краснеет. Если нагноение усугубляется, цвет кожи приобретает синюшный оттенок.
- Воспалившаяся область сильно болит, боль пульсирующая, постоянная, усиливающаяся.
- Подвижность пальца ограничена, ребенок не может согнуть, разогнуть пораженный палец, каждое движение приносит боль.

- Из-за острого воспаления повышается температура.
Диагностика
Диагноз выставляется на основании клинических симптомов болезни. Для определения формы панариция и уточнения локализации гнойника проводится пальпация пуговчатым зондом. Для исключения костного и суставного панариция выполняют рентгенографию. При этом следует учитывать, что, в отличие от костного панариция, при суставной форме заболевания изменения выявляются не сразу и могут быть слабо выраженными. Поэтому для уточнения диагноза следует назначать сравнительные рентгенограммы одноименного здорового пальца на другой руке или ноге.
Лечение панариция
Лечение панариция нужно начинать на самой ранней стадии, как только станут заметны первые симптомы. Тогда можно обойтись без оперативного вмешательства, ограничившись консервативными методами терапии. Консервативное лечение эффективно только во время серозно-инфильтративной стадии нагноения. Применяются методы местной гипотермии, УВЧ-терапии, сеансы электрофореза, ультразвука, ванночки с солью и содой, повязки на основе спирта и лекарственных препаратов.
При запущенном процессе проводится операция с применением местной анестезии. Иногда применяют альтернативные методы анестезии, включая общий наркоз. Врач делает разрезы тканей в пораженной области, удаляет омертвевшие участки кожи, вводит антибиотик местного действия в глубокие слои эпидермиса.
Жизнеспособные ткани дренируют, разрезы дезинфицируют, далее следует перевязка. Перед перевязкой врач тщательно осматривает разрезы, нет ли свищевого входа в глубокие слои тканей, где и расположен очаг нагноения.
Чтобы разрезы заживали быстрее и не происходило повторное инфицирование, назначают курс местной и общей антибактериальной терапии — антибиотики и антисептики.
Запишитесь на консультацию терапевта в клинике «МЕДСИ-ПроМедицина» в Уфе, врач назначит необходимое лечение.
Панариций: симптомы, диагностика и лечение
Хирург
Бохян
Тигран Суренович
Стаж 38 лет
Врач-хирург высшей категории, доктор медицинских наук, член International Association of Surgeons, Gastroenterologists and Oncologists
Записаться на прием
Панариций представляет собой воспалительный процесс гнойного типа острой формы, который локализуется в тканях на пальцах рук или ног, а также на ладонной части поверхности ладоней.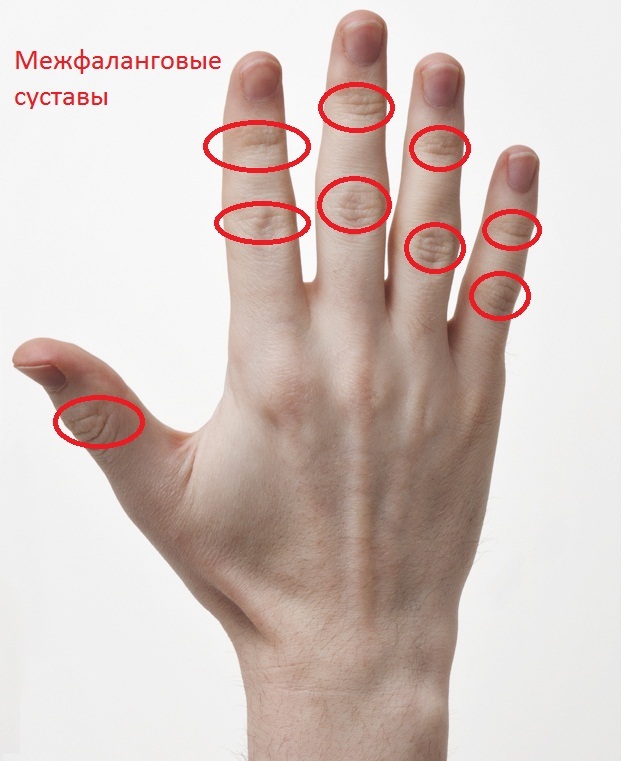
Панариций на пальце проявляется отеком и покраснением, болью и повышенной температурой тела, а также прочими симптомами общей интоксикации.
Диагностика панариция осуществляется с учетом жалоб пациента и осмотра специалиста. В случаях подозрений на глубокие формы (костная/суставная) патологии назначается рентген. Начальную стадию заболевания можно лечить консервативными методами, на более поздних стадиях формируется гнойник, который требует дренирования и вскрытия, а в запущенном виде проводится ампутация.
Панариций в основном бывает на руках, крайне редко встречается панариций на ногах. Относится к категории патологий гнойной хирургии. Развитие патологии происходит при участии гноеродных микроорганизмов, которые проникают в ткани через малейшие дефекты и трещины на коже. Самым частым микроорганизмом является стафилококк.
Легкая стадия панариция на руке или другой части тела отличается отеком, болями и покраснением.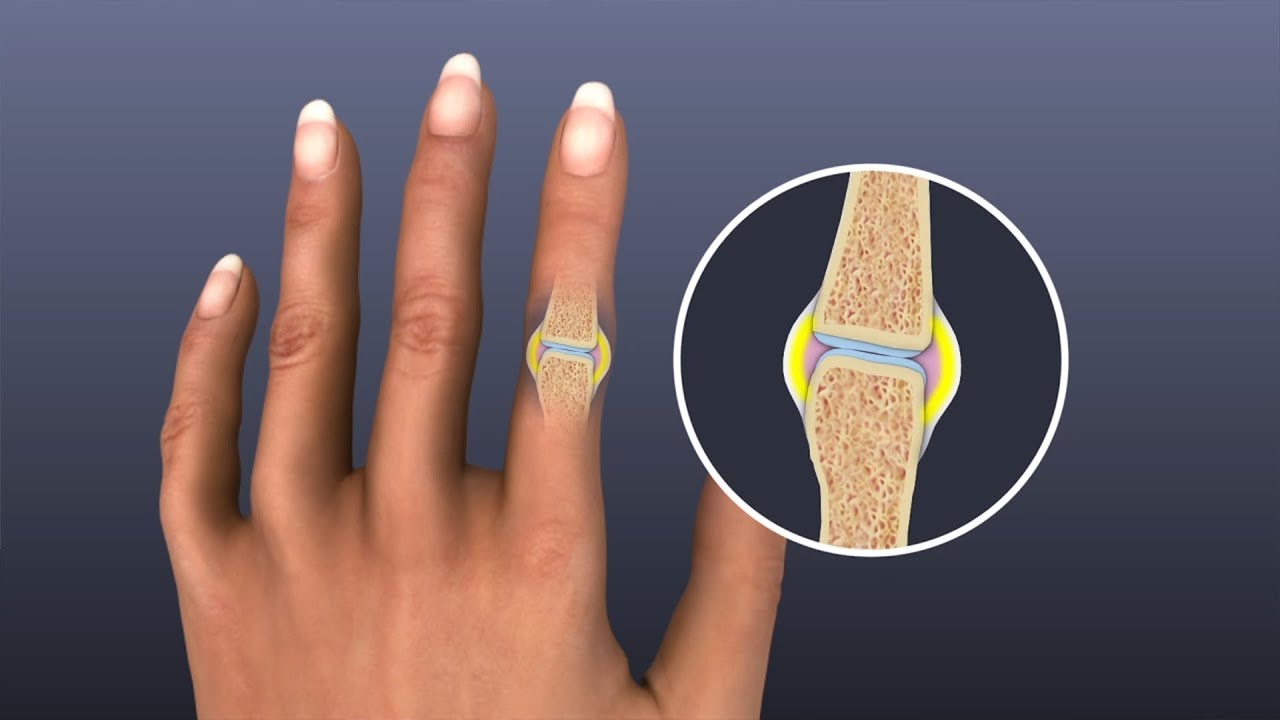 Тяжелая стадия сопровождается ознобом и высокой температурой. Болевые ощущения характеризуются резкостью и пульсацией, зачастую приводят к бессоннице.
Тяжелая стадия сопровождается ознобом и высокой температурой. Болевые ощущения характеризуются резкостью и пульсацией, зачастую приводят к бессоннице.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание.
 Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Причины возникновения и развития
Лечение панариция зависит от причины, породившей заболевание. Самой распространенной причиной патологии является стафилококк, попавший под кожу через порезы, ранки, заносы или заусенцы и т.д.
Возбудителями также могут выступать – стрептококк, кишечная палочка, грамотрицательная или грамположительная палочка, протей, прочие возбудители гнилостной инфекции.
Пути заражения и факторы риска
В группу риска развития заболевания входят:
- дети;
- возрастная категория от 20 до 50 лет – работающие на производстве.
Наиболее распространенным местом появления патологии являются 1, 2 и 3 пальцы правой руки.
Внешние факторы развития патологии:
- увлажнение,
- вибрация,
- мацерация,
- систематические охлаждения,
- действие раздражающих веществ,
- загрязнения.

Внутренние факторы развития болезни:
- эндокринные болезни и сбои;
- ослабление иммунитета;
- недостаток витаминов;
- нарушенный обмен веществ.
Классификация
Классификация панариция проводится по месту размещения и характеру поражения тканей:
- кожный – легкая форма, гнойник в толще эпидермиса;
- околоногтевой – гнойник около ногтевого валика;
- подногтевой – гнойник под пластиной ногтя;
- подкожный – на поверхности ладони;
- костный – сопровождается гниением кости;
- суставной – межфаланговые суставы и пястно-фаланговые;
- костно-суставной – прогрессирующая форма суставного, поражает сустав и кости фаланг;
- сухожильный – самый опасный, поражает сухожилия.
Осложнения
При отсутствии своевременного лечения процесс распространения гнойной инфекции затрагивает жизненно важные функции:
- несвоевременное лечение панариция на пальце руки приводит к пандактилиту, что может повлечь ампутацию пальца;
- поражение сухожилий и суставов влечет потерю активности движения;
- поражение сухожильного влагалища приводит к флегмоне кисти;
- поражение костей опасно развитием остеомиелита.

Когда следует обратиться к врачу
Лечением панариция занимается врач хирург, травматолог, остеопат. При наличии подозрений на гнойное воспаление необходимо обращаться к хирургу. Он установит точный диагноз и подскажет, как лечить панариций.
Записаться на прием к любому из перечисленных выше специалистов можно в АО «Медицина» (клиника академика Ройтберга) в центре Москвы около станций метро Маяковская, Белорусская, Новослободская.
Диагностика
Только после точного определения вида и формы врач решает, как вылечить панариций. Поэтому важно оперативно пройти обследование. Диагностика начинается со сбора жалоб и симптоматики патологии. Форма заболевания определяется путем пальпации пуговчатым зондом места расположения гнойника.
Рентгенография проводится с целью установления поражений костей и суставов. При этом для суставной формы болезни рентген проводится на одноименных пальцах обеих рук (как здоровой, так и пораженной).
В АО «Медицина» (клиника академика Ройтберга) можно пройти любое диагностическое исследование с высокой точностью результатов.
Лечение
Лечение заболевания поверхностной формы проводится в амбулаторном режиме, а при глубоких формах – в стационаре гнойной хирургии.
Ранние стадии заболевания предполагают консервативное лечение – дарсонваль, тепловые процедуры и УВЧ, проведение ванночек, наложение компрессов и лечебных мазей, антибактериальные и противогрибковые препараты. В том случае, если за неделю не наступает положительной динамики, то назначается хирургическая операция.
Запущенные стадии поверхностных форм и все глубокие формы патологии требуют оперативного вмешательства. Операция на панариции предполагает вскрытие и дренирование для полноценного оттока гнойного содержимого.
Тактика хирургического вмешательства при костной и суставной формах ориентируется на степень сохранения пораженных тканей. Частичное разрушение предполагает удаление панариция и поврежденных участков ткани, а тотальное распространение предполагает ампутацию. При этом проводится антибактериальная, обезболивающая и противотоксичная терапии.
Частичное разрушение предполагает удаление панариция и поврежденных участков ткани, а тотальное распространение предполагает ампутацию. При этом проводится антибактериальная, обезболивающая и противотоксичная терапии.
Общие принципы лечения заболевания:
- полное обезболивание;
- полноценное обескровливание на период операции;
- полное удаление гноя и пораженных тканей;
- адекватное ведение послеоперационного периода;
- вариант оперативного вмешательства, совмещающий функциональные и косметические принципы.
Домашние средства лечения
В домашних условиях можно в процессе лечения делать компрессы и ванночки, но только после консультации специалиста. Эффективным действием обладают ежедневные ванночки распаривающего характера с марганцовкой. При приготовлении ванночек важно соблюдать температурный режим воды – не горячая и не холодная, а цвет от добавления марганцовки – светло-розовым. Пораженные конечности должны быть помещены в приготовленный раствор на время не более 5-7 минут. Далее необходимо промокнуть конечность чистой салфеткой или стерильным бинтом. После ванночки необходимо наложить повязку с выписанной доктором лечебной мазью высасывающего действия. Повязку и конечность необходимо туго зафиксировать.
Пораженные конечности должны быть помещены в приготовленный раствор на время не более 5-7 минут. Далее необходимо промокнуть конечность чистой салфеткой или стерильным бинтом. После ванночки необходимо наложить повязку с выписанной доктором лечебной мазью высасывающего действия. Повязку и конечность необходимо туго зафиксировать.
Профилактические мероприятия
Профилактические меры панариция:
- обработка антисептиками любых повреждений на коже;
- оптимальное содержание чистоты рук;
- использование увлажняющих кремов;
- аккуратная разделка свежей рыбы, мяса и овощей/фруктов;
- тщательный выбор мастера по маникюру – соблюдение им правил дезинфекции.
Тендинит большого пальца. Симптомы и лечение
Тендинит большого пальца (теносиновит Де Кервена) вызывает боль в суставах большого пальца в сухожилиях вокруг основания большого пальца, на внутренней стороне запястья и предплечья. Некоторые врачи называют это тендинозом де Кервена. Оба термина относятся к воспалению вдоль большого пальца.
Некоторые врачи называют это тендинозом де Кервена. Оба термина относятся к воспалению вдоль большого пальца.
Болезнь Де Кервена поражает сухожилия большого пальца – тяжи ткани, соединяющие мышцы и кости. Когда сухожилия вокруг основания большого пальца раздражаются или сжимаются, они опухают. Этот отек большого пальца может вызвать боль, нежность и слабость в руке.
Иногда люди называют «большой палец мамы» де Кервена, потому что молодые матери могут напрягать свои большие пальцы, постоянно поднимая новорожденных. Так же часто люди испытывают синдром де Кервена после того, как помогли кому-то переехать на выходных.
Лечение болезни Де Кервена варьируется от шин и стероидов до минимально инвазивной хирургии. В Aurora Health Care мы можем помочь вам найти правильный вариант лечения, чтобы вы могли получить облегчение и вернуться к своей жизни.
Ваши специалисты по облегчению боли у основания большого пальца
Синдром де Кервена довольно легко диагностировать. Тем не менее, важно обратиться к опытному врачу, чтобы убедиться, что диагноз не перепутан с другим заболеванием большого пальца или запястья.
Тем не менее, важно обратиться к опытному врачу, чтобы убедиться, что диагноз не перепутан с другим заболеванием большого пальца или запястья.
Когда вы выбираете Aurora для лечения De Quervain, вы можете рассчитывать на:
- Квалифицированная хирургия кисти и запястья: Многие из наших хирургов-ортопедов проходят стажировку по хирургии кисти. Эти врачи имеют дополнительную подготовку по уходу за сухожилиями, суставами и мышцами руки, помимо медицинской школы.
- Трудотерапия на месте: Наши кистевые хирурги и другие специалисты-ортопеды работают напрямую с трудотерапевтами, и многие из них находятся прямо в их клиниках. Вы выиграете от совместной работы группы комплексного ухода, которая поможет вам быстро и быстро почувствовать себя лучше. Узнайте больше о трудотерапии.
- Мануальная терапия: Некоторые физиотерапевты и эрготерапевты получают статус сертифицированных мануальных терапевтов. Это означает, что они потратили тысячи часов, специализируясь на раздаче.
 Терапия руками может улучшить функцию рук и уменьшить боль в суставах большого пальца. Узнайте больше о терапии рук.
Терапия руками может улучшить функцию рук и уменьшить боль в суставах большого пальца. Узнайте больше о терапии рук. - Опыт работы с кистями рук в Милуоки и за его пределами: Наша программа обслуживания кистей рук обеспечивает специализированный уход за кистями рук от Грин-Бей до Кеноши с привлечением квалифицированных кистевидных хирургов. Наши специалисты являются экспертами в лечении заболеваний рук и кистей, в том числе проблем с пальцами и большими пальцами.
Симптомы тендинита де Кервена
Сухожилия обычно скользят по гибкому туннелю, называемому оболочкой, для соединения и поддержки большого пальца. Когда сухожилия набухают или оболочка утолщается из-за давления или воспаления, вы можете заметить, что у вас болит внутренняя часть запястья или большой палец. Это состояние может возникнуть из-за повторяющихся действий, таких как игра с ракеткой или гольф, занятие рукоделием или поднятие детей.
Признаки тендинита Де Кервена
Универсальным симптомом теносиновита Де Кервена является боль на стороне большого пальца запястья, которая иногда распространяется вверх по предплечью.
Если у вас тендинит большого пальца, вызванный болезнью Де Кервена, вы также можете заметить:
- Отек запястья со стороны большого пальца
- Ощущение заедания или щелчка при движении большого пальца
- Тугоподвижность большого пальца и запястья
- Боль или слабость в большом пальце и проблемы с поднятием вещей – даже кофейной чашки
В конце концов, вы можете заметить скрип или щелкающий шум (называемый крепитацией), когда сухожилия проходят через суженный туннель.
Что вызывает болезнь де Кервена?
Врачи не совсем уверены, что вызывает теносиновит де Кервена. Чрезмерное использование является наиболее вероятной причиной. Воспаление может возникать из-за повторяющихся движений руки и большого пальца, таких как поднятие большого пальца вверх, сжатие, защемление, захват и скручивание.
Рубцовая ткань после травмы или хирургического вмешательства может сузить туннель сухожилия, увеличивая риск тендинита большого пальца.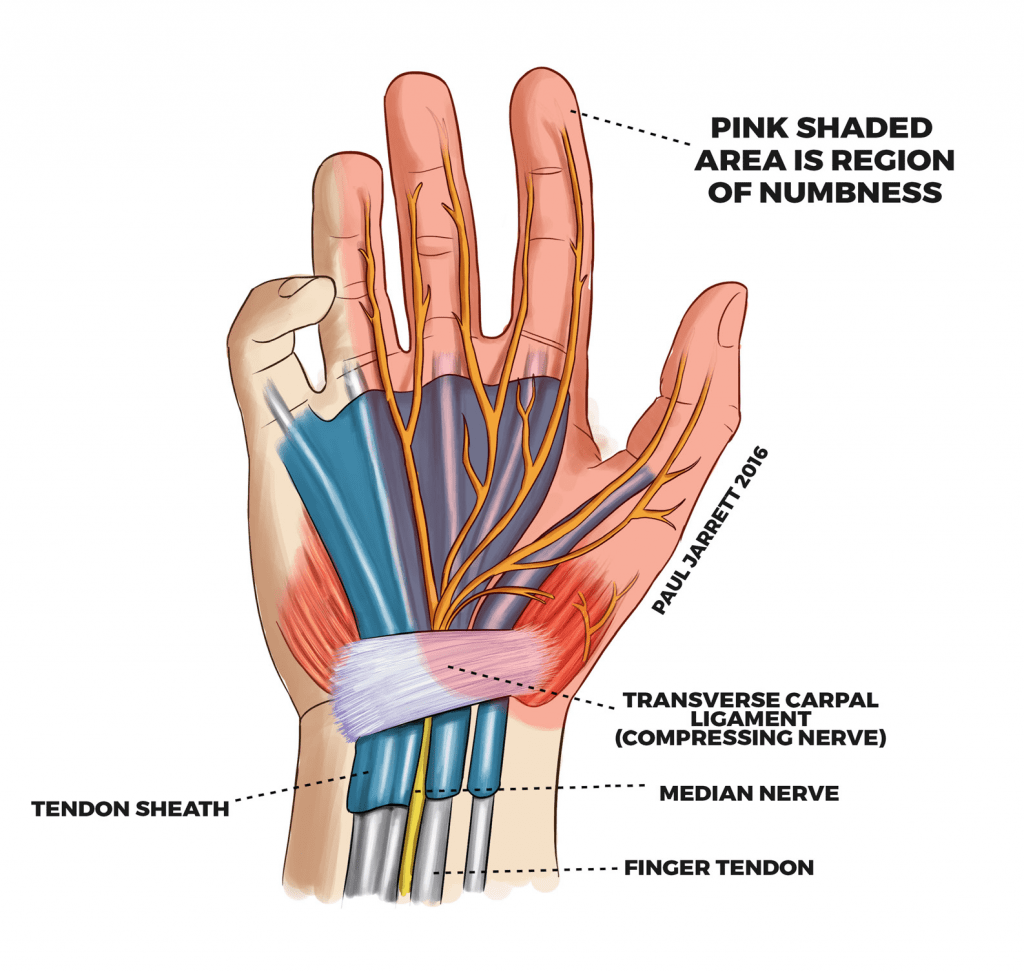 Воспалительные заболевания, такие как ревматоидный артрит (ревматоидный паннус), также могут быть причиной.
Воспалительные заболевания, такие как ревматоидный артрит (ревматоидный паннус), также могут быть причиной.
Как диагностируется Де Кервен?
Чтобы проверить наличие тендосиновита де Кервена, ваш врач, вероятно, попросит вас пройти простую проверку в офисе, называемую тестом Финкельштейна.
Чтобы выполнить тест Финкельштейна, вам нужно:
- Согнуть большой палец на ладони
- Сомкните пальцы над большим пальцем, чтобы сжать кулак
- Согните запястье в сторону, к мизинцу и полу
Если причиной является болезнь Де Кервена, во время этого теста вы почувствуете боль в сухожилиях запястья со стороны большого пальца.
Лечение боли в большом пальце и запястье Де Кервена без хирургического вмешательства
Вы можете вылечиться от теносиновита Де Кервена с помощью домашнего лечения. Изменение активности, предоставление отдыха больному суставу большого пальца и лечение тендинита большого пальца противовоспалительными препаратами и теплом или льдом могут уменьшить боль в течение нескольких недель.
В зависимости от травмы вам может потребоваться дополнительное лечение, например:
- Шины: Специальная шина, называемая колосовидной шиной для большого пальца, может поддерживать запястье и большой палец, чтобы они могли зажить.
- Обезболивание: Мы используем ненаркотические препараты и комплексные методы лечения, такие как иглоукалывание, для снятия боли, чтобы вы могли выздороветь. Узнайте больше об ортопедической боли, которую мы лечим.
- Инъекции стероидов (кортизона): Инъекционные лекарства могут доставлять обезболивающее или смазывать непосредственно воспаленную область. Узнайте больше об инъекциях от боли в суставах.
Хирургическое лечение теносиновита Де Кервена
Если неинвазивное лечение не улучшает ваши симптомы или если состояние тяжелое, вам может потребоваться операция на большом пальце для облегчения теносиновита Де Кервена.
Ваш хирург откроет отделение для большого пальца (туннель, в котором находятся сухожилия), чтобы дать раздраженным сухожилиям больше места для движения. Когда туннель заживет, останется больше места для сухожилий. Операция короткая, но полное восстановление занимает несколько месяцев.
Когда туннель заживет, останется больше места для сухожилий. Операция короткая, но полное восстановление занимает несколько месяцев.
Мы порекомендуем мануальную терапию или трудотерапию после операции, чтобы восстановить функцию большого пальца и научиться здоровым способам использования руки. Узнайте больше об ортопедической физиотерапии.
Опухший палец | 8 причин, почему у вас опух большой палец
Опухший большой палец может причинять боль и мешать вашей повседневной деятельности. Причины опухания большого пальца могут быть вызваны бактериальной инфекцией в ногте, травмой, поражающей кости большого пальца, или воспалением суставов большого пальца. Растяжение большого пальца и артрит являются наиболее распространенными причинами опухшего большого пальца. Читайте ниже для получения дополнительной информации о причинах и вариантах лечения.
8 наиболее частые причины
Вывих большого пальца
Флегмона
Ревматоидный артрит
Псориатический артрит
Артрит большого пальца
Защемление пальца
Изображение человека, думающего с перекрестными бинтами.
Болезнь Дюпюитрена
Иллюстрация врача рядом с прикованным к постели пациентом.Несерьезная травма пальца
Тест на отек большого пальца
Пройдите тест, чтобы узнать, что вызывает опухший большой палец.
Пройдите тест на отек большого пальца
Наиболее распространенные вопросы
✨ БЕТА
Пройдите наш тест на отек большого пальца Была ли эта информация полезной?Объяснение распространенных симптомов отека большого пальца
Отек большого пальца может быть изнурительным, так как большой палец очень важен для повседневной деятельности, такой как письмо и манипулирование предметами. К сожалению, опухший большой палец часто болезненный и жесткий, а его сила может быть снижена. Отек может возникнуть из-за состояний кожи, связок, костей или суставов между костями большого пальца. Можно ожидать, что многие причины отека большого пальца исчезнут при соответствующем лечении.
Общие сопутствующие симптомы отека большого пальца
Симптомы, которые могут быть связаны с отеком большого пальца, включают [1,2]: 7 Выделение гноя
Что вызывает боль и отек большого пальца?
Инфекционные причины
Опухание большого пальца может возникнуть из-за следующей инфекции.
- Бактериальная инфекция: На коже вокруг ногтя большого пальца может развиться бактериальная инфекция, вызывающая боль, покраснение и отек. Отек большого пальца также может быть вызван бактериальной инфекцией подушечки большого пальца; при отсутствии лечения эта инфекция может распространиться на основные структуры, такие как кость. Суставы большого пальца также могут быть заражены бактериями.
- Вирусная инфекция: Большой палец может быть заражен вирусом герпеса через сосание пальца или прикусывание ногтей, когда во рту есть активные герпесные поражения (герпетические высыпания). Инфицированный большой палец будет опухшим, чрезвычайно болезненным, и на нем появятся маленькие волдыри.
Причины, связанные с травмами
Любой тип травмы структур большого пальца, включая кости и связки, потенциально может вызвать отек.
- Растяжение связок: Большая связка большого пальца может быть повреждена, когда большой палец сильно отрывается от остальной части руки, например, когда вы пытаетесь поймать себя во время падения.
 Большой палец будет болезненным, в синяках и опухшим.
Большой палец будет болезненным, в синяках и опухшим. - Перелом кости: Одна из костей большого пальца может быть сломана во время падения или в результате травмы во время спортивного мероприятия.
- Вывих кости: Кость в основании большого пальца может смещаться из своего нормального положения относительно соседней кости руки, что приводит к отеку, боли и аномальному углу большого пальца.
Хронические заболевания суставов
Хронические заболевания суставов могут проявляться в большом пальце, приводя к отеку.
- Артрит: Несколько типов артрита могут вызывать отек суставов большого пальца, что приводит к опуханию, боли и скованности.
- Подагра: Острый приступ подагры может вызвать отек и сильную боль. Если подагра плохо контролируется в течение длительного периода времени, она также может вызвать сильный отек сустава, который может увеличиваться и мешать движению большого пальца.

Опухоли
Опухоли в области кисти или большого пальца могут привести к отеку.
- Опухоль кости: Очень редко опухоль большого пальца может быть доброкачественной или раковой опухолью кости. В этом случае отек развивается постепенно, наряду с болью и снижением способности двигать большим пальцем.
- Метастазы: Также в редких случаях отек большого пальца может быть метастазом рака из другой локализации в организме. Рак легкого является наиболее типичным первичным раком.
Этот список не является медицинским советом и может не точно отражать то, что у вас есть.
Как облегчить опухший большой палец
Когда опухший большой палец требует неотложной помощи
Обратитесь за неотложной помощью при опухшем большом пальце, если: быть под ненормальным углом: Быстрое лечение поможет предотвратить долговременные осложнения

Когда следует обратиться к врачу по поводу опухшего большого пальца
В некоторых случаях, даже если неотложная помощь не требуется, вам может потребоваться медицинское обследование и лечение. Запишитесь на прием к своему поставщику медицинских услуг, если:
- У вас снизилась способность выполнять повседневные действия: Из-за тугоподвижности, слабости или боли в большом пальце
- У вас отек большого пальца, который усиливается или остается прежним в течение время
- У вас другое условие: У вас ранее диагностировали артрит, подагру или рак, и у вас появился новый отек большого пальца.
- У вас выделения из большого пальца
Медикаментозное лечение отека большого пальца
В зависимости от причины симптомов отека большого пальца ваш лечащий врач может назначить одно или несколько из следующих средств:
- Антибиотик с и дренаж: При бактериальной инфекции
- Противовирусный препарат: При вирусной инфекции
- Лечение основного заболевания: Например, артрит или подагра
- Шина: Для обеспечения нормального заживления после травмы
- Направление на хирургическое вмешательство
- Стероиды инъекции при артрите
Ат -домашнее лечение опухшего большого пальца
Некоторые домашние процедуры могут помочь при симптомах опухшего большого пальца, таких как следующие.
- Лед: Прикладывание пакета со льдом на 15 минут несколько раз в день может помочь уменьшить боль и отек из-за артрита или травмы.
- Избегайте определенных продуктов питания и напитков: Отказ от моллюсков, красного мяса и алкоголя может помочь предотвратить приступы подагры.
- Используйте болеутоляющие средства: Ибупрофен (Адвил, Мотрин) или другие НПВП могут помочь при отеках и болях, вызванных артритом или травмой.
- Замачивание: Замачивание большого пальца в теплой воде может облегчить боль, отек и скованность.
Артрит большого пальца
Артрит большого пальца часто возникает при старении и возникает, когда хрящ стирается с концов костей, образующих сустав большого пальца. Это может вызвать сильную боль, отек и снижение силы и диапазона движений, что затрудняет выполнение простых задач, таких как поворот дверных ручек и открытие банок.
Вам следует посетить лечащего врача, чтобы подтвердить диагноз и обсудить варианты лечения симптомов.
Вывих большого пальца
Связки представляют собой прочные тяжи ткани, скрепляющие кости в суставах. Большой палец имеет несколько связок, поддерживающих его, и эти связки могут быть растянуты, если человек упадет с большого пальца. Когда связки растягиваются, они не обязательно рвутся. Незначительные (или легкие) растяжения возникают, когда в связке появляются микроскопические разрывы, вызывающие боль. Вывихнутый большой палец может ограничить способность человека хватать предметы. Другие симптомы могут включать кровоподтеки, болезненность и отек.
Вам следует посетить лечащего врача, чтобы сделать рентген. Хотя часто на вывих большого пальца можно не обращать внимания в надежде, что он заживет сам, если травма связки не диагностируется и не лечится правильно, это может привести к хронической нестабильности.
Ревматоидный артрит
Ревматоидный артрит — это хроническое воспалительное заболевание, которое поражает слизистую оболочку суставов, вызывая их утолщение и болезненность. Он также может поражать другие части тела, такие как сердце, легкие, глаза и систему кровообращения.
Он также может поражать другие части тела, такие как сердце, легкие, глаза и систему кровообращения.
Ревматоидный артрит — это аутоиммунное заболевание, при котором иммунная система организма по неизвестным причинам восстает против самой себя.
Наибольшему риску подвержены женщины в возрасте 30-60 лет. Другими факторами риска являются семейный анамнез, курение и ожирение.
Ранние симптомы включают потепление, опухание, тугоподвижность, болезненность суставов, особенно пальцев рук и ног; усталость; и лихорадка. Обычно поражаются одни и те же суставы с обеих сторон тела.
При отсутствии лечения может возникнуть необратимое повреждение и деформация сустава с другими осложнениями. Ранняя диагностика может позволить начать превентивное лечение как можно раньше.
Диагноз ставится при физическом осмотре; анализы крови; и рентген, компьютерная томография или МРТ.
Лекарства от ревматоидного артрита нет, но этим заболеванием можно управлять, чтобы улучшить качество жизни. Лечение включает нестероидные противовоспалительные препараты; стероиды; противоревматические препараты; физиотерапия; а иногда и операции по восстановлению суставов.
Лечение включает нестероидные противовоспалительные препараты; стероиды; противоревматические препараты; физиотерапия; а иногда и операции по восстановлению суставов.
Псориатический артрит
Псориатический артрит является осложнением псориаза, при котором кожа становится утолщенной, красной и чешуйчатой. Артрит может появиться до или после появления псориаза.
Оба состояния являются аутоиммунными заболеваниями, при которых организм атакует сам себя, и считается, что они вызваны генетическими факторами и факторами окружающей среды.
Наиболее восприимчивы люди в возрасте от 30 до 50 лет с семейным анамнезом заболевания и уже больные псориазом.
Симптомы включают болезненность, опухание и повышение температуры суставов на одной или обеих сторонах тела; отек и деформация пальцев рук и ног; неровные, слоящиеся ногти; боль в стопах на пятках и подошвах; и боль в суставах при болях в пояснице.
Важно обратиться за лечением, так как псориатический артрит может необратимо повредить суставы, глаза и сердце.
Диагноз ставится на основании физического осмотра, рентгенографии и МРТ. Анализы крови и анализы суставной жидкости могут подтвердить наличие псориатического артрита.
Лечение включает безрецептурные нестероидные противовоспалительные препараты; противоревматические препараты; иммунодепрессанты; и инъекции стероидов для суставов. Также можно попробовать операцию по замене поврежденных суставов.
Несерьезная травма пальца
Травмы пальцев очень распространены и редко требуют лечения.
Вы можете лечить это дома льдом и отдыхом. Рентген будет необходим, чтобы исключить перелом, если у вас есть отек и затруднение движения пальца.
Редкость: Обычный
Основные симптомы: недавняя травма пальца, боль в пальце от травмы, опухший палец, сильная боль в пальце
Симптомы, которые всегда возникают при несерьезной травме пальца: недавняя травма пальца
Симптомы, которые никогда не проявляются при несерьезной травме пальца: согнутый или искривленный палец
Неотложная помощь: Самолечение
Защемление большого пальца
возникают во время повседневной деятельности .
На следующий день вам следует обратиться к врачу или в пункт неотложной помощи. Как правило, операция не требуется, достаточно шинирования.
Редкость: Необычная
Основные симптомы: травма большого пальца, боль в большом пальце в результате травмы, отек большого пальца, ушиб пальца
Симптомы, которые всегда возникают при защемлении большого пальца: травма большого пальца, боль в большом пальце в результате травмы
Срочность: Врач первичной медико-санитарной помощи
Болезнь Дюпюитрена
Болезнь Дюпюитрена, также известная как контрактура Дюпюитрена, представляет собой состояние, при котором ткань под кожей ладони утолщается. Это утолщение может происходить медленно в течение многих лет. Его причина неизвестна, но он чаще встречается у мужчин и людей старше 40 лет. Симптомы включают твердые бугорки или полосы ткани под кожей, скованность пальцев и проблемы с полным выпрямлением пальцев.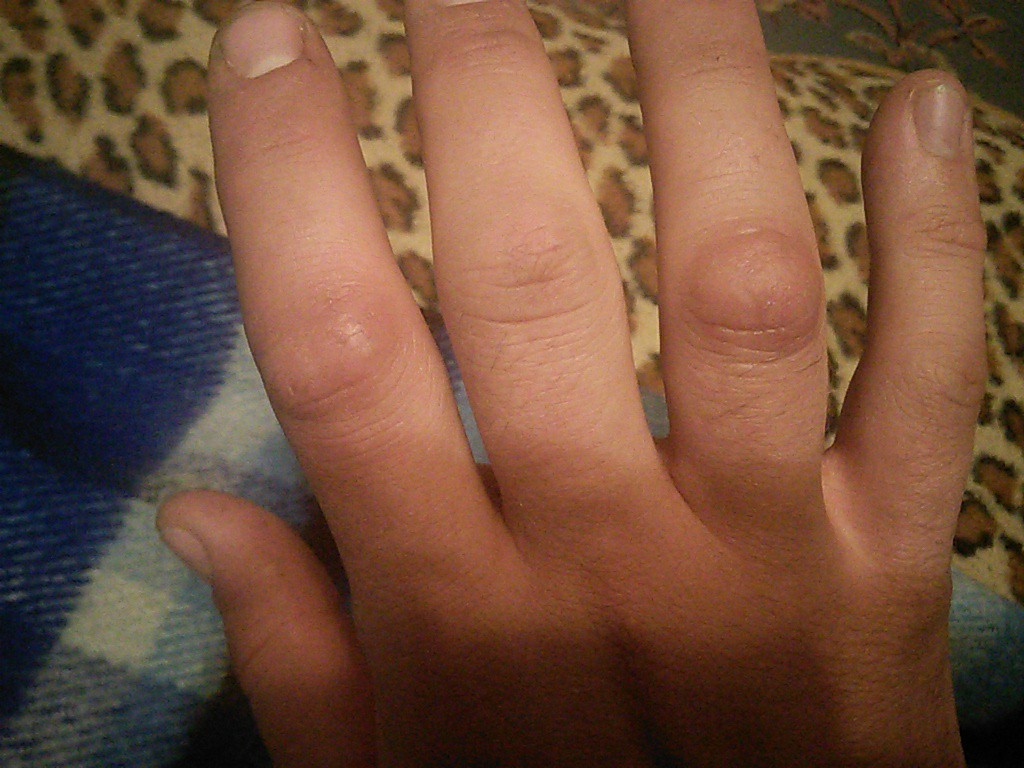
Вам следует рассмотреть возможность посещения медицинского работника для обсуждения ваших симптомов. Болезнь Дюпюитрена можно оценить с помощью обзора ваших симптомов и физического осмотра. После постановки диагноза симптомы легких случаев можно облегчить с помощью упражнений для рук, теплых ванн и растяжек. Более тяжелые случаи можно лечить инъекциями стероидов, хирургическим вмешательством, лучевой терапией или иглой.
Редкость: Необычный
Верх Симптомы: тугоподвижность суставов пальцев, шишка на кистях, утолщение кожи на пальце, опухшие руки, травма кисти
Срочно: Врач первичной медико-санитарной помощи
Целлюлит
Целлюлит — это бактериальная инфекция глубоких слоев кожи. Он может появиться на любом участке тела, но чаще всего на ступнях, голенях и лице.
Заболевание может развиться, если бактерии Staphylococcus попадают на поврежденную кожу через порез, царапину или существующую кожную инфекцию, такую как импетиго или экзема.
Наиболее восприимчивы люди с ослабленной иммунной системой, например, из-за кортикостероидов или химиотерапии, или с нарушением кровообращения из-за диабета или любого сосудистого заболевания.
Симптомы возникают несколько постепенно и включают воспаленную, покрасневшую кожу.
Если не лечить, инфекция может стать тяжелой, с образованием гноя и разрушением окружающих тканей. В редких случаях инфекция может вызвать заражение крови или менингит.
Симптомы сильной боли, лихорадки, холодного пота и учащенного сердцебиения следует немедленно показать врачу.
Диагноз ставится при физическом осмотре.
Лечение состоит из антибиотиков, содержания раны в чистоте, а иногда и операции по удалению мертвых тканей. Целлюлит часто рецидивирует, поэтому важно лечить любые основные заболевания и укреплять иммунную систему с помощью отдыха и хорошего питания.
Редкость: Нечасто
Основные симптомы: лихорадка, озноб, покраснение лица, отек лица, боль в лице
Срочно: Врач первичной медико-санитарной помощи
Часто задаваемые вопросы об опухшем большом пальце
Может ли опухший большой палец быть вызван инфекцией?
Да, большой палец может опухнуть из-за инфекции. Бактериальная инфекция кожи вокруг ногтя или подушечки большого пальца может вызвать отек, покраснение и боль. Суставы большого пальца также могут быть заражены бактериями, особенно если перед этим была травма, повредившая кожу. Кроме того, большой палец может быть заражен вирусом герпеса после контакта с герпесом во рту.
Бактериальная инфекция кожи вокруг ногтя или подушечки большого пальца может вызвать отек, покраснение и боль. Суставы большого пальца также могут быть заражены бактериями, особенно если перед этим была травма, повредившая кожу. Кроме того, большой палец может быть заражен вирусом герпеса после контакта с герпесом во рту.
Почему при подагре опухает большой палец?
Приступы подагры возникают периодически из-за высокого уровня мочевой кислоты. Кристаллизация этого вещества в суставе, таком как сустав большого пальца, вызывает воспаление, которое затем приводит к отеку и сильной боли. Если у вас длительная подагра и она плохо контролируется лекарствами, кристаллы могут связываться с другими веществами, образуя большой твердый узел в суставе.
Какие травмы вызывают опухание большого пальца?
Любой тип травмы структур, из которых состоит большой палец, может привести к отеку. Одной из распространенных травм является растяжение локтевой коллатеральной связки, которая стабилизирует сустав у основания большого пальца. Кость большого пальца может быть сломана, или кость у основания большого пальца может быть вывихнута.
Кость большого пальца может быть сломана, или кость у основания большого пальца может быть вывихнута.
Потребуется ли мне операция по исправлению опухшего большого пальца?
В некоторых случаях необходимо хирургическое вмешательство для устранения причины отека большого пальца. Серьезные травмы могут потребовать хирургического лечения, например, если большая связка большого пальца полностью разорвана. Хирургия также может быть показана при тяжелом артрите, который не контролируется другими методами лечения. В редких случаях, когда отек большого пальца вызван опухолью, вероятно, потребуется хирургическое удаление.
Почему мой большой палец опух и стал жестким?
Если в дополнение к отеку присутствует скованность, наиболее вероятной причиной является артрит. Артрит большого пальца чаще всего возникает из-за остеоартрита, который имеет тенденцию возникать с возрастом. Однако артрит большого пальца также может возникать как часть ревматоидного или псориатического артрита. Любой тип артрита большого пальца сопровождается болью, скованностью и отеком, что приводит к трудностям в использовании большого пальца в повседневной деятельности, например, при захвате предметов.
Любой тип артрита большого пальца сопровождается болью, скованностью и отеком, что приводит к трудностям в использовании большого пальца в повседневной деятельности, например, при захвате предметов.
Вопросы, которые может задать ваш врач в связи с отеком большого пальца
- Вам когда-нибудь ставили диагноз диабет?
- У вас когда-нибудь диагностировали рак?
- Есть ли у вас контрактуры, ограничивающие подвижность пальцев? (См. рисунок)
- Холодны ли какие-либо части вашего тела (например, пальцы ног, руки, уши)?
Проведите самодиагностику с помощью нашего бесплатного помощника по буям, если вы ответите «да» на любой из этих вопросов.
Джеффри М. Ротшильд, MD, MPH.
Адъюнкт-профессор медицины, Brigham and Women’s Hospital
Доктор Ротшильд был преподавателем в Brigham and Women’s Hospital, где он является адъюнкт-профессором медицины в Гарвардской медицинской школе. В настоящее время он практикует в качестве госпиталиста в больнице Ньютона Уэллсли.

 Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.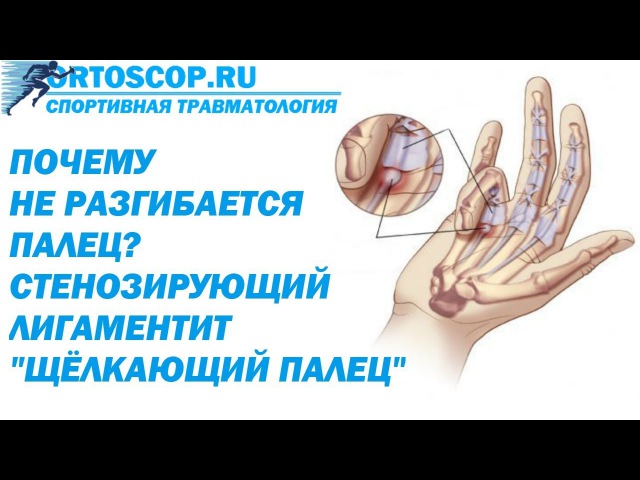
 Терапия руками может улучшить функцию рук и уменьшить боль в суставах большого пальца. Узнайте больше о терапии рук.
Терапия руками может улучшить функцию рук и уменьшить боль в суставах большого пальца. Узнайте больше о терапии рук. Большой палец будет болезненным, в синяках и опухшим.
Большой палец будет болезненным, в синяках и опухшим.