Отчёт о мероприятии по профилактике Пузырчатка – СПб ГБУЗ Кожно-венерологический диспансер №11
05.07.2018г. в 14.00 в СПб ГБУЗ КВД № 11 в отделении по адресу ул. Стремянная дом 4, специалистами диспансера была проведена конференция для пациентов и персонала диспансера на тему «Пузырчатка – основные симптомы, лечение. Профилактика».
На конференции присутствовали 18 человек медицинского персонала диспансера и 5 пациентов Центрального района.
Врач-дерматовенеролог СПб ГБУЗ КВД № 11 Клюева Т.А., в своём докладе подробно рассказала о Пузырчатке – достаточно редкой патологии аутоиммунной группы. Заболевание приводит к поражению кожных покровов и слизистых.
Участники конференции с большим интересом выслушали информацию о том, что при Пузырчатке сначала поражаются слизистые оболочки полости рта и зева, в дальнейшем происходит вовлечение в процесс кожи туловища, конечностей, лица, наружных половых органов, паховых складок и подмышечных впадин. Заболевание имеет тяжелое хроническое течение. Характерно внезапное начало, когда без видимых причин на фоне неизмененной кожи возникают вначале напряженные, а затем быстро становящиеся вялыми пузыри небольших размеров. На начальных стадиях болезни они заполнены прозрачной серозной жидкостью, которая в дальнейшем становится мутной. Под пузырями быстро образуются мокнущие эрозии различных очертаний. Заживление эрозированных поверхностей заканчивается образованием слоистых корок коричневого цвета, после отпадения которых сохраняется буроватая пигментация.
Характерно внезапное начало, когда без видимых причин на фоне неизмененной кожи возникают вначале напряженные, а затем быстро становящиеся вялыми пузыри небольших размеров. На начальных стадиях болезни они заполнены прозрачной серозной жидкостью, которая в дальнейшем становится мутной. Под пузырями быстро образуются мокнущие эрозии различных очертаний. Заживление эрозированных поверхностей заканчивается образованием слоистых корок коричневого цвета, после отпадения которых сохраняется буроватая пигментация.
В своём выступлении докладчик сделал акцент на на проведении лечения пузырчатки основным средством которого является прием кортикостероидных гормональных препаратов. Пациенты должны находиться под контролем врача дерматовенеролога, раз в месяц сдавать анализы крови и мочи, т.к. гормональная терапия нередко дает осложнения, такие как ожирение, диабет, язва желудка, гипертония, тромбоэмболия, панкреатит и снижение иммунитета. Не желательны смена климата и самолечение.
Один из современных методов лечения заболевания – фотохимиотерапия.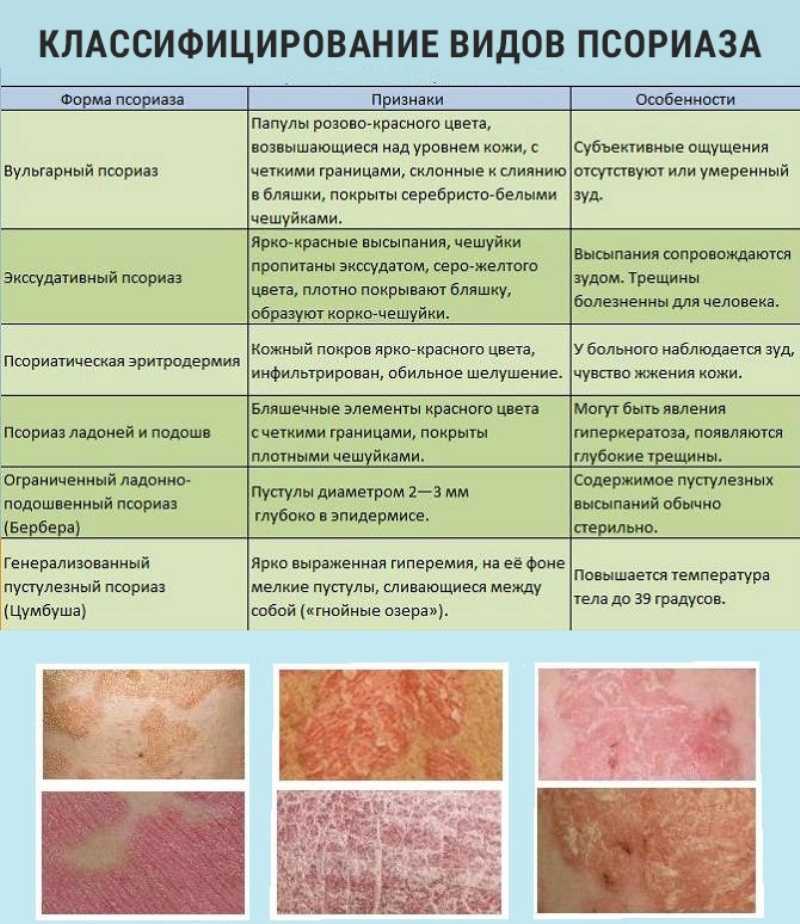 Это ультрафиолетовое облучение клеток крови. Применяется также переливание нативной плазмы, гемодиализ, гемосорбция, плазмаферез и другие способы очищения крови от избытка аутоантител.
Это ультрафиолетовое облучение клеток крови. Применяется также переливание нативной плазмы, гемодиализ, гемосорбция, плазмаферез и другие способы очищения крови от избытка аутоантител.
Особое внимание уделялось вопросам профилактики.
— Больные истинной пузырчаткой должны находиться под постоянным диспансерным наблюдением, соблюдать режим труда и отдыха, избегать значительных физических нагрузок, повышенной ингаляции.
— С целью предотвращения побочных явлений больные, длительно получающие кортикостероиды, должны соблюдать диету с повышенным количеством белков и витаминов.
— Не peкомендуется прием больших количеств пищи. Ограничивают поваренную соль, углеводы и жиры.
— Здоровым людям нужно следить за уровнем сахара в крови и моче, поддерживать артериальное давление в норме.
— Для профилактики вирусной пузырчатки следует чаще мыть руки с мылом и выполнять правила личной гигиены.
По окончанию конференции состоялось обсуждение основных вопросов рассматриваемых на конференции и сделан вывод — продолжительность жизни напрямую зависит от своевременной диагностики и лечения, проводимого под тщательным контролем дерматолога.
Главный врач СПб ГБУЗ КВД № 11 Д.Г. Борухович
симптомы, фото, лечение у детей и взрослых
Что такое пузырчатка? Симптомы, причины и лечение
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании). Для лечения пузырчатки первым делом применяют глюкокортикостероиды (назначают целый курс приема). Последнее всегда хорошо сочетается с экстракорпоральной гемокоррекцией (плазмофорез, криоафероз, гемосорбция).
Что это такое?
Пузырчатка – тяжёлая болезнь, поражающая кожный покров человека. В результате её прогрессирования на коже и слизистых оболочках формируются патологические пузыри, внутри наполненные экссудатом. Этот процесс начинается из-за расслоения эпителия. Патологические очаги могут сливаться и имеют тенденцию к стремительному росту.
Этот процесс начинается из-за расслоения эпителия. Патологические очаги могут сливаться и имеют тенденцию к стремительному росту.
Причины возникновения
Причины развития пузырчатки еще окончательно не изучены. Одной из основных причин возникновения пузырчатки является нарушение аутоиммунных процессов, тем самым для иммунной системы клетки становятся антителами.
Нарушение структуры клеток подпадает под воздействие внешних факторов, а также агрессивных условий окружающей среды. В итоге связь между клетками нарушается, что приводит к образованию пузырей. Процент заболеваемости у людей с наследственной предрасположенностью гораздо выше.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Классификация
Разновидности неакантолитической пузырчатки:
- Неакантолитическая пузырчатка доброкачественного характера. Патологические элементы формируются исключительно в ротовой полости человека. При осмотре можно выявить воспаление слизистой, а также её незначительное изъязвление.
- Буллезная форма неакантолитической пузырчатки. Это доброкачественный недуг, который развивается как у взрослых, так и у детей.
 На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания.
На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания. - Рубцующаяся неакантолитическая пузырчатка. Данный пемфигоид именуют в медицинской литературе пузырчаткой глаз. Чаще всего она диагностируется у женщин, которые перешагнули 45-летний возрастной рубеж. Характерный симптом – поражение зрительного аппарата, кожного покрова и слизистой рта.
Классификация истинной пузырчатки:
- Эритематозная форма. Данный патологический процесс сочетает в себе несколько заболеваний. Его симптоматика схожа с себорейным дерматитом, эритематозным вариантом системной волчанки, а также истинной пузырчатки. Эритематозная пузырчатка у взрослых и детей очень тяжело поддаётся лечению. Стоит отметить, что недуг диагностируется не только у людей, но и у некоторых животных. Характерный симптом – проявление на кожном покрове тела и лица красных пятен, сверху покрытых корками. Одновременно с этим признаком на волосистой части головы возникают себорейные проявления.

- Пузырчатка обыкновенная. Этот типа патологии диагностируется у пациентов более часто. На коже формируются пузыри, но при этом признаков воспаления не наблюдается. Если не провести вовремя лечение пузырчатки, то патологические элементы могут распространиться по всему кожному покрову. Стоит отметить, что они могут сливаться и образовывать большие очаги поражения.
- Листовидная пузырчатка. Название данная форма получила из-за особенностей патологических элементов. На кожном покрове человека формируются пузыри, которые практически не возвышаются над эпидермисом (не напряжены). Сверху на них формируются корочки, имеющие свойство наслаиваться друг на друга. Создаётся эффект листового материала, сложенного в стопки.
- Бразильская пузырчатка. Не имеет ограничений касательно пола и возраста. Случаи её развития были зафиксированы и у детей раннего возраста, и у пожилых людей в возрасте от 70 до 80 лет. Также не исключено её прогрессирование у людей среднего возраста. Стоит отметить, что данная разновидность имеет эндемический характер, поэтому встречается только в Бразилии.

[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’][/spoiler]
Симптомы
Учитывая, что специалисты выделили несколько различных типов данной патологии, то и симптомы у каждого из них будут весьма специфическими. Безусловно, существует и ряд общих тенденций и признаков, присущих всем типам заболевания. Сюда можно отнести, например, волнообразное течение патологического процесса.
Периоды обострения чередуются с переходом пузырчатки в более спокойную стадию, когда основные симптомы затихают или же совсем исчезают. Немаловажным фактором для пациента станет и то, что при отсутствии своевременной диагностики и назначения эффективного курса лечения, велик риск развития тяжелых состояний, отягощенных сопутствующими заболеваниями.
- Наличие корочек, начиная от бледно-розовых мягких и до красных плотных, напоминающих лишай;
- Происходит ухудшение общего состояния;
- Снижение иммунного ответа организма;
- Образование пузырей различной плотности;
- Также при тяжелом течении отмечается отделение слоев эпидермиса, причем протекать оно может как в очаге поражения, так и вдали от него.

- Повреждения и язвы слизистой оболочки рта, носоглотки или гениталий;
- Боли при совершении акта глотания или же при приеме пищи;
- Неприятный запах изо рта, свидетельствующий о поражении слизистых оболочек;
- Гиперсаливация или, иными словами, повышенное слюноотделение;
- При себорейной форме на волосистой коже головы проявляются характерные корочки желтоватого или же буро-коричневого цвета.
- Пузыри различного внешнего вида, начиная от плоских и заканчивая тонкостенными, которые лопаются при незначительном прикосновении. На их месте образуются эрозии и, в дальнейшем, корки.
- При тяжелом течении возможно образование эрозированной поверхности кожного покрова на месте пузырей. Их особенностью становится тенденция к периферическому росту. С течением времени такие эрозии занимают большую поверхность кожного покрова, причиняя пациенту боль и неудобства.
- У детей проявления пузырчатки локализуются по всей поверхности кожного покрова, включая конечности.

Специалисты утверждают, что при данном заболевании может отмечаться как чистая форма патологического процесса, так и смешанные, плавно переходящие одна в другую. Следовательно, симптомы и признаки пузырчатки у конкретного человека могут варьировать и свидетельствовать о наличии нескольких типов болезни.
Как выглядит пузырчатка: фото
На фото ниже показано, как проявляется заболевание у человека.
[spoiler title=’Нажмите для просмотра’ style=’default’ collapse_link=’true’][/spoiler]
Диагностика
Специалисты говорят о том, что поставить верный диагноз можно на основании комплексного обследования пациента, включающего в себя несколько важных этапов:
- Осмотр пациента на наличие клинической картины. В этот момент врач устанавливает характер поражений, их локализацию, степень развития заболевания и т.д.
- Цитологического анализа, необходимого для установления присутствия акантолических клеток в мазках биоматериала.
- Проведение пробы Никольского, позволяющей дифференцировать пузырчатку от сходных с ней патологических процессов.

- Методику прямой иммунофлюоресценции. Данное исследование позволяет выявить наличие иммуноглобулина в межклеточной субстанции эпидермиса.
- Гистологического исследования, в основу которого положена методика обнаружения щелей и других повреждений внутри эпидермиса.
Только совокупность всех результатов позволяет поставить точный диагноз и назначить эффективный курс лечения, приводящий к выздоровлению пациента.
Лечение вирусной пузырчатки
Лечение вирусной пузырчатки предполагает назначение следующих системных препаратов:
- цитостатики останавливают деление иммунных клеток: Сандиммун, Азатиоприн, Метотрексат;
- противовирусные: Виферон, Лаферон, Циклоферон;
- глюкокортикостероиды: Дексаметазон, Преднизолон;
- жаропонижающие: Ибупрофен, Парацетамол, Нимесил, Мефенаминовая кислота;
- антигистамины снимают зуд: Цетрин, Диазолин, Фенистил.
Для наружной обработки поражённых участков кожи могут назначить:
- противомикробно-местноанестезирующие средства для орошения полости рта, если вирусная пузырчатка поразила слизистые ребёнка: Фортеза, Орасепт;
- антисептики: Хлоргексидин, Метиленовый синий, Мирамистин;
- комбинированные препараты из антисептиков и анестетиков: Офлокаин, аптечные болтушки;
- противозудные примочки из сока крапивы, алоэ, масла грецкого ореха.

Так как обычно детей с таким диагнозом лечат в стационарных условиях, для усиления терапевтического курса могут проводиться лечебные процедуры, направленные на очистку крови от антител:
- плазмаферез — замена жидкой части крови похожими растворами без микробов, иммунных комплексов и антител;
- гемосорбция с применением угольного фильтра.
Только врач может сказать, чем лечить вирусную пузырчатку, потому что в каждом отдельном случае она может приобретать какие-то особые черты. Что касается других форм пемфигуса, то терапевтический курс для них тоже определяется индивидуально. [adsen]
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’][/spoiler]
Препараты для лечения пузырчатки
Больному показан прием глюкокортикоидов в высоких дозах. Для этого могут применяться следующие препараты:
- Метипред;
- Преднизолон;
- Дексаметазон;
- Полькортолон.
При начале регрессирования симптомов дозы этих препаратов постепенно снижают до минимально эффективных. Больным с патологиями органов желудочно-кишечного тракта назначают пролонгированные глюкокортикоиды:
- Метипред-депо;
- Дипроспан;
- Депо-медрол.

Лечение гормональными средствами может вызывать ряд осложнений, но они не являются причиной для отмены кортикостероидов. Это объясняется тем, то отказ от их приема может приводить к рецидивам и прогрессированию пузырчатки.
Возможные осложнения при лечении:
- острый психоз;
- артериальная гипертензия;
- депрессивные состояния;
- бессонница;
- повышенная возбудимость нервной системы;
- стероидный диабет;
- тромбоз;
- ожирение;
- ангиопатия;
- эрозии или язвы желудка и/или кишечника.
При резком ухудшении состояния больного на фоне приема кортикостероидов могут рекомендоваться следующие мероприятия:
- соблюдение диеты: ограничение жиров, углеводов и поваренной соли, введение в рацион большего количества белка и витаминов;
- препараты для защиты слизистой желудка: Альмагель и др.
Параллельно с глюкокортикоидами для увеличения эффективности терапии и возможности снижения доз гормональных средств назначаются цитостатики и иммуносупрессоры.
Для этого могут применяться такие лекарственные средства:
- Сандиммун;
- Метотрексат;
- Азатиоприн.
Для профилактики нарушений электролитного баланса больному рекомендуется прием препаратов кальция и калия. А при вторичном инфицировании эрозий – антибиотики или противогрибковые средства.
Окончательная цель медикаментозной терапии направлена на исчезновение высыпаний.
Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
Важно:
- контролировать характер хронических болезней;
- укреплять иммунитет;
- соблюдать личную гигиену;
- правильно питаться.
Меры профилактики пузырчатки новорождённых:
- чаще меняйте бельё;
- запрещён уход за новорождёнными лиц с гнойничковыми поражениями кожи;
- регулярно ухаживайте за кожей ребёнка;
- укрепляйте иммунную систему ослабленных детей;
- нужна ежедневная влажная уборка, проветривание помещения.

При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Буллезный пемфигоид — NORD (Национальная организация редких заболеваний)
Буллезный пемфигоид
NORD выражает благодарность Мередит Гауфин, кандидату медицинских наук, Школа медицины Университета Юты, и Кристоферу М. Халлу, доктору медицинских наук, отделение дерматологии Университета Юты, за помощь в подготовке этого отчета.
Синонимы буллезного пемфигоида
- пемфигоид
- БП
Признаки и симптомы
Причины
Буллезный пемфигоид — аутоиммунное заболевание с образованием пузырей. Аутоиммунные заболевания возникают, когда естественная защита организма от «чужеродных» или вторгшихся организмов атакует здоровые ткани по неизвестным причинам. При БП аутоантитела связываются с компонентом кожи, который удерживает дерму и эпидермис вместе, вызывая разделение этих двух слоев, образуя волдырь. Аутоантитела распознают компоненты зоны базальной мембраны, называемые антигенами 1 и 2 BP (и в некоторых случаях другие антигены зоны базальной мембраны). Эти белки являются частью комплексов, которые скрепляют кожу, называемых полудесмосомами, и обеспечивают структурную поддержку кожи. Когда организм «атакует» эти белки, кожа становится более хрупкой и становятся очевидными клинические проявления БП.
Определенные лекарственные реакции могут вызывать кожные поражения, очень похожие на ВР. Важно определить, являются ли симптомы пациента побочной реакцией на фармацевтические препараты или волдыри являются результатом аутоиммунной реакции.
Важно определить, являются ли симптомы пациента побочной реакцией на фармацевтические препараты или волдыри являются результатом аутоиммунной реакции.
Затронутые группы населения
ВР — редкое заболевание, поражающее мужчин и женщин в равной степени. Это расстройство в первую очередь поражает пожилых людей, средний возраст которых составляет около 80 лет. Сообщалось о редких случаях у младенцев и подростков.
Недавно исследователи узнали о связи между АД и неврологическими расстройствами. Сообщается, что от трети до половины всех пациентов с ВР имеют неврологические заболевания, такие как деменция, болезнь Паркинсона, инсульт, эпилепсия и рассеянный склероз. Эти состояния обычно возникают до начала BP.
Диагностика
Диагноз ставится на основании комбинации клинической интерпретации и результатов лабораторных исследований.
- Дерматологи заподозрят диагноз ВР у пациентов с зудящими, красными, похожими на крапивницу пятнами, с волдырями или без них у пожилых пациентов.

- Образец кожи берется с края волдыря, окрашивается и исследуется под микроскопом. При БП это покажет образование субэпидермальных пузырей с преобладающим эозинофильным (тип воспалительных клеток) инфильтратом. Субэпидермальный означает ниже первого слоя кожи, эпидермиса, и выше второго слоя, дермы.
- Прямая иммунофлуоресценция (DIF) считается золотым стандартом диагностики. Биопсия берется из нормально выглядящей кожи, прилегающей к очагу поражения. При BP DIF покажет линейную локализацию иммуноглобулина (IgG) и/или белка комплемента C3 вдоль дермально-эпидермального соединения, также известного как базальная мембрана. DIF — это процедура, в которой используются меченые антитела для обнаружения связывания иммуноглобулинов и отложений комплемента в тканях.
- Иммуноферментный анализ (ИФА) позволяет обнаружить в сыворотке (части крови) аутоантитела, специфичные к буллезному пемфигоиду. Обнаружение анти-ВР180-антител встречается у 75-90% больных БП. Обнаружение анти-ВР230-антител встречается у 50-70% больных БП.
 Уровни антител к BP180 коррелируют с активностью заболевания и могут использоваться не только для диагностики BP, но и для определения ответа на лечение.
Уровни антител к BP180 коррелируют с активностью заболевания и могут использоваться не только для диагностики BP, но и для определения ответа на лечение.
Стандартная терапия
Лечение
Целью терапии является уменьшение симптомов (зуд и образование новых волдырей). Местный уход за кожей с антибактериальной мазью для покрытия эродированных волдырей рекомендуется для всех пациентов, чтобы уменьшить вероятность развития вторичной бактериальной инфекции. Кремы с кортикостероидами для местного применения обычно используются в качестве лечения первой линии. Если местное применение не подходит (например, пациент не может наносить мазь), можно рассмотреть пероральные кортикостероиды, такие как преднизолон. Поскольку кумулятивные эффекты длительной терапии кортикостероидами нежелательны, лечение направлено на наименьшую дозу в течение кратчайшего периода времени. Кокрановский обзор 2010 года обобщил имеющиеся данные о лечении БП и пришел к выводу, что очень сильнодействующие стероиды для местного применения являются эффективными и безопасными методами лечения БП, но их использование при распространенном заболевании может быть ограничено побочными эффектами и практическими факторами, такими как необходимость покрытия больших площадей. с мазью. Начальные дозы преднизолона выше 0,75 мг на кг массы тела в сутки не дают дополнительных преимуществ и могут вызывать больше побочных реакций. Дозы ниже 0,75 мг на кг в день могут быть достаточными для контроля заболевания и снижения вероятности и тяжести потенциальных побочных эффектов.
с мазью. Начальные дозы преднизолона выше 0,75 мг на кг массы тела в сутки не дают дополнительных преимуществ и могут вызывать больше побочных реакций. Дозы ниже 0,75 мг на кг в день могут быть достаточными для контроля заболевания и снижения вероятности и тяжести потенциальных побочных эффектов.
Противовоспалительный антибиотик доксициклин изучался для лечения ВР. Преимущество использования нестероидных препаратов заключается в их превосходном профиле безопасности. Это часто сочетается с витамином B, называемым ниацинамидом.
В более тяжелых случаях пациентам часто назначают лекарства, подавляющие иммунную систему. Примеры этих препаратов включают микофенолата мофетил, азатиоприн, метотрексат, ритуксимаб и другие.
Поскольку многие пациенты с ВР пожилые люди, решения о лечении препаратами, воздействующими на иммунную систему (такими как кортикостероиды), должны приниматься индивидуально, поскольку это может сделать пациентов более восприимчивыми к инфекциям.
Investigational Therapies
Информация о текущих клинических испытаниях размещена в Интернете на сайте www. clinicaltrials.gov. Все исследования, финансируемые правительством США, а некоторые из них поддерживаются частным сектором, публикуются на этом правительственном веб-сайте.
clinicaltrials.gov. Все исследования, финансируемые правительством США, а некоторые из них поддерживаются частным сектором, публикуются на этом правительственном веб-сайте.
Для получения дополнительной информации о клинических испытаниях, проводимых в Клиническом центре Национального института здравоохранения (NIH) в Бетесде, штат Мэриленд, обращайтесь в отдел набора пациентов NIH:
Бесплатный звонок: (800) 411-1222
Телетайп: (866) 411 — 1010
Электронная почта: [email protected]
Некоторые текущие клинические испытания также размещены на следующей странице веб-сайта NORD:
https://rarediseases.org/for-patients-and-families/information-resources/news-patient- набор/
Для получения информации о клинических испытаниях, спонсируемых частными источниками, обращайтесь:
www.centerwatch.com
Для получения информации о клинических испытаниях, проведенных в Европе, обращайтесь:
https://www.clinicaltrialsregister.eu/
Ссылки
УЧЕБНИКИ
Болонья, Жан Л. , доктор медицины; Шаффер, Джули В., доктор медицины; Черрони, Лоренцо, MD. Дерматология, 4-е изд. Эльзевир; 2018.
, доктор медицины; Шаффер, Джули В., доктор медицины; Черрони, Лоренцо, MD. Дерматология, 4-е изд. Эльзевир; 2018.
Хабиф ТП. Клиническая дерматология: цветной справочник по диагностике и терапии, 6-е изд. Эльзевир; 2016.
ОБЗОРНЫЕ СТАТЬИ
Кершенович Р., Ходак Э., Мимуни Д. Диагностика и классификация пузырчатки и буллезного пемфигоида. Autoimmun Rev. 2014, апрель-май; 13(4-5):477-81.
Schmidt E, Zillikens D. Пемфигоидные болезни. Ланцет. 2013 26 января; 381 (9)863):320-32.
Schmidt E, della Torre R, Borradori L. Клинические особенности и практическая диагностика буллезного пемфигоида. Иммунол Аллергия Клин Норт Ам. 2012 май; 32(2):217-32.
Venning VA, Tagipour K, Mohd Mustapa MF, Highet AS, Kirtschig G. Рекомендации Британской ассоциации дерматологов по лечению буллезного пемфигоида 2012. Br J Dermatol. 2012 декабрь; 167(6):1200-14.
Kneisel A, Hertl M. Аутоиммунные буллезные заболевания кожи. Часть 1: Клинические проявления. J Dtsch Dermatol Ges. 2011 Октябрь; 9(10):844-56; викторина 857.
2011 Октябрь; 9(10):844-56; викторина 857.
Кирчиг Г., Миддлтон П., Беннетт С., Мюррелл Д.Ф., Войнаровска Ф., Хумало Н.П. Вмешательства при буллезном пемфигоиде. Cochrane Database Syst Rev. 6 октября 2010 г .; (10): CD002292.
ИНТЕРНЕТ
Кантор Ю. Буллезный пемфигоид. Медицинская энциклопедия. MedlinePlus Последнее обновление: 2 мая 2017 г. www.nlm.nih.gov/medlineplus/ency/article/000883.htm По состоянию на 9 июля 2018 г.
Годы публикации
1986, 1988, 1992, 1993, 2000, 2006, 2007, 2018
Информация в базе данных редких заболеваний NORD предназначена только для образовательных целей и не предназначена для замены рекомендаций врача или другого квалифицированного медицинского работника. профессиональный.
Содержание веб-сайта и баз данных Национальной организации редких заболеваний (NORD) защищено авторским правом и не может быть воспроизведено, скопировано, загружено или распространено каким-либо образом в коммерческих или общественных целях без предварительного письменного разрешения и одобрения. от НОРД. Физические лица могут распечатать одну бумажную копию отдельного заболевания для личного использования при условии, что содержание не изменено и включает авторские права NORD.
от НОРД. Физические лица могут распечатать одну бумажную копию отдельного заболевания для личного использования при условии, что содержание не изменено и включает авторские права NORD.
Национальная организация редких заболеваний (NORD)
55 Kenosia Ave., Danbury CT 06810 • (203)744-0100
Буллезный пемфигоид – кожные заболевания
By
Daniel M. Peraza
, MD, Медицинская школа Гейзеля Дартмутского университета
Последний полный обзор/редакция: январь 2022 г. | Последнее изменение содержимого: сентябрь 2022 г.
НАЖМИТЕ ЗДЕСЬ, ЧТОБЫ ПОЛУЧИТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Тематические ресурсы
Буллезный пемфигоид — это аутоиммунное заболевание, вызывающее образование пузырей на коже.
Буллезный пемфигоид — это аутоиммунное заболевание, которое возникает, когда иммунная система атакует кожу и вызывает образование волдырей.

У людей появляются большие зудящие волдыри с участками воспаленной кожи.
Врачи могут диагностировать буллезный пемфигоид, исследуя образцы кожи под микроскопом и проверяя наличие определенных отложений антител.
Лечение включает кортикостероиды и препараты, подавляющие иммунную систему.
(См. также Общие сведения о заболеваниях с образованием пузырей Общие сведения о заболеваниях с образованием пузырей Волдырь (булла или, если он маленький, везикула) представляет собой пузырек жидкости, который образуется под тонким слоем омертвевшей кожи. Жидкость представляет собой смесь воды и белки, выделяющиеся из поврежденных тканей Пузыри… читать далее .)
Иммунная система организма Обзор иммунной системы Иммунная система предназначена для защиты организма от чужеродных или опасных захватчиков. К таким захватчикам относятся микроорганизмы (обычно называемые микробами, такие как бактерии, вирусы и грибки). Паразиты. .. Читать далее создают специальные клетки, которые защищают организм от вредоносных инородных захватчиков, таких как бактерии и вирусы. Некоторые из этих клеток реагируют на захватчиков, вырабатывая белки, называемые антителами. Антитела Антитела Одна из линий защиты организма (иммунная система) включает лейкоциты (лейкоциты), которые путешествуют по кровотоку и попадают в ткани, разыскивая и атакуя микроорганизмы и… читать дальше, нацеливаясь на захватчиков и прикрепляясь к ним, а также привлекая другие клетки. в иммунной системе, чтобы уничтожить их. При аутоиммунном расстройстве Аутоиммунное расстройство Аутоиммунное расстройство — это нарушение работы иммунной системы организма, которое заставляет организм атаковать собственные ткани. Что вызывает аутоиммунное заболевание, неизвестно. Симптомы различаются в зависимости… читать далее , иммунная система организма ошибочно атакует собственные ткани организма — в данном случае кожу. Вырабатываемые антитела ошибочно нацеливаются на ткани как на захватчиков, что делает их восприимчивыми к разрушению.
.. Читать далее создают специальные клетки, которые защищают организм от вредоносных инородных захватчиков, таких как бактерии и вирусы. Некоторые из этих клеток реагируют на захватчиков, вырабатывая белки, называемые антителами. Антитела Антитела Одна из линий защиты организма (иммунная система) включает лейкоциты (лейкоциты), которые путешествуют по кровотоку и попадают в ткани, разыскивая и атакуя микроорганизмы и… читать дальше, нацеливаясь на захватчиков и прикрепляясь к ним, а также привлекая другие клетки. в иммунной системе, чтобы уничтожить их. При аутоиммунном расстройстве Аутоиммунное расстройство Аутоиммунное расстройство — это нарушение работы иммунной системы организма, которое заставляет организм атаковать собственные ткани. Что вызывает аутоиммунное заболевание, неизвестно. Симптомы различаются в зависимости… читать далее , иммунная система организма ошибочно атакует собственные ткани организма — в данном случае кожу. Вырабатываемые антитела ошибочно нацеливаются на ткани как на захватчиков, что делает их восприимчивыми к разрушению.
Буллезный пемфигоид чаще возникает у людей старше 60 лет, но может встречаться и у детей. Это менее серьезное заболевание, чем вульгарная пузырчатка Вульгарная пузырчатка Вульгарная пузырчатка представляет собой редкое тяжелое аутоиммунное заболевание, при котором на коже, слизистой оболочке рта и других слизистых оболочках появляются волдыри разного размера. Вульгарная пузырчатка… читать далее (которая также вызывает образование волдырей), обычно не приводит к летальному исходу и не вызывает обширного шелушения кожи. Однако он может затрагивать большую часть кожи и может быть очень неудобным.
Хотя причина буллезного пемфигоида неизвестна, лекарственные препараты (такие как фуросемид, спиронолактон, сульфасалазин, нейролептики, пенициллин, пеницилламин и этанерцепт), физические причины (такие как лучевая терапия рака молочной железы и ультрафиолетовое облучение), кожные заболевания ( такие как псориаз Псориаз Псориаз представляет собой хроническое рецидивирующее заболевание, которое вызывает одно или несколько возвышающихся красных пятен с серебристыми чешуйками и четкой границей между пятном и нормальной кожей. Проблема с иммунной… читать далее , красный плоский лишай Красный плоский лишай Красный плоский лишай, рецидивирующее зудящее заболевание, начинается как сыпь в виде мелких отдельных красных или фиолетовых бугорков, которые затем объединяются и становятся грубыми, шелушащимися пятнами. Причиной может быть реакция на определенные лекарства… читать дальше, а также некоторые инфекции) , а также некоторые другие заболевания (такие как диабет Сахарный диабет (СД) Сахарный диабет — это заболевание, при котором организм не вырабатывает достаточное количество инсулина или не реагирует на него нормально, вызывая уровень сахара (глюкозы) в крови аномально высокий. Мочеиспускание и жажда… читать дальше, ревматоидный артрит Ревматоидный артрит (РА) Ревматоидный артрит — это воспалительный артрит, при котором воспаляются суставы, обычно включая суставы рук и ног, что приводит к отеку, боли и часто разрушению суставов. …. читать далее , Язвенный колит Язвенный колит Язвенный колит — это хроническое воспалительное заболевание кишечника, при котором толстая кишка (толстая кишка) воспаляется и изъязвляется (изъеденная или эрозированная), что приводит к обострениям (приступам или приступам).
Проблема с иммунной… читать далее , красный плоский лишай Красный плоский лишай Красный плоский лишай, рецидивирующее зудящее заболевание, начинается как сыпь в виде мелких отдельных красных или фиолетовых бугорков, которые затем объединяются и становятся грубыми, шелушащимися пятнами. Причиной может быть реакция на определенные лекарства… читать дальше, а также некоторые инфекции) , а также некоторые другие заболевания (такие как диабет Сахарный диабет (СД) Сахарный диабет — это заболевание, при котором организм не вырабатывает достаточное количество инсулина или не реагирует на него нормально, вызывая уровень сахара (глюкозы) в крови аномально высокий. Мочеиспускание и жажда… читать дальше, ревматоидный артрит Ревматоидный артрит (РА) Ревматоидный артрит — это воспалительный артрит, при котором воспаляются суставы, обычно включая суставы рук и ног, что приводит к отеку, боли и часто разрушению суставов. …. читать далее , Язвенный колит Язвенный колит Язвенный колит — это хроническое воспалительное заболевание кишечника, при котором толстая кишка (толстая кишка) воспаляется и изъязвляется (изъеденная или эрозированная), что приводит к обострениям (приступам или приступам). . , читать далее , и рассеянный склероз Общие сведения о демиелинизирующих заболеваниях Большинство нервных волокон внутри и снаружи головного мозга покрыты множеством слоев ткани, состоящей из жира (липопротеина), называемого миелином. Эти слои образуют миелиновую оболочку. Как и изоляция… читать дальше ) может вызвать аутоиммунную атаку на кожу.
. , читать далее , и рассеянный склероз Общие сведения о демиелинизирующих заболеваниях Большинство нервных волокон внутри и снаружи головного мозга покрыты множеством слоев ткани, состоящей из жира (липопротеина), называемого миелином. Эти слои образуют миелиновую оболочку. Как и изоляция… читать дальше ) может вызвать аутоиммунную атаку на кожу.
Зуд часто является первым симптомом буллезного пемфигоида. Волдыри могут не появляться в течение нескольких лет. Перед появлением волдырей могут развиться большие приподнятые участки, иногда похожие на крапивницу. Иммунная система в конечном итоге вырабатывает антитела, направленные против кожи, в результате чего появляются большие, напряженные и очень зудящие волдыри, окруженные участками кожи с нормальным внешним видом или красной воспаленной кожей. Волдыри обычно не лопаются, но часто быстро заживают.
Волдыри обычно образуются на частях тела, способных сгибаться, например, на тыльной стороне коленей, подмышках, внутренней стороне локтей и в паху. Иногда они развиваются на поврежденных участках кожи, анусе или половых органах, голенях и на участках, где имеется искусственное отверстие наружу (например, стома в брюшной полости). Редкая форма буллезного пемфигоида поражает руки и ноги и может выглядеть как форма дерматита рук и ног. Дерматит рук и ног. оба. (См. также Общие сведения о дерматитах.) Дерматит рук и ног часто… читать дальше . Волдыри во рту встречаются редко.
Иногда они развиваются на поврежденных участках кожи, анусе или половых органах, голенях и на участках, где имеется искусственное отверстие наружу (например, стома в брюшной полости). Редкая форма буллезного пемфигоида поражает руки и ноги и может выглядеть как форма дерматита рук и ног. Дерматит рук и ног. оба. (См. также Общие сведения о дерматитах.) Дерматит рук и ног часто… читать дальше . Волдыри во рту встречаются редко.
На этой фотографии показаны волдыри, язвы и корки на руке человека с буллезным пемфигоидом.
© Springer Science+Business Media
Буллезный пемфигоидНа стопе видны волдыри, некоторые из которых вскрылись и покрылись коркой, а также красная опухшая кожа. Эти данные типичны для буллезного пемфигоида.
Изображение предоставлено Томасом Хабифом, доктором медицины.
Буллезный пемфигоид на ногах На этой фотографии показаны лопнувшие и целые волдыри на красной и воспаленной коже ног человека с буллезным пемфигоидом.
Изображение предоставлено Дэниелом М. Пераза, доктором медицины.
Врачи обычно распознают буллезный пемфигоид по характерным волдырям. Однако не всегда легко отличить ее от вульгарной пузырчатки и других состояний, вызывающих образование пузырей, таких как тяжелый ядовитый плющ.
Буллезный пемфигоид диагностируется с уверенностью при исследовании под микроскопом образца кожи, взятого из волдыря и вокруг него (биопсия кожи Биопсия Врачи могут выявить многие заболевания кожи, просто взглянув на кожу. Полное обследование кожи включает осмотр кожи головы , ногти и слизистые оболочки.Иногда врач использует ручной… читать далее ). Врачи дифференцируют буллезный пемфигоид от вульгарной пузырчатки и других заболеваний с образованием пузырей, отмечая пораженные слои кожи и особый вид отложений антител.
Буллезный пемфигоид является хроническим, потенциально смертельным заболеванием, особенно без лечения. Хотя лекарства полезны, они могут вызывать побочные эффекты.
При лечении симптомы обычно исчезают в течение нескольких месяцев, но иногда требуется лечение в течение нескольких лет.
Сначала врачи дают людям кремы с сильнодействующими кортикостероидами, такие как клобетазол, для нанесения непосредственно на кожу. Эти кремы могут уменьшить потребность в лекарствах, принимаемых внутрь. Людям с волдырями на больших участках кожи часто требуется пероральный прием кортикостероида преднизолона, дозу которого постепенно уменьшают (снижают) через несколько недель. У большинства людей симптомы исчезают через 2–10 месяцев, но лечение может потребоваться продолжать в течение нескольких лет, прежде чем его можно будет полностью прекратить.
Комбинация никотинамида и миноциклина или тетрациклина иногда эффективна при лечении буллезного пемфигоида. Другие варианты лекарств включают лечение только дапсоном, сульфапиридином или эритромицином. Иногда используется иммуноглобулин, вводимый внутривенно. Иногда лекарства, подавляющие иммунную систему, такие как метотрексат, азатиоприн, микофенолата мофетил, ритуксимаб, омализумаб или циклофосфамид, назначают людям с тяжелым заболеванием, которое не поддается другому лечению.
Хотя может потребоваться некоторый уход за кожей, например поддержание чистоты пораженных участков для предотвращения инфекции и, возможно, ношение свободной одежды, большинству людей не требуется госпитализация для интенсивного ухода за кожей.
Ниже приводится ресурс на английском языке, который может оказаться полезным. Обратите внимание, что THE MANUAL не несет ответственности за содержание данного ресурса.
| Общее название | Выберите торговые марки |
|---|---|
фуросемид | ЛАЗИКС |
спиронолактон | АЛЬДАКТОН |
сульфасалазин | АЗУЛЬФИДИН |
пеницилламин | КУПРИМИН |
этанерцепт | ЭНБРЭЛ |
клобетазол | КЛОБЕКС |
преднизолон | РАЙОС |
миноциклин | МИНОКИН |
тетрациклин | АХРОМИЦИН V |
дапсон | АКЗОНЕ |
эритромицин | ЭРИ-ТАБ, ЭРИТРОКИН |
иммуноглобулин | Гаммагард С/Д |
метотрексат | ОТРЕКСУП |
азатиоприн | ИМУРАН |
микофенолят | СЕЛЛСЕПТ |
ритуксимаб | РИТУКСАН |
омализумаб | СОЛАИР |
циклофосфамид | Нет торговой марки в США |

 На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания.
На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания.







 Уровни антител к BP180 коррелируют с активностью заболевания и могут использоваться не только для диагностики BP, но и для определения ответа на лечение.
Уровни антител к BP180 коррелируют с активностью заболевания и могут использоваться не только для диагностики BP, но и для определения ответа на лечение.