причины давящей боли при вдохе
Давящая боль в груди вызывает мысль об инфаркте, других заболеваниях сердца. Когда тяжело дышать, появляется сильный страх. Возникшее напряжение еще больше затрудняет дыхание. Почувствовав, что давит в груди, нужно сохранять спокойствие, проанализировать свое состояние. Есть несколько причин, из-за которых может быть трудно дышать, возникают болевые ощущения в груди. По характеру боли (острая, схваткообразная, режущая, тупая), месту локализации (справа, слева, по центру, охватывающая всю грудную клетку, отдающая в руку или в спину) можно предположить, чем она вызвана.
Причины
При болях в груди не всегда нужно обращаться к кардиологу. Они могут возникать:
- при болезнях сердца – самая опасная, но не самая распространенная причина, болезненные ощущения, затрудненное дыхание бывают при инфаркте или предынфарктном состоянии, аневризме аорты;
- при воспалении или абсцессе легких, плеврите;
- при гастрите, язве, грыже пищеводного отверстия;
- при нарушениях работы эндокринной системы;
- при болезнях позвоночника;
- при межреберной невралгии;
- при травмах, ушибах.

Но, какие бы заболевания не вызывали давящую боль в грудной клетке, нельзя заниматься самолечением, принимать обезболивающие препараты без консультации с врачом. Даже если болевой синдром слабо выражен, возникает нечасто, нужно рассказать о нем врачу и пройти обследование, чтобы определить причины тяжести в груди.
Костно-суставная патология
Болезненные ощущения в грудной клетке могут быть вызваны костно-суставными патологиями. При изменении формы, плотности костей, суставов, деформируется грудная клетка. Изменившие свое положение кости могут сдавливать внутренние органы, концы нервных окончаний.
При костно-суставных патологиях боль возникает при попытке вдохнуть полную грудь воздуха, при наклоне, при поднятии рук. При этом симптоме нужно сразу обращаться к врачу. На ранних стадиях развитие болезни можно остановить медикаментозной, мануальной терапией. Если не начать лечение, заболевание прогрессирует. Деформация увеличивается, усиливается давление на легкие, сердце. Попытки сделать глубокий вдох вызывают сильную боль. Из-за поверхностного дыхания клетки недополучают кислород, что ухудшает общее состояние.
Попытки сделать глубокий вдох вызывают сильную боль. Из-за поверхностного дыхания клетки недополучают кислород, что ухудшает общее состояние.
На ранних стадиях заболевание диагностируют на основании жалоб пациента на боль при вдохе и рентгенографии.
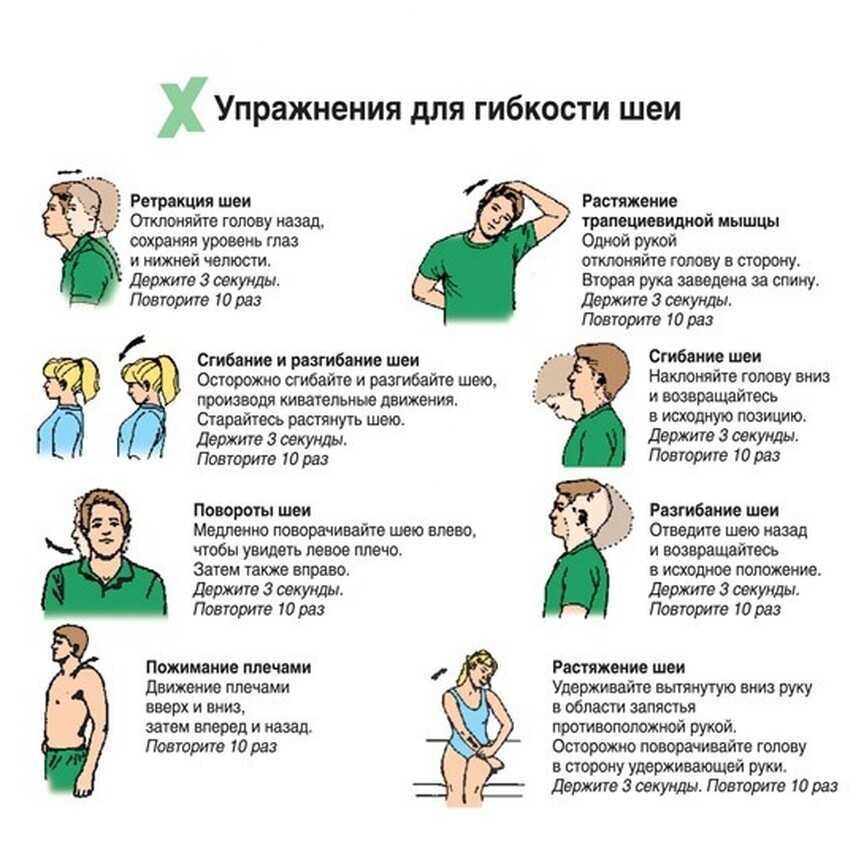
Остеохондроз
Давящее чувство в грудной клетке возникает и при остеохондрозе. Посетите невропатолога, если:
- небольшой дискомфорт, чередующийся с острыми болевыми приступами, чувствуется с левой или с правой стороны;
- при глубоких вдохах кажется, что в середине грудной клетке – мягкий комок;
- давящее чувство усиливается при физическом труде и уменьшается, когда человек лежит или сидит;
- прием нитроглицерина не влияет на интенсивность болевых симптомов, но их снимают противовоспалительные препараты – они уменьшают отечность, и снижается давление тканей на нервные окончания.
Противовоспалительные препараты могут на время уменьшить дискомфорт, снять острые болевые симптомы, но они не останавливают прогрессирования заболевания. Нужно принимать рекомендованные невропатологом хондопротекторы – препараты, останавливающие разрушение костных тканей. Если не лечить остеохондроз, боли усиливаются, может развиваться межпозвоночная грыжа.
Нужно принимать рекомендованные невропатологом хондопротекторы – препараты, останавливающие разрушение костных тканей. Если не лечить остеохондроз, боли усиливаются, может развиваться межпозвоночная грыжа.
Невралгия
Боль в области груди и невозможность сделать глубокий вдох – симптомы межреберной невралгии. Она вызывает сильные болевые приступы, но не опасна для жизни, как инфаркт миокарда.
Симптомы невралгии:
- из-за сильной боли не получается сделать глубокий вдох, она становится острей при кашле, движении;
- приступ длится несколько часов;
- болевые ощущения не уменьшаются после приема нитроглицерина;
- трудно поднять левую руку;
- сильная слабость.
Невралгия не несет прямой угрозы жизни, но длительные приступы, частота которых может увеличиться, мешают работать, отдыхать. Обследование (УЗИ, рентгенография, МРТ) выявит причину: где и почему защемляются нервные окончания. Невропатолог назначит комплексное медикаментозное лечение, которое снимет воспаление и избавит от неприятных приступов.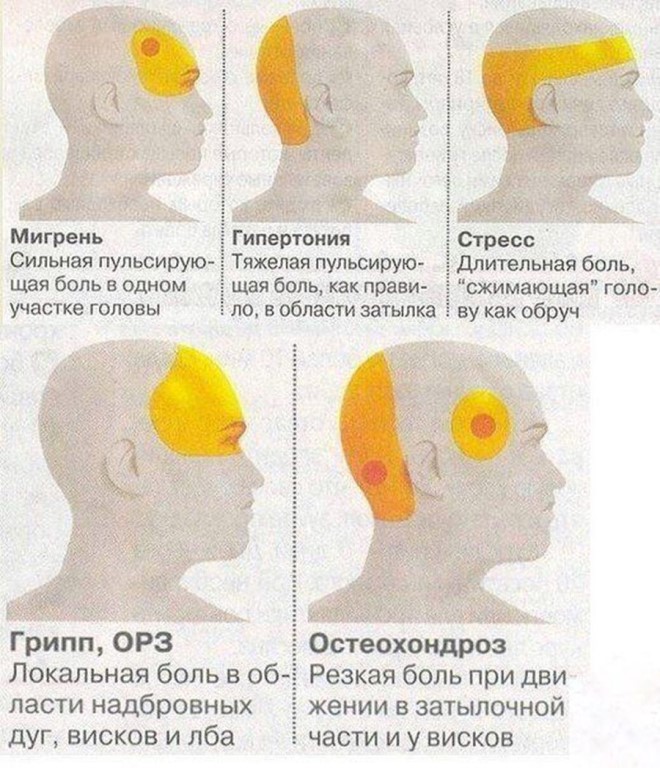
Стенокардия и инфаркт
Стенокардия, инфаркт миокарда – опасные для жизни заболевания. Если начинается приступ, человек ощущает сильную давящую боль в грудной клетке, которая может отдавать в левую руку, или жжение, ему нужно быстро оказать первую помощь и доставить в больницу или вызвать скорую помощь.
Симптомы приступа стенокардии:
- болевые ощущения возникают после физической нагрузки или стресса;
- они ощущаются сначала в центре, а по мере усиления – в левой стороне грудной клетки;
- трудно дышать, кажется, что в гортани – инородное тело, не пропускающее воздух;
- после приема нитроглицерина состояние быстро улучшается.
При инфаркте сильная боль в левой стороне груди сочетается с другими симптомами: трудно дышать, немеют конечности, бледность с синим оттенком кожи и слизистых, обильный холодный пот, страх. Приступ может начаться после физических усилий, стресса или ночью, когда человек просыпается от давящей боли в груди.
Заболевания дыхательной системы
Давящее чувство в грудной клетке появляется и при заболеваниях дыхательной системы: сердечной астме, пневмонии, плеврите, абсцессе легкого, тромбоэмболии легочной артерии. Болевые ощущения могут возникать в левой или правой области грудины, отдавать в спину. Больной жалуется, что трудно делать глубокий вдох, больно кашлять. При пневмонии кашель может быть незначительным, но при затрудненном дыхании и повышении температуры врач должен осмотреть пациента и подтвердить или опровергнуть этот диагноз.
Заболевания дыхательной системы могут представлять опасность для жизни. Для облегчения состояния пациенту можно дать теплое питье, при температуре выше 38 градусов – «Парацетамол» или другой жаропонижающий препарат и вызвать врача. А если температура выше 40 градусов, человек задыхается, теряет сознание, кожа и слизистые синеют, немеют конечности – вызывайте скорую помощь.
Другие причины
Вызывать болезненные ощущения в грудной клетке и затрудненное дыхание могут и другие причины:
- Травмы – после ушиба грудной клетки, боль может не ощущаться сразу, а усиливаться через несколько часов или ночью, когда мышцы расслабляются.
 При любых травмах нужно обязательно посещать врача, делать рентгенографию.
При любых травмах нужно обязательно посещать врача, делать рентгенографию. - Опухоли – при росте вызывают чувство сдавливания, болевые ощущения, мешают делать глубокий вдох.
- Невралгические патологии – в отличие от межреберной невралгии не происходит защемления нервных окончаний, неприятные симптомы возникают из-за перенесенного сильного стресса, длительного нервного напряжения. Его может снять теплое питье, прогулка на свежем воздухе, работа с психотерапевтом.
Что делать?
Если ощущается жжение, сильная боль в груди – не оставляйте его одного. Такие приступы, вызванные любыми причинами, сопровождает страх, который может переходить в панику. Мышцы напрягаются, активизируется выработка адреналина. Чем сильней человек боится, тем трудней ему дышать. Успокаивайте больного, говорите с ним спокойным уверенным голосом.
Приступ легче переносится в положении лежа с приподнятой головой или сидя с опорой за спиной. Расстегните одежду, откройте окно, чтобы обеспечить приток свежего воздуха.
Если человек страдает заболеваниями сердечно-сосудистой системы, дайте таблетку нитроглицерина или другого препарата, рекомендованного врачом для снятия приступов.
Если приступ не проходит больше 15 минут, сопровождается сильной болью, у человека немеют руки, он теряет сознание, тяжело дышит – вызывайте скорую помощь.
Ком в горле
Давящее чувство в груди и ощущение кома в горле, не пропускающего воздух, может появляться:
- при простудных заболеваниях;
- при ангине, гайморите, фарингите и других болезнях горла;
- при инородном теле в легких – температура повышается до 39-40 градусов, больному тяжело глотать пищу и воду, дышать;
- при заболеваниях щитовидной железы, если в организме не хватает йода, человек может чувствовать, что задыхается, давление в груди, приступы чаще случаются ночью, с сильным беспокойством, страхом, но без острой боли;
- при аллергии – если после контакта с аллергеном, ощущается сдавливание в груди, немеют руки, становится трудно дышать, это может начинаться отек Квинке.
 Чтобы снять приступ, нужно срочно принять антигистаминный препарат.
Чтобы снять приступ, нужно срочно принять антигистаминный препарат.
Локализация болевых ощущений
С левой стороны
Боль или сдавливание в груди с левой стороны ощущаются при следующих заболеваниях:
- при аневризме аорты – оболочки сосуда расслаиваются, между ними скапливается кровь, нарушается кровоток и снабжение тканей кислородом, патология выявляется при рентгенографии с введением контрастного вещества;
- инфаркт миокарда, ишемическая болезнь сердца;
- язва желудка или панкреатит – неприятные симптомы возникают после еды и уменьшаются после приема спазмолитиков;
- грыжа пищеводного отверстия – после еды больному трудно дышать, нужна консультация у гастроэнтеролога и хирургическое лечение.
С правой стороны
При поражениях тканей сердца боль может быть и в правой области груди, отдавать в спину, в правую руку. Если при затрудненном дыхании наблюдается учащенное сердцебиение, нужно обращаться кардиологу.
Если трудно дышать, дыхание учащается, появляется жжение справа – возможен трахеит, правостороннее воспаление легких.
При межреберной невралгии, невралгических патологиях давящие боли могут ощущаться и справа, и слава. Их локализация в обеих сторонах груди возможна и при остеохондрозе, заболеваниях щитовидной железы, язве желудка, ушибах, переломах.
Симптомы многих заболеваний похожи. Нельзя самостоятельно ставить диагноз и назначать лечение. При острых симптомах нужно вызывать скорую помощь. Если приступ быстро прошел – расскажите о нем врачу, не отказывайтесь от обследования. Консультация врача нужна и при слабо выраженных, но периодически повторяющихся неприятных симптомах. Для постановки точного диагноза используется аппаратная диагностика: рентгенография, ультразвуковое исследование, электрокардиограмма, магнитно-резонансная томография, лабораторные исследования. Анализы крови и мочи показывают, есть ли в организме воспалительный процесс, справляются ли почки с выведением токсинов или организм страдает от интоксикации и другие значимые для диагностики признаки. Если вы первый раз ощутили давящую боль и не знаете, к какому врачу обратиться – проконсультируйтесь с терапевтом, а он направит вас к кардиологу, гастроэнтерологу, невропатологу, эндокринологу.
Если вы первый раз ощутили давящую боль и не знаете, к какому врачу обратиться – проконсультируйтесь с терапевтом, а он направит вас к кардиологу, гастроэнтерологу, невропатологу, эндокринологу.
Кабинет неотложной помощи | ГАУ РК «Джанкойская городская поликлиника»
ГАУ РК «Джанкойская городская поликлиника»
СРОЧНО ПРИГЛАШАЕТ НА РАБОТУ:
- Врач-невролог
- Терапевт
Обращаться по телефону +7 (978) 788-6961
ГАУ РК «Джанкойская городская поликлиника» расположена по адресу: г. Джанкой, ул. Крымской, 26, в 0,15 км от железнодорожного вокзала и в 0,1 км от железнодорожного вокзала. Здание поликлиники блочное, трехэтажное, типовое. Общая площадь – 2416,7 кв.м. Мощность поликлиники – 331.
 Обслуживает взрослое и детское население – всего около 11 тысяч.
Обслуживает взрослое и детское население – всего около 11 тысяч.В ГАУ РК «Джанкойская городская поликлиника» функционирует кабинет неотложной помощи № 11, который находится на первом этаже напротив регистратуры. График работы кабинета неотложной помощи: ПН-ПТ с 8.00-16.00, СБ с 8.00-13.00
График работы кабинета неотложной помощи: ПН-ПТ с 8.00-16.00, СБ с 8.00-13.00
Перечень поводов обращения населения в кабинет неотложной помощи
Болевой синдром:
Головная боль на фоне изменения артериального давления (без выраженных колебаний артериального давления от привычных цифр).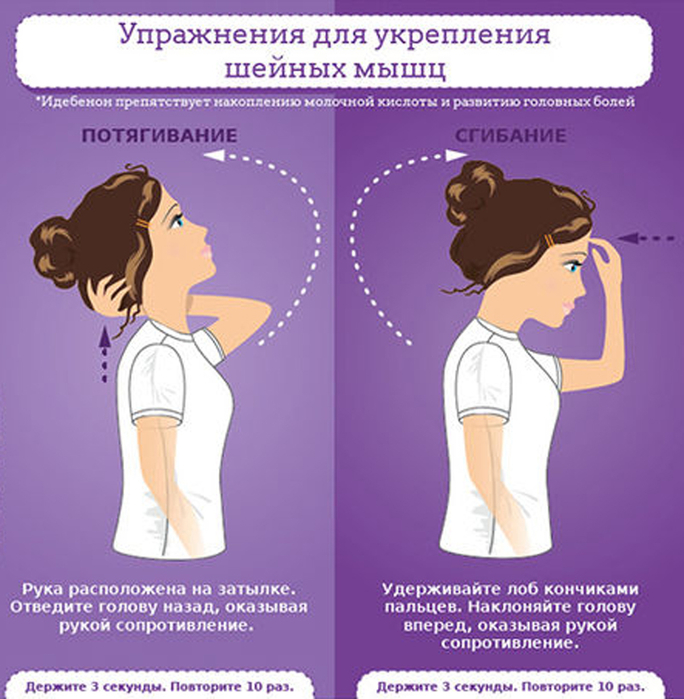
- Головная боль при мигрени .
- Головная боль при наличии повышенной температуры.
- Гипертермический синдром у детей без судорог и рвоты.
- Боли в грудной клетке, связанные с движениями, дыханием, кашлем.
- Болевой синдром в суставах.
- Фантомные боли.
- Болевой синдром в позвоночнике, при радикулитах, при невралгиях, после перенесенной травмы.
- Болевой синдром у онкологических больных.
- Боли на фоне трофических язв и пролежней.
- Боли в животе на фоне установленного диагноза хронического гастрита, язвенной болезни желудка и 12-перстной кишки (без признаков прободения и кровотечения).
- Боли в горле, ухе, зубная боль, при повышении температуры (не снимающиеся таблетированными препаратами).
- Боли в мышцах на фоне высокой температуры.
- Головная боль вертеброгенная при шейном остеохондрозе.
Прочие поводы:
- Трудно дышать на фоне установленного диагноза: трахеита, бронхита (кроме бронхиальной астмы).

- Трудно дышать при высокой температуре: ОРВИ, гриппе, пневмонии, болях в горле, после переохлаждения.
- Трудно дышать — онкология.
- Сыпь на коже без затруднения дыхания.
- Опоясывающий лишай при наличии боли и отсутствии свежих высыпаний.
- Головокружение на фоне установленного диагноза энцефалопатия, хроническая ишемия головного мозга.
- Головокружение после перенесенного инсульта, у лиц молодого и пожилого возраста на фоне изменения артериального давления.
- Головокружение, слабость у онкологических больных.
- Состояние после психоэмоционального стресса.
- Диспептические расстройства на фоне хронических заболеваний ЖКТ.
- Нарушение мочеиспускания (кроме острой задержки мочи).
12. Старческое слабоумие.
13.Нарушение сна у лиц старческого возраста.
14. Абстинентный синдром (после приема алкоголя).
15.Хронические заболевания других органов и систем, требующие консультации врача терапевта или врача педиатра, не требующие оказания экстренной медицинской помощи.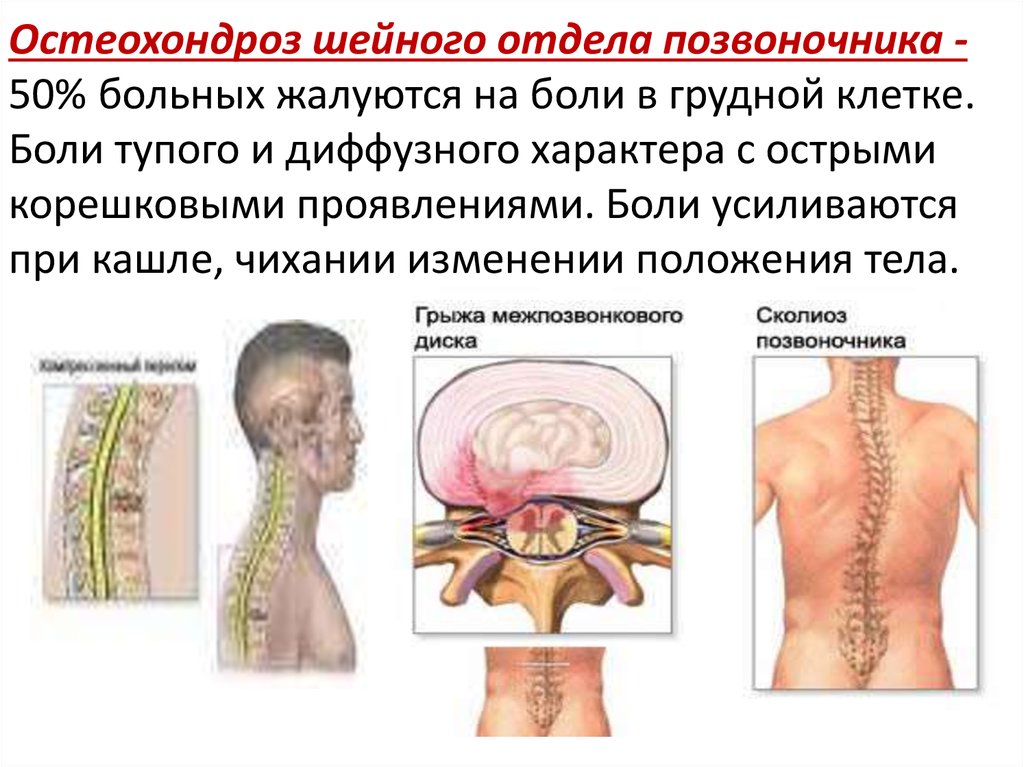
Одышка при остеохондрозе: симптомы затрудненного дыхания
Такие патологические симптомы, как чувство нехватки воздуха и одышка, называются одышкой. Появление этого состояния больные чаще всего связывают с заболеваниями бронхов, легких, сердца, поэтому и обращаются к соответствующим специалистам. Однако причиной одышки вполне может быть и остеохондроз.
В комплекте:
- Почему одышка при остеохондрозе?
- Симптомы одышки при остеохондрозе
- Что делать, если вас мучает одышка?
- Лечение одышки при остеохондрозе
Остеохондроз — прогрессирующая дегенеративная патология межпозвонковых дисков, суставных хрящей позвоночника и в тяжелых случаях самих позвонков. При этом заболевании уменьшаются межпозвонковые промежутки, деформируются диски, разрастается костная ткань (эти образования называются остеофитами), спазмируются мышцы, позвоночник становится менее гибким. Все это приводит к периодическому защемлению нервных корешков и позвоночных артерий (они проходят в области шеи у позвонков) и развитию различных неврологических и сосудистых проблем, которые в свою очередь вызывают одышку.
Все это приводит к периодическому защемлению нервных корешков и позвоночных артерий (они проходят в области шеи у позвонков) и развитию различных неврологических и сосудистых проблем, которые в свою очередь вызывают одышку.
Почему возникает одышка при остеохондрозе?
Затрудненное дыхание характерно как для шейного, так и для грудного остеохондроза, но механизмы развития этого симптома при данной локализации патологического процесса в позвоночнике различны.
Да, шейный остеохондроз может осложниться сдавливанием позвоночной артерии при неудачных поворотах головы или длительном сидении с согнутой шеей. При этом кровоснабжение мозга уменьшается, соответственно, он теряет кислород. Особенно чувствительны к этому дыхательные центры головного мозга, которые в ответ на раздражение начинают посылать сигналы дыхательных мышц, возникает учащение дыхания и желание дышать глубоко. Кроме того, при шейном остеохондрозе могут поражаться волокна диафрагмального нерва, что вызывает нарушение работы диафрагмы, что выражается икотой и затрудненным дыханием.
При грудном остеохондрозе основной причиной одышки является поражение нервных корешков, иннервирующих межреберные мышцы (развивается межреберная невралгия). При этом вдох сопровождается сильной болью, поэтому человек спасает себя и не дышит полноценно, от этого и возникают нарушения дыхания.
Симптомы одышки при
Остеохондроз Больные с одышкой жалуются на чувство нехватки воздуха, невозможность нормально дышать, учащение дыхания. Эти симптомы возникают после длительного пребывания в непроходимом положении, резких поворотов, наклонов туловища и головы, то есть после ситуаций, при которых может возникнуть защемление нерва или нарушение проходимости позвоночных артерий.
Одышка при остеохондрозе также дополняется признаками кислородного голодания: головокружение
- ;
- слабость, сонливость;
- головная боль;
- храп по ночам;
- помутнение глаз;
- частых квестов.
Кроме того, нарушения дыхания при заболеваниях позвоночника сопровождаются разнообразной неврологической симптоматикой, связанной с защемлением корешков вегетативных нервов, иннервирующих средостение. При этом больные начинают ощущать «ком» в горле, боли в области сердца, жалуются на болезненные ощущения в желудке, сильную икоту.
При этом больные начинают ощущать «ком» в горле, боли в области сердца, жалуются на болезненные ощущения в желудке, сильную икоту.
При пережатии подвижных и чувствительных корешков пальцев, рук, пальцев у больных может появиться слабость в мышцах, может сокращаться шея и область спины между плечевыми пузырями. То есть симптомы, сопровождающие одышку у больных остеохондрозом, могут быть полиморфными, что серьезно затрудняет определение истинной причины этого патологического состояния.
Что делать, если у вас одышка?
Нарушением функции дыхания, связанным с остеохондрозом, нельзя пренебрегать, так как этот тревожный симптом указывает на гипоксию, которая влияет на состояние всех органов и систем организма. Поэтому при затрудненном дыхании следует обратиться к врачу — для начала можно сходить к терапевту, который после осмотра решит, консультация какого более узкого специалиста требуется (невропатолога, кардиолога, пульмонолог и др.).
Для установления точной причины одышки при остеохондрозе необходимо инструментальное обследование позвоночника (рентген, МРТ), а также позвоночных артерий (УЗИ, МРТ) и нервных образований.
Лечение одышки при остеохондрозе
Поскольку причиной одышки при остеохондрозе не является какая-то органическая патология внутренних органов, основная цель лечения – снятие болей и, конечно же, устранение защемления нервов и сосудов (для этого используется мягкая техника).
Больным с патологическим процессом в области шеи рекомендуется ношение специального воротника, не допускающего повторного сдавливания позвоночных артерий и нервных образований. Далее больному показано комплексное лечение остеохондроза, которое заключается в медикаментозной терапии (назначают препараты для расширения сосудов и улучшения обмена веществ), физиотерапии, ЛФК, массаже.
Одышка может указывать на невроз
Процесс дыхания контролируется дыхательным центром в головном мозге. Дыхательный центр крайне устойчив к внешним воздействиям и перестает функционировать после того, как все остальные отделы мозга перестают функционировать. Дыхательный центр сохраняет процесс дыхания независимым от нашего сознания, поэтому нам не приходится думать, что нам нужно дышать и как именно нам нужно дышать. Соответственно, состояние нашей нервной системы и эмоциональное состояние напрямую связано с процессом дыхания.
Соответственно, состояние нашей нервной системы и эмоциональное состояние напрямую связано с процессом дыхания.
Процесс дыхания очень сложен и осуществляется через такие органы как:
Верхние дыхательные пути (рот, нос, горло)
Нижние дыхательные пути (трахея, бронхи)
Левое и правое легкое
Сердце
Кровь и сосуды
Мышцы
Головной мозг и нервная система
Связь церебральной одышки с церебральными патологиями-неврозами
Учитывая, что дыхательный центр расположен в головном мозге, различные патологические процессы нервной системы влияют на дыхание обрабатывать по-разному. Одышка чаще возникает при стрессе, при невротизме, нарушении мозгового кровообращения, инсультах, панических атаках, опухолях, травмах, энцефалитах. Обычно нарушения дыхания церебрального генеза сопровождаются другими симптомами — нарушениями чувствительности, парезами, нарушением сердцебиения, головными болями, головокружениями.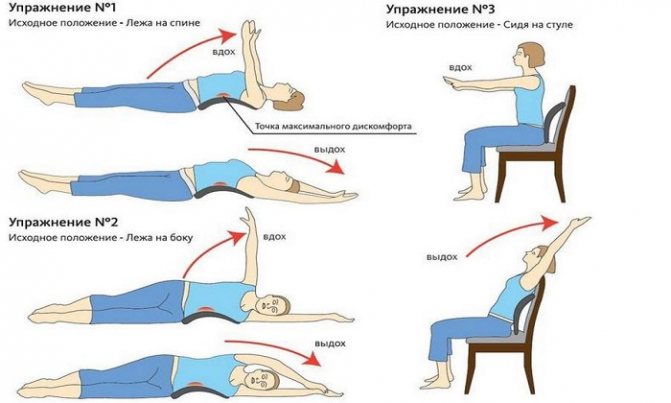
При неврозах, истерии, стрессе одышка возникает примерно в 3 из 4 случаев. Больные часто могут испытывать тревогу и страх смерти. Панические атаки и тревога сопровождаются головокружением, учащением сердцебиения, покалыванием в груди.
Иногда одышка может напоминать приступ астмы. Однако, несмотря на кажущееся ощущение нехватки воздуха, у больного могут отсутствовать объективные признаки гипоксии. Во время сна признаки одышки у больных отсутствуют. Невротизм лечат успокоительными средствами – транквилизаторами и антидепрессантами. Больным невротизмом следует нормализовать режим дня, совмещать отдых и физическую активность, регулировать режим сна, регулярно посещать невролога, избавляться от стрессов и переутомления.
Неврологические патологии
Причиной одышки также может быть повреждение или воспаление нервов, отвечающих за функцию диафрагмы. Такая ситуация может возникнуть при остеохондрозе – ортопедическом заболевании, при котором происходит перерождение грыж межпозвонковых дисков.

 При любых травмах нужно обязательно посещать врача, делать рентгенографию.
При любых травмах нужно обязательно посещать врача, делать рентгенографию. Чтобы снять приступ, нужно срочно принять антигистаминный препарат.
Чтобы снять приступ, нужно срочно принять антигистаминный препарат.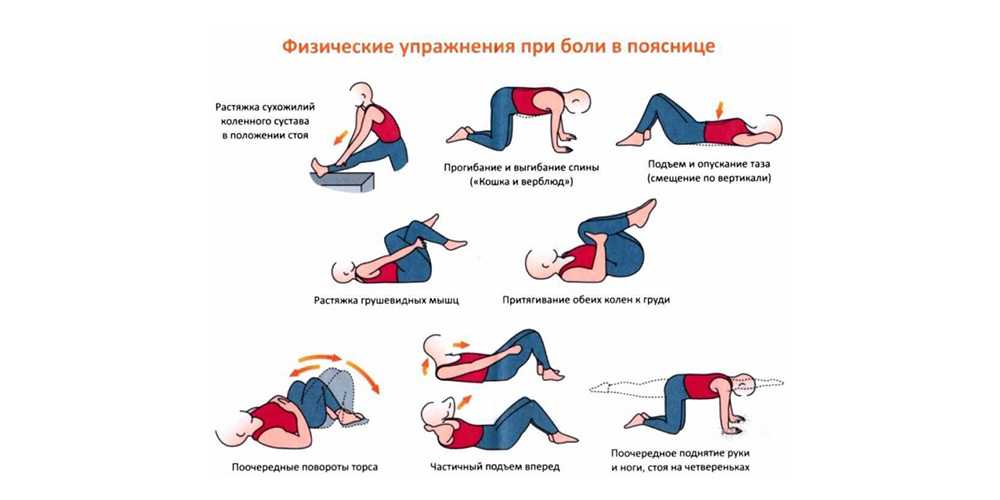 Обслуживает взрослое и детское население – всего около 11 тысяч.
Обслуживает взрослое и детское население – всего около 11 тысяч.