Состав и строение сухожилий скелетных мышц человека
Описан состав и строение сухожилий скелетных мышц человека, особенности соединения мышечных волокон и сухожилия, а также сухожилия и кости. Дается характеристика механических свойств сухожилий у молодых и пожилых людей.
Сухожилие является одним из важных компонентов скелетной мышцы. Благодаря сухожилиям усилие, развиваемое мышечными волокнами, передается звеньям опорно-двигательного аппарата человека.
Сухожилие состоит из пучков коллагеновых волокон, которые составляют 94% от всего сухожилия (С.П. Габуда с соавт. 2005). Между коллагеновыми волокнами располагаются сухожильные клетки (фибробласты). При повреждении сухожилия фибробласты активируются и синтезируют коллаген для новых коллагеновых волокон. Пучки коллагеновых волокон окружает рыхлая соединительная ткань, в которой проходят кровеносные сосуды и нервы.
Соединение мышечных волокон и сухожилияНа концах мышечных волокон их внешняя оболочка имеет глубокие вдавления. В эти вдавления «входят» коллагеновые волокна сухожилия и соединяются с внешней оболочкой мышечного волокна особым веществом – «цементом». Вдавливания усиливают прочность соединения мышечных волокон с сухожилием, образуя соединение типа застежки «молния». Часть коллагеновых волокон сухожилия проникают в эндомизий (соединительно-тканную оболочку мышечного волокна), ветвится, после чего оканчиваются в его оболочке (Ю.А. Хорошков, 1975). Эта часть коллагеновых волокон сухожилия охватывает снаружи мышечное волокно в области вхождения сухожильных волокон в поперечном направлении и как бы «перевязывает» места соединения мышечных и сухожильных волокон. Установлено, что вблизи зон соединения мышечной и сухожильной ткани происходит рост мышечных волокон.
В эти вдавления «входят» коллагеновые волокна сухожилия и соединяются с внешней оболочкой мышечного волокна особым веществом – «цементом». Вдавливания усиливают прочность соединения мышечных волокон с сухожилием, образуя соединение типа застежки «молния». Часть коллагеновых волокон сухожилия проникают в эндомизий (соединительно-тканную оболочку мышечного волокна), ветвится, после чего оканчиваются в его оболочке (Ю.А. Хорошков, 1975). Эта часть коллагеновых волокон сухожилия охватывает снаружи мышечное волокно в области вхождения сухожильных волокон в поперечном направлении и как бы «перевязывает» места соединения мышечных и сухожильных волокон. Установлено, что вблизи зон соединения мышечной и сухожильной ткани происходит рост мышечных волокон.
Более подробно строение и функции мышц описаны в моих книгах:
- Гипертрофия скелетных мышц человека
- Биомеханика опорно-двигательного аппарата человека
У спортсменов зона перехода мышцы в сухожилие в ряде случаев испытывает исключительно большие нагрузки. Вместе с тем, почти никогда не наблюдается нарушение структурной связи мышцы с сухожилием, в то время как на других участках мышцы повреждения возможны.
Вместе с тем, почти никогда не наблюдается нарушение структурной связи мышцы с сухожилием, в то время как на других участках мышцы повреждения возможны.
В мышечно-сухожильном соединении имеются рецепторы. Эти рецепторы называются сухожильными или рецепторами Гольджи по имени итальянского ученого (Камилло Гольджи), который их открыл. Сухожильные рецепторы активируются, когда мышца развивает напряжение.
ЭнтезисЭнтезисом называется соединение сухожилия и кости. Это соединение характеризуется особой гистологической структурой, представленной постепенным переходом сухожилия в кость посредством хрящевой зоны.
Механические свойства сухожилияСухожилие мало растяжимо, обладает значительной прочностью и выдерживает огромные нагрузки. Предел прочности сухожилия (то есть механическое напряжение, при котором происходит его разрыв) составляет 40-60 МПа (Г. И. Попов, А. В. Самсонова, 2011). Таким же пределом прочности обладает хлопковый канат аналогичного диаметра.
Влияние старения на механические свойства сухожилий
Старение на 36% уменьшает жесткость сухожилий и на 48% модуль Юнга. Эти изменения в свойствах сухожилий оказывают прямое влияние на мышцу и ее механические свойства.
Литература- Габуда С.П. Уточнение данных ЯМР о структуре связанной воды в коллагене с помощью сканирующей калориметрии / С. П. Габуда, А. А. Гайдаш, В. А. Дребущак, С. Г. Козлова // Журнал структурной химии, 2005.- Т.46.- № 6.– С. 1174 – 1176.
- Попов, Г.И. Биомеханика двигательной деятельности: учеб. Для студ. учреждений высш. проф. образования / Г. И. Попов, А. В. Самсонова. – М.: Издательский центр «Академия», 2011.– 320 с. (Сер. Бакалавриат).
- Самсонова, А.В. Гипертрофия скелетных мышц человека. – СПб: Кинетика, 2018. – 159 с.
- Хорошков, Ю.А. Ультраструктурные основы прочности соединения мышцы с сухожилием / Ю. А. Хорошков // Механика полимеров, 1975. – Вып.4. – С. 626-628.
С уважением, А. В.Самсонова
В.Самсонова
Похожие записи:
Распределение масс в теле человека
Описаны особенности распределения масс в теле человека. Дано понятие геометрии масс тела человека. Показано, что на распределение масс…
Центр масс и центр тяжести тела
Описаны: центр масс (ЦМ) и центр тяжести (ЦТ) твердого тела. Приведены различные определения ЦМ и ЦТ тела. Показано…
Момент силы и плечо силы
Дано определение момента силы и плеча силы. Определение плеча и момента силы рассмотрено на примерах ОДА человека при…
Метаболический стресс. Накопление лактата в мышцах
Описан механизм влияния метаболического стресса (накопления лактата) на гипертрофию мышечных волокон. Показано, что накопление лактата приводит к…
Механическое повреждение мышечных волокон
Описаны механизмы механического повреждения мышечных волокон при силовой тренировке, приводящие к гипертрофии скелетных мышц. Показано, что механическое повреждение…
Механическое напряжение (механотрансдукция) в скелетных мышцах
Описаны процессы передачи механического напряжения в скелетных мышцах. Показано, что механическое напряжение, возникающее вследствие сокращения скелетных…
Показано, что механическое напряжение, возникающее вследствие сокращения скелетных…
Лечение Повреждение вращательной / ротаторной манжеты плеча
ЧТО ТАКОЕ ВРАЩАТЕЛЬНАЯ (РОТАТОРНАЯ) МАНЖЕТА ПЛЕЧА И ДЛЯ ЧЕГО ОНА НУЖНА?
Вращательная (ротаторная) манжета плеча — включает надостную, подостную, малую круглую и подлопаточную мышцы. Эти мышцы необходимы для стабилизации головки плечевой кости и предотвращения ее смещения при движении в суставе. Кроме того, эти мышцы позволяют осуществлять вращательные движения в плече во всех направлениях.
Подлопаточная мышца вращает руку внутрь, надостная — поднимает плечо и «приякоривает» его, т.е. вжимает головку плечевой кости в суставную впадину лопатки при отведении плеча вбок. При этом основная сила отведения определяется дельтовидной мышцей, а надостная мышца работает как командир, направляющий усилия дельтовидной мышцы. Подостная мышца вращает плечо наружу, а малая круглая — вращает наружу и приводит руку к туловищу.
ПРИЧИНЫ ПОВРЕЖДЕНИЯ ИЛИ РАЗРЫВА ВРАЩАТЕЛЬНОЙ (РОТАТОРНОЙ) МАНЖЕТЫ ПЛЕЧА:
Повреждение вращательной манжеты плеча может произойти в результате острой травмы. В этом случае пациенты часто описывают конкретную травму, после которой появились боли и нарушилась функция плеча.
В ряде случаев, разрыв вращательной манжеты является результатом хронической микротравматизации мышц. Чаще всего это происходит у лиц, чья профессиональная деятельность связанна с частым возвышенным положением руки или бросковыми движениями. Например, спортсмены в таких видах спорта как бейсбол, теннис, тяжелая атлетика и гребля. Постоянная микротравматизация сухожилий вращательной манжеты при ударах по мячу, подачах, бросках может привести к микроразрывам мышечных волокон, мышцы постепенно истончаются и со временем, даже при незначительной травме, могут легко порваться.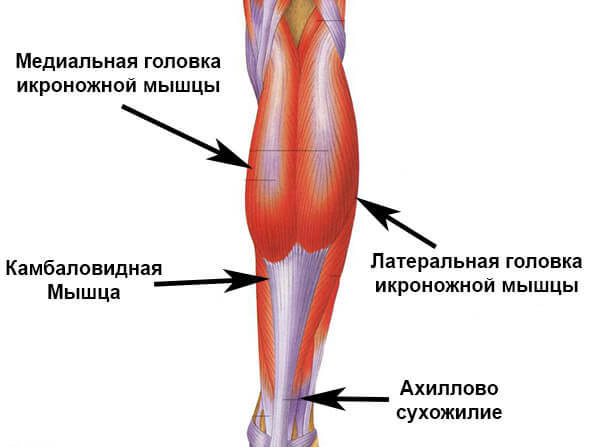
Предрасположенность к перенапряжению сухожилий вращательной манжеты имеется в учителей, которые пишут мелом на доске, подняв руку вверх, у маляров, красящих стены, у строителей и т.п.
У некоторых пациентов разрыв ротаторной манжеты может быть следствием развития в мышцах дегенеративно-дистрофических изменений, связанных со старением организма, например у пожилых людей или генетической предрасположенностью.
ВИДЫ ПОВРЕЖДЕНИЙ ИЛИ РАЗРЫВОВ ВРАЩАТЕЛЬНОЙ (РОТАТОРНОЙ) МАНЖЕТЫ ПЛЕЧА:
По причине вызвавшей разрыв – травматические или дегенеративные разрывы. По характеру повреждения различают разрывы частичные и полные. Частичные разрывы не проходят через всю толщу сухожилия, полные распространяются на всю толщину слоев манжеты. Травматические повреждения подразделяются на свежие, несвежие и застарелые.
СИМПТОМЫ ПОВРЕЖДЕНИЯ ВРАЩАТЕЛЬНОЙ (РОТАТОРНОЙ) МАНЖЕТЫ ПЛЕЧА:
Признаками повреждения вращательной манжеты плеча являются боль и слабость отведения руки или наружной ротации плеча.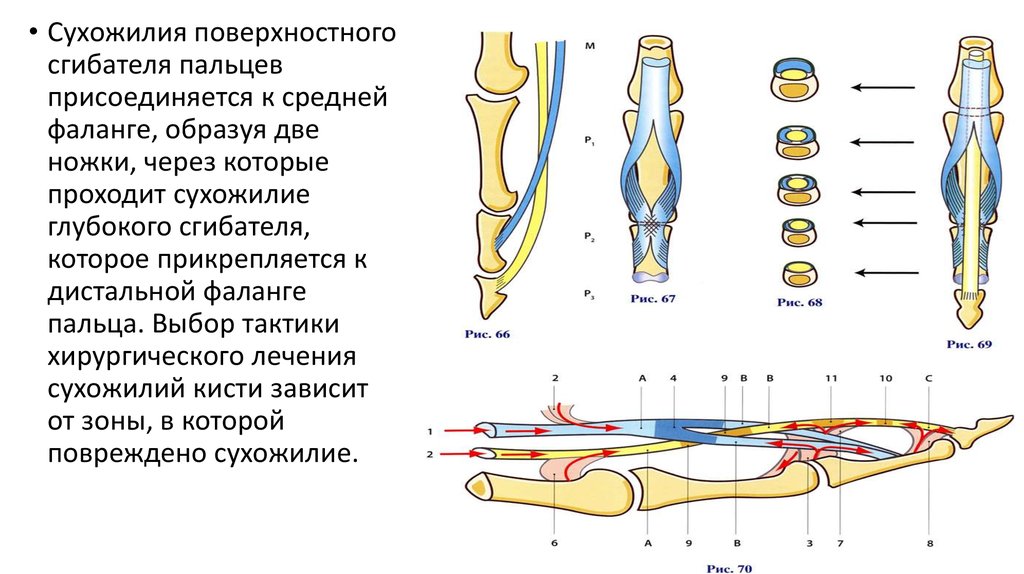
Боли усиливаются в определенных фазах движения, особенно при отведении руки
под углом 70 – 120°.
ДИАГНОСТИКА ПОВРЕЖДЕНИЙ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧА:
Диагностические тесты:
Для диагностики повреждений вращательной манжеты плеча используют специальные тесты, при которых врач, выводя руки пациента в определенное положение, оценивает двигательную способность поврежденной руки, наблюдает за реакцией пациента на свои действия. Наиболее информативные тесты – на слабость отведения и слабость наружной ротации плеча. При обширном повреждении ротаторной манжеты характерны также симптомы падающей руки (больной не может удержать пассивно отведенную руку) и приподнимание надплечья при попытке отвести руку (симптом Леклерка).
УЗИ — диагностика
МРТ – исследование
Рентген – исследование
ЛЕЧЕНИЕ ПОВРЕЖДЕНИЯ ВРАЩАТЕЛЬНОЙ МАНЖЕТЫ ПЛЕЧА:
Лечение повреждения ротаторной манжеты плеча может быть консервативным и оперативным.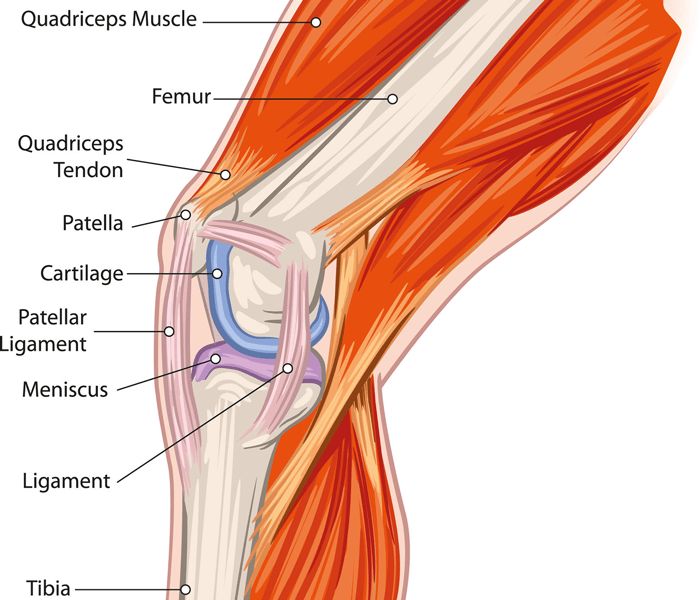 Консервативное лечение показано при частичных повреждениях, когда есть надежда на восстановление функции без оперативного вмешательства. Консервативное лечение проводится наряду с иммобилизацией плечевого сустава специальной повязкой (ортезом), и включает:
Консервативное лечение показано при частичных повреждениях, когда есть надежда на восстановление функции без оперативного вмешательства. Консервативное лечение проводится наряду с иммобилизацией плечевого сустава специальной повязкой (ортезом), и включает:
физиотерапевтические процедуры, применение противовоспалительных и обезболивающих препаратов, при выраженной боли – блокады с глюкокортикоидами продленного действия. Очень хороший клинический эффект дают внутрисуставные инъекции обогащённой тромбоцитами плазмы в плечевой сустав («факторы роста», PRP).
Если длительность безуспешного консервативного лечения превышает 2—3 мес, необходимо ставить вопрос об операции.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ВРАЩАТЕЛЬНОЙ (РОТАТОРНОЙ) МАНЖЕТЫ ПЛЕЧА:
Восстановление разрыва сухожилий вращательной манжеты является достаточно сложной операцией. Реконструкция вращательной манжеты может быть выполнена как открытым способом, через разрез на плече, так и артроскопическим методом.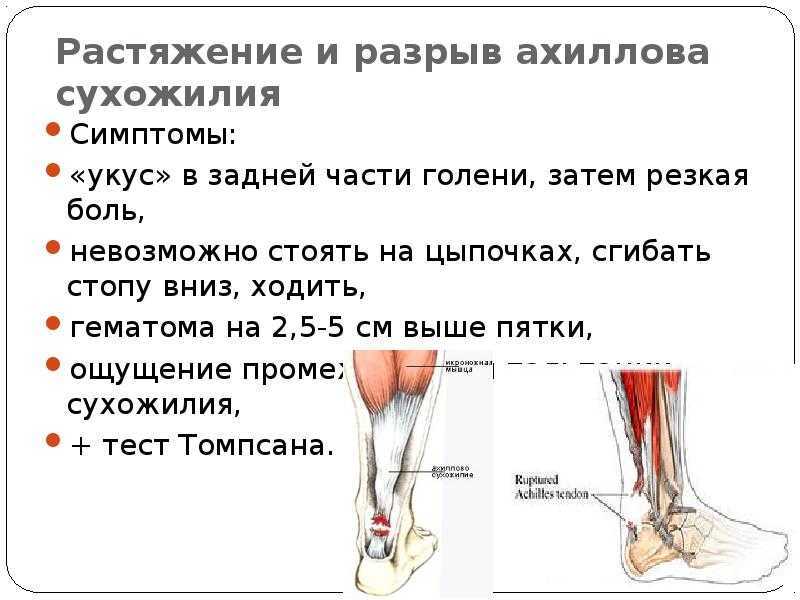 Недостатки открытого оперативного вмешательства – это необходимость проведения больших, травмирующих разрезов на плече для обеспечения доступа к поврежденным сухожилиям, что несет за собой высокий риск побочных эффектов, длительное восстановление после операции.
Недостатки открытого оперативного вмешательства – это необходимость проведения больших, травмирующих разрезов на плече для обеспечения доступа к поврежденным сухожилиям, что несет за собой высокий риск побочных эффектов, длительное восстановление после операции.
В нашем Медицинском центре оперативное лечение повреждения вращательной манжеты производится современным способом, без разреза сустава – под артроскопическим контролем. Вместо разреза проводятся локальные мини проколы, в один из которых вводится артроскоп с видеокамерой, а в другой инструменты для проведения операции. Изображение с видеокамеры в увеличенном масштабе передается на видеомонитор, что позволяет врачу детально осмотреть все структуры сустава и выявить локализацию повреждения.
Суть артроскопической операции состоит в том, что разрыв сшивают, а если произошел отрыв сухожилия от места фиксации, то выполняют шов с использованием специальных «якорных» фиксаторов.
На первом этапе операции проводится чистка сустава — удаление всех нежизнеспособных, дегенеративно — измененных тканей вращательной манжеты.
Выбор конкретного вида якорного фиксатора осуществляется оперирующим хирургом, но в целом пациент также должен быть проинформирован о том, какой фиксатор планируется к использованию в его случае. Мы рекомендуем использовать фиксаторы фирм с мировым именем, которые давно зарекомендовали себя.
РЕАБИЛИТАЦИЯ ПОСЛЕ АРТРОСКОПИИ ПЛЕЧЕВОГО СУСТАВА:
Правильно проведенная операция позволяет достаточно быстро начать активную реабилитацию, для предотвращения развития осложнений и оптимизации сроков выздоровления.
После артроскопии плеча руку обездвиживают в положении отведения на несколько недель с помощью специальной шины. Такая иммобилизация снижает натяжение сухожилий и уменьшает риск повторного разрыва, создает благоприятные условия для лучшего заживления сухожилия. Длительность иммобилизации определяется хирургом, который выполнял операцию, так как только он может оценить состояние сухожилий и прочность выполненного шва.
Такая иммобилизация снижает натяжение сухожилий и уменьшает риск повторного разрыва, создает благоприятные условия для лучшего заживления сухожилия. Длительность иммобилизации определяется хирургом, который выполнял операцию, так как только он может оценить состояние сухожилий и прочность выполненного шва.
Уже с первых недель после артроскопии плеча пациентам рекомендуется выполнять специальные упражнения, направленные на разработку движений в плечевом суставе. Однако, их интенсивность и очередность должна подбираться оперирующим врачом и опытным реабилитологом.
В нашем Медицинском центре пациентам после артроскопии плеча предлагается целый комплекс реабилитационных мероприятий. Программа реабилитации подбирается индивидуально и включает в себя:
Специальные упражнения и ЛФК у реабилитологов нашем Медицинском центре по методу кинезиотерапии. Упражнения направлены на улучшение объема движений в суставе, предотвращения развития контрактур, повышения силы и выносливости в мышцах плечевого пояса. Упражнения подбираются в индивидуальном порядке и выполняются на профессиональном оборудовании в зале для реабилитации, под присмотром опытных инстукторов — реабилитологов. Часть упражнений расписывается пациенту для проведения в домашних условиях.
Упражнения подбираются в индивидуальном порядке и выполняются на профессиональном оборудовании в зале для реабилитации, под присмотром опытных инстукторов — реабилитологов. Часть упражнений расписывается пациенту для проведения в домашних условиях.
Физиотерапия на профессиональном оборудовании компании BTL: магнитотерапия, ультразвуковая терапия с внедрением лекарственных препаратов, электролечение – уменьшают боли и отек в прооперированном плече, предотвращают образование спаек и рубцов, способствуют лучшему заживлению, восстанавливают мышечный тонус.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
У нас есть шесть частей тела, которые мы больше не используем. Зачем они были нужны?
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, Getty Images
Подпись к фото,Рудименты — отголоски эволюции
Эволюция прошла долгий путь, и процесс этот очень медленный.
Некоторые отличительные признаки организмов сохраняются на протяжении многих поколений даже после того, как соответствующий орган перестал выполнять отведенную ему функцию. Эти эволюционные остатки, или рудиментарные особенности, есть и у людей.
«Ваше тело — это, по сути, музей естествознания!» — написала в «Твиттере» эволюционный антрополог Дорса Амир.
Так почему же эти свойства или органы не пропадают, несмотря на то, что они, судя по всему, утратили свою функцию? Потому что эволюция — это постепенный процесс.
Автор фото, Getty Images
Иногда на них не оказывает достаточного давления естественный отбор, поэтому они переходят из поколения в поколение. В некоторых случаях рудиментарные органы развивают новые функции. Этот процесс называется экзаптацией.
Откуда мы вообще знаем, для чего эти органы или части тела изначально предназначались?
«Мы можем только предполагать, какова основная функция этих органов, — сказала Дорса Амир в интервью Би-би-си. — Мы можем выяснить, например, важны ли они для выживания, или посмотреть, есть ли они у ближайших к нам приматов и млекопитающих, и если да, то как они функционируют».
— Мы можем выяснить, например, важны ли они для выживания, или посмотреть, есть ли они у ближайших к нам приматов и млекопитающих, и если да, то как они функционируют».
Вот шесть этих рудиментов.
1. Palmaris longus — мускул на запястье
Автор фото, Getty Images
Подпись к фото,С помощью этих мышц люди передвигались по деревьям
Проведем небольшой эксперимент: положите руку ладонью вверх на плоскую поверхность и соедините большой палец с мизинцем.
Видите бугорок, который появился у вас на запястье? Это Palmaris longus — длинная ладонная мышца.
Не волнуйтесь, если не увидите ее. Примерно у 18% людей ее вовсе нет, и это абсолютно ни на что не влияет. Прекрасный пример эволюционного рудимента.
Эта мышца присутствует у живущих в лесу или на деревьях приматов, таких как орангутанги, но есть не у всех приматов, обитающих на других территориях.
«Это свидетельствует о том, что эта мышца нужна, чтобы лазить по деревьям», — говорит Дорса. В наши дни практическое применение этой мышце нашли хирурги.
В наши дни практическое применение этой мышце нашли хирурги.
«Они используют ее в качестве материала при пластических операциях, поскольку сама по себе она не выполняет никакой функции, необходимой для движения рук», — говорит Дорса.
- Выявлен ранее неизвестный предок человека. Его открыл искусственный интеллект
- Homo sapiens покинул пределы Африки раньше, чем предполагалось
- Пять вещей в политике, которым нас могут научить шимпанзе
2. Бугорок Дарвина можно найти на верхней части уха
Автор фото, Getty Images
Подпись к фото,Некоторые млекопитающие используют эти мышцы, чтобы определять местонахождение добычи и хищников
«Если вы можете шевелить ушами, вы демонстрируете эволюцию», — пишет Джерри Койн в своей книге «Почему эволюция — это правда».
Речь здесь идет о трех мышцах под кожей головы, которые прикреплены к ушам. Маленькая шишечка на верхней части уха — одна из этих мышц.
Маленькая шишечка на верхней части уха — одна из этих мышц.
У большинства людей они уже не работают, но некоторые до сих пор могут использовать их, чтобы шевелить ушами.
Этот элемент был впервые в общих чертах описан Чарльзом Дарвином и поэтому называется бугорком Дарвина.
«Хотя по-прежнему идут споры о том, является ли сам бугорок рудиментарным, утверждается, что мышцы вокруг уха могут демонстрировать рудиментарность», — говорит Дорса.
Эти мышцы по-прежнему используются многими животными, например, кошками и лошадьми, чтобы двигать ушами, как отмечает Койн.
Это помогает им обнаруживать хищников, определять местонахождение своих детенышей и устанавливать, откуда идут различные звуки.
3. Копчик
Автор фото, Getty Images
Подпись к фото,Копчик был нужен нашим предкам для мобильности и баланса
Как отмечает Дорса Амир, копчик — наиболее очевидный эволюционный пережиток.
«Это напоминание об утерянных нами хвостах, которые были нужны для баланса и передвижения по деревьям», — говорит Дорса.
Он является хорошим примером процесса экзаптации, упомянутого ранее, поскольку теперь служит местом крепежа для мышц.
Другие подобные причуды не совсем выжили в эволюционном процессе.
Дорса говорит: «Определенные черты, такие как перепончатая ткань между пальцами, обнаруживаются на ранних этапах утробного развития, но затем исчезают. Эта ткань обычно уничтожается лейкоцитами».
4. Plica semilunaris — третье веко
Автор фото, Getty Images
Подпись к фото,Третье веко — это свернутая ткань во внутреннем углу глаза
Видите маленькую розовую подушечку во внутреннем углу глаза?
Это отголосок нашего эволюционного прошлого — наша перепончатая мембрана, или третье веко.
«Третье веко моргало бы горизонтально, — говорит Дорса. — У нас оно не функционирует». Но его все еще можно увидеть в действии в животном мире, например, у птиц и кошек.
— У нас оно не функционирует». Но его все еще можно увидеть в действии в животном мире, например, у птиц и кошек.
5. The piloerection — «мурашки»
Автор фото, Getty Images
Подпись к фото,Животные, такие как кошки, используют этот рефлекс, чтобы казаться крупнее
Вы видели, как у кошек шерсть встает дыбом, когда они напуганы?
Это очень похоже на то, как у нас появляются мурашки на коже, когда нам холодно или страшно.
Ученые называют это рефлексом пилоэрекции.
«Учитывая, что мы провели большую часть нашего времени на этой планете в виде покрытых шерстью млекопитающих, рефлекс пилоэрекции — это древний способ либо выглядеть крупнее, чем вы есть на самом деле, либо предотвращать потерю тепла, когда вам холодно», — говорит Дорса.
«Поскольку мы постепенно начали терять волосы на теле, этот рефлекс становился все менее и менее полезным, и теперь он уже не выполняет свою первоначальную функцию».
6. Palmar grasp reflex — хватательный рефлекс
Автор фото, Getty Images
Подпись к фото,Хватательный рефлекс нужнен детенышам приматов для траспортировки
Хватательный рефлекс наблюдается, когда дети крепко сжимают палец взрослого. Этот рефлекс по-прежнему нужен детенышам приматов.
Они рождаются готовыми схватиться за мех родителя для транспортировки.
«Предполагается, что наш собственный хватательный рефлекс ладоней изначально был предназначен именно для этой цели», — добавляет Дорса.
«Но наши дети рождаются преждевременно по сравнению с другими приматами и не могут сами держать голову или двигаться».
Интересно, что у разных людей наблюдаются разные рудиментарные особенности.
«Эволюционные пережитки» варьируются и в разных регионах мира, причем вразброс. И измениться это может только со временем.
Разрыв вращательной манжеты | Клиническая больница №122 имени Л.
 Г.Соколова Федерального Медико-Биологического Агентства
Г.Соколова Федерального Медико-Биологического АгентстваКартина заболевания: разрыв вращательной манжеты
Повреждения вращательной манжеты известны, как наиболее частые заболевания плечевого сустава. Вращательная манжета плеча состоит из четырех сухожилий, которые окутывают головку плечевой кости. Основная функция этих сухожилий состоит в передаче усилий соответствующих мышц (надостная, подостная, подлопаточная, малая круглая) на головку плеча, что обеспечивает плечевому суставу подвижность и способность выдерживать нагрузку.
В результате травмы или хронического повреждения эти сухожилия могут разрываться. Нередко незначительное травматическое усилие может приводить к серьёзным повреждениям. Наиболее часто повреждаемым сухожилием можно назвать сухожилие надостной мышцы.
Симптомы.
Пациенты жалуются на ночную боль в поражённом суставе. Боль может проявиться и в покое, и при нагрузке. С увеличением протяженности разрыва увеличивается ограничение подвижности плечевого сустава. В этом случае пациент теряет способность активно поднимать поражённую руку без помощи второй руки. Длительное наличие разрыва сухожилий приводит к значительному ухудшению функции плечевого сустава.
С увеличением протяженности разрыва увеличивается ограничение подвижности плечевого сустава. В этом случае пациент теряет способность активно поднимать поражённую руку без помощи второй руки. Длительное наличие разрыва сухожилий приводит к значительному ухудшению функции плечевого сустава.
Диагностика и подготовка к операции.
Диагноз повреждения сухожилий вращательной манжеты основывается на жалобах пациента, объективном осмотре, данных дополнительных инструментальных обследований, таких как рентген, ультрасонография (УЗИ) и ЯМРТ. В каждом случае необходимо сравнивать оба плечевых сустава. В случае, если второй плечевой сустав тоже поражён, лечебная тактика будет особой.
Перед операцией необходимо выполнить лабораторное обследование, необходимое для проведения общей анестезии. В него входит ЭКГ, флюорография, анализы крови и мочи. Эти анализы можно сдать амбулаторно, чтобы сократить время пребывания в стационаре.
Оперативное вмешательство.

Шов вращательной манжеты, или фиксация оторвавшихся сухожилий в месте их прикрепления на головке плечевой кости, проводится артроскопически через несколько маленьких разрезов. На современном этапе развития хирургии плечевого сустава к открытым вмешательствам приходится прибегать в очень редких случаях. Фиксация сухожилий на головке плечевой кости производится с помощью специальных якорей-фиксаторов, которые могут быть выполнены из титана или биодеградуируемых материалов. Какой именно тип фиксации будет использован, Вам объяснит Ваш хирург, так как существует ряд параметров, влияющих на выбор. Удаление имплантов не предусматривается в любом случае. Реабилитационная программа подбирается индивидуально в зависимости от объёма вмешательства, который может быть скорректирован в ходе операции.
Не каждая рефиксация сухожилий вращательной манжеты заканчивается полным восстановлением анатомии. В случае длительно существующего разрыва мышцы сокращаются, возникают рубцы и сухожилия уходят настолько далеко от места своего прикрепления на головке плечевой кости, что привести их все обратно к точке фиксации становится невозможно. При таких условиях достаточно закрепить на кости хотя бы одну порцию сухожилий. Но при этом реабилитационная программа будет более длительной и осторожной.
При таких условиях достаточно закрепить на кости хотя бы одну порцию сухожилий. Но при этом реабилитационная программа будет более длительной и осторожной.
В случае, если изменения в суставе принимают необратимый характер и реконструкция оказывается невозможной, проводится субакромиальная декомпрессия: кость и мягкие ткани обрабатываются таким образом, чтобы достичь значительного уменьшения боли. Восстановление полной функции плеча в таком случае, к сожалению, не ожидается.
Послеоперационный уход.
Каждый пациент получает индивидуальный план реабилитации, в котором подробно описаны все послеоперационные мероприятия. Непосредственно после операции накладывается специальный ортопедический фиксатор, который обеспечивает защиту оперированному суставу в процессе восстановления. Для проведения физиотерапии и лечебной физкультуры фиксатор необходимо снимать. Время нахождения в стационаре после операции составляет, как правило, 2-3 дня.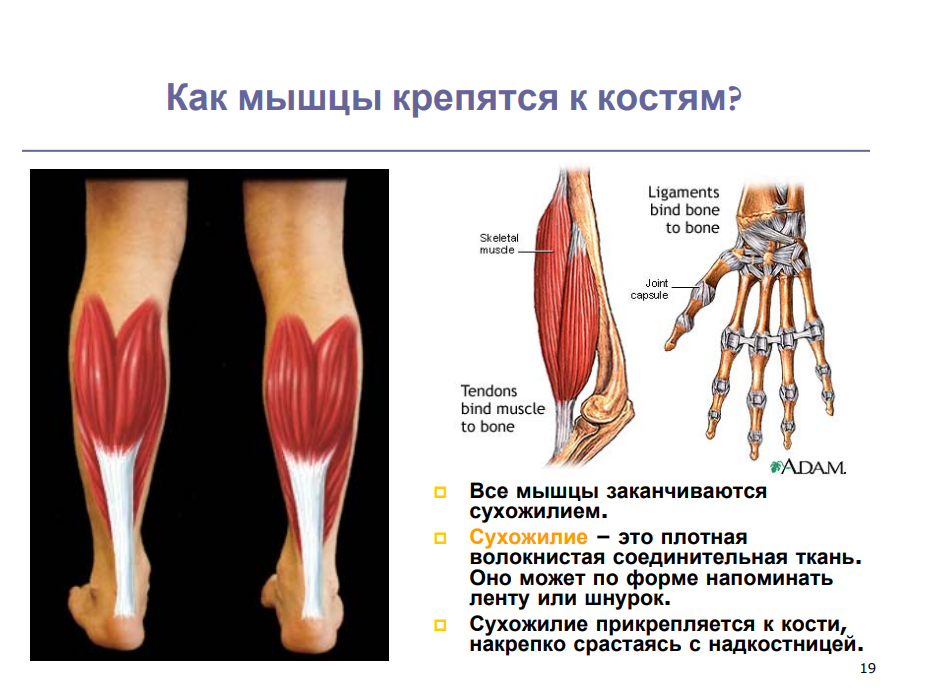 Амбулаторная реабилитация возможна в условиях Центральной Поликлиники №122 (согласовать прохождение реабилитации в наших условиях можно по телефону +7(812) 363-11-22).
Амбулаторная реабилитация возможна в условиях Центральной Поликлиники №122 (согласовать прохождение реабилитации в наших условиях можно по телефону +7(812) 363-11-22).
Перспективы.
Перспектива после проведения артроскопической реконструкции вращательной манжеты плечевого сустава, в целом, благоприятная. Безусловно, при прогнозировании результатов необходимо принимать во внимание совокупность факторов, определяющих общее состояние сустава. Динамическое наблюдение и выполнение предписанного реабилитационного плана являются наилучшими рекомендациями.
Прочее.
Если у Вас есть иные проблемы с Вашим опорно-двигательным аппаратом, для получения информации посетите наш сайт: www.med122.com
Специальные консультационные часы:
Консультации и персональные беседы необходимо согласовывать по телефону: +7(812)559-97-83
СОЧЕТАНИЕ ЗАСТАРЕЛОГО ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И ПОСТТРАВМАТИЧЕСКОГО ОСТЕОАРТРОЗА ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА ВТОРОГО ПАЛЬЦА КИСТИ | Гурьянов
СОЧЕТАНИЕ ЗАСТАРЕЛОГО ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И ПОСТТРАВМАТИЧЕСКОГО ОСТЕОАРТРОЗА ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА ВТОРОГО ПАЛЬЦА КИСТИГурьянов
А.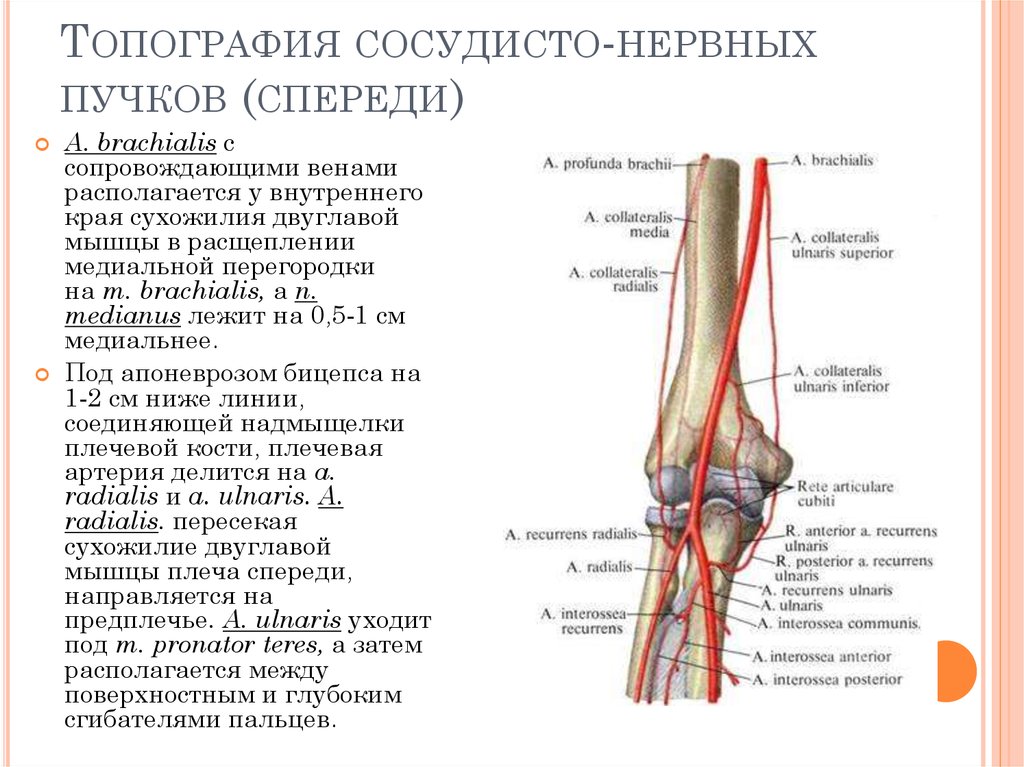 М., Сафронов А.А.
М., Сафронов А.А.
ФГБОУ
ВО «Оренбургский государственный медицинский университет» Минздрава России,
г.
Оренбург, Россия
СОЧЕТАНИЕ ЗАСТАРЕЛОГО ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ СГИБАТЕЛЕЙ И ПОСТТРАВМАТИЧЕСКОГО ОСТЕОАРТРОЗА ПРОКСИМАЛЬНОГО МЕЖФАЛАНГОВОГО СУСТАВА ВТОРОГО ПАЛЬЦА КИСТИ
Цель – оценить функциональный результат хирургического
лечения застарелого повреждения сухожилий сгибателей в сочетании с
посттравматическим остеоартрозом проксимального межфалангового сустава второго
пальца кисти.
Материал и методы. Пациент Г. 45 лет госпитализирован в клинику
травматологии и ортопедии Оренбургского государственного медицинского
университета с застарелой травмой сухожилий и проксимального межфалангового
сустава второго пальца левой кисти после получения травмы циркулярной пилой.
Проведено хирургическое лечение: двухэтапная сухожильная пластика и
эндопротезирование проксимального межфалангового сустава второго пальца левой
кисти. Функциональный результат оценивался по шкале DASH (Disability of the
Arm, Shoulder and Hand).
Функциональный результат оценивался по шкале DASH (Disability of the
Arm, Shoulder and Hand).
Результаты. Отмечено восстановление полного объема активных
движений в суставах второго пальца кисти, высокий функциональный результат по
шкале DASH (Disability of the Arm, Shoulder and Hand).
Выводы. Одномоментное выполнение указанных оперативных
вмешательств на первом этапе лечения обеспечило возможность совершения ранних
пассивных движений и первичное восстановление кинематической цепи «сустав –
сухожилие – мышца», что облегчило период подготовки ко второму этапу
реконструкции, позволило сократить общий срок реабилитации и получить хороший
функциональный результат.
Ключевые слова: остеоартроз; эндопротезирование; травма
кисти; сухожилия
Травма сухожилий
кисти остается острой проблемой современной хирургии и травматологии. Ее
актуальность связана, прежде всего, с особой функциональной ролью кисти,
выполняющей целый ряд сложно координированных высокоточных движений,
задействованных в процессах познания окружающего мира, общения, выражения
эмоций.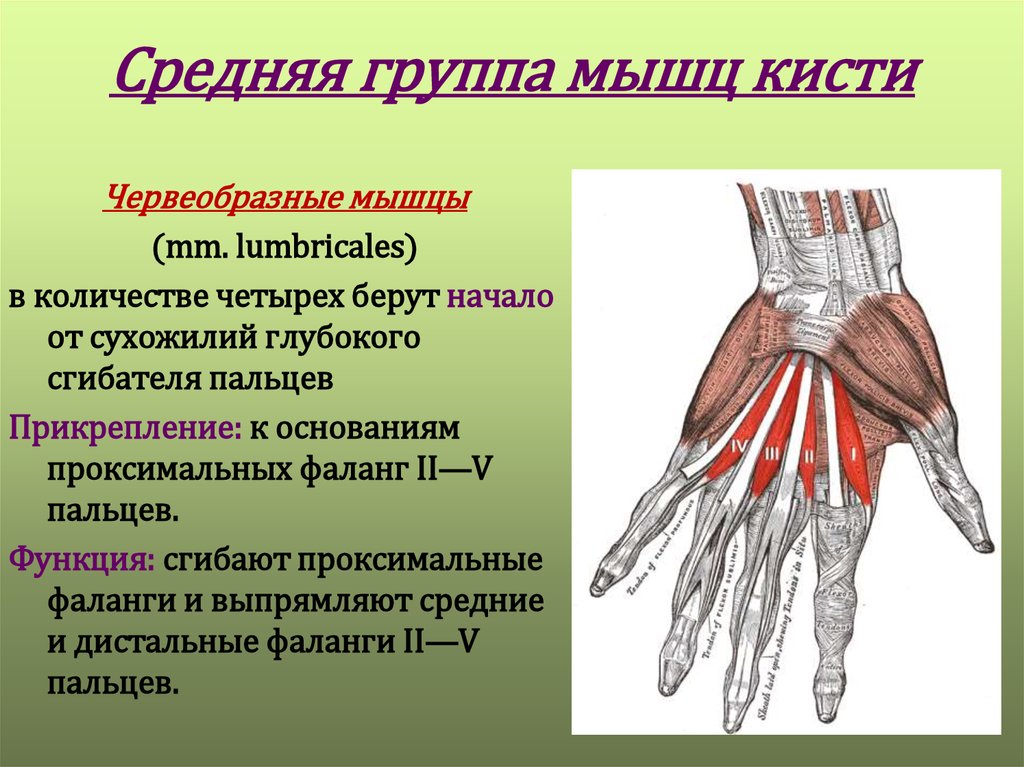 Активная роль кисти в жизнедеятельности человека предопределяет высокую
подверженность ее травмам. Так, с середины 20-го столетия число вышеуказанных
травм выросло в 3 раза (с 7 % до 20 %) и составляет в настоящее
время более 30 % всех повреждений опорно-двигательного аппарата, при этом
сухожилия кисти травмируются в половине случаев. Травма же структур кисти
нередко приводит к стойкой утрате трудоспособности и инвалидизации [1-3].
Активная роль кисти в жизнедеятельности человека предопределяет высокую
подверженность ее травмам. Так, с середины 20-го столетия число вышеуказанных
травм выросло в 3 раза (с 7 % до 20 %) и составляет в настоящее
время более 30 % всех повреждений опорно-двигательного аппарата, при этом
сухожилия кисти травмируются в половине случаев. Травма же структур кисти
нередко приводит к стойкой утрате трудоспособности и инвалидизации [1-3].
Компактное расположение
анатомических структур кисти и разнообразие их повреждений в различных
анатомических зонах определяет сложности диагностики и хирургической
реконструкции. Одной из сложных клинических ситуаций может быть сочетание
застарелого повреждения сухожилий сгибателей с нарушением функции межфаланговых
суставов, что взаимоосложняет восстановление утраченных функций [4].
Наиболее часто
выполняемой и эффективной реконструктивной операцией при застарелых
повреждениях сухожилий сгибателей пальцев кисти является двухэтапная
сухожильная пластика. Уже через месяц после получения травмы костно-фиброзные
каналы пальцев кисти в месте повреждения оказываются заполнены рубцовой тканью,
а концы сухожилия контрагированы. Формируются контрактуры в межфаланговых
суставах, что значительно нарушает функцию кисти. Наиболее критичным при этом
является нарушение функции первого и второго пальцев, обеспечивающих большое
число разных типов захвата и высокоточных движений, выполняемых кистью [2, 3, 5].
Уже через месяц после получения травмы костно-фиброзные
каналы пальцев кисти в месте повреждения оказываются заполнены рубцовой тканью,
а концы сухожилия контрагированы. Формируются контрактуры в межфаланговых
суставах, что значительно нарушает функцию кисти. Наиболее критичным при этом
является нарушение функции первого и второго пальцев, обеспечивающих большое
число разных типов захвата и высокоточных движений, выполняемых кистью [2, 3, 5].
Суть операции
состоит в следующем. Первый этап предполагает иссечение сухожилий
поверхностного и глубокого сгибателей пальца на протяжении костно-фиброзного
влагалища. На их место укладывается силиконовый имплантат. Операция
заканчивается наложением кожных швов. После снятия швов пациент приступает к
разработке пассивных движений в суставах оперированного пальца. Вокруг протеза
сухожилия в течение 2-3 месяцев формируется канал, который будет выполнять
функцию разрушенного синовиального влагалища.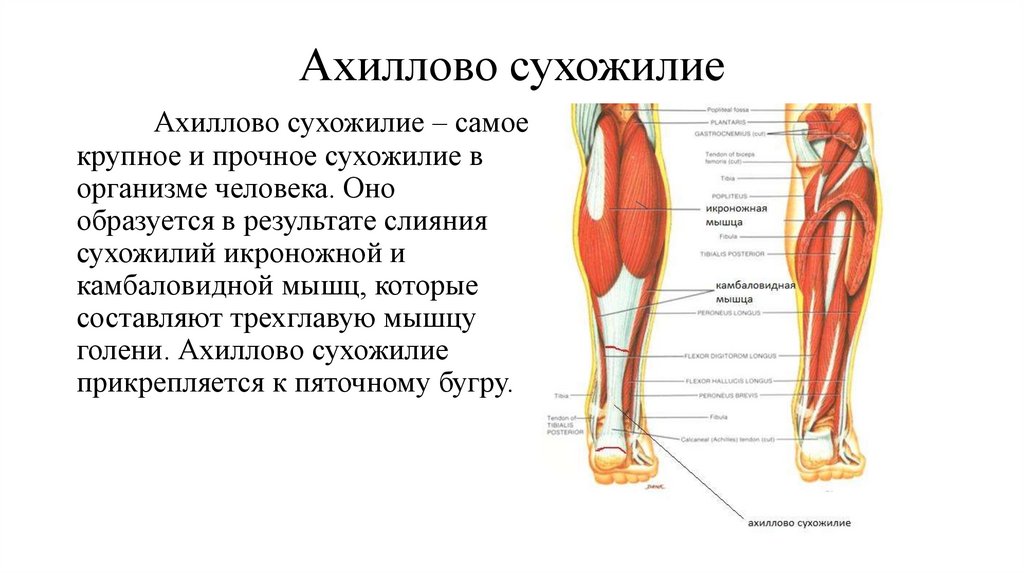 Успеха на данном этапе можно
достигнуть лишь при сохраненной подвижности суставов пальца.
Успеха на данном этапе можно
достигнуть лишь при сохраненной подвижности суставов пальца.
Второй этап
пластики выполняется спустя 3 месяца после первого, но не ранее
восстановления полного объема пассивных движений в суставах оперированного
пальца. Производится замещение сухожильного протеза аутотрансплантатом, который
подшивается к дистальной фаланге и проксимальным отделам замещаемого сухожилия
на уровне ладони или предплечья соответственно. После периода реабилитации
пациент может снова совершать утраченные ранее движения.
Однако при
сочетании застарелой травмы сухожилий и посттравматического артроза
проксимальных межфаланговых суставов пальцев кисти крайне сложно, а порой
невозможно добиться восстановления полного объема движений в суставах пальца.
Первым этапом приходится выполнять операцию, которая направлена не только на
удаление поврежденных сухожилий, но и на восстановление утраченной подвижности
пораженного сустава (редрессация, артролиз, артропластика).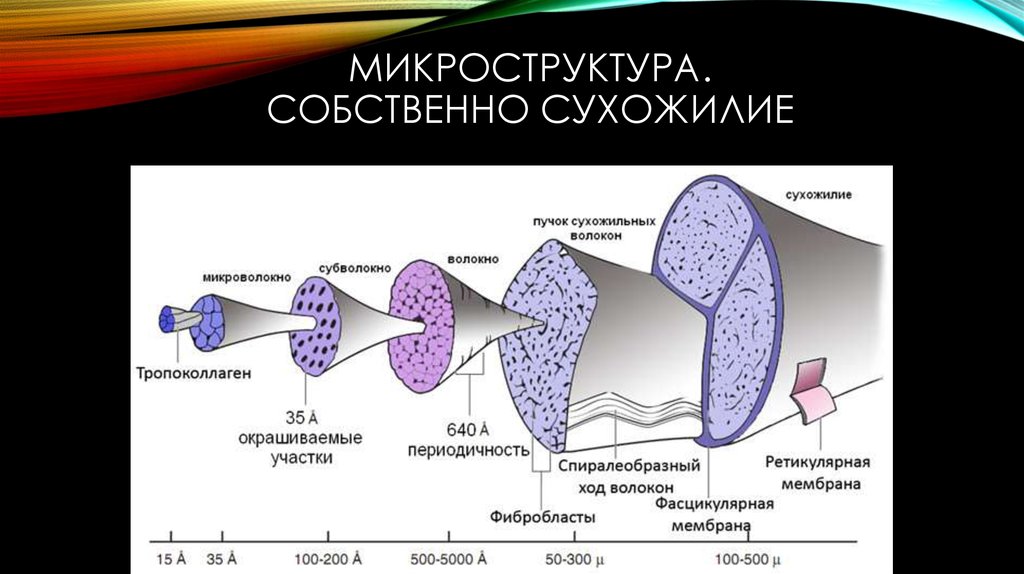 При выраженных
контрактурах хирурги зачастую отказываются от попыток восстановить движения в
суставе и выполняют артродезы, что влечет тяжелые нарушения функции кисти.
Появившиеся за последние несколько лет высококачественные эндопротезы
межфалангового сустава могут существенно расширить возможности реконструктивной
хирургии кисти.
При выраженных
контрактурах хирурги зачастую отказываются от попыток восстановить движения в
суставе и выполняют артродезы, что влечет тяжелые нарушения функции кисти.
Появившиеся за последние несколько лет высококачественные эндопротезы
межфалангового сустава могут существенно расширить возможности реконструктивной
хирургии кисти.
В клинике травматологии
ГАУЗ «ГКБ № 4» г. Оренбурга с 2015 года внедрено
эндопротезирование суставов кисти. Выполнено 20 эндопротезирований
проксимальных межфаланговых и пястно-фаланговых суставов кисти керамическими и
силиконовыми протезами (рис. 1).
Рисунок 1. Внешний вид силиконового протеза проксимального межфалангового сустава
Цель – оценить функциональный результат хирургического
лечения застарелого повреждения сухожилий сгибателей в сочетании с
посттравматическим остеоартрозом проксимального межфалангового сустава второго
пальца кисти.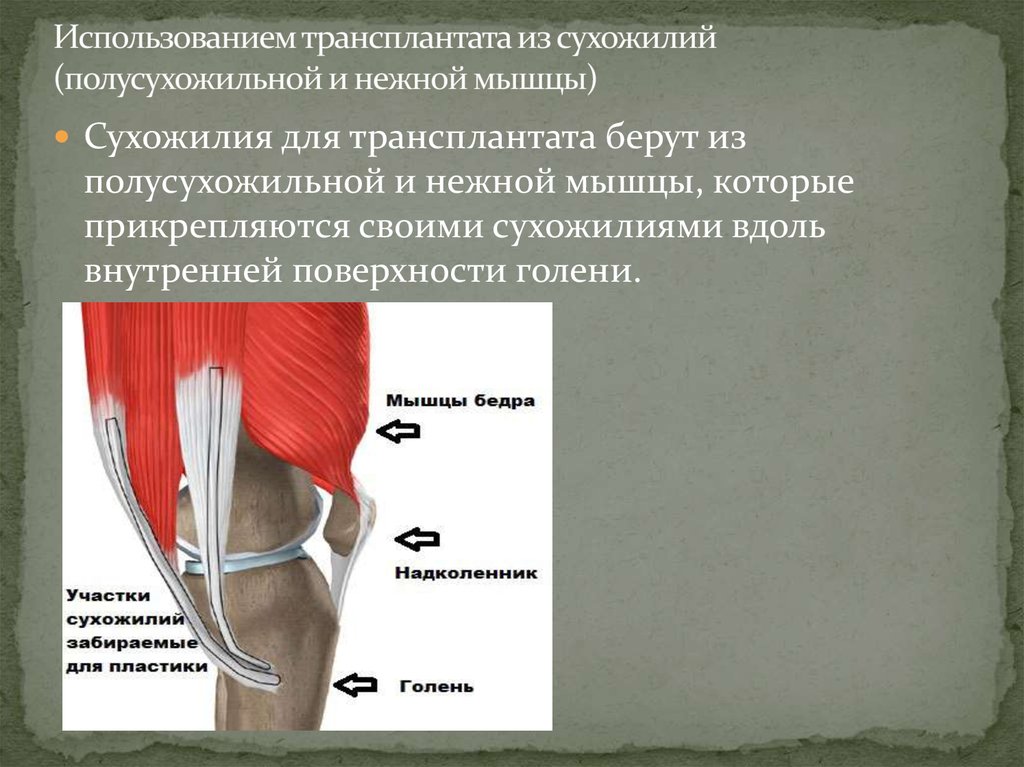
От пациента
получено информированное согласие на участие в клиническом исследовании. На
заседании этического комитета установлено соответствие исследования принятым
этическим принципам и нормам (протокол заседания локального этического комитета
ФГБОУ ВО ОрГМУ Минздрава РФ № 138 от 01.04.2016).
КЛИНИЧЕСКИЙ ПРИМЕР
Пациент Г. 45 лет
обратился в клинику с жалобами на нарушение функции левой кисти, невозможность
захвата и удержания предметов, отсутствие движений в суставах второго пальца.
Из анамнеза: в
марте 2016 г.
при работе с циркулярной пилой получил травму левой кисти, рваную рану ладонной
поверхности второго пальца с повреждением сухожилий сгибателей во II зоне, открытый оскольчатый перелом
средней фаланги второго пальца с дефектом ее основания. Пальцевые артерии и
нервы не повреждены. Лечился амбулаторно. При первом обращении проведена
первичная хирургическая обработка раны. Шов сухожилий сгибателей второго
пальца.
Шов сухожилий сгибателей второго
пальца.
Поступил в
отделение ортопедии клиники ГАУЗ «ГКБ № 4» города Оренбурга через 1 год
после получения травмы. При осмотре второй палец в положении сгибательной
контрактуры, активное и пассивное разгибание невозможно. На ладонной
поверхности в проекции межфалангового сустава послеоперационный рубец с
переходом на проксимальную фалангу. Рубец плотный, податливый, безболезненный. Признаков
повреждения пальцевых артерий и нервов нет. На рентгенограммах дефект суставных
поверхностей с признаками посттравматического остеоартроза проксимального
межфалангового сустава второго пальца (рис. 2).
Рисунок 2. Рентгенограммы кисти: определяется дефект основания средней фаланги, признаки посттравматического остеоартроза проксимального межфалангового сустава
Амплитуда активных
и пассивных движений в проксимальном межфаланговом суставе второго пальца:
сгибание – 0° и 7°, разгибание – 0° и 10° соответственно. Пассивные движения в
дистальном межфаланговом и пястно-фаланговом суставах второго пальца в полном
объеме.
Пассивные движения в
дистальном межфаланговом и пястно-фаланговом суставах второго пальца в полном
объеме.
Пациент
оперирован. Первым этапом под проводниковой анестезией плечевого сплетения
произведен зигзагообразный операционный доступ по ладонной поверхности от
ногтевой фаланги поврежденного пальца до его основания. Выполненный шов
сухожилия оказался несостоятельным. Между его концами определялся диастаз,
заполненный рубцовой тканью. Сухожилия поверхностного и глубокого сгибателей
второго пальца, а также рубцовая ткань иссечены на протяжении костно-фиброзного
канала на протяжении II зоны
кисти. Оставлен не иссеченным только дистальный конец сухожилия глубокого
сгибателя длиной 1,0 см у места прикрепления его к дистальной фаланге.
Проксимальные концы сухожилий на уровне дистальной ладонной складки сшиты между
собой с применением микрохирургической техники. Обнаружены дефекты обращенных
друг к другу суставных поверхностей проксимальной и средней фаланг второго
пальца.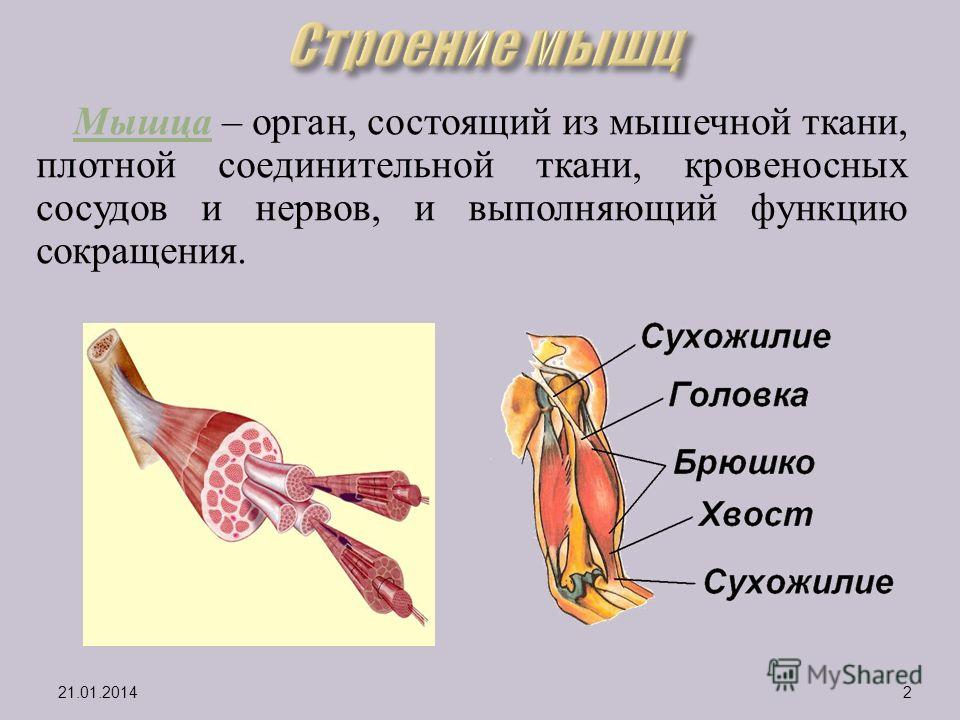 Из того же доступа выполнено эндопротезирование проксимального
межфалангового сустава силиконовым протезом (рис. 3-5).
Из того же доступа выполнено эндопротезирование проксимального
межфалангового сустава силиконовым протезом (рис. 3-5).
Рисунок 3. Интраоперационное фото: выполнена резекция проксимального межфалангового сустава установлен эндопротез
Рисунок 4. Интраоперационная рентгенография кисти в боковой прооекции: эндопротез проксимального межфалангового сустава
Рисунок 5. Интраоперационная рентгенография кисти в прямой проекции: эндопротез проксимального межфалангового сустава
Следующим этапом в ложе на место удаленных сухожилий уложен трубчатый
силиконовый имплантат, который подшит дистально к оставшемуся фрагменту
сухожилия глубокого сгибателя пальца, а проксимально зафиксирован к концам
сшитых между собой сухожилий поверхностного и глубокого сгибателей пальца. Операция
закончена наложением кожных швов и гипсовой иммобилизацией. С третьего дня
после операции пациент приступил к разработке пассивных движений в суставах
оперированного пальца, назначены ЛФК, кинезиотерапия. Послеоперационный период
протекал гладко.
С третьего дня
после операции пациент приступил к разработке пассивных движений в суставах
оперированного пальца, назначены ЛФК, кинезиотерапия. Послеоперационный период
протекал гладко.
Второй этап
выполнен спустя 3 месяца. Под проводниковой анестезией плечевого сплетения
через продольный разрез на границе дистальной и средней трети ладонной
поверхности предплечья выделено сухожилие поверхностного сгибателя
поврежденного пальца и пересечено на 1 см дистальнее сухожильно-мышечного
перехода. Сухожилие поверхностного сгибателя выведено в рану на ладони и
подшито к проксимальному концу силиконового имплантата «конец в конец». Затем
дистальный конец имплантата выделен через разрез в области ладонной поверхности
ногтевой и средней фаланг. Потягиванием за имплантат сухожилие проведено
дистально в сформированный канал на пальце и подшито к культе сухожилия
глубокого сгибателя. Раны ушиты, выполнена иммобилизация тыльной гипсовой
лангетой сроком на 3 недели. Пациент прошел курс реабилитации в течение
двух месяцев. Осмотрен спустя 2 месяца после проведения реабилитационных
мероприятий (рис. 6, 7). Отмечено восстановление полного объема движений в
суставах второго пальца кисти, высокий функциональный результат по шкале DASH
(Disability of the Arm, Shoulder and Hand).
Пациент прошел курс реабилитации в течение
двух месяцев. Осмотрен спустя 2 месяца после проведения реабилитационных
мероприятий (рис. 6, 7). Отмечено восстановление полного объема движений в
суставах второго пальца кисти, высокий функциональный результат по шкале DASH
(Disability of the Arm, Shoulder and Hand).
Рисунок 6. Функция кисти через 3 месяца после второго этапа операции. Разгибание пальцев кисти
Рисунок 7. Функция кисти через 3 месяца после второго этапа операции. Сгибание пальцев кисти
ЗАКЛЮЧЕНИЕ
Данное клиническое
наблюдение иллюстрирует один из нечастых примеров сочетания повреждения
сухожилий с посттравматическим артрозом проксимального межфалангового сустава
пальца кисти. Каждое из этих состояний требует проведения отдельных оперативных
пособий по реконструкции сустава и поврежденных сухожилий.
Одномоментное
выполнение указанных оперативных вмешательств на первом этапе лечения
обеспечило возможность совершения ранних пассивных движений и первичное
восстановление кинематической цепи «сустав – сухожилие – мышца», что облегчило
период подготовки ко второму этапу реконструкции, позволило сократить общий
срок реабилитации и получить хороший функциональный результат.
ЛИТЕРАТУРА / REFERENCES:
1. Belousov
AE. Plastic reconstructive and esthetic surgery. Saint Petersburg. Hippocrates,
1998. 744 p. Russian (Белоусов А.Е. Пластическая, реконструктивная и эстетическая хирургия. СПб.: Гиппократ, 1998. 744 с.)
2. Zolotov
AS, Zelenin VN, Sorokovikov VA. Surgical treatment of injuries to flexors
tendons of the fingers. Irkutsk: Irkutsk Scientific Center of Traumatology and
Orthopedics, 2006. 110 p. Russian (Золотов А.С., Зеленин В.Н., Сороковиков В.А. Хирургическое лечение повреждений
сухожилий сгибателей пальцев кисти. Иркутск: РИО НЦ РВХ ВСНЦ СО РАМН, 2006. 110
с.)
Иркутск: РИО НЦ РВХ ВСНЦ СО РАМН, 2006. 110
с.)
3. Popov
IV, Kornilov DN. Surgery of injuries to flexor tendons at the hand level
(analytic review of literature). Siberian
Medical Journal. 2013; (1): 22-27. Russian
(Попов И.В., Корнилов Д.Н. Хирургия повреждений сухожилий сгибателей на уровне
кисти (аналитический обзор литературы) //Сибирский медицинский журнал. 2013. №
1. С. 22-27)
4. Gubochkin
NG, Shapovalov VM. The elective issues of hand surgery: the manual. Saint
Petersburg, 2000. 111 p. Russian (Губочкин Н.Г., Шаповалов В.М. Избранные вопросы хирургии кисти:
учебное пособие. Спб, 2000. 111 с.)
5. Kozyukov
VG, Sevostyanov AN. Restorative operations for flexor tendons of the fingers. Perm Medical Journal. 2013; 30(2):
16-21. Russian (Козюков В.Г.,
Севостьянов А.Н. Восстановительные операции на сухожилиях сгибателей пальцев
кисти //Пермский медицинский журнал. 2013. Т. 30, № 2. С.16-21)
2013. Т. 30, № 2. С.16-21)
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
Растяжение сухожилия: диагностика и лечение
Как мы лечим растяжение сухожилия
В сети клиник «Столица» для ускорения восстановления после повреждения связок, сухожилий, хряща, синовиальной оболочки, при артрозах можно пройти высокотехнологичное лечение собственной обогащённой тромбоцитами плазмой (PRP терапию).
Сухожилие является продолжением мышцы, которое крепится к кости, передавая усилие при сокращении мышечных волокон.
Растяжение сухожилия относится к закрытым повреждениям и анатомически представляет собой частичное повреждение, или разволокнение части составляющих его соединительнотканных волокон. Повреждение более половины толщины сухожилия называют его разрывом, поскольку функция мышцы утрачивается, а малейшее усилие разрывает его окончательно.
Виды растяжения сухожилия
Различают травматические и патологические растяжения сухожилий. Первые возникают вследствие приложения чрезмерного внешнего усилия, которое действует в противоположном направлении действию сокращающейся мышцы (наглядный пример в спорте – армреслинг). Вторые являются следствием дегенеративно-дистрофических процессов и происходят, когда сухожилие теряет прочность (периартриты, артрозы, миозиты, аналогичные травмы в анамнезе и др.). При консервативном лечении повреждений сухожилий их волокна срастаются посредством рубца, что не обеспечивает достаточной прочности и чревато полным разрывом сухожилия в дальнейшем.
Первые возникают вследствие приложения чрезмерного внешнего усилия, которое действует в противоположном направлении действию сокращающейся мышцы (наглядный пример в спорте – армреслинг). Вторые являются следствием дегенеративно-дистрофических процессов и происходят, когда сухожилие теряет прочность (периартриты, артрозы, миозиты, аналогичные травмы в анамнезе и др.). При консервативном лечении повреждений сухожилий их волокна срастаются посредством рубца, что не обеспечивает достаточной прочности и чревато полным разрывом сухожилия в дальнейшем.
Функцию сустава в одном направлении (например, сгибание) могут обеспечивать несколько мышц. При действии травмирующей силы первым всегда растягивается поверхностное сухожилие, а глубокое – повреждается во вторую очередь. Растяжение сухожилия может произойти у мышечного брюшка, в месте крепления сухожилия к кости или на протяжении сухожилия.
Диагностика растяжений сухожилий
Общими симптомами растяжения сухожилий являются локальная боль, отек, гематома, западение тканей в области разрыва и отсутствие функции поврежденной мышцы, при полном повреждении сухожилия. Через 2-3 месяца наступает ее атрофия.
Через 2-3 месяца наступает ее атрофия.
При подозрении на растяжение сухожилия проводят рентгенографию, поскольку разрыв у места прикрепления к кости иногда сопровождается отрывом ее кортикального слоя. Степень растяжения на рентгенограмме не определяется.
В сети клиник «Столица» в любое время суток доступны компьютерная томография (КТ) и магнитно-резонансный томограф (МРТ), визуализирующие степень повреждения.
Разрывы и растяжение на руке сухожилий
На верхней конечности чаще других наблюдают:
- Растяжение и разрывы сухожилия длинной головки бицепса. Пик патологии: правосторонние повреждения у мужчин 40-50 лет. Симптомы: острая боль, мягкотканое западение на передненаружной поверхности плеча в верхней трети и шаровидная припухлость в нижней трети плеча по передней поверхности. Определяется значительное ослабление силы сгибания предплечья.
- Растяжение и разрывы сухожилий разгибателей пальцев. Повреждение чаще локализуется в области ногтевых фаланг и проявляется симптомом молоткообразных пальцев.
 Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы.
Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы. - сухожилий сгибателей пальцев. Повреждение чаще является следствием производственных травм и происходит при насильственном разгибании пальцев, например, когда рабочий несет груз. Клиника характеризуется невозможностью сжать в кулак поврежденные пальцы.
Растяжение на ноге сухожилий
На нижней конечности чаще других наблюдают:
- Разрывы и растяжение ахиллова сухожилия. Повреждение чаще локализовано на 2-3 см выше пяточного бугра слева. В группе риска легкоатлеты, акробаты, артисты балета. Травма, как правило, сопровождается звуком рвущейся материи (парусины). После исчезновения острой боли и отека функцию тыльного сгибания стопы берут на себя другие мышцы, но пострадавший не может встать на носочки и удержаться. Через 2-3 месяца определяется атрофия (визуальное уменьшение объема) икроножной мышцы.
- Растяжение и разрывы сухожилия четырехглавой мышцы.
 Как правило, повреждение волокон происходит в области надколенника. Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Как правило, повреждение волокон происходит в области надколенника. Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Лечение растяжения и разрывов сухожилий
Консервативное лечение возможно только при незначительных растяжениях при удовлетворительной мышечной функции и незначительном разволокнении сухожилия, подтвержденном УЗИ, или томографическими методами (КТ и МРТ). Лечение растяжения сухожилий на руке проводят иммобилизацией конечности (фиксируя не менее 2-х суставов) и физиотерапией, которая ускоряет регенерацию. Позднее приступают к массажу , ЛФК и водным процедурам.
Оперативное лечение – основной метод восстановления функции сухожилий при полном разрыве сухожилия. Его сущность состоит в сшивании разорванных и\или разволокненных волокон. По показаниям применяют постоянные (неснимаемые) и удаляемые швы. Например, лечение растяжения ахиллова сухожилия чаще проводят неснимаемыми лавсановыми швами.
Травматологи сети клиник «Столица» при необходимости используют малоинвазивную оперативную технику. В некоторых случаях возможно применение артроскопической техники при восстановлении сухожилий. Вмешательство производят под регионарным или общим обезболиванием, которое проводит анестезиолог центра.
При подозрении на разрыв или растяжение сухожилий и мышц обращайтесь в сеть клиник «Столица». Качественная своевременная диагностика и квалифицированная медицинская помощь – залог скорейшего восстановления функции мышцы, снижение риска осложнений и неблагоприятных последствий травмы.
Функция и биомеханика сухожилий
Сохранить цитату в файл
Формат: Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день? ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
Полнотекстовые ссылки
Уайли
Полнотекстовые ссылки
. 1997 апр; 7 (2): 62-6.
1997 апр; 7 (2): 62-6.
doi: 10.1111/j.1600-0838.1997.tb00120.x.
ДТ Киркендалл 1 , W E Garrett
принадлежность
- 1 Отделение физиотерапии и трудотерапии, Медицинский центр Университета Дьюка, Дарем, Северная Каролина 27511, США.
- PMID: 9211605
- DOI: 10.1111/j.1600-0838.1997.tb00120.x
D T Kirkendall et al. Scand J Med Sci Sports. 1997 апрель
. 1997 апр; 7 (2): 62-6.
1997 апр; 7 (2): 62-6.
дои: 10.1111/j.1600-0838.1997.tb00120.x.
Авторы
ДТ Киркендалл 1 , В. Э. Гарретт
принадлежность
- 1 Отделение физиотерапии и трудотерапии, Медицинский центр Университета Дьюка, Дарем, Северная Каролина 27511, США.
- PMID: 9211605
- DOI: 10.1111/j.1600-0838.1997.tb00120.x
Абстрактный
Сухожилие представляет собой высокоорганизованную соединительную ткань, соединяющую мышцу с костью, способную противостоять высоким силам растяжения при передаче усилий от мышцы к кости.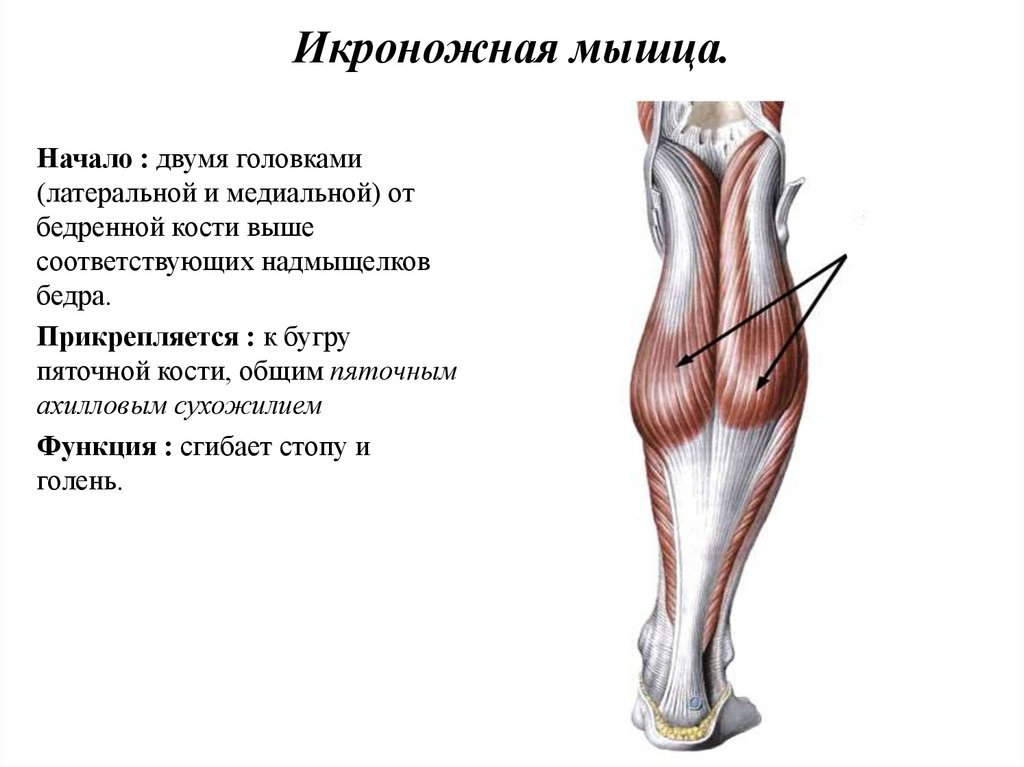 Плотная, правильно расположенная коллагеновая ткань состоит из волокон, клеток различной формы и основного вещества. Механические и физиологические характеристики коллагена (почти 85% сухого веса сухожилия) определяют свойства сухожилия. Кроме того, сухожилие является гибким, поэтому оно может сгибаться в суставах, а также действует как демпфирующая ткань, поглощающая удары и ограничивающая потенциальное повреждение мышц (1). Сухожилия также показывают степень растяжимости. Если напряжение, используемое для растяжения сухожилия, может быть восстановлено, будет достигнут полезный эластичный эффект. Мышцы циклически удлиняются и укорачиваются. В течение периода удлинения упругая энергия может накапливаться и использоваться в качестве упругой отдачи. Например, ахиллово сухожилие растягивается в конце фазы опоры, когда сокращаются трехглавая мышца голени и тыльное сгибание голеностопного сустава. Перед подошвенным сгибанием активация мышц прекращается, и накопленная энергия помогает инициировать подошвенное сгибание.
Плотная, правильно расположенная коллагеновая ткань состоит из волокон, клеток различной формы и основного вещества. Механические и физиологические характеристики коллагена (почти 85% сухого веса сухожилия) определяют свойства сухожилия. Кроме того, сухожилие является гибким, поэтому оно может сгибаться в суставах, а также действует как демпфирующая ткань, поглощающая удары и ограничивающая потенциальное повреждение мышц (1). Сухожилия также показывают степень растяжимости. Если напряжение, используемое для растяжения сухожилия, может быть восстановлено, будет достигнут полезный эластичный эффект. Мышцы циклически удлиняются и укорачиваются. В течение периода удлинения упругая энергия может накапливаться и использоваться в качестве упругой отдачи. Например, ахиллово сухожилие растягивается в конце фазы опоры, когда сокращаются трехглавая мышца голени и тыльное сгибание голеностопного сустава. Перед подошвенным сгибанием активация мышц прекращается, и накопленная энергия помогает инициировать подошвенное сгибание.
Похожие статьи
Стареющее сухожилие.
Tuite DJ, Renström PA, O’Brien M. Туите Диджей и др. Scand J Med Sci Sports. 1997 апр;7(2):72-7. doi: 10.1111/j.1600-0838.1997.tb00122.x. Scand J Med Sci Sports. 1997. PMID: 9211607 Обзор.
Структурно-прочностные отношения в сухожилиях млекопитающих.
Ланир Ю. Ланир Ю. Biophys J. 1978, ноябрь; 24 (2): 541–54. doi: 10.1016/S0006-3495(78)85400-9. Биофиз Дж. 1978. PMID: 728528 Бесплатная статья ЧВК.
Молекулярная основа запасания упругой энергии в минерализованных сухожилиях.
Сильвер Ф.Х., Фримен Дж.
 В., Хорват I, Лэндис В.Дж.
Сильвер Ф.Х. и др.
Биомакромолекулы. Осень 2001 г .; 2 (3): 750-6. DOI: 10.1021/bm0100615.
Биомакромолекулы. 2001.
PMID: 11710028
В., Хорват I, Лэндис В.Дж.
Сильвер Ф.Х. и др.
Биомакромолекулы. Осень 2001 г .; 2 (3): 750-6. DOI: 10.1021/bm0100615.
Биомакромолекулы. 2001.
PMID: 11710028Комплексная функция мышц и сухожилий при передвижении.
Робертс Т.Дж. Робертс Т.Дж. Comp Biochem Physiol A Mol Integr Physiol. 2002 г., декабрь; 133 (4): 1087-99. doi: 10.1016/s1095-6433(02)00244-1. Comp Biochem Physiol A Mol Integr Physiol. 2002. PMID: 12485693
Функциональные свойства коллагеновых тканей.
Вийдик А. Видик А. Int Rev Connect Tissue Res. 1973; 6:127-215. doi: 10.1016/b978-0-12-363706-2.50010-6. Int Rev Connect Tissue Res. 1973. PMID: 4593853 Обзор. Аннотация недоступна.
Посмотреть все похожие статьи
Цитируется
Исследование ex vivo, связывающее жесткость надколенникового сухожилия овец с возрастом и весом.

Кайзер Ф., Бори Э., Фурни С., Онтуар Ф., Клегг П., Дагдейл А., Вандевеерд Дж. М., Инноченти Б. Кайзер Ф. и др. Инт Биомех. 2022 дек;9(1):1-9. дои: 10.1080/23335432.2022.2108899. Инт Биомех. 2022. PMID: 35929916 Бесплатная статья ЧВК.
Полимерные конструкции для восстановления сухожилий сгибателей: обзор.
Бребельс Дж., Миньон А. Бребельс Дж. и др. Полимеры (Базель). 2022 23 февраля; 14 (5): 867. дои: 10.3390/полым14050867. Полимеры (Базель). 2022. PMID: 35267690 Бесплатная статья ЧВК. Обзор.
In Vitro Модели клеточной деформации биологии сухожилий и теногенной дифференциации.
Ву С.И., Ким В., Кремень Т.Дж. мл. Ву С.И. и др. Фронт Биоэнг Биотехнолог.
 2022 15 фев; 10:826748. doi: 10.3389/fbioe.2022.826748. Электронная коллекция 2022.
Фронт Биоэнг Биотехнолог. 2022.
PMID: 35242750
Бесплатная статья ЧВК.
Обзор.
2022 15 фев; 10:826748. doi: 10.3389/fbioe.2022.826748. Электронная коллекция 2022.
Фронт Биоэнг Биотехнолог. 2022.
PMID: 35242750
Бесплатная статья ЧВК.
Обзор.Иммунная регенерация сухожилий: взгляд на синергетическую роль стволовых и иммунных клеток во время регенерации сухожилий.
Руссо В., Эль Хатиб М., Пренсипи Г., Цитерони М.Р., Файдавер М., Мауро А., Берардинелли П., Серверо-Варона А., Хайдар-Монтес А.А., Турриани М., Ди Джачинто О., Распа М., Скавицци Ф., Бонавентура Ф., Штокль Дж., Барбони Б. Руссо В. и др. Клетки. 2022 27 января; 11 (3): 434. doi: 10.3390/cells11030434. Клетки. 2022. PMID: 35159244 Бесплатная статья ЧВК. Обзор.
Дегенерация мышц и сухожилий после разрыва ахиллова сухожилия: новый взгляд на будущие стратегии восстановления.

Хиль-Мельгоса Л., Граса Дж., Урбиола А., Лломбарт Р., Сусаэта Руис М., Монтьель В., Эдерра С., Кальво Б., Арис М., Рипальда-Семборайн П., Проспер Ф., Ортис-де-Солорзано К., Понс-Вильянуэва Дж., Перес Руис А. Гил-Мелгоса Л. и др. Биомедицины. 2021 дек 23;10(1):19. doi: 10.3390/biomedics10010019. Биомедицины. 2021. PMID: 35052699 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
термины MeSH
вещества
Полнотекстовые ссылки
Уайли
Укажите
Формат: ААД АПА МДА НЛМ
Отправить по телефону
Связки и сухожилия: в чем разница?
Обзор
Связки и сухожилия состоят из волокнистой соединительной ткани, но на этом сходство заканчивается.
Связки выглядят как перекрещивающиеся полосы, которые прикрепляют кости к костям и помогают стабилизировать суставы. Например, передняя крестообразная связка (ПКС) соединяет бедренную кость с большеберцовой, стабилизируя коленный сустав.
Сухожилия, расположенные на каждом конце мышцы, прикрепляют мышцу к кости. Сухожилия расположены по всему телу, от головы и шеи до ступней. Ахиллово сухожилие является самым большим сухожилием в организме. Он прикрепляет икроножную мышцу к пяточной кости. Сухожилия ротаторной манжеты помогают вашему плечу вращаться вперед и назад.
Читайте дальше, чтобы узнать больше о связках и сухожилиях.
Вы можете думать о связках как о веревке с рядом жестких переплетенных нитей, которые связывают кости. Связки также имеют некоторые эластичные волокна, которые позволяют суставу двигаться, но не настолько, чтобы он двигался сверх своих возможностей.
Коленный сустав, например, имеет четыре основные связки, по одной с каждой стороны колена и две, которые проходят по диагонали спереди и сзади надколенника. Эти связки помогают стабилизировать колено и не дают ему двигаться слишком далеко влево или вправо, вперед или назад.
Эти связки помогают стабилизировать колено и не дают ему двигаться слишком далеко влево или вправо, вперед или назад.
Сухожилия тоже прочные тяжи, но они чуть более эластичны, чем связки. Когда мышца сокращается, прикрепленное сухожилие приводит в движение кость. Подумайте о том, что происходит с вашим бицепсом, когда вы сгибаете локоть. Сухожилия также помогают поглощать некоторые удары мышц, когда они приходят в движение.
Изображение связки и сухожилия
Связка
Когда связка чрезмерно растягивается или разрывается, это приводит к тому, что технически называется растяжением. Многие растяжения возникают внезапно в результате падения, неловкого движения или удара.
Растяжения обычно возникают в области лодыжки, колена или запястья. Например, неверный шаг может привести к тому, что вы вывернете лодыжку в неудобном положении, повредите связку и сделаете лодыжку нестабильной или шаткой. Вы можете услышать хлопок или почувствовать слезу, когда произойдет травма. Запястье часто растягивается, когда вы протягиваете вытянутую руку, чтобы предотвратить падение, но запястье вытягивается назад. Эта гиперэкстензия приводит к чрезмерному растяжению связок.
Запястье часто растягивается, когда вы протягиваете вытянутую руку, чтобы предотвратить падение, но запястье вытягивается назад. Эта гиперэкстензия приводит к чрезмерному растяжению связок.
Симптомы растяжения связок обычно включают боль, отек и кровоподтеки в пораженной области. Сустав может ощущаться ослабленным или слабым и может быть не в состоянии выдерживать нагрузку. Интенсивность ваших симптомов будет варьироваться в зависимости от того, является ли связка чрезмерно растянутой или действительно разорванной.
Врачи классифицируют растяжения связок по степени: от 1-й степени (легкое растяжение с небольшим растяжением связки) до 3-й степени (полный разрыв связки, делающий сустав нестабильным).
Сухожилие
Когда сухожилие чрезмерно растягивается или разрывается, это называется растяжением. Обычными областями, пораженными деформациями, являются ноги, стопы и спина.
Растяжения часто являются результатом привычных движений и занятий спортом. Спортсмены, которые перетренируются, не имея достаточно времени для отдыха и восстановления мышц между тренировками, подвергаются повышенному риску.
Спортсмены, которые перетренируются, не имея достаточно времени для отдыха и восстановления мышц между тренировками, подвергаются повышенному риску.
Как и при растяжении, симптомы включают боль и отек. Вы также можете испытывать мышечные спазмы и слабость.
Что такое тендинит?
Тендинит, другое повреждение сухожилия, представляет собой воспаление сухожилия. Это может произойти в результате естественного процесса старения. Как и другие части тела, сухожилия с возрастом ослабевают, становясь более подверженными нагрузкам и травмам.
Тендинит также может возникнуть из-за чрезмерного использования сухожилия. Игроки в гольф и бейсболисты, например, часто страдают тендинитом плечевого сустава.
Симптомы тендинита включают боль при движении мышцы и отек. Пораженная мышца может быть теплой на ощупь.
Самостоятельно определить разницу между травмой связки или сухожилия может быть сложно. Всякий раз, когда вы чувствуете боль и отек, обратитесь к врачу за квалифицированной диагностикой и эффективным планом лечения.
В то же время, независимо от того, растяжение ли это или вывих, немедленное лечение обычно одинаково. Врачи рекомендуют:
- Отдыхать. Постарайтесь обездвижить поврежденную часть тела, пока процесс заживления не пойдет полным ходом. Это может быть проще при использовании иммобилизационных скоб и костылей, если это необходимо.
- Лед. Оберните лед полотенцем, чтобы защитить кожу, а затем приложите лед к поврежденному участку на 20 минут несколько раз в день, пока вы восстанавливаетесь.
- Сжатие. Уменьшите отек, надев компрессионную повязку. Оберните повязку так, чтобы она была плотной, но не слишком тугой.
- Высота. Держите поврежденную часть тела выше сердца, это поможет уменьшить опухоль и ускорить заживление.
- Лекарства. Безрецептурные противовоспалительные и обезболивающие средства, принимаемые по мере необходимости, могут помочь уменьшить боль и отек.

Некоторые травмы, такие как внезапное спотыкание или удар коленом о приборную панель во время автомобильной аварии, не всегда можно предотвратить. Но есть и другие. Примите следующие меры предосторожности, чтобы защитить сухожилия и связки:
- Разминка перед тренировкой. Выполняйте легкие аэробные упражнения, чтобы разогреть тело в течение примерно 10 минут, прежде чем приступить к тренировке. Например, пройдите круг или два, прежде чем бегать по дорожке.
- Начните медленно и наращивайте постепенно. Это также помогает разогреть мышцы.
- Носите обувь, которая хорошо сидит и предназначена для того вида спорта, которым вы занимаетесь.
- Поддерживайте здоровый вес.
- Варьируйте свою рутину. Сочетайте кардиоупражнения и силовые тренировки.
- Возьмите выходной после интенсивной тренировки или хотя бы переключитесь на другое занятие.
 Это может помочь вам снизить риск чрезмерной нагрузки на те же связки и сухожилия.
Это может помочь вам снизить риск чрезмерной нагрузки на те же связки и сухожилия. - Слушайте свое тело. Если вы чувствуете боль или усталость, отдохните. Многие травмы случаются, когда ваше тело уже переутомлено или находится в состоянии стресса.
- Стрейч. Большинство специалистов рекомендуют делать растяжку после тренировки, когда ваше тело разогрето и более гибко. Удерживайте растяжку не более 10–20 секунд и выполняйте каждую растяжку только один раз. Никогда не подпрыгивайте и не растягивайтесь до боли.
В теле тысячи связок и сухожилий. Связки и сухожилия состоят из соединительной ткани и могут быть разорваны или чрезмерно растянуты, но их функции различаются.
Связки прикрепляют одну кость к другой. Сухожилия прикрепляют мышцу к кости. Оба, однако, необходимы для правильной механики тела. Выявление проблем со связками и сухожилиями до того, как они станут серьезными травмами, является ключом к активной и безболезненной жизни.
Сосудистая сеть и ее роль в поврежденном и заживающем сухожилии | Исследования и лечение артрита
- Обзор
- Опубликовано:
- Стивен А. Фенвик 1 ,
- Брайан Л. Хэзлман 2 и
- Грэм П. Райли 2
Исследования и лечение артрита том 4 , номер статьи: 252 (2002 г.) Процитировать эту статью
24 тыс. обращений
220 цитирований
7 Альтметрический
Детали показателей
Abstract
Патология сухожилий имеет множество проявлений, от спонтанного разрыва до хронического тендинита или тендиноза; этиология и патология каждого из них очень различны и плохо изучены. Сухожилие представляет собой сравнительно слабо васкуляризированную ткань, питание которой в значительной степени зависит от диффузии синовиальной жидкости. При повреждении сухожилия, как и при повреждении любой ткани, требуется инфильтрация клеток из системы крови, чтобы обеспечить необходимые репаративные факторы для заживления тканей. В этом обзоре мы описываем реакцию сосудистой системы на повреждение сухожилия в различных формах, а также то, как и когда происходит процесс реваскуляризации или неоваскуляризации. Мы также включили раздел о реваскуляризации сухожилия во время его использования в качестве сухожильного трансплантата как при реконструкции связок, так и при сухожильно-сухожильной пластике.
Сухожилие представляет собой сравнительно слабо васкуляризированную ткань, питание которой в значительной степени зависит от диффузии синовиальной жидкости. При повреждении сухожилия, как и при повреждении любой ткани, требуется инфильтрация клеток из системы крови, чтобы обеспечить необходимые репаративные факторы для заживления тканей. В этом обзоре мы описываем реакцию сосудистой системы на повреждение сухожилия в различных формах, а также то, как и когда происходит процесс реваскуляризации или неоваскуляризации. Мы также включили раздел о реваскуляризации сухожилия во время его использования в качестве сухожильного трансплантата как при реконструкции связок, так и при сухожильно-сухожильной пластике.
Введение
Имеются данные о том, что восстановление сухожилия может происходить либо внутренним путем с помощью резидентных теноцитов [1, 2], либо с помощью внешних механизмов, при которых клетки из окружающей оболочки или синовиальной оболочки проникают в ткань [3]. Кажется вероятным, что имеют место оба механизма, хотя участие внешних клеток зависит от места повреждения и сосудистой перфузии. Было проведено множество in vivo исследований на животных по изучению способности сухожилия восстанавливаться после разрыва, рассечения и других моделей повреждения [4–7]. Большое количество in vitro также были проведены исследования на сухожилиях животных и человека [1, 2, 8, 9]. Была изучена роль многих факторов в восстановлении сухожилий, включая пролиферацию клеток и синтез ДНК [10, 11], коллаген [11], неколлагеновый белок [12] и синтез протеогликанов [13]. Внутрисухожильные дегенеративные изменения тесно связаны как с хроническими тендинопатиями, так и со спонтанными разрывами сухожилий [14–17].
Было проведено множество in vivo исследований на животных по изучению способности сухожилия восстанавливаться после разрыва, рассечения и других моделей повреждения [4–7]. Большое количество in vitro также были проведены исследования на сухожилиях животных и человека [1, 2, 8, 9]. Была изучена роль многих факторов в восстановлении сухожилий, включая пролиферацию клеток и синтез ДНК [10, 11], коллаген [11], неколлагеновый белок [12] и синтез протеогликанов [13]. Внутрисухожильные дегенеративные изменения тесно связаны как с хроническими тендинопатиями, так и со спонтанными разрывами сухожилий [14–17].
Дегенерация и последующий разрыв сухожилий были связаны с гиповаскуляризацией определенных областей в определенных сухожилиях [18, 19]. Было показано, что постоянный разрыв центральных кровеносных сосудов с нормальными сухожилиями вызывает клеточную гибель и распад коллагеновых пучков [20]. Однако этому противоречило бы то, что во многих случаях хронической тендинопатии, которые были исследованы гистологически, наблюдается «ангиофибробластический» ответ и наличие большого количества крупных кровеносных сосудов [21–23]. Наличие кровеносных сосудов не считалось показателем восстановления тканей [22]. Какова же тогда роль пролиферативной сосудистой сети в поврежденном сухожилии?
Наличие кровеносных сосудов не считалось показателем восстановления тканей [22]. Какова же тогда роль пролиферативной сосудистой сети в поврежденном сухожилии?
Целью данного обзора является обсуждение важности сосудистой сети при повреждении и восстановлении сухожилий, а также того, что известно о факторах, которые регулируют изменения в сосудистой сети обычно слабоваскуляризированной ткани.
Сосудистая сеть сухожилий
Во время развития сухожилия являются высококлеточными и метаболически активными и, таким образом, снабжены богатой капиллярной сетью [20]. Однако зрелые сухожилия плохо васкуляризированы [24–26]; питание сухожилий больше зависит от диффузии синовиальной жидкости, чем от сосудистой перфузии [27], хотя они имеют больше кровеносных сосудов, чем принято считать. Как и любая другая соединительная ткань, сухожилие в нормальных условиях не подвергается неоваскуляризации. Сосудистое снабжение конкретных сухожилий и источники сосудистой сети в каждом сухожилии подробно описаны в других работах [18–20, 24–26, 28–35].
Было показано, что кровоснабжение сухожилия происходит из трех отдельных областей: мышечно-сухожильного соединения; костно-сухожильное соединение; и сосуды из различной окружающей соединительной ткани, такие как паратенон, мезотенон и винкула [24, 26, 30, 32]. Сосуды обычно располагаются продольно внутри сухожилия, огибая пучки коллагеновых волокон в эндотеноне, пласте рыхлой соединительной ткани, прилегающем к наружному слою или эпитенону [20, 31, 32] (рис. 1). В сухожилиях рук видно очень мало прямых сосудов [24], и они имеют тенденцию изгибаться, что позволяет им выпрямляться во время движения сухожилия [32]. Сосуды в месте прикрепления кости не проходят напрямую из кости в сухожилие из-за хрящевой прослойки между сухожилием и костью [25], а анастомозируют с сосудами надкостницы, образуя непрямую связь с костным кровообращением [31]. .
Рисунок 1 Структура и кровоснабжение сухожилия. (a) Иерархическая структура типичного сухожилия, состоящая из пучков коллагеновых фибрилл, связанных вместе в волокна эндотеноном и окруженных эпитеноном. Адаптировано из исследования соединительной ткани [94]. (b) Схема, показывающая питание винкулы сухожилий сгибателей пальцев, покрытых оболочками (серая линия со стрелками). Публикуется с разрешения Journal of Bone and Joint Surgery [32]. (c) Питающая артерия образует ответвления (мезотенон) в сухожилие, проходя через влагалище в нескольких местах. Публикуется с разрешения Атласа анатомии Гранта [95]. (г) Кровеносные сосуды располагаются в эпитеноне продольно, с частыми перекрестными анастомозами, проходят через эндотенон, окружая пучки волокон (пучки). Публикуется с разрешения Journal of Bone and Joint Surgery [32].
Адаптировано из исследования соединительной ткани [94]. (b) Схема, показывающая питание винкулы сухожилий сгибателей пальцев, покрытых оболочками (серая линия со стрелками). Публикуется с разрешения Journal of Bone and Joint Surgery [32]. (c) Питающая артерия образует ответвления (мезотенон) в сухожилие, проходя через влагалище в нескольких местах. Публикуется с разрешения Атласа анатомии Гранта [95]. (г) Кровеносные сосуды располагаются в эпитеноне продольно, с частыми перекрестными анастомозами, проходят через эндотенон, окружая пучки волокон (пучки). Публикуется с разрешения Journal of Bone and Joint Surgery [32].
Полноразмерное изображение
За кровоснабжение сухожилия может отвечать ряд артерий. Например, шесть артерий снабжают кровью сухожилия вращательной манжеты [30], ветви малоберцовой и задней большеберцовой артерий снабжают ахиллово сухожилие [25], и было показано, что четыре ветви артерий снабжают сгибатели пальцев [28]. Однако имеются значительные различия между кровоснабжением различных сухожилий; например, каждое из четырех сухожилий комплекса вращательной манжеты плеча имеет различный сосудистый рисунок [19].]. Существуют также различия между «круглыми» сухожилиями, такими как ахиллово сухожилие и сухожилия вращательной манжеты плеча, и «плоскими» сухожилиями, такими как сухожилие надколенника [19]. В частности, существует значительная разница между сухожилиями, содержащимися в оболочке, и сухожилиями, не имеющими оболочки [32, 33]. В непокрытых сухожилиях сосуды могут проходить через окружающий паратенон в сухожилие в любой точке вдоль сухожилия. Однако сухожилия с оболочкой имеют гораздо более выраженное винкулярное кровоснабжение; кровеносные сосуды входят в сухожилие только в определенных точках вдоль сухожилия [32, 33] (рис. 1).
Однако имеются значительные различия между кровоснабжением различных сухожилий; например, каждое из четырех сухожилий комплекса вращательной манжеты плеча имеет различный сосудистый рисунок [19].]. Существуют также различия между «круглыми» сухожилиями, такими как ахиллово сухожилие и сухожилия вращательной манжеты плеча, и «плоскими» сухожилиями, такими как сухожилие надколенника [19]. В частности, существует значительная разница между сухожилиями, содержащимися в оболочке, и сухожилиями, не имеющими оболочки [32, 33]. В непокрытых сухожилиях сосуды могут проходить через окружающий паратенон в сухожилие в любой точке вдоль сухожилия. Однако сухожилия с оболочкой имеют гораздо более выраженное винкулярное кровоснабжение; кровеносные сосуды входят в сухожилие только в определенных точках вдоль сухожилия [32, 33] (рис. 1).
Ряд сухожилий (но не все) имеют участки пониженной васкуляризации, включая надостную мышцу [19, 34], сухожилие бицепса [19], ахиллово сухожилие [25, 35], сухожилие надколенника [36] и заднюю большеберцовую мышцу. сухожилия [18]. Эти аваскулярные зоны обычно связаны с дегенерацией и разрывом, хотя прямых доказательств того, что гиповаскуляризация является основной причиной разрыва сухожилия, нет. Дегенерацию надостной мышцы связывают со старением [37], хотя это не объясняет, почему другие сухожилия вращательной манжеты плеча, также с гиповаскулярными областями, не имеют аналогичной предрасположенности к патологии.
сухожилия [18]. Эти аваскулярные зоны обычно связаны с дегенерацией и разрывом, хотя прямых доказательств того, что гиповаскуляризация является основной причиной разрыва сухожилия, нет. Дегенерацию надостной мышцы связывают со старением [37], хотя это не объясняет, почему другие сухожилия вращательной манжеты плеча, также с гиповаскулярными областями, не имеют аналогичной предрасположенности к патологии.
Область отсутствия сосудов была особенно изучена в надостной мышце, которая названа «критической зоной Кодмана» после того, как впервые была описана Кодманом и Акерсоном в 1931 году [38]. Однако эта зона по существу не является бессосудистой, и действительно, было показано, что собственные сосуды этой зоны заполняются жидкостью после того, как сухожилие снимается с компрессии, приложенной головкой плечевой кости [34]. Зоны аваскуляризации в сухожилиях могут быть не такими четкими, как может показаться; отсутствие проникновения крови в эти области может быть связано с внешними факторами, такими как области сдавления, в отличие от простого отсутствия кровеносных сосудов. Представляется вероятным, что за предрасположенность сухожилия к дегенерации и/или разрыву ответственна комбинация факторов.
Представляется вероятным, что за предрасположенность сухожилия к дегенерации и/или разрыву ответственна комбинация факторов.
Неоваскуляризация сухожилия
Сухожильный трансплантат
Хотя это и не является патологическим состоянием, неоваскуляризация сухожилия во время его использования в качестве сухожильного трансплантата широко изучалась на моделях человека и животных, и эта модель позволяет нам изучать процесс неоваскуляризация сухожилий как таковая. Сухожилие надколенника часто используется в качестве аутотрансплантата для реконструкции или замены передней крестообразной связки (ПКС) или задней крестообразной связки [36, 39–43]. Обсуждались свойства, необходимые ткани для замены ПКС [44], одним из которых был сделан вывод о необходимости кровоснабжения. Описаны преимущества использования сухожилия надколенника в качестве трансплантата крестообразной связки [45], и трансплантат сухожилия надколенника является единственным аутогенным трансплантатом, прочность и механические свойства которого аналогичны свойствам нормальной крестообразной связки [46]. Считается, что долгосрочная выживаемость трансплантата сухожилия надколенника зависит от реваскуляризации трансплантата [47, 48]. Паулос и др. . обсуждали, что как можно больше кровоснабжения сухожилия надколенника должно быть сохранено для поддержания жизнеспособности и облегчения процесса реваскуляризации [45]. Исследования показали, что васкуляризация трансплантатов сухожилий надколенника происходит в зависимости от времени на ряде моделей, включая кроликов [48], собак [49, 50], овец [42, 43], обезьян [36] и человека [47, 51]. Васкуляризацию сухожилий надколенника, используемых в качестве трансплантатов крестообразной связки, изучали в течение длительного периода времени [42, 43, 52] и до 6,5 лет в одном исследовании на людях [51].
Считается, что долгосрочная выживаемость трансплантата сухожилия надколенника зависит от реваскуляризации трансплантата [47, 48]. Паулос и др. . обсуждали, что как можно больше кровоснабжения сухожилия надколенника должно быть сохранено для поддержания жизнеспособности и облегчения процесса реваскуляризации [45]. Исследования показали, что васкуляризация трансплантатов сухожилий надколенника происходит в зависимости от времени на ряде моделей, включая кроликов [48], собак [49, 50], овец [42, 43], обезьян [36] и человека [47, 51]. Васкуляризацию сухожилий надколенника, используемых в качестве трансплантатов крестообразной связки, изучали в течение длительного периода времени [42, 43, 52] и до 6,5 лет в одном исследовании на людях [51].
Этапы реваскуляризации трансплантата были обозначены и описаны рядом исследователей [42, 43, 49]. Первоначально считается, что питание трансплантата происходит за счет диффузии питательных веществ из прилегающей синовиальной ткани и синовиальной жидкости [48, 53]. Первичная стадия васкуляризации трансплантата, которая происходит в первые две недели, представляет собой окружение материала трансплантата толстой, богато васкуляризированной рыхлой соединительной тканью. Сосудистые инвазии присутствуют на периферии трансплантата, однако также наблюдаются участки ишемического некроза в средней части трансплантатов [42, 43]. К 6–10 неделям трансплантат реваскуляризировался [42, 43, 49].], при этом видны внутренние сосуды, берущие начало в проксимальной и дистальной частях трансплантата сухожилия надколенника и мигрирующие в центр. На этой стадии все еще можно было увидеть участки некроза [49]. Полная реваскуляризация трансплантатов наблюдалась к 16–20 неделям, а к 26 неделям сосудистый ответ уменьшался [49]. Долгосрочный анализ до 52 и 104 недель показал скудость кровеносных сосудов, как это обычно наблюдается в нормальных крестообразных связках [42, 43]. Основными источниками сосудов для процесса реваскуляризации являются эндостальные сосуды бедренной и большеберцовой костей [36], поднадколенниковая жировая ткань и синовиальные ткани [49].
Первичная стадия васкуляризации трансплантата, которая происходит в первые две недели, представляет собой окружение материала трансплантата толстой, богато васкуляризированной рыхлой соединительной тканью. Сосудистые инвазии присутствуют на периферии трансплантата, однако также наблюдаются участки ишемического некроза в средней части трансплантатов [42, 43]. К 6–10 неделям трансплантат реваскуляризировался [42, 43, 49].], при этом видны внутренние сосуды, берущие начало в проксимальной и дистальной частях трансплантата сухожилия надколенника и мигрирующие в центр. На этой стадии все еще можно было увидеть участки некроза [49]. Полная реваскуляризация трансплантатов наблюдалась к 16–20 неделям, а к 26 неделям сосудистый ответ уменьшался [49]. Долгосрочный анализ до 52 и 104 недель показал скудость кровеносных сосудов, как это обычно наблюдается в нормальных крестообразных связках [42, 43]. Основными источниками сосудов для процесса реваскуляризации являются эндостальные сосуды бедренной и большеберцовой костей [36], поднадколенниковая жировая ткань и синовиальные ткани [49]. ]. Реваскуляризация трансплантата сухожилия надколенника считается одной из четырех переходных фаз заживления трансплантата сухожилия надколенника, как описано Kasperczyk et al. [42]. Стадия реваскуляризации или «ревитализации» является второй из четырех стадий и считается, что она начинается через шесть недель после операции.
]. Реваскуляризация трансплантата сухожилия надколенника считается одной из четырех переходных фаз заживления трансплантата сухожилия надколенника, как описано Kasperczyk et al. [42]. Стадия реваскуляризации или «ревитализации» является второй из четырех стадий и считается, что она начинается через шесть недель после операции.
Оригинальная работа Whiston и Walmsley [54] показала, что пересаженное сухожилие, оставленное на длительное время, становится гистологически идентичным исходному сухожилию. Амиэль и др. [48] описали, что сухожилие надколенника, помещенное в анатомическую и окружающую среду ACL, становится «лигаментизированным», и это было поддержано Rougraff et al. [51]. Однако Bosch и др. [43] утверждают, что эта аутотрансплантированная ткань на самом деле не подвергается «связыванию», а только развивается в частично организованную замещающую ткань. Даже через два года ткань структурно и механически отличалась от нормальной связки.
Использование ауто- или аллотрансплантатов очень мало влияет на клеточную репопуляцию и реваскуляризацию сухожильных трансплантатов при реконструкции крестообразной связки. Перед трансплантацией аллотрансплантаты замораживают-оттаивают для устранения потенциальных иммунологических осложнений. Эти трансплантаты показали такую же скорость реваскуляризации, как и исследования, описанные с использованием аутотрансплантатов [36, 39]., 42, 43, 49].
Перед трансплантацией аллотрансплантаты замораживают-оттаивают для устранения потенциальных иммунологических осложнений. Эти трансплантаты показали такую же скорость реваскуляризации, как и исследования, описанные с использованием аутотрансплантатов [36, 39]., 42, 43, 49].
Наряду с использованием сухожилия в качестве трансплантата для ПКС и/или задней крестообразной связки, сухожилия также использовались в качестве трансплантатов для замены других сухожилий [55–57]. Большая часть экспериментальной работы была направлена на изучение наилучшего источника сухожилия для трансплантации. Показано, что источник донорского сухожилия влияет на состояние роста новых кровеносных сосудов и инфильтрацию трансплантата [58–60]. Интрасиновиальные (длинная малоберцовая мышца) и внесиновиальные (глубокий сгибатель пальцев [FDP]) донорские сухожилия пересаживались в синовиальные влагалища передних лап собак [59].]. Было показано, что экстрасиновиальные трансплантаты васкуляризируются вместе с врастанием сосудистых спаек, в то время как интрасиновиальные трансплантаты заживают с минимальным врастанием сосудов. Был сделан вывод, что способность трансплантатов сухожилий сгибателей к заживлению без спаек, по крайней мере, частично зависит от донорской ткани. Аналогичная работа, выполненная Seiler et al. [58], также у собак, показал образование сосудистых спаек экстрасиновиальными трансплантатами, в то время как интрасиновиальные трансплантаты заживали с минимальной адгезией, с неоваскуляризацией, происходящей из проксимальных и дистальных участков восстановления. В работе Eiken и Lundborg [61] также подчеркивалась важность сухожильного влагалища в процедурах трансплантации сухожилий. Глубокое сухожилие третьего куриного пальца пересаживали в четвертый палец либо в интактном, либо в иссеченном футляре. Сухожилия, помещенные в интактные влагалища, не образовывали спаек, в отличие от сухожилий в иссеченных влагалищах. Сосудистый рисунок, наблюдаемый в сухожилии интактного влагалища, к 16 неделям соответствовал нормальному сухожилию глубокого дна. Был сделан вывод, что интактная пальцевая оболочка питает трансплантат и предотвращает образование спаек.
Был сделан вывод, что способность трансплантатов сухожилий сгибателей к заживлению без спаек, по крайней мере, частично зависит от донорской ткани. Аналогичная работа, выполненная Seiler et al. [58], также у собак, показал образование сосудистых спаек экстрасиновиальными трансплантатами, в то время как интрасиновиальные трансплантаты заживали с минимальной адгезией, с неоваскуляризацией, происходящей из проксимальных и дистальных участков восстановления. В работе Eiken и Lundborg [61] также подчеркивалась важность сухожильного влагалища в процедурах трансплантации сухожилий. Глубокое сухожилие третьего куриного пальца пересаживали в четвертый палец либо в интактном, либо в иссеченном футляре. Сухожилия, помещенные в интактные влагалища, не образовывали спаек, в отличие от сухожилий в иссеченных влагалищах. Сосудистый рисунок, наблюдаемый в сухожилии интактного влагалища, к 16 неделям соответствовал нормальному сухожилию глубокого дна. Был сделан вывод, что интактная пальцевая оболочка питает трансплантат и предотвращает образование спаек.
Также сравнивались различия между источниками васкуляризированных и неваскуляризированных трансплантатов сухожилий. Певица и др. [60] сравнили семь васкуляризированных и восемь неваскуляризированных трансплантатов сухожилий у обезьян. Хотя васкуляризированные сухожилия, по-видимому, показали образование меньшего количества спаек, в целом разница между двумя источниками сухожилий была небольшой. Однако число опытных было небольшим.
Васкуляризация аутогенных сухожильных трансплантатов жизненно важна для того, чтобы сухожилие функционировало как связочная структура или как альтернативное сухожилие. Хотя источник кровеносных сосудов и временная шкала васкуляризации были изучены, клеточные факторы, ответственные за опосредование процесса, не были исследованы, и в наших знаниях существует большой пробел в отношении того, как контролируется реваскуляризация таких трансплантатов.
Острая травма
Большая часть экспериментальной работы по восстановлению сухожилий сосредоточена на различных методах восстановления полных или частичных разрывов сухожилий. Однако на самом деле мало упоминаний об изменениях васкуляризации, связанных с процессом восстановления. Matthews [6] попытался восполнить недостаток информации о кровообращении при восстановлении сухожилия с помощью инъекционной техники. На модели новозеландского белого кролика, перенесшего закрытую тенотомию сухожилия передне-заднего сухожилия, он показал сплетение тонких новых сосудов, формирующихся на кончиках разорванных сухожилий. Было показано, что спайки, которые образовались между сухожилиями и окружающими соединительными тканями, также сильно васкуляризированы. Повышенная васкуляризация культи сухожилия после разделения сухожилия и наложения швов также была показана в сухожилии сгибателя переднего отдела стопы [3]. Было замечено, что капиллярные зачатки проникают в сухожилие в очаговых разрывах, образовавшихся в процессе наложения швов. Гельберман и др. [10] продемонстрировал начальный сосудистый ответ при повреждении сухожилия FDP собаки, который был обильным и случайным, и заявил, что ранние стадии восстановления характеризовались заметным увеличением васкуляризации.
Однако на самом деле мало упоминаний об изменениях васкуляризации, связанных с процессом восстановления. Matthews [6] попытался восполнить недостаток информации о кровообращении при восстановлении сухожилия с помощью инъекционной техники. На модели новозеландского белого кролика, перенесшего закрытую тенотомию сухожилия передне-заднего сухожилия, он показал сплетение тонких новых сосудов, формирующихся на кончиках разорванных сухожилий. Было показано, что спайки, которые образовались между сухожилиями и окружающими соединительными тканями, также сильно васкуляризированы. Повышенная васкуляризация культи сухожилия после разделения сухожилия и наложения швов также была показана в сухожилии сгибателя переднего отдела стопы [3]. Было замечено, что капиллярные зачатки проникают в сухожилие в очаговых разрывах, образовавшихся в процессе наложения швов. Гельберман и др. [10] продемонстрировал начальный сосудистый ответ при повреждении сухожилия FDP собаки, который был обильным и случайным, и заявил, что ранние стадии восстановления характеризовались заметным увеличением васкуляризации. Какар и др. [62] отметил неоваскуляризацию в сухожильном влагалище и эпитеноне FDP в модели новозеландского белого кролика после частичного подошвенного разрыва, хотя не было никаких упоминаний о какой-либо васкуляризации в эндотеноне. Richards [63] показал, что в течение нескольких часов после повреждения или разделения сухожилия сгибателя пальцев можно было увидеть мезотенон, несущий поводки расширенных кровеносных сосудов к поврежденному сухожилию. Он также показал, что нарушение заживления сухожилий происходит при снижении кровоснабжения. На проксимальном конце рассеченной культи сухожилия обнаружен некроз клеток и тканей.
Какар и др. [62] отметил неоваскуляризацию в сухожильном влагалище и эпитеноне FDP в модели новозеландского белого кролика после частичного подошвенного разрыва, хотя не было никаких упоминаний о какой-либо васкуляризации в эндотеноне. Richards [63] показал, что в течение нескольких часов после повреждения или разделения сухожилия сгибателя пальцев можно было увидеть мезотенон, несущий поводки расширенных кровеносных сосудов к поврежденному сухожилию. Он также показал, что нарушение заживления сухожилий происходит при снижении кровоснабжения. На проксимальном конце рассеченной культи сухожилия обнаружен некроз клеток и тканей.
Хроническая тендинопатия
Хроническая болезненная патология сухожилий (тендинопатия), часто называемая тендинитом, возможно, более точно описывается как тендиноз, отражающий отсутствие воспалительного процесса [14–17, 22]. Причина хронической тендинопатии неизвестна, хотя гистологические, гистохимические и биохимические изменения таких поражений широко изучались [12–17, 22, 64, 65]. В ряде исследований показано увеличение васкуляризации в месте хронического болезненного поражения сухожилий [22, 23]. Тем не менее, эти поражения постоянно обнаруживались в точках, где кровоснабжение в нормальных сухожилиях наихудшее [66]. Действительно, болезнь ротаторной манжеты плеча, особенно сухожилия надостной мышцы, обычно считается следствием его аваскулярной области [67, 68], хотя это не всегда так (как обсуждалось ранее). Было показано, что изменения, наблюдаемые при хронической дегенерации сухожилий, аналогичны тем, которые возникают при нарушении кровоснабжения ахиллова сухожилия [67]. Было высказано предположение, что из-за ухудшения кровоснабжения области введения часть ткани может погибнуть, что приведет к ее дегенерации [67].
В ряде исследований показано увеличение васкуляризации в месте хронического болезненного поражения сухожилий [22, 23]. Тем не менее, эти поражения постоянно обнаруживались в точках, где кровоснабжение в нормальных сухожилиях наихудшее [66]. Действительно, болезнь ротаторной манжеты плеча, особенно сухожилия надостной мышцы, обычно считается следствием его аваскулярной области [67, 68], хотя это не всегда так (как обсуждалось ранее). Было показано, что изменения, наблюдаемые при хронической дегенерации сухожилий, аналогичны тем, которые возникают при нарушении кровоснабжения ахиллова сухожилия [67]. Было высказано предположение, что из-за ухудшения кровоснабжения области введения часть ткани может погибнуть, что приведет к ее дегенерации [67].
Исследование, проведенное Astrom и Rausing [22] на биоптатах 163 пациентов с тендинопатией ахиллова сухожилия, продемонстрировало гиперваскуляризацию сухожилия с группами толстостенных сосудов, распределенных неравномерно по сравнению с биоптатами макроскопически нормальной ткани из бессимптомной области. Однако считалось, что эта гиперваскуляризация не связана с восстановлением тканей. Исследование на кроличьей модели ахиллова паратенонита и тендиноза [69] с использованием радиоактивно меченных микросфер показало, что кровоток в поврежденном сухожилии увеличивается по сравнению с контрольными сухожилиями [70]. Был сделан вывод, что дегенеративные изменения сухожилия и паратенона не были связаны с хроническим нарушением кровообращения, хотя измерения кровотока во время физической нагрузки не проводились. Два гистопатологических исследования сухожилия надколенника при хроническом тендинозе надколенника или «колене перемычек» показали капиллярную пролиферацию и выраженный ангиогенез в дегенеративной области [21, 71]. Было показано, что аномальная ткань хорошо коррелирует с данными магнитного резонанса [21]. Паратенон также является местом хронической боли, и было показано, что он подвергается выраженной неоваскуляризации и дегенеративным сосудистым изменениям [23, 70]. Высказано предположение, что сосудистые изменения паратенона нарушают кровоснабжение и вызывают ишемическую боль при физической нагрузке [23].
Однако считалось, что эта гиперваскуляризация не связана с восстановлением тканей. Исследование на кроличьей модели ахиллова паратенонита и тендиноза [69] с использованием радиоактивно меченных микросфер показало, что кровоток в поврежденном сухожилии увеличивается по сравнению с контрольными сухожилиями [70]. Был сделан вывод, что дегенеративные изменения сухожилия и паратенона не были связаны с хроническим нарушением кровообращения, хотя измерения кровотока во время физической нагрузки не проводились. Два гистопатологических исследования сухожилия надколенника при хроническом тендинозе надколенника или «колене перемычек» показали капиллярную пролиферацию и выраженный ангиогенез в дегенеративной области [21, 71]. Было показано, что аномальная ткань хорошо коррелирует с данными магнитного резонанса [21]. Паратенон также является местом хронической боли, и было показано, что он подвергается выраженной неоваскуляризации и дегенеративным сосудистым изменениям [23, 70]. Высказано предположение, что сосудистые изменения паратенона нарушают кровоснабжение и вызывают ишемическую боль при физической нагрузке [23]. Таким образом, хроническая патология сухожилий представляется высокоактивным процессом с точки зрения неоваскуляризации ткани. Почему это гиперваскулярное состояние (и связанная с ним тендинопатия) не проходит, неизвестно, и инвазия и пролиферация новых кровеносных сосудов могут быть фактором, способствующим боли и хронизации заболевания.
Таким образом, хроническая патология сухожилий представляется высокоактивным процессом с точки зрения неоваскуляризации ткани. Почему это гиперваскулярное состояние (и связанная с ним тендинопатия) не проходит, неизвестно, и инвазия и пролиферация новых кровеносных сосудов могут быть фактором, способствующим боли и хронизации заболевания.
Спонтанный разрыв сухожилия
Спонтанный разрыв сухожилия (внезапный разрыв сухожилия без предшествующих клинических симптомов) является относительно частым явлением в спорте, особенно у спортсменов-любителей [72]. Исследования показали наличие дегенерации сухожилия в местах разрыва сухожилия, в моменты времени вскоре после разрыва, что свидетельствует о том, что дегенерация не была вторичным событием [73, 74]. Действительно, в настоящее время общепризнано, что дегенерация сухожилия вызывает разрыв, а не является его результатом [17, 75]. Тем не менее, есть некоторые исследования, которые ставят под сомнение связь между дегенерацией сухожилия и разрывом сухожилия. Например, исследование Williams [76] не выявило полных разрывов ахиллова сухожилия у пациентов с хронической тендинопатией ахиллова сухожилия, что свидетельствует о том, что дегенерация не обязательно приводит к разрыву. Barfred [77] обобщил большую часть ранних работ по разрывам сухожилий, некоторые из которых утверждают, что дегенерация происходит до разрыва, другие не показывают предшествующей дегенерации. Модель на крысах, описанная Барфредом, показала, что после разрыва кровеносные сосуды не изменились ни внутри, ни вокруг сухожилия. Далее он показал, что предыдущая дегенерация не была необходимой предпосылкой для разрыва сухожилия [78]. Однако имеются убедительные доказательства того, что частичные надрывы и разрывы сухожилия являются следствием дегенерации матрикса сухожилия; дегенерация сухожилий наблюдается в частично разорванных сухожилиях [67, 79]. Исследование Kannus и Jozsa [17] 891 спонтанно разорвавшегося сухожилия показало наличие дегенерации во всех сухожилиях, при этом ни одно сухожилие не имело нормальной структуры.
Например, исследование Williams [76] не выявило полных разрывов ахиллова сухожилия у пациентов с хронической тендинопатией ахиллова сухожилия, что свидетельствует о том, что дегенерация не обязательно приводит к разрыву. Barfred [77] обобщил большую часть ранних работ по разрывам сухожилий, некоторые из которых утверждают, что дегенерация происходит до разрыва, другие не показывают предшествующей дегенерации. Модель на крысах, описанная Барфредом, показала, что после разрыва кровеносные сосуды не изменились ни внутри, ни вокруг сухожилия. Далее он показал, что предыдущая дегенерация не была необходимой предпосылкой для разрыва сухожилия [78]. Однако имеются убедительные доказательства того, что частичные надрывы и разрывы сухожилия являются следствием дегенерации матрикса сухожилия; дегенерация сухожилий наблюдается в частично разорванных сухожилиях [67, 79]. Исследование Kannus и Jozsa [17] 891 спонтанно разорвавшегося сухожилия показало наличие дегенерации во всех сухожилиях, при этом ни одно сухожилие не имело нормальной структуры. Изучив два случая разрыва сухожилия сразу после разрыва, Davidsson и Salo [73] выявили дегенеративные и некробиотические изменения наряду с воспалительными и регенеративными изменениями, которые, как считалось, произошли до разрыва. Было высказано предположение, что сосудистые изменения, связанные с возрастом и активностью, являются фактором, влияющим на дегенерацию сухожилия, которая в конечном итоге привела к разрыву. Арнер и Линдхольм [80] также наблюдали сосудистые изменения в некоторых разорванных сухожилиях, хотя образцы были взяты более чем через две недели после разрыва, и эти изменения считались вторичным результатом воспалительного регенеративного процесса.
Изучив два случая разрыва сухожилия сразу после разрыва, Davidsson и Salo [73] выявили дегенеративные и некробиотические изменения наряду с воспалительными и регенеративными изменениями, которые, как считалось, произошли до разрыва. Было высказано предположение, что сосудистые изменения, связанные с возрастом и активностью, являются фактором, влияющим на дегенерацию сухожилия, которая в конечном итоге привела к разрыву. Арнер и Линдхольм [80] также наблюдали сосудистые изменения в некоторых разорванных сухожилиях, хотя образцы были взяты более чем через две недели после разрыва, и эти изменения считались вторичным результатом воспалительного регенеративного процесса.
Таким образом, существует неопределенность в отношении роли сосудистой системы в процессах, лежащих в основе разрыва и дегенерации сухожилия. Однако обычно существуют различия в васкуляризации между хронической тендинопатией и теми сухожилиями, которые разрываются «спонтанно». Хронические болезненные поражения показывают дегенерацию, совпадающую с инфильтрацией кровеносных сосудов и пролиферацией клеток, без особых признаков восстановления тканей [22]. Спонтанные разрывы не имеют явных признаков васкуляризации или пролиферации клеток, хотя они также связаны с дегенерацией ткани [17].
Спонтанные разрывы не имеют явных признаков васкуляризации или пролиферации клеток, хотя они также связаны с дегенерацией ткани [17].
Мы предлагаем два возможных последствия повреждения сухожилия, которые представлены на рис. 2. Клиническое состояние хронической тендинопатии, которая проявляется прежде всего болью, показывает сосудистую инфильтрацию и пролиферацию клеток внутри сухожилия. Напротив, при субклиническом состоянии, предшествующем спонтанному разрыву сухожилия, сосудистая реакция не вызывается. Действительно, отсутствие васкуляризации, возможно, является одним из причинных факторов. Сухожилие дегенерирует и в конечном итоге приводит к ослаблению ткани, которая впоследствии разрывается. Факторы, влияющие на реакцию сухожилия, неизвестны и представлены черным прямоугольником на рисунке 2.
Рисунок 2 Схематическая диаграмма, иллюстрирующая два основных последствия повреждения сухожилия. Мы предполагаем, что обильная неоваскуляризация при хронической тендинопатии ответственна за клинические симптомы (боль, отек). При отсутствии сосудистой реакции дегенеративный процесс протекает бессимптомно и может привести непосредственно к разрыву сухожилия. Субклиническая дегенерация может также привести к клиническому состоянию тендинопатии. Однако болезненная тендинопатия не обязательно приводит к разрыву сухожилия. Черный ящик означает наше непонимание процессов, которые отличают эти два потенциально разных пути.
При отсутствии сосудистой реакции дегенеративный процесс протекает бессимптомно и может привести непосредственно к разрыву сухожилия. Субклиническая дегенерация может также привести к клиническому состоянию тендинопатии. Однако болезненная тендинопатия не обязательно приводит к разрыву сухожилия. Черный ящик означает наше непонимание процессов, которые отличают эти два потенциально разных пути.
Изображение в полный размер
Ангиогенные факторы и повреждение сухожилий
Очень мало известно о факторах роста и цитокинах, экспрессирующихся при заживлении и восстановлении ран сухожилий, хотя было проведено несколько исследований [81–85]. Чанг и др. [84] использовали иммунолокализацию и гибридизацию in situ для количественного определения присутствия основного фактора роста фибробластов (bFGF) в кроличьей модели заживления ран сухожилий сгибателей. Они показали значительно повышенное количество клеток как в сухожильном веществе, так и в эпитеноне, экспрессирующих этот ангиогенный фактор роста. Было высказано предположение, что активация bFGF может представлять собой ранний устойчивый сигнал для ангиогенеза. Также было показано, что этот фактор роста присутствует в неповрежденных сухожилиях сгибателей у собак благодаря его связыванию с колонками с гепарин-сефарозой [85], а увеличение окрашивания на bFGF было показано в раннем послеоперационном периоде после аутогенной пластики сухожилия надколенника, использованной для реконструкции сустава. ПКС [86].
Было высказано предположение, что активация bFGF может представлять собой ранний устойчивый сигнал для ангиогенеза. Также было показано, что этот фактор роста присутствует в неповрежденных сухожилиях сгибателей у собак благодаря его связыванию с колонками с гепарин-сефарозой [85], а увеличение окрашивания на bFGF было показано в раннем послеоперационном периоде после аутогенной пластики сухожилия надколенника, использованной для реконструкции сустава. ПКС [86].
Фактор роста, полученный из тромбоцитов, эпидермальный фактор роста и трансформирующий фактор роста (TGF)-β1, также продемонстрировали повышенную регуляцию во время пластики сухожильных ран и трансплантации [82, 83, 85]. Их роль, скорее всего, связана с реваскуляризацией сухожилия [82, 84]. Сосудистый эндотелиальный фактор роста (VEGF), прототип ангиогенного фактора роста, также был локализован в клетках на ранней стадии заживления ран сухожилий. Участник торгов и др. [81], с использованием in situ 9Гибридизация 0352 в собачьей модели повреждения сухожилия идентифицировала клеточные популяции в месте восстановления, экспрессирующие сигнал для VEGF, что предполагает их потенциал для организации ангиогенного ответа во время ранней послеоперационной фазы заживления ран. Однако распределение факторов роста при заживлении сухожилий не было тщательно исследовано, и необходимо ответить на многие другие вопросы, касающиеся факторов роста и профиля цитокинов как в нормальных, так и в патологических сухожилиях. Следует также отметить недостаток литературы, описывающей распределение рецепторов для потенциальных ангиогенных факторов роста, таких как VEGF (VEGFR-1, VEGFR-2 и VEGFR-3), и рецепторов для тех факторов роста, которые могут быть вовлечены в восстановление сухожилий, такие как bFGF и фактор роста, полученный из тромбоцитов. Было показано, что последние регулируют экспрессию интегринов αvβ3 и α5β1 в теноцитах, которые участвуют в ангиогенезе [87]. Понимание того, когда и где экспрессируются эти факторы роста и их рецепторы, помогло бы нам в дальнейшем определить роль, которую они играют в повреждении и патологии сухожилий. Мы предполагаем, что необходимы исследования, подобные тем, которые были выполнены в связках, где профиль индукции и экспрессии фактора роста во время повреждения и восстановления был более тщательно изучен [88, 89].
Однако распределение факторов роста при заживлении сухожилий не было тщательно исследовано, и необходимо ответить на многие другие вопросы, касающиеся факторов роста и профиля цитокинов как в нормальных, так и в патологических сухожилиях. Следует также отметить недостаток литературы, описывающей распределение рецепторов для потенциальных ангиогенных факторов роста, таких как VEGF (VEGFR-1, VEGFR-2 и VEGFR-3), и рецепторов для тех факторов роста, которые могут быть вовлечены в восстановление сухожилий, такие как bFGF и фактор роста, полученный из тромбоцитов. Было показано, что последние регулируют экспрессию интегринов αvβ3 и α5β1 в теноцитах, которые участвуют в ангиогенезе [87]. Понимание того, когда и где экспрессируются эти факторы роста и их рецепторы, помогло бы нам в дальнейшем определить роль, которую они играют в повреждении и патологии сухожилий. Мы предполагаем, что необходимы исследования, подобные тем, которые были выполнены в связках, где профиль индукции и экспрессии фактора роста во время повреждения и восстановления был более тщательно изучен [88, 89]. ].
].
Заключение
Основные положения этого обзора обобщены в Таблице 1. диффузия жидкости как механизмы питания сухожилий при заживлении сухожилий до сих пор не ясны [85], считается, что сухожилия сгибателей питаются в большей степени за счет диффузии синовиальной жидкости [27]. Тем не менее, этот обзор иллюстрирует не только важность васкуляризации сухожилий во время их попыток заживления и интеграции при использовании в качестве трансплантатов, но также ставит под сомнение ее роль в хронических повреждениях сухожилий и дегенерации сухожилий. Кажется очевидным, что, несмотря на увеличение числа кровеносных сосудов при хронических патологиях сухожилий [22, 23], очень мало признаков заживления [22]. Таким образом, роль, которую сосудистая сеть играет в некоторых патологиях сухожилий, остается открытым вопросом и ставит под сомнение вопрос о том, действительно ли сосудистая инвазия сухожилия является желательной вещью при некоторых обстоятельствах.
У многих пациентов дегенеративные процессы не проявляются клинически, без таких симптомов, как боль или отек. При обследовании 891 «спонтанного» разрыва Kannus и Jozsa обнаружили, что у двух третей пациентов не было никаких симптомов до разрыва [17]. Почему отсутствуют клинические симптомы, неизвестно, но это может быть связано с отсутствием нервных окончаний в (относительно) аваскулярном сухожилии. Мы постулируем, что первоначальное поражение не всегда вызывает сосудистую или фибропролиферативную реакцию, приводящую к отсутствию воспаления и/или боли. Возможно, в этих тканях наблюдается ограниченный клеточный ответ, возможно, из-за того, что клетки терминально дифференцированы, покоятся, стареют или, возможно, мертвы. Высвобождения факторов, необходимых для стимуляции клеточной активности, может не быть. Если есть сосудистая реакция, возможно, из-за того, что травма или повреждение достигают области, где присутствуют сосуды, тогда могут развиться болезненные сухожильные симптомы с врастанием кровеносных сосудов и пролиферацией фибробластов. Источник боли при тендинопатии неизвестен, возникает ли он из-за сенсибилизированных нервных окончаний в сухожилии или в окружающих околосухожильных тканях.
При обследовании 891 «спонтанного» разрыва Kannus и Jozsa обнаружили, что у двух третей пациентов не было никаких симптомов до разрыва [17]. Почему отсутствуют клинические симптомы, неизвестно, но это может быть связано с отсутствием нервных окончаний в (относительно) аваскулярном сухожилии. Мы постулируем, что первоначальное поражение не всегда вызывает сосудистую или фибропролиферативную реакцию, приводящую к отсутствию воспаления и/или боли. Возможно, в этих тканях наблюдается ограниченный клеточный ответ, возможно, из-за того, что клетки терминально дифференцированы, покоятся, стареют или, возможно, мертвы. Высвобождения факторов, необходимых для стимуляции клеточной активности, может не быть. Если есть сосудистая реакция, возможно, из-за того, что травма или повреждение достигают области, где присутствуют сосуды, тогда могут развиться болезненные сухожильные симптомы с врастанием кровеносных сосудов и пролиферацией фибробластов. Источник боли при тендинопатии неизвестен, возникает ли он из-за сенсибилизированных нервных окончаний в сухожилии или в окружающих околосухожильных тканях. В других тканях, таких как межпозвонковый диск, врастание сосудов связано с врастанием нервов [9].0], но очень мало известно об иннервации дегенеративных и болезненных сухожилий.
В других тканях, таких как межпозвонковый диск, врастание сосудов связано с врастанием нервов [9].0], но очень мало известно об иннервации дегенеративных и болезненных сухожилий.
Очевидно, что за дегенерацию сухожилий могут быть ответственны многие этиологические факторы и пути [72]. Одним из потенциально важных факторов является гипоксия в сухожилиях и ее связь с васкуляризацией. Поскольку сухожилие представляет собой относительно редко васкуляризированную ткань, было высказано предположение, что гипоксия может быть причиной дегенерации тканей и последующего разрыва сухожилий [14–19, 67, 68, 91]. Возможность измерять напряжение кислорода в сухожилиях [92] может помочь нам лучше понять роль локальной гипоксии в дегенерации сухожилий. Что касается неоваскуляризации как части этого процесса, было показано, что VEGF действует как гипоксия-индуцируемый фактор [93], потенциально обеспечивая связь между ишемией/гипоксией и неоваскуляризацией сухожилий.
Процесс ангиогенеза опосредован обширной средой факторов роста и цитокинов, однако было проделано очень мало исследований для изучения присутствия и роли этих факторов роста и цитокинов в нормальных, поврежденных и заживающих сухожилиях. Хотя присутствие ангиогенных факторов было показано в заживающем сухожилии [81, 84], было предпринято несколько попыток изучить профиль факторов роста в нормальных и патологических сухожилиях. Таким образом, в наших знаниях о том, как контролируется процесс васкуляризации сухожилий, существует большой пробел. Это знание необходимо, если мы хотим понять, почему сосудистый ответ при хронической тендинопатии, по-видимому, не приводит к восстановлению или разрешению состояния, в то время как реваскуляризация сухожильных трансплантатов обеспечивает нормальную функцию ткани.
Хотя присутствие ангиогенных факторов было показано в заживающем сухожилии [81, 84], было предпринято несколько попыток изучить профиль факторов роста в нормальных и патологических сухожилиях. Таким образом, в наших знаниях о том, как контролируется процесс васкуляризации сухожилий, существует большой пробел. Это знание необходимо, если мы хотим понять, почему сосудистый ответ при хронической тендинопатии, по-видимому, не приводит к восстановлению или разрешению состояния, в то время как реваскуляризация сухожильных трансплантатов обеспечивает нормальную функцию ткани.
Сокращения
- ACL:
= передняя крестообразная связка
- бФГФ:
= основной фактор роста фибробластов
- СвдП:
= глубокий сгибатель пальцев
- TGF:
= трансформирующий фактор роста
- VEGF:
= фактор роста эндотелия сосудов
- VEGFR:
= рецептор фактора роста эндотелия сосудов.

Ссылки
Manske PR, Lesker PA: Биохимические доказательства участия сухожилий сгибателей в процессе восстановления – исследование in vitro. J Hand Surg. 1984, 9Б: 117-120.
Артикул Google ученый
Гельберман Р.Х., Манске П.Р., Ван де Берг Дж.С., Лескер П.А., Акесон В.Х.: Восстановление сухожилий сгибателей. в пробирке:. 1984, сравнительное гистологическое исследование кролика, курицы, собаки и обезьяны: 39-48.
Google ученый
Potenza AD: Заживление сухожилий влагалища сгибателей пальцев у собаки. J Bone Joint Surg. 1962, 44А: 49-64.
Google ученый
Gelberman RH, Manske PR, Akeson WH, Woo SL, Lundborg G, Amiel D: Восстановление сухожилий сгибателей.
 J Ортоп Res. 1986, 4: 119-128.
J Ортоп Res. 1986, 4: 119-128.ПабМед КАС Статья Google ученый
Li BH, Hong GX, Zu TB: гистологическое наблюдение за заживлением сухожилия сгибателя в неповрежденном влагалище. Медицинский университет J Tongji. 1991, 11: 169-173.
ПабМед КАС Статья Google ученый
Matthews JP: Сосудистые изменения в сухожилиях сгибателей после травмы и восстановления: экспериментальное исследование. Рана. 1977, 8: 227-233.
ПабМед КАС Статья Google ученый
Kain CC, Russell JE, Burri R, Dunlap J, McCarthy J, Manske PR: Влияние васкуляризации на восстановление сухожилий сгибателей птиц. Биохимическое исследование. Клин Ортоп. 1988, 233: 295-303.
ПабМед Google ученый
«>Пакер Д.Л., Домби Г.В., Ю П.Ю., Зидель П., Салливан В.Г.: Модель in vitro активности фибробластов и образования спаек во время заживления сухожилий сгибателей. J Hand Surg Am. 1994, 19: 769-776.
ПабМед КАС Статья Google ученый
Гельберман Р. Х., Амифл Д., Гонсалвес М., Ву С., Акесон В. Х.: Влияние защищенной пассивной мобилизации на заживление сухожилий сгибателей: биохимическое и микроангиографическое исследование. Рука. 1981, 13: 120-128.
ПабМед КАС Статья Google ученый
Gelberman RH, Vande-Berg JS, Lundborg GN, Akeson WH: Заживление сухожилий сгибателей и восстановление скользящей поверхности.
 Ультраструктурное исследование у собак. J Bone Joint Surg Am. 1983, 65: 70-80.
Ультраструктурное исследование у собак. J Bone Joint Surg Am. 1983, 65: 70-80.ПабМед КАС Google ученый
Riley GP, Harrall RL, Cawston TE, Hazleman BL, Mackie EJ: Tenascin-C и дегенерация сухожилий человека. Ам Джей Патол. 1996, 149: 933-943.
ПабМед КАС ПабМед Центральный Google ученый
Riley GP, Harrall RL, Constant CR, Chard MD, Cawston TE, Hazleman BL: Гликозаминогликаны сухожилий вращательной манжеты плеча человека: изменения с возрастом и при хроническом тендините вращательной манжеты плеча. Энн Реум Дис. 1994, 53: 367-376.
ПабМед КАС ПабМед Центральный Статья Google ученый
Ярвинен М., Йожа Л., Каннус П., Ярвинен Т.Л., Квист М., Ледбеттер В.: Гистопатологические данные при хронических заболеваниях сухожилий.
 Scand J Med Sci Sports. 1997, 7: 86-95.
Scand J Med Sci Sports. 1997, 7: 86-95.ПабМед КАС Статья Google ученый
Josza L, Reffy A, Kannus P, Demel S, Elek E: Патологические изменения в сухожилиях человека. Arch Orthop Trauma Surg. 1990, 110: 15-21.
Артикул Google ученый
Jozsa L, Kannus P: Гистопатологические данные при спонтанных разрывах сухожилий. Scand J Med Sci Sports. 1997, 7: 113-118.
ПабМед КАС Статья Google ученый
Kannus P, Jozsa L: Гистопатологические изменения, предшествующие спонтанному разрыву сухожилия. Контролируемое исследование 891 пациента. J Bone Joint Surg Am. 1991, 73: 1507-1525.
ПабМед КАС Google ученый
Frey C, Shereff M, Greenidge N: Васкуляризация сухожилия задней большеберцовой кости.
 J Bone Joint Surg Am. 1990, 72: 884-888.
J Bone Joint Surg Am. 1990, 72: 884-888.ПабМед КАС Google ученый
Rathbun JB, Macnab I: Микрососудистый рисунок вращательной манжеты плеча. J Bone Joint Surg Br. 1970, 52: 540-553.
ПабМед КАС Google ученый
Павлин EE: Исследование кровообращения в нормальных сухожилиях и заживающих трансплантатах. Энн Сург. 1959, 149: 415-428.
ПабМед ПабМед Центральный Статья Google ученый
Yu JS, Popp JE, Kaeding CC, Lucas J: Корреляция МРТ и патологических данных у спортсменов, перенесших операцию по поводу хронического тендинита надколенника. Am J Рентгенол. 1995, 165: 115-118.
КАС Статья Google ученый
Астром М., Раусинг А. Обзор хирургических и гистопатологических данных.
 Клин Ортоп. 1995, 316: 151-164.
Клин Ортоп. 1995, 316: 151-164.ПабМед Google ученый
Квист М., Йожа Л., Ярвинен М.Дж., Квист Х. Хронический паратенонит ахиллова сухожилия у спортсменов: гистологическое и гистохимическое исследование. Патология. 1987, 19: 1-11.
ПабМед КАС Статья Google ученый
Takasugi H, Akahori O, Nishihara K, Tada K: Трехмерная архитектура кровеносных сосудов сухожилий, продемонстрированная коррозионными слепками. Рука. 1978, 10: 9-15.
ПабМед КАС Статья Google ученый
Schmidt-Rohlfing B, Graf J, Schneider U, Niethard FU: Кровоснабжение ахиллова сухожилия. Инт Ортоп. 1992, 16: 29-31.
ПабМед КАС Google ученый
Ахмед И.М., Лагопулос М.
 , МакКоннелл П., Сомс Р.В., Сефтон Г.К.: Кровоснабжение ахиллова сухожилия. J Ортоп Res. 1998, 16: 591-596.
, МакКоннелл П., Сомс Р.В., Сефтон Г.К.: Кровоснабжение ахиллова сухожилия. J Ортоп Res. 1998, 16: 591-596.ПабМед КАС Статья Google ученый
Gelberman RH: Физиология сухожилий сгибателей: питание сухожилий и клеточная активность при травмах и восстановлении. Инструкторский курс, лекция. 1985, 34: 351-360.
ПабМед КАС Google ученый
Очиаи Н., Мацуи Т., Мияджи Н., Мерклин Р.Дж., Хантер Дж.М.: Сосудистая анатомия сухожилий сгибателей. I. Винкулярная система и кровоснабжение сухожилия глубокого пальца в области пальцевого влагалища. J Hand Surg Am. 1979, 4: 321-330.
ПабМед КАС Статья Google ученый
Zhang ZZ, Zhong SZ, Sun B, Ho GT: Кровоснабжение сухожилия сгибателя пальцев руки и его клиническое значение. Сур Радиол Анат.
 1990, 12: 113-117.
1990, 12: 113-117.ПабМед КАС Статья Google ученый
Chansky HA, Iannotti JP: Васкуляризация вращательной манжеты плеча. Клин Спорт Мед. 1991, 10: 807-822.
ПабМед КАС Google ученый
Schatzker J, Branemark PI: Прижизненные наблюдения микрососудистой анатомии и микроциркуляции сухожилия. Акта Ортоп Сканд. 1969, 126 (доп.): 1–23.
КАС Статья Google ученый
Брокис Дж.Г. Кровоснабжение сухожилий сгибателей и разгибателей пальцев у человека. J Bone Joint Surg Br. 1953, 35Б: 131-138.
Google ученый
Chaplin DM: Анатомия сосудов в нормальных сухожилиях, разделенных сухожилиях, свободных трансплантатах сухожилий и трансплантатах сухожилий на ножке у кроликов.
 Микрорентгеноангиографическое исследование. J Bone Joint Surg Br. 1973, 55: 369-389.
Микрорентгеноангиографическое исследование. J Bone Joint Surg Br. 1973, 55: 369-389.ПабМед КАС Google ученый
Ling SC, Chen CF, Wan RX: Исследование кровоснабжения сухожилия надостной мышцы. Сур Радиол Анат. 1990, 12: 161-165.
ПабМед КАС Статья Google ученый
Stein V, Laprell H, Tinnemeyer S, Petersen W: Количественная оценка внутрисосудистого объема ахиллова сухожилия человека. Акта Ортоп Сканд. 2000, 71: 60-63. 10.1080/00016470052943919.
ПабМед КАС Статья Google ученый
Clancy-WG Jr, Narechania RG, Rosenberg TD, Gmeiner JG, Wis-nefske DD, Lange TA: Реконструкция передней и задней крестообразной связки у макак-резусов. J Bone Joint Surg Am. 1981, 63: 1270-1284.
ПабМед Google ученый
«>Кодман Э.А., Акерсон И.Б.: Патология, связанная с разрывом сухожилия надостной мышцы. Энн Сург. 1931, 93: 348-359.
ПабМед КАС ПабМед Центральный Статья Google ученый
Макфарланд Э.Г., Морри Б.Ф., К.Н. Вуд, М.Б. Вуд: Взаимосвязь васкуляризации и содержания воды с прочностью на разрыв при замене сухожилия надколенника передней крестообразной кости у собак. Am J Sports Med. 1986, 14: 436-448.
ПабМед КАС Статья Google ученый
Marumoto JM, Mitsunaga MM, Richardson AB, Medoff RJ, Mayfield GW: Поздние разрывы сухожилия надколенника после удаления центральной трети для реконструкции передней крестообразной связки.
 Отчет о двух случаях. Am J Sports Med. 1996, 24: 698-701.
Отчет о двух случаях. Am J Sports Med. 1996, 24: 698-701.ПабМед КАС Статья Google ученый
Занотти Р.М., Фрайберг А.А., Мэтьюз Л.С.: Использование аллотрансплантата надколенника для реконструкции коленного сустава с дефицитом сухожилия надколенника после тотальной артропластики сустава. J Артропластика. 1995, 10: 271-274.
ПабМед КАС Статья Google ученый
Kasperczyk WJ, Bosch U, Oestern HJ, Tscherne H: Стадия заживления аутотрансплантатом сухожилия надколенника после реконструкции задней крестообразной связки. Биомеханическое и гистологическое исследование на модели овцы. Клин Ортоп. 1993, 286: 271-282.
ПабМед Google ученый
Bosch U, Kasperczyk WJ: Заживление аутотрансплантата сухожилия надколенника после реконструкции задней крестообразной связки – процесс лигаментизации? Экспериментальное исследование на модели овцы.
 Am J Sports Med. 1992, 20: 558-566.
Am J Sports Med. 1992, 20: 558-566.ПабМед КАС Статья Google ученый
Noyes FR, Butler DL, Paulos LE, Grood ES: Реконструкция внутрисуставного крестообразного сустава. I: Перспективы прочности трансплантата, васкуляризации и немедленной подвижности после замены. Клин Ортоп. 1983, 172: 71-77.
ПабМед Google ученый
Paulos LE, Butler DL, Noyes FR, Grood ES: Реконструкция внутрисуставного крестообразного сустава. II: Замена васкуляризированным сухожилием надколенника. Клин Ортоп. 1983, 172: 78-84.
ПабМед Google ученый
Нойес Ф.Р., Батлер Д.Л., Гроуд Э.С., Зернике Р.Ф., Хефзи М.С.: Биомеханический анализ трансплантатов связок человека, используемых при ремонте и реконструкции коленных связок. J Bone Joint Surg Am. 1984, 66: 344-352.

ПабМед КАС Google ученый
Alm A: Уцелевшая часть сухожилия надколенника, транспонированная для реконструкции передней крестообразной связки. Акта Чир Сканд. 1973, 139: 443-447.
ПабМед КАС Google ученый
Amiel D, Kleiner JB, Akeson WH: Естественная история аутотрансплантата передней крестообразной связки из сухожилия надколенника. Am J Sports Med. 1986, 14: 449-462.
ПабМед КАС Статья Google ученый
Arnoczky SP, Tarvin GB, Marshall JL: Замена передней крестообразной связки с использованием сухожилия надколенника. Оценка реваскуляризации трансплантата у собаки. J Bone Joint Surg Am. 1982, 64: 217-224.
ПабМед КАС Google ученый
«>Rougraff B, Shelbourne KD, Gerth PK, Warner J: Артроскопический и гистологический анализ аутотрансплантатов сухожилия надколенника человека, используемых для реконструкции передней крестообразной связки. Am J Sports Med. 1993, 21: 277-284.
ПабМед КАС Статья Google ученый
Alm A, Stromberg B: Транспозиция медиальной трети связки надколенника при реконструкции передней крестообразной связки. Хирургическое и морфологическое исследование у собак. Акта Чир Сканд. 1974, 445 (доп.): 37-49.
КАС Google ученый
«>Whiston TB, Walmsley R: Некоторые наблюдения за костями и сухожилиями после туннелирования кости и прикрепления сухожилия. J Bone Joint Surg Am. 1960, 42А: 377-386.
Google ученый
Liu TK, Yang RS: Трансплантат сухожилия сгибателя для позднего лечения изолированного разрыва сухожилия глубокого дна. J Травма. 1997, 43: 103-106.
ПабМед КАС Статья Google ученый
Wehbe MA, Mawr B, Hunter JM, Schneider LH, Goodwyn BL: Двухэтапная реконструкция сгибателей и сухожилий. Десятилетний опыт. J Bone Joint Surg Am.
 1986, 68: 752-763.
1986, 68: 752-763.ПабМед КАС Google ученый
McClinton MA, Curtis RM, Wilgis EF: сто сухожильных трансплантатов при изолированных травмах глубокого сгибателя пальцев. J Hand Surg Am. 1982, 7: 224-229.
ПабМед КАС Статья Google ученый
Seiler JG, Gelberman RH, Williams CS, Woo SL, Dickersin GR, Sofranko R, Chu CR, Rosenberg AE: Аутогенные трансплантаты сухожилий сгибателей. Биомеханическое и морфологическое исследование у собак. J Bone Joint Surg Am. 1993, 75: 1004-1014.
ПабМед Google ученый
Gelberman RH, Chu CR, Williams CS, Seiler JG, Amiel D: Ангиогенез при заживлении аутогенных трансплантатов сухожилий сгибателей. J Bone Joint Surg Am. 1992, 74: 1207-1216.
ПабМед КАС Google ученый
«>Eiken O, Lundborg G: Экспериментальная трансплантация сухожилия в пределах интактного сухожильного влагалища. Scand J Plast Reconstr Surg. 1983, 17: 127-131.
ПабМед КАС Статья Google ученый
Kakar S, Khan U, McGrouther DA: Дифференциальный клеточный ответ внутри сухожилия кролика после повреждения сухожилия. J Hand Surg Br. 1998, 23: 627-632. 10.1016/S0266-7681(98)80017-Х.
ПабМед КАС Статья Google ученый
«>Bank RA, TeKoppele JM, Oostingh G, Hazleman BL, Riley GP: Лизилгидроксилирование и нередуцируемое сшивание коллагена сухожилия надостной мышцы человека: изменения с возрастом и при хроническом тендините вращательной манжеты плеча. Энн Реум Дис. 1999, 58: 35-41.
ПабМед КАС ПабМед Центральный Статья Google ученый
Riley GP, Harrall RL, Constant CR, Chard MD, Cawston TE, Hazleman BL: Дегенерация сухожилий и хроническая боль в плече: изменения в составе коллагена сухожилий ротаторной манжеты человека при тендините ротаторной манжеты. Энн Реум Дис. 1994, 53: 359-366.
ПабМед КАС ПабМед Центральный Статья Google ученый
«>Macnab I: тендинит вращательной манжеты плеча. Энн Р. Колл Surg Engl. 1973, 53: 271-287.
ПабМед КАС ПабМед Центральный Google ученый
Cofield RH: Болезнь ротаторной манжеты плеча. J Bone Joint Surg Am. 1985, 67: 974-979.
ПабМед КАС Google ученый
Backman C, Boquist L, Friden J, Lorentzon R, Toolanen G: Хронический паратенонит ахиллова сухожилия с тендинозом: экспериментальная модель на кролике. J Ортоп Res. 1990, 8: 541-547.
ПабМед КАС Статья Google ученый
«>Хан К.М., Бонар Ф., Десмонд П.М., Кук Д.Л., Янг Д.А., Висентини П.Дж., Ферманн М.В., Кисс З.С., О’Брайен П.А., Харкорт П.Р., Доулинг Р.Дж., О’Салливан Р.М., Крайтон К.Дж., Тресс Б.М., Wark JD: Тендиноз надколенника (колено прыгуна): результаты гистопатологического исследования, УЗИ и МРТ. Группа исследования сухожилий Викторианского института спорта. Радиология. 1996, 200: 821-827.
ПабМед КАС Статья Google ученый
Каннус П., Натри А. Этиология и патофизиология разрывов сухожилий в спорте. Scand J Med Sci Sports. 1997, 7: 107-112.
ПабМед КАС Статья Google ученый
«>Fox JM, Blazina ME, Jobe FW, Kerlan RK, Carter VS, Shields-CL J, Carlson GJ: Дегенерация и разрыв ахиллова сухожилия. Клин Ортоп. 1975, 107: 221-224.
ПабМед Статья Google ученый
Gibson W: Являются ли «спонтанные» разрывы ахиллова сухожилия действительно спонтанными? [письмо]. Бр Дж Спорт Мед. 1998, 32: 266-
ПабМед КАС Google ученый
Williams JG: Повреждения ахиллова сухожилия в спорте. Спорт Мед. 1986, 3: 114-135.
ПабМед КАС Статья Google ученый
Барфред Т. Разрыв ахиллова сухожилия. Этиологию и патогенез подкожного разрыва оценивали на основании литературных данных и экспериментов с разрывом на крысах.
 Акта Ортоп Сканд. 1973, 152 (доп.): 3–126.
Акта Ортоп Сканд. 1973, 152 (доп.): 3–126.Google ученый
Барфред Т. Гистология ахиллова сухожилия крысы до и после разрыва сухожилия. Acta Pathol Microbiol Scand A. 1971, 79: 287-292.
ПабМед КАС Google ученый
Калебо П., Гоксор Л.А., Сворд Л., Петерсон Л.: Рентгенография мягких тканей, компьютерная томография и ультразвуковое исследование частичных разрывов ахиллова сухожилия. Акта Радиол. 1990, 31: 565-570.
ПабМед КАС Статья Google ученый
Арнер О., Линдхольм А. Подкожный разрыв ахиллова сухожилия: исследование 92 случаев. Акта Чир Сканд. 1959, 239 (прил.): 1–51.
Google ученый
Bidder M, Towler DA, Gelberman RH, Boyer MI: Экспрессия мРНК фактора роста эндотелия сосудов в месте восстановления заживающего сухожилия сгибателя клыка.
 J Ортоп Res. 2000, 18: 247-252.
J Ортоп Res. 2000, 18: 247-252.ПабМед КАС Статья Google ученый
Kuroda R, Kurosaka M, Yoshiya S, Mizuno K: Локализация факторов роста в реконструированной передней крестообразной связке: иммуногистологическое исследование у собак. Knee Surg Sports Traumatol Artrosc. 2000, 8: 120-126. 10.1007/s001670050198.
ПабМед КАС Статья Google ученый
Chang J, Most D, Stelnicki E, Siebert JW, Longaker MT, Hui K, Lineaweaver WC: Экспрессия гена трансформирующего фактора роста бета-1 в заживлении ран сухожилий сгибателей зоны II кролика: свидетельство двойных механизмов восстановления. Plast Reconstr Surg. 1997, 100: 937-944. 10.1097/00006534-199709001-00016.
ПабМед КАС Статья Google ученый
Chang J, Most D, Thunder R, Mehrara B, Longaker MT, Lin-eaweaver WC: Молекулярные исследования заживления ран сухожилий сгибателей: роль экспрессии основного гена фактора роста фибробластов.
 J Hand Surg Am. 1998, 23: 1052-1058.
J Hand Surg Am. 1998, 23: 1052-1058.ПабМед КАС Статья Google ученый
Duffy-FJ Jr, Seiler JG, Gelberman RH, Hergrueter CA: Факторы роста и заживление сухожилий сгибателей собак: начальные исследования на неповрежденных и восстановленных моделях. J Hand Surg Am. 1995, 20: 645-649.
ПабМед Статья Google ученый
Kuroda R, Kurosaka M, Yoshiya S, Mizuno K: Локализация факторов роста в реконструированной передней крестообразной связке: иммуногистологическое исследование у собак. Knee Surg Sports Traumatol Artrosc. 2000, 8: 120-126. 10.1007/s001670050198.
ПабМед КАС Статья Google ученый
Harwood L, Goomer RS, Gelberman RH, Silva MJ, Amiel D: Регуляция рецепторов интегрина αvβ5 и α5β1 основным фактором роста фибробластов и тромбоцитарным фактором роста-BB в клетках интрасиновиальных сухожилий сгибателей.
 Восстановление ран. 1999, 7: 381-388. 10.1046/j.1524-475X.1999.00381.x.
Восстановление ран. 1999, 7: 381-388. 10.1046/j.1524-475X.1999.00381.x.ПабМед КАС Статья Google ученый
Lee J, Harwood FL, Akeson WH, Amiel D: Экспрессия фактора роста при заживлении медиальной коллатеральной и передней крестообразной связок кролика. Айова Ортоп Дж. 1998, 18: 19-25.
ПабМед КАС ПабМед Центральный Google ученый
Паносян В., Лю С.Х., Лейн Дж.М., Финерман Г.А. Фактор роста фибробластов и рецепторы эпидермального фактора роста при заживлении связок. Клин Ортоп. 1997, 342: 173-180. 10.1097/00003086-199709000-00025.
ПабМед Статья Google ученый
Браун М.Ф., Хукканен М.В., Маккарти И.Д., Редферн Д.Р., Баттен Дж.Дж., Крок Х.В., Хьюз С.П., Полак Дж.М. Сенсорная и симпатическая иннервация замыкательной пластинки позвонка у пациентов с остеохондрозом.
 J Bone Joint Surg Br. 1997, 79: 147-153. 10.1302/0301-620Х.79Б1.6814.
J Bone Joint Surg Br. 1997, 79: 147-153. 10.1302/0301-620Х.79Б1.6814.ПабМед КАС Статья Google ученый
Берч Х.Л., Раттер Г.А., Гудшип А.Е. Окислительный энергетический метаболизм в клетках сухожилий лошадей. рез. вет. 1997, 62: 93-97.
ПабМед КАС Статья Google ученый
Stone KR, Bowman HF, Boland A, Steadman JR: Измерение оксигенации связок и сухожилий с помощью полярографических датчиков кислорода. Артроскопия. 1987, 3: 187-195.
ПабМед КАС Статья Google ученый
Shweiki D, Itin A, Soffer D, Keshet E: Фактор роста эндотелия сосудов, индуцированный гипоксией, может опосредовать инициированный гипоксией ангиогенез. Природа. 1992, 359: 843-845. 10.1038/359843а0.
ПабМед КАС Статья Google ученый
«>Агур А.М.Р., Ли М.Дж.: Верхняя конечность. В Атласе анатомии Гранта. 1999, Филадельфия: Липпинкотт Уильямс и Уилкинс;, 414-517. 10-й
Google ученый
Mass DP, Tuel R: Участие сухожилия сгибателя человека в процессе восстановления in vitro. J Hand Surg Am. 1989, 14: 64-71.
ПабМед КАС Статья Google ученый
Брюэр Б.Дж.: Старение вращательной манжеты плеча. Am J Sports Med. 1979, 7: 102-110.
ПабМед КАС Статья Google ученый
Николау П.К., Сибер А.В., Глиссон Р.Р., Риббек Б.М., Бассетт Ф.Х.: Трансплантация аллотрансплантата передней крестообразной связки. Длительная функция, гистология, реваскуляризация и техника операции. Am J Sports Med. 1986, 14: 348-360.
ПабМед КАС Статья Google ученый
Гинзбург Дж. Х., Уайтсайд Л. А., Пайпер Т. Л.: Пути питания в перенесенном сухожилии надколенника, используемом для реконструкции передней крестообразной связки. Am J Sports Med. 1980, 8: 15-18.
ПабМед КАС Статья Google ученый
Сингер Д.И., Моррисон В.А., Гамли Г.Дж., О’Брайен Б.М., Митчелл Г.М., Бартон Р.М., Фрикман Г.К.: Сравнительное исследование васкуляризированных и неваскуляризированных трансплантатов сухожилий для реконструкции сухожилий сгибателей в зоне 2: экспериментальное исследование на приматах. J Hand Surg Am. 1989, 14: 55-63.
ПабМед КАС Статья Google ученый
Richards HJ: Восстановление и заживление разделенного сухожилия сгибателя пальцев. Рана. 1980, 12: 1-12.
ПабМед КАС Статья Google ученый
Лагергрен С., Линдхольм А. Распределение сосудов в ахилловых сухожилиях: ангиографическое и микроангиографическое исследование. Акта Чир Сканд. 1959, 116 (доп.): 491-495.
ПабМед КАС Google ученый
Backman C, Friden J, Widmark A: Кровообращение при хроническом тендинозе ахиллова сухожилия. Изучение радиоактивных микросфер у кроликов. Акта Ортоп Сканд. 1991, 62: 386-387.
ПабМед КАС Статья Google ученый
Дэвидссон Л., Сало М. Патогенез разрывов подкожных сухожилий. Акта Чир Сканд. 1969, 135: 209-212.
ПабМед КАС Google ученый
Кастелич Дж., Галески А., Баер Э. Многокомпонентная структура сухожилия. Подключить тканевый рез. 1978, 6: 11-23.
ПабМед КАС Статья Google ученый
Ссылки на скачивание
Благодарности
Мы хотели бы поблагодарить Кампанию по исследованию артрита (ARC) и Кембриджское исследование артрита (CARE) за их финансовую поддержку.
Информация об авторе
Авторы и организации
AstraZeneca, Macclesfield, Cheshire, UK
Steven A Fenwick
Rheumatology Research Unit, Addenbrookes Hospital, Cambridge, UK
Brian L Hazleman & Graham P Riley
Authors
- Steven A Fenwick
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Brian L Hazleman
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Graham P Riley
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
Стивен Фенвик.
Права и разрешения
Перепечатка и разрешения
Об этой статье
Анатомия тела: сухожилия верхних конечностей
Сухожилия представляют собой волокнистые тяжи, похожие на веревку, и состоят из коллагена. У них есть кровеносные сосуды и клетки для поддержания здоровья сухожилий и восстановления поврежденных сухожилий. Сухожилия прикрепляются к мышцам и костям.
Сухожилия представляют собой волокнистые тяжи, похожие на веревку, и состоят из коллагена. У них есть кровеносные сосуды и клетки для поддержания здоровья сухожилий и восстановления поврежденных сухожилий. Сухожилия прикрепляются к мышцам и костям. Когда мышца сокращается, она натягивает сухожилие, и сухожилие перемещает кость, к которой оно прикреплено, а также любые суставы, которые оно пересекает.
Прыжки до:
- сгибатели пальцев
- Extensors
- Thumb Deignons
- Сухожилищ запясть и маленькие пальцы в суставе кончика пальца. Мышца, приводящая в движение эти сухожилия, представляет собой общее мышечное брюшко, разделяемое всеми пальцами.
 Мышечное брюшко делится на 4 сухожилия. Они проходят по предплечью и внутри запястного канала. Четыре сухожилия скользят во влагалищах вдоль кисти и пальцев и прикрепляются к кости кончика пальца. Эти сухожилия проходят ближе к кости по сравнению с остальными сгибателями кисти и пальцев. Узнайте больше о травмах сухожилий сгибателей.
Мышечное брюшко делится на 4 сухожилия. Они проходят по предплечью и внутри запястного канала. Четыре сухожилия скользят во влагалищах вдоль кисти и пальцев и прикрепляются к кости кончика пальца. Эти сухожилия проходят ближе к кости по сравнению с остальными сгибателями кисти и пальцев. Узнайте больше о травмах сухожилий сгибателей.Сухожилия поверхностного сгибателя пальцев (FDS)
Сухожилия FDS помогают сгибать указательный, средний, безымянный и мизинец в суставе среднего пальца. Они приводятся в действие общим мышечным брюшком, общим для всех пальцев, которое делится на 4 сухожилия. Они проходят вниз по предплечью и внутри запястного канала. Как и сухожилия глубокого сгибателя пальцев, эти сухожилия скользят во влагалищах вдоль пальцев и кисти. На уровне пальцев каждое сухожилие разделяется на 2 отдельных тяжа, а затем прикрепляется к средней кости пальца по обе стороны от сухожилия глубокого сгибателя пальцев, которое проходит дальше вниз по пальцу.

Сухожилия общего разгибателя пальцев (EDC)
Сухожилия EDC выпрямляют указательный, средний, безымянный и мизинец. Общее мышечное брюшко разделяют все пальцы. Сухожилия проходят вниз по предплечью через плотную полоску ткани на верхней части запястья. Полоска ткани, или retinaculum, удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Затем четыре сухожилия продолжаются вдоль тыльной стороны кисти и на каждый палец. В пальце концы других сухожилий, которые начинаются в руке, соединяются с ними, заставляя пальцы двигаться. Вместе эти комбинированные сухожилия разгибают пальцы в суставах трех пальцев.
Сухожилие минимальных разгибателей пальцев (EDM)
EDM выпрямляет мизинец. Он работает с общим разгибателем пальцев до мизинца. Мышечное брюшко находится на предплечье. Сухожилие проходит через жесткую связку или удерживатель на запястье, а затем в руку. Полоска ткани, или retinaculum, удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке.
 Он работает с другими сухожилиями, которые прикрепляются к тыльной или задней части пальца, чтобы выпрямить три сустава малых пальцев. Менее 50% людей рождаются с этим сухожилием.
Он работает с другими сухожилиями, которые прикрепляются к тыльной или задней части пальца, чтобы выпрямить три сустава малых пальцев. Менее 50% людей рождаются с этим сухожилием.Сухожилие собственного разгибателя указательного пальца (EIP)
Сухожилие EIP выпрямляет указательный палец. Он работает с общим разгибателем пальцев до указательного пальца. У него есть собственное мышечное брюшко в предплечье, а затем, когда оно становится сухожилием, оно проходит через жесткую связку, или удерживатель, в запястье. Полоска ткани, или retinaculum, удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он проходит вниз по руке и прикрепляется к тыльной стороне указательного пальца, чтобы выпрямить три сустава указательного пальца.
Сухожилие длинной мышцы, отводящей большой палец (APL)
Сухожилие APL проходит на лучевой стороне запястья (со стороны большого пальца). Его мышечное брюшко находится в предплечье, а затем перемещается внутри жесткой ленты, или удерживателя, через запястье.
 Полоска ткани, или retinaculum, удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он прикрепляется к пястной кости большого пальца и помогает отделить большой палец от остальной части руки. Это сухожилие вместе с сухожилием короткого разгибателя может воспаляться и болеть. Название, когда эти 2 сухожилия воспаляются, называется синдромом де Кервена.
Полоска ткани, или retinaculum, удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он прикрепляется к пястной кости большого пальца и помогает отделить большой палец от остальной части руки. Это сухожилие вместе с сухожилием короткого разгибателя может воспаляться и болеть. Название, когда эти 2 сухожилия воспаляются, называется синдромом де Кервена.Сухожилие длинного сгибателя большого пальца (FPL)
Сухожилие FPL сгибает большой палец. Это уникально для людей. Он начинается как мышца на предплечье, а затем проходит как сухожилие на запястье через запястный канал. Затем он покрывается туннелем или оболочкой и вставляется в самую дистальную (самую дальнюю от вашего тела) кость большого пальца.
Сухожилие длинного разгибателя большого пальца (EPL)
EPL выпрямляет самый дистальный (самый дальний от тела) сустав большого пальца. Его мышечное брюшко находится в предплечье, а сухожилие проходит вдоль запястья и входит в третье отделение ленты, которая удерживает сухожилия в положении на запястье.
 Затем он проходит вокруг заметной части лучевой кости, которая действует как шкив. Он называется бугорком Листера. Затем сухожилие прикрепляется к самой дистальной кости большого пальца.
Затем он проходит вокруг заметной части лучевой кости, которая действует как шкив. Он называется бугорком Листера. Затем сухожилие прикрепляется к самой дистальной кости большого пальца.Сухожилие короткого разгибателя большого пальца (EPB)
Сухожилие EPB вместе с APL также отводит большой палец от руки. Сухожилие EPB находится в предплечье, а затем проходит по лучевой стороне запястья. Это сухожилие также проходит в первом отделении бандажа, удерживающего сухожилия на запястье. Он воспаляется при обусловленном синдроме де Кервена.
Сухожилие лучевого сгибателя запястья (FCR)
Сухожилие FCR — одно из двух сухожилий, сгибающих запястье. Его мышечное брюшко находится в предплечье, а затем проходит по внутренней стороне предплечья и пересекает запястье. Он прикрепляется к основанию второй и третьей костей кисти. Он также прикрепляется к одной из костей запястья, трапеции.
Сухожилие локтевого сгибателя запястья (FCU)
Сухожилие FCU является одним из двух сухожилий, сгибающих запястье.
 Его мышечное брюшко находится на предплечье. Сухожилие проходит по внутренней стороне предплечья со стороны мизинца и пересекает запястье. Он прикрепляется к кости запястья, гороховидной кости, а также к 5-й кости кисти.
Его мышечное брюшко находится на предплечье. Сухожилие проходит по внутренней стороне предплечья со стороны мизинца и пересекает запястье. Он прикрепляется к кости запястья, гороховидной кости, а также к 5-й кости кисти.Сухожилие длинной ладонной мышцы
Сухожилие длинной ладонной мышцы представляет собой сухожилие с очень малой функцией в руке. Около четверти населения не имеет этого сухожилия. Остальные имеют различные размеры этого сухожилия. Его мышечное брюшко находится на предплечье. Он проходит в запястье и соединяется с фасцией ладони. Это сухожилие часто используется для восстановления других сухожилий.
Сухожилие короткого лучевого разгибателя запястья (ECRB)
Сухожилие ECRB — одно из 3 сухожилий, включая ECRL и ECU, которые вместе сгибают запястье. Его мышечное брюшко находится на предплечье, а затем переходит на сторону большого пальца на запястье на задней части предплечья. Вместе с ECRL он прикрепляется к основанию костей кисти. Он короче и толще, чем ECRL.

Сухожилие длинного лучевого разгибателя запястья (ECRL)
Сухожилие ECRL вместе с ECRB и ECU сгибает запястье назад. ECRL и ECRB также помогают сгибать запястье в направлении большого пальца. Его мышечное брюшко находится на предплечье. Он тоньше и длиннее, чем ECRB. Он проходит по задней стороне предплечья и прикрепляется к основанию костей кисти.
Сухожилие локтевого разгибателя запястья (ECU)
Сухожилие ECU работает вместе с ECRL и ECRB для выпрямления запястья. Оно отличается от этих двух других сухожилий тем, что перемещает запястье в направлении мизинца. Его мышечное брюшко находится на предплечье. Сухожилие проходит по тыльной стороне предплечья через бороздку в локтевой кости и прикрепляется к основанию костей кисти.
Сухожилие двуглавой мышцы
Сухожилия двуглавой мышцы расположены на каждом конце мышцы. На плече оба сухожилия прикрепляются к большой плоской кости в верхней части туловища, называемой лопаткой. Затем мышечное брюшко пересекает все плечо и разделяется на два сухожилия.
 Одно сухожилие прикрепляется к кости предплечья, лучевой кости, а второе распространяется, чтобы соединиться с фасцией вдоль верхней части предплечья. Сухожилия выполняют 2 функции: сгибать локоть и поворачивать ладонь к небу.
Одно сухожилие прикрепляется к кости предплечья, лучевой кости, а второе распространяется, чтобы соединиться с фасцией вдоль верхней части предплечья. Сухожилия выполняют 2 функции: сгибать локоть и поворачивать ладонь к небу.Сухожилие трехглавой мышцы
Сухожилие трехглавой мышцы шире большинства других сухожилий верхней конечности. Его мышечное брюшко находится на задней стороне плеча. Есть 3 мышечных брюшка, которые соединяются, чтобы образовать это сухожилие. Он образует сухожилие возле локтя и прикрепляется к наиболее костлявой, выступающей части задней части локтя. Сухожилие выпрямляет локоть.
Сухожилие плечевой мышцы
Сухожилие плечевой мышцы вместе с бицепсом и плечелучевой мышцей сгибает локоть. Мышечное брюшко находится в плече и образует толстое сухожилие, которое прикрепляется к внутренней стороне локтя. Его единственная функция — сгибать локоть.
Сухожилие плечелучевой мышцы
Сухожилие плечелучевой мышцы сгибает локтевой сустав подобно плечевой и двуглавой мышцам.
 В отличие от этих других, мышечное брюшко в основном находится в верхней части предплечья, а сухожилие прикрепляется к запястью. Помимо сгибания локтя, это также помогает вращать запястье. (См. изображение в разделе «Сухожилия запястья»)
В отличие от этих других, мышечное брюшко в основном находится в верхней части предплечья, а сухожилие прикрепляется к запястью. Помимо сгибания локтя, это также помогает вращать запястье. (См. изображение в разделе «Сухожилия запястья»)Супинаторное сухожилие
Супинаторное сухожилие находится в начале этой короткой широкой мышцы. Сухожилие прикрепляется к плечевой кости рядом с локтем. Затем мышца прикрепляется к лучевой кости. Основное действие — вращение руки
Ахиллово сухожилие: функция, расположение, тест Томпсона
Автор: Яна Васкович, врач • Рецензент: Франческа Сальвадор Магистр наук
Ахиллово сухожилие (tendo calcaneus)
Последнее рассмотрение: 06 июля 2022 г.
Время считывания: 7 минутПяточное сухожилие , или Ахиллово сухожилие самое сильное и самое толстое сухожилие опорно-двигательного аппарата человека. Это общее сухожилие двух мышц, составляющих трехглавую мышцу голени; gastrocnemius и soleus, прикрепляя их к задней поверхности пяточной кости.
 Пяточное сухожилие выполняет несколько важных функций; он позволяет поверхностным мышцам задней поверхности голени напрягаться до plantarflex стопа и стабилизирует голеностопный сустав во время цикла ходьбы.
Пяточное сухожилие выполняет несколько важных функций; он позволяет поверхностным мышцам задней поверхности голени напрягаться до plantarflex стопа и стабилизирует голеностопный сустав во время цикла ходьбы.Есть забавный факт о том, как пяточное сухожилие получило свое название; ахиллово сухожилие. История связана с героем греческой мифологии Ахиллесом . Согласно мифу, все тело Ахилла было пуленепробиваемым, кроме пяточного сухожилия.
В конце концов он погиб во время Троянской войны, когда стрела пронзила его пяточное сухожилие. На основании этого мифа ахиллово сухожилие получило свое название и используется в просторечии для описания самого слабого места человека.
Ключевые факты об ахилловом сухожилии Определение Общее сухожилие поверхностных задних мышц голени; икроножная, камбаловидная и подошвенная Функция Подошвенное сгибание стопы, стабилизатор голеностопного сустава Клинические отношения Проба Томпсона, разрыв ахиллова сухожилия В этой статье мы обсудим анатомию и функцию ахиллова сухожилия.

Содержание
- Анатомия
- Функция
- Разрыв ахиллова сухожилия
- Тест Томпсона
- Источники
+ Показать все
Анатомия
Пяточное сухожилие
Пяточное сухожилие
1/3
Синонимы: Ахиллово сухожилие, пяточное сухожилие , показать больше…
Пяточное сухожилие начинается в виде широкого апоневротического влагалища от дистального конца икроножная мышца . Затем он идет вниз, постепенно округляя форму. К сухожилию присоединяются волокна камбаловидной мышцы примерно на 4 сантиметра выше голеностопного сустава. Наконец, сухожилие проходит над голеностопным суставом и прикрепляется к задней поверхности пяточной кости .
Волокна сухожилия не идут строго вертикально по мере их опускания, а скорее спирально латерально до 90 градусов, как только волокна камбаловидной мышцы соединяются с сухожилием.
 Это приводит к тому, что волокна камбаловидной мышцы прикрепляются медиально, а волокна икроножной мышцы — латерально к поверхности прикрепления пяточной кости. Иногда сухожилие подошвенной мышцы срастается с пяточным сухожилием , а в других случаях прикрепляется отдельно к подошвенному апоневрозу.
Это приводит к тому, что волокна камбаловидной мышцы прикрепляются медиально, а волокна икроножной мышцы — латерально к поверхности прикрепления пяточной кости. Иногда сухожилие подошвенной мышцы срастается с пяточным сухожилием , а в других случаях прикрепляется отдельно к подошвенному апоневрозу.Мышцы… так много мышц и их прикреплений. Сократите время учебы вдвое и изучите все мышцы человеческого тела с помощью викторин Kenhub и маркированных диаграмм!
Ахиллово сухожилие иннервируется икроножным нервом. Обратите внимание, что икроножный нерв пересекает верхнюю половину латеральной границы сухожилия, которая является обычным местом повреждения нерва во время хирургических вмешательств. Сосудистое снабжение сухожилия происходит из двух источников; проксимальная и дистальная трети кровоснабжаются задней большеберцовой артерией, а малоберцовая (малоберцовая) артерия кровоснабжает среднюю треть сухожилия.
vimeo.com/video/258077895″>Функция
Основная функция ахиллова сухожилия заключается в обеспечении возможности трехглавой мышцы голени подошвенного сгибания стопы .
Кроме того, сухожилие имеет решающее значение для нормальной биомеханики голеностопного сустава. Спиралевидное скручивание волокон непосредственно перед их введением создает область концентрированного напряжения, передающегося на пяточную кость. Такая конструкция вставки сухожилия обеспечивает адекватную передачу усилия на стопу во время ходьбы, бега и прыжков. У молодых людей во время бега сухожилия могут выдерживать нагрузку, в 12 раз превышающую массу тела, а у пожилых уровень выносливости снижается. Это одна из причин, почему разрывы ахиллова сухожилия чаще встречаются у пожилых людей.
Узнайте больше об анатомии и функциях ахиллова сухожилия с помощью наших 3D-видеоуроков.
Разрыв ахиллова сухожилия
Хотя ахиллово сухожилие является самым прочным сухожилием в организме, оно чаще всего рвется в нижней конечности.
 Наиболее распространенными причинами разрыва являются чрезмерное и внезапное подошвенное сгибание, травма и другие патологии сухожилий (например, тендинопатия).
Наиболее распространенными причинами разрыва являются чрезмерное и внезапное подошвенное сгибание, травма и другие патологии сухожилий (например, тендинопатия).симптомы проявляются немедленно; они начинаются со слышимого щелчка в месте разрыва, за которым следует боль, которую пациенты описывают как удар ногой по ноге. В зависимости от тяжести травма классифицируется на четыре степени или 9.0199 типы ; тип I относится к частичному разрыву, а типы II-IV — к полному разрыву, который различается по степени ретракции. Вид травмы определяет лечение ;
- Тип I лечится консервативно с иммобилизацией и нагрузкой без нагрузки в течение как минимум четырех недель после травмы;
- Типы II-IV требуют хирургического лечения, такого как открытая пластика, чрескожная пластика и аугментационная пластика. После операции больному назначают консервативное лечение, описанное выше.
После заживления рубцовая ткань снижает прочность сухожилия на растяжение.

Тест Томпсона
Тест Томпсона (Симмондса) — процедура клинического обследования для выявления признаков разрыва ахиллова сухожилия. шагов для этого теста на разрыв ахиллова сухожилия следующие:
- Пациент лежит на животе или стоит на коленях на стуле, мышцы ног расслаблены. В обоих случаях их ноги должны находиться над краем стола или стула.
- Затем исследователь сжимает икроножные мышцы.
Нормальной реакцией на тест является подошвенное сгибание стопы. Отсутствие подошвенного сгибания является положительным симптомом Томпсона и указывает на разрыв ахиллова сухожилия.
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.

Ссылки
- Арноцки, С. П. (1999). Человеческие сухожилия. Анатомия, физиология и патология. The Journal of Bone and Joint Surgery-American Volume, 81(1), 148. doi: 10.2106/00004623-199
0-00024
- Буоно, А. Д., Чан, О., и Маффулли, Н. (2012). Ахиллово сухожилие: функциональная анатомия и новые новые модели классификации изображений. Международная ортопедия, 37 (4), 715–721. doi: 10.1007/s00264-012-1743-y
- Дорал, М. Н., Алам, М., Бозкурт, М., Турхан, Э., Атай, О. А., Донмез, Г., и Маффулли, Н. (2010). Функциональная анатомия ахиллова сухожилия. Хирургия колена, спортивная травматология, артроскопия, 18 (5), 638–643. doi: 10.1007/s00167-010-1083-7
- Дрейк Р.Л., Фогль А.В. и Митчелл А.В.М. (2015). Анатомия Грея для студентов (3-е изд.). Филадельфия, Пенсильвания: Черчилль Ливингстон.
- Маги, DJ (2014). Ортопедическая физическая оценка. 6-й. Сент-Луис: Эльзевир Сондерс.
- Мур, К.Л., Далли, А.Ф., и Агур, А.М.Р. (2014).
 Клинически ориентированная анатомия (7-е изд.). Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс.
Клинически ориентированная анатомия (7-е изд.). Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс. - Стэндринг, С. (2016). Анатомия Грея (41-е изд.). Эдинбург: Эльзевир Черчилль Ливингстон.
- Ян, С., Мэн, Х., Цюань, К., Пэн, Дж., Лу, С. и Ван, А. (2018). Лечение острых разрывов ахиллова сухожилия. Исследование костей и суставов, 7(10), 561–569. doi: 10.1302/2046-3758.710.bjr-2018-0004.r2
Иллюстраторы
- Ахиллово сухожилие (пяточное сухожилие) — Liene Znotina
Ахиллово сухожилие: хотите узнать о нем больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.
Чем вы предпочитаете заниматься?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Читать далее. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве. Все права защищены.
Все права защищены.Разрыв сухожилия надколенника — OrthoInfo
Сухожилия представляют собой прочные тяжи волокнистой ткани, которые прикрепляют мышцы к костям. Сухожилие надколенника работает с мышцами передней части бедра, чтобы выпрямить ногу.
Небольшие разрывы сухожилий могут мешать ходить и заниматься другими повседневными делами. Большой разрыв сухожилия надколенника является инвалидизирующей травмой. Обычно после этого требуется хирургическое вмешательство и физиотерапия, чтобы полностью восстановить функцию колена.
Сухожилия колена. Мышцы соединены с костями сухожилиями.
Сухожилие надколенника прикрепляет нижнюю часть надколенника (надколенника) к верхней части большеберцовой кости. Когда структура соединяет одну кость с другой, это на самом деле связка, поэтому сухожилие надколенника иногда называют связкой надколенника.
Надколенник прикрепляется к четырехглавой мышце сухожилием четырехглавой мышцы. Работая вместе, четырехглавая мышца, сухожилие четырехглавой мышцы и сухожилие надколенника позволяют выпрямить колено.

Разрывы сухожилия надколенника могут быть как частичными, так и полными.
Частичные разрывы. Многие разрывы не полностью разрушают сухожилие. Это похоже на веревку, натянутую так далеко, что некоторые волокна изношены, но веревка все еще цела.
Полные слезы. Когда сухожилие надколенника полностью разорвано, сухожилие отделяется от надколенника. Без этого приспособления вы не сможете выпрямить колено.
Сухожилие надколенника часто рвется в месте прикрепления к надколеннику, и вместе с сухожилием может отломиться кусочек кости. Когда разрыв вызван заболеванием, таким как тендинит, разрыв обычно возникает в середине сухожилия.
Полный разрыв сухожилия надколенника.
ТравмыДля разрыва сухожилия надколенника требуется очень большое усилие.
Водопад. Прямое воздействие на переднюю часть колена при падении или другом ударе является частой причиной разрывов.
 Глубокие рваные раны часто связаны с этим типом травмы.
Глубокие рваные раны часто связаны с этим типом травмы.Прыжки. Сухожилие надколенника может порваться, когда колено согнуто, а стопа поставлена на ноги, например, при приземлении после прыжка или прыжке вверх.
Слабость сухожилийОслабленное сухожилие надколенника с большей вероятностью порвется. Несколько вещей могут привести к слабости сухожилий.
Тендинит надколенника. Воспаление сухожилия надколенника, называемое тендинитом надколенника, ослабляет сухожилие. Это также может вызвать небольшие слезы.
Тендинит надколенника чаще всего встречается у людей, занимающихся деятельностью, требующей бега или прыжков. Хотя это чаще встречается у бегунов, его часто называют «коленом прыгуна».
Инъекции кортикостероидов для лечения тендинита надколенника связаны с повышенной слабостью сухожилий и повышенной вероятностью разрыва сухожилия. Поэтому врачи обычно избегают введения этих инъекций в сухожилие надколенника или вокруг него.

Хронические заболевания. Ослабление сухожилий также может быть вызвано заболеваниями, нарушающими кровоснабжение, в том числе:
- Хроническая почечная недостаточность
- Высокий уровень холестерина
- Воспалительные заболевания (ревматоидный артрит, системная красная волчанка)
- Сахарный диабет
- Инфекция
- Болезнь обмена веществ
Применение стероидов. Использование таких лекарств, как кортикостероиды и анаболические стероиды, связано с повышенной слабостью мышц и сухожилий.
ХирургияПредшествующая операция на сухожилии, например полная замена коленного сустава или реконструкция передней крестообразной связки, может повысить риск разрыва.
При разрыве сухожилия надколенника вы часто испытываете ощущение разрыва или хлопка. Обычно следуют боль и отек, и вы, возможно, не сможете выпрямить колено. Дополнительные симптомы включают:
- Выемка в нижней части коленной чашечки в месте разрыва сухожилия надколенника
- Синяк
- Нежность
- Спазмы
- Ваша коленная чашечка смещается в бедро, потому что она больше не прикреплена к большеберцовой кости
- Затрудненная ходьба из-за подгиба колена или его уступчивости
Врачи используют тест на разгибание колена, чтобы диагностировать разрыв сухожилия надколенника.

Воспроизведено из JF Sarwark, изд.: Essentials of Musculoskeletal Care, изд. 4. Rosemont, IL, American Academy of Orthopedic Surgeons, 2010.
Ваш врач обсудит ваше общее состояние здоровья и симптомы, которые вы испытываете. Они также спросят вас о вашей истории болезни. Вот некоторые вопросы, которые может задать вам врач:
- Были ли у вас ранее травмы передней части колена?
- У вас тендинит надколенника?
- Есть ли у вас какие-либо заболевания, которые могут предрасполагать вас к повреждению колена или сухожилия надколенника?
- Были ли у вас операции на колене, например полная замена коленного сустава или реконструкция передней крестообразной связки?
После обсуждения ваших симптомов и истории болезни ваш врач проведет тщательный осмотр вашего колена. Чтобы определить точную причину ваших симптомов, врач проверит, насколько хорошо вы можете разгибать или выпрямлять колено. Хотя эта часть обследования может быть болезненной, важно выявить разрыв сухожилия надколенника.
Визуальные тесты
Для подтверждения диагноза врач может назначить некоторые визуализирующие исследования, например рентгенографию или магнитно-резонансную томографию (МРТ).
Рентген. Коленная чашечка смещается при разрыве сухожилия надколенника. Это часто очень заметно на рентгенограмме колена в боковой проекции. Полные разрывы часто можно идентифицировать только с помощью этих рентгеновских снимков.
( Левый ) На этом боковом рентгеновском снимке показано нормальное расположение коленной чашечки. ( Справа ) На этом рентгеновском снимке видно, что коленная чашечка сместилась из-за разрыва сухожилия надколенника.
Воспроизведено и адаптировано из J Bernstein, ed: Musculoskeletal Medicine. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2003 г.
МРТ. МРТ создает более качественные изображения мягких тканей, таких как сухожилие надколенника, чем рентген.
 МРТ может показать количество разорванного сухожилия и местонахождение разрыва. Иногда требуется МРТ, чтобы исключить другую травму с похожими симптомами.
МРТ может показать количество разорванного сухожилия и местонахождение разрыва. Иногда требуется МРТ, чтобы исключить другую травму с похожими симптомами.К началу
При планировании лечения врач будет учитывать несколько факторов, в том числе:
- Тип и размер разрыва
- Ваш уровень активности
- Ваш возраст
Нехирургическое лечение чаще всего включает ношение корсета и физиотерапию.
Предоставлено Thinkstock © 2016
Очень маленькие частичные разрывы хорошо поддаются консервативному лечению. Полные разрывы почти всегда лечат хирургическим путем.
Иммобилизация. Ваш врач может порекомендовать вам носить коленный иммобилайзер или бандаж. Это будет держать ваше колено прямо, чтобы помочь ему зажить. Скорее всего, вам понадобятся костыли, чтобы не переносить весь вес на ногу. Вы можете ожидать, что будете носить коленный иммобилайзер или бандаж от 3 до 6 недель.

Физиотерапия. Когда первоначальная боль и отек утихнут, можно приступать к физиотерапии. Специальные упражнения могут восстановить вашу силу и диапазон движений.
Пока вы носите корсет, врач может порекомендовать вам упражнения для укрепления четырехглавой мышцы бедра, например подъемы прямых ног. Со временем ваш врач или терапевт разблокирует ваш бандаж, что позволит вам двигаться более свободно и с большим диапазоном движений. По мере выздоровления вам будут назначаться дополнительные укрепляющие упражнения.
Хирургическое лечениеБольшинству людей с полным разрывом сухожилия надколенника требуется хирургическое вмешательство для восстановления функции колена. Хирургическое восстановление включает повторное прикрепление разорванного сухожилия к коленной чашечке.
Людям, которым требуется хирургическое вмешательство, лучше, если восстановление выполняется вскоре после травмы. Раннее восстановление может предотвратить рубцевание и затягивание сухожилия в укороченное положение.

Пребывание в больнице. Сложное восстановление сухожилия часто проводится амбулаторно, некоторые люди остаются в больнице по крайней мере на одну ночь после этой операции. Необходимость остаться на ночь зависит от ваших медицинских потребностей.
Операция может проводиться под регионарной (спинальной) анестезией, которая вызывает онемение нижней части тела; местный анестетик, от которого онемеет только хирургическая нога; или общий наркоз, который усыпляет.
Процедура. Чтобы повторно прикрепить сухожилие, врач накладывает швы на сухожилие, затем продевает швы через просверленные отверстия снизу вверх надколенника. Ваш хирург аккуратно завяжет швы в верхней части коленной чашечки, чтобы получить правильное натяжение сухожилия. Это также обеспечит точное соответствие положения коленной чашечки положению вашей неповрежденной коленной чашечки.
Чтобы снова прикрепить сухожилие, хирург просверливает небольшие отверстия в надколеннике ( слева ) и проденьте швы через отверстия, чтобы подтянуть сухожилие обратно к кости ( справа ).

Альтернативная техника. Другим вариантом восстановления сухожилия надколенника является использование шовных анкеров. Хирурги прикрепляют сухожилие к кости с помощью небольших имплантатов, называемых шовными якорями. Использование этих анкеров означает, что хирургу не нужно сверлить отверстия в надколеннике.
Соображения. Чтобы обеспечить дополнительную защиту после операции, некоторые хирурги используют проволоку, швы или тросы, чтобы удерживать коленную чашечку в нужном положении во время заживления сухожилия. Если ваш хирург сделает это, провода или кабели, возможно, придется удалить во время более поздней запланированной операции.
Ваш хирург обсудит необходимость дополнительной защиты перед операцией по восстановлению сухожилия надколенника. Иногда хирурги принимают это решение для дополнительной защиты во время операции, когда видят, что сухожилие повреждено больше, чем ожидалось, или что разрыв более обширный.
Если перед операцией ваше сухожилие укорочено слишком сильно, вам будет сложно снова прикрепить его к коленной чашечке.
 Вашему хирургу может потребоваться добавить тканевый трансплантат, чтобы удлинить сухожилие. Иногда это связано с использованием донорской ткани (аллотрансплантата).
Вашему хирургу может потребоваться добавить тканевый трансплантат, чтобы удлинить сухожилие. Иногда это связано с использованием донорской ткани (аллотрансплантата).Сухожилия часто укорачиваются, если с момента травмы прошло больше месяца. Серьезное повреждение от травмы или основного заболевания также может сделать сухожилие слишком коротким. Ваш хирург обсудит с вами эту дополнительную процедуру перед операцией.
Осложнения. Наиболее частые осложнения восстановления сухожилия надколенника включают слабость и потерю подвижности. Иногда возникают повторные разрывы, и восстановленное сухожилие может отсоединиться от надколенника. Кроме того, после процедуры положение вашей коленной чашечки может измениться.
Как и при любой хирургической операции, другие возможные осложнения включают инфекцию, расхождение раны, образование тромба или осложнения от анестезии.
После операции вам потребуются обезболивающие, в том числе лед и лекарства.
 Примерно через 2 недели после операции вам снимут кожные швы или скобы в кабинете хирурга.
Примерно через 2 недели после операции вам снимут кожные швы или скобы в кабинете хирурга.- Скорее всего, ваш ремонт будет защищен коленным иммобилайзером или, реже, длинным гипсом. Вам может быть разрешено переносить вес на ногу с помощью бандажа и костылей (или ходунков) с прямой ногой. Для начала ваш хирург может порекомендовать весовую нагрузку «до касания пальцев ног». Это когда вы слегка касаетесь носком пола, опуская только вес ноги.
- К 2-4 неделям ваша нога обычно может нести около 50% веса вашего тела.
- Через 4-6 недель ваша нога должна быть в состоянии выдерживать полный вес вашего тела. В некоторых случаях вы можете выдерживать полное растяжение раньше, но это зависит от вашего индивидуального разрыва, восстановления и рекомендаций хирурга.
Со временем ваш врач или терапевт разблокирует вашу скобу. Это позволит вам двигаться более свободно с большим диапазоном движения. После этого в план реабилитации будут добавлены укрепляющие упражнения.

В некоторых случаях врач назначит протокол немедленного движения (план лечения). Это более агрессивный подход и не подходит для всех пациентов. Большинство хирургов защищают движение сразу после операции.
Ваш врач и физиотерапевт составят для вас план реабилитации. Как долго вам нужна терапия и какие упражнения назначит лечащая команда, будет зависеть от типа разрыва, вашего хирургического вмешательства, вашего состояния здоровья и ваших потребностей.
Полное восстановление занимает около 6 месяцев. Многие пациенты сообщают, что им потребовалось 12 месяцев, прежде чем они достигли всех своих целей.
Большинство людей могут вернуться к своим прежним занятиям и занятиям после выздоровления от разрыва сухожилия надколенника. Многие люди сообщают о тугоподвижности в пораженной ноге, но большинство из них восстанавливает диапазон движений, почти равный диапазону в неповрежденной ноге.
Если вы спортсмен, ваш хирург проведет тщательный осмотр, прежде чем дать вам добро на возвращение в спорт.

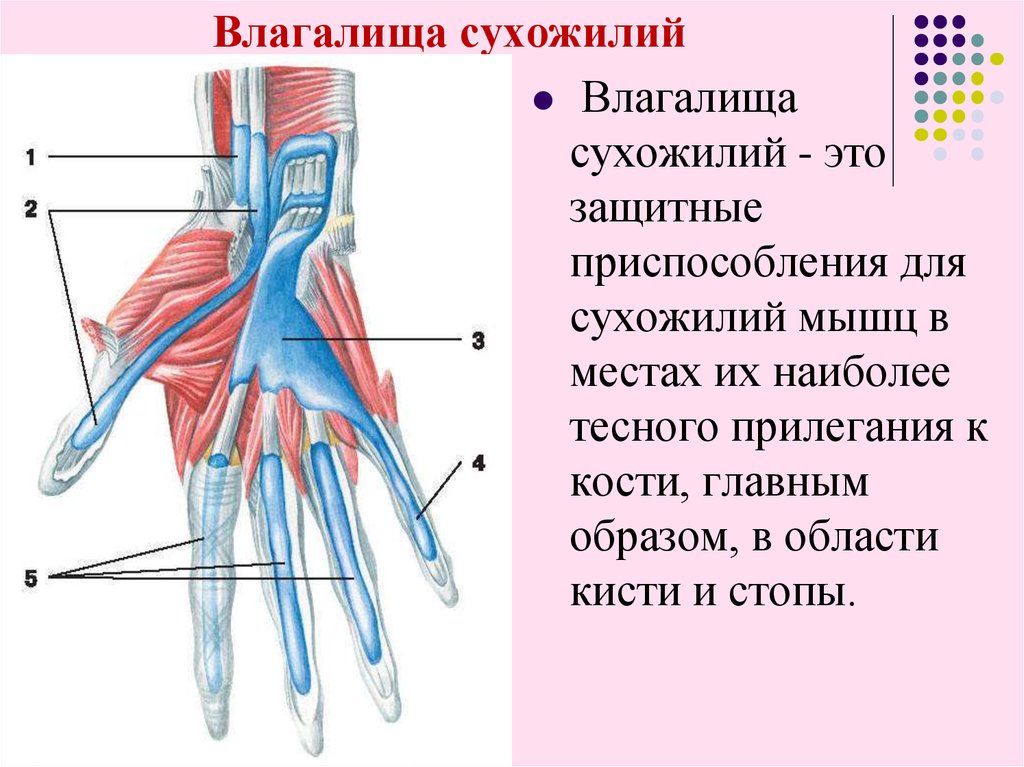 Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы.
Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы. Как правило, повреждение волокон происходит в области надколенника. Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Как правило, повреждение волокон происходит в области надколенника. Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей. В., Хорват I, Лэндис В.Дж.
Сильвер Ф.Х. и др.
Биомакромолекулы. Осень 2001 г .; 2 (3): 750-6. DOI: 10.1021/bm0100615.
Биомакромолекулы. 2001.
PMID: 11710028
В., Хорват I, Лэндис В.Дж.
Сильвер Ф.Х. и др.
Биомакромолекулы. Осень 2001 г .; 2 (3): 750-6. DOI: 10.1021/bm0100615.
Биомакромолекулы. 2001.
PMID: 11710028