Заболевания щитовидной железы
Рис. 1 — Расположение щитовидной железы у человекаЭУТИРЕОИДНЫЙ ЗОБЭутиреоидный зоб (эндемический зоб) – это увеличение щитовидной железы, при нормальном уровне гормонов.
Почему увеличивается щитовидная железа?Дело в том, что щитовидная железа вырабатывает два гормона: трийодтиронин (содержит 3 молекулы йода) и тироксин (содержит 4 молекулы йода). Йод – это микроэлемент, который не вырабатывается в организме, поэтому мы должны его получать ежедневно. Следовательно, нет йода – нет гормонов, мало йода – мало гормонов. Однако наш организм требует гормонов столько, сколько положено, иначе начинаются нарушения всех обменных процессов (белкового, углеводного, жирового, водного и т.д.). При дефиците запускается стимуляция функции щитовидной железы ТТГ (тиреотропным гормоном, который вырабатывается гипофизом), в результате чего за счет увеличения размеров щитовидной железы достигается относительная стабилизация выработки гормонов.
По данным ВОЗ (Всемирная организация здравоохранения), у населения, проживающего в регионах с дефицитом йода, имеются йод-дефицитные заболевания. Это нарушения функции иммунной системы, аутоиммунные заболевания щитовидной железы, среди детей – повышенная частота простудных заболеваний, более высокий процент детей со снижением умственных способностей, рождение детей с врожденным гипотиреозом. Наиболее социально-значимым йоддефицитным заболеванием является снижение интеллектуального потенциала населения в регионах зобной эндемии и т. д.
При длительном дефиците йода развивается так называемая гипотироксинемия, т.е. снижение уровня гормонов при физических и эмоциональных нагрузках, беременности, вирусных заболеваниях и т.д. При гипотироксинемии снижается функция щитовидной железы, что приводит:
- Частым простудным заболеваниям и вирусным инфекциям, их более тяжелому течению;
- В период пубертата к увеличению щитовидной железы, формированию узлового зоба;
- Нарушению менструальной функции, как в подростковом возрасте, так и у взрослых женщин, гормональным дисфункциям как у женщин, так и у мужчин; при беременности-отрицательно влияет на развитие мозга у плода;
- Развитию аутоиммунных заболеваний щитовидной железы.

Исследованиями мировых ученых доказано, что роль материнских гормонов щитовидной железы на ранних сроках беременности играет большую роль в формировании интеллекта будущего потомства. По данным научных исследований, показатели умственного развития детей, проживающих в условиях без дефицита йода на 15-18 % выше, чем в йод-дефицитных условиях. В связи с этим, считается, что длительное проживание людей в условиях йодного дефицита (если население не принимает дополнительно йод в виде йодированной соли, либо препаратов йода) ведет к медленному снижению уровня интеллекта всего населения, проживающего в данной местности.
Какая профилактика должна быть, чтобы предупредить йод-дефицитные заболевания?В условиях зобной эндемии необходимо:
- Профилактический прием йода ежедневно и постоянно, вне зависимости от времени года и других факторов! Это йодированная соль или препараты, содержащие профилактические дозы йода (иногда и то, и другое).
- УЗИ щитовидной железы с учетом правильной оценки структуры ткани и узловых образований.
 Однако размеры щитовидной железы оцениваются врачом при пальпации, так как объем ЩЖ по УЗИ не соответствует (часто) размерам обследуемой ЩЖ пальпаторно. Эти выводы сделаны на конгрессе по заболеваниям ЩЖ в г. Москва.
Однако размеры щитовидной железы оцениваются врачом при пальпации, так как объем ЩЖ по УЗИ не соответствует (часто) размерам обследуемой ЩЖ пальпаторно. Эти выводы сделаны на конгрессе по заболеваниям ЩЖ в г. Москва. - Определение гормонов щитовидной железы и оценка результатов врачом-эндокринологом.
- Наблюдение и лечение в случае выявление йод-дефицитных заболеваний (рекомендации врача).
Практически вся территория России относятся к регионам с недостаточным содержанием йода в окружающей среде. Проведенные исследования показали, что фактическое среднее потребление йода в настоящее время составляет от 40 до 80 мкг в день, что в 3 раза меньше рекомендованной нормы.
Иркутская область относится к йод-дефицитному региону. В Байкальской воде йод отсутствует, а, следовательно, и в Ангаре, и в растениях, которые произрастают на нашей земле.
До настоящего времени в магазинах йодированная соль бывает непостоянно и пользуется ей небольшая часть населения. В связи с чем, должна быть организована массовая йодная профилактика: в продаже – только йодированная соль и, дополнительно, йодирование других продуктов (хлеб, молочные продукты).
В связи с чем, должна быть организована массовая йодная профилактика: в продаже – только йодированная соль и, дополнительно, йодирование других продуктов (хлеб, молочные продукты).
В случае отсутствия таких условий, нам необходимо принимать препараты с профилактической дозой йода – йодомарин, йодбаланс. Взрослому населению достаточно 200 мкг йода в сутки. Помните, эти дозы йодной профилактики совершенно безвредны и не накапливаются в организме. Йодомарин, йодбаланс в этих дозах, можно считать, обеспечивает те дозы йода, которые мы могли бы восполнять за счет йодированной соли. Поэтому эти препараты можно принимать в любом возрасте и при любых формах зоба (диффузном, узловом).
Суточная потребность в йоде| Группы людей | Потребность в йоде (мкг/сут) |
| Дети дошкольного возраста (0-59 месяцев) | 90 |
| Дети школьного возраста (6-12 лет) | 120 |
| Подростки старше 12 лет и взрослые | 150-200 |
| Беременные и кормящие женщины | 250 |
Существует мнение, что при узловых формах зоба в возрасте старше 60 лет прием йодомарина противопоказан. Представим себе, что у нас существует йодная профилактика зоба (как в других странах). И все население принимает регулярно йодированную соль. Если исходить из позиций надуманных противопоказаний, то получается, что люди с узловым зобом и старше 60 лет не должны употреблять йодированную соль? Конечно нет!
Представим себе, что у нас существует йодная профилактика зоба (как в других странах). И все население принимает регулярно йодированную соль. Если исходить из позиций надуманных противопоказаний, то получается, что люди с узловым зобом и старше 60 лет не должны употреблять йодированную соль? Конечно нет!
У нас в стране лишь 30% населения потребляют йодированную соль, поэтому в нашей стране актуально применение фармацевтических препаратов, содержащих (в отличие от БАДов) строго определенное количество йода (например – йодомарин, йодбаланс).
Йодомарин, йодбаланс нежелательны у лиц с тиреотоксикозом и у лиц, у которых определяется низкий уровень тиреотропного гормона. Эти вопросы должны обсуждаться с врачом.
Использование растворов йода, различных мазей с йодом абсолютно противопоказано! поскольку содержание йода в них значительно превышает профилактические дозы, что может привести к срыву функции ЩЖ. Потребление водорослей также не дает полноценную профилактику, так как нет определенной дозировки, в связи, с чем невозможно определить необходимое количество йода.
УЗЛОВОЙ ЗОБПОМНИТЕ: гормоны щитовидной железы нам нужны с момента зарождения до глубокой старости, если мы хотим сохранить наш интеллект! Поэтому, рекомендации, что нельзя принимать профилактические дозы йода после 50-60 лет – недопустимы в условиях нашего региона!
В настоящее время считается, что основной причиной возникновения узлов в ЩЖ является хроническая нехватка йода й пище. Наличие достаточного количества йода в ЩЖ блокирует факторы роста, в связи, с чем редко формируются узловые образования. При нехватке йода идет разрастание отдельных участков ткани ЩЖ.
Узлы – это доброкачественные опухоли, которые имеют способность расти, раздвигая окружающую их ткань ЩЖ. Вместе с тем, клетки доброкачественного образования не приобретают способности к инфильтративному росту (т.е. проникновению между клетками ЩЖ), как злокачественные. Доброкачественные опухоли способны вызвать у пациента симптомы сдавления окружающих органов (например, сдавление рядом расположенной трахеи может привести к затруднению дыхания), но не способны метастазировать, т. е. распространяться с током крови в другие органы.
е. распространяться с током крови в другие органы.
- УЗИ щитовидной железы. При проведении УЗИ оценивается расположение, количество, форма, размеры и другие параметры узла.
- Тонкоигольная аспирационная биопсия (сокращенно ТАБ) под контролем УЗИ. Эта процедура дает ответ на вопрос: является узел доброкачественным или злокачественным.
- Определение уровня гормонов ЩЖ. При снижении тиреотропного гормона (ТТГ) обязательно необходимо провести сцинтиграфию ЩЖ. Частные случаи уровня ТТГ зависят от качества тестов, по которым он определяется. Эти тесты могут быть недостаточно «чувствительными» — в этих случаях врач должен оценить клинические симптомы и провести повторные исследования.
Следует отметить, что при выявлении доброкачественных узлов требуется динамическое наблюдение: два раза в год УЗИ щитовидной железы и определение тиреоидных гормонов.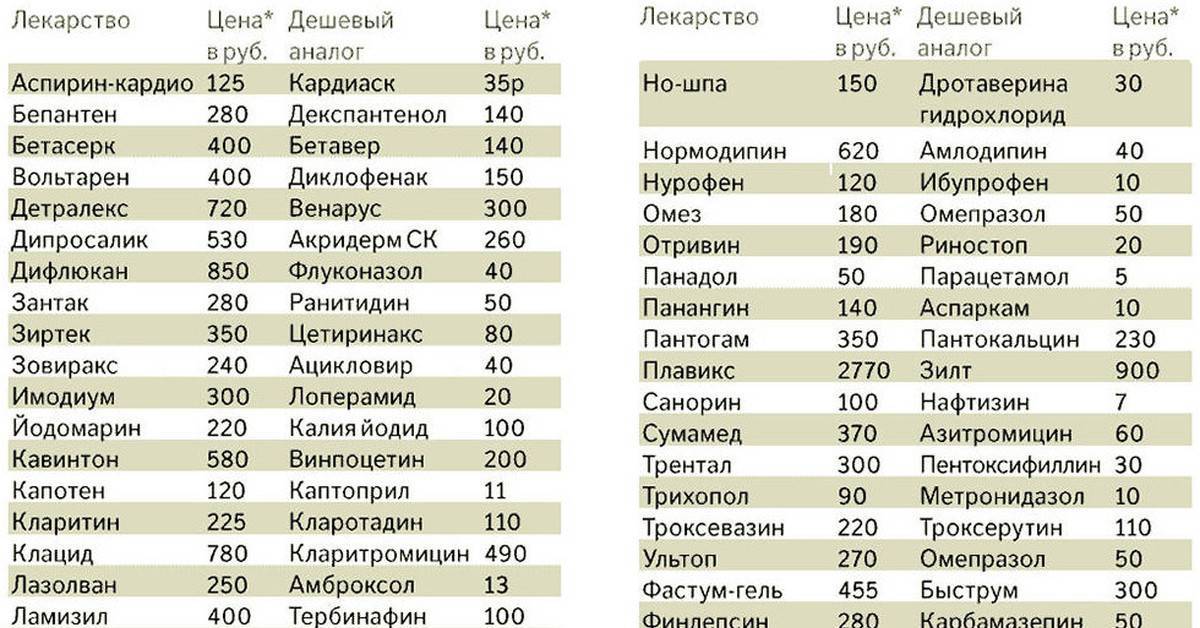
При доброкачественном узловом зобе необходима оценка функциональной активности узла, т.е. определение ТТГ. При сниженном уровне ТТГ далее нужно исключить функциональную активность узла (проведение сцинтиграфии ЩЖ). Если уровень ТТГ в норме, рекомендуется динамическое наблюдение за ростом узлов и прием препаратов, содержащих профилактические дозы йода (йодомарин, йодбаланс).
Оперативное лечение доброкачественных узлов в настоящее время имеет строгие показания. Согласно международным и российским рекомендациям по диагностике и лечению узлового зоба, показаниями к операции являются:
- синдром компрессии трахеи, установленный на основании КТ;
- функциональная автономия с манифестным или субклиническим тиреотоксикозом при невозможности лечения радиоактивным йодом;
- косметический дефект, снижающий качество жизни.

В остальных случаях оперативное лечение НЕ ПОКАЗАНО!
Злокачественные узлы подлежат обязательному оперативному лечению и главное, своевременному!
Какие последствия мы имеем в послеоперационном периоде (после хирургического лечения доброкачественных узлов)?- Уменьшение размеров щитовидной железы и снижение ее гормональной функции, т.е. развитие гипотиреоза, требующего заместительной гормональной терапии, которая никогда не заменит истинных гормонов, вырабатываемых ЩЖ. Нельзя забывать о сочетанной терапии, т.е. гормональной плюс профилактических доз йода, которые «кормят» оставшуюся ткань щитовидной железы.
- Рост узлов может часто повторяться после оперативного удаления узлов в оставшейся ткани ЩЖ и даже на оставленной «культе», так как узлообразованием «болеет» вся щитовидная железа. Вот почему опасно оперировать доброкачественные узлы.
- Во время оперативного вмешательства возможно повреждение возвратного нерва, что ведет к ослаблению голоса, хрипоте и даже полной его потере.

- Повреждение паращитовидных желез, которые регулируют обмен кальция и фосфора в крови. Что в свою очередь, сопровождается нарушением обменных процессов в костной ткани и требует заместительной терапии.
Значительный прогресс в технических возможностях эндокринной хирургии за последние 30 лет, привели к широкому развитию ультразвукового исследования, введению в практику тонкоигольной аспирационной биопсии, появлению методик, позволяющих устранить проблемы, связанные с узлами ЩЖ без операции. Эти методики называются малоинвазивными или методами внутритканевой деструкции.
Среди методов деструкции наиболее широко распространено использование этаноловой склеротерапии – введение в ткань узлов этилового спирта. Этот метод был внедрен в клиническую практику одним из первых в конце 80-х годов двадцатого века итальянским эндокринологом Т. Ливрани. Наибольший эффект отмечен от применения лазера (лазериндуцированнная термотерапия).
Внутритканевые методы направлены на разрушение узлов внутри ткани ЩЖ и проводятся под ультразвуковым контролем. Использование современных ультразвуковых аппаратов позволяет хирургу-эндокринологу с высокой точностью воздействовать на узел, являющийся источником проблем пациента. Основной задачей проведения подобного лечения является разрушение ткани узлов без повреждения окружающей их здоровой ткани. Разрушение узла приводит к уменьшению его размеров, и в дальнейшем — роста узла, что позволяет избежать оперативного лечения.
Малоинвазивные методы имеют ряд преимуществ по сравнению с оперативным лечением. Во-первых, они позволяют пациенту избежать операции и всего, что с ней связано – стресса, наркоза, рубца на шее, рецидива – т.е. появления узлов на оставшейся ткани щитовидной железы. Во-вторых, позволяет сохранить окружающую узел ткань ЩЖ, а значит – избежать возникновения гормональной недостаточности после лечения. В-третьих, многие малоинвазивные методики применяются амбулаторно и без госпитализации, что позволяет пациенту работать во время лечения. Такое лечение дешевле операции.
Такое лечение дешевле операции.
Особенно полезным оказались малоинвазивные методики для пациентов старшей возрастной группы. Возникновение узлов у людей пожилого возраста является практически нормальным явлением – после 60 лет жизни узлы возникают у большинства людей. У многих пациентов к 70 – 80 –годам эти образования достигают значительных размеров и приводят к возникновению жалоб.
Основной особенностью всех этих методик является тот факт, что узел ЩЖ не удаляется во время лечения. Ткань узла разрушается, однако сам он остается на месте. После лечебного воздействия обычно объем узла значительно сокращается. Однако обещать, что узел полностью исчезнет – значит, обманывать пациента. Но главное, узел не растет и не функционирует!
Примеры из нашей практики
- Беременность и узловой зоб. Беременность, как правило, стимулирует рост узла, в связи с чем показана лазеродеструкция.
- Загрудинный зоб с симптомами сдавления, перенесенный инфаркт миокарда в анамнезе.
 Операция противопоказана. При проведении лазеродеструкции получаем уменьшение размеров узла и исчезновение симптомов сдавления.
Операция противопоказана. При проведении лазеродеструкции получаем уменьшение размеров узла и исчезновение симптомов сдавления. - В отсутствие возможности правильного динамического наблюдения, что часто имеет место быть, лазеродеструкция улучшит ситуацию.
В нашем центре используются малоинвазивные методы лечения: склеротерапия и лазерная деструкция. Работает специалист, Зыбин Андрей Викторович, прошедший подготовку в центральных клиниках, имеющий сертификат по применению малоинвазивных методик. За длительный период работы имеются хорошие результаты по их применению.
ЩИТОВИДНАЯ ЖЕЛЕЗА И БЕРЕМЕННОСТЬ (3)
При беременности у женщин появляется так называемая еще одна «эндокринная железа» — плацента, которая создает определенное состояние, необходимое для развития плода. Повышается уровень многих гормонов, которые хотя и связаны с белками, однако создают необходимый «депо-запас».
У женщин, проживающих в условиях дефицита йода, ЩЖ не может выделить гормоны про «запас» из-за отсутствия необходимого поступления йода. «Природа», ответственная за развитие плода, этого не признает и забирает в депо то, что есть у матери. Таким образом, у матери, проживающей в условиях йодного дефицита, нет достаточного количества ни гормонов, ни йода, которые необходимы для нормального развития плода и для ее собственного организма. В связи с этим, начинается стимуляция работы ЩЖ тиреотропным гормоном (ТТГ) и гормонами плаценты. Что мы получаем, если дополнительно не принимаются препараты йода, либо гормоны ЩЖ? У женщины увеличивается щитовидная железа, если имеются узловые образования, они также могут увеличиваться, появляться новые узлы, возможно их злокачественное перерождение.
«Природа», ответственная за развитие плода, этого не признает и забирает в депо то, что есть у матери. Таким образом, у матери, проживающей в условиях йодного дефицита, нет достаточного количества ни гормонов, ни йода, которые необходимы для нормального развития плода и для ее собственного организма. В связи с этим, начинается стимуляция работы ЩЖ тиреотропным гормоном (ТТГ) и гормонами плаценты. Что мы получаем, если дополнительно не принимаются препараты йода, либо гормоны ЩЖ? У женщины увеличивается щитовидная железа, если имеются узловые образования, они также могут увеличиваться, появляться новые узлы, возможно их злокачественное перерождение.
Недостаточность тиреоидных гормонов оказывает влияние на развитие хронической плацентарной недостаточности — нарушение функциональной активности плаценты, что приводит к угрозе невынашивания беременности, замершей беременности.
Помимо этого, отмечено отрицательное влияние недостаточности функции ЩЖ на плод: хроническая внутриутробная гипоксия, нарушения формирования мозга (от снижения интеллекта до кретинизма), врожденный гипотиреоз, нередко поражения ЦНС (гидроцефалия), синдром Дауна и др.
Вывод: следует помнить, что многие нарушения половых желез в условиях зобной эндемии зависят от функционального состояния ЩЖ.
Помните: оценить функцию ЩЖ может опытный эндокринолог по клиническим проявлениям. Однократная оценка только уровня гормонов недостаточна и не информативна.
При планировании беременности в условиях зобной эндемии (т.е. йодной недостаточности, которая имеется в Иркутской области, Бурятии и других регионах) необходимо:
- Детальное обследование функции ЩЖ
- УЗИ-диагностика высококвалифицированными специалистами, знающими все тонкости структуры ЩЖ при наличии зоба и других заболеваний ЩЖ
- Определение гормонов
- Консультация эндокринолога, имеющего опыт клинической работы, с целью правильной оценки данных УЗИ и уровня гормонов (для исключения гипотироксинемии – «скрытых» симптомов недостаточности функции ЩЖ)
- Динамическое определение гормонов в течение беременности
- Динамический контроль за размерами узловых образований, если они имеются
- Контроль за состоянием сердечно-сосудистой системы при наличии заболеваний ЩЖ
Следовательно, дефицит йода в период беременности ведет к патологическим изменениям, характеризующихся снижением уровня гормонов и йода как у матери, так и у плода и соответственно к явным патологическим нарушениям. Работа щитовидной железы у плода полностью зависит от поступления йода и гормонов из материнского организма. При недостаточности йода и гормонов нарушается функция щитовидной железы плода, что ведет к нарушению формирования мозга ребенка (от снижения интеллекта до кретинизма), формирования личности, поражения центральной нервной системы и т.д.
Работа щитовидной железы у плода полностью зависит от поступления йода и гормонов из материнского организма. При недостаточности йода и гормонов нарушается функция щитовидной железы плода, что ведет к нарушению формирования мозга ребенка (от снижения интеллекта до кретинизма), формирования личности, поражения центральной нервной системы и т.д.
ГИПОТИРЕОЗ (снижение функции щитовидной железы) (4)
Гипотиреоз затрагивает все виды обмена веществ: белковый, водный, углеводный, жировой. Характерно поражение соединительной ткани (боли в суставах, остеопороз и др.), задержка жидкости (отеки, повышение артериального давления), угнетение функции центральной нервной системы, надпочечников, половых желез. Возможно развитие мастопатии. У детей и подростков – задержка роста, нарушение физического и полового развития: нарушение менструальной функции у девочек, отставание полового развития у мальчиков. Длительное течение гипотиреоза ведет к повышению уровня пролактина и развитию опухоли гипофиза, снижению гормональной функции надпочечников и т. д.
д.
Причины развития гипотиреоза:
- Недостаток йода в организме
- Эндемический зоб
- Оперативные вмешательства на щитовидной железе
- Наиболее частой причиной является аутоиммунный тиреоидит
Аутоиммунные заболевания щитовидной железы связаны с нарушением функции иммунной системы на фоне йодного дефицита. Нарушения иммунной системы сопровождаются образованием веществ (антител), которые в одних случаях «убивают» клетки щитовидной железы и развивается Аутоиммунный тиреоидит (АИТ) с недостаточностью функции щитовидной железы (т.е. гипотиреозом). В итоге мы имеем как неработающие клетки, так и сохраненные, которые требуют для работы наличия йода в организме.
Диагностика:
Часто жалобы больных могут быть единственными симптомами заболевания:
- Утомляемость
- Вялость
- Сонливость (чаще днем)
- Снижение физической или умственной активности
- Снижение работоспособности
- Снижение памяти
- Изменение настроения
При гипотиреозе повреждаются многие системы организма: сердечно-сосудистая, нервная система, опорно-двигательная, выделительная и другие.
Со стороны нервной системы: снижается восприятие и внимание, замедляется психическая активность, лабильность настроения, временами появляется чувство суетливости, внутреннего напряжения, повышенной обидчивости, ранимости. Особенно плохое самочувствие утром- ощущение внутренней пустоты, тяжести. В отличие от неврозов у больных часты жалобы на затрудненность артикуляции, неловкость движений, тяжесть в мышцах, костях, суставах. При более медленном прогрессирование заболевания отмечается: склонность к конфликтам, повышенная возбудимость — больные становятся «ворчливыми», «сердитыми», появляется неуживчивый характер. Прогрессируют психические расстройства, которые выражаются в замедлении и затруднении психического функционирования.
Пациенты отмечают прибавку веса, повышение чувствительности к холоду, изменение голоса, нарушение менструального цикла. Характерны дерматологические симптомы: выпадение волос, аллопеция, сухость кожи, гиперкератоз, повреждения ногтей. Поэтому любое заболевание кожи, волос требуют обследования функции щитовидной железы.
Заболевание может протекать и атипично или с малыми симптомами, например, с преобладанием в клиники какой-либо группы симптомов: отечного, кардиальных, симптомов со стороны нервной системы или психики, мышечной слабости.
Вариация симптомов может быть разнообразной. Часто больные лечатся у многих специалистов, не зная о своем заболевании.
Помните! Вы живете в условиях йодной недостаточности – проверять периодически функцию щитовидной железы необходимо. Но делать это нужно не на основании заключения врача УЗИ-диагностики, а врача-эндокринолога.
Гипотиреоз у детей: Клиническая картина гипотиреоза у детей зависит от возраста. Для новорожденных характерно: вес более 4 кг, ребенок плохо сосет грудь, вялость, затруднение носового дыхания, задержка психического развития. В более старшем возрасте: задержка физического и психического развития, отставание в росте (особенно выраженным в 3-4 года).
Лечение гипотиреоза состоит в приеме препаратов-гормонов щитовидной железы, но не как лечение, а как замещение недостаточности гормонов, которые «не додали» поврежденные клетки щитовидной железы и плюс обязательно профилактические дозы йода для функционирования клеток. У детей – чем раньше начато лечение, тем надежнее сохранится интеллектуальное развитие.
У детей – чем раньше начато лечение, тем надежнее сохранится интеллектуальное развитие.
Течение заболевания прогрессирующее, в связи с чем требуется длительное наблюдение и коррекция дозы гормонов.
ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ
К еще одним аутоиммунным заболеваниям относится Диффузный токсический зоб. При этом заболевании образуются антитела, стимулирующие работу клеток ЩЖ, в результате в избыточном количестве синтезируются и поступают в кровь тиреоидные гормоны. Такое состояние получило название тиреотоксикоз. Характерные симптомы тиреотоксикоза: повышенная возбудимость, сердцебиение, потливость, снижение веса, дрожь в руках и в теле, у пожилых людей – беспричинный срыв сердечного ритма.
Рис. 5. Симптомы тиреотоксикозаЛечение. Существуют три метода лечения этого заболевания: это назначение препаратов, «блокирующих» выработку гормонов ЩЖ; оперативное лечение; терапия радиоактивным йодом.
Необходимо серьезно отнестись к этому заболеванию, поскольку нарушение схемы приема препаратов, недоступность частого контроля у эндокринолога, длительное лечение (непрерывность лечения до года), необоснованное сочетание лечения препаратами, блокирующими функцию щитовидной железы с гормонами ЩЖ дает частые рецидивы заболевания.
ПОДОСТРЫЙ ТИРЕОИДИТ (5)
Провоцирующим фактором является инфекция. Клиническая картина: боли в области шеи (обычно в области щитовидной железы) с иррадиацией в затылок, верхнюю и нижнюю челюсть, высокая температура и др.
Рис. 6. Клиническая картина при подостром тиреоидитеЛечение – применение гормонов коры
надпочечников (преднизолон).
У нас разработана методика (Зыбиной В.Д.)
– локального введения гормонов, что позволяет
использовать малые дозы гормонов
и короткий период лечения.
ОФТАЛЬМОПАТИЯ ИЛИ ПУЧЕГЛАЗИЕ
Рис. 7. Клиническая картина офтальмопатииЧасто развивается на фоне заболеваний щитовидной железы.
Необходимо обследование у эндокринолога.
Зыбина В.Д.
Доцент, к.м.н.
Какие симптомы нехватки йода в организме?
Дата публикации: 24.12.2021
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. Высокое давлениеТаблетки
Высокое давлениеТаблеткиАвтор статьи
Ольга Макушникова,
Медицинский журналист
Все авторыСодержание статьи
- Сколько йода нужно человеку
- Признаки дефицита йода
- Как определить йододефицит
- Как восполнить дефицит йода в организме
- Чем опасна передозировка йода
- Кому йод противопоказан
- Задайте вопрос эксперту по теме статьи
- Источники
Хроническая усталость, сонливость, частые простуды — список состояний, которые мы частенько списываем на авитаминоз и недостаток минералов, можно продолжать до бесконечности. Подобные не слишком специфичные симптомы могут быть проявлением самых разных изменений в организме, но нередко, действительно, указывают на то, что человек недополучает каких-то микроэлементов, например, йода.
Ежегодно 1,5 миллиона взрослых и 650 тысяч детей нуждаются в консультации эндокринолога из-за дефицита йода. Йод — один из 30 наиболее важных микроэлементов. В первую очередь он необходим для правильной работы щитовидной железы, так как участвует в синтезе тиреоидных гормонов. Они в свою очередь регулируют многие обменные процессы и влияют на работу самых разных органов и систем, отвечают за наше настроение, стрессоустойчивость и даже способность к зачатию.
Рассказываем, как правильно принимать микроэлемент и кому не стоит это делать.
Все товары Йодомарин20 отзывов
Сколько йода нужно человеку
Взрослому человеку в сутки необходимо в среднем 150–200 мкг йода. Во время беременности и кормления грудью суточная потребность в микроэлементе растет. А вот ребенку для полноценного роста и развития в зависимости от возраста достаточно 60–130 мкг.
Мало кто из нас живет у моря, питается морепродуктами и ест овощи и фрукты, выращенные на богатых йодом почвах. Многие регионы нашей страны относятся к территориям эндемичным по дефициту этого микроэлемента, а потому специалисты советуют не только почаще включать в рацион морскую капусту и рыбу, но и использовать вместо обычной поваренной соли йодированную.
Многие регионы нашей страны относятся к территориям эндемичным по дефициту этого микроэлемента, а потому специалисты советуют не только почаще включать в рацион морскую капусту и рыбу, но и использовать вместо обычной поваренной соли йодированную.
Важная деталь: хранить йодированную соль нужно в герметичной упаковке, а добавлять в блюда в конце готовки, чтобы йод не разрушился под воздействием термической обработки.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Признаки дефицита йода
Йододефицит долгое время может не иметь выраженных проявлений. Впрочем, заподозрить его можно в том случае, если беспокоит раздражительность или, наоборот, подавленное состояние, повышенная утомляемость, бессонница, снижение концентрации внимания и ухудшение памяти, участившиеся простудные или, к примеру, грибковые инфекции, сухость кожи.
Гипофункция щитовидной железы, обусловленная дефицитом йода, может спровоцировать неконтролируемый набор веса, отеки, одышку, гипотонию или аритмию, нарушения менструального цикла и проблемы с зачатием.
В детском возрасте йод необходим для полноценного физического и умственного развития: дефицит йода во внутриутробном развитии и в первые годы жизни сказывается на IQ.
Вам может быть интересно: Болит щитовидная железа: что делать?
Как определить йододефицит
Вопреки расхожему мнению, определить дефицит йода в домашних условиях, рисуя на плече йодную сетку и наблюдая, как быстро она исчезнет, невозможно.
Узнать, действительно ли организм испытывает нехватку йода, можно, сдав анализ на содержание этого микроэлемента в сыворотке крови. Однако чаще эндокринологи рекомендуют исследовать содержание тиреотропного гормона (ТТГ) — своеобразного биомаркера йодного статуса.
Если уровень ТТГ близок к верхней границе нормы или выходит за ее пределы, скорее всего, таким образом гипофиз реагирует на снижение количества йода в организме. Это повод пройти более детальное обследование: УЗИ щитовидной железы, анализ крови на тиреоидные гормоны: Т3 (трийодтиронин) и Т4 (тироксин).
Это повод пройти более детальное обследование: УЗИ щитовидной железы, анализ крови на тиреоидные гормоны: Т3 (трийодтиронин) и Т4 (тироксин).
Также стоит проверить содержание в крови селена и цинка. Эти микроэлементы способствуют усвоению йода.
При незначительной нехватке йода уровень гормонов может не выходить за рамки референсных значений, но это не значит, что йододефицит не оказывает влияния на здоровье и состояние человека.
Как восполнить дефицит йода в организме
Если нехватка йода не очень выражена, бывает достаточно скорректировать питание и включить в рацион йодированную соль.
Рекордсменом по содержанию йода считаются сушеные водоросли. Но к ним стоит относиться с большой осторожностью: слишком большой риск передозировки, а она еще более опасна, чем недостаток йода. Сушеные водоросли добавляют в супы и салаты только после консультации с врачом и строго в рекомендованном количестве.
Умеренный и выраженный йододефицит корректируют с помощью медикаментов, содержащих йод в лечебных дозировках. Их должен подобрать врач.
Их должен подобрать врач.
Чем опасна передозировка йода
В высоких концентрациях йод токсичен. Он может спровоцировать хроническое воспаление и гиперфункцию щитовидной железы. Она начинает вырабатывать слишком много гормонов, что в свою очередь сказывается на работе сердца и других органов. У человека может повышаться температура, отмечается слабость и головные боли. Также вероятно появление неприятного металлического привкуса во рту. Во время беременности чрезмерное употребление биодобавок с йодом опасно и с точки зрения возможного тератогенного воздействия.
Кому йод противопоказан
Йодсодержащие препараты нельзя «назначать» себе самостоятельно. Их принимают по рекомендации врача после проведения лабораторных исследований. Противопоказаниями служат гиперфункция щитовидной железы, токсическая аденома, узловой зоб и другие новообразования щитовидной железы, а также гиперчувствительность к йоду, туберкулез, нефроз и некоторые кожные заболевания.

 Однако размеры щитовидной железы оцениваются врачом при пальпации, так как объем ЩЖ по УЗИ не соответствует (часто) размерам обследуемой ЩЖ пальпаторно. Эти выводы сделаны на конгрессе по заболеваниям ЩЖ в г. Москва.
Однако размеры щитовидной железы оцениваются врачом при пальпации, так как объем ЩЖ по УЗИ не соответствует (часто) размерам обследуемой ЩЖ пальпаторно. Эти выводы сделаны на конгрессе по заболеваниям ЩЖ в г. Москва.
 Операция противопоказана. При проведении лазеродеструкции получаем уменьшение размеров узла и исчезновение симптомов сдавления.
Операция противопоказана. При проведении лазеродеструкции получаем уменьшение размеров узла и исчезновение симптомов сдавления. Работа щитовидной железы у плода полностью зависит от поступления йода и гормонов из материнского организма. При недостаточности йода и гормонов нарушается функция щитовидной железы плода, что ведет к нарушению формирования мозга ребенка (от снижения интеллекта до кретинизма), формирования личности, поражения центральной нервной системы и т.д.
Работа щитовидной железы у плода полностью зависит от поступления йода и гормонов из материнского организма. При недостаточности йода и гормонов нарушается функция щитовидной железы плода, что ведет к нарушению формирования мозга ребенка (от снижения интеллекта до кретинизма), формирования личности, поражения центральной нервной системы и т.д.