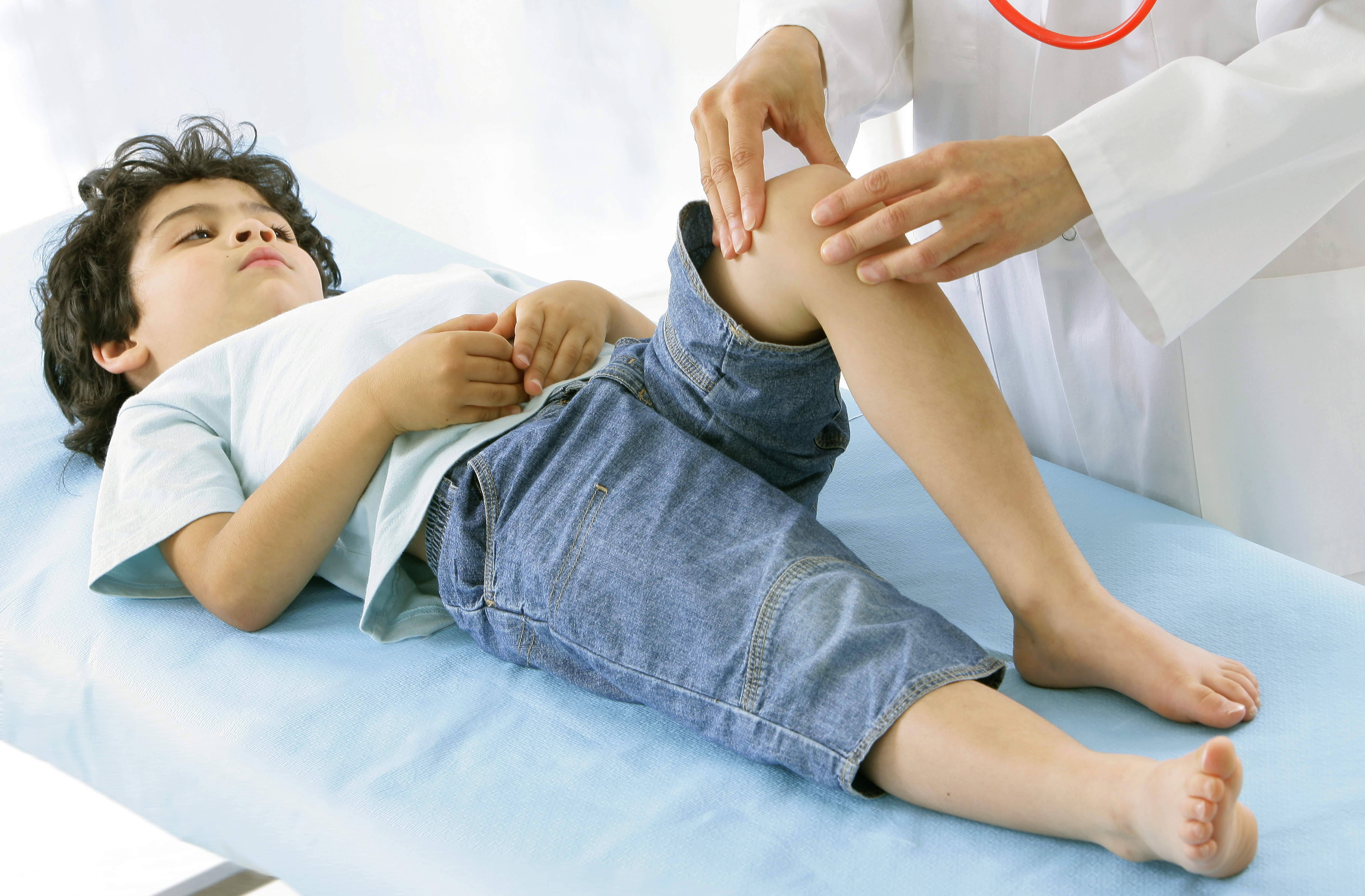
симптомы, лечение, фазы, диагностика, причины, профилактика
Ревматизм: симптомы, лечение, фазы, профилактика, причины
Ревматизм – болезнь соединительных тканей, связанная с воспалением органов и систем организма. Часто ревматизм связывают с болью суставов и ревматическим артритом, но это только часть симптомов заболевания. Ревматическая лихорадка поражает ткани сердечной мышцы, кожу, сосуды, мозг и нервную систему. Боли в суставах заглушают большинство симптомов, поэтому человек не ощущает других нарушений работы организма.
Поражение суставов
Воспаления суставов при ревматизме выражаются тремя типами.
- Поражение крупных и средних суставов.
- Поражение суставов без серьезной деформации.
- Быстрая форма поражения суставов – боль переходит от одного сустава к другому.
Как правило, при ревматизме суставы не меняют форму, но могут опухнуть и увеличится в размерах. В результате нарушается подвижность и начинаются острые боли в руках и ногах.
Поражение сердечной деятельности
Нарушения работы сердца проявляются шумами, аритмией, тахикардией и снижением артериального давления, что приводит к сердечной недостаточности.
Поражение нервной системы
Нарушение координации, слабостью в мышцах, неконтролируемые движения тела могут является признаками поражения нервной системы при ревматизме. Болезнь может влияеть на психику и работу речевого аппарата.
Повреждение кожи и сосудов
Кожные патологии при заболевании ревматизмом выражаются покраснениями и раздражениями в виде округлых пятен. На руках и ногах возможны появления подкожных узелков, которые не причиняют болевых ощущений и могут пропасть даже без лечения.
Признаки ревматизма:
- повышение температуры;
- слабость, головокружение, отдышка;
- суставная боль в руках и ногах, отечность;
- боли в пояснице;
- двигательная ограниченность;
- боли и сдавливания в сердце;
- круглые красные пятна на коже;
- образования под кожей в районе суставов;
- нарушения речи.

Причины
Ревматическая лихорадка появляется в результате осложнений после перенесенной стрептококковой инфекции – ангина, отит, скарлатина и т.п. Ощутимые симптомы ревматизма появляются через 2 недели. Болезнь чаще выявляется у детей от 7 до 15 лет с наследственной предрасположенностью.
Развитию ревматизма способствуют:
- неправильное или неполное лечение стрептококковой инфекции;
- нехватка витаминов и полезных микроэлементов;
- аутоиммунные заболевания;
- переохлаждение организма.
Фазы
Ревматизм бывает в активной или неактивной фазе. Активная фаза подразумевает наличие острых воспалительных процессов. Характер болезни определяется продолжительностью. Выделяют формы:
- острая – болезнь 3 месяца или меньше;
- подострая – болезнь 3-6 месяцев;
- затяжная – болезнь дольше полугода;
- латентная – бессимптомная форма;
- рецидивирующая – проявляется периодически в виде хронической недостаточности внутренних органов.
Лечение
Ревматизм диагностируется на основе клинических и лабораторных показателей: оценка функциональных возможностей организма, исследование анализов, обследование с помощью приборов и инструментов. В зависимости от симптомов врач определяет методы диагностики:
- анализ крови: общий, на С-реактивный белок, на уровень антител к стрептококку;
- гониомерия – технология оценки доктором подвижности суставов;
- изучение состояния и работы иммунной системы;
- исследование под микроскопом синовиальной жидкости из воспаленных суставов;
- биопсия синовиальной оболочки;
- МРТ и УЗИ суставов;
- ЭКГ и УЗИ сердца;
- эхокардиография;
- рентген грудной клетки;
- термография с помощью теплового видения.

В активной фазе заболевания рекомендуется соблюдать постельный режим, пока не пройдут симптомы. В период неактивной фазы необходимо снизить физическую активность и не нагружать суставы. Чтобы во время болезни не стимулировать иммунитет к активации врач назначает диету, исключающую употребление продуктов-аллергенов.
Профилактика
Предупредить развитие ревматизма можно на ранней стадии, поэтому при появлении симптомов необходимо обращаться к врачу-ревматологу, кардиологу или терапевту. При наличии стрептококковой инфекции стоит серьезно отнестись к лечению, чтобы не спровоцировать осложнения. Чтобы сохранить соединительные ткани здоровыми не переохлаждайте организм, избегайте контактов с больными ангиной и укрепляйте иммунитет по рекомендациям доктора. Способы медикаментозной профилактики можно уточнять у лечащего врача.
Симптомы ревматизма — Артрит воспаление одного или нескольких соединений в организме. А еще известен под названием ревматизме, которое представляет собой общий термин для описания любых типов более, что влияет на кости, мышцы и суставы. — Статьи о здоровье — Памятки и информация для населения — Пациентам — Официальный сайт ГБУЗ «Районная больница с. Уйское» Уйского муниципального района
Симптомы артрита и ревматизма являются различными для каждого человека, но также есть и общие симптомы, указывающие на наличие заболевания:
- Отек в одной или нескольких суставов
- Жесткость.
- Существует постоянная боль и покраснение в суставах.
- Внезапная трудности в движении.
В дополнение к ревматизм, артрит может иметь и другие формы, такие как ревматизм, палиндром, которая известна как синдром Дауна. Это вызывает сильную боль и часто инвалидности пациента и наиболее распространенных страдающим от этой болезни являются мужчины и женщины от 20 до 50 лет.
Признаки и симптомы палиндромный ревматизм являются:
- Страдают одного или нескольких суставов, как правило, эти суставы рук, руками, локтями и коленями.

- Постоянная боль и воспаление пораженного сустава, который может длиться несколько недель.
- Развитие болезни может причинить боль, скованность и припухлость.
Мышечная ревматизма:
Мышечный ревматизм воспаление волокнистой или соединительной ткани
организма. Он также известен как фибромиалгии. Симптомы мышечный
ревматизм являются:
- Начало острой ревматической лихорадки характеризуется высокой температурой и быстрым пульсом.
- Существует интенсивное воспаления и боли в пострадавшем районе.
- Существует опухоль в печени.
- Хронические ревматические заболевания мышечной характеризуются с хроническая боль и скованность в мышцах.
- Боль увеличивается при движении мышц.
Ревматизм мягких тканей.
Есть боль и воспаление мышц, сухожилий и связок. Две формы мягких тканей, бурсит и тендинит. Наиболее общими симптомами являются:
- Основной симптом боль.
- Бурсит мягких тканей относятся отеки и тепла у поверхности тела.
- Мягкие ткани сухожилий включают боль в движении, особенно при загруженый трафик.
- Там могут быть сильные боли в ночное время.
- Боль в основном локализован.
Вот некоторые из симптомов ревматизма и если вы чувствоваете их, проконсультируйтесь с личным врачом.
Ревматизм — причины, симптомы и лечение — Медкомпас
Ревматизм (острая ревматическая лихорадка) – это системное воспалительное заболевания соединительной ткани, поражающее преимущественно суставы и сердечно-сосудистую систему.
Симптомы болезни
Все симптомы ревматизма можно разделить на пять групп в зависимости от того, какая система органов поражена сильнее всего. Все эти симптомы не обязательно проявляются у одного человека, – как правило, наблюдается комбинация двух или трех групп.
Полиартрит – множественное поражение суставов. Поражение суставов при ревматизме имеет три специфические особенности:
- Поражение крупных и средних суставов
- Практически не наблюдается стойкой, необратимой деформации сустава
- Поражение носит «летучий» характер, то есть поражение сустава очень быстро появляется, и столь же быстро исчезает, «перекидываясь» на другой сустав (абсолютно на любой!).

Сустав, пораженный ревматизмом, не изменяет свою форму. Он может несколько увечиться в размере за счет припухлости. Как правило, это сопровождается интенсивной болью и затруднением движений в воспаленном суставе.
Поражение сердца, проявляющееся в большей части случаев увеличением его размеров, появлением сердечных шумов, аритмий и изменений на ЭКГ. Впоследствии может развиться сердечная недостаточность, особенно при поражении митрального клапана.
Хорея – поражение центральной нервной системы. Это так называемая «малая хорея», при которой наблюдаются избыточные движения, нарушения координации, речи и психики. Нередко также можно встретить выраженную мышечную слабость.
Подкожные узелки, появляющиеся на конечностях. Они не причиняют больному дискомфорт, и могут исчезать сами по себе.
Кольцевидная эритема – участок покраснения на коже с четкими ровными краями в виде двух окружностей. Такие эритемы очень характерны для многих ревматических заболеваний.
Причины болезни
Причина возникновения ревматизма – перенесенная ранее стрептококковая инфекция. Это может быть ангина, отит, или любое другое подобное заболевание. В совокупности с патологиями иммунной системы, это приводит к развитию аутоиммунных механизмов.
Наиболее высок риск заболеваемости ревматизмом у детей в возрасте от 7 до 14 лет, особенно если в семье уже были случаи ревматизма.
Диагностика
Существует огромный спектр диагностических мероприятий, которые могут дать значимую информацию в процессе постановки диагноза ревматизма. Это и функциональные методы, лабораторные анализы, и инструментальные исследования.
Необходимость задействовать такое количество методик диктуется как сложностью диагностики заболевания, так и проблемой дифференциального диагноза: множество ревматических заболеваний имеют сходную с ревматизмом симптоматику.
Для того, чтобы установить диагноз острой ревматической лихорадки и подтвердить его, используются такие методы исследования:
- Гониометрия – метод оценки подвижности сустава.
 Поскольку острый ревматизм снижает объем движений в пораженных суставах, гониометрия позволяет выявить это нарушение и определить его тяжесть. Впоследствии это используется для выбора лечения
Поскольку острый ревматизм снижает объем движений в пораженных суставах, гониометрия позволяет выявить это нарушение и определить его тяжесть. Впоследствии это используется для выбора лечения - Оценка выраженности воспалительного процесса в организме: исследование крови для определения количества лейкоцитов, СОЭ, уровня С-реактивного белка и других маркеров воспалительного ответа
- Исследование состояния иммунной системы: уровня иммуноглобулинов, ревматоидного фактора, специфических для ревматизма антител, проведение кожных тестов
- Микроскопия синовиальной жидкости, взятой из пораженных суставов. Оцениваются прозрачность, цвет, вязкость, количество лейкоцитов и глюкозы
- Проведение МРТ
- УЗИ суставов
- Термография – исследование, основанное на «тепловидении». Участки тела, пораженные воспалительным процессов, при термографии выглядят иначе, чем здоровые ткани
- Радиоизотопная сцинтиграфия – метод диагностики при помощи меченных радиоактивных элементов, которые накапливаются в воспалительных очагах
- Артроскопия – редко применяемая методика исследования суставов. Это прямой осмотр сустава изнутри, который требует введение зонда в полость сустава. В связи с травматичностью процедуры, ее используют в исключительных случаях
- Биопсия синовиальной оболочки. Участок ткани, взяты для биопсии, исследуют под микроскопом, чтобы определить степень воспалительных изменений в ней.
Осложнения
Осложнения ревматизма зависят от того, какая система органов более всего подвержена изменениям. Необратимые поражения клапанов сердца с развитием сердечной недостаточности, возникновение гломерулонефрита с недостаточностью почек, или патологии нервной системы встречаются при ревматизме одинаково часто.
Лечение болезни
Медикаментозное лечение ревматизма включает применение антибиотиков, нестероидных противовоспалительных средств и глюкокортикоидов.
К хирургическому лечению прибегают крайне редко.
Важную роль в лечении ревматизма занимает физиотерапия. В острой фазе болезни не рекомендуется применять ничего, кроме ультрафиолетового облучения. В фазе ремиссии свою эффективность доказали электрофорез, УВЧ и парафиновые аппликации.
В острой фазе болезни не рекомендуется применять ничего, кроме ультрафиолетового облучения. В фазе ремиссии свою эффективность доказали электрофорез, УВЧ и парафиновые аппликации.
Причины, симптомы и лечение ревматизма у детей и взрослых — клиника «Добробут»
Причины, симптомы и лечение ревматизма
Ревматизм – системное заболевание, которое чаще всего локализуется в сердечной оболочке. Ревматизм сердца у взрослых диагностируется крайне редко, чаще он присущ подросткам в возрасте 15 лет. Но патология может развиться и во вполне сформировавшемся организме – суставной ревматизм диагностируется достаточно часто.
Причины и симптомы развития
Ревматизм – это заболевание, которое развивается после попадания в организм человека стрептококка. Такое происходит не с каждым. Все зависит от состояния иммунной системы конкретного больного и выполнения назначений по лечению той или иной инфекции. Причины суставного ревматизма могут крыться и в частых травмах, чрезмерных нагрузках на опорно-двигательный аппарат, лишнем весе. Продукты деятельности стрептококка, попадая в ослабленные суставы, сразу же активно действуют.
Выявить развитие рассматриваемого заболевания на ранней стадии крайне тяжело. Дело в том, что симптомы ревматизма суставов могут быть идентичны признакам простуды или гриппа:
- периодическое повышение температуры тела;
- суставы немного опухают, могут становиться болезненными при ощупывании;
- присутствует постоянная усталость и сонливость.
Если патология проявилась после банальной простуды, то такие симптомы могут быть приняты за возврат болезни. И только через пару недель начнут проявляться специфические признаки ревматизма у детей и взрослых: начинает распространяться отечность на мелкие суставы, периодически возникает необъяснимая боль в грудной клетке. Если на этом этапе больной обращается к врачу, то специалист при прослушивании сердцебиения может отметить звуки трения перикарда – это означает, что болезнь локализуется в сердечной оболочке.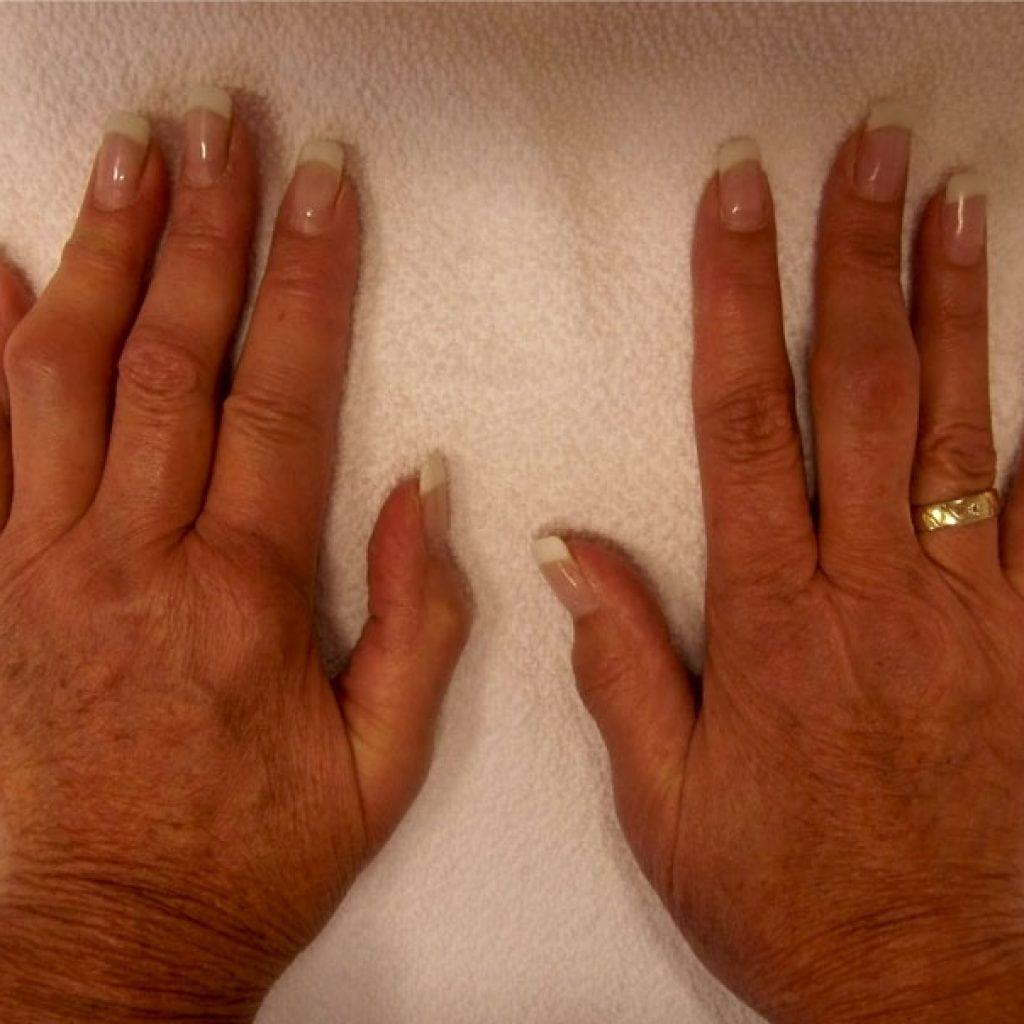
Диагностика ревматизма может быть построена и на присутствии более редких симптомов:
- частые носовые кровотечения;
- на коже появляются мелкие розовые высыпания;
- отмечаются боли в области анатомического расположения печени, а именно – правое подреберье.
Эти симптомы встречаются только в 10% всех обращений пациентов и означают, что больной должен быть немедленно госпитализирован для прохождения серьезного, достаточно длительного лечения.
Общие принципы лечения ревматизма
Уточнить диагноз помогут специфические анализы на ревматизм. Они не только подтвердят предположения специалистов, но и укажут на истинную степень развития патологии. Назначения медикаментов делаются в индивидуальном порядке, но существует и общая схема терапии:
- Антибиотик пенициллинового ряда. Чаще всего выбирается Бициллин, который инъекционно вводится в организм курсом до двух недель. Симптомы заболевания исчезают после 5-6 инъекций, но прекращать терапию нельзя, так как имеется высокий риск их возврата. Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
- Аспирин. Рассматриваемое заболевание всегда сопровождается сильными болями, а этот лекарственный препарат способен быстро их купировать и снизить интенсивность отечности суставов. В первые 10-14 дней лечения ревматизма Аспирин назначается в максимально допустимой суточной дозировке, а затем его принимают еще в течение 30 дней, но уже по 2 г в сутки.
Аспирин имеет достаточно много противопоказаний к назначению: беременность, различные патологии желудка и кишечника, период кормления ребенка грудью, повышенная ломкость сосудов, гемофилия, неустойчивое артериальное давление.
В редких случаях лечение ревматизма подразумевает назначение преднизолона – это гормональный препарат, который вводится в организм в максимально допустимых количествах.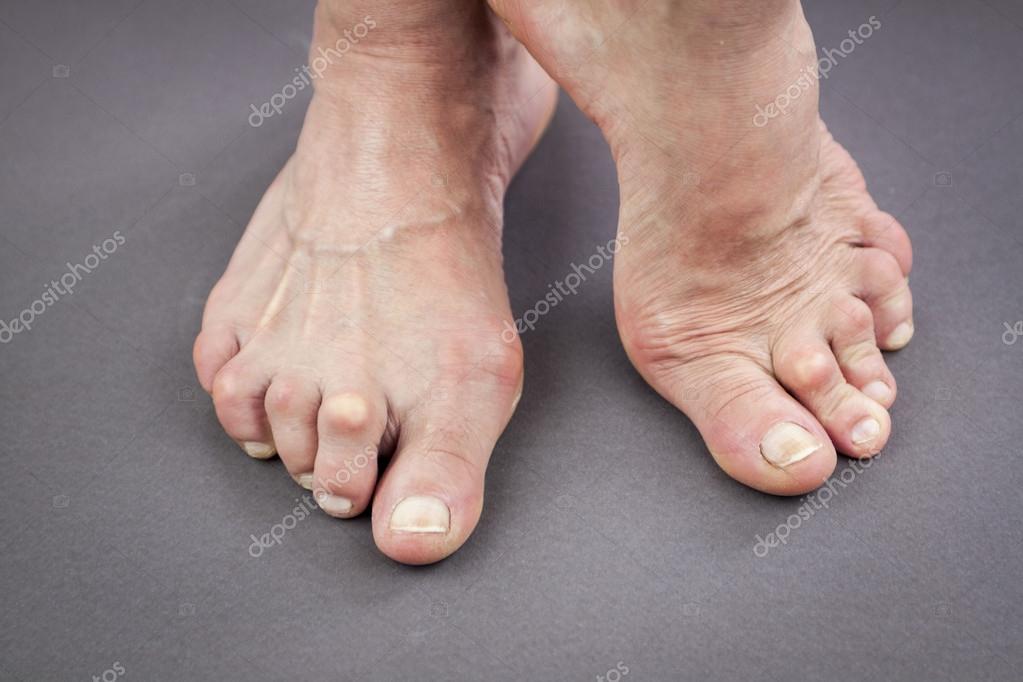
Важно для получения положительных результатов проводить комплексную терапию, что подразумевает соблюдение некоторых общих, немедикаментозных рекомендаций:
- в первые 10-14 суток госпитализации больной должен соблюдать строгий постельный режим;
- обязательно составляется диетическое меню с исключением пряностей, алкогольных напитков, кофе, шоколада, соли и сахара;
- после выхода из острой фазы заболевания полезным будет бальнеологическое лечение – пациенты направляются в специализированные санатории.
Ревматизм считается тяжелым и опасным заболеванием, которое в 87% случаев приводит к инвалидности больного. Знания о том, как лечить ревматизм ног и рук, помогут в выздоровлении, а получить их можно на нашем сайте https://www.dobrobut.com/ .
Ревматизм: симптомы, как лечить
Ревматизм – воспалительные реакции в соединительных тканях. Обычно патология затрагивает опорно-двигательный аппарат, сердце и сосуды. Болезнь часто встречается у детей от 3 до 16 лет.
Содержание:
Симптомы и осложнения
Появление ревматизма вызвано носоглоточной инфекцией – стрептококк. Проникая в организм, он запускает работу иммунных антител, которые начинают бороться с молекулами стрептококка. Эта инфекция может попасть в организм во время ангины, тонзиллита и прочих схожих заболеваний.
Проблема состоит в том, что немного идентичные вещества находятся в соединительной ткани сосудов и сердца. Иммунные тела начинают бороться с ними, что приводит к воспалительным реакциям, а именно к ревматизму.
Чтобы не допустить болезни, нужно укреплять иммунитет и не позволять разным инфекционным болезням перерастать из острой формы в хроническую.
Симптомы заболевания проявляются в виде:
-
болевых ощущений в суставах;
-
болях в сердце;
-
учащенного сердцебиения, отдышки;
-
слабого состояния, чрезмерной утомляемости;
-
головных болей;
-
аннулярной сыпи.
Если проигнорировать симптомы, то могут появиться осложнения:
-
может перерасти в хроническую форму, что затянет лечение на несколько лет;
-
пороки сердца;
-
сердечная недостаточность;
-
проблемы с кровообращением, что приводит к варикозу, инсульту, патологии печени и почек, заболеванию органов дыхания.
Формы и локализация
Вид заболевания зависит от места его проявления и формы.
Локализация:
-
сердце. Болезнь может поражать сердце полностью или только миокарда. Ревматизм сердца проявляется тянущими болями и коликами в области сердца, повышается температура тела, падает давление, исчезает аппетит, ощущается вялость, в работе сердца появляются шумы;
-
суставы (руки, ноги). В коленных и локтевых суставах появляются боли, температура тела может повышаться до 38 градусов и выше. Из носа может часто идти кровь;
-
кожа. Кожный покров становится бледным, отмечается повышенное выделение пота, появляются ревматические узелки;
-
нервная система. Проявляется двигательным беспокойством, слабостью мышц, сбоями в работе опорно-двигательной системы, проблемами с ориентацией в пространстве, расстройствами психики, вялостью, агрессивностью;
-
дыхательные органы.
 В грудной клетке появляются боли, повышается температура тела, появляется кашель, отдышка;
В грудной клетке появляются боли, повышается температура тела, появляется кашель, отдышка;
-
пищеварительная система. Нарушается работа печени, почек и всего желудочно-кишечного тракта.
Формы:
-
острый. Обнаруживается через 2-3 недели после появления признаков заражения стрептококком. Развивается стремительными темпами. В начале схож с обычной простудой, но в скором времени появляется кардит, кожная сыпь. Продолжительность острого ревматизма – 3-6 месяцев;
-
хронический. При такой форме заболевание может появляться несколько раз на протяжении всей жизни. Наибольшая вероятность рецидива при переохлаждении организма. Болезнь обычно затрагивает суставы и сердце. Заболевание может протекать несколько лет.
Причины появления
Как уже говорилось, ревматизм появляется в результате инфекции стрептококки. Она может быть вызвана в результате:
-
аллергии иммунной системы на бактерии;
-
ослабленного иммунитета, что вызвано ангиной, ларингитом;
-
наследственной предрасположенности, поскольку иммунитеты ребенка и его родителей схожи.
К главным факторам риска заболевания относят:
-
наследственная предрасположенность к ревматизму от членов семьи и ближних родственников;
-
возраст от 3 до 16 лет;
-
частые инфекционные поражения носоглотки.
Лечение
Лечение болезни осуществляется комплексно и строится на купировании стрептококка, укреплении иммунной системы, профилактики заболевания сердца и сосудов.
Лечение включает 3 этапа:
-
Стационарное лечение. Предполагает купирование инфекции, восстановление бесперебойной работы сердца и сосудов. При остром протекании заболевании нужно соблюдать постельный режим, принимать лекарственные препараты, например аэртал.
-
Восстановление иммунитета и работы сердца. Как правило для этого пациентов отправляют в оздоровительные центры где продолжается лечение. Больному нужно соблюдать диету, принимать полезную пищу, витамины, закаливать организм, заниматься физкультурой.
-
Периодические визиты к специалисту. Пациенту нужно ходить в местную больницу. На этом этапе продолжается прием некоторых препаратов, 2 раза в год необходимо проходить обследования. Также нужно продолжать заниматься физическими упражнениями, принимать здоровую пищу, богатую на витамины.
Народная медицина и профилактика
Прежде чем прибегать к народным способам, стоит проконсультироваться с врачом.
К народным средствам относят:
-
Прополис. Из него нужно сделать лепешку и прикладывать ее к больным местам на ночь. Лучше приматывать ее платком, чтобы тепло сохранялось как можно дольше. Из прополиса также делают компрессы и мази.
-
Листья березы. Набить пижаму листьями березы. Лечь под теплое одеяло, чтобы можно было хорошо пропотеть. Остаться так спать или хотя бы пролежать несколько часов.
-
Сосновые иголки. Наполнить емкость (1 л) хвойными иголками, залить медицинским спиртом. Плотно закрыть, оставить в темном месте на 20 дней, периодически взбалтывать. Через 20 дней пропустить жидкость через марлю и принимать по 7 капель на 1 кусочек сахара 3 раза на день до приема пищи на протяжении 3-5 месяцев.
В целях профилактики стоит:
-
придерживаться правил гигиены;
-
заниматься физическими нагрузками;
-
сбалансировать рацион питания;
-
закаливать организм;
-
носить удобные вещи;
-
не находиться долгое время на холоде;
-
не забывать отдыхать после рабочего дня и хорошо высыпаться.

Это позволит не только остановить заболевание, но и не допустить повторного появления болезни.
🧬 Клиника семейной медицины, центр семейной медицины
Семейная медицина
Это возможность получить консультацию и помощь у одного врача для всех членов вашей семьи. В идеале ваш семейный врач знает историю болезни всех родственников, осведомлен об образе жизни каждого, предпочтениях в питании, образе жизни и может дать персональную рекомендацию каждому.Это возможно потому, что семейный врач в отличие от терапевта обладает гораздо более высокой квалификацией. Он сам может решить проблемы со здоровьем своего пациента или направить его к узкому специалисту в случае необходимости. Семейный врач обладает знаниями и умениями, позволяющими ему в большинстве случаев не прибегать к помощи узких специалистов — отоларинголога (взять мазок, сделать риноскопию, отоскопию), травматолога — диагностировать неосложненный перелом и оказать первую помощь, хирурга — зашить простую рану, удалить небольшое кожное образование, провести первичную обработку раны, взять гинекологический мазок, педиатра — проконсультировать по вопросам вакцинации, лечить неосложненные заболевания, эндокринолога — патология щитовидной железы, сахарный диабет 2 типа и многих других. Как правило, 90% пациентов, пришедших к семейному врачу, решают свою проблему без обращения к узким специалистам.
А это прямая экономия и средств, и времени пациентов. Как обычно выглядит путь пациента, если у него нет семейного врача? Например, человек поскользнулся и упал. Он идет в медицинское учреждение, где его принимает терапевт, и выписывает ему направление к невропатологу, чтобы исключить сотрясение головного мозга, и к хирургу, который зашьет повреждения кожных покровов, а еще и к специалисту по вакцинации, чтобы сделать прививку от столбняка. Несложно представить, сколько такое лечение займет времени и сколько будет стоить. Семейный же врач может выполнить все эти манипуляции за один прием, не подключая других специалистов.
Семейный же врач может выполнить все эти манипуляции за один прием, не подключая других специалистов.
Кроме того, семейный врач нашей клиники помогает сохранить общее здоровье семьи, поддерживать его. Он напоминает своим пациентам о контрольных обследованиях и чекапах, делает прививки как детям, так и взрослым, помогает подобрать диету или спортивную нагрузку для каждого члена семьи.
Ревматизм › Болезни › ДокторПитер.ру
Ревматизм в сознании большинства ассоциируется с воспаленными суставами. Однако это заболевание, описанное еще Гиппократом, поражает не только их. Оно поражает воспалительную ткань, имеющуюся во всех органах и тканях. И одна из основных его мишеней – это сердце. Причем чаще всего это сердце девочек 5-15 лет. Болезнь развивается медленно и незаметно.
Признаки
Самые заметные симптомы ревматизма – общая слабость, боль в суставах и отеки ног. При этом боль острая, нарастающая, усиливающаяся при движении. Чаще всего поражаются колени, запястья и локти. Сустав отекает, болит при касании, кожа над ним разогревается. Часто это состояние сопровождается высокой температурой и обильным потоотделением. Если болят сразу несколько суставов, такое состояние называют полиартритом. Если не начать лечить ревматизм, то со временем заболевание поражает все больше и больше суставов, а потом переходит в хроническую стадию, значительно ухудшая качество жизни.
Позже появляются боли в сердце, перебои в его работе, изменение частоты пульса, причем он может и ускориться, и замедлиться. Это ревмокардит. Часто это заболевание становится причиной развития порока сердца. А в начале болезни пациент кроме вышеперечисленных симптомов страдает одышкой и потливостью. Однако у многих страдающих ревматизмом симптомы кардита отсутствуют.
При ревматизме нарушается работа нервной системы. В результате мышцы начинают двигаться самопроизвольно. Причем заболевание может поражать мышцы лица, шеи, туловища и конечностей. У человека появляются проблемы с почерком, лицо его часто искажается гримасой, речь становится малопонятной. Это малая хорея, а раньше такое состояние называлось пляской святого Витта. Чаще всего малая хорея поражает девочек в возрасте 6-15 лет.
У человека появляются проблемы с почерком, лицо его часто искажается гримасой, речь становится малопонятной. Это малая хорея, а раньше такое состояние называлось пляской святого Витта. Чаще всего малая хорея поражает девочек в возрасте 6-15 лет.
В области суставов и над костными поверхностями часто образуются ревматические узелки. Это небольшие округлые образования в сухожилиях, суставных сумках или подкожной клетчатке и соединительной ткани. Обычно они расположены над сухожилиями разгибателей кистей, локтей, стоп, над лопатками и вдоль остистых отростков позвонков. Их размер – от булавочной головки до фасолины. Узелки эти безболезненны, и потому часто их просто не замечают.
Зато розовую, быстро исчезающую сыпь заметить легко. Чаще всего она появляется на туловище и конечностях. А вот на лице ее практически не бывает. Сыпь не зудит, и при надавливании бледнеет.
Также возможны увеличение лимфатических узлов, боли в животе, носовые кровотечения.
Описание
Ревматизм может развиться в любом возрасте, однако, в раннем детстве он случается очень редко. Чаще всего он поражает детей в возрасте 5-15 лет, причем девочки более подвержены этому заболеванию. Вызывают это заболевание стрептококки группы А, которые также могут быть причиной тонзиллита, фарингита или лимфаденита. Он и появляется недели через две после этих заболеваний, если у перенесшего инфекционное заболевание пациента есть дефект иммунной системы. В этом случае иммунная система вырабатывает антитела определяющие стрептококк по особым молекулам, имеющимся на его поверхности. Однако похожие молекулы есть и в организме человека – в сердце и соединительной ткани. Выработанные организмом антитела атакуют собственный организм, и в результате возникает воспаление в суставах, сердце и других органах, ткань этих органов повреждается. А это приводит к дисфункции суставов и пороку сердца, причем около 80 % пороков сердца, приобретенных после рождения, получены именно как осложнение после ревматизма.
В группе риска по заболеваемости ревматизмом находятся люди, перенесшие стрептококковую инфекцию, постоянно страдающие воспалительными заболеваниями носоглотки, а также те, у кого близкие родственники страдают какими-либо заболеваниями соединительной ткани. Кроме того, подвержены ревматизму те, у кого в организме есть особый белок – В-клеточный маркер D8/17.
Несмотря на то, что в последнее время все больше благополучных исходов ревматизма, случаи инвалидизации перенесших это заболевание нередки.
Диагностика
Чтобы поставить диагноз «ревматизм», необходимо провести следующие исследования:
- клинический анализ крови для выявления воспаление;
- электрокардиографию (ЭКГ) для выявления нарушений сердечного ритма;
- рентгенографию грудной клетки для определения увеличения сердца (не всегда) и изменения его конфигурации;
- УЗИ сердца – на котором видно, что сократительная способность миокарда снижена;
- бактериологическое исследование проводится, чтобы убедиться в том, что заболевание вызвано стрептококками;
- иммунограмму.
Лечение
Пациенту, страдающему ревматизмом, показан постельный режим. Для лечения ревматизма проводят антибактериальную терапию, причем курс надо провести, даже если бактериологические исследования смыва из глотки не подтвердили наличие стрептококков, так как микроорганизмы могут находиться в местах, смыв из которых взять на анализ невозможно.
Также назначают нестероидные противовоспалительные препараты и глюкокортикоиды для снятия воспаления и иммуносупрессоры (препараты, угнетающие иммунную систему).
Часто для устранения симптомов ревматизма назначают физиотерапию – УВЧ, электрофорез, инфракрасное излучение на область пораженного сустава. Эффективны также грязевые аппликации на пораженные суставы.
После лечения часто назначают санаторно-курортное лечение и бальнеотерапию. Страдающим ревматизмом полезны углекислые, сероводородные, радоновые и кислородные ванны.
Для улучшения кровообращения назначают массаж и лечебную физкультуру.
Образ жизни
При обострении ревматизма рекомендована диета № 10а, при вялотекущей форме заболевания – диета № 10б. Для поддержания функции сердца нужно есть больше калия. Он содержится, например, в кураге, бананах, гречневой каше, бобовых… Для укрепления стенок сосудов нужно есть больше витамина С, который содержится в цитрусовых, киви, шиповнике. А вот воду и поваренную соль нужно ограничить, так как они провоцируют отеки и увеличивают нагрузку на сердце.
Ревматизм – болезнь хроническая, поэтому, если уж ее у вас диагностировали, придется жить так, чтобы предупреждать обострения и рецидивы, а также не допускать прогрессирования болезни. Это и есть вторичная профилактика ревматизма. Чтобы не допустить рецидива, нужно своевременно лечить различные инфекционные заболевания, рационально, с учетом вашего заболевания, питаться, закаливаться. Также в течение 5 лет после перенесенного обострения ревматизма, рекомендуется медикаментозная профилактика антибиотиками.
Профилактика
Профилактика ревматизма может быть первичной и вторичной. Вторичная профилактика применяется в случае, если заболевание уже было диагностировано. Первичная профилактика направлена на предупреждение ревматизма. Она заключается в своевременном, правильном и полном лечении инфекционных заболеваний, выявлении носителей стрептококка, повышении иммунитета.
© Доктор Питер
Ревматоидный артрит стоп: симптомы и лечение
Тридцать три: вот сколько суставов в одной ступне. Каждая ступня также содержит 26 костей, а также множество мышц, сухожилий и связок, что делает их основной мишенью для ревматоидного артрита. Ревматоидный артрит (РА) — это хроническое воспалительное заболевание, при котором ваша иммунная система ошибочно атакует слизистую оболочку суставов. В первую очередь он нацелен на более мелкие суставы, например, в ваших руках, а часто и на ногах.Фактически, по данным Американской академии хирургов-ортопедов, более чем у 90 процентов людей с РА в процессе болезни развиваются боль, скованность, отек или другие симптомы в стопе и лодыжке. Здесь вы можете прочитать об общих симптомах ревматоидного артрита.
Ревматоидный артрит (РА) — это хроническое воспалительное заболевание, при котором ваша иммунная система ошибочно атакует слизистую оболочку суставов. В первую очередь он нацелен на более мелкие суставы, например, в ваших руках, а часто и на ногах.Фактически, по данным Американской академии хирургов-ортопедов, более чем у 90 процентов людей с РА в процессе болезни развиваются боль, скованность, отек или другие симптомы в стопе и лодыжке. Здесь вы можете прочитать об общих симптомах ревматоидного артрита.
Как ревматоидный артрит влияет на стопы
Суставы покрыты слизистой оболочкой, называемой синовиальной оболочкой. Его задача — смазывать сустав, чтобы ему было легче двигаться. РА вызывает повышенную активность этой подкладки.Синовиальная оболочка воспаляется, утолщается и производит избыток суставной жидкости. Эта дополнительная жидкость вместе с воспалительными химическими веществами, выделяемыми иммунной системой, вызывает отек, повреждает хрящ и размягчает кость в суставе. Системное заболевание, РА, также поражает связки и окружающие мягкие ткани, говорит Бретт Сакс, доктор хирургии стопы и голеностопный сустав из Колорадо. «Когда это происходит, суставы начинают слабеть, и именно тогда могут возникать деформации», — объясняет доктор Сакс, который также является членом Американского колледжа хирургов стопы и голеностопного сустава.«Ревматоидный артрит, как правило, быстрее поражает суставы на ногах, отчасти потому, что они меньше», — говорит доктор Сакс. Исследования показывают, что примерно у 20 процентов пациентов с РА симптомы стопы и голеностопного сустава являются первыми признаками болезни.
Что такое ревматоидный артрит стоп?
Когда ваши ноги поражены ревматоидным артритом, вы можете испытывать отек, покраснение и ощущение тепла вокруг пораженных суставов. Боль тоже очень распространена. В одном исследовании, сравнивающем проблемы со стопами у пациентов с РА и людей без артрита, 98 процентов пациентов с РА имели боль в ногах и 96 процентов сообщили о некоторых трудностях в функционировании, по сравнению с 76 процентами и 66 процентами, соответственно, в группе здоровых людей. По сравнению с остеоартритом, который обычно поражает один конкретный сустав, ревматоидный артрит обычно возникает в одних и тех же суставах с обеих сторон тела, поэтому обычно он поражает обе стопы одновременно. Симптомы могут обостряться, а затем переходить в периоды ремиссии. Вот дополнительная информация о том, как справиться с обострениями ревматоидного артрита. Со временем ревматоидный артрит может привести к деформации суставов и их смещению. Конкретные проблемы стопы, вызванные RA, включают:
По сравнению с остеоартритом, который обычно поражает один конкретный сустав, ревматоидный артрит обычно возникает в одних и тех же суставах с обеих сторон тела, поэтому обычно он поражает обе стопы одновременно. Симптомы могут обостряться, а затем переходить в периоды ремиссии. Вот дополнительная информация о том, как справиться с обострениями ревматоидного артрита. Со временем ревматоидный артрит может привести к деформации суставов и их смещению. Конкретные проблемы стопы, вызванные RA, включают:
Боль в подушечке стопы
Медицинский термин — метатарзалгия — самая распространенная проблема стопы, связанная с РА, — говорит Джонатан Роуз, врач-ортопед из Небраски и представитель Американской ассоциации ортопедов.Как только внутренние (или более глубокие) мышцы стопы теряют свои стабилизирующие силы, могут возникнуть вывихи или деформации плюснефалангового сустава (который соединяет палец ноги со стопой), что увеличивает давление на переднюю часть стопы и вызывает боль и воспаление на подушечке стопы. стопа, — объясняет доктор Роуз. У людей с РА также может наблюдаться атрофия жировых подушечек — истончение и истончение нормальной жировой подушечки, проходящей через подушечку стопы, — что может усугубить боль, — добавляет доктор Сакс.
Бурсит большого пальца стопы
Это твердое, болезненное, костное образование, образующееся на суставе у основания большого пальца ноги, — частая жалоба среди пациентов с РА, — говорит доктор Сакс. По данным клиники Майо, это происходит, когда некоторые из костей в передней части стопы смещаются, в результате чего большой палец ноги прижимается к следующему пальцу, а сустав у основания большого пальца выступает наружу. Иногда ваш большой палец ноги поворачивается так далеко, что перемещается поверх пальца рядом с ним.
Молоток и когтистый палец
Ослабленные связки из-за RA могут вызывать эти две деформации суставов, состояния, при которых пальцы стопы постоянно согнуты и загнуты, как коготь. Молоток на втором пальце ноги часто встречается у людей с бурситом большого пальца.
Молоток на втором пальце ноги часто встречается у людей с бурситом большого пальца.
Боль в пятке
По мере прогрессирования РА, задняя часть стопы (или пяточная область) начинает терять устойчивость, говорит д-р Роуз. Он объясняет, что подошвенная фасция — связка, соединяющая пятку с передней частью стопы — будет продолжать выполнять свою работу и поддерживать свод стопы; однако дополнительный стресс и воспаление ослабят структуру и могут вызвать боль.
Изменение формы стопы
Деформация плоскостопия — прогрессирующее уплощение свода стопы — может возникать при ревматоидном артрите, когда сухожилия, связки и кости смещаются из своего нормального положения, вызывая боль и дискомфорт внутри или снаружи лодыжки.По данным Американской академии хирургов-ортопедов, если РА повреждает связки, которые поддерживают верхнюю часть стопы, ваша арка также может разрушиться, что может привести к тому, что передняя часть стопы будет направлена наружу. Изменения формы передней части стопы и пальцев ног могут создавать участки давления, которые затем вызывают мозоли или участки твердой утолщенной кожи. Все эти изменения формы стопы могут затруднить комфортное ношение обуви.
Ревматоидные узелки
У некоторых людей с РА под кожей образуются твердые образования, называемые узелками, часто вокруг точек давления.На ступнях узелки могут появляться над ахилловым сухожилием, в подушечке пятки или над костными пятнами и могут вызывать боль, если они трутся об обувь или пол во время ходьбы.
Как сохранить ноги здоровыми при ревматоидном артрите
Хотя от ревматоидного артрита нет лекарства, вы можете принять меры, чтобы справиться с симптомами и оставаться активным. Чтобы сохранить здоровье ног:
1. Придерживайтесь своего плана лечения РА
«Это ключ к облегчению симптомов и снижению риска деформации», — говорит д-р.Sachs. В зависимости от тяжести ваших симптомов и продолжительности ревматоидного артрита ваш ревматолог может назначить комбинацию лекарств. Цель лечения РА — остановить системное воспаление, чтобы можно было достичь низкой активности заболевания или ремиссии, что может предотвратить такие симптомы, как боль и усталость, а также долгосрочное повреждение суставов и органов. Обычно назначаемые лекарства включают нестероидные противовоспалительные препараты (НПВП) для облегчения боли и уменьшения воспаления, стероиды для уменьшения воспаления и замедления повреждения суставов, модифицирующие болезнь противоревматические препараты (DMARD) для замедления прогрессирования РА или биопрепараты, которые более сложные целевые DMARD, которые действуют на определенные пути иммунной системы, вызывающие воспаление.
Цель лечения РА — остановить системное воспаление, чтобы можно было достичь низкой активности заболевания или ремиссии, что может предотвратить такие симптомы, как боль и усталость, а также долгосрочное повреждение суставов и органов. Обычно назначаемые лекарства включают нестероидные противовоспалительные препараты (НПВП) для облегчения боли и уменьшения воспаления, стероиды для уменьшения воспаления и замедления повреждения суставов, модифицирующие болезнь противоревматические препараты (DMARD) для замедления прогрессирования РА или биопрепараты, которые более сложные целевые DMARD, которые действуют на определенные пути иммунной системы, вызывающие воспаление.
2. Упражнение
Это может показаться нелогичным, но физическая активность может помочь облегчить симптомы артрита ног, говорит доктор Сакс. Вот почему: регулярные упражнения и растяжка укрепляют мышцы, сохраняют гибкость суставов и уменьшают боль во всех суставах — от бедер и плеч до лодыжек и ступней. Кроме того, он помогает сжигать калории, поэтому вы избавляетесь от лишних килограммов и уменьшаете нагрузку на суставы ног. Если у вас болят стопы, важно найти удобные способы оставаться активным.Упражнения с низкой нагрузкой, которые не заставляют вас переносить столько веса на ноги (например, плавание или езда на велосипеде), менее нагружают суставы ваших ног. Вот ежедневные упражнения на растяжку при боли в ногах при артрите. Поговорите со своим врачом или ортопедом о том, какие из этих и других приемов безопасны для вас.
3. Остаток через факелы прямого восхождения
«Они могут появиться из ниоткуда», — говорит доктор Роуз. Его совет: «Отдыхайте как можно больше, чтобы воспалительный процесс исчез, прежде чем снова стать активным.Лед или другие формы холодовой терапии также могут помочь уменьшить отек и боль во время обострения РА. Вот еще несколько советов, которые помогут справиться с обострениями артрита.
4. Убедитесь, что форма вашей обуви соответствует форме вашей стопы.
Это может означать просторную коробку для пальцев ног, в которой можно разместить бурситы или молотковые пальцы, или очень широкую обувь, чтобы уменьшить давление на болезненные места. Прочная поддерживающая обувь имеет решающее значение для облегчения боли в ногах при артрите. Изготовленные на заказ ортопедические стельки или хорошие безрецептурные вставки для обуви могут обеспечить еще больший комфорт и дополнительную поддержку, добавляет доктор.Sachs. «Эти вставки могут помочь сбалансировать стопу, укрепить свод стопы и смягчить подушечку стопы». Поговорите со своим врачом, чтобы определить лучшую обувь для вас. Вот еще несколько советов по выбору правильной обуви при артрите.
5. Рассмотрим укол стероида
Инъекции кортизона в пораженный сустав могут помочь уменьшить воспаление. Уловка: это временное решение, и оно не остановит прогрессирование болезни.
6. Записаться на прием. Проконсультируйтесь.
.В зависимости от степени повреждения хряща и вашей реакции на другие методы лечения РА ваш врач может порекомендовать операцию на стопе.По данным Американской академии хирургов-ортопедов, сращение пораженных суставов является наиболее распространенным типом, выполняемым при РА. В ходе этой процедуры две кости, которые образуют сустав, соединяются вместе, образуя одну кость. У некоторых пациентов исправление бурсита или молоточка могут помочь другие виды хирургического вмешательства. Ваш врач назначит вам лучший курс лечения.
Не уверен, что вызывает боль в ноге?
Оцените PainSpot, наш локатор боли. Ответьте на несколько простых вопросов о том, что болит, и выясните возможные условия, которые могут его вызывать.Начните свою викторину PainSpot.
Боль в ногах как симптом ревматоидного артрита
Ревматоидный артрит (РА) может поражать где угодно, включая ноги. Фактически, воспаление стопы и боль являются ранними симптомами для многих людей. Симптомы со стопами при РА могут принимать разные формы, включая боль в суставах, жесткость связок или постоянную боль. Симптомы обычно усиливаются после длительного стояния, ходьбы или бега.
У одних людей с РА боль в стопе возникает постепенно, у других — сразу.Однако в какой-то момент большинство людей с этим заболеванием обнаруживают, что из-за боли в суставах стопы очень болезненно ходить.
Verywell / Тим ЛидткеКак RA влияет на ноги
Ревматоидный артрит — это аутоиммунное заболевание, при котором ваша иммунная система принимает жидкость в суставах (синовиальную жидкость) и слизистую оболочку сустава (синовиальную оболочку) за опасный патоген и пытается ее уничтожить.
Это приводит к повреждению и воспалению, из-за чего суставы опухают и становятся теплыми.Мелкие суставы, например, стопы, являются наиболее частой мишенью этих атак.
В конце концов, хроническое воспаление приводит к утолщению синовиальной оболочки и разрушению хрящей и костей. В стопах и пальцах ног это может вызвать деформацию суставов, уменьшение диапазона движений и сильную боль. Ходить, стоять и даже носить обувь может быть сложно.
Правильное лечение может помочь уменьшить повреждение и воспаление суставов стопы, а также предотвратить или отсрочить появление деформаций и других проблем.
RA против остеоартрита
Когда вы впервые начинаете испытывать боль в ногах, вы можете задаться вопросом, не связано ли это с остеоартритом (ОА), который встречается чаще, чем ревматоидный артрит.
Хотя нет четкого способа сказать, кроме как получить медицинский диагноз, ОА и РА имеют некоторые ключевые различия.
ОА боль в ногахЧаще всего поражается только одна стопа
Скованность, как правило, легче снимается утром, часто она уменьшается менее чем за полчаса или после нескольких минут растяжки
Деформации переднего отдела позвоночника и стопы
Что касается стоп, ревматоидный артрит обычно поражает плюснево-фаланговые (MTP) суставы пальцев ног.Это может, особенно без лечения, привести к значительной деформации стопы.
- Боковое смещение: Со временем пальцы ног могут «смещаться» наружу, к мизинцу. Это иногда называется боковым смещением или боковым отклонением, и это выглядит так, как будто пальцы ног наклонены.
- Бурсит большого пальца стопы: На ступнях могут образоваться бурситы большого пальца стопы (вальгусная деформация большого пальца стопы), которые представляют собой болезненные костные образования.
- Контрактуры: RA могут также вызвать смещение передней части стопы, что может привести к необратимому укорочению мышц или сухожилий пальцев ног (т.э., контрактуры). Хорошо известный тип контрактуры — молоткообразный палец стопы, когда палец постоянно сгибается и загибается. Контрактуры могут привести к мозолям и боли под подушечкой стопы.
- Плоскостопие (pes planus) : Таранно-ладьевидный сустав, который является частью свода стопы, может дестабилизироваться и вызвать коллапс свода.
Все эти изменения в структуре и форме стопы могут затруднить поиск удобной обуви для человека с РА.
Другие проблемы со стопами в RA
У людей с РА могут быть симптомы стопы, не связанные с деформациями, так как болезнь может поражать практически любой сустав стопы.
Боль в пятке
Это частая повторяющаяся проблема у людей с РА и может возникать на задней или нижней стороне пятки.
Воспаление стоп может привести к состояниям, связанным с болью в пятке, в том числе:
Синдромы защемления нерва
Когда РА воспаляет синовиальную оболочку, опухоль может сдавливать нервы.Один из распространенных случаев защемления нерва в стопе называется синдромом тарзального канала, который вызывает жжение, покалывание или стреляющую боль в области свода стопы и подошвы.
Ревматоидные узелки
Ревматоидный узелок выглядит как шишка под кожей, обычно над костным выступом или сухожилием. В стопе ревматоидный узелок может появиться над ахилловым сухожилием или на стороне большого пальца ноги, если присутствует бурсит большого пальца стопы (вальгусная деформация большого пальца стопы).
Кожные высыпания
Воспаление РА может поражать мелкие кровеносные сосуды, что может вызвать сыпь или язвы на голенях и ступнях.Также возможны осколочные кровоизлияния, представляющие собой небольшие участки сломанных кровеносных сосудов по бокам ногтей на ногах или руках.
Лечение боли в ногах в РА
Системное лечение ревматоидного артрита может иметь большое значение для облегчения боли в ногах. Однако вам может потребоваться найти другие способы помочь справиться с болью в стопе и справиться с деформациями.
Общие стратегии включают:
Подход, который лучше всего подходит для вас, будет зависеть от нескольких факторов, в том числе от того, какие суставы поражены и в какой степени.
Если эти консервативные подходы не увенчались успехом, вам может потребоваться хирургическое вмешательство. Такие деформации, как бурситы и пальцы ног, часто можно лечить хирургическим путем.
В некоторых случаях врачи соединяют кости, образующие сустав, чтобы ограничить движение, что уменьшает боль. В зависимости от того, какие кости срослись, вы можете заметить или не заметить потерю подвижности.
Слово от Verywell
Хотя не у всех с РА разовьются проблемы со стопами, у большинства людей есть хотя бы некоторые симптомы, связанные со стопами.Однако самое важное, что следует отметить, — это то, что у вас есть множество вариантов лекарств, а также консервативные методы лечения, которые могут иметь огромное значение в управлении всеми аспектами болезни.
Тесные отношения с вашим ревматологом, который будет работать, чтобы облегчить вашу боль и воспаление, остановить повреждение суставов и улучшить ваше самочувствие, обеспечат наилучшие возможные результаты на протяжении всей болезни.
Ревматоидный артрит: как облегчить боль в ногах
Боль в суставах и воспаление при ревматоидном артрите
Так же, как и суставы других частей тела, ревматоидный артрит вызывает воспаление слизистой оболочки (синовиальной оболочки) суставов стопы, согласно Американской академии хирургов-ортопедов (AAOS).
«Воспаленные суставы могут разъедаться и оставлять рубцы на суставах; тогда подушечка стопы превращается в грубую, бугристую кость », — говорит Роберт У. Лайтфут, доктор медицины, профессор внутренней медицины отделения ревматологии Университета Кентукки в Лексингтоне. «Активное воспаление и разрушенные, поврежденные кости вызывают боль».
Болезненные проблемы со стопами, связанные с RA
Одной из целей этого воспаления является суставная капсула, которая обычно действует как рукав, защищая сустав, придавая ему стабильность.
Некоторые деформации, связанные с ревматоидным артритом, включают:
- Бурсит большого пальца стопы (Hallux Valgus) Это увеличение сустава у основания большого или мизинца.
- Hammertoe Hammertoe и когтистые пальцы возникают, когда пальцы постоянно согнуты.
- Бурсит Мешки, заполненные жидкостью (так называемые бурсы), образуются под подушечкой стопы и могут воспаляться и опухать. Обычно они возникают вместе с бурситами.
- Артропатия Шарко, также называемая стопой Шарко и голеностопным суставом Если один или несколько суставов голеностопного сустава или стопы серьезно повреждены, стопа может разрушиться, что приведет к деформации, называемой артропатией Шарко.
- Подошвенный фасциит Воспаление подошвенной фасции подошвы стопы вызывает боль под пяткой.
- Ревматоидные узелки Эти твердые образования размером с горошину возникают там, где на стопу оказывается давление, например, на подошвах и суставах большого пальца стопы.
- Вальгусная пятка Повреждение сустава может вызвать выталкивание пятки наружу, что приводит к вальгусной пятке.
Ревматоидный артрит может привести к другим проблемам стопы и голеностопного сустава
Другая проблема стопы, с которой сталкиваются люди с РА, — это нервная боль. «Боль в периферическом нерве стопы может вызвать жжение, покалывание и болезненность», — говорит доктор Лайтфут. «Продолжительное давление на медиальную сторону стопы может привести к защемлению нерва или синдрому тарзального канала».
Боль в стопе часто возникает в суставах или подушечках стопы.Фактически, по данным AAOS, около 20 процентов людей с РА проблемы стопы и голеностопного сустава являются первым признаком ревматоидного артрита.
Связано: 6 отличных приемов, которые помогают при ревматоидном артрите с болью в ногах
Управляйте ревматическими заболеваниями, снимайте боль в ногах
Согласно AAOS, для облегчения боли, связанной с бурситами, пальцами ног и узелками, часто требуется операция. Хирургия стопы может включать восстановление костей или сращивание суставов для исправления положения костей и суставов.
Местные инъекции стероидов особенно эффективны при воспаленных суставах и подошвенном фасциите. Но перед тем, как назначить операцию или визит в офис для инъекций, вы можете попробовать неинвазивные методы, такие как подтяжки, или выбрать обувь или вставки, предназначенные для поддержки ваших ног, рекомендует AAOS.
Неконтролируемое воспаление приводит к эрозии костей суставов и другим повреждениям, что приводит к деформации стопы, сказал Лайтфут. «Раннее использование новых и гораздо более эффективных ремиттирующих препаратов для устранения или устранения воспаления является ключом к предотвращению повреждения костей и связанных с этим деформаций», — говорит Лайтфут.
Какая обувь подходит при РА?
«Обувь с узким или острым носком, а также каблук вредны для стопы, поскольку они заставляют пользователя оказывать давление на подушечку стопы и могут вызвать заметную деформацию», — говорит Лайтфут. «Лучше всего обувь оксфордского типа с низким каблуком, широким мыском и высоким потолком, чтобы не натирать ногу».
Хорошая опора свода стопы поможет равномерно распределить вес по всей стопе, а ортопедические приспособления — специальные приспособления, вставленные в обувь — могут облегчить боль в стопе, вызванную ревматоидным артритом, и, возможно, предотвратить деформацию стопы, добавляет Лайтфут.
8 советов по облегчению или предотвращению боли в ногах
Помимо правильной обуви, обезболивающих и хирургического вмешательства, есть вещи, которые вы можете сделать, чтобы уменьшить боль в ногах от ревматоидного артрита:
- Измените упражнение по своему выбору. Важно выполнять упражнения, чтобы суставы оставались подвижными, но выбор таких упражнений, как плавание, которые не оказывают большего давления на ноги, может помочь избежать дополнительной боли в ногах. Крамер говорит, что ей нравится кататься на велосипеде, когда она может.
- Работа с ортопедом. Маттар объясняет, что специалист по стопам может помочь вам найти лучшие ортопедические стельки для вашей обуви, а также помочь вашим ногам чувствовать себя более комфортно, ухаживая за мозолями и другими раздражениями.
- Купите обувь, которую вы действительно будете носить. Люди не всегда носят предписанную им специальную обувь по таким причинам, как неудовлетворенность посадкой, комфортом или стилем, говорит Маттар. «Попробуйте новую обувь, надев ее в различных ситуациях и в разное время», — рекомендует Крамер, которая заказывает обувь через Интернет и возвращает ее, если она не соответствует ее стандартам.
- Слушайте свои ноги. Крамер говорит, что она научилась выбирать, какую обувь будет носить каждый день, благодаря тому, что она лучше соответствует ногам. «У меня нет тонны обуви, но те [туфли], которые у меня есть, качественные и позволяют мне слышать, что говорят мои ноги», — объясняет она. Например, в некоторые дни ее стопы нуждаются в большой поддержке, а в другие им нужно место, чтобы дышать.
- Снимите нагрузку. Не стойте весь день. Постарайтесь чередовать занятия, которые вы делаете, чтобы часть дня вы сидели, а в другое время стояли.
- Похудеть. Согласно исследованию, опубликованному в Arthritis Care & Research , чем больше вы весите, тем выше риск возникновения боли в суставах стопы при ревматоидном артрите или без него. Стремитесь к здоровой массе тела.
- Ежедневно проверяйте ноги на наличие проблем. Закройте волдыри или мелкие порезы и царапины, как только они появятся; обратитесь к врачу, если они не зажили в течение двух или трех дней.
- Примите теплую ванну для ног или сделайте массаж. Фонд артрита рекомендует при необходимости попробовать горячую или холодную терапию, чтобы облегчить боль в суставах.Крамер клянется, что ежедневно делает себе массаж ног с кокосовым маслом.
Лучший способ справиться с болью в ногах — это контролировать ревматоидный артрит. Если вы это сделаете, ваши ноги останутся довольными.
Дополнительная информация от Мэдлин Ванн, MPH .
Ревматоидный артрит стопы и голеностопного сустава
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — системное заболевание, поражающее несколько суставов по всему телу.Около 90% людей с РА в конечном итоге развивают симптомы, связанные со стопой или лодыжкой. Обычно симптомы проявляются сначала в пальцах ног и передних стопах, а затем. в средней и задней части стопы и, наконец, в щиколотках. Другие воспалительные типы артрита, поражающие стопу и голеностопный сустав, включают подагру, анкилозирующий спондилит, псориатический артрит и синдром Рейтера.
Точная причина РА неизвестна, но существует несколько теорий. У некоторых людей может быть больше шансов заболеть РА из-за их генов.Однако для активации болезни обычно требуется химический или экологический триггер. При РА иммунная система организма обращается против себя. Вместо того, чтобы защищать суставы, организм вырабатывает вещества, которые атакуют и воспаляют суставы.
Симптомы
Наиболее частыми симптомами РА в стопе являются боль, отек и скованность. Симптомы обычно проявляются в нескольких суставах на обеих ногах. Вы можете почувствовать боль в суставе, подошве или подушечке стопы. Сустав может быть теплым и влиять на вашу походку.Вы можете развить мозолей или костяшек , и ваши пальцы ног могут начать изгибаться и напрягаться в положениях, называемых когтями или молотков .
Если затронуты задняя часть стопы и голеностопный сустав, кости могут сместиться. Это может привести к разрушению свода стопы (плоскостопию), что приведет к боли и затруднениям при ходьбе.
Поскольку РА влияет на всю вашу систему, вы также можете чувствовать жар, легко уставать и терять аппетит.Возле суставов, особенно в области локтя, могут образоваться шишки.
Диагноз
Иногда симптомы артрита стопы являются первым признаком того, что у вас РА. Хирург-ортопед стопы и голеностопного сустава спросит вас о вашей истории болезни, роде занятий и занятиях, связанных с отдыхом, а также о любых других стойких или предыдущих состояниях ваших стоп и ног. Появление симптомов в одном и том же суставе на обеих ногах или в нескольких суставах указывает на то, что может быть вовлечен РА.
Ваш хирург также попросит сделать рентген, чтобы увидеть, насколько повреждены суставы. Анализы крови покажут, страдаете ли вы анемией или у вас есть антитела, называемые ревматоидным фактором, которые часто присутствуют при РА. Если вам уже поставили диагноз РА, вы и ваш врач должны знать, что болезнь, вероятно, распространится на ваши ступни и лодыжки.
Лечение
Многие люди с РА могут контролировать свою боль и болезнь с помощью лекарств и физических упражнений. Некоторые лекарства, такие как аспирин или ибупрофен, помогают контролировать боль.Другие, включая метотрексат, преднизон, сульфасалазин, Humira ® , Enbrel ® и т. Д., Могут помогают замедлить распространение самой болезни. В некоторых случаях инъекция стероидов в сустав может помочь уменьшить отек и воспаление.
Ваш врач может прописать вам специальную обувь. Если пальцы на ногах стали жесткими или скрученными, вам следует надеть обувь с очень глубокой коробкой для пальцев ног. Также может потребоваться мягкая опора для свода стопы с жесткой пяткой. В более тяжелых случаях может потребоваться формованный Ортопедическое устройство для голеностопного сустава , трости или костыли.
Физические упражнения очень важны в лечении РА. Ваш врач или физиотерапевт может порекомендовать растяжку, а также функциональные упражнения и упражнения на диапазон движений.
Хирургические варианты стопы или голеностопного сустава
Хирургия может исправить несколько состояний, связанных с RA стопы и голеностопного сустава, включая бурситов и молоточков . Однако во многих случаях наиболее успешным хирургическим вариантом является артродез. Фьюжн часто выполняется на большом пальце ноги, средней части стопы, задней части стопы и голеностопного сустава с RA.
При пломбировании суставной хрящ удаляется. Кости удерживаются на месте винтами, пластинами и винтами или стержнем, проходящим через кость. В конце концов, кости объединяются в одну твердую кость.
После сращения наблюдается потеря подвижности, но стопа и лодыжка остаются функциональными и в целом безболезненными. Альтернативой может быть замена голеностопного сустава искусственным суставом (известная как полная замена голеностопного сустава или артропластика ). Обсудите возможные варианты с хирургом-ортопедом стопы и голеностопного сустава, прежде чем приступать к какой-либо операции.
Восстановление
Ваш врач пропишет вам обезболивающее после операции. Перед выпиской из больницы вас научат пользоваться костылями. Восстановление после операции на стопе занимает много времени. Вот несколько вещей, которые следует учитывать в процессе выздоровления:
Попросите друзей или семью о помощи в приготовлении еды и выполнении других повседневных дел.
В течение первой недели после операции держите ступню как можно выше над уровнем сердца.
Обязательно выполняйте предписанные лечебные упражнения. Они помогут вам восстановить силы, движение и способность ходить.
Вы не сможете перенести весь свой вес на ногу в течение нескольких недель, и вам может потребоваться носить специальную обувь или гипс в течение нескольких месяцев.
После операции может пройти 6–12 месяцев, чтобы возобновить нормальную деятельность.
РА — прогрессирующее заболевание, которое в настоящее время неизлечимо.Однако лекарства, упражнения и хирургическое вмешательство могут помочь уменьшить последствия заболевания и замедлить его прогрессирование.
Риски и осложнения
Как и во всех операциях, существует определенный риск. Наиболее частыми проблемами являются инфекции, отказ от слияния и расшатывание оборудования. Могут потребоваться внутривенные антибиотики и / или повторная операция. При тяжелых осложнениях может потребоваться ампутация, но это редко.
Последний раз просмотрены Вен Чао, Мэриленд, 2018
Американское общество ортопедов стопы и голеностопного сустава (AOFAS) предлагает информацию на этом сайте в качестве образовательной услуги.Содержимое FootCareMD, включая текст, изображения и графику, предназначено только для информационных целей. Контент не предназначен для замены для профессиональной медицинской консультации, диагностики или лечения. Если вам нужна медицинская консультация, воспользуйтесь поиском « Find a Surgeon », чтобы найти хирурга-ортопеда стопы и голеностопного сустава в вашем районе.
Ревматоидный артрит (РА): 12 ранних признаков
Ревматоидный артрит — это воспаление суставов из-за того, что иммунная система человека не функционирует должным образом.
Основными симптомами РА являются боль и скованность в суставах. Прежде чем проявятся эти симптомы, у человека могут появиться некоторые ранние предупреждающие признаки.
Некоторые из этих ранних предупреждающих знаков относятся к общему самочувствию человека, в то время как другие относятся к суставам. Симптомы, влияющие на суставы человека, с большей вероятностью указывают на РА, особенно если поражено более одного сустава или обе стороны тела.
Обнаружение этих предупреждающих знаков может помочь людям обратиться за лечением при первой же возможности.Ранние предупреждающие признаки РА включают:
1. Усталость
Перед тем, как испытать какие-либо другие симптомы, человек с РА может чувствовать сильную усталость и недостаток энергии. Они также могут чувствовать себя подавленными.
Чувство усталости может влиять на:
- повседневную деятельность
- отношения
- половое влечение
- продуктивность на работе
Чувство усталости может быть связано с реакцией организма на воспаление в суставах.
2. Легкая лихорадка
Воспаление, связанное с РА, может вызывать у людей плохое самочувствие и повышенную температуру.У них может быть немного повышенная температура, что является ранним признаком, иногда сопровождающим усталость. Это может предшествовать любому заметному воздействию на суставы.
3. Потеря веса
Третьим ранним признаком РА является необъяснимая потеря веса, которая, возможно, является косвенным эффектом воспаления.
Когда кто-то чувствует жар и усталость, он может потерять аппетит, что может привести к потере веса.
4. Скованность
Постоянная скованность, болезненность и боль в суставах могут быть ранним признаком ревматоидного артрита.
Еще одним ранним признаком RA является жесткость суставов. Скованность может возникать в одном или двух мелких суставах, часто в пальцах. Это может продолжаться медленно, но может длиться несколько дней.
Помимо скованности, которая влияет на определенные суставы, ранним признаком РА может быть общее ощущение скованности в теле.
Этот тип скованности обычно поражает человека после того, как он находится в неподвижном состоянии долгое время. Этот симптом является причиной утренней скованности, характерной жалобы больных РА.
5. Болезненность суставов
Болезненность суставов кистей и стоп является типичным ранним признаком РА.
В руках суставы в средней части и у основания пальцев могут ощущаться болезненными при нажатии или во время движения.
В стопах суставы у основания пальцев могут быть болезненными. Из-за этой болезненности люди могут ходить на каблуках или поднимать пальцы ног во время ходьбы.
6. Боль в суставах
Боль в суставах пальцев, запястий и стоп является признаком РА.Воспаление делает подкладку сустава более толстой, а также вызывает выработку дополнительной суставной жидкости.
Оба этих фактора оказывают давление на капсулу, окружающую сустав, и раздражают содержащиеся в ней нервные окончания, вызывая боль.
7. Отек суставов
Суставы, которые выглядят опухшими на руках и ногах, являются типичным признаком РА. Отек суставов становится более очевидным по мере прогрессирования РА, но едва заметный отек может быть ранним признаком.
8. Покраснение суставов
Воспаление суставов может придать им красный цвет.Изменение цвета кожи вокруг суставов кистей и стоп является признаком РА.
Покраснение возникает из-за того, что воспаление вызывает расширение кровеносных сосудов в окружающей коже. Более широкие сосуды позволяют большему количеству крови течь в эту область, придавая коже красный цвет.
9. Тепло в суставах
Тепло в суставах возникает из-за воспаления и может присутствовать до появления покраснения или отека. Это может быть ранним признаком РА.
10. Онемение и покалывание
Онемение и покалывание в руках и ногах могут быть ранними признаками РА.Эти симптомы вызваны воспалением суставов, которое может вызвать сдавление нервов и потерю чувствительности.
11. Уменьшение диапазона движений
На ранних стадиях РА человек может заметить, что у него проблемы с сгибанием запястья вперед и назад.
По мере прогрессирования заболевания суставы могут поражаться связки и сухожилия, что затрудняет их сгибание и выпрямление.
12. Суставы, пораженные с обеих сторон
Люди, страдающие РА, часто испытывают симптомы в одних и тех же суставах с обеих сторон тела.Эта симметрия типична, но не для всех с этим заболеванием.
РА является результатом проблемы с иммунной системой. Когда иммунная система человека здорова, это помогает бороться с инфекцией. У людей с РА иммунная система по ошибке атакует клетки слизистой оболочки сустава, что приводит к воспалению суставов, что делает их опухшими, жесткими и болезненными.
У людей с РА бывают периоды, когда они не проявляют никаких симптомов, а иногда, когда симптомы обостряются.
В настоящее время нет лекарства от РА, но правильное лечение и умеренные упражнения могут помочь уменьшить обострения. Если не лечить РА, суставы, хрящи и кости в пораженных участках могут быть повреждены.
Лечение ревматоидного артрита (РА) стопы и голеностопного сустава
РА является системным заболеванием, то есть поражает все тело, и большинство людей, у которых он есть, принимают лекарства, такие как модифицирующие болезнь противоревматические препараты и биопрепараты. Тем не менее, существуют определенные методы лечения, которые могут быть нацелены на стопу и лодыжку, и специалист по стопе и голеностопному суставу может работать с ревматологом, чтобы составить комплексный план лечения.Ниже описаны как консервативные, так и хирургические методы лечения.
См. Биопрепараты для РА и других аутоиммунных состояний
Нехирургические методы лечения
- Физиотерапия может растянуть и укрепить суставы стопы и голеностопного сустава, а также улучшить функцию суставов. Помимо улучшения способности человека ходить и оставаться активным, физиотерапия может снизить риск деформации в будущем.
- Массаж стопы может помочь сохранить эластичность сухожилий и других мягких тканей стопы и улучшить кровообращение.
- Чередование ванн для ног с холодной и теплой водой может стимулировать кровообращение в стопе. Холодные ванны для ног или холодный компресс сами по себе могут помочь уменьшить воспаление и отек.
- Удобная поддерживающая обувь может сделать ходьбу более комфортной. Следует избегать высоких каблуков. Некоторым людям с ограниченной подвижностью лодыжки подходят рокеры.
- Ортопедические вставки (вкладыши в обувь) снимают давление на стопу, уменьшая болезненность при стоянии и ходьбе.Ортопедия, как правило, наиболее полезна для людей с симптомами РА в передней или средней части стопы. Мягкие стельки для обуви, сделанные на заказ, могут быть дорогими, но их можно оплатить страховкой. Ортопедия не может исправить существующую деформацию.
- Шинирование или фиксация может стабилизировать суставы стопы и ограничить дальнейшую деформацию. Например, индивидуальный ортез лодыжки, сделанный из кожи или формованного пластика, может стабилизировать жесткую, артритную лодыжку и уменьшить легкую или умеренную боль.
- Инъекции стероидов могут уменьшить воспаление и боль; однако повторные инъекции могут еще больше повредить мягкие ткани стопы.Эти инъекции используются экономно. Они могут быть полезным краткосрочным лечением для пациентов с РА, которым приходится ждать несколько недель, пока вновь прописанные лекарства или повышенные дозировки не подействуют на их организм.
Узнайте, когда и зачем прикладывать холод к суставу, пораженному артритом
См. Инъекции кортизона (инъекции стероидов)
Несколько факторов, таких как общее состояние здоровья, возраст, ожидания и образ жизни, определяют, является ли безоперационный или хирургический подход лучшим вариантом лечения. Специалисты в области медицины и хирургии стопы и голеностопного сустава (ортопеды и ортопеды) подберут лечение для каждого отдельного пациента.
объявление
Хирургические методы лечения
Хирургия рассматривается для этих двух групп:
- Те, кто не может ходить без боли
- Те, у кого деформация стопы и пальцев ног не может быть устранена с помощью специальной обуви или подтяжек (часто из-за раздражения мягких тканей или повреждения кожи — в тяжелых случаях пациенты могут носить только сандалии или носки)
Врач также может порекомендовать операцию, если он или она считает, что операция улучшит биомеханику стопы и поможет предотвратить дегенерацию суставов в будущем.Это может быть особенно важным соображением для относительно молодых пациентов, поскольку деформации стопы могут негативно повлиять на другие суставы, такие как колени и бедра.
Цели большинства операций на стопе и голеностопном суставе включают:
- Обезболивающее
- Устранение физической деформации
- Повышение функциональности, чтобы стало комфортно стоять и ходить
- Дополнительные варианты обуви
В этой статье:
Во многих случаях пациенту может подойти более одного вида хирургического вмешательства.Например, у пациента с сильно поврежденным большим пальцем ноги может быть до трех возможных вариантов:
- Fusion устраняет сустав, механически соединяя две кости вместе с помощью металлических или пластиковых штифтов.
- Резекция включает хирургическое удаление хряща и части кости в суставе для увеличения суставной щели.
- Замена сустава включает удаление хряща и кости и замену этих естественных структур суставов искусственными имплантатами.
См. Цементированные и бесцементные альтернативы при замене швов
реклама
Хирург может решить, имеет ли пациент право на одну или несколько операций, и обсудить с пациентом, какой вариант лучше всего подойдет ему или ей. Некоторые соображения включают в себя здоровье пациента, ожидаемое время восстановления и — в некоторых случаях — способность пациента не переносить вес во время выздоровления.
В конечном счете, пациент должен делать операцию или нет.Пациенты должны учитывать, как их боль в ногах и инвалидность ограничивают повседневную активность, а также оценивать потенциальную пользу и риски операции. Пациенты могут поговорить со своими хирургами о возможных результатах, времени восстановления и разумных ожиданиях.
Не существует известного лекарства от ревматоидного артрита, но с болью в ступнях и лодыжках обычно можно справиться с помощью целенаправленного лечения. Чем раньше будут приняты меры для предотвращения повреждения суставов, тем больше шансов избежать деформации стопы и лодыжки.
Когда боль в ноге может означать артрит
Многие формы артрита и связанных с ним состояний поражают суставы стопы, а также кожу и ногти на ногах. Вот несколько возможных заболеваний, которые могут вызвать проблемы со стопами, пальцами ног и пятками.
Остеоартроз
Остеоартрит (ОА) — наиболее распространенная форма артрита. ОА, также известное как артрит «изнашивания», представляет собой хроническое заболевание, вызванное разрушением хряща, который смягчает концы костей, где они встречаются, образуя суставы.В результате этого разрушения кости трутся друг о друга, вызывая скованность, боль и потерю подвижности суставов. В стопе ОА чаще всего поражает большой палец ноги, но может поражать голеностопные суставы и суставы пяточной кости, внутренней и внешней части средней части стопы. Старение и ожирение повышают вероятность остеоартрита стоп.
Ювенильный артрит
Ювенильный артрит — это термин, используемый для описания заболеваний суставов, которым страдают дети 16 лет и младше. Существуют различные типы JA, которые могут вызывать боль и отек в нескольких суставах, в том числе в стопах.
Подагра
Подагра — это форма воспалительного артрита, которая возникает, когда организм не может удалить избыток мочевой кислоты. Он превращается в игольчатые кристаллы и откладывается в тканях тела, в том числе в суставах. Первый симптом подагры — сильная боль и припухлость большого пальца ноги. Со временем под кожей стоп могут образовываться комочки мочевой кислоты. Симптомы включают быстрое начало сильной боли, которая обычно достигает пика через 4–12 часов. Затяжная боль от приступов подагры может сохраняться в течение нескольких недель, а более поздние приступы, как правило, длятся дольше и затрагивают большее количество суставов.
Волчанка
Волчанка — хроническое аутоиммунное заболевание, при котором иммунная система организма по ошибке атакует здоровые ткани, в том числе суставы. Чаще всего волчанкой поражаются запястья и мелкие суставы стоп. В некоторых случаях пальцы ног также могут посинеть из-за чувствительности к холоду, что является симптомом феномена Рейно.
Псориатический артрит
Псориатический артрит — это форма артрита, поражающая суставы и кожу (псориаз).ПсА может вызвать отек пальцев ног (дактилит), который выглядит как колбаса. Псориаз может поражать кожу ног и вызывать утолщение ногтей на ногах, образование ямок и отделение от ногтевого ложа.
Получение правильной диагностики
Другие распространенные источники боли в стопах включают переломы, растяжения связок и воспаление нервов или сухожилий.
Артрит сложно диагностировать самостоятельно. Как можно скорее поговорите со своим лечащим врачом о своих симптомах.Вас могут направить к ревматологу или ортопеду для постановки точного диагноза и получения необходимой медицинской помощи. Если не поставить диагноз и не лечить, ваше состояние может ухудшиться и стать причиной инвалидности.
.


 Поскольку острый ревматизм снижает объем движений в пораженных суставах, гониометрия позволяет выявить это нарушение и определить его тяжесть. Впоследствии это используется для выбора лечения
Поскольку острый ревматизм снижает объем движений в пораженных суставах, гониометрия позволяет выявить это нарушение и определить его тяжесть. Впоследствии это используется для выбора лечения В грудной клетке появляются боли, повышается температура тела, появляется кашель, отдышка;
В грудной клетке появляются боли, повышается температура тела, появляется кашель, отдышка;