Рентген тазобедренного сустава | Добромед
При травме или появлении болей в области таза или верхней трети бедра, человек обращается к врачу-травматологу с жалобами на боль, плохую подвижность и т.п. Тазобедренный сустав, или, сокращённо ТБС – это сочленение, образованное вертлужной впадиной тазовой кости и суставной поверхностью головки бедренной кости. Существует несколько методик обследования ТБС, которые может назначит врач для постановки диагноза: узи, рентген тазобедренного сустава, МРТ, КТ. Хоть они и различаются между собой технически, но одинаково эффективно направлены на выявление природы болей.
Показания
Рентгенография тазобедренных суставов проводится для выявления патологических процессов в самом суставе и прилегающих тканях. К таким процессам относятся:
- Вывих тазобедренного сустава у взрослых – довольно редкое явление, потому что сустав защищён мощным мышечным каркасом. Может произойти только при очень сильном травматическом воздействии.
 Характеризуется болью как при ходьбе, так и в покое, отёчностью в месте травмы
Характеризуется болью как при ходьбе, так и в покое, отёчностью в месте травмы - Вывих тазобедренного сустава у детей – может произойти при падении или ином травматическом воздействии. Аналогичные симптомы, как и у взрослых.
- Перелом шейки бедра – наиболее частая травма. В основном, превалирует у людей пожилого возраста. Связано с остеопорозом и снижением прочности костной ткани. Отмечается болью как при ходьбе, так и в покое, отёчностью в месте травмы, обширной гематомой. На рентгене тазобедренного сустава будет видно линию перелома в области шейки бедра, а также смещение отломков. Производится как в одной (прямой) проекции, так и в двух (прямой и аксиальной с отведением больного бедра, с целью выявления более точного расположения отломков).
- Врождённый вывих бедра или Дисплазия тазобедренного сустава (тазобедренных суставов) – это патологическое развитие сустава, приводящее к вывиху головки бедренной кости. Как правило, делается рентгенография обоих тазобедренных суставов для сравнения и постановки диагноза.
 Рекомендовано производить её с 3-х месячного возраста. Производится как в одной (прямой) проекции, так и в двух (прямой и аксиальной, или, как её ещё называют, по Лаунштейну) для измерения объёма движения бедра, и выбора более точной схемы лечения.
Рекомендовано производить её с 3-х месячного возраста. Производится как в одной (прямой) проекции, так и в двух (прямой и аксиальной, или, как её ещё называют, по Лаунштейну) для измерения объёма движения бедра, и выбора более точной схемы лечения. - Артроз, коксартроз, деформирующий артроз – дегенеративно-дистрофическое заболевание, встречающееся преимущественно у людей среднего и пожилого возраста. Бывают как в одном суставе, так и в обоих. Для диагностики в основном производится рентгенография тазобедренных суставов вместе с костями таза.
- Эндопротезирование тазобедренного сустава – установка искусственного протеза на место сустава. Делается в одной (прямой) проекции или в двух (прямой и аксиальной, или, как её ещё называют, по Лаунштейну) для визуализации состояния шейки бедренной кости, и выбора более точной схемы операции.
Противопоказания и ограничения
Прямых и явных противопоказаний для рентгена тазобедренных суставов – нет. Для защиты пациента от рассеянного остаточного излучения при проведении исследования используются специальные средства индивидуальной защиты (фартуки, воротники, накладки на гонады), которыми комплектуются все рентген-кабинеты. При проведении рентгенографии ТБС в рентген-аппарате предусмотрена возможность регулировать поле облучения для точного прицеливания на область исследования без затрагивания остальных частей тела. Также в самом рентгеновском аппарате предусмотрены настройки как для взрослых, так и для детей. Даже для беременных женщин и плода, рентген тазобедренных суставов не несёт никакой опасности, при использовании средств защиты.
При проведении рентгенографии ТБС в рентген-аппарате предусмотрена возможность регулировать поле облучения для точного прицеливания на область исследования без затрагивания остальных частей тела. Также в самом рентгеновском аппарате предусмотрены настройки как для взрослых, так и для детей. Даже для беременных женщин и плода, рентген тазобедренных суставов не несёт никакой опасности, при использовании средств защиты.
Картина, видимая при рентгене ТБС
Снимки делаются в двух проекциях: передне-задней (прямой) и боковой. В первую очередь на рентгенограмме врач-рентгенолог видит анатомическое строение костей таза и тазобедренного сустава
- Тазовые кости (крылья таза; подвздошная кость, седалищная кость, лобковый симфиз – они образуют вертлужную впадину, которая является местом прикрепления головки бедренной кости к тазу)
- Крестец.
- Копчик.
- Головка бедренной кости.
- Шейка бедренной кости.

В процессе расшифровки рентгена тазобедренных суставов, врач оценивает состояние костей таза; головки, шейки и тела бедренной кости.
Подготовка к рентгену ТБС
Подготовка к рентгену тазобедренных суставов не требуется. Кишечник, а также другие органы, которые могут мешать качественной визуализации рентгенограмм, в процессе съёмки на область суставов не накладываются.
Рентген тазобедренных суставов в Москве цена по акции
Где сделать рентген тазобедренных суставов недорого?
Рентгенологическое исследование суставов таза и бедра выявляет патологии в суставах и околосуставных мягкотканных структурах.
Рентген тазобедренных суставов в Москве, который выполняют врачи высшей категории клиники на Арбате, дает возможность четко диагностировать заболевания исследуемой зоны, своевременно определиться с врачебной тактикой.
Мы работаем на передовых цифровых рентгеновских системах. Доза облучения на них намного ниже в сравнении с традиционными рентгеновскими аппаратами, которые использовались в прошлом.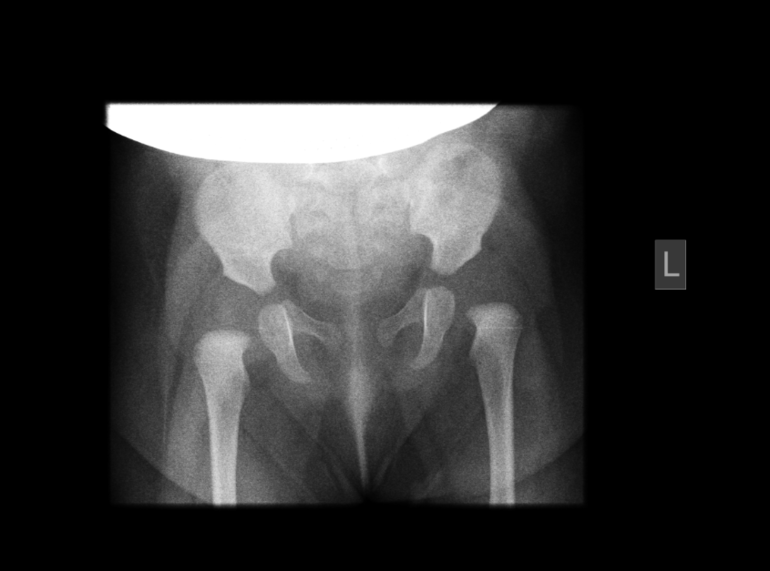 Это позволяет применять цифровой рентген чаще, например, чтобы контролировать восстановление костных тканей.
Это позволяет применять цифровой рентген чаще, например, чтобы контролировать восстановление костных тканей.
Полученные в высоком разрешении изображения дают возможность обнаруживать патологии в самом начале их возникновения.
Исследование может выполняться в одной или нескольких проекциях в зависимости от целей диагностики и характера заболевания.
Чтобы узнать, сколько стоит рентген тазобедренных суставов в Москве в нашем медицинском центре, можно позвонить по телефону или изучить прайс-лист на сайте. Наши цены самые лучшие.
При каких симптомах следует пройти рентген тазобедренных суставов в Москве
Рентгенография ТБС обязательна, если:
- Имеется болезненный синдром.
- Нога (или обе ноги) отекли.
- Существуют дискомфортные ощущения при движении, частично или полностью потеряна подвижность.
- Появилась хромота.
- Сустав деформировался.

- Одна нога стала короче другой.
Рентген тазобедренных суставов в Москве, цена которого ниже, чем в большинстве клиник, могут назначить перед операцией (с целью определить объем вмешательства и его тактику) и после нее, при диагностированных врожденных аномалиях развития, а также в период медикаментозной терапии для контроля ее успешности. Рентгенография позволяет следить за состоянием эндопротезов.
Главными противопоказаниями служат периоды беременности и лактации. Об особенностях подготовки к исследованию тазобедренного сустава расскажут наши врачи. ТБС расположен рядом с кишечником, поэтому в качестве подготовки понадобятся некоторые изменения в питании перед исследованием.
Какие проблемы помогает выявить рентгенография
При помощи рентгенологического обследования ТБС диагностируют:
- Переломы, трещины, вывихи.
- Артрит.
- Остеоартроз.

- Остеомиелит.
- Остеопороз.
- Подагру.
- Вальгусную деформацию.
- Кровоизлияние в сустав.
- Асептический некроз головки бедра.
- Инфекционные патологии.
- Воспаления мышц, сухожилий.
- Травмы связок.
- Врожденные аномалии.
- Туберкулезный очаг в костной ткани.
- Доброкачественные новообразования.
- Злокачественные опухоли, метастазирование.
Стоимость рентгена тазобедренных суставов в Москве предельно демократична.
Где сделать рентген тазобедренных суставов в Москве
Заболевания могут возникнуть в любом возрасте, поэтому при возникновении характерной симптоматики необходимо прийти к хорошему специалисту для проведения рентгена тазобедренных суставов в Москве.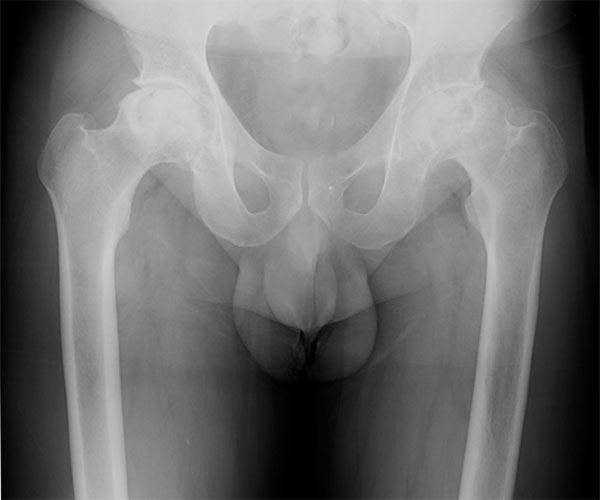 Именно такие доктора работают в нашем медицинском центре.
Именно такие доктора работают в нашем медицинском центре.
Травмы и заболевания тазобедренного сустава могут привести к тяжелым последствиям и даже инвалидности. Поэтому очень важно на ранних стадиях диагностировать недуг и вовремя начать лечение.
Рентгенография выполняется опытными врачами на цифровом оборудовании премиум-класса, которое обеспечивает высокоинформативность снимков и низкую лучевую нагрузку. Стоит у нас рентген тазобедренных суставов в Москве недорого.
Мы всегда готовы помочь своим пациентам в диагностике и лечении болезней ТБС, улучшить качество жизни.
Рентген в клинике на Арбате
Рентгенологическое позиционирование тазобедренного сустава и таза для рентгенологов
В этой статье обсуждается рентгенографическое позиционирование тазобедренного сустава и таза для рентгенолога (рентгенолог).
Таз AP
Назначение и показанные конструкции Четкое изображение всего таза. Также показаны головка, шейка, вертлуги и проксимальная треть или одна четвертая диафиза бедренной кости.
Положение пациента Положение на спине. Попросите пациента приостановить дыхание для воздействия.
Положение части
Если нет противопоказаний из-за травмы или патологических факторов, поверните стопы и нижние конечности медиально на 15–20 градусов, чтобы шейки бедренных костей располагались параллельно плоскости ИК. Медиальное вращение легче поддерживать, если колени поддерживаются. Пятки должны располагаться на расстоянии от 20 до 24 см друг от друга. При необходимости зафиксируйте ноги мешком с песком через лодыжки. Проверьте расстояние от ASIS до столешницы с каждой стороны, чтобы убедиться, что таз не повернут. Центр IR на полпути между ASIS и лобковым симфизом. Если таз глубокий, пропальпируйте гребень подвздошной кости и отрегулируйте положение ИР так, чтобы его верхняя граница выступала на 1–1,2 дюйма (2,5–3,8 см) над гребнем.
Центральный луч Перпендикулярно средней линии пациента примерно на 2 дюйма (5 см) ниже ASIS и на 2 дюйма (5 см) выше лобкового симфиза у пациентов среднего роста.
Видео предоставлено: TheXrayChic
Таз сбоку слева или справа
Назначение и показанные структуры Четкое изображение таза сбоку. Пояснично-крестцовый переход, крестец, копчик, наложенные друг на друга тазовые кости и верхняя часть бедренной кости.
Положение пациента Уложите пациента в положение лежа на боку, на спине или в вертикальном положении. Попросите пациента приостановить дыхание для воздействия.
Положение части Положение лежа. Когда пациента можно будет расположить на боку, отцентрируйте срединно-коронарную плоскость тела по средней линии сетки. Раздвиньте бедра настолько, чтобы бедренная кость не закрывала лобковую дугу. Поместите опору под поясничный отдел позвоночника и отрегулируйте ее так, чтобы позвоночник располагался параллельно столешнице. Если позвоночнику позволить провиснуть, он наклонит таз в продольной плоскости. Отрегулируйте таз в истинном боковом положении, при этом ASIS лежит в той же вертикальной плоскости. Поместите одно колено прямо над другим коленом. Подушка или другая опора между коленями способствует стабилизации и комфорту пациента. Некоторые исследователи рекомендовали дорсально-пролежневую проекцию таза для проявления «симптома крыла чайки» при переломо-вывихе края вертлужной впадины и заднем вывихе головки бедренной кости.
Если позвоночнику позволить провиснуть, он наклонит таз в продольной плоскости. Отрегулируйте таз в истинном боковом положении, при этом ASIS лежит в той же вертикальной плоскости. Поместите одно колено прямо над другим коленом. Подушка или другая опора между коленями способствует стабилизации и комфорту пациента. Некоторые исследователи рекомендовали дорсально-пролежневую проекцию таза для проявления «симптома крыла чайки» при переломо-вывихе края вертлужной впадины и заднем вывихе головки бедренной кости.
Вертикальное положение Поместите пациента в боковое положение перед устройством с вертикальной сеткой и отцентрируйте срединно-коронарную плоскость тела по средней линии сетки. Попросите пациента встать прямо, вес тела равномерно распределить на стопы так, чтобы срединная сагиттальная плоскость была параллельна плоскости IR. Если конечности неодинаковой длины, подложите под ступню короткой стороны опору подходящей высоты. Попросите пациента взяться за боковую сторону стойки для поддержки.
Центральный луч Перпендикулярно точке с центром на уровне углубления мягких тканей чуть выше большого вертела примерно на 2 дюйма (5 см) и к середине рецептора изображения.
Метод Шассара-Лапина в осевом направлении таза
Назначение и показанные конструкции Для измерения горизонтального или би-ишиального диаметра при тазовой метрии. Определить отношение головки бедренной кости к вертлужной впадине. Продемонстрировать затемнение ректосигмоидного отдела толстой кишки.
Показывает аксиальную проекцию таза и взаимосвязь между головками бедренных костей и вертлужной впадиной, тазовыми костями и любыми непрозрачными структурами в области таза.
Положение пациента Усадить пациента спиной на край или сбоку стола так, чтобы задняя поверхность колена соприкасалась с краем стола. Попросите пациента приостановить дыхание для воздействия.
Положение детали Если пациент сидит сбоку от стола, разместите продольную ось ИК перпендикулярно средней сагиттальной плоскости. Если пациент сидит на конце стола, отцентрируйте срединно-сагиттальную плоскость тела по средней линии сетки. При необходимости подложите под ноги табурет или другую подходящую опору.
Если пациент сидит на конце стола, отцентрируйте срединно-сагиттальную плоскость тела по средней линии сетки. При необходимости подложите под ноги табурет или другую подходящую опору.
Чтобы бедра не слишком сильно ограничивали сгибание тела, попросите пациента отвести их настолько далеко, насколько позволяет конец стола. Попросите пациента наклониться прямо вперед, пока лобковый симфиз не окажется в тесном контакте со столом; вертикальная ось таза будет наклонена вперед примерно на 45 градусов. Средний пациент может достичь такой степени сгибания без напряжения. Попросите пациента взяться за лодыжки, чтобы помочь ему сохранить положение.
Центральный луч Перпендикулярно через пояснично-крестцовую область на уровне больших вертлугов.
Когда сгибание тела ограничено, направьте CR вперед, перпендикулярно коронарной плоскости лобкового симфиза.
Бедро переднезадняя косая двусторонняя
Назначение и показанные структуры Таз, шейка бедренной кости без наложения и малый вертел на медиальной стороне бедренной кости.
Положение пациента На спине. Попросите пациента приостановить дыхание для воздействия.
Положение детали Отрегулируйте корпус по центру ASIS пораженной стороны по средней линии сетки.
Попросите пациента согнуть бедро и колено пораженной стороны и максимально подтянуть стопу к противоположному колену.
После регулировки перпендикулярности CR и установки IR-лотка попросите пациента прижать подошву стопы к противоположному колену и отвести бедро в сторону примерно на 45 градусов. Таз может немного вращаться.
Центральный луч Перпендикулярно в средней сагиттальной плоскости на 1 дюйм (2,5 см) выше лобкового симфиза. Для одностороннего положения направьте CR на шейку бедра.
Модифицированный метод косых переднезадних расколов бедра Двусторонний
Назначение и показанные конструкции Таз, шейка бедра без наложения и малый вертел на медиальной стороне бедра.
Положение пациента На спине. Попросите пациента приостановить дыхание для воздействия.
Положение детали Таз не повернут. Этого можно добиться, разместив два АСИС на одинаковом расстоянии от стола.
При необходимости наложите компрессионную повязку на пациента выше тазобедренных суставов для стабилизации.
Попросите пациента согнуть тазобедренные и коленные суставы, максимально подтянуть стопы и удерживать это положение.
Максимально отведите бедра и поверните ступни внутрь, чтобы упереться подошвами друг в друга для поддержки. Угол может варьироваться от 25 до 45 градусов в зависимости от вертикального положения бедренной кости.
От центра ножек до средней линии сетки. Если возможно, отведите бедра примерно на 45 градусов от вертикальной плоскости, чтобы длинные оси шеек бедренных костей располагались параллельно плоскости ИР. Проверьте положение бедер, следя за тем, чтобы они были отведены на одинаковую степень.
Центральный луч Перпендикулярно в средней сагиттальной плоскости на 1 дюйм (2,5 см) выше лобкового симфиза.
AP бедра
Назначение и показанные структуры Головка бедренной кости, шейка и проксимальная 1/3 тела бедренной кости, области подвздошной и лобковой костей, примыкающие к лобковому симфизу, тазобедренный сустав и профиль большого вертела.
Для начального обследования поражения тазобедренного сустава переднезаднюю проекцию часто получают с помощью приемника изображения, достаточно большого, чтобы охватить весь тазовый пояс и верхнюю часть бедра.
Травматических больных с тяжелыми травмами обычно не переводят на стол, а рентгенографируют на носилках или в постели. Любые манипуляции с конечностями у пациентов с травмами должны выполняться врачом.
Положение пациента На спине. Попросите пациента приостановить дыхание для воздействия.
Положение детали Таз не повернут. Этого можно добиться, разместив два АСИС на одинаковом расстоянии от стола.
Этого можно добиться, разместив два АСИС на одинаковом расстоянии от стола.
Медиально поверните голень и стопу примерно на 15-20 градусов, чтобы шейка бедренной кости была параллельна плоскости ИР, если только этот маневр не противопоказан или не даны другие инструкции.
Центральный луч Перпендикулярно шейке бедра. Поместите CR примерно на 2 1/2 дюйма (6,4 см) дистальнее линии, проведенной перпендикулярно средней точке линии между ASIS и лобковым симфизом. Внесите необходимые коррективы, если должен быть показан ортопедический имплантат.
Бедро, латерально, медиолатерально
Назначение и показанные структуры Тазобедренный сустав, вертлужная впадина, головка бедренной кости и взаимоотношение головки бедренной кости с вертлужной впадиной.
Положение пациента Из положения на спине слегка поверните пациента на пораженную сторону в косое положение. Степень наклона будет зависеть от того, насколько пациент может отвести ногу. Попросите пациента приостановить дыхание для воздействия.
Попросите пациента приостановить дыхание для воздействия.
Положение детали Отрегулируйте тело пациента и отцентрируйте пораженное бедро по средней линии сетки. Попросите пациента согнуть пораженное колено и подтянуть бедро до положения почти под прямым углом к тазовой кости. Держите тело пораженной бедренной кости параллельно столу. Вытяните противоположную конечность и поддержите ее на уровне бедра и под коленом. Поворачивайте таз не больше, чем необходимо, чтобы приспособиться к сгибанию бедра и избежать наложения пораженной стороны.
Центральный луч Перпендикулярно через тазобедренный сустав, расположенный на полпути между ASIS и лобковым симфизом для метода Lauenstein и под головным углом 20-25 градусов для метода Hickey.
Латеральный медиолатеральный тазобедренный сустав (Dunn View)
Назначение и показанные структуры Тазобедренный сустав, вертлужная впадина, головка бедренной кости и взаимоотношение головки бедренной кости с вертлужной впадиной. Для изучения антеверсии бедренной кости, косой боковой рентгенограммы бедренной кости, эта проекция часто выполняется ортопедами в положении всего 70° вместо 9°.0° сгибания и около 50° отведения.
Для изучения антеверсии бедренной кости, косой боковой рентгенограммы бедренной кости, эта проекция часто выполняется ортопедами в положении всего 70° вместо 9°.0° сгибания и около 50° отведения.
Положение пациента Для этого доктор по имени Данн разработал аппарат для позиционирования, хотя обзор можно делать и без этого аппарата. У маленьких детей на одном снимке изображены оба бедра. У взрослых делают отдельные аксиальные проекции каждого бедра. Ноги согнуты ровно на 90° в бедрах и коленях. Голени параллельны сторонам стола, чтобы исключить любое медиальное или латеральное вращение бедра и бедер. Они перпендикулярны столу. Бедра отведены на 20°.
Положение детали Отрегулируйте тело пациента и отцентрируйте пораженное бедро по средней линии сетки. Попросите пациента согнуть пораженное колено и подтянуть бедро до положения почти под прямым углом к тазовой кости. Держите тело пораженной бедренной кости параллельно столу. Вытяните противоположную конечность и поддержите ее на уровне бедра и под коленом. Поворачивайте таз не больше, чем необходимо, чтобы приспособиться к сгибанию бедра и избежать наложения пораженной стороны.
Поворачивайте таз не больше, чем необходимо, чтобы приспособиться к сгибанию бедра и избежать наложения пораженной стороны.
Центральный луч Перпендикулярно тазобедренному суставу, расположенному на полпути между ASIS и лобковым симфизом для одиночной проекции и у лобкового симфиза для двусторонней проекции.
Аксиолатеральный метод Данелиуса-Миллера бедра
Назначение и показанные структуры Головка бедренной кости, шейка и вертлуги бедренной кости, тазобедренный сустав с вертлужной впадиной, седалищный бугорок ниже головки бедренной кости, любой ортопедический аппарат целиком.
Положение пациента На спине. Попросите пациента приостановить дыхание для воздействия.
Положение части При необходимости поднимите таз, чтобы центрировать наиболее выступающую точку большого вертела по средней линии IR.
Согните колено и бедро здоровой стороны, чтобы поднять бедро в вертикальное положение. Положите здоровую ногу на подходящую опору, которая не будет мешать CR. Сдвиньте таз так, чтобы он не вращался. Если нет противопоказаний, возьмитесь за пятку и медиально поверните стопу и нижнюю конечность пораженной стороны примерно на 15-20 градусов. Манипуляции у пациентов с несросшимися переломами должен проводить врач.
Положите здоровую ногу на подходящую опору, которая не будет мешать CR. Сдвиньте таз так, чтобы он не вращался. Если нет противопоказаний, возьмитесь за пятку и медиально поверните стопу и нижнюю конечность пораженной стороны примерно на 15-20 градусов. Манипуляции у пациентов с несросшимися переломами должен проводить врач.
Центральный луч Перпендикулярно длинной оси шейки бедра. CR входит в середину бедра и проходит через шейку бедра. Кассета подпирается перпендикулярно CR.
Аксиолатеральный тазобедренный сустав, модификация Клементса-Накаямы
Назначение и показанные конструкции Тазобедренный сустав с вертлужной впадиной, головкой бедренной кости, шейкой, вертлугами в боковом профиле.
Боковое изображение бедра, CR наклонена на 15 градусов назад, вместо того, чтобы пальцы повернуты медиально.
Положение пациента Лежа на столе пораженной стороной к краю стола. Попросите пациента приостановить дыхание для воздействия.
Положение детали Поворот конечности внутрь. Конечность остается в нейтральном положении или слегка ротирована наружу. Поддерживайте ИК, чтобы его нижний край был ниже пациента.
Центральный луч Направлен на 15 градусов назад и выровнен перпендикулярно шейке бедра. Кассету подпирают параллельно оси шейки бедра и отклоняют ее верхнюю часть назад на 15 градусов.
Видео: Dennis Bowman
Аксиолатеральный метод Фридмана бедра
Назначение и показанные структуры Головка бедренной кости, шейка, вертлуги и диафиз.
Положение пациента Лежа на боку на пораженной стороне. Отцентрируйте среднекоронарную плоскость тела до средней линии стола. Попросите пациента приостановить дыхание для воздействия.
Положение детали Вытяните пораженную ногу в боковом положении, слегка согнув колено.
Центральный луч Направлен на шейку бедра под углом 35 градусов краниально. При желании CR может быть наклонен на 15 или 20 градусов краниально для этой позиции.
PA бедра – косой метод Hsieh
Цель и показанные структуры Для демонстрации задних вывихов головки бедренной кости в случаях, отличных от острых переломовывихов. Четко видны подвздошная кость, тазобедренный сустав и проксимальный отдел бедра.
Положение пациента Положение полулежа. Попросите пациента приостановить дыхание для воздействия.
Положение детали Поднимите непораженную сторону примерно на 40–45 градусов и положите тело пациента на согнутое колено и предплечье приподнятой стороны. Отрегулируйте положение тела так, чтобы задняя поверхность пораженной подвздошной кости располагалась над средней линией сетки.
Центральный луч Перпендикулярно проходит между задней поверхностью лопатки подвздошной кости и вывихнутой головкой бедренной кости.
Тазобедренный медиолатеральный косой метод Лилиенфельда
Назначение и показанные структуры Тазобедренный сустав, головка бедренной кости, вертлужная впадина и подвздошная кость.
Положение пациента Лежа на боку на пораженной стороне. Попросите пациента приостановить дыхание для воздействия.
Положение детали Полностью разогните пораженное бедро, отрегулируйте его в правильном боковом положении и зафиксируйте. Аккуратно поверните верхнюю часть тела вперед примерно на 15 градусов или ровно настолько, чтобы отделить две стороны таза. Опорная конечность на уровне бедра.
Аккуратно поверните верхнюю часть бедра вперед, пораженное бедро не изменит положение; таз будет вращаться от головки бедренной кости.
Центральный луч Перпендикулярно середине IR, пересекая пораженный тазобедренный сустав на уровне большого вертела.
Тазобедренный сустав вертлужной впадины PA Аксиальный косой метод Тойфеля
Назначение и показанные структуры Тазобедренный сустав и вертлужная впадина, головка бедренной кости в профиль, чтобы показать вогнутую часть ямки головы.
Положение пациента Положение полулежа на пораженной стороне. Попросите пациента приостановить дыхание для воздействия.
Положение детали Выровняйте корпус и центральное бедро обследуемого по средней линии сетки. Поднимите здоровую сторону так, чтобы передняя поверхность тела образовывала угол 38 градусов от стола. Попросите пациента поддержать тело на предплечье и согнутом колене с приподнятой стороны.
Центральный луч Направлен через вертлужную впадину под углом 12 градусов краниально. CR входит в тело на нижнем уровне копчика и примерно на 2 дюйма (5 см) латеральнее средней сагиттальной плоскости в сторону исследуемой стороны.
Вертлужная впадина тазобедренного сустава RPO или LPO – метод Judet
Назначение и показанные конструкции Ободок вертлужной впадины.
Положение пациента Внутреннее косое положение — положите пациента в полулежачее положение пораженным бедром вверх. Наружная косая мышца живота – уложите пациента в полулежачее положение, опустив пораженное бедро. Попросите пациента приостановить дыхание для воздействия.
Наружная косая мышца живота – уложите пациента в полулежачее положение, опустив пораженное бедро. Попросите пациента приостановить дыхание для воздействия.
Положение детали Выровняйте корпус и центр исследуемого бедра по середине ИК. Приподнять больную сторону так, чтобы передняя поверхность тела образовывала угол 45 градусов от стола.
Центральный луч Внутренний косой луч — перпендикулярен ИК и входит на 2 дюйма ниже ASIS пораженной стороны. Наружная косая – перпендикулярна ИК и входит в лобковый симфиз.
Тазовые кости PA
Назначение и показанные структуры Лобковая и седалищная кости, тазобедренный сустав, симметричные запирательные отверстия.
Положение пациента Положение лежа Попросите пациента приостановить дыхание для экспозиции.
Позиция части Центр на уровне больших вертлугов.
Центральный луч Перпендикулярно дистальному отделу копчика и выходит из лобкового симфиза.
Тазовые кости AP Аксиальный «выходной» метод Тейлора
Назначение и показанные структуры Лобковая и седалищная кости, симметричные запирательные отверстия, тазобедренные суставы.
Показывает ветви без ракурса, видимые в переднезадней или переднезадней проекции (из-за того, что CR более перпендикулярен ветвям).0003
Положение детали От центра среднесагиттальной плоскости тела пациента до средней линии сетки. Отрегулируйте таз так, чтобы он не вращался. ASIS должны быть равноудалены от стола.
Центральный луч Мужчины — направлен от 20 до 35 градусов краниально и центрирован в точке на 2 дюйма (5 см) дистальнее верхней границы лобкового симфиза. Женщины – Направлены от 30 до 45 градусов краниально и центрированы в точке на 2 дюйма (5 см) дистальнее верхней границы лобкового симфиза.
Тазовые кости Верхненижний осевой вход Метод Лилиенфельда
Назначение и показанные структуры Передние кости таза, тазобедренные суставы, верхненижняя аксиальная проекция передней части лобковых и седалищных костей и лобкового симфиза. «Вход» также может быть продемонстрирован, когда пациент лежит на спине и CR под углом 40 градусов каудально.
«Вход» также может быть продемонстрирован, когда пациент лежит на спине и CR под углом 40 градусов каудально.
Положение пациента Сидит прямо на столе, откинувшись назад. Вытяните руки для поддержки, наклонитесь назад на 45 или 50 градусов, прогнитесь, если возможно, чтобы привести лобковую дугу в вертикальное положение. Попросите пациента приостановить дыхание для воздействия.
Положение детали Слегка согните колени и поддержите их, чтобы снять напряжение. Отрегулируйте таз так, чтобы ASIS находились на одинаковом расстоянии от стола.
Центральный луч Перпендикулярно на уровне больших вертлугов с центром в средней сагиттальной плоскости.
Тазовые кости PA Аксиальный вход Метод Стаунига
Назначение и показанные структуры Медиально наложенные верхняя и нижняя ветви лобковых костей, симметричные лобковая и седалищная кости, лобковая и седалищная кости, центрированные на рентгенограмме, тазобедренные суставы.
Положение пациента На животе Попросите пациента приостановить дыхание для экспозиции.
Положение детали Отрегулируйте корпус так, чтобы таз не вращался.
Центральный луч Направлен на 35 градусов краниально, выходит из лобкового симфиза в срединно-сагиттальной плоскости вперед на уровне больших вертлугов.
Альтернативные виды входа и выхода AP
Intel Pelvis
Выход Pelvis
Тазовые кости Подвздошная кость PA Косые проекции
Назначение и показанные структуры Вся подвздошная кость, тазобедренный сустав, проксимальный отдел бедра (головка бедра в вертлужной впадине), крестцово-подвздошный сустав. Также показана беспрепятственная проекция седалищных вырезов и профильное изображение вертлужной впадины.
PA Косая проекция подвздошной кости в профиль.
Положение пациента RAO и LAO – На животе. Попросите пациента приостановить дыхание для воздействия.
Попросите пациента приостановить дыхание для воздействия.
Позиция части Поднимите здоровую сторону примерно на 40 градусов, чтобы расположить пораженную подвздошную кость перпендикулярно плоскости ИК. Положите пациента на предплечье и согнутое колено с приподнятой стороны. Отрегулируйте положение верхней части бедра, чтобы гребни подвздошных костей располагались в одной горизонтальной плоскости.
Центральный луч Перпендикулярно средней точке IR на уровне ASIS.
Тазовые кости Подвздошная кость AP Косые проекции
Назначение и показанные структуры Вся подвздошная кость, тазобедренный сустав, проксимальный отдел бедра (головка бедра в вертлужной впадине), крестцово-подвздошный сустав. Также показана беспрепятственная проекция седалищных вырезов и профильное изображение вертлужной впадины. Переднезадняя косая проекция широкой поверхности крыла подвздошной кости без ротации.
Положение пациента RPO и LPO – на спине. Попросите пациента приостановить дыхание для воздействия.
Попросите пациента приостановить дыхание для воздействия.
Положение части Поднимите непораженную сторону примерно на 40 градусов, чтобы расположить широкую поверхность крыла пораженной подвздошной кости параллельно плоскости IR. Поддерживайте приподнятое плечо, бедро и колено на мешках с песком. Отрегулируйте положение самой верхней конечности, чтобы разместить ASIS в одной поперечной плоскости.
Центральный луч Перпендикулярно средней точке IR на уровне ASIS.
Узнайте больше об этом и других предметах и получите 1 балл ARRT CE категории A в курсе рентгеновских снимков CE «Рентгенография бедра и таза»
Рентгенография таза и бедраПодробнее
Посетите здесь, чтобы узнать больше о маркировке бедренной кости и рентгеновском позиционировании тазобедренного сустава.
Полуавтоматическая диагностика дисплазии тазобедренного сустава по рентгеновским снимкам
1. Введение
Тазобедренный сустав является одним из самых крупных суставов в организме человека.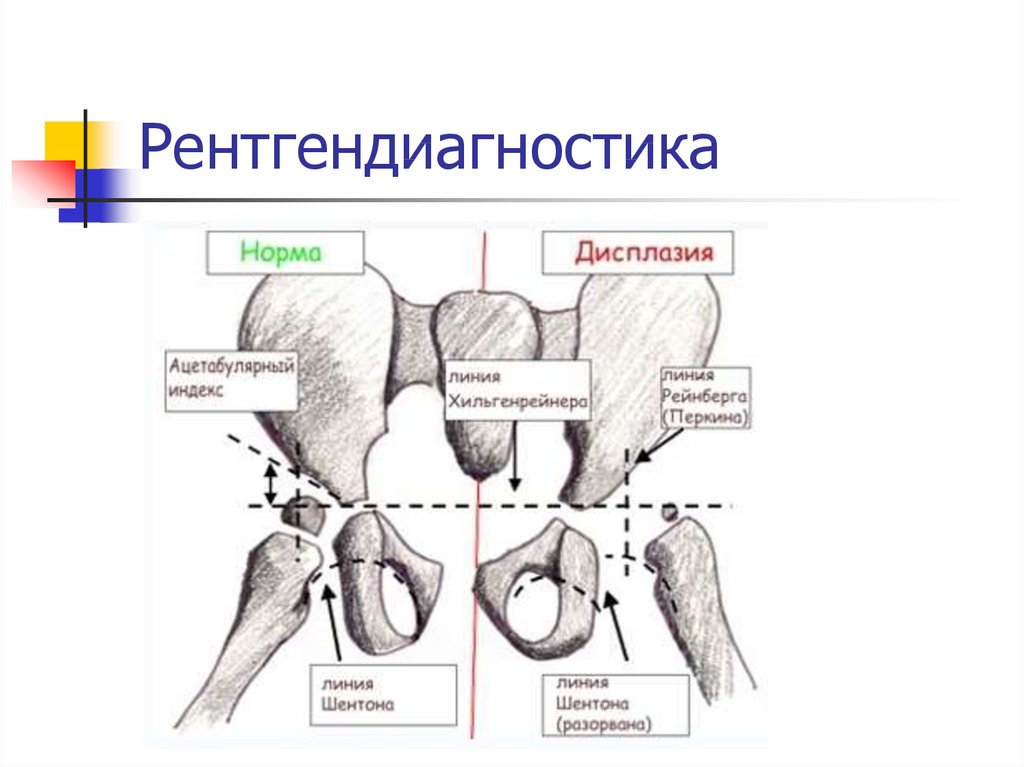 Его нормальная структура поддерживает повседневную деятельность людей. Дисплазия тазобедренного сустава, которая считается наследственной (Harsanyi et al., 2020), является основной причиной остеоартрита тазобедренного сустава (Ganz et al., 2008). Если поверхность вертлужной впадины слишком мала или наклонена в течение длительного времени, головку бедренной кости невозможно полностью закрыть. Следовательно, это приведет к неравномерному давлению, которое в конечном итоге перерастет в необратимый остеоартроз (Yasuda et al., 2020). Ранний скрининг дисплазии тазобедренного сустава у взрослых с последующим надлежащим клиническим ведением может не только сэкономить медицинские ресурсы, но и уберечь пациентов от боли во время операции (Gala et al., 2016).
Его нормальная структура поддерживает повседневную деятельность людей. Дисплазия тазобедренного сустава, которая считается наследственной (Harsanyi et al., 2020), является основной причиной остеоартрита тазобедренного сустава (Ganz et al., 2008). Если поверхность вертлужной впадины слишком мала или наклонена в течение длительного времени, головку бедренной кости невозможно полностью закрыть. Следовательно, это приведет к неравномерному давлению, которое в конечном итоге перерастет в необратимый остеоартроз (Yasuda et al., 2020). Ранний скрининг дисплазии тазобедренного сустава у взрослых с последующим надлежащим клиническим ведением может не только сэкономить медицинские ресурсы, но и уберечь пациентов от боли во время операции (Gala et al., 2016).
Хотя трехмерная структура тазобедренного сустава может быть получена из изображений КТ и МРТ, это должно быть сопряжено с относительно высокими затратами на медицинское обследование и высокой радиацией. Поэтому рентгенограмма таза с рентгеновской пленки становится основным методом ранней диагностики дисплазии тазобедренных суставов (Kayaalp et al.
Что касается автоматического измерения или диагностики дисплазии тазобедренного сустава на рентгеновских снимках, есть три проблемы. Во-первых, трудно автоматически сегментировать бедро, учитывая неоднородную интенсивность, полученную при наложении изображений вертлужной впадины. Таким образом, большинство существующих методов направлено на сегментацию бедренной кости. Се и др. (2014) извлекли особенности формы для сегментации проксимального отдела бедренной кости. Вэй и др. (2020) улучшили глубокую сверточную генеративно-состязательную сеть (DCGAN) для сегментации бедренной кости. Лю и др. (2020) предложили Pyramid Nonlocal UNet (PN-UNet) для автоматического обнаружения деформированных ориентиров и сегментации соседних участков. Однако границы вертлужной впадины и бедренной кости четко не обозначены.
В данной статье мы предлагаем подход к полуавтоматической диагностике дисплазии тазобедренного сустава по рентгеновским снимкам. Соответствующая схема обработки показана на рис. 1. Из-за сложности точной сегментации вертлужной впадины контуры тазобедренного сустава, включая вертлужную впадину, головку бедренной кости и верхнюю часть бедренной кости, очерчены вручную.
Рисунок 1
. Основа полуавтоматического метода диагностики дисплазии тазобедренного сустава по рентгеновским снимкам. (A–D) соответствуют четырем этапам схемы. (A) относится к оригинальному рентгеновскому файлу тазобедренного сустава. (B) представляет результаты, отмеченные вручную. (C) соответствует автоматическому измерению угла.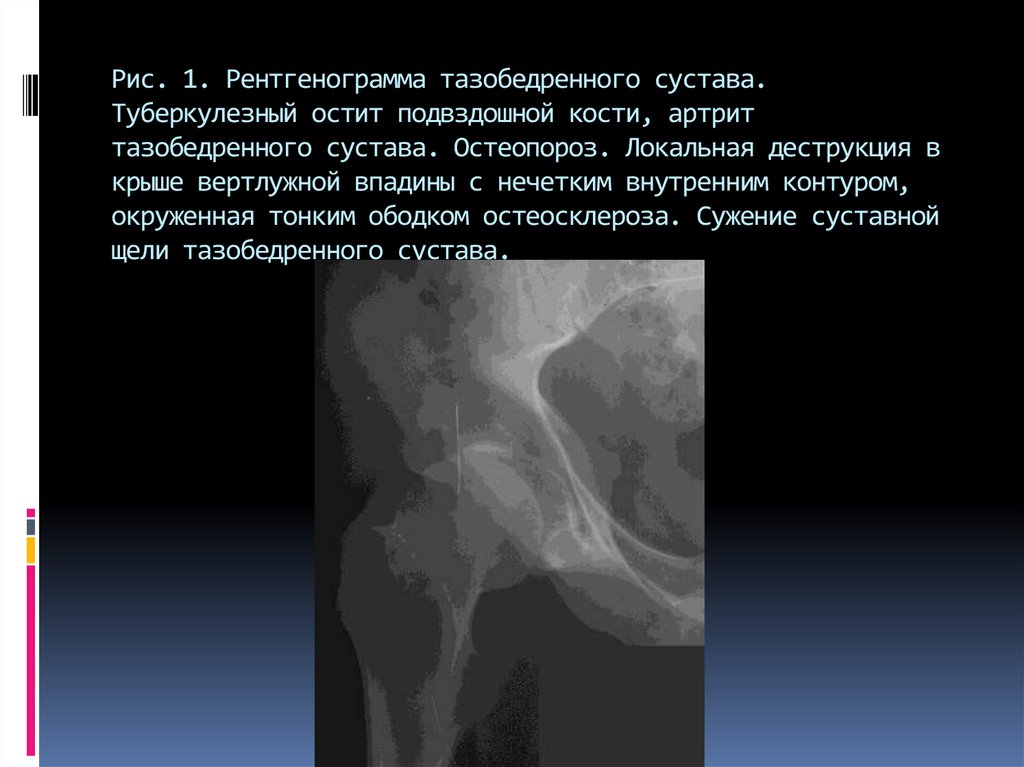 (D) показывает соответствующий разброс в трехмерном пространстве с его тремя направлениями, представляющими CE, диез и угол Тонниса.
(D) показывает соответствующий разброс в трехмерном пространстве с его тремя направлениями, представляющими CE, диез и угол Тонниса.2. Метод
Предоставляется набор данных, представляющий либо нормальное развитие тазобедренного сустава, либо дисплазию тазобедренного сустава, который содержит 143 рентгеновских снимка, включая 286 образцов из 143 левых и 143 правых тазобедренных суставов. То есть рентгенограмма рассматривается как две части, каждая из которых содержит изображение либо левого тазобедренного сустава, либо правого. На каждом снимке производится ручное очерчивание вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости. На самом деле, мы следуем структуре, представленной на рисунке 1, чтобы создать модель, представляющую нормальное развитие тазобедренного сустава для диагностики дисплазии тазобедренного сустава. Более подробную информацию можно увидеть в следующих подразделах.
2.1. Автоматическое извлечение CE
В результате ручной разметки могут быть получены некоторые характерные точки, которые помогают автоматически формировать характерные углы.
Рисунок 2 . Эскизные карты характерных углов. (A–D) соответствуют CE, острому углу, углу Тонниса и углу диафиза головки шейки (CCD) соответственно. Учитывая, что CCD измеряет только coxa valga или coxa vara на головке бедренной кости, в следующем исследовании от него отказываются.
Чтобы автоматически получить угол CE, a 1 , a 2 , b 1 и b 1 должны быть определены заранее. В соответствии с ручным разграничением внешний верхний край вертлужной впадины, т. е. b 1 и b 2 , может быть явно помечен. Что касается центральной точки головки бедренной кости, то ее считают центром окружности, которая может охватывать головку бедренной кости. Учитывая, что три точки, которые не лежат на одной прямой, могут определять окружность на плоскости, три характерные точки должны быть автоматически помечены. Здесь выбираются самая верхняя и самая удаленная точки на контуре головки бедренной кости, обозначенные цифрой 9.0508 D 1 , D 2 , E 1 и E 2 Показан на рисунке 3. Принимая точки перелаженного головки и бедра в виде границы, E 99999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999999995 1 и e 2 можно легко найти. Третью характерную точку можно получить, соединив e 1,2 и g 1,2 , которые относятся к нижней краевой точке правой и левой вертлужной впадины. Это пересечение линии соединения и контура головки бедренной кости, обозначенное цифрой 9.0508 ф 1 и ф 2 на рис. 3. Таким образом получают центральную точку головки бедренной кости и обозначают как а 1 и а 1 3 соответственно на рис. Угол CE можно выразить как
Третью характерную точку можно получить, соединив e 1,2 и g 1,2 , которые относятся к нижней краевой точке правой и левой вертлужной впадины. Это пересечение линии соединения и контура головки бедренной кости, обозначенное цифрой 9.0508 ф 1 и ф 2 на рис. 3. Таким образом получают центральную точку головки бедренной кости и обозначают как а 1 и а 1 3 соответственно на рис. Угол CE можно выразить как
θCE=arccosa1,2c1,2→·a1,2b1,2→|a1,2c1,2→| |a1,2b1,2→|. (1)
Рисунок 3 . Набросайте карты получения окружности, изображающей головку бедренной кости. (A,B) соответствуют результатам для правой и левой головки бедренной кости. a 1,2 относятся к центральной точке головки правой и левой бедренной кости соответственно. d 1,2 и e 1,2 представляют собой самые верхние и крайние точки головки правой и левой бедренной кости соответственно.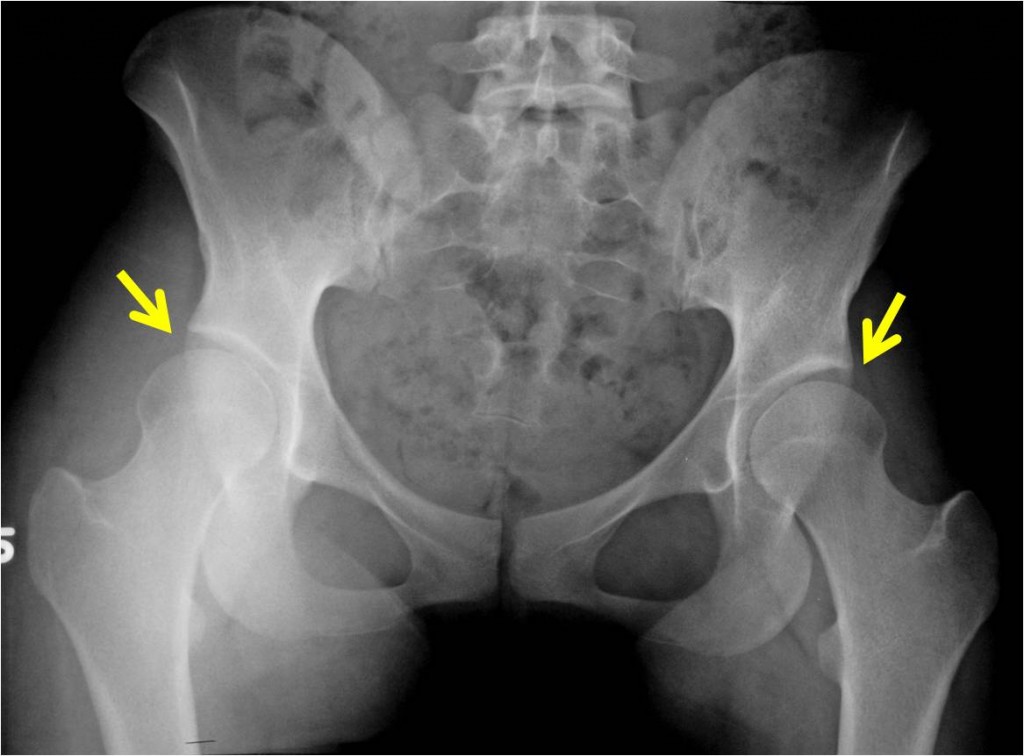 г 1,2 соответствуют нижним краевым точкам правой и левой вертлужной впадины соответственно. Что касается f 1,2 , то они являются точками пересечения линии соединения (т. е. e 1,2 и г 1,2 ) и контур головки правой и левой бедренной кости соответственно.
г 1,2 соответствуют нижним краевым точкам правой и левой вертлужной впадины соответственно. Что касается f 1,2 , то они являются точками пересечения линии соединения (т. е. e 1,2 и г 1,2 ) и контур головки правой и левой бедренной кости соответственно.
2.2. Автоматическое извлечение остроты
Острый угол также рассматривается как характерный угол для клинической диагностики. Как показано на рисунке 2B, это также относится к углу между двумя линиями. Одна линия получена из соединения между нижней краевой точкой правой вертлужной впадины (т.е. a 1 ) и левой вертлужной впадины (т.е.0509 2 ). Другая линия относится к соединению между точкой нижнего края вертлужной впадины (т. е. a 1 или a 2 ) и наружным верхним краем вертлужной впадины (т. е. b 1 8 или б 2 ). Соответственно, острый угол выражается следующим образом. То есть
То есть
θsharp=arccosa1,2b1,2→·a2,1a1,2→|a1,2b1,2→| |а2,1а1,2→|. (2)
2.3. Автоматическое извлечение Тонниса
Угол Тонниса также считается характерным углом для клинической диагностики дисплазии тазобедренного сустава. Как показано на рисунке 2C, это также относится к углу, образованному двумя линиями. Одна линия происходит от соединения между внешним верхним краем вертлужной впадины (т.е. b 1 или b 2 ) и нижний край опорной области вертлужной впадины (т. Другая линия относится к соединению нижней краевой точки правой вертлужной впадины (т.е. g 1 ) и левой вертлужной впадины (т.е. g 2 ).
Для автоматического определения угла Тонниса, a 1 и a 2 необходимо указать заранее. На самом деле, нижний край несущей области вертлужной впадины можно легко обнаружить на рентгеновском снимке, содержащем тазобедренный сустав, так как несущая область вертлужной впадины сохраняет явный контраст с окружающей ее областью (см. Рисунок 1А). Таким образом, эти две точки могут быть помечены во время ручного разграничения (см. зеленые точки на рисунке 1B). Соответственно, угол Тонниса выражается как
Рисунок 1А). Таким образом, эти две точки могут быть помечены во время ручного разграничения (см. зеленые точки на рисунке 1B). Соответственно, угол Тонниса выражается как
θTonnis=arccosa1,2b1,2→·g2,1g1,2→|a1,2b1,2→| |g2,1g1,2→|. (3)
2.4. Кластеризация с использованием плотности образца в порядке убывания
Для каждого образца, полученного из рентгеновской пленки, его CE, резкость и угол Тонниса могут быть автоматически рассчитаны с использованием уравнений (1), (2) и (3). Соответственно, можно получить трехмерную точку рассеяния, связанную с этим образцом. Эта процедура, сочетающая ручное очерчивание контуров с автоматическим выделением углов, повторяется n раз, где n представляет размер выборки. Таким образом, мы получаем трехмерную диаграмму рассеяния, как показано на рисунке 1D. Используя ранее предложенный метод кластеризации (Liu et al., 2019), получается кластер, соответствующий нормальному развитию тазобедренного сустава. Если считается, что выборки внутри кластера подчиняются трехмерному нормальному распределению, то может быть создана статистическая модель. Соответствующая функция плотности вероятности выражается как
Если считается, что выборки внутри кластера подчиняются трехмерному нормальному распределению, то может быть создана статистическая модель. Соответствующая функция плотности вероятности выражается как
p(x)=1(2π)(3/2)|Σ|1/2e-12(x-μ)TΣ-1(x-μ), (4)
, где x представляет собой вектор (θCE,θsharp,θTonnis)T. μ и Σ обозначают выборочное среднее и ковариационную матрицу соответственно.
3. Результаты
Эксперименты проводились на 286 образцах, полученных из 143 рентгеновских снимков тазобедренного сустава, которые содержали 143 левых и 143 правых тазобедренных сустава. Данные представляли собой цифровые двусторонние рентгеновские снимки тазобедренных суставов, ретроспективно собранные в аффилированной больнице Чжуншань Даляньского университета с января 2017 года по январь 2018 года. Это исследование было одобрено комитетом по этике больницы. Вся информация о пациенте была обезличена перед анализом данных.
Процедура, показанная на рис.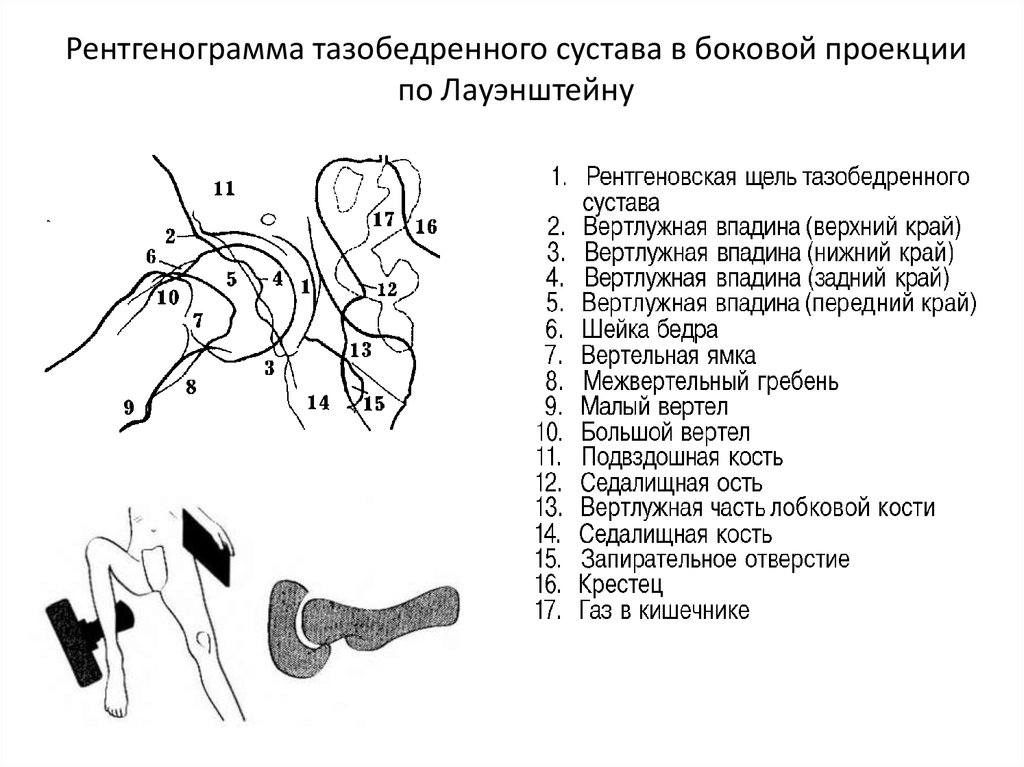 1, была выполнена с использованием разработанного нами графического пользовательского интерфейса (GUI), показанного на рис. 4. Можно импортировать рентгеновскую пленку, как показано на рис. 4А. На рисунке 4B контуры вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости могут быть отмечены вручную вместе с нижним краем опорной области вертлужной впадины. Затем автоматически извлекаются характерные углы, включая CE, острый угол и тоннис, как показано на рисунке 4C. После этого точка рассеяния проецируется в трехмерное пространство, которое состоит из значений CE, острого угла и угла Тонниса, рассчитанных с использованием уравнений (1), (2) и (3) соответственно. Эта процедура повторяется до тех пор, пока не будет получено достаточно точек рассеяния. Затем можно нажать кнопку «Обучающая модель», показанную на рисунке 4D, чтобы создать управляемую данными модель для дальнейшей клинической диагностики дисплазии тазобедренного сустава.
1, была выполнена с использованием разработанного нами графического пользовательского интерфейса (GUI), показанного на рис. 4. Можно импортировать рентгеновскую пленку, как показано на рис. 4А. На рисунке 4B контуры вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости могут быть отмечены вручную вместе с нижним краем опорной области вертлужной впадины. Затем автоматически извлекаются характерные углы, включая CE, острый угол и тоннис, как показано на рисунке 4C. После этого точка рассеяния проецируется в трехмерное пространство, которое состоит из значений CE, острого угла и угла Тонниса, рассчитанных с использованием уравнений (1), (2) и (3) соответственно. Эта процедура повторяется до тех пор, пока не будет получено достаточно точек рассеяния. Затем можно нажать кнопку «Обучающая модель», показанную на рисунке 4D, чтобы создать управляемую данными модель для дальнейшей клинической диагностики дисплазии тазобедренного сустава.
Рисунок 4 . Графический пользовательский интерфейс (GUI) полуавтоматического метода диагностики дисплазии тазобедренного сустава по рентгеновским снимкам. (A–D) соответствуют четырем шагам графического интерфейса.
Графический пользовательский интерфейс (GUI) полуавтоматического метода диагностики дисплазии тазобедренного сустава по рентгеновским снимкам. (A–D) соответствуют четырем шагам графического интерфейса.
Между тем каждый CE, острый угол и угол Тонниса из 286 образцов были измерены рентгенологом. Референтное значение угла CE рассматривалось как диагностический критерий, основанный на знаниях. Как правило, диагноз дисплазии тазобедренного сустава ставили, когда θCE<20∘. Наоборот, считалось нормальным развитие тазобедренного сустава, когда θCE>25°. Кроме того, она считалась пограничной дисплазией, когда 20∘≤θCE≤25∘. Таким образом, 286 образцов были отмечены красным, зеленым и желтым цветом, что соответствует аномальному, нормальному и пограничному развитию тазобедренного сустава соответственно. Соответственно, трехмерная диаграмма рассеяния и результаты ее двумерной проекции перечислены по очереди, как показано на рисунках 5A-D. Из этих подрисунков видно, что эти выборки подчиняются нормальному распределению. Однако плоскость или линии, перпендикулярные оси CE, считаются границей классификации, используя угол CE в качестве диагностических критериев. Кроме того, это может быть нецелесообразно даже при одновременном учете CE, остроты и угла Тонниса, так как формируемые границы классификации могут быть только перпендикулярны осям координат. Фактически, подходящей границей классификации должна быть плоскость, перпендикулярная длинной оси эллипсоида, полученного из трехмерного нормального распределения выборок.
Однако плоскость или линии, перпендикулярные оси CE, считаются границей классификации, используя угол CE в качестве диагностических критериев. Кроме того, это может быть нецелесообразно даже при одновременном учете CE, остроты и угла Тонниса, так как формируемые границы классификации могут быть только перпендикулярны осям координат. Фактически, подходящей границей классификации должна быть плоскость, перпендикулярная длинной оси эллипсоида, полученного из трехмерного нормального распределения выборок.
Рисунок 5 . Трехмерные диаграммы рассеяния и результаты их двумерной проекции. (A–D) относятся к традиционной диагностике дисплазии тазобедренного сустава, полученной из основанного на знаниях клинического руководства в трехмерном пространстве и его двухмерных проекционных подпространствах соответственно. Следовательно, следует учитывать θ CE . То есть образцы, помеченные разными цветами, взяты из разных эндоскопов θ CE .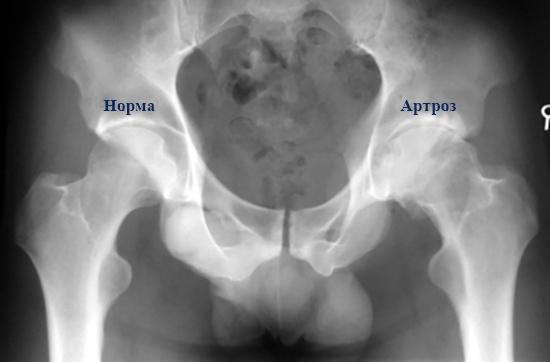 (E–H) соответствуют новому основанному на данных критерию диагностики дисплазии тазобедренного сустава в трехмерном пространстве и его двумерных проекционных подпространствах соответственно. Эллипсоид и соответствующие ему проекционные эллипсы относятся к параметрической модели.
(E–H) соответствуют новому основанному на данных критерию диагностики дисплазии тазобедренного сустава в трехмерном пространстве и его двумерных проекционных подпространствах соответственно. Эллипсоид и соответствующие ему проекционные эллипсы относятся к параметрической модели.
Таким образом, был использован ранее предложенный метод кластеризации в соответствии с плотностью выборки в порядке убывания (Liu et al., 2019). Кроме того, считается, что образцы внутри кластера, сохраняющие самый высокий пик плотности, которые отражают нормальное развитие тазобедренного сустава, подчиняются трехмерному нормальному распределению. Используя уравнение ( 4 ), модель, представляющая нормальное развитие тазобедренного сустава, устанавливается для диагностики дисплазии тазобедренного сустава, как показано на рисунке 5E. Его двумерные проекции перечислены по очереди, как показано на рисунках 5F–H.
4. Обсуждения
Мы намерены провести несколько простых обсуждений следующим образом.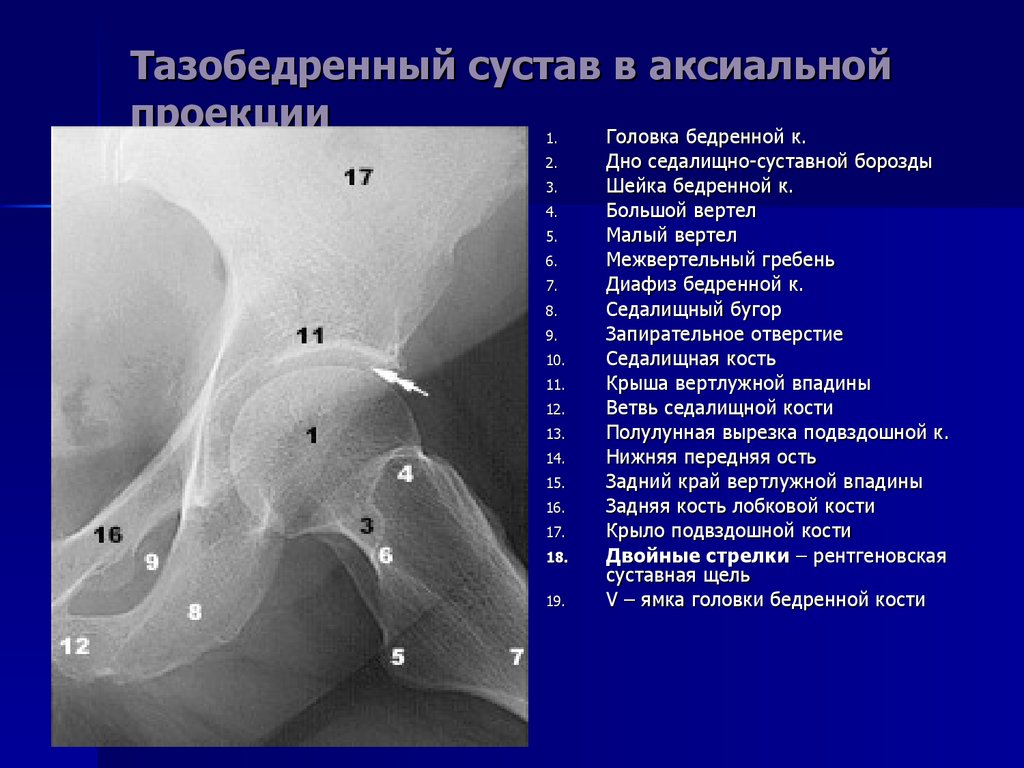 Во-первых, необходимо рассмотреть возможность автоматической сегментации. Фактически, мы использовали U-Net (Ronneberger et al., 2015) для обнаружения контуров вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости. Из-за ограниченного размера выборки результаты сегментации были неудовлетворительными. Кроме того, было обнаружено, что рентгеновские снимки с разных аппаратов цифровой рентгенографии (ЦР) сильно отличались друг от друга (см. рис. 1, 2). Это усложняет автоматическую сегментацию.
Во-первых, необходимо рассмотреть возможность автоматической сегментации. Фактически, мы использовали U-Net (Ronneberger et al., 2015) для обнаружения контуров вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости. Из-за ограниченного размера выборки результаты сегментации были неудовлетворительными. Кроме того, было обнаружено, что рентгеновские снимки с разных аппаратов цифровой рентгенографии (ЦР) сильно отличались друг от друга (см. рис. 1, 2). Это усложняет автоматическую сегментацию.
Во-вторых, необходимо обсудить, эффективны ли диагностические критерии, основанные на знаниях. CE, острый угол и угол Тонниса обычно используются в качестве измерений развития тазобедренного сустава. Типичными пороговыми значениями для диагностики дисплазии являются θCE<20∘ и θTonnis>10∘ (Kosuge et al., 2013), которые эмпирически отражают слишком мелкую вертлужную впадину и чрезмерный наклон вверх опорной области вертлужной впадины соответственно. Напротив, мы предложили управляемую данными диагностическую модель дисплазии тазобедренного сустава, которая полностью учитывала распределение выборки.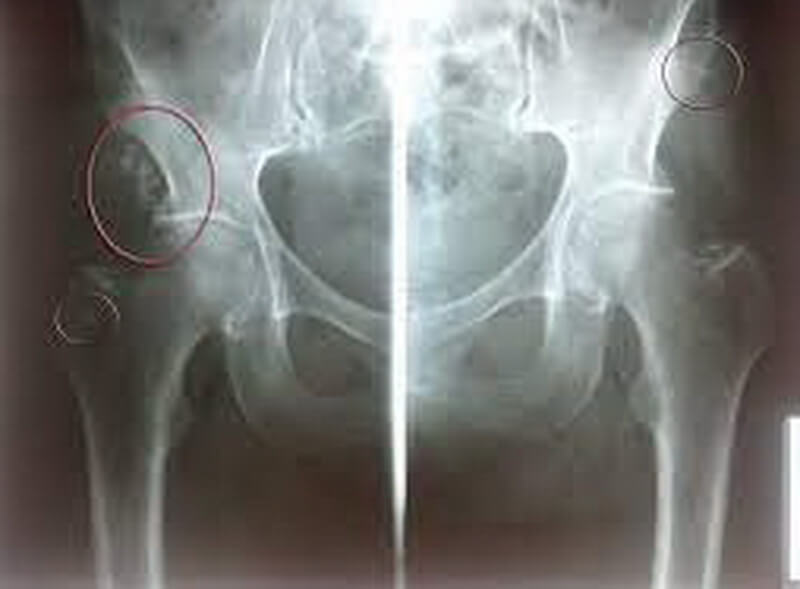 После сравнения экспериментальных результатов, представленных на рисунке 5, можно сделать вывод, что критерий, основанный на данных, для диагностики дисплазии тазобедренного сустава является более подходящим, поскольку он лучше соответствует распределению выборки.
После сравнения экспериментальных результатов, представленных на рисунке 5, можно сделать вывод, что критерий, основанный на данных, для диагностики дисплазии тазобедренного сустава является более подходящим, поскольку он лучше соответствует распределению выборки.
В-третьих, выбросы, показанные на рис. 5E, требуют дальнейшего рассмотрения. Для пациентов с небольшим θ CE с, но высоким θ резкого с и θ Tonnis с, можно поставить диагноз дисплазии тазобедренного сустава. Однако другие выбросы требуют дальнейшего обсуждения. Причина, по которой они отличаются от традиционных образцов с дисплазией тазобедренного сустава, и принадлежат ли они к новым подтипам дисплазии тазобедренного сустава или нет, нуждается в объяснении. Поэтому эти случаи должны быть тщательно отобраны. За исключением рентгеновских снимков, должна быть предоставлена другая диагностика изображений и клинический диагноз, чтобы проверить, относятся ли эти особые выбросы к дисплазии тазобедренного сустава или нет.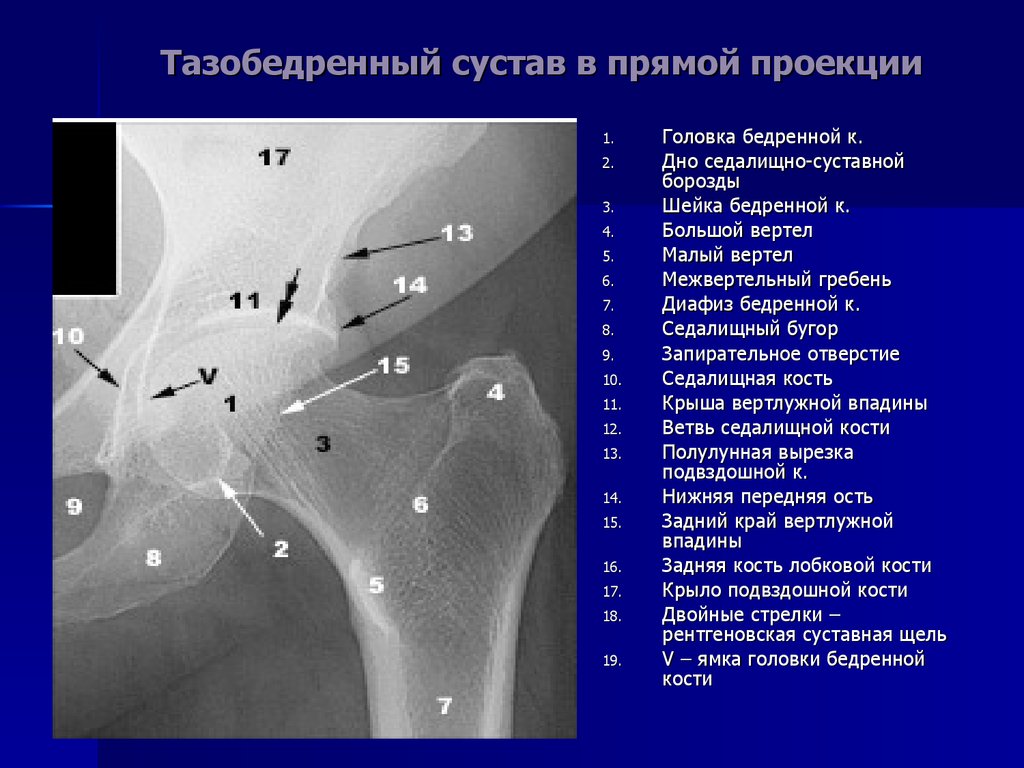
5. Заключение
Диагностика дисплазии тазобедренного сустава играет жизненно важную роль в раннем выявлении заболеваний тазобедренного сустава. В данном исследовании мы предложили полуавтоматический метод диагностики дисплазии тазобедренного сустава по рентгеновским снимкам. В связи со сложными проявлениями изображения тазобедренного сустава на рентгеновских снимках, было выполнено ручное разграничение контуров вертлужной впадины, головки бедренной кости и верхней стороны бедренной кости. Кроме того, характерные точки извлекались автоматически или полуавтоматически. Затем автоматически были получены характерные углы. Образцы, полученные по трем характерным углам (т. е. CE, острый и Тоннис), использовались для кластеризации, что помогло установить критериальную модель, основанную на трехмерном нормальном распределении, для диагностики дисплазии тазобедренного сустава. Кроме того, для удобства клиницистов был предоставлен графический интерфейс. В дальнейшей работе будет рассмотрена автоматическая сегментация тазобедренного сустава.
Заявление о доступности данных
Необработанные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без неоправданных оговорок.
Заявление об этике
Исследования с участием людей были рассмотрены и одобрены комитетом по этике больницы. Пациенты/участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
XZ, XC и ZQ разработали общий проект и руководили им. XZ инициировал идею, задумал весь процесс и завершил документ. GY и TL были основными разработчиками. YJ собрал случаи и сделал ручное разграничение. Все авторы прочитали и одобрили окончательный вариант рукописи. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Финансирование
Это исследование было поддержано финансовой поддержкой крупных проектов центрального правительства по руководству развитием науки и технологий для местного самоуправления (№ ZY18C01), поперечного проекта Северо-восточного университета лесного хозяйства (№ 201
) и финансовая поддержка Фонда естественных наук провинции Хэйлунцзян (№ Lh3020F002).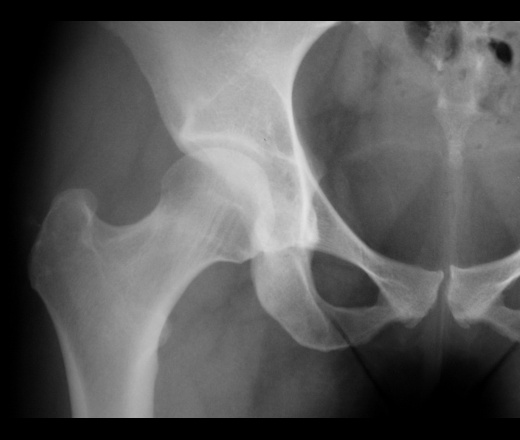
Конфликт интересов
ZQ работал в компании Heilongjiang Tuomeng Technology Co. Ltd., Харбин, Китай.
Остальные авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Ссылки
Beltran, L.S., Rosenberg, Z.S., Mayo, J.D., De Tuesta, M.D., Martin, O., Neto, L.P., et al. (2013). Визуальная оценка развития дисплазии тазобедренного сустава у молодых людей. утра. Дж. Рентгенол. 200, 1077–1088. дои: 10.2214/AJR.12.9360
Полнотекстовая перекрестная ссылка | Академия Google
Гала, Л., Клохизи, Дж. К., и Бьюл, П. Е. (2016). Дисплазия тазобедренного сустава в молодом возрасте. J. Хирург суставов костей. 98, 63–73. дои: 10.2106/JBJS.O.00109
Полнотекстовая перекрестная ссылка | Google Scholar
Ганц Р., Леуниг М., Леуниг-Ганц К. и Харрис У. Х. (2008). Этиология артроза тазобедренного сустава.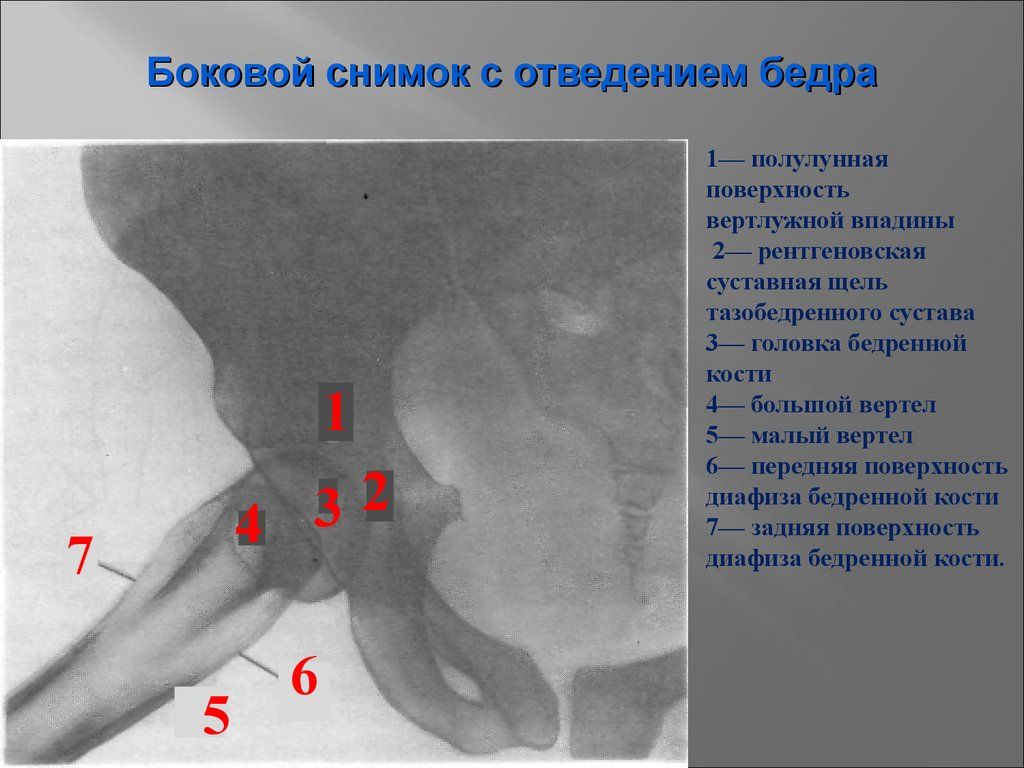 клин. Ортоп. Относ. Рез. 466, 264–272. doi: 10.1007/s11999-007-0060-z
клин. Ортоп. Относ. Рез. 466, 264–272. doi: 10.1007/s11999-007-0060-z
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
Harper, P., Joseph, B.M., Clarke, N.M., Herrera-Soto, J., Sankar, W.N., Schaeffer, E.K., et al. (2020). Даже специалистов можно обмануть: достоверность клинического обследования в диагностике вывиха бедра у новорожденных. Ж. Педиатр. Ортоп. 40, 408–412. doi: 10.1097/BPO.0000000000001602
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Харшани С., Замборский Р., Кокавец М. и Данисович Л. (2020). Генетика развития дисплазии тазобедренного сустава. Евро. Дж. Мед. Жене. 63:103990. doi: 10.1016/j.ejmg.2020.103990
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Каяалп М.Э., Джан А., Эрдоган Ф., Озахин М.К., Айдингоз О. и Кайнак Г. (2020). Клинические и рентгенологические результаты у пациентов с дисплазией Кроу 3 и 4 типа, оперированных с тотальным эндопротезированием тазобедренного сустава бесцементным прямоугольным бедренным компонентом без фиксации или пластики области поперечной остеотомии.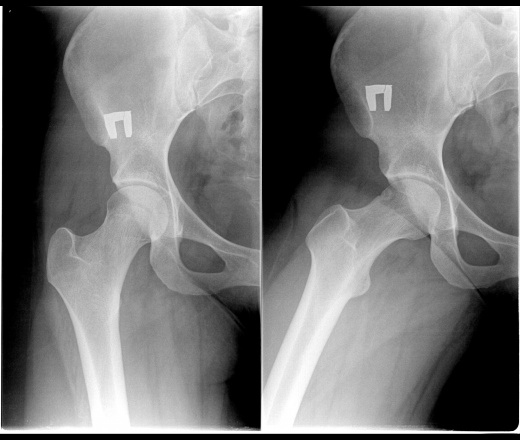 J. Артропластика 35, 2537–2542. doi: 10.1016/j.arth.2020.04.045
J. Артропластика 35, 2537–2542. doi: 10.1016/j.arth.2020.04.045
Полнотекстовая перекрестная ссылка | Google Scholar
Косуге Д., Ямада Н., Азегами С., Ачан П. и Рамачандран М. (2013). Лечение развивающейся дисплазии тазобедренного сустава у молодых людей: современные концепции. Bone Joint J. 95B, 732–737. doi: 10.1302/0301-620X.95B6.31286
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Лю К., Се Х., Чжан С., Мао З., Сунь Дж. и Чжан Ю. (2020). Обнаружение ориентиров деформированного таза с изучением локально-глобальных признаков для диагностики дисплазии тазобедренного сустава, связанной с развитием. IEEE Trans. Мед. Визуализация 39, 3944–3954. doi: 10.1109/TMI.2020.3008382
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Лю, Т., Ли, Х., и Чжао, X. (2019). Кластеризация поиском по убыванию и автоматический поиск пиков плотности. Доступ IEEE 7, 133772–133780. doi: 10.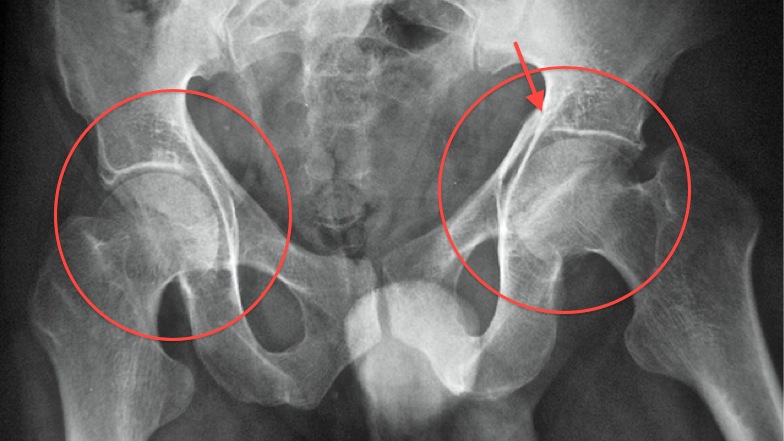 1109/ACCESS.2019.2939437
1109/ACCESS.2019.2939437
Полный текст CrossRef | Google Scholar
Омероглу Х., Татличи Э. и Козе Н. (2020). Значение асимметрии кожных складок паха и бедер при дисплазии тазобедренного сустава в развитии: результаты сравнительного исследования. J. Педиатр. Ортоп. 40, е761–е765. doi: 10.1097/BPO.0000000000001531
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Пауэлл Дж., Джибли Р. Ф., Фолк Л. В., Кэрри П., Майер С. В. и Селберг К. М. (2020). Может ли визуализация eos заменить обычную рентгенографию при измерении морфологии вертлужной впадины в молодом диспластическом тазобедренном суставе? Педиатр. Ортоп. 40, 294–299. doi: 10.1097/BPO.0000000000001545
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
Роннебергер О., Фишер П. и Брокс Т. (2015). «U-net: сверточные сети для сегментации биомедицинских изображений», в Lecture Notes in Computer Science , eds N. Navab, J. Homegger, W. Wells, and A. Frangi (Мюнхен: Springer), 234–241.
Wells, and A. Frangi (Мюнхен: Springer), 234–241.
Google Scholar
Симона В. и Клаус В. (2014). Измерения и классификации в скелетно-мышечной радиологии. Дж. Магн. Резон. Визуализация 40, 248–249. doi: 10.1002/jmri.24618
Полный текст CrossRef | Академия Google
Wei, Q., Han, J., Jia, Y., Zhu, L., Zhang, S., Lu, Y., et al. (2020). Подход для полностью автоматической оценки угла шейки бедра по рентгенограммам. Rev. Sci. Инструм. 91:013706. doi: 10.1063/1.5089738
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Xie, W., Franke, J., Chen, C., Gruetzner, P.A., Schumann, S., Nolte, L., et al. (2014). Основанная на статистической модели сегментация проксимального отдела бедренной кости на цифровых передне-задних (ап) рентгенограммах таза. Междунар. Дж. Вычисл. Ассистент Радиол. Surg. 9, 165–176. doi: 10.1007/s11548-013-0932-5
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Ясуда Т.
 Характеризуется болью как при ходьбе, так и в покое, отёчностью в месте травмы
Характеризуется болью как при ходьбе, так и в покое, отёчностью в месте травмы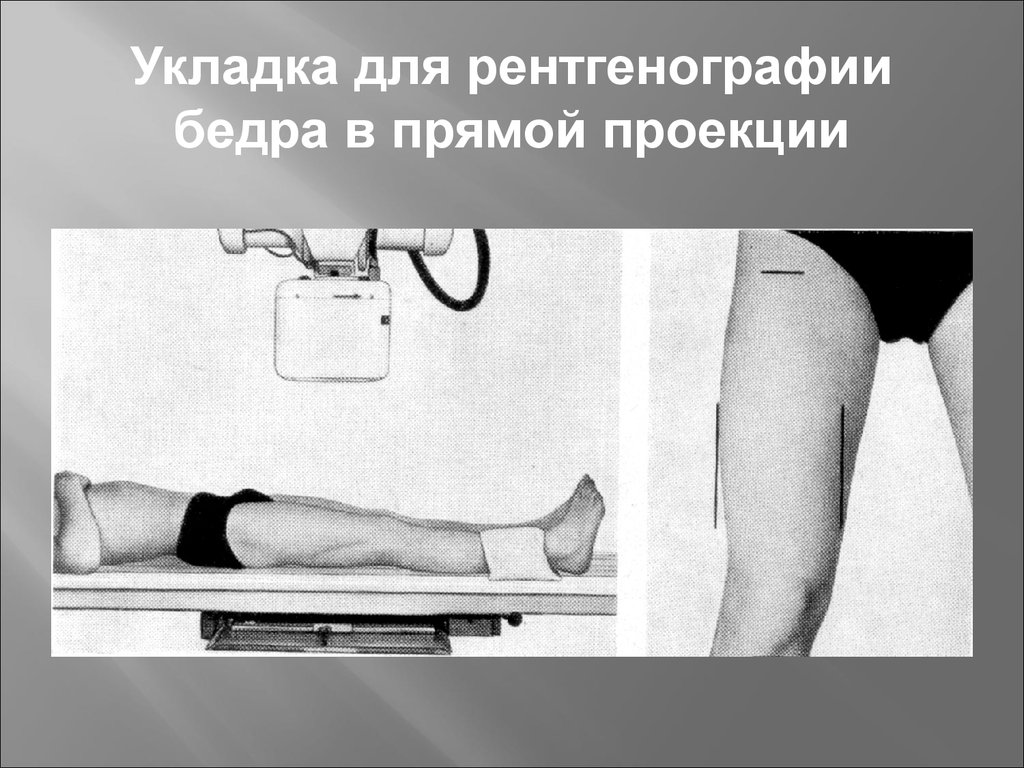 Рекомендовано производить её с 3-х месячного возраста. Производится как в одной (прямой) проекции, так и в двух (прямой и аксиальной, или, как её ещё называют, по Лаунштейну) для измерения объёма движения бедра, и выбора более точной схемы лечения.
Рекомендовано производить её с 3-х месячного возраста. Производится как в одной (прямой) проекции, так и в двух (прямой и аксиальной, или, как её ещё называют, по Лаунштейну) для измерения объёма движения бедра, и выбора более точной схемы лечения.

