Растяжения связок, сухожилий и мышц | Макаров С.А., Сергиенко С.А.
Повреждение сухожильно–связочного аппарата является одной из наиболее актуальных и часто встречающихся причин, ограничивающих физическую деятельность людей, ведущих активный образ жизни. Основным этиологическим фактором служит острое травматическое повреждение, называемое растяжением, либо избыточная циклическая нагрузка в течение длительного времени – перенапряжение. Растяжения связок, сухожилий и мышц – это острые и травматические по причине повреждения. Существуют три степени тяжести растяжения связок:
I степень – небольшая боль из–за разрыва нескольких волокон связки.
II степень – умеренная боль, отек и нетрудоспособность.
III степень – сильная боль из–за разрыва связки и последующая нестабильность сустава.
Растяжение мышцы в свою очередь является травматическим повреждением самих мышечных волокон или соединения мышцы и сухожилия и классифицируется также по трем степеням тяжести:
I – умеренная.
II – средняя степень повреждения, связана со слабостью пораженной мышцы, ее болезненным сокращением.
III – полный разрыв соединения мышцы и сухожилия, проявляющийся сильной болью и невозможностью сокращения поврежденной мышцы.
Перенапряжение – это не острое, повторяющееся поражение мягкотканных структур вследствие постоянно случающихся микротравм, которое ведет к изменению локальной микроциркуляции и, как следствие, к дегенеративным процессам в мягких тканях, где при микроскопии отмечается нарушение структуры местных тканей с их лизисом, лейкоцитарной инфильтрацией и экстравамацией крови.
Повторяющиеся движения за время длительной работы приводят к возникновению повреждения от «переиспользования» у людей некоторых профессий. Приблизительно 10–20% музыкантов, машинисток, кассиров и рабочих конвейера жалуются на рецидивы синдрома растяжения, среди спортсменов этот процент колеблется от 30 до 50.
Повреждения из–за перенапряжения (перетренировки) подразделяются на четыре степени:
I степень – боль только после физической активности.
II степень – боль во время и после физической нагрузки, не влияющая на результат работы.
III степень – боль во время и после физической нагрузки, влияющая на результат работы.
IV степень – постоянная боль, нарушающая ежедневную физическую активность.
Следует также отметить, что поражение сухожильного аппарата может протекать в виде «тендинита», «тендиноза» и «теносиновита».
Тендинит возникает из–за травмы сухожилия и связанного с нею разрушения сосудов и острого, подострого или хронического воспаления.
Тендиноз – это невоспалительной природы атрофия и дегенерация волокон внутри сухожилия, часто связанная с хроническим тендинитом, которая может привести к частичному или полному разрыву сухожилия.
Теносиновит – это воспаление паратендона, который является наружным влагалищем некоторых сухожилий и выстлан синовиальной мембраной (например, поражение сухожилия разгибателей большого пальца кисти при теносиновите де Курвена).
В данном обзоре имеет смысл остановиться именно на нагрузочных повреждениях, вызванных часто повторяющимися однообразными движениями, то есть на перенапряжении, а также учесть легкие степени растяжения связок, сухожилий и мышц, поскольку травма, сопровождающаяся разрывом этих структур, в большинстве случаев требует хирургического лечения (повреждение передней крестообразной связки и коллатеральных связок коленного сустава, разрыв ахиллова сухожилия).
Наиболее часто встречающиеся виды повреждения из–за перенапряжения (перетренировки):
связок –
«локоть бейсболиста», «колено пловца», синдром трения илиотибиального тракта, «колено прыгуна», подошвенный фасциит;сухожилий – тендинит ахиллова сухожилия, верхненадколенниковый тендинит, тендинит двуглавой мышцы плеча, тендинит задней большеберцовой мышцы, латеральный эпикондилит («локоть теннисиста»), тендинит надостной мышцы (вращающей манжеты).
«Локоть теннисиста» – это латеральный эпикондилит.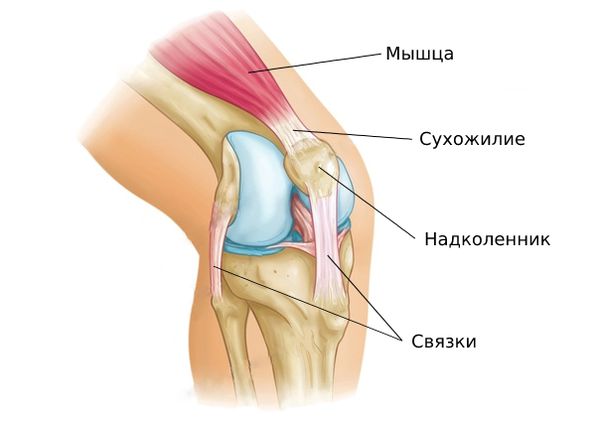 Этот синдром возникает вследствие перетренировки и проявляется болью по латеральной поверхности локтевого сустава. Пациенты обычно связывают его возникновение с игрой в теннис. На сегодняшний день латеральный эпикондилит считается воспалительным заболеванием и/или микроразрывом в месте прикрепления короткого лучевого разгибателя кисти (m. extensor carpi brevis). Провоцирующее движение – форсированное разгибание среднего пальца кисти против сопротивления – вызывает боль, так как мышца прикрепляется к основанию пясти среднего пальца.
Этот синдром возникает вследствие перетренировки и проявляется болью по латеральной поверхности локтевого сустава. Пациенты обычно связывают его возникновение с игрой в теннис. На сегодняшний день латеральный эпикондилит считается воспалительным заболеванием и/или микроразрывом в месте прикрепления короткого лучевого разгибателя кисти (m. extensor carpi brevis). Провоцирующее движение – форсированное разгибание среднего пальца кисти против сопротивления – вызывает боль, так как мышца прикрепляется к основанию пясти среднего пальца.
«Локоть игрока в гольф» – медиальный эпикондилит, возникает при повреждении от перетренировки сухожилий мышц пронаторов и сгибателей предплечья в месте их прикрепления к медиальному надмыщелку. Эта область подвергается вальгусно направленному воздействию на вершине замаха, боль отмечается над медиальным надмыщелком и усиливается при сгибании и пронировании предплечья на фоне сопротивления.
«Локоть бейсболиста» (воспаление медиального апофиза) – это заболевание возникает из–за вальгусно направленной силы при частом движении руки по кривой броска мяча.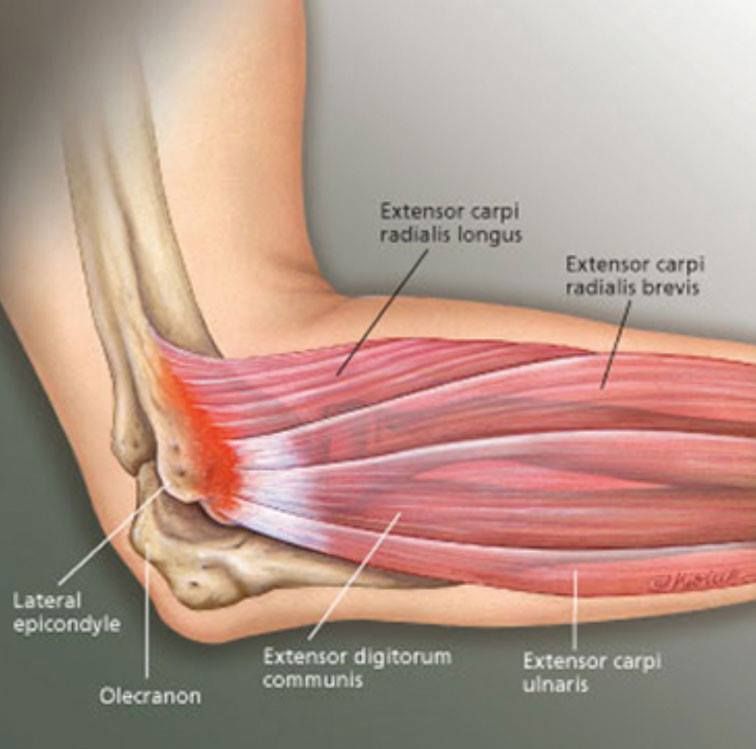 У пострадавшего отмечают микроразрывы сухожилий мышц пронаторов и сгибателей, а в тяжелых случаях – отрыв и раздробление медиального апофиза.
У пострадавшего отмечают микроразрывы сухожилий мышц пронаторов и сгибателей, а в тяжелых случаях – отрыв и раздробление медиального апофиза.
«Колено пловца» – состояние, возникающее в коленном суставе при вальгусно направленной на колено силе из–за резких движений ногой во время плавания брассом. Обычно это наблюдается при растяжении медиальной коллатеральной связки коленного сустава, что и вызывает боли.
«Колено прыгуна» – так называемый тендинит надколенника. Часто встречается у прыгунов в высоту, баскетболистов и волейболистов. Характеризуется болями в нижнем полюсе надколенника, в месте прикрепления связки надколенника. Развивается из–за постоянного повреждения данной области, когда не происходит восстановления и заживления травмы.
Характеризуется болями в нижнем полюсе надколенника, в месте прикрепления связки надколенника. Развивается из–за постоянного повреждения данной области, когда не происходит восстановления и заживления травмы.
Тендинит двуглавой мышцы плеча проявляется болью в передней части плечевого сустава, которая усиливается при активных движениях в плечевом суставе и менее выражена или отсутствует при пассивных движениях, а также сопровождается локальной болезненностью при пальпации области над длинной головкой сухожилия двуглавой мышцы. В случае сопутствующего миозита тендинит двуглавой мышцы сопровождается выраженной болезненностью мышцы.
Бурсит надколенника сопровождается болью, отеком и местным повышением температуры в сумке надколенника, которая расположена поверхностнее надколенника. Вызывается бурсит повторной травмой или нагрузкой, как при стоянии на коленях.
Воспаление ахиллова сухожилия проявляется болью в пятке, иногда болью по задней поверхности ноги.
Подошвенный фасциит или пяточная шпора анатомически возникает из места прикрепления короткого сгибателя пальцев, локализующегося по переднемедиальному краю бугристости пяточной кости несколько глубже места прикрепления подошвенной фасции. Перенапряжение одной из этих структур, как считается, приводит к возникновению реактивной воспалительной продукции костной ткани или формированию шпоры вторично из–за тракции этих структур. Однако остается неясным, какой из механизмов ответственен за это. В любом случае шпора вторична по отношению к перенапряжению.
Также следует упомянуть о такой патологии, как «расколотая голень» – это повреждение от перетренировки, вызываемое хронической тракцией надкостницы большеберцовой кости. При этом поражаются либо берцовые мышцы, либо m. soleus, что характеризуется постепенно начинающейся болью по переднемедиальной или заднемедиальной поверхности голени. Боль возникает у спортсменов на старте забега, во время бега стихает и вновь усиливается после окончания забега. При пальпации определяется болезненность по заднемедиальному краю большеберцовой кости, обычно на границе средней и нижней трети. Боль усиливается при дорсальном сгибании стопы против сопротивления.
При этом поражаются либо берцовые мышцы, либо m. soleus, что характеризуется постепенно начинающейся болью по переднемедиальной или заднемедиальной поверхности голени. Боль возникает у спортсменов на старте забега, во время бега стихает и вновь усиливается после окончания забега. При пальпации определяется болезненность по заднемедиальному краю большеберцовой кости, обычно на границе средней и нижней трети. Боль усиливается при дорсальном сгибании стопы против сопротивления.
Лечение
Терапевтическое лечение повреждения связок, сухожилий и мышц включает в себя первичную и вторичную терапию.
Первичная терапия:
- Защита от нагрузки
- Отдых
- Лед
- Давящая повязка
- Возвышенное положение
- Поддержка повязкой
Вторичная терапия
- Физиотерапия
- Реабилитация
- Инъекции
- Лечебная физкультура
- Обследование и повторное обследование
- Салицилаты.

Таким образом, основой лечения является раннее обезболивание и противовоспалительная терапия травмы мягких тканей, особенно в случаях сопутствующего миозита. Длительно текущее воспаление ухудшает процесс заживления мягких тканей, что приводит к их детренированности и функциональной недостаточности. При активном воспалительном процессе важен относительный отдых для области поражения. Лед эффективен как противовоспалительный агент только в первые часы после травмы, затем предпочтительней использовать тепло. Иммобилизация шиной или повязкой может применяться для усиления защиты травмированной конечности или части ее от нагрузки.
Инъекции кортикостероидов при хронических процессах не дают полного излечения, к тому же они увеличивают скорость деградации коллагена, снижают синтез нового коллагена, уменьшают прочность сухожилия при растяжении, что приводит к его разрыву, если инъекции выполнять неправильно или очень часто. В связи с этим их применение оправдано только в остром периоде и не чаще 1 раза в 2–3 недели.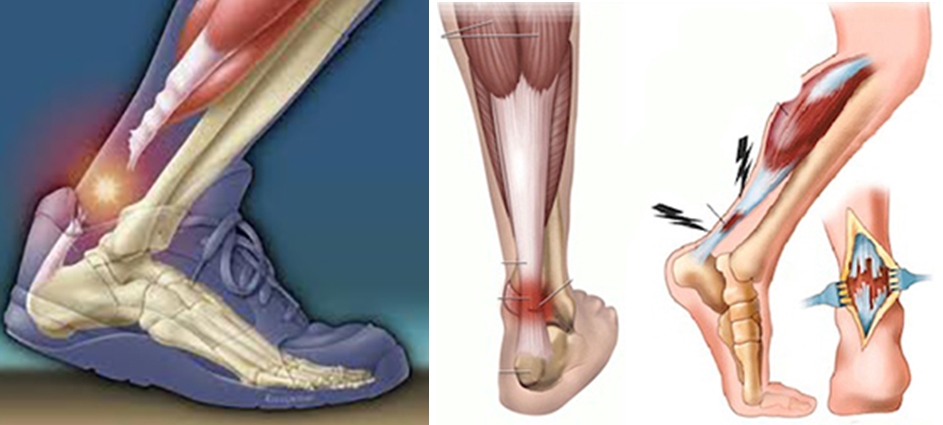
Необходимо также использовать нестероидные противовоспалительные препараты (НПВП) per os, причем в данных ситуациях препараты различных групп примерно равноэффективны. Длительное их применение рекомендуется при хронических состояниях перенапряжения, при острой травме они действенны в течение 72 часов.
Весьма эффективным методом лечения травматических повреждений мягких тканей является локальная терапия с использованием мазей и гелей, содержащих НПВП. Применение местных средств особенно эффективно у лиц пожилого и старческого возраста с отягощенным язвенным анамнезом. Эти средства способны при необходимости заменить системно применяемые НПВП. При растяжении связок и мышц, сопутствующих миозитах, сопровождающихся раздражением нервных корешков и периферических нервов, используются комплексные препараты, содержащие НПВП и растительные компоненты. В России одним из наиболее известных и хорошо зарекомендовавших себя препаратов этого ряда является Эфкамон, обладающий отвлекающим, анальгезирующим, согревающим, рассасывающим и противовоспалительным действием. Входящий в состав препарата метилсалицилат оказывает противовоспалительное и анальгезирующее действие за счет подавления синтеза простагландинов в очаге воспаления. Настойка перца стручкового содержит капсаицин, обладающий сильным раздражающим действием на рецепторы кожи. Уникальное сочетание природных компонентов препарата, сочетанное действие входящих в его состав эфирных масел, обеспечивающих выраженное анальгетическое действие за счет взаимодействия с чувствительными рецепторами кожи, делает препарат особо эффективным при травматическом повреждении мягких тканей (ушибах), миозитах, ганглионитах, а также артритах и шейно-крестцовом радикулите, что особенно важно у лиц пожилого и старческого возраста. Следует отметить тот факт, что препарат не обладает иммуносупрессивным эффектом, свойственным практически всем синтетическим препаратам.
Входящий в состав препарата метилсалицилат оказывает противовоспалительное и анальгезирующее действие за счет подавления синтеза простагландинов в очаге воспаления. Настойка перца стручкового содержит капсаицин, обладающий сильным раздражающим действием на рецепторы кожи. Уникальное сочетание природных компонентов препарата, сочетанное действие входящих в его состав эфирных масел, обеспечивающих выраженное анальгетическое действие за счет взаимодействия с чувствительными рецепторами кожи, делает препарат особо эффективным при травматическом повреждении мягких тканей (ушибах), миозитах, ганглионитах, а также артритах и шейно-крестцовом радикулите, что особенно важно у лиц пожилого и старческого возраста. Следует отметить тот факт, что препарат не обладает иммуносупрессивным эффектом, свойственным практически всем синтетическим препаратам.
Мазь втирают в кожу пораженной области в количестве 3–4 г. 2–3 р/сут и покрывают сухой согревающей повязкой. Длительность лечения зависит от характера и тяжести заболевания.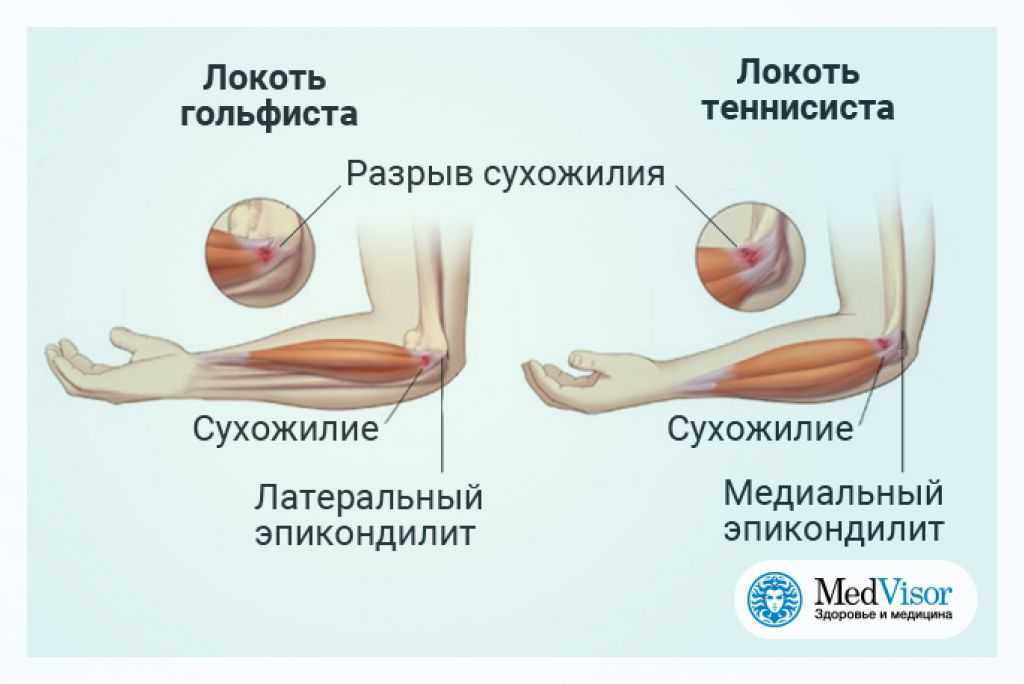
Таким образом, использование современных препаратов, особенно местного действия (Эфкамон), является эффективным методом купирования боли и сопутствующего воспаления при травматическом повреждении сухожильно–связочного аппарата, что способствует скорейшему восстановлению физической активности и возвращению к прежнему качеству жизни пациентов.
1. Михеев С.М. Применение местных средств в ревматологии. Русский медицинский журнал 2000: т.8 №7. – с. 300–302.
2. Насонова В.А., Фоломеева О.М., Амирджанова В.Н. Ревматические болезни в свете международной статистической классификации болезней и проблем, связанных со здоровьем (десятый пересмотр). Тер. арх. 1998: №5. – с.5–8.
3. Руководство по ревматологии. По ред. В.А. Насоновой, Н.В. Бунчука. – М. – 1997.
4. Силин Л.Л., Бровкин С.В. Применение гелей в комплексном лечении закрытых повреждений мягких тканей. Медицинская помощь 2001: №2.
Медицинская помощь 2001: №2.
5. Чичасова Н.В. Локальная терапия хронических заболеваний опорно–двигательного аппарата. Русский медицинский журнал 2001: т.9 №7–8. – с. 286–288.
6. Data from American Association of Retired Persons, the Administration on Aging, and the U.S. Bureau of the Sensus. A profile of older Americans, 1994.
Растяжение связок кисти руки: что делать?
Лучезапястный сустав – очень важный и в тоже время хрупкий сустав в опорно-двигательном аппарате человека.
Именно с его помощью мы с легкостью сгибаем и разгибаем кисти рук, можем крутить ими в стороны, совершать иные движения.
Но из-за своей хрупкости он часто травмируется.
Растяжение связок кисти руки, часто называемое как растяжение запястья, обычно происходит при падении на вытянутую руку или после длительной физической нагрузки. Подобные травмы редки в повседневной жизни и чаще всего встречаются у людей, играющих в футбол или баскетбол.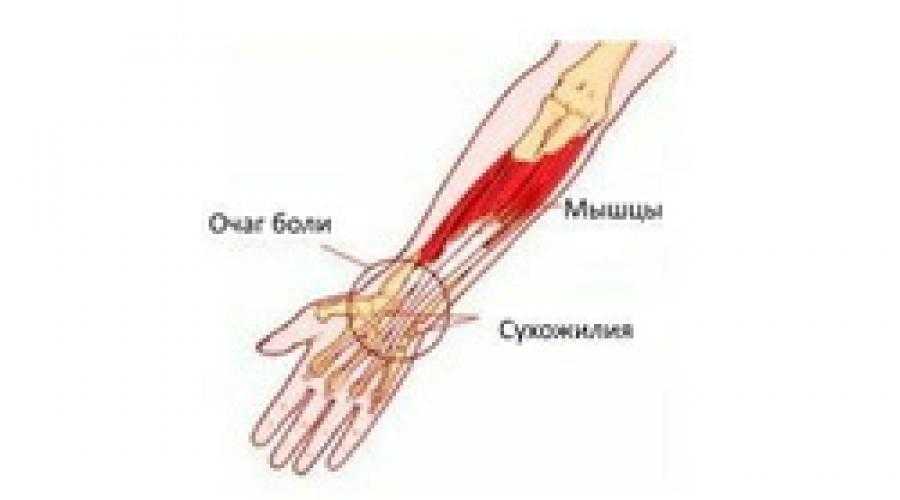 Связки — это сильные гибкие волокна соединяющие вместе кости и обеспечивающие стабильность во время движения в запястье, поэтому важно сохранять их здоровье, чтобы иметь возможность в полной мере использовать руку.
Связки — это сильные гибкие волокна соединяющие вместе кости и обеспечивающие стабильность во время движения в запястье, поэтому важно сохранять их здоровье, чтобы иметь возможность в полной мере использовать руку.
Чтобы предотвратить возможные повреждения или помочь вылечить уже имеющиеся стоит пользоваться лучезапястным ортезом.
Он эффективно фиксирует сустав в таком положении, в котором он будет правильно размещен и не будет подвергаться чрезмерным нагрузкам.
Когда использовать бандаж на руку
Бандаж на запястье используется в таких случаях:
- для профилактики травм, растяжений и ушибов во время усиленных нагрузок;
- для предупреждения обострений воспалительных заболеваний – артритов и артрозов;
- для иммобилизации запястья, используется жесткий фиксатор лучезапястного сустава;
- для первого пальца кисти;
- при болях в запястье;
- при переломах;
- при растяжении связок;
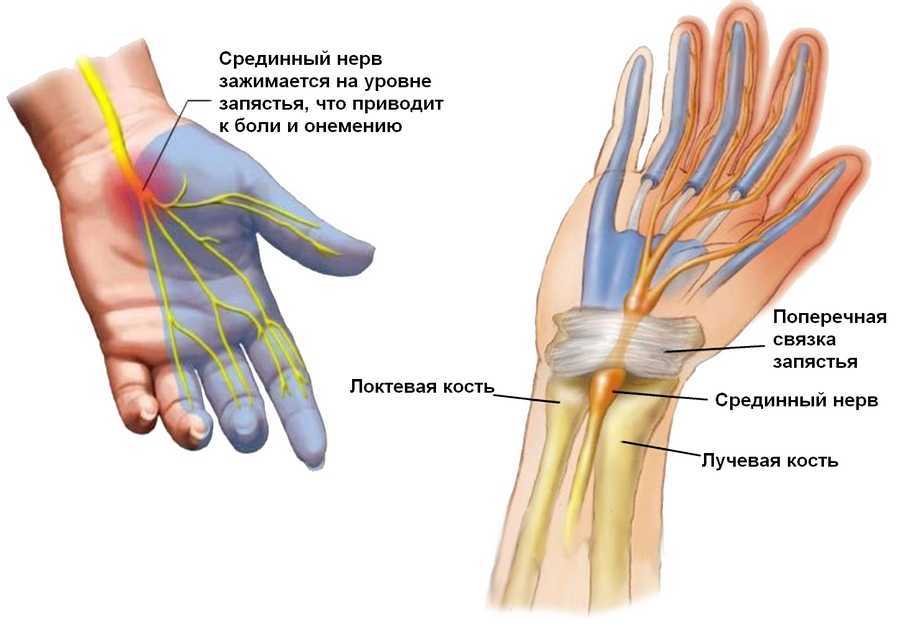
- при синдроме запястного канала;
- при тендините;
Бандаж для руки может иметь разную степень жесткости и силу фиксации в зависимости от назначения.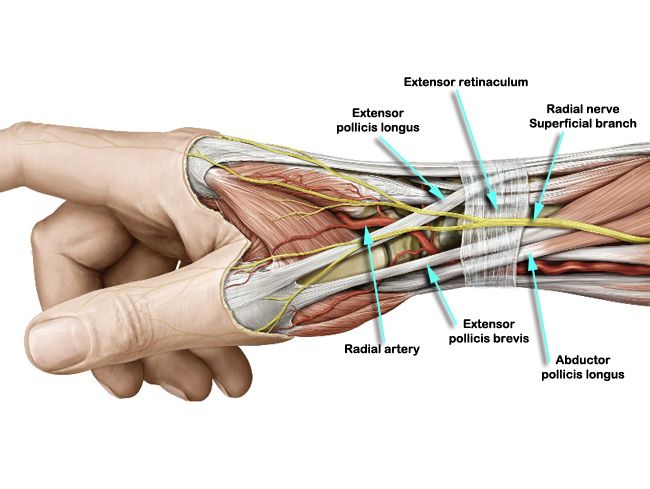
Виды лучезапястных ортезов
При травмах различной степени, когда необходимо зафиксировать сустав, чтобы предотвратить осложнения и ускорить процесс восстановления, надо купить бандаж для руки.
Основное отличие одного бандажа от другого в степени жесткости.
- Ортез легкой фиксации используются в профилактических целях или при легких формах растяжениях. Он может оказывать массажное действие, а также благодаря эластичным материалам и согревающее. Незаменимы они будут для спортсменов во время тренировок и соревнований. Они помогут предотвратить возможные ушибы, вывихи. Бандаж для кисти с фиксацией большого пальца рекомендуется приобрести в том случае, когда надо зафиксировать его в положении отдельно от остальных пальцев;
- Ортез с сильной фиксацией рекомендуется в послеоперационный период, при сильных ушибах или растяжениях, при разрывах связок, при переломах. Такой бандаж часто фиксирует не только кисть, но и несколько пальцев кисти рук.
 Бандаж на кисть руки с фиксацией большого пальца бывает лево- и правосторонний.
Бандаж на кисть руки с фиксацией большого пальца бывает лево- и правосторонний.
Показания к применению бандажа
Бандаж для запястья руки в зависимости от степени жесткости и назначения используется в таких случаях:
- при спортивных нагрузках как средство профилактики;
- при растяжении мышц и связок;
- при вывихе сустава кисти;
- при вывихе сустава пальца;
- при разрывах связок;
- при сильных травмах и переломах.
Разрыв или растяжение бицепса | Ортопедия
Что такое разрыв или растяжение бицепса?
Разрыв бицепса — это растяжение или разрыв двуглавой мышцы плеча или локтя. Разрыв может быть полным (сухожилие полностью оторвалось от кости) или частичным.
Разрывы или растяжения бицепса классифицируются как степени 1–3 в зависимости от тяжести травмы.
Типы разрывов или растяжений бицепса
- Степень 1 — легкая травма, сопровождающаяся перерастяжением двуглавой мышцы или сухожилия, как правило, без потери силы или подвижности.

- Степень 2 — вызывает умеренные разрывы бицепса или сухожилия с некоторой потерей подвижности или силы.
- Степень 3 — полный разрыв двуглавой мышцы или сухожилия, для восстановления может потребоваться хирургическое вмешательство.
Причины разрыва или растяжения бицепса
Существует множество причин разрыва или растяжения бицепса, в том числе: напряжение.
Факторы риска разрыва или растяжения бицепса
К лицам, подверженным риску разрыва или растяжения бицепса, относятся:
- Люди, занимающиеся видами спорта, требующими метания, такими как бейсбол или софтбол
- Люди с плохим кровообращением
- Люди с предыдущими травмами плеча или другими травмами плеча
- Люди, которые не разогреваются перед спортивными занятиями в должной мере
Симптомы разрыва или растяжения бицепса
Наиболее распространенным симптомом разрыва или растяжения бицепса является внезапный приступ боли в плече возле плеча. Вы также можете услышать «хлопающий» звук при разрыве сухожилия. Другими признаками разрыва сухожилия бицепса могут быть:
Вы также можете услышать «хлопающий» звук при разрыве сухожилия. Другими признаками разрыва сухожилия бицепса могут быть:
- Слабость в плече
- Синяк на плече
- Неспособность двигать или вращать рукой
- Изменение внешнего вида бицепса плеча (может выглядеть выпирающим)
- Мышечные спазмы
Диагностика разрыва или растяжения бицепса
Ваш врач может диагностировать разрыв или растяжение бицепса при полном медицинском осмотре. Ваш врач выяснит ваши симптомы и историю болезни, прежде чем проводить физические тесты. При полном разрыве диагноз очевиден из-за появления шишки на плече.
Другие состояния плеча, такие как травмы вращательной манжеты плеча, ущемление плеча и плечевой тендинит, часто сопровождают разрыв бицепса.
Ваш врач может назначить диагностические тесты, такие как рентген или МРТ, чтобы оценить тяжесть травмы и определить, есть ли у вас какие-либо другие заболевания.
Лечение разрыва или растяжения бицепса
В большинстве случаев нехирургические методы лечения облегчают симптомы, связанные с разрывом или растяжением бицепса. Нехирургические варианты лечения включают покой, лед и противовоспалительные препараты.
Нехирургические варианты лечения включают покой, лед и противовоспалительные препараты.
Другие нехирургические методы лечения могут включать:
- Физиотерапия и реабилитация — упражнения для улучшения гибкости плеча и увеличения его силы. Ваш физиотерапевт разработает индивидуальный план лечения.
- Терапия обогащенной тромбоцитами плазмы (PRP) — помогает ускорить процесс выздоровления путем введения концентрированных тромбоцитов фактора роста из крови обратно в пораженное плечо. PRP-терапия — новый метод лечения травм мягких тканей.
Пациенту редко требуется хирургическое лечение разрыва бицепса. К кандидатам на операцию относятся:
- Люди, которые испытывают хронические спазмы или мышечные боли в бицепсе около плеча
- Спортсмены, которым необходимо восстановить полный диапазон движений
- Люди, работа которых требует полной амплитуды движений в плечевом суставе
Существует несколько операций, которые ваш хирург может порекомендовать для восстановления разрыва бицепса, в том числе:
- Тенодез бицепса — во время операции тенодеза бицепса разорванный конец сухожилия бицепса фиксируется к кости с помощью винта.

- Акромиопластика и прямой тенодез — это процедура, которая чаще выполняется у молодых пациентов, у которых в анамнезе были травмы плеча.
Восстановление после разрыва или растяжения бицепса
Время, необходимое для восстановления после разрыва или растяжения бицепса, зависит от многих факторов, включая возраст и состояние здоровья пациента, а также тяжесть травмы. Легкие травмы занимают десять недель или более, в то время как более серьезные травмы, требующие хирургического вмешательства, могут занять месяцы, чтобы полностью восстановить функцию.
Ваш физиотерапевт и хирург-ортопед порекомендует вам носить повязку в течение четырех недель после операции и постепенно увеличивать количество укрепляющих упражнений по мере того, как вы становитесь сильнее. Физиотерапия будет иметь решающее значение для укрепления мышц, чтобы вы могли вернуться к своей повседневной деятельности.
Во время процесса восстановления избегайте участия в действиях, которые вызывают боль (кроме физиотерапии).
Запишитесь на прием к ближайшему специалисту-ортопеду
Места Mercy Health, которые могут вам помочь
Симптомы, лечение, восстановление и многое другое
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продуктов соблюдали стандарты безопасности и эффективности, мы:
- Оценили ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.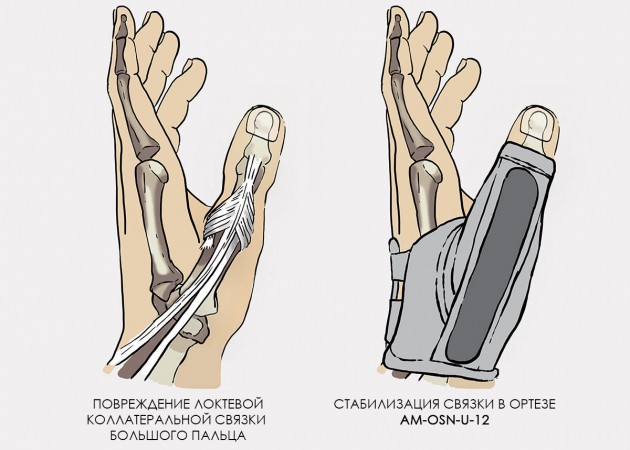
Обзор
Тендинит предплечья — это воспаление сухожилий предплечья. Предплечье — это часть руки между запястьем и локтем.
Сухожилия представляют собой мягкие полосы соединительной ткани, которые прикрепляют мышцы к костям. Они позволяют суставам сгибаться и разгибаться. Когда сухожилия раздражаются или травмируются, они воспаляются. Это вызывает тендинит.
Наиболее распространенным симптомом тендинита предплечья является воспаление. Это ощущается и выглядит как боль, покраснение и отек в предплечье. Тендинит предплечья может вызывать симптомы в области локтя, запястья и кисти или вокруг них.
Дополнительные симптомы тендинита предплечья включают:
- тепло
- слабость или потеря хватки
- пульсация или пульсация
- жжение
- скованность, часто усиливающаяся после сна, при попытке использовать локоть
- сильная боль предплечье
- неспособность переносить вес на предплечье, запястье или локоть
- онемение запястья, кистей, пальцев или локтя
- припухлость на предплечье
- ощущение трения при движении сухожилия
Ваш врач спросит вопросы о ваших симптомах, например, когда и как они начались и какие действия улучшают или ухудшают ваши симптомы. Они также изучат вашу историю болезни и осмотрят предплечье и окружающие суставы.
Они также изучат вашу историю болезни и осмотрят предплечье и окружающие суставы.
Если ваш врач подозревает тендинит, он может использовать диагностические методы визуализации для подтверждения диагноза. Тесты могут включать рентген или МРТ.
Лечение тендинита в домашних условиях обычно включает:
- немедленное и постоянное применение RICE-терапии
- использование безрецептурных противовоспалительных и обезболивающих препаратов
- прогрессивные упражнения на растяжку и укрепление
RICE-терапию
РИС означает отдых, лед, сжатие и возвышение. RICE-терапия может замедлить приток крови к месту травмы. Это помогает уменьшить воспаление и ускорить выздоровление.
Остальные
Предплечье участвует во многих различных движениях. Он так или иначе используется в большинстве видов деятельности и спорта. Может быть сложно полностью прекратить использование сухожилий предплечья. Их легко ошибочно использовать.
Рассмотрите возможность ограничения движения всего предплечья, локтя или запястья, чтобы обеспечить отдых в этой области. Вы можете использовать:
- брекеты
- шины
- бинты
лед
Аккуратно приложите пакет со льдом, завернутый в ткань или полотенце, к предплечью на 10 минут, затем сделайте перерыв на 20 минут. в течение дня. Обледенение особенно эффективно после того, как предплечье сильно использовалось или бездействовало, например, перед сном и первым делом утром.
Компрессия
Множество различных рукавов и бинтов предназначены для компрессии всего предплечья или его сегментов. В зависимости от тяжести симптомов компрессионные устройства можно носить в течение нескольких часов или оставлять на несколько дней или недель, за исключением купания или сна.
Высота
Держите предплечье поднятым на уровне выше сердца, чтобы уменьшить приток крови к нему. Некоторым людям полезно положить предплечье на подушку, когда они сидят или спят, или использовать перевязь при ходьбе и стоянии.
Некоторым людям полезно положить предплечье на подушку, когда они сидят или спят, или использовать перевязь при ходьбе и стоянии.
Безрецептурные препараты
Некоторые безрецептурные препараты могут облегчить симптомы, в том числе:
- противовоспалительные и обезболивающие препараты, такие как ибупрофен (Адвил), ацетаминофен (Тайленол) и напроксен натрия (Алив)
- обезболивающие кремы, спреи, или лосьоны с обезболивающими химическими веществами, такими как лидокаин и бензокаин
- натуропатические обезболивающие кремы, тоники или спреи с растительными болеутоляющими или обезболивающими средствами, такими как капсаицин, мята перечная, ментол или грушанка
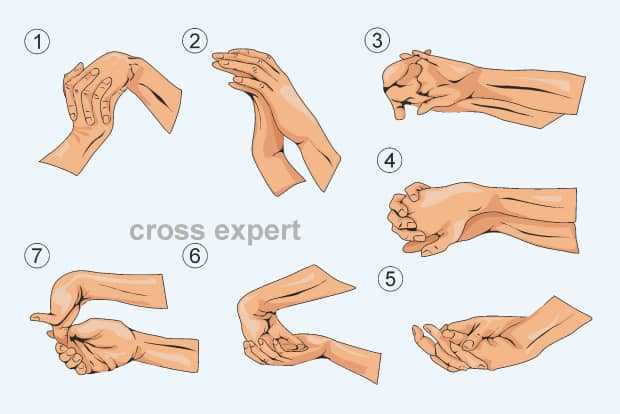
Растяжка и упражнения
Несколько упражнений на растяжку помогут медленно растянуть и укрепить воспаленные или поврежденные сухожилия.
Растяжка запястья вниз
- Вытяните руку наружу ладонью и пальцами вниз.
- Если шаг 1 не вызывает слишком сильной боли, медленно и осторожно потяните руку противоположной руки назад или к предплечью.

- Удерживать от 15 до 30 секунд.
Сгибание рук с отягощением
- Сидя, держите гантели весом от 1 до 3 фунтов, положив предплечья на бедра.
- Медленно согните или согните предплечье в локте, притягивая руки к телу, насколько это удобно.
- Верните руки в исходное положение на бедрах.
- Повторите это упражнение три раза по 10–12 повторений.
Массажные мячи или пенопластовый валик
- Используя любой удобный для вас уровень давления, медленно перекатывайте ткани предплечья по мячу или пенопластовому валику.
- Если вы попали в особенно болезненное или болезненное место, остановитесь и медленно надавите на это место, удерживая его в течение 15–30 секунд.
- Уменьшите давление и продолжайте вращать предплечьем от ладоней до бицепса.
Эластичная резинка
- Наденьте маленькую резинку или эспандер между большим и указательным пальцами так, чтобы она была достаточно тугой.

- Медленно вытяните большой и указательный пальцы наружу и друг от друга так, чтобы они образовали букву «V».
- Медленно верните большой и указательный пальцы в исходное положение.
- Повторить от 10 до 12 раз три раза подряд.
Ваш врач может назначить физиотерапию или обезболивающие препараты в тяжелых, длительных или инвалидизирующих случаях тендинита предплечья.
Другие виды лечения, которые может порекомендовать врач, включают:
- лечебный массаж
- физиотерапию
- рецептурные противовоспалительные и обезболивающие препараты
- инъекции кортикостероидов
- акупунктура, акупрессура или электростимуляция
- методы перекатывания и миофасциального расслабления
- экстракорпоральная ударно-волновая терапия
Вам может потребоваться операция для восстановления травмы, если у вас есть значительный разрыв или повреждение ткани. Ваш врач может также порекомендовать хирургическое вмешательство при тяжелом или длительном тендините, который не отвечает на другие виды терапии.
Если у вас еще нет лечащего врача, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
В легких случаях тендинита вам может потребоваться дать руке отдохнуть в течение нескольких дней. Воспаление должно пройти через две-три недели основного ухода.
Тяжелые или длительные случаи тендинита часто требуют полного покоя предплечья в течение нескольких дней. Вам также необходимо избегать действий, которые раздражают сухожилия, в течение нескольких недель или месяцев.
Если вам требуется операция на тендинит, вам, вероятно, потребуется дать руке отдохнуть в течение нескольких месяцев после операции. Вы также будете работать с физиотерапевтом или эрготерапевтом, чтобы изучить реабилитационные упражнения.
Все, что активирует сухожилия, может усилить боль при тендините. Определенные движения с большей вероятностью вызовут или усугубят ваши симптомы.
Движения, которых следует избегать при восстановлении после суднонита предплечья, включают в себя:
- , бросание
- Lifting
- Typing
- Texting
- Держа книгу или таблетку
- .
 также может усилить воспаление. К продуктам, вызывающим воспаление, относятся:
также может усилить воспаление. К продуктам, вызывающим воспаление, относятся:- рафинированные углеводы, такие как белый хлеб или макароны
- переработанное мясо
- безалкогольные напитки
- алкоголь
- жареные продукты
- красное мясо , питательная диета может улучшить ваше выздоровление.
Соблюдайте меры предосторожности при определенных видах деятельности, работе или спорте, чтобы предотвратить возникновение тендинита предплечья.
Лучший способ предотвратить тендинит, вызванный повторяющимися или интенсивными чрезмерными нагрузками, — это своевременно распознать признаки состояния и лечить их.
Избегайте действий, которые раздражают или используют сухожилия предплечья, если вы начинаете замечать симптомы этого состояния. Это может предотвратить ухудшение состояния.
Выполнение растяжек, рекомендуемых во время выздоровления от тендинита предплечья, также может снизить вероятность тяжелого или долговременного воспаления.

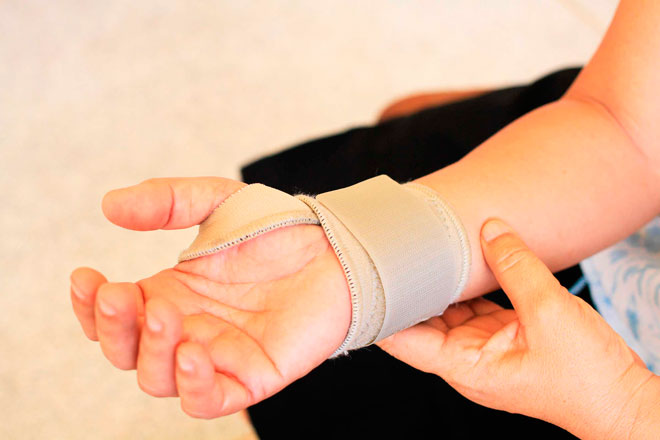 Бандаж на кисть руки с фиксацией большого пальца бывает лево- и правосторонний.
Бандаж на кисть руки с фиксацией большого пальца бывает лево- и правосторонний.


 также может усилить воспаление. К продуктам, вызывающим воспаление, относятся:
также может усилить воспаление. К продуктам, вызывающим воспаление, относятся: