норма набора массы тела беременной женщины
Многие женщины постоянно следят за своим весом и во время беременности начинают беспокоиться о набранных килограммах. Естественный набор веса «в положении» является абсолютно нормальным явлением. Будущим мамам следует знать больше о норме набора веса в каждом триместре.
Стоит отметить, что количество женщин с излишним весом во время беременности растет с каждым годом1. Чрезмерный вес негативно сказывается на самочувствии беременной, способствует появлению отеков, усложняет течение беременности и сами роды. Риски осложнений для будущих мам растут с каждым килограммом набранным сверх нормы.
Ниже представлены средние показатели прибавки, которые могут варьировать в меньшую или большую сторону. Чтобы не разочароваться от увиденных на весах цифр, стоит правильно взвешиваться. Делать это лучше утром, до завтрака, желательно всегда в одной одежде или нагой. Также стоит соблюдать интервал взвешиваний, так будет легче вести статистику.
Помимо домашней проверки веса, каждую будущую маму ежемесячно, в обязательном порядке, взвешивают при осмотрах в женской консультации. В третьем триместре процедуру проводят уже два раза за месяц.
Норма набора веса в разных триместрах
Считается, что допустимая прибавка в весе при беременности должна рассчитываться индивидуально. На значение прибавки может влиять изначальный вес и возраст, вредные привычки и даже принадлежность к определенной расе. Обычно, средним значением является прибавка от 9 до 11 кг. Более точные значения рекомендованной прибавки в весе сможет дать только врач, учитывая особенности организма беременной женщины и индекс массы тела (ИМТ)1.
- Первый триместр характеризуется незначительным набором веса. Некоторые женщины могут даже похудеть, что связано с токсикозом. Нормой считается прибавление в весе на 1-2 килограмма.
- Второй триместр незамеченным уже не останется, прибавка будет явной.
 Токсикоз и постоянная усталость перестают мучить, появляются определенные предпочтения в еде. Прибавление по 1 кг ежемесячно в этот период считается нормой.
Токсикоз и постоянная усталость перестают мучить, появляются определенные предпочтения в еде. Прибавление по 1 кг ежемесячно в этот период считается нормой. - Уже перед самыми родами будущая мама может увидеть, что стала больше на 11-16 кг. Именно эти цифры считаются нормальными. Если женщина ожидает двойню, показатель может увеличиться до 21 кг.
Тревожными сигналами во время беременности являются стремительный скачок в весе (резкий набор) или полное отсутствие прибавки. Снижение веса во втором или третьем триместре несет риски здоровью мамы и плода. В этот период растущему в утробе малышу просто необходимы питательные вещества, а их недостаток может приводить к патологиям и дефициту массы тела.
Из чего складывается набранный вес во время беременности
Основная часть прибавленного веса приходится на долю веса ребенка. В среднем плод весит от 3,2 до 3,6 килограмм. Но помимо веса ребенка, прибавка рассчитывается из следующего
- Увеличение объема крови составляет около 1,3-1,8 кг.

- Вес жидкости в организме повышается на 0,9-1,3 кг.
- Еще 2,7-3,6 кг – являются необходимыми жировыми отложениями.
- 0,9-1,3 кг приходится на значительное увеличение молочных желез.
- Плацента весит 0,7 кг.
- Матка увеличивается в массе на 0,9 кг.
Как уже было сказано, прибавка в весе до 16 кг является нормой и не должна доставлять беспокойств будущей маме.
Полезные рекомендации
Многие женщины, узнав о беременности, решают питаться «за двоих». Подобное является ярким заблуждением. Кушать нужно не «за», а «для» двоих. Лучше отдать предпочтение качеству продуктов, чем их количеству. Они должны быть богатыми на витамины, микроэлементы и питательные вещества. Лучше отказаться от постоянного употребления жареного, копченого, слишком соленого и перченного. Это позволит избежать проблем с метаболизмом и появления лишних кило.
Безусловно, игнорировать сильное желание съесть что-нибудь вкусненькое не стоит. Отправить мужа посреди ночи за вкусностями является важным обрядом, но злоупотреблять подобным не стоит. Рекомендуем посмотреть рекомендации по здоровому питанию во время беременности.
Отправить мужа посреди ночи за вкусностями является важным обрядом, но злоупотреблять подобным не стоит. Рекомендуем посмотреть рекомендации по здоровому питанию во время беременности.
Беременность накладывает на будущую маму массу ответственности и контроль веса является важной составляющей успешного вынашивания малыша!
▶Нормы набора веса при беременности ✅ МЦ ADONIS
Прибавка веса во время беременности — естественный процесс. Он необходим для благополучного вынашивания малыша. Будущие мамы в этот период особенно трепетно следят за появлением животика и за общей прибавкой в весе. У многих этот вопрос вызывает, порой, чрезмерную обеспокоенность. Опасаясь пополневших бедер или талии, некоторые женщины ограничивают себя в питании. Следить за фигурой нужно, но при этом не стоит забывать, что дефицит питательных веществ может быть опасен для плода.
Из чего состоит прибавочный вес беременной
Вес будущей мамы увеличивается не только благодаря внутриутробному росту малыша, но и за счет происходящих в ее организме изменений: увеличения объема крови, роста молочных желез и матки, появления жировых отложений.
Каждая женщина индивидуальна. Иногда худые женщины набирают больше веса, чем полненькие. Кроме того, у одних растёт только животик, а у других меняется вся фигура. Это зависит от обменных процессов в организме и, конечно, от количества и качества съеденного.
В норме за период беременности вес женщины увеличивается примерно на 9-15 кг. Этой нормы стараются придерживаться все будущие мамы. Недобор килограммов может говорить о недостатке питательных веществ. Чрезмерная прибавка в весе также нуждается в корректировке. И то, и другое нежелательно.
Причины слишком большого набора веса могут быть разными – приобретенными или генетическими. К первым относят аппетит и возраст женщины, токсикоз, многоплодную беременность или же патологическое течение беременности.
| За счет чего увеличивается вес будущей мамы | |
| Плод | 3200-3500 г |
| Плацентарная оболочка | 450-650 г |
| Матка | 1000 г |
| Околоплодные воды | 900 г |
| Тканевая жидкость | 2700 г |
| Увеличение объема крови | 1200 г |
| Увеличение молочных желез | 500 г |
| жировые отложения | 2400 г |
Набор веса по триместрам
Рассчитывая свою норму, будущая мама должна отталкиваться от своего обычного веса.
Таким образом, каждую неделю вес увеличивается на 200-400 г в зависимости от собственного веса женщины и от того, каким ожидается вес малыша. Чрезмерное увеличение веса может сигнализировать о появлении отеков. В любом случае, как стремительный набор, так и недобор нужно обязательно обсуждать со своим врачом.
Каким должно быть полноценное питание
Питание будущей мамы очень важно для нормального развития малыша. Прежде всего, оно должно быть сбалансированным, содержать оптимальное количество белков, сложных углеводов и жиров. Нежирные молочные продукты, рыба и морепродукты, мясо, крупы, а также овощи и фрукты — это основа здорового рациона.
Особенно ценны животные белки в первом триместре, когда происходит формирование органов и систем плода. А где-то на сроке 20-23 недель богатая белком пища должна составлять 60% от суточной нормы. Это 95-100 г белка в сутки. Оставшиеся 40% должны составлять продукты растительного происхождения.
Чтобы показатели гемоглобина в крови оставались в норме, нельзя забывать о продуктах, содержащих железо и фолиевую кислоту. Это печень, бобовые, брокколи, шпинат, листья салата, гречка и субпродукты. А для лучшего усвоения железа ешьте продукты, содержащие витамин С: капусту, зелень, сладкий перец и цитрусовые.
Не забывайте питаться дробно. В первой половине беременности можно кушать 4 раза в день, тогда как во второй – до 5-6 раз, но меньшими порциями.
Кроме здорового питания не менее важным условием нормального набора веса, да и успешной беременности в целом, является физическая активность. Она поможет вам все время оставаться в хорошей физической форме и подготовиться к родам.
Наслаждайтесь беременностью и будьте здоровы.
Также вы можете почитать, зачем беременным женщинам назначают фолиевую кислоту?
Весовая категория — статьи от специалистов клиники «Мать и дитя»
— На какие нормы прибавки в весе во время беременности сегодня ориентируются врачи?— Среднестатистическая прибавка за все девять месяцев составляет от 9 до 14 кг. Точная цифра зависит от множества факторов, но резкое отклонение в одну или в другую сторону от нормы должно настораживать. Чтобы высчитать допустимую прибавку, следует учитывать первоначальный вес будущей мамы: например, женщины хрупкого телосложения (астенического типа) должны набрать больше, чем изначально тучные женщины. Кроме того, важно учитывать триместр беременности.
— Как меняется вес в разных триместрах?
— Набор веса в течение всей беременности происходит неравномерно: в самом начале он практически незаметен, значительно возрастает к середине и может начать уменьшаться за две недели до родов. В первом триместре нормой считается как прибавка, так и потеря веса. В среднем за этот период будущая мама набирает от 1,5 до 2,5 кг. Во втором триместре малыш начинает активно расти и цифры будут уже другими: около 500 г в неделю для худеньких женщин, не более 450 г — для беременных с нормальным весом и не больше 300 г — для полных. В третьем триместре вес будущей мамы еженедельно не должен увеличиваться более чем на 300 г.
В первом триместре нормой считается как прибавка, так и потеря веса. В среднем за этот период будущая мама набирает от 1,5 до 2,5 кг. Во втором триместре малыш начинает активно расти и цифры будут уже другими: около 500 г в неделю для худеньких женщин, не более 450 г — для беременных с нормальным весом и не больше 300 г — для полных. В третьем триместре вес будущей мамы еженедельно не должен увеличиваться более чем на 300 г.
— За счет чего беременные набирают вес?
— Вопреки распространенному мнению, вес прибавляется не только за счет массы растущего малыша и жировой прослойки — они составляют примерно половину от общей цифры. На протяжении девяти месяцев у женщины увеличивается матка, объем циркулирующей крови и межклеточной жидкости, образуются околоплодные воды и плацента.
— Чем опасен излишек веса?
— Быстрый набор веса характерен для многоплодных беременностей, женщин с дефицитом массы тела и слишком молодых мам, организм которых еще развивается. Нередко он является результатом обычного переедания и требует корректировки режима питания. Диеты и разгрузочные дни (особенно так называемые «голодные») в период вынашивания ребенка категорически запрещены даже в том случае, если у беременной присутствует лишний вес. Очень важно следить, чтобы малыш получал все питательные вещества, витамины и микроэлементы, поэтому нужно просто сбалансировать свой рацион соответствующим образом.
Нередко он является результатом обычного переедания и требует корректировки режима питания. Диеты и разгрузочные дни (особенно так называемые «голодные») в период вынашивания ребенка категорически запрещены даже в том случае, если у беременной присутствует лишний вес. Очень важно следить, чтобы малыш получал все питательные вещества, витамины и микроэлементы, поэтому нужно просто сбалансировать свой рацион соответствующим образом.Излишек веса может возникнуть из-за задержки жидкости, что проявляется в виде отеков. Кстати, это особенно характерно для работающих беременных: сидячая работа провоцирует застой жидкости в нижних конечностях и патологическую прибавку в весе. В этом случае рекомендуется ношение компрессионного трикотажа, гимнастика для ног и регулярные пешие прогулки.
— Опасен ли, наоборот, медленный набор веса?
— Некоторые будущие мамы набирают первые килограммы только после 14-й недели — обычно это касается миниатюрных женщин, у которых нет генетической предрасположенности к полноте или женщин, страдающих токсикозом. В первом случае вес прибывает медленно на протяжении всех девяти месяцев, что при нормальном самочувствии беременной не должно вызывать опасений. Если же говорить о раннем токсикозе, то ко второму триместру недомогание обычно исчезает, масса тела приходит в норму и набор веса идет своим чередом.
В первом случае вес прибывает медленно на протяжении всех девяти месяцев, что при нормальном самочувствии беременной не должно вызывать опасений. Если же говорить о раннем токсикозе, то ко второму триместру недомогание обычно исчезает, масса тела приходит в норму и набор веса идет своим чередом.
Прибавка в массе тела во время беременности
Что является нормальной прибавкой в массе тела во время беременности?
Нормальная прибавка в массе тела во время беременности колеблется между 7-16 кг. Количество килограммов, которые Вы наберете во время Вашей беременности определяется несколькими факторами. Один из них: Ваша масса тела непосредственно перед наступлением беременности. Замечено, что женщины с низкой массой до беременности набирают в весе больше втечение беременности, и наоборот, с избыточной массой тела — меньше. Если Ваш вес до беременности укладывается в нормальные значения, то скорее всего Ваша прибавка будет составлять середину между 7 и 16 кг, т. е. 11 ½ кг.
е. 11 ½ кг.
Куда распределяются прибавленные килограммы?
-
плод — 3400 г
-
плацента — 650 г
-
околоплодная (амниотическая) жидкость — 800 мл
-
матка (увеличивается в размерах во время беременности) — 970 г
-
молочные железы (увеличиваются в размерах во время беременности) — 405 г
-
увеличение объема крови на 1450 мл
-
увеличение объема внеклеточной жидкости на 1480 г
-
жировые отложения — 2345 г
Индекс массы тела.
Для определения является ли вес конкретного пациента избыточным, низким или нормальным для его роста в медицине используют специальный индекс — индекс массы тела (ИМТ).
Индекс массы тела = масса тела в кг / рост в метрах 2.
Ваш ИМТ до наступления беременности
-
Если Ваш ИМТ перед наступлением беременности был меньше 20, это означает, что у Вас была низкая масса тела до беременности. Скорее всего Вы наберете за 9 месяцев большее количество веса, чем в женщины в среднем. Рекомендуемая прибавка за беременность при ИМТ меньше 20 — 13-16 кг.
-
Если Ваш ИМТ до беременности находится между 20-27, то это соответствует нормальным значениям веса. В этом случае рекомендуемая прибавка за беременность составляет 10-14 кг.
-
ИМТ до наступления беременности больше 27 говорит об избыточном весе (от 27-29 — избыточный вес, больше 29 — ожирение).
 Это совсем не означает, что Вы должны стараться сбросить вес во время беременности. Беременность — не время для диет. Попытки похудеть во время беременности могут отрицательным образом сказаться на внутриутробном развитие малыша. Поэтому, даже в случае исходного избыточного веса, Вам нужно набрать некоторое количество килограмм за период беременности, обычно от 7 до 9 кг.
Это совсем не означает, что Вы должны стараться сбросить вес во время беременности. Беременность — не время для диет. Попытки похудеть во время беременности могут отрицательным образом сказаться на внутриутробном развитие малыша. Поэтому, даже в случае исходного избыточного веса, Вам нужно набрать некоторое количество килограмм за период беременности, обычно от 7 до 9 кг.
Как происходит увеличение массы тела во время беременности?
Темп прибавки массы тела во время беременности — не менее важный параметр, чем общее количество килограмм набранных за 9 месяцев. В среднем, в первые 13 недель беременности Вы можете прибавить от 1 до 3 кг. Рекомендуемое увеличение массы тела к 20 неделе беременности составляет 4 кг. Дальнейшее увеличение массы тела в норме происходит постепенно, приблизительно по ½ кг в неделю (после 20 недели беременности).
Многоплодная беременность (двойня, тройня и т. д.) и прибавка в весе.
д.) и прибавка в весе.
Пока не существует четкого руководства о том, сколько должны набирать в весе женщины, которые вынашивают более одного малыша. Очевидно, что в среднем, им следует прибавить больше, чем женщинам с одним ребенком.
Важно понимать, что приведенные здесь цифры, не являются абсолютными и не представляют собой строгое правило, которым Вы должны руководствоваться, оценивая увеличение массы тела во время Вашей беременности. Регулярные визиты к врачу помогут Вам контролировать Ваш вес, понять насколько быстро или медленно Вы набираете массу тела и является ли нормой для Вас, то количество веса, которое Вы прибавили к конкретному периоду беременности.
Должна ли беременная женщина есть «за двоих»?
Во время беременности количество калорий, которые Вы потребляете должно быть увеличено, но это совсем не означает, что Вы должны есть «за двоих». В первые три месяца беременности Вам нужно дополнительно 100 калорий в день. В последующие шесть месяцев беременности потребность в энергии возрастает до 300 калорий в день в дополнение к обычному рациону.
В последующие шесть месяцев беременности потребность в энергии возрастает до 300 калорий в день в дополнение к обычному рациону.
Легче ли мне будет вернуться к моему исходному весу, если я постараюсь набрать меньше килограмм во время беременности?
Нет. Недавние исследования показали, что после родов и у женщин с рекомендуемой прибавкой и у тех, кто набрал меньше, чем нужно — нет разницы в количестве оставшегося дополнительного веса по сравнению с исходной массой тела до беременности.
Известно, что женщины, которые кормят грудью своих малышей, легче сбрасывают вес, набранный за время беременности.
Патологическое увеличение массы тела при беременности: патогенез, перинатальные, гравидарные и постгравидарные осложнения, профилактика
На правах рукописи
ПОКУСАЕВА Вита Николаевна
Патологическое увеличение массы тела при беременности: патогенез, перинатальные, гравидарные и постгравидарные осложнения, профилактика
14. 01.01 — Акушерство и гинекология (медицинские науки)
01.01 — Акушерство и гинекология (медицинские науки)
АВТОРЕФЕРАТ
диссертации на соискание ученой степени доктора медицинских наук
2 б ;:::н гон
Москва — 2014
005550247
005550247
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Смоленская государственная медицинская академия» Министерства здравоохранения Российской Федерации
Научные консультанты:
доктор медицинских наук,
профессор Ннкифоровский Николай Константинович
доктор медицинских наук,
профессор Трошина Екатерина Анатольевна
Официальные оппоненты:
Баранов Игорь Иванович — доктор медицинских наук, профессор, руководитель организационно-методического отдела Федерального государственного бюджетного учреждения «Научный центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Министерства здравоохранения РФ
Петрухин Василий Алексеевич — доктор медицинских наук, профессор, руководитель акушерского физиологического отделения государственного бюджетного учреждения здравоохранения Московской области «Московский областной научно-исследовательский институт акушерства и гинекологии» Министерства здравоохранения Московской области
Бирюкова Елена Валерьевна — доктор медицинских наук, профессор кафедры эндокринологии и диабетологии Государственного бюджетного образовательного учреждения высшего профессионального образования «Московский государственный медико-стоматологический университет имени А.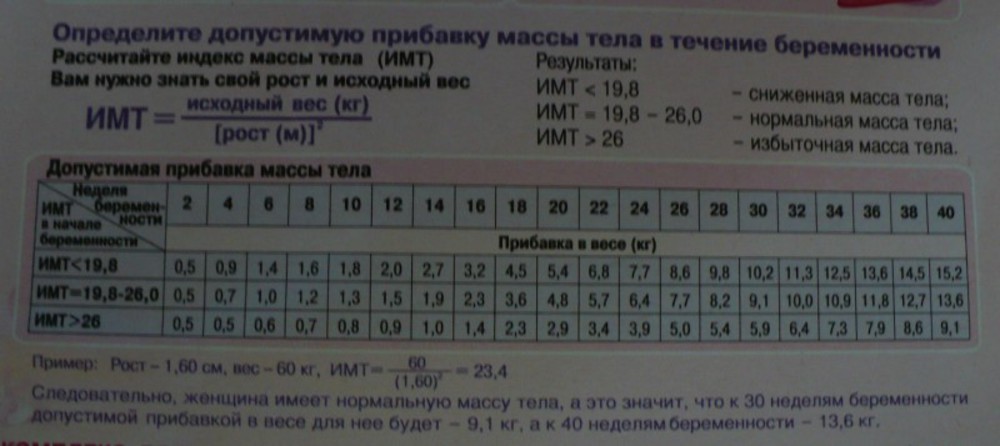 И. Евдокимова» Министерства здравоохранения РФ
И. Евдокимова» Министерства здравоохранения РФ
Ведущее учреждение: ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Министерства здравоохранения РФ
Защита состоится « » __2014 г. в 13 часов на заседании
диссертационного совета Д208.041.06, созданного на базе ГБОУ ВПО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения РФ (127473, г. Москва, ул. Делегатская, д. 20/1)
С диссертацией можно ознакомиться в библиотеке ГБОУ ВПО «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения РФ (127206, г. Москва, ул. Вучетича, д. 10а) и на сайте http://dissov.msmsu.ru
Автореферат разослан « И У!_2014 г.
Ученый секретарь Диссертационного совета
доктор медицинских наук, профессор Акуленко Лариса Вениаминовна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальпость исследования
В последние десятилетия тема метаболических нарушений стала одной из лидирующих в списке актуальных проблем современной медицины.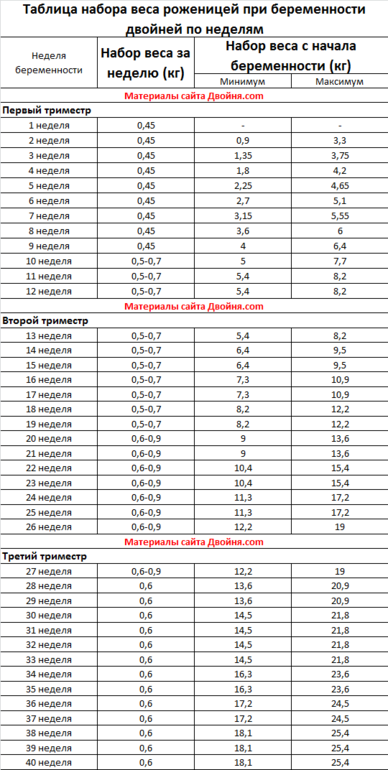 В частности, анализ литературы демонстрирует растущий интерес исследователей к изучению роли патологических изменений углеводно-жирового обмена в развитии нарушений менструальной функции, гиперпластических процессов репродуктивной сферы, бесплодия (Прилепская В.Н. и соавт., 2010). Существенное внимание уделяется разделу, который можно обозначить как «метаболические нарушения и беременность». Отечественные работы в этом направлении преимущественно сконцентрированы на вопросах ожирения и гестационного диабета (Макаров И.О. и соавт., 2011; Раджабова Ш.Ш. и соавт., 2011; Петрухин В.А. и соавт. 2012). В свою очередь, иностранные ученые начали активно прорабатывать различные аспекты гестационного увеличения массы тела (ГУМТ) (Chung J.G. et al., 2013; Dello Russo M. et al., 2013).
В частности, анализ литературы демонстрирует растущий интерес исследователей к изучению роли патологических изменений углеводно-жирового обмена в развитии нарушений менструальной функции, гиперпластических процессов репродуктивной сферы, бесплодия (Прилепская В.Н. и соавт., 2010). Существенное внимание уделяется разделу, который можно обозначить как «метаболические нарушения и беременность». Отечественные работы в этом направлении преимущественно сконцентрированы на вопросах ожирения и гестационного диабета (Макаров И.О. и соавт., 2011; Раджабова Ш.Ш. и соавт., 2011; Петрухин В.А. и соавт. 2012). В свою очередь, иностранные ученые начали активно прорабатывать различные аспекты гестационного увеличения массы тела (ГУМТ) (Chung J.G. et al., 2013; Dello Russo M. et al., 2013).
Научно-практическая значимость проблемы прироста веса при беременности, прежде всего, обусловлена крайне высокой частотой его патологических девиации в современной популяции беременных женщин (Simas Т.А. et al. , 2011; Hill В. et al., 2013). Международная статистика свидетельствует, что адекватно увеличивают вес не более половины из них, остальные имеют прибавки массы значительно выше или ниже рекомендуемых порогов. Причем, чрезмерное накопление веса встречается в 2-3 раза чаще, чем недостаточное, и регистрируется у 40-59% женщин (ЮМ, 2009; Chung J.G. et al., 2013). Популяционные исследования о распространенности патологического ГУМТ в Российской Федерации не проводились, однако отдельные научные публикации и практический опыт свидетельствуют о его значительной частоте (Суплотова JI.A. и соавт., 2011).
, 2011; Hill В. et al., 2013). Международная статистика свидетельствует, что адекватно увеличивают вес не более половины из них, остальные имеют прибавки массы значительно выше или ниже рекомендуемых порогов. Причем, чрезмерное накопление веса встречается в 2-3 раза чаще, чем недостаточное, и регистрируется у 40-59% женщин (ЮМ, 2009; Chung J.G. et al., 2013). Популяционные исследования о распространенности патологического ГУМТ в Российской Федерации не проводились, однако отдельные научные публикации и практический опыт свидетельствуют о его значительной частоте (Суплотова JI.A. и соавт., 2011).
Отметим, что на сегодняшний день специалисты не пришли к единому мнению о физиологической норме прироста веса (Alavi N. et al. 2013; Committee Opinion of ACOG, 2013). Так, несмотря на то, что Международная классификация
болезней (МКБ-10) выделяет два варианта патологического ГУМТ («Чрезмерное увеличение массы тела во время беременности» — 026.0 и «Недостаточное увеличение массы тела во время беременности» — 026. 1), на практике отсутствуют унифицированные методологические подходы к их диагностике. Кроме того, до настоящего времени нет четкого представления о природе патологического ГУМТ и факторах, способствующих аномальному приросту веса при беременности (ЮМ, 2009; ВнвБОп Б. е! а1., 2013). Существуют разногласия также в определении роли чрезмерного и недостаточного ГУМТ в развитии неблагоприятных акушерских и перинатальных исходов (Машип А А. е1 а1., 2011; вауПг Б. А. е1 а1. 2011; Уи Ъ. е1 а1., 2013). В свою очередь, отсутствие консенсуса в вопросе о причинно-следственных связях между нарушениями }глеводного и жирового обмена и гестационными осложнениями затрудняет разработку мер профилактики патологического ГУМТ и ассоциированных с ним проблем. К числу последних относят не только ближайшие, но и отдаленные осложнения: метаболический синдром, ожирение, сердечно-сосудистые и онкологические заболевания, формирующиеся у матери и ее ребенка в последующей жизни (Нейфельд И.В. и соавт., 2012; 1есЬусЬо\уз1а е! а1.
1), на практике отсутствуют унифицированные методологические подходы к их диагностике. Кроме того, до настоящего времени нет четкого представления о природе патологического ГУМТ и факторах, способствующих аномальному приросту веса при беременности (ЮМ, 2009; ВнвБОп Б. е! а1., 2013). Существуют разногласия также в определении роли чрезмерного и недостаточного ГУМТ в развитии неблагоприятных акушерских и перинатальных исходов (Машип А А. е1 а1., 2011; вауПг Б. А. е1 а1. 2011; Уи Ъ. е1 а1., 2013). В свою очередь, отсутствие консенсуса в вопросе о причинно-следственных связях между нарушениями }глеводного и жирового обмена и гестационными осложнениями затрудняет разработку мер профилактики патологического ГУМТ и ассоциированных с ним проблем. К числу последних относят не только ближайшие, но и отдаленные осложнения: метаболический синдром, ожирение, сердечно-сосудистые и онкологические заболевания, формирующиеся у матери и ее ребенка в последующей жизни (Нейфельд И.В. и соавт., 2012; 1есЬусЬо\уз1а е! а1.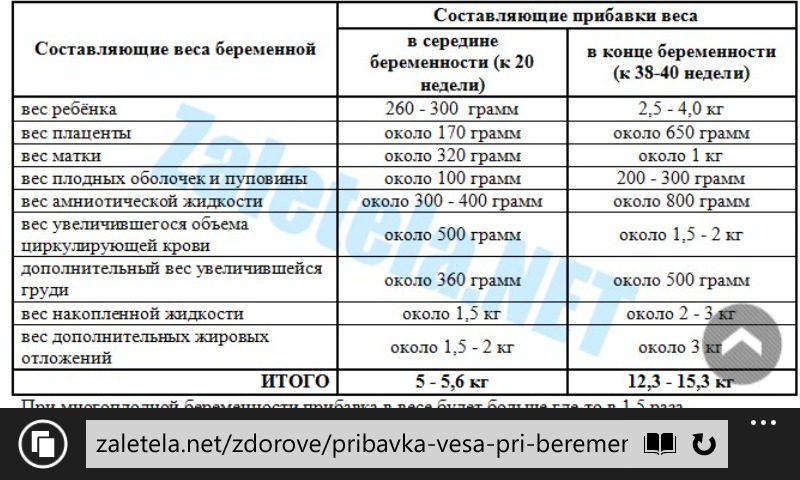 , 2011; МоШреШ А.Е. е! а1., 2012). В связи с этим «борьба» за оптимальное гестационное увеличение веса приобретает важное значение для сохранения здоровья популяции в целом. Данные проведенных ранее исследований позволяют предположить, что существенный вклад в профилактику патологического ГУМТ может внести модификация образа жизни беременной, и, прежде всего, ее питания и физической активности (Буданов П.В., 2008; \Villcox 1С. е1 а!., 2012). В свою очередь, информационное обеспечение процесса и контроль выполнения данных рекомендаций должны осуществлять медицинские работники, имеющие наиболее устойчивый контакт с беременной женщиной, то есть врачи женских консультаций. Однако сегодня в арсенале акушеров-гинекологов нет конкретных методик проведения таких консультаций, а вопросы патологического ГУМТ незаслуженно редко поднимаются в отечественной научной литературе. Подобный информационный вакуум свидетельствует о существенной недооценке значения гестационного увеличения массы тела,
, 2011; МоШреШ А.Е. е! а1., 2012). В связи с этим «борьба» за оптимальное гестационное увеличение веса приобретает важное значение для сохранения здоровья популяции в целом. Данные проведенных ранее исследований позволяют предположить, что существенный вклад в профилактику патологического ГУМТ может внести модификация образа жизни беременной, и, прежде всего, ее питания и физической активности (Буданов П.В., 2008; \Villcox 1С. е1 а!., 2012). В свою очередь, информационное обеспечение процесса и контроль выполнения данных рекомендаций должны осуществлять медицинские работники, имеющие наиболее устойчивый контакт с беременной женщиной, то есть врачи женских консультаций. Однако сегодня в арсенале акушеров-гинекологов нет конкретных методик проведения таких консультаций, а вопросы патологического ГУМТ незаслуженно редко поднимаются в отечественной научной литературе. Подобный информационный вакуум свидетельствует о существенной недооценке значения гестационного увеличения массы тела,
являющегося, несмотря на свою «простоту», важным маркером адекватности обмена веществ и физиологичности течения беременности. В связи с этим дальнейшее изучение причинно-следственных связей в формировании патологических отклонений ГУМТ актуально для разработки и обоснования патогенетических подходов к профилактике и коррекции связанных с ними неблагоприятных исходов беременности.
В связи с этим дальнейшее изучение причинно-следственных связей в формировании патологических отклонений ГУМТ актуально для разработки и обоснования патогенетических подходов к профилактике и коррекции связанных с ними неблагоприятных исходов беременности.
Цель исследования — научно обосновать и разработать комплексный метод ведения беременности, направленный на снижение частоты чрезмерного и недостаточного гестационного увеличения массы тела и связанных с ними акушерских, перинатальных и постгравидарных осложнений.
Для достижения указанной цели были поставлены следующие задачи.
Задачи исследования
1. Выяснить частоту распространения чрезмерного и недостаточного гестационного увеличения массы тела у беременных и основные факторы риска патологического ГУМТ.
2. Изучить особенности углеводного и жирового обмена при патологическом ГУМТ и оценить роль прегравидарных нарушений липидного обмена в патогенезе патологического ГУМТ.
3. Исследовать вклад жирового компонента ГУМТ в формирование гестационных и постгравидарных осложнений.
Исследовать вклад жирового компонента ГУМТ в формирование гестационных и постгравидарных осложнений.
4. Провести анализ течения беременности, родов у пациенток с чрезмерным и недостаточным ГУМТ.
5. Проанализировать перинатальные исходы у беременных с патологическим ГУМТ, а также оценить физическое развитие их младенцев на протяжении 1 года жизни.
6. Выяснить особенности лактации и послеродового восстановления массы тела у женщин с различным уровнем ГУМТ.
7. Установить причины низкой эффективности рутинного консультирования беременных в аспекте профилактики патологического ГУМТ и разработать
алгоритм ведения беременных, направленный на профилактику и коррекцию патологического ГУМТ.
Научная новизна
Впервые в России проведено комплексное (с использованием клинико-лабораторных и инструментальных методов) научное исследование, посвященное изучению патогенеза чрезмерного и недостаточного гестационного увеличения массы тела, и получены данные о связи особенностей углеводного и жирового обмена с гестационными и постгавидарными осложнениями при патологическом ГУМТ.
Доказано, что чрезмерное ГУМТ преимущественно сопряжено с высоким риском гестационных и постгравидарных осложнений для матери, а недостататочное — для плода.
Впервые в России получены новые данные, существенно расширяющие возможности ранней диагностики патологического ГУМТ и дано научное обоснование целесообразности использования предложенного алгоритма ведения беременности с проведением индивидуального консультирования женщин по вопросам питания и образа жизни.
Практическая значимость
На основе проведенного исследования доказано, что увеличение массы тела при беременности в первую очередь определяется пищевым поведением женщины, а лабораторные изменения углеводного и жирового обмена при патологическом уровне ГУМТ носят вторичный характер. При этом ГУМТ не зависит от уровня физической активности при беременности (в пределах рекомендуемой для беременных).
Данные, полученные при проведении комплексного исследования, свидетельствуют о том, что патологическое увеличение массы во многом связано с недостаточной информированностью женщин и неадекватным контролем со стороны врача.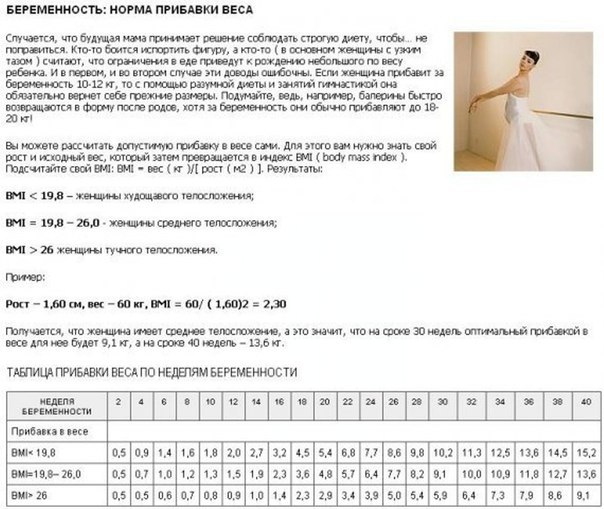
Результаты проведенного исследования демонстрируют негативную роль чрезмерного ГУМТ в развитии гестоза, гиполактии и нарушении восстановления
массы тела после родов. Доказано, что недостаточный гестационный прирост веса значительно увеличивает вероятность рождения маловесного ребенка.
Показано важное значение увеличения веса в первом триместре беременности в аспекте патологического ГУМТ и связанных с ним осложнений.
Информация о факторах риска чрезмерного и недостаточного ГУМТ может быть использована в программах прегравидарной подготовки женщин с нарушениями липидного обмена, курящих, не полностью восстановивших вес после предшествующих родов.
Алгоритм индивидуального ведения беременности, разработанный на основе полученных данных, позволяет снизить риск неадекватного увеличения веса.
Положения, выносимые на защиту:
1. В современных условиях патологическое увеличение массы тела (недостаточное и чрезмерное) относится к числу частых состояний, регистрируемых во время беременности. Факторы риска: неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановлением массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвига углеводного и липидного обмена.
Факторы риска: неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановлением массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвига углеводного и липидного обмена.
2. Варианты гестационного увеличения массы тела различаются по своим качественным составляющим и хронологии происходящих событий. Изменение массы тела, особенно ее жирового компонента, в 1 триместре беременности играет важную роль в формировании патологических девиаций ГУМТ и осложнений для матери и плода.
3. Чрезмерное гестационное увеличение массы тела ассоциировано преимущественно с развитием акушерских и постгравидарных осложнений у матери. Недостаточное ГУМТ приводит к задержке роста плода и связанных с ней нарушений адаптации новорожденного, но не несет существенных рисков для здоровья женщины.
4. Традиционное ведение беременных не предусматривает единых подходов к диагностике, профилактике и коррекции неадекватного ГУМТ. Кроме
Кроме
того, имеет место недостаточная информированность врачей и слабая мотивация женщин в выполнении получаемых рекомендаций. Предлагаемый алгоритм позволяет решить эту проблему и улучшить непосредственные и отдаленные исходы беременности для женщины и ее ребенка.
Внедрение результатов исследования в практику здравоохранения Результаты диссертационного исследования используются в работе женских консультаций и родовспомогательных учреждений г. Смоленска и Смоленской области. Материалы диссертации используются при обучении студентов, клинических интернов, ординаторов и слушателей циклов повышения квалификации врачей на кафедрах акушерства и гинекологии с курсом пренатальной диагностики, акушерства и гинекологии ФПК и ППС ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России, а также в научно-практических конференциях, проводимых на этих кафедрах.
Апробация работы Результаты диссертационного исследования представлены в докладах на VIII, XIII, XIV Всероссийских форумах «Мать и дитя» (г.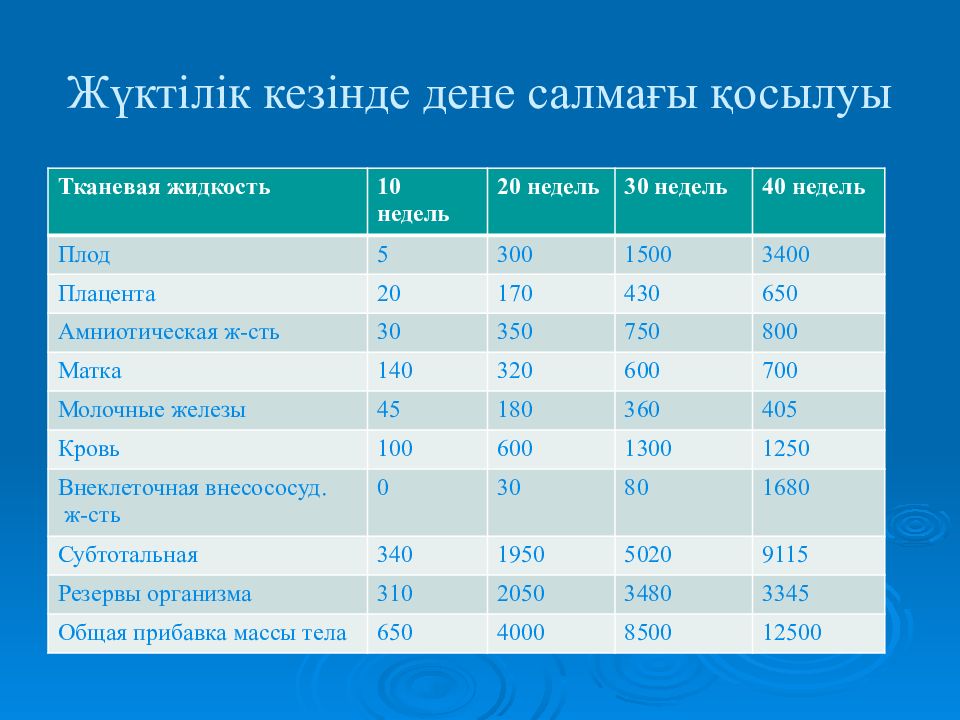 Москва, 2006, 2012, 2013), V Всероссийском и XX Юбилейном Всероссийском с международным участием конгрессах «Амбулаторно-поликлиническая помощь в эпицентре женского здоровья» (г. Москва, 2013, 2014), Международной научно-практической конференции, посвященной проблемам фетоплацентарной недостаточности (г. Витебск, 2012 г.), на межрегиональной научно-практической конференции «Эндокринно-обменные заболевания и беременность» (г. Смоленск, 2012 г.), на областной междисциплинарной научно-практической конференции «Метаболические нарушения при беременности» (г. Смоленск, 2013), областных совещаниях акушеров-гинекологов Смоленской области (г. Смоленск, 2011, 2012, 2013).
Москва, 2006, 2012, 2013), V Всероссийском и XX Юбилейном Всероссийском с международным участием конгрессах «Амбулаторно-поликлиническая помощь в эпицентре женского здоровья» (г. Москва, 2013, 2014), Международной научно-практической конференции, посвященной проблемам фетоплацентарной недостаточности (г. Витебск, 2012 г.), на межрегиональной научно-практической конференции «Эндокринно-обменные заболевания и беременность» (г. Смоленск, 2012 г.), на областной междисциплинарной научно-практической конференции «Метаболические нарушения при беременности» (г. Смоленск, 2013), областных совещаниях акушеров-гинекологов Смоленской области (г. Смоленск, 2011, 2012, 2013).
В завершенном виде диссертационная работа доложена и обсуждена 5 февраля 2014 года на межкафедральном заседании ГБОУ ВПО «Смоленская государственная медицинская академия» Министерства здравоохранения РФ.
Публикации
Основное содержание диссертационного исследования отражено в 35 публикациях, из них 13 в рецензируемых журналах, рекомендованных ВАК, и 1 монография. Оформлено 1 рационализаторское предложение.
Оформлено 1 рационализаторское предложение.
Личный вклад автора в проведенное исследование Автором разработан дизайн исследования, проанализированы и обобщены представленные в литературе материалы по рассматриваемой проблеме. Самостоятельно изучены и проанализированы 529 индивидуальных карт беременных и родильниц, историй родов и развития новорожденного, а также амбулаторных карт детей. У 173 пациенток выполнен проспективный анализ исходов беременности и родов, лактации, восстановления массы тела на протяжении первого года после родов, а также состояния их детей в момент рождения и в течение первого года жизни. Лично или при непосредственном участии автора проведено клинико-лабораторное исследование углеводного и жирового обмена у этих женщин. Автором проведена статистическая обработка и анализ полученных результатов, на основании которых сделаны обоснованные выводы. Разработанный алгоритм ведения беременности внедрен в работу практического здравоохранения.
Структура и объем диссертации Диссертация изложена на 307 страницах, состоит из введения, обзора литературы, описания материала и методов исследования, 5 глав собственных исследований, заключения, выводов, практических рекомендаций, библиографического списка, включающего 424 источника (отечественных — 94, иностранных — 330), 5 приложений. Работа иллюстрирована 80 рисунками, 40 таблицами.
Работа иллюстрирована 80 рисунками, 40 таблицами.
СОДЕРЖАНИЕ РАБОТЫ Материал и методы исследования
Работа выполнена в течение 2010-2013 гг. на базе ГБОУ ВПО «Смоленская государственная медицинская академия» Минздрава России. Проведено когортное исследование 529 пациенток, состоявших на учете по поводу беременности в
женских консультациях города Смоленска в 2010-11 гг. Методом сплошной выборки 356 женщин было включено в ретроспективное исследование и 173 — в проспективное. Критериями включения служили: возраст старше 18 лет, отсутствие анамнестических и лабораторных данных, указывающих на сахарный диабет, отсутствие тяжелой соматической патологии. Критерии исключения: многоплодие, прерывание беременности до 37 недель гестации, гестационный диабет (по критериям ВОЗ, 1999). Все женщины оформили «Информированное согласие на участие в исследовании».
Средний возраст обследованных составил 26,8±0,4 года (95%ДИ 26,7-27,2). В зарегистрированном браке на момент наступления беременности состояли три четверти женщин (384 — 72,6%), брак не был зарегистрирован у 131 (24,8%), 14 (2,6%) считали себя одинокими. Распределение по социальному статусу обусловлено особенностями выборки — в анализ включены только городские жительницы: студентки — 45 (8,5%), домохозяйки — 108 (20,6%), рабочие — 166 (31,4%), служащие — 210 (39,7%). По паритету родов распределение было следующим: первородящие — 358 (67,7%) и повторнородящие (171 — 32,3%).
Распределение по социальному статусу обусловлено особенностями выборки — в анализ включены только городские жительницы: студентки — 45 (8,5%), домохозяйки — 108 (20,6%), рабочие — 166 (31,4%), служащие — 210 (39,7%). По паритету родов распределение было следующим: первородящие — 358 (67,7%) и повторнородящие (171 — 32,3%).
Наблюдение за беременными проводилось в соответствии с нормативными документами согласно действовавшему на момент проведения исследования «Порядку оказания акушерско-гинекологической помощи» (Приказ МЗ и CP № 808н от 02.10.2009 г.). Помимо этого, в соответствии с поставленной целью и задачами, в 1 триместре беременности, 22-24, 32-34 недели гестации, а также на 3 сутки, через 3, 6, 9 и 12 месяцев после родов проведена клинико-лабораторная оценка состояния углеводного и жирового обмена. В исследовании анализировались течение беременности, родов, послеродового периода, перинатальные исходы, продолжительность лактации, степень и скорость восстановления массы тела после родов, антропометрические характеристики младенца (рост, вес) на протяжешт первого года жизни.
Антропометрические измерения (масса тела, рост, окружности шеи, плеча, живота, бедер) у женщин проводились согласно регламентирующим нормативным документам (Приказ МЗ РФ № 624 от 07.10.2005). Толщина кожно-жировых
складок определялась каттером по стандартной методике в области трехглавой мышцы плеча, над верхне-передней частью гребня подвздошной оси, на середине расстояния от надколенника до пахового сгиба. С использованием полученных результатов вычислены индекс массы тела (ИМТ) по формуле Кетле и процент жировой массы тела (%ЖМТ) по формуле, предложенным для женщин A. Jackson и соавт. (1980). Массу считали нормальной при значениях ИМТ в пределах 18,524,9 кг/м2, недостаточной (дефицит) — менее 18,5 кг/м2, избыточной — 25-29,9 кг/м2, ожирением — 30 кг/м2 и более (ВОЗ, 1999). Треть женщин, включенных в исследование, имела избыточную массу тела (107 — 20,2%) и ожирение (41 — 7,8%), 39 (7,3%) — дефицит массы и у 342 (64,7%) прегравидарная масса соответствовала норме.
Гестационная прибавка массы тела оценивалась по триместрам и в целом за беременность согласно «Руководству по прибавкам массы во время беременности» в зависимости от исходного ИМТ (ЮМ, 2009): рекомендуемая прибавка для женщин с нормальным весом — 11,5-16 кг, для пациенток с дефицитом массы — 12,5-18 кг, при избытке массы — 7-11,5 кг, при ожирении — 5-9 кг. Отклонения в меньшую сторону расценивали как недостаточное, в большую -как чрезмерное увеличение веса. Прибавку в пределах рекомендуемых значений имели менее половины женщин (232 — 43,8%), у четверти пациенток (131 — 24,8%) она была меньше, у трети 166 (31,4%) — больше рекоменду емой.
Пищевое поведение женщины изучалось опросно-анкетным методом по разработанной нами анкете с учетом потребностей небеременной, беременной и кормящей женщины в основных макронутриентах. Фактическое питание изучалось по среднесуточному потреблению различных продуктов с учетом их количества и разнообразия, кратности и режима приема пищи. Для объективизации оценки употребляемой женщиной пищи использовали цветные альбомы фотографий порций блюд и продуктов в натуральную величину, разработанные в Институте питания РАМН.
Для объективизации оценки употребляемой женщиной пищи использовали цветные альбомы фотографий порций блюд и продуктов в натуральную величину, разработанные в Институте питания РАМН.
Физическую активность выясняли при опросе и считали ее нормальной, если женщина имела 150 минут в неделю умеренной или 75 минут в неделю
интенсивной аэробной физической нагрузки, или их адекватную комбинацию. Соответственно, отклонения от этих рекомендаций расценивали как более активный образ жизни или недостаточный уровень физической активности (Кривонос О.В. и соавт., 2012).
Состояние фето-плацентарной системы при различных вариантах гестационного увеличения массы оценивалось по соответствию показателей фетомеггрии и плацентографии сроку гестации, ультразвуковой оценке количества околоплодных вод и состоянию кровотока в системе мать-плацента-плод. 173 беременным, участвовавшим в проспективной части исследования, в скрининговые сроки проведено УЗИ, в 34 и 38 недель — кардиотокографическое исследование с автоматизированным анализом записи. У 122 беременных во втором и третьем триместрах гестации оценивался кровоток в системе мать-плацента плода (в обеих маточных артериях и артерии пуповины) с определением индекса резистентности. Ультразвуковое и допплерометрическое исследование проводилось на аппаратах «ACUSON S2000 Women’s Imaging» («Siemens»), кардиотокографическое на аппарате Sonicaid®Team с функцией анализа Саге («Oxford Medical»).
У 122 беременных во втором и третьем триместрах гестации оценивался кровоток в системе мать-плацента плода (в обеих маточных артериях и артерии пуповины) с определением индекса резистентности. Ультразвуковое и допплерометрическое исследование проводилось на аппаратах «ACUSON S2000 Women’s Imaging» («Siemens»), кардиотокографическое на аппарате Sonicaid®Team с функцией анализа Саге («Oxford Medical»).
У 83 беременных проанализировано влияние прегравидарных и гестационных метаболических изменений на эластичность печени. Эластографию проводили аппаратом «Fibroscan» («Echosens») по средней подмышечной линии в области правой доли печени в 9-10 межреберье под контролем ультразвукового лоцирования. Результаты оценивались по шкале METAVIR. Ультразвуковая эластография проводилась от 1 до 4 раз: первое исследование (в 13-14 недель) — у 32 женщин, второе (в 24-28 недель) — у 71, третье (в 33-36 недель) — у 56, четвертое (через 3-6 месяцев после родов) — у 27. Всего проведено 186 исследований.
Из лабораторных методов диагностики использовали предусмотренные нормативными документами общеклннические анализы. У 85 пациенток, помимо стандартного лабораторного обследования, дополнительно в 9-12, 24-26, 32-33 недели гестации провели лабораторную оценку углеводного и жирового обмена:
определяли концентрацию холестерина (ХС), триглицеридов (ТГ), липопротеидов низкой (ЛПНП) и высокой плотности (ЛПВП), проинсулина, уровни гликемии и инсулина натощак и после проведения стандартного глюкозо-толерантного теста (75 г глюкозы) с последующим расчетом индекса инсулинорезистености HOMO-IR по формуле: глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5. Уровень глюкозы в плазме крови исследовался ферментативным глюкозооксидазным методом. В случае выявления гипергликемии, соответствующей критериям гестационного диабета (ВОЗ, 1999), пациентка исключалась из дальнейшего исследования. Исследование липидного профиля плазмы крови (ОХ, ТГ, ЛПНП, ЛПВП) проводилось ферментативным фотометрическим методом. Количественное определение инсулина, проинсулина и С-пептида в плазме крови проводилось иммуноферментным методом.
Количественное определение инсулина, проинсулина и С-пептида в плазме крови проводилось иммуноферментным методом.
Массу и рост детей при рождении и на протяжении первого года жизни определяли по стандартным методикам. У 467 новорожденных проведена оценка соответствия массы тела гестационному сроку (таблицы Г.М.Дементьевой и Е.В.Короткой, 1980). Патологическими девиациями массы ребенка считали крупные (выше 90 перцентили) и малые к сроку гестации (ниже 10 перцентили) значения. Состояние при рождении оценивали по шкале Апгар на 1 и 5 минуте жизни, а также по наличию у новорожденного признаков морфофункциональной незрелости и переношенности, отечного синдрома, родовых травм, стигм и аномалий развития. При анализе особенностей периода ранней постнатальной адаптации учитывали выраженность неврологической симптоматики проявления кожно-геморрганического синдрома, клинико-лабораторные проявления гипербилирубинемии.
При морфологическом исследовании 106 плацент оценивали степень зрелости ворсин соответственно сроку беременности, признаки активации компенсаторно-приспособительных механизмов, хронической плацентарной недостаточности, воспалительных изменений.
Для выявления и оценки тяжести депрессии и тревоги использовалось анкетирование с оценкой по шкале A.S.Zigmond и R_P.Snaith (1983),
предложенной для использования в условиях общей медицинской практики с целью первичного выявления тревоги и депрессии у пациентов. Интерпретация данных проводилась по суммарному показателю по каждой подшкале (тревога и депрессия). Нормой считали сумму баллов, не превышающую 7, 8-10 баллов расценивали как субклинически выраженную тревогу/депрессию, 11 баллов и выше — клинически выраженную тревогу/депрессию.
Статистическая обработка результатов исследования Статистический анализ проводился по методикам, изложенным в руководствах по анализу медико-биологических данных (Гланц С., 1998; Герасимов А.Н., 2007). В зависимости от цели анализа использовались методы определения линейных корреляции Пирсона, метод ранговой корреляции Спирмена, критерий точный критерий Фишера, критерий Стьюдента, знаковый ранговый тест Вилкоксона. Оценку’ значимости различий количественных признаков в связанных совокупностях проводили непараметрическим методом с использованием критерия Вилкоксона. Сравнение количественных показателей выполнялось с использованием критериев Манна-Уитни, парного двухвыборочного Ь теста для средних, В описательной статистике использовались средняя величина (М), стандартное отклонение (БО) и доверительный интервал (95% ДИ), а также относительный риск (ОР) и отношение шансов (ОШ). С целью статистического изучения связи между явлениями и оценки тесноты установленной связи использовали метод ранговой корреляции Спирмена с интерпретацией результатов по шкале Чеддока. Анализ гипотезы о взаимосвязи состояния обменных процессов матери с развитием гравидарных, постгравидарных и перинатальных осложнений проведен с использованием максимальной сопряженности исследуемых признаков. Пороговая величина анализируемого признака определялась по максимальному значению критерия %2. Далее полученная пороговая величина использовалась для категоризации признака. Уровень значимости при проведении статистического анализа определен р<0,05.
Сравнение количественных показателей выполнялось с использованием критериев Манна-Уитни, парного двухвыборочного Ь теста для средних, В описательной статистике использовались средняя величина (М), стандартное отклонение (БО) и доверительный интервал (95% ДИ), а также относительный риск (ОР) и отношение шансов (ОШ). С целью статистического изучения связи между явлениями и оценки тесноты установленной связи использовали метод ранговой корреляции Спирмена с интерпретацией результатов по шкале Чеддока. Анализ гипотезы о взаимосвязи состояния обменных процессов матери с развитием гравидарных, постгравидарных и перинатальных осложнений проведен с использованием максимальной сопряженности исследуемых признаков. Пороговая величина анализируемого признака определялась по максимальному значению критерия %2. Далее полученная пороговая величина использовалась для категоризации признака. Уровень значимости при проведении статистического анализа определен р<0,05.
Результаты собственных исследований и их обсуждение
Для выяснения причин патологического гестационного увеличения массы тела, прежде всего, мы проанализировали прегравидарный трофологический статус беременных. В результате определено, что ГУМТ и исходная масса женщины имеют отрицательную связь — чем выше абсолютные значения ИМТ, тем меньше килограммов набирает беременная за весь период гестации (г=-0,16, р=0,000). Самую низкую прибавку веса имели пациентки с исходным ожирением, значимо больше увеличивали массу женщины с ее исходным избытком, а максимальные значения отмечены в группе беременных с нормальной массой тела и ее дефицитом (табл. 1). Такая закономерность объясняется тем, что прирост наиболее вариабельного жирового компонента обратно пропорционален исходной массе тела: чем больше жировых отложений существовало до беременности, тем меньше их должно появиться за период гестации.
В результате определено, что ГУМТ и исходная масса женщины имеют отрицательную связь — чем выше абсолютные значения ИМТ, тем меньше килограммов набирает беременная за весь период гестации (г=-0,16, р=0,000). Самую низкую прибавку веса имели пациентки с исходным ожирением, значимо больше увеличивали массу женщины с ее исходным избытком, а максимальные значения отмечены в группе беременных с нормальной массой тела и ее дефицитом (табл. 1). Такая закономерность объясняется тем, что прирост наиболее вариабельного жирового компонента обратно пропорционален исходной массе тела: чем больше жировых отложений существовало до беременности, тем меньше их должно появиться за период гестации.
Таблица 1 — Гестационное увеличение массы тела при различном исходном ИМТ
Показатель Прегравидар1шй ИМТ, кг/м»
<18,5 18,5-24,9 25-29,9 >30
п=39 п=342 п=107 п=41
Средняя прибавка массы тела за 14,2+5,1 13,9+4,1* 12,3+4,3* 9,3+3,9*
беременность (М), кг
Доверительный интервал (30), кг 12,5-15,9 13,4-14,3 11,4-13,2 7,8-10,8
р<0,05 при сравнении показателей между отмеченными группами
Однако, несмотря на полученную разниц}’ средних, при учете рекомендаций по прибавкам веса для конкретного индекса массы ситуация кардинально меняется (рис. 1). Анализ показывает, что чем меньше весит пациентка, тем выше вероятность патологически малой прибавки и, наоборот.
1). Анализ показывает, что чем меньше весит пациентка, тем выше вероятность патологически малой прибавки и, наоборот.
Наиболее тревожная ситуация складывается в группе женщин с избыточной массой тела — только треть из них набирает должное количество килограммов, а 60% превышают рекомендуемые нормы, что вполне соответствует международным данным (рис. 2).
о———————
дефицит норма тбыгок ожирение
прегравндарная масса тела * — р<0,05 при сравнении между группами
Рисунок 1 — Гестационное увеличение массы тела при различном исходном ИМТ (пунктиром указаны прибавки веса, рекомендуемые для данного ИМТ)
<18,5 18,5-24,9 25,0-29,9 10.0 и> лрегравидарный индекс масса тела (кг\м2) ■ недостаточное О рекомендуемое □ чрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих нормальный вес Рисунок 2 — Распределение беременных с различным исходным ИМТ по уровню гестационного увеличения массы (относительно рекомендуемого)
Вероятно, именно эти результаты лежат в основе утверждения о том, что причиной чрезмерного увеличения веса являются исходные нарушения обмена, в частности, инсулинорезистентность. Однако исследований, научно подтверждающих подобное утверждение, ни в отечественной, ни в зарубежной литературе нами не найдено. Изучая патогенетические звенья патологического увеличения веса, мы провели анализ результатов гормонального и биохимического обследования 85 беременных с различным уровнем
Однако исследований, научно подтверждающих подобное утверждение, ни в отечественной, ни в зарубежной литературе нами не найдено. Изучая патогенетические звенья патологического увеличения веса, мы провели анализ результатов гормонального и биохимического обследования 85 беременных с различным уровнем
гестационного прироста массы: 36 — с рекомендуемым, 15 — с недостаточным и 34 — с чрезмерным. Оказалось, что в 1 триместре беременности все пациентки имели примерно одинаковые показатели углеводного и жирового обмена (рис. 3).
Мяаш
денммль Я-2(и«мм> и-им
5 |
О. * -
!5;
1Шим Г. Я -
(Х0.05
Ы-М»>д»ь »-34 м
М »ма1% Л И М«ДЧЧ
— — НСДОСШОЧНОС «
-р<коме«\еиос -
-тбыгочнсе
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемое ГУМТ Рисунок 3 — Динамика показателей углеводного обмена при различном уровне гестационного увеличения массы тела
Исключение составляет уровень тощаковой глюкозы. Вне зависимости от прегравидарной массы тела в группе с недостаточным увеличением веса концентрация глюкозы значимо превышата аналогичный показатель в группах с физиологической и избыточной прибавкой (р<0,05). Гипергликемия у этих пациенток, вероятно, возникает в ответ на ночную гипогликемию (постгипокликемическая гипергликемия) и объясняется тем, что многие из этих женщин имели явления токсикоза, потерю веса или отсутствие его прироста к сроку первого исследования (10-12 недель). При нормальной и чрезмерной прибавке массы отмечена идентичная динамика и уровни тощаковой гликемии на протяжении всей беременности: небольшое снижение в первой половине гестации и незначительное повышение до исходного уровня в конце беременности (р<0,05).
Вне зависимости от прегравидарной массы тела в группе с недостаточным увеличением веса концентрация глюкозы значимо превышата аналогичный показатель в группах с физиологической и избыточной прибавкой (р<0,05). Гипергликемия у этих пациенток, вероятно, возникает в ответ на ночную гипогликемию (постгипокликемическая гипергликемия) и объясняется тем, что многие из этих женщин имели явления токсикоза, потерю веса или отсутствие его прироста к сроку первого исследования (10-12 недель). При нормальной и чрезмерной прибавке массы отмечена идентичная динамика и уровни тощаковой гликемии на протяжении всей беременности: небольшое снижение в первой половине гестации и незначительное повышение до исходного уровня в конце беременности (р<0,05).
У беременных с недостаточным ГУМТ изначально более высокие показатели гликемии прогрессивно снижались в течение всей беременности и к 32-34 неделям они были не только значимо ниже исходных, но и ниже показателей в группе с нормальным и избыточным ГУМТ (р<0,05).
Анализ результатов глюкозотолерантного теста показал, что при нормальном и чрезмерном приросте веса постпрандиальная гликемия прогрессивно увеличивается на протяжении беременности (р<0,05). Особенностями динамики при недостаточной прибавке было ее снижение на протяжении первой половины гестации (р<0,05), а затем, как и в других группах, отмечалась тенденция к повышению (р>0,05).
Важные результаты получены при анализе базальной концентрации инсулина, ведь именно ей нередко отводится роль триггера метаболических расстройств при беременности. Показатели, полученные в 1 триместре, не отличались между группами. При рекомендуемой прибавке веса базальная концентрация инсулина на протяжении беременности меняется несущественно. При чрезмерной — со второго триместра гестации уровень инсулинемии начинает прогрессивно увеличиваться (р<0,05), превышая к концу беременности и исходные показатели, и показатели в других группах (р<0,05). При недостаточном ГУМТ, наоборот, чувствительность тканей к инсулину увеличивается, что сопровождается более низким уровнем глюкозы и соответствующим снижением концентрации инсулина (р<0,05). Таким образом, изменение чувствительности к инсулину, скорее, является следствием, а не причиной патологической прибавки массы тела при беременности.
Таким образом, изменение чувствительности к инсулину, скорее, является следствием, а не причиной патологической прибавки массы тела при беременности.
Концентрация проинсулина не меняется на протяжении беременности, и различия между группами не выявляются. Отметим, что этот показатель в нашем исследовании не показал достаточной диагностической информативности и прогностической ценности.
Липидный обмен, аналогично углеводному, отражает изменения, возникающие вторично вслед за увеличением массы тела. И при чрезмерном приросте веса они имеют черты, характерные для метаболического синдрома -
снижение уровня ЛПВГТ и увеличение триглицеридов (рис. 4). При недостаточном, увеличении веса, наоборот, происходит рост неатерогенной фракции липидов.
к.-Д1*1яточн|н: -
И Й1ЫТ№11К№
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемое ГУМТ
Рисунок 4 — Динамика показателей липидного обмена при различном уровне гестационного увеличения массы тела
Аналогичные по характеру изменения зарегистрированы при эластографии печени. При рекомендуемом увеличении массы изменение печеночной плотности в динамике не носило принципиального характера. При недостаточном уровне ГУМТ имеется существенное уменьшение этого показателя во втором триместре с последующим возвращением до исходного значения (р<0,05). При чрезмерном ГУМТ прослеживается тенденция к увеличению плотности печени на протяжении всей гестации (р>0,05). Интересно, что исходно результаты эластографии при беременности не связаны с прегравидарной массой женщины, однако через 3 месяца после родов проявляется их достаточно тесные взаимоотношения с весом пациентки: при увеличении ИМТ эластичность печени снижалась (г=-0,46, р>0,05). Еще более существенное влияние, чем ГУМТ и ИМТ, на структуру печеночной ткани оказывает изменение состава тела — между величиной эластического модуля печени и количеством жировой ткани выявлена значимая умеренная отрицательная связь (г=-0,43, р<0,05). Причем эта зависимость сохранялась на протяжении беременности и после родоразрешения (р<0,05).
При рекомендуемом увеличении массы изменение печеночной плотности в динамике не носило принципиального характера. При недостаточном уровне ГУМТ имеется существенное уменьшение этого показателя во втором триместре с последующим возвращением до исходного значения (р<0,05). При чрезмерном ГУМТ прослеживается тенденция к увеличению плотности печени на протяжении всей гестации (р>0,05). Интересно, что исходно результаты эластографии при беременности не связаны с прегравидарной массой женщины, однако через 3 месяца после родов проявляется их достаточно тесные взаимоотношения с весом пациентки: при увеличении ИМТ эластичность печени снижалась (г=-0,46, р>0,05). Еще более существенное влияние, чем ГУМТ и ИМТ, на структуру печеночной ткани оказывает изменение состава тела — между величиной эластического модуля печени и количеством жировой ткани выявлена значимая умеренная отрицательная связь (г=-0,43, р<0,05). Причем эта зависимость сохранялась на протяжении беременности и после родоразрешения (р<0,05). Наиболее существенное влияние %ЖМТ имеет в первой половине гестации (г=-
Наиболее существенное влияние %ЖМТ имеет в первой половине гестации (г=-
0,49, р<0,05), когда в организме женщины идет основное накопление энергетических запасов в виде жировых отложений. Учитывая важное влияние инсулинорезистентности в патогенезе неалкогольной жировой болезни печени, мы сравнили показатели эластографии с лабораторными показателями обмена. Уровень базального (г=0,26, р<0,05) и стимулированного инсулина (г=0,40, р<0,05) в 1 триместре и позитивно коррелирует с печеночной плотностью. К середине гестации проявляется отрицательная связь с концентрацией ЛПВП (г=-0,34, р<0,05).
Таким образом, не найдя подтверждения гипотезе о безусловном влиянии исходных обменных нарушений на уровень гестационного прироста массы, мы предположили, что причиной высокой частоты патологического увеличения веса, в том числе у пациенток с исходными нарушениями жирового обмена, является неадекватное питание. И действительно, с достаточной долей уверенности можно утверждать, что погрешности питания, которые имела женщина до беременности, переходят и гестацию, причем зачастую даже усугубляются (рис. 5).
5).
До
; беременности
»Избыток быстрых углеводов (р=0.003) •Отсутствие полноценного завтрака (р«0,014) ______ -Недостаток растительной клетчатки (р=0.043)__,__-
•Избыток быстрых углеводов (р=0.027) и жиров (р*0.02в) ■Отсутствие полноценного завтрака (р=0.030) ! •Недостаток растительной клетчатки (р=0,043)
Рис)»нок 5 — Питание и риск чрезмерного гестационного увеличения массы тела (значение «р» при сравнении с женщинами, имеющими рекомендуемые прибавки веса)
В нашем исследовании с чрезмерным гестационным увеличением веса оказались связаны практика жестких ограничительных диет, отсутствие полноценного завтрака, избыток быстрых углеводов и жиров. Недостаточное
• Практика «жестких» диет (р=0,042) •Отсутствие полноценного завтрака (р=0,010) •Избыток быстрых углеводов (р*0,044) и жиров (р*0,012)
До 20 недель беременности
После 20 недель беременности
увеличение веса обусловлено потреблением пищи в объемах менее рекомендуемых для беременных (р<0,05). Отметим, что физическая активность, оказывающая существенное влияние на прегравидарную массу тела (р<0,05), в период беременности утрачивает свою роль регулятора веса (р>0,05).
Отметим, что физическая активность, оказывающая существенное влияние на прегравидарную массу тела (р<0,05), в период беременности утрачивает свою роль регулятора веса (р>0,05).
Проведенный анализ продемонстрировал увеличение риска чрезмерных прибавок веса у повторнородящих (г=0,12, р<0,05). Однако при мультифакторном анализе оказалось, что связь эта обусловлена не самим фактом предшествующей беременности, а увеличением массы тела в связи с ней, причем вне зависимости от количества «задержавшихся» килограммов (р<0,05). При этом абсолютный уровень ГУМТ при прошлых беременностях не был связан с риском патологических девиаций веса в течение данной гестации, что подчеркивает важность адекватного восстановления веса после родов.
Еще одним управляемым фактором, с точки зрения влияния на метаболизм, является курение (табл. 2). Его прекращение во время беременности в 1,5 раза увеличивало риск чрезмерной прибавки массы (51,6% против 33,3% у неку рящих, р<0,05). В то же время, продолжение курения не снижает риск избыточного прироста веса (32,3%). Частота недостаточного ГУМТ при этом не имела достоверных различий у некуривших (26,3%), продолживших (26,3%) и прекративших курить (16,2%) (р>0,05).
В то же время, продолжение курения не снижает риск избыточного прироста веса (32,3%). Частота недостаточного ГУМТ при этом не имела достоверных различий у некуривших (26,3%), продолживших (26,3%) и прекративших курить (16,2%) (р>0,05).
Таблица 2 — Прегравидарный ИМТ и гестационное увеличение массы тела у женщин с нормальным весом в зависимости от отношения к табакокурению
Показатель Некурящие Курящие Прекратившие курение
п= 99 п= 57 п=37
М±БП ДИ М±ЗП ДИ М±БО ДИ
ИМТ, кг/м’ 21,8±2,0 21,2-22,4 20,8±2,4* 20,2-21,5 21,9±1,8 21,0-22,7
ГУМТ, кг 14,7±4,9 13,6-15,6 14,0±4,5 12,9-15,3 16,6±5.0** 14,9-18,3
* — р<0,05 при сравнении с некурящими;** — р<0,05 при сравнении с некурящими и курящими
Важно, что во второй половине беременности, в период максимального роста плода, курящие пациентки набирают меньшую массу, что может негативно
сказаться на темпах внутриутробного роста плода. Так, в первой половине беременности некурящие женщины имеют наименьшие темпы прироста массы (4,9±1,5, 5,8±2,9 и 6,1±2,9 кг, соответственно, некурящие, продолжающие курить и прекратившие курение, р>0,05). —чрезмерное ГУМТ
—чрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ
Рисунок 6 — Количество жировой ткани у пациенток с различным уровнем гестационного увеличения массы тела
При чрезмерном увеличении веса происходило избыточное, по сравнению с нормой, накопление жира и неадекватный липолиз в конце беременности, что способствовало увеличению процента жира по сравнению с исходным уровнем (р<0,05). Данный факт демонстрирует реальное последствие патологически избыточной прибавки массы при беременности — накопление жировой ткани с риском трансформации в метаболический синдром. Интересно, что недостаточный
гестационный прирост веса практически не сказывался на количестве жировой ткани у беременной, то есть недостаток прибавки веса обусловлен, в большей степени, плодово-плацентарным компонентом и безжировой массой.
Отметим, что аналогичные изменения имеются как в общей популяции беременных, так и среди женщин с исходно нормальной массой тела (табл. 3).
3).
Таблица 3 — Показатели антропометрии у женщин с нормальным весом и
различным уровнем его гестационного увеличения
Антропометрический показатель ГУМТ
Недостаточное (п=18) Рекомендуемое (п=37) Чрезмерное (п=29)
м±зо 95%ДИ М±БО 95%ДИ Mi.SU 95%ДИ
ИМТ, кг/м* 21Д)±1,9 20,1-21,0 21,0±1,8 20.3-21,6 21,7±1,7 21,1-22,4
ГУМТ, кг 9,1±1,9* 8,2-10,0 13,4±1,5 12,9-13,9 20,7±3,4* 19,4-22,0
ГУМТ, г/нед. 204±48* 204-251 338±37 325-350 531±93* 497-566
%ЖМГ:
1 триместр 19,8±4,6 17,1-22,4 20,5±4,б 19,0-22,1 23,2±4,1* 21,6-24,8
2 триместр 21,2±4,1 18,7-23,7 22,9±5,1 21,1-24,7 28,1±4,9* 26,1-30,2
3 триместр 21,8±4,4 19,0-24,6 23,5±5,2 21,6-25 29,7±5,0* 27,4-32,1
К родам 19,9±б,0 16,1-23,7 19,0±5,2 16,5-1,6 27,7±5,4* 23,9-31,6
* — р<0,05 при сравнении с беременными, имевшими рекомендуемое ГУМТ
В отличие от величины гестационной прибавки, прегравидарная масса не является самостоятельным фактором, способствующим увеличению веса и накоплению жировой ткани: в группах с разным индексом массы тела не выявлено отличий между исходным уровнем жира и его количеством к моменту родов. При исходно нормальном ИМТ накопление подкожного жира происходило постепенно в течение первой (р<0,05) и второй половины гестации (р<0,05). По нашим данным, активный липолиз с достоверным уменьшением %ЖМТ начинался в 3 триместре ближе к родам (р<0,05). При дефиците массы и ее избытке увеличение жировых отложений происходило только в первой половине беременности (р<0,05). Далее значимых сдвигов не отмечено. При ожирении количество жировой массы у беременной практически не меняется.
При исходно нормальном ИМТ накопление подкожного жира происходило постепенно в течение первой (р<0,05) и второй половины гестации (р<0,05). По нашим данным, активный липолиз с достоверным уменьшением %ЖМТ начинался в 3 триместре ближе к родам (р<0,05). При дефиците массы и ее избытке увеличение жировых отложений происходило только в первой половине беременности (р<0,05). Далее значимых сдвигов не отмечено. При ожирении количество жировой массы у беременной практически не меняется.
В ходе исследования выявлено, что результаты калиперометрии позволяют не только объективно оценить состав тела беременной, но и в некоторой степени отражают изменения углеводного и жирового обмена. В 1 триместре %ЖМТ коррелирует с базальной (г=0,47) и стимулированной (г=0,25) инсулинемией, индексом инсулинорезистентности HOMO-IR (г=0,35) и концентрацией холестерина (г=0,28) (р<0,05). Во 2 триместре помимо базальной инсулинемии (г=0,39) и индекса инсулинорезистентности (г=0,39) прослеживается положительная связь с уровнем триглицеридов (г=0,32) и отрицательная с уровнем ЛПВП (г=-0,29) (р<0,05). В 3 триместре, когда основные потребности матери и плода осуществляются за счет липолиза, %ЖМТ связан только с базальной секрецией инсулина (г=0,40) и индексом HOMO-IR (г=0,38) (р<0,05). Аналогичные прич1гано-следственные связи %ЖМТ с показателями углеводного обмена имелись и к моменту родов: с базальной (i=0,50) и стимулированной (г=0,47) концентрацией инсулина, а также инсулинорезистентностью (г=0,47) (р<0,05).
В 3 триместре, когда основные потребности матери и плода осуществляются за счет липолиза, %ЖМТ связан только с базальной секрецией инсулина (г=0,40) и индексом HOMO-IR (г=0,38) (р<0,05). Аналогичные прич1гано-следственные связи %ЖМТ с показателями углеводного обмена имелись и к моменту родов: с базальной (i=0,50) и стимулированной (г=0,47) концентрацией инсулина, а также инсулинорезистентностью (г=0,47) (р<0,05).
Проведя анатиз гестационной динамики веса, мы выяснили, что избыток или недостаток ГУМТ закладывается уже в 1 триместре. Прирост первоначальной массы более, чем на 2,5 кг у величивает риск чрезмерной прибавки почти в 2,5 раза (ОР=2,4, 95%ДИ 1,3-4,0; р<0,05). И наоборот, те женщины, которые потеряли массу и не восстановил ее к 12 неделям, с такой же вероятностью рискуют недостаточно увеличить свой вес (ОР=2,4, 95%ДИ 1,2-5,1; р<0,05). Однако в связи с тем, что на практике фиксируется не исходная масса женщины, а ее значения при первой явке (в среднем на 8-9 неделе), «набранные килограммы» часто не учитываются, что приводит к диагностическим ошибкам: диагноз устанавливается только к концу второго триместра, когда уже сложно что-либо кардинально изменить (рис. 7).
7).
Кроме того, традиционный подход к определению прироста массы (разность массы между двумя явками женщины в консультацию) может вводить врача в заблуждение, так как подвержен значительным колебаниям. Недостаточная информативность подобной методики побудила нас разработать гравидограммы,
позволяющие объективно оценивать гестационное увеличение веса у пациенток с различной массой и своевременно назначать корректирующие мероприятия.
-недостаточно» -рекомендуемое -—чрезмерное ГУМТ
16,7 ♦ 1М* в,1.
* — р<0,05 при сравнении с данными медицинской документации Рисунок 7 — Динамика гестационного увеличения массы тела у беременных с нормальным исходным весом
Таким образом, резюмируя полученные данные о факторах риска патологического увеличения веса, можно выделить следующие: пищевой дисбаланс, прегравидарные нарушения липидного обмена, увеличение массы в связи с предшествующей беременностью и родами, курение, а также недостаточная информированность врачей и женщин в вопросах ГУМТ.
Далее для выяснения риска формирования акушерских осложнений при патологическом увеличении веса были проанализированы особенности течения беременности, родов и послеродового периода у 173 пациенток: 63 — с рекомендуемым, 47 — с недостаточным и 63 — с чрезмерным ГУМТ. Оказалось, что, не оказывая существенного влияния на риск большинства гестационных осложнений, чрезмерное увеличение веса ассоциировано с высокой вероятностью развития гестоза, или, согласно современным дефинициям, преэклампсии (ОР=2,6; 95% ДИ 1,4-5,2; р<0,05). Причем этот риск пропорционален прегравидарной массе. По сравнению с женщинами, имевшими нормальный вес и его рекомендуемую прибавку при беременности, чрезмерный прирост массы увеличивает частоту гестоза при нормальном ИМТ — в 2 раза (ОР=2,2; 95% ДИ 1,1-
4,9, р<0,05), при избыточной массе — почти в 2,5 раза (ОР=2,6; 95% ДИ 1,0-5,8; р<0,05), а при ожирении — более, чем в 5 раз (ОР=5,2; 95% ДИ 2,2-5,2; р<0,05). При исходном дефиците массы тела гестоз отмечен только при чрезмерном ГУМТ (1 из 17 — 5,8%, р<0,05). Определено, что пороговая величина, увеличивающая риск гестоза у беременных с нормальной массой тела составляет 16,5 кг, а с ее прегравидарным избытком -12,5 кг.
Определено, что пороговая величина, увеличивающая риск гестоза у беременных с нормальной массой тела составляет 16,5 кг, а с ее прегравидарным избытком -12,5 кг.
В свою очередь, недостаточная гестационная прибавка является, в определённой степени, протекторным фактором, снижающим риски гестоза — ни у одной из 47 женщин с недостаточным увеличением веса гестоз не зарегистрирован (р<0,05). Важно подчеркнуть, что в тех случаях, когда пациентки набирали массу в пределах рекомендуемых значений, достоверных отличий в частоте гестоза у пациенток с разным исходным ИМТ не отмечалось.
Тяжесть клинических проявлений и сроки манифестации гестоза определялись как прегравидарными нарушениями липидного обмена, так и величиной ГУМТ. Но даже при исключении взаимного влияния сохраняется связь ИМТ и ГУМТ с наличием гипертензии и протеинурии (р<0,05).
В отношении других осложнений гестации отметим негативную тенденцию к увеличению частоты угрозы прерывания беременности и реализации инфекционно-воспалительных заболеваний при патологическом увеличении веса (табл. =24,33, р=0,000), б из них за время гестации увеличили вес более рекомендуемого.
=24,33, р=0,000), б из них за время гестации увеличили вес более рекомендуемого.
Таблица 4 — Частота гестационных осложнений и воспалительных заболеваний у пациенток с различным уровнем гестационного увеличения массы тела
Гестационные осложнения и ГУМТ
заболевания при Недостаточное Рекомендуемое 11=63 Чрезмерное
оеременности п=47 п= 63
абс. % абс. % абс. %
Гестоз 0 0* И 17,5 29 46,0*
Угроза прерывания беременности, 1 триместр 18 38,3 25 39,7 24 38,1
Угроза прерывания беременности, 2 триместр 10 21,3 12 19,0 16 25,4
Угроза прерывания беременности, 3 триместр 9 19,1 10 15,9 15 23,8
Анемия 24 51,1 34 54,0 33 52,4
ОРЗ, 1 триместр 19 40,4 25 39,7 24 38,1
ОРЗ, 2 триместр 11 23,4 12 19,0 16 25,4
ОРЗ, 3 триместр 11 23,4 9 14,3 14 22,2
Вульвовагинит 29 61,1 37 49,2 39 61,9
Инфекции
мочевыделптельной 6 12,7 5 7,9 4 6,3
системы
* — р<0,05 при сравнении с группой женщин о рекомендуемым ГУМТ
При анализе течения родов и особенностей родоразрешения не выявлено различий в продолжительности родового акта, длительности безводного периода, а также частоте развития различных осложнений родов и послеродового периода (табл.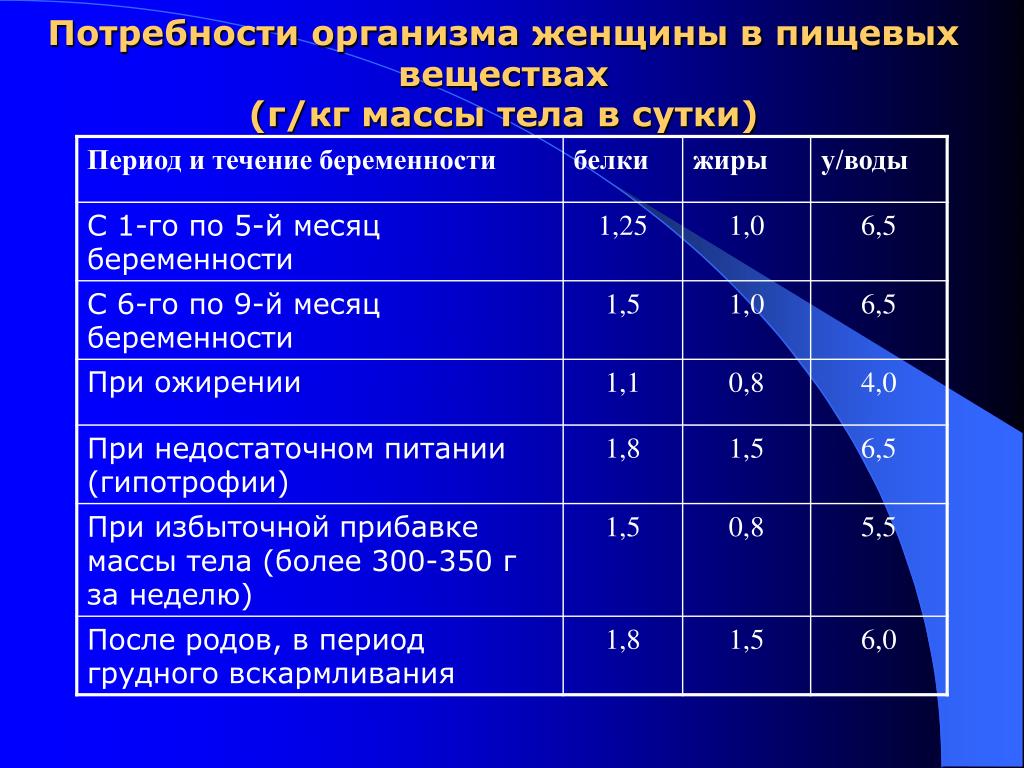 5).
5).
Данные, приведенные в таблице б, демонстрируют, что за исключением экстренного кесарева сечения, необходимость других медицинских вмешательств и операций не была связана с уровнем ГУМТ. Разница в частоте абдоминального родоразрешения была обусловлена упоминавшимся выше гестозом.
Таблица 5 — Частота осложнений родового акта у пациенток с разным уровнем гестационного увеличения массы тела
Осложнения родов ГУМТ
Недостаточное Рекомендуемое Чрезмерное
п=43 п=бЗ п= 62
а ос. % абс. % абс. %
Преждевременный/ранний 21 48,8 36 57,1 26 41,9
разрыв плодных оболочек
Аномалии родовых сил, в т.ч. 13 30,2 23 36,5 23 37,1
-первичная слабость 8 18,6 10 15,9 8 12,9
— вторичная слабость 1 2,3 4 6,3 4 6,5
— дискоординация 1 2,3 2 3,2 1 1,6
-быстрые /стремительные роды 3 7,0 7 11,1 10 16,1
Разрывы шейки матки 4 9,3 7 9,5 4 6,5
Разрывы влагалища 5 11,6 И 17,5 5 8,1
Разрывы промежности 5 11,6 6 9,5 6 9,7
Кровотечение в последовом и 1 2,3 3 4,8 1 1,6
раннем послеродовом периодах
Дефект последа 2 4,7 3 4,8 5 8,1
Эндометрит 1 2,3 1 1,6 2 3,2
Анемия 4 9,3 10 15,9 6 9,7
Таблица б — Частота медицинских вмешательств в родах и после родов у пациенток с разным уровнем гестационного увеличения массы тела
Пособия и ГУМТ
операции в родах Недостаточное (п=43) Рекомендуемое (п=63) Чрезмерное (п= 62)
абс. % абс. % абс. %
% абс. % абс. %
Амниотомия 3 7,0 11 17,5 9 14,5
Использование 8 18,6 16 25,4 11 17,7
утеротоников
Эпизпотомия 13 30.2 23 36,5 18 29,0
Кесарево сечение 6 14,0 9 14,3 18 29,0*
— плановое 4 9,3 3 4,8 7 9,7
— экстренное 2 4,7 6 9,5 11 17,7**
Ручное вхождение 3 7,0 5 7,9 6 9,7
в матку
Кюретаж матки 2 4,7 1 1,6 1 1,6
после родов
* — р<0,05 при сравнении с группой женщин с рекомендуемым ГУМТ
* — р<0,05 при сравнении о группой жепщин о недостаточным ГУМТ
При анализе перинатальных осложнений выяснено, что ухудшение исходов связано преимущественно с задержкой роста плода при недостаточном увеличении веса. Формируется она в конце 3 триместра гестации (после 32-34 недель) и в основном обусловлена недостаточным поступлением макронутриентов, а не плацентарными нарушениями, что подтверждено при патоморфологическом исследовании плацент. Пороговая величина ГУМТ у женщин с нормальным весом, при которой увеличивается риск задержки роста плода, совпала с нижних! пределом нормы, определенным ЮМ (2009) — 11,5 кг (ОР=2,9, 95%ДИ 1,3-6,5, р<0,01) (табл. 7).
Пороговая величина ГУМТ у женщин с нормальным весом, при которой увеличивается риск задержки роста плода, совпала с нижних! пределом нормы, определенным ЮМ (2009) — 11,5 кг (ОР=2,9, 95%ДИ 1,3-6,5, р<0,01) (табл. 7).
Таблица 7 — Соответствие фетометрических показателей сроку- гестации при проведении скрининговых ультразвуковых исследований во 2 и 3 триместрах
Соответствие размеров плода сроку гестации ГУМТ
Недостаточноеп=47 Рекомендуемое п=<53 Чрезмерное п=63
абс. | % абс. | % абс. | %
2 триместр
отставание на 2 недели 4 | 8,5 5 7,9 | 2 3,1
соответствие 36 76,6 50 79,4 48 76,2
опережение на 2 недели 7 14,9 8 12,7 13 20,6
3 триместр
отставание на 2 недели 2 4,3 5 7,9 6 9,5
соответствие 33 70,2 39 61,9 27 42,9
опережение на 2 недели 12 25,5 19 30,2 30 47,6*
* -р<0,05 при сравнении с группой женщин с нормальным ГУМТ
Интересно, что задержка роста плода формируется в конце беременности, а прогностически значимым для нее оказалось увеличение массы матери в первом триместре. Так, все пациентки, родившие ребенка с массой тела ниже 10 перцентили, в первох! триместре гестации имели прибавку массы тела менее рекомендуех1ых 170 г/нед. (от -142 до 167 г/нед.). Среднее увеличение массы у них составило 18±11 г (95%ДИ 4-39), что достоверно ниже, чем у матерей, родивших детей с массой выше 10 перцентили — 45±4 г/нед (95%ДИ 33-57) (р<0,01).
Так, все пациентки, родившие ребенка с массой тела ниже 10 перцентили, в первох! триместре гестации имели прибавку массы тела менее рекомендуех1ых 170 г/нед. (от -142 до 167 г/нед.). Среднее увеличение массы у них составило 18±11 г (95%ДИ 4-39), что достоверно ниже, чем у матерей, родивших детей с массой выше 10 перцентили — 45±4 г/нед (95%ДИ 33-57) (р<0,01).
Увеличение веса в первом триместре менее 50 г/нед. (ОР=1,2; 95% ДИ 1,0-1,4; р<0.05) и менее 240 г/нед. за первую половину беременности увеличивало риск задержки роста плода в 3 раза (ОР=3,1; 95%ДИ 1,0-10.7, р<0,05). В свою очередь, чрезмерное ГУМТ не снижает вероятности рождения маловесного ребенка. И хотя у этих женщин отмечена тенденция к увеличению фетометрических показателей на протяжении беременности, частота рождения крупных детей не имеет достоверных отличий в группах (рис. 8). Для макросомии плода более значимым фактором явилась прегравидарная масса женщины. У матерей с избыточной массой крупные к сроку гестации дети рождались в 2 раза чаще, чем у матерей с нормальным весом (ОШ=2,2; 95%ДИ 1,1-4,4, р<0,05). При ожирении частота макросомии также возрастает, однако данная тенденция в нашем исследовании не достигла уровня значимости (р>0,05). В отношении задержки внутриутробного роста можно сделать вывод об отсутствии его связи с исходной массой женщины (р>0,05).
При ожирении частота макросомии также возрастает, однако данная тенденция в нашем исследовании не достигла уровня значимости (р>0,05). В отношении задержки внутриутробного роста можно сделать вывод об отсутствии его связи с исходной массой женщины (р>0,05).
недостаточное рекомендуемое чрезмерное ГУМТ
■ выше90 перцентили ы 10-90 перцентиль Н ниже 10 перцентили
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ
Рисунок 8 — Распределение новорожденных по массе тела в зависимости от гестационного увеличения массы тела матери
Масса новорожденных в значительной степени определялась состоянием углеводно-жирового обмена матери. Макросомия плода — прерогатива матерей с высоким уровнем жира (выше 31% от общей массы тела), а маловесные дети чаще рождаются при его дефиците (ниже 20%) (р<0,01). Интересно, что гестационная
динамика жировой массы тела не оказывала существенного влияши на массу ребенка.
С точки зрения гипотезы фетального программирования, нам было интересно проследить, как гормональные и биохимические изменения у матери влияют на рост плода. Выяснено, что изменения углеводного обмена (гликемия и инсулинемия) в 1 и Зтриместре практически не связаны с риском патологических девиаций массы новорожденного. В то же время, гликемия выше 4,7 ммоль/л, концентрация базального инсулина выше 14,1 мкЕД/л и индекс HOMO-IR выше 3,0, выявляемые во 2 триместре, существенно увеличивают вероятность рождения крупного ребенка (р<0,05). С риском задержки развития плода связаны недиабетическая гипергликемия, как тощаковая, так и постпрандиальная, а также патологическое увеличение концентрации инсулина в крови его матери во 2 триместре (р<0,05). В отношении липидного обмена выявлены следующие особенности. При нормальной массе ребенка у его матери в течение беременности отмечается постепенное нарастание концентрации атерогенных липидов при отсутствии изменений уровня ЛПВП При макросомии плода его мать имеет более высокий уровень атерогенных липидов в 1 половине беременности с незначительным приростом к концу гестации и параллельным снижением концентрации ЛПВП.
Выяснено, что изменения углеводного обмена (гликемия и инсулинемия) в 1 и Зтриместре практически не связаны с риском патологических девиаций массы новорожденного. В то же время, гликемия выше 4,7 ммоль/л, концентрация базального инсулина выше 14,1 мкЕД/л и индекс HOMO-IR выше 3,0, выявляемые во 2 триместре, существенно увеличивают вероятность рождения крупного ребенка (р<0,05). С риском задержки развития плода связаны недиабетическая гипергликемия, как тощаковая, так и постпрандиальная, а также патологическое увеличение концентрации инсулина в крови его матери во 2 триместре (р<0,05). В отношении липидного обмена выявлены следующие особенности. При нормальной массе ребенка у его матери в течение беременности отмечается постепенное нарастание концентрации атерогенных липидов при отсутствии изменений уровня ЛПВП При макросомии плода его мать имеет более высокий уровень атерогенных липидов в 1 половине беременности с незначительным приростом к концу гестации и параллельным снижением концентрации ЛПВП. При задержке роста, наоборот, ЛПНП низкие в начале беременности, дают значительный прирост во втором триместре и умеренный — в третьем.
При задержке роста, наоборот, ЛПНП низкие в начале беременности, дают значительный прирост во втором триместре и умеренный — в третьем.
Анализ результатов инструментальных методов обследования показал, что чрезмерное увеличение массы сопряжено с появлением эхографических признаков преждевременного созревания плаценты (г=0,26, р<0,01). При рекомендуемом увеличении веса оно отмечено у 14,2% (9 из 63), тогда как при чрезмерной прибавке массы — у каждой четвертой (15 из 63 — 23,8%), а при недостаточном -только у 4,3% (2 из 47). Причем связь уровня ГУМТ с вероятностью преждевременного созревания плаценты не зависела от исходной массы женщины, что подтверждено частным анализом с исключением влияния исходного ИМТ (i=0,24, р<0,05 и г=0,31, р<0,01, соответственно с общим ГУМТ и
ГУМТ во 2 триместре). Окончательным подтверждением этой связи стало гистологическое исследование плацент. У пациенток с чрезмерным ГУМТ (у 29 из 46 — 63,0%) явления плацентарной недостаточности регистрировались значительно чаще, чем при недостаточном (у 8 из 23 — 34,8%) (р<0,05) и рекомендуемом (19 из 37 — 51,4%).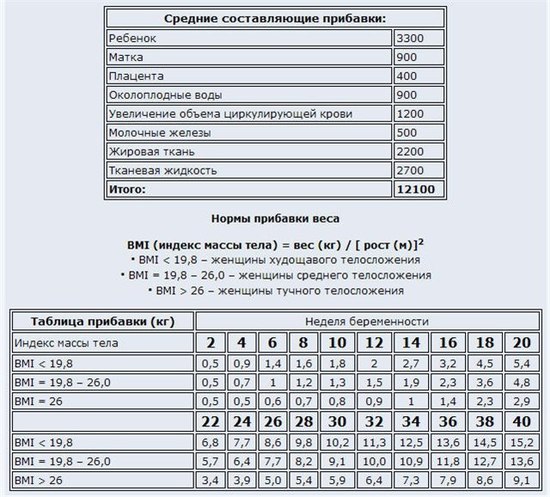 И хотя указанные сонографические и морфологические изменения не сопровождались гемодинамическими нарушениями и снижением оценки по данным кардиотокографии, клиническим проявлением внутриутробного страдания можно считать более частое обвитие пуповиной вокруг шеи плода (р<0,01).
И хотя указанные сонографические и морфологические изменения не сопровождались гемодинамическими нарушениями и снижением оценки по данным кардиотокографии, клиническим проявлением внутриутробного страдания можно считать более частое обвитие пуповиной вокруг шеи плода (р<0,01).
Анализ состояния новорожденных в момент рождения и на протяжении периода ранней постнатальной адаптации не выявил существенных различий в группах детей матерей с различным уровнем ГУМТ. При исследовании пуповинной крови уровень С-пептида в группах был сопоставим (1,9±1,2, 2,0±1,3, 1,9±1,2 нг/мл соответственно, при недостаточной, рекомендуемой и чрезмерной прибавке массы). В то же время, концентрация глюкозы менее 4,0 ммоль/л достоверно чаще встречался при патологической прибавке массы тела матери, причем как при чрезмерной, так и при недостаточной (р<0,05). Это объясняет разницу средних показателей — уровень глюкозы пуповинной крови при рекомендуемом ГУМТ был значимо выше (4,1±1,1 ммоль/л, 95%ДИ 3,6-4,6), чем при чрезмерном — 3,5±0,6 ммоль/л (95%ДИ 3,2-3,8, р<0,05). «чрезмерное ГУМТ
«чрезмерное ГУМТ
Рисунок 9 — Средние показатели массы на протяжении 1 года жизни у детей в зависимости от гестационного увеличения массы тела матери
Гестационное увеличение веса, независимо от прегравидарной массы, имеет отрицательну ю связь с продолжительностью лактации (табл. 8).
Таблица 8 — Продолжительность лактации в зависимости от гестационного увеличения массы тела
Про до лжите льно сть лактации ГУМТ
Недостаточное п=25 Рекомендованное п=42 Чрезмерное п=49
абс. % абс. % абс. %
<3 месяцев 5 20,0 10 23,8 21 42,9*
>3 и <6 мес. 2 8,0 11 26,2 8 16,3
>6 и <9 мес. 6 24,0 1 2.4 2 4,1
>9 и <12 мес. -> 8,0 2 4.7 5 10,2
>1 года 10 40,0 18 42,9 13 26,5
*-р<0,05 при сравнении с группой женщин с рекомендуемым уровнем ГУМТ
Недостаточное увеличение веса в большинстве слу чаев играет позитивную роль для поддержания лактационной функции. Эти пациентки реже прекращают грудное вскармливание в течение первых 6 месяцев. В то же время, 60% женщин с чрезмерным ГУМТ кормят детей грудным молоком менее полугода, а риск крайне непродолжительной лактации, менее 3 месяцев, у них в 1,8 раза выше, чем при рекомендуемом увеличении веса (ОР=1,8, 95% ДИ 0,9-3,7, р<0.05)
Эти пациентки реже прекращают грудное вскармливание в течение первых 6 месяцев. В то же время, 60% женщин с чрезмерным ГУМТ кормят детей грудным молоком менее полугода, а риск крайне непродолжительной лактации, менее 3 месяцев, у них в 1,8 раза выше, чем при рекомендуемом увеличении веса (ОР=1,8, 95% ДИ 0,9-3,7, р<0.05)
Предиктором полноценной лактации, по нашим данным, служит физиологическое течение липидного обмена с увеличением жировых отложений в
первой половине беременности и их расходование во втором. Наиболее важным, с точки зрения длительности грудного вскармливания, является увеличение веса во 2 триместре (р<0,05), тогда как 1 и 3 не имеют столь существенного влияния. Такая зависимость, вероятно, опосредована изменениями состава тела беременной: чем больше %ЖМТ в середине беременности, тем короче грудное вскармливание, а превышение 26% порога жировой массы в 1,5 раза уменьшает возможности поддержать кормление до года (ОР=1,5, р=0,021). Отметим, что такое количество жира не является маркером ожирения и соответствует норме. . -IЛ
. -IЛ
3 6 Э 12 3 6 9 12
месяцы после родов месяцы после родов
□ недостаточное □ рекомендуемое Вчрезмерное ГУМТ
* — р<0,05 при сравнении с группой женщин, имеющих рекомендуемый ГУМТ Рисунок 10 — Динамика массы тела после родов в зависимости от уровня ее гестационного увеличения (количество женщин, имеющих дополнительный вес по сравнению с прегравидарным: «а» — 5-10 кг и «б» — более 10 кг)
В группе женщин с недостаточным ГУМТ масса тела уже к моменту родов достигает исходных значений и примерно на этом уровне сохраняется в течение первого года после родов. При рекомендуемых значениях ГУМТ восстановление
первоначального веса происходит к 9 месяцу после родов. У тех, кто прибавил более рекомендуемого, масса тела на протяжении всего первого года превышает исходные значения. Именно эти пациентки часто задерживают до 10 и более килограммов веса дополнительно к исходном}’. Важный факт, выявленный нами в исследовании — восстановление массы после родов не зависит от исходного веса женщины.
Таким образом, определив основные факторы риска, патогенетические механизмы гестационного увеличения массы тела и его влияние на исходы беременности и родов, мы создали научный базис для разработки алгоритма ведения беременных. Основным фокусом воздействия, с учетом роли в генезе патологического ГУМТ, было выбрано пищевое поведение пациентки. В связи с тем, что анкетирование по вопросам физиологии и патологии гестационного увеличения массы показало недостаточный уровень информированности врачей и беременных, были подготовлены и внедрены методические материалы, как для медицинских работников, так и для пациенток. Помимо гравидограмм, было издано учебное пособие для врачей, которое мы разместили на интернет-сайте кафедры и распространили среди врачей, проведено несколько лекций в женских консультациях и на факультете усовершенствования врачей, организовано областное совещание акушеров-гинекологов на тем}’ метаболических нарушений у беременных, разработаны памятки-рекомендации для пациенток.
Эффективность предлагаемой методики для коррекции пищевого поведения оценена у 361 женщины с исходно нормальной массой тела: 77 из них составили основную группу (получившие индивидуальные повторные консультации), 284 -контрольную (традиционное ведение в женской консультации). Пищевое поведение до беременности и в 1 триместре в обеих группах было сопоставимо. В процессе беременности выявлены следующие различия (рис. 11). Женщины основной группы чаще имели полноценный завтрак, у них увеличивалась кратность питания. Индивидуальное консультирование приближало рацион к рекомендуемому для физиологической беременности. Происходило это в
основном за счет уменьшения числа женщин недостаточно потребляющих белковую пищу, молочные продукты, овощи, нормализовалось потребление жира.
Основная группа
Индивидуальные повторные
консультации
П=77
О
\\
Контрольная группа
Однократная консультация на первом приеме
п=284 С)
84,9%*
71,7%*
Полноценный завтрак
Приемы пищи > 4 раз/сутки
64,2%
Ф
47,1%
Нормализация потребления:
• белка (р-0,СЮ6) •пищевых волокон (р=о,ооо) Г^ •жира (р-о,оза)_
Изменение рациона питания с динамике
незначимы
——! «р<0,05 при сравнении с группой контроля
Рисунок 11 — Изменение пищевого поведения пациенток при индивидуальном консультировании
Благодаря комплексному консультированию у большинства пациенток усиливалась мотивация, отмечались позитивные изменения питания и, соответственно, нормализация гестационных приростов массы тела, что было подтверждено при обследовании (рис. 12).
12).
75
50
25
%
чрезмерное рекомендуемое недостаточное ГУМТ
□ основная группа □контрольная группа
: — р<0,05 при сравнении основной и контрольной группы
Рисунок 12 — Результаты индивидуального консультирования беременных
При сравнении средних показателей ГУМТ в разных временных интервалах оказалось, что период, когда нам удалось достичь значимых отличий в прибавке массы, пришелся на 2 триместр гестации (р<0,001). Нужно отметить, что даже у тех женщин основной группы, которые в конечном тоге имели недостаточный уровень общего прироста массы, во 2 триместре — в периоде накопления энергетических запасов и максимально быстрого роста плода — прибавки веса были достоверно больше (427±105 г), чем в контроле (359±120 г, р=0,038). А при чрезмерном ГУМТ скорость увеличения веса в этот период приближалась к рекомендуемой (р>0,05), однако за счет избыточного прироста массы в 1 триместре общее ГУМТ у этих женщин в итоге превысило норму.
Анализируя полученные результаты, мы пришли к выводу , что проведение первого полноценного консультирования в конце 1 триместра гестации является запоздалым, так как уже к 8-10 неделям беременности некоторые пациентки имеют прирост веса до 10 и более килограммов. Даже при строгом следовании рекомендациям врача во 2-3 триместрах прогрессивный рост фетоплацентарного комплекса и физиологические гестационные изменения жидкостного баланса будут неизбежно увеличивать вес. В связи с тем, что беременной категорически противопоказано ограничение пищи для создания отрицательного энергобаланса, излишние прибавки массы в 1 триместре вносят свой решающий вклад в чрезмерный ГУМТ. Нормализация пищевого поведения этих женщин, хотя и позволяет несколько снизить общее ГУМТ, уже не приносит полноценного эффекта. При коррекции недостаточных прибавок массы достижение целевых уровней ГУМТ, напротив, не представляет серьезных проблем, и попытки влияния на пищевое поведение беременной, как правило, успешны.
Изменение пищевого поведения и, как следствие, ГУМТ отразилось на перинатальных исходах беременности. В сравнительный анализ мы включили 306 пациенток с нормальной массой тела: 77 — из основной группы и 229 — из контрольной. При проведении индивидуального консультирования отмечена тенденция к снижению риска патологических девиаций массы новорожденного: с крупной массой тела родились 8 (10,4%) и 30 (13,1%) соответственно, в основной
и контрольной гру ппах, а с малой массой — 5 (6,4%) и 25 (10,9%), соответственно (р>0,05). Кроме того, по данным годовых отчетов акушерского отделения «Больница скорой медицинской помощи» г. Смоленска за последние 3 года, с момента начала внедрения алгоритма, снизилась частота гестозов при доношенной беременности: с 14% в 2010 г., до 13,5% в 2011 г., 12% в 2012 г. и 8,7% в 2013 г. Указанный факт связан как с истинным снижением гестозов за счет внедрения алгоритма, так и с изменением диагностических подходов, проявляющихся переводом гипердиагностированных случаев гестоза в нозологию «Чрезмерное увеличение массы тела» при отсутствии других патологических симптомов данного осложнения.
Таким образом, патологическое гестационное увеличение массы тела (недостаточное и чрезмерное) регистрируется более чем у половины беременных. Основными факторами риска его формирования являются неадекватное питание беременной, курение, прегравидарные нарушения липидного обмена, неполное восстановление массы тела после предшествующих родов. С патологическим ГУМТ связаны значительные сдвиги углеводного и липидного обмена. Кардинальные изменения массы тела и его состава происходят уже в 1 триместре гестации, и в последующем они определяют не только вероятность патологических девиаций ГУМТ, но и связанных с ними осложнений. Чрезмерное гестационное увеличение массы тела ассоциировано преимущественно с развитием осложнений у матери (гестоз/преэклампсия, гиполактия, нарушение восстановления массы тела). Недостаточное ГУМТ приводит к задержке роста плода и связанных с ней нарушений адаптации новорожденного, однако не несет существенных рисков для здоровья женщины. Недостаточная информированность врачей, отсутствие единых подходов к диагностике, профилактике и коррекции неадекватного ГУМТ, а также слабая мотивация женщин в выполнении получаемых рекомендаций обусловливают низкую эффективность профилактической работы врача женской консультации. Предлагаемый алгоритм позволяет решить эту проблему, оптимизировать увеличение веса и улучшить непосредственные и отдаленные исходы беременности для женщины и ее ребенка.
Предлагаемый алгоритм позволяет решить эту проблему, оптимизировать увеличение веса и улучшить непосредственные и отдаленные исходы беременности для женщины и ее ребенка.
выводы
1. При беременности менее половины женщин (43,8%) увеличивают вес в пределах рекомендуемого для них, треть (31,4%) имеет чрезмерное, а четверть (24,8%) — недостаточное ГУМТ. При исходном дефиците веса преимущественно наблюдается недостаточное ГУМТ (41,0%), при избытке массы и ожирении — чрезмерное (59,8% и 51,2%, соответственно).
2. Основными факторами риска чрезмерного ГУМТ являются прегравидарный избыток веса и ожирение, неполное восстановление массы после предшествующих родов, ку рение, избыточное употребление легкоусвояемых углеводов и жиров, неудовлетворительная информированность женщины по этому вопросу. Факторами риска недостаточного увеличения массы тела являются прегравидарный дефицит веса и его потеря в 1 триместре, а также недостаточное питание во время беременности. Уровень физической активности при беременности не влияет на ГУМТ.
3. Показатели липидограммы и инсулинорезистентности в группах с различным ГУМТ не имеют принципиальных отличий в 1 триместре гестации. Изменения липидного профиля и чувствительности к инсулину проявляются во 2-3 триместрах, что свидетельствует о ведущей роли патологического ГУМТ в формировании метаболических нарушений.
4. В норме жировой компонент массы тела увеличивается в 1-2 триместрах гестации, а затем происходит его уменьшение до исходного уровня с перераспределением жировой ткани и ее накоплением в области бедер. Чрезмерное увеличение массы характеризуется неадекватным приростом жировых отложений на протяжение всего гестационного периода. Недостаточное увеличение массы связано с неудовлетворительным приростом безжировой массы и плодово-плацентарного компонента.
5. Чрезмерное ГУМТ, в том числе за счет жирового компонента, сопряжено с высоким риском развития гестоза (преэклампсии) и связанного с ним экстренного абдоминального родоразрешения. Значимого влияния
чрезмерного ГУМТ на риск других гестационных осложнений не выявлено. Недостаточное ГУМТ не несет существенных рисков для здоровья матери.
Недостаточное ГУМТ не несет существенных рисков для здоровья матери.
6. Недостаточное увеличение массы тела беременной является фактором риска задержки роста плода, обусловленного преимущественно неполноценным потреблением энергии в конце беременности, а не морфологическими нарушениями в плаценте. Чрезмерное ГУМТ не увеличивает вероятность рождения крупного плода. Риск макросомии сопряжен, в первую очередь, с лабораторными показателями углеводного и жирового обмена во втором триместре. Последствиями чрезмерного ГУМТ являются увеличение частоты компенсированных плацентарных нарушений и более высокие показатели массы тела младенца к концу первого года жизни.
7. Постгравидарные осложнения чрезмерного гестационного прироста массы тела реализуются в виде гиполактии, увеличения веса с накоплением дополнительных жировых отложений по сравнению с прегравидарным уровнем, а также усиления тревожности и депрессии. Недостаточное ГУМТ не приводит к подобным нарушениям.
8.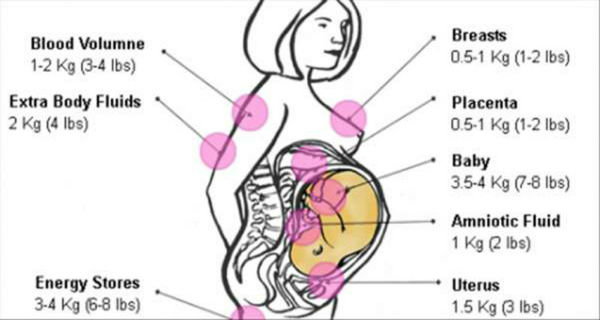 Основными причинами низкой эффективности рутинного консультирования беременных для предотвращения патологического ГУМТ являются отсутствие систематической работы в этом направлении, а также недостаточный уровень знаний врачей о рекомендациях по прибавкам массы тела, методах профилактики и коррекции патологического ГУМТ.
Основными причинами низкой эффективности рутинного консультирования беременных для предотвращения патологического ГУМТ являются отсутствие систематической работы в этом направлении, а также недостаточный уровень знаний врачей о рекомендациях по прибавкам массы тела, методах профилактики и коррекции патологического ГУМТ.
9. Внедрение разработанного алгоритма ведения беременности позволяет уменьшить частоту недостаточного ГУМТ, а при чрезмерном ГУМТ способствует нормализации гестационных прибавок веса во 2-3 триместрах.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. На этапе прегравидарной подготовки пациенток с нарушением липидного обмена следует направить к профильным специалистам (врачу-диетологу, а при необходимости — к эндокринологу) для проведения мероприятий по нормализации массы тела. Задачей врача акушера-гинеколога является
информирование таких женщин об особенностях гестационного увеличения веса и питании при беременности еще до ее наступления.
2. При постановке на диспансерный учет по беременности необходимо уточнить прегравидарную массу женщины и использовать эту информацию для определения ИМТ, оформления гравидограмм, а также формирования рекомендаций по гестационному увеличению массы. В том случае, если женщина не может указать исходный вес, допустимо использовать результаты взвешивания при первой явке.
При постановке на диспансерный учет по беременности необходимо уточнить прегравидарную массу женщины и использовать эту информацию для определения ИМТ, оформления гравидограмм, а также формирования рекомендаций по гестационному увеличению массы. В том случае, если женщина не может указать исходный вес, допустимо использовать результаты взвешивания при первой явке.
3. В группу высокого риска по чрезмерном}- ГУМТ должны быть включены беременные с избыточной массой тела, ожирением, повторнородящие с неполной редукцией массы после предшествующих родов, прекратившие курение во время беременности. Группу высокого риска по недостаточному ГУМТ составляют женщины с исходным дефицитом массы тела.
4. Для своевременной диагностики, профилактики и коррекции патологического ГУМТ целесообразно использовать разработанный алгоритм ведения беременности, предполагающий систематический характер выполнения — при каждой явке беременной. Реализация алгоритма подразумевает использование гравидограмм, адаптированных к исходном}’ весу пациентки, анкет и памяток для пациенток. Контроль эффективности коррегирующих мероприятий при чрезмерном ГУМТ целесообразно дополнять калиперометрией.
5. В конце 3 триместра гестации беременным с недостаточным ГУМТ необходимо проводить дополнительное ультразвуковое и допплерометрическое исследования фето-плацентарной системы для диагностики задержки роста плода и определения акушерской тактики.
6. В послеродовую реабилитацию женщин с чрезмерным ГУМТ необходимо включать мероприятия по нормализации образа жизни с использованием диетотерапии. Акушеры-гинекологи и терапевты должны предоставить женщине соответствующие рекомендации. При прогрессирующем увеличении массы или при отсутствии восстановления исходного веса к концу первого
года после родов пациентка должна бьггь направлена на консультацию к диетологу или эндокринологу.
7. Вопросы патологического ГУМТ необходимо включить в тематику циклов повышения квалификации врачей акушеров-гинекологов, терапевтов, эндокринологов и диетологов.
АЛГОРИТМ ВЕДЕНИЯ БЕРЕМЕННОСТИ, направленный на профилактику и своевременную коррекцию патологического ГУМТ
ПРЕГРАВИДАРНЫЙ ЭТАП (врач женской консультации):
1. Со всеми пациенткам!, обратившимися на этапе планирования беременности, должны проводиться разъяснительные беседы о необходимости нормализации массы тела (при ее отклонениях от нормы) и заблаговременного отказа от курения.
2. На этапе планирования беременности женщина должна получить базовую информацию о питании и физической активности во время беременности.
3. Пациенткам с прегравидарными нарушениями липидного обмена должна быть рекомендована возможно ранняя постановка на диспансерный учет по поводу беременности с целью проведения полного комплекса мероприятий про профилактики чрезмерного увеличения веса
БЕРЕМЕННОСТЬ:
Первая явка женщины (врач женской консультации, акушерско-
гинекологического стационара):
1. Выяснить прегравидарную массу женщины, при отсутствии информации ориентироваться на измеренную при первом посещении врача У повторнородящих собрать информацию о величине ГУМТ при предшествующих беременностях и степени восстановления массы после родов.
2. Провести расчет индивидуально рекомендуемой прибавка массы тела с учетом исходного ИМТ пациентки.
3. Информировать пациентку о величине и физиологической динамике увеличения веса во время беременности.
4. Дать конкретные советы по образу жизни (в том числе по питанию и физической активности).
5. Выделив группы риска по патологическому увеличению массы (повторнородящие с неполной редукцией веса после родов, пациентки с нарушениями углеводно-жирового обмена, курящие), с помощью опросно-анкетного метода выяснить особенности питания и провести тщательное консультирование по возможностям их коррекции.
В процессе динамического наблюдения за беременной (врач женской
консультации, акушерско-гинекологнческого стационара):
1. Определять адекватность увеличения массы тела, ориентируясь не только на прибавку массы за неделю, но и оценивать ГУМТ за более длительный период (за месяц, за весь период наблюдения). Для объективизации получаемой информации необходимо во всех случаях использовать гравидограмму. В числе диагностических методов может использоваться калиперометрия, позволяющая оценивать в динамике эффективность проводимых мероприятий.
2. В случае отклонения ГУМТ от нормативных показателей, а также у всех пациенток в группе высокого риска при каждой явке беременной контролировать выполнение рекомендаций и проводить беседы о необходимости их соблюдения.
3. Диагноз «Чрезмерное/недостаточное увеличение массы тела при беременности» должен устанавливаться своевременно, обязательно регистрироваться в медицинской документации. При этом в медицинской документации необходимо указать возможные причины патологического ГУМТ, определить план корректирующих мероприятий, а также сделать отметку о дисциплинированности пациентки при их выполнении.
ПОСЛЕ РОДОВ (врач родильного дома, женской консультацпп, терапевт
поликлиники):
1. При послеродовом консультировании провести разъяснительную беседу о необходимости своевременного (в течение 6-9 месяцев) и полноценного восстановления массы тела Дать конкретные рекомендации по питанию и физической активности после родов.
2. Всем женщинам на протяжении первого года после родов необходимо проводить контроль веса, определение окружности талии при посещении врача акушера-гинеколога и терапевта
3. Отнести пациенток с чрезмерным увеличением ГУМТ в группу риска по гиполактии и нарушению восстановления массы тела после родов. С помощью
опросно-анкетного метода выяснить особенности питания и провести тщательное консу льтирование о возможности их коррекции после родов. 4. Женщины с исходными метаболическими нарушениями, прогрессивным увеличением массы или замедлением ее послеродовой редукции (до конца 1 -го года после родов) должны быть своевременно направлены к диетологу, эндокринологу и другим специалистам для проведения соответствующих лечебно-профилактических мероприятий по коррекции веса.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Никифоровский, Н.К. Эффективность применения витаминно-минеральных
комплексов у беременных женщин / Н.К. Никифоровский, В.Н. Покусаева, АБ. Мельникова, И.В. Нечаевская // Русский медицинский журнал.- 2004. — Т. 12. -№ 13. — С. 768-772.
2. Покусаева В.Н. Состояние фетоплацентарной системы на фоне витаминно-минеральной поддержки / В.Н. Покусаева, И.В. Нечаевская // Вестник Смоленской медицинской академии,- Смоленск: СГМА, 2004,- № 1.- С. 122-125.
3. Покусаева, В.Н. Акушерские и перинатальные исходы у пациенток с избыточной массой тела и ожирением / В.Н. Покусаева, О.В. Масютина, И.В. Нечаевская // Вестник Смоленской медицинской академии,- 2009,- № 4,- С. 11-13.
4. Никифоровский, Н.К. Особенности течения беременности и родов у пациенток с различной гестационной прибавкой массы тела / Н.К. Никифоровский, В.Н. Покусаева, И.В. Нечаевская // Материалы XI Всероссийского научного форума «Мать и дитя»,- М, 2010,- С. 163-164.
5. Покусаева, В.Н. Прегравидарное ожирение как фактор риска развития гестоза / В.Н. Покусаева, О.В. Масютина, И.В. Котикова // Материалы XI Всероссийского научного форума «Мать и дитя»,- М., 2010,- С.190-191.
6. Покусаева В.Н. Влияние табакокурения на течение беременности, родов и состояние новорожденного / В.Н. Покусаева, ИВ. Котикова, О.В. Зубок // Материалы Всероссийской научно-практической конференции «Проблемы здоровья и методы его сохранения»,- Смоленск, 2010,- С. 121-123.
7. Никифоровский, Н.К. Особенности родоразрешения у пациенток с избыточной массой тела и ожирением / Н.К. Никифоровский, В.Н. Покусаева, Г.Э.
Новикова, O.B. Масютина, И.В. Нечаевская // Вестник Смоленской медицинской академии,- 2010,- № 4,- С. 9-10.
8. Покусаева, В.Н. Влияние табакокурения на гестационный прирост массы тела беременных и массу их новорожденных / В.Н. Покусаева, И.В. Котикова, E.H. Никифоровская, Е.И. Мариновичева, А.Б. Мельникова, Е.В. Бондарева// Вестник Смоленской медицинской академии.- 2010,- № 4,- С. 26-28.
9. Масютина, О.В. Метаболические нарушения у женщин репродуктивного возраста: акушерские аспекты / Масютина О.В., В.Н. Покусаева // «Сохрани мне жизнь. Проблемы репродуктивного здоровья». Материалы научно-практической конференции с международным участием. — Смоленск, 2011,- С. 83-85.
10. Покусаева, В.Н. Роль врача женской консультации в профилактике гиподинамии при беременности / В.Н. Покусаева, З.Е. Захарова, Н.В. Гайдученок, Е.В.Бондарева // Материалы международной научно-практической конференции «Профилактика — основной принцип отечественного здравоохранения» /Под ред. В.Н.Костюченкова, С.Н.Дехнич, С.Н.Ревенко,- Смоленск, 2011,- С. 110-112.
11. Покусаева, В.Н. Малоподвижный образ жизни как фактор риска эндокринно-метаболических нарушений у беременных / В.Н. Покусаева, О.В. Масютина, E.H. Никифоровская // Материалы международной научно-практической конференции «Профилактика — основной принцип отечественного здравоохранения» /Под ред. В.Н.Костюченкова, С.Н.Дехнич, С.Н.Ревенко.-Смоленск, 2011,- С. 112-114.
12. Никифоровский, Н.К. Особенности течения беременности у курящих пациенток / И.В. Котикова, Н.К. Никифоровский, В.Н. Покусаева, Г.А. Беденкова //Российский вестник акушера-гинеколога,-2010. — Т. 1. -№ 10. — С. 46-51.
13. Никифоровский, Н.К. Акушерские и перинатальные исходы при крупном плоде / Н.К. Никифоровский, В.Н. Покусаева, ЛИ. Стась, О.В. Гульченко // Российский вестник акушера-гинеколога.- 2010. — Т. 1. — № 10. — С. 55-59.
14. Покусаева, В.Н. Увеличение массы тела при беременности: практические рекомендации для акушера-гинеколога / В.Н. Покусаева, E.H. Никифоровская, И.В. Котикова // Медицинские вести регионов,- 2011. — Т.1. — С. 29-34.
15. Покусаева, В.Н. Обоснование безопасности импульсной эластографии печени и селезенки для всех категорий пациентов, включая беременных / A.B.
Борсуков, В.Н. Покусаева, Т.Г. Морозова, A.B. Ковалев, Ю.А. Ипатов // Медицинская визуализация,- 2011. — № 5. — С. 11-19.
16. Возможность практического использования ультразвуковой эластографии печени у беременных с наличием маркеров эндокринно-метаболических нарушений // В кн. Эластография в клинической гепатологии (частные вопросы) / Борсуков A.B., Крюковский С.Б., Покусаева В.Н, Никифоровская E.H., Перегудов ИВ., Морозова Т.Г. (Под ред. Борсукова A.B.) — Смоленск: Издательство «Смоленская городская типография», 2011- С. 157-195.
17. Покусаева, В.Н. Эластография печени во втором триместре беременности / В.Н. Покусаева, A.B. Борсуков, Н.Я. Румянцева // Ученые записки Орловского государственного университета. Серия: Естественные, технические и медицинские науки.- 2011. -№ 5. — С. 91-95.
18. Покусаева, В.Н. Прегравидарные и гестационные нарушения метаболизма: медико-биологическая составляющая / В.Н. Покусаева // Охрана материнства и детства (Беларусь).- 2011. — Т. 2. — № 18. — С. 12-18.
19. Покусаева, В.Н. Патологическая девиация гестационного прироста массы тела как фактор риска акушерских и перинатальных осложнений / В.Н. Покусаева, Н.К. Никифоровский, A.C. Бахрушина // Материалы XIII Всероссийского научного форума «Мать и дитя».- М., 2012,- С. 150-151.
20. Покусаева, В.Н. Эндокринно-метаболические нарушения и лактация / В.Н.Покусаева, Е.И. Мариновичева, Г.А. Беденкова, A.C. Бахрушина // Ученые записки Орловского государственного университета. Серия: Естественные, технические и медицинские науки,- 2012. — Т. 6. — № 50. — С. 303-306.
21. Штейна, Л.Г. Артериальная гипертензия у беременных из группы высокого риска: распространенность, предрасполагающие факторы / Л.Г. Шикина, А.И. Алеппсина, В. А. Талан, В.Н. Покусаева // Материалы 3-ей междисциплинарной научно-практической конференции с международным участием «Сохрани мне жизнь»,-Смоленск: 2013. — С. 299-302.
22. Никифоровский, Н. К. Роль чрезмерной гестационной прибавки массы тела в развитии осложнений беременности и родов / Н.К. Никифоровский, В.Н. Покусаева, A.C. Бахрушина // Материалы XIV Всероссийского научного форума «Мать и дитя»,- М., 2013. — С. 139-140.
23. Покусаева, В.Н. Влияние гестационного увеличения массы тела на лактационную функцию женщины / В.Н. Покусаева, Н.К. Никифоровский, И.В. Демченкова, ИВ. Котикова // Материалы XIV Всероссийского научного форума «Мать и дитя»,- М., 2013. — С. 160-161.
24. Никифоровский, Н.К. Влияние углеводно-жирового обмена матери на внутриутробный рост плода и формирование патологических отклонений его массы / Н.К. Никифоровский, В.Н. Покусаева, Н.М. Отвагина, А.Б. Мельникова, АС.Бахрушина // Российский вестник акушера-гппеколога.- 2013,- № 2. С. 7781.
25. Покусаева, В.Н. Факторы риска патологического увеличения массы тела при беременности / В.Н. Покусаева, Н.К. Никифоровский, Е.И. Мариновичева, E.H. Никифоровская // Акушерство и гинекология,- 2013. — № 4,- С. 19-24.
26. Покусаева, В.Н. Увеличение массы тела при беременности: практические рекомендации для акушера-гинеколога / В.Н. Покусаева // Учебное пособие. -Смоленск: СГМА, 2013. — 33 с.
27. Никифоровский, Н.К. Изменения в организме женщины во время беременности. Гестационное увеличение массы тела. Учебно-методическое пособие / Н.К. Никифоровский, В.Н. Поку саева, Н.В. Лукина, Н.М, Отвагина / Под ред. Н.К.Никифоровского // Смоленск: СГМА, 2013 — 32 с.
28. Покусаева, В.Н. Восстановление массы тела после родов при ее патологическом увеличении во время беременности / В.Н. Покусаева // Пермский медицинский журнал,- 2013. — Т. 30. — № 4. — С. 22-28.
29. Покусаева, В.Н. Гестационное увеличение массы тела в аспекте развития гестоза / В.Н. Покусаева, Н.К. Никифоровский, Н.М. Отвагина, Г.Э. Новикова, И.В. Котикова // Российский вестник акушера-гинеколога.- 2013.- Т. 13.- № 5,-С. 78-82.
30. Никифоровский, Н.К. Гестационное увеличение массы тела в 1 триместре и риск патологических девиаций массы новорожденного / Н.К. Никифоровский, В.Н. Покусаева// Вестник российского университета дружбы народов. Серия: Медицина,- 2013. — № 5,- С. 39-43.
31. Покусаева, В.Н. Роль жирового компонента в гестационном увеличении массы тела / В.Н. Покусаева, Е.А Трошина, E.H. Никифоровская, АС. Бахрушина // Ожирение и метаболизм — 2013. — №4. — С. 16-20.
32. Смирнова, М.С. Влияние гестационного увеличения массы тела на физическое развитие и метаболические процессы новорожденных детей / М.С. Смирнова, ИЛ. Алимова, В.Н. Покусаева, Г.Н. Федоров // Актуальные вопросы педиатрии. Межвузовский сборник научных работ / Под ред. И. В. Отвагина, В. В. Бекезина, В. Е. Шаробаро. — Смоленск: «Смоленская городская типография», 2013.-С. 139-143.
33. Покусаева, В.Н. Чрезмерное увеличение массы тела при беременности предрасполагает к ожирению / В.Н. Покусаева, Н.К. Никифоровский // Юбилейный Всероссийский Конгресс с международным участием «Амбулаторно-поликлиническая помощь — в эпицентре женского здоровья». Сборник тезисов.-М„ 2014.-С. 73-75.
34. Бахрушина, АС. Гестационная прибавка массы тела и особенности родоразрешения у пациенток с исходно нормальным весом / АС. Бахрушина, В.Н. Покусаева, E.H. Никифоровская, АБ. Мельникова // Юбилейный Всероссийский Конгресс с международным участием «Амбулаторно-поликлиническая помощь — в эпицентре женского здоровья». Сборник тезисов,- М., 2014. — С. 23-25.
35. Покусаева, В.Н. Новые подходы к профилактике патологического увеличения массы тела при беременности / В.Н. Покусаева // Вестник российского университета дружбы народов. Серия: Медицина. -2014,- № 1.- С. 66-72.
Отпечатано в печатном салоне «ТЕХНОГРАФИКА» ИП Хойна Г.Т. 214000, г. Смоленск, пр-т Гагарина, д 2/10. ИНН 672902257565 Тел. (4812) 694343 Заказ № 140526 Тираж 100 экз.
Набор веса при беременности
*Статья не носит медицинский характер, приведенная в ней информация требует консультации лечащего врача
Несмотря на то, что набор веса при беременности – естественный физиологический процесс, женщины продолжают беспокоиться за свою фигуру. Это напрасные опасения, ведь среди набранных 10-12 кг на жир приходится всего 2-3 кг, их легко «ликвидировать» после родов, особенно, если вы будете активно заниматься с малышом. Но для того, чтобы не набрать лишнего, следует соблюдать все предписания диетологов.
Сколько килограмм прибавляется во время беременности?
При увеличении веса среди беременных женщин существует понятие нормы, которая зависит от индекса массы вашего тела.
Вы можете узнать его, поделив свой вес в кг (до беременности) на свой рост, возведенный в квадрат (значение должно быть в метрах). Например, 60 делим на 2,89, если ваш вес 60 кг, а рост 1,7 м. Полученная цифра является вашим ИМТ. Считается, что вы весите недостаточно, если ИМТ не превышает 18,5, а при значениях 25-30 – масса в избытке. Соответственно, ИМТ от 18,5 до 25 свидетельствует, что с вашим весом все в порядке, а значения выше 30 указывают на ожирение.
Норма набора веса при беременности зависит от ИМТ следующим образом:
• Если масса оказалась меньше нормы, во время вынашивания плода женщине требуется набрать 12,5-18 кг;
• При нормальной массе допустимо прибавить в весе на 11,5-16 кг;
• Женщины с пышными формами набирают 7-11,5 кг;
• При диагностированном ожирении требуется соблюдение особой диеты по рекомендациям врача, и тогда набор веса не превысит 6 кг;
• В случае многоплодной беременности, допустимо увеличение массы тела на 16-21 кг.
Но не стоит переживать и думать, что все эти килограммы отложатся на ваших бедрах и талии. Вес при беременности на последних сроках распределяется равномерно: около 3 кг – на ребенка, 500 грамм – на плаценту, матка увеличивается до 1 кг, столько же массы занимает околоплодная жидкость, объем груди увеличивается на 500 грамм, появляется дополнительная кровь (около 1,5 кг) и жидкость в теле (1,5-2 кг). В итоге на жир остается не более 3 кг.
Разумеется, ваши объемы изменятся, вы «вырастете» на пару размеров, поэтому лучше заранее найти одежду для беременных, выгодно подчеркивающую новые формы. К тому же просторная одежда полезна для будущего малыша и для самой мамочки: не стоит лишний раз сдавливать живот и молочные железы, особенно, если вы планируете грудное вскармливание.
Режим питания во время беременности
Исследователи из США пришли к мнению, что набор веса при беременности за счет жировой ткани бесполезен, ведь она никак не отражается на размере ребенка и его нормальном развитии. Именно поэтому следует делать упор на развитие в теле безжировой массы, тогда и после родов вам будет проще вернуться к прежнему гардеробу.
Откажитесь от стереотипа «есть за двоих». Вам потребуется увеличить потребление пищи всего на 200 ккал во время 1 триместра, а в дальнейшем – на 300 ккал. И лучше делать это за счет полезных продуктов: (свежий фрукт с кисломолочным продуктом или мюсли с молоком). С 13 недели беременности в крови повысится уровень эстрогена, и вы можете испытывать чувство голода, поэтому усердно следите за тем, чтобы не набирать больше 400 грамм в неделю.
Если ваш вес при беременности растет чересчур быстро, ограничивайте себя в сладостях, откажитесь от потребления животных жиров в большом количестве, но ни в коем случае не устраивайте голодовки и разгрузочные дни. Самой полезной пищей, помимо белковой, считаются продукты, состоящие из сложных углеводов (черный хлеб, каши из крупы, которая почти не подвергалась обработке), а также фрукты и овощи.
Если норма набора веса при беременности оказалась превышенной, не стоит резко ограничивать себя в пище, т.к. это грозит скачками артериального давления. Постепенно переходите на здоровое дробное питание. Даже при токсикозе старайтесь есть 5-6 раз в день (одна порция в идеале составляет 200-300 грамм).
Кроме того, потребление воды в сутки должно превышать 1 литр (при условии, что почки справляются со своей работой).
При соблюдении режима питания в период беременности вы сможете снова стать стройной после родов: длительные прогулки с коляской в быстром темпе или с малышом на руках заменят вам кардио- и силовые упражнения, и вскоре вы избавитесь от лишней пары килограмм жира. Или, уже сейчас займитесь гимнастикой для беременных, и тогда этот период доставит только самые положительные эмоции.
Профилактика избыточной массы тела у беременных.
Ожирение представляет собой не только чрезмерное накопление жировой ткани в организме, это хроническое тяжелое заболевание, способствующее формированию других тяжелых патологий, затрагивающих все органы и системы в организме. Если речь идет об избыточной массе тела у беременных женщин, то данный недуг способен оказать негативное влияние на процесс развития плода. Характер и тяжесть последствий для самой будущей матери и развивающегося ребенка напрямую зависит от степени ожирения. Только правильный подход к лечению избыточной массы тела поможет избежать отрицательных моментов со стороны здоровья.
Причины лишнего веса при беременности
Ключевой этиологический фактор, приводящий к возникновению ожирения как до гестации, так и во время вынашивания ребенка, — энергетический дисбаланс, при котором поступление энергии с продуктами питания превышает ее расход. В 95% случаев причиной положительного энергобаланса являются неправильные алиментарные привычки с потреблением большого количества калорийных продуктов с высоким гликемическим индексом и гиподинамия. Определенную, но не ведущую роль в поддержании избыточного веса играет наследственная предрасположенность. У 5% пациенток заболевание формируется на фоне эндокринных и метаболических расстройств: генетической несостоятельности ферментов, регулирующих жировой обмен, церебральных нарушений, заболеваний надпочечников, яичниковой недостаточности, гипотиреоидных состояний. При беременности возникает ряд дополнительных факторов, способствующих накоплению лишних жировых тканей:
- Гормональная перестройка. Для сохранения гестации и поддержания необходимой активности анаболических процессов в организме беременной повышается секреция эстрогенов, прогестерона, пролактина, которые стимулируют липогенез. Образование лишнего жира также усиливается за счет снижения чувствительности тканей к инсулину, увеличения его концентрации в крови, гиперпродукции пептидного гормона грелина, стимулирующего аппетит.
- Снижение двигательной активности. Дополнительные нагрузки, испытываемые женщиной при беременности, приводят к повышенной утомляемости, вызывают ощущение недомогания. Ситуация усугубляется при развитии гестозов, анемии беременных, обострении хронических инфекций, экстрагенитальной патологии. Пациентки, воспринимающие гестацию как патологическое состояние, становятся менее подвижными и в результате тратят меньше энергии.
Значительная прибавка массы при беременности может быть обусловлена увеличением объема циркулирующей крови, формированием плаценты и плодных оболочек, ростом плода, многоводием, задержкой жидкости в организме. Однако такие изменения обычно не сопровождаются усилением липогенеза. Развитие истинного ожирения с образованием лишней жировой ткани непосредственно в гестационном периоде или после него провоцируется замедлением основного обмена при гипотиреозе беременных и послеродовом тиреоидите.
Нормальная прибавка в весе за весь период вынашивания ребенка составляет от 8 до 12 кг. Если до наступления беременности у женщины присутствовала проблема лишних килограммов, то допустимая прибавка в весе должна составлять не более 6 кг. Если женщина обнаружила резкий скачок в весе, то это может указывать на задержку жидкости в организме, связанную с преэклампсией. Очень часто ожирение во время беременности возникает на фоне таких эндокринных нарушений, как сахарный диабет и диэнцефальная патология. Перед тем как использовать всевозможные методики коррекции лишнего веса, каждой беременной женщине необходимо удостовериться в том, что лишний вес спровоцирован именно накоплением жировой ткани, а не задержкой жидкости в организме. Будущие матери, имеющие проблемы с избыточной массой тела, во время постановки на учет в женскую консультацию, проходят лабораторные анализы и консультации специалистов для обнаружения нарушения углеводного обмена с целью их дальнейшей коррекции.
Осложнения:
Если беременная женщина страдает ожирением тела, то данное состояние может повлечь за собой серьезную угрозу для её состояния, а также для организма развивающегося плода. Кроме того, избыточная масса тела может послужить причиной необратимых последствий для процесса вынашивания ребенка. Беременная женщина, страдающая ожирением, находится в потенциальной группе риска по возникновению таких осложнений:
- Гестационная форма диабета. Чрезмерное накопление лишних килограммов в организме будущей матери, приводит к формированию сахарного диабета, который слабо поддаётся коррекции;
- Перенашивание беременности. Очень часто, на фоне ожирения 1 степени и выше, у женщин наблюдается увеличение срока вынашивания ребенка;
- Инфекционно-воспалительные заболевания мочеполового тракта. У беременных женщин с избыточной массой тела существенно возрастает риск формирования урогенитальных инфекционно-воспалительных заболеваний, которые могут послужить причиной самопроизвольного или преждевременного прерывания беременности;
- Проблемное родоразрешение. Нередко, ожирение является показанием для осуществления стимуляции родовой деятельности. Кроме того, беременным женщинам с лишним весом чаще требуется введение обезболивающих средств, облегчающих схватки;
- Преэклампсия. По причине накопления избыточного количества жировой ткани в организме, у женщин возрастают показатели артериального давления и наблюдаются белковые частицы в общем анализе мочи. Такое состояние несет за собой угрозу как для матери, так и для ребенка;
- Невозможность естественного родоразрешения. Большое количество лишних килограммов является препятствием для ведения стандартных родов. Таким женщинам чаще рекомендована процедура кесарева сечения. Важно учесть, что роженицы, страдающие ожирением, подвергаются высокому риску интраоперационного и послеоперационного нагноения рубцов. В случае повторной беременности, у таких пациенток отсутствует возможность рожать естественным путем;
- Тромбоз крупных сосудов. Избыточная масса тела во время беременности приводит к ухудшению реологических свойств крови, с последующим формированием кровяных тромбов в просвете кровеносных сосудов;
- Крупный плод. Увеличение размеров плода бывает вызвано, как правило, формированием сахарного диабета у беременной женщины. Если масса ребенка превышает 4 кг, то такой женщине рекомендовано оперативное вмешательство по типу кесарева сечения;
- Замершая беременность. Избыточная масса тела является одной из потенциальных причин внутриутробной гибели плодного яйца на ранних сроках гестации;
- Самопроизвольное или преждевременное прерывание беременности. Еще одним крайне серьезным осложнением при ожирении во время беременности является так называемая перинатальная смертность. Процент встречаемости данного осложнения у рожениц с избыточной массой тела составляет не менее 15%. Основной причиной такого осложнения является преждевременная отслойка нормально расположенной плаценты.
- Кроме того, у женщин с подобным диагнозом нередко встречается послеродовое гипотоническое кровотечение, которое вызвано нарушением свертывающей способности крови. Подобным ситуациям, чаще всего, подвержены беременные женщины, у которых нарушена синтетическая функция печени на фоне избыточной массы тела.
Сама по себе беременность при ожирении является риском. К тому же, таким женщинам сложно забеременеть без дополнительной медицинской помощи. Кроме осложнений со стороны материнского организма, столь серьёзное состояние, приводит к формированию таких последствий со стороны организма ребенка: Врождённые аномалии развития плода. Чрезмерная масса тела беременной женщины, является предрасполагающим фактором развития таких внутриутробных аномалии, как пороки развития клапанного аппарата сердца ребенка, а также дефекты строения нервной трубки, ведущие к патологиям со стороны центральной нервной системы; Хронические заболевания органов и систем, такие как патологии сердечной деятельности, аутоиммунные заболевания и сахарный диабет; Макросомия. Развитие ожирения у беременных женщин может послужить причиной увеличения весовых показателей развивающегося ребенка. В будущем такие дети склонны к накоплению избыточной массы тела.
ЛЕЧЕНИЕ
Комплексная терапия ожирения во время беременности, заключается в увеличении мобилизации жиров из так называемых депо, а также уменьшении энергетической ценности потребляемых продуктов питания. Практика так называемых лечебных голоданий категорически запрещена во время беременности, так как данные эксперименты приводят к ухудшению общего состояния матери, развитию железодефицитной анемии, а также формированию аномалий развития плода. Независимо от степени накопления лишних килограммов в организме беременной женщины, ее рацион должен содержать кисломолочную продукцию, куриные яйца, мясо и рыбу. Эти пищевые продукты обладают запасом необходимых микроэлементов, которые обеспечивают гармоничное развитие и рост будущего ребенка. Ключевыми моментами оздоровительной диеты при ожирении является рациональность и сбалансированность. Прием пищи должен осуществляться дробно, небольшими порциями по 5-6 раз в день. Соблюдение правильных диетических рекомендаций позволит восстановить нарушенные обменные процессы, а также создать отрицательный энергетический баланс. Первостепенной задачей для будущей матери является ограничение калоража за счёт снижения потребления углеводной пищи. Оптимальное количество калорий для беременной женщины составляет до 2500 ккал. Углеводная составляющая должна быть компенсирована за счёт употребления в пищу таких продуктов питания, как свежие ягоды, овощи, хлеб из муки грубого помола, а также фрукты (за исключением высокоаллергенных). Под ограничения попадают кондитерские изделия, ягодные и фруктовые джемы, мёд и свежая выпечка. Несмотря на то, что беременные женщины с лишним весом нуждаются в ограничении углеводов, резкое снижение количества потребляемой углеводной пищи может привести к трансформации белков в углеводные соединения. Такой процесс не пойдет на пользу организму будущей матери. Жировая составляющая рациона должна быть компенсирована за счёт употребления сливочного и растительных масел. Такие продукты, как маргарин, спреды, говяжий и свиной жир должны быть полностью исключены из рациона. Кроме того, в организм беременной женщины должно поступать необходимое количество белков, так как эти элементы является не только строительным материалом для всего организма, но и являются структурной частью гемоглобина. Дефицит белка в организме является одной из основных причин анемии во время беременности. Белковую составляющую рекомендовано черпать из таких продуктов, как цельное молоко, нежирные сорта рыбы и мяса, а также куриные или перепелиные яйца. Особое внимание необходимо обратить на количество потребляемой поваренной соли. Её избыток приводит к излишнему накоплению жидкости в организме, с последующим увеличением массы тела. Ежедневное допустимое количество соли составляет не более 5 г. Если будущая мать соблюдает рациональное питание, её прибавка в весе в течение второй половины беременности не превышает 300 г каждые 7 дней. Для будущей мамы с избыточной массой тела полезны так называемые разгрузочные дни, которые включают употребление кисломолочных продуктов, фруктов и фруктовых соков. Частота разгрузочных дней должна составлять не более одного раза в 7 дней. В течение этого дня допустимо употреблять не более 600 г творога с низким процентом жирности, 1- 2 стаканов обезжиренного кефира и чая без сахара. Полезно употребление свежих и печеных яблок без добавления сахара. Кроме вышеупомянутых диетических рекомендаций, беременной женщине, страдающей ожирением, рекомендовано выполнение лечебной гимнастики, целью которой является активизация обменных процессов в организме и повышение утилизации жиров. Подбор соответствующих упражнений и их кратности, ведется в индивидуальном порядке, с учетом запущенности патологического процесса и наличия сопутствующих заболеваний у беременной женщины. Во время прохождения комплексной терапии ожирения, каждой будущей маме рекомендовано постоянно контролировать уровень глюкозы в крови.
ПРОФИЛАКТИКА
Если будущая мать не желает столкнуться с проблемой ожирения, то ей рекомендовано соблюдать простые правила, которые направлены на поддержание обменных процессов в организме. К таким правилам относят:
- В случае наследственной предрасположенности к набору избыточной массы тела, каждой беременной женщине рекомендовано соблюдать рациональную и сбалансированную диету. Такая диета предусматривает употребление свежих фруктов и овощей, а также ограничение макаронных, хлебобулочных и кондитерских изделий. Кроме того, приемы пищи должны быть разбиты на 5-6 раз;
- Занятия лечебной гимнастикой, подобранной лечащим врачом в индивидуальном порядке;
- Своевременная постановка на медицинский учет в женской консультации. Данная процедура должна быть реализована до 12 недели гестации;
- Постоянное наблюдение у специалиста акушера-гинеколога;
- Введение категорического запрета на употребление алкогольных напитков и табакокурения.
Список литературы
- «Женская консультация» — проф В.Е. Радзинский
- «Акушерство» — Г.И.Герасимович
- «Акушерство» — Э.К.Айломазян
Димитриева Татьяна Михайловна –
врач-акушер-гинеколог 2-ой квалификационной категории
женской консультации
поликлиники №4
Сколько веса мне следует набрать во время беременности?
Каждая беременная женщина набирает вес по-разному, поэтому нет официальных рекомендаций относительно того, сколько веса вам следует набрать. Самое главное — поддерживать прибавку в весе на безопасном и здоровом уровне для вас и вашего ребенка.
Только часть веса, который вы наберете во время беременности, будет составлять жировые отложения. Другие факторы, вызывающие увеличение веса, включают:
- ваш малыш
- плацента
- околоплодные воды (вода, окружающая ребенка)
- ваша растущая грудь
- повышенная кровь нужно
- естественная задержка жидкости.
Некоторые женщины могут даже похудеть в течение первых нескольких месяцев, особенно если у них утреннее недомогание, и это абсолютно нормально. Но не пытайтесь похудеть во время беременности, так как это вредно для вас или вашего ребенка.
Вероятно, вас не будут взвешивать при каждом дородовом посещении, если ваш вес находится в пределах здорового диапазона. Но если у вас недостаточный или избыточный индекс массы тела (ИМТ), ваш врач или акушерка могут взвешивать вас чаще, потому что есть больше потенциальных рисков для вас и вашего ребенка.
Какова средняя прибавка веса при беременности?Большинство женщин прибавляют от 10 кг (22 фунта) до 12,5 кг (28 фунтов) во время беременности.
Ваш здоровый набор веса во время беременности может зависеть от веса, который был у вас до беременности. В Великобритании нет официальных руководств, но Американский колледж акушеров и гинекологов утверждает, что:
- женщинам с недостаточным весом (ИМТ менее 18,5) рекомендуется набрать 28-40 фунтов (13-18 кг)
- женщин с нормальным весом (ИМТ 18.5-24,9) рекомендуется набирать от 11 до 16 кг (25-35 фунтов)
- женщинам с избыточным весом (ИМТ от 25 до 29,9) рекомендуется набирать от 7 до 11 кг (15-25 фунтов)
- женщин, страдающих ожирением (ИМТ 30 и более), рекомендуется набрать от 5 до 9 кг.
Рекомендуемая прибавка в весе для женщин, ожидающих близнецов:
- женщинам с нормальным весом (ИМТ 18,5-24,9) рекомендуется прибавить в весе от 37 до 54 фунтов (16,8-24 фунтов).5 кг)
- женщинам с избыточным весом (ИМТ от 25 до 29,9) рекомендуется набрать от 31 до 50 фунтов (14,1–22,7 кг)
- женщин, страдающих ожирением (ИМТ 30 и более), рекомендуется набрать от 25 до 42 фунтов (11,3-19,1 кг).
Определите свой ИМТ с помощью нашего калькулятора.
Постарайтесь не слишком беспокоиться об этих рекомендациях. Самое главное — поддерживать прибавку в весе на безопасном и здоровом уровне для вас и вашего ребенка.
Ваш врач или акушерка сможет посоветовать и успокоить вас о том, что вам подходит.Если у вас недостаточный или избыточный вес, вам следует получить дополнительную помощь и поддержку во время беременности.
Как я могу контролировать свой вес во время беременности?Для большинства женщин, если вы всегда были активными, продолжение физических упражнений на том же уровне во время беременности безопасно и полезно для здоровья.
Если вы не привыкли к физической активности, попробуйте выполнять легкие упражнения по 15 минут в день три раза в неделю, прежде чем постепенно увеличивать нагрузку до 30 минут в день.Помните, вы не пытаетесь достичь максимальной формы, вам просто нужно оставаться физически активным. Вы можете выполнять большинство упражнений во время беременности, так что есть много вещей, которые вы можете попробовать.
Если делать физические нагрузки сложно, просто постарайтесь не сидеть долгое время. Постарайтесь как можно больше ходить и вносите небольшие изменения, чтобы увеличить ежедневную физическую активность. Например, на работе вместо лифта поднимитесь по лестнице или сойдите с автобуса на остановку раньше.
Узнайте больше о занятиях спортом во время беременности.
Постарайтесь тоже хорошо поесть. Нет необходимости «есть за двоих» [или пить жирное молоко. Вам не нужны дополнительные калории до третьего триместра (после этого вам нужно всего 200 дополнительных калорий).
Вы можете узнать больше о здоровом питании и получить несколько полезных советов по легкому питанию и перекусам в нашем разделе о правильном питании во время беременности.
Главное — постепенно вносить небольшие изменения, чтобы улучшить свой рацион и количество выполняемой активности. Здесь есть несколько советов, которые помогут вам ставить цели.
Не забудьте попросить помощи у акушерки или врача, если она вам понадобится. Они здесь, чтобы помочь, и не осудят вас.
Беременность: здоровый набор веса | Michigan Medicine
Обзор темы
Во время беременности многие женщины задаются вопросом, как изменится их тело и какой вес они наберут. Может быть, вы тоже об этом думали.
Прибавка в весе для беременных — это нормальное явление. И нет фиксированного количества фунтов, к которому вы должны стремиться.Вместо этого есть диапазон набора веса, который подходит вам и вашему ребенку.
Спросите своего врача, какой у вас диапазон для здорового набора веса. Это зависит от вашего здоровья, вашей беременности и вашего веса до беременности.
Если вы беспокоитесь о прибавке в весе во время беременности, постарайтесь не заострять внимание на цифрах. Больше думайте о здоровой беременности, ведя активный образ жизни и кормя ребенка здоровой пищей.
Почему прибавка в весе во время беременности имеет значение?
Набор слишком большого или слишком маленького веса создает определенные риски для здоровья для вас и вашего ребенка.
Набор слишком большого веса во время беременности может повысить риск рождения большого ребенка. Если ваш новорожденный весит 10 фунтов (5 кг) или больше, у вас может быть больше шансов иметь:
- Долгие роды и роды.
- Кесарево сечение.
- Травма, причиненная вам или вашему ребенку во время родов.
- Недостаточное снабжение ребенка кислородом во время родов.
Кроме того, новорожденный с массой тела 10 фунтов (5 кг) или больше может в более позднем возрасте набрать лишний вес или ожирение.Это может означать, что он или она будет иметь более высокий риск диабета 2 типа.
Набор слишком большого веса во время беременности также может затруднить его потерю в дальнейшем.
А если у вас очень избыточный вес (ожирение) во время беременности, у вас больше рисков:
Набор слишком маленького веса во время беременности. повышает риск преждевременных родов для вашего ребенка, а также низкого веса и размера при рождении. Когда это происходит, новорожденный подвергается большему риску:
- Болезнь в первые недели жизни.
- Физические и умственные отклонения.
- Долгосрочные проблемы со здоровьем в более зрелом возрасте.
А как насчет диеты во время беременности?
Беременность — не время для диеты. Вашему ребенку нужно, чтобы вы ели разнообразную пищу. Сосредоточьтесь на том, чтобы есть много овощей, фруктов, цельнозерновых продуктов, а также нежирных молочных продуктов и мяса. По возможности держитесь подальше от сахара и жиров.
Если вы страдаете утренним недомоганием и теряете вес в течение первого триместра, ваш ребенок вряд ли пострадает.Просто убедитесь, что ваш врач знает. При необходимости обратитесь за помощью при тошноте и рвоте.
Насколько прибавка в весе полезна для вас и вашего ребенка?
Эксперты говорят, что, исходя из вашего веса до беременности, обычно лучше всего набрать:
- От 28 фунтов (13 кг) до 40 фунтов (18 кг), если у вас недостаточный вес.
- От 25 фунтов (11 кг) до 35 фунтов (16 кг), если вы имеете нормальный вес.
- От 15 фунтов (7 кг) до 25 фунтов (11 кг), если у вас избыточный вес.
- От 11 фунтов (5 кг) до 20 фунтов (9 кг), если вы страдаете ожирением. В некоторых случаях врач может порекомендовать женщине не набирать вес.
В идеале вы будете набирать вес медленно на протяжении всей беременности. Если вы перестаете набирать вес более чем на 2 недели или набираете вес быстрее, чем ожидалось, поговорите со своим врачом.
Сколько можно есть во время беременности?
Хотя беременные женщины часто шутят, что они «едят за двоих», вам не нужно есть вдвое больше еды.
В целом беременным женщинам во втором триместре необходимо есть около 340 дополнительных калорий в день. Женщинам в третьем триместре нужно есть около 450 дополнительных калорий в день. сноска 1 Сэндвич с арахисовым маслом позволяет получить около 340 калорий. Чашка 1% молока с бутербродом с арахисовым маслом составляет около 450 калорий.
Сколько вы можете съесть, зависит от:
Проконсультируйтесь с врачом или диетологом, чтобы помочь вам спланировать здоровое питание и необходимое количество калорий.
Для беременных | Увеличение веса во время беременности
Идеальное увеличение веса во время беременности варьируется от женщины к женщине и зависит от веса до беременности и индекса массы тела (ИМТ) до беременности. Чтобы узнать, что лучше для вас, поговорите со своим врачом о том, сколько веса вам следует набрать, сколько вам следует тренироваться, а также что и сколько вам следует есть, чтобы лучше всего помочь вашему ребенку расти и развиваться.
Рекомендации Института медицины по прибавке в весе во время беременности по ИМТ (индекс массы тела) 2009 г.
До беременности ИМТ | ИМТ | Общая прибыль диапазон | Скорость прироста 2-го и 3-го триместр |
Недостаточный вес | меньше 18.5 | 28-40 фунтов | 1 (1–1,3) фунта в неделю |
Нормальный вес | 18,5-24,9 | 25-35 фунтов | 1 (0,8-1) фунта в неделю |
Избыточный | 25.0–29,9 | 15-25 фунтов | 0,6 (0,5-0,7) фунта в неделю |
Ожирение | больше 30,0 | 11-20 фунтов | 0,5 (0,4-0,6) фунта в неделю |
Общая прибавка в весе к концу беременности в большинстве случаев приблизительно равна, согласно March of Dimes:
Детские | 7.5 фунтов |
Материнские запасы энергии | 7 фунтов |
Объем жидкости | 4 фунта |
Увеличение груди | 2 фунта |
Матка | 2 фунта |
Амниотическая жидкость | 2 фунта |
Плацента | 1.5 фунтов |
Кровь | 3 фунта |
Ваш лечащий врач поможет вам контролировать свой вес во время беременности. Поскольку набор слишком большого и слишком маленького веса может отрицательно сказаться на развитии и здоровье вашего ребенка, важно приложить все усилия, чтобы набрать нужное количество веса при соблюдении здоровой, сбалансированной диеты.То, что вы едите, не менее важно, если не более важно, чем то, сколько вы едите. А упражнения с использованием режима упражнений, одобренного вашим врачом, также помогут вам поддерживать здоровый вес во время беременности и помогут вам чувствовать себя лучше и бодрее на протяжении всей беременности.
Риски набора слишком большого или слишком малого весаЕсли вы наберете слишком много веса во время беременности, вы увеличите риск осложнений беременности, а также риск возникновения проблем со здоровьем при рождении и ожирения у вашего ребенка.Если вы не наберете достаточно веса, ваш ребенок может не получать надлежащего питания и будет подвержен более высокому риску родиться с недостаточным весом.
Добавление нужных калорий
Большинству беременных женщин во время беременности следует увеличивать потребление калорий примерно на 200–300 калорий в день. Однако женщинам с избыточным весом до беременности, возможно, не нужно увеличивать потребление калорий. Обязательно обсудите со своим врачом, сколько дополнительных калорий вам следует съесть во время беременности.
Когда вы добавляете калории в свой рацион, чтобы набрать вес, постарайтесь сосредоточиться на богатых питательными веществами калориях и избегать пустых калорий или калорий из обработанных сахаров и простых углеводов. Например, при выборе хлеба и макарон, ешьте цельнозерновые, а не отбеленную обработанную муку, выбирайте салат с листовой зеленью и овощами и гарниром из черных бобов вместо гамбургера и перекусывайте свежими фруктами вместо печенья, когда у вас есть тяга к сахару. Правильный выбор может иметь большое значение для обеспечения наилучшего питания для себя и своего ребенка во время беременности.
Увеличение веса во время беременности, по триместру
Еда на двоих — это значит есть вдвое здоровее, а не вдвое больше.
Чтобы поддерживать здоровый вес на протяжении всей беременности, планируйте питание и выбирайте более здоровую пищу, например овощи и фрукты, богатые цветом и высоким содержанием клетчатки.
Нормальный набор веса во время беременности обычно составляет от 5 до 18 кг (от 11 до 40 фунтов). У женщин, вынашивающих близнецов, прибавка в весе обычно составляет от 11 до 25 килограммов (от 25 до 54 фунтов).
Ваш здоровый вес во время беременности зависит от вашего веса до беременности. Женщины с индексом массы тела (ИМТ) ниже 18,5 должны набирать больше, а женщины с ИМТ более 25 — меньше.
Активный образ жизни — один из ключей к здоровому увеличению веса во время беременности. Проконсультируйтесь с лечащим врачом о том, какой уровень физической активности подходит вам во время беременности. Во время беременности не рекомендуется снижать вес и соблюдать диету. Сосредоточьтесь на здоровом питании и здоровой пище, а не на своем весе.Для получения дополнительной информации о здоровом наборе веса во время беременности поговорите со своим врачом. Вы также можете позвонить в HealthLink BC по номеру 8‑1‑1, чтобы поговорить с зарегистрированным диетологом.
1-й триместр
Прибавка в весе в первом триместре должна быть минимальной (от 0,5 до 2,0 кг или от 1,1 до 4,4 фунта). Если вы теряете или набираете значительное количество веса в первом триместре (более 5–10 процентов от веса до беременности), обратитесь за поддержкой к своему врачу.
2-й триместр
Во втором триместре здоровый набор веса должен быть постоянным и постепенным. В среднем от 0,2 до 0,5 кг в неделю. Если вы набираете больше, ознакомьтесь с рекомендациями в Руководстве по питанию в Канаде и сравните свои пищевые привычки.
3-й триместр
Набор веса должен оставаться постоянным и постепенным в течение третьего триместра. Средняя прибавка в весе составляет от 0,2 до 0,5 кг в неделю.Ознакомьтесь с информацией Министерства здравоохранения Канады о соблюдении Руководства по питанию во время беременности и кормления грудью.
Ресурсы и ссылки:
HealthLink BC: питание и набор веса во время беременности
HealthLink BC: здоровое питание во время беременности
Health Canada: Калькулятор набора веса во время беременности
Слишком много женщин набирают слишком много веса во время беременности, утверждает CDC.
Как говорится, беременная женщина ест на двоих.Но в Соединенных Штатах многие из них едят на троих и более.
Новое исследование Центров по контролю и профилактике заболеваний обнаружило, что почти половина беременных женщин в Америке набирает слишком много веса во время беременности. Женщины с избыточным весом или ожирением до беременности, скорее всего, прибавят слишком много лишних килограммов в течение этих критических девяти месяцев.
Институт медицины рекомендует женщинам с индексом массы тела в пределах нормы (между 18.5 и 24.9) набрать от 25 до 35 фунтов в течение беременности. Женщины с недостаточным весом (с ИМТ ниже 18,5) должны набрать от 28 до 40 фунтов во время беременности; женщинам с избыточным весом следует прибавить от 15 до 25 фунтов; В рекомендациях говорится, что женщины с ожирением должны набирать от 11 до 20 фунтов во время беременности.
Самые читаемые статьи в журнале Science за этот час >>
В рамках своего исследования исследователи из отдела репродуктивного здоровья CDC изучили свидетельства о рождении из 46 штатов и округа Колумбия.Это позволило им получить информацию о росте и весе матерей до и после беременности. Исследователи сосредоточили свой анализ на одноплодных родах, которые были доношенными (по крайней мере, 37 недель беременности). Их окончательный набор данных охватил почти 80% всех беременных женщин в Америке.
Исследователи обнаружили, что в каждом отдельно взятом штате число беременных женщин, набравших слишком много веса, было больше, чем число беременных, набравших слишком мало или нужное количество.
По всей стране, 47.5% женщин сильно прибавили в весе во время беременности, причем в отдельных штатах этот показатель варьировался от 38,2% в Нью-Джерси до 54,7% в Миссури. Но Миссури не так уж сильно выделялся — в 17 штатах более половины беременных женщин набрали слишком много веса. (В Калифорнии этот показатель составил 44,4%).
Чрезмерная прибавка в весе была проблемой для женщин с различным ИМТ, затрагивая 23,5% женщин с недостаточным весом в начале беременности и 37,6% женщин, имевших нормальный вес до беременности.Но особенно сильно это было среди женщин с избыточным весом или ожирением — 61,6% и 55,8% из них соответственно прибавили в лишних килограммах за девять месяцев беременности.
Недостаточный набор веса также был проблемой, от которой страдали 20,4% беременных женщин по всей стране. В 20 штатах (включая Калифорнию) по крайней мере каждая пятая будущая мать набрала слишком мало фунтов. Самая высокая распространенность была в Грузии, где 25,5% беременных не набирали достаточно веса.
Осталось только 32,1% беременных женщин, которые достигли цели Института медицины по прибавке в весе во время беременности.В Нью-Джерси была самая высокая доля женщин в этой категории (39%), а на Аляске — самая низкая (26,2%). Женщины из Калифорнии набрали немного больше среднего по стране, при этом 34,3% набрали надлежащее количество веса во время беременности.
Результаты исследования опубликованы в четверг в еженедельном отчете о заболеваемости и смертности.
Убедиться, что женщина набирает правильный вес во время беременности, важно как для матери, так и для ребенка. Набор слишком маленького веса подвергает младенцев риску иметь низкий вес при рождении, что увеличивает риск диабета, сердечных заболеваний, высокого кровяного давления и ожирения в более позднем возрасте.С другой стороны, дети, рожденные от матерей, которые набирают слишком много веса, имеют повышенный риск детского ожирения и метаболического синдрома.
Для женщин чрезмерная прибавка в весе во время беременности затрудняет потерю «веса ребенка». Это также увеличивает вероятность ожирения.
Авторы CDC писали, что чрезмерная прибавка в весе часто начинается на ранних сроках беременности, поэтому акушерам и их пациентам никогда не рано начать отслеживать свой вес. Хотя некоторые женщины хотят начать есть на двоих, в большинстве случаев это не обязательно до второго триместра.Согласно исследованию, с этого момента потребности растущего ребенка требуют, чтобы женщина потребляла дополнительно от 340 до 450 калорий в день.
Физические упражнения — важная часть уравнения, и беременные женщины должны записывать как минимум 150 минут в неделю быстрой ходьбы или другой активности средней интенсивности, добавили исследователи.
«Некоторые женщины могут также думать, что физическая активность во время беременности опасна», — писали они. «Однако физическая активность безопасна и рекомендуется для большинства беременных женщин, она может уменьшить количество осложнений, связанных с беременностью.”
Следуйте за мной в Twitter @LATkarenkaplan и ставьте «лайк» Los Angeles Times Science & Health на Facebook.
ТАКЖЕ:
Проглоченная таблетка способствует снижению веса без операции на желудке
Может ли электрическая стимуляция мозга помочь в похудании? Новое исследование обещает
Rx для Америки: почти 6 из 10 взрослых принимают рецептурные лекарства, по данным исследования
Сколько это слишком много? — Основы здоровья от клиники Кливленда
Авторы: Сью Коути и Андреа Харрис, RNs
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Набрать вес во время беременности — это совершенно нормально. Но важно не набирать слишком много, потому что это может резко увеличить риск гестационного диабета. Это также может представлять несколько рисков для вашего ребенка.
Какие риски?
Матери с гестационным диабетом имеют больший риск иметь более крупных детей, детей с проблемами дыхания и детей, которые в более позднем возрасте имеют избыточный вес и / или заболевают диабетом.
Кроме того, исследования показывают, что около половины мам, страдающих гестационным диабетом, в ближайшие 10 лет заболевают диабетом 2 типа.
Какая прибавка в весе — это слишком много?
Набор веса при беременности у всех разный. Однако хорошее практическое правило — ограничить прибавку в весе от 25 до 35 фунтов.
Если вы похудели до беременности, возможно, вам нужно набрать от 28 до 40 фунтов. Если у вас избыточный вес, вам, вероятно, нужно набрать от 15 до 25 фунтов.
Также обратите внимание на то, как быстро вы набираете вес. Высокие темпы набора веса, особенно на ранних сроках беременности, также могут увеличить риск гестационного диабета.
Вы также хотите сделать все возможное, чтобы стабилизировать свой вес в период между беременностями. В исследовании, опубликованном норвежскими учеными, отслеживали женщин между первой и второй беременностями. Было обнаружено, что женщины, набравшие вес (вместо того, чтобы терять или оставаться стабильными), с большей вероятностью заболеют гестационным диабетом во время второй беременности.
Фактически, увеличение на один или два пункта индекса массы тела (ИМТ) удвоило риск, а получение четырех или более пунктов увеличило риск в пять раз.
Как можно снизить эти риски?
Это нормально, если вы планируете беременность, если вес превышает нормальный. Исследователи обнаружили, что мамы с избыточным весом, которые худеют до второй беременности, могут снизить риск гестационного диабета.
Планируете ли вы беременность заранее? Стремитесь к ИМТ менее 25.Если вы не совсем достигли цели, стремитесь к отметке ниже 30; все, что выше, увеличивает риск гестационного диабета.
Советы для здоровой беременности
Продолжайте тренировки. Один из способов улучшить свое здоровье и снизить риск диабета — это включить в свою жизнь регулярную физическую активность. Это может помочь вам похудеть и снизить инсулинорезистентность. Это особенно важно, если во время предыдущей беременности у вас был гестационный диабет.
Следите за своим питанием. Технически вы не «едите за двоих». Вам не нужно увеличивать потребление калорий до второго триместра. И даже тогда вам нужно всего около 300 дополнительных калорий в день. Это может быть равно 1.) 2 стаканам обезжиренного молока 2.) яблоку и двум столовым ложкам арахисового масла или 3.) лавашу из цельной пшеницы и четверти стакана хумуса. После рождения ребенка вам потребуется около 500 дополнительных калорий, если вы кормите грудью.
Не спешите возвращаться к своему весу до беременности .Трудно быть терпеливым, но будьте осторожны с собой в отношении своих целей по снижению веса после беременности. Ваше тело претерпевает множество изменений во время беременности, и требуется время, чтобы они обратились вспять. Это может занять до года. Вы можете начать тренировку через шесть недель после родов с целью сбросить один или два фунта каждую неделю.
Если вы беспокоитесь о своем весе до, во время или после беременности, обратитесь к врачу. Вместе вы можете составить план здорового питания и физических упражнений.
Набор веса во время беременности — Consumer Health News
Набор лишнего веса обычно не является выигрышной стратегией для хорошего здоровья.Но теперь, когда вы беременны, вам нужно держать стрелку на весах в правильном направлении. Независимо от того, какое у вас сейчас тело, оно должно стать больше.
Сколько мне следует набрать в весе?
Согласно March of Dimes, женщина, начавшая беременность с нормальным весом, должна набрать от 25 до 35 фунтов за девять месяцев. Вы можете легко достичь этой цели, добавив в свой ежедневный рацион около 300 дополнительных калорий. Если во время зачатия у вас был недостаточный вес, вы должны набрать от 28 до 40 фунтов во время беременности.
Женщины с избыточным весом, как правило, должны стремиться набрать всего от 15 до 25 фунтов, а женщины с ожирением должны стремиться к увеличению веса только от 11 до 20 фунтов. Это связано с тем, что излишний вес может подвергнуть вас и вашего ребенка риску медицинских осложнений. Независимо от того, вынашиваете ли вы одного или двух детей, ваш врач может помочь вам найти цель, которая подходит именно вам.
Что делать, если у меня есть близнецы?
Если у вас нормальный вес и вы носите близнецов, рекомендуемая прибавка в весе составляет от 37 до 54 фунтов.Если у вас избыточный вес, стремитесь набрать от 31 до 50 фунтов. А если вы страдаете ожирением, постарайтесь набрать не более 25–42 фунтов во время беременности.
Как быстро я должен набирать вес?
Если вы начали со здоровым весом, вы должны ожидать прибавить от одного до четырех с половиной фунтов в первом триместре. Поскольку ваш ребенок действительно начнет расти, вы тоже. Во втором и третьем триместрах вы можете ожидать прибавки около 0,5 кг в неделю. Вы можете проверить свой прогресс, используя график набора веса, такой как тот, который предоставляет March of Dimes на своем веб-сайте.
Вам понадобится другой график, если до беременности вы были худыми или имели избыточный вес. Если вы были маленькими, вам следует попытаться набрать чуть больше одного фунта в неделю во втором и третьем триместрах. Если у вас был избыточный вес, вам не нужно набирать больше, чем от одного до четырех с половиной фунтов в первом триместре. После этого во втором и третьем триместрах вы должны набирать чуть больше полутора фунтов в неделю.
Если вы страдали ожирением во время беременности и набрали от одного до четырех с половиной фунтов в первом триместре, стремитесь набирать примерно полфунта (1/2 фунта) каждую неделю во втором и третьем триместрах.Важно не набирать слишком много веса, но никогда не пытайтесь похудеть во время беременности — это может быть вредно.
Чего еще мне ожидать?
Женщины, страдающие утренним недомоганием, часто очень мало набирают и даже теряют фунт или два в первые недели беременности. Эта потеря незначительна, и они часто восполняют ее на более поздних сроках беременности. Конечно, женщинам важно соблюдать водный баланс, если они страдают от частых приступов утреннего недомогания, поэтому обязательно пейте много воды.
Не беспокойтесь, если вы прибавляете не по строгому графику. Если вы наберете немного лишнего веса за одну неделю и немного меньше на следующей, вы все равно сможете достичь своей общей цели.
Тем не менее, вы должны быть обеспокоены, если во второй половине беременности вы набираете более пяти фунтов в неделю. Это может быть признаком преэклампсии — серьезного заболевания, которое может угрожать как вам, так и вашему ребенку. Вам также следует обратиться к врачу или акушерке, если вы не набираете вес более двух недель между четвертым и восьмым месяцем беременности.
Зачем мне весь этот вес?
При рождении ваш ребенок будет весить около семи фунтов, поэтому вам может быть интересно, куда уходят все эти другие фунты. Каждая плацента и околоплодные воды будут весить около двух фунтов. (На данный момент это 11 фунтов, которые вы потеряете сразу же при рождении.) У вас также будет два дополнительных фунта ткани груди, три дополнительных фунта крови, четыре дополнительных фунта других жидкостей, два дополнительных фунта ткани матки и семь лишних фунтов. фунты лишнего жира.Жир поможет вашему ребенку хорошо питаться во время беременности и даст вам резервы для грудного вскармливания.
Что произойдет, если я наберу слишком много или слишком мало веса?
Есть причина, по которой ваш лечащий врач будет ставить вас на весы во время каждого осмотра. Здоровый вес — огромная часть здоровой беременности. Если вы наберете слишком много веса, вы можете увеличить риск таких осложнений, как высокое кровяное давление и диабет, и вы не сможете родить ребенка естественным путем.Вы также с большей вероятностью будете страдать от варикозного расширения вен, болей в спине, сильной усталости и болей в ногах.
Вы также не хотите прибавлять в весе. Если вы не достигнете своей цели, ваш ребенок, скорее всего, родится недоношенным или с недостаточным весом.
Стоит ли мне беспокоиться о том, как я буду потом терять лишний вес?
Постарайтесь не беспокоиться об этом во время беременности. Помните, что на ребенка приходится большая часть добавленного веса; типичный новорожденный весит 7 фунтов.А околоплодные воды, плацента, дополнительные жидкости организма и кровь в сумме составляют еще 10 фунтов или около того.
Если вы планируете кормить грудью, скорее всего, у вас будет меньше проблем с потерей лишнего веса; кормление расходует не менее 500 дополнительных калорий каждый день. Физические упражнения и здоровое питание — отличный способ похудеть.
Вы также можете обнаружить, что привычка к соблюдению здоровой диеты и физическим упражнениям во время беременности облегчает сохранение этого режима после рождения ребенка.Если вы слишком быстро набираете вес и беспокоитесь об этом, или если после рождения ребенка вы обнаруживаете, что не можете сбросить лишние килограммы, поговорите со своим врачом или диетологом, который может оценить ваши пищевые привычки и помочь вам. подсчитайте количество калорий.
В конце концов, набор правильного веса во время беременности — это баланс. Вам нужно есть лишние калории, но не слишком много. И вы захотите оставаться активным, но не настолько активным, чтобы в конечном итоге вы сжигали все эти лишние калории.Если вам трудно оставаться на правильном пути, обратитесь за советом к врачу. Помните, это тот случай, когда ваш вес действительно имеет значение для кого-то другого.
Ресурсы
Набор веса во время беременности. Центры по контролю и профилактике заболеваний. Последнее обновление 14 октября 2016 г.
Марш десяти центов. Отслеживание набора веса. http://www.marchofdimes.com/pnhec/1808_1914.asp
Список литературы
Фонд Немур.Ожирение. http://www.kidshealth.org/
Марш десяти центов. Взвешивать, чтобы расти. http://www.marchofdimes.com/pnhec/159_153.asp
Набор веса во время беременности: переосмысление рекомендаций. Институт медицины. 2009.
Американская академия семейных врачей. Преэклампсия. http://www.familydoctor.org/064.xml?printxml
Ла Лече Лига. Как безопасно похудеть во время кормления грудью? http: //www.
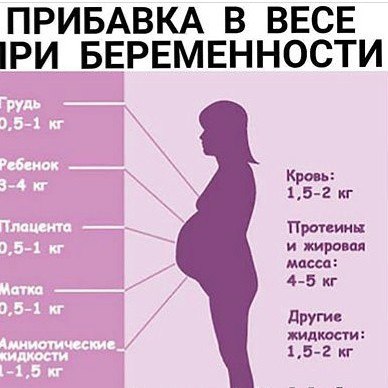 Токсикоз и постоянная усталость перестают мучить, появляются определенные предпочтения в еде. Прибавление по 1 кг ежемесячно в этот период считается нормой.
Токсикоз и постоянная усталость перестают мучить, появляются определенные предпочтения в еде. Прибавление по 1 кг ежемесячно в этот период считается нормой.
 Это совсем не означает, что Вы должны стараться сбросить вес во время беременности. Беременность — не время для диет. Попытки похудеть во время беременности могут отрицательным образом сказаться на внутриутробном развитие малыша. Поэтому, даже в случае исходного избыточного веса, Вам нужно набрать некоторое количество килограмм за период беременности, обычно от 7 до 9 кг.
Это совсем не означает, что Вы должны стараться сбросить вес во время беременности. Беременность — не время для диет. Попытки похудеть во время беременности могут отрицательным образом сказаться на внутриутробном развитие малыша. Поэтому, даже в случае исходного избыточного веса, Вам нужно набрать некоторое количество килограмм за период беременности, обычно от 7 до 9 кг.