Применение интегрированных систем оценки тяжести состояния у новорожденных при критических состояниях
SOVREMENNAYA PEDIATRIYA.2016.1(73):67-70; doi10.15574/SP.2016.73.67
Применение интегрированных систем оценки тяжести состояния у новорожденных при критических состояниях
Ященко Ю. Б., Буряк А. Г., Заболотная И. Э.
ГНУ «Научно-практический центр профилактической и клинической медицины»
Государственного управления делами, г. Киев, Украина
Национальная медицинская академия последипломного образования им. П.Л. Шупика МЗ Украины, г. Киев, Украина
Высшее государственное учебное заведение Украины «Буковинский государственный медицинский университет»
МЗ Украины, г. Черновцы, Украина
Детский консультативно-лечебный центр ГНУ «Научно-практический центр профилактической и клинической медицины» Государственного управления делами, г.
Цель: оценить тяжесть состояния, агрессивность и инвазивность лечения, а также предсказуемый риск летального исхода у новорожденных с дыхательными расстройствами при критических состояниях; определить основные факторы агрессии, которые могут приводить к росту показателей летальности и агрессивности у детей в условиях отделения интенсивной терапии новорожденных.
Пациенты и методы. В основную группу наблюдения вошли новорожденные с дыхательным дистрессом (84 ребенка) на фоне различной неонатальной патологии. Контрольную группу сравнения составили 15 практически здоровых новорожденных. Инвазивность и агрессивность лечения оценивали по шкале NTISS (Neonatal Therapeutic Intervention Scoring). Тяжесть состояния новорожденных оценивали по шкале Score for Neonatal Acute Physiology (SNAP II and SNAPPE II) с последующим расчетом предполагаемого риска развития летального исхода. Адаптационные возможности новорожденного оценивали с помощью шкалы Апгар на первой и пятой минутах после рождения ребенка.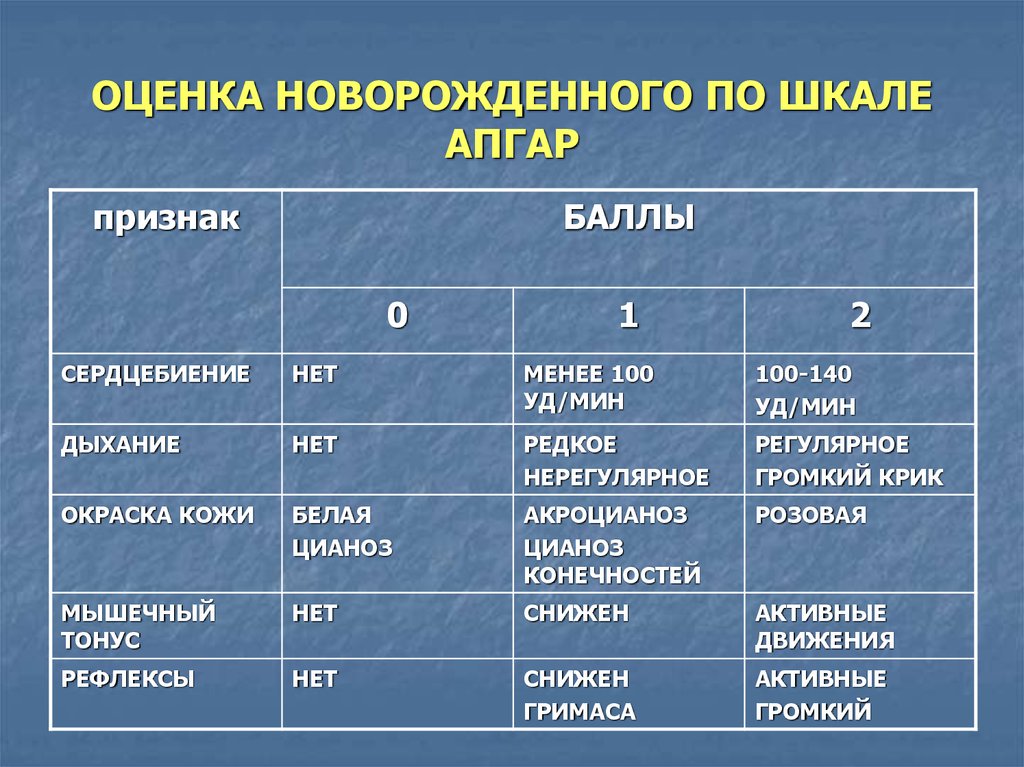
Результаты. Средний балл по шкале NTISS составил 22,4±0,2 балла, в результате чего новорожденные основной группы наблюдения были отнесены к III классу тяжести и агрессивности лечения. Средний балл по шкале SNAP II and SNAPPE II среди новорожденных с дыхательной недостаточностью составил 21,4±2,55 балла (предполагаемая летальность составляет 3,8%). Установлена положительная корреляционная связь между показателем предполагаемой летальности среди группы новорожденных и показателем насыщения кислородом смеси, которая вдыхается ребенком (r=0,751, р=0,000). Установлена обратная корреляционная связь между показателями агрессивности и инвазивности лечения у новорожденных группы наблюдения и оценкой по шкале Апгар: на 1-й r=-0,800, р=0,000 и 5-й минутах r=-0,750, р=0,000.
Выводы. При проведении интенсивной терапии новорожденным с тяжелой дыхательной недостаточностью следует избегать применения чрезмерных концентраций кислорода, поскольку это является фактором риска токсического действия на биоструктуры. В неонатальной практике целесообразно применять стандартизованные шкалы оценки тяжести состояния с целью прогнозирования результатов лечения.
В неонатальной практике целесообразно применять стандартизованные шкалы оценки тяжести состояния с целью прогнозирования результатов лечения.
Ключевые слова: новорожденные, оценка тяжести состояния, шкала SNAP II and SNAPPE II, шкала NTISS, факторы агрессии.
Литература:
1. Буряк ОГ. 2013. Оцінка загального стану новонароджених із дихальним дистресом при критичних станах за шкалою SNAP II and SNAPPE II. Совр педиатрия. 7(55): 38—41.
2. Буряк ОГ. 2013. Стандартизовані шкали оцінки тяжкості стану хворих при критичних станах та їх застосування в неонатальній практиці. Клін та експеримент патол. XII; 2(44): 203—206.
3. Дубинина ЕЕ, Бурмистров СО, Ходов ДА и др. 1995. Окислительная модификация белков сыворотки крови человека, метод ее определения. Вопросы мед химии. 1: 24—26.
4. Шкурупій ДА. 2013. Оптимізація інтенсивної синдрому поліорганної недостатності у новонароджених та оцінка її ефективності. Неонатологія, хірургія та перинатальна медицина. ІІІ; 3(9): 78—81.
ІІІ; 3(9): 78—81.
5. Ященко ЮБ, Буряк ОГ. 2012. Дихальна недостатність у новонароджених (патогенез, клініка, неінвазивні методи діагностики та принципи інтенсивної терапії). Монографія. Чернівці, Медуніверситет: 192.
Шкалы по педиатрии
Медицинские онлайн-шкалы по педиатрии, неонатологии и перинатологии, пригодные в практике практикующего специалиста в работе с его маленькими пациентами.
Содержание:
- Шкала Apgar
- Шкала Downes
- Шкала CHEOPS
- Шкала NIPS
- Шкала FLACC
- Шкала CRIES
- Шкала Yale
- Шкала PCS
- Шкала Raimondi
- Шкала тактильной и визуальной оценки боли
- Шкала SNAP-PE
- Шкала DAN
- Объективная шкала боли (OPS)
- Шкала Blantyre
- Шкала NTISS
- Индекс CRIB
- Шкала SUN
- Шкала Сильвермана— Андерсена
- Шкала комы Аделаиды
- Шкала PARS
Шкала Apgar
Шкала Апгар — система быстрой оценки состояния новорождённого.
На 27-м ежегодном конгрессе анестезиологов (1952) американская врач-анестезиолог Вирджиния Апгар впервые официально представила разработанную ею систему оценки состояния новорождённого на первых минутах жизни. Это простой метод для начальной оценки состояния ребёнка с целью выявления необходимости реанимационных процедур.
Шкала предполагает суммарный анализ пяти критериев, каждый из которых оценивается целочисленно в баллах от 0 до 2 включительно. Результат оценки может быть в диапазоне от 0 до 10.
Трактовка результатов
Данная оценка выполняется обычно на первой-пятой минуте после рождения и может быть повторена позднее, если результаты оказались низкими. Баллы менее 3 означают критическое состояние новорождённого, более 7 считается хорошим состоянием (норма).
Шкала Апгар была разработана для медперсонала с целью определить, каким детям требуется более тщательное наблюдение. Ребёнок, получивший 5 баллов, нуждается в более пристальном наблюдении, чем ребёнок, получивший от 7 до 10 баллов.
Шкала Downes
Шкала Доунса (Downes) для оценки тяжести респираторных нарушений у новорожденных, применимая в неонатологии.
Оценка степени дыхательных расстройств в течение нескольких часов:
- 4 балла — легкая
- 5-6 — средней тяжести
- 7-10 — тяжелая
Шкала CHEOPS
Шкала оценки боли Детского Госпиталя Восточного Онтарио — CHEOPS (Children’s Hospital of Eastern Ontario Pain Scale), у детей в возрасте от 1 до 7 лет, для применения в педиатрии.
Интерпретация: необходимость применения анальгетиков возникает при количестве баллов не менее 10; изменение количества баллов более чем на 2 единицы считается достоверным.
Шкала NIPS
Шкала NIPS для определения выраженности боли у новорожденных и детей младшего возраста (моложе одного года)
Уровень более 3 баллов при оценке свидетельствует о наличии боли.
Шкала FLACC
Поведенческая шкала оценки боли у младенцев и детей до 7 лет — FLACC (face, legs, activity, cry, consolabylitу).
Суммарный балл равен сумме по всем 5 пунктам. Минимальная сумма — 0, максимальная — 10. Чем больше суммарный балл, тем сильнее боль и дискомфорт у младенца.
Шкала CRIES
Шкала CRIES (Crying, Requires increased oxygen, Increased vital signs, Expression, Sleeplessness) — разработана для использования у новорожденных с 32 недель гестационного возраста до 6 месяцев.
Максимальный балл равен 10, минимальный — нулю, чем больше балл, тем сильнее боль.
Шкала Yale
С целью объективизации тяжести состояния ребенка с лихорадкой существует балльная Йельская шкала (Yale Observation Scale, 1982), которая облегчает принятие врачебного решения относительно дальнейшей тактики ведения пациента.
Оценка результата:
- <11 баллов — Амбулаторное лечение
- 11-15 баллов — Консультация с более опытным врачом и/или заведующим отделением
- >15 баллов — Госпитализация
Шкала PCS
Paediatric Coma Scale (Simpson & Reilly) — педиатрическая шкала комы.
Коррекция в соответствии с возрастом ребенка.
- В течение первых 6 мес жизни
— В норме наилучший вербальный ответ – это плач, хотя некоторые
дети в этом возрасте произносят отдельные звуки. Ожидаемая нормальная
оценка по вербальной шкале составляет 2 балла.
— Наилучшим двигательным ответом обычно является сгибание
конечностей. Ожидаемая нормальная оценка по двигательной
шкале составляет 3 балла. - 6 -12 мес
— Обычный ребенок в этом возрасте гулит: ожидаемая нормальная
оценка по вербальной шкале составляет 3 балла.
— Грудной ребенок, как правило, локализует источник боли, но не
выполняет команды: ожидаемая нормальная оценка по
двигательной шкале составляет 4 балла.
- 12 мес — 2 года
— Следует ожидать, что ребенок отчетливо произносит слова:
ожидаемая нормальная оценка по вербальной шкале составляет 4
балла.
— Ребенок обычно локализует источник боли, но не выполняет
составляет 4 балла. - 2 года — 5 лет
— Следует ожидать, что ребенок отчетливо произносит слова:
ожидаемая нормальная оценка по вербальной шкале составляет 4
балла.
— Ребенок обычно выполняет задания: ожидаемая нормальная
оценка по двигательной шкале составляет 5 баллов. - Старше 5 лет
— Ориентировка определяется как осознание того, что ребенок
находится в больнице: ожидаемая нормальная оценка по вербальной шкале
составляет 5 баллов.
Возрастные нормы общей суммы баллов
| Возраст | Баллы |
| 0-6 мес | 9 |
| 6 — 12 мес | 11 |
| 1 — 2 года | 12 |
| 2 — 5 лет | 13 |
| 2 — 5 лет | 14 |
Шкала Raimondi
Шкала комы для детей Раймонди (Raimondi).
Максимальная оценка по шкале – 11 баллов, минимальная – 3 балла.
Чем выше оценка по шкале, тем лучше состояние сознания.
Сравнение шкалы Раймонди и шкалы комы Глазго
| Шкала комы для детей Раймонди | Шкала комы Глазго |
| 11 | 9-15 |
| 8, 9 | 5 — 8 |
| 3 — 7 | 3 – 4 |
Шкала тактильной и визуальной оценки боли
Шкала тактильной и визуальной оценки боли (TVP scale) была создана для ВИЧ-инфицированных детей с мультиорганной патологией. Она использует прикосновения и наблюдение для оценки боли наряду с оценкой беспокойства и дискомфорта, наблюдаемыми у ребенка.
Шкала SNAP-PE
SNAP-PE (SNAP Perinatal Extension) — перинатальная шкала острого состояния новорожденного.
Шкала DAN
Одной из наиболее популярных шкал оценки боли у новорожденных является шкала DAN (Douleur Aiguedu Nouveau-ne). Она используется для оценки острой и хронической боли у новорожденных по внешним признакам.
Она используется для оценки острой и хронической боли у новорожденных по внешним признакам.
Минимальный суммарный балл равен 0, максимальный — 10. Чем больше полученное число, тем больший дискомфорт испытывает ребенок.
Объективная шкала боли (OPS)
Объективная шкала боли (OPS) является достоверным и надежным методом оценки боли. Особенность данного метода в том, что он включает оценку состояния сердечно-сосудистой системы как фактора боли в послеоперационном периоде. Однако одновременно могут присутствовать другие причины, которые влияют на гемодинамику у ребенка.
Шкала OPS чаще используется для оценки боли у детей старше 1 года, у
новорожденных — редко, что связано с неспособностью вербально выразить боль.
Шкала Blantyre
Шкала ком Blantyre является модификацией шкалы комы Глазго, адаптированной для использования у детей, которые еще не научились говорить.
Интерпретация:
- Минимально возможная: 0 баллов (плохо)
- Максимально возможная: 5 баллов (хорошо)
- Отклонение от нормы: ≤ 4 баллов
Шкала NTISS
Шкала NTISS Neonatal Therapeutic Intervention Scoring System (неонатальная шкала эффективности лечения)
| Оценка по NTISS | Оцениваемый риск | Смертность (1992) |
| 0 – 9 | низкий | 1 % |
| 10 – 19 | между незначительным и умеренным | 4 – 5% |
| 20 – 29 | умеренный | 18 – 19% |
| > 30 | высокий | 20 – 30% |
Индекс CRIB
Индекс CRIB (Clinical Risk Index for Babies) или индекс клинического риска для детей раннего возраста — используется для оценки риска для новорожденных сразу после рождения.
| Оценка CRIB | Больничная летальность | Наличие тяжелых психоневрологических дефицитов у выживших |
| 0-5 | 8% | 5% |
| 6-10 | 38% | 12% |
| 11-15 | 70-76% | 20% |
| > 16 | 85-90% | 20% |
Шкала SUN
Шкала SUN (Scale for Use in Newborns) — шкала, применяемая у новорожденных для оценки боли и физиологических отклонений испытываемых новорожденным в ПИТ.
Интерпретация:
- минимальное значение: 0
- максимальное значение: 28
- нормальные значения находятся в пределах 14 баллов
Шкала Сильвермана— Андерсена
Шкала Сильвермана— Андерсена (Silverman W., Andersen D), используется для диагностики и оценки тяжести синдрома дыхательных расстройств у недоношенных новорожденных (СДР).
Оценка результатов:
- Оценка в 0 баллов свидетельствует об отсутствии синдрома дыхательных расстройств СДР
- Оценка от 1 до 3 баллов — начальные признаки СДР
- Оценка 4—5 баллов — средняя степень тяжести СДР
- При суммарной оценке 6 баллов и более у новорожденных констатируется тяжелый синдром дыхательных расстройств
Шкала комы Аделаиды
Модифицированная шкала комы для детей Аделаиды — создана для оценки состояния маленьких детей, у которых еще нельзя оценить вербальную реакцию.
Оценка состояния:
- 3 балла — наихудший прогноз
- 15 баллов — наилучший прогноз
В норме сумма баллов у детей младше 5 лет меньше, чем у взрослых, поскольку у них ограничен объем речевых и двигательных реакций.
Шкалы PARS
Шкала PARS (Pediatric Asthma Risk Score) или педиатрическая шкала оценки риска развития астмы — используется для расчета риска формирования бронхиальной астмы у детей раннего возраста с рецидивирующим визингом.
Интерперетация результатов:
- 0 баллов — Низкий риск развития бронхиальной астмы
- 2 балла — Низкий риск развития бронхиальной астмы
- 3 балла — Низкий риск развития бронхиальной астмы
- 4 балла — Низкий риск развития бронхиальной астмы
- 5 баллов — Умеренный риск развития бронхиальной астмы
- 6 баллов — Умеренный риск развития бронхиальной астмы
- 7 баллов — Умеренный риск развития бронхиальной астмы
- 8 баллов — Умеренный риск развития бронхиальной астмы
- 9 баллов — Высокий риск развития бронхиальной астмы
- 10 баллов — Высокий риск развития бронхиальной астмы
- 11 баллов — Высокий риск развития бронхиальной астмы
- 12 баллов — Высокий риск развития бронхиальной астмы
- 14 баллов — Высокий риск развития бронхиальной астмы
Как детей оценивают по шкале Апгар
Как детей оценивают по шкале Апгар
Шкала Апгар – это важнейший показатель состояния ребенка.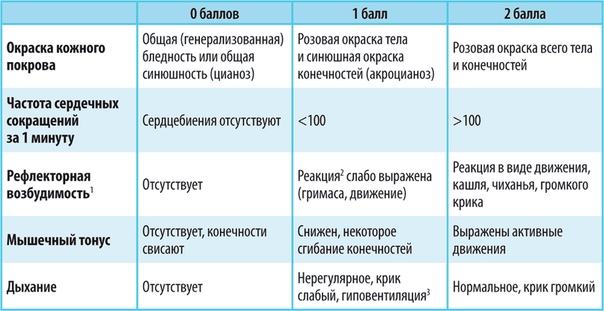 Это метод оценки состояния новорожденного на первых минутах жизни предложен в 1952 году Вирджинией Апгар. Разработанный ею метод позволяет врачам решить, нужна ли ребенку специальная терапия или какое-либо медицинское вмешательство.
Это метод оценки состояния новорожденного на первых минутах жизни предложен в 1952 году Вирджинией Апгар. Разработанный ею метод позволяет врачам решить, нужна ли ребенку специальная терапия или какое-либо медицинское вмешательство.
Состояние здоровья младенца оценивается по пяти показателям: дыханию, сердцебиению, мышечному тонусу, рефлексам и цвету кожных покровов. Младенца не подвергают особенным тестам, его просто осматривают и присваивают 0 баллов,1 балл или 2 балла по каждому из признаков. Оценка в 2 балла в родильном зале (в отличие от школы) считается высшей и означает, что признак ярко выражен; 1 балл – признак выражен слабо; 0 баллов – признак отсутствует.
А еще АПГАР (APGAR) – это первые буквы слов, обозначающих параметры, по которым проводится оценка.
Appearance (цвет кожи). Кожные покровы у новорожденного могут иметь цвет от бледно– до ярко-розового. Дети после кесарева сечения чаще имеют тенденцию набирать больше баллов по шкале Апгар, потому что они не испытывают затруднений при прохождении родовых путей и цвет их кожи обычно лучше.
Итак, если малыш полностью розовый – это 2 балла.
Если у малыша выявляется синюшность ручек и ножек, то ставится 1 балл.
За равномерно бледный или синюшный цвет кожных по кровов – 0 баллов.
Pulse (сердцебиение). У новорожденных сердечко бьется очень часто, совершая до 130–140 ударов в минуту.
Поэтому частота сердцебиений свыше 100 в минуту оценивается в 2 балла.
Если же ваш малыш испытывал нехватку кислорода во внутриутробном периоде или во время родов, то наряду с изменением других показателей у него происходит замедление сердцебиения. Пульс менее 100 ударов в минуту – 1 балл.
Отсутствие пульсовой волны – 0 баллов.
Grimace (реакция на раздражение). С рождения у детей начинают функционировать важнейшие безусловные рефлексы. Первый крик, первый вдох являются рефлекторными. Рефлекторная возбудимость характеризуется реакцией на носовой катетер или раздражение подошв.
При выраженной реакции (сильный плач, движение, кашель, чихание) – 2 балла.
При слабовыраженной реакции (легкая гримаса) – 1 балл.
При отсутствии реакции – 0 баллов.
Activity (активность). В норме у всех новорожденных повышен тонус мышц сгибателей, что обусловливает их позу – голова приведена к груди, руки согнуты в локтевых суставах, кисти сжаты в кулачках, ноги согнуты в коленных и тазобедренных суставах, в положении на боку голова слегка запрокинута. При этом движения малыша избыточны, некоординированны, хаотичны. Итак, активные, сильные движения оцениваются в 2 балла. Если же у ребенка слегка согнуты ручки и ножки, а движения его медленные и редкие, то ставится 1 балл. Отсутствие активных движений и слабый мышечный тонус – 0 баллов.
Respiration (дыхание). Малыш может совершать до 40–45 дыхательных движений в минуту. Представляете, это практически раз в секунду! При этом крик у ребенка громкий, призывный, оповещающий весь мир, что он уже появился на свет. Такая работа, разумеется, оценивается по максимуму – 2 балла.
Но картина может быть и другой. Новорожденный кричит негромко, его голос больше похож на стон. Дыхание при этом медленное, нерегулярное. Такое состояние оценивается в 1 балл.
Отсутствие дыхательных движений и крика – 0 баллов.
При самом лучшем стечении обстоятельств общий счет баллов равен 10. Подсчет баллов обычно проводят на первой и пятой минуте жизни. По этому оценки по Апгар всегда две, например 8/9 баллов.
Редко, если вообще это бывает, младенцы набирают 10 баллов в первую минуту жизни.
Удовлетворительным считается состояние детей, которые набирают результат от 7 до 10 баллов, и им обычно требуется лишь обычный уход.
5–6 баллов – асфиксия новорожденного легкой степени. В таком случае ребенку, как правило, вводят растворы в пуповину и делают кислородную ингаляцию через маску.
3–4 балла – асфиксия новорожденного средней степени.
Асфиксия новорожденного (asphyxia neonatorum) – патологическое состояние новорожденного, обусловленное нарушением дыхания и возникающей вследствие этого кислородной недостаточностью.
1–2 балла – асфиксия новорожденного тяжелой степени. Средняя и тяжелая степени асфиксии новорожденного требуют комплекса реанимационных мероприятий, в том числе искусственной вентиляции легких. Любая асфиксия при рождении требует серьезного внимания врачей, помещения новорожденного в отделение интенсивной терапии.
Иногда родители расстраиваются, узнав, что их ребеночку «поставили» оценку 7 баллов, а не 10. И зря это делают, ведь, скорее всего, их малыш абсолютно здоров. Оценка по шкале Апгар – субъективная. Поэтому однозначно нельзя сказать, что ребенок, которому поставили 10 баллов по шкале Апгар, здоровее ребенка, получившего 7 баллов. Это означает только то, что в первом случае новорожденный нормально дышит, у него розовые кожные покровы, он громко кричит и у него хорошо выражены рефлексы. А во втором случае один или два признака выражены менее ярко, он мог закричать не слишком громко, или у него отмечалась синюшность кожных покровов.
Полученные малышом баллы при рождении можно оценить так: 10–7 – оптимально; 5–6 – легкие отклонения в состоянии здоровья; 3–4 – средние отклонения в состоянии здоровья; 0–2 – сильные отклонения в состоянии здоровья.
Низкая оценка по данной шкале может быть связана с одномоментной ситуацией при рождении (острая гипоксия или асфиксия) или хроническим состоянием плода (хроническая гипоксия), а также физиологической незрелостью. При низкой оценке по шкале Апгар на первой минуте жизни малыша важна положительная динамика (прибавка 2 и более баллов) к пятой минуте жизни. В этом случае с большой долей вероятности можно говорить о благоприятном прогнозе. Ребенок с низкой оценкой по шкале Апгар в роддоме требует особого внимания врачей. Возможно, ему потребуются определенное лечение и последующее медицинское наблюдение.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРесВ Краснодарском крае врачи спасли жизнь младенцу с очень редким заболеванием
У ребенка врачи диагностировали метгемоглобинемию.
Метгемоглобинемия — это заболевание, при котором содержание метгемоглобина в крови значительно превышает физиологическую норму. Болезнь редкая, на сегодняшний день в мире описано всего около 600 случаев. Это первый ребенок в Краснодарском крае с таким диагнозом.
— Мальчик родился с массой тела 1140 граммов, с оценкой по шкале Апгар в 3-4 балла. Его перевели в отделение реанимации и интенсивной терапии №2 обособленного подразделения Перинатального центра ККБ №2 на пятые сутки жизни, — сообщили в пресс-службе министерства здравоохранения Краснодарского края. — Активные признаки острой формы страшного заболевания наступают на восьмые сутки жизни, при отсутствии лечения летальный исход неизбежен.
Для спасения ребенка кубанские медики подобрали специфическое лечение. Проводились консультации и обследование в условиях ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева МЗ РФ в Москве, что позволило подтвердить диагноз и уточнить форму заболевания.
В два месяца ребенка перевели из реанимации в педиатрическое отделение, а после выписали домой. Сейчас мальчику три месяца, его жизни ничего не угрожает.
Недавно краснодарские врачи спасли 4-дневного младенца со сложным пороком сердца.
8-тысячным пациентом детских кардиохирургов стал четырехдневный младенец, экстренно доставленный вертолетом краевой санавиации в Краснодар.
У новорожденного был несовместимый с жизнью порок сердца – транспозиция магистральных сосудов. Без высокотехнологичной хирургической помощи малыш бы погиб в течение первого месяца жизни. Около пяти часов врачи восстанавливали анатомию его сердца.
Как сообщали «Кубанские новости», ранее медики спасли жизнь младенца с редчайшим заболеванием «кленового сиропа».
Болезнь «кленового сиропа» – наследственное нарушение обмена органических кислот. Болезнь редкая и очень опасная.
Вес девочки при рождении составил 1,3 кг, а его состояние оценивалось в 4-5 баллов по шкале Апгар.
Активные признаки острой формы заболевания наступают через 14 дней после рождения. Если не наблюдаться у врача, у ребенка могут начаться судороги, наступить кома.
Шкала Апгар | Онлайн калькулятор
Рейтинг: 5/5 • 3 голоса
Оценить
Шкала Апгар служит для быстрой оценки состояния новорожденного. Оценка производится по пяти параметрам, по каждому критерию можно набрать от 0 до 2-х баллов. Сумма набранных баллов может быть, соответственно от 0 до 10.
1. Окраска кожного покрова
2. Частота сердечных сокращений
3. Рефлекторная возбудимость
4. Мышечный тонус
Очистить
* Полученные данные не могут трактоваться как профессиональные медицинские рекомендации и предоставляются исключительно в ознакомительных целяхКритерии для оценки
| Параметр | 0 баллов | 1 балл | 2 балла |
|---|---|---|---|
| Окраска кожного покрова | Генерализованная бледность или генерализованный цианоз | Розовая окраска тела и синюшная окраска конечностей (акроцианоз) | Розовая окраска всего тела и конечностей |
| Частота сердечных сокращений | Отсутствует | <100 | >100 |
| Рефлекторная возбудимость | Не реагирует | Реакция слабо выражена (гримаса, движение) | Реакция в виде движения, кашля, чихания, громкого крика |
| Мышечный тонус | Отсутствует, конечности свисают |
Снижен, некоторое сгибание конечностей | Выражены активные движения |
| Дыхание | Отсутствует | Нерегулярное, крик слабый (гиповентиляция) | Нормальное, крик громкий |
Оценка по шкале Апгар производится на первой, затем, повторно, на пятой минуте после рождения ребенка и может быть повторена позднее при низких результатах.
От 7 до 10 баллов– оптимальная оценка, свидетельствующая о хорошем состоянии новорожденного. Ребенок в особо пристальном наблюдении медперсонала не нуждается.
От 5 до 6 баллов – состояние удовлетворительное. Имеются легкие отклонения от нормы. Требуется более тщательное наблюдение медперсонала в послеродовом периоде.
От 3 до 4 баллов – оценка состояния ниже среднего. Требуется продолжения обследования по критериям Апгар на десятой-пятнадцатой-двадцатой минуте жизни. Такая оценка в динамике покажет результат от проведенных реанимационных мероприятий.
Если малыш родился в состоянии 3-4 балла по шкале Апгар, за ним устанавливается пристальное медицинское наблюдение в первые недели после рождения.
От 0 до 2 баллов – критические показатели. Новорожденный нуждается в реанимационной помощи. Такого ребенка в дальнейшем необходимо комплексно обследовать и тщательно наблюдать у специалистов в динамике.
Главная
30 апреля 17:22
Пищевая аллергия у детейПостоянный автор журнала «Доктор.Ру» Ипатова Мария Георгиевна, к. м. н., руководитель Центра лечения аномалий развития и заболеваний гепатобилиарной системы у детей, врач-гастроэнтеролог ГБУЗ «ДГКБ им. Н. Ф. Филатова ДЗМ», доцент кафедры госпитальной педиатрии им. В.А. Таболина ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России проведет 15 мая в 11:00 (мск) круглый стол, посвященный диагностике и лечению пищевой аллергии
30 апреля 17:20
Головные боли и эффективное обезболивание: искусство возможного13 мая в 16:00 (мск) состоится вебинар члена редакционного совета журнала «Доктор.Ру» Табеевой Гюзяли Рафкатовны, д. м. н., профессора кафедры нервных болезней и нейрохирургии ФГАОУ ВО Первый Московский государственный медицинский университет имени И.М. Сеченова Минздрава России (Сеченовский Университет)
30 апреля 17:18
НПВП – давайте разбираться!Уважаемые коллеги, приглашаем 12 мая в 15:00 (мск) на вебинар постоянного автора журнала «Доктор.Ру» Каревой Елены Николаевны, д. м. н., профессора кафедры молекулярной фармакологии и радиобиологии им. акад. П.В. Сергеева ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, профессора кафедры фармакологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет)
27 апреля 17:01
Беременность высокого риска в современном акушерстве14 мая в 09:00 (мск) начнется междисциплинарная научно-практическая конференция под руководством постоянного автора журнала «Доктор.Ру» Гурьевой Веры Маратовны, д. м. н., ведущего научного сотрудника ГБУЗ МО МОНИИАГ
Все новостинеонатология | ЮУГМУ, Челябинск
Задача N 1
Девочка Р., 5 дней, от первой беременности, протекавшей с легким токсикозом в 1-й половине, срочных родов. Масса тела при рождении 3100 г, длина тела 51 см. Оценка по шкале Апгар 8/9 баллов. Закричала сразу, к груди приложена через 2 часа после рождения. Состояние за время наблюдения в последующие дни жизни удовлетворительное. Первые дни теряла в массе, масса тела на 4-е сутки составила 2950 г. На 5-е сутки появилось нагрубание молочных желез.
При осмотре на 5-й день жизни состояние удовлетворительное, сосет хорошо, активна, масса тела 3000 г, физиологические рефлексы вызываются, мышечный тонус удовлетворительный. Кожные покровы розовые, на коже лица, больше на крыльях носа, переносице, имеются беловато-желтоватые мелкие узелки, на коже груди и живота — крупнопластинчатое шелушение. Молочные железы увеличены с обеих сторон до 2 см, при надавливании выделяется бело-молочная жидкость; пупочная ранка чистая. В легких дыхание пуэрильное, проводится всюду, сердечные тоны ритмичные, звучные. Живот мягкий, безболезненный, печень выступает из-под края реберной дуги на 1 см, умеренной плотности, селезенка не пальпируется. Стул с непереваренными комочками, прожилками слизи. Моча кирпично-желтого цвета.
Общий анализ крови: Нb — 186 г/л, Эр — 5,6х1012/л, Ц.п. — 0,94, Лейк -6,4х109/л, п/я — 5%, с — 42%, э -1%, л — 45%, м — 7%, СОЭ — 2 мм/час.
Общий анализ мочи: цвет — кирпично-желтый, реакция — кислая, удельный вес — 1004, белок отсутствует, эпителий плоский — много, лейкоциты — 2-3 в п/з, эритроциты — 4-5 в п/з, цилиндры — нет, соли – ураты.
Биохимический анализ крови: общий белок — 54 г/л, билирубин: непрямой — 61 мкмоль/л, прямой — нет, мочевина — 4,2 ммоль/л, холестерин — 3,6 ммоль/л, калий — 5,1 ммоль/л, натрий — 141 ммоль/л, кальций — 2,2 ммоль/л, фосфор — 1,9 ммоль/л.
Задание
1. Какие пограничные состояния наблюдаются у данного ребенка?
2. За счет чего отмечалось падение веса в первые дни жизни?
3. Как должна вести себя весовая кривая в ближайшие дни?
4. Чем объяснить нагрубание молочных желез? Необходим ли осмотр хирурга?
5. Чем обусловлено наличие крупнопластинчатого шелушения? Необходим ли осмотр дерматолога?
6. С чем связано изменение характера стула? Требуется ли экстренная коррекция?
7. Оцените результаты общего анализа крови. Оцените результаты общего анализа мочи. С чем могут быть связаны выявленные изменения? Необходима ли консультация нефролога?
8. Оцените результаты биохимического анализа крови. Чем обусловлены выявленные отклонения?
9. С какими заболеваниями приходится дифференцировать пограничные состояния?
10. Назовите комплекс мероприятий по уходу и режиму, необходимых при выявленных пограничных состояниях.
Ответы на вопросы ситуационной задачи.
1. У данного ребенка отмечаются следующие транзиторные состояния: физиологическая убыль массы тела, физиологическое шелушение, половой криз, транзиторный катар кишечника, мочекислый инфаркт почек.
2. Убыль веса обусловлена потерей жидкости с перспирацией (дыхание, потоотделение), отхождением мекония, «голоданием» (дефицит молока и воды) в первые дни жизни.
3. У доношенного новорожденного восстановление массы при рождении происходит к 7-10 дню жизни, затем ребенок в весе прибавляет.
4. Нагрубание грудных желез обусловлено транзиторным повышением в крови ребенка материнских гормонов – эстрогенов и пролактина. В данном случае консультация хирурга не требуется, так как нет признаков инфекционного заболевания (мастита).
5. Шелушение возникает после простой эритемы в ответ на механическое раздражение кожи в процессе родов и первичного туалета новорожденного. Осмотр дерматолога не требуется.
6. Изменение характера стула связано с транзиторным катаром кишечника, возникающим в ответ на смену характера питания и заселение кишечника микрофлорой. Экстренная коррекция в данном случае не требуется.
7. Общий анализ крови в пределах возрастной нормы. В общем анализе мочи много плоского эпителия, незначительная лейкоцитурия и микрогематурия, а также уратурия. Данные изменения обусловлены транзиторным состоянием – мочекислым инфарктом почек, связанным с катаболической направленностью белкового обмена веществ. Консультация нефролога не требуется, поскольку данное состояние является физиологическим на протяжении первой недели жизни. Если подобные изменения будут сохраняться дольше, то необходимо будет дообследование ребенка.
8. В биохимическом анализе крови отмечается умеренное повышение непрямого билирубина, обусловленное физиологическими особенностями билирубинового обмена, прежде всего, повышенным распадом эритроцитов с фетальным гемоглобином. Кроме того, возможно снижение активности глюкуронилтрансферазы печени, а также повышенная энтерогепатогенная циркуляция билирубина из-за стерильности кишечника ребенка, функционировании аранциева протока, высокой активности бета-глюкуронидазы в энтероцитах.
9. Половой криз необходимо дифференцировать с маститом, транзиторный катар кишечника – с кишечной инфекцией, мочекислый инфаркт почек – с инфекцией мочевых путей.
10. При данных транзиторных состояниях необходимо организовать адекватный режим вскармливания ребенка – грудь по требованию, с проведением контрольного взвешивания. В помещении, где находится ребенок, должна быть комфортная температура воздуха (22-24ºС). При более высокой температуре необходимо обеспечить допаивание ребенка кипяченой водой в перерывах между кормлениями. На грудные железы можно приложить сухие марлевые повязки, чтобы избежать травмирования желез. Выдавливать содержимое желез не нужно. Специальных мероприятий для коррекции транзиторного катара кишечника и мочекислого инфаркта почек не требуется.
Задача № 9
Мальчик К., 8 дней, поступил в отделение патологии новорожденных по направлению районной поликлиники.
Из анамнеза известно, что ребенок от второй беременности, протекавшей с токсикозом в первом триместре, гнойным гайморитом в третьем триместре. Роды в срок, физиологичные. Масса тела при рождении 3500 г, длина тела 52 см. Оценка по шкале Апгар 8/9 баллов. К груди приложен на первые сутки, сосал активно. Пуповинный остаток обработан хирургически на 2-е сутки, пупочная ранка сократилась хорошо. В периоде ранней неонатальной адаптации отмечались физиологическая желтуха, токсическая эритема. На 5-й день жизни ребенок был выписан домой в удовлетворительном состоянии. На 8-й день при патронаже педиатра выявлены пузыри на туловище, и ребенок был госпитализирован.
При поступлении состояние средней тяжести, вялый, сосет неохотно, периодически срыгивает, температура тела 37,4-37,6°С. Кожные покровы бледно-розовые с мраморным рисунком. На коже туловища, бедрах на инфильтрированном основании имеются полиморфные, окруженные венчиком гиперемии, вялые пузыри, диаметром до 2 см, с серозно-гнойным содержимым. На месте вскрывшихся элементов — эрозивные поверхности с остатками эпидермиса по краям. Пупочная ранка чистая. Зев спокойный. В легких дыхание пуэрильное. Тоны сердца ритмичные, ясные. Живот мягкий, печень выступает из-под реберного края на 1,5 см, селезенка не пальпируется. Стул желтый, кашицеобразный.
Общий анализ крови: Нb — 180 г/л, Эр — 5,5х1012/л, Ц.п. — 0,99, тромб — 270х109/л, Лейк — 17,2х109/л, метамиелоциты — 3%, п/я -13%, с — 57%, л — 24%, м — 3%, СОЭ — 9 мм/час.
Общий анализ мочи: цвет — соломенно-желтый, реакция — кислая, удельный вес — 1004, белок отсутствует, эпителий плоский — немного, лейкоциты — 2-3 в п/з, эритроциты — нет, цилиндры — нет.
Биохимический анализ крови: общий белок — 52,4 г/л, билирубин: непрямой — 51 мкмоль/л, прямой — нет, мочевина — 4,2 ммоль/л, холестерин — 3,6 ммоль/л, калий — 5,1 ммоль/л, натрий — 141 ммоль/л, кальций — 2,2 моль/л, фосфор — 1,9 ммоль/л.
Задание
1. Ваш предварительный диагноз?
2. Какие дополнительные исследования надо провести для уточнения диагноза?
3. С какими заболеваниями следует проводить дифференциальный диагноз?
4. Какой этиологический фактор чаще вызывает это заболевание?
5. Чем обусловлена тяжесть состояния ребенка?
6. Назначьте лечение.
7. Какие анатомо-физиологические особенности кожи характеризуют новорожденного ребенка?
8. Остаются ли изменения на коже после этого заболевания?
9. Можно ли купать ребенка?
10. Определите тактику неонатолога при выявлении этого заболевания в родильном доме.
Ответы на вопросы ситуационной задачи
1. Эпидемическая пузырчатка новорожденного. Группа здоровья 2Б.
2. Необходимо провести бакпосевы содержимого пузырей, молока матери, собрать анамнез и повести осмотр матери на наличие очагов инфекции.
3. Эксфолиативный дерматит Риттера, врожденный сифилис, везикулопустулез.
4. Чаще всего это патогенные штаммы стафилококка, как правило, золотистый стафилококк.
5. Тяжесть состояния обусловлена интоксикационным синдромом.
6. Госпитализация в боксированную палату. При госпиталиации продолжать комление грудным молоком в свободном режиме, при отсутствии матери перевод ребенка на питание адаптированной молочной смесью с интервалом в 3.5 часа. Необходимо назначение антибактериальной терапии. Можно назначить в/м цефазолин, относящийся к цефалоспоринам 1 поколения, в дозе 50-100 мг/кг/сут. Для профилактики дисбиоза кишечника можно назначить бифидумбактерин сухой по 5 доз 2 р/день за 30 минут до еды. При необходимости смены антибиотика необходимо учитывать результаты бакпосевов. Местная терапия: вскрытие пузырей, эрозированные поверхности обрабатывают 1-2% спиртовыми растворами анилиновых красок или 3% водным раствором перманганата калия 2 раза в сутки.
7. Роговой слой эпидермиса у новорожденных тонкий и состоит из 2-3 рядов ороговевших клеток, но структура клеток эпидермиса рыхлая, содержит больше воды, недостаточная кератинизация рогового слоя. Зернистый слой эпидермиса выражен слабо, в клетках зернистого слоя новорожденных отсутствует кератогиалин — вещество, придающее белую окраску коже. Слабое развитие базальной мембраны, разделяющей эпидермис и дерму. Высокая величина рН поверхности 6,3-5,8 в первые дни жизни, отсутствие нормальной сапрофитной микрофлоры снижают местные защитные свойства кожи.
8. После данного заболевания на коже не остается изменений.
9. Пузырчатка новорожденного очень контагиозное заболевание, при попадании содержимого пузырей на интактную кожу появляются новые пузыри. Поэтому купать ребенка нельзя.
10. При выявлении пузырчатки в родильном доме неонатолог обязан подать КЭС на данный случай по телефону, а затем письменно. Как можно быстрее (в день постановки диагноза по Приказу № 345) перевести ребенка в отделение патологии новорожденных, провести осмотр всех контактных новорожденных, оставшихся в палате, постараться найти источник инфекции. Все белье, материалы для обработки в палате должны быть заменены. В последующем оставшихся детей осматривают каждые 2 часа с регистрацией в истории болезни. При выявлении 3 больных новорожденных родильный дом закрывают для проведения дезинфекции.
Что такое оценка по шкале Апгар?
Шкала Апгар, созданная доктором Вирджинией Апгар в 1952 году, представляет собой простой метод быстрой оценки здоровья и жизненно важных показателей новорожденного (1). Система подсчета очков — это обычная практика в больницах сегодня.
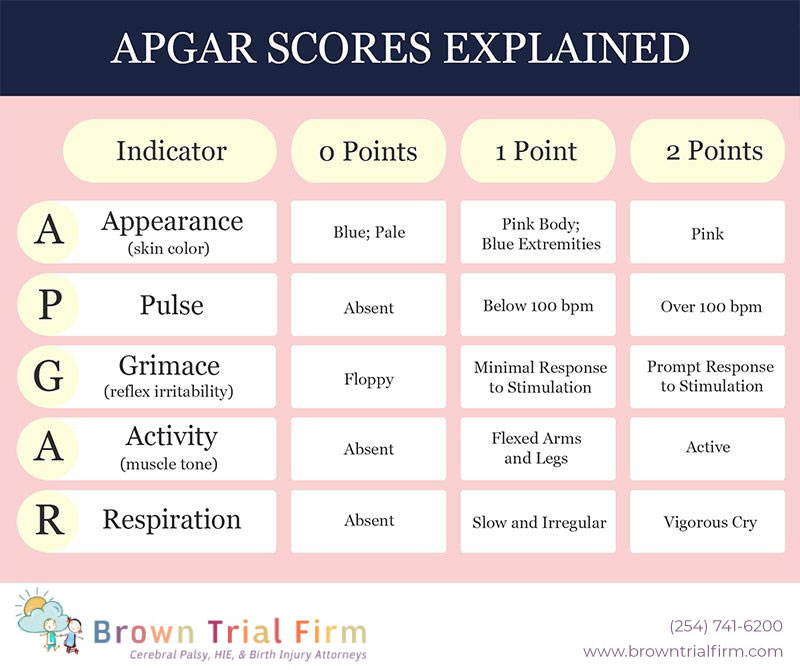
Пять критериев, оцениваемых по шкале Апгар:
1. A — Внешний вид: это оценка цвета / тона кожи ребенка при рождении.
- Синий, бледный — 0 баллов
- Синие конечности, розовое тело — 1 балл
- Розовый — 2 балла
2.P — Пульс: медицинская бригада записывает частоту сердечных сокращений ребенка.
- Отсутствие пульса — 0 баллов
- Медленный пульс (ниже 100 уд / мин) — 1 балл
- Быстрый пульс (более 100 ударов в минуту) — 2 балла
3. G — Гримаса: Медицинская бригада отмечает, как ребенок реагирует на раздражители.
- Дискета / нет ответа — 0 баллов
- Минимальная реакция на раздражители — 1 балл
- Оперативная реакция на раздражители — 2 балла
4. A — Действие: Медицинская бригада отмечает мышечный тонус / уровень активности ребенка.
- Отсутствует — 0 баллов
- Согнутые руки и ноги — 1 балл
- Активный — 2 балла
5. R — Дыхание: медицинская бригада отмечает способность ребенка дышать.
- Не дышит — 0 баллов
- Дыхание медленное и нерегулярное — 1 балл
- Сильный крик — 2 балла
Как рассчитывается оценка по шкале Апгар
Каждому из пяти критериев присваивается балл 0, 1 или 2 (два из которых являются лучшими), и общий балл рассчитывается путем сложения пяти полученных значений.
Что означают баллы по шкале Апгар?
- Оценки от 0 до 3 считаются критическими, особенно для младенцев, родившихся в сроке или в ближайшем будущем
- Оценка от 4 до 6 ниже нормы и указывает на то, что, вероятно, потребуется медицинское вмешательство
- Оценка 7+ считается нормальной
Даже если оценка по шкале Апгар за одну минуту низкая, это может не указывать на долгосрочные проблемы со здоровьем (1). Есть данные, позволяющие предположить, что младенцы, чьи показатели по шкале Апгар остаются низкими через пять минут или позже, с гораздо большей вероятностью страдают длительным неврологическим повреждением.
Оценка по шкале Апгар со вспомогательной терапией
Младенцы с более низким баллом по шкале Апгар с большей вероятностью, чем дети с более высоким баллом, нуждаются в реанимации (2). Иногда, однако, необходимо провести реанимацию до того, как будет снята оценка по шкале Апгар.
Если младенец подвергается реанимации, оценка по шкале Апгар, полученная во время реанимации, не будет такой же, как у ребенка, дышащего самостоятельно (1). Поэтому многие предлагали ставить вспомогательную оценку по шкале Апгар реанимированным младенцам.Эта оценка учитывала реанимацию.
балла по шкале Апгар, асфиксия и HIE
Асфиксия — это выраженное нарушение газообмена, которое при продолжении может привести к прогрессирующей гипоксемии и другим осложнениям. Сама по себе оценка по шкале Апгар не может диагностировать асфиксию (1). Низкий балл по шкале Апгар может просто означать, что ребенок еще не созрел, не обязательно, что он страдает асфиксией. Однако более низкие баллы по шкале Апгарса могут свидетельствовать об асфиксии и ГИЭ. Чем ниже оценка по шкале Апгар, тем более внимательной должна быть медицинская бригада в отношении возможности того, что ребенку потребуется вмешательство.
Однако более высокие баллы по шкале Апгар не исключают возможность того, что у ребенка черепно-мозговая травма, такая как ГИЭ (2). Во всех случаях врачи должны распознавать другие признаки и симптомы повреждения и лечить их быстро и надлежащим образом.
Другие признаки и симптомы HIE
Другие факторы, которые будут отмечены врачом при подозрении на гипоксически-ишемическую энцефалопатию, могут включать:
- Паттерны и отклонения сердечного ритма плода
- Клиническая церебральная функция
- Патология плаценты
- Функция мультисистемного органа
- Нейровизуализационные исследования
- Электроэнцефалография новорожденных
Источники:
- Врачи женского здравоохранения.(нет данных). Получено с https://www.acog.org/Clinical-Guidance-and-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/The-Apgar-Score .
- (нет данных). Получено с https://www.uptodate.com/contents/overview-of-the-routine-management-of-the-healthy-newborn-infant#h4 .
Понимание шкалы APGAR для оценки родовой травмы
Что такое оценка по шкале APGAR?
Каждый ребенок получает оценку по шкале APGAR, но как родитель это может быть совершенно чужая тема, которая заставляет вас беспокоиться и сбивать с толку, особенно если ваш ребенок в конечном итоге получает низкий балл.Чтобы помочь вам лучше понять метод подсчета очков APGAR и его функции, вот несколько быстрых ответов на наиболее распространенные вопросы.
Как узнать, что у моего ребенка родовая травма?
Чтобы узнать, получил ли ребенок родовую травму, необходимо изучить медицинские записи и информацию о произошедших событиях. Состояние мамы и малыша — важные детали. Однако мы часто получаем вопросы от родителей о системе оценки APGAR и о том, как оценка APGAR связана с родовой травмой.
Оценка по шкале APGAR — это одна из частей информации, которую необходимо оценивать. Если вы не уверены, что у вашего ребенка родовая травма, которую можно предотвратить, лучше всего обратиться за консультацией к юристу по родовой травме. Адвокат может помочь расследовать ваше дело, чтобы выяснить, что произошло, и можно ли было предотвратить травму.
Какой балл у моего ребенка по шкале APGAR?
Оценка ребенка по шкале APGAR — это простой тест, который проводится ребенку после рождения.
A означает внешний вид (цвет кожи)
P означает пульс (частота сердечных сокращений)
G означает реакцию гримасы (рефлексы)
A означает активность (мышечный тонус)
R означает дыхание (частота дыхания и усилие)
Эта балльная система представляет собой метод измерения жизненно важных функций и общего состояния здоровья ребенка вскоре после родов.
Оценка вашего ребенка по шкале APGAR — это показатель, который врачи будут использовать для проверки его пульса, мышечного тонуса и поиска других признаков, которые могут указывать на то, что вашему ребенку требуется дополнительная медицинская помощь или неотложная помощь.
Тест APGAR является стандартной процедурой, и ее проводят для каждого младенца, однако оценка вашего ребенка будет определять, как медицинский персонал будет заботиться о вашем ребенке в течение их первых нескольких дней в больнице.
Тест обычно проводится дважды: первый раз через 1 минуту после рождения и второй раз через 5 минут после рождения. Вообще говоря, низкий балл по шкале APGAR — это показатель того, что с ребенком что-то не так. Ребенку с низким баллом может потребоваться реанимация или лечение.
баллов по шкале APGAR — это только часть информации, которую следует оценивать.
Что означает оценка моего ребенка по шкале APGAR?
Понимание системы подсчета очков APGAR: количество баллов из каждого раздела APGAR складывается, чтобы получить общее количество. Максимально возможная оценка — 10, а минимально возможная оценка — 0.
Ребенок, получивший оценку 7 или выше, считается здоровым, тогда как ребенку, получившему оценку ниже 7, может потребоваться немедленная медицинская помощь.
Если оценка ребенка не улучшилась между первым тестом через 1 минуту после рождения и вторым тестом через 5 минут после рождения, врачи и медсестры должны продолжать наблюдать за ребенком и оказывать ему любую необходимую медицинскую помощь. Если вы не уверены, что у вашего ребенка родовая травма, свяжитесь с нами. Мы проведем бесплатное рассмотрение дела, чтобы помочь вам определить, был ли ваш ребенок травмирован по неосторожности.
Используйте эту инфографику на своем сайте
A = ВНЕШНИЙ ВИД
0 баллов = голубовато-серый или бледный по всей поверхности
1 балл = нормальный цвет (но руки и ноги голубоватые)
2 балла = весь нормальный цвет (руки и ноги розовые)
P = ИМПУЛЬС
0 баллов = Отсутствует (нет пульса)
1 балл = пульс ниже 100 ударов в минуту (уд / мин)
2 балла = пульс более 100 ударов в минуту (уд / мин)
G = GRIMACE
0 баллов = отсутствует, нет реакции на стимуляцию
1 балл = только движение лица, гримасничая при стимуляции
2 балла = отталкивает, чихает, кашляет или плачет при стимуляции
A = ДЕЯТЕЛЬНОСТЬ
0 баллов = отсутствие движения или «гибкий» тон
1 балл = согнутые руки и ноги с небольшим движением
2 балла = активное, спонтанное движение
R = ДЫХАНИЕ
0 баллов = отсутствие дыхания, отсутствие дыхания
1 балл = медленное или нерегулярное дыхание, слабый плач
2 балла = нормальная частота дыхания и усилий, хороший плач
Почему был создан тест?
Оценка по шкале APGAR используется для проверки некоторых основных признаков вашего новорожденного ребенка, но имейте в виду, что большинство детей редко получают высшую оценку, и это не должно вызывать тревогу, если ваш ребенок действительно получает низкий балл.Низкий балл просто указывает врачам на то, что им нужно искать потенциальные проблемы, чтобы обеспечить наилучший уход за вашим младенцем.
Как правило, оценка по шкале APGAR является первой оценкой ребенка. Его цель — проверить их базовое состояние здоровья, например частоту сердечных сокращений, но это ни в коем случае не показатель будущего поведения или интеллекта вашего ребенка. Тест — это всего лишь базовая оценка, призванная помочь врачам обеспечить вашему ребенку высочайший уровень ухода.
Сам тест был разработан еще в 1952 году акушером-анестезиологом Вирджинией АПГАР.Это стандартный инструмент, с помощью которого оцениваются все новорожденные.
Для чего используется APGAR?
Короче говоря, тест APGAR — это быстрая оценка физического состояния вашего новорожденного. Это поможет медицинскому персоналу определить, может ли нынешняя или будущая медицинская помощь потребоваться вашему ребенку в дополнение к стандартному уходу, который получают младенцы.
Когда проводится тест APGAR?
Проведение теста APGAR новорожденному является стандартной процедурой для каждого врача.Фактически тест проводится дважды. Во-первых, тест APGAR проводится сразу после родов. Результаты теста будут записаны, а затем тест будет завершен снова через пять минут после рождения ребенка. Будут использованы обе оценки.
Выполнение теста дважды помогает обеспечить точность, а также помогает врачам обнаружить любые несоответствия, которые могли возникнуть между первым тестом и вторым тестом. Различия между оценками или двумя низкими оценками могут означать проблемы, поэтому тест APGAR помогает врачам сразу же провести оценку вашего ребенка, чтобы они могли оказать ему надлежащую помощь.
Что означает оценка по шкале APGAR?
Оценка от 7 до 10 считается нормальной. Оценка от 4 до 6 указывает на то, что может потребоваться помощь при дыхании. Меньше 4 баллов означает, что могут потребоваться незамедлительные меры по спасению жизни.
Чтобы получить общий балл для младенца, будет присвоен балл от 0 до 2 для каждого из 5 аспектов, которые будут проверять медицинский персонал.
- Частота пульса : 0 означает отсутствие пульса, 1 означает менее 100 ударов в минуту (не очень отзывчивый), 2 означает более 100 ударов в минуту (ребенок энергичный)
- Дыхание : 0 означает отсутствие дыхания, 1 означает слабый крик, 2 означает сильный крик
- Мышечный тонус : 0 означает, что ребенок вял, 1 означает, что ребенок немного сгибается, 2 означает ребенок активно двигается
- Рефлекторный ответ : 0 означает отсутствие реакции на стимуляцию дыхательных путей, 1 означает гримасу во время стимуляции и 2 означает гримасу и кашель / чихание во время стимуляции
- Цвет : 0 означает, что все тело ребенка синее / бледное, 1 означает, что у ребенка хороший цвет, за исключением рук / ног, 2 означает, что ребенок полностью розовый и имеет хороший цвет
Важно помнить, что младенец редко бывает идеальный счет.Медицинский персонал свяжется с вами, если оба теста APGAR вернутся с низким баллом или если у них есть причина для беспокойства.
Что вызывает низкий балл по шкале APGAR?
Если у вашего ребенка низкий показатель APGAR, который определяется как 6 или ниже, у него могут быть такие признаки, как медленное сердцебиение или его отсутствие, слабое дыхание или отсутствие дыхания, слабое сгибание или отсутствие мышечного тонуса, слабая реакция или ее отсутствие. к стимуляции и почти полное отсутствие цвета, что означает плохой кровоток или кровообращение.
Эти признаки явно вызывают беспокойство, и медперсонал отреагирует соответствующим образом.Причины появления этих признаков могут быть разными, но к наиболее частым причинам этих признаков относятся:
- Кислородная депривация : Это означает, что мозг вашего ребенка не получает достаточно кислорода или, в некоторых случаях, может быть полностью лишен его. Повреждение мозга может произойти в зависимости от степени и продолжительности депривации, которую испытал ваш ребенок.
- HIE : Когда мозг ребенка лишен кислорода, его клетки мозга могут быть повреждены. Если ваш ребенок страдает ГИЭ, медицинский персонал может приступить к охлаждению ребенка, что является многодневным процессом, который замедлится и предотвратит повреждение клеток его мозга.
- Детский церебральный паралич : Существуют методы лечения церебрального паралича — состояния, влияющего на физические способности вашего ребенка. Это врожденное заболевание может длиться от нескольких лет до всей жизни. Его можно унаследовать по генам.
Эти причины имеют разные варианты лечения, реакции и влияние на долгосрочное благополучие вашего ребенка.
Что произойдет, если у моего ребенка низкий балл по шкале APGAR?
Если у вашего ребенка низкий балл по шкале APGAR, медицинский персонал сначала сосредоточит внимание на обеспечении стабильного состояния вашего ребенка, а затем попытается найти ответы на вопросы, которые будут вас волновать, например, что вызвало низкий балл вашего ребенка. .
По мере того, как медицинский персонал пытается выяснить, есть ли основное заболевание или другая причина низкой оценки вашего ребенка, они будут держать вас в курсе на протяжении всего процесса. Что еще более важно, они будут держать вас в курсе о текущем состоянии здоровья вашего ребенка и о том, чего ожидать в ближайшие дни.
Что такое оценка по шкале APGAR с поддержкой?
До 10% новорожденных, родившихся в больнице, нуждаются в помощи с дыханием в течение короткого периода времени после родов.Хотя это, безусловно, может вызывать беспокойство у родителей, это не обязательно показатель общего состояния вашего ребенка или будущего здоровья.
Медицинский персонал предложит помощь вашему ребенку по мере необходимости на основе результатов их тестов APGAR. Если у них есть основания полагать, что есть дальнейшие осложнения или основное заболевание, они будут лечить вашего ребенка соответствующим образом и проинформируют вас об этом.
Что такое оценка по шкале Апгар? Объяснение результатов теста
В тот момент, когда ваш ребенок родится, он будет в надежных руках, а его команда по уходу будет занята.В течение первых нескольких минут жизни вашего малыша он получит два быстрых теста, которые измерят его общую реакцию, в результате чего будет получена так называемая оценка по шкале Апгар. Эта информация помогает вашему лечащему врачу оценить, нужна ли вашему малышу немедленная помощь для адаптации к внешнему миру. Читайте дальше, чтобы узнать, что такое оценка по шкале Апгар, как она рассчитывается и что могут означать результаты.
Что такое оценка по шкале Апгар?
Оценка по шкале Апгар — это оценка вашего новорожденного вашим лечащим врачом. A p Внешний вид (цвет кожи) P ulse (частота пульса) G реакция обода (рефлексы) А активность (мышечный тонус) R эспирация (частота дыхания и усилие).Тест обычно проводится через одну минуту после рождения ребенка и еще раз через пять минут после рождения. Это сделает ваш лечащий врач или одна из медсестер. Цель теста — определить, нужна ли вашему малышу дополнительная медицинская помощь сразу после рождения. Это не оценка или прогноз долгосрочного здоровья вашего ребенка. Это просто способ для лечащего врача вашего ребенка быстро определить, какая дополнительная медицинская помощь требуется, если таковая вообще требуется.Ваш лечащий врач оценит или измерит каждый фактор и поставит вашему ребенку балл за каждый. При необходимости будет оказана дополнительная медицинская помощь по результатам анализов.
Как рассчитывается оценка по шкале Апгар?
Каждому из факторов (внешний вид, пульс, гримаса, активность, дыхание) присваивается 0, 1 или 2 балла. Затем они подсчитываются, чтобы дать вашему ребенку оценку по шкале Апгар, где 10 — это максимально возможный результат. Большинство младенцев получают около 7 баллов и выше, а немногие получают 10 баллов.Мы объясним, почему это так, в следующем разделе.
Чтобы понять, на что обращает внимание поставщик медицинских услуг вашего ребенка при начислении баллов, взгляните на эту таблицу оценок по шкале Апгар:
| Система подсчета очков по шкале Апгар | |||
|---|---|---|---|
| 2 | 1 | 0 | Внешний видЦвет кожи | Нормальный цвет кожи и ножки розовые) | Цвет нормальный; руки или ноги голубоватые | Голубовато-серые или бледные на всем протяжении |
| Пульс (частота сердечных сокращений) | Более 100 ударов в минуту | Менее 100 ударов в минуту | Отсутствие пульса |
| Гримаса (рефлексы) | Гримасы, кашель или чихание, когда в нос помещается такой предмет, как шприц с лампочкой | Гримасы | Нет гримасы, кашля или чихания |
| Активность (мышечный тонус) | Активное движение | Некоторое сгибание рук и ног | Вялость |
| Дыхание (частота дыхания и усилие) | Нормальная частота и усилие, хороший плач | Медленное или нерегулярное дыхание, слабый крик | Отсутствует (нет дыхания) |
Например, если ваш новорожденный имеет нормальный цвет тела с голубоватыми ступнями; имеет частоту сердечных сокращений ниже 100 ударов в минуту; гримасничает и чихает при раздражении; активен; она хорошо дышит и плачет, она получит 1 балл за внешний вид, 1 за пульс, 2 за гримасу, 2 за активность и 2 за дыхание.Ее оценка по шкале Апгар будет 8.
Что означают результаты?
У большинства детей оценка по шкале Апгар 7 или выше. Однако даже совершенно здоровый ребенок иногда может получить более низкий балл, особенно за 1-минутный тест, и очень немногим детям присваивается балл 10. Это связано с тем, что многим детям нужно немного согреться, прежде чем их руки и ноги больше не голубоватый. Помните, что оценка — это оценка общего состояния вашего новорожденного при рождении и того, требуется ли дополнительная поддержка; это не отражает долгосрочных перспектив здоровья вашего ребенка.Если результат вашего ребенка не улучшится во втором тесте, лечащий врач продолжит оказывать ему медицинскую помощь и будет пристально следить за ним. Более низкий балл, особенно во время первого теста, может быть более частым, если
у вас была беременность высокого риска
Ваш ребенок родился с помощью кесарева сечения
у вас были сложные роды или роды
Ваш ребенок родился преждевременно.
Что делать, если у вашего ребенка низкий балл
Если ваш ребенок получил низкий балл в целом или в одной конкретной области, врач вашего ребенка оценит, в чем может быть проблема. Постарайтесь помнить, что ваш ребенок получает квалифицированную помощь, и что будут предприняты шаги для решения любых проблем. Например, медицинская бригада может начать отсасывать дыхательные пути или давать кислород, чтобы помочь вашему малышу лучше дышать. Или они могут держать кислород под его носом и одновременно энергично сушить его, чтобы побудить его глубоко дышать.В некоторых случаях на лицо новорожденного можно надеть кислородную маску, чтобы помочь ему дышать. Если ваш ребенок по-прежнему плохо дышит даже с помощью кислородной маски, в его трахею можно вставить трубку для дополнительной помощи. Иногда жидкости и лекарства могут вводиться через кровеносный сосуд в пуповине, чтобы усилить сердцебиение. Если вашему ребенку все еще нужна небольшая дополнительная поддержка, он может пойти в детский сад для дополнительного наблюдения или лечения.Как видите, оценка по шкале Апгар помогает вашему лечащему врачу решить, какие из этих дополнительных мер лечения необходимы. Ваш ребенок получит наилучшее лечение, и тест по Апгар поможет сделать это как можно быстрее.
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ
- Какова нормальная оценка по шкале Апгар?
Большинство младенцев получают 7 баллов и выше. Имейте в виду, что результаты анализов вашего ребенка будут использованы, чтобы определить, требуется ли какая-либо немедленная медицинская помощь.
- Какие баллы по шкале Апгар?
Эти баллы представляют собой оценку пяти факторов:
A внешний вид (цвет кожи)
P ulse (частота сердечных сокращений)
G реакция обода (рефлексы)
A активность (мышечный тонус)
R эспирация (частота дыхания и усилие). - Почему важна оценка по шкале Апгар?
Оценка по шкале Апгар помогает лечащему врачу вашего новорожденного быстро оценить общее физическое состояние вашего малыша.Если результаты теста показывают, что требуется дополнительная помощь, ее можно оказать немедленно.
Итог
Оценка по шкале Апгар — это полезный инструмент для лечащего врача вашего ребенка, который позволяет быстро оценить общее физическое состояние вашего ребенка в считанные минуты сразу после рождения. Хотя большинство младенцев набирают 7 баллов или выше, независимо от того, какой у вашего малыша, ваш поставщик услуг знает, как лучше всего заботиться о вашем новорожденном и лечить любые проблемы, которые могут возникнуть.Достаточно скоро эти первые несколько тестов закончатся, и вы сможете наслаждаться телесным контактом со своим малышом. Если срок ваших родов почти наступил или, возможно, вы только что родили, найдите время, чтобы прочитать о послеродовом периоде, чтобы вы знали больше о том, что ждет вас впереди в это время.
Как мы написали эту статью
Информация в этой статье основана на рекомендациях экспертов, найденных в надежных медицинских и государственных источниках, таких как Американская академия педиатрии и Американский колледж акушеров и гинекологов.Вы можете найти полный список источников, использованных для этой статьи, ниже. Содержание этой страницы не должно заменять профессиональные медицинские консультации. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Тестирование и оценка APGAR — MedicTests.com
Тест APGAR используется для оценки новорожденных.
Вы должны осмотреть новорожденного через 1 минуту 5 минут после родов.
Оцените каждую из следующих категорий по шкале от 0 до 2. Если ваша сумма больше 7, это считается нормальным; ниже 3 — это критически низкий уровень.
Внешний вид (цвет кожи)
Пульс (частота пульса)
Гримаса (раздражительность)
Активность (мышечный тонус)
Дыхание (работа дыхания)
Как оценивается каждый раздел
Внешний вид (цвет кожи) — Присвойте следующие баллы в зависимости от вашего вывода:
2 — Розовый
1 — Грудь и живот розовые, конечности синие
0 — Синий по всей поверхности
Пульс (частота сердечных сокращений) — Назначьте следующие точки на основе вашего вывода:
2 — ЧСС больше 100
1 — ЧСС от 60 до 100
0 — ЧСС меньше 60
Гримаса (раздражительность)
2 — Кашляет, плачет и дергается при стимуляции
1 — Слабые крики, раздраженное лицо, не очень злится, когда тыкается
0 — Отсутствие реакции на стимуляцию
Активность (мышечный тонус)
2 — Много активных движений
1 — Некоторое сгибание конечностей
0 — Нет движения
Дыхание (дыхание)
2 — Сильное и регулярное дыхание (сильный крик является хорошим показателем сильного дыхания.)
1 — Слабое или нерегулярное дыхание
0 — Не дышит
Значит, вы только что помогли с доставкой на дом. Вы делаете 1-минутную оценку APGAR. Ребенок весь розовый, HR 95, сильно раздражается, когда с ним возиться, активно двигается с хорошим мышечным тонусом, кричит всем сердцем и хорошо дышит. Что вы документируете для своей оценки по шкале Апгар, чтобы быть здесь?
Разберем по разделам:
Внешний вид — 2 (розовый цвет) , Пульс — 1 (ЧСС ребенка от 60 до 100) , Гримаса- 2 (очень раздражен) , Активность -2 ( хороший тон) , Дыхание -2 (сильный крик)
Таким образом, общий балл по шкале APGAR для этого новорожденного, вероятно, будет равен 9.Возьми?
Оценка APGAR не имеет большой корреляции с долгосрочным здоровьем ребенка, но это достойный инструмент для измерения степени успеха ваших реанимационных мероприятий. Если бы мой 1-минутный апгар был равен 3, и я запустил дополнительные дыхательные пути, выполнил вентиляцию с положительным давлением кислородом … мой 5-минутный апгар мог бы быть действительно полезным, чтобы сообщить мне, как идут мои реанимационные мероприятия.
Помните, что вас заводят, когда вы помогаете родить новорожденному.Просто не забудьте всасывать, сушить, стимулировать и оценивать. В основном это нормальная беременность. Всегда документируйте свои 1 и 5-минутные оценки APGAR в отчетах о пациентах.
Некоторые люди лучше всего учатся с помощью глупых видеороликов. Это занимает 5 минут и хорошо объясняет.
Примеры
Так должны выглядеть новорожденные!
Комментарии
комментария
Беременность от А до Я — баллы APGAR
Система под названием APGAR Scores была разработана для проверки того, насколько хорошо ваш ребенок чувствует себя сразу после рождения.Оценка дается через одну и пять минут после рождения и основана на дыхании ребенка, частоте сердечных сокращений, цвете кожи, мышечном тонусе и рефлексах.
Подсчет очков работает следующим образом:
Дыхание — ноль баллов за бездыхание, один балл за слабый крик и медленное, нерегулярное дыхание и два балла за сильный крик при регулярном дыхании.
Частота сердечных сокращений — ноль баллов, если сердцебиение отсутствует, одно очко для младенцев с частотой сердечных сокращений менее 100 в минуту и два балла для младенцев с регулярным сердечным сокращением более 100 ударов в минуту.
Цвет кожи — ноль баллов за голубоватый, бледный цвет кожи, один балл за детей с розовым телом, но с синеватыми руками и ногами и два балла за детей, которые полностью розовые, включая их руки и ноги. У афроамериканских и азиатских младенцев проверяют рот, ладони и подошвы ног, так как их тела не будут розовыми.
Muscle Tone — Нулевой балл для детей с вялыми, вялыми мышцами, один балл для тех, кто демонстрирует некоторое сгибание конечностей, пальцев рук и ног, и два балла для детей с активным движением всех конечностей.
Рефлексы — ноль баллов для детей, которые не реагируют на раздражители, один балл для детей, которые гримасничают в ответ на раздражители, и два балла для детей, которые плачут в ответ на раздражители.
Нормальная оценка доношенного ребенка составляет от восьми до десяти баллов, причем десять баллов являются высшей оценкой. У большинства младенцев через пять минут после рождения набирается восемь или девять баллов.
Физические признаки ребенка | 0 очков | 1 точка | 2 точки |
Дыхание | Нет | Слабый крик; медленные, нерегулярные дыхательные усилия | Сильный крик; регулярное дыхание |
Частота пульса | Нет | Менее 100 ударов в минуту | Обычное, более 100 ударов в минуту |
Цвет кожи (Для афроамериканских и азиатских младенцев проверяют рот, ладони и подошвы ног, так как их тела не будут розовыми.) | Синий, бледный | Тело розовое, руки и ноги голубоватые | Полностью розовый, включая руки и ноги |
Тонус мышц | Вялый, вялый | Некоторое сгибание конечностей, пальцев рук и ног | Активное движение всех конечностей |
Рефлексы (реакция на раздражители) | Нет ответа | Гримаса | Крик |
Тест Апгар по-прежнему показывает результаты как неонатальный предиктор
— Говорят, что все дети, рожденные в современных больницах, сначала рассматриваются глазами Вирджинии Апгар.
В 1952 году анестезиолог Апгар разработал 10-балльную систему оценок, позволяющую сосредоточить внимание на состоянии новорожденных в течение пяти минут после рождения. С тех пор простой тест, называемый оценкой по шкале Апгар, спас жизни бесчисленному количеству младенцев.
Новорожденные получают от нуля до двух баллов за каждую из пяти характеристик при рождении: цвет, пульс, раздражительность, мышечный тонус и дыхание. Те, кто набрал в сумме от 7 до 10 баллов, считаются нормальными, в то время как те, у кого 3 или меньше баллов, требуют немедленной реанимации.Те, кто находится между ними, могут получить некоторые реанимационные мероприятия.
Хотя шкала Апгар до сих пор используется повсеместно, на протяжении многих лет она подвергалась критике. В 1980-х годах некоторые врачи предположили, что балльная система изжила себя и должна быть заменена более научными измерениями жизнеспособности младенцев, такими как анализ газов крови, который больницы проводят на пуповинной крови новорожденных с середины 1980-х годов. .
«Трудно поверить, что такой старый тест, как оценка по шкале Апгар, все еще имеет место в современной медицине», — сказал Брайан М.Кейси, акушер-гинеколог из Далласа, который использует балльную систему с момента начала своей практики в 1995 году.
Кейси и двое его коллег из Юго-западного медицинского центра Техасского университета в Далласе решили заняться вопросом о полезности шкалы Апгар. Они изучили случаи рождения 151 891 ребенка в Мемориальной больнице Паркленда в период с января 1988 года по декабрь 1998 года.
В исследовании изучались случаи новорожденных, умерших в течение 28 дней после рождения.Он стремился выяснить, были ли смерти более точно предсказаны по шкале Апгар или по анализам газов крови, которые измеряют кислотность крови новорожденного.
«Апгар был более точным, хотя, если объединить результаты двух тестов, они лучше предсказывают выживаемость вместе, чем любой тест по отдельности», — сказала Кейси, доцент кафедры медицины матери и плода в Юго-Западном Юго-Западном Юта.
Соавторами исследования, опубликованного в прошлом месяце в Медицинском журнале Новой Англии, были Кеннет Дж.Левено, профессора акушерства и гинекологии в Юго-Западном университете штата Вашингтон, и Дональда Д. Макинтайра, доцента акушерства и гинекологии.
Они обнаружили, что частота неонатальных смертей была самой высокой — 315 смертей на 1000 рождений — среди детей с оценкой по шкале Апгар 3 или меньше. У тех, кто набрал 7 баллов и выше, уровень смертности составлял 5 на 1000 человек.
Оценка по шкале Апгар в восемь раз точнее при прогнозировании неонатальной смертности, чем тесты на кислотность пуповинной крови, заключили исследователи.С помощью Апгар каждый ребенок оценивается дважды: один раз через одну минуту после рождения и еще раз через пять минут. Исследователи из Далласа обнаружили, что второй результат был наиболее точным показателем жизнеспособности.
«Итог исследования доказал, что Апгар — это быстрый и простой способ оценить жизнеспособность ребенка», — сказал Кейси. «То, что ему 50 лет, не означает, что мы должны отказаться от него».
Оценка здоровья новорожденного — Consumer Health News
Вы терпеливо ждали месяцами, чтобы поприветствовать этого маленького человечка, и вот внезапно он здесь.Первая встреча с новорожденным, вероятно, станет одним из самых запоминающихся моментов в вашей жизни, поэтому вы можете даже не заметить, что сразу после рождения ребенка медсестра, акушерка или врач осмотрит вашего ребенка, чтобы узнать, как он справляется. с жизнью вне матки.
Что ищут врачи?
Врачи используют шкалу Апгар для оценки исходного состояния здоровья ребенка на основе таких факторов, как тон его кожи и выражение лица. Шкала была разработана доктором.Вирджиния Апгар в 1952 году, чтобы определить, нуждается ли новорожденный в особом внимании, чтобы выжить в течение первых минут после рождения. «Идеальный» балл по шкале Апгар — 10, но ребенок, получивший 7 баллов, считается здоровым. Ребенку с оценкой от 0 до 3 может потребоваться реанимация, а младенцам со средним баллом от 4 до 6 могут потребоваться различные вмешательства, включая дополнительный кислород.
Тест проводится через одну минуту после родов и снова через пять минут после родов. Не волнуйтесь, если ваш ребенок получит изначально низкий балл.Обычно ребенок, получивший низкий балл в первый раз, получит второй балл «лучше». Кроме того, немногие дети получают высшую оценку, и шкала определенно не предназначена для прогнозирования здоровья или поведения в долгосрочной перспективе.
Шкала Апгар
| Присвоенные баллы: | 0 баллов | 1 балл | 2 балла | |
| A | A Активность и мышечный тонус | Вялость | ||
| P | P Частота язв | Отсутствует | Менее 100 ударов в минуту | Более 100 ударов в минуту |
| G | G Ободок (реакция на катетер 18, вставленный в ноздрю) | Гримаса | Кашель или чихание | |
| A | A Внешний вид; цвет кожи | Синий или бледный | Конечности голубые и розовое тело | Розовый по всей поверхности |
| R | R Эспирация | Отсутствует | Медленное, нерегулярное | Обычное, плачущее есть ли другие экзамены, которые мне следует ожидать? Помимо теста Апгар, вы можете ожидать, что медицинские работники вашего ребенка будут измерять диаметр головы вашего ребенка и его рост от головы до пят, исследуя плаценту и пуповину, чтобы убедиться, что они выглядят нормально.Ваш новорожденный также будет взвешен и измерен, и все его статистические данные будут записаны в его записи о рождении. Затем медсестра вытирает его, укутывает и надевает на голову шапочку, чтобы согреться. Новорожденные фактически теряют большое количество тепла через голову, поэтому сохранение колпачка в первые несколько дней после рождения действительно важно, поскольку новорожденным может потребоваться некоторое время, чтобы они могли регулировать свою температуру. Ребенку обычно делают инъекцию витамина К, чтобы предотвратить кровотечение.Это помогает некоторым младенцам, особенно если они незрелые или родились с незрелой печенью, которая еще не вырабатывает достаточно витамина К для нормального свертывания крови. Во многих штатах требуется, чтобы новорожденные прошли проверку слуха перед выпиской из больницы. Если ваш ребенок не прошел проверку слуха в больнице, фонд Nemours Foundation считает, что важно сделать это до того, как ребенку исполнится 3 недели, чтобы любые проблемы можно было лечить на ранней стадии. Ваша медицинская бригада может нанести гель эритромицина в глаза вашему ребенку, чтобы предотвратить инфекцию.В некоторых случаях ваш врач может назначить анализы крови в первые часы после рождения, такие как анализ крови, анализ глюкозы в крови или посев крови. Перед выпиской регулярно проводятся дополнительные анализы крови, чтобы убедиться, что у вашего ребенка нет серьезных наследственных заболеваний. Если у вас есть сомнения по поводу того, какие анализы могут быть сделаны, поговорите об этом со своим врачом за несколько месяцев до родов. Хотя большинство врачей рекомендуют все эти тесты по уважительным причинам, некоторые пациенты отказываются от них.Хорошая идея — заранее занять активную позицию, чтобы вы могли принимать обоснованные решения во время доставки. У каждой больницы и у каждого врача свой подход к этим вопросам. Если вы рожаете ребенка дома, ваша акушерка обычно отправляет вас к врачу в первые или два дня после рождения, чтобы сделать некоторые из этих анализов. Что делать, если моему ребенку нужен дополнительный уход? Если ваш ребенок родился преждевременно или у него при рождении есть другие проблемы со здоровьем, его, вероятно, переведут в отделение, где можно будет проводить более высокий уровень наблюдения и лечения.Если требуется интенсивный уход, вашему ребенку может потребоваться госпитализация в отделение интенсивной терапии новорожденных (NICU). Это больничное отделение, персонал которого обучен удовлетворять уникальные потребности больных новорожденных. Если в вашей больнице нет отделения интенсивной терапии и вашему ребенку требуется определенная медицинская помощь, его могут перевести в другую больницу, где есть необходимое оборудование и специальный персонал. Уникальные проблемы, с которыми ваш ребенок столкнется в отделении интенсивной терапии, будут определять объем его ухода.По крайней мере, вы можете ожидать встречи с неонатологом, который возглавит команду людей, которые будут заботиться о вашем ребенке. В команду также могут входить невролог, кардиолог, респираторный терапевт (специалист, который проводит лечение, помогающее при дыхании), фармацевт, диетолог и, возможно, хирург. Будьте уверены, что люди, которые решают ухаживать за больными новорожденными, являются одними из самых добрых и преданных людей, которых вы когда-либо встречали. И они хотят быть максимально полезными в всегда очень сложной ситуации. Команда отделения интенсивной терапии терпеливо выслушает ваши опасения, ответит на ваши вопросы и научит вас, как лучше всего дотронуться до вашего ребенка, если вы не можете его удержать. Если вашего ребенка можно держать на руках, они помогут вам передвигаться вокруг любых капельниц или других медицинских устройств, которые могут быть прикреплены к нему, а также помогут вам научиться купать и пеленать ребенка. Если ваш ребенок не может кормить грудью, медсестры, вероятно, посоветуют вам сцеживать грудное молоко, чтобы они могли кормить его через зонд, как только он сможет есть. Эти вещи могут показаться банальными, но на самом деле они необходимы и убедят вас в том, что вы являетесь важной частью ухода за своим ребенком. Список литературы Фонд Немур. Что такое оценка по шкале Апгар? Последний раз рассмотрено в 2008 г. Медицинский факультет Вашингтонского университета. Ориентиры педиатрического физикального обследования. http://depts.washington.edu/peds/students/core_materials/ped_exam_benchmarks.htm Марш десяти центов.Аномалии пуповины. 2010. Фонд Немур. Первый день жизни. http://kidshealth.org/parent/newborn/first_days/first_day.html Фонд Немур. Скрининговые тесты новорожденных. http://kidshealth.org/parent/system/medical/newborn_screening_tests.html Американский колледж акушеров и гинекологов. Оценка по шкале Апгар. Педиатрия. Vol 117, Number 4, April 2006. pp 1444-1447. Американская академия педиатрии. |
