Артропатия пирофосфатная: причины и симптомы
Пирофосфатная артропатия – болезненное состояние, при котором кристаллы пирофосфата кальция депонируются в хрящевой ткани суставов и синовиальной оболочке.
Болезненное состояние может проявляться в острой форме, в виде повторяющихся приступов артрита или в хронической форме. Острое течение чаще диагностируется у представителей мужского пола, а хроническое – у женщин.
Заболевание, как правило, поражает людей старшего возраста, причем в равной степени диагностируется и у мужчин, и у женщин.
Иногда болезнь поражает молодых людей, это связано с наследственностью, или выступает проявлением фиброзно-кистозного остита, других заболеваний.
Причины заболевания
На современном этапе причины появления кристаллов в суставах неизвестны.
Некоторые ученые пришли к мнению, что в основе генетической разновидности заболевания лежит нарушение активности энзимов, участвующих в обмене пирофосфата кальция. Многие специалисты утверждают, что причиной заболевания выступают генетические аномалии в строении хрящевой ткани.
Но в большинстве случаев диагностируется первичное болезненное состояние, причины которого выяснить пока не удалось. Некоторые специалисты считают, что причиной первичных нарушений выступают травмы хрящей, аномальные процессы в суставах, возрастные дегенеративные процессы.
Патологии обмена элементов кальция у таких больных не наблюдается.
Депонирование кристаллов изменяет строение и функции хрящей, но эта патология в большинстве случаев никак себя не проявляет. При миграции кристаллов в полость сустава может развиваться воспаление.
Пирофосфатная артропатия: симптомы зависят от вида заболевания
Специалисты в зависимости от разновидности заболевания подразделяют на следующие виды:
- «псевдоподагра» — заболевание время от времени обостряется, напоминая приступы подагры: появляется резкая боль, сустав отекает, развивается воспаление; признаки со временем проходят без лечения; заболевание у половины пациентов поражает сустав колена; у больного возможно повышение температуры, ухудшается его общее состояние; приступы слабее, чем при подагре, но длятся до месяца; спровоцировать обострение могут травмы, операции, заболевания;
- «псевдоостеоартроз» — приблизительно у половины больных признаки болезненного состояния напоминают остеоартоз, поэтому его называют «псевдоостеоартрозом»; при этой разновидности болезни поражаются сразу 2 или более сустава; в большинстве случаев это большие суставы и пястно-фаланговые; суставы болят, но боль умеренная; иногда симптомы напоминают псевдоподагру;
- «псевдоревматоидный артрит» — поражает около 5% больных; одновременно в воспалительный процесс вовлекается много суставов, они болят, припухают, становятся скованными, уменьшается амплитуда их движений;
У всех больных наблюдается повышение РОЭ.
Врачи выделяют и другие разновидности болезненного состояния, при которых поражается отдельный сустав, как правило, коленный.
Но для всех видов болезненного состояния характерен микрокристаллический артрит: болезнь время от времени обостряется, суставы воспаляются, но приступы проходят без лечения.
Диагностика заболевания
Если человека беспокоят перечисленные признаки, тем более, если он уже старше 50 лет, проводят исследование на наличие кристаллов пирофосфата кальция в синовии. С этой целью используется метод поляризационной микроскопии.
Показана также рентгенография менисков, лучезапястных суставов, так как заболевание поражает их в первую очередь.
Чтобы дифференцировать артропатию от других заболеваний, проводят анализы на определение уровня кальция, магния, фосфора и активности щелочной фосфатазы в крови больного.
Пирофосфатная артропатия: лечение болезненного состояния
Специфического лечения еще не разработали, поэтому проводится симптоматическое лечение для облегчения состояния больного. Хорошего эффекта можно достичь с помощью кортикостероидов и нестероидных противовоспалительных препаратов.
Хорошего эффекта можно достичь с помощью кортикостероидов и нестероидных противовоспалительных препаратов.
Артропатия симптомы, диагностика, лечение — Первая клиника Марьино
Содержание:
- Симптомы
- Диагностика заболевания
- Лечение артропатии
Артропатия — термин, используемый для названия вторичных проблем с суставами, возникающих при уже имеющихся других патологий: эндокринных или онкологических болезней, проблемах с иннервацией, метаболических нарушений.
Если артропатия носит невротический характер, патологические процессы развиваются при изменении чувствительности рецепторов. Изменения могут появляться при диабете, разнообразных инфекциях, анемии, амилоидозе, пороке развития позвоночника Spina bifida.
Метаболическая артропатия вызывается при развитии дистрофических изменений в суставах, и накоплении в них кристаллов. К таким заболеваниям относится пирофосфатная артропатия и подагра. Часто развитие заболевания провоцируют травмы или нестабильность при дегенеративных изменениях.
Наиболее часто отмечается остеоартроз, — дегенеративное заболевание различных суставных структур: сначала изменяются и постепенно истончаются хрящевые ткани, затем образуются остеофиты, что связано с нарушением фрикционной функции.
Нередко происходит отрыв частиц хряща и образования «суставной мыши». В результате возникает крепитация и периодическая блокировка сустава.
Артропатия появляется и при воспалении внутри сустава, например, при болезни Бехтерева, ревматоидном артрите, или аутоиммунных проблемах: болезни Крона, полимиалгии, системной волчанке, язвенном колите.
Часто артропатия диагностируются при реактивном артрите, когда инфекционное воспаление развивается после операции, инъекций, укусов насекомых или животных, таких патологий как остеомиелит, сепсис, абсцессы.
Риск артропатии более выражен у пациентов с хроническими системными патологиями: с сахарным диабетом, дегенеративными изменениями. Точных данных по артропатии статистика не дает из-за ее вторичности.
Симптомы
Наиболее частые жалобы пациентов — боли в самом суставе или близлежащих тканях. Они могут ощущаться в одном суставе, или в нескольких, это зависит от того, какое именно основное заболевание их провоцирует. Болевой синдром часто сопровождается отечностью, возникающей при развитии воспаления.
Боль становится сильнее при увеличении нагрузок, при обострении основной болезни, погрешности в питании, например, при подагре или псевдоподагре. Иногда нарушается функция сустава, возникает его нестабильность. Это характерно для нейропатической и посттравматической формы болезни.
Нужно учитывать, что все проявления заболевания неспецифичны, и могут встречаться при прочих патологиях.
Диагностика заболевания
Для постановки точного диагноза очень важна история развития заболевания, например, наличие операции или травмы в анамнезе, начало появления болезненных ощущений. Определяющее значение имеет наличие системных болезней: ревматоидного артрита, подагры, диабета.
Также важны данные о перенесенных инфекциях и о симптомах интоксикации: постоянной слабости, потере веса, повышении температуры.
Врач выполняет физикальное обследование, определяя болезненность и отечность в суставе, и возможную амплитуду движений в нем. Выявляется наличие или отсутствие крепитации. Чтобы определить нестабильность сустава, проводятся функциональные тесты.
Обязательно выполняются лабораторные анализы. Так по анализам крови можно выявить воспаление, например, повышение СОЭ, появление С – реактивного белка, изменения лейкоцитарной формулы, изменение количества гемоглобина или эритроцитов.
Изменение в биохимии позволяет обнаружить нарушение в метаболизме. По изменениям в иммуноферментных анализах определяют появление антител к инфекциям или тканям собственного организма. Информативно изучение синовиальной жидкости, взятой из суставной сумки при помощи пункции.
Истончение хряща можно определить рентгенографией. Она же помогает выявить остеофиты, подвывихи. Для дифференциальной диагностики с патологиями суставов другого генеза применяют КТ и МРТ. Они же помогают качественной визуализации суставных структур. Если имеются подозрения на онкологию или стрессовые переломы, используется радиоизотопное сканирование.
Для дифференциальной диагностики с патологиями суставов другого генеза применяют КТ и МРТ. Они же помогают качественной визуализации суставных структур. Если имеются подозрения на онкологию или стрессовые переломы, используется радиоизотопное сканирование.
Лечение артропатии
Методика лечения определяется основным заболеванием, и причинами возникновения патологии сустава. Во многих случаях адекватное лечение основного заболевания существенно уменьшает симптомы артропатии.
Если болевой синдром значителен, требуется разгрузка пораженного сустава. Она же необходима, если в анамнезе имеется травмы. Нередко в этих случаях врач назначает применение ортезов, значительно уменьшающих нагрузку.
- Медикаментозная терапия. Применение НПВС показано при выраженных воспалительных процессах. Эти препараты останавливают воспаление и предотвращают деструктивные изменения.
Высокая эффективность НПВС отмечается при ревматоидном артрите.
НПВС снижают воспаление и при остеоартрозе, однако не оказывают влияния на прогрессирование болезни.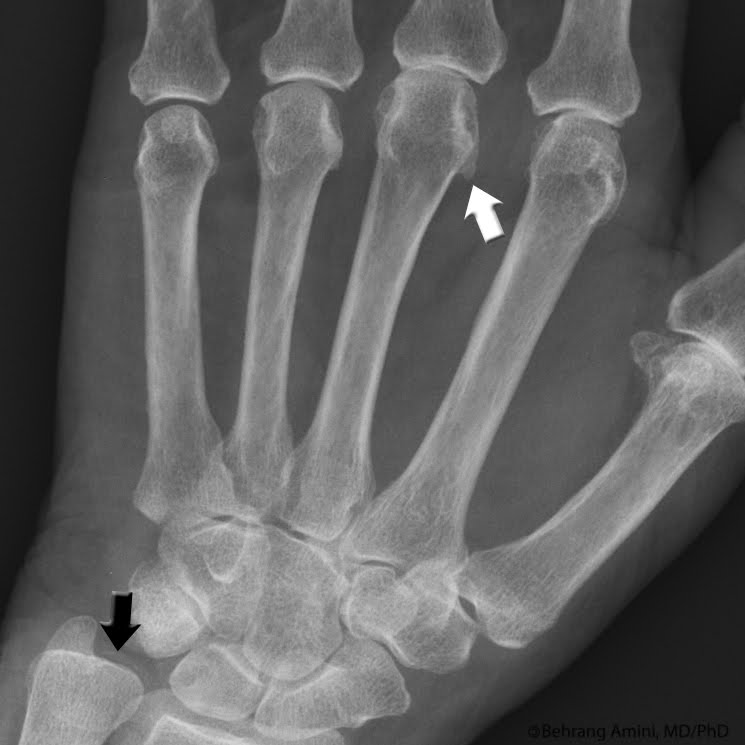 Чтобы предотвратить вторичное поражение возбудителями инфекций, назначается антибиотикотерапия. При тяжелом течении назначается локальное применение стероидов. Используются и пролонгированные варианты и короткодействующие.
Чтобы предотвратить вторичное поражение возбудителями инфекций, назначается антибиотикотерапия. При тяжелом течении назначается локальное применение стероидов. Используются и пролонгированные варианты и короткодействующие.
При остеоартрозе внутрь сустава вводится препарат, заменяющий синовиальную жидкость, или же гиалуроновая кислота. Длительными курсами назначается прием хондропротекторов, тормозящих дегенеративные проявления в структурах сустава.
- Физиотерапевтические процедуры. Они уменьшают воспаление, улучшают кровоснабжение самого сустава, и расположенных вокруг него тканей, снижают болевые ощущения.
- ЛФК. Нагрузки назначаются ограниченно. Они необходимы, так как с их помощью восстанавливается тонус мышц, улучшается функционирование и стабильность структур.
Если диагностирована тяжелая форма артропатии, используются хирургические методики. Так при диагностировании фасеточной артропатии с гипертрофией используется фасетэктомия, а при нестабильности сустава — фиксация позвонков (спондилодез).
Прогноз также во многом зависит от основного заболевания. Если имеются инфекции, при выздоровлении от них симптомы поражения суставов исчезают полностью. При таких патологиях как ревматоидный или псориатический артрит, остеоартроз, подагра, симптомы будут исчезать при ремиссии, и вновь появляться, если возникнет обострение.
Информация проверена экспертом
Прокаева Татьяна Александровна
Главный врач, К.М.Н., Невролог
Стаж работы — 20 лет
Записаться
Болезнь отложения пирофосфата кальция — Знания @ AMBOSS
Последнее обновление: 28 февраля 2022 г.
Резюме
Болезнь отложения пирофосфата кальция (CPPD) представляет собой кристаллический воспалительный артрит, наблюдаемый в основном у лиц старше 60 лет. Он возникает в результате отложения кальция кристаллы дигидрата пирофосфата (CPP) в суставном хряще. Хотя это типично идиопатическое заболевание, оно также может быть вызвано повреждением суставов, различными метаболическими нарушениями или генетической предрасположенностью. Болезнь CPPD может протекать бессимптомно или проявляться острыми или хроническими симптомами. Псевдоподагра относится к острому кристаллическому артриту CPP, который обычно проявляется в виде спорадических вспышек моноартикулярного синовита, поражающего крупный сустав, и может длиться намного дольше, чем типичная вспышка подагры. Хронический кристаллический артрит CPP имеет много клинических фенотипов, наиболее распространенный из которых напоминает тяжелый остеоартрит. Идентификация кристаллов CPP в анализе синовиальной жидкости или при визуализации у пациента с типичными симптомами подтверждает диагноз. Лечение преимущественно симптоматическое и состоит из противовоспалительных препаратов (включая внутрисуставные и системные глюкокортикоиды, колхицин и НПВП). В настоящее время не существует специального лечения, нацеленного на кристаллы CPP.
Хотя это типично идиопатическое заболевание, оно также может быть вызвано повреждением суставов, различными метаболическими нарушениями или генетической предрасположенностью. Болезнь CPPD может протекать бессимптомно или проявляться острыми или хроническими симптомами. Псевдоподагра относится к острому кристаллическому артриту CPP, который обычно проявляется в виде спорадических вспышек моноартикулярного синовита, поражающего крупный сустав, и может длиться намного дольше, чем типичная вспышка подагры. Хронический кристаллический артрит CPP имеет много клинических фенотипов, наиболее распространенный из которых напоминает тяжелый остеоартрит. Идентификация кристаллов CPP в анализе синовиальной жидкости или при визуализации у пациента с типичными симптомами подтверждает диагноз. Лечение преимущественно симптоматическое и состоит из противовоспалительных препаратов (включая внутрисуставные и системные глюкокортикоиды, колхицин и НПВП). В настоящее время не существует специального лечения, нацеленного на кристаллы CPP.
Эпидемиология
- Пол: ♂ = ♀ [1]
- Возраст начала: взрослые > 60 лет
- Распространенность: 8–10 миллионов взрослых в США [1] [2]
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
- Первичная (идиопатическая) форма наиболее распространена, при этом возраст является основным фактором риска. [3]
- Вторичные формы [3] [4]
- Травмы/повреждения суставов: включая операции на суставах, ранее перенесенный ювенильный идиопатический артрит и остеоартрит [1]
- Нарушения обмена веществ: в т.
 ч. гиперпаратиреоз, гемохроматоз; гипомагниемия, гипофосфатазия и, возможно, подагра
ч. гиперпаратиреоз, гемохроматоз; гипомагниемия, гипофосфатазия и, возможно, подагра - Семейный хондрокальциноз: из-за мутаций в генах CCAL1 или CCAL2
Патофизиология
Клинические признаки
Существует несколько отчетливых клинических фенотипов ХБПЛ. ХБП также может оставаться бессимптомным и выявляться случайно при визуализации (бессимптомный хондрокальциноз). [1] [2] [4]
Острый кристаллический полиартрит (псевдоподагра)
- Клинические признаки
- Острый приступ боли и припухлости в пораженном(ых) суставе(ах)
- Моноартрит (иногда олигоартрит)
- Чаще всего поражает колено и запястье; также может поражать другие крупные суставы (например, бедра, лодыжки)
- Обычно с самоограничением
- Признаки, отличные от острой подагры
- Большая продолжительность острых приступов
- Возможные системные симптомы [5]
- Триггеры: могут возникать спонтанно или быть вызваны травмой/операцией на суставе или острым заболеванием [4]

Хронический кристаллический артрит CPP
- Остеоартрозоподобные проявления (остеоартрит с ДКПЛ; псевдоостеоартрит); [3]
- Наиболее распространенная форма болезни CPPD
- Характеризуется прогрессирующей дегенерацией суставов
- Обычно полиартикулярный; может возникать в суставах, которые обычно не поражаются ОА
- Более тяжелые, чем при обычном ОА
- Часто ассоциируется с псевдоподагроподобными вспышками острого воспалительного артрита.
- Проявления, подобные ревматоидному артриту (хронический кристаллический воспалительный артрит CPP)
- Проявляется аналогично ревматоидному артриту (РА), с полиартикулярным распространением, связанным с утренней скованностью
- В отличие от типичного РА поражение суставов может быть асимметричным и последовательным. [4]
- Менее распространенные фенотипы
- Псевдоневропатическая артропатия: проявляется деструктивным моноартритом, сходным с нейропатической артропатией, но чувствительность и проприоцепция сохранены [6]
- Синдром коронованного логова: воспалительный артрит CPP позвонка C2; вызывает острую боль в шее, напоминающую менингит или остеомиелит позвоночника [4] [7]
Диагностика
В настоящее время не существует валидированных диагностических критериев ХБПЛ. Диагноз основывается на выявлении кристаллов CPP при анализе синовиальной жидкости и/или наличии кальцификации хряща при визуализации у пациента с подозрительными симптомами.
Диагноз основывается на выявлении кристаллов CPP при анализе синовиальной жидкости и/или наличии кальцификации хряща при визуализации у пациента с подозрительными симптомами.
- Наиболее точный метод диагностики, но кристаллы часто трудно идентифицировать. [2]
- Ожидаемые результаты
- Микроскопия в поляризованном свете (с красным фильтром): внешний вид кристаллов CPP
- Ромбовидные кристаллы со слабым положительным двулучепреломлением
- Кристаллы выглядят голубыми, когда их оптическая ось ориентирована параллельно поляризатору.
- Кристаллы кажутся желтыми, когда их ось перпендикулярна поляризатору.
- Количество клеток: лейкоциты > 2000/мкл с > 50% нейтрофилов [4]
- См.
 также «Интерпретация анализа синовиальной жидкости».
также «Интерпретация анализа синовиальной жидкости».
- Микроскопия в поляризованном свете (с красным фильтром): внешний вид кристаллов CPP
SFA может быть ложноотрицательным, так как кристаллы CPPD маленькие и слабо двулучепреломляющие. Отрицательный SFA не исключает болезни CPPD. [1] [6]
Визуализация
[1] [4] [8]- Рентген пораженного(ых) сустава(ов)
- Хондрокальциноз: обызвествление хрящей в пораженных суставах [2]
- Появляется в виде рентгеноплотных теней внутри хряща.
- Типы вовлеченных хрящей:
- Волокнистый хрящ (мениск, фиброзное кольцо межпозвонкового диска)
- Суставной гиалиновый хрящ
- Чувствительность: ∼ 40 % (т.
 е. рентгенограмма может быть нормальной) [8]
е. рентгенограмма может быть нормальной) [8]
- УЗИ пораженного(ых) сустава(ов)
- Гиперэхогенные отложения в хряще [1]
- Зависит от оператора; хорошая чувствительность и специфичность при проведении опытными УЗИ-операторами [8]
- Другие методы [8]
- КТ: может использоваться для выявления хондрокальциноза; обычно не используется для оценки боли в суставах
- МРТ: не является чувствительным/специфическим методом диагностики ДХБЛ
- Двухэнергетическая КТ перспективна, но еще не получила широкого распространения.
- Мочевая кислота в сыворотке
- Получают у пациентов с острым кристаллическим артритом CPP, чтобы дифференцировать его от подагры.

- Типично нормальное состояние при CPPD
- Получают у пациентов с острым кристаллическим артритом CPP, чтобы дифференцировать его от подагры.
- Тесты для исключения дифференциальной диагностики воспалительного артрита: например, общий анализ крови, ревматоидный фактор, антитела к ЦЦП
- При необходимости оцените основные нарушения обмена веществ: например, определите сывороточные уровни железа, трансферрина, ферритина, кальция, магния, паратгормона и щелочной фосфатазы [4]
Дифференциальный диагноз
Лечение в первую очередь симптоматическое, поскольку в настоящее время не существует терапии, которая могла бы предотвратить или вылечить отложение кристаллов CPP в хряще.
[1]- Все пациенты: лечите любое основное заболевание (например, гиперпаратиреоз, гемохроматоз).
- Бессимптомные пациенты: дальнейшее лечение не требуется
- Острый кристаллический артрит CPP (псевдоподагра): Симптоматические терапевтические варианты в порядке предпочтения включают следующее.
 [4]
[4] - Внутрисуставная инъекция глюкокортикоида с предварительной аспирацией сустава или без нее [1]
- Колхицин (не по назначению)
- НПВП, например, напроксен (назначают вместе с ингибитором протонной помпы)
- Системные глюкокортикоиды (пероральные или парентеральные), например преднизолон
- Хронический кристаллический артрит CPP [4]
- Те же противовоспалительные препараты, что и выше
- Иногда в комбинации
- Профилактика: рассмотрите возможность приема низких доз колхицина для снижения частоты острых приступов. [4]
Каталожные номера
- McCarthy GM, Dunne A.
 Болезни отложения кристаллов кальция — помимо подагры. Nat Rev Ревматол . 2018; 14
(10): стр. 592-602.
doi: 10.1038/s41584-018-0078-5. | Открыть в режиме чтения QxMD
Болезни отложения кристаллов кальция — помимо подагры. Nat Rev Ревматол . 2018; 14
(10): стр. 592-602.
doi: 10.1038/s41584-018-0078-5. | Открыть в режиме чтения QxMD - Тедески СК. Вопросы номенклатуры и классификации CPPD. Curr Rheumatol Rep . 2019; 21 (9): стр. 49. doi: 10.1007/s11926-019-0847-4 . | Открыть в режиме чтения QxMD
- Абхишек А., Неоги Т., Чой Х., Доэрти М., Розенталь А.К., Теркельтауб Р. Обзор: неудовлетворенные потребности и путь вперед при заболеваниях суставов, связанных с отложением кристаллов пирофосфата кальция. Артрит и ревматология (Хобокен, Нью-Джерси) . 2018; 70 (8): стр. 1182-1191. дои: 10.1002/арт.40517. | Открыть в режиме чтения QxMD
- Розенталь А.К., Райан Л.М. Болезнь отложения пирофосфата кальция. N Английский J Med . 2016; 374
(26): стр. 2575-2584.
дои: 10.1056/nejmra1511117 .
 | Открыть в режиме чтения QxMD
| Открыть в режиме чтения QxMD - Келли Дж. Т., Агудело, Калифорния, Шарма В., Голландия, Северо-Запад. Лихорадка с острым артритом при болезни отложения дигидрата пирофосфата кальция: пропущенное объяснение измененного психического статуса у пожилых пациентов? J Клин Ревматол . 2001 г.; 7 (5): стр. 322-325. doi: 10.1097/00124743-200110000-00013 . | Открыть в режиме чтения QxMD
- Айвори Д., Веласкес Ч.Р. Забытый кристаллический артрит: отложение пирофосфата кальция. Мо Мед . неопределенный; 109 (1): стр. 64-8.
- АЛЕКСАНДР ХЕК, НАТАНИАЛ НОЛАН, КРИСТИАН РОХАС-МОРЕНО. Синдром коронованного Денса: болезнь отложения пирофосфата кальция, маскирующаяся под остеомиелит. J Ревматол . 2018; 45 (10): стр. 1422-1423. doi: 10.3899/jrheum.170921. | Открыть в режиме чтения QxMD
- Миксанек Дж., Розенталь А.
 К. Визуализация болезни отложения пирофосфата кальция. Curr Rheumatol Rep . 2015 г.; 17
(3): стр. 20.
doi: 10.1007/s11926-015-0496-1 . | Открыть в режиме чтения QxMD
К. Визуализация болезни отложения пирофосфата кальция. Curr Rheumatol Rep . 2015 г.; 17
(3): стр. 20.
doi: 10.1007/s11926-015-0496-1 . | Открыть в режиме чтения QxMD
Осталось 3 бесплатных статьи
В этом месяце у вас осталось 3 бесплатных статьи только для членов. Зарегистрируйтесь и получите неограниченный доступ.
Есть аккаунт? ВойтиРегистрация
Контент, основанный на фактических данных, созданный и проверенный врачами. Прочтите заявление об ограничении ответственности
Новое клиническое представление о патогенезе, диагностике и лечении кальций-пирофосфатного артрита
ACR CONVERGENCE 2020— Кальций-пирофосфатный (CPP) артрит был впервые описан более 50 лет назад, и продолжает появляться новая информация о нем. его основной патогенез и клинические проявления с течением времени, по словам Энн Розенталь, доктора медицины, профессора медицины Уилла и Кава Росс в отделении ревматологии Медицинского колледжа Висконсина, заведующего отделением ревматологии и помощника руководителя отдела исследований в Клинике Дж. Заблоки. Медицинский центр по делам ветеранов, Милуоки, Висконсин,
Заблоки. Медицинский центр по делам ветеранов, Милуоки, Висконсин,
В ходе сессии «Современное состояние дел: взгляд на хрустальный шар: артрит ХТБ» д-р Розенталь поделился последней информацией о патогенезе артрита ХТБ, его клинических проявлениях, диагностике и лечении. Она является признанным лидером в исследованиях и лечении артрита CPP, а также членом рабочей группы ACR/EULAR, разрабатывающей критерии классификации болезни отложения CPP.
объявление идет здесь:advert-1
Хотя в настоящее время не существует одобренных FDA препаратов для лечения артрита CPP, д-р Розенталь надеется, что это изменится в ближайшем будущем по мере появления новых парадигм патогенеза, которые могут «улучшить нашу способность лечить эта болезнь».
Номенклатура и критерии классификации
Доктор Розенталь начал сессию с краткого обсуждения текущей номенклатуры артрита ХТБ, отметив, что термин псевдоподагра устарел. Она описала общие термины, используемые для обсуждения артрита CPP. Термин кристаллы CPP относится к кристаллам пирофосфата кальция , , тогда как термин отложение CPP используется для обсуждения наличия кристаллов в суставах. Срок CPP болезнь отложения ( CPDD) используется для описания клинических синдромов, вызванных кристаллами CPP. Острый артрит CPP теперь используется для описания того, что раньше называлось псевдоподагрой, и хроническим CPDD. относится к другим формам этого артрита, которые имеют более хроническое течение.
Термин кристаллы CPP относится к кристаллам пирофосфата кальция , , тогда как термин отложение CPP используется для обсуждения наличия кристаллов в суставах. Срок CPP болезнь отложения ( CPDD) используется для описания клинических синдромов, вызванных кристаллами CPP. Острый артрит CPP теперь используется для описания того, что раньше называлось псевдоподагрой, и хроническим CPDD. относится к другим формам этого артрита, которые имеют более хроническое течение.
объявление размещено здесь:advert-2
Она выразила восхищение идеями, выдвинутыми рабочей группой по критериям классификации ACR/EULAR. «Это действительно улучшит нашу способность точно ставить этот диагноз, а также создавать однородные популяции пациентов для клинических испытаний», — сказал д-р Розенталь.
Ревматологам в настоящее время известно, что отложение CPP имеет различные клинические проявления, которые не являются взаимоисключающими, включая бессимптомный хондрокальциноз и острый кристаллический артрит CPP — наиболее часто распознаваемую форму артрита CPP. Отложение CPP может проявляться в виде хронического артрита, подобного ревматоидному артриту (РА) или остеоартриту (ОА). Кристаллы CPP также связаны с менее распространенными синдромами, такими как поражение позвоночника, артропатия Шарко и отложение мягких тканей.
Отложение CPP может проявляться в виде хронического артрита, подобного ревматоидному артриту (РА) или остеоартриту (ОА). Кристаллы CPP также связаны с менее распространенными синдромами, такими как поражение позвоночника, артропатия Шарко и отложение мягких тканей.
Некоторые клинические признаки заставляют клиницистов подозревать ХЗПД, сказала она, наиболее очевидными из которых являются возраст 60 лет и старше, а также наличие одного из четырех Hs, связанных с заболеванием (например, гиперпаратиреоз, гемохроматоз, гипомагниемия и гипофосфатазия). Специфические паттерны поражения суставов характеризуют отложение CPP, включая поражение запястий, второго и третьего пястно-фаланговых суставов и колена. Подкожные узелки не характерны для отложения CPP и чаще встречаются при подагре. Кроме того, по сравнению с РА, воспалительная картина при ХЗПД несимметрична, и может возникать внезапное появление симптомов. Она объяснила, что часто CPDD проявляется так же, как ОА, но в необычных суставах и с рентгенологическими признаками, такими как хондрокальциноз и кальцификация сухожилий.