Перелом лучевой кости у детей. Что такое Перелом лучевой кости у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перелом лучевой кости у детей – это нарушение целостности нижней, реже средней или верхней трети одной из двух костей предплечья, расположенной со стороны большого пальца. Сопровождается болью, отеком, ограничением движений. Деформация и патологическая подвижность присутствуют не всегда, клиническая картина может быть сглаженной, напоминать ушиб. Диагноз выставляется на основании анамнеза, данных внешнего осмотра, результатов рентгенографии, УЗИ. В сомнительных случаях назначаются КТ, МРТ. Лечение чаще консервативное: репозиция, фиксация гипсовой повязкой. При невозможности вправления или удержания отломков производятся операции.
МКБ-10
S52.1 S52.3 S52.5
- Причины
- Патогенез
- Классификация
- Симптомы
- Переломы нижней трети лучевой кости
- Повреждение Галеацци
- Диафизарные переломы лучевой кости
- Переломы шейки и головки лучевой кости
- Осложнения
- Диагностика
- Лечение перелома лучевой кости у детей
- Помощь на догоспитальном этапе
- Консервативная терапия
- Хирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Перелом лучевой кости у детей – один из самых распространенных переломов детского возраста. Встречаемость травматических поражений предплечья (включая повреждения локтевой кости и обеих костей), по различным данным, составляет от 25 до 53% от общего количества травм костей конечностей. Мальчики страдают чаще девочек.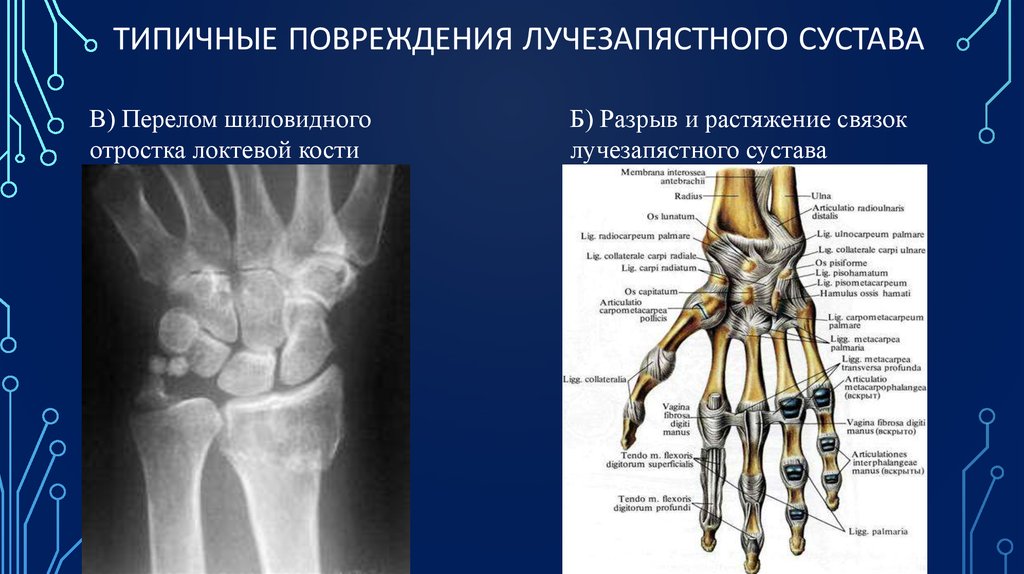
Перелом лучевой кости у детей
Причины
У маленьких детей основной причиной являются бытовые травмы. Дети среднего и старшего возраста чаще травмируются на улице – падают на руку во время подвижных игр, бега, катания на велосипеде, обычных или роликовых коньках. В отдельных случаях причиной становятся автодорожные происшествия, падения с высоты, драки между детьми, семейное насилие. Уровень перелома луча определяется характером травматического воздействия:
- Нижняя треть. Основная причина – падение с упором на ладонь, реже на тыльную поверхность кисти, иногда травма провоцируется ударом по дорсальной поверхности запястья.
- Средняя треть. Кость ломается при ударе по лучевой стороне предплечья.
- Верхняя треть.
 В качестве причины рассматривают падение на вытянутую и слегка отведенную руку.
В качестве причины рассматривают падение на вытянутую и слегка отведенную руку.
Патогенез
Нарушение целостности кости происходит в случае, когда сила воздействия превышает ее прочностные характеристики. В классическом варианте кость ломается полностью. У детей, наряду с классическими переломами, возможны травмы, при которых кость повреждается, но надкостница остается целой. Еще одной разновидностью детского перелома является эпифизеолиз – нарушение целостности хряща в ростковой зоне. Эпифизеолиз может наблюдаться только вблизи от суставных концов кости, рядом с запястьем либо локтевым суставом.
Классификация
С учетом уровня и типа травмы у детей можно выделить следующие повреждения лучевой кости:
- В нижней трети: перелом луча в типичном месте, поднадкостничный перелом, эпифизеолиз, остеоэпифизеолиз (повреждение ростковой зоны с переходом на кость). Наиболее распространенная разновидность травм.
- В средней трети: обычный и поднадкостничный перелом.
 Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях.
Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях. - В верхней трети: остеоэпизифеолиз, эпифизеолиз головки, перелом шейки луча. Составляет 20-50% от общего числа переломов луча, нередко сочетается с вывихом, повреждениями других структур локтевого сустава.
Перелом Галеацци может возникать в нижней либо средней трети сегмента, характеризуется нарушением целостности луча в сочетании с вывихом головки локтевой кости в области запястья. Все переломы могут быть закрытыми или открытыми, сопровождаться либо не сопровождаться смещением костных фрагментов.
Симптомы
Переломы нижней трети лучевой кости
Чаще всего у детей наблюдается эпифизеолиз лучевой кости – поражение зоны роста, располагающейся непосредственно рядом с суставом. Возможны изолированные повреждения, сочетание с эпифизеолизом локтевой кости, отрывом шиловидного отростка. Клинические проявления зачастую сглажены. Ребенок жалуется на незначительную или умеренную болезненность, при осмотре обнаруживается локальная припухлость со стороны 1 пальца.
Клинические проявления зачастую сглажены. Ребенок жалуется на незначительную или умеренную болезненность, при осмотре обнаруживается локальная припухлость со стороны 1 пальца.
При сочетании с другими травмами дистального отдела предплечья отечность распространяется на весь сустав. Из-за неяркой симптоматики родители нередко рассматривают травму, как ушиб, обращаются к специалистам через несколько дней, когда становится понятно, что проявления слишком стабильные, не уменьшаются с течением времени. При выраженном смещении признаки соответствуют перелому, наблюдаются резкий болевой синдром, деформация, прогрессирующая разлитая отечность.
Поднадкостничные переломы луча располагаются чуть выше эпифизеолизов – по линии метафиза. Симптоматика скудная, боли незначительные, отечность умеренная. Важным признаком, позволяющим отличить перелом от ушиба, является болезненность при осевой нагрузке. При достаточном угловом смещении определяется видимая деформация. Обычные переломы чаще наблюдаются у детей старшего возраста. Проявления аналогичны переломам у взрослых.
Обычные переломы чаще наблюдаются у детей старшего возраста. Проявления аналогичны переломам у взрослых.
Повреждение Галеацци
Ребенка одновременно беспокоит боль в средней либо нижней трети предплечья и болезненность в лучезапястном суставе со стороны мизинца. В обоих местах выявляются кровоизлияния, отек мягких тканей, деформации. Нарастающая отечность обуславливает высокую вероятность развития осложнений.
Диафизарные переломы лучевой кости
Клиническая картина неяркая. Присутствуют жалобы на боль, усиливающуюся при движениях, особенно вращении кисти. При поднадкостничных повреждениях может быть заметна угловая деформация, при полных переломах в зоне травмы может прощупываться «ступенька». Патологическая подвижность и костный хруст обнаруживаются крайне редко, поскольку костные фрагменты удерживаются в фиксированном положении за счет межкостной мембраны и неповрежденной локтевой кости.
Переломы шейки и головки лучевой кости
Возможны поражения на всем протяжении от головки до шейки, но в клинической практике преобладают переломы на границе этих анатомических образований.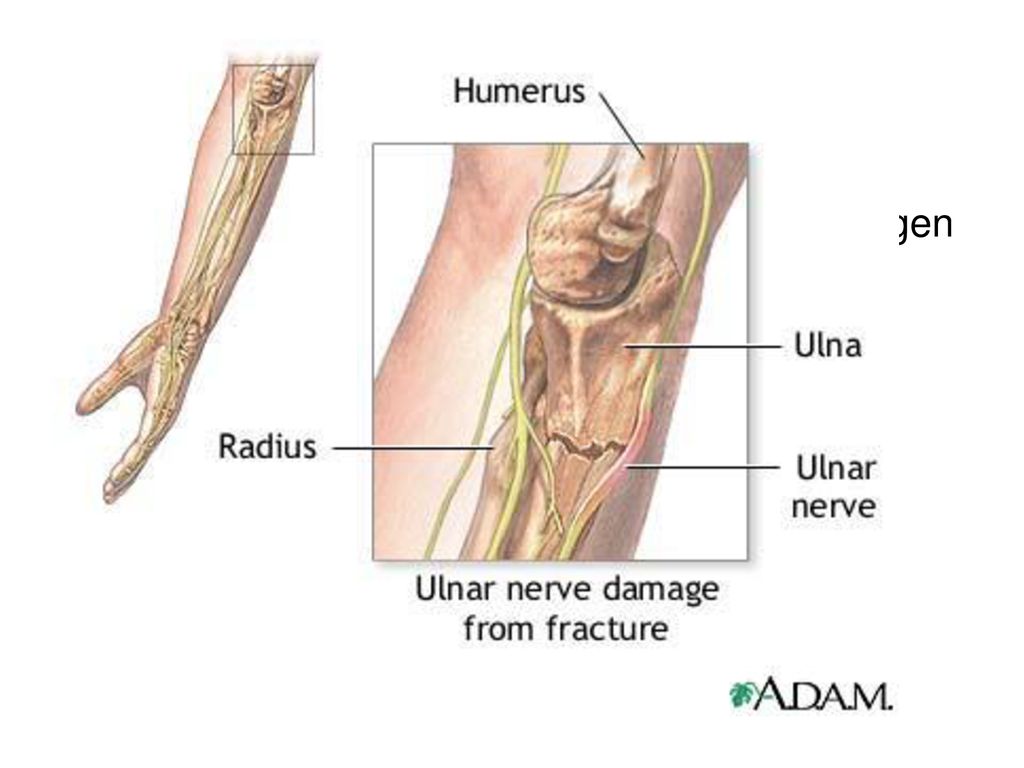 Из-за внутрисуставного расположения клиника выражена достаточно ярко. Дети жалуются на боль в суставе, преимущественно в зоне локтевой ямки. Сустав отечный, его контуры сглажены, все виды движений ограничены. Наибольшее ограничение отмечается при попытке развернуть руку ладонью кверху. Крепитация отсутствует.
Из-за внутрисуставного расположения клиника выражена достаточно ярко. Дети жалуются на боль в суставе, преимущественно в зоне локтевой ямки. Сустав отечный, его контуры сглажены, все виды движений ограничены. Наибольшее ограничение отмечается при попытке развернуть руку ладонью кверху. Крепитация отсутствует.
Осложнения
К числу ранних осложнений относятся сдавление нервов и сосудов, развитие компартмент-синдрома из-за нарастающего отека конечности. Негативные последствия чаще наблюдаются при переломе Галеацци, но могут встречаться и при других повреждениях, особенно сопровождающихся значительным смещением. Настораживающими признаками являются нарушения чувствительности и движений, ослабление или исчезновение пульса, прогрессирующие мучительные боли в дистальных отделах конечности.
Поздние осложнения включают уменьшение объема движений, остаточные деформации, замедление роста лучевой кости с развитием лучевой косорукости. Серьезным осложнением, ограничивающим трудоспособность, является контрактура Фолькмана, возникающая на фоне длительно сохраняющегося компартмент-синдрома.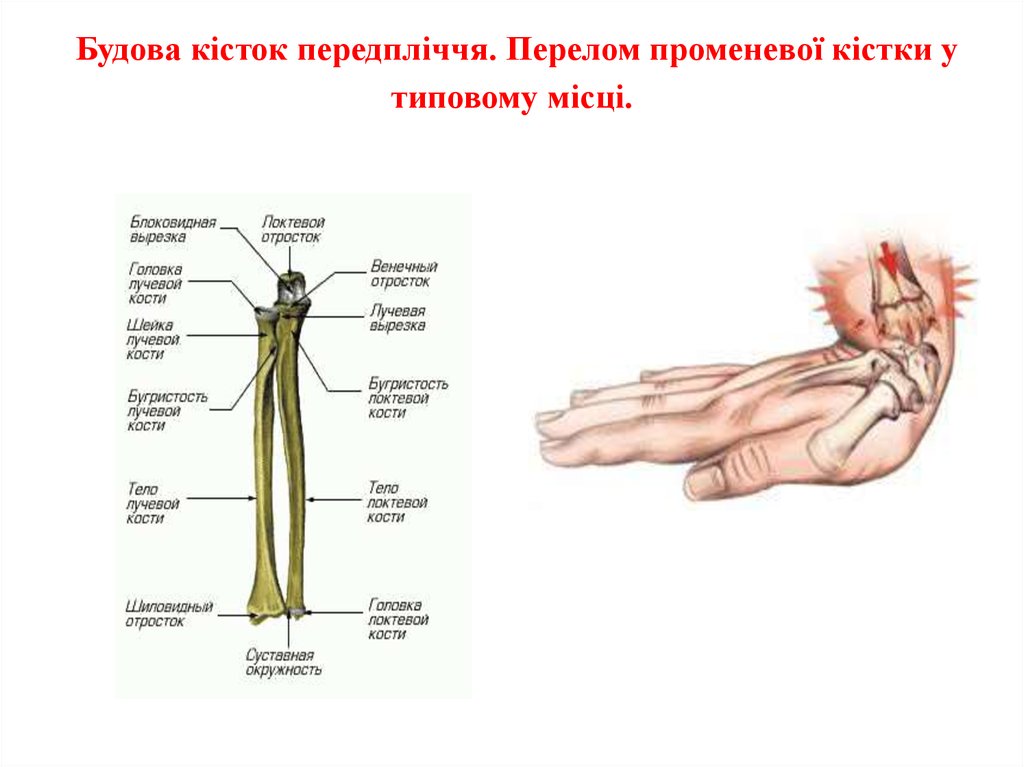
Диагностика
Постановка диагноза осуществляется детским врачом-травматологом. Определение характера травмы базируется на жалобах, данных объективного осмотра, дополнительных исследований. При стертой клинической симптоматике повышается значимость визуализационных методик. Для подтверждения диагноза назначаются:
- Рентгенография. Является базовым исследованием, позволяет обнаруживать обычные и поднадкостничные переломы, но может быть малоинформативной при эпифизеолизе. В зависимости от уровня повреждения производится рентгенография костей предплечья, лучезапястного либо локтевого сустава в двух проекциях.
- Ультрасонография. УЗИ сустава – доступный и информативный метод исследования при подозрении на эпифизеолиз. Позволяет оценивать состояние хрящевой ткани, которая плохо просматривается на рентгеновских снимках. Дополнительным преимуществом метода является его функциональность – возможность оценить состояние зоны поражения при различных положениях конечности.

- КТ и МРТ. Методики назначаются на заключительном этапе обследования при недостаточной информативности базовых исследований. Дают возможность изучить область повреждения в различных плоскостях, создать трехмерную модель пораженной зоны.
Лечение перелома лучевой кости у детей
Помощь на догоспитальном этапе
Руку фиксируют с помощью косыночной повязки. При тяжелых травмах диафиза и верхней части производят иммобилизацию шиной с захватом двух соседних сегментов: кисти и плеча. При наличии ран и ссадин накладывают асептическую повязку. К зоне поражения прикладывают холод: пакет со льдом, завернутый в полотенце, грелку с холодной водой.
Мочить область перелома (прикладывать мокрые салфетки, полотенца) не рекомендуется, это плохо влияет на состояние кожи. При сильных болях дают анальгетик в дозе, соответствующей возрасту. Ребенка немедленно доставляют в специализированное медицинское учреждение.
Консервативная терапия
Лечение чаще амбулаторное. Госпитализация требуется при открытых повреждениях, признаках сдавления сосудов и нервов, значительном отеке, сочетании с иными травмами, неэффективности репозиции, невозможности удержания костных фрагментов в правильном положении. При переломах без смещения накладывают гипсовую повязку. При наличии смещения осуществляют репозицию.
Госпитализация требуется при открытых повреждениях, признаках сдавления сосудов и нервов, значительном отеке, сочетании с иными травмами, неэффективности репозиции, невозможности удержания костных фрагментов в правильном положении. При переломах без смещения накладывают гипсовую повязку. При наличии смещения осуществляют репозицию.
В сложных случаях для предупреждения повторного смещения производят чрескожную фиксацию отломков. Детям старшего возраста манипуляцию выполняют под местной анестезией, у пациентов младшей возрастной группы применяют общий наркоз. Последующее консервативное лечение проводят с использованием следующих методов:
- Охранительный режим. Рекомендуют сохранять возвышенное положение конечности, исключить нагрузку на руку. Продолжительность иммобилизации зависит от вида перелома, в большинстве случаев составляет от 2 до 4 недель.
- Обезболивание. Требуется в первые дни после травмы. Чаще производится с помощью пероральных анальгетиков.
 При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение.
При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение. - Физиотерапия. На начальном этапе назначают УВЧ для уменьшения отека и воспаления. Затем применяют парафин, озокерит. Тепловые процедуры дополняют комплексами ЛФК.
Хирургическое лечение
При переломах луча у детей хирургические вмешательства требуются нечасто. Проводятся:
- Диафизарные переломы. Операция показана при сохраняющемся смещении по ширине более 1/3 диаметра кости, угловом смещении свыше 10 градусов. Металлоостеосинтез выполняется редко, фрагменты чаще фиксируют кетгутовой нитью либо внедряют один отломок в другой. Иногда используют дополнительную чрескожную фиксацию спицей.
- Переломы верхней части луча. Традиционная фиксация головки или шейки луча спицей почти в половине случаев влечет за собой ограничения движений в отдаленном периоде. Хорошие результаты отмечаются при использовании эластичных титановых гвоздей, биодеградируемых спиц и винтов.

- Переломы нижней части луча. В качестве показаний рассматриваются смещение по ширине на треть, угловое смещение 15-20 градусов. Фиксация осуществляется с использованием тех же способов, что при диафизарных переломах.
Прогноз
Прогноз в подавляющем большинстве случаев благоприятный. Переломы луча хорошо срастаются, образование ложных суставов нехарактерно. Небольшие угловые смещения у детей устраняются самостоятельно по мере роста кости. Деформации, ограничения функции конечности, другие последствия возможны при отсутствии репозиции, позднем обращении за медицинской помощью, развитии осложнений.
Профилактика
Основной профилактической мерой является исключение причин травмы путем создания безопасной среды, обучения детей основам правильного поведения дома и на улице. Родителям рекомендуют проявлять повышенную настороженность при жалобах детей на боли в типичных областях, даже если эти жалобы не соответствуют классической картине перелома.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении перелома лучевой кости у детей.
Источники
- Травматология детского возраста/ Жила Н.Г., Зорин В.И. – 2020.
- Травматология и ортопедия детского возраста/ Разин М.П. – 2016.
- Современное состояние вопроса о лечении переломов шейки лучевой кости у детей/ Семенов С.В., Шарпарь В.Д. и др.// Детская хирургия – 2015 — №2.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Переломы костей предплечья у детей. Что такое Переломы костей предплечья у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Переломы предплечья у детей возникают достаточно часто и могут существенно различаться по тяжести и последствиям в зависимости от уровня и характера повреждения. Причиной травмы чаще становится падение на руку. О наличии перелома свидетельствует отек, резкая боль и нарушение движений. Возможны кровоизлияния, нередко наблюдается крепитация и подвижность фрагментов. Следует учитывать, что неполные переломы, переломы без смещения и повреждения по типу «сломанной зеленой ветки» по своим симптомам могут напоминать ушиб предплечья, лучезапястного или локтевого сустава. Основным дополнительным исследованием, используемым для подтверждения диагноза, является рентгенография. Лечение обычно консервативное: гипсовая повязка с последующим физиолечением. Операции требуются при значительном смещении фрагментов, повреждении нервов и сосудов.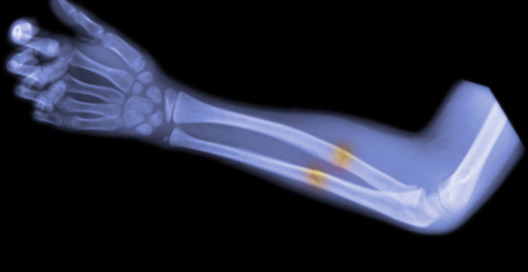
- Переломы верхней трети предплечья у детей
- Диафизарные переломы предплечья у детей
- Переломы нижней трети предплечья у детей
- Цены на лечение
Общие сведения
Переломы предплечья у детей являются самыми распространенными переломами костей конечностей. Повреждаться может как одна, так и обе кости предплечья. Иногда перелом одной кости сочетается с вывихом другой. Нарушение целостности кости может возникнуть в любом отделе: в верхней трети, в области диафиза или в нижней трети. Чаще всего возникают повреждения нижней трети предплечья чуть выше лучезапястного сустава.
При бытовой травме переломы предплечья у детей обычно изолированные. При падениях с высоты и автодорожной травме возможно сочетание с ЧМТ, переломами других костей конечностей, переломами таза, повреждениями грудной клетки, переломами позвоночника, спинномозговой травмой и тупой травмой живота.
Переломы костей предплечья у детей
Переломы верхней трети предплечья у детей
Перелом локтевого отростка локтевой кости может возникнуть при падении на локоть. Сустав отечен, его контуры сглажены. На коже видны кровоизлияния, в суставе может определяться гемартроз. Движения резко ограничены. При ощупывании выявляется локальная резкая болезненность по задней поверхности сустава. В ряде случаев обнаруживается патологическая подвижность и хруст. На рентгенографии локтевого сустава определяется перелом или эпифизеолиз. При повреждениях без смещения необходимо провести сравнительные снимки локтевых суставов и сравнить расположение ядер окостенений. В диагностически трудных случаях показаны КТ или МРТ локтевого сустава.
Сустав отечен, его контуры сглажены. На коже видны кровоизлияния, в суставе может определяться гемартроз. Движения резко ограничены. При ощупывании выявляется локальная резкая болезненность по задней поверхности сустава. В ряде случаев обнаруживается патологическая подвижность и хруст. На рентгенографии локтевого сустава определяется перелом или эпифизеолиз. При повреждениях без смещения необходимо провести сравнительные снимки локтевых суставов и сравнить расположение ядер окостенений. В диагностически трудных случаях показаны КТ или МРТ локтевого сустава.
Если смещение отсутствует, накладывают гипс на 10-12 дней. При смещении более 4-5 мм проводят закрытую репозицию. Неудачное двукратное закрытое вправление является показанием к операции – открытой репозиции. Во время хирургического вмешательства отломок репонируют и подшивают кетгутовыми нитями к надкостнице локтевой кости. Затем накладывают гипс на 2 нед., после чего назначают ЛФК. Следует учитывать, что при околосуставных и внутрисуставных повреждениях костей предплечья массаж противопоказан, поскольку может спровоцировать рост избыточной костной мозоли с последующим частичным окостенением суставной сумки.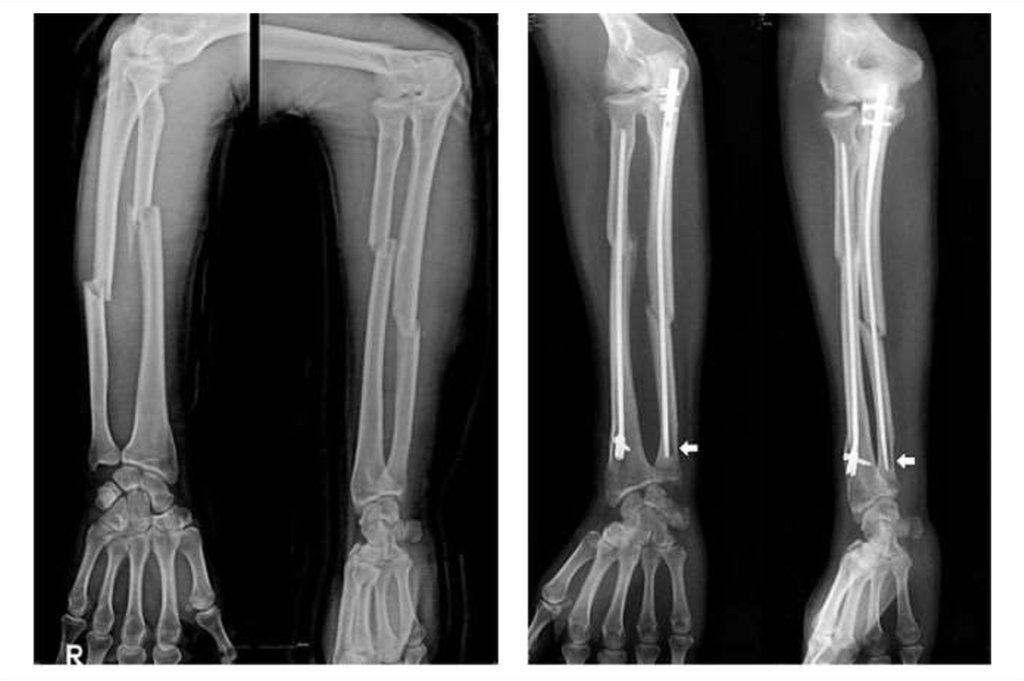
Перелом венечного отростка локтевой кости по клиническим проявлениям похож на ушиб локтевого сустава. Отек обычно не выражен. Возникает умеренная боль, объем движений уменьшен незначительно. Для дифференциальной диагностики с ушибом назначается рентгенография. Из-за малого размера венечного отростка и наслоения теней других костей рентгеновское исследование тоже не всегда дает возможность получить достоверные данные, поэтому детей с подозрением на такую травму в ряде случаев направляют на МРТ или КТ локтевого сустава. Лечение заключается наложении гипса на 10-12 дней. Потом ребенку назначают ЛФК.
Перелом Мальгеня (перелом локтевого отростка с вывихом костей предплечья) сопровождается яркой клинической картиной. Рука полусогнута и развернута ладонью вперед. Сустав увеличен в переднезаднем направлении, сзади выявляется деформация в виде уступа, спереди локтевой сгиб сглажен из-за припухлости, которую создают сместившиеся кости предплечья. Движения невозможны.
Движения невозможны.
Для подтверждения диагноза выполняются рентгеновские снимки. При переломе Мальгеня возможно повреждение нервов, поэтому при первичном осмотре требуется консультация детского невропатолога или нейрохирурга. По показаниям назначают консультацию сосудистого хирурга. Лечение заключается во вправлении вывиха с одновременной репозицией сместившегося отломка. Затем накладывается гипс, и выполняются контрольные снимки. Фиксация проводится 10-12 дней, потом назначается физиотерапия и ЛФК. При неустранимом смещении костного фрагмента на 5 и более мм. показана операция.
Перелом Монтеджа (перелом локтевой кости с вывихом головки луча) у детей наблюдается редко. Рука слегка согнута и свисает вдоль тела, движения невозможны. Положение кисти зависит от типа вывиха, возможен поворот ладони кнутри, кнаружи и нейтральное положение. В средней или верхней части предплечья выявляется отек и деформация. Если перелом расположен поблизости от локтевого сустава, отек на предплечье отсутствует, определяется только отек и деформация сустава.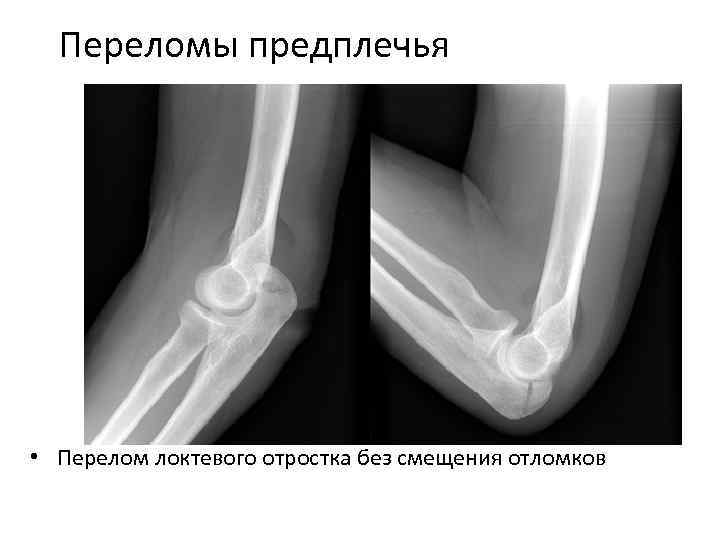 При пальпации локтевой ямки можно прощупать выступающую головку луча.
При пальпации локтевой ямки можно прощупать выступающую головку луча.
Решающую роль в постановке диагноза играет рентгенография. Обычно рентгендиагностика не представляет затруднений, однако при переломах Монтеджа у дошкольников распознавание вывиха головки может быть затруднено. В подобных случаях назначается КТ или МРТ. При переломе Монтеджа возможно повреждение локтевого нерва, поэтому обследование включает в себя консультацию невропатолога или детского нейрохирурга.
Лечение обычно консервативное. Под наркозом сначала вправляют вывих, а затем устраняют смещение костных фрагментов. Безуспешное двукратное вправление является показанием к операции. Гипс как при оперативном, так и при консервативном лечении сохраняют от 14 до 28 дней в зависимости от возраста ребенка и уровня перелома. После назначают ЛФК и физиолечение.
Перелом шейки лучевой кости сопровождается отеком и болью в проекции локтевого сустава. Сустав слегка согнут, ладонь повернута кнутри.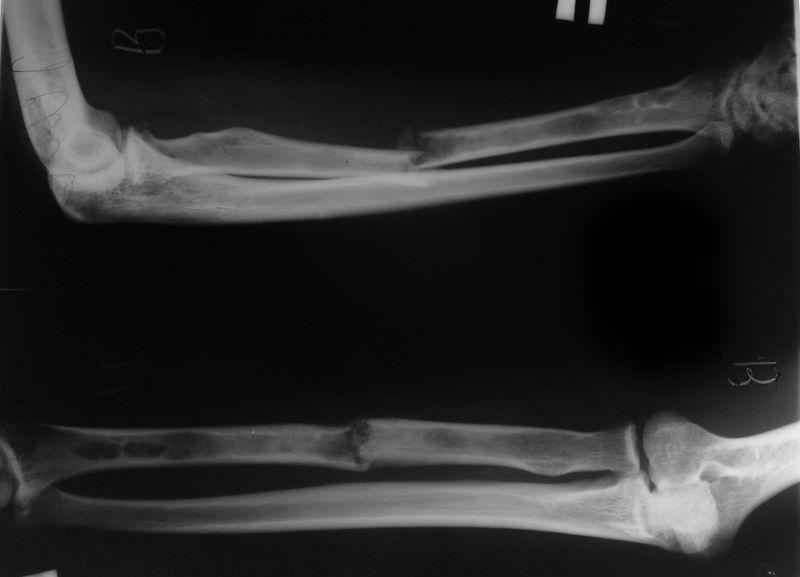 Ощупывание наружной поверхности сустава болезненно. Разгибание и сгибание возможно, но вращательные движения резко ограничены. Рентгенография позволяет подтвердить диагноз и уточнить характер смещения фрагментов.
Ощупывание наружной поверхности сустава болезненно. Разгибание и сгибание возможно, но вращательные движения резко ограничены. Рентгенография позволяет подтвердить диагноз и уточнить характер смещения фрагментов.
При небольшом смещении (до 1/4 диаметра) накладывают гипс на 7-10 дней. При выраженном расхождении отломков и угловом смещении необходима репозиция. В большинстве случаев отломки удается вправить без разреза, показанием к операции является неудачное двукратное вправление. При свежей травме в ряде случаев возможно проведение «подкожной репозиции» — вправление отломка с помощью тонкого зонда, введенного через небольшой разрез. Манипуляция осуществляется под рентгеновским контролем. Гипс после операции, а также после закрытой и подкожной репозиции сохраняется 10-12 дней. Потом назначают озокерит или парафин и ЛФК.
Диафизарные переломы предплечья у детей
Диафизарные переломы предплечья у детей относятся к группе самых тяжелых повреждений среди переломов костей предплечья. Возможно повреждение одной кости, однако чаще одновременно ломаются и локтевая, и лучевая кость. Клинически определяется выраженный отек, патологическая подвижность, деформация, костный хруст, значительное ограничение движений и резкая болезненность. Постановка диагноза обычно затруднений не вызывает. Для оценки тяжести травмы и выбора тактики дальнейшего лечения проводится рентгенография костей предплечья.
Возможно повреждение одной кости, однако чаще одновременно ломаются и локтевая, и лучевая кость. Клинически определяется выраженный отек, патологическая подвижность, деформация, костный хруст, значительное ограничение движений и резкая болезненность. Постановка диагноза обычно затруднений не вызывает. Для оценки тяжести травмы и выбора тактики дальнейшего лечения проводится рентгенография костей предплечья.
Лечение ведется в условиях детского травматологического отделения. Методом выбора является закрытая репозиция. Обычно костные фрагменты удается сопоставить, однако сложность анатомических взаимоотношений тканей в этой области не всегда позволяет полностью устранить смещение. Допустимым считается смещение по ширине до 1/3 и угловое смещение до 10 градусов в области диафиза и до 15-20 градусов в нижней трети. Если такого результата не удалось достичь, показано хирургическое лечение.
При диафизарных переломах предплечья у детей фиксация металлоконструкциями обычно не требуется.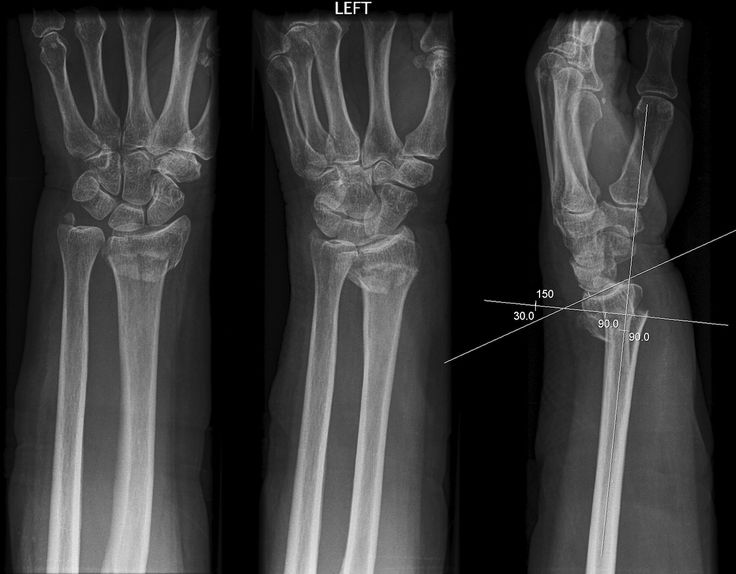 Отломки прочно сцепляются; если этого не происходит, их внедряют один в другой или сшивают кетгутовой нитью. В отдельных случаях проводят временную чрескожную фиксацию спицей в течение 10-12 дней. Гипс сохраняют до 4-5 нед. Затем назначают парафин, озокерит, ЛФК и массаж.
Отломки прочно сцепляются; если этого не происходит, их внедряют один в другой или сшивают кетгутовой нитью. В отдельных случаях проводят временную чрескожную фиксацию спицей в течение 10-12 дней. Гипс сохраняют до 4-5 нед. Затем назначают парафин, озокерит, ЛФК и массаж.
Надломы в диафизарной части предплечья являются менее тяжелой травмой. При таких травмах кости ломаются, как молодая зеленая веточка – с сохранением целостности коры (надкостницы). Предплечье болезненно, часто выявляется деформация вследствие углового смещения. Лечение амбулаторное. На руку накладывают гипс на 18-21 день. При выраженном угловом смещении предварительно осуществляют репозицию.
Переломы нижней трети предплечья у детей
Наиболее распространенными являются эпифизеолизы, складчатые (поднадкостничные) и обычные полные переломы. Реже наблюдается повреждение Галеацци – перелом луча в нижней трети диафиза с вывихом головки локтевой кости.
Повреждение Галеацци возникает при падениях на ладонь.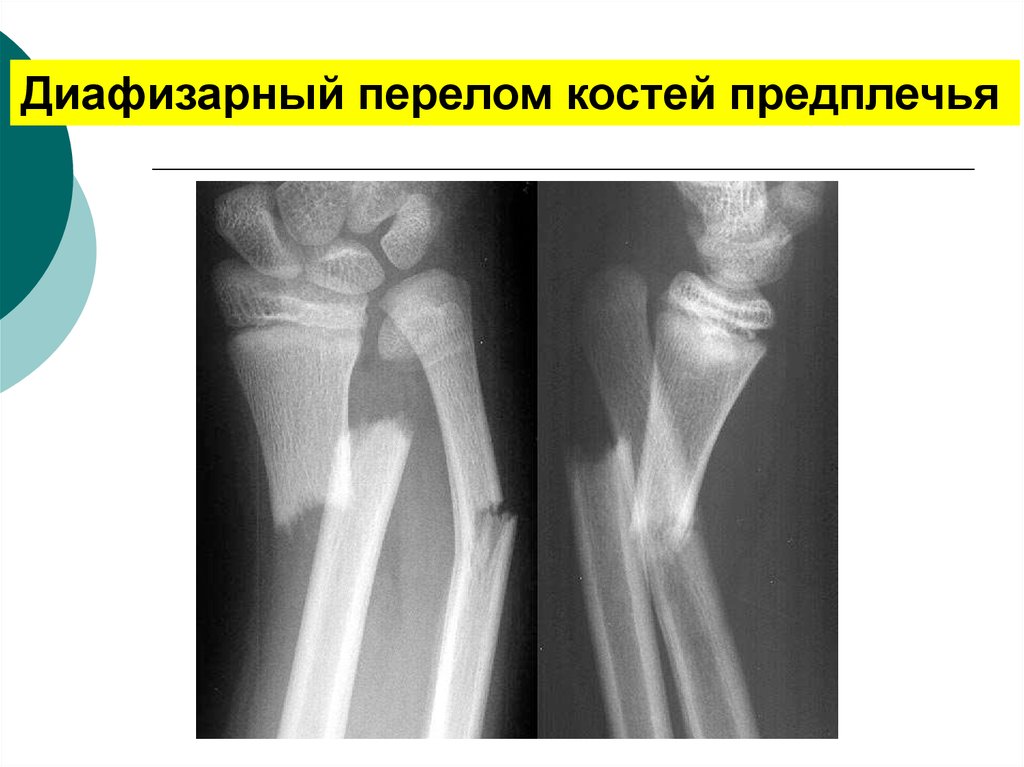 В области предплечья со стороны мизинца появляется отек, деформация, кровоизлияния и резкая болезненность. На внутренней поверхности лучезапястного сустава определяется болезненная припухлость. Диагноз подтверждается при проведении рентгенографии. Проводится репозиция, 3-4 недели осуществляется фиксация гипсом. Потом назначается ЛФК, озокерит или парафин.
В области предплечья со стороны мизинца появляется отек, деформация, кровоизлияния и резкая болезненность. На внутренней поверхности лучезапястного сустава определяется болезненная припухлость. Диагноз подтверждается при проведении рентгенографии. Проводится репозиция, 3-4 недели осуществляется фиксация гипсом. Потом назначается ЛФК, озокерит или парафин.
Складчатые переломы предплечья у детей обычно локализуются в области дистального метафиза. Причиной становится падение на ладонь. Клиника скудная. Отмечаются небольшие боли и умеренная припухлость чуть выше лучезапястного сустава. Ощупывание и осевая нагрузка болезненны. Рентгенография лучезапястного сустава подтверждает диагноз. В трудных случаях назначают МРТ или КТ лучезапястного сустава. Лечение проводят в травмпункте. На руку накладывают гипс на 2 нед. Потом назначают ЛФК.
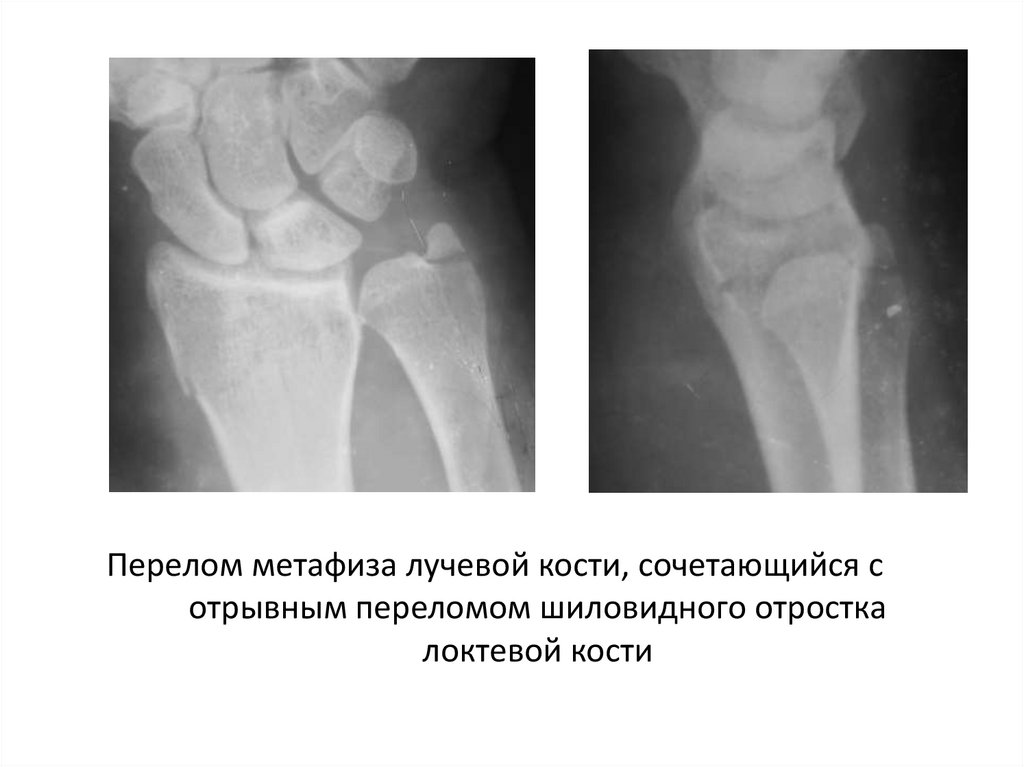
Эпифизеолиз дистального отдела лучевой кости – самая распространенная травма в группе переломов предплечья у детей.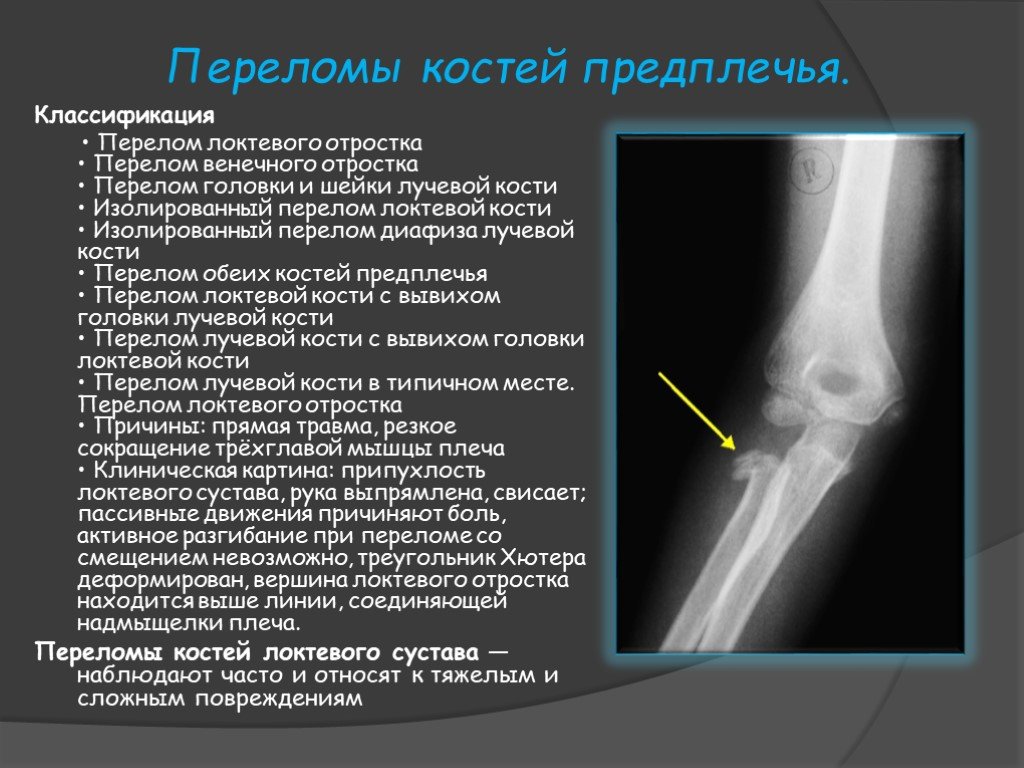 Эпифизеолиз луча может быть изолированным либо сочетаться с отрывом шиловидного отростка или с эпифизеолизом локтевой кости. Клиническая картина часто недостаточно четкая. В области лучезапястного сустава появляется припухлость и болезненность, которые родители иногда расценивают, как последствия ушиба. При значительном смещении симптомы выражены более ярко – возникает значительный отек, деформация и резкая боль.
Эпифизеолиз луча может быть изолированным либо сочетаться с отрывом шиловидного отростка или с эпифизеолизом локтевой кости. Клиническая картина часто недостаточно четкая. В области лучезапястного сустава появляется припухлость и болезненность, которые родители иногда расценивают, как последствия ушиба. При значительном смещении симптомы выражены более ярко – возникает значительный отек, деформация и резкая боль.
Рентгенография лучезапястного сустава позволяет уточнить диагноз. Лечение осуществляется в травмпункте детским травматологом. При необходимости проводят репозицию и накладывают гипс на 3-4 нед. Затем направляют ребенка на ЛФК.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении переломов костей предплечья у детей.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Распространенные переломы лучевой и локтевой костей
ДИПАК С. ПАТЕЛЬ, доктор медицины, ШИБАН М. СТАТУТА, доктор медицины, И НАТАША АХМЕД, доктор медицины
Семейный врач. 2021;103(6):345-354
Это клиническое содержание соответствует критериям AAFP для CME.Раскрытие автора: Нет соответствующих финансовых связей.
Переломы лучевой и локтевой костей являются наиболее распространенными переломами верхней конечности, при этом дистальные переломы встречаются чаще, чем проксимальные.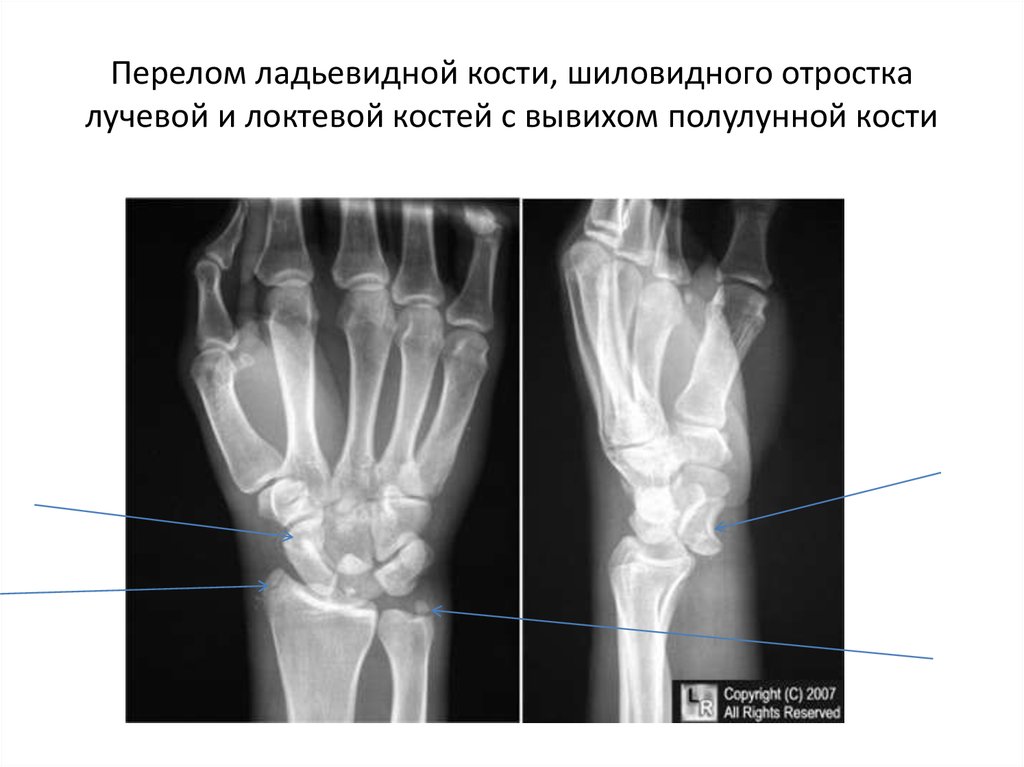 Падение на вытянутую руку является наиболее частым механизмом травмы при переломах лучевой и локтевой костей. Оценка с помощью рентгенографии или ультразвукового исследования обычно может подтвердить диагноз. Если первоначальные результаты визуализации отрицательны и сохраняется подозрение на перелом, следует провести шинирование и повторную рентгенографию через 7–14 дней. У детей часто встречаются неполные компрессионные переломы без нарушения кортикального слоя, называемые переломами выпуклости (торуса). Переломы по типу «зеленой ветки» с нарушением коры головного мозга также распространены у детей. В зависимости от степени искривления переломы пломбы и зеленой ветки можно лечить с помощью иммобилизации. У взрослых переломы дистального отдела лучевой кости являются наиболее распространенными переломами предплечья и обычно возникают в результате падения на вытянутую руку. Переломы дистального отдела лучевой кости без смещения или с минимальным смещением сначала лечат с помощью лонгеты, а затем накладывают гипсовую повязку минимум на три недели.
Падение на вытянутую руку является наиболее частым механизмом травмы при переломах лучевой и локтевой костей. Оценка с помощью рентгенографии или ультразвукового исследования обычно может подтвердить диагноз. Если первоначальные результаты визуализации отрицательны и сохраняется подозрение на перелом, следует провести шинирование и повторную рентгенографию через 7–14 дней. У детей часто встречаются неполные компрессионные переломы без нарушения кортикального слоя, называемые переломами выпуклости (торуса). Переломы по типу «зеленой ветки» с нарушением коры головного мозга также распространены у детей. В зависимости от степени искривления переломы пломбы и зеленой ветки можно лечить с помощью иммобилизации. У взрослых переломы дистального отдела лучевой кости являются наиболее распространенными переломами предплечья и обычно возникают в результате падения на вытянутую руку. Переломы дистального отдела лучевой кости без смещения или с минимальным смещением сначала лечат с помощью лонгеты, а затем накладывают гипсовую повязку минимум на три недели.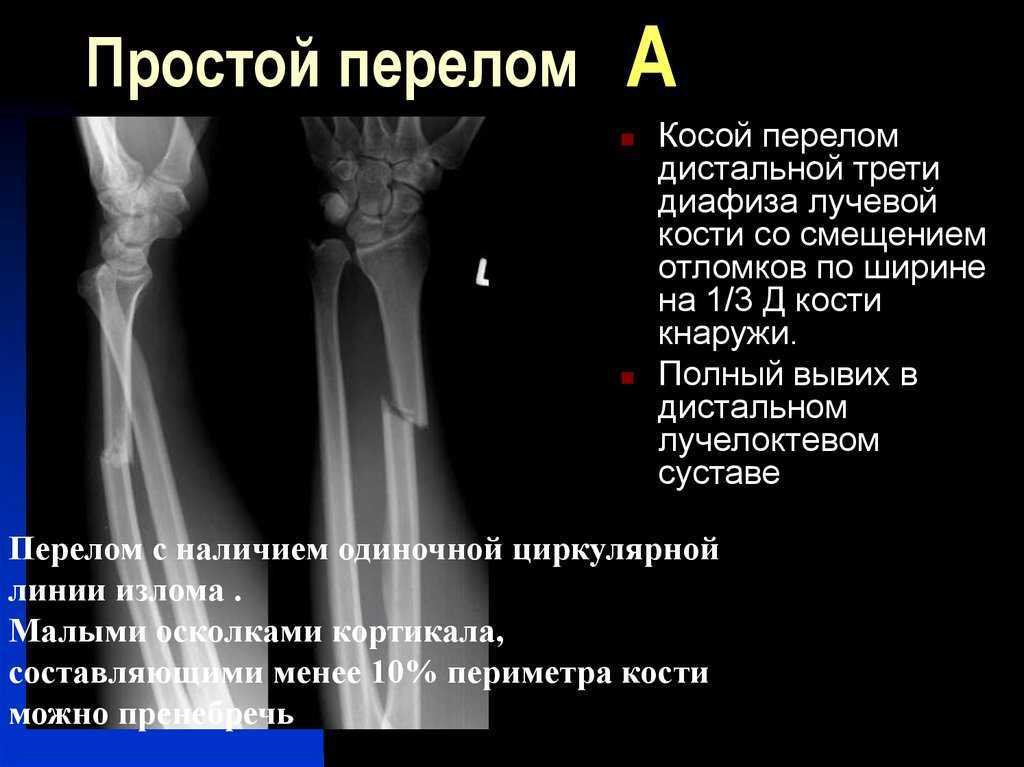 Следует отметить, что эти переломы могут осложняться повреждением срединного нерва. Изолированные переломы средней части локтевой кости (дужка) часто возникают в результате прямого удара по предплечью. Эти переломы лечат иммобилизацией или операцией, в зависимости от степени смещения и угла наклона. Комбинированные переломы локтевой и лучевой костей обычно требуют хирургической коррекции. Переломы головки лучевой кости могут быть трудно визуализированы при первоначальной визуализации, но их следует заподозрить, когда после травмы имеются ограничения разгибания и супинации локтевого сустава. Лечение переломов головки лучевой кости зависит от конкретных характеристик перелома по классификации Мейсона.
Следует отметить, что эти переломы могут осложняться повреждением срединного нерва. Изолированные переломы средней части локтевой кости (дужка) часто возникают в результате прямого удара по предплечью. Эти переломы лечат иммобилизацией или операцией, в зависимости от степени смещения и угла наклона. Комбинированные переломы локтевой и лучевой костей обычно требуют хирургической коррекции. Переломы головки лучевой кости могут быть трудно визуализированы при первоначальной визуализации, но их следует заподозрить, когда после травмы имеются ограничения разгибания и супинации локтевого сустава. Лечение переломов головки лучевой кости зависит от конкретных характеристик перелома по классификации Мейсона.
Переломы лучевой и локтевой костей являются наиболее распространенными переломами верхней конечности, при этом дистальные переломы встречаются чаще, чем проксимальные. 1–3 Частота переломов дистального отдела лучевой кости самая высокая (почти вдвое) у людей моложе 18 лет и старше 65 лет.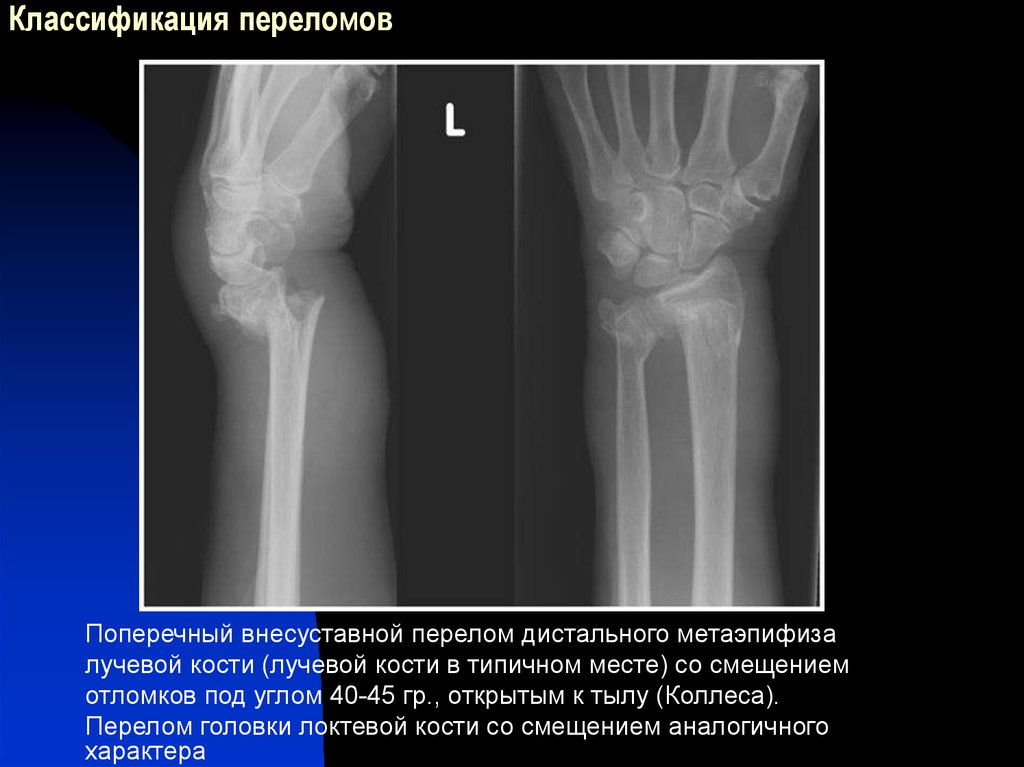 1
1
| Клиническая рекомендация | Рейтинг доказательств | Комментарии | ||
|---|---|---|---|---|
| Ультрасонография является альтернативой для укрытия 975%. Сентативность 97 -летнего возраста. С чувствительностью 97%. 15 | A | Систематический обзор и диагностический метаанализ Доступны несколько вариантов, в том числе съемные шины, бинты или мягкие гипсовые повязки, но нет доказательств преимущества одного варианта над другим. 4 | B | Кокрановский обзор с ограниченными данными |
Последние данные свидетельствуют в пользу иммобилизации переломов дистального отдела лучевой кости без смещения в течение трех недель, а не традиционных шести недель. 7 7 | B | Систематический обзор когортных исследований низкого качества или с противоречивыми результатами 9,10 | C | Экспертное заключение |
| Рекомендация | Спонсорская организация |
|---|---|
| Не назначайте повторную рентгенографию переломов пломбы (тора), если они больше не болезненны или болезненны. | Секция ортопедии Американской академии педиатрии и Педиатрическое ортопедическое общество Северной Америки |
Наиболее распространенным механизмом травмы при переломах лучевой и локтевой костей является внезапная осевая нагрузка на лучевую/локтевую кости, часто в результате падения на вытянутую руку с разгибанием запястья.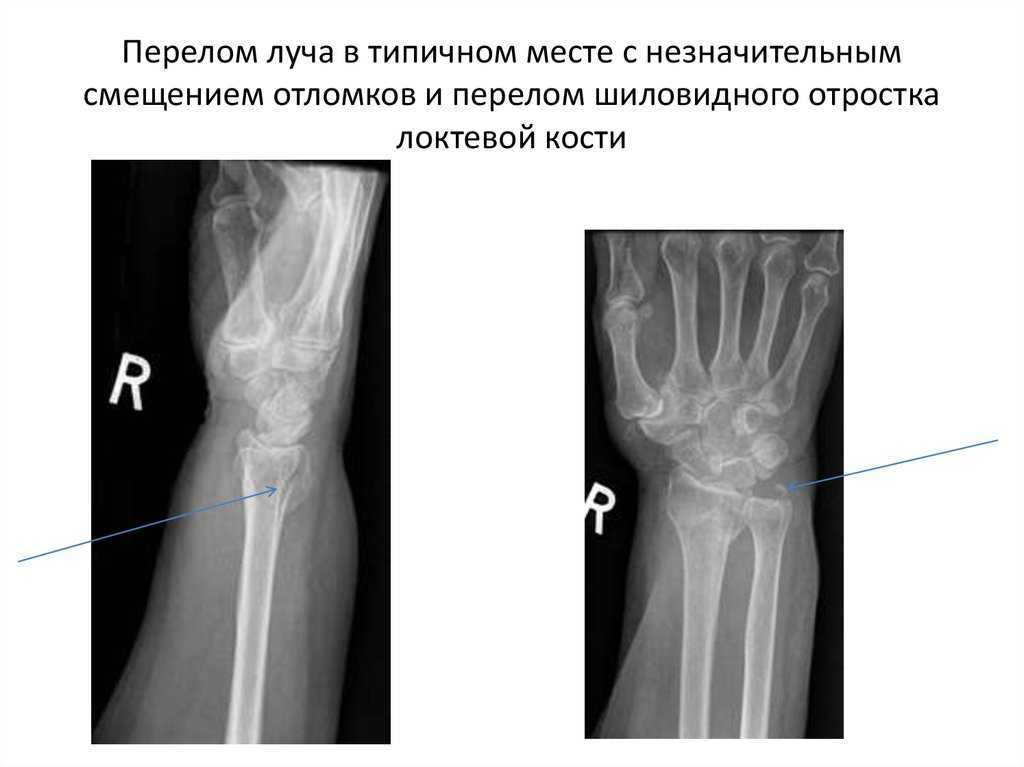 1,2 Хотя переломы лучевой и локтевой костей без смещения или с минимальным смещением обычно могут лечиться семейным врачом, важно выявлять переломы, требующие направления к ортопеду. Наиболее распространенные переломы лучевой и локтевой костей с кратким изложением их лечения и показаниями для обращения к врачу показаны на 9-й странице.0005 Таблица 1 . 2,4–11
1,2 Хотя переломы лучевой и локтевой костей без смещения или с минимальным смещением обычно могут лечиться семейным врачом, важно выявлять переломы, требующие направления к ортопеду. Наиболее распространенные переломы лучевой и локтевой костей с кратким изложением их лечения и показаниями для обращения к врачу показаны на 9-й странице.0005 Таблица 1 . 2,4–11
| Место перелома/Тип | Первоначальная обработка | Определенная обработка | Продолжительность имбилизации | Индикации для ортопед. 4 | Шина на короткое плечо, мягкая гипсовая повязка | Шина на короткое плечо, мягкая гипсовая повязка | 3 недели | — |
|---|---|---|---|---|---|---|---|---|
| Greenstick/Complete Distal Radius у детей 4,5 | Шорт-ручка, мягкий лист | Короткая рука, мягкая броска | 3 недель | > 30 DERGES, 4045 | 3 недель | 40040 ангуляции или > 50% смещения | ||
| Дистальный отдел лучевой кости у взрослых 2,6,7 | Вправление с последующей рентгенографией в боковом направлении для проверки выравнивания дистального лучелоктевого сустава; шина для сахарных щипцов | Короткий гипс | от 3 до 6 недель | Одновременный вывих, перелом запястья, перелом шиловидного отростка локтевой кости, нестабильность/оскольчатый характер перелома, повреждение лучезапястной или лучелоктевой связок, неправильное сращение щипцы | Хирургия | — | Нестабильность дистального лучелоктевого сустава, сопутствующие внутрисуставные переломы, смещение, искривление, укорочение, раздробление или ротация | |
| Средняя часть диафиза локтевой кости 7 | Репозиция, шина сахарного щипца, задняя шина (желобок локтевой кости) | Консервативное лечение при локализации перелома в средней или дистальной трети диафиза, смещении < 50% кости диаметр и угол наклона < 10 градусов Все другие: хирургическое вмешательство | Иммобилизация задней шиной на 10 дней, затем переход на гипсовую втулку или функциональный бандаж на 4–6 недель | Любые сопутствующие повреждения лучевой кости, дистального лучелоктевого сустава, или локтевой сустав; измельчение; смещение, не соответствующее критериям консервативного лечения | ||||
| Головка лучевой кости 9–11 | Шина задней поверхности плеча | Петля | 2–3 недели | Переломы Мейсона III и IV типов; возможно переломы II типа (таблица 3) |
Большинство переломов лучевой или локтевой кости, наблюдаемых семейными врачами, представляют собой переломы дистального отдела лучевой кости, середины диафиза или головки лучевой кости.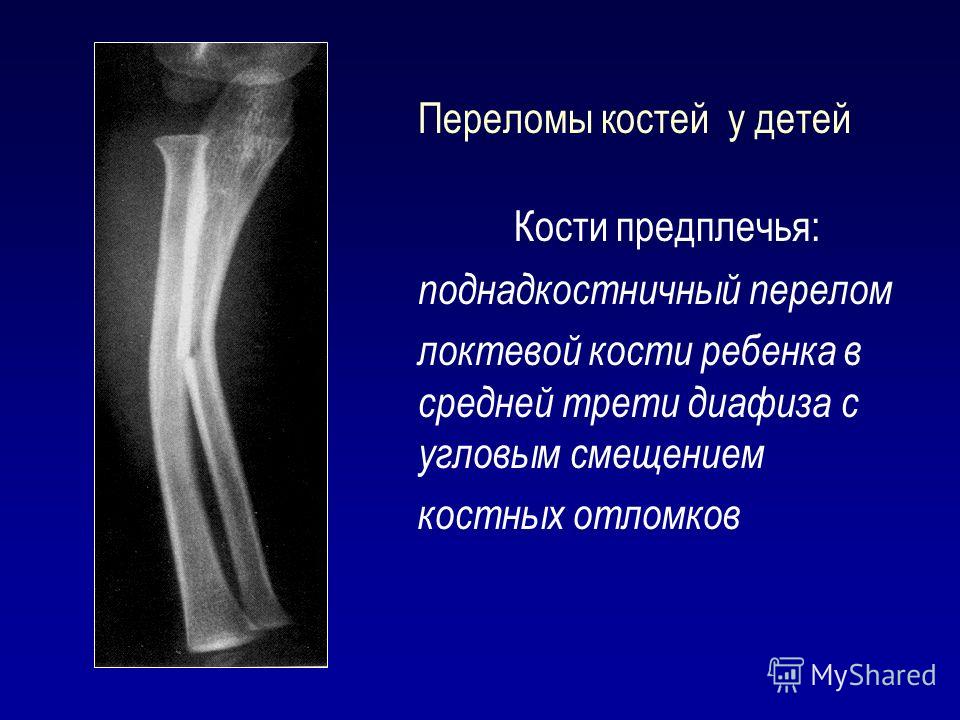 Другие переломы, такие как переломы проксимального отдела локтевой кости венечного отростка и локтевого отростка, встречаются реже и поэтому не рассматриваются в этой статье. Применение различных шин и гипсовых повязок, обсуждаемых в этой статье, было подробно описано ранее в Американский семейный врач . 12
Другие переломы, такие как переломы проксимального отдела локтевой кости венечного отростка и локтевого отростка, встречаются реже и поэтому не рассматриваются в этой статье. Применение различных шин и гипсовых повязок, обсуждаемых в этой статье, было подробно описано ранее в Американский семейный врач . 12
Начальная оценка
Пациенты с переломами лучевой или локтевой кости часто имеют ограниченный диапазон движений в суставе, прилегающем к месту перелома (т. 2,3,9 Среди результатов обследования, предполагающих перелом лучезапястного сустава, болезненное тыльное сгибание является наиболее чувствительным (95,7%), а экхимоз — наиболее специфичным (97,8%). 13 Дополнительные предикторы дистального перелома включают отек запястья, деформацию и боль при пронации предплечья. 13 Проксимальные переломы часто вызывают ограниченную пронацию или супинацию предплечья и ограниченное сгибание или разгибание в локтевом суставе.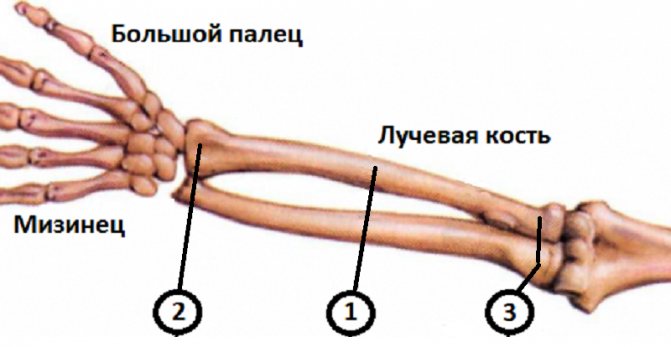
Хотя первоначальные исследования теста на разгибание локтевого сустава (способность полностью разгибать локтевой сустав) для исключения переломов локтевого сустава были многообещающими, более поздние исследования не продемонстрировали высокой точности даже при одновременной очаговой болезненности. 14
Однако при обследовании пациентов с подозрением на переломы проксимального отдела лучевой кости или локтевой кости физикальное обследование должно включать оценку повреждений коллатеральных связок локтевой и лучевой костей с использованием стресс-тестов варусной и вальгусной деформации локтевого сустава 14 (см. https://www.youtube.com/watch?v=bCqPTSgW3-c). Кроме того, пациентов с подозрением на перелом следует обследовать на предмет нейроваскулярных нарушений или проколов кожи, что требует срочной консультации ортопеда. 2,3,9
Визуализация
Не существует хорошо проверенных правил клинического прогнозирования, которые помогли бы определить, когда использовать рентгенографию при подозрении на переломы лучевой кости и локтевой кости, как и при других переломах (например, Оттавские правила для переломов лодыжки).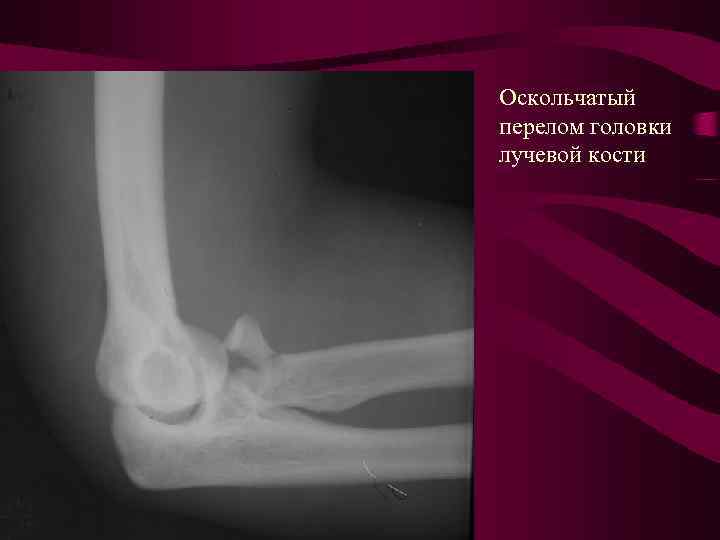 В большинстве случаев рентгенографию выполняют при подозрении на переломы лучевой или локтевой кости на основании клинической картины и результатов физикального обследования.
В большинстве случаев рентгенографию выполняют при подозрении на переломы лучевой или локтевой кости на основании клинической картины и результатов физикального обследования.
Рентгенограмма в двух проекциях (задне-передней и боковой) обычно достаточна для переломов предплечья; тем не менее, при подозрении на перелом запястья или локтя следует получить третью (косую) проекцию, чтобы оценить протяженность, угол наклона и смещение перелома. 2,3,9 Если первоначальные рентгенограммы отрицательны, но подозрение на перелом сохраняется (например, есть боль, болезненность или слабость), оправданы шинирование и последующая визуализация через 7–14 дней.
Ультразвуковое исследование является альтернативой рентгенографии для выявления переломов предплечья с чувствительностью 97% и специфичность 95%. 15 Ультразвуковое исследование можно проводить по месту оказания медицинской помощи, оно стоит меньше, чем рентгенография, и позволяет избежать радиационного облучения.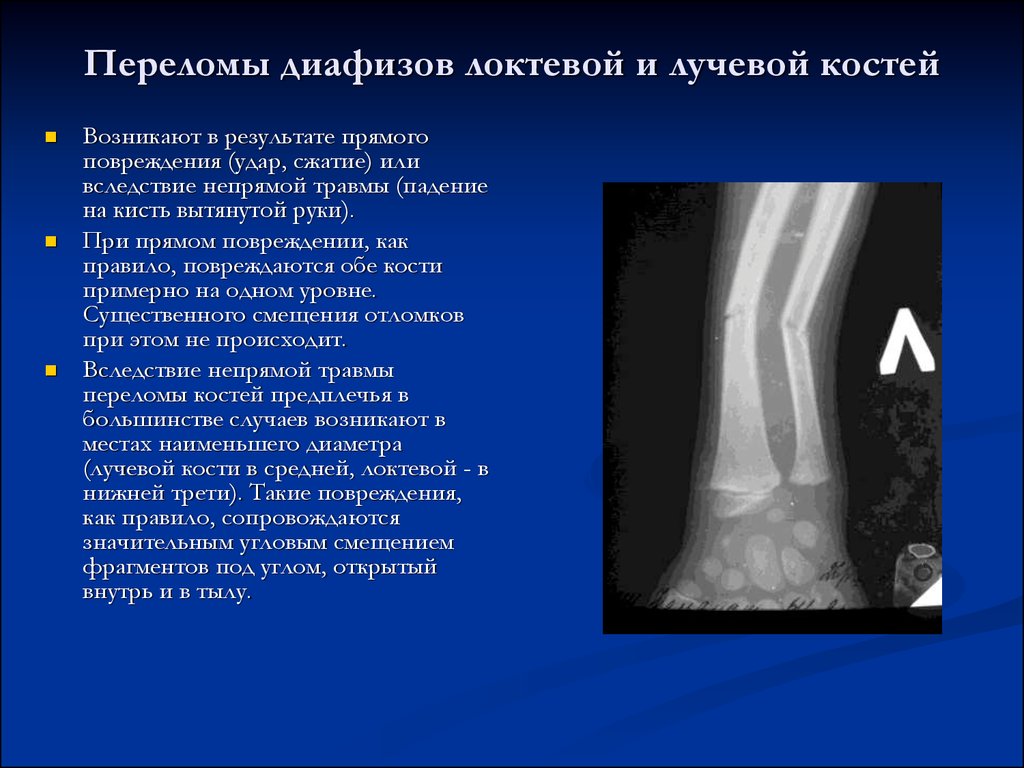 Однако доступность, опыт технического персонала и отсутствие сотрудничества пациента с процедурой визуализации могут ограничивать ее использование. Рентгенография и ультразвуковое исследование могут выявить патогномоничные признаки травмы, такие как наличие заднего и приподнятого переднего локтевого жирового тела (признак паруса), связанные с переломами проксимального отдела лучевой и локтевой костей (рис. 1) .
Однако доступность, опыт технического персонала и отсутствие сотрудничества пациента с процедурой визуализации могут ограничивать ее использование. Рентгенография и ультразвуковое исследование могут выявить патогномоничные признаки травмы, такие как наличие заднего и приподнятого переднего локтевого жирового тела (признак паруса), связанные с переломами проксимального отдела лучевой и локтевой костей (рис. 1) .
Уже являетесь участником/подписчиком? Авторизоваться
Подписаться
От $ 145- Мгновенный неограниченный доступ ко всему контенту AFP
- Более 130 кредитов CME в год
- Доступ к приложению AAFP
- Возможна доставка печати
Выдать доступ
$ 59,95- Немедленный неограниченный доступ к содержанию этого выпуска
- кредиты CME
- Доступ к приложению AAFP
- Возможна доставка печати
Только артикул
$ 25,95- Немедленный неограниченный доступ только к этой статье
- кредиты CME
- Доступ к приложению AAFP
- Возможна доставка печати
Купить доступ: Узнать больше
Распространенные переломы лучевой и локтевой костей
Обзор
. 2021 15 марта; 103 (6): 345-354.
2021 15 марта; 103 (6): 345-354.
Дипак С Патель 1 , Шивон М. Статут 2 , Наташа Ахмед 1
Принадлежности
- 1 Резидентура семейной медицины Раша Копли, Аврора, Иллинойс, США.
- 2 Университет Вирджинии, Шарлоттсвилль, Вирджиния, США.
- PMID: 33719378 903:00
- 1 Резидентура семейной медицины Раша Копли, Аврора, Иллинойс, США.
- 2 Университет Вирджинии, Шарлоттсвилль, Вирджиния, США.
- PMID: 33719378
Переломы предплечья у детей эффективно иммобилизуют с помощью шины Sugar-Tong после закрытой репозиции.
Диттмер А.Дж., Молина Д. 4-й, Джейкобс К.А., Уокер Дж., Мухов Р.Д. Диттмер А.Дж. и соавт. J Pediatr Orthop.
 2019 апр; 39 (4): e245-e247. doi: 10.1097/BPO.0000000000001291.
J Pediatr Orthop. 2019.
PMID: 30839473
2019 апр; 39 (4): e245-e247. doi: 10.1097/BPO.0000000000001291.
J Pediatr Orthop. 2019.
PMID: 30839473МРТ для оценки сопутствующей травмы при переломах дистального отдела предплечья у детей и подростков.
Циммерманн Р., Рудиш А., Фриц Д., Гшвентнер М., Арора Р. Циммерманн Р. и соавт. Хандчир Микрочир Пласт Чир. 2007 фев; 39 (1): 60-7. doi: 10.1055/s-2007-964926. Хандчир Микрочир Пласт Чир. 2007. PMID: 17402142 Немецкий.
Диафизарные переломы лучевой и локтевой костей у взрослых.
Мосс Дж.П., Байнум Д.К. Мосс Дж. П. и др. Рука Клин. 2007 г., май; 23(2):143-51, v. doi: 10.1016/j.hcl.2007.03.002. Рука Клин. 2007. PMID: 17548006 Обзор.
Повторное смещение экстрафизарных переломов дистального отдела лучевой кости после начальной репозиции у пациентов с незрелым скелетом — можно ли его предотвратить?
Гольдштейн Р.
 Ю., Оцука Н.Ю., Эгол К.А.
Гольдштейн Р.Ю. и соавт.
Булл Хосп Дж. Дис (2013). 2013;71(2):132-7.
Булл Хосп Дж. Дис (2013). 2013.
PMID: 24032614
Ю., Оцука Н.Ю., Эгол К.А.
Гольдштейн Р.Ю. и соавт.
Булл Хосп Дж. Дис (2013). 2013;71(2):132-7.
Булл Хосп Дж. Дис (2013). 2013.
PMID: 24032614Детские переломы предплечья.
Родригес-Мерчан ЕС. Родригес-Мерчан ЕС. Clin Orthop Relat Relat Res. 2005 март;(432):65-72. Clin Orthop Relat Relat Res. 2005. PMID: 15738805 Обзор.
Переломы средней лучевой кости и диафиза локтевой кости по типу «зеленой ветки» с ладонным изгибом.
Патель Дж., Мангал Р.К., Стед Т.С., Ванчу Р., Ганти Л. Патель Дж. и др. Ортоп Рев (Павия). 2022 26 декабря; 14 (4): 57620. doi: 10.52965/001c.57620. Электронная коллекция 2022.

Обзор
Deepak S Patel et al. Ам семейный врач. .
. 2021 15 марта; 103 (6): 345-354.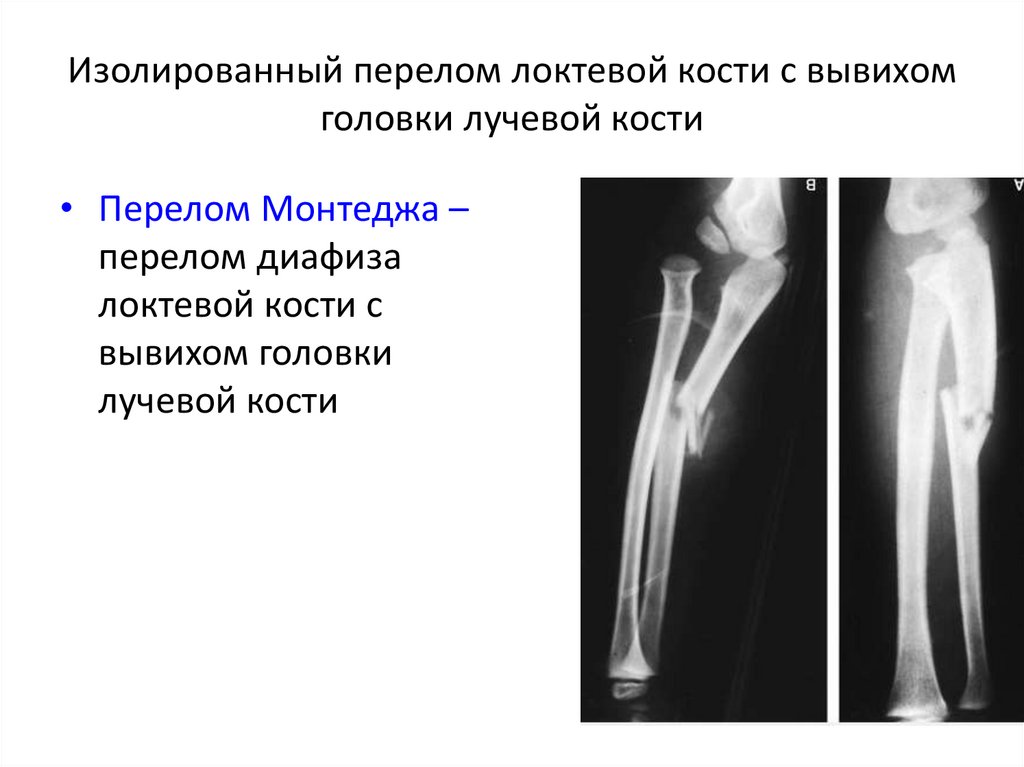
Авторы
Дипак С Патель 1 , Шивон М. Статут 2 , Наташа Ахмед 1
Принадлежности
Абстрактный
Переломы лучевой и локтевой костей являются наиболее распространенными переломами верхней конечности, при этом дистальные переломы встречаются чаще, чем проксимальные. Падение на вытянутую руку является наиболее частым механизмом травмы при переломах лучевой и локтевой костей.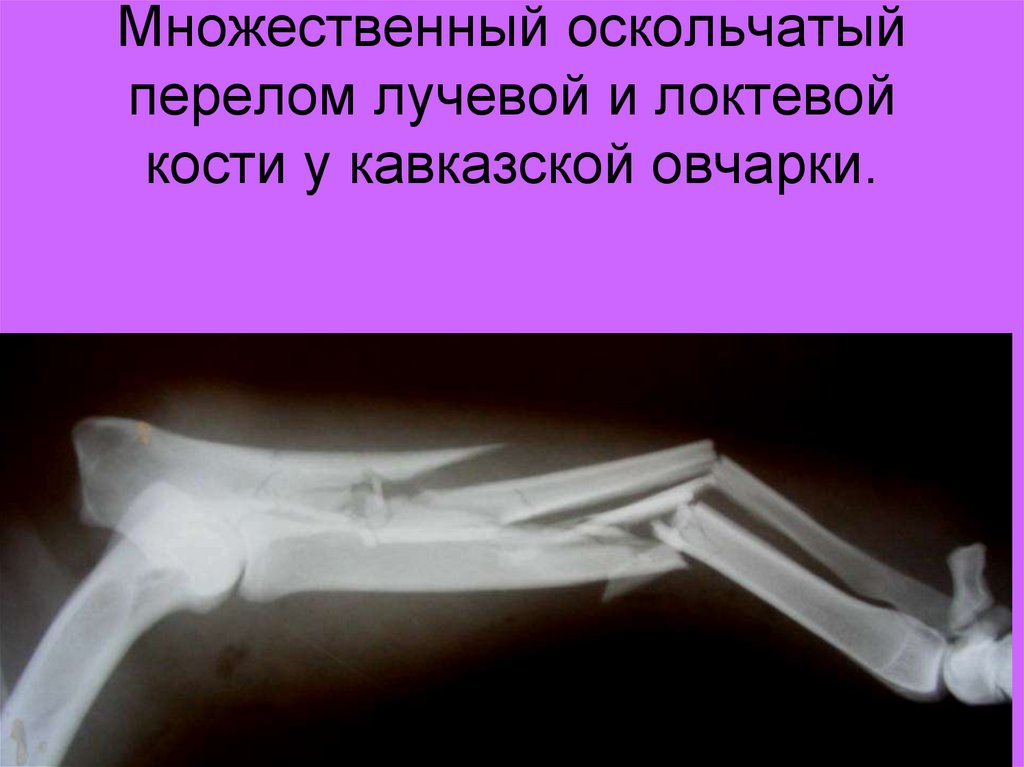 Оценка с помощью рентгенографии или ультразвукового исследования обычно может подтвердить диагноз. Если первоначальные результаты визуализации отрицательны и сохраняется подозрение на перелом, следует провести шинирование и повторную рентгенографию через 7–14 дней. У детей часто встречаются неполные компрессионные переломы без нарушения кортикального слоя, называемые переломами выпуклости (торуса). Переломы по типу «зеленой ветки» с нарушением коры головного мозга также распространены у детей. В зависимости от степени искривления переломы пломбы и зеленой ветки можно лечить с помощью иммобилизации. У взрослых переломы дистального отдела лучевой кости являются наиболее распространенными переломами предплечья и обычно возникают в результате падения на вытянутую руку. Переломы дистального отдела лучевой кости без смещения или с минимальным смещением сначала лечат с помощью лонгеты, а затем накладывают гипсовую повязку минимум на три недели. Следует отметить, что эти переломы могут осложняться повреждением срединного нерва.
Оценка с помощью рентгенографии или ультразвукового исследования обычно может подтвердить диагноз. Если первоначальные результаты визуализации отрицательны и сохраняется подозрение на перелом, следует провести шинирование и повторную рентгенографию через 7–14 дней. У детей часто встречаются неполные компрессионные переломы без нарушения кортикального слоя, называемые переломами выпуклости (торуса). Переломы по типу «зеленой ветки» с нарушением коры головного мозга также распространены у детей. В зависимости от степени искривления переломы пломбы и зеленой ветки можно лечить с помощью иммобилизации. У взрослых переломы дистального отдела лучевой кости являются наиболее распространенными переломами предплечья и обычно возникают в результате падения на вытянутую руку. Переломы дистального отдела лучевой кости без смещения или с минимальным смещением сначала лечат с помощью лонгеты, а затем накладывают гипсовую повязку минимум на три недели. Следует отметить, что эти переломы могут осложняться повреждением срединного нерва. Изолированные переломы средней части локтевой кости (дужка) часто возникают в результате прямого удара по предплечью. Эти переломы лечат иммобилизацией или операцией, в зависимости от степени смещения и угла наклона. Комбинированные переломы локтевой и лучевой костей обычно требуют хирургической коррекции. Переломы головки лучевой кости могут быть трудно визуализированы при первоначальной визуализации, но их следует заподозрить, когда после травмы имеются ограничения разгибания и супинации локтевого сустава. Лечение переломов головки лучевой кости зависит от конкретных характеристик перелома по классификации Мейсона.
Изолированные переломы средней части локтевой кости (дужка) часто возникают в результате прямого удара по предплечью. Эти переломы лечат иммобилизацией или операцией, в зависимости от степени смещения и угла наклона. Комбинированные переломы локтевой и лучевой костей обычно требуют хирургической коррекции. Переломы головки лучевой кости могут быть трудно визуализированы при первоначальной визуализации, но их следует заподозрить, когда после травмы имеются ограничения разгибания и супинации локтевого сустава. Лечение переломов головки лучевой кости зависит от конкретных характеристик перелома по классификации Мейсона.
Похожие статьи
Посмотреть все похожие статьи
 В качестве причины рассматривают падение на вытянутую и слегка отведенную руку.
В качестве причины рассматривают падение на вытянутую и слегка отведенную руку. Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях.
Встречается редко, что обусловлено неудобством нанесения удара по этой зоне, рефлекторным защитным сгибанием предплечья при драках и несчастных случаях.
 При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение.
При стационарном лечении тяжелых повреждений, после операций на лучевой кости возможно внутримышечное введение.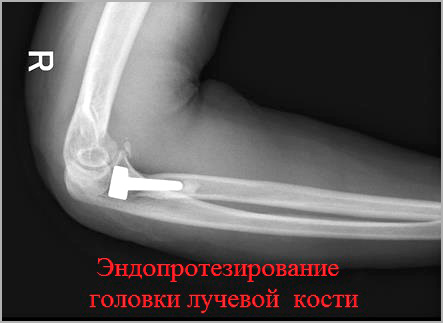
 2019 апр; 39 (4): e245-e247. doi: 10.1097/BPO.0000000000001291.
J Pediatr Orthop. 2019.
PMID: 30839473
2019 апр; 39 (4): e245-e247. doi: 10.1097/BPO.0000000000001291.
J Pediatr Orthop. 2019.
PMID: 30839473 Ю., Оцука Н.Ю., Эгол К.А.
Гольдштейн Р.Ю. и соавт.
Булл Хосп Дж. Дис (2013). 2013;71(2):132-7.
Булл Хосп Дж. Дис (2013). 2013.
PMID: 24032614
Ю., Оцука Н.Ю., Эгол К.А.
Гольдштейн Р.Ю. и соавт.
Булл Хосп Дж. Дис (2013). 2013;71(2):132-7.
Булл Хосп Дж. Дис (2013). 2013.
PMID: 24032614