После укола в вену опухла рука, больно шевелить Я позавчера сделала укол
MedAboutMe ⧽ Вопросы врачам ⧽
| 👍 0 👎 01 | Я позавчера сделала укол в вену натрия тиосульфат. У меня опухла рука, и шевелить больно сильно. Что мне сделать, чтобы прошло, и какие могут быть последствия? терапия Пользователь 824 #1 ⇒ Ответить |
| 👍 0 👎 0 | Здравствуйте. Необходимо исключить развитие флебита. Для уточнения ситуации необходимо обратиться к врачу на прием очно для осмотра, по показаниям выполнить УЗДГ сосудов верхней конечности. После консультации будет определена тактика и даны рекомендации по терапии. Не откладывайте обращение. Для уменьшения отека и боли местно можно применять несогревающие противовоспалительные мази, например диклак-гель, и препараты для ускорения рассасывания, например венолайф, тромблесс, лиотон-1000. врач ★★★★★ ⇐ #2 Ответить |
Задать свой вопрос терапевту
Другие вопросы на схожие темы:| 👍 0 👎 | Проблемы после инъекции, что нужно делать? 2 ответаЗдравствуйте, д. 18. Лежала в больнице в гинекологическом отделении 4 дня назад, делали уколы в вену 6 дней назад в правую руку, один раз не попали в вену, было очень больно, но лекарство вывели обратно. Сейчас я уже дома, но вена внутри опухшая, не выпячивается, но сильно синяя. Это само пройдёт? Или нужно что-то делать?23 май 2020 01:33
|
| 👍 0 👎 | После горячего укола болит рука 1 ответПосле горячего укола в вену жутко болит рука, ломота ужасная.31 янв 2018 07:59
|
Лечение вен: выбор и уход за компрессионным трикотажем
Компрессионный трикотаж помогает справляться с болезнями вен. Как его выбрать и какой уход понадобится
Как его выбрать и какой уход понадобится| 👍 0 👎 | Какие препараты принимать, чтобы остановить воспалительный процесс? 2 ответапосле укола в вену образовалась шишка которая начала болеть на второй день .шишка плотная . температуры нет. какие препараты принимать .чтобы остановить воспалительный процесс15 дек 2019 03:37
|
| 👍 0 👎 | Не попали в вену, опухла рука 1 ответВрач делал укол и попал в вену не с первого раза, после рука на том месте опухла. Что делать с опухолью? Заранее спасибо.2 фев 2018 03:08
|
| 👍 0 👎 | Болит вена 2 ответаЗдравствуйте. После укола в вену на запястье, через два дня появилась боль, которая не проходит уже неделю, вена стала твёрдой и болит на протяжении 10 см от места укола. Синяков нет12 янв 2019 16:40
|
Читайте также
Лечение вен: выбор и уход за компрессионным трикотажем
Компрессионный трикотаж помогает справляться с болезнями вен. Как его выбрать и какой уход понадобится
Как его выбрать и какой уход понадобитсяСегодня на MedAboutMe
| Посткоитальный цистит: причины и симптомы |
| Болезни мочевого пузыря: роль инфекции |
| Как предотвратить вздутие живота во время месячных? |
| Холестерин в мужском организме |
| Насколько опасны лекарства статины |
| Снижение холестерина: основные правила |
| Температура, рвота и прорезывание зубов: есть ли связь? |
| Желтые сопли у ребенка: лечение |
| Нужен ли докорм, если новорожденный мало прибавляет в весе? |
| Деменция, болезнь Альцгеймера или Паркинсона: что общего между ними и как обеспечить достойный уход своим родным и близким? |
| Как связаны мозг и кишечник: комплексная помощь здоровью тела и психики |
| Как правильно выбрать дезодорант? |
| Коронавирусная аптечка: как лечить COVID-19 дома? |
| Компрессионные чулки: как правильно выбрать и носить? |
| Компрессионный трикотаж для лечения вен |
| Лечение вен: выбор и уход за компрессионным трикотажем |
Подпишитесь на рассылку
И получайте самые свежие новости из мира медицины и здоровья
Случайная инфузия мимо вены — как выявить и что делать?
Версия для печати
Вероятность инфильтрации и экстравазального введения значительно уменьшается, если медицинская сестра понимает причины этих явлений, правильно выбирает вену для пункции или катетеризации и оборудование, а также тщательно следит за пациентом.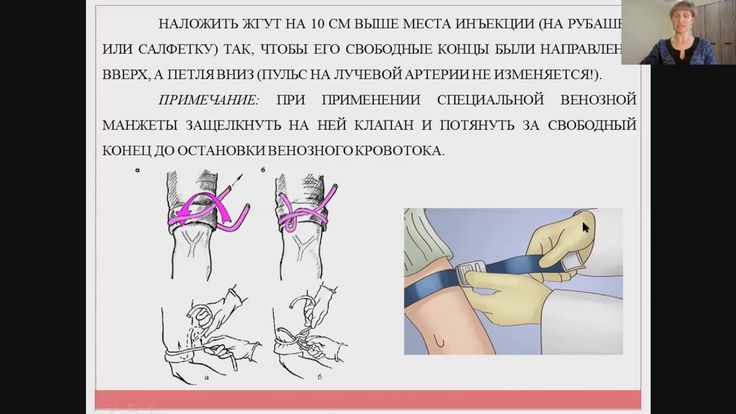
В соответствии со стандартами сестринской практики, инфильтрацией называется непреднамеренное введение раствора лекарственного средства в ткани, окружающие вену. Такие лекарственные средства могу вызывать раздражение окружающих тканей, если они окажутся в подкожной клетчатке, если же они выливаются на кожу, может развиваться контактный дерматит. Экстравазация — это введение значительного количества раствора лекарства мимо вены, и в некоторых случаев она сопровождается даже тканевыми некрозами.
В связи с этим, надо помнить, что некоторые растворы лекарственных средств не предназначены для ведения в периферические вены. Инфильтрация и экстравазация возникают чаще всего тогда, когда катетер не полностью находится в просвете вены, или же в стенке вены есть разрыв, который способствует утечке раствора. Причины этого явления:
- Катетер введен в вену неправильно;
- Вена повреждена, вокруг имеется отек клетчатки, который препятствует правильному току крови, раствор задерживается и вытекает в окружающие ткани;
- Внутри вены или вокруг катетера формируется тромб, который задерживает раствор, он выходит в окружающие ткани.
 Также при этом развиваются флебит или тромбофлебит;
Также при этом развиваются флебит или тромбофлебит; - Катетер прокалывает или развивает противоположную стенку вены, что также может сопровождаться флебитом или тромбофлебитом;
- Катетер вытягивается из просвета вены при движении пациента или вследствие ненадежной фиксации.
Хотя чаще всего инфильтраты и экстравазаты возникают при инфузии в периферическую вену, эти осложнения могут развиваться и при использовании центральных венозных катетеров и имплантируемых портов. В этом случае последствия могут быть катастрофическими вследствие большого объема используемого раствора, и еще потому, что эти устройства используются для введения концентрированных и вязких растворов.
В большинстве случаев инфильтраты не приводят к тяжелому поражению тканей, но для пациента они очень некомфортны. Также приходится удалять катетер из вены и устанавливать новый, что может уменьшить число потенциально доступных вен, отнимает время и увеличивает затраты.
Самые серьезные последствия наступают, когда вне просвета сосудов оказываются раздражающие растворы, например, содержащие кальций, калий или препараты для химиотерапии. Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Степень повреждения при инфильтрации или экстравазации может зависеть от того, как быстро будут предприняты все меры, так как даже небольшое количество жидкости создает компрессию и повреждение. При раннем выявлении и лечении инфильтратов и экстравазатов можно предупредить повреждение нервов и тканей, и предупредить хирургическое вмешательство. Неспособность своевременно распознать эти осложнения может привести к стойкой деформации, и потере функции, даже в том случае, если пациенту будет проведена реконструктивная операция. Часто такие ошибки заканчиваются судебным процессом.
Чтобы избежать проблем, нужно быть настороженным в отношении признаков и симптомов инфильтрации и экстравазации, которые включают в себя:
- «Надутую» кожу, которая выглядит блестящей, натянутой и плотной;
- Отек в месте введения иглы или катетера;
- Холодная наощупь кожа;
- Замедление или прекращение инфузии;
- Утечка раствора лекарственного препарата вокруг места введения или под повязкой;
- Если над местом инфузии наложить жгут, инфузия не прекращается;
- Нет тока крови по катетеру, если пережать вену и опустить пакет с раствором (наличие крови не исключает инфильтрацию).

Дискомфорт и жжение при инфузии раздражающего или вязкого раствора может указывать на повреждение сосуда. Жалоба на боль в месте установки катетера или иглы в вену — это основной признак того, что нужно быстро вмешиваться. В этом случае необходимо принять следующие меры:
- Прекратить инфузию;
- Если нет противопоказаний, установить катетер в вену на другой руке;
- При инфильтрате — наложить компресс, если произошла экстравазация, особенно хлорида кальция — срочно приглашайте врача.
До введения вязкого, могущего вызвать сужение сосуда, или токсичного раствора лекарственного средства, необходимо знать, какие нейтрализующие вещества (антидоты) применяются при экстравазации и инфильтрации.
Для предотвращения инфильтрации, нужно выбирать подходящую вену. Выбирайте гладкую и упругую вену, которая не похожа на веревку с узлами. Избегайте сгибательных поверхностей суставов, так как здесь смещение катетера происходит особенно часто. Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Чаще всего оптимально катетеризировать вены предплечья, особенно внутренней его части. Кости — это естественная шина, вены достаточно хорошо фиксированы, поэтому вероятность смещения катетера значительно уменьшается.
Начинайте выбирать вену на предплечье так низко, насколько это вообще возможно (не стоит использовать место сделанной недавно венепункции), но не стоит ипользовать вены на внешней поверхности предплечья около запястья, так как там близко проходят нервы. Лучше не использовать вены внутренней части ниже локтя (антекубитальная ямка) — инфильтрацию в этой зоне очень легко просмотреть и она бывает немаленькой. При значительно инфильтрации в антекубитальной ямке жидкость сдавливает важные анатомические структуры и может привести к повреждению нервов и некрозу тканей.
Чтобы раствор лекарственного препарата максимально смешивался с кровью, выбирайте катетер минимально возможного диаметра, это позволит крови смешиваться с инфузатом, и обеспечить его адекватное разведение.
Всегда водите иглу срезом вверх, чтобы уменьшить риск сквозного прокола вены, тщательно фиксируйте катетер, чтобы он не смещался, особенно у детей и пожитых.
После того, как врач установит катетер в центральную вену, или медсестра — периферическую, место пункции проверяют каждые час-два, особенно если проводится длительная инфузия. Убедитесь, что место пункции вены хорошо видно (лучше применять прозрачные заклейки, а не марлевые салфетки).
Регулярно проверяйте, не появилось ли напряжения и отека в месте введения катетера. Спрашивайте пациента, нет ли боли, если говорить он не может, проверяйте место пункции чаще. Если вы заметите инфильтрацию или экстравазацию, сразу же прекращайте инфузию, и проверяйте, что произошло. Если инфильтрат большой, или раствор был раздражающий — немедленно зовите врача. Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
После удаления катетера больную руку надо держать в приподнятом положении (например, на подушке), и приложить холодный компресс, если это лекарства для химиотерапии — то теплый компресс. Если появляется некроз (обычно через 2-3 суток), может быть необходимой консультация хирурга.
Как документировать осложнения инфузионной терапии
Во-первых, нужно измерить участок измененных тканей, чтобы потом можно было оценить эффективность лечения. Обязательно нужно отслеживать состояние кожи и мягких тканей, чтобы избежать тяжелых осложнений, также это помогает оценить качество медицинской помощи.
Применение устройств для фиксации конечности, особенно в детской и гериатрической практике, может давать удивительные результаты: частота смещения катетеров может снизиться до нуля, и не будет тяжелых последствий. Соблюдение описанных выше несложных приемов может предотвратить осложнение. Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Отдельно — о центральных венозных катетерах и имплантируемых портах
В соответствии с международными стандартами, раствор лекарственного средства, имеющий рН менее 5 и более 9, не должен вводиться через периферические вены. Например, это — ванкомицин (pH, ∼2.4) и фенитоин (pH, ∼12). То же самое касается и растворов, содержащих более 5% гидролизата белков, или 10% глюкозы.
Поскольку экстравазация такого раствора может иметь катастрофические последствия, то все их вводят через центральный венозный катетер или имплантируемый порт. Если приходится однократно вводить такой раствор в периферическую вену, то его вводят через толстый катетер, через боковой порт во время инфузии физиологического раствора, предпочтительнее иметь отдельный катетер для таких целей.
При введении вязкого или раздражающего раствора через центральный венозный катетер, всегда следует проверять обратный ток крови по катетеру, и часто делать это повторно во время инфузии. Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Иногда врач проводит контрастное исследование под контролем рентгена, чтобы убедиться в проходимости катетера и может растворить тромб.
Если венозный доступ осуществляется через имплантируемый порт, важно выбирать иглу адекватной длины, чтобы она не выскочила из порта, и раствор не ушел бы в окружающую клетчатку. Если же игла окажется слишком длинной, то это может привести к повреждению мембраны порта, в результате чего экстравазация будет происходить уже через мембрану.
Когда инфузия лекарственного средства проводится через имплантируемый порт, нужно часто осматривать место установки порта, как и при работе с периферическим венозным катетером, чтобы своевременно выявить любую утечку или отек подкожной клетчатки рядом с портом. Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Шкала оценки инфильтравии в месте инфузии (Journal of Infusing Nursing, 2006)
0 баллов — нет никаких симптомов
1 балл — напряженная кожа, отек до 2.5 см в диаметре, холодная наощупь кожа, боль может быть, а может и не быть
2 балла — Кожа натянута, отек от 2 до 12 см в любом направлении, кожа холодная наощупь, боль может быть, а может и не быть
3 балла — кожа напряжена и просвечивает, большой отек — больше 15 см, в любом направлении, кожа холодная наощупь, боль средняя или умеренная, может быть онемение
4 балла — Кожа напряжена, просвечивает, плотная, может быть даже повреждена, обесцвечена, имеется выраженный отек, более 15 см, в любом направлении, отек глубокий, есть нарушения кровотка, боль от умеренной до выраженной, могут быть синяки
К последней, самой тяжелой степени инфильтрации, также относится утечка любого препарата крови, раздражающего или очень вязкого раствора.
Список литературы
- Hadaway LC. Preventing extravasation from a central line. Nursing2004. 34(6):22-23, June 2004.
- Hadaway LC. Reopen the pipeline for I.V. therapy. Nursing2005. 35(8):54-63, August 2005.
- Infusion Nurses Society. Infusion nursing standards of practice. Journal of Infusion Nursing. 29(1S):S1-S92, January/February 2006.
- Khan MS, Holmes JD. Reducing the morbidity from extravasation injuries. Annals of Plastic Surgery. 48(6):628-632, June 2002.
- Luke E. Mitoxantrone-induced extravasation. Oncology Nursing Forum. 32(1), January 2005. http://www.ons.org/publications/journals/ONF/Volume32/Issue1/
- Stranz M. Adjusting pH and osmolarity levels to fit standards and practices. JVAD. 7(3):12-17, Fall 2002.
- Weinstein S. Plumer’s Principles and Practices of Intravenous Therapy, 8th edition. Philadelphia, Pa., Lippincott Williams & Wilkins, 2006.
Понимание постинъекционного воспаления | Система здравоохранения Святого Луки
После
любая инъекция, отек и раздражение (воспаление) могут возникнуть в месте, где
в
игла вошла в кожу.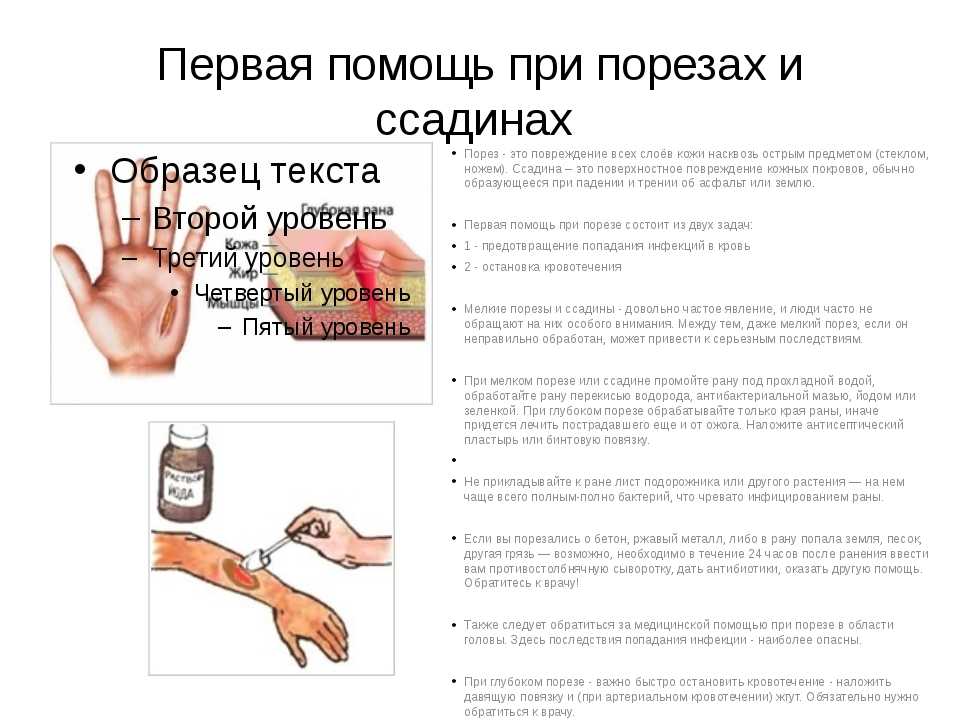 Это реакция на иглу или на лекарство, которое
был
инъецированный. Или это может быть реакция на оба. Реакция может произойти сразу. Или
это может
начать через несколько часов после инъекции. В большинстве случаев реакция несерьезная и проходит
далеко на
свой собственный.
Это реакция на иглу или на лекарство, которое
был
инъецированный. Или это может быть реакция на оба. Реакция может произойти сразу. Или
это может
начать через несколько часов после инъекции. В большинстве случаев реакция несерьезная и проходит
далеко на
свой собственный.
Причины постинъекционное воспаление?
наиболее распространенной причиной является реакция кожи или иммунной системы на иглу или лекарство. Менее распространенные причины включают аллергическую реакцию на лекарство. В редких случаях может возникнуть инфекция в месте инъекции.
Симптомы постинъекционное воспаление
Симптомы в месте инъекции могут включать:
Болезненность при прикосновении
Отек
Зуд
Боль
Покраснение
Тепло
Сыпь
Лечение при постинъекционном воспалении
Лечение зависит от причины и степени реакции.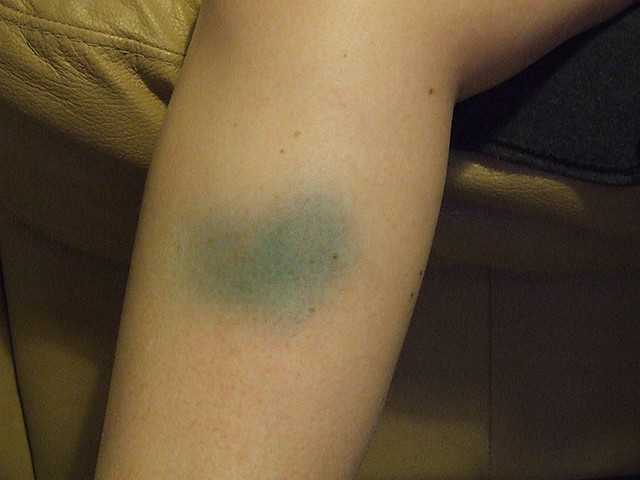 Большинство постинъекционных
воспаление слабое. Проходит самостоятельно через несколько часов или дней. Если лечение
является
необходимо, оно может включать:
Большинство постинъекционных
воспаление слабое. Проходит самостоятельно через несколько часов или дней. Если лечение
является
необходимо, оно может включать:
Холодные компрессы. Помогают уменьшить отек, зуд и боль.
Безрецептурные обезболивающие. Помогают уменьшить боль и воспаление.
Рецептурное лекарство. Лечат инфекцию.
Возможно осложнения постинъекционного воспаления
быть
будьте готовы к реакции во всем теле.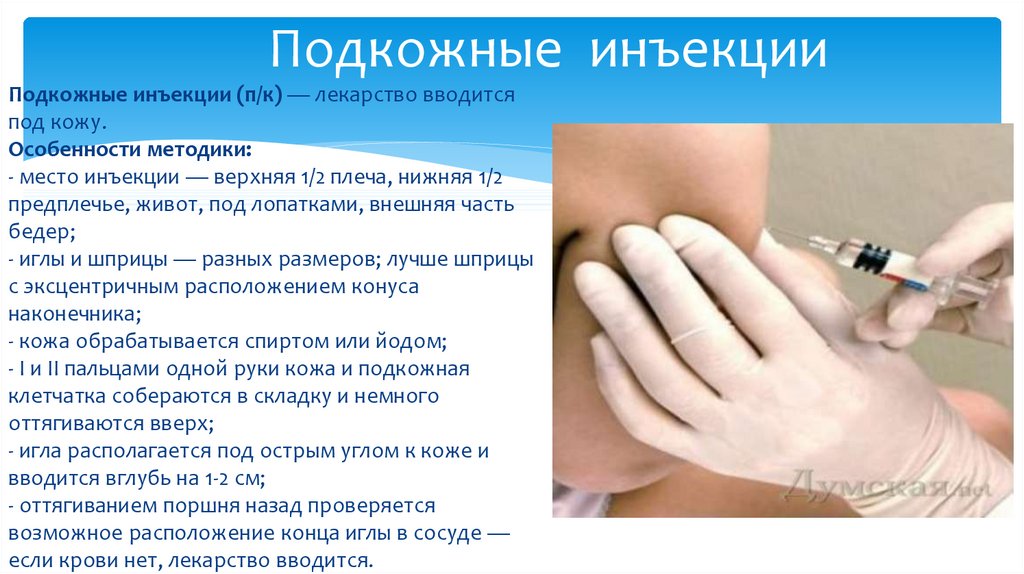 Это может вызвать такие симптомы, как кожная сыпь,
сильный зуд или приподнятые красные шишки, называемые крапивницей. Такая реакция может быть серьезной,
особенно если это влияет на дыхание. Если у вас или вашего ребенка появились симптомы вдали от
в
место инъекции, немедленно позвоните своему поставщику медицинских услуг для получения дополнительных инструкций.
Это может вызвать такие симптомы, как кожная сыпь,
сильный зуд или приподнятые красные шишки, называемые крапивницей. Такая реакция может быть серьезной,
особенно если это влияет на дыхание. Если у вас или вашего ребенка появились симптомы вдали от
в
место инъекции, немедленно позвоните своему поставщику медицинских услуг для получения дополнительных инструкций.
Когда звонить в службу здравоохранения провайдер
Звонок немедленно обратитесь к врачу, если у вас есть что-либо из перечисленного:
Лихорадка 100,4°F (38°C) или выше, или по назначению
Сильная боль в месте инъекции
Волдыри в месте инъекции
Мышечные боли
Расстройство желудка (тошнота), головная боль или головокружение
Кожная сыпь, сильный зуд, рвота или крапивница
Симптомы, которые ухудшаются, а не улучшаются
Звонок 911
Звонок 911 если что-то из этого происходит:
- Отек губ, языка или горла
- Проблемы с дыханием
Поверхностный тромбофлебит Информация | Гора Синай
Тромбофлебит поверхностный
Тромбофлебит — это опухание или воспаление вен из-за тромба. Поверхностный относится к венам чуть ниже поверхности кожи.
Поверхностный относится к венам чуть ниже поверхности кожи.
Поверхностный тромбофлебит – это воспаление вены непосредственно под поверхностью кожи, возникающее в результате образования тромба. Это состояние может возникнуть после недавнего использования внутривенного катетера или после травмы вены. Некоторые симптомы могут включать боль и чувствительность вдоль вены, а также уплотнение и ощущение шнура. Поверхностный тромбофлебит обычно является доброкачественным и кратковременным состоянием. Симптомы обычно исчезают через 1–2 недели, но твердость вен может сохраняться гораздо дольше.
Здесь показана эритема по сосудистому типу на нижней конечности. Поверхностные вены воспалились и расширились, что привело к обесцвечиванию.
Причины
Это состояние может возникнуть после повреждения вены. Это также может произойти после введения лекарств в ваши вены. Если у вас высокий риск образования тромбов, они могут образоваться без видимой причины.
Риски тромбофлебита включают:
- Рак или заболевание печени
- Тромбоз глубоких вен
- Заболевания, связанные с повышенной свертываемостью крови (могут передаваться по наследству)
- Инфекция
- Беременность
- Сидение или неподвижное положение в течение длительного периода
- Использование противозачаточных таблеток
- Набухшие, искривленные и расширенные вены (варикозное расширение вен)
Симптомы
Симптомы могут включать любые из следующих:
- Покраснение кожи, воспаление, болезненность или боль вдоль вены чуть ниже кожи
- Повышение температуры области
- Боль в конечности
- Затвердевание вены
Обследования и анализы
Ваш поставщик медицинских услуг диагностирует это состояние, главным образом, на основании внешнего вида пораженного участка. Могут потребоваться частые проверки пульса, артериального давления, температуры, состояния кожи и кровотока.
Могут потребоваться частые проверки пульса, артериального давления, температуры, состояния кожи и кровотока.
УЗИ кровеносных сосудов помогает подтвердить состояние.
При наличии признаков инфекции можно сделать посев кожи или крови.
Лечение
Чтобы уменьшить дискомфорт и отек, ваш лечащий врач может порекомендовать вам:
- Носить поддерживающие чулки, если поражена нога.
- Держите пораженную ногу или руку выше уровня сердца.
- Приложите к пораженному месту теплый компресс.
Если у вас есть катетер или катетер для внутривенного вливания, его, скорее всего, удалят, если он является причиной тромбофлебита.
Лекарства, называемые НПВП, такие как ибупрофен, могут быть назначены для уменьшения боли и отека.
Если тромбы присутствуют и в более глубоких венах, врач может прописать лекарства для разжижения крови. Эти лекарства называются антикоагулянтами. Антибиотики назначают, если у вас есть инфекция.
Может потребоваться хирургическое удаление (флебэктомия), удаление или склеротерапия пораженной вены. Они лечат большие варикозные вены или предотвращают тромбофлебит у людей с высоким риском.
Outlook (Прогноз)
Обычно это кратковременное состояние, не вызывающее осложнений. Симптомы часто исчезают через 1–2 недели. Твердость вены может сохраняться гораздо дольше.
Возможные осложнения
Осложнения возникают редко.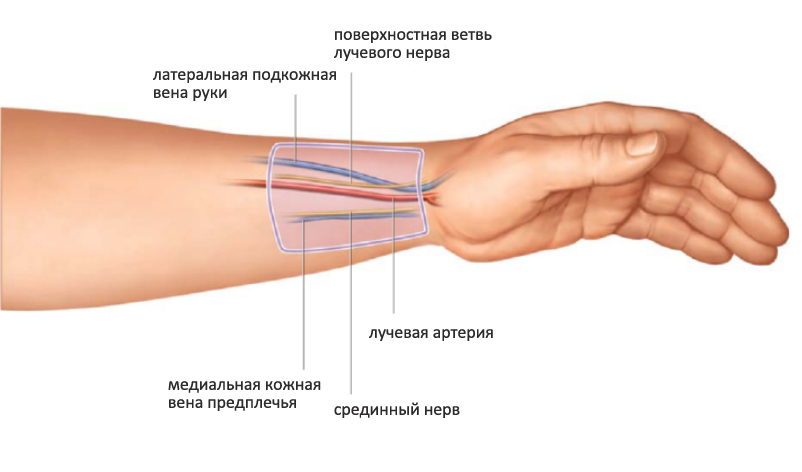 Возможные проблемы могут включать следующее:
Возможные проблемы могут включать следующее:
- Инфекции (целлюлит)
- Тромбоз глубоких вен
Когда обращаться к медицинскому работнику
Свяжитесь со своим поставщиком медицинских услуг, чтобы записаться на прием, если у вас появятся симптомы этого состояния.
Также обратитесь к своему врачу, если у вас уже есть заболевание, и ваши симптомы ухудшаются или не улучшаются при лечении.
Профилактика
В больнице набухшие или воспаленные вены можно предотвратить:
- Медсестра регулярно меняет месторасположение капельницы и удаляет ее при появлении отека, покраснения или боли
- Ходьба и поддержание активности, как только возможно после операции или во время продолжительной болезни
По возможности не держите ноги и руки неподвижно в течение длительного времени. Чаще двигайте ногами или прогуливайтесь во время длительных перелетов на самолете или в машине. Старайтесь не сидеть и не лежать в течение длительного времени, не вставая и не двигаясь.
Чаще двигайте ногами или прогуливайтесь во время длительных перелетов на самолете или в машине. Старайтесь не сидеть и не лежать в течение длительного времени, не вставая и не двигаясь.
Cardella JA, Amankwah KS. Венозная тромбоэмболия: профилактика, диагностика и лечение. В: Кэмерон А.М., Кэмерон Дж.Л., ред. Современная хирургическая терапия . 13-е изд. Филадельфия, Пенсильвания: Elsevier; 2020:1072-1082.
Васан С. Поверхностный тромбофлебит и его лечение. В: Сидави А.Н., Перлер Б.А., ред. Сосудистая хирургия Резерфорда и эндоваскулярная терапия . 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2019: глава 150.
Последнее рассмотрение: 10.05.2022
Отзыв: Дипак Судхендра, доктор медицинских наук, MHCI, RPVI, FSIR, основатель и генеральный директор 360 Vascular Institute, с опытом работы в области сосудистой интервенционной радиологии и критической хирургии Уход, Колумбус, Огайо.

 Также при этом развиваются флебит или тромбофлебит;
Также при этом развиваются флебит или тромбофлебит;