Таблица норм ИАЖ (индекс амниотической жидкости)
Амниотическая жидкость, или, как её ещё называют, околоплодные воды, это та среда, в которой находится ещё не рождённый малыш. Околоплодные воды создают самые оптимальные условия для хорошего самочувствия плода. Их температура составляет около 37 градусов, т.e. немного выше обычной температуры тела, что является нормой.
Амниотическая жидкость играет защитную роль, предохраняя плод от вредных внешних факторов. Околоплодные воды вырабатываются амнионом – одной из зародышевых оболочек.
В каждый срок беременности своя норма околоплодных вод, также их количество зависит от индивидуальных особенностей, но всё же должно укладываться в пределы норм. Обновление околоплодных вод происходит практически каждые три часа. Несоответствие количества околоплодных вод норме говорит о маловодии или многоводии. Эти состояния рассматриваются как патологические.
| Неделя: | от (мм) – до (мм) включительно. |
|---|---|
| 16: | 73 – 201 |
| 17: | 77 – 211 |
| 18: | 80 – 220 |
| 19: | 83 – 225 |
| 20: | 86 – 230 |
| 21: | 88 – 233 |
| 22: | 89 – 235 |
| 23: | 90 – 237 |
| 24: | 90 – 238 |
| 25: | 89 – 240 |
| 26: | 89 – 242 |
| 27: | 85 – 245 |
| 28: | 86 – 249 |
| 29: | 84 – 254 |
| 30: | 82 – 258 |
| 31: | 79 – 263 |
| 32: | 77 – 269 |
| 33: | 74 – 274 |
| 34: | 72 – 278 |
| 35: | 70 – 279 |
| 36: | 68 – 279 |
| 37: | 66 – 275 |
| 38: | 65 – 269 |
| 39: | 64 – 255 |
| 40: | 63 – 240 |
| 41: | 63 – 216 |
| 42: | 63 – 192 |
Вопросы про УЗИ при беременности
На вопросы отвечает Заведующая женской консультацией, врач акушер – гинеколог высшей категории Сафонова Вера Александровна
Что такое УЗИ и зачем оно нужно?
Ультразвуковое исследование плода проводится с целью диагностики отклонений в его развитии (пороки развития, совместимые и несовместимые с жизнью, аномалий пуповины, осложнения функции плаценты, отклонения в структуре и характере прикрепления плаценты). Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Как часто можно делать УЗИ?
УЗИ производится три раза : в 11,2 -13,6 недель, 18-21 недели, 32-34 недели . При наличии медицинских показаний чаще.
Какие бывают виды предлежания ,чем они опасны и чем характеризуются?
Предлежащей частью может быть головка плода, ягодицы, ножки, ягодицы с одной или двумя ножками. Предлежащая часть-это часть плода, опредяющаяся над входом в малый таз. Нормальное предлежание — головное. При других предлежаниях за счет отсутствия разделения вод на передние и задние, высока опасность преждевременного излития вод, выпадения петель пуповины, преждевременных родов , внутриутробной гибели плода. При поперечном положении плода предлежащая часть отсутствует. Матка перетянута в поперечном направлении, высока опасность преждевременного прерывания беременности при сроке с 28 и более недель.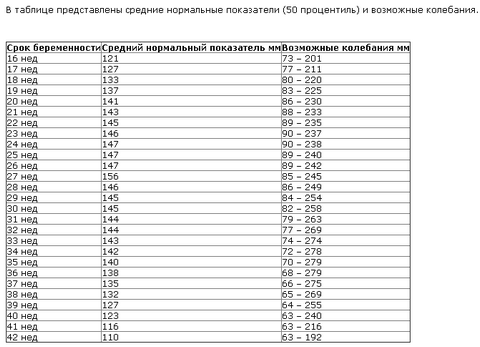
Что такое бипариетальный размер головы (БПР) ? Норма и отклонения.
БПР измеряется во время УЗИ. Существуют нормативы для каждого срока беременности. Уменьшение размеров менее минимальных значений норматива может трактоваться как задержка развития плода. Увеличение более максимального значения норматива может являться следствием крупного плода или при сочетании с аномальной картиной структур мозга — порок развития . Клубникообразная или лимонообразная форма головки настораживает врача на возможную хромосомную аномалию. Абсолютным показанием для прерывания беременности является отсутствие костей свода черепа, отсутствие мозговой ткани головного мозга у плода.
Окружность живота ОЖ .
Окружность живота оценивается в комплексе с другими размерами плода. Увеличение ОЖ может сочетаться с водянкой плода, гепатоспленомегалией, внутрибрюшными кистами и др.аномалиями плода.
Длинные трубчатые кости плода.
Длинные трубчатые кости плода могут иметь отклонения в развитии (укорочения, деформации, полное отсутствие). Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Носовая косточка. Длина в норме и отклонения .
Определение длины носовой косточки имеет значение при диагностике синдрома Дауна ( укорочение после 12 нед ) симптом используется в сочетании с другими обследованиями.
Легкие .
Легкие должны иметь однородную структуру и различную степень зрелости для разного срока беременности. При выявлении отклонений вопрос о продлении беременности решается совместно с генетиком .
Строение сердца. На каких сроках можно выявить отклонения? Насколько они опасны?
Закладка сердца внутриутробного плода происходит в сроке до 5 недель беременности. Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
ЧСС что такое? Какие нормы?
Сердечный ритм внутриутробного плода в норме от 120-160 ударов/мин. Меньше 120 встречается при врожденных аномалиях сердца, но может быть и вариантом нормы, если при динамичном наблюдении нет прогрессирования в брадикардии до 90 ударов/мин . Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Желудок.
Определение желудка при УЗИ — важный диагностический, отсутствие эхотени может указывать на хромосомную аномалию плода или быть вариантом нормы после его сокращения. Возможно наличие аномалий ЖКТ даже при определении эхотени желудка.
Печень .
При определении гиперэхогенных включений в печени плода необходимо исключить наличие внутриутробной инфекции.
Почки.
Почки не должны занимать более 1/3 объема брюшной полости плода и иметь характерную анатомическую структуру. При отклонении в развитии ( расширение чашечек, лоханок) беременность продлевается под динамичном наблюдением акушера, генетика и врача ультразвуковой диагностики ( УЗД ). При прогрессировании процесса вопрос о продлении беременности решается на комиссии . Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Кишечник. Что означает расширенный кишечник?
Существуют нормативные показатели размеров (поперечных) в разные сроки. Увеличение размеров более нормативных данному сроку беременности может свидетельствовать о врожденном пороке ануса.
Место впадения пуповины.
Внутриутробный плод связан с организмом матери пуповиной. Место впадения пуповины у плода оценивается врачом при УЗИ: не должно быть грыжевых образований и аномального количества сосудов пуповины ( в норме – 3 сосуда). При обнаружении 2х сосудов в пуповине необходима консультация генетика. При обнаружении грыжевых образований – тактика ведения зависит от срока, величины дефекта, состава грыжевого содержимого.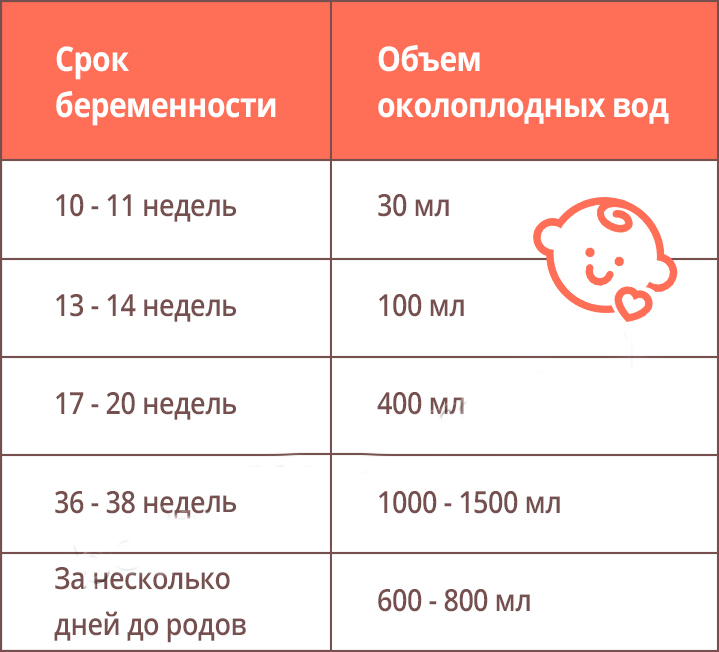
Масса плода на различных сроках беременности, норма и отклонения.
Разработаны табличные показатели массы плода для разных сроков беременности. Отклонения допускаются не более чем на 1 неделю, при большем отклонении веса вопрос решается индивидуально (конституциональный фактор, маловесный плод, недостаток питания женщины, истиная задержка развития плода от 1 до 3 степени). Задержка развития плода развивается как следствие имеющейся патологии у матери ( анемия, гипертоническая болезнь, хронический пиелонефрит, сахарный диабет, вредные привычки у матери, осложненное течение беременности- гестоз и др.)
Плацента. Что такое и какие есть стадии зрелости и что они означают?
Плацента прикреплена к матке якорными ворсинами, очень не плотно. Содержит большое количество сосудов. Выполняет функции : секреторную, дыхательную, обменную, гормональную, питательную и др. При нарушении функций плаценты изменяется состояние внутриутробного плода вплоть до его внутриутробной гибели ( бактериальное поражение плаценты, вирусное поражение, нарушения кровотока, нарушения характера прикрепления и плацентации). Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Толщина стенок матки.
При обследовании стенок матки возможно выявление опухолевидных образований(миома). Миометрий – мышечный слой матки , состоит из 3 слоев ( внутренний , средний и наружный).
Околоплодные воды. Функция и их количество. Что бывает при отклонениях от норма количества вод.
Околоплодные воды – составная и неотъемленная часть внутриутробного существования плода. Определяется визуально на УЗИ и при акушерском обследовании беременной. Многоводие приводит к перерастяжению матки, риску преждевременного излития околоплодных вод и преждевременных родов, является маркером внутриутробного инфицирования плода, врожденных пороков развития плода или вариантом нормы в сроке 23-24 недели.
Каков нормальный цвет околоплодных вод?
В норме воды светломолочного или светложелтого цвета . При зеленом цвете вод (мекониальные воды) имеются признаки длительного внутриутробного страдания плода (анемия, инфекция почек, гестоз, водянка беременной, вредные привычки у женщины, угроза прерывания беременности и другие эстрагенитальные заболевания).
Шейка матки. Норма и отклонения.
Шейка матки во время беременности имеет различный норматив по длине перво – и повторобеременных. Укорочение шейки является угрожающим симптомом для последующего вынашивания беременности .
Условия визуализации какие бывают и от чего зависят?
Визуализация может быть удовлетворительной и неудовлетворительной , зависят от срока беременности, положения и предлежания плода, свойств ткани самой женщины, что сказывается на отражение ультразвуковой волны.
Почему даже УЗИ не может выявить грубые пороки плода?
100 % диагностики на сегодняшнем этапе не дает ни один метод обследования, даже на машинах экспертного класса. Существующий порок может «расти и развиваться» вместе с плодом и быть обнаруженным в более поздние сроки. Пропуск пороков можно объяснить удовлетворительными условиями визуализации ( в т.ч.маловодие), сроком, положением и предлежанием плода, а также от опыта врача и оборудованием.
Не опасно ли УЗИ для матери и плода?
За весь многолетний опыт обследования женщин на УЗИ отрицательного влияния на мать и плод не описано. Существует миф о том, что после УЗИ плод задерживается в развитии или погибает. Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Какие ограничения есть при прохождении УЗИ. Можно ли его делать всем ?
Ограничения для прохождения УЗИ: ситуации при которых существует угроза жизни плода , а время потраченное на УЗИ откладывает мероприятие по спасению его жизни( подозрение и отслойка плаценты, острая гипоксия плода) . УЗИ дело добровольное. Если имеется религиозный мотив или другие причины отказа от обследования, оформляется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст. 31,32,33) .
Что такое индекс амниотической жидкости?
Объем околоплодных вод, измеренных в 4 квадратах полости матки. Имеется норматив для каждого срока беременности .
Области придатков. Норма и отклонения.
Это зона проекции труб и яичников справа и слева от матки. В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
Причины :
• вариант нормы при имеющейся кисте желтого тела, поддерживающей развитие беременности и исчезающей после 16 недель.
• истинная киста яичника или опуховидное образование, требующие хирургического лечения.
Что такое 3D, 4D, 5D УЗИ ? Какие виды бывают и чем отличаются друг от друга?
Это объемное изображение условий визуализации. Обычное УЗИ — двухмерное 2D.
Что такое УЗИ доплеровское?
Допплеровское исследование – исследование кровотока в сосудах пуповины, маточных артериях, мозговых артериях плода и других сосудах с целью выявления нарушений кровообращения .
Что такое скрининг?
Скрининг- «просеивание». 100% охват каким либо методом обследования.
Критерии при определении срока беременности?
Акушеры гинекологи во всем мире пользуются следующим способом определения срока : первый день менструации , которая была в последний раз и ходила регулярно, минус 3 месяца плюс 7 дней. Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Как по диаметру плодного яйца определить срок беременности?
Определяется по среднему диаметру плодного яйца, которые имеют свои нормативы для разного срока .
Что такое фетометрия?
Измерение плода.
Что такое задержка внутриутробного развития?
Отставание фетометрических показателей на 2 недели и более или при определении высоты стояния дна матки уменьшение более чем на 2 см для данного срока беременности. Всегда является следствием влияния неблагоприятных факторов на течение беременности (анемия, инфекция почек, водянка беременной, гестоз, вредные привычки у женщины , угроза прерывания беременности и другие эстрагенитальные заболевания).
Что такое синдром задержки развития плода?
Старое определение задержки внутриутробного плода. В настоящее время использование данной формулировки некорректно.
Равномерно ли развивается плод?
Для разных сроков имеются свои закономерности развития плода.
Что такое воротниковое пространство и на что влияют его размеры?
Это пространство между внутренней поверхностью кожи шейного отдела плода и мягких тканей прилежащих к позвонкам шейного отдела. Увеличение размеров больше нормативных является поводом посещения генетика, т.к. высок риск хромосомных аномалий. ТВП ( трансворотниковое пространство )– маркер возможных сердечно- сосудистых аномалий.
Обвитие пуповиной. Опасно или нет. Как избавиться от него. К чему может привести?
Во время беременности обвитие пуповиной не влияет на состояние плода. Риск имеется при родоразрешении. В схватку может нарушаться кровоток, при потугах — может нарушаться частота сердцебиения плода. Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Что такое акушерская неделя?
7 дней.
На каком сроке отчетливо можно услышать сердцебиение ?
Сердцебиение плода лоцируется с 7 недель беремен на УЗИ, допплеровским аппаратом зарегистрировать сердечные сокращения — с 10 недель, ухом акушерским фонендоскопом -с 23 недель .
С какого срока можно установить пол?
Окончательное формирование пола можно установить к исходу 24 недели.
На каком сроке при УЗИ можно разглядеть беременность?
В 2- 3 недели, если она маточная.
Какое УЗИ лучше внутренне или внешнее?
Существуют разные показания для обследования влагалищным и трансвезикальным датчиком.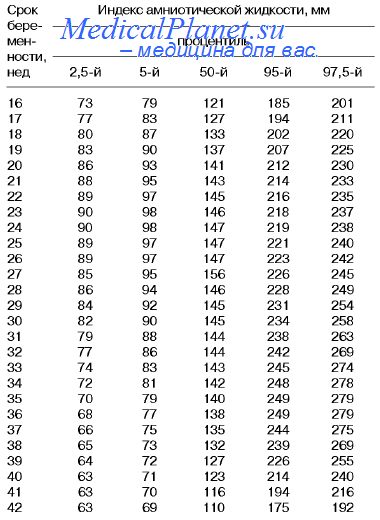 Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Помогает ли УЗИ выявить внематочную беременность?
Помогает, но не в 100 % случаях. Трудности возникают при сочетании маточной и внематочной беременности.
Может ли женщина отказаться от УЗИ совсем?
Да, имеет такое право. Но стандарт обследования беременных обязывает врача назначать УЗИ, но право выбора остается за вами . Требуется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст.31,32,33) . Ст. 33 « Отказ от медицинского вмешательства с указанием возможных последствий оформляется записью в медицинской документации и подписывается гражданином и медицинским работником)
Показания УЗИ для прерывания беременности. По каким показаниям и отклонениям принимается решение о прерывании беременности ? Если первое УЗИ выявило отклонения от нормы, то какова дальнейшая процедура принятия решения?
При обнаружении отклонений в развитии плода вопрос о дальнейшем продлении беременности решается с привлечением врачей смежных с специальностей ( хирург, ортопед, генетик. ) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
Вопросы по ведению беременности в женской консультации
Обязательно вставать на учет по беременности?
Для благополучного исхода любых родов важное значение имеет обязательное и правильное медицинское ведение беременности в женской консультации:
- своевременная постановка на диспансерный учет по беременности в женской консультации
- регулярное посещение врача акушера–гинеколога
- выполнение назначений, обследований и всех рекомендаций врачей акушеров-гинекологов, терапевта и других врачей специалистов
- выполнение режима сохранения беременности
- посещение «Школы материнства»
- постановка на учет в детскую поликлинику в 30 недель беременности
- стабильное психологическое состояние женщины на протяжении всей беременности
- своевременное обсуждение возникающих вопросов совместно с врачом и акушеркой.
 Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
В какой срок надо вставать на учет по беременности?
Постановка на учет по беременности осуществляет врач женской консультации при осмотре женщины до 12 недель. При обращении в ранние сроки 5-6 недель, допускается осмотр в динамике с целью подтверждения развивающейся беременности.
На основании каких приказов, стандартов ведется ведение беременных на диспансерном учете?
Ведение беременности у женщин различной степени риска осуществляется согласно «Порядка оказания медицинской помощи по профилю «акушерство и гинекология»(за исключением использования репродуктивных технологий), утвержденному приказом № 572н Министерства здравоохранения Российской Федерации от 01 ноября 2012 г.
Существует обязательное базовое обследование, по показаниям — расширение обследования и лечения согласно уровню ЛПУ.
Как часто надо посещать женскую консультацию при беременности?
Ведение беременных осуществляется в строгом соответствии «Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования репродуктивных технологий)», утвержденному приказом Министерства здравоохранения РФ от 01.11.2012 г.
Обязательно ли посещения других врачей специалистов?
Обязательно посетить терапевта и окулиста в 1, 2, 3 триместр беременности, стоматолога в 1 и 2 триместрах беременности.
В зависимости от имеющейся патологии консультация смежных специалистов: кардиолога, нефролога, невропатолога, хирурга, психиатра, нарколога и др.
Справка о ранней постановке на учет для чего выдается?
Пособие по этой справке выплачивается по месту работы или месту учебы. Если пособие Вам не нужно, Ваше право не предоставлять документы для платы. Пособие — как поощрение женщины за раннее обращение, соблюдение режима сохранения беременности.
Обменная карта. Когда выдается обменная карта? Примут на роды, если на момент поступления у беременной не окажется обменной карты?
Обменная карта – единая форма, действующая на всей территории РФ. В ней содержатся сведения о беременной, течении её беременности, результатах дополнительных и обязательных обследований, листе нетрудоспособности, родовом сертификате. Обменная карта выдается на руки беременным в сроке 18 недель, которая должна находиться при женщине всегда, где бы она не находилась.
Иностранным гражданам экстренная помощь оказывается бесплатно, плановая медицинская — без наличия полиса обязательного медицинского страхования за счет средств гражданина.
Важно отметить, что при поступлении на роды обязательно наличие полиса обязательного медицинского страхования.
Вопрос-ответ на актуальные темы о здоровье
01.04.2021 Анонимный пациент
Екатерина, добрый день) У меня проблема, из-за гормонального сбоя были сильные внутренние прыщи, а сейчас от них остались темные пятна, даже тональником их сложно маскировать( я почитала, что лазером можно удалить, но не знаю каким лучше, может вы подскажете, или вообще может не лазером пятна убрать, а как-то по другому? Заранее большое спасибо!
Посмотреть ответ 19. 03.2021
Пациент
03.2021
Пациент
Здравствуйте! Я родила ребенка и ему поставили диагноз апплазия части кожного покрова головы и сказали, что это генетическое заболевание. Можно ли как-то узнать точно ли это апплазия, а не неосторожность врачей при КС?
Посмотреть ответ11.03.2021 Варвара , 25 лет, Новосибирск
Здравствуйте!
Скажите пожалуйста, делаете ли Лапароскопию по удалению эндометриозных кист и очагов эндометриоз по ОМС? Если нет, то подскажите стоимость (правый яичник-6,5 см, левый-2 кисты по 1,5 см, очаги) Две лапароскопии были проведены( одна запланированная, вторая экстренная( разрыв, но не удалили а просто коагулировали).
11. 03.2021
Валерия Романова , 38 лет, Новосибирск
03.2021
Валерия Романова , 38 лет, Новосибирск
Здравствуйте, скажите пожалуйста 1,5 года назад забеременила в вашей клинике,. Был криоперенос. Сейчас хочу узнать не утилизирован мой материал, хочу оплатить просрочку для дальнейшего использования.
Посмотреть ответ11.03.2021 Александра, 35 лет, Новосибирск
Могу я стать сурагатной мамой если я из украины
Посмотреть ответ11.03.2021 Дарья , 35 лет, Новосибирск
Добрый день! У меня срок беременности 21 неделя, поставили диагноз: гипоплазия костей носа. На 12 неделе все было хорошо, размер косточки был 1,9 мм, сейчас в 21 неделю 4,3 мм. Биохимический анализ, хороший.
В таком случае какая вероятность потологии?
11. 03.2021
Кристина , 29 лет, Новосибирск
03.2021
Кристина , 29 лет, Новосибирск
здравствуйте, подскажите стоимость вакцинации пентаксим?
Посмотреть ответ10.03.2021 Юлия, 40 лет, Новосибирск
Здравствуйте. Подскажите что принимать при воспаление поджелудочной железы. Раньше ставили диагноз панкреатит. Принимаю таблетки панкреатин омепразол нольпаза
Посмотреть ответ10.03.2021 Юлия, 27 лет, Новосибирск
Здравствуйте!
Мне 27 лет, первая беременность, проблем не было не до не во время, токсикоза нет, всё протекает отлично, у мужа есть 1 ребёнок от первого брака. У ребёнка G6pD.
После прохождения 1-го скрининга в 13,2 недель по узи всё в норме, единственное голова по измерениям оказалась на 13,6 дней.
Доктора насторожил только анализ хгч МоМ и меня отправили с ним к генетику, но и после общения с ним я ничего не поняла и не знаю что делать. Надеюсь вы подскажете.
fb-hCG 88,3 ng/ml 2,20 Скорр.MoM
PAPP-A 7,25 mIU/ml 1,68 Скорр.MoM
Шлейная складка 1,40 мм
Генетик сказал, следующее:
Индивидуальный риск по хромосомной патологии менее 1%(низкий)
Риск по вырожденным порокам развития и наследственным болезням для плода до 5% (низкий, общепопуляционный)
Но при этом порекомендовала в ближайшее два дня сдать нипт, сказала что решать мне и особо сильных рисков нет, но лучше сдать. Я так и не поняла насколько мне действительно его нужно сдавать.
Сейчас у меня уже 15,4 недель, возможно ли пересдать анализ крови сейчас или это можно было только в 13 недель сдавать, или дождаться 2 скрининга или всё же нужно делать срочно нипт?
09. 03.2021
Аноним, Новосибирск
03.2021
Аноним, Новосибирск
Здравствуйте. Подскажите, пожалуйста. Сейчас 34 недели беременности. В 31 неделю начался зуд в области передней стенки живота и икр ног, высыпания по типу крапивница на животе, сейчас на данный момент эти высыпания сливаются и образуются «липешки», на икрах высыпания нет, только зуд. Обращалась на прием к дерматологу, сказали аллергия на стиральный порошок, поменяла порошок на гипоаллергенный, детский, переполоскала вещи, что были постираеы с предыдущим порошком. По назначению местно крем декспантенол на высыпания и гель атопик. Лучше не стало. Зуд усиливается в ночное время. Анализы от 26.01.2021 алт-5,5, аст-26.7, общ.белок-69.0,общ.билируб-13.4, гемоглобин-99, эр-3.4, лейк-12,3, тромб-215. Моча норма. Диету стараюсь соблюдать. Бабушка уже пытается лечить народными средствами. Что делать?
Посмотреть ответ 09. 03.2021
Аноним, Новосибирск
03.2021
Аноним, Новосибирск
Дочери 16 лет в области шеи папиллматозный невус 3 штуки,сколько будет стоить их удаление ,чтоб не осталось шрамов-каким лучше способом удалять
Посмотреть ответ09.03.2021 Татьяна, 32 года, Новосибирск
Здравствуйте, беременность 18 недель при прохождении первого скрининга в 12 недель пришёл анализ с повышенным хгч, при повторной пересдаче показало высокий риск по трисомии 21
Посмотреть ответ09.03.2021 Елена, 19 лет, Новосибирск
1 скрининг: показатели крови РАРР-А-0,46 .Это норма?
Посмотреть ответ 09. 03.2021
Наталья, 18 лет, Новосибирск
03.2021
Наталья, 18 лет, Новосибирск
Добрый день! Подскажите, РРА на сроке 12 недель 0,46
Гинеколог сказал что можно сдать еще анализ, а если денег нет, то не сдавать, потому как ничего страшного нет, не знаю что делать
03.03.2021 Наталья, 41 год, Новосибирск
Здравствуйте. У меня 1 марта отошли воды на 21 неделе. 2 марта сделали узи сказали 80мл, зев закрыт, у меня ещё ушивание шейки матки. 3 марта сделала узи сказали вод вообще нету. Как так если у меня уже не подтекают. Сегодня всячески мне навязывали советы прервать беременность. Ну я естественно отказалась. Сердце бьётся, шевеление есть. Не ужто нельзя сохранить беременность? Вот хотела у вас узнать возможно ли это????
Посмотреть ответ 03. 03.2021
Гаухар, 53 года, Новосибирск
03.2021
Гаухар, 53 года, Новосибирск
Здравствуйте! сыну 5 лет,в отябре выявили гидронефроз. 10 ноября сделали операцию. поставили стендт, 9 декабря удалиили стендт. При выписке лохпнка была 28 мм. 15 января 37. 24 февраля 31мм, 3 марта 34мм. Что делать незнаю
Посмотреть ответ03.03.2021 Ульяна, 24 года, Новосибирск
Здравствуйте! Беременность 12-13 недель, по результатам первого скрининга биохимия:Свободная бета-субъединима ХГЧ 18,65 Ме/Л эквивалентно 0,578 МоМ
PAPP-A 0.823 МЕ/л эквивалентно 0,303 МоМ
Подскажите какое значение результатов?
Посмотреть ответ03.03.2021 мария, 46 лет, Новосибирск
сколько стоит пройти колоноскопию и УЗИ сосудов нижних конечностей
Посмотреть ответ 03.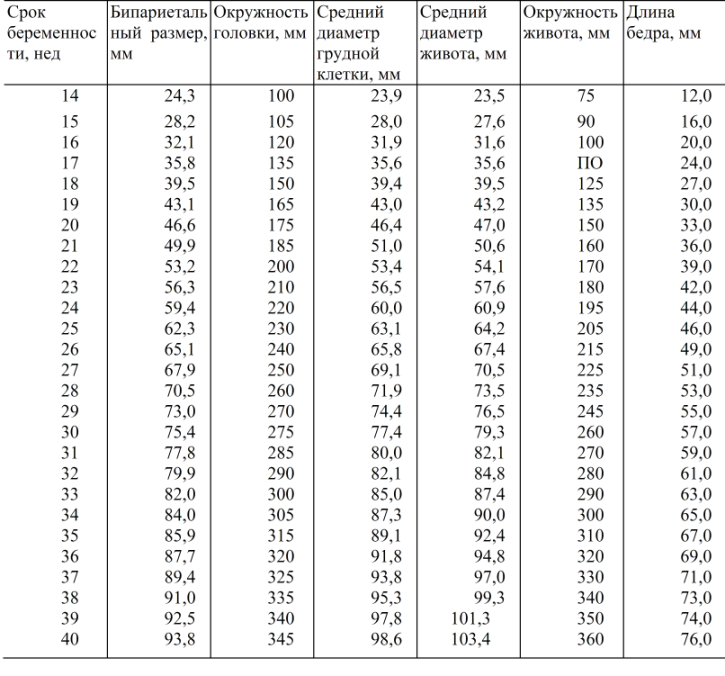 03.2021
мария, 46 лет, Новосибирск
03.2021
мария, 46 лет, Новосибирск
Здравствуйте, анализы сданные по месту жительства в г. Мирный РС(Якутия) подойдут?
Посмотреть ответ02.03.2021 Наталья, 31 год, Новосибирск
Здравствуйте!мне 31 год.4 беременность
Три беременности проходили без особенностей,дети здоровы
Первый раз столкнулась с такими результатами скрининг теста
Хгч-8,52нг/мл-0,24 мом
Папа-а-0,347 мед/мл -0,69 мом
Твп 1,0 мм-0,72 мом
Итог риск на Дауна -1:100000
Риск на СД (только по биохимии) : 1:29820
Риск на эдвардса 1:95492
Риск на Патау/тертера 1:100000
Стоит ли переживать о врождённых пороках?
Какой шанс родить здорового ребенка?
Скрининг на выявление врожденных заболеваний плода при беременности
Категория: Памятки для населения .
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные и физические характеристики. Как и когда проводится скрининг при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
-
БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.

- ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и т. п. Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
- b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
-
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.

- Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР — 26–56 мм.
- ДБК (длина бедренной кости) — 13–38 мм.
- ДПК (длина плечевой кости) — 13–36 мм.
- ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16-20-ой неделях беременности:
- b-ХГЧ — 4,67-5-27 нг/мл.
- Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
- АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой-43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
- БПР — 67–91 мм
- ДБК — 47–71 мм
- ДПК — 44–63 мм
- ОГ — 238–336 мм
- ИАЖ — 82- 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
MEDISON.RU — Акушерское УЗИ — протокол обследования и расшифровка результатов
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
С каким трепетом каждая беременная ждет очередного ультразвукового исследования! Она хочет увидеть малыша, узнать, хорошо ли ему в утробе, разглядеть ручки и ножки, посмотреть, бьется ли сердечко. Но ожидание чуда часто не оправдывается. Во время исследования будущая мама видит экран с черно-белыми точечками и палочками, а в конце исследования — заключение на бумаге с непонятными цифрами и фразами. Давайте разберемся, что же написано в этом заключении.
Сначала о том, когда и зачем будущей маме нужно ходить на исследования.
Показания для ультразвукового исследования можно разделить на скрининговые и селективные. Скрининг — это осмотр всех без исключения беременных в определенные сроки. Эти исследования проводятся в первую очередь для того, чтобы выявить, нет ли пороков развития у плода. Во время обследования плод измеряют, определяют, соответствуют ли размеры плода предполагаемому сроку беременности, осматривают матку, плаценту. Такие скрининговые исследования принято проводить 3-4 раза в течение беременности: в 10-14 недель, в 20-24 недели, в 30-32 недели и в конце беременности — в 36-37 недель.
Селективные исследования проводят при подозрении на какое-либо неблагополучие или осложнение. Поскольку необходимость таких исследований продиктована подозрением на патологию, то их количество не ограничено. В некоторых случаях УЗИ производят 2-3 раза в неделю.
Состояние плода
Во время первого исследования определяют, где расположен плод, исключая таким образом внематочное расположение плодного яйца. Позднее определяют положение плода в матке — головное или тазовое.
В момент первого же исследования определяют толщину воротниковой зоны. Судя по названию, понятно, что это зона, расположенная в области воротника — на задней поверхности шеи. Существуют определенные размеры, которые должны соответствовать определенным параметрам. Увеличение размеров воротниковой зоны — повод для генетической консультации, так как оно является признаком пороков развития плода. Во 2 и 3 триместрах беременности во время ультразвукового исследования могут быть выявлены признаки инфицирования плода, в том числе и изменения в структуре головного мозга.
В 3 триместре проводится оценка структур легких плода, это необходимо для установления степени зрелости легких при предположении или необходимости преждевременных родов. Структуру легких изучают и для исключения внутриутробной пневмонии.
Тщательному изучению подвергаются все внутренние органы плода (сердце, кишечник, печень и т. п.). Во время исследования, особенно — проводимого во 2 триместре беременности, можно изучить лицевой череп плода, носик для диагностирования таких пороков, как волчья пасть и заячья губа. Можно также диагностировать и патологию закладки зубов.
Большинство будущих родителей интересует вопрос, можно ли обнаружить синдром Дауна с помощью ультразвукового исследования. Хочется отметить, что поставить этот диагноз только на основании данных УЗИ очень сложно. Синдром Дауна на сроке до 14 недель позволяют предположить увеличение воротниковой зоны, (так, в 7-8 недель беременности воротниковая зона должна составлять не более 3 мм), отсутствие спинки носа. Косвенными признаками является увеличение межглазничного расстояния, раскрытый рот, высунутый язык и некоторые другие признаки. В 1/3 случаев болезни Дауна выявляются пороки сердца, чаще — в виде дефектов межжелудочковой перегородки. Может отмечаться также укорочение костей голени. При выявлении данных признаков проводят плацентоцентез — исследование, в ходе которого забирают кусочек плаценты. В полученном материале изучают хромосомный набор клеток.
В протоколе ультразвукового исследования отражается информация о величине воротниковой зоны в 1 триместре беременности. Если при исследовании внутренних органов не обнаруживают никакой патологии, то это могут отметить отдельной фразой или же никак не отразить, однако в случае обнаружения тех или иных неполадок данные обязательно вносятся в протокол исследования.
В большинстве случаев во время ультразвукового исследования, проводимого в 12, 22 недели, можно определить пол ребенка. Эти данные не вносят в протокол исследования.
Уже начиная с первого исследования можно определить сердцебиения плода. В документации записывают наличие сердцебиения (с/б +), ЧСС — число сердечных сокращений (в норме ЧСС составляет 120-160 ударов в минуту). Отклонение показателей ЧСС при первом исследовании — увеличение или уменьшение числа сердечных сокращений — может служить признаком того, что у недавно зародившегося плода имеется порок сердца. Позднее, во 2 и 3 триместре, есть возможность подробно, детально различить и изучить сердечные клапаны и камеры. Изменение числа сердечных сокращений во 2 и 3 триместре может говорить о страдании плода, нехватке кислорода и питательных веществ.
Размеры плода
Сокращения, которые можно встретить в протоколах ультразвукового исследования, имеют следующие значения.
В 1 триместре беременности определяют диаметр плодного яйца (ДПР), копчико-теменной размер плода (КТР), то есть размер от темени до копчика. Измеряют также размеры матки. Эти измерения позволяют в 1 триместре достаточно точно судить о сроке беременности, так как в это время размеры плода наиболее стандартны. Относительно определения срока беременности по размерам плода и плодного яйца есть небольшой нюанс. В заключении могут записать не акушерский срок, считающийся от первого дня последней менструации, согласно которому беременность длиться 40 недель, а срок беременности от зачатия — эмбриональный срок. Срок беременности от зачатия на 2 недели меньше, чем акушерский срок. Однако если будущая мама сравнит результаты УЗИ и результаты осмотра, у нее может возникнуть недоумение, т. к. срок беременности по разным данным может расходиться на 2 недели. Уточнив у своего доктора, какой срок указан в заключение первого УЗИ, вы разрешите свои сомнения.
При последующих исследованиях, во 2 и 3 триместрах беременности, определяют следующие показатели развития плода:
Также измеряют длину бедренной кости, плечевой кости, возможно измерение более мелких костей предплечья и голени.
Если размеры плода меньше, чем предполагается на данном сроке беременности, то говорят о внутриутробной задержке роста плода (ВЗРП). Различают асимметричную и симметричную формы ВЗРП. Об асимметричной форме говорят, когда размеры головы и конечностей соответствуют сроку, а размеры туловища меньше предполагаемого срока беременности. При симметричной форме задержки роста плода все размеры уменьшены одинаково. При асимметричной форме ВЗРП прогноз более благоприятен, чем при симметричной. В любом случае при подозрении на внутриутробную задержку роста плода назначают лекарства, способствующие улучшению поступления питательных веществ плоду. Такое лечение проводят в течение 7-14 дней, после чего обязательно повторное ультразвуковое исследование. При задержке роста плода назначают кардиотокографическое исследование — процедуру, в ходе которой с помощью специального аппарата фиксируют сердцебиение плода, а также допплерометрическое исследование, с помощью которого определяют кровоток в сосудах плода, пуповины, матки. Допплерометрическое исследование производят в момент проведения УЗИ. Если степень задержки роста плода велика — если размеры плода уменьшены более чем на 2 недели, чем предполагаемый срок, или гипотрофия (задержка роста плода) обнаруживается рано — во 2 триместре беременности, то лечение непременно проводят в стационаре.
Плацента
Плацента окончательно формируется к 16 неделям беременности. До этого срока говорят о хорионе — предшественнике плаценты. Хорион — наружная оболочка зародыша, которая выполняет защитную и питательную функции. Во время ультразвукового исследования оценивают место прикрепления плаценты — на какой стенке матки расположен хорион или плацента, насколько плацента удалена от внутреннего зева шейки матки — места выхода из полости матки. В 3 триместре беременности расстояние от плаценты до внутреннего зева шейки матки должно составлять более 6 см, в противном случае говорят о низком прикреплении плаценты, а если плацента перекрывает внутренний зев — о предлежании плаценты. Такое состояние чревато осложнениями — кровотечением во время родов. Низкое прикрепление плаценты отмечают и во время ультразвуковых исследований, проводимых в 1 и 2 триместрах, но до 3 триместра плацента может мигрировать, то есть подняться вверх по стенке матки.
Во время ультразвуковых исследований оценивают также структуру плаценты. Существует четыре степени ее зрелости. Каждая степень соответствует определенным срокам беременности: 2-я степень зрелости должна сохраняться до 32 недель, 3-я степень — до 36 недель. Если плацента изменяет структуру раньше положенного времени, говорят о преждевременном старении плаценты. Такое состояние может быть связано с нарушением кровотока в плаценте, обусловленным гестозом (осложнение беременности, проявляющееся повышением артериального давления, появлением белка в моче, отеков), анемией (снижение количества гемоглобина), а может являться индивидуальной особенностью организма данной беременной женщины. Преждевременное старение плаценты — это повод для проведения допплерографического и кардиомониторного исследований.
В ходе ультразвукового исследования определяют толщину плаценты. В норме до 36 недель беременности толщина плаценты равна сроку беременности +/- 2 мм. С 36-37 недель толщина плаценты составляет от 26 до 45 мм, в зависимости от индивидуальных особенностей.
При изменении толщины и структуры плаценты делают предположение о плацентите — воспалении плаценты. Заключение УЗИ «плацентит» не является показанием для госпитализации. При подозрении на изменения в плаценте необходимо провести доплеровское исследование, которое подтверждает или опровергает предположение. Назначают и дополнительные лабораторные анализы, в частности обследование на инфекции, передающиеся половым путем.
По данным ультразвукового исследования можно подтвердить предположение об отслойке плаценты, поводом для которого являются кровянистые выделения из половых путей на любом сроке беременности. Участки отслойки видны на экране.
Вся эта информация отражается в протоколе УЗИ.
Пуповина
Плаценту с плодом соединяет пуповина. В момент ультразвукового исследования определяют количество сосудов в пуповине (в норме их три). У 80% беременных петли пуповины расположены в области шеи или тазового конца — той части плода, которая предлежит к выходу из матки. Петли пуповины «падают» туда под силой тяжести. Обвитие пуповиной шеи плода можно диагностировать, только применив допплерографическое исследование. И хотя обвитие пуповиной не является темой данного разговора, хочется отметить, что даже факт обвития пуповины вокруг шеи не является показанием для операции кесарева сечения.
Околоплодные воды
При ультразвуковом исследовании измеряют амниотический индекс, который свидетельствует о количестве вод. Амниотический индекс (АИ) определяют путем деления матки на квадранты двумя перпендикулярными линиями (поперечная — на уровне пупка беременной, продольная — по средней линии живота) и суммирования показателей, полученных при измерении самого большого вертикального столба околоплодных вод в каждом квадранте. В 28 недель нормальные значения АИ — 12-20 см, в 33 недели — 10-20 см. Повышение АИ свидетельствует о многоводии, понижение — о маловодии. Значительное многоводие или маловодие могут свидетельствовать о фетоплацентарной недостаточности — нарушении кровоснабжения плаценты. Увеличение и уменьшение вод может возникать и при другой патологии, но встречается и изолированно.
Во время исследования оценивают также отсутствие или наличие посторонних примесей — взвеси в околоплодных водах. Наличие взвеси может быть свидетельством инфицирования или перенашивания беременности, но взвесь может содержать только первородную смазку, что является вариантом нормы.
Матка
В ходе ультразвукового исследования измеряют размеры матки, осматривают стенки матки на предмет наличия или отсутствия миоматозных узлов, на предмет повышенного тонуса мышечной стенки. Измеряют также толщину стенок матки.
Следует отметить, что диагноз «угроза прерывания беременности» нельзя поставить только в соответствии с данными УЗИ, подобный диагноз ставят только в том случае, когда клинические признаки — боли внизу живота, в пояснице, — сочетаются с ультразвуковыми, к которым относится уменьшение толщины нижнего маточного сегмента (мышц в нижней части матки) менее 6 мм, веретенообразные сокращения мускулатуры матки (увеличение толщины маточной стенки на том или ином участке), которые говорят о сокращении того или иного участка мышц матки. Механическое надавливание датчиком повышает тонус стенки матки. Это может обнаруживаться в момент исследования, но при отсутствии клинических проявлений (болей внизу живота, в пояснице) диагноз «угроза прерывания беременности» не ставят, говоря только о повышенном тонусе. Во время всех исследований, особенно когда имеется угроза прерывания беременности, измеряют длину шейки матки, диаметр шейки матки на уровне внутреннего зева, состояние цервикального канала (открыт, закрыт). Длина шейки матки в норме во время беременности должна составлять 4-4,5 см. Укорочение шейки — у первобеременной до 3 см, а у повторнобеременной — до 2 см, открытие маточного зева позволяет поставить диагноз — истмико-цервикальная недостаточность, при которой шейка матки начинает раскрываться уже в 16-18 недель, не в состоянии удержать развивающуюся беременность.
Итак, мы перечислили много, но далеко не все признаки, которые определяют во время ультразвукового исследования. Зачастую один признак может свидетельствовать о совершенно разных патологических или физиологических состояниях, поэтому полную ультразвуковую картину может оценить только специалист, а лечащий доктор сопоставит данные УЗИ с результатами наблюдений, жалоб, анализов, других исследований. Только так можно сделать правильные выводы.
Особенно хочется отметить, что при возникновении подозрения на неблагополучное течение беременности тем женщинам, у которых ранее, во время предыдущих беременностей, наблюдались те или иные осложнения (пороки развития плода и т.п.), рекомендуется экспертное УЗИ, которое выполняет высококлассный специалист с большим опытом акушерских исследований на ультразвуковом сканере последнего поколения.
Статья предоставлена журналом «9 Месяцев».
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Околоплодные воды | Медицинский центр Аванта-Мед
В образовании и обмене околоплодных вод принимают активное участие все структуры единой системы «мать — плацента — плод».
Околоплодные воды: состав и функции
Материнский организм: амнион (клетки, выстилающие плодную оболочку).
Плод (почки плода в последние сроки беременности вырабатывают в сутки в среднем 600—800 мл мочи, которая выделяется в амниотическую полость, в то время как за 1 час в среднем плод заглатывает 20 мл вод; кожа плода до 24 недель беременности также участвует в обменных процессах вод, всасывая некоторое их количество, пока не происходит ее ороговение, после чего кожа становится непроницаемой для амниотической жидкости).
Состав околоплодных вод в течение беременности меняется. Если на ранних сроках амниотическая жидкость по своему химическому составу похожа на плазму (жидкую часть крови) матери, то уже к концу беременности в большом количестве содержит мочу плода. В околоплодных водах содержатся кислород, углекислый газ, электролиты, присутствующие в крови матери и плода, белки, липиды, углеводы, ферменты, гормоны, витамины, биологически активные вещества, фосфолипиды, факторы свертывания крови, эпителиальные клетки, слущенные с кожи плода, пушковые волосы, секреты сальных желез плода, капельки жира и т.д. Концентрация того или иного компонента околоплодных вод зависит от срока беременности.
Объем амниотической жидкости увеличивается к концу беременности, достигая максимального значения в 38 недель, затем, ближе к родам, он может несколько уменьшиться. В норме в 37—38 недель беременности объем околоплодных вод составляет 1000—1500 мл, притом что в 10 недель он был всего 30 мл, а в 18 недель — приблизительно 400 мл. При переношенной беременности отмечается уменьшение количества околоплодных вод, при различных патологиях беременности может происходить изменение объема как в сторону увеличения, так и в сторону уменьшения.
Околоплодные воды не только обеспечивают обмен веществ между плодом и матерью, но и выполняют функцию механической защиты, защищая плод от внешних воздействий, предохраняя также тело плода от сдавления стенками матки и являясь амортизатором в случаях падений мамы, то есть околоплодные воды сглаживают толчок или удар, передающийся плоду при ударах в живот или падениях. Безусловно, что «степень защиты» в этом случае не велика, то есть при ударах большой силы целостность плодного пузыря может нарушиться.
Плодный пузырь способствует раскрытию шейки матки в родах, играя роль гидравлического клина в первый период родов (в период раскрытия шейки матки). Он также защищает плод от инфицирования, являясь физиологическим барьером на пути распространения инфекции, которая может попасть в полость матки из влагалища и шейки матки.
Методы диагностики
Для диагностики течения беременности большое значение имеют количество, цвет, прозрачность околоплодных вод, их гормональный, биохимический, клеточный состав и т.д.
В арсенале врачей имеются различные методы диагностики:
- УЗИ.
Большое внимание при УЗИ уделяется количеству околоплодных вод, так как выявлена зависимость между этим параметром и патологией беременности: переношенной беременностью, гестозом (он проявляется повышением артериального давления, отеками, наличием белка в моче), гипоксией плода (состоянием кислородного голода плода в утробе матери). Количество вод оценивается по размерам свободных участков околоплодных вод. При УЗИ можно также оценить гомогенность (однородность) околоплодных вод. Наличие взвеси в водах чаще всего свидетельствует об инфицировании.
- Амниоскопия.
Это осмотр нижнего полюса плодного пузыря и околоплодных вод с помощью специального прибора, который вводится в канал шейки матки через влагалище. Такое исследование позволяет оценивать цвет околоплодных вод и их количество. При кислородной недостаточности плода околоплодные воды приобретают зеленый цвет из — за примеси мекония (первородного кала). Амниоскопию осуществляют, как правило, в конце беременности, когда шейка матки уже готовится к родам и может пропустить оптический аппарат — амниоскоп.
- Амниоцентез.
Это пункция (прокол) плодного пузыря, целью которой является взятие околоплодных вод для диагностических исследований: биохимического, гормонального, иммунологического, цитологического, чтобы иметь представление о состоянии плода и определиться с дальнейшим ведением беременности.
Амниоцентез делается под ультразвуковым контролем, через переднюю брюшную стенку или передний либо задний свод влагалища: место пункции выбирается исходя из расположения плаценты.
В норме околоплодные воды изливаются в первом периоде родов (до полного раскрытия шейки матки, но не раньше раскрытия шейки на 4 см). На высоте одной из схваток пузырь становится напряженным и разрывается. В результате изливаются передние воды, которые находятся между головкой плода и оболочками плодного пузыря. «Родился в рубашке», — говорят про детей, которые родились с целым плодным пузырем.
В современных условиях, если женщина рожает не дома, а в стационаре, такое очень редко встречается (исключение составляют стремительные роды), так как если раскрытие шейки матки полное, а пузырь еще цел, то акушеры сами вскрывают его: при рождении «в рубашке» плодные оболочки перекрывают доступ кислорода к плоду. Излитие вод до начала родовой деятельности считают дородовым или преждевременным, а если воды излились при регулярных схватках, но при недостаточном раскрытии шейки матки, говорят о раннем излитии вод. В этих случаях необходимо следить за длительностью безводного периода: она не должна превышать 12 часов, так как при длительном безводном промежутке увеличивается вероятность инфицирования плодных оболочек, матки, плода. Поэтому в случае излития околоплодных вод дома женщине необходимо немедленно ехать в родильный дом. При дородовом излитии околоплодных вод обычно создается глюкозо-витамино-гормональный фон; для этого внутривенно и внутримышечно вводят глюкозу, витамины, гормоны, подготавливающие родовые пути. Если схватки не начинаются, проводится родовозбуждение лекарственными препаратами внутривенно с помощью капельницы. В случае неэффективности такой терапии проводят операцию кесарева сечения.
Если подтекание околоплодных вод подтверждается, а схваток нет, врач решает вопрос о дальнейшем ведении беременности в зависимости от ее срока. До 34 недель акушеры делают все возможное для продления беременности, так как легкие плода незрелые и после родов у новорожденного могут обнаружиться дыхательные расстройства. Женщина находится под постоянным наблюдением (измеряется температура тела, проводится исследование содержания лейкоцитов в крови, клинический анализ крови, УЗИ, КТГ — исследование сердечной деятельности плода, исследование выделений из половых путей на инфекции), будущей маме назначается строгий постельный режим в стационарных условиях, при необходимости — антибактериальная терапия, препараты, ускоряющие созревание легких плода.
Если же нет условий для продления беременности, для профилактики и лечения дыхательных расстройств у новорожденных применяется сурфактант. При отсутствии признаков инфицирования и достаточном количестве вод в плодном пузыре по УЗИ, беременность можно продлевать до 34 недель. Если же в результате исследования обнаруживается, что матка плотно охватывает плод, а воды отсутствуют, ждать больше 2 недель нельзя даже при отсутствии признаков инфицирования. При сроке в 34 недели и больше при подтекании вод женщину готовят к предстоящим родам. Таким образом, околоплодные воды не только являются средой обитания малыша, но и помогают диагностировать различные проблемы в течении беременности.
Как изменить тенденцию к маловодию в третьем триместре?
Умеренное маловодие при беременности встречается достаточно редко, статистически не больше 5% беременных к концу беременности имеют этот диагноз. Маловодие у беременных — это недостаточное количество околоплодных вод.
Околоплодные воды являются тем водным миром, который окружает малыша на протяжении всей беременности. Впервые околоплодные воды появляются уже на третьей неделе беременности, и сначала их количество по отношению к размерам самого плода очень велико, фактически, ребёнок имеет полную свободу. С увеличением срока беременности количество околоплодных вод нарастает медленнее, чем растёт ребёнок, и его свобода всё более ограничивается. К 37−38 неделе беременности в норме количество околоплодных вод достигает полутора литров, а к моменту родов их становится несколько меньше.
Недооценивать важность околоплодных вод для развития ребёнка нельзя. Они не только служат ему защитой, питанием и окружающей средой. В околоплодных водах содержатся нужные плоду витамины, микроэлементы и белок. Постоянно обновляясь в результате как жизнедеятельности самого ребёнка, который заглатывает их и мочится в них, так и вследствие постоянной продукции и резорбции их плодными оболочками, околоплодные воды создают комфортную стерильную среду, в которой малыш находится в полной безопасности. В родах околоплодный пузырь служит клином, необходимым для мягкого и быстрого раскрытия шейки матки.
Состав околоплодных вод остается относительно постоянным, и полное обновление водной среды происходит каждые три часа. При нарушении процессов продукции и резорбции околоплодных вод их количество может как превысить норму, так и быть меньше нормы. Так уж повелось, что эти состояния в акушерстве так и называют, многоводие, маловодие.
Важно сказать, что само по себе маловодие не является какой-то болезнью, он всего лишь симптом, и последствия маловодия это, в первую очередь, последствия вызвавшей его причины. Умеренное маловодие в конце беременности может носить физиологический характер и не представлять никакой опасности, в то же время, начавшееся рано, и в дальнейшем выраженное маловодие в середине беременности может закончиться печально.
Причины маловодия при беременности
Маловодие во время беременности может возникать по множеству причин и на разных сроках. Тенденция к маловодию, появившаяся с самых первых месяцев беременности, может свидетельствовать о наличии тяжелой врожденной патологии почек у ребёнка. Такое маловодие, причины которого кроются в патологии самого плода, к сожалению, прогностически неблагоприятно. Очень часто подобную беременность приходится прервать (ребёнок не может жить без почек).
Другая известная причина маловодия это повышенное артериальное давление у матери. Обычно оно развивается в конце беременности, и механизм его возникновения обусловлен нарушением функции плаценты вследствие нарушенного кровотока из-за маминого высокого давления.
Незначительное маловодие норма при переношенной беременности, и это связано со старением плаценты.
Довольно часто встречается относительное маловодие у одного из плодов в двойне, что связано с синдромом шунтирования (сброса) крови в плаценте от одного плода другому. Как правило, нарушения в большинстве случаев незначительны и не угрожают ребёнку.
Причиной маловодия у беременных может стать так же наличие хронической давней половой инфекции, недолеченной и текущей скрыто.
В некоторых случаях причины маловодия у беременных остаются неизвестными, возможно, есть нарушение функции продуцирующего околоплодные воды эпителия плодного пузыря. От чего бывает маловодие не всегда удаётся установить, но поиск причин всегда должен быть очень тщательным, потому что многоводие это только симптом, и собственно его причина может оказаться опасной для ребёнка и матери.
Чем опасно маловодие при беременности? Опасно ли многоводие? Однозначно ответить на этот вопрос нельзя, так как всё зависит от срока беременности, выраженности патологии и вызвавшей её причины.
Например, маловодие на ранних сроках может быть свидетельством тяжелой патологии развития плода, и конечно, такая беременность будет прервана. Однако это не всегда так, и в некоторых случаях причина в другом, плод здоров, умеренное многоводие в дальнейшем компенсируется при правильном лечении и рождается здоровый ребёнок.
Что значит маловодие для ребенка в середине беременности?
В 17−27 недель плоду нужно достаточно места в матке для правильного развития, однако маловодие во втором триместре означает, что этого места мало. Если у матери выраженное маловодие, плода со всех сторон буквально стискивают стенки матки, и это может стать причиной тяжелых отклонений в его развитии, например, формируется косолапость, деформации черепа, врожденный вывих бёдер.
Последствия маловодия при беременности в дальнейшем требуют активного лечения ребёнка у ортопеда, как правило, эти деформации удаётся устранить.
К чему приводит маловодие на поздних сроках?
В первую очередь, оно отражается на течении родов. Околоплодный пузырь при маловодии плоский и не выполняет функцию клина, раскрывающего шейку матки. Роды при маловодии часто затягиваются, сопровождаются слабостью родовых сил, а почти половина женщин вовсе имеет противопоказания к естественным родам, им назначают кесарево сечение.
Например, маловодие и тазовое предлежание это сочетание, которое, как правило, склоняет чашу весов в сторону операции. Умеренное маловодие перед родами выявляется у многих женщин с перенашиванием, что затрудняет и так сложные у них роды. В раннем послеродовом периоде у тех, кто рожал с маловодием, выше риск послеродовых кровотечений.
В целом, не воспринимайте маловодие как полную катастрофу. У большинства женщин с умеренным многоводием дети рождаются здоровыми. Отмечается лишь большая частота гипотрофии плода, что вполне объяснимо, так как и маловодие, и гипотрофия развиваются по одной и той же причине, из-за фето-плацентарной недостаточности.
Лечение назначит ваш врач. Лучше лечение проходить в стационаре.
Когда и как принимать меры
Доктор Гидини — профессор Джорджтаунского университета, Вашингтон, округ Колумбия, и директор перинатального диагностического центра больницы Инова Александрия, Александрия, Вирджиния.
Доктор Шилиро — врач, акушерство и гинекология, Миланский университет Бикокка, Монца, Италия.
Доктор Локателли — доцент Миланского университета Бикокка, Монца, Италия, и директор отделения акушерства и гинекологии больницы Карате-Джуссано, АО Вимеркате-Дезио, Италия.
Ни один из авторов не сообщил о конфликте интересов в отношении содержания этой статьи.
Оценка объема околоплодных вод (AFV) является неотъемлемой частью дородовой ультразвуковой оценки во время скрининговых обследований, целевых анатомических обследований и тестов для оценки благополучия плода. Аномальная AFV была связана с повышенным риском перинатальной смертности и несколькими неблагоприятными перинатальными исходами, включая преждевременный разрыв плодных оболочек (PROM), аномалии плода, аномальный вес при рождении и повышенный риск акушерских вмешательств. 1
Недавний систематический обзор продемонстрировал связь между олигогидрамнионом, массой тела при рождении <10-го перцентиля и перинатальной смертностью, а также между многоводием, массой тела при рождении> 90-го перцентиля и перинатальной смертностью. Однако прогностическая способность одного только AFV в целом была плохой. 2
Как оценить AFV
Ультразвуковое (U / S) обследование — единственный практический метод оценки AFV. Субъективная оценка AFV должна проводиться при каждом дородовом УЗИ; у него есть согласие между наблюдателями и наблюдателями в 84% и 96% соответственно. 3 Однако субъективная оценка не дает числовых значений, которые можно использовать для сравнения пациентов и отслеживания тенденций изменения AFV с течением времени. Объективные критерии. следует использовать, если субъективная оценка отклоняется от нормы у пациентов с повышенным перинатальным риском (таблица 1), а также у всех пациентов, обследованных в конце третьего триместра или после родов.
Индекс околоплодных вод (AFI) и одинарный глубочайший карман (SDP) являются наиболее часто используемыми полуколичественными методами. Цветной допплерография U / S не улучшает диагностическую точность оценок AFV с помощью U / S. 4 Однако это может быть полезно в обстоятельствах, в которых визуализация свободных от шнура карманов жидкости затруднена (например, при ожирении).
AFI рассчитывается путем суммирования глубины в сантиметрах 4 различных карманов жидкости, не содержащих пуповину или конечности плода, в 4 квадрантах живота с использованием пупка в качестве контрольной точки и с датчиком, перпендикулярным полу.
SDP относится к вертикальному размеру самого большого кармана околоплодных вод (с горизонтальным размером не менее 1 см), не содержащему пуповины или конечностей плода, и измеряется под прямым углом к контуру матки и перпендикулярно полу.SDP — это критерий, используемый в биофизическом профиле для документирования адекватности AFV. 5
Наиболее часто используемыми диагностическими критериями U / S для аномалий AFV являются многоводие: SDP> 8 см или AFI> 25 см, и маловодие: SDP <2 см или AFI <5 см. 6
Ультразвуковые оценки AFV плохо коррелируют с прямыми измерениями амниотической жидкости. 7 В таблице 2 перечислены диагностические индексы измерения AFV относительно фактического объема, измеренного с разбавлением красителя (олигогидрамнион определяется как AFV <500 мл; многоводие определяется как> 1500 мл).
Использование процентилей вместо фиксированных пороговых значений не улучшает точность AFI при идентификации низкого или высокого AFV. 8 В таблице 3 показаны наиболее распространенные ошибки при оценке AFV.
Преимущества и ограничения AFI и SDP
Обзор, сравнивающий AFI и SDP, показал, что использование AFI приводит к гипердиагностике олигогидрамниона, что приводит к ненужным вмешательствам (например, индукции родов), которые часто способствуют увеличению заболеваемости без улучшения состояния перинатальные исходы. 9 Таким образом, измерение SDP может быть более подходящим методом для оценки AFV во время наблюдения за плодом в недоношенном периоде, когда ложноположительный диагноз может привести к ятрогенным преждевременным родам.
В недавнем систематическом обзоре сообщается об улучшенном отношении положительного правдоподобия (LR) SDP по сравнению с AFI для прогнозирования неблагоприятного перинатального исхода (LR 6,2, 95% ДИ 2,3–16,9 против 2,7, 95% ДИ, 1,3–5,7), но не для масса тела при рождении <10-го процентиля (LR 2,6, 95% ДИ 1,7–4,0 против 2,6, 95% ДИ, 1.9–3.5) в присутствии маловодия. 2
Для повышения надежности результатов может быть полезно повторить измерения при наличии аномальных значений. Результаты оценки AFV должны быть объединены с другими клиническими и U / S оценками для оптимальной интерпретации их значимости и для ведения беременности.
Олигогидрамнион
Распространенность и причины
Частота снижения AFV варьируется от 0.От 5% до 5%, в зависимости от исследуемой популяции и определения маловодия. Этиология различается в зависимости от степени тяжести и триместра, в котором диагностировано маловодие.
В первом триместре маловодие встречается редко и обычно сопровождается плохим исходом. Причины включают врожденные пороки сердца, хромосомную анеуплоидию, гибель плода и разрыв плодных оболочек. На этой стадии олигогидрамнион также может быть вызван ятрогенными причинами (например, взятием пробы ворсинок хориона) или его причина может быть неизвестна. 10,11
Олигогидрамнион — нечастая находка во втором триместре. Причины на этой стадии включают врожденную обструкцию мочевыводящих путей (51%), преждевременный PROM (34%), отслойку плаценты, амниохорионическое расслоение (7%), а также раннюю и тяжелую FGR (5%). Причина неизвестна в 3% случаев. 11,12
В третьем триместре частота маловодия составляет 3–5% при поздних сроках преждевременной беременности и 5–11% между 40 неделями и 41,6 неделями беременности. 13-15 Причины на этих стадиях включают PROM, FGR, отслойку плаценты, амниохорионическое расслоение и аномалии плода.На этой стадии олигогидрамнион также может быть вызван ятрогенными причинами (например, ингибиторами АПФ или ингибиторами простагландинсинтазы) или неизвестными причинами. 12,15
Последствия
Во втором триместре большая продолжительность маловодия увеличивает риск гипоплазии легких, нарушения эластичности грудной стенки, деформаций и контрактур конечностей. 1
При доношенной беременности олигогидрамнион увеличивает риск индукции родов, риск отслеживания сердечного ритма плода (ЧСС) категории II во время родов и необходимости кесарева сечения.Его влияние на неблагоприятный исход новорожденных менее четко задокументировано. 1,14
Менеджмент
Пограничный AFI (5,1–8 см)
Недостаточно доказательств, на основании которых можно было бы рекомендовать любое вмешательство при наличии пограничного AFI ( От 5,1 см до 8 см) в третьем триместре. Сонографическая оценка биометрии плода может быть рассмотрена, потому что FGR может быть связан со снижением AFV. 2
Это состояние принято контролировать (например, повторять оценку AFV два раза в неделю), поскольку со временем оно может ухудшиться. Если последующая оценка AFV окажется нормальной, наблюдение можно прекратить.
Олигогидрамнион (AFI ≤ 5 см или SDP <2 см)
Исключение аномалий мочевыделения плода, FGR и PROM важно и может быть выполнено путем оценки анатомии плода (если это не было сделано ранее), измерения биометрии плода и выполнение соответствующих тестов на вагинальные выделения для подтверждения или исключения PROM (т. е. экспресс-тесты с помощью тест-полоски).Тип оценки зависит от срока гестации на момент диагностики маловодия. Например, визуализация нормальных мочевых путей плода с мочевым пузырем во время анатомического сканирования на сроке беременности 16–20 недель может указывать на некоторые другие причины маловодия, такие как PROM, если диагноз поставлен через 20 недель. Если визуализации анатомии плода мешает маловодие, можно рассмотреть возможность трансабдоминальной амниоинфузии (Таблица 4).
Олигогидрамнион, связанный с коморбидными состояниями
В этом случае лечение продиктовано сопутствующими заболеваниями. 12 В частности:
— Мочевые аномалии: Если аномалии несовместимы с перинатальной выживаемостью (например, двусторонняя агенезия почек) и пациентка решает продолжить беременность, следует избегать мониторинга плода. Если состояние совместимо с перинатальной выживаемостью, консультация детского уролога может пролить свет на оптимальные сроки родов в зависимости от размера плода и типа аномалии. Однако аномалии мочеиспускания обычно не влияют на время родов.
— FGR: Наличие олигогидрамниона является клинически важным предиктором исхода, особенно в сочетании с предполагаемой массой плода менее третьего процентиля (P = 0,007). 16 Однако сообщалось о ложноотрицательных результатах клинической или сонографической оценки предполагаемой массы плода. При неосложненных доношенных беременностях у плодов сообщалось о риске веса при рождении ниже 10-го процентиля с результатами U / S, соответствующими гестационному возрасту и изолированному олигогидрамниону (AFI <5 см). 14 Допплерография пупочной артерии была предложена для выявления случаев маловодия с худшим исходом независимо от предполагаемого веса плода. 17,18
— PROM : При наличии PROM остаточная AFV не должна влиять на пренатальный контроль до 34 недель беременности, когда обычно рекомендуются роды. 19 Наиболее опасным осложнением PPROM до 22 недель является гипоплазия легких, связанная с ранним ангидрамнионом.
Изолированное маловодие
Если у плода, показывающего нормальный рост, не обнаружено сопутствующих заболеваний, следует учитывать срок гестации.
— Недоношенные : Как обсуждалось выше, в недоношенном периоде следует использовать SDP, а не AFI. В большинстве случаев SDP <2 см не следует использовать в качестве единственного показания для доставки; возможно продление беременности под пристальным наблюдением. 13 Полное и стойкое ангидрамнион обычно считается показанием для родоразрешения после 32–34 недель, хотя исследований, которые могли бы помочь в управлении, нет.
Можно попытаться провести испытание материнской гидратации (вставка), а AFV можно будет пересмотреть через несколько часов.При наличии изолированного и стойкого олигогидрамниона наблюдение за плодом следует проводить два раза в неделю; роды могут быть ускорены при неутешительном тестировании плода или достижении доношенной беременности, когда потенциальный риск, связанный с маловодием, выше, чем риск, связанный с родами.
— Доношенные и отдаленные : Изолированное маловодие — не редкость. Когортные исследования показали связь между олигогидрамнионом и более высокими показателями индукции родов и кесарева сечения из-за неутешительного отслеживания ЧСС, 20 , а также неблагоприятного перинатального исхода. 21,14 Тенденции AFV в пределах нормы не имеют прогностического значения. 22 Некоторые поставщики услуг стимулируют роды по поводу олигогидрамниона в срок, чтобы снизить перинатальную заболеваемость и смертность, хотя качество доказательств низкое, а степень рекомендаций слабая. 23
Действительно, в литературе отсутствуют рандомизированные клинические испытания, чтобы выяснить, приводят ли вмешательства к улучшению перинатального исхода. 15 Обнаружение снижения AFV всегда следует сочетать с другими прогностическими факторами (включая цервикальную шкалу Бишопа), чтобы можно было более точно прогнозировать исход и информировать руководство. 2
Многоводие
Распространенность и причины
Распространенность маловодия колеблется от 1% до 2%. 1,25 В таблице 5 показаны наиболее часто используемые пороговые значения для AFV в зависимости от степени многоводия. 1,25
Идиопатическое многоводие чаще всего протекает в легкой форме (55%). Причины многоводия включают неконтролируемый материнский диабет; крупный плод для гестационного возраста или масса тела при рождении> 90-го процентиля; двигательные расстройства (нервно-мышечные расстройства), влияющие на глотание околоплодных вод плода; и многоплодная беременность (чаще всего в контексте синдрома переливания крови между близнецами, связанного с маловодием у одного близнеца).
Определенные аномалии плода (связанные или не связанные с генетическими заболеваниями) чаще связаны с тяжелым многоводием; сочетание FGR и многоводия указывает на хромосомную анеуплоидию (например, трисомию 18 или 13). 26 В таблице 6 показаны аномалии плода, описанные в связи с многоводием. Визуализация анатомии плода может быть затруднена из-за чрезмерного объема околоплодных вод (плод может располагаться далеко от ультразвукового датчика или движения плода могут быть чрезмерными).Размещение матери в боковом пролежне или выполнение амниоредукции может облегчить визуализацию У / С (Таблица 6).
Редкие состояния, связанные с многоводием, включают анемию плода и / или сердечную недостаточность (например, многоводие с водянкой), опухоли плаценты (например, хориоангиомы) и врожденные инфекции. После рождения в 25% случаев диагностируется аномалия, которая пренатально считалась идиопатической. 29
Последствия
Многоводие связано с повышенным риском неблагоприятных исходов беременности (в дополнение к сопутствующим морфологическим аномалиям): респираторный компромисс у матери, преждевременные роды, преждевременные роды («Зеркальный синдром»), неправильное предлежание плода, макросомия, выпадение пуповины, отслойка при разрыве плодных оболочек, послеродовая атония матки.
Эти осложнения повышают риск кесарева сечения и госпитализации новорожденных в реанимацию. 2 Общая перинатальная смертность при изолированном многоводии увеличивается в 2–5 раз по сравнению с беременностями с нормальной ФП. 2 Недавно сообщалось, что частота неблагоприятных исходов ниже при повышенном (> 8 см) SDP, но нормальном AFI (<25 см), чем при аномальных обоих измерениях. Это наблюдение предполагает, что диагностика многоводия на основе AFI является более точной. 25
Ведение
Первичная оценка
Провести всестороннюю U / S оценку биометрии плода, поиск аномалий, признаков инфекции плода (например, спленомегалии, гепатомегалии, печени или внутричерепных кальцификатов) или отек плода. Наблюдайте за движением плода, чтобы исключить неврологические заболевания. Получите максимальную систолическую скорость в средней мозговой артерии, чтобы исключить анемию плода. Осмотрите плаценту с помощью цветного и энергетического допплера, чтобы исключить плацентарные гемангиомы.
Если это не было сделано, проведите скрининг на сахарный диабет, поскольку сообщалось о линейной зависимости между AFI и центилями массы тела при рождении в плохо контролируемой популяции диабетиков. 30
Многоводие, связанное с коморбидными состояниями
Если обнаружены врожденные аномалии и / или FGR , запросите анализ хромосом плода или микроматрицу, а также материнское тестирование, чтобы исключить врожденные инфекции (например, цитомегаловирус, токсоплазмоз, и т.п.).
Если обнаружен отек плода , попросите непрямого Кумбса, чтобы исключить иммунную этиологию, а также обследование матери для исключения врожденных инфекций. Также оцените признаки сердечной недостаточности (например, регургитацию трискспидом, пульсацию в пупочной вене). Если многоводие связано с другими состояниями, лечение основывается на основном состоянии.
Изолированное многоводие
Наблюдение за состоянием плода Из-за вышеупомянутой связи между многоводием и неблагоприятным акушерским исходом некоторые эксперты предложили провести тестирование плода на наличие многоводия (например, NST еженедельно до родов). 31 Проверяйте AFV не реже, чем каждые 2–3 недели, а биометрию плода каждые 4 недели.
Биофизический профиль (BPP) может потребоваться, если возникают трудности при регистрации FHR. Будьте осторожны при интерпретации оценки BPP при многоводии, поскольку 2 балла за AFV в этих случаях не обязательно обнадеживают. Например, BPP может достигать 8/10 (2 балла за неутешительную NST) при наличии гипоксичного плода и неконтролируемом материнском диабете.
Лечить тяжелое и симптоматическое многоводие
В дополнение к мониторингу состояния плода могут быть приняты меры по снижению количества околоплодных вод, включая амниоредукцию (таблица 7). До 34 недель процедуре может предшествовать профилактический прием стероидов матери для улучшения зрелости легких плода (в случае, если процедура приводит к преждевременным родам и родам или вызывает отслойку плаценты).
Хотя тесты на зрелость легких плода можно оценить во время амниоредукции через 34 недели, их полезность ограничена, поскольку время родов в основном зависит от сопутствующих аномалий (с возможной потребностью в корректирующих операциях новорожденных) и материнских симптомов.
Срок поставки
При полигидрамнионе легкой и средней степени тяжести с обнадеживающим тестом плода нет необходимости менять стандартную акушерскую тактику.
При тяжелом многоводии следует соблюдать осторожность во время разрыва мембраны, чтобы избежать выпадения или отслоения пуповины. Одно из решений — выполнить амниоредукцию при ранних родах; в качестве альтернативы мембраны можно проткнуть иглой, чтобы обеспечить постепенное вытекание жидкости, или они могут быть разорваны при раннем раскрытии шейки матки, поскольку выпадение петли пуповины более распространено по мере увеличения раскрытия шейки матки.
Резюме
Отклонения от нормы AFV — как незначительные, так и чрезмерные — должны требовать проведения оценки основных причин. Уровень оценки и потенциальная этиология зависят от срока беременности на момент постановки диагноза, связанных аномалий U / S и состояния матери.
Ссылки
1. Harman CR. Аномалии околоплодных вод. Semin Perinatol. 2008; 32 (4): 288–294.
2. Моррис Р., Меллер С.Х., Тамблин Дж. И др.Ассоциация и прогнозирование измерений околоплодных вод для неблагоприятного исхода беременности: систематический обзор и метаанализ. BJOG. 2014; 121 (6): 686–699.
3. Гольдштейн РБ, Фили Р.А. Сонографическая оценка объема околоплодных вод. Субъективная оценка в сравнении с карманными измерениями. J Ultrasound Med .1988; 7 (7): 363–369.
4. Маганн EF, Chauhan SP, Barrilleaux PS, Whitworth NS, McCurley S, Martin JN. Ультразвуковая оценка объема околоплодных вод: цветная допплеровская гипердиагностика маловодия. Obstet Gynecol. 2001; 98 (1): 71–74.
5. Маганн Э. Ф., Ислер С. М., Чаухан С. П., Мартин Дж. Мл. Оценка объема околоплодных вод и биофизический профиль: смешение критериев. Акушерский гинекол . 2000. 96 (4): 640–642.
6. Практический бюллетень ACOG № 101: Ультрасонография во время беременности. Февраль 2009 г.
7. Маганн Э.Ф., Чаухан С.П., Баррилло П.С., Уитворт Н.С., Мартин Дж. Индекс околоплодных вод и единственный самый глубокий карман: слабые индикаторы аномальных объемов околоплодных вод. Obstet Gynecol. 2000; 96 (5 Pt 1): 737–740.
8. Маганн Э.Ф., Доэрти Д.А., Чаухан С.П., Буш Ф.В., Мекаччи Ф., Моррисон Дж.С. Насколько хорошо индекс амниотической жидкости и индексы самого глубокого кармана (ниже 3-го и 5-го и выше 95-го и 97-го перцентилей) предсказывают олигогидрамнион и гидрамнион? Ам Дж. Обстет Гинеколь . 2004. 190 (1): 164–169.
9. Набхан А.Ф., Абдельмула Ю.А. Индекс околоплодных вод в сравнении с одним самым глубоким вертикальным карманом в качестве скринингового теста для предотвращения неблагоприятного исхода беременности. Кокрановская база данных Syst Rev . 2008; 16 (3): CD006593.
10. Бромли Б., Харлоу Б.Л., Лабода Л.А., Бенасерраф Б.Р. Небольшой размер мешочка в первом триместре: предиктор неблагоприятного исхода для плода. Радиология. , 1991; 178 (2): 375–377.
11. Бронштейн М., Блюменфельд З. Олигогидрамнион в первом и втором триместре — предиктор неблагоприятного исхода для плода, за исключением ятрогенного олигогидрамниона после биопсии ворсинок хориона. Ультразвуковой акушерский гинекол . 1991. 1 (4): 245–249.
12. Shipp TD, Bromley B, Pauker S, Frigoletto FD Jr, Benacerraf BR. Исход одноплодной беременности с тяжелым олигогидрамнионом во втором и третьем триместрах. Ультразвуковой акушерский гинекол . 1996. 7 (2): 108–113.
13. Мур TR. Роль оценки околоплодных вод в показанных преждевременных родах. Semin Perinatol. 2011; 35 (5): 286–291.
14. Локателли А., Вергани П., Тосо Л., Вердерио М., Пецзулло Дж. К., Гидини А. Перинатальные исходы, связанные с маловодием при неосложненных сроках беременности. Арочный гинеколь акушерский . 2004. 269 (2): 130–133.
15. Росси А.С., Префумо Ф. Перинатальные исходы изолированного олигогидрамниона при доношенной и послеродовой беременности: систематический обзор литературы с метаанализом. евро J Obstet Gynecol Reprod Biol . 2013. 169 (2): 149–154.
16. Unterscheider J1, Daly S, Geary MP, et al. Оптимизация определения ограничения внутриутробного развития: многоцентровое проспективное исследование PORTO. Am J Obstet Gynecol. 2013; 208 (4): 290.e1–6.
17. Carroll BC, Bruner JP. Допплеровская велосиметрия пупочной артерии при беременности, осложненной маловодием. J Reprod Med. 2000; 45 (7): 562–566.
18. Morales-Roselló J, Khalil A, Morlando M, Papageorghiou A, Bhide A, Thilaganathan B. Изменения фетального допплера как маркер неспособности достичь потенциала роста в срок. Ультразвуковой акушерский гинекол . 2014. 43 (3): 303–310.
19. Американский колледж акушеров и гинекологов. Практический бюллетень No.139. Преждевременный разрыв плодных оболочек. Акушерский гинекол . 2013; 122 (4): 918–930.
20. Гош Г., Марсал К., Гудмундссон С. Индекс околоплодных вод при беременности низкого риска как тест при поступлении в родильное отделение. Acta Obstet Gynaecol Scand . 2002. 81 (9): 852–855.
21. Кейси Б.М., Макинтайр Д.Д., Блум С.Л. и др. Исходы беременности после дородовой диагностики олигогидрамниона на сроке беременности 34 недели или позже. Am J Obstet Gynecol .2000; 182 (4): 909–912.
22.Локателли А., Загарелла А., Тосо Л., Асси Ф., Гидини А., Биффи А. Серийная оценка индекса околоплодных вод при неосложненных доношенных беременностях: прогностическая ценность уменьшения околоплодных вод. J Matern Fetal Neonatal Med . 2004. 15 (4): 233–236.
23. Мозуркевич Э., Чилимиграс Дж., Кёпке Э., Китон К., Кинг В.Дж. Показания к индукции родов: обзор с наилучшими доказательствами. БЖОГ . 2009. 116 (5): 626–636.
24. Hofmeyr GJ, Gülmezoglu AM. Материнское увлажнение для увеличения объема околоплодных вод при маловодье и нормальном объеме околоплодных вод. Кокрановская база данных Syst Rev. 2002; 1: CD000134.
25. Pri-Paz S, Khalek N, Fuchs KM, Simpson LL. Максимальный индекс околоплодных вод как прогностический фактор при беременности, осложненной многоводием. Ультразвуковой акушерский гинекол . 2012. 39 (6): 648–653.
26. Сиклер Г.К., Нюберг Д.А., Сохэй Р., Люти Д.А. Многоводие и ограничение внутриутробного развития плода: грозное сочетание. J Ультразвуковое лечение . 1997. 16 (9): 609–614.
27. Эллиотт Дж. П., Сойер А. Т., Радин Т. Г., Стронг РЭ.Лечебный амниоцентез большого объема в лечении гидрамниона. Акушерский гинекол . 1994. 84 (6): 1025–1027.
28. Leung WC, Jouannic JM, Hyett J, Rodeck C, Jauniaux E. Связанные с процедурой осложнения быстрого амниодренажа при лечении многоводия. Ультразвуковой акушерский гинекол . 2004. 23 (2): 154–158.
29. Абеле Х., Старз С., Хоопманн М., Язди Б., Ралл К., Каган К.О. Идиопатическое многоводие и послеродовые аномалии. Диагностика плода Ther .2012. 32 (4): 251–255.
30. Винк Ю.Й., Погги С.Х., Гидини А, Спонг С.Ю. Индекс околоплодных вод и масса тела при рождении: есть ли связь у диабетиков с плохим гликемическим контролем? Ам Дж. Обстет Гинеколь . 2006; 195 (3): 848–850.
31. Маганн Э.Ф., Чаухан С., Доэрти Д.А. Обзор идиопатических водорослей и исходов беременности. Акушерско-гинекологический осмотр . 2007; 62: 795–802.
Индекс околоплодных вод — StatPearls
Введение
Индекс околоплодных вод — это стандартизированный способ оценки достаточности количества околоплодных вод во время беременности.Индекс околоплодных вод используется у пациенток на сроке не менее 24 недель с одноплодной беременностью. [1] [2] [3] [4]
Этиология и эпидемиология
Снижение диуреза плода может иметь ряд причин, которые делятся на две основные категории: обструкция мочевыводящих путей плода и снижение продукции мочи почками плода. Обструкция мочевыводящих путей может возникать в любом месте мочевыводящих путей плода и может иметь катастрофические последствия для плода. Снижение выработки мочи почками плода обычно отражает недостаточный приток крови к почкам плода, вызванный шунтированием кровотока плода от почек к сердцу и мозгу.Это тот же механизм, который вызывает олигурию у взрослых в критическом состоянии. [5] [6] [7]
Oligohydramnios
Когда плод получает достаточное количество питательных веществ и кислорода из плаценты, кровь отводится от почки плода, снижается скорость клубочковой фильтрации и уменьшается диурез. Следовательно, уменьшение объема околоплодных вод из-за снижения выработки мочи почками плода является отражением хронической гипоперфузии плода.
Олигогидрамнион также может возникать из-за разрыва амниотической оболочки пациента и вытекания околоплодных вод из матки.
Многоводие
Нормальный плод постоянно глотает околоплодные воды и мочится для выделения большего количества жидкости. Если плод не может проглотить обычное количество околоплодных вод, это может привести к многоводию. Это может произойти из-за пороков развития желудочно-кишечного тракта, неврологических проблем плода, таких как анэнцефалия, или механической обструкции пищевода другими внутригрудными процессами.
Повышенное производство околоплодных вод происходит в результате полиурии плода, например, при неконтролируемом диабете матери с постоянно повышенным уровнем сахара в крови матери.В этих случаях это может быть связано с макросомией плода.
Многие случаи многоводия являются идиопатическими, что означает отсутствие определенной причины.
Патофизиология
Олигогидрамнион
Поскольку околоплодные воды в основном состоят из мочи плода, низкого объема околоплодных вод или олигогидрамниона, как правило, это указывает либо на диурез плода, либо на вытекание околоплодных вод из матки, например, когда вода у пациентки перерывы.
Многоводие
Многоводие, или увеличение объема околоплодных вод, также имеет ряд потенциальных причин с двумя основными общими механизмами: уменьшение глотания околоплодных вод плодом или увеличение продукции околоплодных вод плодом.Многоводие может привести к чрезмерному растяжению беременной матки, особенно в тех случаях, когда плод нормального размера или большого для фиников, что увеличивает риск преждевременных схваток и преждевременных родов у пациентки, а также преждевременного разрыва плодных оболочек, при котором у пациентки разрывается вода. до начала родов. Чрезмерное растяжение матки также является фактором риска послеродового кровотечения после родов.
Требования к образцам и процедура
Матку следует разделить на четыре квадранта для оценки индекса околоплодных вод.Каждый квадрант следует исследовать систематически. Ультразвуковой преобразователь следует держать перпендикулярно позвоночнику пациента, а не перпендикулярно коже пациента, как это делается в большинстве других ультразвуковых исследований, и его следует удерживать в аксиальной плоскости (выемка справа от пациента). Это гарантирует, что каждый карман жидкости измеряется в одной плоскости. Следует определить и измерить самый глубокий вертикальный карман жидкости в каждом квадранте, и эти четыре измерения следует сложить вместе, чтобы рассчитать общий индекс амниотической жидкости.Штангенциркуль следует ориентировать вертикально. Цветной допплер обычно помещается поверх кармана с жидкостью, чтобы гарантировать, что карман не содержит каких-либо сегментов пуповины, которые не всегда хорошо видны при визуализации в B-режиме (стандартная двухмерная шкала серого). Штангенциркуль не должен пересекать какие-либо сегменты пуповины или какие-либо части плода.
Альтернативные измерения объема околоплодных вод
При беременности менее 24 недель или при многоплодной беременности используется единственный самый глубокий карман.Методика, используемая для измерения одного самого глубокого кармана (также называемого максимальным вертикальным карманом), идентична измерению количества околоплодных вод в четырех квадрантах, используемых для определения индекса околоплодных вод. Следует исследовать всю матку, определить и измерить единственный самый глубокий вертикальный карман жидкости. Нормальный одиночный самый глубокий карман составляет от 2 до 8 см (менее 2 см — маловодие, более 8 см — многоводие). [8] [9]
Результаты, отчеты, важные выводы
Биофизический профиль
Объем околоплодных вод также является частью биофизического профиля плода, специального вида ультразвукового исследования, используемого для оценки состояния плода.Биофизический профиль состоит из четырех сонографических компонентов, каждый из которых должен быть виден в течение 30 минут после запуска ультразвука:
Дыхание плода (непрерывное движение диафрагмы плода в течение минимум 30 секунд)
Движение плода (минимум три дискретных движения тела или конечностей плода)
Тонус плода (по крайней мере одно активное разгибание конечности плода с возвратом к сгибанию или открытию и закрытию руки плода)
Объем околоплодных вод (один самый глубокий карман размером не менее 2 см)
Если возможно, также выполняется нестрессовый тест плода (отслеживание сердечного ритма плода) с биофизическим профилем, всего для пяти компонентов.
Ожидается, что здоровый доношенный плод, который не находится в условиях физиологического стресса, продемонстрирует все четыре этих поведения на УЗИ. Недоношенные плоды могут не демонстрировать все эти формы поведения, поэтому ведение беременностей, при которых плод не демонстрирует все четыре описанных поведения, зависит от гестационного возраста и от того, какие факторы являются аномальными.
Клиническая значимость
Нормальный индекс околоплодных вод составляет от 5 см до 25 см при использовании стандартного метода оценки.Менее 5 см считается маловодием, а более 25 см — многоводием.
Улучшение результатов группы здравоохранения
Медицинские работники, включая практикующую медсестру, наблюдающую за беременными пациентами, должны знать об индексе околоплодных вод. Это индикатор благополучия плода и часть биофизического профиля. При подозрении на проблему во время беременности пациентку следует направить к акушеру, который может назначить УЗИ для определения AFI.Устойчиво низкие уровни AFI во время беременности могут быть связаны с врожденным дефектом плода. (Уровень II)
Вопросы для продолжения обучения / повторения
Ссылки
- 1.
- Мадендаг Y, Мадендаг И.С., Сахин Э., Айдин Э., Сахин М.Э., Акмаз Г. Насколько хорошо популярные ультразвуковые методы оценивают объем околоплодных вод и диагностировать олигогидрамнион на самом деле? Ультразвук, март 2019; 35 (1): 35-38. [PubMed: 30601443]
- 2.
- Cheung CY, Робертс VHJ, Frias AE, Brace RA.Влияние материнской диеты западного типа на объем околоплодных вод и профили амнионного VEGF на нечеловеческой модели приматов. Physiol Rep.2018 Октябрь; 6 (20): e13894. [Бесплатная статья PMC: PMC6199415] [PubMed: 30353684]
- 3.
- Zhang Y, Yu Y, Chen L, Zhao W, Chu K, Han X. Факторы риска внутриамниотической инфекции, связанные с индукцией с помощью одного баллона Катетер: исследование случай-контроль. Gynecol Obstet Invest. 2019; 84 (2): 183-189. [PubMed: 30332669]
- 4.
- Березовский А., Ашвал Э., Хирш Л., Йогев Ю., Авирам А.Преходящее изолированное многоводие и перинатальные исходы. Ultraschall Med. 2019 декабрь; 40 (6): 749-756. [PubMed: 30253428]
- 5.
- Криспин Э., Березовский А., Чен Р., Мейзнер И., Визнитцер А., Хадар Э., Бардин Р. Обновление номограмм индекса околоплодных вод в соответствии с перинатальным исходом. J Matern Fetal Neonatal Med. 2020 Янв; 33 (1): 113-119. [PubMed: 30021504]
- 6.
- Кель С. [Индекс одиночной глубочайшей вертикальной полноты или индекса околоплодных вод как оценочный тест для прогнозирования неблагоприятного исхода беременности (испытание SAFE): многоцентровое открытое рандомизированное контролируемое испытание].Z Geburtshilfe Neonatol. 2018 Февраль; 222 (1): 28-30. [PubMed: 29499583]
- 7.
- Ли Ю.Дж., Ким С.К., Джу Дж.К., Ли Д.Х., Ким К.Х., Ли К.С. Индекс околоплодных вод, единственный самый глубокий карман и трансвагинальная длина шейки матки: параметр прогнозируемой задержки родов при преждевременном преждевременном разрыве плодных оболочек. Тайвань J Obstet Gynecol. 2018 июн; 57 (3): 374-378. [PubMed: 29880168]
- 8.
- Мусави А.С., Хашеми Н., Кашанян М., Шейхансари Н., Бордбар А., Параши С. Сравнение материнских и неонатальных исходов PPROM в случаях индекса амниотической жидкости (AFI) больше и менее 5 см.J Obstet Gynaecol. 2018 июл; 38 (5): 611-615. [PubMed: 29426264]
- 9.
- Blitz MJ, Rochelson B, Stork LB, Augustine S, Greenberg M, Sison CP, Vohra N. Влияние индекса массы тела матери и индекса амниотической жидкости на точность сонографической оценки плода Вес на поздних сроках беременности. Am J Perinatol. 2018 ноя; 35 (13): 1235-1240. [PubMed: 29320802]
Почему уровень околоплодных вод во время беременности имеет значение
Есть много причин, по которым у вас может быть слишком много или слишком мало околоплодных вод во время беременности.Вот что вам нужно знать.
Во время 30-недельного дородового осмотра , живот Али Фини был маленького размера, поэтому ее акушер послал ее на УЗИ. Она пошла в больницу на сканирование во время обеденного перерыва в день обучения замене декретного отпуска, но не вернулась в офис. Когда УЗИ показало, что околоплодные воды у Фини опасно низки, ей быстро провели нестрессовый тест , чтобы проверить движения ребенка и частоту сердечных сокращений .Если результаты были ненормальными, ее предупредили, что ей может потребоваться экстренное кесарево сечение.
«Это был стресс, и у меня был миллион вопросов», — говорит мама из Оттавы, которая в то время жила в Ванкувере. «Мне было интересно, Я это сделал? Это потому, что я пью кофе в день? ”
При проверке пульс ребенка в норме, и она двигалась нормально. Но Фини немедленно поместили на модифицированный постельный режим и попросили пить много воды, чтобы у нее образовалась жидкость.С этого момента Фини говорит, что поставила перед собой цель выпивать 20 стаканов воды в день и отказалась от утреннего кофе. (Во время беременности можно пить нормальное количество воды в день — восемь стаканов. Это был личный выбор Фини — полностью отказаться от кофе. Во время беременности рекомендуется ограничить дозу кофеина 200–300 мг в день. )
Синдром HELLP: редкое и опасное заболевание беременности, о котором вы должны знать. Вместо того, чтобы проводить свой третий триместр, упаковывая вещи в офисе, просматривая детского снаряжения в бутиках и отправляясь на долгие прогулки по пляжу с мужем, Фини работала удаленно, делала покупки в Интернете и ходила в больницу два или три раза в неделю. для мониторинга.
«Амниотическая жидкость обеспечивает защиту, амортизацию и приятную теплую среду для развития и роста ребенка», — говорит Кеннет Лим, руководитель отделения медицины плода женской больницы Британской Колумбии в Ванкувере. «Это также приблизительный показатель состояния здоровья ребенка».
Уровень околоплодных вод оценивается во время обычного ультразвукового исследования. Если ваше последнее УЗИ было на отметке 20 недель , и у вас нет расписания другого, вы узнаете о проблеме с уровнем жидкости только на более поздних сроках беременности, если вы или ваш поставщик заметите другие проблемы, и дополнительное УЗИ будет выполнено.(Например, если ваша шишка не соответствует гестационному возрасту; если произошло снижение шевеления плода; если у вас высокое кровяное давление; или если ваш врач или акушерка подозревают, что у ребенка может быть тазовое предлежание .)
Существуют разные методы измерения околоплодных вод, но Общество акушеров и гинекологов Канады (SOGC) рекомендует измерять на ультразвуковом изображении единственный самый глубокий карман жидкости. Карман глубже восьми сантиметров и шире одного сантиметра означает, что у вас слишком много жидкости, известной как многоводие.Карман менее двух сантиметров в глубину и один сантиметр в ширину считается маловодием. Менее 10 процентов женщин будут иметь маловодие или многоводие, диагностированное на УЗИ. Оба состояния могут вызывать осложнения или быть признаком основного заболевания у ребенка или матери.
Амниотическая жидкость поступает из разных источников: от плода, плаценты и матери. Во втором триместре моча становится основным ингредиентом, когда ребенок начинает глотать жидкость и его почки начинают работать.Амниотическая жидкость способствует развитию костей, мышц, легких и пищеварительной системы ребенка и предотвращает сдавливание пуповины. На 20 неделе беременности у женщины выпадает около 400 миллилитров жидкости. Объем удваивается до 800 миллилитров на сроке 28 недель беременности и остается на этом уровне до 37 недель , когда он начинает снижаться. Когда младенцы рождаются, в их амниотическом мешке содержится от 400 до 500 миллилитров — это примерно две чашки жидкости.
«Жидкость вокруг вашего ребенка в матке — это баланс между производством и удалением», — говорит Лим.«Каждый раз, когда мы диагностируем высокий или низкий уровень жидкости, появляется еще один вопрос: Почему? ”
Наиболее частым объяснением нехватки жидкости является утечка из амниотического мешка. У матери также может быть обезвоживание или проблемы с плацентой. Иногда у ребенка проблемы с почками или закупорка мочевыводящих путей, или может накапливаться избыток жидкости, когда ребенок испытывает проблемы с глотанием из-за врожденного дефекта. Диабет у ребенка или матери также может привести к многоводию.
Часто причина неизвестна, как в случае с Фини. К 36 неделе у нее увеличилось количество жидкости до нормального уровня, но ее ребенок был тазовым предлежанием, вероятно, из-за того, что у нее не было достаточно воды, чтобы помочь ей занять положение. У Фини было плановое кесарево сечение в 38 недель , и ребенок Слоан родился здоровым и без осложнений.
«Будет много случаев, когда будет много жидкости или мало жидкости, и ребенок будет в полном порядке», — говорит Лим. «Мы всегда должны помнить, что это не обязательно означает, что что-то не так.Но чем хуже становится, тем больше вероятность того, что действительно что-то не так, и медицинский работник должен решить эту проблему ».
Обычно женщины с высоким или низким уровнем жидкости находятся под тщательным наблюдением. В серьезных случаях может потребоваться удаление околоплодных вод с помощью иглы или — в редких случаях, в очень особых обстоятельствах — через катетер можно добавить жидкость (обычно физиологический раствор), — говорит Лим. Иногда избыток жидкости обманывает организм женщины, заставляя его думать, что пора рожать, что приводит к преждевременным родам.
Это был самый большой страх Стефани Сомерс. Узнав, что у нее гестационный диабет от второго ребенка, вскоре ей был поставлен диагноз многоводия: 29 недель . Ее предупредили, что, возможно, придется удалить часть жидкости. К 37 неделям в Сидни, Британская Колумбия, у мамы было 42 недели , и у ее ребенка также был тазовый предлежание, потому что у нее было так много лишней воды, чтобы покачиваться. «Вот тогда стало по-настоящему страшно, — говорит Сомерс. «Мне сказали, что если у меня разольется вода, я должен немедленно ехать в больницу.”
Врачи беспокоились о выпадении пуповины, когда пуповина выходит раньше ребенка, из-за положения ребенка и объема жидкости. Как только Сомерс почувствовала щекотку от схватки, она направилась в больницу, где ей сделали кесарево сечение. «Ух ты! Это много воды », — сказал кто-то в родильном отделении, когда родилась маленькая Далила.
В то время как женщины с олигогидрамнионом и многоводием подвергаются большему риску преждевременных родов, кесарева сечения и мертворождения, у большинства матерей рождаются здоровые дети.«В большинстве случаев все будет хорошо», — говорит Лим. «Плохие результаты в связи с аномалиями околоплодных вод встречаются редко».
Подробнее:
Почему важен подсчет ударов во время беременности
Кофеин во время беременности: это безопасно?
Амниотическая жидкость
Амниотическая жидкость — это жидкость, которая окружает вашего ребенка во время беременности. Это очень важно для развития вашего ребенка.
Как околоплодные воды сохраняют здоровье вашего ребенка?
Во время беременности ваш ребенок растет внутри амниотического мешка (сумки) внутри вашей матки (матки). Мешочек наполнен околоплодными водами. Этот мешок образуется примерно через 12 дней после того, как вы забеременели. Жидкость:
- Подушки и защита вашего ребенка
- Поддерживает стабильную температуру вокруг вашего ребенка
- Помогает легким вашего ребенка расти и развиваться, потому что ваш ребенок вдыхает жидкость
- Помогает развитию пищеварительной системы вашего ребенка, потому что ребенок глотает жидкость
- Помогает мышцам и костям вашего ребенка развиваться, потому что он может двигаться в жидкости
- Защищает пуповину (пуповину, по которой пища и кислород от плаценты к ребенку) не сдавливается
В первые недели беременности околоплодные воды в основном представляют собой воду, которая поступает из вашего тела.Примерно через 20 недель беременности моча ребенка составляет большую часть жидкости. Амниотическая жидкость также содержит питательные вещества, гормоны (химические вещества, вырабатываемые организмом) и антитела (клетки организма, которые борются с инфекцией).
Сколько должно быть околоплодных вод?
Количество околоплодных вод увеличивается примерно до 36 недель беременности. В то время она составляет около 1 литра. После этого количество околоплодных вод обычно начинает уменьшаться.
Иногда бывает слишком мало или слишком много околоплодных вод.Слишком мало жидкости называется олигогидрамнионом. Слишком много жидкости называется многоводием. Любой из них может вызвать проблемы у беременной женщины и ее ребенка. Однако даже в этих условиях большинство детей рождаются здоровыми.
Цвет околоплодных вод о чем-нибудь говорит?
Нормальные околоплодные воды прозрачные или с желтым оттенком. Жидкость, которая выглядит зеленой или коричневой, обычно означает, что у ребенка прошла первая дефекация (меконий) в утробе матери. (Обычно у ребенка появляется первое испражнение после рождения.)
Если у ребенка меконий выделяется в утробе матери, он может попасть в легкие через околоплодные воды. Это может вызвать серьезные проблемы с дыханием, называемые синдромом аспирации мекония, особенно если жидкость густая.
Некоторым младенцам, находившимся в околоплодных водах, содержащих меконий, может потребоваться лечение сразу после рождения, чтобы предотвратить проблемы с дыханием. Другие дети, здоровые при рождении, могут не нуждаться в лечении, даже если в околоплодных водах содержится меконий.
Последнее обновление: сентябрь 2020 г.
Каким должен быть оптимальный интервал между двумя ультразвуковыми исследованиями?
Справочная информация .Индекс амниотической жидкости (AFI) является одним из основных и решающих компонентов биофизического профиля плода и сам по себе может предсказать исход беременности. Очень низкие значения связаны с задержкой внутриутробного развития и почечными аномалиями плода, тогда как высокие значения могут указывать на аномалии желудочно-кишечного тракта плода, сахарный диабет у матери и т. Д. Однако, прежде чем принимать решение о стандартах отсечения аномальных значений для местного населения, следует определить нормальный диапазон для конкретного гестационного возраста и идеальный интервал тестирования. Цели . Установить референсные стандарты для AFI для местного населения после 34 недель беременности и определить оптимальный интервал сканирования для оценки AFI в третьем триместре у антенатальных женщин с низким риском. Материалы и методы . Проспективная оценка AFI была проведена у 50 здоровых беременных женщин в возрасте от 34 до 40 недель с недельными интервалами. Динамика объема околоплодных вод изучалась с увеличением гестационного возраста. В исследование были включены только одноплодные беременности низкого риска с точно установленным гестационным возрастом, которые были доступны для всех еженедельных сканирований от 34 до 40 недель.Женщины с гестационным или явным сахарным диабетом, гипертоническими нарушениями беременности, преждевременным разрывом плодных оболочек и врожденными аномалиями у плода, а также женщины, родившие до 40 полных недель, были исключены из исследования. Для измерения AFI полость матки была условно разделена на четыре квадранта вертикальной и горизонтальной линиями, проходящими через пупок. Трансабдоминальный зонд с линейной решеткой использовался для измерения самого большого вертикального кармана (в см) в перпендикулярной плоскости к коже живота в каждом квадранте.Индекс околоплодных вод был получен путем сложения этих четырех измерений. Статистический анализ проводился с использованием программного обеспечения SPSS (версия 16, Чикаго, Иллинойс). Кривые процентилей (5-й, 50-й и 95-й центили) были построены для сравнения с другими исследованиями. Коэффициент Коэна использовался для изучения величины изменений в разные промежутки времени. Результатов . Начиная с 34 недель до 40 недель, было доступно 50 ультразвуковых измерений на каждом сроке беременности. Среднее значение (стандартное отклонение) значений AFI (в сантиметрах) составило 34 Вт: 14.59 (1,79), 35 Вт: 14,25 (1,57), 36 Вт: 13,17 (1,56), 37 Вт: 12,48 (1,52), 38 Вт: 12,2 (1,7) и 39 Вт: 11,37 (1,71). Граница 5-го процентиля составила 8,7 см на 40 неделе. По мере приближения срока беременности наблюдалось постепенное снижение значений AFI. Значительное снижение AFI было отмечено с двухнедельными интервалами. Кривая AFI, полученная в результате исследования, значительно различалась по сравнению с уже опубликованными данными как из Индии, так и за рубежом. Заключение . Установлен нормативный диапазон значений AFI в конце третьего триместра.Заметные изменения произошли в значениях AFI по мере того, как срок беременности продлился на две недели. Следовательно, после 34 недель беременности рекомендуется проводить наблюдение за дородовыми женщинами из группы низкого риска каждые две недели. Кривые процентилей AFI, полученные в результате настоящего исследования, могут быть использованы для обнаружения аномалий околоплодных вод у нашей популяции.
1. Введение
Конечной целью программы дородового наблюдения является улучшение перинатального исхода и снижение внутриутробной гибели плода, помимо предотвращения материнской заболеваемости и смертности [1, 2].Плод, находящийся в состоянии дистресса, должен быть идентифицирован как можно раньше, чтобы своевременные роды не только спасли плод, но и предотвратили долгосрочные неврологические нарушения, такие как повреждение центральной нервной системы плода [3]. Хотя считается, что такое событие чаще встречается при беременностях с высоким риском, плоды, принадлежащие матерям с низким риском, не обладают полным иммунитетом [4]. Существуют определенные рекомендации по частоте дородового тестирования беременных женщин с высоким риском, но что составляет идеальную программу скрининга беременных с низким риском, все еще неизвестно [5].
Оценка околоплодных вод с помощью ультразвука является одним из важных инструментов оценки здоровья плода во всех категориях риска, особенно после периода жизнеспособности [6]. Хотя существует несколько способов [7] оценки количества околоплодных вод, от клинической пальпации до измерения одного самого глубокого вертикального кармана [8], индекса околоплодных вод (AFI) четырехквадрантным методом, как описано Phelan et al. [9] в 1987 году, и среди них AFI до сих пор является популярным и надежным методом количественного определения околоплодных вод.AFI является одним из важнейших компонентов биофизического профиля плода (ДПП), и его значения хорошо коррелируют с адекватностью перфузии почек плода. Обычно он достигает пика на сроке от 32 до 34 недель беременности, после чего происходит постепенное уменьшение амниотической жидкости из-за увеличения концентрирующей способности почек плода [10]. Однако резкое снижение его количества может указывать на лежащую в основе плацентарную недостаточность, которая имеет определенные последствия для растущего плода. Значения от 8 до 25 считаются нормальными, 5–8 — низкими — нормальными и менее 5 — олигоамнионами [11].При значениях менее 5 выше частота перинатальной заболеваемости и смертности, и во многих случаях немедленные роды — единственный выход [12, 13]. Следовательно, очень важно сканировать пациента, чтобы периодически замечать такую тенденцию во время дородовых посещений. AFI является пятым параметром в традиционном пятиточечном биофизическом профиле и вторым параметром в быстром двухточечном модифицированном BPP (второй параметр — NST) [14]. Хотя не существует определенного указанного протокола для выявления скомпрометированного плода, многие считают, что всем женщинам из группы риска следует предлагать раз в две недели нестрессовый тест и оценку AFI [15].Но что представляет собой идеальную частоту мониторинга AFI при беременности с низким уровнем риска, все еще неизвестно. Частое наблюдение увеличивает расходы и увеличивает беспокойство матери, а оптимизация ультразвуковых исследований — это необходимость дня.
Настоящее исследование представляет собой попытку изучить величину уменьшения AFI в третьем триместре и интервал сканирования для выявления значительного изменения, тем самым сформулировав рекомендации по дородовым ультразвуковым исследованиям у женщин с низким риском.
2. Цели и задачи
Целью настоящего исследования является (1) изучение модели изменения AFI на еженедельной основе с 34 недель до родов; (2) составление референсных диапазонов AFI от 34 до 40 недель гестации; (3) найти временной интервал, к которому происходит значительное снижение AFI, что поможет акушеру спланировать идеальный протокол дородового ультразвукового исследования в третьем триместре.
3. Материалы и методы
Это проспективное обсервационное исследование, проведенное на кафедре акушерства и гинекологии Медицинского колледжа Кастурба, Манипал, с января 2012 года по декабрь 2012 года. Перед исследованием было получено одобрение институционального этического комитета. Критериями включения были одноплодная беременность с низким риском, начальный срок беременности 34 недели, достоверный последний менструальный цикл и даты, коррелированные и подтвержденные сравнением с CRL в первом триместре (длина крестца макушки).После того, как исходные критерии были выполнены, те, у кого впоследствии были диагностированы отклонения объема ликвора из-за таких состояний, как гипертензивные расстройства, гестационный диабет и плацентарная недостаточность, были исключены из исследования для получения нормативных данных. В исследование были включены только те пациенты, которые родили через 40 недель, поскольку нам нужны были продольные данные до срока. Последними объектами исследования были 50 беременных женщин с низким риском, которым проводились серийные сканирования с недельным интервалом, начиная с 34 недель до срока.
Субъекты принадлежали к местному населению, состоящему в основном из сообществ Тулува, Биллава, Бунт, Корага, Кулала, Девадига, Конкани, Брахманов Шивалли, Муслима Байри и католиков. Женщины были среднего телосложения, средний рост составлял от 152 до 156 см, а вес перед беременностью составлял от 45 до 50 кг.
Ультразвуковое исследование проводилось после указания пациентке опорожнить мочевой пузырь. Обследования проводились выпуклой 3.Зонд 5 МГц (ультразвуковое оборудование Philips HD11XE). Пациенту было предложено лечь в положение лежа на спине. Матку произвольно поделили на четыре квадранта, используя черную линию в качестве вертикальной линии и поперечной линии, проходящей через пупок, как описано Phelan et al. [9]. Датчик помещали в каждый из этих квадрантов в сагиттальной плоскости, перпендикулярной животу пациента, и рассчитывали максимальную глубину околоплодных вод в сантиметрах без учета петель пуповины и мелких частей плода. Были приняты меры предосторожности, чтобы избежать чрезмерного давления на датчик, поскольку это может изменить измерения AFI.Значения всех четырех квадрантов были добавлены, чтобы получить окончательный индекс амниотической жидкости (AFI).
3.1. Оценка размера выборки
Khadilkar et al. [16] из отделения акушерства и гинекологии Медицинского колледжа Гранта, Мумбаи, провели проспективное перекрестное исследование на здоровых беременных с низким уровнем риска, чтобы получить гестационный референсный диапазон для AFI среди индийских женщин. Они отметили, что среднее и стандартное отклонение AFI (см) на 34 неделе беременности составило 14,2 и 2.4 соответственно. Мы предположили, что разница в 1,5 см в средних значениях AFI будет значительно отличаться от нормальных значений, и соответственно рассчитали размер выборки, чтобы показать желаемый уровень мощности 90% и уровень значимости 0,05, используя формулу где (критическое значение, которое отделяет центральные 95% распределения от 5% в хвостах), (критическое значение, которое отделяет нижние 10% распределения от верхних 90%), = стандартное отклонение и = разница двух средних.
Соответственно, было подсчитано, что потребуется 27 пациентов, и мы решили набрать 50 пациентов, чтобы получить удовлетворительные результаты.
4. Статистические методы
Данные анализировали с использованием SPSS версии 16 для окон (SPSS Inc., Чикаго, Иллинойс, США). Описательный анализ был проведен для получения среднего значения, стандартного отклонения и процентилей для AFI от 34 до 40 недель. Microsoft Excel 2010 использовался для построения значений процентилей (5, 50 и 95) для разных сроков беременности.Для поиска наилучшего соответствия использовался полиномиальный регрессионный анализ 3-го порядка. Снижение значения AFI рассчитывалось с недельным интервалом, а величина изменения анализировалась с помощью оценки размера эффекта (коэффициент Коэна) [17].
Формула Коэна имеет следующий вид: где и — средние, и — стандартные отклонения двух групп.
5. Результаты
Из 50 пациентов в возрасте от 22 до 28 лет, отобранных для исследования, более половины (32 пациента, 64%) были первородящими, а 18 (36%) — мультигравидными.Ни у кого из них не было антенатальных осложнений. Все они были доставлены в срок от 39+ до 40 недель. 16 (32%) пациенткам потребовалось кесарево сечение по акушерским показаниям, таким как неудачная индукция, цефалопропорция и дистресс плода во время родов. Средняя (стандартное отклонение) масса новорожденных при рождении (измеренная в кг) составляла 2,83 (0,34), с оценкой APGAR на 1-й минуте (среднее и стандартное отклонение) 8,48 (1,09) и APGAR на 5-й минуте было 8,72 (1,01). Как упоминалось в методологии, мы исключили тех, кто родил раньше срока, так как нам требовалась AFI на сроке от 34 до 40 недель для целей анализа.
В таблице 1 описаны описательные данные для AFI. Значения AFI различались на протяжении всей беременности, и по мере наступления беременности они постепенно снижались. 5-й, 50-й и 95-й процентили варьировались от 11,7, 14,6 и 17,3 соответственно на 34 неделе до 8,7, 10,8 и 13,7, соответственно, на 40 неделе. Интересно отметить, что все значения находились в диапазоне от 8 до 25 см (что является принятым и установленным нормальным диапазоном для значений AFI во всем мире). Максимальное значение AFI у любого отдельного пациента было 17.6 см и минимум 8,5 см в нашей серии дородовых беременных из группы низкого риска. Если минимальный (5-й центиль) и максимум (95-й центиль) рассматривать как нормальный диапазон, было отмечено, что соответствующие значения также были разными в разном гестационном возрасте; чем больше срок беременности, тем меньше значения. Эти изменения графически представлены на рисунке 1.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Мы использовали разницу средних значений за одну неделю до следующей недели, чтобы оценить тенденцию к уменьшению амниотической жидкости 34 до 40 недель беременности (Таблица 2). Темной заштрихованной областью отмечены ячейки, в которых вычисления не требуются, поскольку они относятся к той же или предыдущей неделе. Можно видеть, что многие ячейки имеют значения меньше 1, но все же разница может быть вычислена статистически значимой, если были применены обычные статистические тесты, такие как парный тест, и, следовательно, мы использовали тест Коэна, который очень хорошо определяет величину изменения.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Сравнение не выполнено. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В таблице 3 указаны значения Коэна для недельного сравнения, и можно увидеть, что в ближайшую неделю не было больших изменений, но изменения стали значительными, когда интервал между двумя сканированиями составлял более 2 недель или более в большинстве случаев. сравнения. Следовательно, из этой таблицы есть веские доказательства того, что объем ликвора значительно уменьшается в течение 14 дней у дородовых женщин с низким риском.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 0,2–0,49 малый эффект, 0,5–0,8 средний эффект и> 0,8 большой эффект. # Сравнение не выполнено. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Наши результаты показали, что начиная с 34 недель и далее наблюдается постепенное снижение AFI. Используя полиномиальный регрессионный анализ, мы установили эталонные стандарты для диапазонов AFI от 34 до 40 недель (рисунок 2). Регрессионный анализ также показал, что существует хорошая степень корреляции между GA (гестационным возрастом) и AFI (до 0.95; ).
Следующие уравнения были получены с помощью полиномиальной регрессии третьей степени с использованием (AFI в см) в качестве зависимой переменной и (срок беременности в неделях) в качестве независимой переменной, где, и указывают значения 5-го, 50-го и 95-го центилей для AFI и GA указывает срок беременности в неделях:
6. Обсуждение
Производство и регулирование околоплодных вод — это сложный и динамичный процесс, в котором участвует плод, плацента и мать. Объем околоплодных вод постепенно увеличивается до 32–34 недель беременности, а затем постепенно уменьшается до срока [18, 19].Критический диапазон AFI от 8 до 25 см означает благополучие плода, а отклонение от этого диапазона связано с увеличением числа осложнений у плода и матери, связанных с олигоамнионом и многоводием. Значения AFI в третьем триместре пропорциональны продукции мочи плода [20, 21] и, следовательно, в пределах нормы указывают на хорошую перфузию плаценты и перенос питательных веществ и кислорода плода. Таким образом, мониторинг AFI стал стандартом дородовой помощи.
Референсные стандарты средних значений AFI сильно различаются в зависимости от населения, расы и географии.В таблице 4 наш результат сравнивается с результатами других авторов [16, 22–25]. Мы также графически интерпретировали результаты других исследований (средние значения или значения 50-го процентиля) на Рисунке 3. Однако заметно, что большинство исследований согласны с тем, что начиная с 34 недель и далее происходит постепенное падение значений AFI. Два исследования [16, 25] проводились в Индии, но зарегистрированный диапазон AFI имеет широкий диапазон. Это может быть связано с тем, что их наблюдения были основаны на ретроспективных данных поперечного сечения. Примечательно, что эталонные значения AFI, опубликованные Singh et al.на 2–3 см больше, чем во всех других сериях на всех сроках беременности; мы предполагаем, что это может быть связано с тем, что исследование проводилось в больнице Indraprastha Apollo в Нью-Дели, где обслуживают пациентов с очень высоким социально-экономическим статусом. Khadilkar et al. сообщили о своих выводах от пациентов, посещающих дородовую клинику Грант-медицинского колледжа, Бомбей, и наши результаты также совпадают с их данными. Следовательно, можно предположить, что стандарты AFI должны быть определены для конкретных групп населения, чтобы устранить предвзятость, обусловленную социально-экономическими группами, географическим положением, расой и т. Д.Однако следует отметить, что почти все авторы сообщают об устойчивом снижении значений AFI с увеличением гестационного возраста, за исключением Birang et al. из Ирана. Их серии включали ретроспективные данные поперечного сечения, и их количество отличалось от минимум 12 наблюдений на 35 неделе до максимума 68 наблюдений на 39 неделе. Это могло быть причиной того, что они обнаружили быстрое падение AFI с 34 до 35 недель, выход на плато между 37 и 39 неделями и снова медленное падение на 40 неделе. Такие наблюдения указывают на слабость поперечной когорты, поскольку одни и те же пациенты не наблюдаются последовательно.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
 Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
