Скованность в ногах
В возрасте люди обнаруживают, что появляется скованность в ногах после трудового дня или продолжительных прогулок. Сначала нет никаких внешних проявлений – просто нижние конечности становятся тяжелыми и неподвижными.
Постепенно даже минимальные физические нагрузки в виде плавания или пробежки усиливают симптоматику, что свидетельствует о развитии патологических процессов.
Кровообращение в организме представляет собой сложный процесс, в котором участвует сердце, артерии, клапаны и т.д. Кровь проходит через силу гравитации, в чем ей помогают клапаны. Если происходят сбои в системе, то она уже не может возвращаться с оптимальной скоростью. Это приводит к застою, что и вызывает скованность в ногах. Постепенно проявляются и визуальные симптомы в виде отечности, расширенных вен и изменения цвета эпидермиса.
Из-за чего снижается подвижность?
- Лишний вес.
- Отсутствие или переизбыток нагрузки на ноги.

- Заболевания сердечно-сосудистой системы.
- Проблемы с суставами.
- Сахарный диабет.
- Прием сильнодействующих препаратов.
- Гормональные изменения.
- Повышенная свертываемость крови.
Главной причиной являются заболевания вен нижних конечностей. Скованность в ногах появляется из-за тромбоза, хронической венозной недостаточности или варикоза. При этом на начальной стадии невозможно увидеть внешние проявления в виде посинения или побледнения кожных покровов, отечности, снижения температуры, расширенных вен или сосудистых звездочек.
Высокие физические нагрузки
Физкультура еще никому не навредила. Даже интенсивные поездки на велосипеде или заплывы в бассейне не могут отрицательно влиять на состояние здоровья. Наоборот, адекватная физическая нагрузка разгоняет кровь и улучшает циркуляцию, что очень полезно для здоровья.
Отсутствие нагрузки приводит к застою крови. Причем некоторые люди не могут избежать отрицательного воздействия, потому что оно связано с профессиональной деятельностью. Водители, программисты, парикмахеры, продавцы, охранники или хирурги подвержены варикозному заболеванию. Скованность в ногах появляется при статических и динамических нагрузках (весь день за компьютером или стоя за кассой).
Причем некоторые люди не могут избежать отрицательного воздействия, потому что оно связано с профессиональной деятельностью. Водители, программисты, парикмахеры, продавцы, охранники или хирурги подвержены варикозному заболеванию. Скованность в ногах появляется при статических и динамических нагрузках (весь день за компьютером или стоя за кассой).
Тяжелые виды спорта могут отрицательно сказаться на состоянии вен и клапанов. Сюда стоит отнести тяжелую атлетику и пауэрлифтинг. Спортсмены работают с огромными весами, поэтому им в обязательном порядке нужно периодически посещать флеболога. Подробнее о консультации врача флеболога
Беременность и контрацептивы
По статистике гораздо чаще скованность в ногах встречается у женщин. Это не всегда обусловлено генетикой и связано с образом жизни.
Проблемы появляются из-за ношения неудобной обуви на высоких каблуках. Но основной причиной является смещение гормонального баланса. Это происходит как во время менструального цикла, так и при беременности. На изменения гормонального баланса может повлиять прием противозачаточных средств. Если вы попадаете в группу риска, то периодически сдавайте анализы, проводите УЗИ и посещайте флеболога.
На изменения гормонального баланса может повлиять прием противозачаточных средств. Если вы попадаете в группу риска, то периодически сдавайте анализы, проводите УЗИ и посещайте флеболога.
Адаптация к окружающей среде
Появиться скованность в ногах может во время отдыха в южных странах. Многие любят отправляться в Египет или Таиланд в период суровых морозов и берут отпуск в январе или феврале. Резкая смена климата шокирует организм, поэтому меняется метаболизм и ускоряется задержка или сжигание жидкости. Все это приводит к временным патологическим процессам в венах нижних конечностей.
Этому подвержены не только любители путешествий, но и все люди. Организм перестраивается в летнее время года. Это можно заметить по отсутствию голода и усилению жажды (нехватка воды). Нарушения кровообращения обратимы и прием разжижающих кровь препаратов нецелесообразен (достаточно проконсультироваться у флеболога).
Лишний вес
При избыточном весе увеличивается нагрузка на ноги, но это не основной фактор. Скованность в ногах появляется из-за увеличения межтканевой жидкости и объема крови в целом. К тому же, затрудняется передвижение крови из-за слоя жира, который создает лишнюю нагрузку на вены. Решение проблемы элементарное – нужно избавиться от вредных привычек, сбалансировать рацион и заниматься спортом.
Скованность в ногах появляется из-за увеличения межтканевой жидкости и объема крови в целом. К тому же, затрудняется передвижение крови из-за слоя жира, который создает лишнюю нагрузку на вены. Решение проблемы элементарное – нужно избавиться от вредных привычек, сбалансировать рацион и заниматься спортом.
Чтобы исключить сердечно-сосудистые и венозные заболевания, нужно пройти комплексное медицинское обследование. В противном случае, вы будете бороться с симптоматикой, а не с корнем проблемы.
Заболевания сердца
К отечности и снижению подвижности может привести кардиомиопатия. Существует рестриктивная, дилатационная и гипертрофическая кардиомиопатия. Каждый тип заболевания имеет свою симптоматику:
- Гипертрофическая приводит к обморокам, одышке болям и ускоренному сердцебиению. Со временем вызывает скованность в ногах.
- Рестриктивная вызывает одышку и сильную отечность нижних конечностей. На начальных этапах протекает без выраженных симптомов.

- Дилатационная приводит к повышенной утомляемости, отечности посинению и побледнению эпидермиса.
Привести к снижению подвижности может и хроническая сердечная недостаточность. Она имеет целый спектр симптомов:
- Быстрая утомляемость.
- Отечность.
- Изменение цвета кожи.
- Выпадение волос и изменение формы ногтей.
- Одышка.
- Сухой кашель.
- Скованность в ногах.
Заболевания вен и артерий
Вредные привычки и нездоровый рацион приводят к повышению плохого холестерина и образованию бляшек внутри артерий. Из-за повышения твердости и толщины сосудистых стенок человек начинает ощущать болевые ощущения в икрах. Они проявляются даже при минимальной физической нагрузке (во время ходьбы). Основной признак – снижение температуры конечностей без видимых причин (даже летом).
Вызвать скованность в ногах может эндартериит, который приводит к воспалительным процессам в тканях. Человек ощущает сковывание и болевые ощущения. Основным признаком заболевания является нестабильность. Человек может пройти 50 метров, но после этого появляется зуд, боль, сковывание и т.д. После отдыха он вновь может пройти аналогичное расстояние, но симптомы снова возвращаются.
Человек ощущает сковывание и болевые ощущения. Основным признаком заболевания является нестабильность. Человек может пройти 50 метров, но после этого появляется зуд, боль, сковывание и т.д. После отдыха он вновь может пройти аналогичное расстояние, но симптомы снова возвращаются.
Самым распространенным венозным заболеванием является варикоз
- Отечность, боль и скованность в ногах.
- Жжение.
- Ночные судороги.
- Снижение физической активности (слабость в нижних конечностях).
Точно выявить стадию варикозного расширения вен можно лишь на дуплексном сканировании или УЗИ. Заболевание может никак не проявляться в течение долгих лет. Ускорить его развитие может генетическая предрасположенность, лишний вес, гормональные изменения, отсутствие или переизбыток физической нагрузки и другие факторы.
Скованность в ногах – опасный признак
Чтобы защитить свое здоровье и узнать причину проблемы, посетите специалиста. Центр флебологии «Первый Флебологический Центр» выполняет комплексный медицинский осмотр. Проверяется состояние вен, сосудов и клапанов. Для вас мы подберем оптимальную схему лечения, которая гарантированно даст положительный результат. Запишитесь на прием по телефону прямо сейчас.
«Боли роста у детей: что делать родителям?»
Доктор Иванов о том, почему у ребенка болят суставы
Из-за болей в суставах ребенок может плохо спать, просыпаться и плакать. Боль чаще всего приходит по вечерам или ночью, бывает очень интенсивной и незаметно проходит через полчаса. При этом в теле не обнаруживается никаких воспалений. Подобные вещи могут происходить с детьми примерно до 11 лет, и врачи называют это болями роста. В своей новой статье для «БИЗНЕС Online» доктор-остеопат Александр Иванов расскажет, что такое боли роста, в чем их причины и что делать родителям.
ЧТО ТАКОЕ БОЛИ РОСТА
«Почему у моего ребенка болят суставы?» — я часто слышу такой вопрос на приеме от родителей, чьим детям от 4 до 11 лет. Причем боль появляется внезапно, обычно к вечеру, может быть интенсивной и проходить самостоятельно. Обследовали ребенка на предмет воспаления, например артрита, и, естественно, ничего не нашли. Чаще всего такие боли бывают вызваны избыточной афферентной импульсацией (обратная связь с головным мозгом) от сухожилий и связок мышц. Проще говоря, это боль роста.
Боль в суставах может быть причиной беспокойного сна у ребенка. Обычно это доброкачественная боль, которая возникает ночью. Днем она не появляется — главный диагностический критерий, по которому можно отделить боли роста от других, возможно опасных, заболеваний.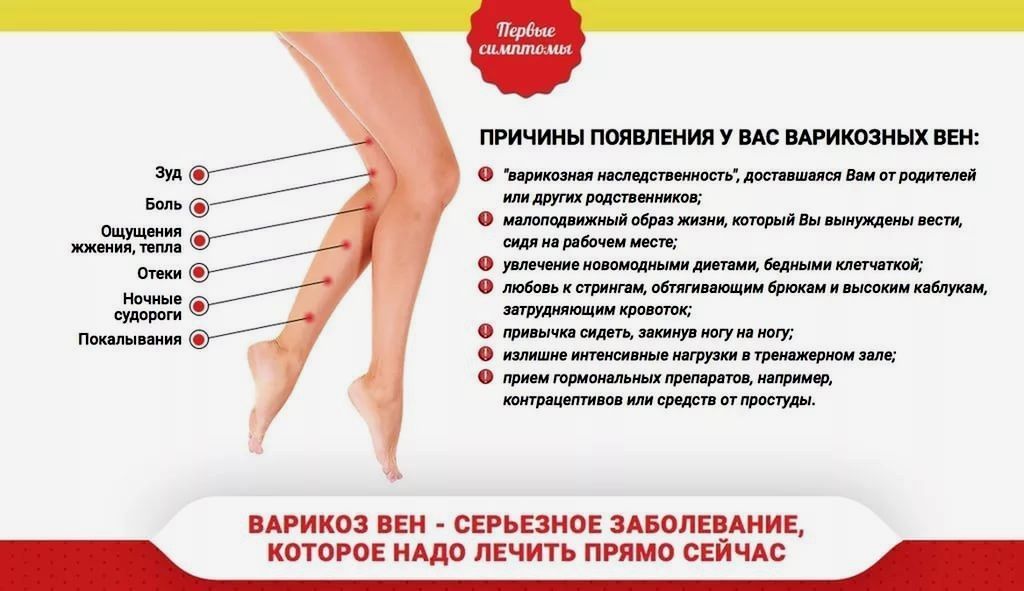
ПОЧЕМУ ПОЯВЛЯЮТСЯ БОЛИ РОСТА У ДЕТЕЙ
Чаще всего такие боли возникают у физически активных детей. В дневное время ребенок максимально активен, и информация от сухожилий и мышц как бы теряется в потоке другой в головном мозге. Ночью, когда ребенок отдыхает и поток входящей информации становится меньше, болевые импульсы достигают центральной нервной системы и появляется боль, которая мешает ему спать.
ДЕФИЦИТ ВИТАМИНА D КАК ПРИЧИНА БОЛИ РОСТА
Также причиной боли роста может быть дефицит витамина D, об этом сообщают многие публикации в научной литературе. Я в своем блоге также писал о данном факте. Напомню, что в нашей стране наблюдается тотальный дефицит витамина D как у взрослых, так и у детей. Для того чтобы выявить его недостаток, нужно сдать кровь на анализ.
Питание ребенка также может влиять на появление болей роста Фото: pixabay.com
ПИТАНИЕ РЕБЕНКА
Питание ребенка также может влиять на появление болей роста. Питание должно быть разнообразным, обязательно включать мясо, рыбу, много овощей и фруктов. Следует ограничивать углеводы в виде кондитерских изделий, мучного (выпечка, хлеб) и сахара.
При дефиците витаминов и минералов в организме боли роста могут усиливаться. Для профилактики гиповитаминоза после согласования с врачом-педиатром следует давать витаминно-минеральные комплексы два раза в год — в осенне-весенний период. Важно следить за питьевым режимом ребенка — ежедневно давать чистую питьевую воду. Следует также избегать употребления сладких газированных напитков и кофе.
Следует также избегать употребления сладких газированных напитков и кофе.
ЧТО ДЕЛАТЬ РОДИТЕЛЯМ
При появлении боли следует обратиться к педиатру, особенно если она продолжительная, наблюдается днем и сопровождается хромотой. Первая помощь при болях роста заключается в том, чтобы успокоить ребенка, сделать легкий массаж конечностей. Если боль очень сильная, можно использовать ибупрофен в возрастной дозировке.
Рекомендую показать ребенка остеопату, потому что могут быть и другие причины боли в нижних конечностях, например, связанные с проблемой стоп (плосковальгусная установка стоп, плоскостопие). Также врач-остеопат исключит и другие функциональные причины боли. После остеопатической коррекции боли роста могут уйти.
Будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью.
Мнение автора может не совпадать с позицией редакции
Фото на анонсе: «БИЗНЕС Online»
Мнение авторов блогов не обязательно отражает точку зрения редакции
Почему Болят вены на ногах и возникают сильные боли при варикозе?
Варикозные вены.
Обычно при этих словах люди представляют себе толстые скрученные сосуды, которые опутывают ноги. Но это лишь самый известный признак патологии. Есть и другие.
Порой расширенные вены доставляют только косметический дискомфорт, однако некоторые симптомы варикоза напрямую влияют на качество жизни. Например, у многих болят вены на ногах. В основном ощущения несильные, но в редких случаях даже обычная прогулка становится мучительной.
Поэтому чуть позже мы расскажем о боли при варикозе. О причинах и способах борьбы с ней.
Но сначала поговорим о самом заболевании: о механизме развития, факторах риска и осложнениях.
Итак, по артериям кровь движется от сердца до органов и тканей, где она отдаёт кислород и питательные вещества. Возвращается кровоток уже по венам.
Особенно тяжело кровь течёт по венозной системе ног, ведь здесь она должна подниматься от ступней почти всегда строго вверх.
Ей мешает гравитация.
Часть крови стекает вниз и скапливается в сосудах. В результате вены расширяются, а их стенки растягиваются слишком сильно. Переполненные сосуды видны на коже.
У здоровых людей стекание крови предотвращает защитный механизм — венозные клапаны. Так называются мембраны в сосудах. Они задерживают стекающую кровь и возвращают её в кровоток. Однако у многих людей эта система работает со сбоями.
По разным причинам клапаны иногда ослабевают или травмируются, что увеличивает вероятность переполнения вен. Так появляются варикозные сосуды.
Риск варикоза увеличивают следующие факторы
- Генетическая предрасположенность
Учёные ещё не выяснили, почему некоторые люди рождаются с ослабленными венозными клапанами. Но этот факт подтверждён.
Но этот факт подтверждён.
Если оба родителя страдают от вздутых сосудов, то с вероятностью в 90% их ребёнок унаследует эту патологию.
- Пожилой возраст
Постепенно организм угасает. Глаза видят хуже, кожа высушивается. Старение касается и клапанной системы, которая становится более хрупкой и слабой.
Поэтому у людей старше 60 лет часто возникают варикозные вены — изношенные клапаны просто не выдерживают нагрузку от стекающей крови.
Количество крови у людей не одинаково. В первую очередь на него влияет вес тела — чем больше масса, тем больше объём крови в организме.
К сожалению, увеличение веса не укрепляет клапаны. Они вынуждены выдерживать избыточное давление огромного объёма крови, что увеличивает вероятность переполнения вен.
Тела будущих матерей подвергаются большой нагрузке. По многим причинам. Давление на клапаны возрастает из-за увеличения количества крови, гормонального дисбаланса и воздействия на крупные сосуды.
Про влияние крови мы уже говорили. Изменение уровня гормонов ухудшает эластичность венозных стенок, отчего они легко растягиваются, но медленно возвращаются в изначальное состояние.
Малыш растёт рядом с крупными венами. Иногда плод пережимает их. В таких случаях просвет сосудов уменьшается, а организм увеличивает давление в венах, чтобы протолкнуть кровь вверх. Поэтому растёт нагрузка на клапаны.
- Долгая неподвижность в положении сидя или стоя
При ходьбе мышцы ног помогают сосудам перекачивать кровь к сердцу. Они сокращаются и сжимают вены. В результате кровь проталкивается вверх.
В неподвижных ногах мышечная помпа не работает, отчего вся нагрузка ложится на вены и клапанную систему.
Как видите, некоторые факторы связаны с естественными процессами, а другие с образом жизни. Но результаты одинаковы.
Варикоз вызывает множество симптомов:- Усталость и тяжесть в ногах
- Паукообразная или древовидная сеточка из расширенных вен
- Жжение и зуд
- Судороги
- Отёки
- Боль при ходьбе после долгой неподвижности
- Изменение окраски кожи
- Скрученные толстые сосуды
Варикоз развивается медленно.
Врачи даже выделяют у него нулевую стадию, во время которой внешние признаки ещё не появились, но проблема с венозными клапанами уже возникла.
Обычно пациенты сначала страдают от тяжести в ногах, а потом к этой проблеме добавляются и другие. Меняется и сила симптомов. На ранних стадиях признаки патологии усиливаются к вечеру и пропадают к утру. При развитой болезни они держатся весь день.
Но постоянные раздражающие симптомы — это не главная опасность на последних этапах варикозного расширения вен.
У пациентов могут возникнуть осложнения:
Прорыв вздутых подкожных сосудов. В редких случаях хрупкие стенки больных вен не выдерживают давления, и возникает кровоточащая рана. Такие повреждения сложно устранить. Так что требуется срочная медицинская помощь.
- Тромбоз и эмболия
Из-за плохого кровообращения в расширенных сосудах часто скапливаются тромбы — плотные сгустки крови. Они закрывают просвет вен. Порой осколки тромбов отрываются и попадают в кровоток, а потом могут застрять в сосудах лёгких. Такое явление называют эмболией. Во время неё иногда останавливается дыхание.
Такое явление называют эмболией. Во время неё иногда останавливается дыхание.
- Трофические язвы
Из-за кислородного голодания ткани возле больных вен постепенно отмирают, а на их месте появляются незаживающие раны. Вылечить язвы очень сложно. У них высокий риск рецидива.
К счастью, осложнения при варикозе встречаются лишь у некоторых пациентов — трофические язвы у 6%, а кровотечение и эмболия ещё реже.
Как видите, без лечения патология порой доставляет большие неудобства. И может даже погубить человека.
Поэтому при любых её симптомах рекомендуется обратиться к флебологу. В том числе, когда болят вены. Чтобы своевременно отреагировать на эту угрозу, желательно разобраться в причинах появления такого симптома.
Из-за чего возникают сильные боли при варикозе?
В большинстве случаев люди с варикозным расширением вен не испытывают тяжёлых болевых ощущений. Лишь при резких движениях. Например, когда после долгой неподвижности они встают на ноги.
А вот постоянная сильная боль мучает пациентов обычно на поздних стадиях патологии. Просто потому, что к этому времени все симптомы заболевания усиливаются и не пропадают даже ночью.
Из-за чего болят вены на ногах?
В основном из-за кислородного голодания. Расширенные сосуды плохо снабжают соседние ткани, отчего могут возникнуть неприятные ощущения.
Ещё одна причина боли — трофические язвы. К этим незаживающим ранам больно притрагиваться, а значит, даже лёгкий контакт с одеждой вызовет сильный дискомфорт.
Боль в ноге при варикозе может быть признаком тромбофлебита. Так называется патология, при которой в воспалённых венах формируются тромбы.
Подведём итог.
Если лёгкая боль в расширенных сосудах — это стандартный симптом, то усиливается она крайне редко. На поздних стадиях патологии. При трофических язвах и тромбофлебите.
Поэтому когда вздутые вены сильно болят, это указывает на быстрое развитие заболевания. В такой ситуации нужно сразу обратиться к врачу. Хотя многие люди откладывают поход к специалисту по сосудам и пытаются избавиться от симптомов самостоятельно.
Хотя многие люди откладывают поход к специалисту по сосудам и пытаются избавиться от симптомов самостоятельно.
Как устранить сильные боли в венах при варикозе?
Тяжесть в ногах, небольшие отёки и другие лёгкие симптомы патологии можно ослабить простыми методами — контрастный душ, некоторые виды массажа. Однако при развитом варикозе это не поможет.
Кроме того, если очень болят вены на ногах, то отложенный визит к флебологу лишь ухудшит состояние сосудов. Нет смысла терпеть такие мучения.
Своевременное лечение варикоза позволит устранить раздражающие симптомы и предотвратить осложнения. Поэтому выберите надёжную клинику и запишитесь на консультацию к врачу. Один осмотр поможет Вашим венам больше, чем сотни народных рецептов.
Какое лечение назначается, если беспокоят сильные боли при варикозе?
Сначала доктор проверит сосуды. Он проведёт ультразвуковое исследование вен и выяснит причину болевых ощущений. Лишь потом врач выберет вариант терапии.
Например, определенная процедура может быть эффективна против варикозных сосудов, но она плохо справляется с осложнениями.
Когда болят вены на ногах, для правильного лечения крайне важен точный диагноз. Без него причину симптома не устранить.
А вот после диагностики флебологи нередко предлагают пациентам сразу несколько вариантов терапии на выбор:
- Минифлебэктомия
- Эндовазальная лазерная коагуляция
- Пенное склерозирование
Эти методы относятся к малотравматичным — то есть они не повреждают кожу и не оставляют рубцы.
Теперь подытожим.
Что делать, если болят вены на ногах?
Сразу идите к врачу.
Да, некоторые средства и методы могут уменьшить болевые ощущения, однако это лишь временная мера. Рано или поздно болезнь нужно лечить.
И лучше рано, ведь в таком случае Вы избавитесь от вздутых вен до появления опасных осложнений.
К тому же, если вены на ногах болят очень сильно, то для варикоза такая картина не характерна. Возможно, в дискомфорте виновата другая патология. Доктор поможет её выявить.
Возможно, в дискомфорте виновата другая патология. Доктор поможет её выявить.
В какую клинику обратиться?
Сейчас ультразвуковая диагностика сосудов проводится во многих медицинских центрах. Но лучше всего выбрать клинику с опытными врачами. И современным оборудованием. Например, «Институт Вен».
Мы поможем Вам избавиться от варикоза
В наших медицинских центрах работают лучшие флебологи Киева и Харькова — специалисты, которые устраняют болезни вен больше 20 лет.
Мы накопили большой опыт проведения малотравматичных процедур. С помощью новейших методов наши флебологи избавили от скрученных сосудов свыше 4 000 пациентов за 15 лет. В этом им помог не только опыт.
Врачам клиники помогает самое современное оборудоване:
- Ультразвуковая система Toshiba APLIO
Показывает изображение вздутых вен в высоком разрешении. Позволяет выявить все повреждения.
- УЗ навигация General Electric Logiq E
Используется во время операций и увеличивает точность воздействия на сосуды./GettyImages-951890062-86614cc3792e4f42bc87ec2085ede24f.jpg)
- Лазерный коагулятор «Лика-хирург»
Обрабатывает вены дозированным лазерным излучением, что уменьшает риск повреждения здоровых тканей.
Мы ставим диагноз всего за 30 минут. А потом выбираем наиболее эффективный бесшовный метод удаления варикозных сосудов.
Приходите в клинику «Институт Вен» и выясните, почему сильно болят вены на ногах. Часто за одну консультацию.
Врачи клиники «Институт Вен»
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Перелом ноги
У вас перелом ноги. Перелом лечат с помощью лонгеты, гипса или специального ботинка. Заживление перелома займет от 4 до 6 недель. Если у вас тяжелый перелом, для его лечения вам может потребоваться хирургическая операция.
Перелом лечат с помощью лонгеты, гипса или специального ботинка. Заживление перелома займет от 4 до 6 недель. Если у вас тяжелый перелом, для его лечения вам может потребоваться хирургическая операция.
Уход в домашних условиях
При лечении в домашних условиях соблюдайте следующие рекомендации:
Вам будет наложена лонгета или гипс, надет специальный ботинок или использовано другое приспособление, чтобы зафиксировать ногу. Если вы не получили другие указания, используйте при ходьбе костыли или ходунки. Не наступайте на травмированную ногу, пока не получите разрешение на это от своего лечащего врача. (Вы можете взять костыли или ходунки напрокат во многих аптеках или магазинах хирургических или ортопедических товаров).
Чтобы уменьшить боль и отек, держите ногу в приподнятом положении. Когда ложитесь спать, подкладывайте под травмированную ногу подушку. Когда сидите, размещайте травмированную ногу таким образом, чтобы она находилась на уровне пояса.
 Это правило очень важно соблюдать на протяжении первых 2 дней (48 часов).
Это правило очень важно соблюдать на протяжении первых 2 дней (48 часов).Приложите к месту травмы пакет со льдом. Прикладывайте пакет со льдом на 20 минут каждые 1–2 часа в течение первого дня, чтобы уменьшить боль. Вы можете приготовить пакет со льдом, завернув полиэтиленовый пакет с кубиками льда в тонкое полотенце. Следите за тем, чтобы при таянии льда гипс/лонгета/ботинок не намокли. Вы можете приложить пакет со льдом прямо поверх лонгеты или гипса. В течение последующих 2 дней продолжайте прикладывать пакет со льдом 3–4 раза в день. Затем используйте пакет со льдом по необходимости, чтобы уменьшить боль и отек.
Гипс/лонгета/ботинок должны всегда оставаться сухими. Во время мытья не погружайте гипс/лонгету/ботинок в воду. Чтобы предотвратить попадание воды, оберните повязку полиэтиленовым пакетом, закрепив его в верхней части резиновой лентой. Если ботинок, шина из стеклопластика или лонгета намокнут, их можно высушить феном.
Если вам не были назначены другие лекарственные средства, для уменьшения боли можно принимать ацетаминофен (acetaminophen) или ибупрофен (ibuprofen).
 Если у вас хроническая печеночная (chronic liver disease) или почечная недостаточность (chronic kidney disease), перед применением этих препаратов проконсультируйтесь со своим лечащим врачом. Также необходимо проконсультироваться с врачом, если у вас была язва желудка (stomach ulcer) или желудочно-кишечное кровотечение (GI bleeding).
Если у вас хроническая печеночная (chronic liver disease) или почечная недостаточность (chronic kidney disease), перед применением этих препаратов проконсультируйтесь со своим лечащим врачом. Также необходимо проконсультироваться с врачом, если у вас была язва желудка (stomach ulcer) или желудочно-кишечное кровотечение (GI bleeding).Если у вас возник зуд, не наносите под гипсовую повязку никакие кремы и не вставляйте никакие предметы.
Последующее наблюдение
Посетите врача повторно через 1 неделю или в соответствии с полученными указаниями. Это необходимо, чтобы удостовериться, что заживление кости проходит правильно. Если была наложена лонгета, при следующем посещении врача она может быть заменена на гипсовую повязку.
Если были сделаны рентгеновские снимки, с ними ознакомится врач-рентгенолог. Вам сообщат обо всех результатах, которые могут повлиять на ваше лечение.
Когда необходимо обратиться за медицинской помощью
В любом из следующих случаев незамедлительно обратитесь в обслуживающее вас медицинское учреждение:
В повязке появилась трещина
Гипсовая повязка или лонгета намокла или стала мягкой
Шина из стеклопластика или лонгета остается влажной более 24 часов
От повязки чувствуется неприятный запах, или на повязке появились пятна от выделений из раны
Ощущение стесненности или боли под гипсовой повязкой или лонгетой усиливается
Пальцы ног отекают, становятся холодными, синеют, немеют, или в них ощущается покалывание
Вы не можете пошевелить пальцами ног
Кожа вокруг повязки краснеет
Температура 101 ºF (38,3 ºC) и выше или в соответствии с указаниями вашего лечащего врача
Почему у некоторых именно ночью болят ноги
Около 60% взрослых испытывают неприятные боли в ногах во время ночного отдыха
Чем вызваны мышечные спазмы и как от них избавиться, пишет goodhouse. ru.
ru.
1. Отсутствие нагрузки
Наши предки пользовались мышцами ног постоянно, в том числе часто приседали, а современный образ жизни этому не способствует.
2. Сон в неудобной позе
Если спать, например, на животе лицом в подушку, икроножные мышцы оказываются в неудобном положении, и даже легкое движение причиняет дискомфорт. Лучше всего спать на боку.
3. Сезон
Интересно, что ноги чаще сводит летом, чем зимой. Причина — нервные окончания активнее растут и заменяются именно летом из-за повышенного уровня витамина D.
4. Обезвоживание
Может вызывать ночные мышечные спазмы, и тоже чаще летом.
5. Слишком активные тренировки
Тяжелые тренировки давно связывают с болями в ногах. Мышцы перенапрягаются и устают. Чаще всего от этого страдают профессиональные атлеты.
6. Нехватка микроэлементов
Недостаток кальция, магния и калия играет большую роль в возникновении мышечных болей. Эти элементы поддерживают водно-солевой баланс и помогают организму лучше функционировать.
7. Прием лекарств
Некоторые диуретики и лекарства от анемии способны вызывать мышечные спазмы.
8. Беременность
Она влияет на кровеносную и нервную системы женщины и может вызывать боли в ногах.
9. Болезни
Диабет, депрессия, заболевания позвоночника могут стать причиной болей в ногах, помимо других симптомов.
Следите за самым важным и интересным в Telegram-канале Татмедиа
Синдром беспокойных ног › Болезни › ДокторПитер.ру
Впервые синдром беспокойных ног (СБН) был описан Томасом Виллисом в 1672 году. Он писал, что «у некоторых людей, когда они собираются спать и ложатся в кровать, сразу после этого возникает шевеление сухожилий рук и ног, сопровождаемое коликами и таким беспокойством, что больной не может спать, как будто он находится под пыткой».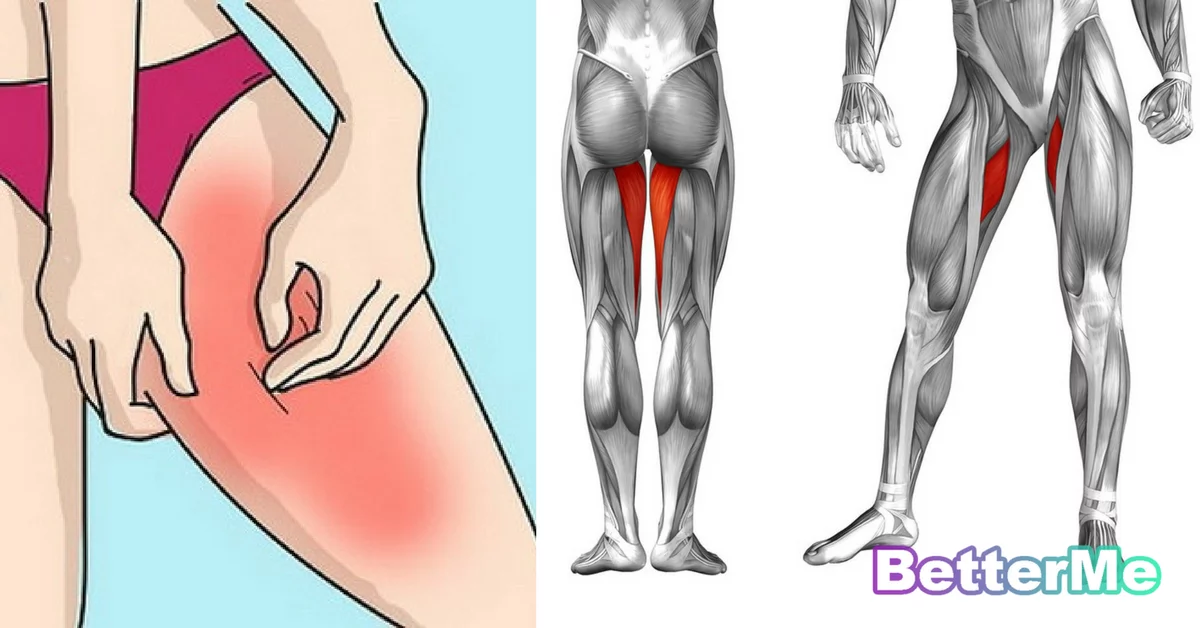 А в 1945 году шведский ученый К. Экбом дал определение этого состояния: синдром беспокойных ног – это неврологическое заболевание, проявляющееся парестезиями в нижних конечностях и их избыточной двигательной активностью преимущественно в покое или во время сна. В его честь заболевание получило название «синдром Экбота».
А в 1945 году шведский ученый К. Экбом дал определение этого состояния: синдром беспокойных ног – это неврологическое заболевание, проявляющееся парестезиями в нижних конечностях и их избыточной двигательной активностью преимущественно в покое или во время сна. В его честь заболевание получило название «синдром Экбота».
Признаки
Симптомы проявляются минут через 15 после того, как человек ложится в кровать, но могут возникнуть и позже. Как только человек начинает засыпать, в ногах появляются неприятные ощущения. Это могут быть мурашки, жжение, покалывание, подергивание, дрожь, шевеления под кожей. Обычно эти неприятные симптомы проявляются в нижней части ног, хотя известны случаи, когда неприятные ощущения распространялись и на бедра. Ощущения возникают волнообразно, с периодичностью 5-30 секунд.
Кроме того, пациенты жалуются на бессонницу, усталость, разбитость, трудности с засыпанием, сонливость днем, беспокойство и раздражительность.
Описание
Согласно статистике, синдромом беспокойных ног страдают 5-10 % взрослого населения Земли. При этом треть страдающих болезнь беспокоит около 1 раза в неделю, а две трети – от двух раз и более. Чаще всего этот недуг обнаруживается у взрослых в среднем и пожилом возрасте, причем у женщины страдают синдромом беспокойных ног в 1,5 раза чаще, чем мужчины.
Синдром беспокойных ног в зависимости от причины возникновения может быть первичным или вторичным. Впрочем, точную причину развития первичного СБН выяснить пока не удалось, но предполагается, что она кроется в неправильной работе некоторых структур головного мозга. Первичный СБН встречается у близких родственников. Он обычно проявляется в первые 30 лет жизни и, предположительно, связан с дефектами 9, 12 и 14 хромосом.
Вторичный СБН возникает при беременности (чаще во втором-третьем триместрах), при дефиците железа в организме и при терминальной почечной недостаточности. Также известны случаи развития синдрома беспокойных ног при сахарном диабете, амилоидозе, ревматоидном артрите, заболеваниях щитовидной железы, алкоголизме, радикулопатиях, рассеянном склерозе, а также недостаточности витамина В12, тиамина, фолиевой кислоты, магния. В этом случае чаще всего заболевание развивается после 45 лет. Также иногда синдром беспокойных ног развивается у страдающих болезнью Паркинсона, хореей Гентингтона, синдромом Туретта.
Также известны случаи развития синдрома беспокойных ног при сахарном диабете, амилоидозе, ревматоидном артрите, заболеваниях щитовидной железы, алкоголизме, радикулопатиях, рассеянном склерозе, а также недостаточности витамина В12, тиамина, фолиевой кислоты, магния. В этом случае чаще всего заболевание развивается после 45 лет. Также иногда синдром беспокойных ног развивается у страдающих болезнью Паркинсона, хореей Гентингтона, синдромом Туретта.
Неприятные ощущения в ногах могут быть при различных заболеваниях. Но если они возникают в покое, исчезают при движении, усиливаются в вечернее время или ночью, не проявляясь при этом днем, сопровождаются движениями ног и проблемами со сном – обязательно обратитесь к неврологу с подозрением на синдром Экбота.
Диагностика
Диагноз «синдром беспокойных ног» ставится редко, несмотря на то, что заболевание довольно распространено. Дело в том, что врачи склонны объяснять жалобы пациентов стрессом, сосудистыми нарушениями, остеохондрозом, неврозами и заболеваниями суставов. Действительно, похожие симптомы могут быть, например, при варикозном расширении вен или при артрите. Но лечение этих заболеваний совсем другое и при синдроме беспокойных ног оно бесполезно.
Действительно, похожие симптомы могут быть, например, при варикозном расширении вен или при артрите. Но лечение этих заболеваний совсем другое и при синдроме беспокойных ног оно бесполезно.
Первый шаг в постановке диагноза «синдром беспокойных ног» – это тщательно собранный анамнез. Дело в том, что часто пациенты жалуются не на неприятные ощущения в ногах, а на сонливость, разбитость, бессонницу… Симптомы же, которые могли бы помочь в постановке диагноза, днем отсутствуют. Да и ночью бывают не всегда.
Некоторую информацию для подтверждения диагноза можно получить при полисомнографии. Это метод длительной регистрации физиологических параметров сна. По результатам этого исследования видно, что пациент долго не может заснуть, потому что не может найти удобное положение, а после засыпания периодически двигает ногами.
Международная группа по изучению синдрома беспокойных ног и Национальный институт здоровья США разработали критерии, по которым можно определить, действительно ли пациент страдает СБН.
А. Необходимые критерии – для постановки диагноза должны быть выполнены все четыре условия.
- Потребность двигать ногами, вызванная дискомфортом или неприятными ощущениями в ногах. Иногда эта потребность возникает и без неприятных ощущений. Редко хочется шевелить руками или другими частями тела.
- Потребность в двигательной активности усиливается в состоянии покоя, в состоянии сидя или лежа.
- Потребность двигать ногами исчезает при движении и не появляется, пока движение продолжается.
- Потребность в движении ногами возникает вечером или ночь. Днем либо возникает крайне редко, либо не возникает вовсе.
Б. Дополнительные клинические критерии – наличие этих симптомов подтверждает правильность диагноза СБН.
- Периодические движения конечностей во время бодрствования и сна.
- Наличие СБН у членов семьи.
-
Допаминэргические препараты (противопаркинсонические) облегчают состояние.

В. Сопутствующие клинические критерии могут дать полную информацию о болезни.
- Типичное клиническое течение заболевания
- Расстройства сна
- Медицинское обследование и физикальный осмотр.
Итак, диагноз поставлен. Теперь нужно определить степень тяжести заболевания. Их три.
- Легкая форма, когда симптомы возникают эпизодически, не вызывают существенных нарушений сна и не ухудшают качество жизни днем.
- Умеренная форма, когда симптомы возникают не чаще двух раз в неделю, засыпание и сон нарушены, качество жизни днем ухудшается умеренно.
- Тяжелая форма, когда симптомы возникают более двух раз в неделю, засыпание и сам сон нарушены, днем постоянно сонливость, мучают неприятные ощущения в ногах.
В 2003 году Международная группа по изучению синдрома беспокойных ног разработала шкалу оценки степени тяжести заболевания. Основная идея – пациент, а не врач определяет тяжесть своего состояния. Для этого он должен ответить на 10 вопросов:
Основная идея – пациент, а не врач определяет тяжесть своего состояния. Для этого он должен ответить на 10 вопросов:
1.Как в целом вы оцениваете дискомфорт в ногах или руках, обусловленный синдромом беспокойных ног?
- очень тяжелый (4)
- тяжелый (3)
- умеренный (2)
- легкий (1)
- нет (0)
2.Как бы вы оценили необходимость движений, вызванную вашим заболеванием?
- очень тяжело (4)
- тяжело (3)
- умеренно (2)
- легко (1)
- нет (0)
3.В целом, насколько уменьшается дискомфорт в ногах или руках при движении?
- нет облегчения (4)
- легкое облегчение (3)
- умеренное облегчение (2)
- полное или практически полное облегчение (1)
- симптомы СБН отсутствуют, и вопрос не имеет ко мне никакого отношения (0)
4. Насколько тяжело в целом расстройство сна, вызванное синдромом беспокойных ног?
Насколько тяжело в целом расстройство сна, вызванное синдромом беспокойных ног?
- очень тяжелое (4)
- тяжелое (3)
- умеренное (2)
- легкое (1)
- нет (0)
5.Насколько тяжелы усталость и сонливость, обусловленные СБН?
- очень тяжелы (4)
- тяжелы (3)
- умеренны (2)
- легки (1)
- нет (0)
6.Как бы вы оценили степень тяжести вашего заболевания?
- очень тяжелая (4)
- тяжелая (3)
- умеренная (2)
- легкая (1)
- нет (0)
7.Как часто у вас возникают симптомы СБН?
- от 6 до 7 дней в неделю (4)
- от 4 до 5 дней в неделю (3)
- от 2 до 3 дней в неделю (2)
- 1 день в неделю или реже (1)
- нет (0)
8. Если у вас отмечаются симптомы синдрома беспокойных ног, какова их длительность в течение дня?
Если у вас отмечаются симптомы синдрома беспокойных ног, какова их длительность в течение дня?
- 8 и более часов в сутки (4)
- от 3 до 8 часов в сутки (3)
- от 1 до 3 часов в сутки (2)
- менее 1 часа в сутки (1)
- нет (0)
9.В целом, насколько сильно влияют симптомы синдрома беспокойных ног на вашу деятельность в течение дня? Мешают ли они выполнять вам домашние, семейные, рабочие обязанности?
- очень сильно влияют (4)
- сильно влияют (3)
- умеренно влияют (2)
- не очень сильно влияют (1)
- не влияют (0)
10.Насколько сильны у вас такие симптомы СБН как раздражительность, агрессия, беспокойство, депрессия, подавленность?
- очень сильны (4)
- сильны (3)
- умеренны (2)
- не очень сильны (1)
- нет таких симптомов (0)
Если вы набрали 31-40 баллов – у вас очень тяжелая степень СБН
Если вы набрали 21-30 баллов – у вас тяжелая степень СБН
Если вы набрали 11-20 баллов – у вас умеренная степень СБН
Если вы набрали 1-10 баллов – у вас легкая степень СБН
Если вы набрали 0 баллов – вы не страдаете синдромом беспокойных ног.
Лечение
Лечение зависит от причин заболевания и от его степени тяжести. Оно может быть медикаментозным и немедикаментозным. Немедикаментозное лечение в основном назначают пожилым пациентам, так как у них больше риск развития побочных эффектов от препаратов. Поэтому врачи назначают:
- Умеренную физическую активность. Иногда требуется нагрузка на ноги именно перед сном. Но при этом она не должна быть чрезмерной.
- Массаж или интенсивное растирание перед сном.
- Очень горячие или очень холодные ножные ванны. Еще Экбом отмечал, что СБН чаще встречается у пациентов с холодными стопами и при повышении их температуры симптомы исчезают.
- Физиотерапия (магнитотерапия, грязи, чрезкожная нейростимуляция, лимфопресс).
- Умственная активность, требующая концентрации внимания, например, рисование.
- Не есть на ночь.
-
Больше отдыхать, избегать стрессов и переработки.

При этом пациентам необходимо свести к минимуму, а лучше вообще прекратить употребление алкоголя и кофе. Если врач назначил трициклические антидепрессанты (амитриптиллин), противорвотные препараты (прохлорперазин), препараты лития, блокаторы кальциевых каналов (нифедипин), необходимо сообщить ему о СБН и попросить о замене этих препаратов, так как они только усугубляют течение болезни.
Тем, кому все-таки нужно лечить СБН медикаментозно, назначают допаминэргические препараты, такие как леводопа и карбидопа или их комбинации, снотворные и транквилизаторы, антиконвульсанты.
Если синдром беспокойных ног появился в результате анемии, то назначают препараты железа перорально. Пациентам с тяжелой анемией или беременным возможно назначение внутривенных препаратов железа.
При СБН, вызванном терминальной почечной недостаточностью, эффективны эритропоэтин альфа, допаминэргические препараты, неэрготаминовые агонисты допаминовых рецепторов. А вот диализ на СБН не влияет.
А вот диализ на СБН не влияет.
У беременных СБН обычно исчезает через несколько недель после родов.
Образ жизни
Если все-таки вы не можете уснуть из-за неприятных ощущений в ногах, врачи рекомендуют
- Встать и походить – если ноги хотят движения, не отказывайте им.
- Изменить положение тела в постели, возможно, на то, которое обычно вам не свойственно.
- Принять аспирин, это уменьшает симптомы. Но помните, что аспирин не избавляет от болезни и хорош только как разовая мера.
- Надеть хлопчатобумажные носки.
Профилактика
Профилактики первичного СБН нет, можно лишь отдалить его развитие. Для этого нужно больше гулять, отказаться от кофе, алкоголя и табака, правильно питаться.
Профилактика вторичного СБН заключается в своевременном лечении заболеваний, вызывающих этот синдром. Правда, например, при беременности никакое лечение не поможет. В этом случае врач просто должен объяснить женщине, что это временное явление и примерно через месяц после родов все пройдет.
В этом случае врач просто должен объяснить женщине, что это временное явление и примерно через месяц после родов все пройдет.
© Доктор Питер
Детский невролог Евромед Клиники отвечает на вопросы
Невролог – один из основных специалистов для детей с рождения. Впервые ваш малыш встречается с детским неврологом еще в роддоме, потом плановые осмотры этого врача проводятся в месяц, в три, в полгода, в 9 месяцев (при наличии показаний), в год. Мы поговорили с детским неврологом «ЕвроМед клиники» Натальей Петровной Исаенко о том, зачем ребенка так часто показывают специалисту, какие самые распространенные заболевания неврологического профиля встречаются у малышей и что нужно делать для того, чтобы ваш ребенок рос здоровым и спокойным.
— Наталья Петровна, на что обращает внимание врач-невролог при плановых осмотрах малышей?
— В первую очередь, невролог выявляет грубые врожденные аномалии. Далее смотрим, как идет предречевое, моторное, эмоциональное развитие ребенка.
В каждом возрастном периоде у ребенка должны быть определенные навыки. Родители, в отличие от врача-невролога, чаще всего, не могут объективно оценить, насколько развитие их ребенка укладывается в возрастные нормы.
— Но ведь все дети разные, и их развитие может не соответствовать таблицам и установленным рамкам?
— Да, такое бывает. Здесь надо подходить очень индивидуально. Действительно, несмотря на то, что мы ориентируемся на существующие нормы, у нас есть определенные таблицы, расписанные схемы, что ребенок должен делать в каком возрасте, существует возможность отклонений от них, и это не страшно. Какой-то ребенок может чуть раньше начать выполнять определенные действия, какой-то — чуть позже. Многое зависит и от того, в каких условиях живет ребенок, что делают родители по отношению к ребенку и пр.
Но именно поэтому и важна консультация врача-невролога, чтобы профессионально оценить, развивается ребенок нормально или есть пугающие моменты, которые могут говорить об определенных проблемах со здоровьем.
— Нормально ли, когда маленький ребенок часто плачет?
— В последнее время считается, что здоровый ребенок, когда он сыт, которому хватает дневного и ночного сна, плакать не должен. Если ребенок часто и беспричинно плачет, значит, есть проблема. Это могут быть головные боли, проблемы с шеей (подвывихи, ущемление), неврологические проблемы. В первые месяцы жизни – проблемы с желудочно-кишечным трактом: колики, повышенное газообразование и пр. В связи с этим же может быть плач вовремя еды, отказ от груди, от бутылочки. Во время еды усиливается перистальтика кишечника, в связи с чем ребенок испытывает дискомфорт.
Маленькие дети обычно очень метеозависимы и реагируют на погоду – это тоже может быть причиной плача.
Мне кажется, многие дети плачут потому, что им скучно, они так требуют родительского внимания. Сейчас наблюдается у детей психологическая акселерация и, соответственно, им требуется больше внимания. Это обычно хорошо видно. Многие родители сами провоцируют это закрепление: ребенок заплакал, мама взяла его на ручки, покачала, приложила к груди. Конечно, малышу у мамы на ручках и, тем более, у груди – хорошо, и он будет повторять плакать, требуя повторения. Не надо каждый раз, когда ребенок заплакал, прикладывать его к груди. Лучше попытаться переключить: отвлечь, погреметь погремушкой, погладить…
Это обычно хорошо видно. Многие родители сами провоцируют это закрепление: ребенок заплакал, мама взяла его на ручки, покачала, приложила к груди. Конечно, малышу у мамы на ручках и, тем более, у груди – хорошо, и он будет повторять плакать, требуя повторения. Не надо каждый раз, когда ребенок заплакал, прикладывать его к груди. Лучше попытаться переключить: отвлечь, погреметь погремушкой, погладить…
Еще одна причина плача — переутомление. Родители зачастую не верят, что грудничок может переутомляться, не понимают, с чего. У малышей незрелая нервная система, плюс они ежедневно получают огромную массу новой информации и впечатлений – для них же всё в мире ново и незнакомо! Поэтому так важен полноценный сон, когда ребенок может отдохнуть от впечатлений.
Если ребенок кричит перед сном, спит мало, нервно, часто просыпается, надо двигать режим, налаживать сон, отслеживать качество сна.
— Когда мы говорим о полноценном сне, что имеется ввиду, как должен спать ребенок?
— Для совсем маленьких деток норма – спать минимум по часу–полтора на дневном сне, шесть часов подряд – ночью. В период адаптации, в первые месяцы жизни, малыш может просыпаться ночью чаще, но все равно – промежутки должны быть не менее 3 часов. Сны по 30–40 минут – это мало, ребенку не хватает этого времени для того, чтобы отдохнуть. Тут важен такой момент: фаза сна у ребенка как раз эти 30-40 минут. Но ребенок должен уметь переходить от фазы к фазе самостоятельно. А что происходит на практике? Ребенок завозился, открыл глаза, мама сразу берет его на руки, начинает кормить. Он привыкает и уже не засыпает самостоятельно. Поэтому важно учить ребенка переходить из фазы в фазу, не просыпаясь: не трогать его, если он просыпается, не беспокоить; если заплакал, закапризничал — подкачать его, погладить, но стараться, чтобы ребенок продолжил спать без перерыва на еду.
У детей постарше, которые спят один раз в день, продолжительность дневного сна должна составлять 2–3 часа. Если спит больше – это хорошо.
Чтобы наладить сон, важен режим. Я рекомендую прям записывать в тетрадочку (или в приложение на смартфоне), сколько ребенок спит, время, когда заснул и проснулся, когда кричит перед сном, какое у него настроение после сна… Так мы можем отследить количество и качество сна. Смотрите – в какие дни ребенок спал хорошо, засыпал легко – и ориентируетесь на распорядок этого дня.
— Один из распространенных диагнозов, который многим детям ставят в роддоме, — «нейрогенная кривошея». Насколько это серьезная проблема?
— Нейрогенная кривошея – асимметрия мышечного тонуса. Ребенок нередко рождается с асимметрией мышечного тонуса. У маленького ребенка еще нет произвольных движений, они хаотичны. И в момент расслабления, сна ребенка тянет туда, где повышен тонус. То есть ребенок лежит с определенным поворотом головы. Если не заниматься этой проблемой, не корректировать, идет деформация шеи и черепа. Ребенок постоянно смотрит в одну сторону, лежит на одном боку, в результате уплощается голова, меняется ее форма.
С этим можно работать, главное – заниматься. Что делают для того, чтобы скорректировать кривошею и последствия от нее? Меняем положение, перекладываем ребенка, чтобы он лежал на разных боках попеременно, а не на одном, на спине. На живот выкладываем. Также для коррекции кривошеи рекомендованы лечебная гимнастика, массаж, бассейн.
Кривошея приходит в норму в период от 3 до 6 месяцев жизни ребенка. В этот период ребенок становится более активным, крутит головой, руками, начинает переворачиваться, пытается ползти, садиться.
Важно не путать нейрогенную кривошею, которой занимаются неврологи, с врожденной мышечной кривошеей — грубой патологией, которую лечат врачи-ортопеды.
— Головные боли у детей – это повод для обращения к неврологу?
Да, безусловно. У детей до 5-6 лет головных болей быть не должно – они еще не созрели для этого. У маленьких детей головные боли могут быть вызваны соматическими причинами: паразитозом, анемией, аллергией, какими-то проблемами со стороны ЖКТ…
У детей постарше головные боли могут провоцироваться проблемами со стороны позвоночника шеи. В пубертатном периоде нередко встречаются различные вегетативные дисфункции. Это распространенная проблема у подростков.
В любом случае, надо обязательно обследоваться. Велик шанс, что мы ничего не найдем, а головные боли со временем пройдут сами. Но это может быть симптом и некоторых серьезных заболеваний, которые нельзя пускать на самотек.
— Часто ли встречается ночной энурез (недержание мочи)? Когда мы говорим об этом диагнозе?
— Да, это тоже распространенное заболевание. Как диагноз энурез выставляется после 3-4 лет.
Если говорить о нормах в развитии, к полутора годам ребенок должен научиться не мочиться ночью. Современный ребенок какой-то промежуток времени находиться в одноразовых подгузниках. Потом их снимают. Первое время ночи будут «мокрые». Но к двум годам уже должны сформироваться «сухие ночи».
После этого проходит какое-то время – и ребенок начинает опять мочиться ночью, скажем, в 4 года. Это вторичный энурез.
Если же подгузник сняли, а ребенок как мочился ночью, так и продолжает, – это первичный энурез.
Причин энуреза существует немало: это и инфекционные заболевания, и пороки развития, и нарушения функции мочеполовой системы, и незрелость нервной системы, стрессы, неврозы и пр. В любом случае, нельзя игнорировать эту проблему, а нужно как можно раньше обратиться к неврологу для коррекции этого заболевания.
— У маленьких детей бывают судороги при повышении температуры. Насколько это опасно?
Фебрильные судороги (то есть судороги при повышении температуры тела) – это парадоксальная реакция нервной системы, коры головного мозга на такой раздражитель, как высокая температура. На этом фоне идет выплеск. Фебрильные судороги могут случиться всего раз, а могут повторяться при каждом эпизоде повышения температуры. Чаще всего, они бывают у эмоциональных и активных детей. Специального лечения не требуется, главное — не допускать повышения температуры тела выше 37,5 °С, сбивать ее сразу жаропонижающими препаратами, чтобы не повторялись эпизоды судорог. При необходимости — невролог порекомендует седативные препараты. Такие дети наблюдаются у невролога, рекомендуется показываться врачу раз в полгода.
— А не могут фебрильные судороги быть признаком начинающейся эпилепсии?
Выхода в эпилепсию, как правило, фебрильные судороги не имеют. Бывают единичные случаи, когда судороги могут действительно оказаться дебютом эпилепсии. Поэтому в любом случае необходимо показать ребенка неврологу, чтобы врач посмотрел, в каком направлении это развивается.
— Эпилепсия вообще часто встречается?
— Да, эпилепсия — это распространенное заболевание. У нас, в Новосибирске, даже есть специальный центр, где работают специалисты-эпилептологи — это очень узкая специализация в неврологии. Когда мы подтверждаем эпилепсию у ребенка, я обычно направляю пациента наблюдаться в специализированный центр. Так там смогут максимально качественно помочь малышу, грамотно подобрать препараты и назначить корректное лечение.
— На какие симптомы важно обращать внимание родителям, чтобы не пропустить начало эпилепсии у ребенка?
— Как правило, когда случается приступ, это хорошо видно. У ребенка наблюдаются конвульсивные подергивания, дергается угол рта, может тянуть мышцы, течет слюна, может пойти пена изо рта, он может обмочиться. Но бывает, что ребенок при приступе просто замирает, и, например, потирает руки или совершает жующие движения в течение какого-то времени. А потом все проходит. После приступа могут наблюдаться головная боль, тошнота, нарушение координации и речи.
Иногда первые признаки эпилепсии появляются еще до приступа. Например, ребенок подергивается во сне. Или просто меняет свое обычное поведение, становится навязчивым, плаксивым, задает по кругу одни и те же вопросы и т.п. Это обусловлено неврологическими изменениями, которые происходят при эпилепсии.
Таким образом, если вы заметили изменения в поведении ребенка, он ведет себя необычно, странно, обязательно покажите ребенка неврологу!
Если есть возможность – рекомендую снять приступ на видео – так врачу намного проще будет понять, что происходит с ребенком.
— Существуют ли успокоительные препараты, которые можно давать детям?
— Практически нет. Имеющиеся лекарственные препараты могут назначить и дать только в стационарах. В амбулаторном лечении в неврологической педиатрии это не практикуется.
При повышенной возбудимости и эмоциональности ребенка я обычно предлагаю начинать издалека – налаживать режим дня, дать ребенку возможность активно двигаться и полноценно отдыхать, гулять на свежем воздухе и пр.
Все лекарственные препараты (сосудистые, ноотропы и пр.) назначаются строго по показаниям и принимать их без рекомендации врача нельзя. Последствиями неконтролируемого приема лекарств могут быть неврологические и поведенческие проблемы в дальнейшем: гиперактивность, расторможенность, неусидчивость, синдром дефицита внимания и гиперактивности (СДВГ).
— Насколько часто встречается у детей синдром дефицита внимания и гиперактивности (СДВГ)?
— Сейчас этот диагноз ставят очень часто. Хотя, мне кажется, нередко мы списывает на СДВГ то, что им не является: особенности темперамента и характера ребенка, его активность или даже педагогическую запущенность…
Патологической гиперактивности много, но больше все же историй с проблемами в семье и в взаимодействии родителей с ребенком.
— Еще одно распространенное заболевание — нервные тики. Как их лечат?
— Да, тики встречаются очень часто. Лечим и медикаментозно, и – самое главное – нормализацией режима. Для «тикающего» ребенка очень важен полноценный сон, отдых, минимизирование телевизора, телефона, компьютера. Очень полезно таких детей отдавать в спортивные секции. Как правило дети, страдающие от нервного тика, очень эмоциональные, темпераментные, много читают и сидят за компьютером. У них идет эмоциональная и информационная перегрузка. И нервная система сбрасывает напряжение, проявляясь тиками.
— Кстати о информационных перегрузках, как вы относитесь к так популярному сейчас раннему развитию?
— Плохо. Любой невролог, я думаю, со мной согласится. Если ребенку давать неадекватную его возрасту и развитию нагрузку, это мот вылиться в достаточно серьезные проблемы в будущем, вплоть до психиатрических расстройств. Не надо ребенку всего этого раннего чтения с двух лет, английского языка с трех и математики с пяти. Ребенок должен в спокойном режиме познавать мир, важно стимулировать его познавательную активность, но не надо пичкать его огромным количеством знаний не по возрасту.
— Какие существуют обследования для диагностики неврологических заболеваний?
— Электроэнцефалограмма (ЭЭГ). Придумана и создана чтобы записать эпи-активность — подтвердить или исключить эпилепсию, это основное направление этого обследования.
Также я направляю на ЭЭГ детей с речевыми и с психическими нарушениями, чтобы посмотреть насколько сформированы все корковые ритмы – по возрасту или нет. Это корректируется возрастом, со временем. Также помогают занятия с нейропсихологами, дефектологами, метод «Томатис» (программа для нейро-сенсорной стимуляции).
Магнитно-резонансная томография (МРТ). Это одно из наиболее информативных обследований.
Обязательно направляем на МРТ, чтобы понять причину головных болей, особенно, если ребенок жалуется на головную боль при движении, когда он начинает прыгать, бегать, активно двигаться.
Также МРТ информативен при эпилепсии, приступы которой не поддаются лечению. Тогда мы смотрит на МРТ, нет ли сосудистой мальформации (отклонении от нормального развития) или другого сосудистого дефекта. Это может быть причиной приступов, и проблема решается хирургическим путем. Как правило, после операции приступы у ребенка прекращаются.
МРТ позволяет увидеть структуру мозга и сосудов, оценить состояние структуры, наличие кист и пр.
Компьютерная томография (КТ). Как правило, КТ назначается после травмы, для того, чтобы посмотреть наличие крови в поврежденной области.
УЗИ сосудов шеи. Головные боли, расторможенность, дефицит внимания, речевые задержки могут быть вызваны нарушением кровотока по сосудам. УЗИ позволяет это диагностировать, а также увидеть анатомические дефекты (С-образный, S-образный ход сосудов), анатомически неправильно сформированные сосуды, неправильное отхождениесосудов в позвоночный столб, сужение сосудов.
Нейросонография (НСГ) – УЗИ мозга. В обязательном порядке рекомендовано как скрининг (профилактическое обследование) всем новорожденным. НСГ показывает структуры головного мозга, как сформированы все сферы, полостную систему, желудочки, борозды, наличие жидкости. Параллельно с НСГ выполняется допплерометрия – смотрим кровоток сосудов.
НСГ выполняют в роддоме детям после осложненных родов, в месяц НСГ назначается абсолютно всем. НСГ может показать грубые нарушения, которые необходимо начать корректировать как можно раньше, чтобы минимизировать их влияние на развитие малыша. В первые месяцы жизни многие аномалии развития не проявляются, примерно до 3-4 месяцев они хорошо компенсируются, а потом ребенок начинает отставать в моторном и психическом развитии. Именно поэтому НСГ надо выполнять в обязательном порядке, даже если внешне ребенок выглядит абсолютно нормально.
Синдром беспокойных ног: диагностика и тестирование
Если вы испытываете боль в ногах по ночам, вам может быть интересно, нет ли у вас синдрома беспокойных ног (СБН). Боль в ногах в ночное время может быть вызвана множеством состояний, в том числе RLS. Однако это также может произойти, если вы слишком много времени проводите сидя в течение дня или спите, ограничивая приток крови к нижним конечностям. Боль в ногах может быть обычным явлением во время беременности или быть побочным эффектом приема лекарств. Боль в ногах также может быть вызвана хроническим заболеванием, например артритом, заболеванием периферических артерий или диабетом.
Как узнать, что за болью в ноге стоит СБН, а не что-то еще? Ниже мы объясняем симптомы, которые отделяют RLS от других состояний, связанных с болью в ногах, и того, что вы можете ожидать во время диагностического процесса.
Что такое синдром беспокойных ног?
Синдром беспокойных ног, также известный как болезнь Уиллиса-Экбома, описывается как неврологическое сенсорное расстройство и расстройство движений во сне, характеризующееся дискомфортными ощущениями в ногах, обычно в положении лежа, и непреодолимым желанием пошевелить ими, чтобы испытать облегчение. .
Как узнать, есть ли у вас СБН? У вас могут возникнуть следующие симптомы:
- У вас непреодолимое желание двигаться или растягиваться, часто из-за неприятных ощущений в ногах. Эти ощущения отличаются от онемения или судорог, связанных с лошадью Чарли. Скорее, пациенты с СБН описывают их как подергивание, зуд, боль, ползание, покалывание или дергание. Симптомы варьируются от неприятных до болезненных. Синдром беспокойных ног называется так, потому что ощущения в первую очередь ощущаются в ногах, хотя до 57 процентов людей могут испытывать аналогичные ощущения в руках.Ощущения обычно затрагивают обе ноги, но могут проявляться только на одной ноге или чередоваться между ногами.
- Частичное или временное движение снимает эти ощущения. Лица с СБН могут почувствовать облегчение от ударов ногами, трения, ходьбы, ходьбы или передвижения. Как только вы перестанете двигаться, ощущения могут повториться.
- Симптомы начинаются или усиливаются, когда вы малоподвижны, особенно когда вы лежите, сидите или отдыхаете. Например, вы можете лежать в постели, отдыхать на диване или сидеть в самолете.
- Симптомы в основном возникают ночью или усиливаются вечером и ночью . Обычно утром симптомы практически отсутствуют, а ночью симптомы усиливаются.
- Ваши симптомы не вызваны другим медицинским или поведенческим заболеванием , таким как артрит, судороги ног или привычное постукивание ногой.
- Ваши симптомы нарушают ваш сон, вызывают у вас стресс или иным образом ухудшают ваше самочувствие или способность нормально функционировать. Плохой сон — основная причина, по которой люди обращаются за помощью по поводу своих симптомов RLS, и затрагивает от 60 до 90 процентов людей с RLS.В свою очередь, плохой сон может иметь негативные психические, физические или поведенческие последствия, которые затрудняют преодоление СБН.
Если вы столкнулись с этими симптомами, обратитесь к врачу.
Есть ли тест на синдром беспокойных ног?
Не существует специального диагностического теста для синдрома беспокойных ног. Если вы считаете, что у вас может быть СБН, вам следует записаться на прием к врачу. Они проведут тщательный сбор анамнеза и проведут физический осмотр, чтобы определить, что вызывает ваши симптомы.Могут потребоваться другие тесты и исследования, чтобы исключить медицинские условия, проявляющиеся схожими симптомами. А пока вы можете отслеживать симптомы СБН дома с помощью дневника сна.
Как выполнить самотестирование для RLS
Найдите записную книжку или используйте приложение для заметок на телефоне, чтобы использовать его как дневник сна. Каждую ночь, когда вы ложитесь спать, и каждое утро, когда вы просыпаетесь, отвечайте на следующие вопросы. Вы будете использовать эту информацию, чтобы ответить на вопросы, которые врач задаст вам во время приема.
Вопросы о качестве сна:
- Во сколько вы заснули? Вам потребовалось больше времени, чем обычно, чтобы заснуть из-за симптомов СБН?
- В какое время вы проснулись? Вы проснулись естественным путем или по будильнику?
- Сколько всего времени вы провели во сне?
- Вы вообще просыпались ночью? Запишите, сколько раз вы просыпались, как долго и что заставляло вас просыпаться, если применимо (например, потребность в мочеиспускании или кошмар).
- Вы вообще спали днем? Сколько раз и как долго?
Вопросы по RLS:
- Какие симптомы RLS вы испытываете? Запишите, что они чувствуют.
- В какое время появились симптомы и что вы делали?
- Где вы почувствовали симптомы (например, в ногах или руках)?
- Насколько серьезными были симптомы?
- Как долго длились симптомы?
- Что помогло облегчить ваши симптомы?
Вопросы по образу жизни:
- Какие упражнения вы выполняли каждый день?
- Вы принимали лекарства? Перечислите их вместе с дозой.
- Были ли у вас кофеин, алкоголь или никотин?
- Как вы себя чувствовали днем? Ментально, физически и эмоционально?
В течение нескольких недель вы можете заметить определенные тенденции. Например, ваши симптомы могут ухудшиться, если вы пьете кофеин. Обратите внимание на эти тенденции и поделитесь ими со своим врачом.
Как врач ставит диагноз RLS
Как правило, врач должен соответствовать следующим диагностическим критериям, чтобы диагностировать RLS:
- Позыв к движению ногами, обычно сопровождающийся дискомфортными и неприятными ощущениями в ногах или вызываемый ими
- Они должны начинаться или ухудшаться в периоды отдыха
- Быть частично или полностью освобожденным от движения
- Возникают исключительно или преимущественно вечером или ночью, а не днем
- Вышеуказанные признаки не учитываются исключительно как симптомы другого медицинского или поведенческого состояния
- Симптомы RLS вызывают беспокойство, дистресс, нарушение сна или ухудшение умственной, физической, эмоциональной, социальной, профессиональной, образовательной, поведенческой или других важных сфер жизнедеятельности.
Проблема диагностики RLS заключается, по крайней мере, частично, в том, чтобы полагаться на сообщение о субъективных симптомах, что делает использование дневника сна критически важным для документирования своего опыта.
Когда вы встретитесь со своим врачом, он проведет начальное диагностическое интервью для RLS. Они могут задать вам контрольные вопросы, подобные приведенным ниже:
- Испытывали ли вы за последнюю неделю неприятные ощущения в ногах, сопровождаемые непреодолимым желанием пошевелить ими, чтобы почувствовать облегчение?
- Как бы вы описали ощущения, которые испытываете в ногах?
- Ваши симптомы начинаются или ухудшаются, когда вы отдыхаете, сидите или лежите?
- Ваши симптомы проявляются ночью или ухудшаются к вечеру?
- Испытываете ли вы трудности с засыпанием или засыпанием из-за симптомов?
- Ваши симптомы облегчаются от движения?
- Есть ли у вас какие-либо заболевания?
- Вы принимаете какие-либо лекарства?
- Есть ли у кого-нибудь в вашей семье СБН?
- Какая у вас типичная диета и какой режим упражнений?
- Возможно ли у вас дефицит железа?
- Вы беременны?
Ваш врач задаст эти вопросы, чтобы исключить другие потенциальные причины ваших симптомов RLS, такие как беременность, дефицит железа или терминальная почечная недостаточность.Беременные женщины в два-три раза чаще сообщают о симптомах СБН, особенно в третьем триместре, а люди с хронической почечной недостаточностью в два-пять раз чаще. Семейный анамнез RLS — еще один фактор риска RLS. Употребление кофеина, алкоголя и никотина также может усугубить симптомы, как и некоторые лекарства, в том числе лекарства от тошноты, нейролептики и антидепрессанты.
На основании ваших ответов ваш врач может назначить анализ крови или направить вас к специалисту по сну.Анализ крови поможет исключить дефицит железа, фактор риска СБН. Исследование ночного сна, известное как полисомнограмма, может быть назначено, если ваш врач считает, что ваши симптомы могут быть связаны с другим расстройством сна, таким как расстройство периодических движений конечностей или апноэ во сне. Эти расстройства могут сочетаться с СБН или ухудшать симптомы.
В зависимости от вашего диагноза ваш врач разработает для вас план лечения. Например, прием добавок железа, отпускаемых без рецепта, может помочь устранить основной дефицит железа.Некоторые легкие или умеренные симптомы СБН можно облегчить с помощью изменения образа жизни, например, уменьшения потребления алкоголя и никотина или улучшения гигиены сна. Другие домашние средства могут быть полезны для уменьшения симптомов, включая массаж ног, теплые ванны, RLS-обертывания для ног и горячую / холодную терапию.
Для многих людей RLS — это пожизненное состояние, но симптомы можно контролировать, чтобы вы могли меньше испытывать дискомфорт и больше спать.
- Была ли эта статья полезной?
- Да Нет
Синдром беспокойных ног — NHS
Синдром беспокойных ног, также известный как болезнь Уиллиса-Экбома, является распространенным заболеванием нервной системы, которое вызывает непреодолимое непреодолимое желание пошевелить ногами.
Симптомы синдрома беспокойных ног
Основной симптом синдрома беспокойных ног — непреодолимое желание пошевелить ногами.
Он также может вызывать неприятное ощущение ползания или мурашек в стопах, икрах и бедрах.
Ощущение часто ухудшается вечером или ночью. Иногда поражаются и руки.
Синдром беспокойных ног также связан с непроизвольными подергиваниями ног и рук, известными как периодические движения конечностей во сне (PLMS).
У некоторых людей симптомы синдрома беспокойных ног возникают время от времени, у других они появляются каждый день.
Симптомы могут варьироваться от легких до тяжелых. В тяжелых случаях синдром беспокойных ног может быть очень неприятным и нарушать повседневную деятельность человека.
Что вызывает синдром беспокойных ног?
В большинстве случаев явной причины синдрома беспокойных ног нет.
Это заболевание известно как идиопатический, или первичный синдром беспокойных ног, и может передаваться по наследству.
Некоторые неврологи (специалисты по лечению состояний, влияющих на нервную систему) считают, что симптомы синдрома беспокойных ног могут иметь какое-то отношение к тому, как организм обрабатывает химическое вещество, называемое дофамином.
Дофамин участвует в управлении движением мышц и может быть ответственным за непроизвольные движения ног, связанные с синдромом беспокойных ног.
В некоторых случаях синдром беспокойных ног вызывается основным заболеванием, например железодефицитной анемией или почечной недостаточностью.Это явление известно как вторичный синдром беспокойных ног.
Существует также связь между синдромом беспокойных ног и беременностью. Около 1 из 5 беременных женщин будут испытывать симптомы в последние 3 месяца беременности, хотя точно неясно, почему это так.
В таких случаях синдром беспокойных ног обычно проходит после родов.
Узнать больше о причинах синдрома беспокойных ног
Лечение синдрома беспокойных ног
Легкие случаи синдрома беспокойных ног, не связанные с основным заболеванием, могут не требовать никакого лечения, кроме внесения нескольких изменений в образ жизни.
К ним относятся:
Если ваши симптомы более серьезны, вам могут потребоваться лекарства для регулирования уровня дофамина и железа в вашем организме.
Если синдром беспокойных ног вызван железодефицитной анемией, добавки железа могут быть всем, что необходимо для лечения симптомов.
У кого синдром беспокойных ног?
Синдром беспокойных ног — распространенное заболевание, которое может поразить любого в любой момент жизни.
Но вероятность развития синдрома беспокойных ног у женщин в два раза выше, чем у мужчин.
Это также чаще встречается в среднем возрасте, хотя симптомы могут развиваться в любом возрасте, включая детство.
Outlook
Симптомы синдрома беспокойных ног обычно исчезают, если можно устранить первопричину.
Но если причина неизвестна, симптомы со временем могут ухудшиться и серьезно повлиять на жизнь человека.
Синдром беспокойных ног не опасен для жизни, но в тяжелых случаях может нарушаться сон (вызывая бессонницу) и вызывать беспокойство и депрессию.
Благотворительная организация «Синдром беспокойных ног», Великобритания, предоставляет информацию и поддержку людям, страдающим синдромом беспокойных ног.
Они могут помочь вам связаться с другими людьми в вашем районе, затронутыми этим заболеванием.
Последняя проверка страницы: 6 августа 2018 г.
Срок следующего рассмотрения: 6 августа 2021 г.
Синдром беспокойных ног и связанные с ним заболевания Информация | Гора Синай
Американская академия медицины сна и Американская академия неврологии рекомендуют лекарства от RLS или PLMD только для людей, которые соответствуют строгим диагностическим критериям и которые в результате этих состояний испытывают чрезмерное нарушение сна или дневную сонливость.Чрезмерная дневная сонливость возникает из-за нарушения сна или его плохого качества из-за симптомов СБН или PLMD. Побочные эффекты являются обычным явлением и могут быть достаточно неприятными, чтобы побудить некоторых людей прекратить прием лекарств от СБН.
Необходимы дополнительные исследования и обучение врачей, чтобы лучше диагностировать и лечить RLS с помощью лекарств у детей и подростков. Мало что известно о лучшем способе лечения СБН в целом, но некоторые эксперты предлагают следующее для взрослых:
- Если изменение образа жизни не решает проблему, в первую очередь следует использовать безрецептурные обезболивающие.
- Людям с СБН следует пройти тест на дефицит железа. Если у них дефицит железа, им следует начать лечение препаратами железа.
- Дофаминергические препараты (препараты, повышающие уровень дофамина) и габапентин энакарбил являются стандартными лекарствами для лечения тяжелого СБН, PLMD или того и другого.
- Другие препараты могут быть полезны при неэффективности дофаминергических препаратов или для людей, у которых наблюдаются частые, но не ночные симптомы. К ним относятся опиаты (болеутоляющие), бензодиазепины (седативные снотворные) или противосудорожные средства.Однако бензодиазепины и опиаты могут легко вызвать привыкание и привыкание, и их следует использовать в качестве последнего варианта.
- Каждый из этих методов лечения должен быть адаптирован к конкретной ситуации человека, такой как сопутствующие психиатрические симптомы и стремление к увеличению. Сопутствующее заболевание почек также может потребовать корректировки лекарств, на которые влияет функция почек.
Тайленол и нестероидные противовоспалительные препараты
Перед приемом более сильных лекарств людям следует попробовать безрецептурные болеутоляющие, такие как ацетаминофен (тайленол) или нестероидные противовоспалительные препараты (НПВП), в том числе ибупрофен (Адвил, Мотрин, Руфен), напроксен (Анапрокс, Напросин, Алев) и кетопрофен (Орудис КТ, Актрон).
Хотя НПВП работают хорошо, их длительное применение может вызвать проблемы с желудком, такие как язвы, кровотечение и возможные проблемы с сердцем. FDA обратилось к производителям НПВП с просьбой включить предупреждающую этикетку на своей продукции, которая предупреждает пользователей о повышенном риске сердечных проблем и кровотечений из пищеварительного тракта.
Леводопа и другие дофаминергические препараты
Дофаминергические препараты увеличивают доступность химического посредника дофамина в головном мозге и являются одним из препаратов первой линии для лечения тяжелого RLS и PLMD.Эти препараты уменьшают количество движений конечностей в час и улучшают субъективное качество сна. Люди с любым из этих состояний, принимающие эти препараты, испытали до 100% первоначального уменьшения симптомов.
Допаминергические препараты, однако, могут иметь серьезные побочные эффекты (обычно они используются при болезни Паркинсона). Они не так полезны при СБН, связанном с диализом, как при СБН, вызванном другими причинами.
Допаминергические препараты включают предшественники дофамина и агонисты дофаминовых рецепторов.
Предшественники дофамина
Предшественник дофамина леводопа (L-допа) когда-то был популярным лекарством от тяжелого RLS, хотя сегодня его обычно рекомендуют только пациентам со случайными симптомами, которые могут принимать его по ночам по мере необходимости. Это также может быть полезно при длительных поездках на автомобиле или самолетах. Стандартные препараты (Синемет, Атамет, Паркопа, Ритары) сочетают леводопу с карбидопой, что улучшает действие и продолжительность действия леводопы и снижает некоторые его побочные эффекты, в частности тошноту.Комбинации леводопы хорошо переносятся и безопасны.
Леводопа действует быстро, и лечение обычно эффективно в течение первых нескольких дней терапии.
К сожалению, во многих исследованиях сообщается, что до 70% людей с СБН, принимающих леводопу, страдают от снижения реакции на лечение с течением времени (так называемая толерантность) или ухудшения симптомов, несмотря на лечение (так называемое усиление). Увеличение также может вызвать появление симптомов в начале дня. Риск наиболее высок для людей, которые принимают ежедневные дозы, особенно высокие дозы (более 200 мг / день).По этой причине людям следует использовать L-допа менее 3 раз в неделю. Если увеличение действительно происходит, прием препарата следует немедленно прекратить. После отмены L-допы люди могут переключиться на агонист дофаминовых рецепторов.
Эффект отскока (возвращение симптомов после отмены препарата) вызывает учащение движений ног ночью или утром по мере прекращения действия дозы или по мере увеличения толерантности к препарату.
Режимы
Эффекты L-допа проявляются через 15–30 минут.Между тем, агонистам дофаминовых рецепторов требуется не менее 2 часов, чтобы начать действовать. Некоторые врачи рекомендуют регулярное использование агонистов дофаминовых рецепторов людям, у которых наблюдаются ночные симптомы, и L-допа тем, у кого симптомы возникают только изредка.
Побочные эффекты
Общие побочные эффекты дофаминергических препаратов различаются, но могут включать чувство слабости или головокружения (особенно при вставании), головные боли, аномальные движения мышц, учащенное сердцебиение, бессонницу, вздутие живота, боль в груди и сухость во рту.Тошнота может быть особенно частой. В редких случаях дофаминергические препараты могут вызывать галлюцинации или заболевание легких. Длительное лечение леводопой также может привести к лекарственной дискинезии, состоянию, характеризующемуся чрезмерными непроизвольными движениями или неконтролируемыми мышечными сокращениями.
Поскольку эти препараты могут вызывать дневную сонливость, людям следует соблюдать особую осторожность при вождении или выполнении задач, требующих концентрации.
Длительное употребление дофаминергических препаратов может привести к толерантности, при которой препараты становятся менее эффективными.
Эффект отскока, увеличение и толерантность могут снизить ценность дофаминергических препаратов в лечении СБН. Использование минимально возможных доз может свести к минимуму эти эффекты.
Симптомы отмены
Пациенты, которые отказываются от этих препаратов, обычно испытывают тяжелые симптомы RLS в течение первых 2 дней после прекращения приема. RLS в конечном итоге возвращается к уровню до лечения примерно через неделю. Чем дольше пациент употребляет эти препараты, тем хуже у него абстинентный синдром.
Отказ от предшественников дофамина или агонистов дофамина может привести к серьезному, потенциально опасному для жизни состоянию, называемому злокачественным нейролептическим синдромом. Это заболевание вызывает жесткость и разрушение мышц, жар, ригидность и спутанность сознания. Никогда не следует резко прекращать прием этих лекарств, не посоветовавшись предварительно со своим врачом.
Агонисты дофаминовых рецепторов
Агонисты дофаминовых рецепторов (также называемые агонистами дофамина) имитируют эффекты дофамина, воздействуя на дофаминовые рецепторы в головном мозге.В настоящее время их обычно предпочитают L-допа (см. Ниже). Поскольку они имеют меньше побочных эффектов, чем L-допа, эти препараты можно использовать ежедневно. Однако, поскольку новые препараты принимаются в течение более длительных периодов времени и в более высоких дозах, темпы их увеличения могут приближаться к таковым для L-допа.
Поскольку они начинают действовать дольше, эти препараты не так полезны для облегчения симптомов, когда они уже начались.
Агонисты дофамина облегчают симптомы у 70% и более людей.
- Ропинирол (Реквип) был первым препаратом, одобренным специально для лечения СБН средней и тяжелой степени (более 15 эпизодов СБН в месяц). Побочные эффекты обычно незначительны, но могут включать тошноту, рвоту, сонливость и головокружение. У небольшого процента людей могут наблюдаться ухудшение симптомов и симптомы восстановления после того, как действие лекарства прекратится.
- Прамипексол (Мирапекс) также одобрен для лечения СБН. Тем не менее, при приеме этого препарата люди могут заснуть без предупреждения, даже при выполнении таких действий, как вождение автомобиля.
- Ротиготин (Neupro) — это пластырь. Общие побочные эффекты включают боль в спине или суставах, головокружение, снижение аппетита, сухость во рту, усталость, потоотделение, проблемы со сном или расстройство желудка.
- Каберголин и перголид являются агонистами дофамина, которые следует использовать только тогда, когда другие лекарства были опробованы и потерпели неудачу, они представляют риск повреждения сердечного клапана .
Другие агонисты дофамина
Другие агонисты дофамина, протестированные в небольших исследованиях, включают альфа-дигидроэргокриптин или DHEC (Альмирид) и пирибедил (Тривастал).Однако недостаточно доказательств, подтверждающих их использование для лечения СБН, и они не одобрены FDA.
Бензодиазепины
Бензодиазепины, такие как клоназепам (клонопин), известны как седативные снотворные. Врачи прописывают их при бессоннице и тревоге. Они могут быть полезны при СБН, нарушающем сон, особенно у молодых людей. Клоназепам может быть особенно полезным для детей как с PLMD, так и с симптомами синдрома дефицита внимания и гиперактивности. Лекарство также может быть полезно для людей с СБН, находящихся на диализе.Недостаточно доказательств того, что этот класс лекарств эффективен при лечении СБН.
Побочные эффекты
Пожилые люди более подвержены побочным эффектам. Их обычно следует начинать с половины дозы, предписанной для молодых людей, и не следует принимать формы длительного действия. Побочные эффекты могут различаться в зависимости от того, является бензодиазепин длительным или коротким действием.
- Лекарства могут усилить депрессию, обычное состояние у многих людей с бессонницей.
- Проблемы с дыханием могут возникнуть при чрезмерном употреблении или у людей с уже существующим респираторным заболеванием.
- Лекарства длительного действия имеют очень высокий уровень остаточной дневной сонливости по сравнению с другими препаратами. Они были связаны со значительно повышенным риском автомобильных аварий и падений у пожилых людей, особенно в первую неделю после их приема. Бензодиазепины более короткого действия не представляют такого высокого риска.
- Имеются сообщения о потере памяти (так называемая амнезия путешественника), лунатизме и нестабильном настроении после приема триазолама (Halcion) и других бензодиазепинов короткого действия.Эти эффекты редки и, вероятно, усиливаются алкоголем.
- Поскольку бензодиазепины могут проникать через плаценту и попадать в грудное молоко, беременным и кормящим женщинам не следует их использовать. Есть несколько сообщений о связи между приемом бензодиазепинов в первом триместре беременности и развитием заячьей губы у новорожденных. На данный момент исследования противоречат друг другу, но известно, что у младенцев, подвергшихся воздействию этих препаратов в матке, наблюдаются и другие побочные эффекты.
- В редких случаях передозировка заканчивалась летальным исходом.
Взаимодействия
Бензодиазепины потенциально опасны при использовании в сочетании с алкоголем. Некоторые лекарства, такие как циметидин, могут замедлить распад бензодиазепина.
Симптомы отмены
Симптомы отмены обычно возникают после длительного использования и указывают на зависимость. Они могут длиться от 1 до 3 недель после прекращения приема препарата и могут включать:
- Желудочно-кишечные расстройства.
- Потоотделение.
- Нарушение сердечного ритма.
- В тяжелых случаях у людей могут возникать галлюцинации или судороги даже через неделю или более после прекращения приема препарата.
Бессонница отскока
Бессонница отскока, которая часто возникает после отмены, обычно включает нарушение сна от 1 до 2 ночей, дневную сонливость и беспокойство. Шансы на отскок выше у бензодиазепинов короткого действия, чем у бензодиазепинов длительного действия.
Наркотические обезболивающие
Наркотики — это обезболивающие, действующие на центральную нервную систему.Иногда их назначают при тяжелых случаях СБН. Они могут быть хорошим выбором, если боль является заметной особенностью, но при длительном приеме наркотиков следует соблюдать осторожность из-за высокого риска злоупотребления и зависимости.
Существует два типа наркотиков, оба из которых используются при тяжелом СБН:
- Опиаты (такие как морфин и кодеин) получают из натурального опия.
- Опиоиды — синтетические наркотики. Общие примеры включают оксикодон (перкодан, перкоцет, роксикодон, оксиконтин), метадон (долофин) и гидрокодон (викодин), фентанил (дурагезик) и трамадол (ультрам).
Использование таких препаратов может быть полезным, если они включены в комплексную программу лечения боли. Такая программа включает скрининг потенциальных пациентов на предмет возможного злоупотребления наркотиками и регулярное наблюдение за теми, кто принимает наркотики. Дозы следует корректировать по мере необходимости для достижения приемлемого баланса между обезболиванием и побочными эффектами. Людей, получающих долгосрочную опиатную терапию, также следует периодически контролировать на предмет апноэ во сне — состояния, при котором дыхание останавливается на короткие периоды много раз в течение ночи.Апноэ во сне может ухудшить симптомы СБН, бессонницы и других жалоб.
Противосудорожные препараты
Противосудорожные препараты, такие как габапентин (нейронтин), вальпроевая кислота (вальпроат, дивалпроекс, депакот, депакен) и карбамазепин (Тегретол), проходят испытания на RLS. Общие побочные эффекты включали легкую сонливость и головокружение.
Габапентин энакарбил (Horizant) — это пролекарственная форма габапентина с пролонгированным высвобождением, которая является одним из немногих препаратов, одобренных FDA специально для лечения умеренного и тяжелого СБН.
Побочные эффекты
Все противосудорожные препараты имеют потенциально серьезные побочные эффекты. Поэтому люди должны пробовать эти лекарства только после того, как немедикаментозные методы не дали результата. Побочные эффекты многих противосудорожных препаратов включают тошноту, рвоту, изжогу, повышенный аппетит с увеличением веса, тремор рук, раздражительность и временное истончение и выпадение волос. Прием добавок цинка и селена может помочь уменьшить этот последний эффект. Некоторые противосудорожные препараты также могут вызывать врожденные дефекты и, в редких случаях, токсичность для печени.Габапентин может иметь меньше этих побочных эффектов, чем вальпроевая кислота или карбамазепин. В последнее время появились опасения, что габапентин также может быть подвержен злоупотреблению, особенно при использовании в сочетании с опиатами.
Другие лекарства
Антидепрессанты
Бупропион (Веллбутрин), новый антидепрессант, может быть полезен при СБН, по крайней мере, в краткосрочной перспективе. Бупропион — слабый ингибитор обратного захвата дофамина, он вызывает небольшое увеличение доступности дофамина в головном мозге.Препарат не вызывает привыкания и не имеет серьезных побочных эффектов по сравнению с другими препаратами RLS, но необходимы дополнительные исследования, чтобы определить, полезно ли оно.
Клонидин
Клонидин (Катапрес), препарат, применяемый при высоком кровяном давлении, полезен для некоторых людей и может быть подходящим выбором для людей, у которых СБН сопровождается гипертонией. Это также может помочь людям с СБН, находящимся на гемодиализе.
Баклофен
Противоспазматический препарат баклофен (Лиорезал), по-видимому, снижает интенсивность СБН (но не частоту движений).
Прегабалин
Прегабалин (Lyrica) одобрен для лечения диабетической нейропатии, постгерпетической невралгии и фибромиалгии, а также может быть полезен при лечении RLS.
Немедикаментозная терапия
FDA одобрило использование нескольких устройств противостимуляции вибрацией для лечения первичного RLS. Эти электрические устройства либо помещаются под ноги, либо носятся пациентом во время сна и работают, передавая через кожу вибрации, которые, как предполагается, улучшают качество сна.Необходимы более качественные исследования эффективности этих устройств при СБН.
Другие методы лечения
Глубокая стимуляция мозга (DBS) изучается, чтобы выяснить, является ли она безопасной и эффективной при RLS. DBS требует хирургического вмешательства, чтобы вставить проволочные электроды в мозг и небольшую батарею под кожей в груди. Поскольку для этого требуется операция на головном мозге, его применяют только после того, как многие другие методы лечения оказались безуспешными.
Было показано, что каннабис помогает некоторым людям. Местные законы могут препятствовать доступу некоторых людей.
Расстройство периодических движений конечностей у детей (PLMD)
Расстройство периодических движений конечностей (PLMD) описывает неконтролируемые и повторяющиеся движения, которые происходят во время сна
Что такое педиатрическое периодическое расстройство движений конечностей (PLMD)?
PLMD — это неврологическое заболевание (поражающее мозг, позвоночник и соединительные нервы), которое влияет на способность ребенка спокойно лежать ночью и может влиять на продолжительность и качество сна. Ранее известный как сонный миоклонус или ночной миоклонус, PLMD может влиять на любой возраст и пол.
Короткие движения в ногах обычно происходят каждые 20-40 секунд. Они происходят группами, которые могут длиться от нескольких минут до нескольких часов. Движения PLMD могут приходить и уходить, а может и не происходить каждую ночь. Продолжительность кластеров также может быть разной.
Большинство детей и подростков не подозревают о том, что они происходят, но более сильные движения часто пробуждают ребенка ото сна. Движениями PLMD могут быть короткие мышечные подергивания, подергивания, толчки ногами (рывки) или сгибание стопы.Дети с PLMD также часто страдают синдромом беспокойных ног (RLS), который представляет собой неконтролируемую потребность двигать ногами во время бодрствования, как правило, в ответ на боль или дискомфорт.
PLMD и RLS являются бессознательными и неконтролируемыми потребностями в движении нижних конечностей. Разница в том, когда они возникают — дети с симптомами PLMD будут спать и не осознавать, что они возникают. Симптомы СБН возникают, когда дети бодрствуют.
Каковы признаки и симптомы расстройства периодических движений конечностей у детей (PLMD)?
Дети могут просыпаться среди ночи или страдать хронической бессонницей.У них также могут быть проблемы со сном, что может вызвать сильную дневную усталость, а также может привести к другим нарушениям сна.
Дополнительные симптомы PLMD могут меняться, появляться и исчезать, в том числе следующие:
- Проблемы со здоровьем, включая беспокойство, гнев, депрессию, гиперактивность, раздражительность, импульсивность и плохую концентрацию
- Неустойчивые движения ног во время бессознательного сна (толчки, подергивание ног, подергивание или сгибание стопы)
- Засыпание днем
- Сопротивляясь спать
- Беспокойный сон
- Ворочается в постели
Каковы причины педиатрического периодического расстройства движений конечностей (PLMD)?
Точная причина PLMD неизвестна.Эксперты предположили, что основные источники могут быть связаны с низким уровнем железа (с анемией или без нее) или проблемами с нервной проводимостью (скорость и сила нервного сигнала между клетками) из-за хронического заболевания. Исследования не выявили последовательных причин этого неврологического расстройства.
Факторы риска
Некоторые факторы могут увеличить шансы быть диагностированным с PLMD и могут ухудшить симптомы PLMD, в том числе:
- Кофеин
- Хронические болезни (рак, диабет и почечная недостаточность)
- Генетика / по наследству (передается из поколения в поколение)
- Недостаток железа (с анемией или без)
- Лекарства (против тошноты, такие как метоклопрамид / реглан; нейролептики, такие как галоперидол / галдол; литий; СИОЗС — селективные ингибиторы обратного захвата серотонина, такие как прозак или золофт; и трициклические антидепрессанты, такие как амитриптилин)
- Множественная системная атрофия (редкое неврологическое заболевание, которое влияет на непроизвольные вегетативные функции организма, включая функцию мочевого пузыря, артериальное давление, дыхание и контроль мышц)
- Нарколепсия (чрезмерная сонливость, галлюцинации и сонный паралич)
- Обструктивное апноэ во сне (СОАС) вызывает поверхностное дыхание или паузы в дыхании во время сна из-за обструкции или блокады в горле
- Расстройство поведения во время быстрого сна, также известное как RBD, которое вызывает неполный паралич или его отсутствие во время быстрого сна (что позволяет детям двигаться во время сна)
- Синдром беспокойных ног (СБН)
- Расстройство пищевого поведения, связанное со сном (также известное как SRED, которое представляет собой эпизоды ненормального приема пищи или питья в ночное время)
- Заболевания или травмы спинного мозга (поражения или блокада)
- Уремия (продукты жизнедеятельности, накапливающиеся в крови из-за проблем с функцией почек)
Помощь при беспокойных ногах и бессонных ночах
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Как известно людям, страдающим синдромом беспокойных ног (СБН), мало что может сбить нас с пути так быстро, как неспособность хорошо выспаться ночью. Как можно успокоить эти непослушные члены и вернуться в мирный сон?
RLS — также известный как болезнь Уиллиса-Экбома — это неврологическое заболевание.Вы чувствуете неприятные ощущения в ногах и почти непреодолимую потребность пошевелить ими. Люди описывают это чувство по-разному: зуд, нервозность, ползание, ползание, тянущие ощущения, пульсация и многое другое. В тяжелых случаях также могут быть затронуты туловище и верхняя часть тела, — говорит Хулио Сото, доктор медицины, FAAFP.
Симптомы чаще всего проявляются в конце дня. Вы можете расслабиться на диване или лежать в постели в ожидании хорошего ночного сна, когда внезапно начинается зудящая пульсация. И когда RLS наносит удар, единственный способ получить облегчение — пошевелить ногами! Возможно, вам придется встать и ходить или держать ноги в движении, когда вы сидите или лежите.
Легко понять, почему СБН может приводить к бессонным ночам: «У вашего партнера также могут быть бессонные ночи», — говорит доктор Сото. «Для многих RLS может вызвать сильный стресс». СБН затрудняет сон, поэтому он может привести к дневной усталости и, потенциально, к множеству связанных с этим проблем, от проблем на работе до нарушения памяти и даже депрессии.
Больные RLS — не маленький клуб. До 10 процентов населения США может иметь СБН, причем от умеренных до тяжелых разновидностей страдают около 2-3 процентов взрослых.Хотя его часто не диагностируют до среднего возраста, СБН поражает людей всех возрастов и примерно в два раза чаще женщин, чем мужчин.
Если RLS мешает вам спать по ночам, поговорите со своим врачом.
Что здесь происходит?
Врачи не установили точную причину синдрома беспокойных ног. Поскольку иногда он передается семьями, он может иметь генетический компонент. Мозг также может играть роль. Фактором может быть низкий уровень железа, а также дисфункция той части мозга, которая использует дофамин для плавного и целенаправленного движения мышц.И хотя исследователи не могут связать их напрямую, RLS, похоже, имеет некоторую связь с:
- Почечная недостаточность, диабет и периферическая невропатия
- Лекарства, которые могут усугубить симптомы (в том числе некоторые лекарства от тошноты, некоторые нейролептики и некоторые средства от простуды и аллергии)
- Беременность, особенно в последнем триместре
- Употребление алкоголя и недосыпание
- Возраст и пол. У женщин больше шансов заболеть СБН, особенно с возрастом.Сото сообщает.
У меня синдром беспокойных ног?
Для диагностики RLS врачи задают четыре ключевых вопроса:
- Есть ли у вас сильное желание пошевелить ногами, сопровождающееся ненормальными, часто неприятными ощущениями?
- Ваши симптомы ухудшаются ночью и улучшаются или полностью исчезают утром?
- Ваши симптомы вызваны отдыхом, расслаблением или сном?
- Ваши симптомы облегчаются от движения?
К сожалению, нет анализа крови, чтобы определить, есть ли у вас RLS, — говорит д-р.Сото. Однако ваш врач может захотеть проверить уровень железа в вашей крови, поскольку дефицит железа является одной из возможных причин, объясняет он. Чтобы поставить диагноз, ваш врач, скорее всего, будет полагаться на физический осмотр, на то, как вы описываете свои симптомы и как они меняются в течение дня. Возможно, вам нужно пройти неврологический осмотр или пройти обследование, чтобы исключить другие заболевания. Ваш врач может также попросить вас принять участие в исследовании сна.
, чтобы определить, не мешает ли вам отдыхать что-то, кроме RLS.
Как лечить синдром беспокойных ног
В настоящее время нет лекарства от RLS, но различные методы лечения и терапии могут помочь облегчить симптомы, чтобы вы могли лучше выспаться.Поговорите со своим врачом об этих вариантах:
- Лечение основных заболеваний . У вас может быть заболевание, о котором вы даже не подозреваете. «Возможно, что если мы обнаружим и вылечим это заболевание, например, диабет или периферическую невропатию, то ваш RLS улучшится», — говорит д-р Сото.
- Изменение образа жизни . «Если у вас легкие симптомы, мы рекомендуем упражнения, растяжка, теплая ванна перед сном и сокращение употребления кофеина, алкоголя и табака», — рекомендует доктор Сото. Добавки могут устранить дефицит витаминов и минералов. Постарайтесь придерживаться регулярного режима сна и ограничивать или избегать дневного сна.
- Лекарства . Лекарства могут помочь, но ни одно лекарство не поможет каждому человеку с СБН. FDA одобрило множество лекарств для лечения RLS, и иногда могут помочь другие лекарства, которые не предназначены специально для лечения RLS.Спросите своего врача о возможных медицинских методах лечения.
«Или иногда мы обнаруживаем, что лекарство, которое вы принимаете от другого заболевания, может вызывать ваше беспокойство. После тщательного сбора анамнеза ваш врач может попросить вас перейти на другое лекарство, чтобы посмотреть, может ли это уменьшить ваши беспокойные ноги », — сказал доктор.Сото добавляет.
Фонд синдрома беспокойных ног предлагает ряд стратегий выживания, которые могут сделать жизнь с СБН более сносной. Среди прочего, они предлагают поговорить с другими о СБН, вести дневник сна и отслеживать свою повседневную деятельность, поддерживать свой ум занятым и активным, а также начинать и заканчивать каждый день растяжкой или легким массажем. Они также рекомендуют вам подумать о присоединении или создании группы поддержки. В Соединенных Штатах существует множество групп RLS.
Чтобы узнать больше о синдроме беспокойных ног, поговорите со своим врачом или поставщиком медицинских услуг или найдите поставщика.
Получить необходимую помощь легко.
Обратитесь к ближайшему к вам поставщику услуг Premier Physician Network.
Источник: Хулио Сото, доктор медицины, Семейная медицина Верхней долины; Фонд синдрома беспокойных ног; Национальные институты здравоохранения
Признаки синдрома беспокойных ног
Что такое синдром беспокойных ног
Синдром беспокойных ног (СБН), также известный как болезнь Уиллиса-Экбома, представляет собой хроническое заболевание, вызывающее сильных неприятных ощущений в ногах, приводящих к непреодолимой потребности двигать ими.Движение ног снимает неприятные ощущения.
СБН считается состоянием нервной системы, иногда называемым неврологическим расстройством. Поскольку RLS может серьезно повлиять на режим сна некоторых людей, его также можно классифицировать как нарушение сна.
Считается, что RLS затрагивает около восьми процентов населения США. Симптомы часто появляются в возрасте от 40 до 45 лет, чаще поражая женщин, чем мужчин. Это явление известно как синдром беспокойных ног с поздним началом.
Синдром беспокойных ног с ранним началом — это состояние, которое проявляется в возрасте до 45 лет, при этом симптомы редко проявляются уже в детстве. Синдром беспокойных ног с ранним началом, по-видимому, с большей вероятностью передается в семье, чем версия с поздним началом.
Люди, страдающие другими заболеваниями, такими как железодефицитная анемия или болезнь Паркинсона, также могут проявлять симптомы синдрома беспокойных ног. Эти симптомы также могут иногда появляться во время беременности.
Синдром беспокойных ног нельзя вылечить. Однако существуют различные методы лечения, в том числе домашние средства, изменение образа жизни и естественные методы лечения, которые могут уменьшить тяжесть симптомов. Если RLS вызвано определенным состоянием или лекарством, лечение этого состояния может устранить RLS.
Симптомы синдрома беспокойных ног
Основной симптом СБН — непреодолимое желание пошевелить ногами из-за дискомфорта и неприятных ощущений в одной или обеих ногах.
Ощущения в ногах и, в тяжелых случаях, в руках описываются по-разному:
- Ползание
- Зуд
- Болит
- Пульсация
- Тянуть
- Горение
- Болезненный
- шипение
- щекотка
- Покалывание
- Ощущение желания двигаться
- Судороги
- Беспокойство
- Ползучая
- Причина дискомфорта
- Напряженность
- Имеющий электрический ток
Некоторые люди могут испытывать эти ощущения как болезненные, но большинство людей ощущают эти ощущения как боль, а не как резкую или внезапную боль.
Когда возникает синдром беспокойных ног?
Симптомы возникают, когда человек находится в состоянии покоя или неактивен, например:
- Лежа
- Сидя
- В постели
- В ограниченном пространстве, например в самолете или в кино
Поскольку человек, скорее всего, будет отдыхать днем и вечером, это те периоды дня, когда симптомы RLS обычно наиболее выражены. У некоторых из тех, кто страдает СБН, симптомы могут возникать только изредка, в то время как у других они присутствуют каждый день.
Симптомы обычно улучшаются по утрам с подъемом, и всякий раз, когда человек начинает двигаться или ходить. Передвижение в качестве лекарства может вызвать проблемы, когда человек пытается заснуть.
Симптомы могут различаться по степени тяжести: от легкого дискомфорта до настолько разрушительного и болезненного, что они влияют на повседневную жизнь. Сон может быть настолько нарушен, что у людей возникают трудности с функционированием в течение дня, что обычно приводит к депрессии и тревоге.
Беспокоитесь, что у вас может быть СБН? Начните оценку симптомов в приложении Ada.
Периодические движения конечностей во сне (PLMS)
Периодические движения конечностей во сне (PLMS), также известные как расстройства периодических движений конечностей (PLMD), испытывают около 80 процентов людей с синдромом беспокойных ног.
Периодические движения конечностей во сне заставляют конечности, обычно ноги, но иногда и руки, непроизвольно подергиваться или подергиваться во сне. Он может быть настолько серьезным, что разбудит спящего и потревожит любого, кто спит в постели. Непроизвольные движения конечностей также могут происходить в часы бодрствования, когда они известны как периодические движения конечностей во время пробуждения (PLMW или PLMA).
Большинство людей с синдромом беспокойных ног имеют PLMS, но многие люди с синдромом беспокойных ног также не имеют синдрома беспокойных ног.
Причины синдрома беспокойных ног
Причина синдрома беспокойных ног в большинстве случаев неизвестна. Это называется первичным, или идиопатическим, СБН.
Иногда синдром беспокойных ног вызван другим заболеванием. Это называется вторичным СБН.
Первичный синдром беспокойных ног
Первичный синдром беспокойных ног обычно начинается медленно, примерно в возрасте 40 лет.Это раньше, чем в большинстве вторичных случаев СБН. RLS также передается в семьях, что указывает на генетическую связь.
Существует исследование, которое предполагает, что синдром беспокойных ног может быть связан с проблемами с частью мозга, называемой базальными ганглиями, которые используют дофамин для управления движением мышц. Если передача дофаминовых сигналов в этой части мозга нарушается, это может привести к мышечным спазмам и судорожным движениям.
Вторичный синдром беспокойных ног
Есть ряд факторов, которые, по-видимому, связаны с синдромом беспокойных ног.Сюда могут входить:
Железодефицитная анемия
Недостаток железа в организме, ведущий к железодефицитной анемии, по-видимому, связан с синдромом беспокойных ног. Железо играет роль в функционировании дофамина и других нейротрансмиттеров в мозге.
Подробнее о железодефицитной анемии »
Синдром беспокойных ног и беременность
У беременных может развиться синдром беспокойных ног, симптомы которого на чаще встречаются в последнем триместре. Считается, что от 10 до 25 процентов беременных женщин испытывают симптомы.
Никто не совсем уверен, почему беременность может вызвать синдром беспокойных ног. Есть предложения, к которым он может быть подключен:
- Низкий уровень железа
- Низкий уровень фолиевой кислоты
- Проблемы с кровообращением
- Повышение эстрогена
Синдром беспокойных ног, развивающийся во время беременности очень часто проходит в течение месяца после родов.
Заболевания, часто наблюдаемые наряду с синдромом беспокойных ног
Есть несколько состояний, которые могут привести к синдрому беспокойных ног как осложнение или были связаны с ним, иногда без полного понимания механизмов, лежащих в основе связи, например:
Спусковой механизм синдрома беспокойных ног
Многие лекарства и другие вещества могут усугубить синдром беспокойных ног или, реже, даже вызвать его, например:
- Некоторые антидепрессанты, включая селективные ингибиторы обратного захвата серотонина (СИОЗС), ингибиторы обратного захвата серотонина-норэпинефрина (СИОЗСН) и трициклические антидепрессанты (ТЦА)
- Метоклопрамид, лекарство от тошноты
- Некоторые антипсихотические препараты, такие как галоперидол и фенотиазины
- Литий, применяемый для лечения биполярного расстройства или иногда при тяжелых депрессиях
- Дифенгидрамин, антигистаминный препарат, содержащийся в лекарствах от простуды и аллергии
- Блокаторы кальциевых каналов, применяемые для лечения высокого кровяного давления
- Бета-адреноблокаторы, применяемые для лечения артериального давления и сердечных заболеваний
- Кофеин и алкоголь
- Курительный табак
Диагностика синдрома беспокойных ног
Это диагностические критерии СБН, опубликованные Международной исследовательской группой по синдрому беспокойных ног (IRLSSG).Для постановки диагноза необходимы все пять критериев:
Позыв пошевелить ногами, обычно вызываемый дискомфортными и неприятными ощущениями в ногах. Иногда позыв к движению присутствует без ощущений, а иногда вовлекаются руки или другие части тела, а также ноги.
Позывы к движению или ощущения в конечностях начинаются или усиливаются в состоянии покоя.
Позыв к движению или ощущения в конечностях частично или полностью ослабляются при движении. Облегчение длится, пока продолжается движение.
Позыв к движению или ощущения в конечностях усиливаются вечером или ночью или случаются только вечером или ночью.
Симптомы не объясняются другим заболеванием или поведением.
Проверьте, соответствует ли это вашим симптомам, с помощью приложения Ada.
Врач поставит диагноз на основании описания симптомов и пусковых механизмов. Может быть проведено физическое и / или неврологическое обследование, семейный анамнез и, возможно, анализы крови для выявления основных факторов или других излечимых состояний.
Исследование сна может быть полезным для выявления нарушений сна и периодических движений конечностей во сне.
Фонд синдрома беспокойных ног выпускает дневник симптомов СБН, который можно распечатать и использовать для отслеживания симптомов, активности и режима сна. У RLS-UK также есть инструмент, который помогает пострадавшим контролировать симптомы и прием лекарств.
Синдром беспокойных ног у детей
Считается, что существует генетическая связь с синдромом беспокойных ног, особенно с первичным синдромом беспокойных ног.Фонд синдрома беспокойных ног сообщает, что 35 процентов людей с этим заболеванием говорят, что впервые у них возникли симптомы в возрасте до 20 лет, и что 1,5 миллиона детей и подростков в Соединенных Штатах, как полагают, страдают.
Дети с СБН могут чувствовать усталость в течение дня из-за нарушения сна. Это может повлиять на их успеваемость в школе, социальное функционирование и взаимодействие со сверстниками и семьей.
RLS обычно диагностируется на основании описания человеком своих симптомов.Однако детям может быть трудно выразить то, что они переживают, и точно сообщить историю своих симптомов. Дети, демонстрирующие подергивание и ерзание (), могут быть ошибочно приняты за СДВГ. Есть исследования, согласно которым 25 процентов детей с СБН или периодическими движениями конечностей во сне могут быть ошибочно диагностированы как страдающие СДВГ.
Лечение синдрома беспокойных ног
Существует часто неизлечимых средств от первичного синдрома беспокойных ног, хотя его симптомы можно контролировать, чтобы облегчить жизнь с этим заболеванием.
Если синдром беспокойных ног вызван каким-либо заболеванием или приемом лекарств, симптомы могут исчезнуть и не вернуться, если состояние вылечено или прекращено лечение причинного заболевания. Например:
- СБН, вызванный беременностью, обычно заканчивается в течение четырех недель после родов
- Лечение дефицита железа с помощью добавок железа может привести к исчезновению связанного с ним СБН
- СБН, вызванный или усугубляемый приемом лекарств, можно вылечить путем прекращения приема или смены лекарства, после консультации с медицинским работником
Полезно знать: Прекращение приема или изменения назначенных лекарств без предварительной консультации с врачом может привести к серьезным проблемам со здоровьем.
Добавки железа
Если предполагается, что синдром беспокойных ног вызван железодефицитной анемией, недостатком железа и / или ферритина в организме, рекомендуется лечение препаратами железа.
Анализ крови, физикальное обследование и обсуждение с врачом позволят установить необходимое количество добавок железа в день, возможно, принимаемых вместе с добавками витамина С для улучшения усвоения. Если это не влияет на уровень железа, реже может потребоваться внутривенная инфузия.
Побочные эффекты от приема более 20 мг железа в день могут включать:
- Запор
- Боль в животе
- Тошнота и рвота
Прием очень высоких доз железа может быть опасным. Хотя добавки железа широко доступны, лечение синдрома беспокойных ног с помощью железа должно проходить под наблюдением медицинского работника.
Управление образом жизни и домашние средства
Если симптомы синдрома беспокойных ног слабо выражены, изменение образа жизни может быть единственным необходимым лечением.В этих случаях можно попробовать множество натуральных и домашних средств.
Правильный сон может помочь человеку с синдромом беспокойных ног высыпаться. Недосыпание может быть одним из самых разрушительных последствий СБН. К хорошему сну могут относиться:
- Регулярно ложиться и просыпаться, даже в выходные или нерабочие дни
- Днем не дремлет
- Убедитесь, что в спальне темно, прохладно, тихо и комфортно
- Вывоз из спальни электронного оборудования, такого как телевизор и телефон
Изменения в диете также могут помочь уменьшить симптомы синдрома беспокойных ног:
- Избегайте стимуляторов, таких как кофеин, никотин и алкоголь, особенно перед сном
- Пейте много воды, чтобы предотвратить обезвоживание
Определенные виды деятельности могут облегчить симптомы синдрома беспокойных ног, например:
- Регулярные умеренные упражнения
- Избегайте ограниченного пространства, например, выберите место у прохода в кино или в самолете.
- Массаж ног
- Принятие теплой ванны
- RLS-UK предлагает горячо-холодную терапию, душ с чередованием горячей и холодной воды
- Простое растяжение ног или как можно более частое вставание и ходьба могут помочь в ограниченном пространстве, например в самолете, а также в повседневной жизни, когда e.грамм. Работаю за столом, сидя весь день
Полезно знать: есть сообщения о том, что помогает пить хининовый тоник или класть на ночь кусок мыла под простыню; тем не менее, нет никаких научных доказательств этих действий, и эффект плацебо, скорее всего, принесет какую-либо пользу.
Медицинское оборудование
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило устройства для лечения синдрома беспокойных ног, включая обертывание для ног и вибрирующую прокладку. Было обнаружено, что эта прокладка под названием Relaxis® улучшает качество сна.
Лекарства от синдрома беспокойных ног
В более тяжелых случаях RLS или когда другие методы лечения недостаточно улучшают симптомы, медицинский работник может порекомендовать лекарства от этого состояния.
Агонисты дофамина
Класс препаратов, называемых агонистами дофамина, работает, имитируя дофамин в мозге, чтобы стимулировать реакцию. Их также часто используют для лечения болезни Паркинсона.
Для лечения синдрома беспокойных ног было одобрено несколько типов агонистов дофамина, среди них:
- Бромокриптин
- Ропинирол
- Прамипексол
- Ротиготин в виде кожного пластыря
Побочные эффекты этих препаратов могут включать:
- Тошнота
- Сонливость
- Головные боли
- Головокружение
- Обморок при вставании
Леводопа
Леводопа — это лекарство, которое организм превращает в дофамин.Обычно его принимают вместе с препаратом под названием карбидопа, который останавливает превращение леводопы в дофамин, прежде чем он попадет в мозг.
Внезапная сонливость и засыпание могут быть побочными эффектами приема леводопы. Рекомендуется не водить машину, не работать с механизмами и не заниматься потенциально опасными видами деятельности, пока не станет ясно, как леводопа влияет на человека, принимающего ее.
Леводопа не рекомендуется для длительного применения , так как она может усугубить симптомы синдрома беспокойных ног.Обычно его назначают для эпизодического краткосрочного использования, например когда люди чувствуют приближение симптомов.
Противосудорожный препарат
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило габапентин энакарбил для лечения синдрома беспокойных ног. Два других противосудорожных препарата, прегабалин и габапентин, проходят испытания, но в настоящее время не одобрены FDA для лечения RLS.
Габапентин энакарбил с длительным высвобождением используется для лечения синдрома беспокойных ног.Лекарство уменьшает ощущение дискомфорта и мурашек в ногах.
Возможные побочные эффекты, которые со временем уменьшаются, габапентина энакарбила включают:
- Усталость, сильная физическая усталость
- Чувство головокружения
- Чувство сонливости
Габапентин энакарбил, по-видимому, так же эффективен или лучше при лечении симптомов синдрома беспокойных ног, как прамипексол, агонист дофамина. Похоже, что это особенно полезно для людей с RLS, которые:
- Боль
- Нарушение сна как основной симптом
- Проблемы с импульсным управлением
Снотворные
Одним из самых разрушительных последствий синдрома беспокойных ног может быть недостаток сна.Лекарства из класса бензодиазепинов, также известные как снотворные, могут быть назначены в качестве краткосрочного решения, помогающего уснуть.
Бензодиазепины могут включать:
- Темазепам
- Клоназепам
- Лоразепам
- Залеплон
- Эсзопиклон
Эти препараты не рекомендуются для длительного применения из-за их различных побочных эффектов, в том числе:
- Сонливость днем
- Недостаток концентрации
- Чувство вялости
- Вызывает или ухудшает апноэ во сне
- Высокий риск привыкания
Увеличение и отскок
Есть осложнения, связанные с приемом дофамина, применяемого для лечения синдрома беспокойных ног.
Увеличение — это название ухудшения симптомов при длительном приеме некоторых лекарств от синдрома беспокойных ног. Люди, испытывающие аугментацию, часто обнаруживают, что симптомы начинаются раньше днем, начинаются быстрее, когда они отдыхают, и симптомы становятся более серьезными или распространяются дальше, чем раньше.
Аугментация чаще встречается при длительном применении леводопы, возможно до 80 процентов случаев, в отличие от более длительного использования агонистов дофамина, где это обычно наблюдается менее чем в 30 процентах случаев.Обычно это происходит примерно через шесть месяцев после начала определенного лечения.
Прекращение лечения, скорее всего, избавит от признаков увеличения. Однако прекращение приема лекарств может быть затруднено, поскольку могут возникнуть симптомы отмены.
Полезно знать: На сегодняшний день не показано, что габапентин энакарбил, альтернатива дофаминовым препаратам, вызывает аугментацию.
Отскок возникает, когда симптомы синдрома беспокойных ног появляются утром или поздно ночью и связаны с истечением дозы препарата.Он отличается от увеличения тем, что симптомы не ухудшаются, а симптомы повторяются в разное время суток; отскок часто происходит утром, а не вечером, как это видно при увеличении.
Как и в случае увеличения, отскок можно остановить и обратить вспять, прекратив прием лекарства. Отскок также можно нейтрализовать с помощью лекарственных препаратов длительного действия.
Лечение синдрома беспокойных ног у детей
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не одобрило никаких лекарств для лечения синдрома беспокойных ног у детей. Долгосрочные эффекты лечения детей лекарствами, одобренными для взрослых, неизвестны.
Бензодиазепины, такие как клоназепам, не рекомендуются детям, поскольку они могут увеличить риск коллапса верхних дыхательных путей. До 20 процентов детей, принимающих леводопу и карбидопу, развивают побочный эффект в виде тошноты.
Для лечения синдрома беспокойных ног у детей рекомендуются хорошие привычки сна, также рекомендуется избегать кофеина и антигистаминных препаратов.Могут помочь витаминные и минеральные добавки, если их принимать после консультации с врачом.
Часто задаваемые вопросы о синдроме беспокойных ног
В: Болезнен ли синдром беспокойных ног?
A: Не в общем. Люди склонны описывать ощущения, вызванные синдромом беспокойных ног, как дискомфортные, например ощущение ползания мурашек или зуда. В тяжелых случаях люди могут сообщать о чувстве боли.
В: Обостряется ли синдром беспокойных ног с возрастом?
A: Первичный синдром беспокойных ног неизлечим.Хотя симптомы могут ухудшаться с возрастом, лечение и терапия могут контролировать симптомы и сводить к минимуму нарушения повседневной жизни.
Q: Какие витамины и / или минеральные добавки хороши при синдроме беспокойных ног?
A: Иногда синдром беспокойных ног вызывается дефицитом железа, и в этом случае добавки железа могут облегчить или обратить вспять симптомы. Если человек придерживается здорового и сбалансированного питания, добавки обычно не нужны. Медицинский работник может оценить, вызваны ли симптомы RLS дефицитом витаминов или минералов, и при необходимости порекомендовать добавки.
В: Помогает ли магний при синдроме беспокойных ног?
A: Хотя некоторые люди с синдромом беспокойных ног сообщают, что такие продукты, как спрей с магниевым маслом, были полезны, а другие сообщают, что добавки магния помогли при бессоннице, Harvard Men’s Health Watch отмечает, что исследования магния и сна на сегодняшний день были небольшими и непродолжительными. В настоящее время отсутствует хорошо обоснованная научная база для использования магния при синдроме беспокойных ног.
Q: Какие эфирные масла помогают при синдроме беспокойных ног?
A: Хотя некоторые люди сообщают, что симптомы уменьшаются с помощью эфирных масел, нет никаких научных доказательств того, что они оказывают какое-либо действие. Любая польза от массажа ног или от эффекта плацебо, скорее всего, будет.
Q: Какие домашние средства и естественные методы лечения работают при синдроме беспокойных ног?
A: Есть некоторые изменения в образе жизни, такие как хорошая гигиена сна, отказ от стимуляторов и выполнение упражнений, которые могут облегчить симптомы синдрома беспокойных ног.Сообщается, что помогает пить хининовый тоник или класть на ночь кусок мыла под простыню; однако нет никаких научных доказательств этой активности, и любая польза, скорее всего, будет связана с эффектом плацебо.
В: Что вызывает синдром беспокойных ног?
A: Никто не знает, что вызывает первичный синдром беспокойных ног. В некоторых случаях синдром беспокойных ног может проявляться как вторичное заболевание, например, когда кто-то беременен, имеет терминальную стадию почечной недостаточности или дефицит железа.
Подробнее о причинах синдрома беспокойных ног »
Q: Как лучше всего лечить синдром беспокойных ног?
A: Лучший способ лечения синдрома беспокойных ног будет зависеть от того, удастся ли найти причину и насколько серьезны симптомы. Например, если RLS вызван дефицитом железа, лечение будет заключаться в приеме добавок железа. Если у человека первичный СБН, но симптомы легкие, он сможет справиться с ним без лекарств.Если симптомы тяжелые, применяются различные лекарства. Врач может помочь подобрать подходящее лечение.
Подробнее о лечении синдрома беспокойных ног »
Q: Разовьется ли синдром моих беспокойных ног в болезнь Паркинсона?
A: Синдром беспокойных ног не перерастет в другое неврологическое расстройство, такое как болезнь Паркинсона. Однако длительное недосыпание может привести к серьезным осложнениям, которые могут включать развитие депрессии, беспокойства и повышенный риск диабета.
Q: Может ли у вас синдром беспокойных ног на руках?
A: Да. В тяжелых случаях синдрома беспокойных ног симптомы могут поражать руки, лицо и туловище.
Q: Какие упражнения можно делать при синдроме беспокойных ног?
А; Было показано, что регулярные умеренные упражнения снижают выраженность симптомов синдрома беспокойных ног. Ходьба и растяжка также показали свои преимущества, особенно легкая вечерняя прогулка.
9 вещей, которые следует знать людям с синдромом беспокойных ног
Последнее обновление: 4 октября 2019 г.
Это помогло?20
Синдром беспокойных ног — реальное заболевание.
Это ощущение ползания, зуда, тяги глубоко в ногах по ночам — неплохой сон. Это реальное заболевание, которым страдает примерно 10% взрослого населения США. Это называется синдромом беспокойных ног (СБН), и это неврологическое расстройство, вызывающее непреодолимое желание пошевелить ногами. Если RLS вас тянет, вот что вам нужно знать.1. Есть два типа RLS: первичный и вторичный.
Ранний СБН, также известный как первичный СБН, начинается в возрасте до 45 лет, а иногда и в детстве. Хотя причина неизвестна, исследователи знают, что она передается в семье, а признаки и симптомы обычно со временем медленно ухудшаются. Позднее начало СБН, также называемое вторичным СБН, начинается после 45 лет и может быть вызвано другим заболеванием. Его признаки и симптомы имеют тенденцию к более быстрому ухудшению.2.СБН можно спутать с бессонницей.
Хотя вы можете получить некоторое временное облегчение от растяжки, массажа, ударов ногами или ходьбы, вам все равно может быть трудно заснуть или заснуть. Нередко RLS остается нераспознаваемым или ошибочно диагностируется как бессонница или другие неврологические, мышечные или ортопедические заболевания.3. У людей с диабетом больше шансов заболеть СБН.
4.СБН может быть вызвано варикозным расширением вен.
Считается, что вторичный RLS вызван отдельным основным заболеванием, включая варикозное расширение вен, беременность и низкий уровень железа или анемию. Хорошая новость в этих случаях заключается в том, что симптомы RLS обычно улучшаются или исчезают после лечения, например, при повышении уровня железа или после родов.5. СБН может привести к депрессии.
Странные, иногда неприятные ощущения в ногах обычно усиливаются ночью, но вы также можете заметить их, сидя или лежа днем.В результате у вас могут возникнуть проблемы с концентрацией внимания, могут возникнуть перепады настроения, депрессия или другие проблемы со здоровьем. Некоторые виды антидепрессантов могут на самом деле ухудшить симптомы RLS — хороший повод информировать врача обо всех проблемах со здоровьем. Лечение RLS часто помогает контролировать эти состояния.6. Люди с СБН также могут иметь расстройство периодических движений конечностей (PLMD).
Более 80% людей с RLS также страдают PLMD, состоянием, включающим неконтролируемые повторяющиеся движения ног во время сна, расслабленные или сонливые. Исследователи не знают, является ли PLMD признаком самого синдрома беспокойных ног или отдельным заболеванием, но и то и другое может повлиять на качество и количество сна.7. Кофеин может вызвать симптомы СБН.
Потребление кофеина, никотина и алкоголя иногда может ухудшить симптомы RLS.Симптомы также могут быть вызваны лекарствами, в том числе некоторыми лекарствами, используемыми для лечения тошноты, простуды и аллергии, проблем с сердцем, высокого кровяного давления, депрессии и других расстройств психического здоровья. После прекращения приема этих лекарств симптомы обычно улучшаются или проходят. Если вам необходимо продолжить прием определенных лекарств, ваш врач может назначить другие методы лечения, чтобы облегчить симптомы RLS.Ваше лечение RLS может перестать работать со временем.
Лекарства, используемые для лечения СБН, могут быть довольно эффективными, но некоторые из них, которые могли хорошо подойти вам в начале лечения, могут стать менее эффективными через некоторое время. Вы также можете заметить, что симптомы возвращаются раньше в тот же день (так называемый отскок). Если это произойдет с вами, поговорите со своим врачом о переходе на новое лекарство или увеличении дозировки.Упражнения (но не слишком много!) Могут помочь.
Хотя регулярные упражнения могут облегчить симптомы СБН, переборщить с ними или слишком поздно заниматься спортом в течение дня могут сделать их более интенсивными. Другие изменения в образе жизни также могут принести облегчение, например, попробовать методы релаксации, такие как медитация или йога, и уделить первоочередное внимание хорошей гигиене сна, чтобы избежать усталости (которая может ухудшить симптомы). Вы также можете успокоить конечности, приняв теплую ванну, массируя ноги, или используя теплые или прохладные компрессы (или поочередно применяя и то, и другое).
9 вещей, которые следует знать людям с синдромом беспокойных ног
Сьюзан Фишман, NCC, CRC — ветеран-фрилансер с более чем 25-летним опытом работы в области санитарного просвещения и умением превращать сложный медицинский жаргон в то, что может понять средний читатель.Ее работы были представлены в The Washington Post и HuffPost, а также на многих других национальных сайтах, посвященных здоровью, благополучию и воспитанию детей. Она также является национальным сертифицированным консультантом и консультантом по клинической реабилитации, добавляя психическое здоровье и благополучие к своей области знаний.
Это помогло?20
Медицинский обозреватель: Уильям К.Ллойд III, доктор медицины, FACS
Дата последнего пересмотра: 4 октября 2019 г.
ДАННЫЙ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИХ КОНСУЛЬТАЦИЙ. Он предназначен только для информационных целей.


/GettyImages-562434399-585f2c693df78ce2c3117f81.jpg) Это правило очень важно соблюдать на протяжении первых 2 дней (48 часов).
Это правило очень важно соблюдать на протяжении первых 2 дней (48 часов). Если у вас хроническая печеночная (chronic liver disease) или почечная недостаточность (chronic kidney disease), перед применением этих препаратов проконсультируйтесь со своим лечащим врачом. Также необходимо проконсультироваться с врачом, если у вас была язва желудка (stomach ulcer) или желудочно-кишечное кровотечение (GI bleeding).
Если у вас хроническая печеночная (chronic liver disease) или почечная недостаточность (chronic kidney disease), перед применением этих препаратов проконсультируйтесь со своим лечащим врачом. Также необходимо проконсультироваться с врачом, если у вас была язва желудка (stomach ulcer) или желудочно-кишечное кровотечение (GI bleeding).