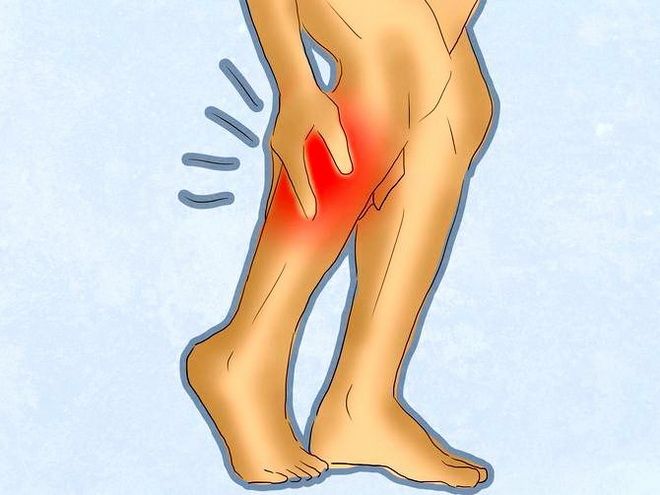
Разрыв икроножной мышцы: симптомы и лечение
Резкая боль, формирование отека и гематомы – главные симптомы разрыва икроножной мышцы, которая находится в задней части голени. На икроножные мышцы приходится большая нагрузка, когда она достигает высоких показателей – происходит разрыв мышечных волокон. Причиной травмы может быть резкое повышение нагрузок, чрезмерное натяжение, неудачное падение или толчок от земли, плохой разогрев мышцы перед тренировкой, сильный удар по голени. Чаще всего встречается разрыв медиальной головки икроножной мышцы, чуть реже надрыв происходит в области перехода мышцы в сухожилие.
Содержание
- Симптомы разрыва икроножной мышцы
- Консервативное лечение надрыва икроножной мышцы
- Хирургическое лечение разрыва икроножной мышцы
- Реабилитация после разрыва икроножной мышцы
- Массаж после разрыва икроножной мышцы
- Комплекс упражнений при разрыве икроножной мышцы
Симптомы разрыва икроножной мышцы
Симптомы повреждения икроножной мышцы зависят от степени тяжести. Главный индикатор серьезности повреждения – боль в икроножной мышце. Чем интенсивнее болевой синдром, тем больше мышечных волокон подверглись разрыву. При возникновении боли необходимо незамедлительно прекратить тренировку, поскольку высока вероятность дорвать мышцу. При получении такой травмы пострадавшему больно стать на ногу и совершать движения. В области икроножной мышцы формируется отек и гематома. Обширный кровоподтек указывает на полный разрыв икроножной мышцы.
Главный индикатор серьезности повреждения – боль в икроножной мышце. Чем интенсивнее болевой синдром, тем больше мышечных волокон подверглись разрыву. При возникновении боли необходимо незамедлительно прекратить тренировку, поскольку высока вероятность дорвать мышцу. При получении такой травмы пострадавшему больно стать на ногу и совершать движения. В области икроножной мышцы формируется отек и гематома. Обширный кровоподтек указывает на полный разрыв икроножной мышцы.
Повреждение икроножной мышцы классифицируется по степени тяжести:
- Первая степень представляет собой небольшое растяжение икроножной мышцы – незначительное повреждение мышечных волокон. Травма сопровождается умеренной болью, не сказывается на подвижности ноги и не требует особого лечения. Рекомендуется 3-7 дней воздержаться от тренировок и других нагрузок на голень.
- Вторая степень указывает на надрыв икроножной мышцы – повреждение 20-40% мышечных волокон. Формируется отек, гематома, боль достаточно сильная, требуется прием обезболивающих.

- Повреждение третьей степени – серьезная травма, при которой отмечается полный разрыв икроножной мышцы или её сухожилия (иногда встречается отрыв сухожилия от кости). Симптомы: резкая и очень сильная боль, стремительное отекание голени, неспособность двигать мышцей, внешне видно, что мышца собралась в комок. При таком повреждении необходимо проведение операции.
Для постановки диагноза врач назначит УЗИ или МРТ. Эти методы исследования позволяют увидеть повреждение мягких структур. Иногда требуется рентгенография для выявления или исключения перелома кости. Как правило, этих методов диагностики достаточно для дифференциации травмы икроножной мышцы.
Консервативное лечение надрыва икроножной мышцы
Растяжение и частичный разрыв икроножной мышцы (1 и 2 степени тяжести) лечатся консервативным методом. Если травме присвоена третья степень тяжести, то используется только метод хирургического лечения.
Врач назначает холодные компрессы для снятия отечности и рассасывания гематомы, противовоспалительные средства с обезболивающим эффектом («Ибупрофен», «Нимесил», «Диклофенак», «Кетанов»), мази для наружного воздействия на травму («Найз», «Диклофенак», «Долобене»), а также витамины. По прошествии трех дней после травмы назначаются теплые аппликации из воска или лечебной грязи, которые усиливают микроциркуляцию крови и ускоряют регенерацию клеток, способствуют рассасыванию гематомы.
После прохождения основного курса лечения назначается реабилитация – физиотерапия, массаж и ЛФК для восстановления эластичности и прочности мышцы. Полноценное лечение разрыва икроножной мышцы первой и второй степеней требует от десяти дней до двух месяцев.
Хирургическое лечение разрыва икроножной мышцы
Операция необходима в том случае, если произошел полный разрыв волокон икроножной мышцы. Как правило, проводится она открытым способом и заключается в соединении разорванных концов мышцы. После устранения повреждения накладывается шов и делается иммобилизация гипсовой повязкой. Врач прописывает медикаментозный курс и назначает физиотерапию и ЛФК. Ультразвук и магнитотерапия ускоряют местный обмен веществ и запускают активную регенерацию в тканях, что позволяет икроножной мышце быстрее восстановиться.
После устранения повреждения накладывается шов и делается иммобилизация гипсовой повязкой. Врач прописывает медикаментозный курс и назначает физиотерапию и ЛФК. Ультразвук и магнитотерапия ускоряют местный обмен веществ и запускают активную регенерацию в тканях, что позволяет икроножной мышце быстрее восстановиться.
ЛФК для икроножной мышцы начинается с легких движений пальцами ноги, стопы для предотвращения атрофии мышечной ткани. После снятия гипса проводится лечебная физкультура для повышения эластичности и восстановления полного объема движений. Сроки восстановления после разрыва икроножной мышцы и последующего хирургического вмешательства занимают несколько месяцев в зависимости от индивидуальных особенностей пациента.
Реабилитация после разрыва икроножной мышцы
Перед занятием ЛФК уместно сделать массаж икроножной мышцы для её полноценного разогрева перед нагрузкой. Гимнастику подбирает врач индивидуально в зависимости от особенностей травмы и организма пострадавшего.
Приблизительный комплекс упражнений для икроножной мышцы:
- Сесть на пол или на кровать, ноги выпрямить. Не сгибая ноги в колене поставить пятку здоровой ноги на подушечку стопы под пальцами травмированной ноги. Оказывать умеренное давление и натягивать пальцы на себя. При этом не должно быть болевых ощущений в голени. Задержаться в таком положении на 15-30 секунд.
- Встать перед стеной, опереться на нее руками, вытянутыми на уровне груди. Травмированную ногу отставить назад, не отрываясь пяткой от пола. Вторую ногу согнуть в колене и перенести на неё вес тела. Пятка травмированной ноги при этом остается прижатой к полу. В таком положении пребывать до 30-40 секунд. Сделать 8-10 подходов.
- Встать на пальцы, максимально поднимая пятки. Постоять на носках 5 секунд, затем опуститься на всю стопу. Повторить 15 раз.
Во время занятий ЛФК не допускается перенапряжение икроножной мышцы, болевой синдром и прочий дискомфорт. При возникновении неприятных ощущений следует поставить в известность врача.
При возникновении неприятных ощущений следует поставить в известность врача.
Массаж после разрыва икроножной мышцы
- см. массаж после разрыва икроножной мышцы
Комплекс упражнений при разрыве икроножной мышцы
- Упражнения для голеностопного сустава после разрыва икроножной мышцы
- Упражнения для коленного сустава после разрыва икроножной мышцы
Заключение
Лечение надрыва икроножной мышцы проходит быстро, если повреждена только часть волокон. При этом важно своевременно обратиться к врачу, потому что застарелая травма икроножной мышцы требует более длительного лечения и не всегда успешно реагирует на терапию. Комплексный подход – медикаментозная терапия, физиотерапия, ЛФК и массаж – способствуют полному восстановлению функции голени и предотвращает риск развития осложнений. Для дальнейшей профилактики разрывов требуется тщательно разогревать икроножные мышцы перед физической нагрузкой и не допускать чрезмерного напряжения.
Разрыв мышц. Причины, симптомы и лечение!
содержание
- Что такое разрыв мышц?
- Каковы симптомы разрыва мышц?
- Лечение при разрыве мышц разной степени
- Профилактика
1.Что такое разрыв мышц?
Скелетные мышцы нашего организма оплетают костный каркас, поддерживая его в нужном положении и обеспечивая точные движения. По внутренним ощущениям мы всегда можем оценить, посильна ли нагрузка, связанная с той или иной задачей. Однако в ряде случаев – при крайней необходимости, в экстренных ситуациях, при молниеносном развитии событий и срабатывании защитных рефлексов, нагрузка превосходит заложенные ресурсы. Мышцы выполняют непосильную работу даже во вред себе и, как результат, травмируются.
Основные свойства наших мышечных волокон – это эластичность при растяжении и сократительная способность при изменении положения тела или каком-либо действии.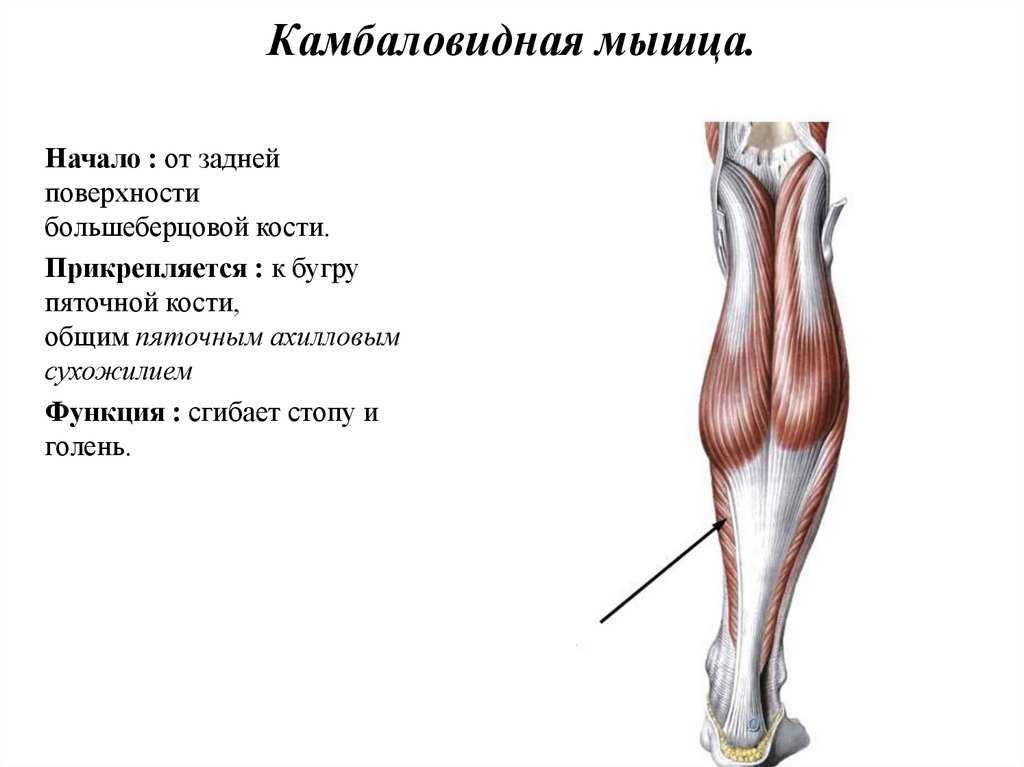
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Каковы симптомы разрыва мышц?
Нарушение анатомической целостности мышечных волокон вызывает сильную боль и попытку принять вынужденное щадящее положение тела, при котором пораженные мышцы наименее растянуты. Нередко разрыв вызывает судороги, которые долго не удаётся снять. Если кожа в месте травмы не повреждена, начинается интенсивное внутреннее кровоизлияние, которое вызывает отёк, покраснение. Образовавшаяся гематома может проявиться через какое-то время в виде обширного синяка.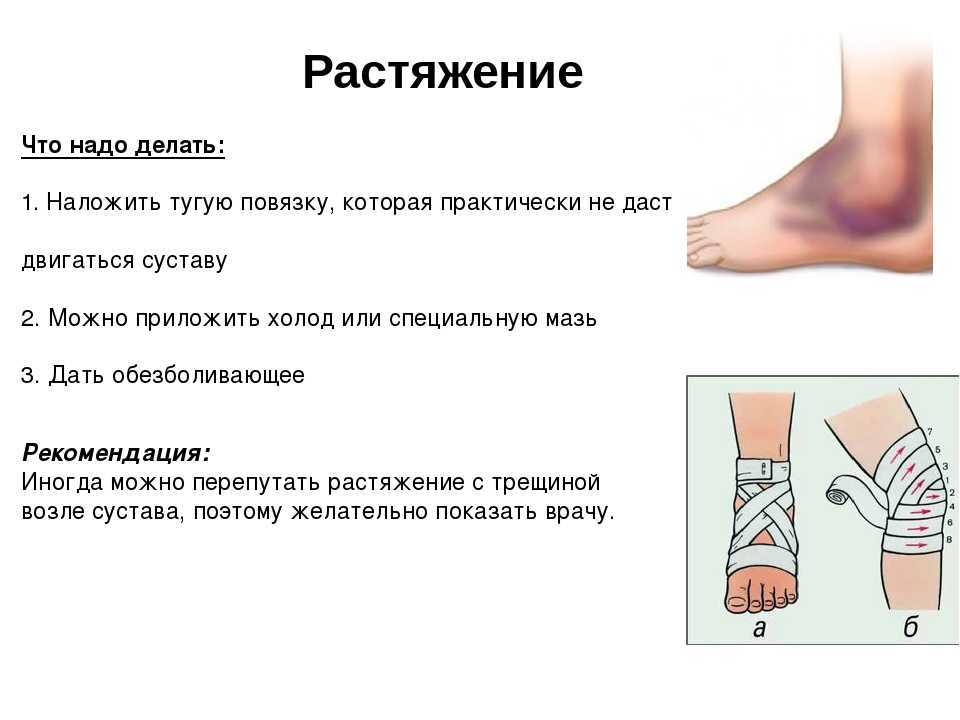
Двигательная активность в поражённой области становится невозможной из-за сильной боли при любых попытках пошевелиться. Если пучок мышц разорван полностью, определённые движения просто невозможны. При частичном разрыве функция сохраняется, но острый болевой синдром вынуждает пострадавшего оставаться в полном покое.
Диагностика при этой травме не представляет сложностей. Симптомы очевидны и ярко выражены. Может лишь возникнуть необходимость дифференцировать травму от более тяжёлых нарушений. Если необходимо исключить перелом, назначается рентгенологическое исследование.
Посетите нашу страницу
3.Лечение при разрыве мышц разной степени
В зависимости от тяжести травмы больному требуется разный объём медицинской помощи. Период восстановления также весьма индивидуален. Разрывы мышц классифицируются по двум критериям:
- открытый или закрытый разрыв;
- полный или частичный.

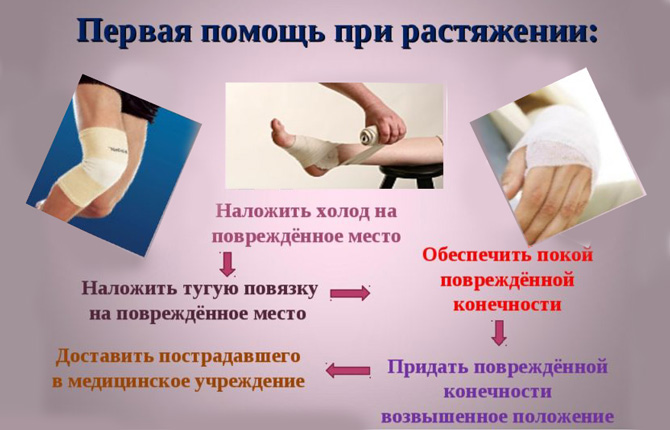
Первая помощь при травме мышечных волокон оказывается на месте и включает:
- фиксацию поражённой зоны в положении, обеспечивающем максимальное сближение разошедшихся частей мышцы;
- наложение льда для остановки кровотечения;
- при открытом разрыве необходимо обработать края раны антисептическими средствами.
Мер первой помощи может быть достаточно при частичном разрыве. В этом случае дальнейшее срастание поврежденных тканей происходит при условии полного покоя.
Однако оценить тяжесть травмы неспециалисту затруднительно.
Рекомендуется отвезти пострадавшего в ближайший травмпункт для диагностики и получения квалифицированной консультации. Лечебный план по итогам обследования может включать:
- наложение льда на зону травмы по определенной схеме;
- последующее лечение теплом;
- обезболивающие и противовоспалительные препараты;
- сначала покой, а затем физиопроцедуры, направленные на разработку и восстановление.

При разрыве мышц требуется от 4 до 12 недель для лечения и восстановления. Эта травма опасна тем, что мышцы могут срастись неправильно и сформировать пожизненный дефект. При любых подозрениях на то, что процесс реабилитации затягивается или не даёт должного результата, необходимо обратиться к травматологу.
Врач проведёт промежуточные исследования и внесёт коррективы в лечебную тактику.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Профилактика
Нужно знать, что данный тип травм (растяжения, разрывы мышц и связок) характерны для людей, склонных к низкой физической активности, нетренированных, малоподвижных. Для профилактики нужно следить за своим весом и физической формой. Тяжёлые нагрузки, занятия спортом допускаются только после разминки. Регулярные тренировки, укрепляющие все группы мышц, сводят к минимуму риск подобных травм.
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-спортсменов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите шаги оценки для диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава.[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и действует как основной генератор энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко к икроножной мышце лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании.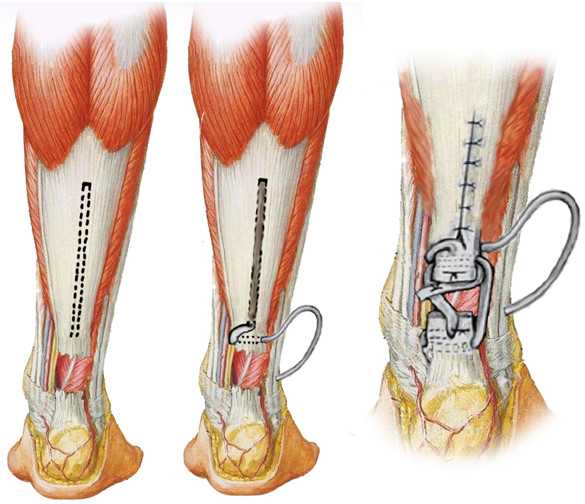 Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
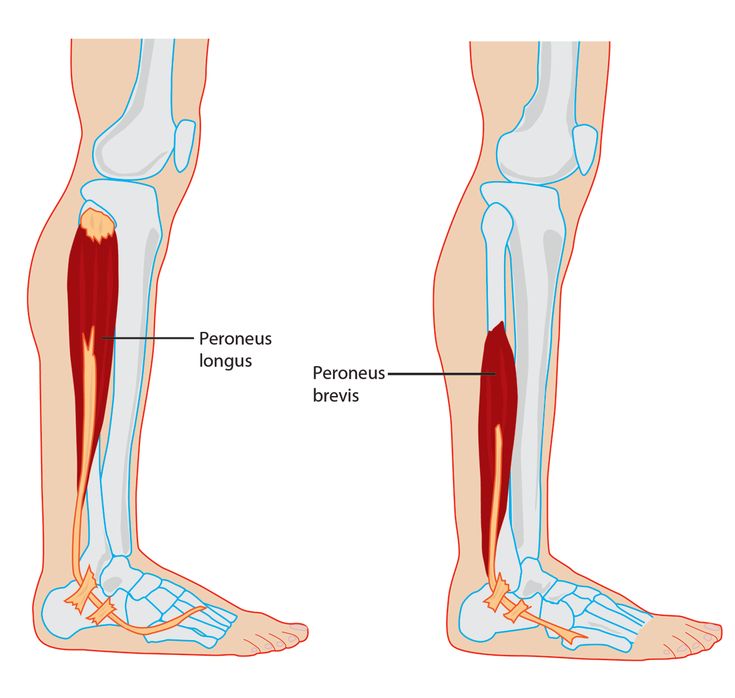
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол.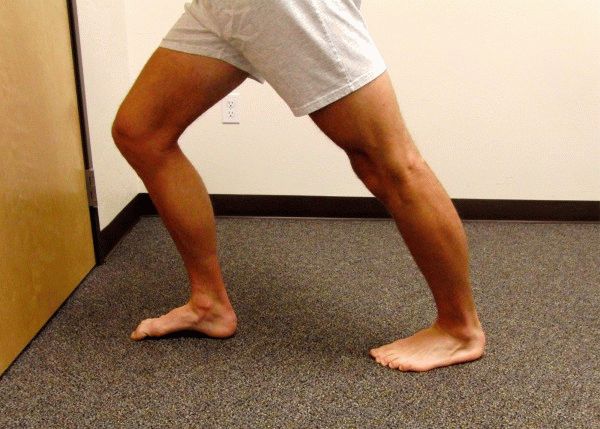 Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков.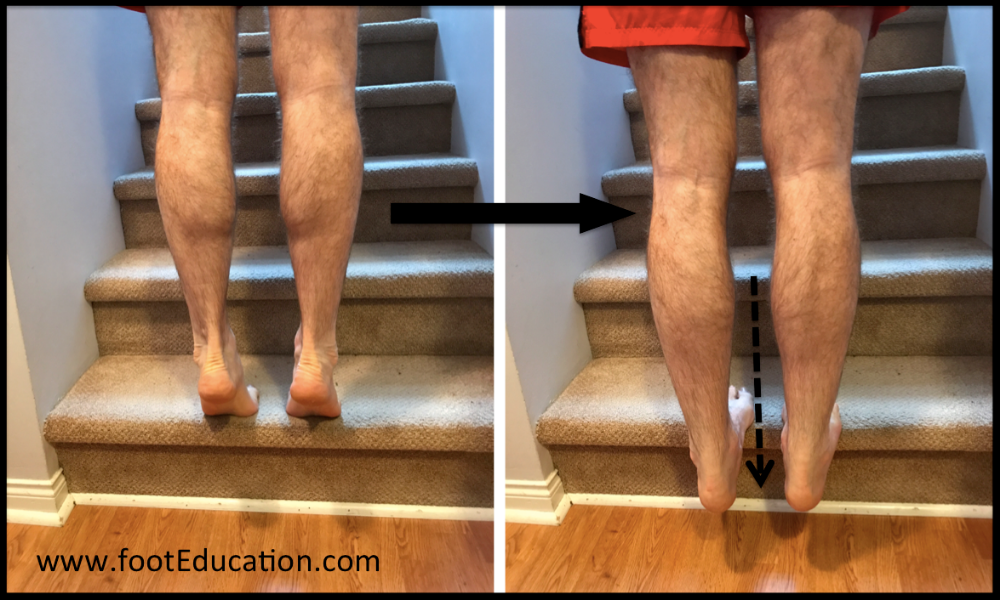 Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки.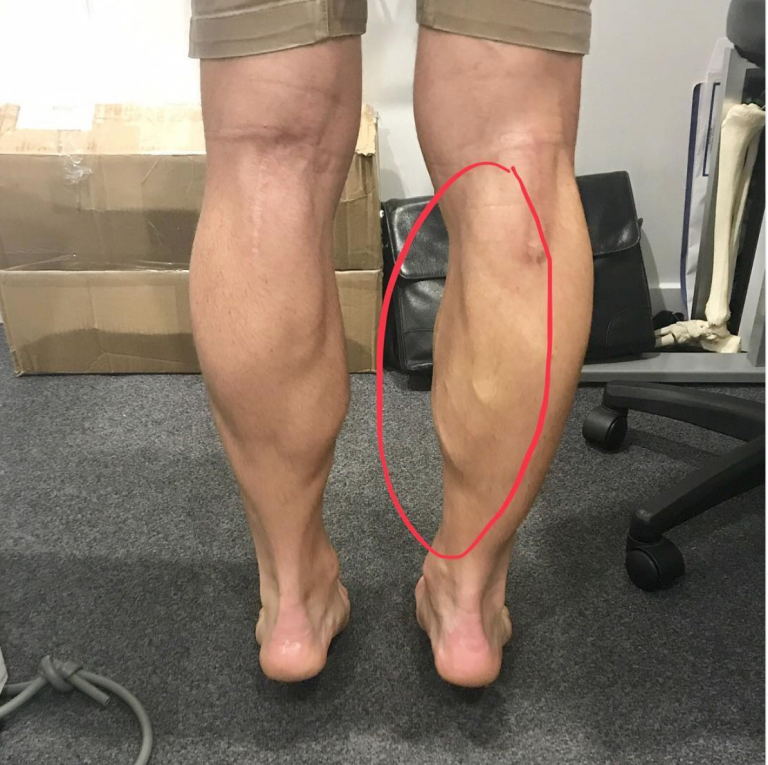 Пациент может ожидать полного выздоровления через 3-4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно.[5][6][7] [17]
Пациент может ожидать полного выздоровления через 3-4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно.[5][6][7] [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору.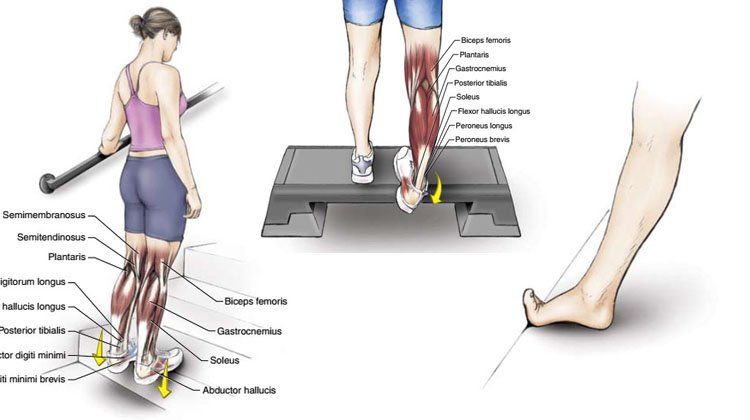 [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью.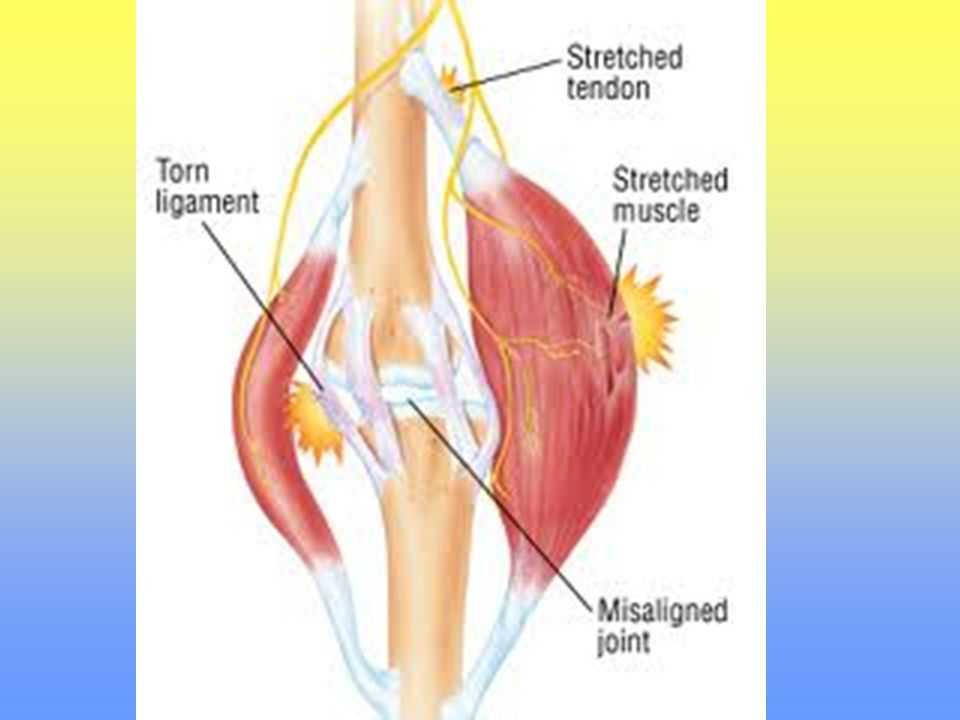 Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01;8(12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC3791398] [PubMed: 23992638]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 28093618]
2017 март; 46(3):343-350. [В паблике: 28093618]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника, травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 12091669]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 12091669]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Штамм икроножной мышцы (теленок) | Спортивная медицина Австралия
Скачать в формате PDF
Икроножная мышца представляет собой мощную поверхностную мышцу, расположенную в задней части голени и участвующую в стоянии, ходьбе, беге и прыжках.
Анатомия
Часто называемая икроножной мышцей, она расположена позади большеберцовой кости (голени) и работает как в коленном, так и в голеностопном суставах. Он простирается от основания бедренной кости (бедренной кости) позади колена до пяточной кости (пяточной кости). Мышца вставляется в ахиллово сухожилие вместе с другими мышцами. Основные функции мышц заключаются в подошвенном сгибании стопы (направьте пальцы от себя) и в содействии сгибанию (сгибанию) колена.
Риск
Икроножная мышца обычно повреждается в видах спорта, требующих быстрого ускорения из неподвижного положения и быстрых остановок в движении, например, в теннисе или сквоше. Во многих таких случаях травма вызвана внезапным эксцентрическим перенапряжением, т. е. мышца сокращается, но при этом удлиняется насильственно и резко. Примером этого является случай, когда спортсмен набегает на бордюр, и лодыжка внезапно падает в тыльное сгибание (направьте пальцы ног вверх на себя).
Во многих таких случаях травма вызвана внезапным эксцентрическим перенапряжением, т. е. мышца сокращается, но при этом удлиняется насильственно и резко. Примером этого является случай, когда спортсмен набегает на бордюр, и лодыжка внезапно падает в тыльное сгибание (направьте пальцы ног вверх на себя).
Чаще всего эта травма возникает в мышечно-сухожильном соединении или MTJ икроножной мышцы – примерно посередине между коленом и пяткой.
Растяжение икроножных мышц также может быть более вероятным у спортсменов с напряженными икроножными мышцами.
Профилактика
- Сохранение силы икроножных мышц, чтобы они могли поглощать энергию внезапного физического напряжения.
- Растяжка икроножных мышц перед физической нагрузкой, т.
 е. подъемами на носки. Постепенно добавляйте веса или дополнительное сопротивление с течением времени.
е. подъемами на носки. Постепенно добавляйте веса или дополнительное сопротивление с течением времени. - Обучение правильной технике упражнений и занятий спортом. Это снизит нагрузку на все мышцы, включая икроножные.
- Проведение тренировок перед соревнованиями для обеспечения готовности к игре.
- Проведение фитнес-программ для развития силы, баланса, координации и гибкости.
- Постепенное увеличение интенсивности и продолжительности тренировок.
- Предоставление достаточного времени для восстановления между тренировками или тренировками.
- Использование подходящего защитного снаряжения, включая обувь.
- Проверка спортивной среды на наличие опасностей.
- Питьевая вода до, во время и после игры.
- Избегание действий, вызывающих боль. Если возникает боль, немедленно прекратите занятия и начните RICER.
Признаки и симптомы
- Внезапная боль в задней части ноги, особенно в мышечно-сухожильном соединении.

- Трудности при сокращении мышц или вставании на цыпочки.
- Боль и отек или синяк в икроножной мышце.
- Боль при подошвенном сгибании с сопротивлением или сокращении мышц против сопротивления.
- При повреждении камбаловидной мышцы боль может возникать ниже в ноге и при сокращении мышцы против сопротивления при согнутом колене.
Штаммы икроножных мышц классифицируются по трем категориям в зависимости от их серьезности.
| Марка | Описание |
| 1 (мягкий) | Острая боль (во время или после активности), может лишить возможности продолжать деятельность. Возвращение к игре – от 10 до 12 дней |
| 2 (умеренная) | Невозможно продолжить работу. Возврат к игре — от 16 до 21 дня |
| 3 (тяжелая) | Сильная боль в месте соединения ахиллова сухожилия с брюшком мышцы. Вернуться к игре – ок. 6 месяцев, если требуется хирургическое вмешательство. Вернуться к игре – ок. 6 месяцев, если требуется хирургическое вмешательство. |
Неотложная помощь
Неотложное лечение любой травмы мягких тканей состоит из протокола RICER – отдых, лед, компрессия, возвышение и направление к специалисту по спортивной медицине. Протокол RICE следует соблюдать в течение 48–72 часов. Цель состоит в том, чтобы уменьшить кровотечение и повреждение мышц. Ногу следует оставить в приподнятом положении с прикладыванием пакета со льдом на 20 минут каждые два часа (никогда не прикладывайте лед непосредственно к коже). Следует наложить компрессионную повязку правильного размера, чтобы ограничить кровотечение и отек в поврежденной области.
Также следует применять протокол «БЕЗ ВРЕДА» – без нагревания, без алкоголя, без бега или активности, без массажа. Это уменьшит кровотечение и отек в поврежденной области.
Это уменьшит кровотечение и отек в поврежденной области.
Реабилитация и возвращение к игре
По мере уменьшения боли в дополнение к лечению, рекомендованному специалистом в области спортивной медицины, обычно можно начинать легкие упражнения и растяжку. Реабилитацию следует проводить с осторожностью и под наблюдением специалиста спортивной медицины из-за риска рецидива травмы. Восстановление часто может быть довольно медленным процессом.
Благодарности
Sports Medicine Australia выражает благодарность практикующим специалистам в области спортивной медицины и государственным отделениям SMA, которые предоставили экспертную оценку при разработке этого информационного бюллетеня.

 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916] [В паблике: 16377485]
[В паблике: 16377485]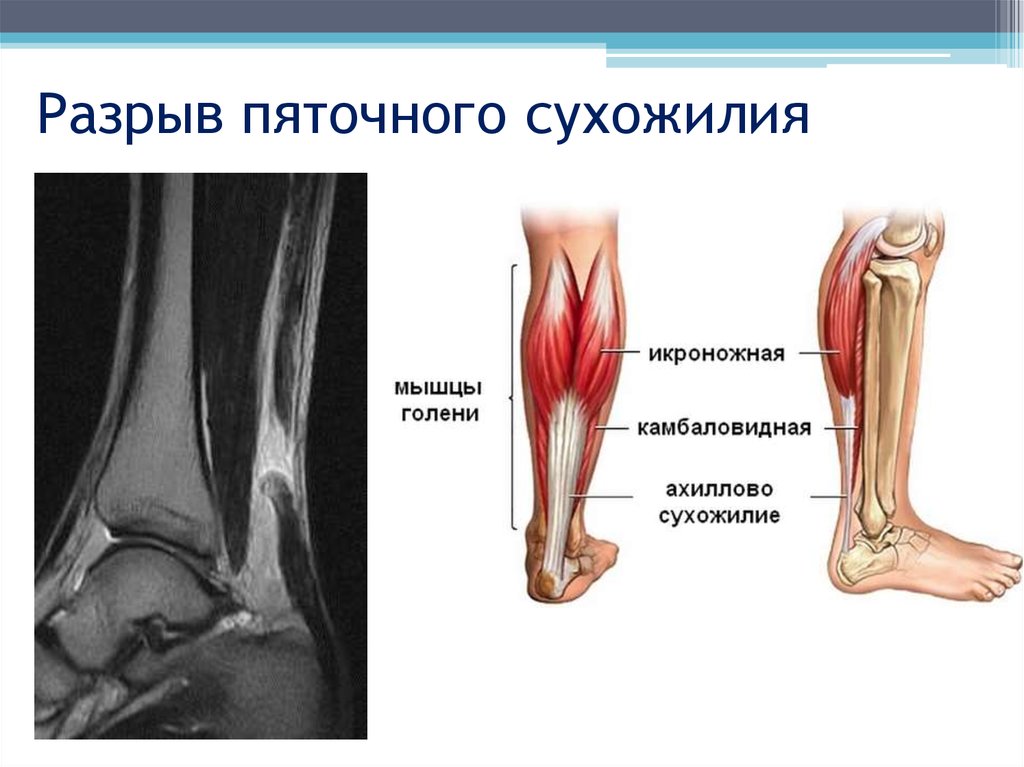 2017 март; 46(3):343-350. [В паблике: 28093618]
2017 март; 46(3):343-350. [В паблике: 28093618] Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 12091669]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 12091669]