Ревматизм суставов ног и рук, симпотомы, признаки и лечение ревматизма
О заболевании
Что такое ревматизм?
Ревматизмом в обиходе называют заболевание суставов, ревматический артрит (полиартрит). Однако это заболевание является лишь одним из проявлений ревматизма, или, как еще называют этот недуг, острой ревматической лихорадкой.
Так что же такое ревматизм? Острая ревматическая лихорадка – это системное заболевание, поражающее соединительные ткани организма человека. Причем в основном поражаются ткани сердечной мышцы. В настоящее время считается установленным, что ревматизм возникает как осложнение стрептококковой инфекции (ангины), не получавшей своевременного и адекватного лечения, и что заболевание имеет генетическо-иммунный механизм возникновения. Оно поражает ткани сердца, суставов, кожи, мозга, других органов.
Признаки ревматизма, такие, как полиартрит, боли в суставах, отеки ног появляются обычно уже спустя пару недель после перенесения больным стрептококковой инфекции. Они замечаются больным прежде всего, и «заглушают» симптомы кардита – заболевания сердца, которое у многих больных поражается в наиболее значительной степени. В данной статье мы расскажем о том, кто входит в «группу риска» развития острой ревматической лихорадки, в чем должна заключаться профилактика ревматизма, а также о том, как специалисты нашей клиники предлагают его лечить.
Они замечаются больным прежде всего, и «заглушают» симптомы кардита – заболевания сердца, которое у многих больных поражается в наиболее значительной степени. В данной статье мы расскажем о том, кто входит в «группу риска» развития острой ревматической лихорадки, в чем должна заключаться профилактика ревматизма, а также о том, как специалисты нашей клиники предлагают его лечить.
Кому грозит острая ревматическая лихорадка
Заболевание наиболее часто впервые возникает у людей молодого возраста, у детей, у девочек – несколько раз чаще, чем у мальчиков. Как уже упоминалось, острая ревматическая лихорадка является следствием иммунной реакции организма на стрептококк группы А. Поэтому те, кто часто болеет ангинами, и к тому же имеют предрасположенность к этому заболеванию, также должны опасаться острой ревматической лихорадки. О предрасположенности можно судить по наличию этого заболевания у близких родственников больного.
Врачи1
Летунович Марина Владиславовна
Ревматолог
Симптомы
Симптомы ревматизма
У молодых людей болезнь чаще начинается остро. Яркими симптомами являются боли в суставах рук и ног, отечность тканей вокруг суставов, характерно самопроизвольное исчезновение этих признаков на одних суставах и их появление на других. Также острое начало ревматизма характеризуется повышением температуры тела с появлением пота, но обычно без озноба. Через две-три недели признаки ревматического полиартрита исчезают, но сам ревматизм остается, давая о себе знать не очень выраженными, но заметными симптомами кардита.
Яркими симптомами являются боли в суставах рук и ног, отечность тканей вокруг суставов, характерно самопроизвольное исчезновение этих признаков на одних суставах и их появление на других. Также острое начало ревматизма характеризуется повышением температуры тела с появлением пота, но обычно без озноба. Через две-три недели признаки ревматического полиартрита исчезают, но сам ревматизм остается, давая о себе знать не очень выраженными, но заметными симптомами кардита.
Без лечения заболевание прогрессирует. Причем симптомы ревматизма могут почти исчезнуть на какое-то время (латентная форма заболевания), однако, скорее всего, заболевание поразит не только суставы, но и приведет к развитию порока сердца, сделает больного инвалидом.
Поэтому не подлежит сомнению, что такое заболевание, как ревматизм, нельзя лечить, руководствуясь советами знакомых, родственников (даже страдающих от этого недуга) или знахарей. Популярные статьи на тему «Как лечить ревматизм» также не принесут выздоровления.
Вот почему лечение нужно проводить в хорошей клинике, под наблюдением опытного и квалифицированного врача. В такой клинике, как GMS Clinic.
А вот профилактика ревматизма – нужна, и её должен проводить каждый человек. Эта профилактика должна заключаться, прежде всего, в своевременном и эффективном уничтожении стрептококковых инфекций, в избегании переохлаждений, в защите иммунной системы организма, приеме витаминов. Как видно, профилактика – несложна, однако она значительно снижает риск развития заболевания.
Лечение
Как лечить ревматизм?
Как лечить ревматизм – знает врач! Эту простую истину нужно понять и принять, и при первых же признаках заболевания – обращаться к врачу, который выполнит диагностику, разработает стратегию лечения ревматизма, которая максимально быстро поможет победить этот недуг.
Если Вы заметили у себя или своего ребенка признаки острой ревматической лихорадки, не теряйте времени! Звоните нам!
Ревматизм суставов, симптомы – Лечение ревматизма в ОН КЛИНИК Рязань, цена
Поражающий соединительную ткань воспалительный процесс, который помимо всего прочего оказывает губительное влияние на сердечно-сосудистую систему, описан в медицинской литературе под названием «Ревматизм». В подавляющем большинстве случаев первые признаки ревматизма появляются у школьников в возрасте от 7 до 15 лет, а также у детей старше 3 лет. У малышей более раннего возраста этой болезни практически никогда не бывает.
Специалисты выделили ряд факторов, вследствие которых у пациента может начать развиваться это заболевание:
- в качестве «спускового крючка» для развития патологического процесса обычно выступает какая-либо локализованная в носу или горле инфекция — ангина, фарингит — в остром или хроническом течении.
 В качестве возбудителя этой инфекции выступает стрептококк;
В качестве возбудителя этой инфекции выступает стрептококк; - в группе риска появления признаков ревматизма находятся прежде всего пациенты в возрасте от трех лет и старше с неблагоприятной в смысле этого заболевания наследственностью. Если один или оба родителя больны ревматизмом, то с высокой степенью вероятности это заболевание проявится и у их детей.
Симптомы ревматизма
Почему чаще всего говорят «ревматизм суставов»? Дело в том, что одним из первых тревожных сигналов, которыми сопровождается это заболевание, является более или менее выраженная суставная боль. Этот симптом ревматизма нередко рассматривают как отдельное заболевание, а именно – ревматоидный артрит. Но есть и другие признаки болезни:
- повышение температуры;
- снижение работоспособности, слабость, разбитость;
- головная боль;
- острая боль в суставах обычно поражает вначале крупные суставы – локтевые, коленные – и потом распространяется на более мелкие;
- у 8 из 10 пациентов с симптомами ревматизма суставов в ходе диагностики выявляются признаки поражения сердечной мышцы;
- на ранних стадиях болезни у пациента могут наблюдаться также всевозможные проявления, характерные для астенического синдрома.
 Это может быть быстрая утомляемость, слабость, сонливость и вялость.
Это может быть быстрая утомляемость, слабость, сонливость и вялость.
Кроме того, у пациентов с ревматизмом суставов в области последних под кожей могут появляться характерные узелки. Это безболезненные новообразования округлой формы, которые могут прощупываться на протяжении ограниченного промежутка времени – от 1-2 дней до нескольких месяцев. Другой симптом болезни, который проявляется у 8-10 страдающих от ревматизма пациентов – это специфическая сыпь – так называемая эритрема, которая имеет форму кольца на поверхности кожи, окрашенного в бледно-розовый цвет.
В редких случаях – преимущественно при нехарактерно тяжелом течении заболевания – у больных ревматизмом людей развиваются поражения почек, печени, легких и других внутренних органов. Это может сопровождаться сильной болью в животе.
Выявление и лечение ревматизма в «ОН КЛИНИК в Рязани»
Для постановки диагноза необходимы результаты лабораторного исследования крови – в них есть признаки воспаления в организме и его поражения стрептококковой инфекцией.
Что касается лечения ревматизма в нашей частной клинике в Рязани, то для каждого пациента врач-ревматолог производит индивидуальный подбор схемы терапии. Она может предусматривать лечение при помощи предписанных доктором фармпрепаратов, соблюдение диеты и ЛФК. Кроме направленных на подавление активности стрептококка препаратов, пациенту придется принимать и нестероидные противовоспалительные, возможно – в комплексе в гормоносодержащими средствами.
Пациентам с ревматизмом необходимо не реже одного раза в полгода обследоваться для предупреждения рецидивов заболевания. По назначению лечащего врача может проводиться поддерживающая ремиссию терапия.
Вас интересует цена лечения ревматизма в Рязани в нашей семейной клинике? Позвоните нам и запишитесь на прием!
Тест на С-реактивный белок — Клиника Майо
Обзор
Уровень С-реактивного белка (СРБ) повышается при наличии воспаления в организме. Можно сделать простой анализ крови, чтобы проверить уровень С-реактивного белка.
Можно сделать простой анализ крови, чтобы проверить уровень С-реактивного белка.
Высокочувствительный тест на С-реактивный белок (hs-CRP) более чувствителен, чем стандартный тест CRP . Это означает, что тест высокой чувствительности может обнаружить небольшое увеличение в пределах нормального диапазона стандартных уровней CRP . hs-CRP 9Тест 0008 можно использовать для определения риска развития ишемической болезни сердца, состояния, при котором артерии сердца сужаются. Ишемическая болезнь сердца может привести к сердечному приступу.
Для чего это делается
Ваш врач может назначить тест CRP по телефону:
- Проверка на воспаление, вызванное инфекцией
- Помощь в диагностике хронического воспалительного заболевания, такого как ревматоидный артрит или волчанка
- Определите риск сердечно-сосудистых заболеваний
- Оцените риск второго сердечного приступа
Заметка о тестах на СРБ при сердечных заболеваниях
Высокий уровень hs-CRP в крови связан с повышенным риском сердечных приступов. Кроме того, люди с высоким уровнем hs-CRP , у которых был сердечный приступ, с большей вероятностью перенесут его снова по сравнению с людьми с нормальным уровнем hs-CRP .
Кроме того, люди с высоким уровнем hs-CRP , у которых был сердечный приступ, с большей вероятностью перенесут его снова по сравнению с людьми с нормальным уровнем hs-CRP .
Тест hs-CRP не рекомендуется для всех. Тест не показывает причину воспаления — и вполне возможно, что высокий уровень может означать, что воспаление не влияет на ваше сердце, особенно если уровень значительно выше нормы.
Тест hs-CRP может быть наиболее полезен для людей, у которых вероятность сердечного приступа в течение следующих 10 лет составляет от 10% до 20% или промежуточный риск. Ваш врач определит ваш уровень риска, используя оценочные тесты, которые учитывают ваш образ жизни, семейный анамнез и текущее состояние здоровья.
Если у вас высокий риск сердечного приступа, вам всегда следует лечиться и принимать меры для защиты здоровья сердца, независимо от вашего уровня hs-CRP .
Дополнительная информация
- Болезнь взрослой сталки
- Основная тромбоцитемия
- Гигантский клеточный артерит
- Ювенильный идиопатический артрит .
- Нормальный: Менее 10 мг/л
- Высокий: Равен или выше 10 мг/л
- Высокий риск сердечно-сосудистых заболеваний: уровень hs-CRP равен или выше 2,0 мг/л
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19.плюс опыт управления здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Как вы готовитесь
Очень напряженные упражнения, такие как интенсивные силовые тренировки или очень длительный бег, могут вызвать внезапное повышение уровня CRP . Ваш врач может порекомендовать вам избегать таких действий перед тестом.
Если ваш образец крови будет использоваться для дополнительных анализов, вам может потребоваться воздержаться от еды и питья в течение определенного периода времени перед анализом. Например, если вы проходите тест hs-CRP для проверки сердечно-сосудистых заболеваний, ваш врач, скорее всего, назначит одновременно тест на холестерин.
Ваш врач или медсестра дадут вам конкретные инструкции о том, как подготовиться к тесту.
Некоторые лекарства могут повлиять на уровень CRP . Всегда сообщайте своему врачу о лекарствах, которые вы принимаете, в том числе о тех, которые покупаются без рецепта.
Всегда сообщайте своему врачу о лекарствах, которые вы принимаете, в том числе о тех, которые покупаются без рецепта.
Что вы можете ожидать
Чтобы взять образец вашей крови, член вашей медицинской бригады введет иглу в вену на вашей руке, обычно на сгибе локтя. Образец крови отправляется в лабораторию для анализа. Вы можете немедленно вернуться к своей обычной деятельности.
Результаты
Получение результатов может занять несколько дней. Ваш врач объяснит вам, что означают результаты вашего теста.
CRP измеряется в миллиграммах на литр (мг/л). Результаты стандартного теста CRP обычно даются следующим образом:
Примечание. Значения аномального диапазона могут варьироваться в зависимости от лаборатории, проводящей тест. Высокая 9Результат теста 0007 CRP является признаком острого воспаления. Это может быть связано с серьезной инфекцией, травмой или хроническим заболеванием. Ваш врач порекомендует другие тесты для определения причины.
Высокая 9Результат теста 0007 CRP является признаком острого воспаления. Это может быть связано с серьезной инфекцией, травмой или хроническим заболеванием. Ваш врач порекомендует другие тесты для определения причины.
Результаты теста вч-СРБ обычно представляются следующим образом:
Уровни CRP человека меняются со временем. Оценка риска ишемической болезни сердца должна основываться на среднем значении двух тестов hs-CRP с интервалом в две недели. Значения выше 2,0 мг/л могут отражать повышенный риск сердечных приступов или риск повторного сердечного приступа.
Помните, что ваш уровень hs-CRP является лишь одним из факторов риска ишемической болезни сердца. Если у вас высокий уровень hs-CRP , это определенно не означает, что у вас в целом более высокий риск развития сердечных заболеваний. Другие тесты должны быть сделаны для дальнейшей оценки вашего риска.
Поговорите со своим врачом обо всех факторах риска и способах предотвращения ишемической болезни сердца и сердечного приступа. Ваш врач может порекомендовать изменить образ жизни или лекарства, чтобы снизить риск сердечного приступа.
Персонал клиники Мэйо
Связанные вопросы
Причины, симптомы и лечение Часто задаваемые вопросы
Обзор
Ревматоидный артрит — это аутоиммунное заболевание, которое вызывает симптомы в нескольких системах организма.Что такое ревматоидный артрит?
Ревматоидный артрит (РА) представляет собой хроническое (текущее) аутоиммунное заболевание.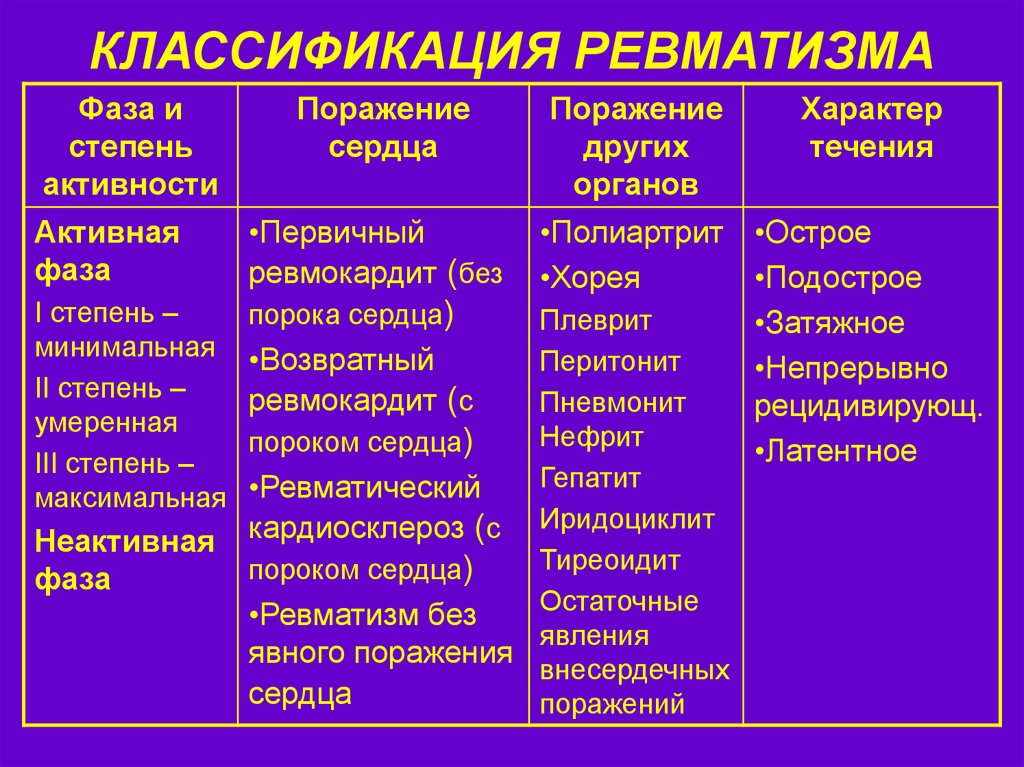 Он возникает в суставах с обеих сторон тела, что отличает его от других видов артрита. У вас могут быть симптомы боли и воспаления в:
Он возникает в суставах с обеих сторон тела, что отличает его от других видов артрита. У вас могут быть симптомы боли и воспаления в:
- Пальцах.
- Руки.
- Запястья
- Колени
- Лодыжки.
- футов.
- Пальцы.
Неконтролируемое воспаление повреждает хрящи, которые обычно действуют как «амортизаторы» в суставах. Со временем это может деформировать ваши суставы. В конце концов, ваша кость сама разрушается. Это может привести к срастанию вашего сустава (попытка вашего тела защитить себя от постоянного раздражения).
Определенные клетки вашей иммунной системы (система борьбы с инфекциями вашего организма) помогают этому процессу. Эти вещества вырабатываются в ваших суставах, но также циркулируют и вызывают симптомы по всему телу. Помимо поражения суставов, ревматоидный артрит иногда поражает и другие части тела, в том числе:
- Кожу.
- Глаза.
- Рот.
- Легкие.
- Сердце.

Кто болеет ревматоидным артритом?
Ревматоидный артрит поражает более 1,3 миллиона человек в США. Это в 2,5 раза чаще встречается у людей, которых при рождении определили как женщину, чем у людей, которых при рождении определили как мужчин.
В каком возрасте начинается ревматоидный артрит?
РА обычно начинает развиваться в возрасте от 30 до 60 лет. Но ревматоидный артрит может развиться у любого человека. У детей и молодых людей — обычно в возрасте от 16 до 40 лет — это называется молодым ревматоидным артритом (ЮРА). У людей, у которых симптомы появляются после 60 лет, это называется ревматоидным артритом с поздним началом (LORA).
Симптомы и причины
Каковы симптомы ревматоидного артрита?
Ревматоидный артрит поражает всех по-разному. У некоторых людей суставные симптомы развиваются в течение нескольких лет. У других людей симптомы ревматоидного артрита быстро прогрессируют. У многих людей есть время с симптомами (обострения), а затем время без симптомов (ремиссия).
Симптомы ревматоидного артрита включают:
- Боль, отек, скованность и болезненность более чем в одном суставе.
- Скованность, особенно по утрам или после длительного сидения.
- Боль и скованность в одних и тех же суставах с обеих сторон тела.
- Усталость (крайняя усталость).
- Слабость.
- Лихорадка.
Вызывает ли ревматоидный артрит усталость?
Ревматоидный артрит у всех разный. Но многие люди с РА говорят, что усталость является одним из худших симптомов болезни.
Жизнь с хронической болью может быть утомительной. А усталость может затруднить управление болью. Важно обращать внимание на свое тело и делать перерывы, прежде чем вы слишком устанете.
Каковы симптомы обострения ревматоидного артрита?
Симптомы обострения ревматоидного артрита мало чем отличаются от симптомов ревматоидного артрита. Но у людей с РА бывают взлеты и падения. Обострение — это время, когда у вас появляются значительные симптомы после некоторого улучшения самочувствия. При лечении у вас, вероятно, будут периоды времени, когда вы почувствуете себя лучше. Затем стресс, перемены погоды, определенные продукты питания или инфекции запускают период повышенной активности болезни.
При лечении у вас, вероятно, будут периоды времени, когда вы почувствуете себя лучше. Затем стресс, перемены погоды, определенные продукты питания или инфекции запускают период повышенной активности болезни.
Хотя вы не можете полностью предотвратить вспышки, есть шаги, которые вы можете предпринять, чтобы справиться с ними. Может быть полезно каждый день записывать свои симптомы в дневник вместе с тем, что происходит в вашей жизни. Поделитесь этим журналом со своим ревматологом, который может помочь вам определить триггеры. Затем вы можете управлять этими триггерами.
Что вызывает ревматоидный артрит?
Точная причина ревматоидного артрита неизвестна. Исследователи считают, что это вызвано комбинацией генетики, гормонов и факторов окружающей среды.
В норме иммунная система защищает организм от болезней. При ревматоидном артрите что-то заставляет вашу иммунную систему атаковать суставы. Причиной может быть инфекция, курение, физический или эмоциональный стресс.
Является ли ревматоидный артрит наследственным?
Ученые изучили многие гены как потенциальные факторы риска РА. Определенные генетические вариации и негенетические факторы повышают риск развития ревматоидного артрита. К негенетическим факторам относятся пол и воздействие раздражителей и загрязняющих веществ.
Люди, рожденные с вариациями генов человеческого лейкоцитарного антигена (HLA), более склонны к развитию ревматоидного артрита. Гены HLA помогают вашей иммунной системе различать белки, которые вырабатывает ваш организм, и белки захватчиков, таких как вирусы и бактерии.
Каковы факторы риска развития ревматоидного артрита?
Существует несколько факторов риска развития ревматоидного артрита. К ним относятся:
- Семейный анамнез: У вас больше шансов заболеть ревматоидным артритом, если у вас есть близкий родственник, у которого он также есть.
- Пол: Женщины и люди, которым при рождении был назначен женский пол, в два-три раза более склонны к развитию ревматоидного артрита.

- Курение: Курение повышает риск развития ревматоидного артрита и усугубляет заболевание.
- Ожирение : Вероятность развития ревматоидного артрита выше, если у вас ожирение.
Диагностика и тесты
Как диагностируется ревматоидный артрит?
Ваш лечащий врач может направить вас к врачу, специализирующемуся на артрите (ревматологу). Ревматологи диагностируют у людей ревматоидный артрит на основании комбинации нескольких факторов. Они проведут медицинский осмотр и спросят вас о вашей истории болезни и симптомах. Ваш ревматолог назначит анализы крови и визуализирующие исследования.
Анализы крови определяют воспаление и белки крови (антитела), которые являются признаками ревматоидного артрита. Они могут включать:
- Скорость оседания эритроцитов (СОЭ) или «скорость СЭД» подтверждает воспаление в ваших суставах.
- С-реактивный белок (СРБ).
- Около 80% людей с РА дают положительный результат на ревматоидный фактор (РФ).

- Около 60-70% людей, живущих с ревматоидным артритом, имеют антитела к циклическим цитруллиновым пептидам (ЦЦП) (белкам).
Ваш ревматолог может назначить визуализирующие обследования для выявления признаков износа суставов. Ревматоидный артрит может привести к износу концов костей в суставах. Тесты визуализации могут включать:
- Рентген.
- УЗИ.
- Магнитно-резонансная томография (МРТ).
В некоторых случаях ваш лечащий врач может наблюдать за вашим самочувствием, прежде чем поставить окончательный диагноз ревматоидного артрита.
Каковы диагностические критерии ревматоидного артрита?
Диагностические критерии — это набор признаков, симптомов и результатов анализов, на которые обращает внимание ваш лечащий врач, прежде чем сообщить вам, что у вас ревматоидный артрит. Они основаны на многолетних исследованиях и клинической практике. У некоторых людей с РА нет всех критериев. Однако, как правило, диагностические критерии ревматоидного артрита включают:
- Воспалительный артрит двух или более крупных суставов (плечевых, локтевых, тазобедренных, коленных и голеностопных).

- Воспалительный артрит мелких суставов.
- Положительные тесты на биомаркеры, такие как ревматоидный фактор (РФ) или антитела к ЦПК.
- Повышенный уровень СРБ или повышенная скорость седации.
- Ваши симптомы длятся более шести недель.
Управление и лечение
Каковы цели лечения ревматоидного артрита?
Наиболее важной целью лечения ревматоидного артрита является уменьшение болей и припухлости суставов. Это должно помочь сохранить или улучшить функцию сустава. Долгосрочная цель лечения — замедлить или остановить повреждение суставов. Контроль воспаления суставов уменьшает боль и улучшает качество жизни.
Как лечится ревматоидный артрит?
Повреждение суставов обычно происходит в течение первых двух лет после постановки диагноза, поэтому важно обратиться к врачу, если вы заметите симптомы. Лечение ревматоидного артрита в это «окно возможностей» может помочь предотвратить долгосрочные последствия.
Лечение ревматоидного артрита включает изменение образа жизни, терапию, медицину и хирургию. Ваш поставщик принимает во внимание ваш возраст, состояние здоровья, историю болезни и насколько серьезны ваши симптомы при принятии решения о лечении.
Ваш поставщик принимает во внимание ваш возраст, состояние здоровья, историю болезни и насколько серьезны ваши симптомы при принятии решения о лечении.
Какие лекарства лечат ревматоидный артрит?
Раннее начало лечения некоторыми препаратами может улучшить долгосрочный результат. Комбинации препаратов могут быть более эффективными и такими же безопасными, как монотерапия.
Существует множество лекарств для уменьшения боли в суставах, отека и воспаления, а также для предотвращения или замедления болезни. Лекарства для лечения ревматоидного артрита включают:
Нестероидные противовоспалительные препараты (НПВП)
Нестероидные противовоспалительные препараты уменьшают боль и воспаление. Среди них такие продукты, как:
- Ибупрофен (Адвил®, Мотрин®).
- Напроксен (Алеве®).
- Аспирин.
Ингибиторы ЦОГ-2
Ингибиторы ЦОГ-2 представляют собой другой вид НПВП. К ним относятся такие продукты, как целекоксиб (Celebrex®). Ингибиторы ЦОГ-2 имеют меньше побочных эффектов кровотечения на ваш желудок, чем типичные НПВП.
Ингибиторы ЦОГ-2 имеют меньше побочных эффектов кровотечения на ваш желудок, чем типичные НПВП.
Кортикостероиды
Кортикостероиды, также известные как стероиды, также могут помочь при боли и воспалении. К ним относятся преднизолон и кортизон.
Болезнь-модифицирующие противоревматические препараты (БПВП)
В отличие от других НПВП, БПВП фактически могут замедлить процесс заболевания, модифицируя вашу иммунную систему. Ваш врач может назначить DMARD отдельно или в сочетании со стероидами или другими препаратами. Общие DMARD включают:
- Метотрексат (Trexall®).
- Гидроксихлорохин (Плаквенил®).
- Сульфасалазин (азульфидин®).
- Лефлуномид (Арава®).
Ингибиторы янус-киназы (JAK)
Ингибиторы JAK — еще один тип DMARD. Ревматологи часто назначают ингибиторы JAK людям, состояние которых не улучшается при приеме только метотрексата. Эти продукты включают:
- Тофацитиниб (Xeljanz®).

- Барацитиниб (Олумиант®).
Биопрепараты
Если вы плохо реагируете на DMARD, ваш лечащий врач может прописать биологически активные препараты (биопрепараты). Биопрепараты нацелены на молекулы, вызывающие воспаление в суставах. Медицинские работники считают, что биологические препараты более эффективны, поскольку они атакуют клетки на более специфичном уровне. Эти продукты включают в себя:
- Этанерцепт (Энбрел®).
- Инфликсимаб (Ремикейд®).
- Адалимумаб (Хумира®).
- Анакинра (Кинарет®).
- Абатацепт (Оренсия®).
- Ритуксимаб (Ритуксан®).
- Цертолизумаб (Cimzia®).
- Голимумаб (Симпони®).
- Тоцилизумаб (Актемра®).
Биопрепараты действуют быстро — в течение двух-шести недель. Ваш врач может назначить их отдельно или в сочетании с DMARD, таким как метотрексат.
Какое лекарство от ревматоидного артрита самое безопасное?
Самый безопасный препарат для лечения ревматоидного артрита — это тот, который приносит максимальную пользу при наименьшем количестве негативных побочных эффектов. Это зависит от вашей истории болезни и тяжести симптомов РА. Ваш поставщик медицинских услуг будет работать с вами над разработкой программы лечения. Лекарства, которые прописывает ваш лечащий врач, будут соответствовать серьезности вашего состояния.
Это зависит от вашей истории болезни и тяжести симптомов РА. Ваш поставщик медицинских услуг будет работать с вами над разработкой программы лечения. Лекарства, которые прописывает ваш лечащий врач, будут соответствовать серьезности вашего состояния.
Важно регулярно встречаться со своим лечащим врачом. Они будут следить за любыми побочными эффектами и при необходимости изменят ваше лечение. Ваш поставщик медицинских услуг может назначить анализы, чтобы определить, насколько эффективно ваше лечение и есть ли у вас какие-либо побочные эффекты.
Поможет ли изменение диеты моему ревматоидному артриту?
В сочетании с лечением и лекарствами, рекомендованными вашим лечащим врачом, изменения в диете могут помочь уменьшить воспаление и другие симптомы РА. Но это не вылечит тебя. Вы можете поговорить со своим врачом о добавлении хороших жиров и минимизации плохих жиров, соли и обработанных углеводов. Никакие растительные или пищевые добавки, такие как коллаген, не могут вылечить ревматоидный артрит. Эти диетические изменения являются более безопасными и наиболее успешными, если их контролирует ваш ревматолог.
Эти диетические изменения являются более безопасными и наиболее успешными, если их контролирует ваш ревматолог.
Но вы можете изменить свой образ жизни, чтобы облегчить симптомы. Ваш ревматолог может порекомендовать снижение веса, чтобы уменьшить нагрузку на воспаленные суставы.
Люди с ревматоидным артритом также имеют более высокий риск ишемической болезни сердца. Высокий уровень холестерина в крови (фактор риска ишемической болезни сердца) может реагировать на изменения в диете. Диетолог может порекомендовать определенные продукты, которые следует есть или избегать, чтобы достичь желаемого уровня холестерина.
Когда для лечения ревматоидного артрита используется хирургия?
Хирургия может быть вариантом восстановления функции сильно поврежденных суставов. Ваш врач может также порекомендовать операцию, если ваша боль не контролируется лекарствами. Операции по лечению РА включают:
- Замена коленного сустава.
- Замена тазобедренного сустава.

- Другие операции по исправлению деформации.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с ревматоидным артритом?
Хотя лекарства от ревматоидного артрита не существует, существует множество эффективных методов уменьшения боли и воспаления, а также замедления процесса заболевания. Ранняя диагностика и эффективное лечение очень важны.
Какие изменения образа жизни могут помочь при ревматоидном артрите?
Наличие пожизненной болезни, такой как ревматоидный артрит, может привести к тому, что вы не сможете контролировать качество своей жизни. Хотя есть аспекты ревматоидного артрита, которые вы не можете контролировать, есть вещи, которые вы можете сделать, чтобы чувствовать себя лучше, насколько это возможно.
Такие изменения образа жизни включают:
Отдых
При воспалении суставов высок риск повреждения суставов и близлежащих структур мягких тканей (таких как сухожилия и связки). Вот почему вам нужно дать отдых воспаленным суставам. Но для вас по-прежнему важно заниматься спортом. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для борьбы с ревматоидным артритом.
Но для вас по-прежнему важно заниматься спортом. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для борьбы с ревматоидным артритом.
Упражнения
Боль и скованность могут замедлить ваше движение. Некоторые люди с ревматоидным артритом становятся неактивными. Но бездействие может привести к потере подвижности суставов и потере мышечной силы. Это, в свою очередь, снижает стабильность суставов и увеличивает боль и усталость.
Регулярные физические упражнения могут помочь предотвратить или обратить вспять эти эффекты. Возможно, вы захотите начать с посещения физиотерапевта или эрготерапевта за советом о том, как безопасно заниматься спортом. Полезные тренировки включают в себя:
- Упражнения на амплитуду движений для сохранения и восстановления подвижности суставов.
- Упражнения для увеличения силы.
- Упражнения для повышения выносливости (ходьба, плавание и езда на велосипеде).
Часто задаваемые вопросы
Каковы ранние признаки ревматоидного артрита?
Ранние признаки ревматоидного артрита включают болезненность или боль в мелких суставах, таких как пальцы рук или ног. Или вы можете заметить боль в более крупном суставе, таком как колено или плечо. Эти ранние признаки РА подобны будильнику, настроенному на вибрацию. Возможно, этого не всегда было достаточно, чтобы привлечь ваше внимание. Но ранние признаки важны, потому что чем раньше у вас будет диагностирован РА, тем раньше можно будет начать лечение. И быстрое лечение может означать, что у вас меньше шансов получить необратимое болезненное повреждение суставов.
Или вы можете заметить боль в более крупном суставе, таком как колено или плечо. Эти ранние признаки РА подобны будильнику, настроенному на вибрацию. Возможно, этого не всегда было достаточно, чтобы привлечь ваше внимание. Но ранние признаки важны, потому что чем раньше у вас будет диагностирован РА, тем раньше можно будет начать лечение. И быстрое лечение может означать, что у вас меньше шансов получить необратимое болезненное повреждение суставов.
Что такое ревматоидный артрит на ранней стадии?
Медицинские работники иногда используют термин «ранний ревматоидный артрит» для описания состояния людей, у которых симптомы ревматоидного артрита наблюдаются менее шести месяцев.
Каковы четыре стадии ревматоидного артрита?
- Стадия 1: На ранней стадии ревматоидного артрита воспаляются ткани вокруг суставов. У вас может быть некоторая боль и скованность. Если бы ваш врач назначил рентген, он бы не увидел деструктивных изменений в ваших костях.

- Стадия 2: Воспаление начало повреждать хрящи суставов. Вы можете заметить скованность и уменьшение диапазона движений.
- Стадия 3: Воспаление настолько сильное, что повреждает кости. У вас будет больше боли, скованности и даже меньший диапазон движений, чем на стадии 2, и вы можете начать видеть физические изменения.
- Стадия 4: На этой стадии воспаление прекращается, но состояние суставов продолжает ухудшаться. У вас будет сильная боль, отек, скованность и потеря подвижности.
Какова нормальная скорость седации при ревматоидном артрите?
Скорость оседания эритроцитов (скорость оседания эритроцитов, также известная как СОЭ) — это анализ крови, который помогает обнаружить воспаление в организме. Ваш поставщик медицинских услуг может также использовать этот тест, чтобы наблюдать за прогрессированием вашего РА. Нормальные показатели sed следующие:
| Люди, отнесенные к мужскому полу при рождении | Скорость оседания эритроцитов | |
|---|---|---|
| < 50 лет | ≤ 95 мм/ч0524 | |
| > 50 лет | ≤ 20 мм/ч. | ≤ 30 мм/час |
При ревматоидном артрите скорость седации, вероятно, выше нормы. Для участия в клинических испытаниях, связанных с ревматоидным артритом, обычно требуется СОЭ ≥ 28 мм/ч. При лечении уровень седации может снизиться. Если вы достигаете нормальных диапазонов, перечисленных выше, у вас может быть ремиссия.
Какая разница?
Ревматоидный артрит в сравнении с остеоартритом
Ревматоидный артрит и остеоартрит являются распространенными причинами боли и скованности в суставах. Но у них разные причины. При остеоартрите воспаление и травмы со временем разрушают хрящ. При ревматоидном артрите иммунная система атакует слизистую оболочку суставов.
Ревматоидный артрит против подагры
Ревматоидный артрит и подагра являются болезненными типами артрита. Симптомы подагры включают сильную боль, покраснение, скованность, отек и повышение температуры в большом пальце ноги или других суставах. При подагре кристаллы мочевой кислоты вызывают воспаление. При ревматоидном артрите именно ваша иммунная система вызывает повреждение суставов.
При ревматоидном артрите именно ваша иммунная система вызывает повреждение суставов.
Является ли ревматоидный артрит инвалидностью?
Закон об американцах-инвалидах (ADA) гласит, что инвалидность — это физическое или психическое нарушение, которое ограничивает одну или несколько основных жизненных функций. Если РА влияет на вашу способность функционировать, вы можете претендовать на пособие по нетрудоспособности от Администрации социального обеспечения.
Может ли ревматоидный артрит пройти?
Нет, ревматоидный артрит не проходит. Это условие, которое у вас будет на всю оставшуюся жизнь. Но у вас могут быть периоды, когда вы не замечаете симптомов. Эти периоды улучшения самочувствия (ремиссии) могут приходить и уходить.
Тем не менее, вред, причиняемый ревматоидным артритом вашим суставам, никуда не делся. Если вы не обратитесь к специалисту по лечению РА, это заболевание может привести к необратимому повреждению хрящей и, в конечном итоге, суставов.
 В качестве возбудителя этой инфекции выступает стрептококк;
В качестве возбудителя этой инфекции выступает стрептококк; Это может быть быстрая утомляемость, слабость, сонливость и вялость.
Это может быть быстрая утомляемость, слабость, сонливость и вялость.





