Киста Бейкера: как лечить и что такое
Киста бейкера — это новообразование на задней стороне колена. Оно мягкое и достаточно плотное по своей форме. Больше всего оно выделяется при разгибании колена. При сгибании киста уменьшается в размерах и может вообще исчезнуть. Помимо визуальных проявлений есть еще и ощущение давления и боли в области колена. Периодически происходит блокада коленного сустава и есть дополнительная припухлость.
Причины
Такая киста может возникнуть как последствие травмы мениска, сустава или хряща. А также к ней иногда приводят некоторые болезни, такие как артроз, остеоартрит или остеопороз. У детей такого рода образования тоже возникают, хоть и редко.
Диагностика
Поскольку новообразования могут иметь разную природу, не стоит затягивать с визитом к специалисту. Первым делом проходит пальпация, а потом специалист направляет на УЗИ или МРТ — они позволяют получить более полную картину самого новообразования и прилегающих тканей. Иногда для подтверждения диагноза назначают пункцию (исследование содержимого следствием изъятия маленькой частички). Пунктуация проводится посредством артроскопии — проникновения инструментария внутрь через маленькие надрезики.
Иногда для подтверждения диагноза назначают пункцию (исследование содержимого следствием изъятия маленькой частички). Пунктуация проводится посредством артроскопии — проникновения инструментария внутрь через маленькие надрезики.
Осложнения
Если вовремя не обратиться к специалисту могут возникнуть осложнения. Это может быть варикозное расширение вен, тромбоз, онемение в следствии сдавливания большеберцового нерва и тромбофлебит голени. Одним из самых опасных и, нужно заметить, достаточно частых осложнений является разрыв кисты. Это получается в следствии развития и роста опухоли, которая под давлением не выдерживает и лопается. Ее содержимое вытекает в межмышечное пространство, а это приводит к опухлости, боли, покраснению и иногда даже повышению температуры.
Лечение
Специалист после обследования может выписать два варианта лечения новообразования:
- Медикаментозный — мази (снижающие воспаление), стероидальные гормоны, НПВП и другие препараты.

- Консервативная терапия — пункция толстой иглой, через которую извлекается содержимое кисты, а на его место вводят противовоспалительное средство.
- Хирургический — вырезание кисты.
Обычно последний вариант применяется только если предыдущие не помогли. Для отсечения кисты зачастую используют артроскопическое вмешательство, которое является малоинвазивным и максимально безопасным.
Помимо этого, в первые дни возникновения новообразования стоит иммобилизовать колено с помощью повязки (но важно не передавливать кровообращение). Также стоит делать ледяные компрессы на 15-20 минут. И не забывайте об ЛХК, но прежде чем выбрать комплекс следует пройти консультацию у специалиста.
В любом случае — если вы заметили у себя дисфункцию или новообразование — стоит обратиться к специалисту, который определит природу явления и подберет оптимальный вариант решения проблемы. Не затягивайте с визитом и берегите своё здоровье!
Киста Бейкера.
 Диагностика и лечение кисты Беккера в СпортКлинике.
Диагностика и лечение кисты Беккера в СпортКлинике.
В нашей клинике вы получите точную диагностику и эффективное лечение кисты Бейкера коленного сустава.
Для получения более подробной информации и записи на консультации, свяжитесь с нами по телефонам: 295-50-65.
Киста Бейкера: понятие и причины возникновения
Объемные образование подколеннной области называют по-разному: грыжа, гигрома, киста Бейкера. Это связано с тем, что до сих пор у специалистов нет единого мнения о происхождении данной патологии. Есть мнение, что киста Бейкера – это грыжевое выпячивание синовиальной оболочки с жидкостным содержимым и подтверждают это тем, что она в большинстве случаев сообщается с суставной полостью. Другие же называют ее гигромой, придя к выводу, что это образование из воспаленной сумки полуперепончатой мышцы, расположенной в подколенной области. При данном варианте сообщения с полостью нет.
В. М. Бейкер, чьим именем названо данное образование, в 1877 году описал случаи наблюдения кисты подколенной области, и ее связь с другими патологиями сустава.
Причинами появления образования обычно считают травматические повреждения различных анатомических структур колена, но больше всего случаев ее обнаружения у больных с ревматоидным артритом, остеоартрозом, подагрой. Как правило, киста Бейкера – это одно из последствий хронического синовита (воспаления синовиальной оболочки) из-за постоянного скопления избыточной жидкости в полости сустава во время воспаления. Группой риска по этому заболеванию являются люди, ведущие «сидячий» образ жизни (водители, работники офисов), люди, носящие узкую, сдавливающую подколенную область одежду, спортсмены, подверженные травмам и микротравмам колена.
Симптомы
Киста Бейкера представляет собой плотное эластичное, подвижное при пальпациии объемное образование в подколенной области. Часто она никак не проявляет себя в течение многих лет. Размеры ее обычно не превышают 3 см, вследствие чего визуально патология не всегда может быть заметна. Первые симптомы – это дискомфорт в подколенной области, появление болевого синдрома обычно происходит после нагрузки. Также могут быть судороги, покалывания, онемение голени. При дальнейшем росте может сдавливать прилежащие сосуды (подколенную вену) и нервы, приводя к нарушению кровотока и иннервации голени, возникновению отека, тромбоза вен нижней конечности (одно из наиболее опасных осложнений). Осложненные формы данного заболевания – это расслоение кисты или ее разрыв, характеризующийся острой болью и требующий экстренного лечения. Именно поэтому не стоит недооценивать данную проблему и откладывать лечение даже при отсутствии выраженной симптоматики. Борьба с осложнениями заболевания займет гораздо больше сил и времени.
Диагностика кисты Беккера
Для определения заболевания врач проводит подробный осмотр колена пациента Необходимо также исключить инфекционное воспаление. Затем выполняют ультразвуковое исследование, которое является «золотым стандартом» при данной патологии . Иногда назначают МРТ или пневмосцинтиграфию. При сочетанной патологии коленного сустава часто назначают операцию — артроскопию, являющуюся как диагностической, так и лечебной манипуляцией в том числе и для данной патологии, в тех случаях, когда киста имеет сообщение с полостью сустава.
Лечение кисты Бейкера.
Консервативное лечение применяется, если образование малых размеров. Тогда в комплексной терапии лечат основное заболевание, вызывающее хроническое воспаление, например, остеоартроз или травмы. При таком лечении в кисте, сообщающейся с полостью сустава, больше не накапливается избыточная воспалительная жидкость, так как отсутствует и само воспаление в суставе. Ранее для избавления пациента от кисты применяли пункцию – ее прокалывали шприцем, жидкостное содержимое удаляли. Но при таком методе лечения высока частота рецидива, достигающая 50%. Повторные пункции могут привести к инфекционному воспалению сустава.
Но при таком методе лечения высока частота рецидива, достигающая 50%. Повторные пункции могут привести к инфекционному воспалению сустава.
Радикальный способ лечения кисты Бейкера – ее хирургическое удаление. Оно обычно назначается при размерах более 5 см, неэффективности консервативного лечения, повторных пункциях более 3 раз. Операция переносится легко, восстановление после нее быстрое, и риск рецидивирования снижается до минимума. Хирургическое вмешательство, в зависимости от формы патологии проводят артроскопическим методом либо внесуставным эндоскопическим доступом. Артроскопически выполняют коагуляцию кисты, синовэктомию. Иногда при больших размерах выполняют открытую операцию по ее иссечению. Прогноз при проведении операции благоприятный, частота рецидивов снижается до минимума, а послеоперационное восстановление происходит быстро и легко. Курс реабилитационных мероприятий после артроскопии включает физиотерапевтические процедуры, кинезиотерапию, механотерапию, массажи.
Может ли это вызвать боль в колене?
Когда вы имеете дело с болью в колене, которая не проходит, вы можете винить в этом чрезмерное использование или возрастной износ. Но в некоторых случаях боль в колене может быть вызвана формой воспалительного артрита, такой как анкилозирующий спондилоартрит (АС).
АС известен тем, что вызывает воспаление, боль и скованность преимущественно в позвоночнике и крестцово-подвздошных суставах (где позвоночник соединяется с тазом). Люди часто приравнивают анкилозирующий спондилоартрит к боли в пояснице, но он может поражать и другие суставы, включая колени.
Что стоит за воспалением при болезни Бехтерева? Иммунная система вашего организма выделяет химические вещества в кровь и суставы, которые вызывают боль, скованность и, в конечном итоге, повреждение суставов.
По сравнению со многими другими формами артрита, симптомы АС обычно начинаются в молодом возрасте — до 45 лет — и часто уже в подростковом и двадцатилетнем возрасте.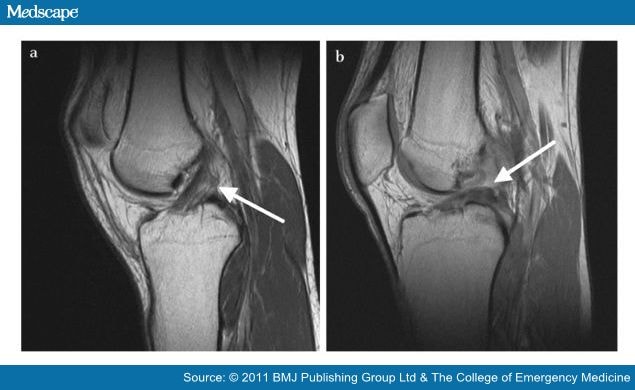 Боль в пояснице усиливается после бездействия или при пробуждении; он часто поражает посреди ночи и мешает вам хорошо выспаться. АС может проявляться в виде постоянной тупой боли, которая ощущается так, как будто она исходит из глубины поясницы или ягодиц. Поскольку боль в спине невероятно распространена, людям с воспалительной болью в спине от АС легко связать свои симптомы с другими проблемами, такими как спортивные травмы или травмы от чрезмерной нагрузки.
Боль в пояснице усиливается после бездействия или при пробуждении; он часто поражает посреди ночи и мешает вам хорошо выспаться. АС может проявляться в виде постоянной тупой боли, которая ощущается так, как будто она исходит из глубины поясницы или ягодиц. Поскольку боль в спине невероятно распространена, людям с воспалительной болью в спине от АС легко связать свои симптомы с другими проблемами, такими как спортивные травмы или травмы от чрезмерной нагрузки.
Аксиальный спондилоартрит и периферический спондилоартрит: в чем разница?
Анкилозирующий спондилоартрит (АС) — это тип спондилоартрита (СпА), который является общим термином для различных типов артрита, включая псориатический артрит, которые имеют некоторые общие черты и симптомы. Существует два основных типа СпА:
- Аксиальный спондилоартрит (АксСпА)
- Периферический спондилоартрит
При аксиальном спондилоартрите «воспаление в большей степени ограничивается позвоночником, а иногда и плечами и бедрами», — говорит Константинос Лупасакис, доктор медицинских наук, ревматолог Вашингтонского больничного центра MedStar в Вашингтоне, округ Колумбия. «Больше дистальных суставов, таких как колени также могут быть поражены, хотя это чаще наблюдается при периферическом спондилоартрите».
«Больше дистальных суставов, таких как колени также могут быть поражены, хотя это чаще наблюдается при периферическом спондилоартрите».
Внутри AxSpA существует две категории:
- Анкилозирующий спондилоартрит считается рентгенологическим AxSpA, что означает, что на рентгенограммах видны признаки поражения суставов.
- Нерентгенографический аксиальный спондилоартрит (nr-AxSpA) представляет собой по существу то же состояние, но без видимых на рентгенограммах повреждений суставов.
Нерентгенологический диагноз аксиального спондилоартрита может быть поставлен, если у пациента есть изменения крестцово-подвздошного отдела на МРТ или положительный результат на ген HLA-B27 (этот ген дает инструкции для производства белка, который играет важную роль в иммунной системе) с симптомы воспалительной боли в спине (такие как ночная боль и утренняя скованность, а также улучшение при физической активности), говорит Нил Бирнбаум, доктор медицинских наук, ревматолог, бывший президент Американского колледжа ревматологии и основатель Pacific Rheumatology Associated Medical Group в Сан-Франциско. .
.
Периферический спондилоартрит означает, что воспаление и боль в суставах больше затрагивают конечности, чем позвоночник. Участки включают колени, а также руки, запястья, локти, плечи и лодыжки.
Несмотря на приведенную выше формальную классификацию спондилоартропатий, в действительности у людей могут быть признаки как осевого, так и периферического поражения, говорит д-р Лупасакис. Одно недавнее исследование показало, что более чем у трети пациентов с аксиальным спондилоартритом также развивается периферический спондилоартрит. Исследователи изучили более 700 французских пациентов из группы, у которых была диагностирована ранняя воспалительная боль в спине, указывающая на аксспА, и наблюдали за ними в течение пяти лет. За это время у 36% развился артрит как минимум одного периферического сустава — чаще всего нижних конечностей.
Как АС влияет на колени?
Хотя АС чаще всего поражает позвоночник, может поражаться любой крупный сустав — обычно с асимметричным распределением. Это означает, что может болеть только одно колено, а не оба колена. Боль обычно тупая, часто описывается больными как болезненность. По его словам, это связано с скованностью, которая усиливается по утрам и обычно усиливается после бездействия. По словам доктора Лупасакиса, боль и скованность, как правило, уменьшаются при физической активности в течение часа или более. Колено может быть теплым на ощупь и выглядеть опухшим.
Это означает, что может болеть только одно колено, а не оба колена. Боль обычно тупая, часто описывается больными как болезненность. По его словам, это связано с скованностью, которая усиливается по утрам и обычно усиливается после бездействия. По словам доктора Лупасакиса, боль и скованность, как правило, уменьшаются при физической активности в течение часа или более. Колено может быть теплым на ощупь и выглядеть опухшим.
Тем не менее, ощущение боли в колене при АС субъективно и варьируется от пациента к пациенту, говорит Эрика Ди Порто, DPT, MSPT, CI, заведующая кафедрой Школы медицинских наук в Медицинском кампусе колледжа Майами Дейд в Майами. «Сустав болит. Боль охватывает мышцы, сухожилия и суставы», — говорит доктор Ди Порто.
Боль в периферических суставах, таких как колено, может быть вызвана артритом (воспалением самого сустава) или энтезитом (воспалением, возникающим в месте прикрепления сухожилий и связок к кости), говорит доктор Лупасакис. При артрите колено может быть опухшим, теплым и чувствительным.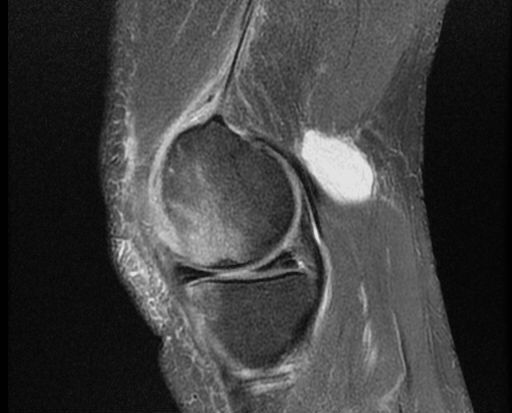 Энтезит обычно поражает ахиллово сухожилие и пятки. Но он может затронуть почти любую часть тела в местах, где сухожилия и связки прикрепляются к костям (передняя часть коленей, таз, боковые стороны бедер или передняя часть груди), говорит он. При энтезите колено не опухает, но болезненно при надавливании, в основном в передней части вокруг и под коленной чашечкой.
Энтезит обычно поражает ахиллово сухожилие и пятки. Но он может затронуть почти любую часть тела в местах, где сухожилия и связки прикрепляются к костям (передняя часть коленей, таз, боковые стороны бедер или передняя часть груди), говорит он. При энтезите колено не опухает, но болезненно при надавливании, в основном в передней части вокруг и под коленной чашечкой.
Если у вас болит колено без официального диагноза АС:
Имейте в виду, что боль в колене из-за АС возникает редко без каких-либо других симптомов АС. Если вы или ваш врач подозреваете, что у вас может быть АС или периферический спондилоартрит, они проведут дополнительное обследование. Это включает в себя анализ крови, чтобы узнать, есть ли у вас ген HLA-B27, а также анализы крови, чтобы найти признаки системного воспаления. Врач может проводить различные тесты во время физического осмотра, чтобы оценить диапазон движений и гибкость позвоночника и других суставов. Вас могут направить на визуализирующие исследования, такие как рентген или МРТ. Подробнее о том, как врачи диагностируют АС и чего ожидать от ревматолога, читайте здесь.
Подробнее о том, как врачи диагностируют АС и чего ожидать от ревматолога, читайте здесь.
Если у вас болит колено при официальном диагнозе АС:
Если у вас уже есть диагноз АС, вполне возможно, что боль в колене может быть связана с АС, но также может быть вызвана другой проблемой со здоровьем.
Например, физически активный человек в возрасте от 20 до 30 лет может иметь болевой синдром, связанный с травмой, такой как тендинит (воспаление или раздражение сухожилия) или бурсит (болезненное состояние, поражающее сумки, которые представляют собой небольшие жидкие заполненные мешочки, которые амортизируют кости, сухожилия и мышцы возле суставов). У людей среднего возраста чаще развивается остеоартрит в суставах из-за возрастного износа, даже если у них также есть тип воспалительного артрита.
Тщательный медицинский осмотр, сбор анамнеза и, при необходимости, различные визуализирующие тесты могут потребоваться, чтобы определить, вызвана ли боль в колене АС или другой проблемой со здоровьем.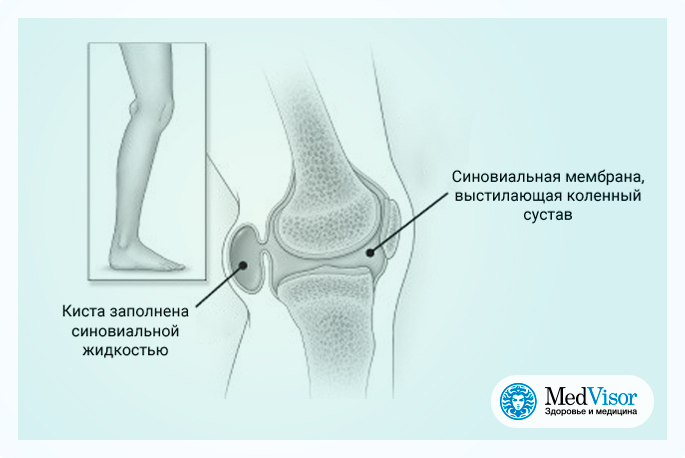
Лечение болей в коленях при АС
Нет лекарства от АС, но вы можете облегчить его симптомы и замедлить его прогрессирование. Симптомы боли в колене при АС лечат так же, как и боль в спине, связанную с АС.
НПВП и БПВП
Пациентам с периферическим спондилоартритом обычно сначала назначают комбинацию нестероидных противовоспалительных препаратов (НПВП) для уменьшения боли и воспаления вместе с пероральными антиревматическими препаратами, модифицирующими заболевание (БПВП), такими как метотрексат или сульфасалазин, говорит Доктор Лупасакис. Хотя НПВП доступны без рецепта, они могут вызывать побочные эффекты, такие как язва желудка и дисфункция почек, особенно при длительном приеме и/или в высоких дозах. Вам также могут быть назначены местные кремы или гели с НПВП, такие как крем с диклофенаком или салицилатом, которые могут быть эффективными при энтезите.
Эти традиционные БПВП рекомендуются только при периферическом спондилоартрите. Если у вас аксиальный спондилоартрит и вы не реагируете на НПВП, следующим шагом будут биологические препараты, а не обычные БПВП, говорит Бретт Смит, доктор медицинских наук, ревматолог из Blount Memorial Physicians в Алкоа, штат Теннесси.
Если у вас аксиальное заболевание, биологические препараты обычно помогают и при периферическом заболевании, говорит он.
Биопрепараты
Биопрепараты — это лекарственные препараты, вводимые путем внутривенной инфузии или инъекции, которые воздействуют на определенные белки иммунной системы и пути уменьшения воспаления.
Биологические препараты первой линии, рекомендованные для лечения аксиального спондилоартрита, называются ингибиторами фактора некроза опухоли (ФНО), которые блокируют определенные белки, вырабатываемые иммунной системой. К ним относятся адалимумаб (Хумира), цертолизумаб (Симзия), этанерцепт (Энбрел), инфликсимаб (Ремикейд) и голимумаб (Симпони).
Новые биологические препараты для лечения аксиального спондилоартрита блокируют другие белки иммунной системы, называемые интерлейкинами. К ним относятся секукинумаб (Козентикс) и иксекизумаб (Тальц).
Стероидные инъекции
Инъекции стероидов могут иногда вводиться в воспаленные крупные коленные суставы для облегчения боли. «Инъекции стероидов не следует использовать более трех-четырех раз в год в один и тот же сустав, поскольку чрезмерное использование стероидов может ускорить истончение хряща и нанести вред суставу», — говорит доктор Лупасакис.
«Инъекции стероидов не следует использовать более трех-четырех раз в год в один и тот же сустав, поскольку чрезмерное использование стероидов может ускорить истончение хряща и нанести вред суставу», — говорит доктор Лупасакис.
Терапия холодом и теплом
Терапия холодом может помочь при воспалении суставов запястья. Холод сужает кровеносные сосуды в мышцах, что уменьшает приток крови к суставу, что помогает уменьшить отек и воспаление. По словам доктора Ди Порто, прикладывайте лед к суставу и области по 15 минут за раз, чтобы уменьшить воспаление. Тепловая терапия согревает кожу и суставы, в результате чего кровеносные сосуды расширяются и к суставам и мышцам поступает больше кислорода и питательных веществ. Попробуйте оба и посмотрите, что заставляет вас чувствовать себя лучше.
Гидротерапия
Гидротерапия также может помочь пациентам с болью в коленях, вызванной АС, говорит доктор Ди Порто. Гидротерапия использует воду разной температуры для оздоровительных целей в медицинском центре, спа или дома. «Это увеличивает вашу гибкость и кровоток, а также ослабляет напряжение в мышцах», — говорит доктор Ди Порто.
«Это увеличивает вашу гибкость и кровоток, а также ослабляет напряжение в мышцах», — говорит доктор Ди Порто.
Упражнения для лечения болей в коленях при синдроме Аспергера
Упражнения, особенно с помощью физиотерапевта, также могут сыграть ключевую роль в борьбе с болью. «Физическая терапия имеет решающее значение для поддержания диапазона движений и предотвращения развития контрактур, когда сустав становится негибким навсегда», — говорит доктор Лупасакис. По его словам, упражнения на растяжку также доказали свою эффективность. Посмотрите эти ежедневные растяжки для AS.
Он рекомендует плавание или водные упражнения, так как в воде легче выполнять упражнения и меньше нагружать суставы. Он также предлагает постуральную тренировку, во время которой вы учитесь поддерживать правильную осанку, чтобы предотвратить развитие тугоподвижности суставов.
Хирургическое вмешательство при АС Боли в колене
Хирургическое вмешательство редко используется при лечении анкилозирующего спондилоартрита коленного сустава.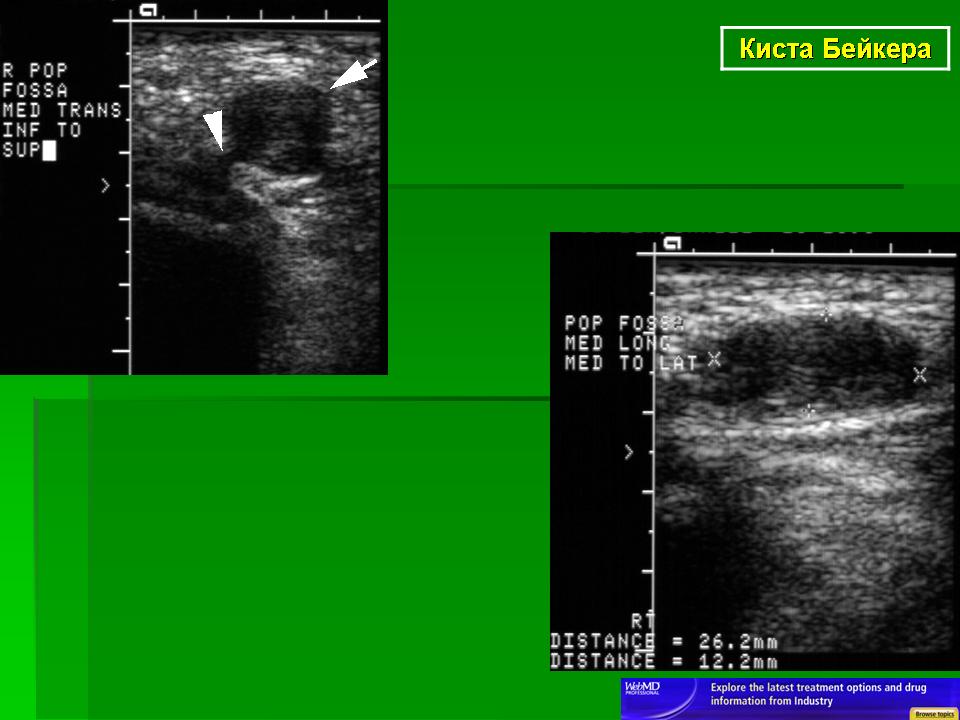 Это крайняя мера, если коленные суставы повреждены до такой степени, что повседневная деятельность становится под угрозой, если ваше заболевание ухудшается или вы испытываете меньше движений и больше боли. «Вы не будете делать замену коленного сустава до тех пор, пока симптомы не станут серьезными, качество вашей жизни значительно ухудшится, а ваша повседневная активность уменьшится», — говорит доктор Ди Порто.
Это крайняя мера, если коленные суставы повреждены до такой степени, что повседневная деятельность становится под угрозой, если ваше заболевание ухудшается или вы испытываете меньше движений и больше боли. «Вы не будете делать замену коленного сустава до тех пор, пока симптомы не станут серьезными, качество вашей жизни значительно ухудшится, а ваша повседневная активность уменьшится», — говорит доктор Ди Порто.
Наиболее распространенной хирургической операцией является тотальное эндопротезирование коленного сустава, также известное как замена коленного сустава. Операции на колене обычно имеют успешные и длительные результаты. В исследовании, опубликованном в журнале Journal of Bone and Joint Surgery , оценивались результаты в группе пациентов с анкилозирующим спондилитом, перенесших тотальное эндопротезирование коленного сустава. Было обнаружено, что операция дает отличное облегчение боли и прочное исправление в среднем через 11,2 года после операции. Однако, поскольку людям обычно делают эту операцию в относительно молодом возрасте, доктор Ди Порто говорит, что им, вероятно, потребуется повторная (еще одна) процедура.
Продолжайте читать
- Упражнения для коленей для облегчения боли при артрите
- Наколенники при артрите: когда они помогают и на что обращать внимание
- Трехкомпонентный остеоартроз коленного сустава: что это такое?
- Было ли это полезно?
Тотальное эндопротезирование коленного сустава у больных анкилозирующим спондилитом
Сохранить цитату в файл
Формат: Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый будний день
Который день? воскресеньепонедельниквторниксредачетвергпятницасуббота
Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
Полнотекстовые ссылки
Вольтерс Клювер
Полнотекстовые ссылки
. 2001 г., сен; 83 (9): 1312-6.
2001 г., сен; 83 (9): 1312-6.
doi: 10.2106/00004623-200109000-00003.
Дж Парвизи 1 , Г. П. Даффи, Р. Т. Трусдейл,
Принадлежности
принадлежность
- 1 Отделение ортопедии, Клиника Мэйо и Фонд Мэйо, Рочестер, Миннесота 55905, США.
- PMID: 11568191
- DOI: 10.2106/00004623-200109000-00003
Дж. Парвизи и соавт. J Bone Joint Surg Am. 2001 Сентябрь
. 2001 г. , сен; 83 (9): 1312-6.
, сен; 83 (9): 1312-6.
doi: 10.2106/00004623-200109000-00003.
Авторы
Дж Парвизи 1 , Г. П. Даффи, Р. Т. Трусдейл
принадлежность
- 1 Отделение ортопедии, Клиника Мэйо и Фонд Мэйо, Рочестер, Миннесота 55905, США.
- PMID: 11568191
- DOI: 10.2106/00004623-200109000-00003
Абстрактный
Фон: Анкилозирующий спондилоартрит — серонегативная спондилоартропатия, поражающая преимущественно крестцово-подвздошные суставы, позвоночник, бедра и, реже, коленные суставы. Целью данного исследования была оценка результатов в последовательной группе пациентов с анкилозирующим спондилоартритом, перенесших тотальное эндопротезирование коленного сустава.
Целью данного исследования была оценка результатов в последовательной группе пациентов с анкилозирующим спондилоартритом, перенесших тотальное эндопротезирование коленного сустава.
Методы: Рассмотрены результаты тридцати тотальных эндопротезирований коленного сустава у двадцати пациентов с анкилозирующим спондилитом. На момент эндопротезирования было семнадцать мужчин и три женщины, средний возраст которых составлял пятьдесят пять лет (диапазон от двадцати восьми до шестидесяти семи лет). Диагноз анкилозирующего спондилита был установлен до операции с использованием нью-йоркских критериев. Всем пациентам был установлен цементный имплантат мыщелкового типа. Средняя продолжительность наблюдения составила 11,2 года (диапазон от трех до шестнадцати лет).
Полученные результаты: Средняя оценка боли в коленном суставе улучшилась с 14 баллов до операции до 76,3 балла во время последнего наблюдения. Улучшение средней оценки функции коленного сустава было менее впечатляющим, с увеличением с 16,3 балла до операции до 58,7 балла во время последнего наблюдения. Средняя дуга движения составила 84,8° до эндопротезирования и 86,7° на момент окончательного наблюдения. Шесть коленей (20%) имели гетеротопическое костеобразование. Три колена нуждались в манипуляциях под анестезией из-за плохой подвижности в послеоперационном периоде. Была одна ревизия из-за ослабления надколенникового компонента. Все остальные компоненты были рентгенологически стабильны во время последнего наблюдения.
Улучшение средней оценки функции коленного сустава было менее впечатляющим, с увеличением с 16,3 балла до операции до 58,7 балла во время последнего наблюдения. Средняя дуга движения составила 84,8° до эндопротезирования и 86,7° на момент окончательного наблюдения. Шесть коленей (20%) имели гетеротопическое костеобразование. Три колена нуждались в манипуляциях под анестезией из-за плохой подвижности в послеоперационном периоде. Была одна ревизия из-за ослабления надколенникового компонента. Все остальные компоненты были рентгенологически стабильны во время последнего наблюдения.
Выводы: Тотальное эндопротезирование коленного сустава цементом у пациентов с анкилозирующим спондилитом обеспечило отличное обезболивание и прочную фиксацию в среднем через 11,2 года после операции. Однако у пациентов с анкилозирующим спондилитом повышен риск развития тугоподвижности и гетеротопического формирования кости.
Похожие статьи
Отдаленные результаты тотального эндопротезирования тазобедренного сустава у пациентов молодого возраста, перенесших анкилозирующий спондилоартрит.
 Результаты от восемнадцати до тридцати лет с анализом выживаемости.
Результаты от восемнадцати до тридцати лет с анализом выживаемости.Сочарт Д.Х., Портер М.Л. Сочарт Д.Х. и соавт. J Bone Joint Surg Am. 1997 г., август; 79(8):1181-9. doi: 10.2106/00004623-199708000-00010. J Bone Joint Surg Am. 1997. PMID: 9278078
Первичное бесцементное тотальное эндопротезирование тазобедренного сустава у больных анкилозирующим спондилитом. Клинические и рентгенологические результаты при среднем сроке наблюдения 6 лет.
Бринкер М.Р., Розенберг А.Г., Кулл Л., Кокс Д.Д. Бринкер М.Р. и соавт. J Артропластика. 1996 окт; 11 (7): 802-12. doi: 10.1016/s0883-5403(96)80180-x. J Артропластика. 1996. PMID: 8934320 Обзор.
Результат тотального эндопротезирования коленного сустава с вращающейся платформой с цементом при последующем наблюдении не менее десяти лет.

Аргенсон Дж. Н., Парратт С., Ашур А., Сенмар Б., Обаниак Дж. М. Аргенсон Дж. Н. и соавт. J Bone Joint Surg Am. 2012 4 апр; 94(7):638-44. дои: 10.2106/JBJS.K.00263. J Bone Joint Surg Am. 2012. PMID: 22488620
Тотальная замена коленного сустава на цементной вращающейся платформе. Последующее исследование в течение девяти-двенадцати лет.
Каллаган Дж.Дж., Сквайр М.В., Гетц Д.Д., Салливан П.М., Джонстон Р.К. Каллаган Дж. Дж. и др. J Bone Joint Surg Am. 2000 май; 82(5):705-11. J Bone Joint Surg Am. 2000. PMID: 10819281
Тотальное эндопротезирование тазобедренного сустава при анкилозирующем спондилите: анализ 181 бедра.
Джоши А.Б., Маркович Л., Хардинг К., Мерфи Дж.С. Джоши А.
 Б. и др.
J Артропластика. 2002 июнь; 17 (4): 427-33. doi: 10.1054/арт.2002.32170.
J Артропластика. 2002.
PMID: 12066271
Обзор.
Б. и др.
J Артропластика. 2002 июнь; 17 (4): 427-33. doi: 10.1054/арт.2002.32170.
J Артропластика. 2002.
PMID: 12066271
Обзор.
Посмотреть все похожие статьи
Цитируется
Классификационное управление тугоподвижными/анкилозированными коленями.
Шарма М., Шарма С., Упадхьяя АР. Шарма М. и др. Индийский Дж. Ортоп. 2021 29 июля; 55 (5): 1158-1174. doi: 10.1007/s43465-021-00457-8. электронная коллекция 2021 окт. Индийский Дж. Ортоп. 2021. PMID: 34824716 Бесплатная статья ЧВК.
Относительно низкая частота гетеротопической оссификации после первичной тотальной артропластики коленного сустава: систематический обзор и метаанализ.
Гкиатас И.
 , Сян В., Карасаввидис Т., Виндзор Э.Н., Малахиас М.А., Тарити Т.Д., Скулко П.К.
Гкиатас I и др.
J Am Acad Orthop Surg Glob Res Rev. 2021 Jul 22;5(7):e21.00096. doi: 10.5435/JAAOSGlobal-D-21-00096.
J Am Acad Orthop Surg Glob Res Rev. 2021.
PMID: 34293793
Бесплатная статья ЧВК.
, Сян В., Карасаввидис Т., Виндзор Э.Н., Малахиас М.А., Тарити Т.Д., Скулко П.К.
Гкиатас I и др.
J Am Acad Orthop Surg Glob Res Rev. 2021 Jul 22;5(7):e21.00096. doi: 10.5435/JAAOSGlobal-D-21-00096.
J Am Acad Orthop Surg Glob Res Rev. 2021.
PMID: 34293793
Бесплатная статья ЧВК.Влияет ли тяжесть или причина предоперационной тугоподвижности на клинические результаты и диапазон движений после тотального эндопротезирования коленного сустава?
Lee SA, Kang SB, Chang CB, Chang MJ, Kim YJ, Song MK, Jeong JH. Ли С.А. и др. ПЛОС Один. 2018 11 октября; 13 (10): e0205168. doi: 10.1371/journal.pone.0205168. Электронная коллекция 2018. ПЛОС Один. 2018. PMID: 30308050 Бесплатная статья ЧВК.
Риск тотального эндопротезирования коленного сустава у взрослых молодого и среднего возраста с анкилозирующим спондилитом.


 Результаты от восемнадцати до тридцати лет с анализом выживаемости.
Результаты от восемнадцати до тридцати лет с анализом выживаемости.
 , Сян В., Карасаввидис Т., Виндзор Э.Н., Малахиас М.А., Тарити Т.Д., Скулко П.К.
Гкиатас I и др.
J Am Acad Orthop Surg Glob Res Rev. 2021 Jul 22;5(7):e21.00096. doi: 10.5435/JAAOSGlobal-D-21-00096.
J Am Acad Orthop Surg Glob Res Rev. 2021.
PMID: 34293793
Бесплатная статья ЧВК.
, Сян В., Карасаввидис Т., Виндзор Э.Н., Малахиас М.А., Тарити Т.Д., Скулко П.К.
Гкиатас I и др.
J Am Acad Orthop Surg Glob Res Rev. 2021 Jul 22;5(7):e21.00096. doi: 10.5435/JAAOSGlobal-D-21-00096.
J Am Acad Orthop Surg Glob Res Rev. 2021.
PMID: 34293793
Бесплатная статья ЧВК.