Послеоперационная боль: предотвращение или лечение последствий? | Страхов М.А., Загородний Н.В., Егиазарян К.А., Плужникова М.Н., Овчаренко Н.В., Гаев Т.Г.
Введение
Боль по определению Международной ассоциации по изучению боли (IASP) — это «неприятное сенсорное и эмоциональное переживание, связанное с действительным или потенциальным повреждением и описываемое в терминах этого повреждения» [1]. Болевой синдром в послеоперационном периоде по сей день остается одной из приоритетных проблем ведения пациентов, т. к. он ухудшает прогноз восстановления и снижает комплаентность, поэтому для хирурга контроль боли — первостепенная задача после операции. Также следует помнить, что некупируемый болевой синдром часто переходит в хроническую боль, лечение которой тяжелее, дольше и дороже. Вопрос оптимизации послеоперационного обезболивания является актуальным с точки зрения скорейшего решения клинических задач, минимизации осложнений и побочных эффектов.На примере группы нестероидных противовоспалительных препаратов (НПВП) мы оценили риски послеоперационных осложнений и побочных эффектов от медикаментозного лечения и продемонстрировали возможность оптимизировать выбор лекарственной поддержки.

Анализ литературных источников показал, что к неадекватному обезболиванию приводит множество факторов, включая недостаточную информированность медицинского персонала о принципах анальгетической терапии, опасение побочных эффектов лекарственных препаратов и недостаточную предоперационную подготовку пациента [2]. Послеоперационное обезболивание во многом определяет эффективность хирургического лечения. Внедрение новых подходов при ведении больных, прежде всего программы ускоренного выздоровления (ПУВ) после хирургических вмешательств, диктует повышенные требования к послеоперационному обезболиванию и подразумевает минимизацию стрессовой реакции организма на хирургическую агрессию на всех этапах периоперационного периода [3]. Таким образом, предотвращение болевого синдрома и его купирование имеют ключевое значение для адекватного ведения пациента в послеоперационном периоде.
Концепция мультимодальной аналгезии
Несмотря на то, что боль представляет собой адекватный ответ организма на хирургическое вмешательство, она является основным раздражающим и утяжеляющим элементом хирургического лечения, создает психоэмоциональный дискомфорт у пациента, а также стимулирует активность симпатико-адреналовой системы, повышает риски инфекционных, кардиоваскулярных и респираторных осложнений, что негативно влияет на процесс выздоровления [4]. Хронизация послеоперационной боли возникает у 2–10% пациентов, влечет снижение у них качества жизни даже после восстановительного периода [5].
Хронизация послеоперационной боли возникает у 2–10% пациентов, влечет снижение у них качества жизни даже после восстановительного периода [5].Традиционно контроль операционной и послеоперационной боли основывался на применении опиоидных анальгетиков центрального действия. При их внутримышечном, внутривенном и подкожном введении эффективность обезболивания низка, т. к. анальгетические дозы препаратов сопряжены с депрессией дыхания и другими побочными эффектами, которые замедляют процессы послеоперационной реабилитации и восстановления функций организма пациента. В настоящее время ПУВ предусматривает минимизацию использования опиоидных анальгетиков [6], но полностью отказаться от них после травматичных операций вряд ли возможно.
 Такой подход позволяет достичь максимального анальгетического эффекта при меньших дозах конкретных лекарственных препаратов. При этом снижаются дозозависимая частота и выраженность побочных эффектов. Так, местные анестетики прицельно блокируют болевые рецепторы, противовоспалительные препараты уменьшают выработку медиаторов воспаления, а такие препараты, как кетамин, габапентин и прегабалин, вызывают аналгезию, воздействуя на специфические нейротрансмиттеры [8].
Такой подход позволяет достичь максимального анальгетического эффекта при меньших дозах конкретных лекарственных препаратов. При этом снижаются дозозависимая частота и выраженность побочных эффектов. Так, местные анестетики прицельно блокируют болевые рецепторы, противовоспалительные препараты уменьшают выработку медиаторов воспаления, а такие препараты, как кетамин, габапентин и прегабалин, вызывают аналгезию, воздействуя на специфические нейротрансмиттеры [8].В послеоперационном периоде необходимо решить ряд задач: повышение качества жизни пациента, снижение частоты послеоперационных осложнений и ускорение реабилитации после оперативного вмешательства [9]. Взаимосвязь этих проблем с болевым синдромом позволяет говорить о периоперационном обезболивании.
Периоперационное обезболивание начинают с премедикации, которая на протяжении ряда лет подразумевала введение опиоидов. Вместе с тем назначение наркотического анальгетика подчас приводит к избыточной седации в послеоперационном периоде, которую считают значимым фактором возникновения послеоперационной когнитивной дисфункции, что, в свою очередь, затягивает сроки реабилитации хирургических пациентов.

В послеоперационном периоде болевые ощущения могут в значительной степени нивелировать успех оперативного вмешательства и создавать проблемы для реабилитации. Общепризнан тот факт, что послеоперационный болевой синдром ухудшает результаты лечения. В повседневной практике за рубежом для стандартизации процедуры послеоперационного обезболивания клиницисты чаще всего используют рекомендации. В качестве примера можно привести 3-е издание рекомендаций Австралийского и Новозеландского общества анестезиологов (Acute Pain Management: Scientific Evidence, 2010) и обновленные рекомендации Американского общества анестезиологов (An updated report by the American Society of Anesthesiologists Task Force on Acute Pain Management — ASA, 2012).
 Чаще всего для мультимодальной аналгезии в послеоперационном периоде используют опиоиды, неопиоидные анальгетики (НПВП), неопиоидные анальгетики центрального действия (парацетамол, нефопам), местные анестетики, адъювантные препараты [11].
Чаще всего для мультимодальной аналгезии в послеоперационном периоде используют опиоиды, неопиоидные анальгетики (НПВП), неопиоидные анальгетики центрального действия (парацетамол, нефопам), местные анестетики, адъювантные препараты [11].
Эффективность НПВП в послеоперационном обезболивании
Основным компонентом в схемах мультимодального обезболивания являются НПВП. В рекомендациях ASA по послеоперационному обезболиванию подчеркивается, что в отсутствие противопоказаний всем пациентам следует назначать НПВП, причем схема и выбор конкретного лекарственного средства должны быть индивидуализированы [12]. Механизм действия НПВП связан с ингибированием циклооксигеназы 1 и 2 типа (ЦОГ-1 и ЦОГ-2), это приводит к подавлению синтеза простагландинов и, следовательно, к уменьшению воспалительной реакции. В результате снижается сенситизация периферических ноцицепторов. На основании этого НПВП можно рассматривать как препараты патогенетической терапии острой боли. Использование лекарственных средств группы НПВП как компонента мультимодального обезболивания позволяет снизить потребность в опиоидах и, соответственно, частоту послеоперационной тошноты и рвоты, уменьшить степень седации, обеспечить раннюю мобилизацию и энтеральное питание [9, 11].
Парацетамол традиционно относят к препаратам центрального действия, он подавляет активность ЦОГ-2 в головном мозге, однако в небольшой степени ингибирует ЦОГ в периферических тканях. В связи с низкой анальгетической активностью парацетамола для послеоперационного обезболивания его используют в комбинации с другими препаратами, чаще всего с НПВП. При их назначении наблюдаются повышение уровня печеночных ферментов и гепатотоксичный эффект [14, 15].

Кетопрофен — один из самых распространенных и востребованных препаратов для послеоперационного обезболивания, зарегистрированных в России. Он был синтезирован в 1968 г. [16] и успел зарекомендовать себя как надежное средство для применения в хирургии. Кетопрофен принадлежит к производным пропионовой кислоты, обладает противовоспалительным, анальгезирующим и жаропонижающим действием [17]. Механизм действия кетопрофена основан на ингибировании ЦОГ-1 и ЦОГ-2 — фермента, регулирующего превращение арахидоновой кислоты в простагландины, простациклин и тромбоксан. В отличие от других НПВП, кетопрофен уменьшает также активность фермента липоксигеназы (ЛОГ) [18], оказывая таким образом комплексное действие на ЦОГ и ЛОГ пути каскада боли и воспаления. Кроме того, он обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны, снижает выделение цитокинов и активность нейтрофилов [17, 18]. Кетопрофен не оказывает отрицательного воздействия на хрящевую ткань [17] и репаративные процессы в костной ткани [19].

По результатам сетевого метаанализа, проведенного Moore et al. в 2018 г., кетопрофен в дозировке 100 мг продемонстрировал наивысший уровень эффективности для купирования острой послеоперационной боли со средними показателями индекса NNT (number need to treat, показывает число пациентов, которых необходимо пролечить для достижения значимого отличия от плацебо), равными 2,0–2,1 [20]. А в дозировке 200 мг при внутривенном введении показал сопоставимую с морфином эффективность в послеоперационном периоде у пациентов после протезирования тазобедренного и коленного суставов. Нежелательные явления (НЯ) отмечались только у пациентов, получавших морфин [19]. В сравнительном исследовании Jokhio et al. установили, что кетопрофен имеет больший обезболивающий эффект у большинства пациентов с острой болью при ревматических заболеваниях и травмах, чем диклофенак [21].

Особенности фармакологических свойств молекулы кетопрофена позволили создать широкий спектр лекарственных форм для использования в различных клинических ситуациях, при которых в принципе возможно использование НПВП. Так, кетопрофен под торговым наименованием Кетонал® (ЗАО «Сандоз») выпускается в виде: раствора для внутривенного (в/в) и внутримышечного (в/м) введения; стандартных пероральных форм — таблеток, покрытых пленочной оболочкой, 100 мг и капсул 50 мг; капсул Кетонал® ДУО с модифицированным высвобождением; ректальных свечей (суппозитории, 100 мг) и форм для местного применения (крем 5% и гель 2,5%).
 Многообразие лекарственных форм препарата Кетонал® создает широкие возможности для выбора способа лечения пациента при различных клинических ситуациях. Например, для быстрого купирования острой боли целесообразно проводить ступенчатую терапию, начиная с инъекционной формы с последующим переходом на пероральные формы [22].
Многообразие лекарственных форм препарата Кетонал® создает широкие возможности для выбора способа лечения пациента при различных клинических ситуациях. Например, для быстрого купирования острой боли целесообразно проводить ступенчатую терапию, начиная с инъекционной формы с последующим переходом на пероральные формы [22].Молекула кетопрофена имеет низкую молекулярную массу и высокую липофильность, что обусловливает быструю абсорбцию, простой метаболизм, быстрое прохождение через гематоэнцефалический барьер (ГЭБ) и высокую антиноцицептивную активность [16]. Кетопрофен относится к числу НПВП с коротким периодом полувыведения, ему не свойственны накопление токсичных метаболитов и кумуляция, которыми могут обладать препараты с длительным периодом элиминации из организма.
Такие биохимические особенности, как липофильность и относительно небольшие размеры молекулы, позволяют препарату легко проникать в воспаленную ткань (например, в синовиальную ткань при артрите), создавая там высокую концентрацию действующего вещества [23, 24].
 Проникая в синовиальную жидкость, кетопрофен достигает концентрации, равной 30% концентрации в плазме крови. Описаны механизмы диффузии кетопрофена через ГЭБ и его центральное антиноцицептивное действие. Экспериментальные данные подтверждают равновесие концентрации несвязанной фракции кетопрофена в плазме крови и цереброспинальной жидкости. При этом центральный эффект этого препарата связывается не только с блокадой ЦОГ-2, но и с иными механизмами, в частности с его влиянием на серотонинергическую антиноцицептивную систему [25, 26].
Проникая в синовиальную жидкость, кетопрофен достигает концентрации, равной 30% концентрации в плазме крови. Описаны механизмы диффузии кетопрофена через ГЭБ и его центральное антиноцицептивное действие. Экспериментальные данные подтверждают равновесие концентрации несвязанной фракции кетопрофена в плазме крови и цереброспинальной жидкости. При этом центральный эффект этого препарата связывается не только с блокадой ЦОГ-2, но и с иными механизмами, в частности с его влиянием на серотонинергическую антиноцицептивную систему [25, 26].Выраженность анальгетического эффекта при в/м введении кетопрофена продемонстрирована в сравнительном исследовании Shah et al. (2003) у пациентов после оперативных вмешательств. В данном исследовании оценивалась выраженность обезболивающего действия кетопрофена (100 мг в/м) в его сравнении с диклофенаком натрия (75 мг в/м) у 100 пациентов в послеоперационном периоде в течение трех дней. Обезболивающий эффект при назначении обоих препаратов наступал в течение 15–30 мин, однако, по данным исследования, кетопрофен превосходил диклофенак по выраженности раннего реагирования — через 15–20 мин (в 92% случаев при применении кетопрофена и в 84% случаев при применении диклофенака).
 Это исследование продемонстрировало также, что при применении кетопрофена индуцированная продолжительность обезболивающего эффекта сохраняется до 12 ч, с бóльшей частотой развивается обезболивающий эффект, чем при применении диклофенака, и наблюдается меньший процент пациентов, нуждающихся в дополнительных дозах опиоидных препаратов. Таким образом, кетопрофен по сравнению с диклофенаком натрия показал более мощное болеутоляющее действие [26, 27].
Это исследование продемонстрировало также, что при применении кетопрофена индуцированная продолжительность обезболивающего эффекта сохраняется до 12 ч, с бóльшей частотой развивается обезболивающий эффект, чем при применении диклофенака, и наблюдается меньший процент пациентов, нуждающихся в дополнительных дозах опиоидных препаратов. Таким образом, кетопрофен по сравнению с диклофенаком натрия показал более мощное болеутоляющее действие [26, 27].Работа Karvonen et al. является примером успешного применения кетопрофена в хирургической практике. В этом исследовании кетопрофен в дозе 300 мг/сут был использован у 60 больных, перенесших ортопедические операции (максимальная суточная доза, согласно инструкции препарата, составляет 200 мг [17]). Контроль составили пациенты, получавшие плацебо или парацетамол в дозе 4 г/сут. Критерием эффективности, кроме снижения выраженности боли, было опиоидсберегающее действие, которое определялось необходимой для стойкой аналгезии дозой фентанила.
 Опиоидсберегающий эффект был отмечен лишь в группе кетопрофена: средняя доза фентанила здесь оказалась на 22% меньше, чем в группе плацебо, и на 28% меньше, чем в группе парацетамола [26, 28].
Опиоидсберегающий эффект был отмечен лишь в группе кетопрофена: средняя доза фентанила здесь оказалась на 22% меньше, чем в группе плацебо, и на 28% меньше, чем в группе парацетамола [26, 28].
Оценка рисков нежелательных явлений при приеме НПВП
Применение НПВП ассоциировано с рядом НЯ, наиболее частые и значительные из которых связаны с пищеварительной системой (диспепсия: тошнота, метеоризм, диарея или запор, рвота, снижение или повышение аппетита; боль в животе, стоматит, сухость во рту) и НЯ со стороны кардиоваскулярной системы (дестабилизация артериальной гипертензии, тромбоэмболические осложнения и сердечная недостаточность) [26].Кетопрофен, как и все другие НПВП, способен вызывать специфические для своего класса НЯ, что следует учитывать при его назначении. При этом одно из наиболее крупных европейских популяционных исследований показало относительно низкий риск развития серьезных ЖКТ-осложнений при назначении кетопрофена. Эта работа финских ученых A.
 Helin-Salmivaara et al. основана на оценке причин развития 9191 случая кровотечений, язв и перфорации, отмеченных за период 2000–2004 гг. Согласно полученным результатам вероятность развития ЖКТ-осложнений при использовании кетопрофена была ниже, чем при использовании диклофенака: OШ 3,7 и 4,2 соответственно [29].
Helin-Salmivaara et al. основана на оценке причин развития 9191 случая кровотечений, язв и перфорации, отмеченных за период 2000–2004 гг. Согласно полученным результатам вероятность развития ЖКТ-осложнений при использовании кетопрофена была ниже, чем при использовании диклофенака: OШ 3,7 и 4,2 соответственно [29].Уменьшение количества НЯ со стороны ЖКТ и минимизация ульцерогенного действия при терапии НПВП достигаются совместным использованием ингибиторов протонной помпы. Вместе с тем при наличии в анамнезе серьезной патологии (кровотечения, перфорации, язвенной болезни) длительная терапия с применением НПВП в высоких дозах требует постоянного наблюдения врача.
У пациентов, принимавших кетопрофен, определялись риски НЯ со стороны сердечно-сосудистой системы в нескольких исследованиях. Низкий риск развития инфаркта миокарда (ИМ) при использовании кетопрофена показан в исследовании Singh et al., которые проанализировали связь между приемом НПВП и развитием ИМ у 15 343 больных (контроль составили 61 372 человека без ИМ).
 По результатам исследования кетопрофен ассоциирован с наименьшим риском ИМ (ОШ 0,88) даже в сравнении с напроксеном (ОШ 1,08), который традиционно считается наиболее кардиобезопасным
По результатам исследования кетопрофен ассоциирован с наименьшим риском ИМ (ОШ 0,88) даже в сравнении с напроксеном (ОШ 1,08), который традиционно считается наиболее кардиобезопасным НПВП [26, 30].
Близкие результаты получены в исследовании Solomon et al., которые сравнили применение различных НПВП у 4425 больных с развившимся ИМ, и у 17 700 больных без развития ИМ. Результаты исследования показали, что условия приема кетопрофена в этих группах не различались: его получали 53 (1,2%) больных, у которых развился ИМ, и 190 больных, составлявших группу контроля (1,1%). Таким образом, по данным этого исследования, использование кетопрофена не повышало риск развития кардиоваскулярных катастроф [26, 31].
Подтверждают низкий кардиоваскулярный риск при использовании кетопрофена и результаты популяционного исследования финских ученых А. Helin-Salmivaara et al. Их работа была основана на сопоставлении данных о приеме НПВП 33 309 больными, перенесшими ИМ, и 138 949 здоровыми людьми.
 Оказалось, что кетопрофен фактически не увеличивал опасность развития кардиоваскулярной катастрофы (ОШ 1,11). Соответствующий уровень риска ИМ для многих других популярных НПВП оказался существенно выше: для диклофенака он составил 1,35, для мелоксикама — 1,25 и для нимесулида — 1,69 [26, 32].
Оказалось, что кетопрофен фактически не увеличивал опасность развития кардиоваскулярной катастрофы (ОШ 1,11). Соответствующий уровень риска ИМ для многих других популярных НПВП оказался существенно выше: для диклофенака он составил 1,35, для мелоксикама — 1,25 и для нимесулида — 1,69 [26, 32].Повышенный риск кровотечения из операционной раны — еще одно возможное осложнение применения НПВП в периоперационном периоде. Для кетопрофена этот риск относительно небольшой. По данным крупного РКИ, включавшего 11 245 больных после «больших» хирургических операций, частота послеоперационного кровотечения на фоне применения кеторолака, диклофенака и кетопрофена составила 1,1; 1,4 и 0,6% соответственно [33].
Таким образом, для быстрого купирования острой послеоперационной боли целесообразно использовать Кетонал®, обладающий высоким быстродействием и мощным анальгетическим эффектом. В данной ситуации хорошо зарекомендовала себя ступенчатая схема лечения, когда в первые дни применяются инъекционные формы препарата, а затем для закрепления терапевтического эффекта — препарат в форме таблеток 100 мг, обеспечивающих надежный контроль боли или капсул с модифицированным высвобождением действующей субстанции Кетонал® ДУО (ЗАО «Сандоз») [34–36].
Особенности действия лекарственной формы с модифицированным высвобождением действующего вещества препарата Кетонал® ДУО 150 мг связаны с содержанием в капсуле двух видов пеллет (микрогранул). Первые из них растворяются очень быстро, что обеспечивает пиковую концентрацию действующего вещества уже через 1,0–1,5 ч после перорального приема. Второй тип микрогранул растворяется и всасывается постепенно, обеспечивая сохранение активной концентрации кетопрофена в плазме крови в течение суток. Эта прогрессивная терапевтическая система позволяет, с одной стороны, добиться высокого быстродействия препарата, а с другой — обеспечивает удобную схему применения
(1 капс./сут), что особенно важно при необходимости более длительной терапии, когда комплаентность пациента выходит на первый план [34–36].
Заключение
Таким образом, оптимальной и наиболее эффективной схемой обезболивания у послеоперационных пациентов служит мультимодальный подход, который позволяет достичь адекватного уровня аналгезии у прооперированных пациентов и минимизирует побочные эффекты лекарственных веществ за счет снижения эффективной дозы отдельных компонентов препарата. В схему мультимодальной аналгезии в пред- и послеоперационном периоде входят НПВП. В качестве примера можно привести препарат Кетонал® (ЗАО «Сандоз»), который в сочетании с другими анальгетическими препаратами, а также при монотерапии обладает ценным свойством быстро купировать выраженный болевой синдром и вызывает минимальные побочные явления, что делает его важным компонентом различных схем послеоперационного ведения пациентов.
В схему мультимодальной аналгезии в пред- и послеоперационном периоде входят НПВП. В качестве примера можно привести препарат Кетонал® (ЗАО «Сандоз»), который в сочетании с другими анальгетическими препаратами, а также при монотерапии обладает ценным свойством быстро купировать выраженный болевой синдром и вызывает минимальные побочные явления, что делает его важным компонентом различных схем послеоперационного ведения пациентов.список, рейтинг лучших, состав, инструкция к препарату и отзывы медиков
Хирургическое вмешательство всегда сопровождается сильными болевыми ощущениями. После прекращения действия наркоза боли могут стать нестерпимыми. Поэтому обязательно применяются после операции обезболивающие таблетки. Таких препаратов в продаже сейчас много, они все имеют разный состав и действие. Чтобы избежать побочных эффектов и не ухудшить состояние больного, применять их можно только по назначению врача.
Боль после операции
Болевой синдром появляется при раздражении нервных корешков из-за повреждения тканей. От них посылаются импульсы в головной мозг к рецепторам, отвечающим за болевые ощущения. Кроме того, при повреждении тканей начинают вырабатываться вещества, которые усиливают боль и воспаление — простагландины. И часто при хирургическом вмешательстве возникает мышечный спазм. Поэтому операция всегда сопровождается болью. В самых тяжелых случаях пациент находится в стационаре, и обезболивающие препараты ему вводятся внутримышечно или внутривенно. Иногда ощущения такие сильные, что применяется комбинация из нескольких средств. Бывает, что врачам приходится долго подбирать дозировку и вид обезболивающего препарата, который бы облегчил страдания пациенту.
От них посылаются импульсы в головной мозг к рецепторам, отвечающим за болевые ощущения. Кроме того, при повреждении тканей начинают вырабатываться вещества, которые усиливают боль и воспаление — простагландины. И часто при хирургическом вмешательстве возникает мышечный спазм. Поэтому операция всегда сопровождается болью. В самых тяжелых случаях пациент находится в стационаре, и обезболивающие препараты ему вводятся внутримышечно или внутривенно. Иногда ощущения такие сильные, что применяется комбинация из нескольких средств. Бывает, что врачам приходится долго подбирать дозировку и вид обезболивающего препарата, который бы облегчил страдания пациенту.
Обезболивающие и противовоспалительные свечи: список,…
В кишечнике живет огромное число полезных бактерий, которые способны переваривать пищу, а также…
Но бывают такие операции, когда больного сразу выписывают домой. Это могут быть легкие хирургические вмешательства на костях, стоматологические манипуляции, сложные диагностические процедуры. Но даже в таких случаях после прекращения действия наркоза пациент чувствует боль. Поэтому ему назначаются обезболивающие таблетки. После операции легкой и средней тяжести их достаточно пить 3-5 дней, но может потребоваться увеличение курса или применение более сильных препаратов. Главное, что все подобные средства обязательно должны назначаться врачом.
Но даже в таких случаях после прекращения действия наркоза пациент чувствует боль. Поэтому ему назначаются обезболивающие таблетки. После операции легкой и средней тяжести их достаточно пить 3-5 дней, но может потребоваться увеличение курса или применение более сильных препаратов. Главное, что все подобные средства обязательно должны назначаться врачом.
Разновидности обезболивающих препаратов
Для снятия болей чаще всего применяются анальгетики. Это группа лекарств, которые воздействуют на нервную систему, блокируя проведение болевых импульсов. Они не влияют на причину боли и не способствуют более быстрому заживлению тканей. Но неприятные ощущения снимают хорошо, поэтому облегчают состояние пациента.
Противовоспалительные и болеутоляющие препараты
Среди всех лекарственных средств, продаваемых фармацевтами, наибольшим спросом пользуются…
Существует несколько групп обезболивающих препаратов. Их делят по составу и особенностям действия. Только врач может разобраться, какое средство лучше применять в каждом конкретном случае. Обычно назначаются обезболивающие из какой-нибудь одной группы:
Обычно назначаются обезболивающие из какой-нибудь одной группы:
- ненаркотические анальгетики не обладают сильным воздействием на ЦНС, поэтому не взывают привыкания;
- комбинированные анальгетики считаются более эффективными за счет других веществ, входящих в их состав и помогающих в купировании боли;
- наркотические анальгетики обладают сильным обезболивающим действием, так как блокируют рецепторы, отвечающие за болевые ощущения, и заменяют дискомфортные ощущения эйфорией;
- нестероидные противовоспалительные средства обладают обезболивающим действием, кроме того, они снимают воспаление и жар;
- спазмолитики эффективны, когда боль вызывается спазмом мышц;
- к другим обезболивающим средствам относятся стероидные гормоны, противосудорожные препараты, миорелаксанты.
Как правильно применять такие препараты
Кроме инъекций часто применяются обезболивающие таблетки после операции. Выбор их зависит от индивидуальных особенностей больного, тяжести его состояния, вида оперативного вмешательства. Иногда приходится назначать комбинацию из нескольких препаратов, так как некоторые операции сопровождаются сильным повреждением тканей и длительными мучительными болями. Поэтому только врач может определить, какие обезболивающие таблетки после операции принимать лучше. Есть несколько их разновидностей со своими особенностями, в которых обычному человеку не разобраться.
Иногда приходится назначать комбинацию из нескольких препаратов, так как некоторые операции сопровождаются сильным повреждением тканей и длительными мучительными болями. Поэтому только врач может определить, какие обезболивающие таблетки после операции принимать лучше. Есть несколько их разновидностей со своими особенностями, в которых обычному человеку не разобраться.
Обезболивающие и противовоспалительные мази: перечень…
Различные травмы и заболевания опорно-двигательного аппарата вызывают сильные боли в суставах,…
Обычно начинают лечение с ненаркотических анальгетиков или НПВП. Если же боли не проходят, а также когда они с самого начала имеют высокую интенсивность, применяют наркотические анальгетики или стероидные гормоны. Чтобы усилить эффект обезболивающих, могут назначаться антигистаминные средства, спазмолитики, антидепрессанты. Важно помнить, что многие препараты нельзя применять длительное время, поэтому очень важно составить такой курс лечения, чтобы боль прошла быстрее.
Лучшие обезболивающие таблетки после операции: рейтинг
Подобные препараты должны назначаться только врачом. Специалист учитывает тяжесть состояния пациента, наличие противопоказаний, причины болевых ощущений. В соответствии с этим есть несколько обезболивающих средств, которые применяются после операций чаще всего:
- «Морфин»;
- «Трамал»;
- «Промедол»;
- «Фентанил»;
- «Баралгин»;
- «Брал»;
- «Кетанов»;
- «Диклофенак»;
- «Нимесил»;
- «Дипроспан»;
- «Габапентин».
Ненаркотические анальгетики
К анальгетикам относятся препараты, которые блокируют фермент, вырабатывающий простагландины. В результате этого снижается раздражение нервных тканей, ухудшается проведение болевых импульсов. Препараты из этой группы не действуют на ЦНС, поэтому имеют мало побочных эффектов, не вызывают привыкания. Эти обезболивающие таблетки при болях после операции назначаются чаще всего. Они могут обладать небольшими противовоспалительными свойствами, хорошо устраняют неприятные ощущения, но не вызывают сонливости.
Анальгетики в медицине еще называют препаратами из группы пиразолонов. Это довольно распространенные обезболивающие средства, продающиеся без рецепта врача. После операции они помогают только в легких случаях, но все равно применяются часто из-за своей доступности и хорошей переносимости. Есть несколько самых популярных препаратов этой группы:
- «Анальгин» — это самое распространенное обезболивающее средство, оно блокирует нервные импульсы;
- «Темпалгин» является аналогом «Анальгина» с таким же составом, угнетает центр боли, немного уменьшает воспаление и жар;
- «Баралгин» — самые распространенные обезболивающие таблетки после операции на пальце руки или ноги, удалении зуба или при других болях умеренной интенсивности.
Комбинированные анальгетики
Они содержат несколько действующих веществ. За счет этого такие препараты обладают кроме обезболивающего еще и противовоспалительными, и жаропонижающими свойствами. Некоторые из них могут оказывать спазмолитическое действие. Обычно в состав таких препаратов входят метамизол натрия, парацетамол, кофеин, дротаверин и другие вещества. К самым популярным комбинированным анальгетикам относятся такие лекарства:
Обычно в состав таких препаратов входят метамизол натрия, парацетамол, кофеин, дротаверин и другие вещества. К самым популярным комбинированным анальгетикам относятся такие лекарства:
- «Пенталгин» — это самое распространенное комплексное средство, содержащее кофеин, напроксен, дротаверин, парацетамол и фенирамина малеат;
- «Брал» применяется при умеренных болях после любых операций, он кроме метамизола натрия содержит спазмолитик питофенол и фенпивериния бромид;
- таким же составом обладает препарат «Спазмалгон», который эффективен в том случае, когда хирургическое вмешательство привело к появлению мышечных спазмов;
- «Ибуклин» содержит парацетамол и ибупрофен в больших дозировках, но помогает только при болях умеренной интенсивности;
- «Каффетин» содержит кофеин, кодеин, парацетамол и пропифеназон, быстро купирует мышечные и суставные боли.
Наркотические анальгетики
Такие обезболивающие таблетки при болях после операции применяются, когда другие средства не помогают. Только в редких случаях их назначают сразу. Наркотические анальгетики снимают боль за счет воздействия на отделы ЦНС, отвечающие за принятие болевых импульсов. Они заменяют неприятные ощущения сонливостью и эйфорией. Такие медикаменты угнетают работу ЦНС, вызывают привыкание, поэтому применяются строго по назначению врача.
Только в редких случаях их назначают сразу. Наркотические анальгетики снимают боль за счет воздействия на отделы ЦНС, отвечающие за принятие болевых импульсов. Они заменяют неприятные ощущения сонливостью и эйфорией. Такие медикаменты угнетают работу ЦНС, вызывают привыкание, поэтому применяются строго по назначению врача.
Наркотические анальгетики — это самые сильные обезболивающие в таблетках. После операций их применяют часто, особенно если другие средства не помогают. К наркотическим анальгетикам относятся препараты на основе морфина, кодеина, опия или фентанила. Все эти средства продаются только по рецепту врача. Они применяются при очень сильных болях.
- «Трамал» быстро всасывается кровь, поэтому болевые ощущения купирует почти сразу. Обладает длительным эффектом, поэтому часто применяется после операций.
- «Промедол» — это опиоидный анальгетик на основе тримеперидина. Препарат повышает порог чувствительности, меняет психологическое восприятие боли. Это самые сильные обезболивающие таблетки после операции, действующие не менее 4-х часов.

- «Фентанил» — это синтетический аналог морфина. Обладает более сильным и быстрым действием. Вызывает эйфорию и сонливость.
- «Налбуфин» назначают после операций чаще, так как он меньше имеет побочных эффектов. Оказывает действие, схожее с морфином. Часто назначают этот препарат сразу после оперативного вмешательства.
Нестероидные противовоспалительные средства
Это средства, которые, кроме обезболивающего эффекта, оказывают выраженный противовоспалительный и жаропонижающий. После операций их применение показано при угрозе развития воспалительного процесса. Кроме того, многие лекарства из этой группы обладают более выраженным обезболивающим действием, чем обычные анальгетики, поэтому назначаются при сильных болях. Применять такие препараты можно не более 3-5 дней. Они часто вызывают побочные действия, поэтому используются только по назначению врача. Не все НПВП эффективны при сильных послеоперационных болях, но есть несколько препаратов, которые применяются в таких случаях довольно часто:
- «Кетанов» — это мощные обезболивающие таблетки.
 После операций на костях ноги, руки или стоматологических вмешательствах они очень эффективны. Но не рекомендуется применять их дольше 2-3 дней, так как они вызывают повреждение слизистой желудка, тошноту и слабость.
После операций на костях ноги, руки или стоматологических вмешательствах они очень эффективны. Но не рекомендуется применять их дольше 2-3 дней, так как они вызывают повреждение слизистой желудка, тошноту и слабость. - «Нурофен» и другие препараты на основе ибупрофена после операций используются только в большой дозировке и под наблюдением врача. Нельзя сочетать эти средства с «Анальгином» и «Парацетамолом».
- «Диклофенак» — это распространенный препарат из группы НПВП. Чаще всего применяется при травмах и операциях на опорно-двигательном аппарате. Быстро снимает отек и воспаление, уменьшает болевые ощущения.
- Часто после операций применяется «Нимесил». Он выпускается в таблетках или в порошке. Известен препарат еще под названием «Найз». Хорошо снимает боли, отеки и воспаление.
Спазмолитики
Эти препараты расслабляют гладкую мускулатуру, расширяют сосуды. Применяются после операции в том случае, когда хирургическое вмешательство затронуло мышцы или связки. Такое чаще всего случается после операций на костях. Обезболивающие таблетки из этой группы продаются без рецепта врача, они доступны по цене. Обычно их используют в комплексе с другим анальгетиками. Самыми популярными являются такие препараты:
Такое чаще всего случается после операций на костях. Обезболивающие таблетки из этой группы продаются без рецепта врача, они доступны по цене. Обычно их используют в комплексе с другим анальгетиками. Самыми популярными являются такие препараты:
- «Дротаверин» — самый недорогой и популярный обезболивающий препарат.
- «Но-Шпа» — это распространенный спазмолитик на основе дротаверина, снимает спазмы гладкой мускулатуры и расширяет сосуды.
- «Спазмолгон» кроме спазмолитика содержит НПВП, поэтому обладает комплексным действием.
Другие обезболивающие таблетки после операции
В сложных случаях по показаниям врач может назначить препараты других групп. Они применяются отдельно или в комплексе с анальгетиками:
- Кортикостероидные гормоны используют в том случае, когда боль сопровождается сильным отеком и воспалением. Применяются чаще всего «Преднизолон», «Дексаметазон», «Гидрокортизон», «Дипроспан», «Кеналог» и другие.
- Препараты из группы противосудорожных средств обладают сильным обезболивающим действием.
 Применяются при сильных болевых ощущениях. Это «Габапентин» и «Прегабалин».
Применяются при сильных болевых ощущениях. Это «Габапентин» и «Прегабалин». - Миорелаксанты используют перед операцией для более эффективного расслабления мышц пациента, но могут назначаться после нее. Эти препараты снимают мышечные спазмы, расслабляют, не воздействуя на дыхательный центр. Чаще всего назначают «Баклофен», «Мидокалм», «Флексин», «Дексоний».
- Дополнительно в комплексном лечении применяются метаболические средства, витаминные комплексы и препараты для улучшения кровообращения. Они обладают вспомогательным действием, так как не могут снять боль, но способны ускорять выздоровление. Это такие таблетки, как «Кавинтон», «Трентал», «Тиамин», «Мильгамма».
Обезболивающие таблетки: отзывы врачей
Самым известным препаратом с подобным действием является «Морфин» и его производные. Но используют его врачи сейчас в крайних случаях, так как он имеет много побочных эффектов. Больше положительных отзывов о препаратах «Трамал» или «Промедол». В легких случаях при болях умеренной интенсивности врачи предпочитают назначать «Баралгин», «Брал», «Нимесил» или «Кетанов».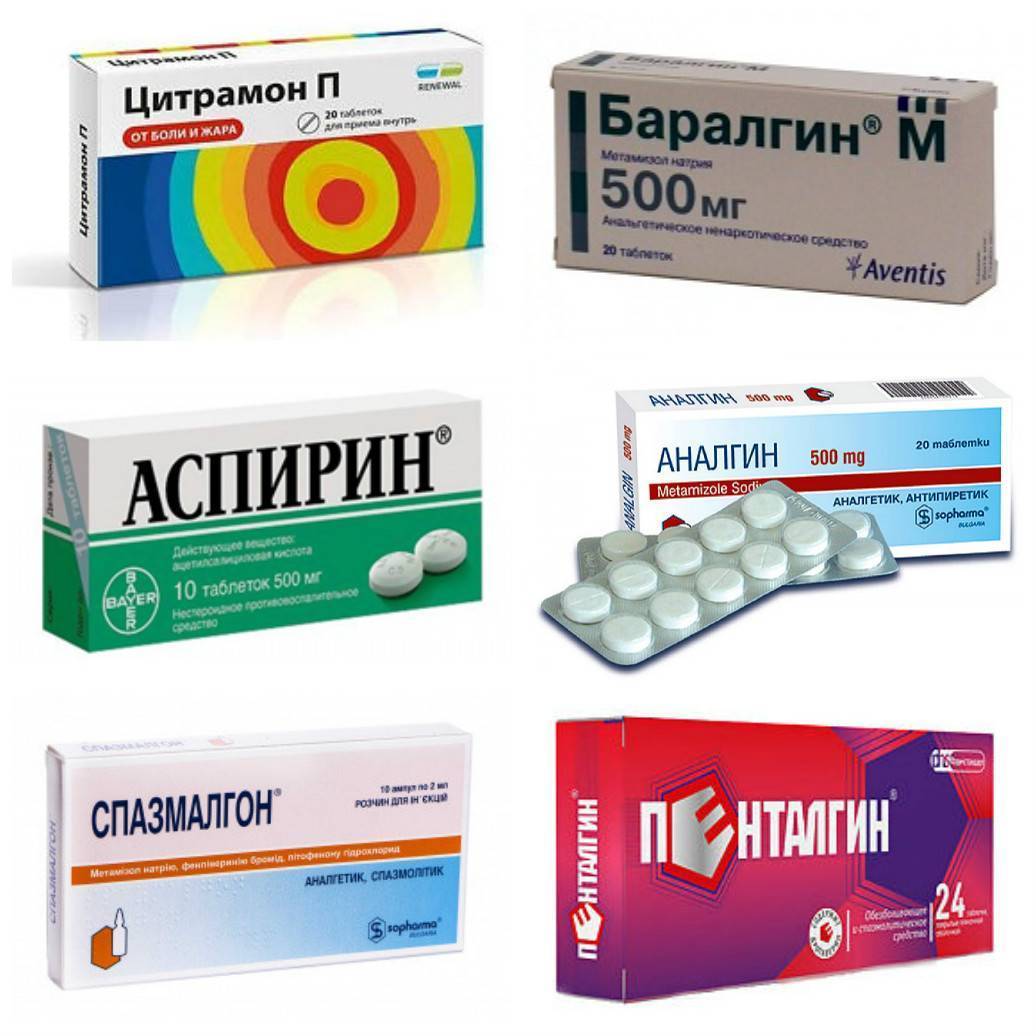 Эти препараты тоже хорошо снимают боль, но реже вызывают побочные эффекты.
Эти препараты тоже хорошо снимают боль, но реже вызывают побочные эффекты.
Лечение послеоперационной боли — взрослые Информация | Гора Синай
Послеоперационное обезболивающее
Боль, возникающая после операции, является серьезной проблемой. Перед операцией вы и ваш хирург, возможно, обсудили, какую боль вам следует ожидать и как с ней справиться. Не ожидается, что лекарства полностью избавят вас от боли. Вместо этого цель состоит в том, чтобы уменьшить боль настолько, чтобы вы могли вставать с постели и заниматься своими обычными делами.
Несколько факторов определяют, насколько сильную боль вы испытываете и как с ней справиться:
- Различные типы хирургических операций и хирургических надрезов (разрезов) впоследствии вызывают различные типы и интенсивность боли.
- Более длительная и более инвазивная операция, помимо причинения большей боли, может потребовать от вас большего. Восстановление после этих других последствий операции может затруднить борьбу с болью.

- Каждый человек чувствует и реагирует на боль по-разному.
Контроль боли важен для выздоровления. Необходим хороший контроль боли, чтобы вы могли встать и начать двигаться. Это важно, потому что:
- Снижает риск образования тромбов в ногах или легких, а также инфекций легких и мочевыводящих путей.
- Ваше пребывание в больнице будет короче, поэтому вы сможете скорее отправиться домой, где вы, скорее всего, быстрее поправитесь.
- У вас меньше шансов иметь проблемы с затяжной хронической болью.
После операции можно использовать многие виды обезболивающих, такие как опиаты или наркотики, местные анестетики и противовоспалительные препараты. В зависимости от процедуры и клинической ситуации может использоваться одно лекарство или комбинация лекарств.
Ваша роль в борьбе с болью
Существует множество видов обезболивающих. В зависимости от операции и вашего общего состояния здоровья вы можете получить одно лекарство или комбинацию лекарств.
Исследования показывают, что люди, которые используют обезболивающие после операции, чтобы контролировать боль, часто используют меньше обезболивающих, чем те, кто старается избегать обезболивающих.
Ваша работа как пациента состоит в том, чтобы сообщать своим лечащим врачам, когда у вас возникают боли и контролируют ли вы принимаемые вами лекарства.
Контролируемая пациентом анестезия (PCA)
Сразу после операции вам могут вводить обезболивающие препараты непосредственно в вену через внутривенный (в/в) катетер. Эта линия проходит через насос. Помпа настроена на то, чтобы дать вам определенное количество обезболивающего.
Часто вы можете нажать кнопку, чтобы облегчить себе боль, когда вам это нужно. Это называется анестезией, контролируемой пациентом (PCA), потому что вы сами управляете тем, сколько дополнительных лекарств вы получаете. Он запрограммирован так, что вы не можете дать себе слишком много.
Это называется анестезией, контролируемой пациентом (PCA), потому что вы сами управляете тем, сколько дополнительных лекарств вы получаете. Он запрограммирован так, что вы не можете дать себе слишком много.
Эпидуральное обезболивание
Эпидуральные обезболивающие препараты вводятся через мягкую трубку (катетер). Трубка вводится в спину в небольшое пространство сразу за спинным мозгом. Обезболивающее лекарство можно давать непрерывно или небольшими дозами через трубку.
Вы можете выйти из операции с уже установленным катетером. Или врач (анестезиолог) вводит катетер в нижнюю часть спины, пока вы лежите на боку на больничной койке после операции.
Риски эпидуральной блокады встречаются редко, но могут включать:
- Падение артериального давления.
 Жидкости вводят через вену (в/в), чтобы поддерживать стабильное кровяное давление.
Жидкости вводят через вену (в/в), чтобы поддерживать стабильное кровяное давление. - Головная боль, головокружение, затрудненное дыхание или судороги.
Обезболивающие или уколы
Наркотические (опиоидные) обезболивающие препараты, принимаемые в виде таблеток или уколов, могут обеспечить достаточное облегчение боли. Вы можете получить это лекарство сразу после операции. Чаще вы получаете его, когда вам больше не нужна эпидуральная анестезия или непрерывная внутривенная терапия.
Способы получения таблеток или инъекций включают:
- По обычному графику, когда вам не нужно просить их
- Только когда вы просите их у медсестры
- Только в определенное время, например, когда вы встаете встать с постели, чтобы пройтись по коридору или пойти на физиотерапию
Большинство таблеток или инъекций обеспечивают облегчение на 4–6 часов или дольше. Если лекарства недостаточно хорошо справляются с болью, спросите у своего поставщика услуг:
Если лекарства недостаточно хорошо справляются с болью, спросите у своего поставщика услуг:
- Более частый прием таблеток или инъекций
- Прием более сильных доз
- Переход на другое лекарство
Ненаркотические обезболивающие
Одной из целей обезболивания после операции является минимизация количества необходимого наркотического обезболивающего. Наркотики могут быть использованы не по назначению или привести к зависимости.
Вместо опиоидных болеутоляющих ваш хирург может порекомендовать вам принимать ацетаминофен (тайленол) или ибупрофен (адвил или мотрин) или их комбинацию для контроля боли. Принимая лекарство по расписанию и не дожидаясь, пока у вас появится боль, вы можете уменьшить количество принимаемого лекарства.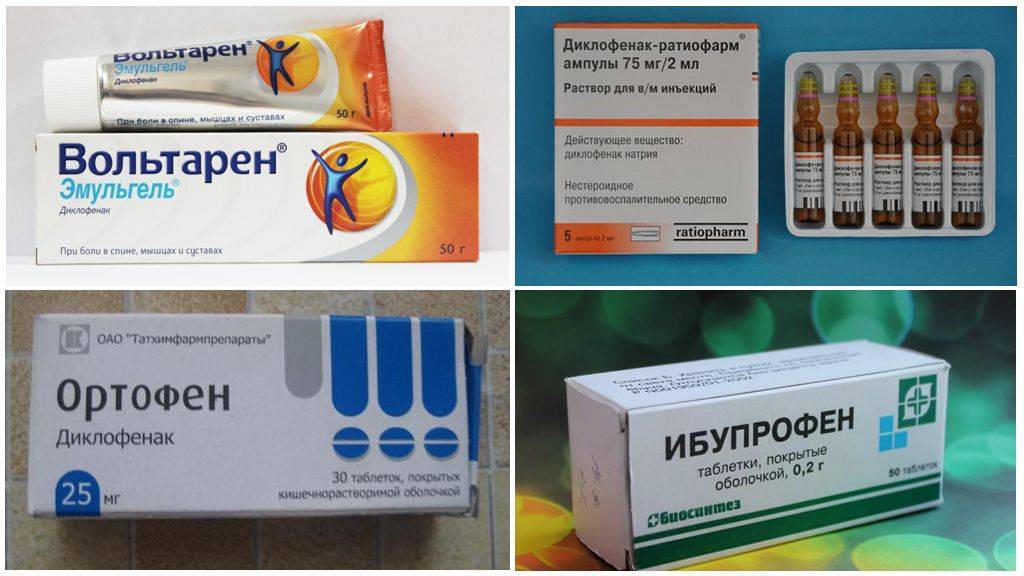 Также это поможет уменьшить количество наркотических болеутоляющих средств или вовсе исключить их использование.
Также это поможет уменьшить количество наркотических болеутоляющих средств или вовсе исключить их использование.
Во многих случаях эти неопиоидные обезболивающие столь же эффективны, как и наркотики. Они также помогут вам избежать риска злоупотребления опиоидами и зависимости от них.
Бензон ХА, Шах РД, Бензон ХТ. Периоперационные инфузии неопиоидов для послеоперационного обезболивания. В: Бензон Х.Т., Раджа С.Н., Лю С.С., Фишман С.М., Коэн С.П., ред. Основы медицины боли . 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 12.
Чоу Р., Гордон Д.Б., де Леон-Касасола О.А. и соавт. Управление послеоперационной болью: руководство по клинической практике Американского общества боли, Американского общества регионарной анестезии и медицины боли и Комитета по регионарной анестезии, Исполнительного комитета и Административного совета Американского общества анестезиологов. Дж Боль . 2016;17(2):131-157. PMID: 26827847, pubmed.ncbi.nlm.nih.gov/26827847/.
Дж Боль . 2016;17(2):131-157. PMID: 26827847, pubmed.ncbi.nlm.nih.gov/26827847/.
Габриэль Р.А., Суишер М.В., Штайн Дж.Ф., Ферниш Т.Дж., Ильфельд Б.М., Саид Э.Т. Современные опиоидсберегающие стратегии лечения послеоперационной боли у взрослых хирургических пациентов. Экспертное заключение фармацевта . 2019;20(8):949-961. PMID: 30810425, pubmed.ncbi.nlm.nih.gov/30810425/.
Эрнандес А., Шервуд Э.Р. Принципы анестезиологии, обезболивание и сознательная седация. В: Townsend CM Jr, Beauchamp RD, Evers BM, Mattox KL, eds. Учебник хирургии Сабистон . 21-е изд. Сент-Луис, Миссури: Elsevier; 2022: глава 14.
Последнее рассмотрение: 19 сентября 2021 г.
Отзыв: Дебра Г. Вехтер, доктор медицины, FACS, отделение общей хирургии, специализирующееся на раке молочной железы, Медицинский центр Вирджинии Мейсон, Сиэтл, Вашингтон. Также рассмотрены Дэвидом Зивом, доктором медицинских наук, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A. D.A.M. Редакционная коллегия.
D.A.M. Редакционная коллегия.
Обезболивание после операции > Информационные бюллетени > Yale Medicine
Обзор
Каждый человек по-разному реагирует на боль после операции. Врачи измеряют боль по стандартной шкале от нуля (отсутствие боли) до 10 (самая сильная боль, какую только можно вообразить). Но даже при использовании шкалы боли уровни терпимости людей могут сильно различаться.
«Пациент, который оценивает боль на 10 баллов из 10, может сказать: «Я в порядке». Другой пациент, получивший два балла из 10, может кричать», — говорит Донна-Энн Томас, доктор медицинских наук, руководитель отделения региональной Анестезиология и медицина боли для Йельской медицины.
Врачи Йельской медицины серьезно относятся к боли и считают ее медицинской проблемой, требующей внимания. Большую часть боли можно облегчить или значительно облегчить при правильном лечении. Наши специалисты используют новейшие лекарства, методы и подходы, чтобы пациенты, перенесшие операцию, чувствовали себя комфортно на протяжении всего процесса восстановления.
Какую боль должен испытывать пациент после операции?
Большинство пациентов испытывают незначительную боль после операции, особенно в течение первых 48 часов, и это нормально, если боль сохраняется в течение нескольких недель. «Нулевая боль нереалистична, так что это не цель», — говорит доктор Томас.
Однако, по ее словам, люди должны быть в состоянии нормально функционировать. «Вы должны быть в состоянии провести свой день, не зацикливаясь на боли, — говорит доктор Томас. — Боль должна быть терпимой. Вы должны иметь возможность спать, есть, одеваться и принимать душ, пока вы заживаете после операции».0003
Как лечат острую боль после операции?
Сразу после операции через уже установленный катетер можно вводить обезболивающие препараты. Например, двумя способами контроля послеоперационной боли являются опиоидные (наркотические) препараты, вводимые через внутривенный катетер (или внутривенно), и местный анестетик, вводимый через эпидуральный катетер в пояснице.
По просьбе хирурга анестезиолог может установить нервный катетер или просто сделать инъекцию местного анестетика, чтобы заблокировать болевые сигналы к нервам возле разреза. Но, чтобы вернуться домой из больницы, пациенты, которым сделали эту инъекцию, должны быть переведены на прием пероральных обезболивающих.
«Мы пытаемся перейти с И.В. от обезболивающих, принимаемых внутрь, когда пациент начинает есть», — говорит доктор Томас. Обезболивающие таблетки могут накапливаться в организме человека через некоторое время, но их обезболивающий эффект длится дольше, чем внутривенное введение. лекарства. Внутривенные препараты действуют быстро, но не задерживаются в организме так долго. «Большинство пациентов чувствуют себя лучше при приеме пероральных препаратов», — говорит доктор Томас.
Кто снимает боль после операции?
Анестезиолог отвечает за обезболивание каждого пациента во время операции, а также в послеоперационной палате. После этого хирург берет на себя ответственность за послеоперационную боль. Хирург может обратиться за помощью к специалисту по обезболиванию или регионарному анестезиологу, который является экспертом в использовании местных анестетиков для блокирования болевых ощущений в определенной области тела. Эти специалисты могут предложить такие варианты, как региональный блок, который обезболит область.
Хирург может обратиться за помощью к специалисту по обезболиванию или регионарному анестезиологу, который является экспертом в использовании местных анестетиков для блокирования болевых ощущений в определенной области тела. Эти специалисты могут предложить такие варианты, как региональный блок, который обезболит область.
Если пациенту нужна регионарная блокада, вполне вероятно, что ему или ей будет назначена такая блокада перед операцией. «Мы работаем с нашими хирургами, чтобы уменьшить боль и побочные эффекты, чтобы вы могли вернуться домой после операции», — говорит доктор Томас.
Какие виды лекарств используются для обезболивания после операции?
Лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, очень хорошо подходят для небольших операций и лапароскопических операций. Для более крупных процедур, таких как замена суставов, операции на позвоночнике или операции на сердце, могут потребоваться опиоидные препараты. Пациентам, которым требуется операция по поводу переломов костей, также могут потребоваться опиоиды.
«Опиоидные препараты помогают при хирургической боли, — говорит доктор Томас. «Однако они могут вызывать побочные эффекты, такие как замедление дыхания, тошнота, рвота и запор».
Серьезную озабоченность также вызывает тот факт, что опиоиды представляют риск зависимости и злоупотребления, если обезболивающие таблетки используются по причинам, отличным от боли после операции. «Наша цель — сократить использование опиоидных препаратов за счет использования других видов лекарств и регионарной анестезиологии. Это помогает снизить риски и побочные эффекты, связанные с приемом опиоидных обезболивающих», — говорит доктор Томас.0003
Как вы можете обеспечить надлежащее купирование боли после операции?
По разным причинам люди по-разному реагируют как на обезболивающие, так и на обезболивающие препараты. Иногда реакция на боль связана с факторами генетики или образа жизни. То, что хорошо работает для одного человека, может не подойти другому. Например, оксикодон, являющийся наркотиком, может оказаться бесполезным для пациента, на которого хорошо действует морфин, другой наркотик.
Это происходит и при приеме основных нестероидных противовоспалительных препаратов (НПВП). Например, некоторые люди испытывают облегчение боли при приеме целекоксиба, НПВП, а другие нет. «Если я увеличиваю дозу лекарства, а пациент не получает от него особой пользы, я переключаюсь на другое», — говорит доктор Томас.
До или после операции ваши врачи могут спросить о обезболивающих препаратах, которые помогали вам в прошлом. Часто это хорошие варианты, чтобы попробовать еще раз. Ваши врачи также будут наблюдать за тем, как ваш организм реагирует на обезболивающие во время операции.
Чем уникален подход Yale Medicine к острой послеоперационной боли?
Поскольку Yale Medicine является академическим учреждением, готовящим врачей завтрашнего дня, наши врачи разрабатывают, применяют и обучают новейшим методам медицины.
Врачи Йельского университета предлагают множество региональных подходов к обезболиванию и имеют большой опыт их применения.
 После операций на костях ноги, руки или стоматологических вмешательствах они очень эффективны. Но не рекомендуется применять их дольше 2-3 дней, так как они вызывают повреждение слизистой желудка, тошноту и слабость.
После операций на костях ноги, руки или стоматологических вмешательствах они очень эффективны. Но не рекомендуется применять их дольше 2-3 дней, так как они вызывают повреждение слизистой желудка, тошноту и слабость. Применяются при сильных болевых ощущениях. Это «Габапентин» и «Прегабалин».
Применяются при сильных болевых ощущениях. Это «Габапентин» и «Прегабалин».
 Жидкости вводят через вену (в/в), чтобы поддерживать стабильное кровяное давление.
Жидкости вводят через вену (в/в), чтобы поддерживать стабильное кровяное давление.