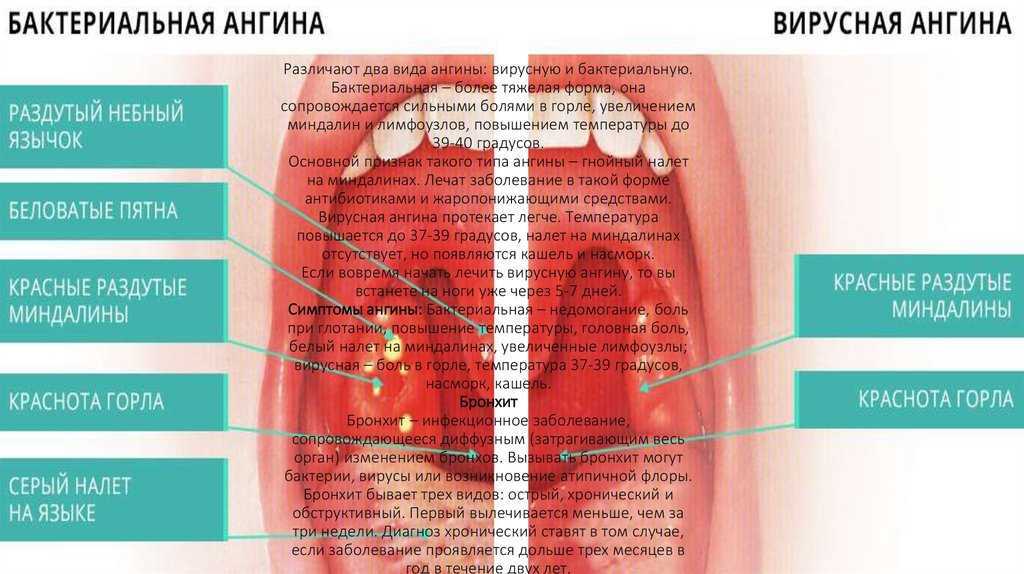
Ангина: причины, симптомы, лечение — МедКом
Причины появления
Наиболее частой причиной поражения миндалин является бета-гемолитический стрептококк группы А. В 80% случаев именно этот патогенный микроорганизм приводит к ангине. В остальных случаях при диагностировании заболевания обнаруживают такие возбудители:
- стафилококки;
- аденовирус;
- грибы рода Candida;
- вирус Коксаки группы А.
Основной способ проникновения микробов воздушно-капельный, однако заразиться от инфицированного ангиной человека можно также при использовании общих средств бытового обихода. Попадание инфекции и оседание ее на миндалинах не всегда приводит к развитию ангины. Действие микробов активизируется под влиянием провоцирующих факторов: переохлаждение, резкие изменения температуры окружающей среды, сниженный иммунитет.
Стимулируют развитие заболевания и некоторые раздражители, которые регулярно попадают в глотку: пыль, дым, пыльца, шерсть. При частых случаях развития патологий носоглотки, которые могут быть вызваны разрастанием аденоидов или другими болезнями, вероятность заболеть ангиной увеличивается.
При частых случаях развития патологий носоглотки, которые могут быть вызваны разрастанием аденоидов или другими болезнями, вероятность заболеть ангиной увеличивается.
При распространении гнойного воспаления на окружающие ткани, которое было изначально локализовано в придаточных пазухах носа, инфекция затронет всю носоглотку, что также приведет к возникновению ангины.
Симптомы заболевания
В зависимости от формы заболевания, типа возбудителя и степени поражения ангиной будут отличаться общие клинические симптомы:
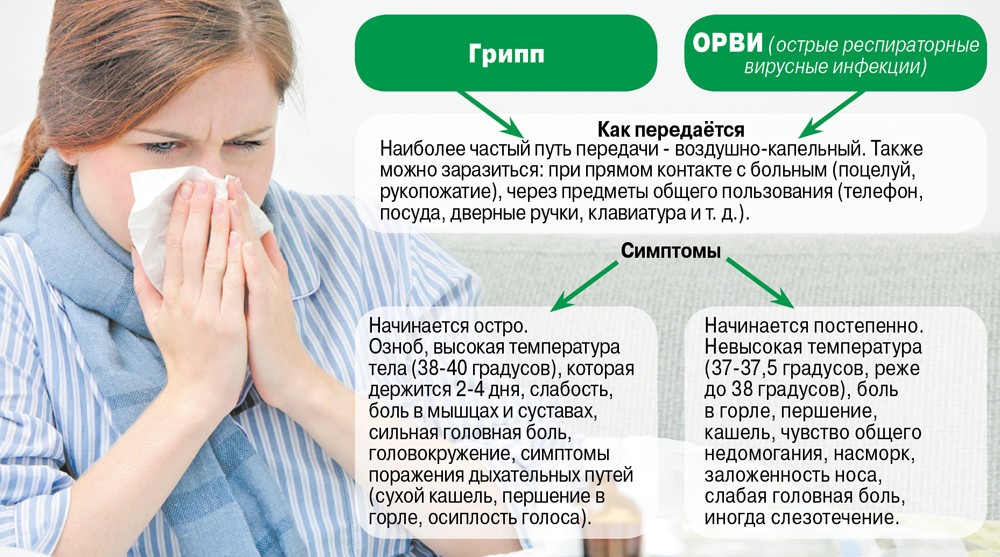
- Катаральная. При такой форме ангины инфекция распространяется на слизистую оболочку миндалин. Основными симптомами являются: боли в горле, которые достигают максимальной силы во время глотания, покраснение и припухлость миндалин. На фоне воспалительного процесса наблюдается повышение температуры.
- Фолликулярная. При ангине поражается не только слизистая оболочка, но и лимфоидные фолликулы. Первичным признаком являются боли в горле, которые начинаются остро и сопровождаются резким повышением температуры до высоких показателей.
 Человек ощущает слабость, ломоту в мышцах и суставах, головные боли. На миндалинах появляются нагноившиеся фолликулы размером 1–3 мм, которые вскрываются на второй-четвертый день.
Человек ощущает слабость, ломоту в мышцах и суставах, головные боли. На миндалинах появляются нагноившиеся фолликулы размером 1–3 мм, которые вскрываются на второй-четвертый день. - Лакунарная ангина, для которой характерна глубокая степень поражения миндалин, сопровождающаяся скоплением гноя в лакунах. Миндалины становятся ярко-красного цвета, на них явно заметен желто-белый налет. Болезненность в горле сопровождается общей интоксикацией организма.
- Некротическая ангина встречается довольно редко и характеризуется наличием некротизированных участков.
Возникновение симптомов начинается после окончания инкубационного периода. На фоне повышенной температуры могут возникать фебрильные судороги — сильное напряжение в мышцах, сменяющееся вздрагиваниями и подергиваниями.
Диагностика ангины
От своевременной и грамотной постановки диагноза будет зависеть успех лечения. Первым этапом обследования является осмотр состояния глотки пациента, при котором лечащий врач оценит основные признаки заболевания: степень увеличения миндалин и наличие или отсутствие гнойного налета. Также необходимо оценить степень увеличения лимфатических узлов в области ушей, шеи и затылка.
Также необходимо оценить степень увеличения лимфатических узлов в области ушей, шеи и затылка.
Сдача анализов крови позволит определить степень повышения лейкоцитов и СОЭ, характерных при бактериальной ангине. При вирусной ангине уровень лейкоцитов остается в пределах нормы или незначительно понижается, скорость оседания эритроцитов повышается в незначительной степени.
Для определения возбудителя заболевания в лабораторных условиях проводится обследование посевов слизи из ротоглотки. Это важно для определения класса заболевания и грамотного назначения лекарственных препаратов для лечения ангины. При осложненных или особо острых симптомах лечащий врач может назначить УЗИ шеи.
Лечение при ангине
Госпитализация пациента в инфекционное отделение производится только в осложненных случаях. Чаще всего лечить ангину удается амбулаторно. Метод лечения заключается не только в устранении общих признаков ангины, но и в воздействии на возбудителя заболевания. Пациенту назначается:
- Регулярные полоскания горла солевым раствором или специальными антибактериальными средствами.
 При лечении следует воздействовать на глубокие отделы глотки, поэтому при полоскании рекомендуется запрокидывать голову назад.
При лечении следует воздействовать на глубокие отделы глотки, поэтому при полоскании рекомендуется запрокидывать голову назад. - Препараты местного действия с антибактериальным и обезболивающим действием: таблетки, спреи, леденцы.
- Лечение жаропонижающими препаратами при необходимости.
- Антибиотики, которые назначаются только после оценки результатов лабораторных исследований крови и мазков. Антибактериальные препараты могут иметь разную степень чувствительности к определенной группе патогенных микроорганизмов. При лечении бактериальной инфекции могут быть назначены антибиотики пенициллиновой группы, макролиды или цефалоспорины.
Во время лечения ангины следует обеспечить пациенту постельный режим. Рекомендуется употребление щадящей, не раздражающей горло пищи, преимущественно растительно-молочной. В связи с высокой степенью распространения ангины заболевшему человеку стоит пользоваться отдельными средствами личной гигиены и посудой, ограничить контакт с окружающими.
Следует помнить о том, что при первых признаках заболевания следует обращаться к врачу. Игнорирование симптомов ангины или некачественно пролеченное заболевание может провоцировать осложнения, а также способствовать развитию хронической скрытой формы, которая будет переходить в острую фазу при ослаблении иммунитета.
Профилактические меры заключаются в повышении защитных сил организма путем приема витаминных комплексов и сбалансированного питания, ежедневных прогулок на свежем воздухе, устранении раздражающих факторов, быстром реагировании на характерные симптомы, а также ограничении контактов с инфицированными людьми.
Фарингит: признаки, симптомы, лечение — МедКом
Причины развития болезни
Естественный процесс для человека — носовое дыхание. Носовые ходы устроены так, чтобы вдыхаемый воздух поступал с небольшой задержкой. За эти паузы он согревается, фильтруется и в таком виде подается в организм. Когда нос заложен, а дыхание происходит через рот, возрастает риск заболевания фарингитом — ведь воздух не проходит через «фильтры» и поступает через рот с бактериями, вирусами, пылью и пр. Неестественный процесс заставляет глотку пересыхать, она становится благоприятной средой для развития патогенной флоры.
Неестественный процесс заставляет глотку пересыхать, она становится благоприятной средой для развития патогенной флоры.
Вторая частая причина заболевания фарингитом — насморк на фоне ОРВИ. При этом очаг воспаления находится в горле, развиваясь постепенно. Частая обработка носовых ходов сосудосужающими каплями негативно отражается на состоянии глотки, что также вызывает развитие болезни.
Среди других причин называют:
- авитаминоз и неполноценное питание;
- вредные привычки;
- травмы;
- индивидуальные особенности в строении носоглотки;
- длительное лечение антибиотиками;
- химические испарения;
- попадание аллергенов.
Нередко фарингиту способствуют перенесенные заболевания, например, сахарный диабет, зубной кариес, сердечная, почечная недостаточность, синусит, гайморит и другие.
Стадии и симптоматика болезни
Симптомы фарингита часто путают с обычными проявлениями ОРВИ и ангины. Пациент начинает самостоятельное лечение, которое оказывается малоэффективным и ведет к осложнениям.
Пациент начинает самостоятельное лечение, которое оказывается малоэффективным и ведет к осложнениям.
Специалисты выделяют четыре стадии болезни, для каждой их которых присущи свои видимые признаки и симптомы:
- Катаральный — сопровождается покашливанием и першением в горле.
- Гранулезный — появляется чувство «щекотки» в горле. Небольшие бугорки на слизистой горла увеличиваются в размерах.
- Гнойный — бугорки воспалены, наблюдается отечность, гнойный налет и язвы.
- Атрофический — приводит к атрофированию тканей горла, глотательные функции почти невозможны.
При первых признаках болезни стоит не медлить. Обращайтесь к лечащему врачу за помощью как можно скорее. Фарингит может быть острым и хроническим. Для первого типа характерны следующие симптомы:
- першение и сухость горла;
- севший голос;
- повышение температуры тела;
- увеличение лимфоузлов.
В глотке присутствует ощущение инородного предмета, наблюдаются проблемы со сглатыванием, общие недомогания, как при вирусных болезнях (головная боль, ломота, жар).
При хроническом фарингите пациенты жалуются на сухость и першение в горле, часто наблюдается сухой кашель, сильные гнойные выделения, постоянное желание сглотнуть комок, откашлять. Часто такие позывы сопровождает рвотный позыв. Кашель усиливается по утрам и сопровождается тошнотой. Еще один симптом — отечность и боль в горле, усиливающаяся при глотании.
Диагностика и лечение
Диагностикой и лечением фарингита занимается профильный специалист отоларинголог (ЛОР). Для постановки диагноза используется ряд лабораторных исследований (анализы крови, мазок из зева и другие). По результатам анализов и осмотра пациента подбирается схема лечения фарингита.
Выбор терапии зависит и от возраста пациента. При лечении детей методы значительно отличаются. К обязательным рекомендациям относится обильное теплое питье, проветривание и влажная уборка в помещении. Ингаляции и спреи — только с разрешения врача и под присмотром взрослых.
Выбор курса зависит от причин возникновения и возбудителей заболевания. Среди эффективных методов лечения фарингита называют:
- Медикаментозное лечение — антибиотики, противовирусные, противовоспалительные препараты.
- Комплексы витаминов и минералов.
- Физиотерапию (электрофорез, УВЧ, ингаляции).
В некоторых случаях для лечения фарингита в острой форме требуется инструментальное вмешательство.
К общим рекомендациям при лечении фарингитов разного происхождения относится: обильное теплое питье, диета, отказ от вредных привычек. Лечение может включать таблетки и леденцы для рассасывания, аэрозольные и масляные средства.
Хорошо при лечении фарингитов зарекомендовали себя и народные средства. Это могут быть травяные полоскания, ножные ванны, содовые ингаляции. Чтобы лечение народными методами не стало причиной осложнений, помните: назначения должен давать врач.
Чтобы лечение народными методами не стало причиной осложнений, помните: назначения должен давать врач.
Осложнения болезни
Лечить фарингит необходимо своевременно и с соблюдением всех предписаний. Казалась бы, безобидная болезнь может вызвать серьезные последствия для организма.
В зависимости от природы возбудителя фарингит дает разные осложнения. К ним относится:
- Снижение иммунитета и, как следствие, повышенная чувствительность к вирусным заболеваниям.
- Воспаление лимфоузлов и слюнных желез.
- Воспалительные процессы среднего уха и слуховой трубы, ведет к потере слуха.
- Трахеиты и хронические бронхиты.
При не долеченном фарингите всегда есть шанс, что он перейдет в хроническую форму.
Профилактические меры
В целях профилактики специалисты рекомендуют придерживаться следующих рекомендаций. Вести здоровый образ жизни, отказавшись от табака, алкоголя и чрезмерно острой еды. Больше гулять на свежем воздухе и не забывать о физкультуре. Не вдыхать вредные пары и испарения, холодный воздух и дышать правильно носом.
Не вдыхать вредные пары и испарения, холодный воздух и дышать правильно носом.
Своевременное лечение органов дыхания также снизит риск развития фарингитов любой природы. Противостоять болезни бактериального происхождения помогут простые правила гигиены: регулярная смена зубной щетки, полоскание горла, лечение зубного кариеса.
Стенокардия — NHS
Стенокардия – это боль в груди, вызванная снижением притока крови к сердечной мышце. Обычно это не опасно для жизни, но является предупреждающим признаком того, что вы можете подвергнуться риску сердечного приступа или инсульта.
С помощью лечения и изменения здорового образа жизни можно контролировать стенокардию и снизить риск этих более серьезных проблем.
Симптомы стенокардии
Основным симптомом стенокардии является боль в груди.
Боль в груди, вызванная стенокардией, обычно:
- ощущение напряжения, тупости или тяжести – она может распространяться на руки, шею, челюсть или спину
- вызывается физическим напряжением или стрессом
- прекращается в течение нескольких минут после отдыха
Иногда могут быть и другие симптомы, например тошнота или одышка.
Когда обращаться за медицинской помощью
Если у вас не диагностирована стенокардия, срочно обратитесь к врачу общей практики, если у вас возникнет приступ боли в груди, который прекращается в течение нескольких минут после отдыха.
Они могут проверить, не связана ли проблема с сердцем, и направить вас в больницу для обследования.
Узнайте больше о том, как диагностируется стенокардия
Позвоните по номеру 999, чтобы вызвать скорую помощь, если у вас есть боль в груди, которая не прекращается через несколько минут. Это может быть сердечный приступ.
Типы
Существует 2 основных типа стенокардии, которые могут быть диагностированы:
- стабильная стенокардия (чаще) – приступы имеют триггер (например, стресс или физическую нагрузку) и прекращаются в течение нескольких минут после отдыха
- нестабильная стенокардия (более серьезная) — приступы более непредсказуемы (у них может не быть триггера) и могут продолжаться, несмотря на отдых
У некоторых людей развивается нестабильная стенокардия после перенесенной стабильной стенокардии.
Лечение стенокардии
Вероятно, вам придется принимать несколько разных лекарств до конца жизни.
Вам могут дать лекарство для:
- лечения приступов, когда они случаются (принимать только при необходимости)
- предотвратить дальнейшие приступы
- снизить риск сердечных приступов и инсультов
Если лекарства не подходят или не помогают, может быть рекомендована операция по улучшению притока крови к сердечной мышце.
Жизнь со стенокардией
Если она хорошо контролируется, нет никаких причин, по которым вы не можете вести в основном нормальную жизнь со стенокардией.
Обычно вы можете продолжать заниматься своими обычными делами.
Одна из самых важных вещей, которые вам нужно сделать, это внести изменения в здоровый образ жизни, например:
- сбалансированное питание
- сокращение употребления алкоголя
- бросить курить, если вы курите
- похудеть, если вы у вас избыточный вес
- регулярно занимаетесь спортом – легкие упражнения обычно безопасны
Это может помочь снизить риск сердечных приступов и инсультов.
Причины стенокардии
Стенокардия обычно вызывается сужением артерий, снабжающих кровью сердечную мышцу, из-за накопления жировых веществ.
Это называется атеросклерозом.
Факторы, которые могут увеличить риск атеросклероза, включают:
- нездоровое питание
- недостаток физических упражнений
- курение
- старение
- семейный анамнез атеросклероза или проблемы с сердцем
В В этом видео специалист описывает симптомы, стадии и лечение стенокардии.
Последнее рассмотрение СМИ: 1 сентября 2021 г.
Срок рассмотрения СМИ: 1 сентября 2024 г.
Последняя проверка страницы: 22 апреля 2021 г.
Дата следующей проверки: 22 апреля 2024 г.
Стенокардия – Симптомы и причины
Обзор
Стенокардия (an-JIE-nuh или AN-juh-nuh) — это тип боли в груди, вызванный уменьшением притока крови к сердцу. Стенокардия является симптомом ишемической болезни сердца.
Стенокардия также называется стенокардией.
Стенокардическая боль часто описывается как сдавливание, давление, тяжесть, стеснение или боль в груди. Может ощущаться тяжелый груз, лежащий на груди. Стенокардия может быть новой болью, которую должен проверить поставщик медицинских услуг, или повторяющейся болью, которая проходит при лечении.
Хотя стенокардия является относительно распространенным явлением, ее все же трудно отличить от других типов болей в груди, таких как дискомфорт от несварения желудка. Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Типы
Существуют различные типы стенокардии. Тип зависит от причины и от того, облегчают ли симптомы отдых или лекарства.
Стабильная стенокардия. Стабильная стенокардия является наиболее распространенной формой стенокардии. Обычно это происходит во время активности (напряжения) и проходит после отдыха или лечения стенокардии. Например, боль, возникающая при ходьбе в гору или в холодную погоду, может быть стенокардией.
Стабильная стенокардическая боль предсказуема и обычно аналогична предыдущим эпизодам боли в груди. Боль в груди обычно длится короткое время, возможно, пять минут или меньше.
- Нестабильная стенокардия (неотложная медицинская помощь). Нестабильная стенокардия непредсказуема и возникает в состоянии покоя. Или ангинозная боль усиливается и возникает при меньшем физическом усилии.
 Обычно она тяжелая и длится дольше, чем стабильная стенокардия, может быть, 20 минут или дольше. Боль не проходит после отдыха или обычных лекарств от стенокардии. Если кровоток не улучшается, сердцу не хватает кислорода и возникает сердечный приступ. Нестабильная стенокардия опасна и требует экстренного лечения.
Обычно она тяжелая и длится дольше, чем стабильная стенокардия, может быть, 20 минут или дольше. Боль не проходит после отдыха или обычных лекарств от стенокардии. Если кровоток не улучшается, сердцу не хватает кислорода и возникает сердечный приступ. Нестабильная стенокардия опасна и требует экстренного лечения. - Вариантная стенокардия (стенокардия Принцметала). Вариантная стенокардия, также называемая стенокардией Принцметала, не связана с ишемической болезнью сердца. Это вызвано спазмом сердечных артерий, который временно уменьшает кровоток. Сильная боль в груди является основным симптомом вариантной стенокардии. Чаще всего это происходит циклами, как правило, в покое и ночью. Боль можно облегчить с помощью лекарств от стенокардии.
- Рефрактерная стенокардия. Эпизоды стенокардии часты, несмотря на комбинацию лекарств и изменения образа жизни.
Симптомы
Сердечный приступ
Сердечный приступ
Сердечный приступ возникает, когда закупоривается артерия, снабжающая сердце кровью и кислородом. Жировые отложения со временем накапливаются, образуя бляшки в сердечных артериях. Если бляшка разрывается, может образоваться тромб, который блокирует артерии, вызывая сердечный приступ. Во время сердечного приступа ткань сердечной мышцы отмирает из-за недостаточного кровотока по сердечным артериям.
Жировые отложения со временем накапливаются, образуя бляшки в сердечных артериях. Если бляшка разрывается, может образоваться тромб, который блокирует артерии, вызывая сердечный приступ. Во время сердечного приступа ткань сердечной мышцы отмирает из-за недостаточного кровотока по сердечным артериям.
Симптомы стенокардии включают боль и дискомфорт в груди. Боль или дискомфорт в груди могут ощущаться как:
- Сжигание
- Полнота
- Давление
- Сжатие
Боль также может ощущаться в руках, шее, челюсти, плече или спине.
Другие симптомы стенокардии включают:
- Головокружение
- Усталость
- Тошнота
- Одышка
- Потливость
Тяжесть, продолжительность и тип стенокардии могут различаться. Новые или другие симптомы могут сигнализировать о более опасной форме стенокардии (нестабильной стенокардии) или сердечном приступе.
Любые новые или ухудшающиеся симптомы стенокардии должны быть немедленно оценены поставщиком медицинских услуг, который может определить, есть ли у вас стабильная или нестабильная стенокардия.
Стенокардия у женщин
Симптомы стенокардии у женщин могут отличаться от симптомов классической стенокардии. Эти различия могут привести к задержке обращения за лечением. Например, боль в груди является распространенным симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
- Дискомфорт в шее, челюсти, зубах или спине
- Тошнота
- Одышка
- Колющая боль вместо давления в груди
- Желудочная (абдоминальная) боль
Когда обратиться к врачу
Если боль в груди длится дольше нескольких минут и не проходит, когда вы отдыхаете или принимаете лекарства от стенокардии, это может быть признаком сердечного приступа. Позвоните 911 или вызовите скорую медицинскую помощь. Доезжайте до больницы самостоятельно только в том случае, если нет другого транспорта.
Если дискомфорт в груди является для вас новым симптомом, важно обратиться к врачу, чтобы определить причину и получить надлежащее лечение. Если у вас диагностирована стабильная стенокардия, и она ухудшается или изменяется, немедленно обратитесь за медицинской помощью.
Если у вас диагностирована стабильная стенокардия, и она ухудшается или изменяется, немедленно обратитесь за медицинской помощью.
Записаться на прием
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем. Нажмите здесь для предварительного просмотра по электронной почте.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности.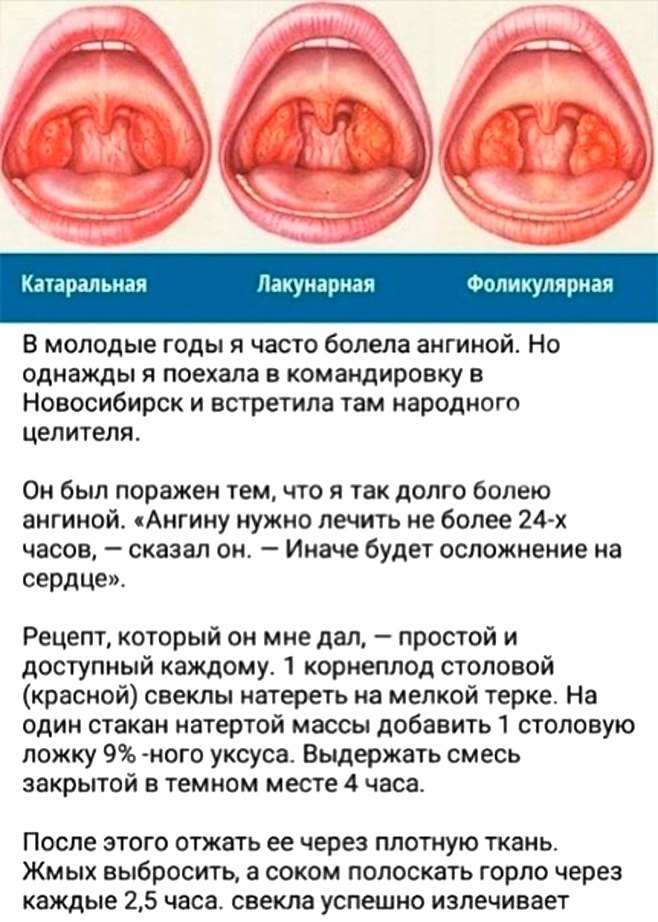 Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Причины
Стенокардия вызывается снижением притока крови к сердечной мышце. Кровь переносит кислород, необходимый сердечной мышце для выживания. Когда сердечная мышца не получает достаточного количества кислорода, это вызывает состояние, называемое ишемией.
Наиболее распространенной причиной снижения притока крови к сердечной мышце является ишемическая болезнь сердца (ИБС). Сердечные (коронарные) артерии могут сузиться из-за жировых отложений, называемых бляшками. Это называется атеросклерозом.
Если бляшки в кровеносном сосуде разрываются или образуется тромб, это может быстро заблокировать или уменьшить поток через суженную артерию. Это может внезапно и серьезно уменьшить приток крови к сердечной мышце.
В периоды низкой потребности в кислороде — например, в состоянии покоя — сердечная мышца все еще может работать с уменьшенным объемом кровотока, не вызывая симптомов стенокардии. Но когда потребность в кислороде возрастает, например, при физических нагрузках, может возникнуть стенокардия.
Но когда потребность в кислороде возрастает, например, при физических нагрузках, может возникнуть стенокардия.
Дополнительная информация
- Спазм коронарных артерий: повод для беспокойства?
Факторы риска
Следующие факторы могут увеличить риск стенокардии:
- Возраст. Стенокардия чаще всего встречается у взрослых в возрасте 60 лет и старше.
- Семейная история болезни сердца. Сообщите своему лечащему врачу, если у вашей матери, отца или любых братьев и сестер есть или были болезни сердца или сердечный приступ.
- Употребление табака. Курение, жевание табака и длительное воздействие пассивного курения могут повредить слизистую оболочку артерий, что приведет к накоплению отложений холестерина и блокированию кровотока.
- Сахарный диабет. Диабет увеличивает риск ишемической болезни сердца, которая приводит к стенокардии и сердечным приступам, ускоряя атеросклероз и повышая уровень холестерина.

- Высокое кровяное давление. Со временем высокое кровяное давление повреждает артерии, ускоряя затвердевание артерий.
- Высокий уровень холестерина или триглицеридов. Слишком много плохого холестерина — липопротеинов низкой плотности (ЛПНП) — в крови может вызвать сужение артерий. Высокий уровень LDL увеличивает риск стенокардии и сердечных приступов. Высокий уровень триглицеридов в крови также вреден для здоровья.
- Другие состояния здоровья. Хроническое заболевание почек, заболевание периферических артерий, метаболический синдром или инсульт в анамнезе увеличивают риск стенокардии.
- Недостаточно упражнений. Малоподвижный образ жизни способствует высокому уровню холестерина, высокому кровяному давлению, диабету 2 типа и ожирению. Поговорите со своим лечащим врачом о типе и количестве упражнений, которые лучше всего подходят для вас.

- Ожирение. Ожирение является фактором риска сердечно-сосудистых заболеваний, которые могут вызвать стенокардию. Избыточный вес заставляет сердце работать тяжелее, чтобы снабжать кровью тело.
- Эмоциональный стресс. Слишком сильный стресс и гнев могут повысить кровяное давление. Всплески гормонов, вырабатываемых во время стресса, могут сужать артерии и усугублять стенокардию.
- Лекарства. Препараты, сужающие кровеносные сосуды, такие как некоторые лекарства от мигрени, могут вызывать стенокардию Принцметала.
- Злоупотребление наркотиками. Кокаин и другие стимуляторы могут вызвать спазмы кровеносных сосудов и вызвать стенокардию.
- Низкие температуры. Воздействие низких температур может вызвать стенокардию Принцметала.
Осложнения
Боль в груди, возникающая при стенокардии, может вызывать дискомфорт при выполнении некоторых действий, таких как ходьба. Однако самым опасным осложнением является сердечный приступ.
Однако самым опасным осложнением является сердечный приступ.
Предупреждающие признаки и симптомы сердечного приступа включают:
- Давление, распирание или сжимающую боль в центре грудной клетки, которая длится более нескольких минут
- Боль, распространяющаяся за пределы грудной клетки в плечо, руку, спину или даже в зубы и челюсть
- Обморок
- Надвигающееся чувство обреченности
- Учащение приступов боли в груди
- Тошнота и рвота
- Постоянная боль в верхней части живота (живот)
- Одышка
- Потливость
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Профилактика
Вы можете помочь предотвратить стенокардию, соблюдая те же изменения образа жизни, которые используются для лечения стенокардии. К ним относятся:
- Не курить.
- Здоровое питание.
- Отказ от употребления алкоголя или его ограничение.

 Человек ощущает слабость, ломоту в мышцах и суставах, головные боли. На миндалинах появляются нагноившиеся фолликулы размером 1–3 мм, которые вскрываются на второй-четвертый день.
Человек ощущает слабость, ломоту в мышцах и суставах, головные боли. На миндалинах появляются нагноившиеся фолликулы размером 1–3 мм, которые вскрываются на второй-четвертый день.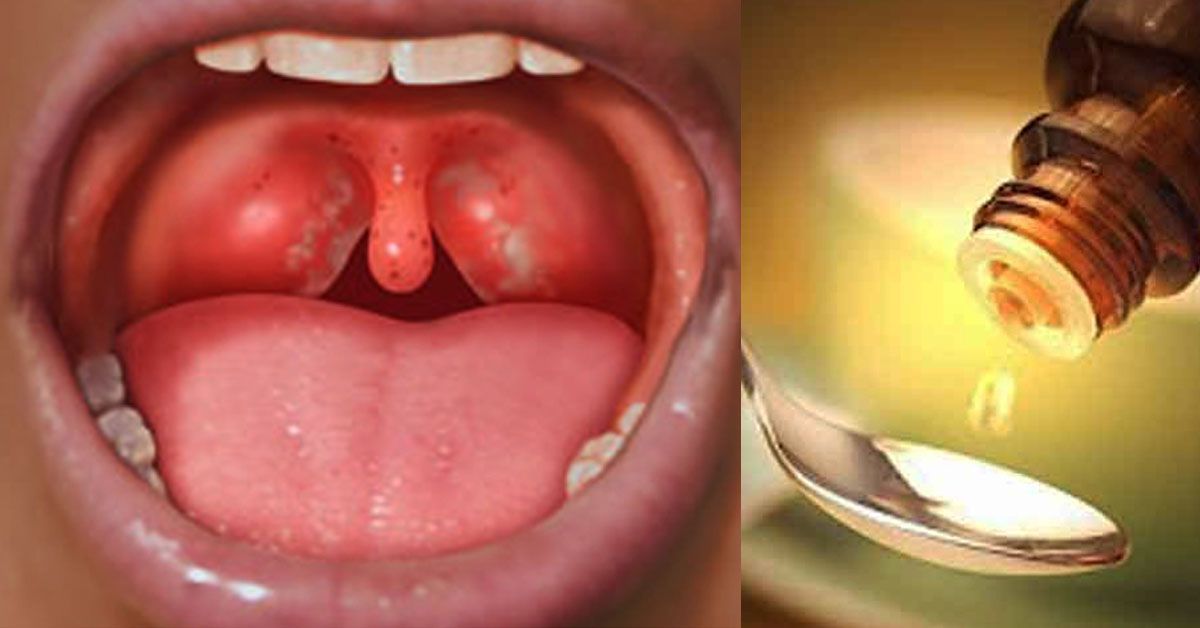 При лечении следует воздействовать на глубокие отделы глотки, поэтому при полоскании рекомендуется запрокидывать голову назад.
При лечении следует воздействовать на глубокие отделы глотки, поэтому при полоскании рекомендуется запрокидывать голову назад.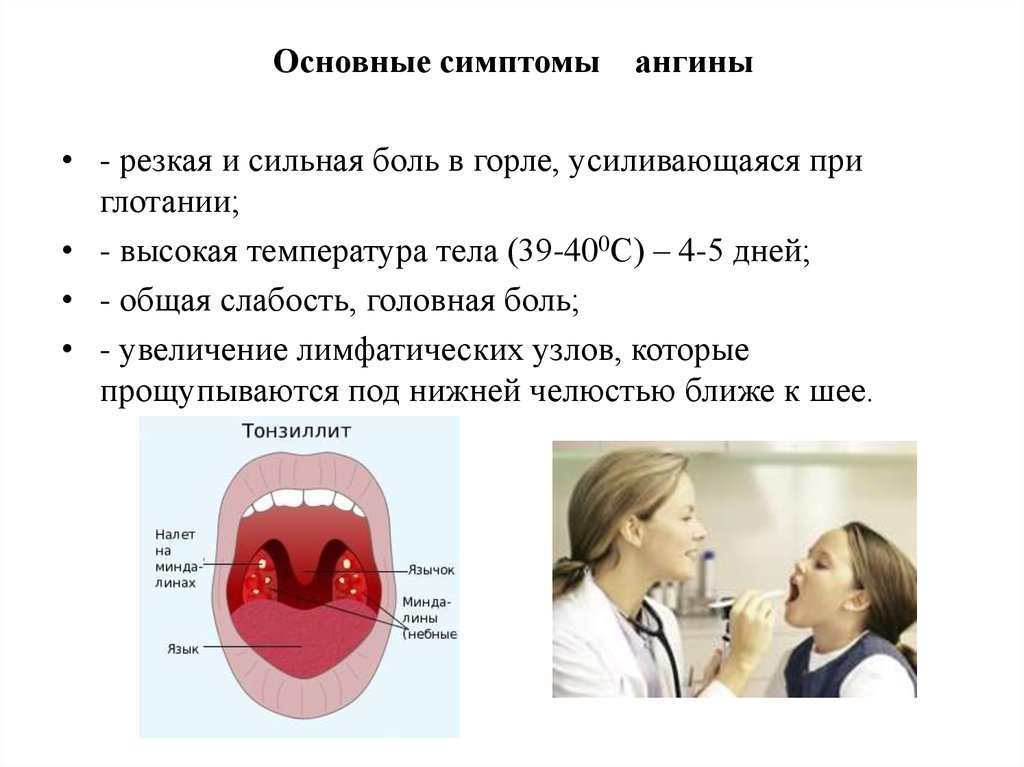 Обычно она тяжелая и длится дольше, чем стабильная стенокардия, может быть, 20 минут или дольше. Боль не проходит после отдыха или обычных лекарств от стенокардии. Если кровоток не улучшается, сердцу не хватает кислорода и возникает сердечный приступ. Нестабильная стенокардия опасна и требует экстренного лечения.
Обычно она тяжелая и длится дольше, чем стабильная стенокардия, может быть, 20 минут или дольше. Боль не проходит после отдыха или обычных лекарств от стенокардии. Если кровоток не улучшается, сердцу не хватает кислорода и возникает сердечный приступ. Нестабильная стенокардия опасна и требует экстренного лечения.