Как правильно питаться при сахарном диабете
Главная / Пациентам / Перечень публикаций / Как правильно питаться при сахарном диабете
Как правильно питаться при сахарном диабете
Сахарный диабет — это серьезное заболевание, которое требует не только лекарственной терапии, но и изменения рациона. Однако это не повод переставать наслаждаться вкусной едой или вовсе объявлять голодовку.
Правильно подобранный рацион позволит избежать ухудшения состояния при диабете первого типа и добиться улучшения здоровья, если диагностирован диабет второго типа.
Основная задача питания при диабете любого типа — контролировать углеводный обмен и не позволять резкого поступления в кровь большого количества глюкозы.
Для этого необходимо:
1. Отказаться от продуктов с высоким гликемическим индексом, которые провоцируют резкий выброс сахара в кровь. Это не значит, что надо исключить из питания все углеводы — некоторые из них, так называемые медленные, наоборот, позволяют диабетику поддерживать столь важный стабильный уровень сахара в крови.
2. Выбирать сладости, содержащие разрешенные для больных диабетом заменители сахара — сорбит, ксилит, сахарин, аспартам, сукралоза и т.д. Подходящие именно вам продукты порекомендует лечащий врач. Больным диабетом не рекомендуются продукты, в которых много сахара: конфеты, шоколад, мороженое, мед, сухофрукты.
3. Перейти на дробное питание. Если разделить дневной рацион на несколько небольших порций, одинаковых по количеству углеводов и калорийности, можно избежать и чувства голода, которое обычно приводит к перееданию и употреблению запрещенных продуктов.
4. Придерживаться разнообразного низкокалорийного рациона. Его энергетическая ценность должна составлять 2300–2500 ккал — за счет исключения сахаросодержащих и жирных продуктов.
Специально для тех, кто страдает диабетом, несколько десятилетий назад разработали специальную систему питания, известную, как Диета № 9, которая после консультации с врачом запросто адаптируется для питания дома.
Эта система питания вполне подходит не только больному диабетом, но и его близким, которые хотят сделать свой образ жизни более здоровым.
| Можно | Нельзя |
|---|---|
| Ржаной, пшеничный, белково-отрубяной хлеб, несдобные мучные изделия, специальный «диабетический» хлеб | Сдобные и сладкие мучные изделия |
| Овощные супы, щи, борщи, окрошки, слабые нежирные мясные и рыбные бульоны с овощами | Крепкие, жирные бульоны, молочные супы с манкой, рисом, лапшой |
| Нежирное мясо и птица, кролик в отварном, тушеном или приготовленном на пару виде | Жирное мясо, гусей, уток, копченое мясо и колбасы, консервы, субпродукты |
| Нежирная рыба — отварная, запеченная. Рыбные консервы в томате или собственном соку | Жирная и соленая рыба, консервы в масле, икра |
| Молоко, кефир, йогурт, нежирный творог, нежирный и несоленый сыр | Сладкие сырки и йогурты, сливки, жирная сметана |
Гречневая, пшенная, перловая овсяная крупы. Бобовые: фасоль, чечевица Бобовые: фасоль, чечевица | Рис, манная крупа, макаронные изделия |
| Овощи, содержащие мало углеводов: капуста, кабачки, баклажаны, помидоры, огурцы, салат | Соленые и маринованные овощи |
| Любые кисло-сладкие фрукты и ягоды | Виноград, изюм, бананы, финики, инжир |
Кроме того, придется совсем отказаться от употребления спиртных напитков. Часть напитков — ликеры, крепленые вина и наливки — содержат опасный при диабете сахар. Кроме того, через некоторое время после употребления любой алкоголь блокирует поступление глюкозы из печени и резко снижает ее уровень в крови, что для больных диабетом опасно.
Диета при диабете достаточно простая и разнообразная. Главное — следить за количеством простых углеводов в продуктах, отказаться от жирной пищи, не переедать и не голодать. И обязательно консультироваться с врачом — ведь только специалист способен вовремя и правильно скорректировать лечебное питание.
Питание при сахарном диабете 1го типа
В своём отношении к рекомендациям по питанию при сахарном диабете пациенты очень часто впадают в две крайности. Одни выходят из кабинета эндокринолога с мыслью, что наступили «чёрные» дни, и продержаться долго на «жёстких» ограничениях вряд ли удастся. То есть, уже заранее настроившись, что будут «грешить». Другие боятся лишний раз съесть яблоко.
Оба подхода не дают возможности должным образом нормализовать сахар
Образование и выброс инсулина в кровь зависит от качества и количества принятой пищи.
Поступившая в кровь глюкоза вызывает секрецию такого количества инсулина, чтобы сахар крови вернулся в норму. Часть глюкозы идёт на энергетические расходы, часть откладывается в виде запасов на будущее – гликогена. Всё, что не использовалось, превращается в жир. Таким образом, у здорового человека поддерживается относительно стабильный уровень гликемии вне зависимости от пищевого рациона.
У пациентов с сахарным диабетом 1 типа отсутствует секреция собственного инсулина.
Поэтому время приёма и энергетическая ценность пищи должны быть привязаны к инъекциям инсулина. Если схема инсулинотерапии правильно подобрана «под пациента» — учтён его рабочий график, физическая активность и тип питания, а приёмы пищи (поступление углеводов в кровь!) совпадают с пиками действия инсулина, то уровень сахара в крови остается стабильно нормальным.
Эндокринолог должен объяснить, когда максимально действует инсулин, как и какие продукты повышают уровень сахара. Часто простое незнание нивелирует плюсы современных инсулинов (аналогов) ультракороткого и длительного действия, изначально хорошо подобранных схем инсулинотерапии.
Планирование меню
В идеале суточная потребность в пище определяется количеством энергии, необходимой для осуществления повседневной деятельности и поддержания оптимального веса. В идеале суточная доза инсулина должна покрыть принятую пищу так, чтобы уровень сахара крови не выходил за пределы нормальных значений.
Изначально доза инсулина рассчитывается в зависимости от веса, исходных значений гликемии, чувствительности к инсулину. Если переедать, то это ведёт к увеличению дозы. Увеличение дозы приводит к перееданию.
Нельзя ограничивать количество углеводов меньше, чем на 50% от общего каллоража.
Это обеспечивает необходимое количество энергии. Иначе организм начнёт использовать другие источники.
В то же время для полного усвоения жира в организме требуется, чтобы количество углеводов в три раза превышало количество жиров. В противном случае происходит неполное сгорание последних, что ведёт к накоплению промежуточных продуктов обмена и развитию кетоацидоза!
Углеводы должны быть правильными! То есть сложными. Углеводы, которые необходимо учитывать:
- Зерновые (хлеб, крупы)
- Фрукты и некоторые сорта овощей (картофель, свёкла, морковь, зелёный горошек)
- Молоко и молочные продукты
- Все остальные виды овощей (кроме перечисленных выше) и зелень мало или совсем не повышают сахар.

Чем медленнее всасываются углеводы из продуктов, тем больше проявляется сахароснижающий эффект каждой единицы инсулина
- На повышение уровня сахара крови влияют следующие пищевые факторы
- количество и вид углеводов в продукте
- содержание балластных веществ
- скорость приёма пищи
- содержание в блюде белков и жиров, которые образовывают с углеводами сложные комплексы – углеводы всасываются медленнее. Важно иметь представление о гликемическом и инсулиновом индексе.
- алкоголь
Не всегда можно точно рассчитать, покроет ли обычная доза инсулина предполагаемое блюдо. Общее представление даёт понимание понятия хлебная единица (ХЕ). Это условная единица измерения количества углеводов в пищевых продуктах.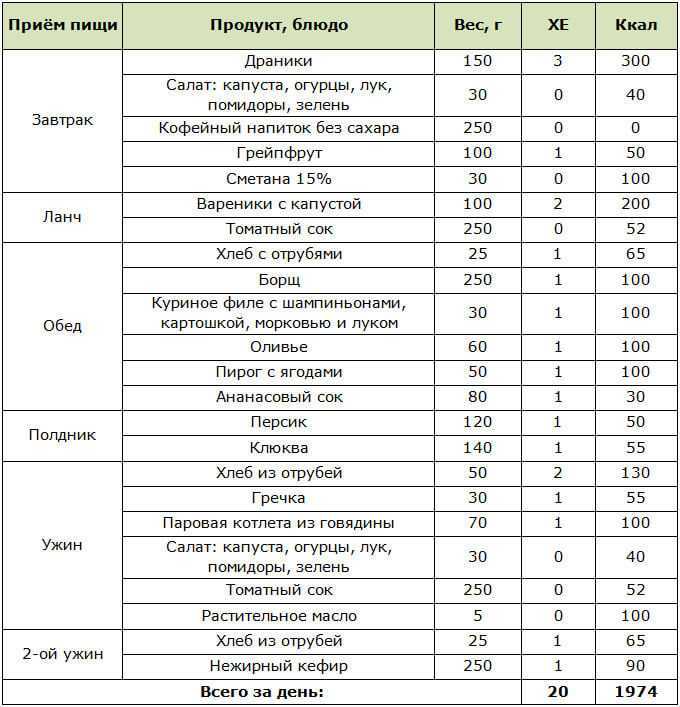 Она равна 10 г углеводов.
Она равна 10 г углеводов.
Следует помнить, что в завтрак на то же количество ХЕ требуется больше инсулина, чем в ужин. На каждую ХЕ нужно 2ЕД короткого инсулина днём, 1,6 ЕД перед ужином.
Использование ХЕ удобно тем, кто делает «подколки» под еду. И необходимо при наличии инсулиновой помпы.
Другими словами, чем идеальнее схема «еда – физическая активность – инсулин», тем «ровнее» сахара. Причины колебаний сахара, тем более значительных, могут быть выяснены только совместными усилиями доктора и пациента. Не обязательно «огрехи» в питании к ним приводят. «Скрытые» гипогликемии, наличие выраженной полинейропатии, заболевания печени и почек – далеко неполный перечень состояний, которые вызывают изменения уровня гликемии. Однако соответствие «еда – инсулин» должно оставаться максимально выверенным.
Диабет и болезни почек: что есть?
Español (испанский)
Один план питания при диабете, другой — при хронической болезни почек (ХБП). Узнайте, как вы можете хорошо питаться для обоих.
Если у вас диабет и ХБП, вы определенно не одиноки — примерно каждый третий взрослый американец с диабетом также имеет ХБП. Правильная диета помогает вашему телу функционировать наилучшим образом, но выяснить, что есть, может быть серьезной проблемой. То, что хорошо для вас в одном плане питания, может не подойти для другого.
Ваш первый шаг: познакомьтесь с зарегистрированным диетологомexternal icon, который прошел обучение как диабету, так и питанию при ХБП. Вместе вы создадите план диеты, чтобы поддерживать стабильный уровень сахара в крови и уменьшить количество отходов и жидкости, с которыми приходится сталкиваться вашим почкам.
Medicare и многие частные страховые планы могут оплатить ваш прием. Спросите, покрывает ли ваш полис лечебное питание (MNT). MNT включает в себя план питания, разработанный специально для вас, которому диетолог поможет вам научиться следовать.
Диеты при диабете и при ХБП во многом схожи, но есть некоторые важные различия. Продолжайте читать основы.
Продолжайте читать основы.
Диета для диабетиков
Здоровая диета для диабетиков очень похожа на здоровую диету для всех: много фруктов, овощей, полезных жиров и нежирных белков; меньше соли, сахара и продуктов с высоким содержанием рафинированных углеводов (печенье, крекеры и газированные напитки, и это лишь некоторые из них). Ваша индивидуальная цель по углеводам зависит от вашего возраста, уровня активности и любых лекарств, которые вы принимаете. Соблюдение плана питания поможет поддерживать уровень сахара в крови в пределах целевого диапазона, что также предотвратит дальнейшее повреждение почек.
Диета для почек
Скажите «нет» растительным добавкам
Травяные добавки небезопасны, если у вас заболевание почек. Некоторые могут повредить ваши почки и даже усугубить заболевание почек. Некоторые витамины также могут вызывать проблемы с почками, и их также следует избегать. Всегда консультируйтесь с врачом, прежде чем принимать какие-либо добавки или витамины.
Соблюдая диету при ХБП, вы избегаете или ограничиваете определенные продукты, чтобы защитить свои почки, а также включаете другие продукты, которые придают вам энергию и поддерживают ваше питание. Ваша конкретная диета будет зависеть от того, находитесь ли вы на ранней или поздней стадии ХБП или находитесь ли вы на диализе.
Продукты, которые следует ограничить
Ешьте меньше соли/натрия. Это хорошее решение для лечения диабета и очень важно для лечения ХБП. Со временем ваши почки теряют способность контролировать баланс натрия и воды. Меньшее количество натрия в вашем рационе поможет снизить кровяное давление и уменьшить накопление жидкости в организме, что характерно для заболеваний почек.
Сосредоточьтесь на свежей домашней пище и ешьте лишь небольшое количество ресторанной еды и упакованных продуктов, которые обычно содержат много натрия. Ищите продукты с низким содержанием натрия (5% или меньше) на этикетках продуктов.
Через неделю или две вы привыкнете к меньшему количеству соли в пище, особенно если вы добавите вкуса трав, специй, горчицы и ароматизированного уксуса. Но не используйте заменители соли, если только ваш врач или диетолог не разрешит вам это делать. Многие из них очень богаты калием, который вам может потребоваться ограничить.
Но не используйте заменители соли, если только ваш врач или диетолог не разрешит вам это делать. Многие из них очень богаты калием, который вам может потребоваться ограничить.
В зависимости от стадии заболевания почек вам также может потребоваться уменьшить количество калия, фосфора и белка в вашем рационе. Многие продукты, которые являются частью типичного здорового питания, могут не подходить для диеты при ХБП.
Фосфор — это минерал, поддерживающий прочность костей и здоровье других частей тела. Ваши почки не могут очень хорошо удалять лишний фосфор из крови. Слишком много ослабляет кости и может повредить ваши кровеносные сосуды, глаза и сердце. Мясо, молочные продукты, бобы, орехи, цельнозерновой хлеб и газированные напитки темного цвета содержат большое количество фосфора. Фосфор также добавляют во многие упакованные продукты.
Правильный уровень калия поддерживает нормальную работу нервов и мышц. При ХБП в крови может накапливаться слишком много калия и вызывать серьезные проблемы с сердцем. Апельсины, картофель, помидоры, цельнозерновой хлеб и многие другие продукты содержат много калия. Яблоки, морковь и белый хлеб содержат меньше калия. Ваш врач может прописать препарат, связывающий калий, который помогает организму избавиться от лишнего калия.
При ХБП в крови может накапливаться слишком много калия и вызывать серьезные проблемы с сердцем. Апельсины, картофель, помидоры, цельнозерновой хлеб и многие другие продукты содержат много калия. Яблоки, морковь и белый хлеб содержат меньше калия. Ваш врач может прописать препарат, связывающий калий, который помогает организму избавиться от лишнего калия.
Съешьте необходимое количество белка . Больше белка, чем вам нужно, заставляет ваши почки работать с большей нагрузкой и может усугубить ХБП. Но и слишком мало тоже не здорово. Белки есть и в животной, и в растительной пище. Ваш диетолог может помочь вам определить правильную комбинацию и количество белка для еды.
Продукты для диабетиков и ХЗП
Ваш диетолог может дать вам множество вкусных идей для здорового питания.
Ниже приведены лишь несколько примеров продуктов, которые могут употреблять люди с диабетом и ХБП. Ваш диетолог может дать вам еще много советов и помочь найти рецепты вкусных блюд:
- Фрукты: ягоды, виноград, вишня, яблоки, сливы
- Овощи: цветная капуста, лук, баклажаны, репа
- Белки: постное мясо (птица, рыба), яйца, несоленые морепродукты
- Углеводы: белый хлеб, рогалики, булочки для сэндвичей, несоленые крекеры, макаронные изделия
- Напитки: вода, прозрачные диетические газированные напитки, несладкий чай
Вот один из способов совместной работы диеты при ХБП и диабета: если вы пьете апельсиновый сок для снижения уровня сахара в крови, переключитесь на полезный для почек яблочный или виноградный сок. Вы получите такое же повышение уровня сахара в крови с гораздо меньшим количеством калия.
Вы получите такое же повышение уровня сахара в крови с гораздо меньшим количеством калия.
Поздняя стадия ХБП
Ваши потребности в питании изменятся при поздней стадии ХБП. Если вы находитесь на диализе, возможно, вам нужно есть больше, особенно белков. Ваш аппетит может измениться, потому что еда отличается на вкус.
Диализ фильтрует кровь так же, как и почки, но работает не так хорошо, как здоровые почки. Между процедурами в организме может накапливаться жидкость. Возможно, вам придется ограничить количество потребляемой жидкости и следить за появлением отеков вокруг глаз, ног, рук или живота.
Уровень сахара в крови может улучшиться на поздних стадиях ХБП, возможно, из-за изменений в том, как ваш организм использует инсулин. Но когда вы находитесь на диализе, уровень сахара в крови может повышаться, поскольку жидкость, используемая для фильтрации крови, содержит большое количество глюкозы (сахара). Вашу потребность в инсулине и других лекарствах от диабета трудно предсказать, поэтому ваш врач будет внимательно следить за вами.
Обратитесь к диетологу
ХБП и диабет меняются со временем, как и ваш рацион. Обязательно проконсультируйтесь с диетологом в соответствии с рекомендациями. Вы получите поддержку и уверенность, необходимые для управления своим питанием, решения любых проблем и сохранения здоровья.
К началу страницы
- CDC’s Division of Diabetes Translation
- Найдите зарегистрированного диетологавнешняя иконка
- Полезная для почек диета и COVID-19внешний значок
- Основы хронического заболевания почек
- Основы диабета
- Руководство по маркировке продуктов питаниявнешний значок
- CDC Diabetes на Facebook
- @CDCDiabetes в Твиттере
Диабет и здоровое питание — Better Health Channel
Диабет можно хорошо контролировать с помощью здорового питания в сочетании с регулярной физической активностью и контролем веса.
Если у вас диабет, рекомендуется придерживаться здорового режима питания, включающего большое количество овощей и бобовых (таких как нут, чечевица, фасоль с низким содержанием соли и фасоль). Включите некоторые углеводы с высоким содержанием клетчатки и низким гликемическим индексом (ГИ), такие как цельнозерновой хлеб, крупы и фрукты, а также некоторые источники нежирного белка и молочные продукты с пониженным содержанием жира. Сократите потребление насыщенных (нездоровых) жиров и добавленных сахаров и отдавайте предпочтение продуктам с низким содержанием соли.
Уменьшение размера порции пищи также может помочь вам поддерживать здоровый вес тела и улучшить контроль уровня глюкозы в крови. Рекомендуется обратиться к диетологу, который сможет вместе с вами разработать схему здорового питания, подходящую именно вам.
Здоровое питание и диабет
Если у вас диабет, здоровое питание может помочь вам:
- поддерживать общее хорошее здоровье
- лучше контролировать уровень глюкозы в крови
- достигать целевого уровня липидов (жиров) в крови
- поддерживать здоровье кровяное давление
- поддержание здоровой массы тела
- предотвращение или замедление развития осложнений диабета.

Здоровое питание для людей с диабетом ничем не отличается от питания для всех остальных. Вам не нужно готовить отдельные блюда или покупать специальные продукты, так что расслабьтесь и наслаждайтесь здоровой едой вместе с остальными членами семьи.
Физическая активность и диабет
Наряду со здоровым питанием большое значение имеет физическая активность. Будьте максимально активны, используя как можно больше различных способов. Стремитесь заниматься физической активностью умеренной интенсивности не менее 30 минут в большинство, если не во все дни недели. Регулярная получасовая физическая активность может помочь:
- снизить уровень глюкозы в крови
- снизить уровень холестерина
- снизить кровяное давление
- уменьшить стресс и тревогу
- улучшить настроение и самооценку
- улучшить качество сна
- увеличить силу мышц и костей.
Если вашей целью является снижение веса, постарайтесь заниматься физическими упражнениями не менее 60 минут в большинство дней недели. Если 30–60 минут физической активности кажутся слишком большими для начала, вы можете разбить их на более мелкие блоки по 10–15 минут в течение дня.
Если 30–60 минут физической активности кажутся слишком большими для начала, вы можете разбить их на более мелкие блоки по 10–15 минут в течение дня.
Активность на сопротивление также настоятельно рекомендуется всем людям, особенно людям с диабетом. Специалист по лечебной физкультуре может помочь вам создать безопасную программу упражнений с отягощениями. Стремитесь выполнять упражнения с сопротивлением не менее двух раз в неделю.
Это может включать:
- упражнения с собственным весом, такие как отжимания, приседания или выпады в домашних условиях
- использование гантелей и эспандеров (таких как Thera-Bands™) для выполнения упражнений на сопротивление дома
- выполнение домашних заданий которые включают подъем, переноску или копание
- посещение тренажерного зала и выполнение упражнений с отягощениями или других упражнений с отягощениями.
Также постарайтесь сократить время, которое вы проводите сидя на работе, дома или и там, и там. Некоторые небольшие действия, которые вы можете выполнять, чтобы сократить количество времени, которое вы проводите сидя в течение дня, включают: 9.0003
Некоторые небольшие действия, которые вы можете выполнять, чтобы сократить количество времени, которое вы проводите сидя в течение дня, включают: 9.0003
- Поднимитесь по лестнице, а не на лифте.
- Припаркуйтесь подальше от пункта назначения и прогуляйтесь пешком.
- Выходите из общественного транспорта на одну остановку раньше и оставшуюся часть пути идите пешком.
- Регулярно вставайте, чтобы попить воды, не реже одного раза в час.
- Делайте какие-нибудь дела, например, гладьте одежду, пока смотрите телевизор.
- Поиграйте с детьми или внуками в парке.
- Встаньте и поговорите со своими коллегами по работе вместо того, чтобы писать им по электронной почте.
Основные рекомендации по питанию при диабете
Если у вас диабет, следуйте простому плану здорового питания, который включает:
- Регулярное питание в течение дня.
- Сделайте овощи основной частью вашего рациона. Стремитесь заполнить как минимум половину своей тарелки некрахмалистыми овощами или салатом как во время обеда, так и во время ужина.

- Возможно, вам придется уменьшить размер порции ваших блюд и закусок, так как переедание может привести к увеличению веса и усложнить лечение диабета.
- Включайте небольшую порцию углеводов с высоким содержанием клетчатки в каждый прием пищи. Примерами продуктов с высоким содержанием углеводов являются цельнозерновой хлеб, крупы (такие как овес, Vita Brits®, All-Bran® и натуральные мюсли), макаронные изделия из непросеянной муки, коричневый рис, лебеда, фрукты и крахмалистые овощи (такие как кукуруза, сладкий картофель и картошка).
- Выбирайте обезжиренные или нежирные молочные продукты. Ищите те, в которых меньше всего добавленного сахара. Греческий йогурт со свежими фруктами — хороший выбор.
- Выбирайте нежирное мясо и его альтернативы, такие как курица и индейка без кожи, рыба, яйца, бобовые (фасоль, чечевица), тофу и орехи.
- Ограничьте потребление вредных (насыщенных) жиров, содержащихся в таких продуктах, как жирные молочные продукты, сливочное масло, сливки, жирное и обработанное мясо, жареные продукты, пирожные, пирожные и продукты, содержащие пальмовое и кокосовое масло.

- Вместо этого замените насыщенные жиры здоровыми ненасыщенными жирами, такими как оливковое, рапсовое или подсолнечное масло, мононенасыщенные или полиненасыщенные маргарины, жирная рыба, авокадо, семена и орехи.
- Жирная рыба полезна для сердца. Старайтесь включать жирную рыбу, такую как лосось (консервированный или свежий), сардины, скумбрию, сельдь или тунец, по крайней мере, 2–3 раза в неделю.
- Сохраняйте выпечку, такую как пирожные и печенье, нарезку и десерты, для особых случаев.
- Избегайте леденцов и сладких напитков (безалкогольных напитков, ликеров, спортивных напитков, ароматизированной воды и энергетических напитков).
- Не добавляйте соль во время приготовления пищи или за столом и сократите употребление продуктов с высоким содержанием соли.
- Используйте травы и специи, чтобы придать вкус вашей еде.
- Ограничьте потребление алкоголя до 2 стандартных порций в день с несколькими днями без алкоголя каждую неделю.

Углеводы и диабет
Углеводы перевариваются в организме с образованием глюкозы в крови, и это то, что ваше тело использует для получения энергии. Количество углеводов в пище оказывает наибольшее влияние на уровень глюкозы в крови.
Регулярно питаясь и равномерно распределяя порции углеводной пищи в течение дня, вы можете поддерживать уровень энергии, не вызывая значительного повышения уровня глюкозы в крови.
Если вы принимаете инсулин или лекарства от диабета, вам также может понадобиться перекусить между приемами пищи. Проконсультируйтесь со своим преподавателем диабета или диетологом, чтобы получить совет и информацию о том, как получить правильное количество углеводов в вашем плане питания.
Гликемический индекс (ГИ) и диабет
Некоторые углеводы выделяют глюкозу в кровоток быстрее, чем другие. Продукты, которые вызывают более медленное повышение уровня глюкозы в крови, описываются как продукты с низким гликемическим индексом (ГИ) и могут быть полезны для контроля уровня глюкозы в крови.
Здоровые углеводные продукты с низким ГИ включают некоторые виды хлеба и злаков с высоким содержанием клетчатки (особенно зернистый хлеб и овес), макаронные изделия, басмати или рис с низким ГИ, лебеду, ячмень, большинство фруктов, бобовые и нежирные молочные продукты.
Старайтесь включать по крайней мере один продукт с низким ГИ в каждый прием пищи. При употреблении в пищу продуктов с низким ГИ по-прежнему важно следить за размерами порций, поскольку большие порции этих продуктов могут привести к повышению уровня глюкозы в крови и увеличению веса.
Некоторые продукты с низким ГИ могут содержать много насыщенных жиров, добавленного сахара и энергии, например мороженое и шоколад. Всегда проверяйте список ингредиентов и энергетическую ценность (калории или килоджоули) упакованных продуктов. Продукты с ГИ 55 и ниже относятся к продуктам с низким ГИ.
ГИ пищевых продуктов является средним, и люди часто реагируют на продукты по-разному. Людям с диабетом рекомендуется самостоятельно контролировать уровень глюкозы в крови до и через 2 часа после начала приема пищи, чтобы определить влияние различных продуктов на их собственный уровень глюкозы в крови.
Потребление сахара и диабет
Люди с диабетом, придерживающиеся здорового питания, могут включать в свой рацион небольшое количество сахара. Тем не менее, сахар следует употреблять как часть питательной пищи. Например, одна чайная ложка меда с простой кашей, консервированными фруктами в натуральном соке и некоторыми видами хлопьев для завтрака с высоким содержанием клетчатки с сухофруктами, такими как натуральные мюсли.
Потребление жиров и диабет
Все жиры обладают высоким содержанием энергии. Употребление в пищу слишком большого количества жиров может привести к увеличению веса, что может затруднить контроль уровня глюкозы в крови и увеличить содержание жиров в крови (холестерина и триглицеридов). Тип жира, который вы едите, также важен. Люди с диабетом имеют более высокий риск развития сердечных заболеваний, поэтому старайтесь есть меньше насыщенных жиров и заменять их более полезными ненасыщенными жирами.
Продукты с высоким содержанием насыщенных жиров включают мясной жир, жирные молочные продукты, сливки, твердые кулинарные жиры (такие как сливочное масло, свиное сало, кофа и топленое масло), масла, такие как пальмовое и кокосовое, и продукты, содержащие эти жиры (например, , жареные продукты, некоторые пирожные и печенье, а также полуфабрикаты).
Когда вы едите жиры, выбирайте в основном ненасыщенные жиры, к ним относятся:
- полиненасыщенные жиры и масла, содержащиеся в подсолнечном, сафлоровом, соевом, кукурузном, хлопковом, виноградном и кунжутном маслах. Также содержится в жирной рыбе, такой как сельдь, скумбрия, сардины, лосось и тунец, а также в орехах, семенах и полиненасыщенных маргаринах (см. этикетку)
- мононенасыщенные жиры и масла – содержатся в каноле и оливковом масле, авокадо, орехах, семенах и маргарины из канолы или оливкового масла.
Потребление белка и диабет
Организм использует белок для роста и восстановления. Большинству людей требуется от 2 до 3 небольших порций мяса или других белковых продуктов в день. Большинство белковых продуктов не влияют напрямую на уровень глюкозы в крови.
Белковые продукты включают нежирное мясо, птицу без кожи, морепродукты, яйца, несоленые орехи, соевые продукты, такие как тофу и бобовые (сушеные бобы и чечевица, нут, смесь из четырех бобов, фасоль). Бобовые также содержат углеводы, поэтому они могут влиять на уровень глюкозы в крови.
Бобовые также содержат углеводы, поэтому они могут влиять на уровень глюкозы в крови.
Примеры порций белковых продуктов с низким содержанием жира включают:
- одну чашку приготовленного колотого гороха, фасоли, чечевицы или других бобовых
- 100 г приготовленной рыбы или других морепродуктов
- 65 г приготовленного нежирного красного мяса
- 80 г вареной птицы без кожи
- 2 яйца (попробуйте приготовить варёное, омлет с нежирным молоком или вареное, а не жареное).
Образец плана питания для здорового питания при диабете
Выбирайте продукты, которые вам нравятся и которые вас удовлетворяют. Включите небольшую порцию углеводистых продуктов в каждый прием пищи или перекус, чтобы помочь контролировать уровень глюкозы в крови. Вы можете съесть основное блюдо за обедом или ужином.
Завтрак
Некоторые варианты завтрака включают:
- 3/4–1 стакана хлопьев для завтрака с высоким содержанием клетчатки с нежирным молоком и одним фруктом
- 1/2 стакана натуральных мюслей или овсяных хлопьев с молоком или греческий йогурт с пониженным содержанием жира
- 2 ломтика тоста из цельного зерна – с тонко намазанным арахисовым маслом, печеной фасолью, помидорами-гриль с авокадо, вареными или вареными яйцами, сыром рикотта и помидорами или сардинами
- вода, чай или кофе.

Легкая закуска
Некоторые варианты легкой закуски включают:
- один бутерброд с цельнозерновым хлебом, или одну булочку, или 6 небольших крекеров с высоким содержанием клетчатки с тонко намазанным авокадо
- много салатных овощей
- 65–80 г нежирных мясо или птица без кожи или 100 г рыбы или других морепродуктов ИЛИ 2 яйца ИЛИ 40 г обезжиренного сыра или 1 чашка вареных бобовых (например, фасоль или чечевица)
- вода, чай или кофе.
Основное блюдо
Некоторые основные блюда включают:
- 1/2–1 чашка вареного риса или макарон или 1–2 небольших картофеля
- много других овощей
- 65–80 г нежирного мяса или птицы без кожи или 100 г рыбы или других морепродуктов, или одна чашка вареных бобовых (таких как фасоль или чечевица)
- вода, чай или кофе.
Перекусы между приемами пищи
Не всем нужно включать перекусы между приемами пищи. Поговорите со своим диабетологом или диетологом, если вы не уверены.





