Желчь в желудке — причины, симптомы и лечение
Статьи
Выявим патологию органов желудочно-кишечного тракта с помощью эндоскопии в течение 35 минут
с использованием Японского оборудования Pentax!
Пахомова Юлия Александровна
15летВрачебный стаж
и опыт работы
Специалист
высокого уровня
Запишитесь сейчас и пройдите диагностику без очереди!
Всего за2 000
Звоните
+7(495) 374-03-53
Запись к доктору!Уточняйте свободное время для записи по телефону
Гастродуоденальный рефлюксЗаболевания желудочно-кишечного тракта являются наиболее распространенной патологией в последнее время. Появляются такие жалобы, как тошнота, рвота, отрыжка, метеоризм и другие. Они свидетельствуют о нарушении работы желудка и кишечника. Причиной неприятных симптомов может стать скопление желчи. Почему в желудке скапливается желчь?
Причиной неприятных симптомов может стать скопление желчи. Почему в желудке скапливается желчь?
Эту патологию называют гастродуоденальным рефлюксом. Нарушается работа органов пищеварительного тракта, меняется давление двенадцатиперстной кишки. При этом дуоденальное содержимое возвращается в полость желудка. При нормальном функционировании пища попадает в ротовую полость и в пищевод, переходит в желудок и в двенадцатиперстную кишку, после чего перерабатывается.
Записаться на прием
Желчь должна перейти из желчных путей после сокращения желчного пузыря и участвовать в процессе пищеварения. Когда желчь все же проникает в желудок, то пациент сразу же ощущает ухудшение состояния, сильные боли и тошноту, неприятный вкус во рту. Поражается слизистая желудка и возникает воспаление Отсутствие лечения в таком случае приводит к язве двенадцатиперстной кишки и к другим осложнениям
Пройдите осмотр у врача, в нашем центре «КДС Клиник» по адресу: Дмитровское ш., д. 81
Причины желчи в желудке
Выделяют множество факторов, которые провоцируют выброс желчи в желудок. В некоторых случаях патология развивается сама по себе при физиологических нарушениях. Гастродуоденальный рефлюкс появляется и как сопутствующая патология при других заболеваниях. Среди причин появления болезни
В некоторых случаях патология развивается сама по себе при физиологических нарушениях. Гастродуоденальный рефлюкс появляется и как сопутствующая патология при других заболеваниях. Среди причин появления болезни
Доброкачественные и злокачественные новообразованияНа приеме у гастроэнтеролога проводится анализ анамнеза заболевания и жалоб пациента. Затем также проводится обследование с помощью осмотра, пальпации и аускультации. При необходимости назначается ультразвуковое и рентгенологическое исследование, процедуры колоноскопии, ректоскопии, гастроскопии, лапароскопии и других методов исследования
Хирургическое вмешательствоПосле перенесенной операции пациент может почувствовать боль в области желудка. Если были затронуты мышечные волокна сфинктера, то желчь автоматически попадает в область желудка и повреждает слизистую ,вызывая воспаление и эрозии
Хронический дуоденитПри хроническом заболевании желудка нарушается работа пищеварительной системы. Больной всегда ощущает дискомфорт после приема пищи, иногда появляется изжога. Воспаление слизистой оболочки двенадцатиперстной кишки сопровождается отечностью слизистой и повышением давления. Заброс желчи в отделы желудка наблюдается достаточно часто
Воспаление слизистой оболочки двенадцатиперстной кишки сопровождается отечностью слизистой и повышением давления. Заброс желчи в отделы желудка наблюдается достаточно часто
БеременностьПри наступлении беременности в организме женщины происходят изменения не только на гормональном фоне, но и в желудочно-кишечном тракте. Наблюдается давление плода на двенадцатиперстную кишку, и желчь выбрасывается в желудок
Хронический панкреатитВоспаление поджелудочной железы нередко возникает на фоне дискинезии желчевыводящих путей и желчного пузыря
Неправильный образ жизниПереедание, курение, злоупотребление алкогольными напитками негативно сказывается на пищеварительном процессе. Рацион, состоящий из фастфудов нередко приводит к формированию рефлюкса желчи
Прием медикаментовПри длительном приеме некоторых медицинских препаратов снижается тонус сфинтеров в пищеварительном тракте .что приводит к развитию рефлюксов
Сбои нервной системыЧасто на фоне депрессий и нервных срывах нарушается работа желудочно-кишечного тракта, что вызывает двигательные нарушения в пищеварительном тракте ,а это в свою очередь приводит к рефлюксам
Необходимо сдать следующие анализы
Для точного выявления причин недомоганий, необходимо сдать некоторые анализы и исследования. Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника.
Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника.
Биохимический анализ кровиУЗИ органов брюшной полостиГастроскопия (ЭГДС)
Учитывая рост онкологических заболеваний за последние годы, в частности рак толстого кишечника, людям после 45 лет и ранее при наличии жалоб, в нашей клинике сможете пройти Колоноскопию (в том числе во сне)
Врачи эндоскописты
Для диагностики причин в первую очередь необходимо обратиться к доктору
Крапчатов Михаил Юрьевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Карцев Алексей Георгиевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Пройдите Гастроскопию и Колоноскопию во сне, за 20 минут (под седацией) и узнайте состояние Вашего ЖКТ за 1 прием!
Сделать ГастроскопиюСделать Колоноскопию
Видеоролики по Гастроскопии и Колоноскопии
Симптомы желчи в желудке
Данная патология сопровождается рядом симптомов, которые тревожат пациента
Тянущие боли в желудкеНарушение пищеварительной системы характеризуется различными болевыми ощущениями в области желудка. При выбросе желчи определить локализацию боли сложно
При выбросе желчи определить локализацию боли сложно
Налет на языке, неприятный привкус во ртуЗаброс желчи в ротовую полость способствует появлению налета на языке
Лечение желчи в желудке
Для лечения данной патологии стоит отказаться от жирной пищи, от мучного и сладкого, включить в рацион витамин С. Пользу оказывают цитрусовые, ягоды, петрушка. Употребляйте большое количество цветной капусты, брокколи, других овощей. Натощак утром нужно съедать сырую свеклу. Включите в рацион растительные жиры, например оливковое масло
При выбросе желчи в желудок стоит питаться много раз маленькими порциями. Обьм одной порции не должен превышать обьем стакана. Переедание только ухудшает состояние больного, даже если речь идет о полезных продуктах
Посетите гастроэнтеролога, который направит Вас на диагностические исследования. Советуем сделать гастроскопию в медицинском учреждении «КДС Клиник». При гастроскопии желчь в желудке можно обнаружить болезнь даже на самой ранней стадии. При желании пациента процедура проходит под седацией – во сне и не приносит дискомфорта. Гастроскопия является наиболее точным и быстрым методом исследования
При гастроскопии желчь в желудке можно обнаружить болезнь даже на самой ранней стадии. При желании пациента процедура проходит под седацией – во сне и не приносит дискомфорта. Гастроскопия является наиболее точным и быстрым методом исследования
Обследование пищевода и желудка проводится с помощью эндоскопа. Гастроскопия длится около пяти минут. Иногда применяют ультразвуковую диагностику, рентгенографию. Необходима сдача анализа на кислотность. Самолечение является небезопасным для здоровья и может усугубить состояние пациента. Врач составит Вам правильное лечение для решение вашей проблемы
Остались вопросы? Звоните, мы обязательно Вам поможем!
+7(495) 374-03-63
Выброс желчи в желудок — причины, симптомы и лечение
Статьи
Выявим патологию органов желудочно-кишечного тракта с помощью эндоскопии в течение 35 минут
Пахомова Юлия Александровна
15летВрачебный стаж
и опыт работы
Специалист
высокого уровня
Запишитесь сейчас и пройдите диагностику без очереди!
Всего за2 000
Звоните
+7(495) 374-03-53
Запись к доктору!Уточняйте свободное время для записи по телефону
Рефлюкс-эзофагитЭто заболевание желудочно-кишечного тракта, которое характеризуется выбросом желчи из желудка в пищевод. Содержимое желудка может достигать ротовой полости. Стенки желудка раздражаются, появляются язвы и изжоги, больной ощущает сильные боли.
Чаще всего патология вызвана воспалительными процессами желчного пузыря и печени. В норме желчь вырабатывается печенью, переходит в желчный пузырь. В желудке смешиваются пищеварительные соки, после чего происходит процесс пищеварения.
Работа сфинктеров нарушается. В желудке накапливается огромное количество желчи, которая негативно влияет на весь организм в целом. Функционирование пищевода и кишечника полностью нарушена, травмируется слизистая оболочка желудка. Приводит к рефлюксу гастриту, к появлению новообразований. Возникают эрозии и язвы, воспаление пищевода.
Заброс желчи вызывает сильную боль в желудке после приема пищи, которую можно сравнить с коликами. Появляется неприятный привкус во рту, отрыжка, метеоризм. При появлении таких признаков стоит срочно обратиться к гастроэнтерологу. При отсутствии лечения болезнь приводит к негативным последствиям.
Записаться на прием
В медицинском учреждении «КДС Клиник» работают высококвалифицированные специалисты, которые помогут Вам в любое время
Пройдите осмотр у врача, в нашем центре «КДС Клиник» по адресу: Дмитровское ш., д. 81
Причины заброса желчи в желудок
Причины данной патологии зависят от способа жизни, от питания. В некоторых случаях выброс желчи не связан с рационом, а проявляется сам по себе.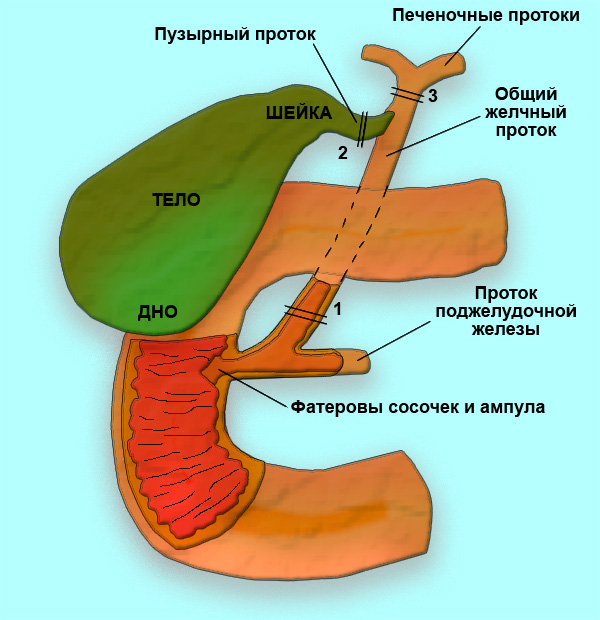
Нарушенный рационУпотребление жирной пищи, сладостей, газированных напитков приводит к нарушению пищеварительного тракта. Также причиной заброса желчи может стать злоупотребление алкоголем, кофе, зеленым чаем. Эти напитки стимулируют желчеотделение
Прием антибиотиковДлительный прием антибиотиков и других сильных лекарственных препаратов отражается на состоянии внутренних органов, приводит к чрезмерному выделению желчи
КурениеКурение влияет не только на работу легких, но и на функционирование кишечника. У курящих наблюдаются проблемы с желчными путями
Усиленные физические нагрузки после приема пищиПосле приема еды диетологи и гастроэнтерологи советуют находиться в лежачем положении на протяжении двадцати минут. Чрезмерные физические нагрузки после приема еды приводят к нарушению желудочно-кишечного тракта, что вызывает сильные боли
БеременностьПри беременности плод давит на внутренние органы. В связи с этим сфинктеры неправильно работают, желчь выбрасывается в желудок
Необходимо сдать следующие анализы
Для точного выявления причин недомоганий, необходимо сдать некоторые анализы и исследования. Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника.
Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника.
Биохимический анализ кровиУЗИ органов брюшной полостиГастроскопия (ЭГДС)
Учитывая рост онкологических заболеваний за последние годы, в частности рак толстого кишечника, людям после 45 лет и ранее при наличии жалоб, в нашей клинике сможете пройти Колоноскопию (в том числе во сне)
Врачи эндоскописты
Для диагностики причин в первую очередь необходимо обратиться к доктору
Крапчатов Михаил Юрьевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Карцев Алексей Георгиевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Пройдите Гастроскопию и Колоноскопию во сне, за 20 минут (под седацией) и узнайте состояние Вашего ЖКТ за 1 прием!
Сделать ГастроскопиюСделать Колоноскопию
Видеоролики по Гастроскопии и Колоноскопии
Записаться на прием
Также выделяют причины патологии, которые связаны непосредственно с проблемами внутренних органов.
 Среди них:
Среди них:- Лишний вес;
- Наличие энтероколитов, которые вызывают вздутие кишечника;
- Недостаточность привратника желудка;
- Проблемы с желчными путями;
- Грыжа в нижних отделах пищевода;
- Асцит, который наблюдается при сердечно-сосудистых заболеваниях и при проблемах с легкими;
- Увеличения двенадцатиперстной кишки;
- Патологии кишечника и органов пищеварения.
Симптомы выброса желчи в желудок
Выброс желчи не проходит бессимптомно. Больного беспокоит изжога после приема пищи. Боль усиливается при движении и при глотании. Во рту появляется горечь и неприятный привкус, жжение гортани. После еды наблюдается отрыжка, рвота, тошнота на протяжении длительного времени. Сопутствующим симптомом называют икоту, метеоризм, газообразование.
В некоторых случаях пациента беспокоит тахикардия, изменения артериального давления, температуры. Появляется холодный пот, озноб, головокружение. Слизистая раздражается, травмируется, на ней размещаются спайки. Приводит к серьезным осложнениям, вызывает рак желудка. Важно вовремя диагностировать болезнь, чтобы вылечить ее на ранних стадиях
Приводит к серьезным осложнениям, вызывает рак желудка. Важно вовремя диагностировать болезнь, чтобы вылечить ее на ранних стадиях
Где диагностировать выброс желчи
Для проведения комплексного обследования организма, для сдачи анализов обратитесь в клинику «КДС Клиник». Вы получите качественное обслуживание от лучших медицинских специалистов по доступной цене.
Для записи на прием к врачу позвоните по телефону и выберите удобное для Вас время.
Медицинское учреждение расположено в городе Москва по адресу Дмитровское ш., д. 81. Частная клиника расположена в удобном районе рядом с метро Алтуфьево
Остались вопросы? Звоните, мы обязательно Вам поможем!
+7(495) 374-03-63
Желчный рефлюкс: методы патогенетической терапии
Авторы: О.Я. Бабак, д.м.н., профессор, директор Института терапии им. Л.Т. Малой АМН Украины, г. Харьков
27.
Желчный рефлюкс – синдром, довольно часто сопровождающий такие распространенные заболевания верхних отделов пищеварительного канала, как функциональные диспепсии, гастроэзофагеальную рефлюксную болезнь (ГЭРБ), хронические гастриты, пептические язвы желудка и двенадцатиперстной кишки. Кроме того, желчный рефлюкс может быть одной из двух основных причин возникновения хронического гастрита типа С (химического) – рефлюкс-гастрита; второй причиной рефлюкс-гастритов являются медикаменты, в частности нестероидные противовоспалительные препараты.
Под желчным или щелочным рефлюксом принято понимать попадание желчи из двенадцатиперстной кишки в выше расположенные органы – желудок, пищевод и даже ротовую полость. Заброс желудочного содержимого в пищевод до определенной степени является нормальным явлением – так называемый физиологический гастроэзофагеальный рефлюкс, а желчный рефлекс рассматривают как патологическое явление.
В физиологических условиях желчь не должна попадать из двенадцатиперстной кишки в вышележащие отделы пищеварительного канала. По высоте желчный рефлюкс может быть дуоденогастральным, дуоденогастроэзофагеальным и дуоденогастроэзофагооральным.
Этиология и патогенез
Дуоденогастральный рефлюкс чаще обусловлен недостаточностью замыкательной функции привратника, хроническим дуоденостазом и связанной с ним гипертензией в двенадцатиперстной кишке. Такие нарушения в большинстве случаев являются результатом анатомических изменений, связанных с оперативным вмешательством. Довольно часто рефлюкс может быть обусловлен развитием функциональных нарушений верхних отделов пищеварительного канала, в частности его моторно-эвакуаторной функции. Эти нарушения часто сопровождают воспалительные и деструктивные изменения слизистой оболочки желудка и двенадцатиперстной кишки (пептические язвы), а также функциональные заболевания (диспептический вариант функциональной диспепсии, синдром раздраженного кишечника по гипомоторному или смешанному типу).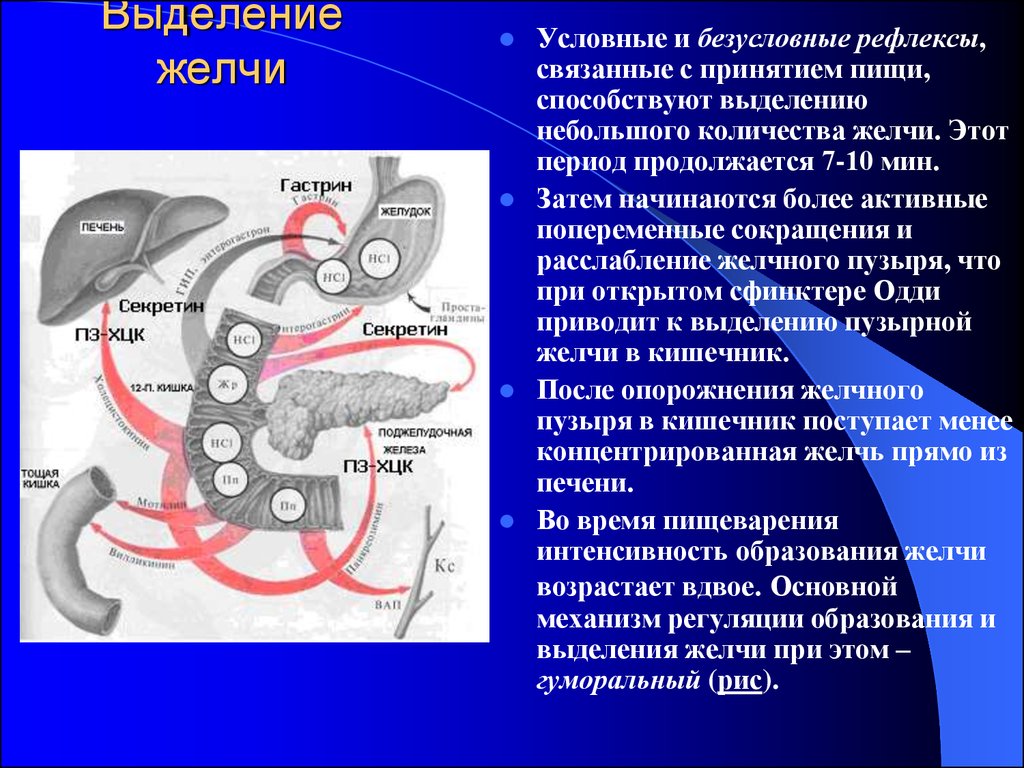
Дуоденогастроэзофагеальный и дуоденогастроэзофагеальнооральный рефлюксы связаны с дополнительным нарушением тонуса и сократительной способности нижнего пищеводного сфинктера. Наиболее часто такие нарушения встречаются при ГЭРБ, органических заболеваниях, изменяющих структуру и функцию нижнего пищеводного сфинктера (грыжи пищеводного отверстия диафрагмы, опухоли, изменения соединительной ткани при системных и эндокринных заболеваниях и др.).
В состав рефлюксата при желчном рефлюксе входят желчные кислоты, дуоденальный сок и панкреатические энзимы, лизолицетин. Компоненты рефлюксата, попадая при рефлюксе на слизистые оболочки желудка и пищевода, вызывают дистрофические и некробиотические изменения поверхностного эпителия этих органов. Постепенно в нем развиваются и усугубляются атрофические изменения, прогрессируют пролиферативные процессы и дисплазия различной степени выраженности, которая в десятки раз увеличивает риск развития рака желудка.
 Наряду с желчным рефлюксатом необходимым условием для повреждения слизистых оболочек желудка и пищевода является наличие соляной кислоты желудочного сока.
Наряду с желчным рефлюксатом необходимым условием для повреждения слизистых оболочек желудка и пищевода является наличие соляной кислоты желудочного сока. При дуоденогастроэзофагеальном рефлюксе дуоденальное содержимое выполняет роль как бы дополнительного (наряду с желудочным содержимым) патогенетического фактора в поражении пищевода. В последние годы все больше данных свидетельствуют о патогенетической роли дуоденального рефлюксата в развитии пищевода Барретта – одного из осложнений гастроэзофагеальной рефлюксной болезни. Специфическим признаком пищевода Барретта является образование специализированной кишечной метаплазии в нижней части пищевода. Пищевод Барретта рассматривается в настоящее время как заболевание с высоким риском развития аденокарциномы пищевода.
Клинические проявления
Клиническая картина при желчном рефлюксе не отличается разнообразием. У большинства больных рефлюкс-гастрит протекает бессимптомно, в ряде случаев возникают боль жгучего характера в надчревной области, тошнота, рвота с примесью желчи, симптомы демпинг-синдрома.
При дуоденогастроэзофагеальном рефлюксе также характерно отсутствие жалоб, вместе с тем изредка могут быть следующие проявления: регургитация пищи, изжога, одино- и дисфагия, горечь во рту, тошнота, рвота желчью, боль за грудиной.
Диагностика
При подозрении на желчный рефлюкс следует учитывать наличие боли и/или ощущения тяжести в надчревной области после еды. Особенно это отмечают больные, перенесшие операции (резекцию желудка, ваготомию, холецистэктомию). Желчный рефлюкс, в том числе и заболевания, которые он вызывает, в частности рефлюкс-гастрит и рефлюкс-эзофагит, могут протекать бессимптомно. В связи с этим инструментальные методы диагностики приобретают особое значение.
Для диагностики дуоденогастрального рефлюкса главным методом является гастродуоденоскопия. Характерными эндоскопическими признаками желчного рефлюкса считаются: очаговая гиперемия, отек слизистой оболочки желудка, желудочное содержимое окрашено в желтый цвет, привратник зияет, из него в желудок порционно поступает желчь. При изучении биоптатов слизистой оболочки желудка выявляют гиперплазию ямочного эпителия, некробиоз и некроз клеток эпителия, отек и полнокровие собственной пластинки без признаков выраженного воспаления, иногда – признаки атрофии.
Для диагностики дуоденогастроэзофагеального рефлюкса используют эндоскопию и многочасовый мониторинг рН пищевода. У некоторых больных при эндоскопии пищевода визуально определяют не только воспалительные и деструктивные изменения его слизистой оболочки, но и характерные изменения, присущие пищеводу Барретта, подтвержденные впоследствии при гистологическом анализе биоптатов, взятых из зоны интереса. Признаков эзофагита у большинства больных может не быть даже при выраженных жалобах.
 Это соответствует наиболее часто встречающемуся клиническому варианту ГЭРБ – неэрозивному. В такой ситуации подтвердить наличие желчного рефлюкса, достигающего пищевода, можно при проведении мониторинга рН пищевода, при котором оценивают частоту и высоту рефлюкса, наличие в течение суток эпизодов щелочного, кислого и/или смешанного рефлюксов.
Это соответствует наиболее часто встречающемуся клиническому варианту ГЭРБ – неэрозивному. В такой ситуации подтвердить наличие желчного рефлюкса, достигающего пищевода, можно при проведении мониторинга рН пищевода, при котором оценивают частоту и высоту рефлюкса, наличие в течение суток эпизодов щелочного, кислого и/или смешанного рефлюксов. В качестве дополнительного метода функциональной диагностики иногда используют полипозиционную рентгеноскопию желудка, при которой характерным признаком рефлюкса является регургитация бария из двенадцатиперстной кишки в желудок и пищевод.
Дифференциальную диагностику при подозрении на желчный рефлюкс следует проводить с кислым гастроэзофагеальным рефлюксом, эзофагеальной карциномой, пептическими язвами верхних отделов пищеварительного канала. Следует особо отметить, что дуоденогастральный рефлюкс часто сопровождает пептические язвы желудка и двенадцатиперстной кишки, когда нарушена моторно-эвакуаторная координация. Однако при заживлении язв и стихании воспаления явления рефлюкса, как правило, проходят.
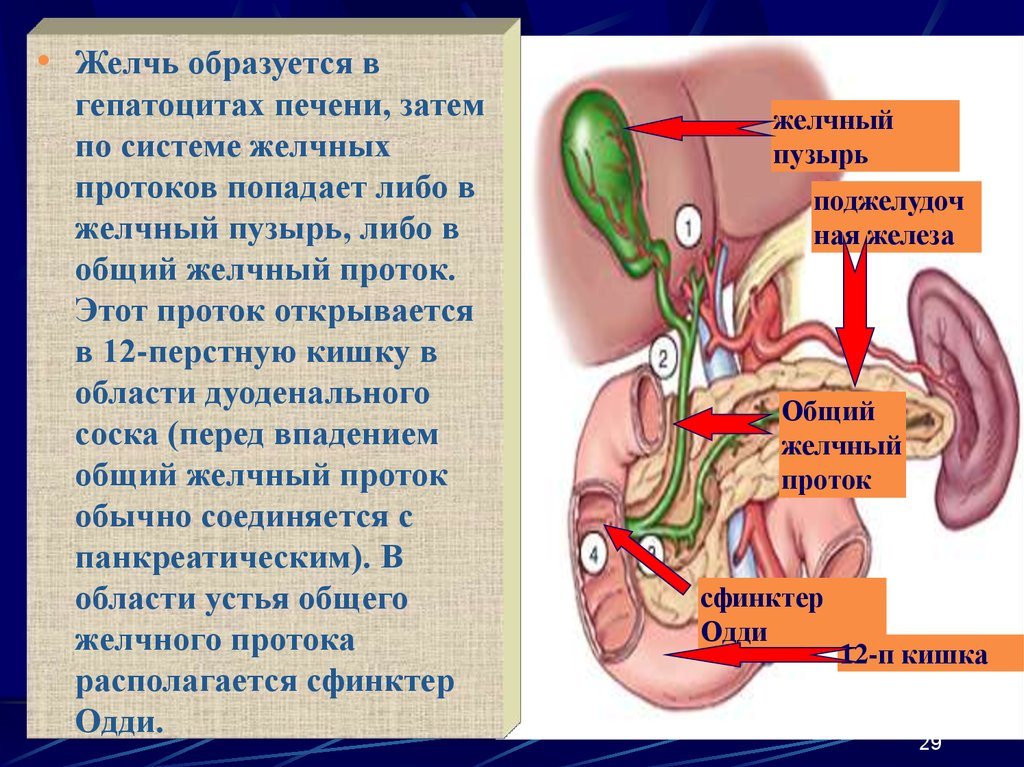
Длительное наличие желчного рефлюкса без адекватной терапии способствует развитию гиперпластических полипов и аденокарциномы желудка и пищевода.
Лечение
Медикаментозное лечение желчного рефлюкса проводят в комплексе с базисной терапией основного заболевания. Оно направлено на нейтрализацию раздражающего действия компонентов дуоденального содержимого на слизистые оболочки желудка и пищевода, а также на обеспечение их адекватного опорожнения и клиренса (очищения).
Для устранения явлений дуоденогастрального рефлюкса используют средства, способствующие ускорению опорожнения желудка и пищевода, повышающие тонус нижнего пищеводного сфинктера. К наиболее эффективным из них относятся прокинетики (метоклопрамид, домперидон). Препараты назначают в среднетерапевтической дозе (10 мг) 3 раза в день. Недостатками прокинетиков являются непродолжительный срок беспрерывного лечения (2-3 недели) и возобновление признаков рефлюкса после отмены препаратов, а также достаточно высокая частота побочных эффектов.
В случаях когда заболевание сопровождается повышенным кислотообразованием, необходимо назначать антисекреторные препараты для ослабления агрессивных свойств соляной кислоты. Предпочтение следует отдавать ингибиторам протонной помпы последних поколений – лансопразолу, пантопразолу, рабепразолу, эзомепразолу в терапевтической дозе 1 раз в день. Ограничением к применению ингибиторов протонной помпы является исходно сохраненная или пониженная желудочная секреция, снижение которой может ухудшить процесс пищеварения.
Для химического связывания желчных кислот и лизолецитина в рефлюксате традиционно используют невсасывающиеся антациды в виде суспензий или геля, которые не снижают выработку соляной кислоты, что особенно важно при сохраненной или пониженной желудочной секреции. Кроме того, антациды обладают цитопротективными свойствами (усиливают выработку муцина и гидрокарбонатов). Это благоприятно действует на слизистую оболочку гастродуоденальной зоны, поскольку продукция последних при желчном рефлюксе снижается. Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).
Невсасывающиеся антациды назначают по 1-2 дозы 3-4 раза в день между приемами пищи и других препаратов. Недостатками лечения этими препаратами являются: необходимость частого приема из-за короткой продолжительности действия (3-4 часа), отсутствие возможности связывания рефлюксата в ночное время; препараты нельзя применять для длительного непрерывного лечения (более 4-6 недель).
В целях цитопротекции рекомендуется сукральфат по 1 г 3-4 раза в сутки между приемами пищи, срок его непрерывного приема может быть более длительным, чем антацидов. Вместе с тем сукральфат не устраняет симптомы рефлюкса и неприятные для пациентов клинические проявления, поэтому его используют только в качестве дополнения к терапии. Для проявления его цитопротективных свойств длительность беспрерывного приема препарата должна составлять 2-3 месяца.
Из вышеизложенного понятно, почему для устранения желчного рефлюкса антисекреторные препараты, прокинетики и антациды, как правило, недостаточно эффективны. В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода.
В качестве стандарта для лечения желчного рефлюкса в настоящее время рассматривают препараты урсодеоксихоловой кислоты, которая обладает свойством изменять пул желчных кислот из токсичных на нетоксичные. Другими словами, под воздействием урсодеоксихоловой кислоты желчные кислоты, содержащиеся в рефлюксате, переходят в водорастворимую форму, которая в меньшей степени раздражает слизистую оболочку желудка и пищевода.
При лечении урсодеоксихоловой кислотой в большинстве случаев полностью исчезают или становятся менее интенсивными такие симптомы, как отрыжка горьким, неприятные ощущения в животе, рвота желчью. Урсодеоксихоловая кислота обладает доказанными противовоспалительными и иммуномодулирующими свойствами, что обусловливает стихание или значительное уменьшение явлений воспаления в слизистых оболочках желудка и пищевода. В связи с этим урсодеоксихоловая кислота при желчном рефлюксе рассматривается как препарат патогенетической направленности.
В исследованиях последних лет показано, что при желчном рефлюксе оптимальной дозой урсодеоксихоловой кислоты следует считать 500 мг в день (по 250 мг в 2 приема). Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.
Минимальное число ограничений для применения и количество побочных эффектов позволяет применять препарат длительно. Курс лечения желчного рефлюкса должен составлять не менее двух месяцев. В Украине оригинальный препарат на основе урсодеоксихоловой кислоты зарегистрирован под названием Урсофальк.
Заключение
Таким образом, желчный рефлюкс, встречающийся довольно часто, представляет собой синдром, который сопровождает ряд заболеваний верхних отделов пищеварительного канала. Желчь и дуоденальное содержимое, являющиеся частью рефлюксата, контактируя со слизистыми оболочками желудка и пищевода, вызывают дополнительные изменения в поверхностном эпителии. Базисная терапия заболеваний, сопровождающихся желчным рефлюксом, должна включать препарат патогенетической направленности – Урсофальк.
- Номер:
- № 3 февраль — Общетерапевтический номер
02. 10.2022
ПсихіатріяТривожний розлад у практиці сімейного лікаря: як розпізнати та безпечно подолати?
10.2022
ПсихіатріяТривожний розлад у практиці сімейного лікаря: як розпізнати та безпечно подолати?
Науково-практична конференція «До Дня медичного працівника (19.06.2022). International‑Conference on Advances in Health and Medical Science 2022 (Міжнародна конференція ICAHMS 2022 з досягнень в області охорони здоров’я та медичних наук)», яка відбулася 30.06.2022-1.07.2022 в Києві, об’єднала провідних науковців і лікарів-практиків різних спеціальностей задля вирішення актуальних питань надання медичної допомоги пацієнтам терапевтичного профілю. У рамках заходу пролунала доповідь професора кафедри внутрішньої медицини Харківського національного університету ім. В.Н. Каразіна, доктора медичних наук Марини Миколаївни Кочуєвої «Тривожний пацієнт на прийомі у сімейного лікаря: як розпізнати та безпечно подолати?»….
27. 09.2022
Терапія та сімейна медицинаХронічні захворювання вен: сучасні можливості терапевтичного ведення пацієнтів
09.2022
Терапія та сімейна медицинаХронічні захворювання вен: сучасні можливості терапевтичного ведення пацієнтів
За своїм фахом лікарі загальної практики часто мають справу з різноманітними захворюваннями, які перебувають на межі хірургічних і терапевтичних спеціальностей, у тому числі в галузі флебології. Відтак, надзвичайно важливим аспектом професійного розвитку лікарів первинної ланки є розширення міждисциплінарних знань шляхом обміну досвідом із провідними фахівцями в галузі судинної хірургії. Пропонуємо читачам інтерв’ю, присвячене недооціненим можливостям сімейного лікаря, лікаря загальної практики у вирішенні проблем хронічних захворювань вен, яке дав нашому кореспонденту завідувач кафедри загальної хірургії Івано-Франківського національного медичного університету, доктор медичних наук, професор Іван Михайлович Гудз….
27. 09.2022
Терапія та сімейна медицинаМолнупіравір у лікуванні COVID-19: дайджест нових досліджень
09.2022
Терапія та сімейна медицинаМолнупіравір у лікуванні COVID-19: дайджест нових досліджень
Молнупіравір у вакцинованих і невакцинованих пацієнтів із COVID‑19 [1] У дослідження ІІ фази AGILE CST‑2 вивчали безпеку й вірологічну ефективність молнупіравіру у вакцинованих і невакцинованих пацієнтів. Дорослих амбулаторних пацієнтів із підтвердженою за допомогою ПЛР інфекцією SARS-CoV‑2 у межах 5 днів від появи симптомів рандомізували 1:1 для отримання молнупіравіру (800 мг двічі на день протягом 5 днів) або плацебо. Первинною кінцевою точкою був час до ПЛР‑негативного мазка; вторинні точки включали зміни титрів вірусу на 5-й день, безпеку та переносимість, клінічне прогресування та суб’єктивні зміни симптомів….
25.09.2022 ПсихіатріяІнновації в лікуванні посттравматичного стресового розладу
Під час або після травматичної події людина відчуває страх. Дихання та серцебиття пришвидшуються, кровообіг до органів збільшується, м’язи напружуються – в такий спосіб організм готується до небезпеки. Із припиненням дії стресового чинника ці відчуття зникають, однак за певних обставин відчуття страху триває протягом тривалого періоду після стресової події. Цей стан називають посттравматичним стресовим розладом (ПТСР), і в умовах воєнного стану він набуває надзвичайного поширення як серед цивільного населення, так і серед військових. Для збереження психічного здоров’я населення лікарю важливо розуміти принципи розвитку та методи впливу при лікуванні цього розладу. Про вплив психологічної травми на функції мозку й особливості терапевтичної стратегії за цієї патології розповідає Джаванбахт Араш, психіатр, нейрофізіолог, ад’юнкт-професор психіатрії Університету Вейна (м. Детройт, США), директор
Клініки досліджень стресу, травми та тривоги….
Дихання та серцебиття пришвидшуються, кровообіг до органів збільшується, м’язи напружуються – в такий спосіб організм готується до небезпеки. Із припиненням дії стресового чинника ці відчуття зникають, однак за певних обставин відчуття страху триває протягом тривалого періоду після стресової події. Цей стан називають посттравматичним стресовим розладом (ПТСР), і в умовах воєнного стану він набуває надзвичайного поширення як серед цивільного населення, так і серед військових. Для збереження психічного здоров’я населення лікарю важливо розуміти принципи розвитку та методи впливу при лікуванні цього розладу. Про вплив психологічної травми на функції мозку й особливості терапевтичної стратегії за цієї патології розповідає Джаванбахт Араш, психіатр, нейрофізіолог, ад’юнкт-професор психіатрії Університету Вейна (м. Детройт, США), директор
Клініки досліджень стресу, травми та тривоги….
Гастроэзофагеальная рефлюксная болезнь. Лечение в Клиническом центре Сеченовского Университета
Доктор Натрошвили А. Г. консультирует и оперирует в gmshospital.ru . Запись на консультацию осуществляется по телефону +7 (495) 781 55 77
Г. консультирует и оперирует в gmshospital.ru . Запись на консультацию осуществляется по телефону +7 (495) 781 55 77
Что такое рефлюкс эзофагит — описание, симптомы и лечение
Рефлюкс эзофагит или не очень удачный перевод англоязычного термина гастроэзофагеальная рефлюксная болезнь(ГЭРБ), это состояние которое возникает у человека когда разрушается антирефлюксный аппарат кардии.
Причины и факторы риска
В норме у здорового взрослого человека и у детей от 1 года, существует целая система, предотвращающая заброс кислого желудочного содержимого в пищевод, основную роль в которой играет связочный аппарат и тонус так называемого нижнего пищеводного сфинкетра. В результате кислое желудочное содержимое и желчь из 12 перстной кишки попадают в пищевод, но в целом ряде случаев возникают состояния когда существующая в норме природная чернильница непроливайка разрушается из-за повышения внутрибрюшного давления, нарушения эвакуации из желудка, переполнения желудка и возникает ситуация когда пищеводно-желудочный переход оказывается не эффективным и желудочное содержимое или желчь обжигают нижнюю треть пищевода. В результате человек начинает ощущать изжогу, а слизистая пищевода повреждается. На ней сначала возникает воспаление (катаральный эзофагаит), оно же прогрессируя, может привести к язвам пищевода (эрозивный эзофагит), которые постепенно заживая могут превратиться в его рубцовое сужение или даже в «пищевод Барретта» причина которого является изменение эпителия. Которое может стать раком пищевода.
В результате человек начинает ощущать изжогу, а слизистая пищевода повреждается. На ней сначала возникает воспаление (катаральный эзофагаит), оно же прогрессируя, может привести к язвам пищевода (эрозивный эзофагит), которые постепенно заживая могут превратиться в его рубцовое сужение или даже в «пищевод Барретта» причина которого является изменение эпителия. Которое может стать раком пищевода.
Симптомы и диагностика РЭ
Таким образом за счет разрушение естественной непроливашки, постепенно формируется все более тяжелый рефлюкс эзофагит, и возникающая дисфагия (3-4 ст.) требующие хирургического лечения. Основным симптомами рефлюкс эзофагита в первую очередь является изжога. Мучительная изжога связанная с горизонтальным положением тела, (особенно после еды) с наклоном туловища, является основной причиной рефлюкс эзофагита. Помимо того, что обжигается сам пищевод, желудочное содержимое и желчь могут забрасывая в легкие, бронхи, раздражать голосовые связки, и даже полость среднего уха вследствие образуются так называемые внепищеводные симптомы, и нередко такой больной достаточно долго наблюдается ЛОР врачами, по поводу мало объяснимой охриплости голоса.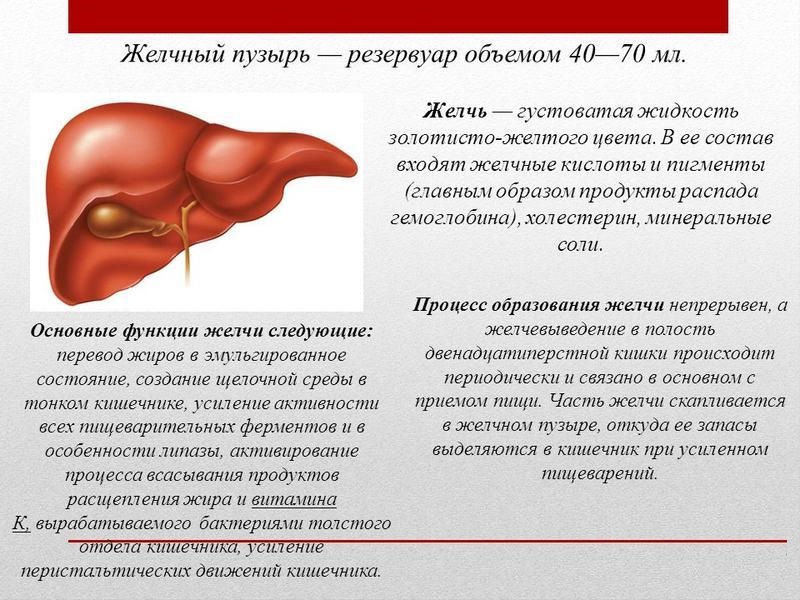 У такого больного развивается хронический бронхит, а в тяжелых случаях даже может развиться бронхиальная астма, связанная с хроническим аспирационным синдромом на фоне постоянного заброса желудочного содержимого в дыхательные пути. Надо подчеркнуть, что на фоне всеобщего переедания и ожирения число больных с рефлюкс все более увеличивается, на сегодняшний день это основное заболевание пищевода с которым сталкиваются врачи. Большинство этих пациентов лечат терапевты, их лечение в первую очередь требует соблюдение не сложных, но обязательных диетических правил, назначение антисекреторных препаратов снижающие агрессивность желудочного сока, прокинетиков — препаратов улучшающие моторику верхних отделов ЖКТ, препаратов увеличивающих тонус нижнего пищеводного сфинктера. Лишь 10 % процентов больных требуют хирургического лечения. Показаниями к операции являются тяжелые осложнения рефлюкс эзофагита такие как эрозийный язвенный рефлюкс эзофагит, формирующая пептическая стриктура пищевода, и пищевод Барретта.
У такого больного развивается хронический бронхит, а в тяжелых случаях даже может развиться бронхиальная астма, связанная с хроническим аспирационным синдромом на фоне постоянного заброса желудочного содержимого в дыхательные пути. Надо подчеркнуть, что на фоне всеобщего переедания и ожирения число больных с рефлюкс все более увеличивается, на сегодняшний день это основное заболевание пищевода с которым сталкиваются врачи. Большинство этих пациентов лечат терапевты, их лечение в первую очередь требует соблюдение не сложных, но обязательных диетических правил, назначение антисекреторных препаратов снижающие агрессивность желудочного сока, прокинетиков — препаратов улучшающие моторику верхних отделов ЖКТ, препаратов увеличивающих тонус нижнего пищеводного сфинктера. Лишь 10 % процентов больных требуют хирургического лечения. Показаниями к операции являются тяжелые осложнения рефлюкс эзофагита такие как эрозийный язвенный рефлюкс эзофагит, формирующая пептическая стриктура пищевода, и пищевод Барретта.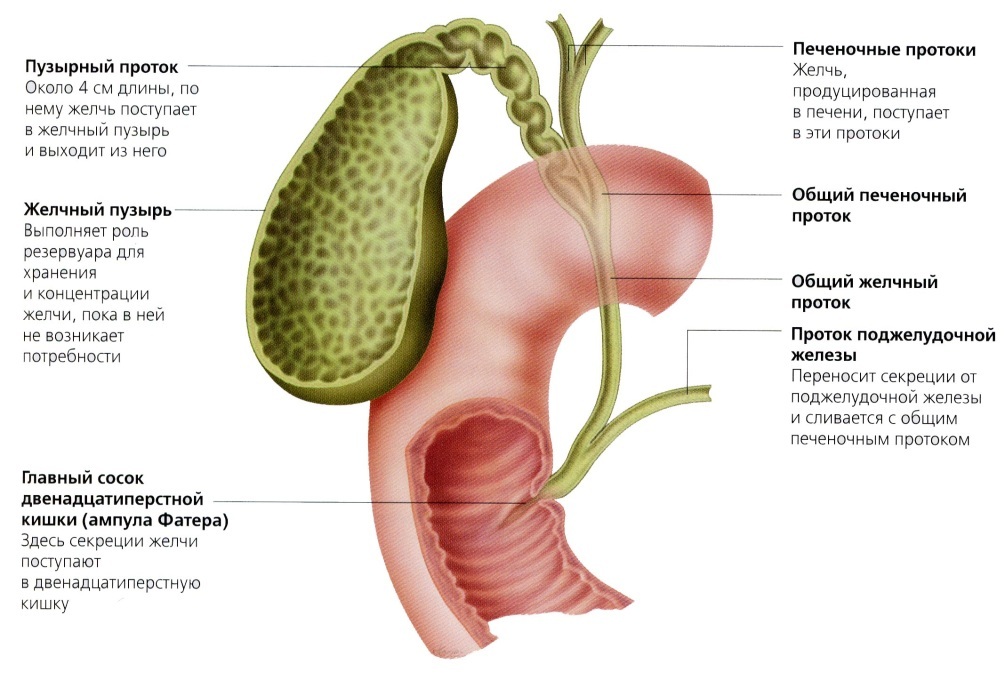 В этих случаях больным имеет смысл выполнить антирефлюксную операцию, восстановить чернильницу непроливайку которая была разрушена за счет образования этого заболевания.
В этих случаях больным имеет смысл выполнить антирефлюксную операцию, восстановить чернильницу непроливайку которая была разрушена за счет образования этого заболевания.
Диагностика
Для того чтобы диагностировать РЭ обычно выполняют ЭГДС, на которой становится видна эрозивная, покрытая нередко язвами поверхность нижней трети пищевода выполняют эзофагоманометрию которая свидетельствует о снижении пропульсивной моторики и тонуса нижнего пищеводного сфинктера, но главным исследованием мы считаем рентгенографию пищевода с барием, которая позволяет зарегистрировать не только рефлюкс контраста в пищевод но увидеть рефлюкс в плоть до дыхательных путей, выявить нередко сопутсвующий этому заболеванию ГПОД, оценить тонус пищевода, и увидеть пропульсивную моторику пищевода, и выявить есть ли рубцовые структуры пищевода. Нередко длительное существующая изжога может в какой то момент смениться ощущениями дисфагии, когда больной ощущает, что пища застревает за грудиной. Это признак формирования рубцового сужения пищевода. Нередким осложнением подобного РЭ говорит о внепищеводных проявлениях резестентные к терапии аритмии сердца, которые связаны с раздражением прилежащего рядом к пищеводу сердца.
Это признак формирования рубцового сужения пищевода. Нередким осложнением подобного РЭ говорит о внепищеводных проявлениях резестентные к терапии аритмии сердца, которые связаны с раздражением прилежащего рядом к пищеводу сердца.
Лечение
Мы выполняем, данные операции лапароскопически, формируя симметричную чернильницу по методу академика А.Ф. Черноусова который являет основоположником антирефлюксных операций в нашей стране, и имеет наибольший опыт повторных операций в мире, но нам приходится оперировать пациентов и из традиционного лапаротомного доступа. Как правило это повторные антирефлюксные операции после неудачно сделанных так называемых «фундопликаций» в других лечебных учреждениях.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ:
Доктор Натрошвили А.Г. консультирует и оперирует в GMS hospital (gmshospital.ru). Запись на консультацию осуществляется по телефону +7 (495) 781 55 77 Стоимость консультации пациентам с сайта sechenov24. ru остается неизменной.
ru остается неизменной.
Лечение желчного пузыря | Клиника «Медлайн» в Кемерово
Несмотря на небольшие размеры, желчный пузырь — важный орган пищеварительной системы. Он выполняет функцию сбора желчи из печени и регуляции ее выделения в двенадцатиперстную кишку, в зависимости от приема пищи.
Функции желчи заключаются в активации пищеварительных ферментов в кишечнике и эмульгировании жиров (процесс измельчения крупных капель жира до более мелких) для облегчения процесса переваривания. Кроме того, в этом органе происходит резорбция (обратное всасывание) в кровь белка, важных солей, аминокислот, а также выделение слизь и особого гормона — холецистокинина.
Холецистокинин (СКК) — это нейропептидный гормон, вырабатываемый слизистой оболочкой кишечника. Он отвечает за: уменьшение выделения соляной кислоты; стимуляцию поджелудочной железы, пищеварительных ферментов, выделения желчи, сокращения желчного пузыря, напрямую связан с расслаблением сфинктеров желчных протоков и стимуляцией блуждающего нерва. Нехватка данного вещества в организме чревата:
Нехватка данного вещества в организме чревата:
- нарушениями в работе желчного пузыря
- нарушением потока желчи в двенадцатиперстную кишку
- нарушением работы ЖКТ в целом
Помимо этого, данный гормон участвует в поддержании спокойствия, регуляции сна, подавлении страха и боли, а также психического напряжения.
Желчный пузырь: интересные факты
- Желчный пузырь вмещает около 50 мл желчи, образующейся в клетках печени, затем по специальным желчным протокам, которые образуют сложную сеть, поступает в желчный пузырь, где храниться вплоть до приема пищи человеком
- Как только пища попадает в 12-перстную кишку, происходит сокращение желчного пузыря, и желчь вместе с поджелудочным соком движется в кишечник
- В сутки у здорового человека может образовываться от 500 до 1000 мл желчи
- В ее составе — вода, желчные кислоты, неорганические вещества, витамины А, В, С, Д, аминокислоты, фосфолипиды, холестерин, билирубин, протеины, слизь и остатки лекарственных препаратов
- Функции желчи: нейтрализация желудочного сока; активизация кишечных и поджелудочных ферментов; препятствование росту вредных бактерий в кишечнике; улучшение перистальтики кишечника; выведение токсических веществ и лекарственных препаратов
Основные патологии желчного пузыря
Желчекаменная (желчнокаменная) болезнь — заболевание желчевыводящей системы, связанное с нарушением билирубинового обмена и холестерина, характеризующееся образованием камней внутри печени, в общем желчном протоке и в желчном пузыре.
По механизму образования выделяют 3 типа камней:
- холестериновые
- пигментные билирубиновые коричневые
- черные
Желчекаменная болезнь может протекать бессимптомно длительное время, иногда проявляясь в виде приступов печеночной колики.
Хронический безкаменный холецистит — это длительный воспалительный процесс, поражающий внутреннюю оболочку пузыря и не сопровождающийся образованием камней.
Основные причины заболевания:
- бактериальная инфекция — кишечная микрофлора (кишечная палочка, энтерококк), стафилококки и стрептококки, протей, палочки брюшного тифа и паратифа, анаэробная микрофлора
- паразитарная инвазия — кошачий сосальщик, лямблии, аскариды
- обратный заброс желчи из кишечника — опасен находящимися в нем поджелудочными ферментами, которые при поступлении в пузырь, начинают переваривать его стенку (данную патологию еще называют химический холецистит)
- аллергии — пищевые и аэрогенные аллергены
- воспалительные заболевания органов пищеварения — особенно отрицательно влияют гепатиты и панкреатиты
- застой желчи
Дискинезия желчевыводящих путей — функциональное заболевание желчевыводящих путей, связанное с изменением тонуса желчного пузыря или протоков.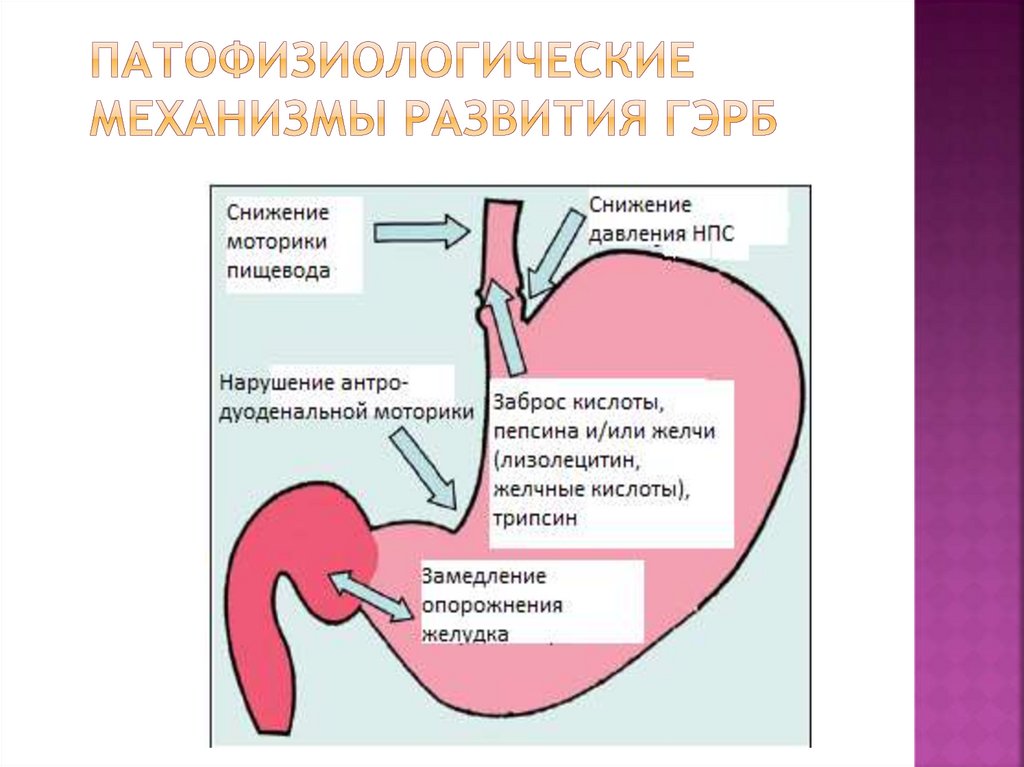 Как правило, сопровождается периодической болью в правом подреберье и диспепсическими расстройствами. Дискинезия возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря различают болевой (гиперкинетический) и диспепсический (гипокинетический) типы заболевания.
Как правило, сопровождается периодической болью в правом подреберье и диспепсическими расстройствами. Дискинезия возникает обычно при постоянных стрессах, психоэмоциональных нагрузках, неврозах. В зависимости от изменения тонуса пузыря различают болевой (гиперкинетический) и диспепсический (гипокинетический) типы заболевания.
Острый холангит — воспалительный процесс в стадии острого обострения, который поражает желчевыводящие протоки. Возникает обычно как осложнение хронического холецистита, ЖКБ или после удаления желчного пузыря. Развитию инфекции способствует застой желчи, сдавливание протоков опухолями, камнями. Выделяют обструктивный, рецидивирующий, бактериальный, вторичный склерозирующий холангиты.
Холецистит — воспаление желчного пузыря. Признаки болезни — боли в правом подреберье тянущего характера, могут усиливаться после еды. Лечение медикаментозное — антибиотики, желчегонные и противовоспалительные препараты.
Холестероз — процесс откладывания в стенках желчного пузыря холестерина, длительное время ничем себя не проявляет. Лечение — диета и режим питания.
Лечение — диета и режим питания.
Полипы — доброкачественная опухоль, протекает бессимптомно, кроме случаев перекрытия выхода из желчного пузыря. Лечение — хирургическое удаление полипов.
Рак желчного пузыря — достаточно редкая патология, в большинстве случаев является исходом хронического воспалительного процесса в органе. Лечение — удаление желчного пузыря и химиотерапия. Выделяют аденокарциному, слизистый, солидный и плоскоклеточный рак. Для рака желчного пузыря характерна высокая злокачественность, раннее метастазирование и прорастание в соседние органы.
Обратите внимание
- Болезни желчного пузыря по частоте занимают 2-е место среди заболеваний печени и желчевыводящих путей и 3-е место всех болезней желудочно-кишечного тракта.
- Что касается возраста, то ими чаще страдают люди старше 50-ти лет, причем женщины подвержены больше мужчин.
Симптомы болезней желчного пузыря
- Боль — локализуется в области подреберья, различной интенсивности (меньше при перегибе желчного пузыря, более выражена при холецистите и камнях, может отсутствовать при полипах).
 Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика
Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика - Тошнота, периодическая рвота, метеоризм (вздутие) и расстройства стула (послабление или склонность к запорам) — эти симптомы нарушения пищеварения связаны с поступлением желчи в кишечник в неполном объеме или изменением ее состава процесс переваривания пищи нарушается
- Горький привкус во рту — сопровождает практически все заболевания печени и желчного пузыря
- Малиновый язык — покраснение языка, специфический симптом различных проблем с печенью или желчевыводящими путями
- Интенсивный цвет мочи — моча становится насыщенно желтой, вплоть до коричневого цвета. Это связано с тем, что при заболеваниях желчного пузыря желчные кислоты частично всасываются в кровь и выводятся с мочой, что придает ей характерное окрашивание
- Светлый кал — в норме коричневый цвет стула обеспечивается наличием в нем желчных кислот, соответственно при уменьшении поступления желчи в кишечник кал становится светлым
- Желтушность кожи и склер (от еле различимой до выраженного желтого окрашивания кожи и склер) — возникает при попадании желчных кислот в кровь из желчного пузыря и оседания их в тканях организма (желтуха)
Диагностика проблем
При появлении вышеперечисленных симптомов кроме осмотра врача необходима лабораторная и инструментальная диагностика.
В медицинском центре «Медлайн» к услугам пациентов:
- Клинический анализ крови — для выявления воспалительного процесса в организме, при котором происходит повышение СОЭ (скорость оседания эритроцитов) и количества лейкоцитов
- Дуоденальное зондирование — это информативный диагностический тест, при котором в двенадцатиперстную кишку вводится тонкая трубка (зонд) и через нее собирается желчь для исследования в лаборатории. Так определяется химический состав желчи, воспалительные элементы (появляются лейкоциты и слизь), атипические клетки при опухолевых процессах. Также проводится бактериальный посев желчи на питательные среды с целью выявления возбудителя инфекции
- Ультразвуковое исследование (УЗИ) органов брюшной полости — этот метод обследования визуализирует желчный пузырь, его перегиб, толщину стенок желчного пузыря, расширение общего желчного протока, наличие камней, полипов и т.д.
- Тонкоигольная биопсия — под ультразвуковым контролем в желчный пузырь вводят тонкую иглу, которой берется кусочек ткани для анализа.
 Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки
Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки - Рентгенологическое исследование с контрастным веществом — внутривенно вводится контрастное вещество. Далее оно вместе с клетками печени выводится и скапливается в желчном пузыре. Это позволяет оценить размер пузыря и изменение формы (деформацию)
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) — лучевое послойное исследование тканей и органов, показывает даже мелкие небольшие опухоли, полипы и камни (включения) и изменения в них
Лечение заболеваний желчного пузыря
Лекарственная терапия, назначаемая в отделении гастроэнтерологии клиники «Медлайн» является комплексной — с учетом причины заболевания и патологических изменений. Существуют основополагающие принципы, которых здесь придерживаются в лечении всех заболеваний желчного пузыря.
Этиотропная терапия — направлена на полное устранение причины заболевания. Для этого используются антибиотики при холецистите, хирургическое лечение при желчнокаменной болезни, полипах и опухолях желчного пузыря.
Патогенетическая терапия — используется для восстановления функции желчного пузыря (спазмолитики при гиперкинетическом типе дискинезии), снижение интоксикации организма при холецистите и опухолях. Для улучшения пищеварения используются ферментативные препараты с желчными кислотами (мезим).
Симптоматическая терапия — лечение, направленное на уменьшение неприятных ощущений и дискомфорта, обезболивающие (кетанов, анальгин) и противовоспалительные (парацетамол) препараты, спазмолитики (но-шпа, дротаверин) или их комбинации (ношпалгин, спазмалгон).
Диета. Диета при заболевании желчного пузыря заключается в минимизации вредного влияния пищи на работу желчного пузыря. Для этого используется стол №5 по Певзнеру, при котором исключаются жирные сорта мяса и птицы (свинина, утка), наваристые бульоны (усиливают сокращение стенок желчного пузыря).
Желательно употреблять в пищу нежирные сорта мяса (говядина, кролик), птицы (курица), рыбу (предпочтительно речную рыбу), кисломолочные продукты, овощи и фрукты. Важным также является процесс приготовления пищи, нельзя ее жарить, коптить. Все блюда готовятся на пару или тушением.
Важным также является процесс приготовления пищи, нельзя ее жарить, коптить. Все блюда готовятся на пару или тушением.
Питание. Очень важным фактором при проблемах с желчным пузырем является не только то, какую пищу можно есть, а какую нельзя, но и то, как и когда принимать пищу. Наиболее оптимальным является 5-тиразовое питание небольшими порциями, последний ужин не менее, чем через 2 часа до сна. Перекусы на ходу и питание всухомятку недопустимы.
Основные гастроэнтерологические заболевания: симптомы, диагностика, лечение
Нешик Наталья Валерьевна – врач, который влюблен в гастроэнтерологию и постоянно совершенствуется. Все, что возможно изучить для своей работы, она освоила: диетологою, гельминтологию, гепатологию, ультразвуковую диагностику.
— Наталья Валерьевна какие жалобы у больных, которые чаще всего к вам обращаются?
— Пациенты обращаются к гастроэнтерологу с жалобами на боль в желудке, тошноту, горечь во рту, склонность к запорам или поносам. Мы не можем пациенту сразу ставить диагноз. Хотя часто по жалобам и пальпаторном и визуальном осмотре можно поставить предварительный диагноз. Каждое заболевание должно быть подтверждено дополнительными методами исследования, лабораторными методами.
Мы не можем пациенту сразу ставить диагноз. Хотя часто по жалобам и пальпаторном и визуальном осмотре можно поставить предварительный диагноз. Каждое заболевание должно быть подтверждено дополнительными методами исследования, лабораторными методами.
Очень распространенное заболевание — это гастрит, потому что пациенты в основном работают или учатся, нерегулярно питаются, еда или фаст фуд, или очень большие промежутки между приемами пищи. Желудок и вообще весь кишечно-желудочный тракт любит регулярность, приемы пищи часто и небольшими порциями, желательно чтобы пища была вареная и теплая, более здоровая для желудка пища без консервантов, ароматизаторов, специй.
Если прибегнуть к нетрадиционной медицине, то наиболее здоровое принятие пищи с 7 по 9 часов утра – это время желудка. С 9 по 11 — время поджелудочной железы, а с 13 до 15 — время тонкого кишечника. Это время, когда организм готов активно переваривать и воплощать в необходимую энергию для жизни. Частый прием пищи дает возможность регулярно высвобождаться желчи, это предотвращает застой желчи, образование полипов и камней. Также высвобождении желудочного и поджелудочного секрета часто и малыми порциями более физиологичное и естественное для человека. Большие промежутки времени между едой, голод вообще — это стресс.
Частый прием пищи дает возможность регулярно высвобождаться желчи, это предотвращает застой желчи, образование полипов и камней. Также высвобождении желудочного и поджелудочного секрета часто и малыми порциями более физиологичное и естественное для человека. Большие промежутки времени между едой, голод вообще — это стресс.
Любые проблемы с органами и все перечисленные патологические изменения приводят к желчнокаменной болезни. Кстати, желчнокаменная болезнь — это проблема молодого возраста в наше время. Если раньше к нам обращались люди преклонного возраста, то сейчас эта болезнь помолодела. Употребление пищи на ночь не полезно. Силы организма направлены совсем на другое, горизонтальное положение затрудняет правильную перистальтику, нарушается работа дыхательной и сердечно сосудистой системы.
Я обращаю особое внимание на возможность глистной инвазии. Пациенты могут иметь глистные инвазии, которые также провоцируют застойные явления в желчном пузыре. Пациенты могут иметь дисбактериоз кишечника. Дисбактериозы кишечника провоцируют стеатоз печени, заболевания мочеполовой системы. Ни один врач визуально диагноз «гастрит» не поставит, нужна полноценная диагностика. Назначается гастроскопия, но диагноз «гастрит» желательно ставить только после проведенной биопсии. Гастриты очень часто на сегодняшний день провоцируются хеликобактерной инфекцией. Это бактерия не простая, выделяет аммиак, разрушает слизистую желудка. Эта бактерия может жить в организме без симптоматики десятки лет. Нет точной диагностики этой инфекции ни у нас, ни за рубежом. Хеликобактерная инфекция есть у 90 % людей, но ее надо лечить в том случае если она нарушает работу желудка и приводит к заболеваниям. На первом этапе у пациента может быть повышенная кислотность, какой-то дискомфорт в желудке. В дальнейшем, когда бактерия распространяется по всему желудку, и занимает пилорический отдел, жалобы пациента могут уменьшаться. У пациента исчезает изжога.
Пациенты могут иметь дисбактериоз кишечника. Дисбактериозы кишечника провоцируют стеатоз печени, заболевания мочеполовой системы. Ни один врач визуально диагноз «гастрит» не поставит, нужна полноценная диагностика. Назначается гастроскопия, но диагноз «гастрит» желательно ставить только после проведенной биопсии. Гастриты очень часто на сегодняшний день провоцируются хеликобактерной инфекцией. Это бактерия не простая, выделяет аммиак, разрушает слизистую желудка. Эта бактерия может жить в организме без симптоматики десятки лет. Нет точной диагностики этой инфекции ни у нас, ни за рубежом. Хеликобактерная инфекция есть у 90 % людей, но ее надо лечить в том случае если она нарушает работу желудка и приводит к заболеваниям. На первом этапе у пациента может быть повышенная кислотность, какой-то дискомфорт в желудке. В дальнейшем, когда бактерия распространяется по всему желудку, и занимает пилорический отдел, жалобы пациента могут уменьшаться. У пациента исчезает изжога. Иногда бывают поносы, вздутие, но при этом пациент чувствует себя лучше. Когда снижается кислотность, бактерия проникает в глубокие слои кишечника, в результате возникает атрофия. Атрофия — ситуация пограничного состояния. Когда пациент глотает зонд при атрофическом гастрите, хеликобактер не всегда обнаруживается. Тогда у нас есть специальные тесты, благодаря которым определяется атрофический гастрит. В таких случаях хеликобактер определяется по крови. Бывают ситуации, когда хеликобактер невозможно определить по крови. В таком случае трехкратно проводим диагностику: по дыхательному тесту, по калу, мазку с зубов, иногда назначаются уреазые тесты.
Иногда бывают поносы, вздутие, но при этом пациент чувствует себя лучше. Когда снижается кислотность, бактерия проникает в глубокие слои кишечника, в результате возникает атрофия. Атрофия — ситуация пограничного состояния. Когда пациент глотает зонд при атрофическом гастрите, хеликобактер не всегда обнаруживается. Тогда у нас есть специальные тесты, благодаря которым определяется атрофический гастрит. В таких случаях хеликобактер определяется по крови. Бывают ситуации, когда хеликобактер невозможно определить по крови. В таком случае трехкратно проводим диагностику: по дыхательному тесту, по калу, мазку с зубов, иногда назначаются уреазые тесты.
В каких случаях обязательно надо лечить хеликобактер?
Хеликобактерная инфекция лечится в таких случаях:
- если у пациента есть язвенная болезнь;
- атрофический гастрит;
- диспепсия неясного происхождения;
- в анамнезе есть родственники больные раком желудка;
- перед операцией, связанной с раком желудка.

Рекомендуем лечение и близких людей, если есть контакт со слюной. Хеликобактерная инфекция передается только со слюной. Язвенная болезнь Хеликобактер — это основной фактор, что приводит к язвенной болезни. На сегодня особенно у молодых людей не всегда болезнь протекает с классическими симптомами: ночные боли, боли после 30 мин после питания. Когда к нам приходят с болями в желудке, мы сразу назначаем диагностику, поскольку язвенная болезнь может проходить атипично. Детки после 7-ми лет могут тоже болеть этой болезнью. Мы должны отправлять ребенка на гастроскопию, чтобы посмотреть, нет ли атрофии, нет ли язвенного дефекта. Лечение медикаментозное. Хирургическое вмешательство назначается только тогда, когда есть кровотечение в желудке, язвенная болезнь пищевода. Лечение занимает от 14 до 30 дней. Болезнь у всех пациентов лечится прекрасно, эффективность терапии высокая, рецидивов может и не быть.
Профилактика заболеваний
Часто болезни кишечно-желудочного тракта протекают хронически с обострениями.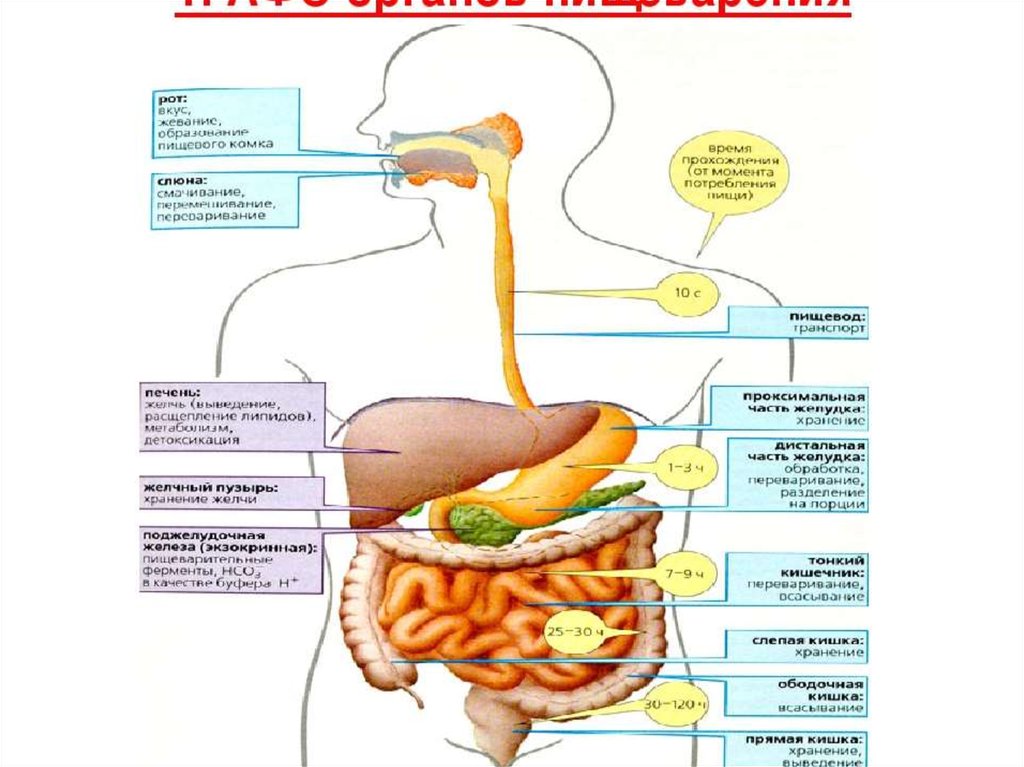 Гастродуодениты, гастриты, любые заболевания желудочно-кишечного тракта обостряются в весенне-осенний период. Но сейчас заболевания протекают атипично. В наше время очень большой процент стрессовых гастродуоденитов и язвенных болезней. Сильные перегрузки организма, пациент может переедать или у него могут быть сопутствующие заболевания, которые усугубляют и вызывают заболевания желудочно-кишечного тракта. Профилактика — это периодическое обследование у врача. При необходимости нужно проходить гастроскопию, проверять слизистую желудка, восстановить нормальное питание.
Гастродуодениты, гастриты, любые заболевания желудочно-кишечного тракта обостряются в весенне-осенний период. Но сейчас заболевания протекают атипично. В наше время очень большой процент стрессовых гастродуоденитов и язвенных болезней. Сильные перегрузки организма, пациент может переедать или у него могут быть сопутствующие заболевания, которые усугубляют и вызывают заболевания желудочно-кишечного тракта. Профилактика — это периодическое обследование у врача. При необходимости нужно проходить гастроскопию, проверять слизистую желудка, восстановить нормальное питание.
Здоровое питание должно быть дробним и каждые 3 часа. У нас много людей питаются неправильно. Большую порцию еды орган переварить не может, непереваренная пища начинает бродить и гнить. В таких случаях возникает явление дисбактериоза. В питании должны быть свежие овощи и фрукты, то есть природная клетчатка, которая дает возможность кишечнике выращивать здоровую микрофлору, адсорбировать токсичные вещества, быстро выводить каловые массы. Если у пациента неправильное питание, кишечная флора будет обедненная, она не может переваривать пищу. Обязательно нужно употреблять кисло-молочные продукты. Мы включаем в рацион искусственную клетчатку при необходимости. При недостаточном уровне воды каловые массы будут тугими, поэтому нужно выпивать достаточно воды в день. Пациент должен достаточно двигаться, сидячий образ жизни приведет к тому, что перистальтика кишечника будет нарушена, тонус мышц живота будет низким, обмен веществ замедляется. Такие пациенты к тому же склонны к геморрою, анальным трещинам. Перистальтика кишечника— это важная составляющая.
Если у пациента неправильное питание, кишечная флора будет обедненная, она не может переваривать пищу. Обязательно нужно употреблять кисло-молочные продукты. Мы включаем в рацион искусственную клетчатку при необходимости. При недостаточном уровне воды каловые массы будут тугими, поэтому нужно выпивать достаточно воды в день. Пациент должен достаточно двигаться, сидячий образ жизни приведет к тому, что перистальтика кишечника будет нарушена, тонус мышц живота будет низким, обмен веществ замедляется. Такие пациенты к тому же склонны к геморрою, анальным трещинам. Перистальтика кишечника— это важная составляющая.
Застои в желчном пузыре
Очень частый сейчас диагноз – это застой желчи. Это происходит из-за нерегулярного питания, эмоциональных стрессов, часто бывает врожденная деформация желчного пузыря, или пониженный тонус гладкой мускулатуры. В таком случае раз в полгода делают УЗИ и принимают специальные препараты. Некоторые пациенты используются такой метод, как слепое зондирование. Я не рекомендую, потому что причиной застойных явлений могут быть серьезные болезни. Пациенты гонят желчь — получают приступ панкреатита. Если же нет жалоб, пациент может использовать метод слепого зондирования на свою ответственность. Не зная анамнез, в желчном может быть камень, любая желчегонное терапия может перекрыть в таком случае отток желчи. Только при отсутствии сопутствующих болезней можно использовать метод слепого зондирования.
Я не рекомендую, потому что причиной застойных явлений могут быть серьезные болезни. Пациенты гонят желчь — получают приступ панкреатита. Если же нет жалоб, пациент может использовать метод слепого зондирования на свою ответственность. Не зная анамнез, в желчном может быть камень, любая желчегонное терапия может перекрыть в таком случае отток желчи. Только при отсутствии сопутствующих болезней можно использовать метод слепого зондирования.
Вздутие живота
Вздутие —как правило это следствие какого-то заболевания. Как результат некачественного переваривания пищи развивается дисбактериоз, заболевания желудка. Причинами вздутия живота бывают нервные факторы, соматические заболевания. Но следует заметить, что синдром раздраженного кишечника может ставить диагноз врач после полного обследования. За этим диагнозом может маскироваться серьезное заболевание. Если у пациента действительно синдром раздраженного кишечника, назначаются специальные препараты, которые сорбируют эти газы, назначаются пробиотики.
Запоры
Запоры на сегодня — это ситуация, которая встречается очень часто. Запоры могут быть функциональными, что связано с тем, что пациент плохо питается, у него есть проблема с атонией кишечника, но это может быть как симптом заболевания, особенно при проблемах с щитовидной железой. Также причинами могут быть проблемы с желчным пузырем, глистная инвазия, лямблии, психосоматика. Запоры бывают также и у детей. Ребенок терпит, не может сходить в туалет. В старческом возрасте, кишечник становится атоническим, эластичность кишечника нарушается, люди становятся склонными к запорам. При запорах рекомендуется пить много жидкости, употреблять клетчатку. Бывают случаи, когда запор вызывается опухолями.
Запах изо рта — это чаще всего проблема молодого возраста. Причины какосмии — проблемы носа и горла (хронические), заболевания зубов, грыжи, дивертикулы, гастриты, проблема желчного пузыря, глистные инвазии, дисбактериоз, проблема с поджелудочной. Самое главное для пациента полная и качественная диагностика. Каждое заболевание маскирует более серьезное заболевание. Начинать обследование нужно со стоматолога, далее отоларинголога, потом гастроэнтеролога.
Гепатиты
Самое главное для пациента полная и качественная диагностика. Каждое заболевание маскирует более серьезное заболевание. Начинать обследование нужно со стоматолога, далее отоларинголога, потом гастроэнтеролога.
Гепатиты
Гепатит А — это заболевание, которое встречается очень часто, передается фекально-оральным путем. Инкубационный период может быть до месяца, заболевание может протекать довольно неспецифически. Бывают заболевания, которые протекают как грипп. Мы активно лечим грипп, в дальнейшем появляется желтуха, светлый кал, темная моча. И только тогда мы говорим, что у пациента Боткина. Но бывают и безжелтушные формы. Гепатит А может протекать в трех формах. Легкая степень может лечиться амбулаторно. Средне-тяжелая и тяжелая — в стационаре. Назначаются специальные препараты. Никаких осложнений при правильном лечении гепатита А не бывает. После того как пациент переболел гепатитом А, пациент должен наблюдаться по поводу полипов и камней желчного пузыря, так как желчь может сгущаться. Такие пациенты должны периодически проводить желчегонное терапию. Гепатит А не приводит к хронизации, но пациент должен за собой следить, заболевание будет накладывать отпечаток на состояние печени и желчного пузыря. Нужно регулярно питаться, не употреблять алкоголь или употреблять в ограниченном количестве без жирного и острого.
Такие пациенты должны периодически проводить желчегонное терапию. Гепатит А не приводит к хронизации, но пациент должен за собой следить, заболевание будет накладывать отпечаток на состояние печени и желчного пузыря. Нужно регулярно питаться, не употреблять алкоголь или употреблять в ограниченном количестве без жирного и острого.
Гепатит Б сложнее, может давать хроническое течение. Передается только через кровь. 10 % — половым путем, 10 % — гомосексуалисты, 10 % — при поцелуях, если в полости рта есть трещины. Мать может передать ребенку гепатит трансплацентарно. Осложнение болезни может приводить даже к раковым изменениям печени. Когда на УЗИ, печень увеличена, пациент проверяется на гепатит. Цитолиз — процесс разрушения клеток печени. Если норма АЛТ – 33, а у пациента – 34, все равно проверяем пациента на возможный гепатит. Вирусный гепатит Б может мутировать. Когда мы начинаем лечить пациента, вирус может давать мутации, поддерживающая терапия должна быть всегда. Некоторые люди выступают носителями болезни, но при снижении иммунитета носитель становится уже больным человеком. Поэтому если человек является носителем, нужно периодически наблюдаться. Пациентам, у которых есть вирусный гепатит, назначается лечение или поддерживающая терапия. Лечение не простое, иногда есть сопутствующие заболевания, которые не дают возможности пролечить полноценно пациента. Обязательно должно проводиться УЗИ, также показан фибротест или фиброскан при циррозе печени.
Некоторые люди выступают носителями болезни, но при снижении иммунитета носитель становится уже больным человеком. Поэтому если человек является носителем, нужно периодически наблюдаться. Пациентам, у которых есть вирусный гепатит, назначается лечение или поддерживающая терапия. Лечение не простое, иногда есть сопутствующие заболевания, которые не дают возможности пролечить полноценно пациента. Обязательно должно проводиться УЗИ, также показан фибротест или фиброскан при циррозе печени.
Записаться на прием к гастроэнтерологу Нешик Н.В. в медицинском центре «Инсайт Медикал» (Киев, Позняки):
(044) 392-88-89
(044) 392-88-89
0(800) 33 76 79
0(800) 33 76 79
Симптомы, причины, лечение, продукты, которых следует избегать
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) — это состояние, при котором кишечник не может правильно всасывать желчные кислоты. Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Желчь — это естественная жидкость, вырабатываемая организмом в печени. Это необходимо для правильного пищеварения. Желчь содержит кислоты, белки, соли и другие продукты. Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда желчь попадает в желудок и тонкий кишечник, кислоты в желчи помогают расщеплять пищу и питательные вещества, чтобы организм мог их эффективно усваивать. В толстой кишке желчные кислоты реабсорбируются обратно в кровоток, чтобы их можно было использовать снова.
Время от времени желчные кислоты не всасываются должным образом, что приводит к БАМ. Слишком много желчных кислот в толстой кишке может привести к диарее и водянистому стулу, поэтому БАМ иногда называют диареей желчных кислот.
Основным симптомом БАМ является диарея. Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Эта диарея может происходить каждый день или только изредка.
Некоторые люди с BAM также испытывают вздутие живота и неотложную диарею, что означает внезапную потребность в туалете как можно скорее.
В некоторых случаях нет четкого объяснения, почему толстая кишка не полностью реабсорбирует желчные кислоты. Когда это происходит, это называется первичным BAM.
В других случаях БАМ является следствием основного заболевания. Например, было подсчитано, что около одной трети людей с синдромом раздраженного кишечника и диареей (СРК-Д) имеют БАМ.
БАМ также может быть симптомом другого заболевания. Это называется вторичным БАМ.
Другие состояния, связанные с вторичной БАМ, включают:
- Болезнь Крона
- Целиакия
- Заболевания тонкой кишки
- Заболевания поджелудочной железы
- Избыточный бактериальный рост в тонкой кишке
В Европе доступно несколько тестов, которые могут помочь диагностировать БАМ, но многие из них недоступны в США. Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
- сыворотка C4 натощак, только для исследовательских целей
- Анализ кала на желчные кислоты
Анализ кала на желчные кислоты включает сбор образцов стула в течение 48 часов и их исследование на наличие признаков желчных кислот.
Имейте в виду, что этот тест по-прежнему доступен в США в ограниченном количестве, поэтому ваш врач может вместо этого поставить диагноз, исключив другие состояния, которые могут вызывать водянистую диарею, например, другой тип мальабсорбции. Они могут даже прописать лекарство, используемое для лечения BAM, чтобы посмотреть, поможет ли оно. Если ваши симптомы начинают улучшаться при приеме лекарства, этого может быть достаточно для постановки диагноза.
Лечение мальабсорбции желчных кислот обычно направлено на медикаментозное лечение и изменение диеты.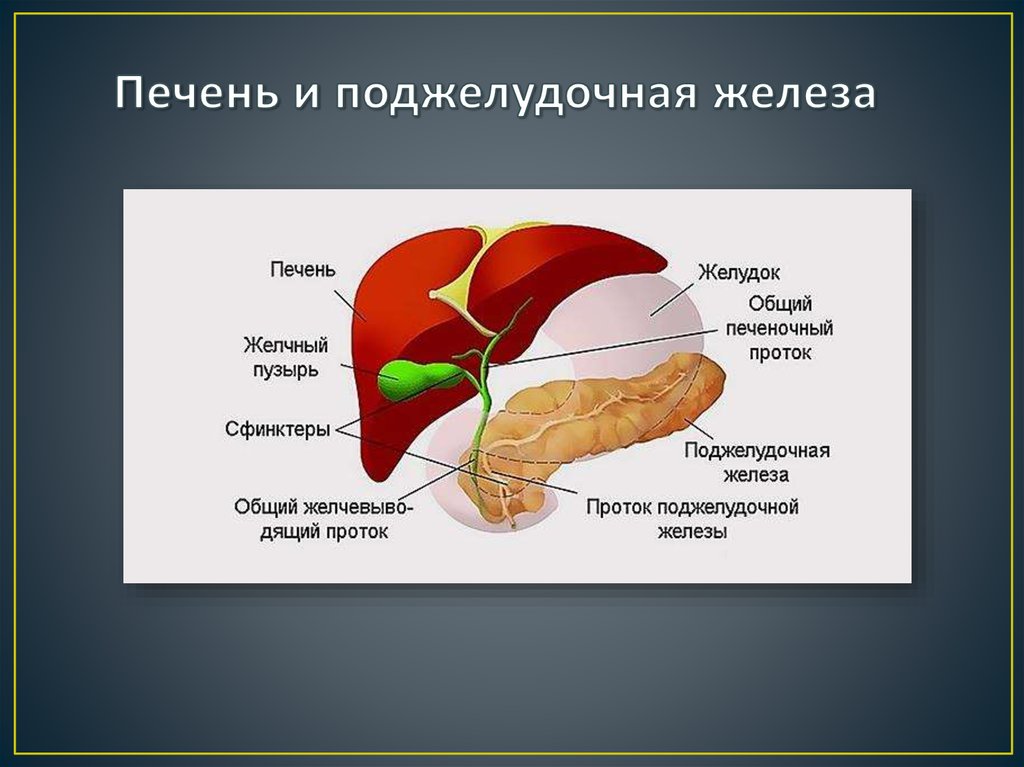 Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Во многих случаях вторичного БАМ лечение основного заболевания также может устранить симптомы.
Лекарства
Основной тип лекарств, используемых для лечения БАМ, называется связывающими желчные кислоты. Он связывается с желчными кислотами в пищеварительном тракте, что снижает их воздействие на толстую кишку.
Связывающие желчные кислоты обычно очень эффективны при лечении диареи, связанной с БАМ. Некоторые распространенные средства, связывающие желчные кислоты, включают:
- холестирамин (Квестран)
- колестипол (Колестид)
- колесевелам (Велхол)
Диета
Изменения в диете также могут помочь уменьшить эпизоды диареи, если у вас есть БАМ. Желчь необходима для переваривания жиров. Это означает, что ваше тело должно выделять больше желчи и желчных кислот, когда вы едите много продуктов с высоким содержанием жира.
Соблюдение диеты с низким содержанием жиров может уменьшить количество желчных кислот, вырабатываемых организмом, в результате чего меньшее их количество попадает в толстую кишку. Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Чтобы уменьшить потребление жиров, старайтесь не есть:
- масло и маргарин
- майонез
- жареные или панированные продукты
- хлебобулочные изделия, такие как круассаны, печенье и пирожные
- сосиски, сосиски, мясные обеды , бекон или другие переработанные мясные продукты
- жирные молочные продукты, такие как взбитые сливки или сметана
Имейте в виду, что вашему телу по-прежнему требуется некоторое количество жира для нормального функционирования. Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
- авокадо
- жирная рыба, такая как лосось и сардины
- орехи, включая кешью и миндаль
все равно следует пытаться потреблять их в умеренных количествах, если у вас есть БАМ. Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Большинство людей с мальабсорбцией желчных кислот хорошо реагируют на лечение и могут предотвратить или контролировать свои симптомы с помощью лекарств и изменения образа жизни. Если вы и ваш врач сможете определить основное заболевание, вызывающее БАМ, вы сможете полностью устранить это состояние, вылечив основную проблему.
Симптомы, причины, лечение, продукты, которых следует избегать
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) — это состояние, при котором кишечник не может правильно всасывать желчные кислоты. Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Желчь — это естественная жидкость, вырабатываемая организмом в печени. Это необходимо для правильного пищеварения. Желчь содержит кислоты, белки, соли и другие продукты. Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда желчь попадает в желудок и тонкий кишечник, кислоты в желчи помогают расщеплять пищу и питательные вещества, чтобы организм мог их эффективно усваивать. В толстой кишке желчные кислоты реабсорбируются обратно в кровоток, чтобы их можно было использовать снова.
Время от времени желчные кислоты не всасываются должным образом, что приводит к БАМ. Слишком много желчных кислот в толстой кишке может привести к диарее и водянистому стулу, поэтому БАМ иногда называют диареей желчных кислот.
Основным симптомом БАМ является диарея. Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Некоторые люди с BAM также испытывают вздутие живота и неотложную диарею, что означает внезапную потребность в туалете как можно скорее.
В некоторых случаях нет четкого объяснения, почему толстая кишка не полностью реабсорбирует желчные кислоты. Когда это происходит, это называется первичным BAM.
Когда это происходит, это называется первичным BAM.
В других случаях БАМ является следствием основного заболевания. Например, было подсчитано, что около одной трети людей с синдромом раздраженного кишечника и диареей (СРК-Д) имеют БАМ.
BAM также может быть симптомом другого заболевания. Это называется вторичным БАМ.
Другие состояния, связанные с вторичным БАМ, включают:
- Болезнь Крона
- Целиакия
- Болезни тонкой кишки
- Болезни поджелудочной железы
- Избыточный бактериальный рост в тонкой кишке
Побочные эффекты лекарств также могут способствовать БАМ.
В Европе доступно несколько тестов, которые могут помочь диагностировать БАМ, но многие из них недоступны в США. Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
- сыворотка C4 натощак, только для исследовательских целей
- Анализ кала на желчные кислоты
Анализ кала на желчные кислоты включает сбор образцов стула в течение 48 часов и их исследование на наличие признаков желчных кислот.
Имейте в виду, что этот тест по-прежнему доступен в США в ограниченном количестве, поэтому ваш врач может вместо этого поставить диагноз, исключив другие состояния, которые могут вызывать водянистую диарею, например, другой тип мальабсорбции. Они могут даже прописать лекарство, используемое для лечения BAM, чтобы посмотреть, поможет ли оно. Если ваши симптомы начинают улучшаться при приеме лекарства, этого может быть достаточно для постановки диагноза.
Лечение мальабсорбции желчных кислот обычно направлено на медикаментозное лечение и изменение диеты. Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Во многих случаях вторичного БАМ лечение основного заболевания также может устранить симптомы.
Лекарства
Основной тип лекарств, используемых для лечения БАМ, называется связывающими желчные кислоты. Он связывается с желчными кислотами в пищеварительном тракте, что снижает их воздействие на толстую кишку.
Связывающие желчные кислоты обычно очень эффективны при лечении диареи, связанной с БАМ. Некоторые распространенные средства, связывающие желчные кислоты, включают:
- холестирамин (Квестран)
- колестипол (Колестид)
- колесевелам (Велхол)
Диета
Изменения в диете также могут помочь уменьшить эпизоды диареи, если у вас есть БАМ. Желчь необходима для переваривания жиров. Это означает, что ваше тело должно выделять больше желчи и желчных кислот, когда вы едите много продуктов с высоким содержанием жира.
Соблюдение диеты с низким содержанием жиров может уменьшить количество желчных кислот, вырабатываемых организмом, в результате чего меньшее их количество попадает в толстую кишку. Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Чтобы уменьшить потребление жиров, старайтесь не есть:
- масло и маргарин
- майонез
- жареные или панированные продукты
- хлебобулочные изделия, такие как круассаны, печенье и пирожные
- сосиски, сосиски, мясные обеды , бекон или другие переработанные мясные продукты
- жирные молочные продукты, такие как взбитые сливки или сметана
Имейте в виду, что вашему телу по-прежнему требуется некоторое количество жира для нормального функционирования. Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
- авокадо
- жирная рыба, такая как лосось и сардины
- орехи, включая кешью и миндаль
все равно следует пытаться потреблять их в умеренных количествах, если у вас есть БАМ. Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Большинство людей с мальабсорбцией желчных кислот хорошо реагируют на лечение и могут предотвратить или контролировать свои симптомы с помощью лекарств и изменения образа жизни. Если вы и ваш врач сможете определить основное заболевание, вызывающее БАМ, вы сможете полностью устранить это состояние, вылечив основную проблему.
Симптомы, причины, лечение, продукты, которых следует избегать
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) — это состояние, при котором кишечник не может правильно всасывать желчные кислоты.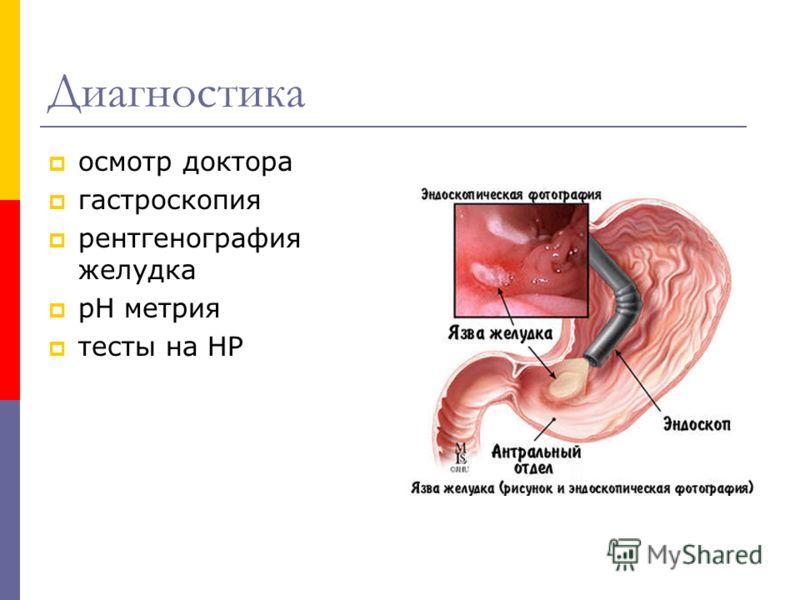 Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Желчь — это естественная жидкость, вырабатываемая организмом в печени. Это необходимо для правильного пищеварения. Желчь содержит кислоты, белки, соли и другие продукты. Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда желчь попадает в желудок и тонкий кишечник, кислоты в желчи помогают расщеплять пищу и питательные вещества, чтобы организм мог их эффективно усваивать. В толстой кишке желчные кислоты реабсорбируются обратно в кровоток, чтобы их можно было использовать снова.
Время от времени желчные кислоты не всасываются должным образом, что приводит к БАМ. Слишком много желчных кислот в толстой кишке может привести к диарее и водянистому стулу, поэтому БАМ иногда называют диареей желчных кислот.
Основным симптомом БАМ является диарея. Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Некоторые люди с BAM также испытывают вздутие живота и неотложную диарею, что означает внезапную потребность в туалете как можно скорее.
В некоторых случаях нет четкого объяснения, почему толстая кишка не полностью реабсорбирует желчные кислоты. Когда это происходит, это называется первичным BAM.
В других случаях БАМ является следствием основного заболевания. Например, было подсчитано, что около одной трети людей с синдромом раздраженного кишечника и диареей (СРК-Д) имеют БАМ.
BAM также может быть симптомом другого заболевания. Это называется вторичным БАМ.
Другие состояния, связанные с вторичным БАМ, включают:
- Болезнь Крона
- Целиакия
- Болезни тонкой кишки
- Болезни поджелудочной железы
- Избыточный бактериальный рост в тонкой кишке
Побочные эффекты лекарств также могут способствовать БАМ.
В Европе доступно несколько тестов, которые могут помочь диагностировать БАМ, но многие из них недоступны в США. Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
- сыворотка C4 натощак, только для исследовательских целей
- Анализ кала на желчные кислоты
Анализ кала на желчные кислоты включает сбор образцов стула в течение 48 часов и их исследование на наличие признаков желчных кислот.
Имейте в виду, что этот тест по-прежнему доступен в США в ограниченном количестве, поэтому ваш врач может вместо этого поставить диагноз, исключив другие состояния, которые могут вызывать водянистую диарею, например, другой тип мальабсорбции. Они могут даже прописать лекарство, используемое для лечения BAM, чтобы посмотреть, поможет ли оно. Если ваши симптомы начинают улучшаться при приеме лекарства, этого может быть достаточно для постановки диагноза.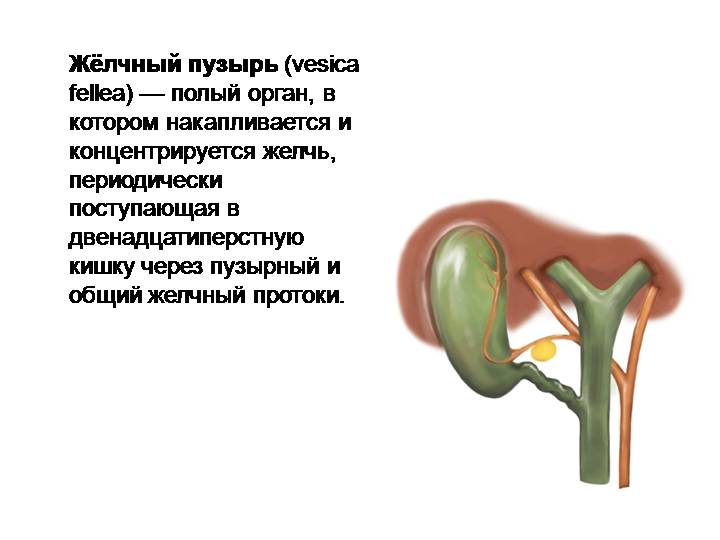
Лечение мальабсорбции желчных кислот обычно направлено на медикаментозное лечение и изменение диеты. Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Во многих случаях вторичного БАМ лечение основного заболевания также может устранить симптомы.
Лекарства
Основной тип лекарств, используемых для лечения БАМ, называется связывающими желчные кислоты. Он связывается с желчными кислотами в пищеварительном тракте, что снижает их воздействие на толстую кишку.
Связывающие желчные кислоты обычно очень эффективны при лечении диареи, связанной с БАМ. Некоторые распространенные средства, связывающие желчные кислоты, включают:
- холестирамин (Квестран)
- колестипол (Колестид)
- колесевелам (Велхол)
Диета
Изменения в диете также могут помочь уменьшить эпизоды диареи, если у вас есть БАМ. Желчь необходима для переваривания жиров. Это означает, что ваше тело должно выделять больше желчи и желчных кислот, когда вы едите много продуктов с высоким содержанием жира.
Соблюдение диеты с низким содержанием жиров может уменьшить количество желчных кислот, вырабатываемых организмом, в результате чего меньшее их количество попадает в толстую кишку. Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Чтобы уменьшить потребление жиров, старайтесь не есть:
- масло и маргарин
- майонез
- жареные или панированные продукты
- хлебобулочные изделия, такие как круассаны, печенье и пирожные
- сосиски, сосиски, мясные обеды , бекон или другие переработанные мясные продукты
- жирные молочные продукты, такие как взбитые сливки или сметана
Имейте в виду, что вашему телу по-прежнему требуется некоторое количество жира для нормального функционирования. Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
- авокадо
- жирная рыба, такая как лосось и сардины
- орехи, включая кешью и миндаль
все равно следует пытаться потреблять их в умеренных количествах, если у вас есть БАМ. Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Большинство людей с мальабсорбцией желчных кислот хорошо реагируют на лечение и могут предотвратить или контролировать свои симптомы с помощью лекарств и изменения образа жизни. Если вы и ваш врач сможете определить основное заболевание, вызывающее БАМ, вы сможете полностью устранить это состояние, вылечив основную проблему.
Симптомы, причины, лечение, продукты, которых следует избегать
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) — это состояние, при котором кишечник не может правильно всасывать желчные кислоты. Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Желчь — это естественная жидкость, вырабатываемая организмом в печени. Это необходимо для правильного пищеварения. Желчь содержит кислоты, белки, соли и другие продукты. Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда желчь попадает в желудок и тонкий кишечник, кислоты в желчи помогают расщеплять пищу и питательные вещества, чтобы организм мог их эффективно усваивать. В толстой кишке желчные кислоты реабсорбируются обратно в кровоток, чтобы их можно было использовать снова.
Время от времени желчные кислоты не всасываются должным образом, что приводит к БАМ. Слишком много желчных кислот в толстой кишке может привести к диарее и водянистому стулу, поэтому БАМ иногда называют диареей желчных кислот.
Основным симптомом БАМ является диарея. Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Некоторые люди с BAM также испытывают вздутие живота и неотложную диарею, что означает внезапную потребность в туалете как можно скорее.
В некоторых случаях нет четкого объяснения, почему толстая кишка не полностью реабсорбирует желчные кислоты. Когда это происходит, это называется первичным BAM.
В других случаях БАМ является следствием основного заболевания. Например, было подсчитано, что около одной трети людей с синдромом раздраженного кишечника и диареей (СРК-Д) имеют БАМ.
BAM также может быть симптомом другого заболевания. Это называется вторичным БАМ.
Другие состояния, связанные с вторичным БАМ, включают:
- Болезнь Крона
- Целиакия
- Болезни тонкой кишки
- Болезни поджелудочной железы
- Избыточный бактериальный рост в тонкой кишке
Побочные эффекты лекарств также могут способствовать БАМ.
В Европе доступно несколько тестов, которые могут помочь диагностировать БАМ, но многие из них недоступны в США. Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
- сыворотка C4 натощак, только для исследовательских целей
- Анализ кала на желчные кислоты
Анализ кала на желчные кислоты включает сбор образцов стула в течение 48 часов и их исследование на наличие признаков желчных кислот.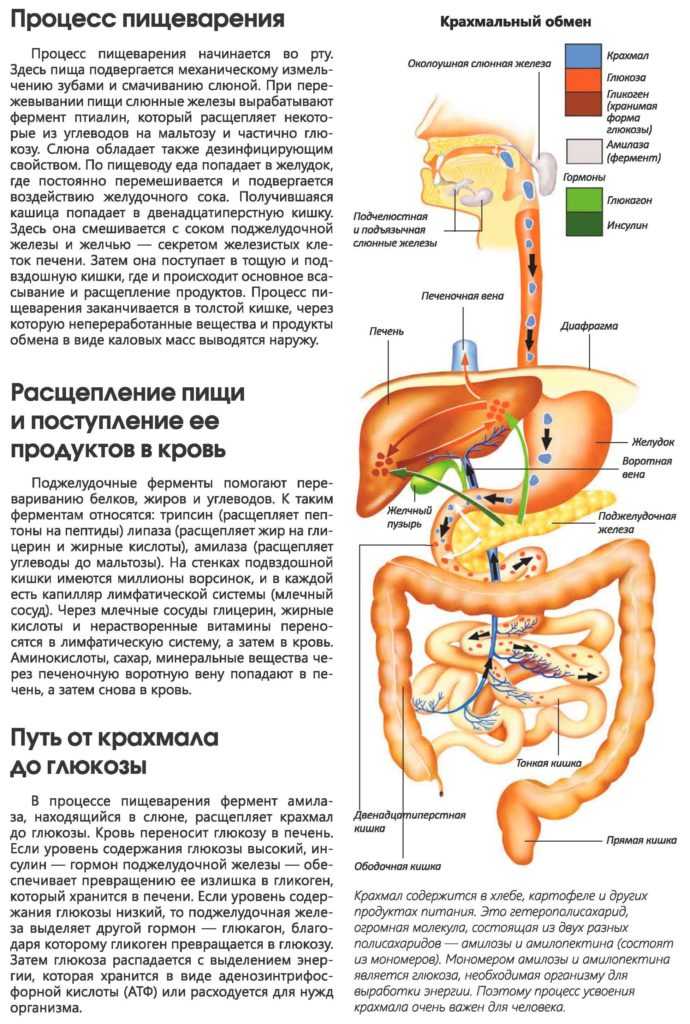
Имейте в виду, что этот тест по-прежнему доступен в США в ограниченном количестве, поэтому ваш врач может вместо этого поставить диагноз, исключив другие состояния, которые могут вызывать водянистую диарею, например, другой тип мальабсорбции. Они могут даже прописать лекарство, используемое для лечения BAM, чтобы посмотреть, поможет ли оно. Если ваши симптомы начинают улучшаться при приеме лекарства, этого может быть достаточно для постановки диагноза.
Лечение мальабсорбции желчных кислот обычно направлено на медикаментозное лечение и изменение диеты. Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Во многих случаях вторичного БАМ лечение основного заболевания также может устранить симптомы.
Лекарства
Основной тип лекарств, используемых для лечения БАМ, называется связывающими желчные кислоты. Он связывается с желчными кислотами в пищеварительном тракте, что снижает их воздействие на толстую кишку.
Связывающие желчные кислоты обычно очень эффективны при лечении диареи, связанной с БАМ. Некоторые распространенные средства, связывающие желчные кислоты, включают:
- холестирамин (Квестран)
- колестипол (Колестид)
- колесевелам (Велхол)
Диета
Изменения в диете также могут помочь уменьшить эпизоды диареи, если у вас есть БАМ. Желчь необходима для переваривания жиров. Это означает, что ваше тело должно выделять больше желчи и желчных кислот, когда вы едите много продуктов с высоким содержанием жира.
Соблюдение диеты с низким содержанием жиров может уменьшить количество желчных кислот, вырабатываемых организмом, в результате чего меньшее их количество попадает в толстую кишку. Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Чтобы уменьшить потребление жиров, старайтесь не есть:
- масло и маргарин
- майонез
- жареные или панированные продукты
- хлебобулочные изделия, такие как круассаны, печенье и пирожные
- сосиски, сосиски, мясные обеды , бекон или другие переработанные мясные продукты
- жирные молочные продукты, такие как взбитые сливки или сметана
Имейте в виду, что вашему телу по-прежнему требуется некоторое количество жира для нормального функционирования. Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
- авокадо
- жирная рыба, такая как лосось и сардины
- орехи, включая кешью и миндаль
все равно следует пытаться потреблять их в умеренных количествах, если у вас есть БАМ. Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Большинство людей с мальабсорбцией желчных кислот хорошо реагируют на лечение и могут предотвратить или контролировать свои симптомы с помощью лекарств и изменения образа жизни. Если вы и ваш врач сможете определить основное заболевание, вызывающее БАМ, вы сможете полностью устранить это состояние, вылечив основную проблему.
Симптомы, причины, лечение, продукты, которых следует избегать
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) — это состояние, при котором кишечник не может правильно всасывать желчные кислоты. Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Это приводит к избытку желчных кислот в кишечнике, что может вызвать водянистую диарею.
Желчь — это естественная жидкость, вырабатываемая организмом в печени. Это необходимо для правильного пищеварения. Желчь содержит кислоты, белки, соли и другие продукты. Общий желчный проток перемещает его из печени в желчный пузырь, где он хранится до тех пор, пока вы не едите. Когда вы едите, ваш желчный пузырь сжимается и выпускает эту желчь в желудок.
Когда желчь попадает в желудок и тонкий кишечник, кислоты в желчи помогают расщеплять пищу и питательные вещества, чтобы организм мог их эффективно усваивать. В толстой кишке желчные кислоты реабсорбируются обратно в кровоток, чтобы их можно было использовать снова.
Время от времени желчные кислоты не всасываются должным образом, что приводит к БАМ. Слишком много желчных кислот в толстой кишке может привести к диарее и водянистому стулу, поэтому БАМ иногда называют диареей желчных кислот.
Основным симптомом БАМ является диарея. Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Соль и вода из желчных кислот в толстой кишке препятствуют правильному формированию стула, что приводит к диарее. Эта диарея может происходить каждый день или только изредка.
Некоторые люди с BAM также испытывают вздутие живота и неотложную диарею, что означает внезапную потребность в туалете как можно скорее.
В некоторых случаях нет четкого объяснения, почему толстая кишка не полностью реабсорбирует желчные кислоты. Когда это происходит, это называется первичным BAM.
В других случаях БАМ является следствием основного заболевания. Например, было подсчитано, что около одной трети людей с синдромом раздраженного кишечника и диареей (СРК-Д) имеют БАМ.
BAM также может быть симптомом другого заболевания. Это называется вторичным БАМ.
Другие состояния, связанные с вторичным БАМ, включают:
- Болезнь Крона
- Целиакия
- Болезни тонкой кишки
- Болезни поджелудочной железы
- Избыточный бактериальный рост в тонкой кишке
Побочные эффекты лекарств также могут способствовать БАМ.
В Европе доступно несколько тестов, которые могут помочь диагностировать БАМ, но многие из них недоступны в США. Однако, по данным клиники Мэйо, в настоящее время для использования в США доступны два теста: один для исследовательских целей, а другой для клинического применения:
- сыворотка C4 натощак, только для исследовательских целей
- Анализ кала на желчные кислоты
Анализ кала на желчные кислоты включает сбор образцов стула в течение 48 часов и их исследование на наличие признаков желчных кислот.
Имейте в виду, что этот тест по-прежнему доступен в США в ограниченном количестве, поэтому ваш врач может вместо этого поставить диагноз, исключив другие состояния, которые могут вызывать водянистую диарею, например, другой тип мальабсорбции. Они могут даже прописать лекарство, используемое для лечения BAM, чтобы посмотреть, поможет ли оно. Если ваши симптомы начинают улучшаться при приеме лекарства, этого может быть достаточно для постановки диагноза.
Лечение мальабсорбции желчных кислот обычно направлено на медикаментозное лечение и изменение диеты. Большинство людей с БАМ находят наилучшие результаты, используя комбинацию этих двух методов.
Во многих случаях вторичного БАМ лечение основного заболевания также может устранить симптомы.
Лекарства
Основной тип лекарств, используемых для лечения БАМ, называется связывающими желчные кислоты. Он связывается с желчными кислотами в пищеварительном тракте, что снижает их воздействие на толстую кишку.
Связывающие желчные кислоты обычно очень эффективны при лечении диареи, связанной с БАМ. Некоторые распространенные средства, связывающие желчные кислоты, включают:
- холестирамин (Квестран)
- колестипол (Колестид)
- колесевелам (Велхол)
Диета
Изменения в диете также могут помочь уменьшить эпизоды диареи, если у вас есть БАМ. Желчь необходима для переваривания жиров. Это означает, что ваше тело должно выделять больше желчи и желчных кислот, когда вы едите много продуктов с высоким содержанием жира.
Соблюдение диеты с низким содержанием жиров может уменьшить количество желчных кислот, вырабатываемых организмом, в результате чего меньшее их количество попадает в толстую кишку. Более низкий уровень желчных кислот в толстой кишке снижает вероятность диареи, если у вас есть БАМ.
Чтобы уменьшить потребление жиров, старайтесь не есть:
- масло и маргарин
- майонез
- жареные или панированные продукты
- хлебобулочные изделия, такие как круассаны, печенье и пирожные
- сосиски, сосиски, мясные обеды , бекон или другие переработанные мясные продукты
- жирные молочные продукты, такие как взбитые сливки или сметана
Имейте в виду, что вашему телу по-прежнему требуется некоторое количество жира для нормального функционирования. Попробуйте заменить некоторые из перечисленных выше продуктов на эти более полезные жиры, такие как:
- авокадо
- жирная рыба, такая как лосось и сардины
- орехи, включая кешью и миндаль
все равно следует пытаться потреблять их в умеренных количествах, если у вас есть БАМ. Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Ваш врач может направить вас к зарегистрированному диетологу или консультанту по питанию. Вместе вы можете составить план диеты, который подойдет вашему образу жизни и поможет справиться с симптомами.
Большинство людей с мальабсорбцией желчных кислот хорошо реагируют на лечение и могут предотвратить или контролировать свои симптомы с помощью лекарств и изменения образа жизни. Если вы и ваш врач сможете определить основное заболевание, вызывающее БАМ, вы сможете полностью устранить это состояние, вылечив основную проблему.
Рвота желчью: причины, лечение и профилактика
Рвота желчью, желтой или зеленоватой жидкостью, может происходить по многим причинам. Некоторые причины рвоты желчью могут быть серьезными и требуют срочной медицинской помощи.
Тот, у кого рвота желчью, должен знать, когда следует обратиться за медицинской помощью и когда рвоту желчью можно облегчить домашними средствами.
Рвота желчью может быть признаком серьезной проблемы.
Желчь представляет собой зеленовато-желтую жидкость, вырабатываемую печенью и хранящуюся в желчном пузыре. Он помогает перевариванию пищи, в основном расщепляя жиры и превращая их в жирные кислоты.
Желчь состоит из следующих веществ:
- холестерин
- соли
- желчные кислоты
- билирубин
- вода
- некоторые металлы
Рвота желчью может возникнуть всякий раз, когда человека рвет, а его желудок пуст. Это может случиться, когда у кого-то желудочный грипп или пищевое отравление и уже вырвало всю еду в желудок. Также это может случиться, если человек много часов не ел.
Существует ряд других причин, по которым человека может вырвать желчью, в том числе:
- пьянство
- утренняя тошнота
- желчный рефлюкс
- кишечная непроходимость
Хотя во многих случаях рвота желчью имеет четкую причину, рвоту из-за кишечной непроходимости или другого состояния бывает труднее определить.
Иногда определить причину рвоты желчью несложно. Например, если человек много пил, а потом его вырвало желчью, причиной, скорее всего, является чрезмерное употребление алкоголя.
Однако анализ других симптомов может помочь определить причину рвоты желчью в тех случаях, когда причина менее очевидна.
Желчный рефлюкс
Для диагностики причины рвоты желчью следует обратиться к врачу.
Желчный рефлюкс — это не то же самое, что кислотный рефлюкс, хотя симптомы у них схожи. Желчный рефлюкс возникает, когда желчь забрасывается в желудок и пищевод человека.
Желчный рефлюкс часто возникает после операций, таких как шунтирование желудка или удаление желчного пузыря, или из-за пептических язв.
Если у человека рвота желчью из-за желчного рефлюкса, вероятно, возникнет несколько других симптомов, в том числе:
- сильная боль в верхней части живота
- кислый привкус во рту
- частая изжога
- кашель или охриплость в горле
- тошнота
- потеря веса .
 Врач может диагностировать рефлюкс только на основании описания симптомов. Но они также могут заказать дальнейшее тестирование, чтобы определить, является ли это рефлюксом желчи или кислотным рефлюксом.
Врач может диагностировать рефлюкс только на основании описания симптомов. Но они также могут заказать дальнейшее тестирование, чтобы определить, является ли это рефлюксом желчи или кислотным рефлюксом.Правильный диагноз имеет решающее значение для лечения желчного рефлюкса, поскольку лечение кислотного рефлюкса не работает при этом состоянии.
Непроходимость кишечника
Непроходимость кишечника является частой причиной рвоты желчью, но для них может быть неочевидно, что виновата закупорка кишечника.
Закупорка кишечника является серьезным заболеванием и требует неотложной медицинской помощи для предотвращения осложнений, включая сепсис, отмирание тканей и недоедание.
Человек, которого рвет желчью, должен обратиться к врачу, если у него наблюдаются какие-либо из следующих симптомов:
- волны болей в животе и спазмы
- запор
- потеря аппетита
- вздутие живота
- неспособность отходить газы
Симптомы непроходимости кишечника могут различаться в зависимости от основной причины.

Непроходимость кишечника может быть вызвана любой из следующих причин:
- колоректальный рак
- другие раковые опухоли
- грыжа
- дивертикулит или инфекция пищеварительного тракта
- желчные камни
- 0026
- спайки и рубцовая ткань после операции
- заворот кишечника, также известный как заворот кишечника
- воспалительное заболевание кишечника (ВЗК)
- кишечная непроходимость, состояние, вызывающее проблемы с кишечником
У взрослых двумя наиболее распространенными причинами непроходимости кишечника являются рак толстой кишки и спайки или рубцовые ткани, которые образуются в кишечнике после операции на органах брюшной полости или таза.
Врач может диагностировать закупорку или непроходимость кишечника с помощью медицинского осмотра и дополнительных тестов. Тесты, используемые для диагностики причины рвоты желчью, включают:
- УЗИ
- КТ
- воздушные или бариевые клизмы
- Рентген
У детей младше 3 лет наиболее частой причиной кишечной непроходимости является серьезное состояние, известное как инвагинация.

Инвагинация происходит, когда одна часть кишечника соскальзывает в соседний отдел, подобно втягиванию телескопа.
Состояние вызывает боль, которая сначала приходит и уходит, а затем становится постоянной. Ребенок может выглядеть очень бледным, усталым и вялым, у него может быть рвота.
Рвота желчью может не требовать медицинской помощи, если она имеет четкую причину и устраняется консервативными методами, такими как отдых и регидратация. Тем не менее, любой, кто постоянно рвет желчью, должен обратиться к врачу.
Всем, у кого рвота желчью и есть признаки рефлюкса желчи, следует обратиться к врачу.
Аналогично, людям с рвотой желчью и признаками обезвоживания следует обратиться за неотложной медицинской помощью.
Люди также должны обратиться к врачу, если помимо рвоты желчью у них наблюдаются какие-либо из следующих симптомов:
- боль в груди
- необъяснимая потеря веса
- сильная боль в животе
- неспособность остановить рвоту
- затрудненное дыхание
- рвота, похожая на кофейную гущу внимание, если у ребенка есть какие-либо из следующих симптомов и рвота желчью:
- жалобы или плач волнообразной боли
- кровь или слизь в стуле
- вялость
- диарея
- выпячивание или уплотнение в животе
- лихорадка
У ребенка до 3 лет эти симптомы могут быть признаком инвагинации.

Младенцы могут очень быстро обезвоживаться и могут нуждаться в медицинском вмешательстве для регидратации гораздо раньше, чем у взрослых.
Хирургическое вмешательство может быть рекомендовано, если лекарства недостаточно эффективны.Лечение рвоты желчью зависит от причины. В случае запоя или пищевого отравления внутривенных жидкостей в больнице может быть достаточно для лечения симптомов и предотвращения дальнейших осложнений.
В незначительных случаях для облегчения симптомов может быть достаточно отдыха и регидратации водой и жидкостями, содержащими электролиты.
В случае желчного рефлюкса врач может назначить лекарство для контроля рефлюкса. Два распространенных типа включают:
- секвестранты желчных кислот
- урсодезоксихолевая кислота
Если лекарств недостаточно, врач может порекомендовать хирургические варианты, такие как шунтирование желудка. При этой процедуре создается новое отверстие в тонкой кишке, что предотвращает накопление желчи в желудке.

Точно так же другие варианты хирургического вмешательства могут помочь в лечении непроходимости или спаек.
Хирург может удалить часть кишечника или источник закупорки. Им также может потребоваться вставить стент, чтобы открыть закупорку и предотвратить дальнейшую закупорку.
В случае рака врач должен оценить, насколько далеко распространилась болезнь, чтобы принять решение о лечении. Типичные методы лечения рака включают:
- химиотерапию
- хирургическое вмешательство
- облучение
- другие таргетные методы лечения
Не всегда возможно предотвратить рвоту желчью. Тем не менее, изменение образа жизни может помочь избежать некоторых из наиболее распространенных причин, таких как чрезмерное употребление алкоголя или неправильное питание.
Чтобы предотвратить рвоту желчью, человек может:
- ограничить потребление алкоголя и избегать запоев
- не поднимать тяжелые предметы, чтобы избежать риска образования грыжи
- регулярно проходить колоноскопию, если это рекомендовано врачом
- избегать курения табака
- есть разнообразные фрукты и овощи
- есть продукты с высоким содержанием клетчатки, чтобы предотвратить дивертикулит
- избегать сырых или потенциально загрязненных продуктов
Общее состояние человека во многом зависит от причины, по которой его рвет желчью .

 Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика
Боль усиливается в течение суток после приема пищи, в особенности жирной, жареной или копченой. В случае выхода камня из желчного пузыря и закупорки им общего желчного протока возникает резкая приступообразная боль — печеночная колика Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки
Исследование под микроскопом позволяет выявить атипические (опухолевые) клетки
 Врач может диагностировать рефлюкс только на основании описания симптомов. Но они также могут заказать дальнейшее тестирование, чтобы определить, является ли это рефлюксом желчи или кислотным рефлюксом.
Врач может диагностировать рефлюкс только на основании описания симптомов. Но они также могут заказать дальнейшее тестирование, чтобы определить, является ли это рефлюксом желчи или кислотным рефлюксом.



