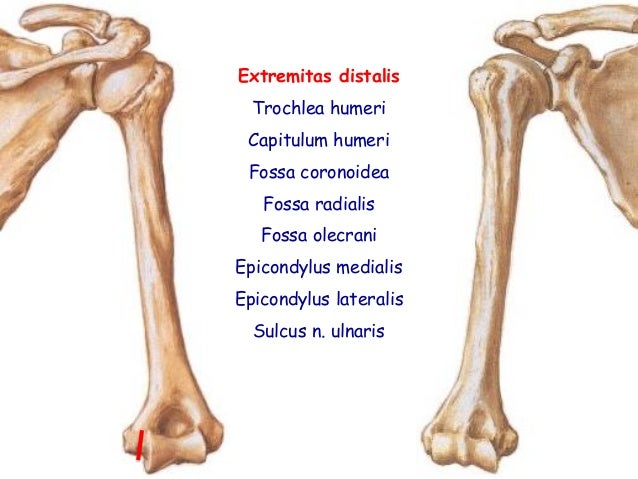
Венечная ямка — e-Anatomy — IMAIOS
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Сравнительная анатомия животных
- Венечная ямка
Переводы
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».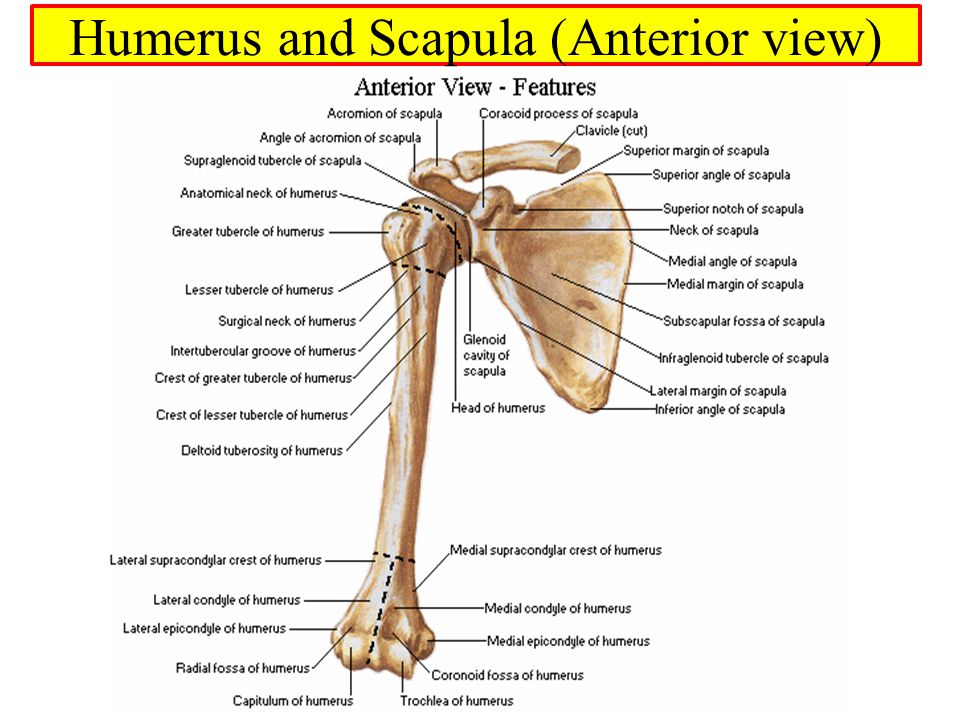
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
- Google Analytics
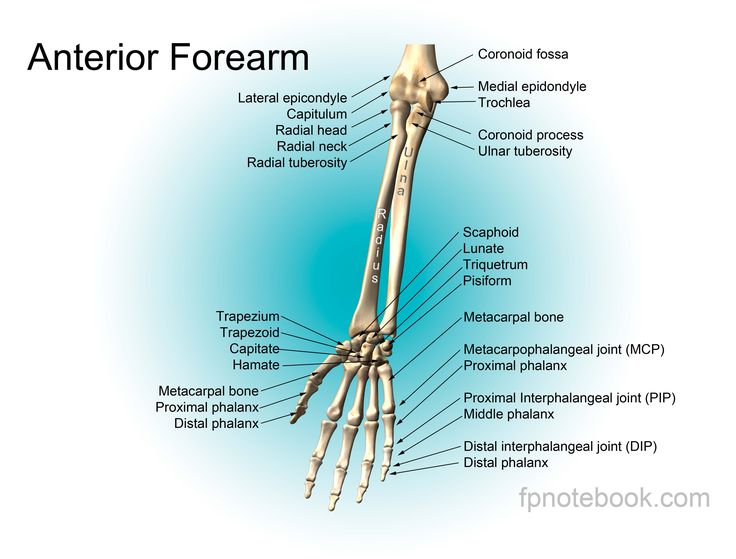
Level 5 — Кости свободной верхней конечности — Анатомия человека
Level 4 Level 6
Level 5
Learn these words
67 words 0 ignored
Check the boxes below to ignore/unignore words, then click save at the bottom. Ignored words will never appear in any learning session.
All None
Ignore?
плечевая кость — humerus
тело плечевой кости — corpus humeri
головка плечевой кости — caput humeri
анатомическая шейка — collum anatomicum
большой бугорок — tuberculum majus
малый бугорок — tuberculum minus
гребень большого бугорка — crista tuberculi majoris
гребень малого бугорка — crista tuberculi minoris
межбугорковая борозда — sulcus intertubercularis
хирургическая шейка — collum chirurgicum
медиальный край — margo medialis
латеральный край — margo lateralis
задняя поверхность — facies posterior
переднемедиальная поверхность — facies anteromedialis
переднелатеральная поверхность — facies anterolateralis
дельтовидная бугристость — tuberositas deltoidea
борозда лучевого нерва — sulcus nervi radialis
мыщелок плечевой кости — condylus humeri
блок плечевой кости — trochlea humeri
головка мыщелка плечевой кости — capitulum humeri
венечная ямка — fossa coronoidea
лучевая ямка — fossa radialis
ямка локтевого отростка — fossa olecrani
медиальный надмыщелок — epicondylus medialis
латеральный надмыщелок — epicondylus lateralis
борозда локтевого нерва — sulcus nervi ulnaris
медиальный надмыщелковый гребень — crista supracondylaris medialis
латеральный надмыщелковый гребень — crista supracondylaris lateralis
кости предплечья — ossa antebrachii
локтевая кость — ulna
межкостный край локтевой кости — margo interosseus ulnae
блоковидная вырезка — incisura trochlearis
локтевой отросток — olecranon
венечный отросток — processus coronoideus
лучевая вырезка — incisura radialis
бугристость локтевой кости — tuberositas ulnae
головка локтевой кости — caput ulnae
шиловидный отросток локтевой кости — processus styloideus ulnae
суставная окружность локтевой кости — circumferentia articularis ulnae
лучевая кость — radius
головка лучевой кости — caput radii
суставная ямка — fovea articularis
суставная окружность лучевой кости — circumferentia articularis radii
шейка лучевой кости — collum radii
бугристость лучевой кости — tuberositas radii
межкостный край лучевой кости — margo interosseus radii
локтевая вырезка — incisura ulnaris
шиловидный отросток лучевой кости — processus styloideus radii
запястная суставная поверхность — facies articularis carpalis
кости кисти — ossa manus
кости запястья — ossa carpi
ладьевидная кость — os scaphoideum
полулунная кость — os lunatum
трехгранная кость — os triquetrum
гороховидная кость — os pisiforme
кость-трапеция — оs trapezium
трапециевидная кость — os trapezoideum
головчатая кость — os capitatum
крючковидная кость — os hamatum
пястные кости — ossa metacarpi
основание пястной кости — basis ossis metacarpi
тело пястной кости — corpus ossis metacarpi
головка пястной кости — caput ossis metacarpi
первая пястная кость — os metacarpale primus
фаланги пальцев — phalanges digitorum
средняя фаланга — phalanx media
бугристость дистальной фаланги — tuberositas phalangis distalis
Внутрисуставная остеотомия при неправильном сращении дистального отдела плечевой кости
- Список журналов
- Кейс Реп Мед
- v.
 2009; 2009 г.
2009; 2009 г. - PMC2771151
Case Rep Med. 2009 г.; 2009: 631306.
Опубликовано в Интернете 1 ноября 2009 г. doi: 10.1155/2009/631306
1 и 2 , *
Информация об авторе Примечания к статье Информация об авторских правах и лицензии Отказ от ответственности
Внутрисуставная остеотомия рассматривается в редком случае неправильного сращения после перелома дистального отдела плечевой кости для восстановления выравнивания плечевой кости и получения функциональной дуги движения локтя. Травматическое и ятрогенное нарушение ограниченного кровотока к дистальному концу плечевой кости, приводящее к аваскулярному некрозу головчатого мозга или блока, является основной ошибкой этой технически сложной процедуры. Представлены два случая, иллюстрирующие потенциальные проблемы внутрисуставной остеотомии при неправильном сращении дистального отдела плечевой кости.
Переломы дистального отдела плечевой кости встречаются редко и составляют всего 2% всех переломов [1]. Предпочтительным методом лечения является открытая репозиция и внутренняя фиксация для восстановления анатомии сустава и обеспечения раннего движения для предотвращения тугоподвижности [2] [3, 4]. Несмотря на быстрое улучшение оперативного лечения, переломы дистального конца плечевой кости по-прежнему остаются одними из самых сложных для лечения переломов. Сложная анатомия суставов с небольшим количеством губчатой костной ткани затрудняет оперативную фиксацию [1]. Несмотря на трудности, у молодых активных пациентов рекомендуется ранняя фиксация, несмотря на сложность перелома. Неудовлетворительный исход характерен для этой популяции пациентов, когда для лечения начального перелома используется минимальное лечение [5, 6].
В редких случаях неправильного сращения допустима внутрисуставная или надмыщелковая остеотомия для восстановления выравнивания плечевой кости и обеспечения более полезной дуги движения.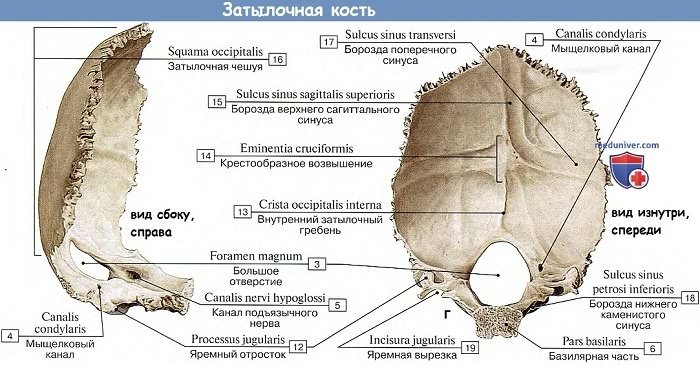 В случае внесуставной остеотомии для коррекции сгибания или разгибания лечение может быть показано, несмотря на наличие посттравматического артроза неконгруэнтного локтевого сустава. Тем не менее, лечение внутрисуставной остеотомией рассматривается только в том случае, если пациент замечен на ранней стадии и вторичный посттравматический артрит находится на ранней стадии [1, 6].
В случае внесуставной остеотомии для коррекции сгибания или разгибания лечение может быть показано, несмотря на наличие посттравматического артроза неконгруэнтного локтевого сустава. Тем не менее, лечение внутрисуставной остеотомией рассматривается только в том случае, если пациент замечен на ранней стадии и вторичный посттравматический артрит находится на ранней стадии [1, 6].
Внутрисуставная корригирующая остеотомия при неправильно сросшихся переломах дистального отдела плечевой кости технически сложна, а литературы по этому вопросу мало [6–9]. В этой рукописи описывается хирургическая техника и сообщается о случае внутрисуставной остеотомии по поводу неправильного сращения дистального отдела плечевой кости.
Наша пациентка, 48-летний стоматолог, обратилась к нам через 10 месяцев после сильного падения энергии, приведшего к сложному внутрисуставному перелому типа С3 левого недоминантного дистального отдела плечевой кости (). Первоначальное лечение, проведенное в сторонней организации, состояло из статической внешней фиксации рукой в 90° сгибание и предплечье в нейтральном вращении ().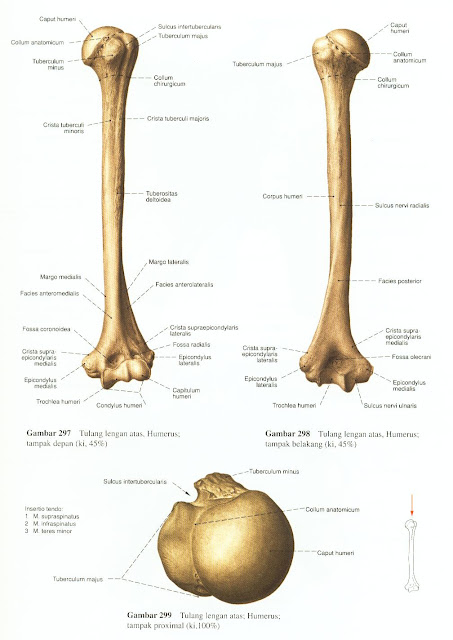 Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили задержку сращения, которая привела к внутрисуставному неправильному сращению дистального отдела плечевой кости. Пациент был направлен к старшему автору (РКМ) со значительным удлинением головчатого мозга, что привело к варусной деформации локтевого сустава 25 градусов. Дуга сгибания-разгибания составляла 95 градусов со сгибательной контрактурой 35 градусов. Вращение предплечья было нормальным. У нее не было боли, и на данный момент она не выбирала операцию. Четыре месяца спустя она сообщила о сильной боли и потеряла все активные движения. Пациент решился на операцию в основном для того, чтобы восстановить растяжку и вернуться к работе. Неврологическое обследование без особенностей. У нее не было признаков локтевой невропатии.
Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили задержку сращения, которая привела к внутрисуставному неправильному сращению дистального отдела плечевой кости. Пациент был направлен к старшему автору (РКМ) со значительным удлинением головчатого мозга, что привело к варусной деформации локтевого сустава 25 градусов. Дуга сгибания-разгибания составляла 95 градусов со сгибательной контрактурой 35 градусов. Вращение предплечья было нормальным. У нее не было боли, и на данный момент она не выбирала операцию. Четыре месяца спустя она сообщила о сильной боли и потеряла все активные движения. Пациент решился на операцию в основном для того, чтобы восстановить растяжку и вернуться к работе. Неврологическое обследование без особенностей. У нее не было признаков локтевой невропатии.
Открыть в отдельном окне
Открыть в отдельном окне
(a) Наша пациентка, 48-летний стоматолог, осмотрена через 10 месяцев после падения с высокой энергией, приведшего к сложному внутрисуставному перелому ее левый недоминантный дистальный отдел плечевой кости. (b) Первоначальное лечение, проведенное в сторонней организации, состояло из статической внешней фиксации с рукой, сгибаемой на 90°, и предплечьем, находящимся в нейтральном вращении. (c) Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили внутрисуставное неправильное сращение дистального отдела плечевой кости. (d) Осциллирующая пила была использована для создания трапециевидного клина для коррекции чрезмерной варусной деформации латеральной колонны и сгибания головчатого мозга для повторного выравнивания головчатого мозга и блока. Крайняя осторожность была предпринята, чтобы не нарушить кровоснабжение капителума. (e) У пациента была потеря переднего смещения дистального конца плечевой кости, что привело к потере сгибания на 35 градусов с гиперэкстензией левого локтя на 10 градусов. (f) Пациент выбрал удаление металлоконструкций и внесуставную экскавацию выступающего вентрального дистального отдела плечевой кости с созданием новой венечной ямки для сгибания.
(b) Первоначальное лечение, проведенное в сторонней организации, состояло из статической внешней фиксации с рукой, сгибаемой на 90°, и предплечьем, находящимся в нейтральном вращении. (c) Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили внутрисуставное неправильное сращение дистального отдела плечевой кости. (d) Осциллирующая пила была использована для создания трапециевидного клина для коррекции чрезмерной варусной деформации латеральной колонны и сгибания головчатого мозга для повторного выравнивания головчатого мозга и блока. Крайняя осторожность была предпринята, чтобы не нарушить кровоснабжение капителума. (e) У пациента была потеря переднего смещения дистального конца плечевой кости, что привело к потере сгибания на 35 градусов с гиперэкстензией левого локтя на 10 градусов. (f) Пациент выбрал удаление металлоконструкций и внесуставную экскавацию выступающего вентрального дистального отдела плечевой кости с созданием новой венечной ямки для сгибания.
Через 18 месяцев после первоначальной травмы ей была проведена корригирующая поперечная остеотомия. Использовали задний срединный разрез с приподнятыми медиальными и латеральными кожными лоскутами. Остеотомия локтевого отростка обеспечила полный обзор дорсального дистального отдела плечевой кости, включая лучеплечевой сустав и локтевой нерв. Осциллирующую пилу использовали для создания трапециевидного клина, чтобы исправить варусную деформацию латеральной колонны и изгиб головчатого мозга, чтобы выровнять головчатый мозг и блок. Крайняя осторожность была предпринята, чтобы не нарушить переднее кровоснабжение головчатого мозга. Второй супракондилярный клин был резецирован для коррекции варусной деформации кубитуса и внутренней ротации на 20 градусов. Головка лучевой кости фиксировалась к локтевому мыщелку с помощью изолированного стягивающего винта (1). Костный трансплантат из гребня подвздошной кости был использован для улучшения заживления кости, а фиксация была достигнута с помощью боковой пластины 7hour-LCDC и винтов.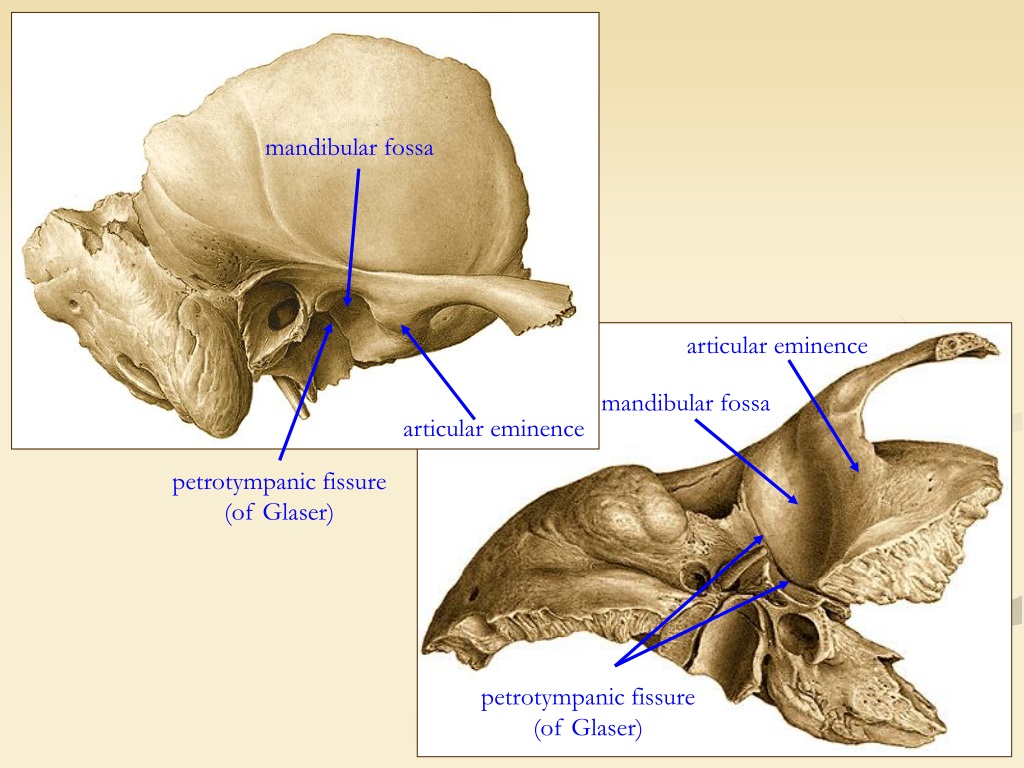 Остеотомию локтевого отростка фиксировали с помощью техники натяжения винтом (1). Интраоперационное плечелоктевое движение было 90 градусов сгибания с полным разгибанием после санации ямки локтевого отростка. На локоть накладывали гипс в полном разгибании на 24 часа.
Остеотомию локтевого отростка фиксировали с помощью техники натяжения винтом (1). Интраоперационное плечелоктевое движение было 90 градусов сгибания с полным разгибанием после санации ямки локтевого отростка. На локоть накладывали гипс в полном разгибании на 24 часа.
У нее была потеря переднего смещения дистального конца плечевой кости, что привело к сгибанию левого локтя на 90 градусов и гиперэкстензии на 5 градусов (). Первоначально пациентка была удовлетворена стабильной функцией локтевого сустава и подвижностью локтевой кости под углом 95 градусов. Однако через 18 месяцев после операции она решила удалить металлоконструкции и провести внесуставную экскавацию выступающего вентрального дистального отдела плечевой кости, создав новую венечную ямку для сгибания. Ее окончательное сгибание улучшилось до 110 градусов с гиперэкстензией на 5 градусов (). У нее был функциональный результат, количественно оцененный как 9.5 баллов по Американскому инструменту оценки локтевых хирургов плеча и локтя и Индексу производительности локтя Мэйо.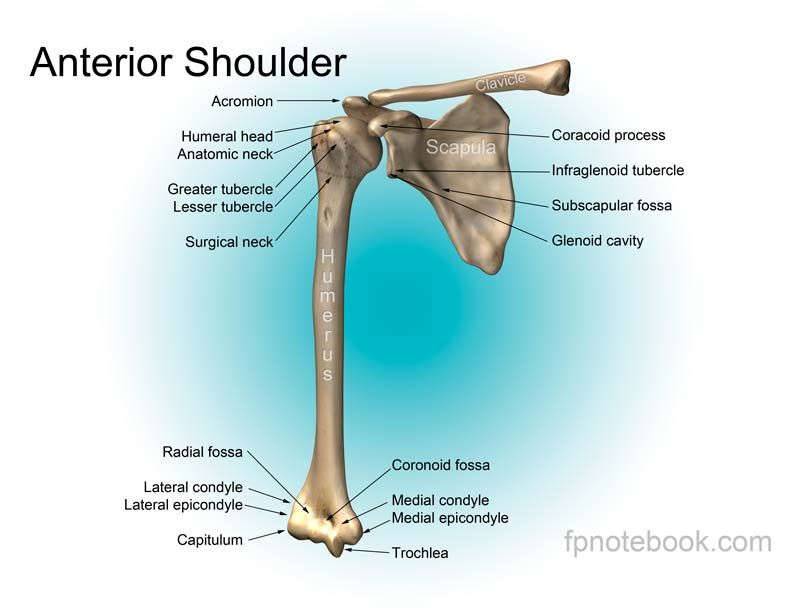 Непрерывное пассивное движение было начато через 24 часа после операции и начала терапии.
Непрерывное пассивное движение было начато через 24 часа после операции и начала терапии.
Насколько нам известно, это первый отчет, специально посвященный внутрисуставной остеотомии для лечения неправильного сращения дистального отдела плечевой кости. Тем не менее, были опубликованы небольшие серии статей по хирургической технике и клиническим результатам внутри- и внесуставного неправильного сращения [5]. McKee и Jupiter сообщили о двух несросшихся переломах дистального отдела плечевой кости, при которых была проведена внутрисуставная остеотомия в ряде случаев неправильного сращения и несращения дистального отдела плечевой кости с хорошими результатами [6].
Основой лечения переломов дистального отдела плечевой кости является оперативная репозиция и внутренняя фиксация [6–13]. Пессимизм в отношении этих переломов не оправдывается современными методами внутренней фиксации [10]. Однако рутинного лечения не существует из-за редкости этих переломов. Кроме того, сложная суставная поверхность и небольшое количество губчатой кости по-прежнему делают оперативное лечение серьезной проблемой.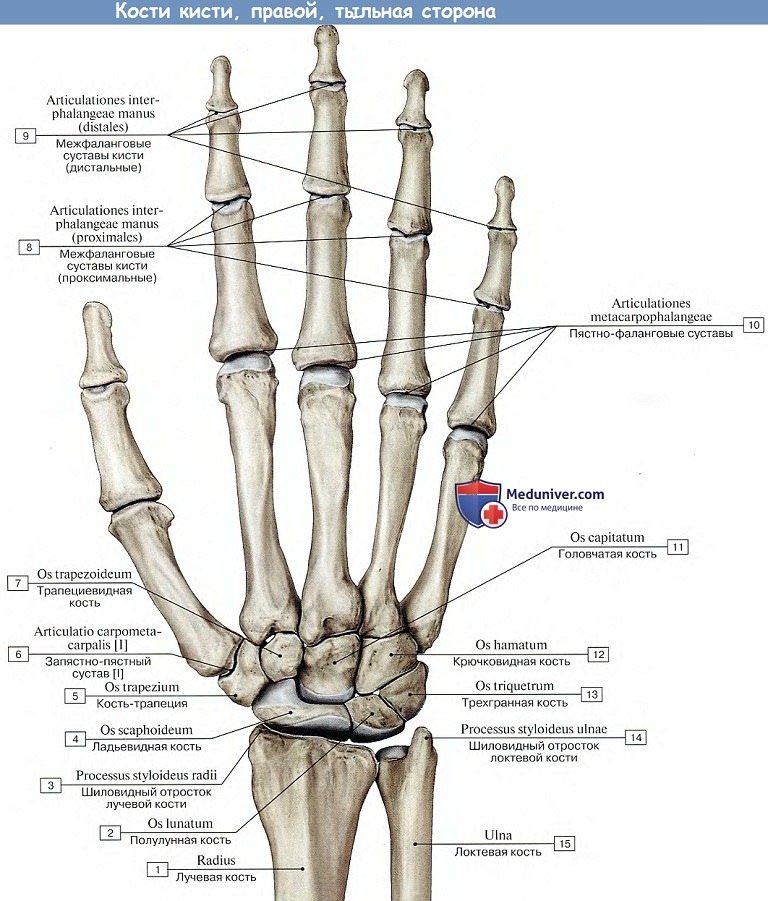
Несращение и неправильное сращение переломов дистального отдела плечевой кости, леченных оперативно, встречается редко. Только 2% всех переломов затрагивают дистальный отдел плечевой кости, и 2% из них приводят к неправильному сращению. Внутрисуставная остеотомия при неправильном сращении для достижения функциональной дуги движения и предотвращения последующего посттравматического артрита в локтевом суставе редко показана молодым требовательным пациентам. Таким образом, опыт лечения внутрисуставных переломов со сросшимися суставами очень ограничен, и сообщения редко появляются в литературе [6–9].]. Мы считаем, что тотальное эндопротезирование локтевого сустава при неправильном сращении дистального отдела плечевой кости является вариантом лечения, предназначенным для пожилых пациентов с низким спросом [12].
Если пациент поступает на ранней стадии, внутрисуставная остеотомия рассматривается, если первоначальные линии перелома могут быть остеотомированы и посттравматический артроз ограничен.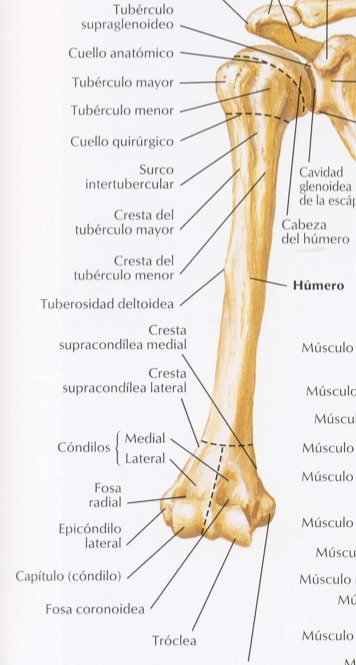 Внесуставная остеотомия показана при невозможности восстановления внутрисуставной конгруэнтности локтевого сустава и выраженном вторичном посттравматическом артрозе [1, 6]. Предоперационное планирование имеет первостепенное значение для оценки технической возможности восстановления конгруэнтности плечевой кости (1).
Внесуставная остеотомия показана при невозможности восстановления внутрисуставной конгруэнтности локтевого сустава и выраженном вторичном посттравматическом артрозе [1, 6]. Предоперационное планирование имеет первостепенное значение для оценки технической возможности восстановления конгруэнтности плечевой кости (1).
В данном случае достигнута стабильность локтевого сустава и функциональная дуга движения. После внутрисуставной остеотомии пациент имел только 90-градусную флексию из-за потери передней трансляции дистального отдела плечевой кости [13]. Первоначальная потеря сгибания была принята пациентом и хирургом, чтобы избежать деваскуляризации дистального конца плечевой кости. Избежав слишком большого расслоения во время индексной процедуры в первом случае, пациент выбрал успешную последующую процедуру, чтобы получить сгибание. Удовлетворительный функциональный результат был количественно оценен с помощью индекса производительности локтевого сустава Майо и американского инструмента оценки хирургов плечевого и локтевого суставов.
Хирургическая реконструкция внутрисуставного неправильно сросшегося дистального отдела плечевой кости технически сложна, но может улучшить функцию у молодых активных взрослых за счет восстановления внутренней анатомии локтевого сустава.
1. Морри Б.Ф. Локтевой сустав и его заболевания . 2-е издание. Филадельфия, Пенсильвания, США: Сондерс; 1993. [Google Scholar]
2. Marti RK, Kerkhoffs GMMJ, Maas M, Blankevoort L. Прогрессивное хирургическое освобождение посттравматического жесткого локтя: техника и результат через 2–18 лет у 46 пациентов. Acta Orthopaedica Scandinavica . 2002;73(2):144–150. [PubMed] [Google Scholar]
3. Юпитер Дж.Б. Сложные переломы дистального отдела плечевой кости и связанные с ними осложнения. Лекции учебного курса . 1995; 44: 187–198. [PubMed] [Google Scholar]
4. Кольцо D, Юпитер JB. Переломы дистального отдела плечевой кости. Ортопедические клиники Северной Америки . 2000;31(1):103–113. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
5. Юпитер Дж.Б. Лечение несращения и неправильного сращения дистального отдела плечевой кости — 30-летний опыт. Журнал ортопедической травмы . 2008;22(10):742–750. [PubMed] [Google Scholar]
6. Макки М., Юпитер Дж., Тох С.Л., Уилсон Л., Колтон С., Каррас К.К. Реконструкция после неправильного сращения и несращения внутрисуставных переломов дистального отдела плечевой кости. Методы и результаты у 13 взрослых. Журнал хирургии костей и суставов . 1994;76(4):614–621. [PubMed] [Google Scholar]
7. Cobb TK, Linscheid RL. Поздняя коррекция неправильно сросшихся межмыщелковых переломов плечевой кости. Внутрисуставная остеотомия и трехкортикальная костная пластика. Журнал хирургии костей и суставов . 1994;76(4):622–626. [PubMed] [Google Scholar]
8. Казуки К., Миямото Т., Озоно К. Внутрисуставная корректирующая остеотомия при неправильном сращении межмыщелкового перелома плечевой кости: клинический случай. Городской медицинский журнал Осаки . 2002;48(1):95–100. [PubMed] [Google Scholar]
Городской медицинский журнал Осаки . 2002;48(1):95–100. [PubMed] [Google Scholar]
9. Marti RK, Ochsner PE, Bernoski FP. Корректуростеотомия дистального отдела плечевой кости у Erwachsenen. Ортопад . 1981;10(4):311–315. [PubMed] [Академия Google]
10. О’Дрисколл С.В. Фиксация параллельными пластинами двухколонных переломов дистального отдела плечевой кости. Лекции учебного курса . 2009; 58: 521–528. [PubMed] [Google Scholar]
11. McKee M, Jupiter J, Toh CL, Wilson L, Colton C, Karras KK. Реконструкция после неправильного сращения и несращения внутрисуставных переломов дистального отдела плечевой кости. Методы и результаты у 13 взрослых. Журнал хирургии костей и суставов . 1994;76(4):614–621. [PubMed] [Google Scholar]
12. Атвал Г.С., Гетц Т.Дж., Поллок Дж.В., Фабер К.Дж. Протезирование при переломах дистального отдела плечевой кости. Ортопедические клиники Северной Америки . 2008;39(2):201–212. [PubMed] [Google Scholar]
13. Brouwer KM, Lindenhovius ALC, Ring D. Потеря переднего перевода дистального отдела плечевой кости.
поверхность связана с уменьшением сгибания локтевого сустава. Журнал хирургии кисти . 2009;34(7):1256–1260. [PubMed] [Google Scholar]
Brouwer KM, Lindenhovius ALC, Ring D. Потеря переднего перевода дистального отдела плечевой кости.
поверхность связана с уменьшением сгибания локтевого сустава. Журнал хирургии кисти . 2009;34(7):1256–1260. [PubMed] [Google Scholar]
Статьи из отчетов о клинических случаях в медицине предоставлены здесь Hindawi Limited
Внутрисуставная остеотомия при неправильном сращении дистального отдела плечевой кости
На этой странице
РезюмеВведениеИстория болезниОбсуждениеСсылкиАвторское правоСтатьи по теме движение локтя. Травматическое и ятрогенное нарушение ограниченного кровотока к дистальному концу плечевой кости, приводящее к аваскулярному некрозу головчатого мозга или блока, является основной ошибкой этой технически сложной процедуры. Представлены два случая, иллюстрирующие потенциальные проблемы внутрисуставной остеотомии при неправильном сращении дистального отдела плечевой кости.
1. Введение
Переломы дистального отдела плечевой кости встречаются редко и составляют всего 2% всех переломов [1]. Предпочтительным методом лечения является открытая репозиция и внутренняя фиксация для восстановления анатомии сустава и обеспечения раннего движения для предотвращения тугоподвижности [2] [3, 4]. Несмотря на быстрое улучшение оперативного лечения, переломы дистального конца плечевой кости по-прежнему остаются одними из самых сложных для лечения переломов. Сложная анатомия суставов с небольшим количеством губчатой костной ткани затрудняет оперативную фиксацию [1]. Несмотря на трудности, у молодых активных пациентов рекомендуется ранняя фиксация, несмотря на сложность перелома. Неудовлетворительный исход характерен для этой популяции пациентов, когда для лечения начального перелома используется минимальное лечение [5, 6].
В редких случаях неправильного сращения допустима внутрисуставная или надмыщелковая остеотомия для восстановления выравнивания плечевой кости и обеспечения более полезной дуги движения.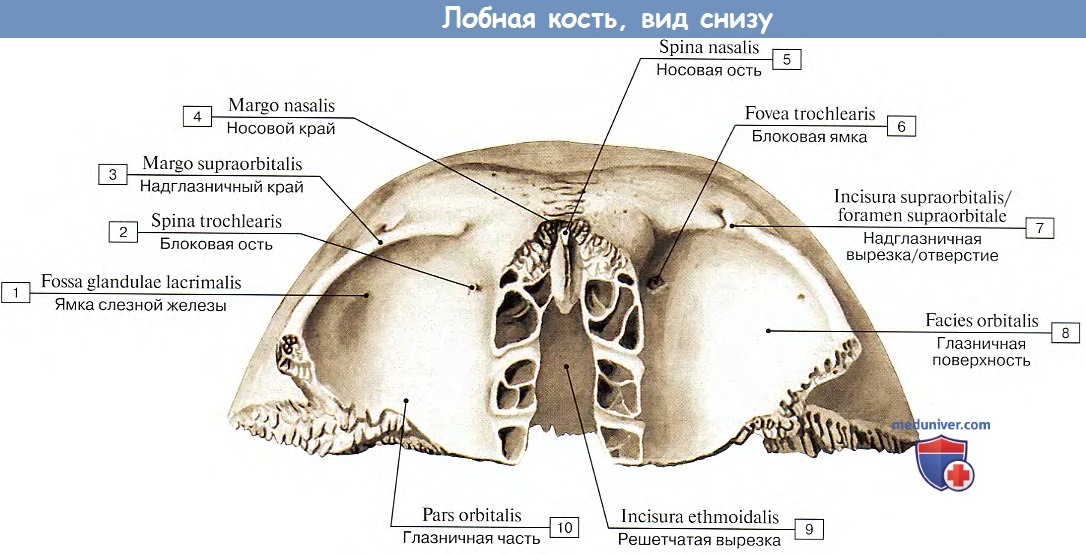 В случае внесуставной остеотомии для коррекции сгибания или разгибания лечение может быть показано, несмотря на наличие посттравматического артроза неконгруэнтного локтевого сустава. Тем не менее, лечение внутрисуставной остеотомией рассматривается только в том случае, если пациент замечен на ранней стадии и вторичный посттравматический артрит находится на ранней стадии [1, 6].
В случае внесуставной остеотомии для коррекции сгибания или разгибания лечение может быть показано, несмотря на наличие посттравматического артроза неконгруэнтного локтевого сустава. Тем не менее, лечение внутрисуставной остеотомией рассматривается только в том случае, если пациент замечен на ранней стадии и вторичный посттравматический артрит находится на ранней стадии [1, 6].
Внутрисуставная корригирующая остеотомия при неправильно сросшихся переломах дистального отдела плечевой кости технически сложна, а литературы по этому вопросу мало [6–9]. В этой рукописи описывается хирургическая техника и сообщается о случае внутрисуставной остеотомии по поводу неправильного сращения дистального отдела плечевой кости.
2. История болезни
Наша пациентка, 48-летний стоматолог, была осмотрена через 10 месяцев после сильного падения энергии, которое привело к сложному внутрисуставному перелому типа С3 ее левого недоминантного дистального отдела плечевой кости (рис. 1(a). )). Первоначальное лечение, проведенное в сторонней организации, состояло из статической внешней фиксации с согнутой рукой и нейтральным вращением предплечья (рис. 1(б)). Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили задержку сращения, которая привела к внутрисуставному неправильному сращению дистального отдела плечевой кости. Пациент был направлен к старшему автору (РКМ) со значительным удлинением головчатого мозга, что привело к варусной деформации локтевого сустава 25 градусов. Дуга разгибания при сгибании составила 95 градусов со сгибательной контрактурой на 35 градусов. Вращение предплечья было нормальным. У нее не было боли, и на данный момент она не выбирала операцию. Четыре месяца спустя она сообщила о сильной боли и потеряла все активные движения. Пациент решился на операцию в основном для того, чтобы восстановить растяжку и вернуться к работе. Неврологическое обследование без особенностей. У нее не было признаков локтевой невропатии.
)). Первоначальное лечение, проведенное в сторонней организации, состояло из статической внешней фиксации с согнутой рукой и нейтральным вращением предплечья (рис. 1(б)). Внешний фиксатор был удален через 8 недель, и последующие рентгенограммы выявили задержку сращения, которая привела к внутрисуставному неправильному сращению дистального отдела плечевой кости. Пациент был направлен к старшему автору (РКМ) со значительным удлинением головчатого мозга, что привело к варусной деформации локтевого сустава 25 градусов. Дуга разгибания при сгибании составила 95 градусов со сгибательной контрактурой на 35 градусов. Вращение предплечья было нормальным. У нее не было боли, и на данный момент она не выбирала операцию. Четыре месяца спустя она сообщила о сильной боли и потеряла все активные движения. Пациент решился на операцию в основном для того, чтобы восстановить растяжку и вернуться к работе. Неврологическое обследование без особенностей. У нее не было признаков локтевой невропатии.
Через 18 месяцев после первоначальной травмы ей сделали корригирующую поперечную остеотомию. Использовали задний срединный разрез с приподнятыми медиальными и латеральными кожными лоскутами. Остеотомия локтевого отростка обеспечила полный обзор дорсального дистального отдела плечевой кости, включая лучеплечевой сустав и локтевой нерв. Осциллирующую пилу использовали для создания трапециевидного клина, чтобы исправить варусную деформацию латеральной колонны и изгиб головчатого мозга, чтобы выровнять головчатый мозг и блок. Крайняя осторожность была предпринята, чтобы не нарушить переднее кровоснабжение головчатого мозга. Второй супракондилярный клин был резецирован для коррекции варусной деформации кубитуса и внутренней ротации на 20 градусов. Головка лучевой кости фиксировалась к локтевому мыщелку с помощью изолированного стягивающего винта (рис. 1(с)). Костный трансплантат из гребня подвздошной кости был использован для улучшения заживления кости, а фиксация была достигнута с помощью боковой пластины 7hour-LCDC и винтов. Остеотомия локтевого отростка была зафиксирована с помощью техники натяжения винтом (рис.
Использовали задний срединный разрез с приподнятыми медиальными и латеральными кожными лоскутами. Остеотомия локтевого отростка обеспечила полный обзор дорсального дистального отдела плечевой кости, включая лучеплечевой сустав и локтевой нерв. Осциллирующую пилу использовали для создания трапециевидного клина, чтобы исправить варусную деформацию латеральной колонны и изгиб головчатого мозга, чтобы выровнять головчатый мозг и блок. Крайняя осторожность была предпринята, чтобы не нарушить переднее кровоснабжение головчатого мозга. Второй супракондилярный клин был резецирован для коррекции варусной деформации кубитуса и внутренней ротации на 20 градусов. Головка лучевой кости фиксировалась к локтевому мыщелку с помощью изолированного стягивающего винта (рис. 1(с)). Костный трансплантат из гребня подвздошной кости был использован для улучшения заживления кости, а фиксация была достигнута с помощью боковой пластины 7hour-LCDC и винтов. Остеотомия локтевого отростка была зафиксирована с помощью техники натяжения винтом (рис.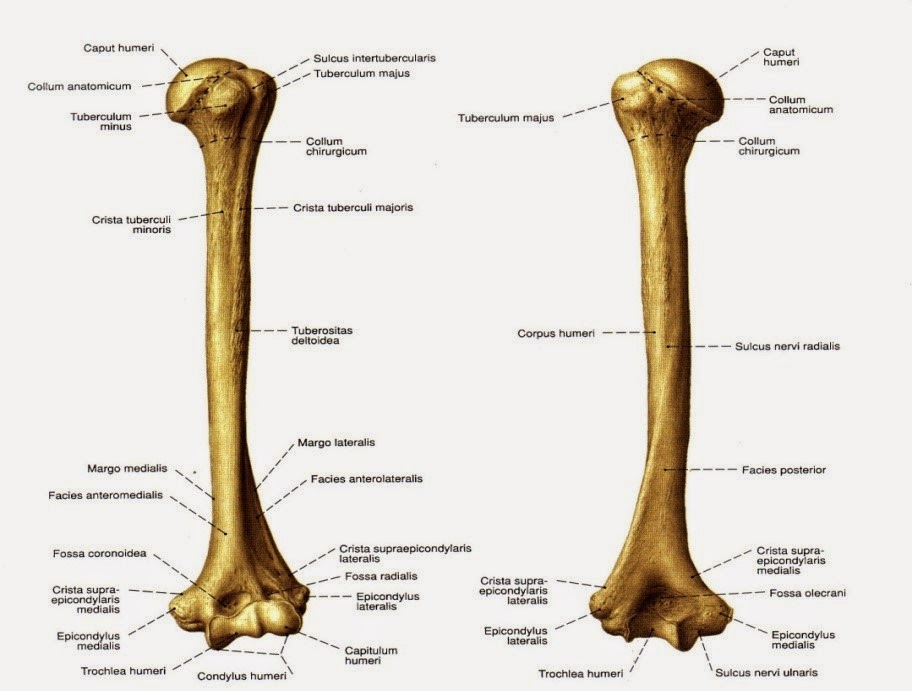 1(г)). Интраоперационное плечелоктевое движение было 90 градусов сгибания с полным разгибанием после санации ямки локтевого отростка. На локоть накладывали гипс в полном разгибании на 24 часа.
1(г)). Интраоперационное плечелоктевое движение было 90 градусов сгибания с полным разгибанием после санации ямки локтевого отростка. На локоть накладывали гипс в полном разгибании на 24 часа.
У нее была потеря переднего смещения дистального конца плечевой кости, что привело к сгибанию левого локтя на 90 градусов и гиперэкстензии на 5 градусов (рис. 1(e)). Первоначально пациентка была удовлетворена стабильной функцией локтевого сустава и подвижностью локтевой кости под углом 95 градусов. Однако через 18 месяцев после операции она решила удалить металлоконструкции и провести внесуставную экскавацию выступающего вентрального дистального отдела плечевой кости, создав новую венечную ямку для сгибания. Ее окончательное сгибание улучшилось до 110 градусов с 5 градусами гиперэкстензии (рис. 1(f)). У нее был функциональный результат, количественно оцененный как 9.5 баллов по Американскому инструменту оценки локтевых хирургов плеча и локтя и Индексу производительности локтя Мэйо. Непрерывное пассивное движение было начато через 24 часа после операции и начала терапии.
3. Обсуждение
Насколько нам известно, это первый отчет, специально посвященный внутрисуставной остеотомии для лечения неправильного сращения дистального отдела плечевой кости. Тем не менее, были опубликованы небольшие серии статей по хирургической технике и клиническим результатам внутри- и внесуставного неправильного сращения [5]. McKee и Jupiter сообщили о двух несросшихся переломах дистального отдела плечевой кости, при которых была проведена внутрисуставная остеотомия в ряде случаев неправильного сращения и несращения дистального отдела плечевой кости с хорошими результатами [6].
Основой лечения переломов дистального отдела плечевой кости является оперативная репозиция и внутренняя фиксация [6–13]. Пессимизм в отношении этих переломов не оправдывается современными методами внутренней фиксации [10]. Однако рутинного лечения не существует из-за редкости этих переломов. Кроме того, сложная суставная поверхность и небольшое количество губчатой кости по-прежнему делают оперативное лечение серьезной проблемой.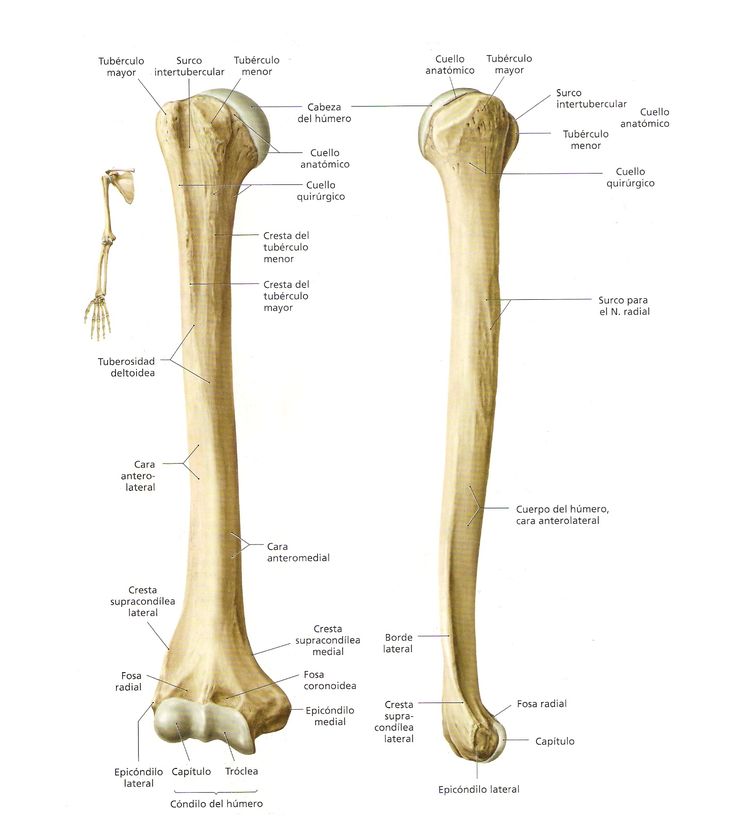
Несращение и неправильное сращение переломов дистального отдела плечевой кости, леченных оперативно, встречается редко. Только 2% всех переломов затрагивают дистальный отдел плечевой кости, и 2% из них приводят к неправильному сращению. Внутрисуставная остеотомия при неправильном сращении для достижения функциональной дуги движения и предотвращения последующего посттравматического артрита в локтевом суставе редко показана молодым требовательным пациентам. Таким образом, опыт лечения внутрисуставных переломов со сросшимися суставами очень ограничен, и сообщения редко появляются в литературе [6–9].]. Мы считаем, что тотальное эндопротезирование локтевого сустава при неправильном сращении дистального отдела плечевой кости является вариантом лечения, предназначенным для пожилых пациентов с низким спросом [12].
Если пациент поступает на ранней стадии, внутрисуставная остеотомия рассматривается, если первоначальные линии перелома могут быть остеотомированы и посттравматический артроз ограничен.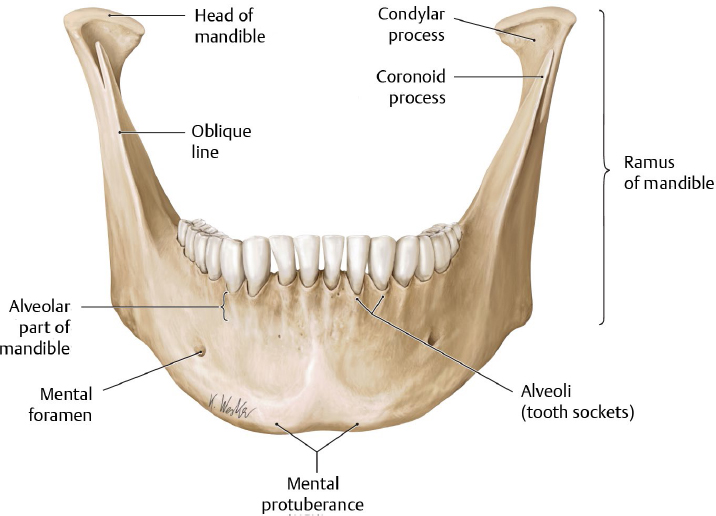 Внесуставная остеотомия показана при невозможности восстановления внутрисуставной конгруэнтности локтевого сустава и выраженном вторичном посттравматическом артрозе [1, 6]. Предоперационное планирование имеет первостепенное значение для оценки технической возможности восстановления конгруэнтности плечевой кости (рис. 1(c)).
Внесуставная остеотомия показана при невозможности восстановления внутрисуставной конгруэнтности локтевого сустава и выраженном вторичном посттравматическом артрозе [1, 6]. Предоперационное планирование имеет первостепенное значение для оценки технической возможности восстановления конгруэнтности плечевой кости (рис. 1(c)).
В данном случае достигнута стабильность локтевого сустава и функциональная дуга движения. После внутрисуставной остеотомии пациент имел только 90-градусную флексию из-за потери передней трансляции дистального отдела плечевой кости [13]. Первоначальная потеря сгибания была принята пациентом и хирургом, чтобы избежать деваскуляризации дистального конца плечевой кости. Избежав слишком большого расслоения во время индексной процедуры в первом случае, пациент выбрал успешную последующую процедуру, чтобы получить сгибание. Удовлетворительный функциональный результат был количественно оценен с помощью индекса производительности локтевого сустава Майо и американского инструмента оценки хирургов плечевого и локтевого суставов.
Хирургическая реконструкция внутрисуставного неправильно сросшегося дистального отдела плечевой кости технически сложна, но может улучшить функцию у молодых активных взрослых за счет восстановления внутренней анатомии локтевого сустава.
Список литературы
Б. Ф. Морри, The Elbow и его расстройства , Сондерс, Филадельфия, PA, USA, 2 -е издание, 1993.
R. K. Marti, G. M. M. J. J. Kerks, M.M. «Прогрессирующее хирургическое освобождение посттравматического тугоподвижного локтевого сустава: техника и результат через 2–18 лет у 46 пациентов», Acta Orthopaedica Scandinavica , vol. 73, нет. 2, стр. 144–150, 2002.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Б. Юпитер, «Сложные переломы дистальной части плечевой кости и связанные с ними осложнения», Учебный курс лекций , том. 44, pp. 187–198, 1995.
Посмотреть по адресу:
Google Scholar
Д.
 Ринг и Дж. Б. Юпитер, «Переломы дистального отдела плечевой кости», Ортопедические клиники Северной Америки , том. 31, нет. 1, pp. 103–113, 2000.
Ринг и Дж. Б. Юпитер, «Переломы дистального отдела плечевой кости», Ортопедические клиники Северной Америки , том. 31, нет. 1, pp. 103–113, 2000.Просмотр по адресу:
Google Scholar
Дж. Б. Юпитер, «Лечение несращения и неправильного сращения дистального отдела плечевой кости — 30-летний опыт», Травматологический журнал ортопедии , том. 22, нет. 10, стр. 742–750, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. McKee, J. Jupiter, C.L. Toh, L. Wilson, C. Colton и K.K. Karras, «Реконструкция после неправильного сращения и несращения внутрисуставных переломов дистального отдела плечевой кости. Методы и результаты у 13 взрослых» Журнал хирургии костей и суставов , том. 76, нет. 4, pp. 614–621, 1994.
Посмотреть по адресу:
Google Scholar
Т.
 К. Кобб и Р. Л. Линшайд, «Поздняя коррекция неправильно сросшихся межмыщелковых переломов плечевой кости. Внутрисуставная остеотомия и трехкортикальная костная пластика», The Journal of Bone and Joint Surgery , vol. 76, нет. 4, pp. 622–626, 1994.
К. Кобб и Р. Л. Линшайд, «Поздняя коррекция неправильно сросшихся межмыщелковых переломов плечевой кости. Внутрисуставная остеотомия и трехкортикальная костная пластика», The Journal of Bone and Joint Surgery , vol. 76, нет. 4, pp. 622–626, 1994.Посмотреть по адресу:
Google Scholar
K. Kazuki, T. Miyamoto, and K. Ohzono, «Внутрисуставная корректирующая остеотомия неправильного межмыщелкового перелома плечевой кости: a история болезни», Городской медицинский журнал Осаки , том. 48, нет. 1, pp. 95–100, 2002.
Посмотреть по адресу:
Google Scholar
R. K. Marti, P. E. Ochsner, and F. P. Bernoski, «Korrekturosteotomie des distalen Humerus beim 90ade 159», Orwachsenen 6.0 volthop 159. 10, нет. 4, pp. 311–315, 1981.
Посмотреть по адресу:
Google Scholar
S.
 W. O’Driscoll, «Параллельная фиксация пластинами двухколонной дистальной плечевой кости», Учебный курс, лекции , том. 58, pp. 521–528, 2009.
W. O’Driscoll, «Параллельная фиксация пластинами двухколонной дистальной плечевой кости», Учебный курс, лекции , том. 58, pp. 521–528, 2009.Посмотреть по адресу:
Google Scholar
M. McKee, J. Jupiter, C.L. Toh, L. Wilson, C. Colton, and K.K. Karras, «Reconstruction after malunion и несращение внутрисуставных переломов дистального отдела плечевой кости. Методы и результаты у 13 взрослых», The Journal of Bone and Joint Surgery , vol. 76, нет. 4, pp. 614–621, 1994.
Посмотреть по адресу:
Google Scholar
Г. С. Атвал, Т. Дж. Гетц, Дж. В. Поллок и К. Дж. Фабер, «Протезирование переломов дистального отдела плечевой кости», Ортопедические клиники Северной Америки , том. 39, нет. 2, стр. 201–212, 2008 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Брауэр К.

 2009; 2009 г.
2009; 2009 г. Ринг и Дж. Б. Юпитер, «Переломы дистального отдела плечевой кости», Ортопедические клиники Северной Америки , том. 31, нет. 1, pp. 103–113, 2000.
Ринг и Дж. Б. Юпитер, «Переломы дистального отдела плечевой кости», Ортопедические клиники Северной Америки , том. 31, нет. 1, pp. 103–113, 2000. К. Кобб и Р. Л. Линшайд, «Поздняя коррекция неправильно сросшихся межмыщелковых переломов плечевой кости. Внутрисуставная остеотомия и трехкортикальная костная пластика», The Journal of Bone and Joint Surgery , vol. 76, нет. 4, pp. 622–626, 1994.
К. Кобб и Р. Л. Линшайд, «Поздняя коррекция неправильно сросшихся межмыщелковых переломов плечевой кости. Внутрисуставная остеотомия и трехкортикальная костная пластика», The Journal of Bone and Joint Surgery , vol. 76, нет. 4, pp. 622–626, 1994.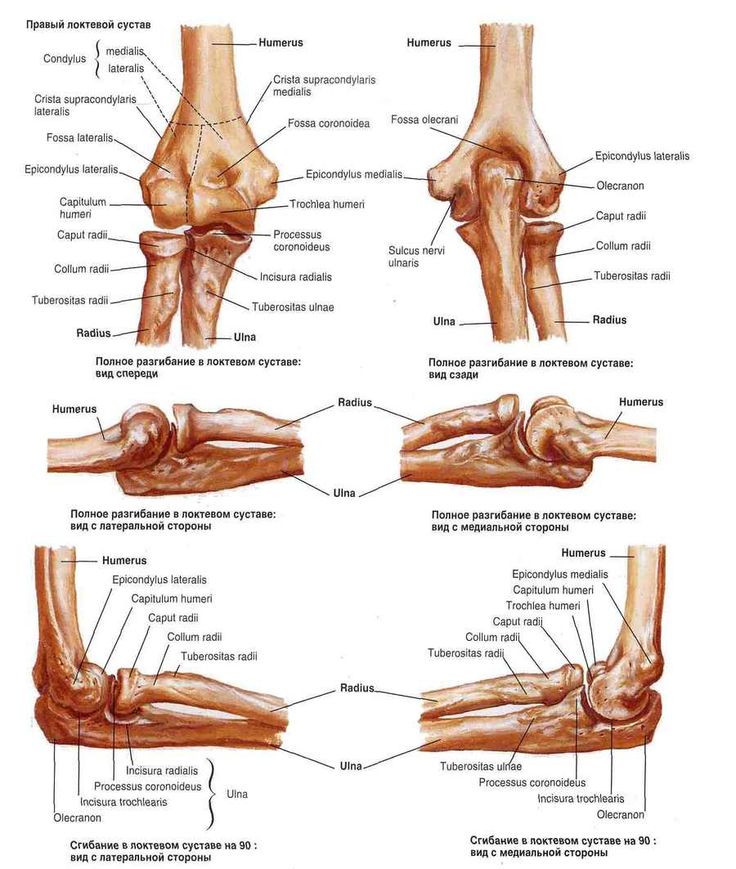 W. O’Driscoll, «Параллельная фиксация пластинами двухколонной дистальной плечевой кости», Учебный курс, лекции , том. 58, pp. 521–528, 2009.
W. O’Driscoll, «Параллельная фиксация пластинами двухколонной дистальной плечевой кости», Учебный курс, лекции , том. 58, pp. 521–528, 2009.