Лечение спондилоартроза пояснично крестцового отдела позвоночника в Москве в клинике Дикуля: цены, запись на прием
Спондилоартроз (остеоартрит) – распространенная патология поясничного отдела позвоночника. Спондилоартроз пояснично-крестцового отдела позвоночника чаще встречается у пожилых людей, но он может также развиться у людей выполняющих тяжелую физическую работу, страдающих ожирением , или у любого, у кого была предыдущая травма позвоночника.
Остеоартрит поясничного отдела позвоночника развивается в суставах, которые соединяют сегменты позвоночника. Каждый позвонок связан с другим позвонком в трех местах. Перед спинным мозгом позвонки разделены спинномозговым диском. За спинным мозгом позвонки связаны двумя небольшими суставами, которые называются фасеточными. Эти суставы вместе с межпозвоночным диском позволяют позвоночнику двигаться и совершать такие движения, как наклон и разгибание или ротация спины .
Лечение спондилоартроза пояснично — крестцового отдела позвоночника может быть как консервативным, так и оперативном, и выбор тактики лечения зависит, в основном, от клинической картины.
Причины
Общими причинами развития остеоартрита фасеточных суставов поясничного отдела позвоночника являются следующие:
- Дегенеративные изменения в суставах и износ суставов с течением времени.
- Дегенерация диска может привести к уменьшению расстояния между позвонками, что будет увеличивать нагрузку на фасеточные суставы, ускоряя износ этих суставов.
- Движения туловища назад (экстензии) могут приводить к давлению на фасеточные суставы, что может привести к дегенеративным изменениям.
- Внезапное падение или травма, такая как авария, на автомобиле, могут привести к повреждению фасеточных суставов, увеличивая и ускоряя износ суставов.
- Генетические факторы могут влиять на вероятность развития дегенеративного заболевания суставов.
- Повторяющиеся стрессовые травмы, такие как подъем или перенос тяжелых предметов, могут вызвать раздражение суставов и развитие дегенерации.
Симптомы
Симптомы спондилоартроза поясничного отдела позвоночника будут зависеть от того, какой именно двигательный сегмент поврежден больше всего и степени воздействия на близлежащие нервные структуры.
Симптомы могут варьироваться от легких, до тяжелых и могут имитировать симптомы патологии диска:
- Боль в спине или радикулярная боль с иррадиацией в ягодицу, в ногу и простирающаяся вниз, позади колена, реже в переднюю части ноги или в стопу.
- Боль и болезненность локализуются на уровне вовлеченного в патологический процесс фасеточного сустава.
- Мышечный спазм и вынужденные изменения в позе.
- Потеря движений, таких как невозможность разгибаться, наклонять туловище в сторону или сохранять вертикальное положение тела в течение длительного периода времени.
- Могут быть нарушения ходьбы и стояния при выраженном патологическом процессе
- Сидение обычно более комфортно.
- Изменение нормальной поясничной кривизны или лордоза.
- Развитие стенозоподобных симптомов.
- Скованность в суставах после периода отдыха.
- Боль после избыточной активности и облегчение боли после отдыха.

- Может отмечаться некоторая отечность на уровне патологически измененных фасеточных суставов.
- Мышечная слабость в нижних конечностях или симптомы синдрома конского хвоста при развитии спинального стеноза
Диагностика
Пациент, который чувствует боль или скованность в спине более двух недель, должен обратиться к врачу для проведения физического обследования.
История болезниВрач должен оценить историю болезни пациента, изучить симптомы, характеристики боли и функцию суставов, как и когда симптомы начались и как они изменились с течением времени.
Врачу также необходимо выяснить наличие сопутствующей патологии, наличие предыдущего лечения, семейную историю и вредные привычки (например, потребление алкоголя, курение и т. д.),
Физический осмотр. Врачу необходимо провести физический осмотр, чтобы оценить общее состояние здоровья пациента, состояние мышц и костей, нервную проводимость, рефлексы и мобильность суставов позвоночника.
Врачу также необходимо получить информацию о мышечной силе, гибкости и способности пациента выполнять повседневную деятельность, такую ??как ходьба, сгибание и вставание.
Пациенту может потребоваться выполнить некоторые движения, чтобы врач мог понять диапазон движений и определить, какие движения усиливают симптоматику.
Инструментальные методы диагностики
Рентгенография — врач, может назначить рентген для того, чтобы увидеть, есть ли травма суставов позвоночника и насколько он обширна. Рентген может показать потерю хряща, изменения костей и расположение возможных костных разрастаний (остеофитов).
Дополнительные методы диагностики, которые могут потребоваться, чтобы исключить другие причины боли или подтвердить наличие спондилоартроза:
ПЭТ. Сканирование костей используется для того , чтобы исключить воспаление, рак, инфекцию или небольшой перелом.
КТ — сканирование может быть выполнено для более точного измерения степени сужения спинального канала и морфологические изменения окружающих структур.
МРТ. Магнитно-резонансная томография — это метод, который может очень детально морфологическую картину спинного мозга, нервных корешков, межпозвоночных дисков, связок и окружающих тканей.
Лечение
Лечение спондилоартроза пояснично-крестцового отдела позвоночника направлено как на уменьшение симптоматики, так и приостановку прогрессирования патологических процессов в суставах или костях.
Большинство врачей придерживаются консервативного подхода на начальном этапе лечения, и только потом рассматриваются инвазивные варианты, но только в том случае, если симптомы не поддаются консервативной терапии или появляются серьезные неврологические признаки.
Некоторые из наиболее распространенных методов лечения спондилоартроза поясничного отдела позвоночника:
- Физическая терапия (ЛФК) используется для укрепления мышц поясничного отдела позвоночника. Более сильные мышцы лучше поддерживают позвоночник и, таким образом, уменьшается нагрузка на фасеточные суставы.

- Снижение веса улучшает симптомы, просто уменьшая нагрузку на поясничный отдел позвоночника. Хотя снижение веса может быть трудной задачей для некоторых пациентов, тем менее, упражнения с низким уровнем воздействия (например, плавание) в сочетании с низкокалорийной диетой часто позволяют добиться результатов, необходимых для облегчения болевых проявлений.
- Медикаментозное лечение. Противовоспалительные препараты могут уменьшать отек и воспаление в области фасеточных суставов . В то время как безрецептурные препараты, такие как Aleve (напроксен) или Advil (ибупрофен), часто могут обеспечить достаточное облегчение симптомов , иногда требуются более сильные ,отпускаемые по рецепту лекарства, такие как Voltaren (диклофенак) и Arthrotec (диклофенак / мизопростол).
- Применение холода и тепла также может быть эффективным для облегчения боли в поясничном отделе позвоночника. Тепло может помочь «ослабить» позвоночник перед физической активностью, в то время как лед лучше всего использовать после активности, для уменьшения воспаления.

- Мануальная терапия. Манипуляции широко используются для лечения заболеваний позвоночника . Хотя мануальная терапия и не позволяет восстановить в полном объеме амплитуду движений в двигательных сегментах позвоночника и восстановить структуру позвоночника, тем не менее, манипуляции позволяют уменьшить болевые проявления и улучшить мобильность .
- Эпидуральные инъекции включают: введение стероида, (кортизон или аналоги) в область защемленного нерва. Кортизон может воздействовать на иммунную систему, тем самым уменьшая локализованное воспаление и корешковую боль.
Дополнительные методы лечения включают иглоукалывание, массаж, магнитную терапию, натуропатические средства и другие прямые или косвенные формы задней те. Хотя научные данные, подтверждающие эти альтернативные методы лечения, в основном отсутствуют, большинство из них имеют мало побочных эффектов и являются разумными вариантами, если они используются в сочетании со стандартным медицинскими методами лечения.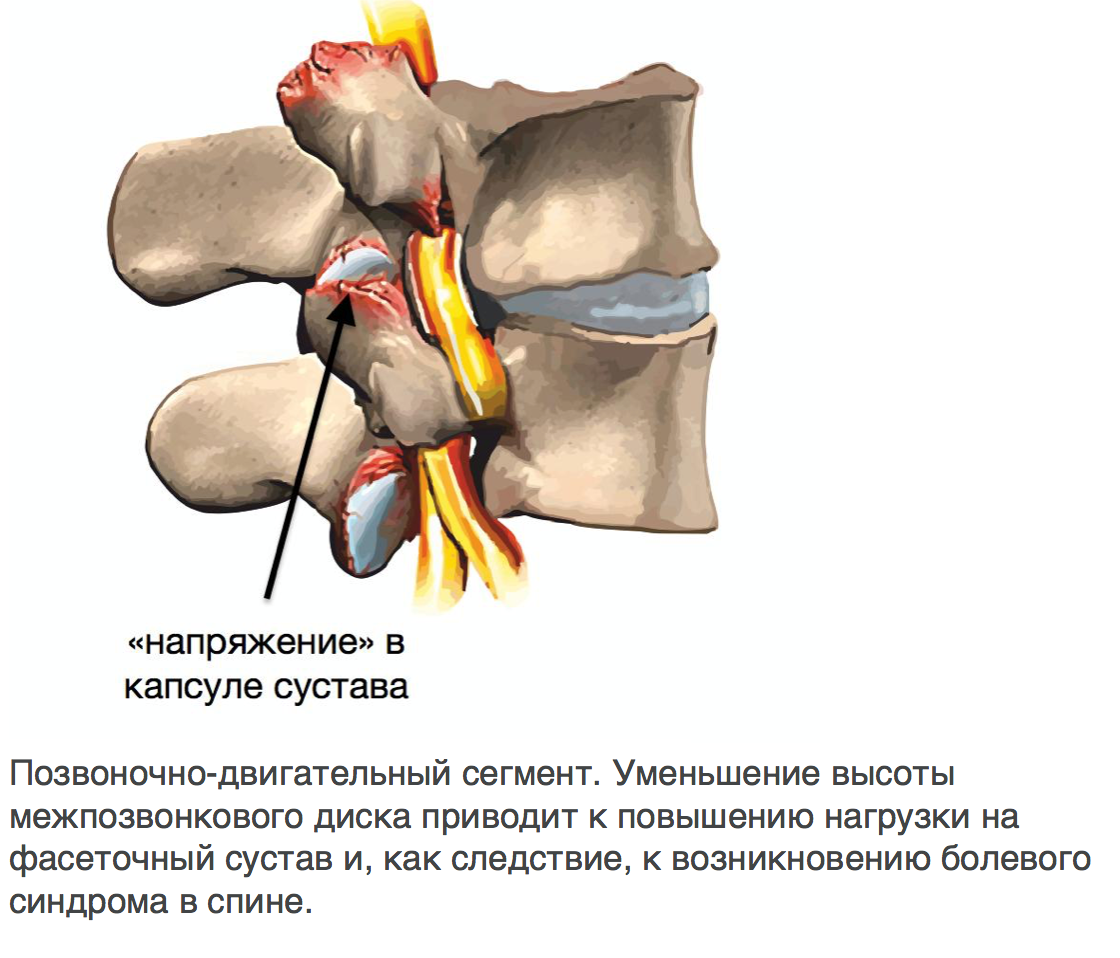
Осложнения спондилоартроза пояснично-крестцового отдела позвоночника
Остеоартрит редко вызывает тяжелые неврологические дисфункции из-за компрессии нервных структур.
Тем не менее, со временем дегенеративные изменения могут вызывать стеноз позвоночника, а это означает, что сужение позвоночного канала может вызвать компрессию спинного мозга и нервных корешков.
Стеноз позвоночника может быть осложнением спондилоартроза.
Синдром Cauda equina — это расстройство, вызванное компрессией нервов нижней части спинного мозга разрастанием тканей или межпозвонковым диском — это достаточно редкое осложнение остеоартита, которое может вызвать серьезные неврологические проблемы.
Хирургическое лечение
В случае тяжелого спондилоартроза, который не удается лечить консервативно, может быть показана операция.
Как правило, вопрос об операции рассматривается в случае, если пациент испытывает некоторые из следующих симптомов:
- Увеличение корешковой боли
- Усиление боли или раздражения нервов
- Ассоциированное повреждение дисков
- Если дегенеративные изменения в фасеточных суставах привели к компрессии нервных корешков, то возникает корешковый синдром.
 Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез)
Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез) - Слияние позвонков — это хирургическая процедура, используемая для устранения движения между прилегающими позвонками. Когда все другие методы лечения не обеспечивают облегчения, слияние позвоночника может быть разумным вариантом для лечения тяжелого спондилоартроза.
Самопомощь
- Самолечение важно при боли, вызванной спондилоартрозом, потому что боли могут увеличиваться или снижаться в течение нескольких дней.
- Эксперты обнаружили, что даже при наличии боли длительное нахождение в постели нежелательно. Поэтому, рекомендуется продолжать нормальную физическую деятельность.

- Однако следует избегать всего, что могло бы усугубить состояние, например, поднятие тяжелых грузов.
- Некоторые люди получают эффект от применения тепла или льда для лечения боли в спине.
- Сон с подушкой между ногами может быть полезен для болей в пояснице. Также хорошую поддержку может оказывать ортопедический матрас.
Прогноз
- Прогноз для большинства случаев поясничного спондилоартроза хороший.
- У многих людей со спондилоартрозом нет никаких симптомов.
- Большинство случаев хорошо реагируют на консервативное лечение в течение пары недель.
- Однако симптомы могут повторяться позже.
- Примерно в 1 из 10 случаев у человека может развиться стойкая хроническая боль.
Спондилоартроз пояснично-крестцового отдела позвоночника: что это такое, лечение
2 Август 2019 1957
Частная форма остеоартроза спондилоартроз позвоночника представляет собой хроническое дегенеративно-дистрофическое заболевание, которое при отсутствии комплексного лечения неуклонно прогрессирует и со временем может приводить к тяжелым последствиям. Чаще всего диагностируется спондилоартроз поясничного отдела позвоночника, в том числе и пояснично-крестцового. Крайне редко наблюдается умеренный спондилоартроз грудного отдела 2 степени, так как этот отдел достаточно ограничен в подвижности и не испытывает больших нагрузок.
Чаще всего диагностируется спондилоартроз поясничного отдела позвоночника, в том числе и пояснично-крестцового. Крайне редко наблюдается умеренный спондилоартроз грудного отдела 2 степени, так как этот отдел достаточно ограничен в подвижности и не испытывает больших нагрузок.
Для заболевания типично разрушение хрящевой ткани фасеточных и межпозвоночных суставов, впоследствии в патологический процесс вовлекаются соединительнотканные и костные структуры позвоночника.
Поэтому отсутствие должного внимания к нему приводит изначально к снижению работоспособности, а в запущенных случаях – к инвалидизации.
Поэтому важно как можно быстрее обращаться к врачу, если проявились симптомы спондилоартроза пояснично-крестцового отдела позвоночника.
Дать полноценную консультацию, касательно заболевания, и подобрать оптимальную тактику лечения способны специалисты «SL Клиника». У нас вас ждет теплая атмосфера, вежливый персонал и комфортные условия прохождения диагностических и лечебных процедур.
Причины развития
Заболевание относится к числу возрастных и диагностируется у 90% людей старше 65 лет. Но в последнее время отмечается тенденция его «омоложения», так как уже нередко у людей от 30 лет обнаруживаются деформирующий спондилоартроз поясничного отдела и протрузия межпозвонковых дисков.
Причины этого кроются в ускорении течения естественных дегенеративных изменений в хрящевой ткани.
Уже с 25 лет процентное содержание влаги в ней снижается, в результате хрящи постепенно становятся менее эластичными и прочными, в них формируются очаги склерозирования.
Немаловажное значение имеет и снижение двигательной активности, что влечет развитие застойных явлений и нарушение питания суставов.
Поэтому уже в молодом возрасте появляются предпосылки для развития патологии. Существенно повышают вероятность этого:
- остеохондроз;
- травмы позвоночника, в особенности подвывихи суставов;
- аномальное строение позвоночника, включая сакрализацию, люмбализацию, асимметричное расположение дугоотросчатых суставов и незаращение дужек позвонков;
- выраженное ожирение;
- аутоиммунные заболевания;
- наследственная предрасположенность.

Особенно велика роль в развитии спондилоартроза позвоночника. Для него типично уменьшение высоты межпозвоночных дисков, что приводит к резкому увеличению нагрузки на фасеточные суставы и ускорение их изнашивания.
Это провоцирует механическое сдавливание позвонков и их «расплющивание», что приводит к нарушениям трофики и образованию костных выступов на их краях.
В результате при поражении, например, позвонков L5–S1, диагностируется уже спондилез и спондилоартроз пояснично-крестцового отдела позвоночника.
Эти процессы сопровождаются проявлением признаков нестабильности суставов при поворотах и наклонах, ограничением амплитуды движений. Деформация околосуставных сумок провоцирует появление признаков реактивного воспаления, что вызывает резкие боли. Нередко они достигают такой выраженности, что лишают человека трудоспособности.
Виды и степени спондилоартроза
В зависимости от особенностей течения болезни выделяют несколько типов, но чаще обнаруживается:
- деформирующий спондилоартроз пояснично-крестцового отдела позвоночника – сопровождается деформацией позвонков остеофитами;
- дегенеративный спондилоартроз – типично разрушение поверхностей суставов в местах соединения пораженного позвонка с ребрами и его межпозвоночным диском;
- полисегментарный – диагностируется, когда патологический процесс охватывает 2 и более отделов.

В развитии заболевания выделяют 4 этапа. Начальный спондилоартроз пояснично-крестцового отдела позвоночника не сопровождается изменениями в самочувствии больного, но уже на второй стадии возникают болевые ощущения, повышается утомляемость.
Это обусловлено началом разрушения сустава и возникновением неравномерной нагрузки на мышцы.
В результате могут защемляться нервы и кровеносные сосуды, что еще более усугубляет ситуацию, поскольку останавливается процесс образования коллагена и эластичность хряща прогрессивно снижается.
На 3-й стадии в хрящевой ткани формируются трещины, происходит присоединение воспалительных процессов. Это приводит к образованию остеофитов незначительных размеров и нарушению работы связочного аппарата.
Наиболее тяжелой считается 4-я стадия, на которой в результате сильных дегенеративных изменений и сращивания позвонков между собой, нарушается иннервация и отключаются двигательные функции, что является необратимым процессом. Если заболевание охватывало сразу несколько сегментов, например, был диагностирован спондилоартроз L4–S1, возможно развитие сильного болевого синдрома.
Поэтому крайне важно диагностировать патологию как можно раньше, пока еще сохраняются высокие шансы на выздоровления. Раннее обращение в «СЛ-Клиника» поможет вам в кратчайшие сроки понять, что послужило причиной ухудшения состояния и получить помощь высококвалифицированных специалистов.
Клиническая картина
Поскольку фасеточные суставы представляют собой хорошо иннервируемые образования, наиболее ярко выраженным признаком заболевания является боль. В остальном симптоматика заболевания зависит от степени спондилоартроза пояснично-крестцового отдела позвоночника. Для него характерно:
- дискомфорт при продолжительной нагрузке, долгом сидении или ходьбе;
- резкие боли при поворотах, наклонах, смене положения тела;
- нарушения осанки и походки;
- мышечная слабость и утренняя скованность движений;
- дискомфорт вплоть до сильной боли в спине при движениях, изменении положения тела и проходящий в состоянии покоя;
- хруст в спине.
Также характер проявлений болезни зависит от локализации пораженного диска. Поэтому спондилоартроз L5–S1 и спондилоартроз L3–L4, особенно при вовлечении нервов в патологический процесс, могут проявляться по-разному. В первом случае будет преобладать дискомфорт в нижней части ног, ступнях, тазу, а во втором вероятнее будут страдать функции половых и мочевыделительных органов.
В отдельных случаях диагностируется обширное поражение позвоночного столба, к примеру, спондилоартроз пояснично-крестцового отдела позвоночника L3–S1.
Это проявляется совокупностью симптомов, поэтому представляет некоторые трудности при постановке предварительного диагноза.
В таких ситуациях больные жалуются на боли в пояснице, усиливающиеся при наклонах, поворотах, физической работе, дискомфорт в ногах и нарушения работы органов малого таза.
Методы диагностики
Спондилез, остеохондроз и спондилоартроз пояснично-крестцового отдела позвоночника тесно взаимосвязаны имеют сходную симптоматику и часто наблюдаются одновременно. Чтобы дифференцировать диагноз и точно узнать причины возникновения дискомфорта, назначается комплексное обследование, включающее:
- ОАК и ОАМ;
- УЗИ;
- рентгенологическое исследование;
- МРТ;
- КТ;
- радиоизотопное сканирование.
В спорных случаях рекомендовано выполнение диагностической блокады. Это подразумевает введение анестетика непосредственно в полость пораженного сустава. Если при этом отмечается снижение выраженности болевого синдрома, можно уверенно говорить о присутствии воспалительного процесса.
Лечение спондилоартроза позвоночника
Лечение спондилоартроза, остеохондроза, спондилеза шейного, грудного и поясничного отделов позвоночника – задача врача-вертебролога. В зависимости от тяжести заболевания, его локализации и степени разрушения костных структур больным может назначаться комплексная консервативная терапия или хирургическое вмешательство.
Консервативное лечение позволяет устранить воспалительный процесс и способствует восстановлению поврежденных тканей. Но даже идеально подобранная терапия, включающая прием препаратов, физиотерапию и ЛФК, не способна привести к полному выздоровлению. В ее силах лишь затормозить процесс разрушения сустава и улучшить состояние больного.
Операция назначается при неэффективности всех попыток провести лечение спондилоартроза уколами, физиотерапией и другими методами.
Медикаментозное лечение спондилоартроза
Больным назначается комплекс лекарственных средств, которые вместе решают проблему болевых ощущений, спазмирования мышц и способствуют восстановлению хрящевой ткани. Перечень препаратов подбирается индивидуально вертебрологом и может включать:
- НПВС;
- спазмолитики;
- кортикостероиды;
- миорелаксанты;
- хондропротекторы;
- витамины группы В и т. д.
Поскольку для начала проявления эффекта хондропротекторов требуется время, первую оценку проводимой терапии дают только через 2–8 недель.
В случаях когда пероральный прием обезболивающих препаратов не дает выраженного эффекта показаны лечебные блокады.
Уколы при лечении спондилоартроза пояснично-крестцового отдела позвоночника выполняются смесью глюкокортикостероидов и анальгетиков. Они быстро устраняют боли, но не оказывают лечебного действия на сустав.
Физиотерапия и ЛФК
Развивающийся на фоне остеохондроза деформирующий спондилоартроз поясничного отдела позвоночника обязательно требует физиотерапевтического лечения. Характер и число процедур подбирается индивидуально. Обычно назначается:
- лазеротерапия;
- фонофорез;
- электрофорез;
- магнитотерапия;
- ультразвуковая терапия;
- диадинамические токи.
В лечении заболевания и устранении риска его рецидива большая роль отводится ЛФК. Индивидуально подобранный комплекс специальных упражнений способствует восстановлению силы мышц, ответственных за поддержку позвоночника.
Но чтобы лечебная физкультура принесла заметные плоды, следует регулярно выполнять рекомендованные специалистом упражнения. Каждое движение должно быть осторожным и плавным.
При появлении болей занятие следует немедленно прекратить.
Пациентам назначается ношение ортопедического корсета. Он поддерживает позвоночник, снижает нагрузку на поврежденный сегмент и позволяет мышцам находиться в расслабленном состоянии.
Хирургические методы лечения спондилоартроза пояснично-крестцового отдела позвоночника
Спондилоартроз поясничного отдела 2 степени и более, сопряженный с сильными болями, успешно лечится с помощью деструкции фасеточных нервов современными методами:
- радиочастотной абляции;
- криокоагуляции;
- лазерной вапоризации.
Наиболее распространена радиочастотная абляция. В основе метода лежит принцип термокоагуляции, поскольку при прохождении через биологические ткани токов ультравысокой частоты происходит активное выделение тепловой энергии.
Эта микрохирургическая операция выполняется с помощью специального электрода, который подсоединен к генератору.
После нанесения разметки в мягкие ткани под ЭОП-контролем вводится проводниковая игла точно сборку от поврежденного сустава. Как только она достигнет необходимой области, в нее вводится электрод.
После включения прибора происходит быстрый нагрев вызывающего болевой синдром нервного окончания до 80°С на 1,5 минуты.
В результате нерв коагулируется, что обычно мгновенно приводит к устранению дискомфорта. Реже положительные изменения постепенно нарастают на протяжении 6–8 недель. Современные установки, установленные в «SL Клиника» позволяют добиваться строго контролируемого нагрева тканей, что практически полностью устраняет риск развития нежелательных последствий.
Но радиочастотная абляция дает выраженный эффект при условии ее выполнения только в тех случаях, когда блокады местными анестетиками и стероидами приносят существенное облегчение.
Общая продолжительность процедуры – до 30 минут. При этом пациенты могут уйти из клиники практически сразу же после ее завершения.
Но до окончания реабилитации им запрещается поднимать тяжести, наклоняться и активно заниматься спортом.
В запущенных случаях также может возникать необходимость в проведении:
- Фасектомии – удаление фасеточного сустава. Операция показана, если дегенеративные изменения в нем провоцируют сдавление нервных окончаний.
- Фораминотомии – расширение размеров отверстий позвонков, в которых проходят нервы. Она необходима при компрессии костными наростами нервных корешков.
- Ламинэктомия – резекция части позвонка проводится в случаях, когда он оказывает давление на спинной мозг.
- Дискэктомия – удаление части или всего межпозвоночного диска.
Открытые хирургические вмешательства в основном проводятся задним доступом с целью уменьшения риска повреждения спинного мозга.
Осложнения спондилоартроза
При отсутствии лечения заболевание может приводить к:
- образованию межпозвоночных грыж, в частности спондилоартрозL4–L5 часто приводит к формированию грыжевого выпячивания в этом же сегменте;
- параличу;
- сколиозу;
- тромбозу;
- инвалидности.
Лечение спондилоартроза в «SL Клиника»
Чтобы спондилоартроз не спровоцировал развития необратимых осложнений, необходимо как можно раньше диагностировать его и предпринять меры для остановки процесса разрушения суставов. Сделать это в кратчайшие сроки помогут специалисты «SL Клиника» .
В стенках клиники установлено лучшее оборудование, с помощью которого мы можем быстро провести комплексное обследование пациента и точно установить причину болевого синдрома. Спинальные хирурги нашей клиники смогут устранить ее максимально щадящим путем.
Высокий профессионализм хирургов позволяет с высоким процентом успешности проводить самые сложные операции и добиваться существенного улучшения состояния пациентов.
С нашей помощью сотни больных вернулись к полноценной жизни и навсегда забыли о скованности движений и дискомфорте в спине.
Не откладывайте заботу о своем здоровье на потом. Запишитесь на консультацию в «SL Клиника» прямо сейчас.
Опасность спондилоартроза поясничного отдела для человека
Как вовремя распознать поясничный спондилоартроз
Для заболевания свойственно наличие дегенеративных суставных изменений, итогом чего становится потеря эластичности, образование закостенелых наростов.
Спондилоартроз сопровождается воспалительными процессами в мягких тканях, которые влекут за собой сильный болезненный синдром. Спазмы в мышцах делают передвижение человека проблематичным. При возникновении рецидива больного можно считать инвалидом.
Заболевание диагностируется с помощью современного оборудования и инновационных методик.
Спондилоартроз пояснично-крестцового отдела позвоночника – редкое заболевание, поскольку длительно развивающаяся патология способна разрушить позвонки в области поясницы и крестца. Это одна из самых опасных патологий, которая часто приводит к инвалидизации и болезненному передвижению.
Спондилоартроз поясничного отдела позвоночника – болезнь хронического характера. Больной может длительное время ощущать болезненность в поясничной части и не подозревать, что позвоночник поражен серьезной болезнью.
Болевой синдром усиливается в положении сидя, и с каждым годом все острее дает знать о себе. Патология спондилоартроза с каждым годом омолаживается.
Сегодня в группе риска находятся молодые люди 35-40 лет, ведущие малоактивный образ жизни.
Причинами спондилоартроза поясничного и крестцово-поясничного отдела являются:
- болезни позвоночного столба, приводящие к разрушению позвонков;
- травмирование области спины;
- плоскостопие;
- неправильная осанка;
- труд, связанный с ежедневными серьезными нагрузками;
- сидячий образ жизни;
- заболевания эндокринного характера, оказывающие влияние на обменные процессы в организме;
- патологические аномалии позвоночника.
Симптоматика заболевания
Для болезни свойственен бессимптомный характер. Небольшие боли в области спины мало волнуют человека. Первые подозрения о проблемах с организмом пациент замечает при возникновении болей острого характера, которые парализуют при подъеме с кровати.
Симптомы спондилоартроза пояснично-крестцового отдела позвоночника проявляются следующим образом:
- боль распространяется глубже, охватывая область ягодиц;
- больной ощущает скованность в передвижениях утром;
- пациент ощущает прострелы в отдел поясницы и крестца;
- физическая активность снижена;
- общее состояние ухудшается, отмечается слабость и усталость;
- трудоспособность нарушена.
Степени спондилоартроза согласно медицинской классификации, лечение
В зависимости от длительности течения болезни различают несколько степеней пояснично-крестцового спондилоартроза.
1 степень. Считается ранней стадией заболевания, которая протекает бессимптомно. Как правило, она малозаметна специалистами и больными.
Игнорирование болей в области спины в сидячем положении может привести к переходу пояснично-крестцового спондилоартроза в следующую стадию.
При проведении диагностирования спондилоартроз поясничного отдела позвоночника 1 степени характеризуется такими изменениями:
- Рентгеноскопия выявляет стирание и высыхание проблемных зон.
- Подвижность между позвонками уменьшается.
- Отмечается ухудшение эластичности.
Своевременно замеченные изменения в области позвоночного столба позволяют вовремя начать лечение спондилоартроза поясничного отдела позвоночника и приостановить негативные процессы. Высокую эффективность на этом этапе развития болезни показывает лечение физкультурой и массажированием.
2 степень. Является результатом несвоевременного обращения к специалисту за помощью. Больной мучается от не прекращающих острых болей в спине, которые могут возникать во время сна и после него.
В месте поражения позвонка спондилоартрозом пояснично-крестцового отдела появляется скованность и припухлость. При занятиях ЛФК боль на время прекращается, а потом возникает с новой силой. На данной стадии заболевания предыдущими методами лечения не обойтись.
В этом случае врач принимает решение о купировании боли блокадой, и другими уколами с обезболивающими лекарственными препаратами.
После того, как боль утихнет, пациент может снова заняться лечебной гимнастикой и воспользоваться услугами профессионального массажиста.
Отличительные характеристики спондилоартроза и остеохондроза
Отличить спондилоартроз от остеохондроза помогут признаки спондилоартроза поясничного отдела. Для этого предлагаем ознакомиться, что собой представляет остеохондроз.
Это патология, происходящая в межпозвонковых дисках, приводящая к их стиранию и изнашиванию. Он возникает в результате наличия лишнего веса, неправильного питания, перезагрузке позвоночного столба. Остеохондроз лечится посредством лечебной гимнастики, массажа и ведения правильного образа жизни.
Если же болезнь связана с нарушением питания в межпозвоночных дисков, они постепенно стираются или приводят к возникновению грыжи. Происходит компрессия нервных окончаний, а остеофитные образования провоцируют возникновение спондилеза.
Спондилоартроз проявляется дегенеративными и необратимыми изменениями в суставах и межпозвоночных дисках. Длительные изменения в дисках могут привести к полному их разрушению.
Видео по теме:
Разновидности спондилоартроза
Чтобы понять серьезность заболевания, остановимся на такой форме заболевания как деформирующий спондилоартроз. Особенностями его развития является протекание дегенеративных изменений в позвоночном столбе, которые возникают в результате стирания и износа тканей.
Мышцы, суставы, сухожилия начинают анкилозироваться и обездвиживаться. основными местами распространения заболевания являются области поясницы, груди и шеи. Причины деформирующего спондилоартроза кроются в неправильном образе жизни, а также тяжелой физической работе.
Деформирующий спондилоартроз развивается следующим образом:
- Первоначально отмечаются негативные изменения в хрящах и суставных тканях, вследствие чего они теряют эластичность.
- В дальнейшем происходит поражение суставных сумок и находящихся около них костей.
- Образование остеофитов, недалеко от суставов свидетельствует о том, что организм поразил деформирующий спондилоартроз.
Деформирующий спондилоартроз поясничного отдела дает о себе знать болевыми ощущениями в спинной части тела, особенно в нижней его части. Отмечается общая мышечная слабость, онемение ягодиц и конечностей, связанное с защемлением нерва в поясничном отделе. Растет мышечное напряжение в пояснице.
Менее болезненным считается умеренный спондилоартроз поясничного отдела, который по своей симптоматике напоминает начальную стадию заболевания. Чтобы узнать как лечить спондилоартроз пояснично-крестцового отдела позвоночника, необходимо разобраться с первопричинами развития болезни.
Как лечится заболевание
Чтобы начать лечение пояснично-крестцового спондилоартроза, необходимо обратиться за помощью к неврологу или вертебрологу. В крайнем случае с диагностированием заболевания может помочь семейный врач или хирург. Разберем как проводится лечение спондилоартроза пояснично-крестцового отдела позвоночника.
1. Мануальная терапия. Заключается в устранении неприятных болевых ощущений в поясничной зоне. Способствует улучшению кровоснабжения, питая и укрепляя мышцы. Отдавая предпочтение мануальной терапии, следует знать, что она запрещена на острой стадии заболевания. Проводимый специалистом массаж не допускает никакого воздействия на деформированные позвонки.
2. Медикаментозное лечение. Проводится, когда диагноз подтвержден на 100%. Врач разрабатывает схему лечения в зависимости от степени спондилоартроза пояснично-крестцового отдела и персональных особенностей пациента. Лечение медицинскими препаратами проводится для снятия следующей симптоматики:
- для минимизации болевых ощущений используются анальгетики и нестероидные противовоспалительные лекарства;
- для восстановления утраченной ткани врачи назначают препараты — хондропротекторы, миорелаксанты и витаминизацию организма.
Эффективными медпрепаратами при лечении поясничного спондилоартроза являются:
- диклофенак – обеспечивает снятие воспалительных процессов, обезболивает проблемную часть тела;
- баралгин – препарат обезболивающего действия, который не рекомендован при почечных и печеночных заболеваниях. а также в период вынашивания ребенка;
- мукосат – хондропротектор, гарантирующий восстановление хрящевой и соединительной тканей;
- мидокалм – обеспечивает снятие напряжения с мышц.
Важно! Все вышеуказанные препараты назначаются строго специалистом, поскольку каждый из них имеет определенные противопоказания.
3. Оперативное вмешательство. Практикуется при спондилоартрозе поясничного отдела в редких случаях, поскольку болевые симптомы легко снимаются сочетанием медикаментозного метода с лечебной физкультурой.
Хирургическое вмешательство на позвоночнике может вызвать такие осложнения, как: травмирование спинного мозга или нервов, инфицирование во время операции, проблемы с мочеполовой системой, флебит ног, болезненность от внедрения костного имплантата.
4. Лечебная гимнастика. Проводится в период ремиссии, приносит облегчение и способствует быстрому выздоровлению пациента. Правильно подобранный комплекс физических упражнений укрепляет мышечный тонус, нормализует кровообращение и питание в межпозвоночных дисках и суставах. Общий комплекс ЛФК подразумевает выполнения таких упражнений:
- Вытягивание позвоночника на шведской стенке посредством висения на ней на вытянутых руках в течение ½ минуты. Частота упражнений не должна быть менее четырех. Эффективность достигается на начальной стадии развития болезни.
- Занятия плаванием позволяют расслабиться, избавиться от мышечного спазма и укрепить позвоночник.
Спондилоартроз поясничного отдела позвоночника – опасное заболевание поражающее не только пожилых, но и молодых людей ведущих неправильный образ жизни. Связано со стиранием межпозвоночных дисков, которое приводит к их разрушению.
Своевременное обнаружение заболевания пациентом проблематично, поскольку оно проходит бессимптомно. Следующие стадии относятся к запущенным, но подлежат лечению. Игнорирование рекомендаций врача может привести к инвалидизации, связанной с проблематичным передвижением.
Заболевание успешно лечится на начальной стадии. Будьте здоровы и не болейте.
Спондилоартроз поясничного отдела позвоночника: что это такое, симптомы
Спондилоартроз поясничного отдела позвоночника – это довольно «коварное» заболевание. Начинается и протекает скрытно, особенно на первых стадиях. Обычно спондилоартроз возникает на фоне других дегенеративно-дистрофических патологий ОДА, таких как остеохондроз. Поэтому на первый план зачастую выступают более ярко выраженные симптомы основного заболевания. Больной может даже не подозревать, что у него уже возникла вторичная патология.
Если спондилоартроз не диагностировать и не вылечить, заболевание будет прогрессировать и последствия, в конце концов, будут тяжелые.
Пациента могут беспокоить постоянные боли, подвижность будет ограничена, вплоть до невозможности шевелиться. Выявить заболевание на ранней стадии может только опытный врач.
Лечение не значительно отличается от методов терапии других дегенеративно-дистрофических патологий ОДА.
Что это за заболевание и как оно возникает
Спондилоартроз – это один из видов заболеваний опорно-двигательного аппарата. При спондилоартрозе поражаются фасеточные суставы (ФС) позвоночника в поясничном отделе.
До недавнего времени фасеточная артропатия, так еще называют спондилоартроз, была заболеванием людей пожилого возраста.
Но в последнее десятилетие патология «помолодела», ее диагностируют даже у 30-летних мужчин и женщин.
Чтобы понять, как развивается спондилоартроз, нужно понять, что это такое «фасеточные суставы», какова их роль. Фасеточный сустав – это мелкое сочленение между дугами и отростками позвонков позвоночного столба.
От состояния и функции фасеточных суставов в значительной степени зависит здоровье межпозвоночных дисков, и наоборот.
Поэтому под воздействием неблагоприятных факторов, разрушающих межпозвоночные диски, нередко разрушаются и фасеточные суставы.
При спондилоартрозе происходит деформация хрящевой прослойки ФС, а также постепенное сужение суставной щели. Данный процесс способствует тому, что усиливается давление, которое оказывает вышележащий позвонок на расположенный ниже. Последствия патологического процесса таковы:
- Воспаление суставной сумки и близлежащих тканей.
- Возникновение остеофитов – костных разрастаний, которые появляются по краям позвонков. Данные разрастания крайне негативно действуют на окружающие ткани. Они травмируют мышцы, связки, сосуды и ткань нервов. Остеофиты способствуют тому, что нервные корешки защемляются, вызывая острую боль. Ответ организма на боль – блокировка пораженной области – возникают спазмы мышечной ткани, причиняя пациенту дополнительные неприятные ощущения.
Если процесс развития спондилоартроза не остановить, патология перейдет в деформирующий спондилез. При этом происходит сращивание остеофитов, что ведет к полной блокировке двигательных сегментов позвонков.
Причины возникновения спондилоартроза
Наиболее распространен спондилоартроз именно поясничного отдела позвоночного столба. Болезнь развивается в случаях:
- На фоне дегенеративно-дистрофических заболеваний и патологий тканей опорно-двигательного аппарата – остеохондроз, сколиоз, плоскостопие.
- Из-за серьезных повреждений спины или микротравм – ушибы, переломы, растяжения, разрывы мышечной ткани.
- Врожденные аномалии развития позвоночного столба или его элементов.
- Несбалансированные физические нагрузки – гиперактивность, частые занятия трудными видами спорта, физически тяжелая работа. Или наоборот сидяче-лежачий образ жизни, работа за компьютером или в сидячем положении.
- Избыточный вес, ожирение.
- Естественные физиологические процессы старения, которые негативно отражаются на состоянии всех суставов в организме.
Немаловажную роль в деградации фасеточных суставов играет неправильное питание, а также отказ пациента от назначенного лечения основного заболевания.
Симптомы спондилоартроза
Спондилоартроз как заболевание не имеет патогномоничной симптоматики. То есть какие-то, характерные именно для этой болезни признаки, отсутствуют. Поэтому, развиваясь на фоне остеохондроза, спондилоартроз имеет много шансов остаться незамеченным.
Как и в случае любого заболевания ОДА, основной симптом спондилоартроза – это боль. Определить патологию можно по характеру и локализации болевых ощущений:
- При фасеточной артропатии боль постоянная и ноющая. Она может усиливаться после долгого периода нахождения в неподвижном положении, к примеру, в конце рабочего дня или после ночного сна. Снизить выраженность болевого синдрома можно при помощи незначительной физической нагрузки, или округлив спину. Но если физическая активность длительная и тяжелая, неприятные ощущения в пояснице усугубляются. Локализация боли – по бокам от поврежденных суставов позвонков. Если надавить на эту область, дискомфорт резко усиливается, любое ощупывание сильно болезненно.
- В отличии от фасеточной артропатии, боль, возникающая при остеохондрозе, чаще приступообразная. Даже незначительные физические нагрузки способствуют резкому ухудшению самочувствия. Дискомфорт ощущается во всей пояснично-крестцовой области, боль может отдавать в конечности и ягодицы.
Дополнительные симптомы заболевания:
- Снижение степени гибкости позвоночника в области поясницы.
- Возникновение спазмов мускулатуры в нижней части спины.
- Ограниченная подвижность пациента.
На последней стадии заболевания, когда оно уже трансформируется в деформирующий спондилез, диагностировать его не трудно. Но опытный врач, если вовремя к нему обратиться, может обнаружить патологию и в самом ее начале.
Диагностика и лечение
Диагностика спондилоартроза – это стандартная процедура, которая проходит примерно по такой схеме:
- Беседа с больным, выслушивание жалоб. Особое внимание врач уделяет описанию характера болевых ощущений.
- Сбор анамнеза.
- Внешний осмотр пациента, пальпация пораженной области.
- Направление на анализы крови и мочи – результаты помогут установить факт развития воспалительного процесса.
- Направление на аппаратные исследования – КТ, МРТ, спондилография – методы позволяют определить локализацию поражения, а также степень повреждений, стадию болезни.
Чтобы диагностировать спондилоартроз нужно обратиться к терапевту или специалистам узкого профиля – неврологу, травматологу, ортопеду.
Терапия заболевания всегда начинается с применения консервативных методов. Исключение могут составлять случаи, когда патология уже перешла в стадию деформирующего спондилеза. Пациентам с таким диагнозом врачи рекомендуют делать операцию по удалению остеофитов, также потребуется пластика позвоночника.
Из консервативных методов лечения применяют:
- Медикаментозное лечение. Назначают такие препараты, как:
- Нестероидные противовоспалительные средства (Диклофенак, Индометацин).
- Миорелаксанты центрального действия – позволяют устранить спазмирование мышц спины, снять боль (Сирдолуд, Мидокалм).
- При сильном болевом синдроме – новокаиновые блокады с применением Новокаина, Лидокаина в комплексе с глюкокортикоидами.
- Хондропротекторы для восстановления хрящевой ткани (Дона, Афлутоп).
- Витаминные комплексы (С, Е). Особенно полезны витамины группы В, так как они способствуют восстановлению нервной ткани (Нейромультивит, Нейровитан).
- Препараты для местного нанесения, улучшающие кровообращение и регенерацию тканей (Меновазан).
- Гимнастику, ЛФК, методы физиотерапии, мануальную терапию.
- Ношение ортопедических изделий – пояса или бандажа для поясничного отдела спины.
- Лечение народными средствами. Многим пациентам помогают согревающие компрессы с настойками целебных растений (ромашка, березовые почки, корень лопуха, эвкалипт). А также растирания мазями собственного приготовления на основе животного жира и отваров лекарственных трав.
- Коррекцию образа жизни и физических нагрузок на поясницу.
- Коррекцию меню пациента – еда должна быть полезной, содержать необходимые витамины, микро- и макроэлементы, много белка.
Комплексная консервативная терапия – применение современных методов и препаратов последнего поколения – в абсолютном большинстве случаев дает хорошие результаты.
Реабилитация и санаторно-курортное лечение
Если есть возможность, в конце терапии или после операции приобрести путевку в профильный санаторий. Там, под контролем врачей, можно пройти курс восстановления после заболевания или курс поддерживающей терапии.
Основные методы и процедуры, которые применяются в санаториях:
- Ванны и другие методы лечения водой.
- Лечение теплом.
- Разные виды массажа – ручной, вакуумный.
- ЛФК.
- Вытяжение позвоночного столба.
- Мануальная и хондропротекторная терапия.
Если в санаторий съездить не получилось, реабилитацию можно пройти в местной поликлинике.
Спондилоартроз поясничного отдела позвоночника – это следствие других не пролеченных заболеваний ОДА или травм. Патология развивается незаметно, симптомы ее смазаны, камуфлируются признаками основной болезни. Но диагностировать фасеточную артропатию не составит труда.
Нужно лишь сдать анализы, пройти осмотр у врача и сделать рентген или МРТ. Если начать лечение в самом начале развития заболевания, терапия будет недолгой и эффективной, а также не затратной в финансовом плане. Если же дотянуть до стадии деформирующего спондилеза, может понадобиться дорогостоящая операция.
А период реабилитации будет долгим и нелегким.
Спондилоартроз поясничного отдела позвоночника: что это такое, симптомы Ссылка на основную публикацию
Спондилоартроз
Спондилоартроз — заболевание, которое характеризуется патологическими изменениями во всех компонентах сустава, в первую очередь — поражением суставного хряща. По месту локализации различают спондилоартроз шейного, грудного, поясничного и пояснично-крестцового отделов позвоночника.
Симптомы спондилоартроза
- утренняя скованность позвоночника, которая может составлять около 30 минут
- болевые ощущения ноющего типа. Они могут проявляться в разных частях спины, обычно усиливаются при занятиях спортом или ходьбе. Боль при спондиолартрозе, как правило, не отдаёт в руку, ногу или затылочную область, но на последней стадии развития болезни становится постоянной.
- Дополнительный клинический признак спондилоартроза — ощущение дискомфорта, которое возникает при долгом нахождении в определенной позе.
Причины спондилоартроза
- Сильные постоянные статические нагрузки на позвоночник, чаще всего — при сидячей работе и малоподвижном образе жизни;
- долгая динамическая нагрузка на позвоночный столб у спортсменов или людей с тяжелой физической работой;
- избыточная подвижность отдельных сегментов позвоночника, например, при смещении позвонков;
- ожирение и высокая масса тела, провоцирующие избыточную нагрузку на позвоночник;
- разнообразные проблемы с метаболизмом из-за возрастных изменений или обменных заболеваний;
- перенесенные операции, травмы или воспалительные процессы с локализацией в суставе;
- врожденные аномалии строения позвоночного столба либо заболевания опорно-двигательной системы;
- неправильная осанка — она особенно опасна при сидячей работе и у пожилых людей.
Диагностика и лечение спондилоартроза
При появлении симптомов спондилоартроза обратитесь к врачу — он проведет грамотную диагностику. Выслушает жалобы, соберет анамнез, осмотрит вас и проведет несколько физикальных тестов. Направит на необходимые дополнительные исследования — к примеру, на рентгенографию или компьютерную томографию.
Лечение спондилоартроза обычно консервативное и комплексное. Оно может включать в себя процедуру вытяжения позвоночника, физиотерапевтические процедуры, лечебно-физкультурный комплекс.
Лечение направлено на уменьшение и ликвидацию болевого синдрома, оптимизацию нагрузки на позвоночник и предотвращение прогрессирования болезни.
В случае, если консервативные методы лечения не помогают, врач направляет пациента на хирургическое лечение — операцию.
Рекомендации по профилактике спондилоартроза
- Ограничьте физические нагрузки на позвоночный столб, не перегружайте себя;
- контролируйте массу тела и не допускайте ожирения;
- ведите активный и здоровый образ жизни, чтобы укреплять мышечный каркас: например, посещайте фитнес-зал, занимайтесь плаванием;
- правильно организуйте рабочее место и соблюдайте правильную осанку: спина должна быть ровной, а плечи — расслабленными;
- спите на полужесткой постели с небольшой подушкой, в удобной позе, по возможности пользуйтесь ортопедическим матрасом;
- избегайте травм позвоночного столба и вовремя лечите болезни опорно-двигательной системы.
Снимем болевой синдром
Устраним воспалительный процесс
Определим стадию заболевания
Восстановим функциональные возможности сустава
Предупредим развитие осложнений
XXXСпондилоартроз — Заболевания — Медкомпас
Спондилоартроз представляет собой дистрофически-дегенеративное заболевание позвоночных суставов (артроз межпозвоночных суставов).
В основе заболевания лежит поражение всех составных элементов суставов позвоночника. Структура суставного хряща нарушается, разрушаются субхондральные отделы позвонков, уплотняются капсулы, связки сустава и короткие мышцы, окружающие сустав.
Вследствие этого суставная щель суживается, межпозвонковый диск проседает, суставные края уплотняются, на краях суставных поверхностей образуются костные разрастания, суставные отростки удлиняются и деформируются. Позвоночник стает нестабильным или гипермобильным.
Заболевание часто встречается у людей пожилого возраста, хотя в последнее время страдают и молодые люди.
Симптомы болезни
Спондилоартроз проявляется постоянными ноющими болями в спине, которые усиливаются при движении и физической нагрузке. Боль имеет четкую локализацию, то есть болит тот отдел, где развился спондилоартроз. Боль не иррадиирует и не сопровождается онемением конечностей.
Больной ощущает дискомфорт и ограничение движения в пораженном отделе. Глубокие мышцы позвоночника находятся в гипертонусе, что является причиной утренней скованности, на которую жалуются пациенты.
Причины болезни
В раннем возрасте заболевание может развиваться при врожденных аномалиях развития позвоночника, таких как: сакрализация, люмбализация, ассиметрично расположенные дугоотросчатые суставы, не заращение дужек позвоночника. Кроме того, спондилоартрит может быть следствием:
- Травм
- Хронических микротравм
- Постоянной статической и динамической нагрузки в нефизиологической позе
- Нарушения осанки
- Искривления позвоночника
- Плоскостопии
- Длительных физических нагрузок
- Остеохондроза.
Факторами риска является малоподвижный образ жизни, ожирение, нарушение обмана веществ.
Диагностика
Диагностика спондилоартроза включает в себя:
- Осмотр и консультацию травматолога, ортопеда или вертебролога. Врач узнает, когда появились симптомы заболевания, наличие врожденных или хронических патологий опорно-двигательного аппарата, а также факторов риска, локализацию и силу боли, жалобы
- Рентгенологическое исследование в прямой и боковых проекциях. Исследование позволяет выявить изменения в фасеточных суставах, наличие дегенеративных изменений, остеофитов, состояние остистых и поперечных отростков, высоту суставной щели.
- Для более детального обследования назначают компьютерную или магнитно-резонансную томографию. Преимущества этих исследований в том, что они, помимо всего вышеперечисленного, позволяют определить степень сужения позвоночного канала.
- Радиоизотопное сканирование позволяет выявить воспалительный процесс в фасеточных суставах.
- Допплерографию сосудов вертебробазилярного бассейна. Это исследование показано при поражении спондилоартритом шейного отдела позвоночника.
Осложнения
При отсутствии лечения возможно прогрессирование заболевания, которое приводит к осложнениям. Наиболее частыми из них являются ограничение подвижности позвоночника, сдавление нервных стволов и артерий.
Лечение болезни
Лечение спондилоартроза направлено на устранение болей в спине, а так же на причины, вызвавшие заболевание.
Наиболее распространенными и эффективными методами лечения являются:
- Медикаментозное лечение (анальгетики, НПВС (таблетки и мази), хондропротекторы, миорелаксанты, гормоны)
- Лечебный массаж
- Лечебная гимнастика и физкультура
- Физиопроцедуры (СМТ, УВЧ)
- Иглорефлексотерапия
- Вытяжение позвоночника
- Лечебные блокады.
При неэффективности консервативной терапии проводят хирургическое лечение, которое заключается в малоинвазивной деструкции болевых окончаний или установке межостистого спейсера.
Спондилоартроз пояснично-крестцового отдела позвоночника: признаки, диагностика и лечение
Как развивается болезнь
Спондилоартроз пояснично-крестцового отдела позвоночника связан с дегенеративным поражением и воспалением костной структуры хребта. Самостоятельным заболевание быть не может, так как происходит разрушение позвонков и хрящей. Всегда на фоне спондилоартроза диагностируют остеохондроз.
В ходе развития дегенерации нарушается функциональность и подвижность скелета человека. В результате нормальные клетки костной ткани заменяются соединительной, возникают остеофиты. Такое изменение является неблагоприятным и приводит к нарушению в работе суставов, межпозвоночных дисков, сухожилий и связок позвоночника.
Патологию провоцируют травмы и возрастной износ ткани. В официальной медицине понятия «спондилоартроз» не существует, так как этот термин является общим и включает в себя несколько диагнозов, признанных «спондилопатиями»:
- Болезнь Бехтерева или анкилозирующий спондилит – хроническая болезнь, проявляющаяся воспалительными процессами в крестцово-повздошных суставах и межпозвонковых дисках позвоночника.
- Псориатический артрит возникает на фоне развития псориаза.
- Реактивный артрит относится к аутоиммунному поражению суставных тканей и развивается в ответ на воспаление инфекционного происхождения.
- Энтеропатический артрит – это поражение суставной сумки, возникающее на фоне воспалительного процесса в кишечнике.
Если возникли в организме дегенеративные процессы, их невозможно обратить. При своевременном обращении к врачу удастся затормозить развитие болезни с помощью приема медикаментов, проведения ЛФК и посещения массажиста. Спондилоартроз опасен тем, что длительно ухудшает качество жизни пациента, несмотря на то, что прямую угрозу здоровью больного он не несет. Рекомендуется обращаться за помощью к опытному вертебрологу, ревматологу, неврологу или травматологу.
Что провоцирует появление спондилоартроза
Важную роль в появлении патологии играет наследственный фактор и образ жизни. Наиболее высокий шанс заработать болезнь возникает у лиц, ведущих малоактивный образ жизни и у профессиональных спортсменов. В первой ситуации идет речь о гиподинамии, когда вследствие замедленных обменных процессов происходит истончение хрящевой и костной ткани.
При умеренной двигательной активности усвоение кальция в позвоночном столбе улучшается. Профессиональный спорт связан с избыточными нагрузками на организм, что изнашивает скелет, если спортсмен поднимает большой вес. Также способствуют появлению заболевания травмы.
При ожирении также нарушается метаболизм. При избыточной массе тела возникает повышенная нагрузка на скелет человека, что ускоряет изнашивание хрящевой и костной ткани. В результате человек начинает страдать от дегенеративных осложнений уже в раннем возрасте.
Также спондилоартроз пояснично-крестцовый может возникнуть при наличии основных факторов:
- Наличие сопутствующих заболеваний позвоночника, провоцирующих разрушение хрящей и костей.
- Травмы поясницы или крестцовой области также становятся причиной болезни.
- Наличие плоскостопия.
- Трудности с поддержанием правильной осанки.
- Избыточная физическая нагрузка, включая вредные рабочие условия.
- Эндокринные сопутствующие нарушения, которые негативно влияют на метаболические процессы в организме.
- Патологии в развитии позвоночника, включая аномалию тропизма.
Болезнь с годами молодеет. Теперь дегенеративные патологии позвоночника в молодом возрасте не являются редкостью.
Симптомы спондилоартроза
Долгий период заболевание протекает бессимптомно. Со временем начинает появляться слабый дискомфорт. Легкие болевые ощущения редко волнуют пациента, поэтому он не спешит обращаться за помощью. Когда боль нарастает и начинает донимать ежедневно даже в состоянии покоя, приходится записаться на прием к ортопеду или неврологу. При запущенной стадии болезни человек может стать инвалидом.
Какие специфические симптомы указывают на спондилоартроз пояснично-крестцового отдела:
- Боль, распространяющаяся от поясницы до поверхности ягодиц.
- По утрам возникает чувство скованности движений.
- Нередко появляются прострелы в крестец от поясницы.
- У пациента снижается физическая активность.
- Возникает слабость и разбитость, снижается трудоспособность.
- Движения утруднены, особенно в утреннее время.
Стадии заболевания
Существует несколько стадий развития спондилеза:
- На начальной стадии патология протекает бессимптомно и пациент ничего не чувствует в области межпозвоночных дисков. Специалисты также не отмечают неблагоприятных структурных изменений в пояснично-крестцовом отделе, так как подвижность позвоночника сохранена. Если на этой стадии провести исследование, то в ходе рентгенографии можно уже заметить структурные изменения. Обычно спондилоартроз первой степени обнаруживают случайно. В ходе рентгенологического исследования видно зоны стирания и высыхания в местах поражения. Подвижность между позвонками снижена. Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
- На второй стадии пациент уже обращается к врачу. Возникает деформирующий спондилоартроз. На данном этапе развития появляются стойкие и непрекращающиеся боли в спине, фасеточных суставах, даже в состоянии покоя. Пациент плохо спит, так как неприятные ощущения чувствуются сквозь сон. В пораженном месте невооруженным глазом видно припухлость и покраснение. Если заниматься ЛФК, то неприятные ощущения будут стихать на недолгий период, а затем возвращаться. На этом этапе уже необходимо использовать консервативную медикаментозную терапию, направленную на купирование острого болевого синдрома. Пациенту вводят новокаиновые блокады, делают компрессы, используют НПВС. Когда острый период пройдет, больному можно делать массажи и проводить ЛФК.
- Третья степень – терминальная. Относится к запущенному варианту, когда пациент долго игнорировал тяжелые болезненные ощущения, затяжного характера, не обращаясь очень долго к врачу. Нередко на фоне терминальной стадии спондилоартроза диагностируют спондилолистез – смещение позвонка, проявляющееся мышечным напряжением, скованностью и болью. Болевой синдром сильный, жгучий и чаще отдает в ноги. Это указывает на повреждение остеофитами нервных окончаний. Когда корешки спины зажаты, происходит простреливающее ощущение в конечность. Обычно неприятные боли затрагивают ягодичную область, бедро или икроножную мышцу.
В случае развития терминальной стадии болезни консервативная терапия не будет эффективной. Показано оперативное вмешательство, устраняющее отложения остеофитов. Если их не удалить, они передавят полностью нервные окончания и больной не сможет ходить.
Диагностика заболевания
Перед проведением диагностики проводится первичный осмотр пациента у терапевта или невролога в стоячем положении. Если специалист видит признаки патологии, связанной с дегенеративными процессами в костной ткани спины, он направляет больного к более узконаправленным врачам. Другой специалист может назначить комплекс диагностических исследований, включающий:
- Рентгенографию пояснично-крестцового отдела позвоночника.
- Назначение анализов крови.
- Проведение МРТ.
На основе этих исследований ставят диагноз и назначают соответствующие методы лечения.
При проведении рентгенографии видны структурные изменения на более поздних стадиях. Если болезнь только начала развиваться, то каких либо признаков дегенерации суставов и костей можно не заметить. Поэтому дополнительно используются другие методы исследования.
При проведении анализа крови важно сдать комплекс ревмопроб, СОЭ и С-реативный белок. Если все показатели повышены, это с большой вероятностью указывает на развитие воспалительного процесса в организме. Повышенное значение показателей имеет важный диагностический критерий в постановке диагноза.
Проведение магнитно-резонансной томографии необходимо для установки полного клинического заключения. Данный исследовательский метод помогает рассмотреть твердые и мягкие ткани с мельчайшими деталями. МРТ выявит точную причину болезненности в спине. Метод распознает поврежденные хрящи и воспаление в позвоночнике на ранних стадиях, когда рентген не дал результата.
Лечение спондилоартроза пояснично-крестцового отдела
Терапия зависит от стадии болезни. В остром периоде схема лечения приблизительно одинаковая, независимо от степени патологии. Болевой синдром купируют препаратами, направленными на снятие воспаления и болезненности.
Фармакологические методы терапии включают:
- Нестероидные противовоспалительные средства. Эти средства помогут купировать воспаление и сильную боль, связанную с дегенеративным процессом. Лучшими лекарствами по силе действия являются – Диклофенак, Индометацин, Кетопрофен, Напроксен. Средства сильные, но не подходят для длительного использования. Их можно принимать не более нескольких дней. Затем рекомендуют перейти на НПВС более щадящего действия. Примеры – Мелоксикам, Нимесил, Целекоксиб. Эти средства меньше поражают слизистую оболочку желудка, поэтому их можно использовать в течение нескольких недель. Также существуют недоказанные данные, что препараты на основе Мелоксикама способствуют восстановлению хрящей ткани лучше, чем хондропротекторы.
- Глюкокортикостероиды – гормональные препараты системного действия, используемые в виде внутрисуставных или внутримышечных инъекций. Обладают мощным противовоспалительным, противошоковым действием. Помогают быстро купировать болевой синдром локализировано, если НПВС не оказывают требуемого эффекта. Не подходят для длительного использования, так как могут вызвать признаки гиперкортицизма – синдром истощения надпочечников. Примеры препаратов – Дипроспан, Дексаметазон, Гидрокортизон.
- Миорелаксанты являются важной составляющей в терапии болезней позвоночника. Одна из проблем заболеваний по части ревматологии – мышечная ригидность. Мышечный корсет человека, при развитии дегенеративных изменений в скелете, претерпевает негативные изменения. Некоторые мышцы становятся перенапряженными, а другие приходят в гипотонус. Зажатые и спастичные мышцы вызывают боль, которую также нужно купировать посредством расслабления. Миорелаксанты системного типа действия убирают болевые ощущения в мышцах при курсовом использовании. Примеры торговых названий – Баклофен, Сирдалуд, Мидокалм.
- Базисные противовоспалительные средства. Используются в тяжелых ситуациях, когда НПВС и ГКС не могут полностью купировать боль и воспаление. Эти медикаменты обладают большим перечнем побочных эффектов, поэтому должны назначаться осторожно. Примеры лекарственных средств – Метотрексат, Сульфасалазин, Лефлуномид.
- Генно-инженерные биологические средства. Примеры лекарств – Инфликсимаб, Адалимумаб, Этанерцепт, Голимумаб. Их редко назначают, используя в том случае, когда консервативная медикаментозная терапия оказалась неэффективной. Существуют противоречивые данные, в которых указано, что эти средства обладают хорошим терапевтическим эффектам, а в других исследованиях имеется противоположное мнение.
- Хондропротекторы назначают уже после купирования обострения, в качестве профилактики болевых ощущений в реабилитационный период. Эти лекарства улучшают трофику и регенерацию хрящевой ткани в суставах. Есть клинические исследования, подтверждающие как эффективность, так и бесполезность хондропротекторов. Поэтому данные о таких препаратах противоречивы. Примеры торговых названий – Дона, Алфлутоп, Хондрогард.
Немедикаментозные методы в консервативной терапии включают:
- Физиотерапевтические процедуры. В восстановительный период после обострения рекомендуется посещать сеансы физиотерапии для предупреждения повторных осложнений. В ходе процедур используют витаминные препараты, тепловые смеси на аппаратах, с помощью которых больное место выгревают. Это предупреждает возникновение острого воспалительного процесса, улучшает кровоток в больном месте. Физиотерапия ускоряет местные метаболические процессы в пораженном отделе позвоночника.
- Мануальная терапия. Этот метод лечения не следует игнорировать. С помощью специальных массажных техник и методов работы с пациентом двигательная активность позвоночника улучшается. В ходе проведения массажей, зажатые мускулы расслабляются, что распределяет нагрузку на мышцы спины более равномерно. В результате пациент начинает себя чувствовать намного лучше. Исчезают хронические боли, расправляется осанка. Рекомендуется проходить сеансы массажа несколько раз в год.
- Лечебная физкультура. С помощью упражнений ЛФК человек улучшает двигательный паттерн, учится держать правильную осанку. Необходимая и регулярная физическая нагрузка улучшает общее самочувствие, приводит мышечный корсет в тонус. Рекомендуется выполнять ежедневно комплекс ЛФК, чтобы поддерживать результат от занятий.
Радикальный метод решения проблемы – проведение оперативного вмешательства. При сильном разрастании остеофитов происходит передавливание нервных окончаний, что может полностью обездвижить нижние конечности у человека. Чтобы пациент не стал инвалидом полностью, необходимо провести хирургическое вмешательство, направленное на удаление разросшихся участков – остеофитов.
Мнение редакции
Спондилоартроз пояснично-крестцового отдела – это группа заболеваний, которые характеризуются развитием дистрофических и воспалительных изменений в позвоночнике. Подобные заболевания протекают долго, мучительно, с периодами обострения и ремиссии. Чтобы замедлить развитие патологии, необходимо применять консервативные методы лечения.
Спондилоартроз пояснично-крестцового отдела лечение и цены в Москве
2 Август 2019 17957Частная форма остеоартроза спондилоартроз позвоночника представляет собой хроническое дегенеративно-дистрофическое заболевание, которое при отсутствии комплексного лечения неуклонно прогрессирует и со временем может приводить к тяжелым последствиям. Чаще всего диагностируется спондилоартроз поясничного отдела позвоночника, в том числе и пояснично-крестцового. Крайне редко наблюдается умеренный спондилоартроз грудного отдела 2 степени, так как этот отдел достаточно ограничен в подвижности и не испытывает больших нагрузок.
Для заболевания типично разрушение хрящевой ткани фасеточных и межпозвоночных суставов, впоследствии в патологический процесс вовлекаются соединительнотканные и костные структуры позвоночника. Поэтому отсутствие должного внимания к нему приводит изначально к снижению работоспособности, а в запущенных случаях – к инвалидизации. Поэтому важно как можно быстрее обращаться к врачу, если проявились симптомы спондилоартроза пояснично-крестцового отдела позвоночника.
Дать полноценную консультацию, касательно заболевания, и подобрать оптимальную тактику лечения способны специалисты «SL Клиника». У нас вас ждет теплая атмосфера, вежливый персонал и комфортные условия прохождения диагностических и лечебных процедур.
Причины развития
Заболевание относится к числу возрастных и диагностируется у 90% людей старше 65 лет. Но в последнее время отмечается тенденция его «омоложения», так как уже нередко у людей от 30 лет обнаруживаются деформирующий спондилоартроз поясничного отдела и протрузия межпозвонковых дисков.
Причины этого кроются в ускорении течения естественных дегенеративных изменений в хрящевой ткани. Уже с 25 лет процентное содержание влаги в ней снижается, в результате хрящи постепенно становятся менее эластичными и прочными, в них формируются очаги склерозирования. Немаловажное значение имеет и снижение двигательной активности, что влечет развитие застойных явлений и нарушение питания суставов.
Поэтому уже в молодом возрасте появляются предпосылки для развития патологии. Существенно повышают вероятность этого:
- остеохондроз;
- травмы позвоночника, в особенности подвывихи суставов;
- аномальное строение позвоночника, включая сакрализацию, люмбализацию, асимметричное расположение дугоотросчатых суставов и незаращение дужек позвонков;
- выраженное ожирение;
- аутоиммунные заболевания;
- наследственная предрасположенность.
Особенно велика роль в развитии спондилоартроза позвоночника. Для него типично уменьшение высоты межпозвоночных дисков, что приводит к резкому увеличению нагрузки на фасеточные суставы и ускорение их изнашивания. Это провоцирует механическое сдавливание позвонков и их «расплющивание», что приводит к нарушениям трофики и образованию костных выступов на их краях. В результате при поражении, например, позвонков L5–S1, диагностируется уже спондилез и спондилоартроз пояснично-крестцового отдела позвоночника.
Эти процессы сопровождаются проявлением признаков нестабильности суставов при поворотах и наклонах, ограничением амплитуды движений. Деформация околосуставных сумок провоцирует появление признаков реактивного воспаления, что вызывает резкие боли. Нередко они достигают такой выраженности, что лишают человека трудоспособности.
Виды и степени спондилоартроза
В зависимости от особенностей течения болезни выделяют несколько типов, но чаще обнаруживается:
- деформирующий спондилоартроз пояснично-крестцового отдела позвоночника – сопровождается деформацией позвонков остеофитами;
- дегенеративный спондилоартроз – типично разрушение поверхностей суставов в местах соединения пораженного позвонка с ребрами и его межпозвоночным диском;
- полисегментарный – диагностируется, когда патологический процесс охватывает 2 и более отделов.
В развитии заболевания выделяют 4 этапа. Начальный спондилоартроз пояснично-крестцового отдела позвоночника не сопровождается изменениями в самочувствии больного, но уже на второй стадии возникают болевые ощущения, повышается утомляемость. Это обусловлено началом разрушения сустава и возникновением неравномерной нагрузки на мышцы. В результате могут защемляться нервы и кровеносные сосуды, что еще более усугубляет ситуацию, поскольку останавливается процесс образования коллагена и эластичность хряща прогрессивно снижается.
На 3-й стадии в хрящевой ткани формируются трещины, происходит присоединение воспалительных процессов. Это приводит к образованию остеофитов незначительных размеров и нарушению работы связочного аппарата.
Наиболее тяжелой считается 4-я стадия, на которой в результате сильных дегенеративных изменений и сращивания позвонков между собой, нарушается иннервация и отключаются двигательные функции, что является необратимым процессом. Если заболевание охватывало сразу несколько сегментов, например, был диагностирован спондилоартроз L4–S1, возможно развитие сильного болевого синдрома.
Поэтому крайне важно диагностировать патологию как можно раньше, пока еще сохраняются высокие шансы на выздоровления. Раннее обращение в «СЛ-Клиника» поможет вам в кратчайшие сроки понять, что послужило причиной ухудшения состояния и получить помощь высококвалифицированных специалистов.
Клиническая картина
Поскольку фасеточные суставы представляют собой хорошо иннервируемые образования, наиболее ярко выраженным признаком заболевания является боль. В остальном симптоматика заболевания зависит от степени спондилоартроза пояснично-крестцового отдела позвоночника. Для него характерно:
- дискомфорт при продолжительной нагрузке, долгом сидении или ходьбе;
- резкие боли при поворотах, наклонах, смене положения тела;
- нарушения осанки и походки;
- мышечная слабость и утренняя скованность движений;
- дискомфорт вплоть до сильной боли в спине при движениях, изменении положения тела и проходящий в состоянии покоя;
- хруст в спине.
Также характер проявлений болезни зависит от локализации пораженного диска. Поэтому спондилоартроз L5–S1 и спондилоартроз L3–L4, особенно при вовлечении нервов в патологический процесс, могут проявляться по-разному. В первом случае будет преобладать дискомфорт в нижней части ног, ступнях, тазу, а во втором вероятнее будут страдать функции половых и мочевыделительных органов.
В отдельных случаях диагностируется обширное поражение позвоночного столба, к примеру, спондилоартроз пояснично-крестцового отдела позвоночника L3–S1. Это проявляется совокупностью симптомов, поэтому представляет некоторые трудности при постановке предварительного диагноза. В таких ситуациях больные жалуются на боли в пояснице, усиливающиеся при наклонах, поворотах, физической работе, дискомфорт в ногах и нарушения работы органов малого таза.
Методы диагностики
Спондилез, остеохондроз и спондилоартроз пояснично-крестцового отдела позвоночника тесно взаимосвязаны имеют сходную симптоматику и часто наблюдаются одновременно. Чтобы дифференцировать диагноз и точно узнать причины возникновения дискомфорта, назначается комплексное обследование, включающее:
- ОАК и ОАМ;
- УЗИ;
- рентгенологическое исследование;
- МРТ;
- КТ;
- радиоизотопное сканирование.
В спорных случаях рекомендовано выполнение диагностической блокады. Это подразумевает введение анестетика непосредственно в полость пораженного сустава. Если при этом отмечается снижение выраженности болевого синдрома, можно уверенно говорить о присутствии воспалительного процесса.
Лечение спондилоартроза позвоночника
Лечение спондилоартроза, остеохондроза, спондилеза шейного, грудного и поясничного отделов позвоночника – задача врача-вертебролога. В зависимости от тяжести заболевания, его локализации и степени разрушения костных структур больным может назначаться комплексная консервативная терапия или хирургическое вмешательство.
Консервативное лечение позволяет устранить воспалительный процесс и способствует восстановлению поврежденных тканей. Но даже идеально подобранная терапия, включающая прием препаратов, физиотерапию и ЛФК, не способна привести к полному выздоровлению. В ее силах лишь затормозить процесс разрушения сустава и улучшить состояние больного.
Операция назначается при неэффективности всех попыток провести лечение спондилоартроза уколами, физиотерапией и другими методами.
Медикаментозное лечение спондилоартроза
Больным назначается комплекс лекарственных средств, которые вместе решают проблему болевых ощущений, спазмирования мышц и способствуют восстановлению хрящевой ткани. Перечень препаратов подбирается индивидуально вертебрологом и может включать:
- НПВС;
- спазмолитики;
- кортикостероиды;
- миорелаксанты;
- хондропротекторы;
- витамины группы В и т. д.
Поскольку для начала проявления эффекта хондропротекторов требуется время, первую оценку проводимой терапии дают только через 2–8 недель. В случаях когда пероральный прием обезболивающих препаратов не дает выраженного эффекта показаны лечебные блокады. Уколы при лечении спондилоартроза пояснично-крестцового отдела позвоночника выполняются смесью глюкокортикостероидов и анальгетиков. Они быстро устраняют боли, но не оказывают лечебного действия на сустав.
Физиотерапия и ЛФК
Развивающийся на фоне остеохондроза деформирующий спондилоартроз поясничного отдела позвоночника обязательно требует физиотерапевтического лечения. Характер и число процедур подбирается индивидуально. Обычно назначается:
- лазеротерапия;
- фонофорез;
- электрофорез;
- магнитотерапия;
- ультразвуковая терапия;
- диадинамические токи.
В лечении заболевания и устранении риска его рецидива большая роль отводится ЛФК. Индивидуально подобранный комплекс специальных упражнений способствует восстановлению силы мышц, ответственных за поддержку позвоночника. Но чтобы лечебная физкультура принесла заметные плоды, следует регулярно выполнять рекомендованные специалистом упражнения. Каждое движение должно быть осторожным и плавным. При появлении болей занятие следует немедленно прекратить.
Пациентам назначается ношение ортопедического корсета. Он поддерживает позвоночник, снижает нагрузку на поврежденный сегмент и позволяет мышцам находиться в расслабленном состоянии.
Хирургические методы лечения спондилоартроза пояснично-крестцового отдела позвоночника
Спондилоартроз поясничного отдела 2 степени и более, сопряженный с сильными болями, успешно лечится с помощью деструкции фасеточных нервов современными методами:
Наиболее распространена радиочастотная абляция. В основе метода лежит принцип термокоагуляции, поскольку при прохождении через биологические ткани токов ультравысокой частоты происходит активное выделение тепловой энергии.
Эта микрохирургическая операция выполняется с помощью специального электрода, который подсоединен к генератору. После нанесения разметки в мягкие ткани под ЭОП-контролем вводится проводниковая игла точно сборку от поврежденного сустава. Как только она достигнет необходимой области, в нее вводится электрод. После включения прибора происходит быстрый нагрев вызывающего болевой синдром нервного окончания до 80°С на 1,5 минуты.
В результате нерв коагулируется, что обычно мгновенно приводит к устранению дискомфорта. Реже положительные изменения постепенно нарастают на протяжении 6–8 недель. Современные установки, установленные в «SL Клиника» позволяют добиваться строго контролируемого нагрева тканей, что практически полностью устраняет риск развития нежелательных последствий.
Но радиочастотная абляция дает выраженный эффект при условии ее выполнения только в тех случаях, когда блокады местными анестетиками и стероидами приносят существенное облегчение. Общая продолжительность процедуры – до 30 минут. При этом пациенты могут уйти из клиники практически сразу же после ее завершения. Но до окончания реабилитации им запрещается поднимать тяжести, наклоняться и активно заниматься спортом.
В запущенных случаях также может возникать необходимость в проведении:
- Фасектомии – удаление фасеточного сустава. Операция показана, если дегенеративные изменения в нем провоцируют сдавление нервных окончаний.
- Фораминотомии – расширение размеров отверстий позвонков, в которых проходят нервы. Она необходима при компрессии костными наростами нервных корешков.
- Ламинэктомия – резекция части позвонка проводится в случаях, когда он оказывает давление на спинной мозг.
- Дискэктомия – удаление части или всего межпозвоночного диска.
Открытые хирургические вмешательства в основном проводятся задним доступом с целью уменьшения риска повреждения спинного мозга.
Осложнения спондилоартроза
При отсутствии лечения заболевание может приводить к:
- образованию межпозвоночных грыж, в частности спондилоартрозL4–L5 часто приводит к формированию грыжевого выпячивания в этом же сегменте;
- параличу;
- сколиозу;
- тромбозу;
- инвалидности.
Лечение спондилоартроза в «SL Клиника»
Чтобы спондилоартроз не спровоцировал развития необратимых осложнений, необходимо как можно раньше диагностировать его и предпринять меры для остановки процесса разрушения суставов. Сделать это в кратчайшие сроки помогут специалисты «SL Клиника» .
В стенках клиники установлено лучшее оборудование, с помощью которого мы можем быстро провести комплексное обследование пациента и точно установить причину болевого синдрома. Спинальные хирурги нашей клиники смогут устранить ее максимально щадящим путем. Высокий профессионализм хирургов позволяет с высоким процентом успешности проводить самые сложные операции и добиваться существенного улучшения состояния пациентов. С нашей помощью сотни больных вернулись к полноценной жизни и навсегда забыли о скованности движений и дискомфорте в спине.
Не откладывайте заботу о своем здоровье на потом. Запишитесь на консультацию в «SL Клиника» прямо сейчас.
Спондилоартроз. Дегенеративные поражения дугоотростчатых суставов :: АЦМД
Дугоотростчатые суставы (фасеточные суставы) – суставы, при помощи которых между собой соединяются тела позвонков во всем нашем позвоночнике (рис. 1). При помощи них тела позвонков могут сгибаться \ разгибаться (рис. 2).
Дегенеративные поражения дугоотростчатых суставов возникают как самостоятельное заболевания (довольно редко), так и сопровождает дегенеративные поражения межпозвонковых дисков (часто). В случае существенных дегенеративных изменений межпозвонковых дисков поражения дугоотростчатых суставов возникают раньше и протекают по типу деформирующего артроза (об этом можно более детально почитать в предыдущей статье «Дегенеративные процессы в суставах»).
Морфологически в суставах возникает дегенерация хряща,субхондральный склероз и краевые костные разрастания (как это показано на рис. 4), которые больше выражены на верхних (краниальных) суставных отростках тел позвонков. Со временем присоединяется обызвествление желтой связки, которая выстилает задние отделы спинномозгового канала и «скрепляет» тела позвонков между собой и по совместительству является внешним слоем суставной капсулы фасеточных сустава.
Клинически дегенеративные поражения дугоотростчатых суставов на начальных стадиях не обуславливают компрессию нервных корешков, но сопровождаются болью в позвоночнике по типу псевдорадикулярного синдрома.
Рентгенологически врач определяет сужение суставной щели, неровность, склероз замыкательных пластинок суставных поверхностей и костные разрастания по краям суставных поверхностей.
Данная патология называется – спондилоартроз. Она является идеальным объектом для МРТ и СКТ исследований. На КТ и МРТ врач-радиолог может увидеть те же признаки, которые видно и на классическом рентгене, но их можно увидеть раньше, четче и точнее определить объем поражения. В каком-то смысле это зависит не только от высокой четкости КТ и МРТ сканов, но и обуславливается тем, что некоторую патологию лучше искать именно в аксиальной плоскости. Какие же проявления может увидеть врач-радиолог? Краевые костные разрастания (остеофиты) на суставных отростках, которые имеют плотную костную структуру и за счет которых определяется увеличение размеров суставных отростков по типу гипертрофии, с сохранением правильного соотношения губчатого и компактного вещества; равномерно или неравномерно сужение суставной щели; иногда определяется субхондрально расположенные кисты или даже газ «вакуум-феномен», также возможно развитие периартикулярных обызвествлений, что в итоге приводит к существенно деформации и увеличения в объеме всего сустава и, как следствие, появляются постоянные жгучие боли в позвоночнике, которые могут отдавать даже в ноги.
СКТ и МРТ помогают определить соотношение костных разрастаний со спинальными корешками, нервами и спинным мозгом. Вследствие дегенеративных поражений суставов сужается спинномозговой канал (стеноз), а в поясничном отделе уменьшается сагиттальный размер межпозвонковых отверстий. МРТ – высокоинформативный метод для определения компрессии нервных корешков, но КТ дает более высокую характеристику изменений фасеток суставных отростков.
В любом случае, если у Вас есть определенные жалобы на боли в области позвоночника, онемения пальцев кисти и стоп, боли, отдающие в ягодицы, суставы, то Вам просто необходимо показаться врачу-невропатологу, который сможет правильно собрать анамнез, провести осмотр и назначит необходимый для Вас вид исследования, с помощью которого Вы сможете получить удовлетворительное лечение и забыть об уже надоевших болях.
Будьте внимательны к себе и к своим близким! Помните, заболевания лучше лечить как можно раньше, запущенные формы вылечить гораздо труднее, а зачастую и невозможно.
Статью подготовили специалисты АЦМД-МЕДОКС
Остеоартрит и дегенерация межпозвонкового диска: Совершенно разные, очень похожие
JOR Spine. 2018 Dec; 1 (4): e1033.
, 1 , 1 , 1 , 2 , 3 и 1 , 4Кристина М.Э. Рустенбург
1 Отделение ортопедической хирургии, Amsterdam Movement Sciences, Amsterdam UMC, Амстердамский университет, Амстердам, Нидерланды,
Кай С.Эмануэль
1 Отделение ортопедической хирургии, Amsterdam Movement Sciences, Amsterdam UMC, Амстердамский университет, Амстердам, Нидерланды,
Мирте Петерс
1 Отделение ортопедической хирургии, Amsterdam Movement Sciences, Amsterdam UMC, Амстердамский университет, Амстердам, Нидерланды,
Виллем Ф. Лемс
2 Отделение ревматологии, Амстердамские науки движения, Амстердамский UMC, Университет Амстердама, Амстердам, Нидерланды,
Питер-Поль А.Vergroesen
3 Отделение ортопедической хирургии, Норд-Вест Зикенхуисгроэп, Алкмар, Нидерланды,
Теодор Х. Смит
1 Отделение ортопедической хирургии, Amsterdam Movement Sciences, Amsterdam UMC, Амстердамский университет, Амстердам, Нидерланды,
4 Кафедра медицинской биологии, Амстердам UMC, Амстердамский университет, Амстердам, Нидерланды,
1 Отделение ортопедической хирургии, Amsterdam Movement Sciences, Amsterdam UMC, Амстердамский университет, Амстердам, Нидерланды,
2 Отделение ревматологии, Амстердамские науки движения, Амстердамский UMC, Университет Амстердама, Амстердам, Нидерланды,
3 Отделение ортопедической хирургии, Норд-Вест Зикенхуисгроэп, Алкмар, Нидерланды,
4 Кафедра медицинской биологии, Амстердам UMC, Амстердамский университет, Амстердам, Нидерланды,
Автор, ответственный за переписку. * ПерепискаТеодор Х. Смит, Департамент медицинской биологии, Амстердамский UMC, Амстердамский университет, Postbus 22660, 1100 DD Амстердам, Нидерланды.
Эл. Почта: [email protected],
Поступила в редакцию 6 апреля 2018 г .; Пересмотрено 14 августа 2018 г .; Принято 17 августа 2018 г.
Copyright © 2018 Авторы. JOR Spine, опубликованный Wiley Periodicals, Inc. от имени Общества ортопедических исследований. Это статья в открытом доступе на условиях http: // creativecommons.org / licenses / by-nc-nd / 4.0 / License, которая разрешает использование и распространение на любом носителе при условии правильного цитирования оригинальной работы, использования в некоммерческих целях и без каких-либо модификаций или адаптаций. другими статьями в PMC.Abstract
Дегенерация межпозвонкового диска описывает порочный круг разрушения межпозвоночных дисков и может в конечном итоге привести к дегенеративному заболеванию диска (DDD), которое сопровождается болями в пояснице, опорно-двигательным расстройством с самым большим социально-экономическим воздействием во всем мире.В более тяжелых стадиях дегенерация межпозвонкового диска сопровождается потерей суставной щели, субхондральным склерозом и остеофитами, как и при остеоартрите (ОА) суставного сустава. Вдохновленные этим сходством, мы исследовали аналогию между межпозвоночными дисками человека и суставными суставами. Хотя эмбриональное происхождение и анатомия предполагают существенные различия между двумя типами суставов, некоторые особенности физиологии клеток и внеклеточного матрикса в пульпозном ядре и суставном хряще имеют многочисленные параллели.Более того, существует большое сходство в реакции на механическую нагрузку и факторы деградации матрикса, участвующие в каскаде дегенерации в обеих тканях. Это говорит о том, что местная среда клетки более важна для ее поведения, чем эмбриональное происхождение. Тем не менее, ОА широко рассматривается как истинное заболевание, в то время как дегенерация межпозвонкового диска часто рассматривается как рентгенологический результат, а DDD недооценивается клиницистами, пациентами и обществом как причина хронической боли в пояснице.Подчеркивание сходства, а не различий между двумя заболеваниями может повысить осведомленность в клинике, улучшить диагностику DDD и обеспечить перекрестное оплодотворение клиницистов и ученых, вовлеченных как в дегенерацию межпозвонковых дисков, так и в ОА.
Ключевые слова: сустав, дегенерация, воспаление, межпозвоночный диск, механическая нагрузка, остеоартрит
1. ВВЕДЕНИЕ
Боль в пояснице и остеоартрит (ОА) являются двумя основными причинами скелетно-мышечной инвалидности во всем мире. 1 , 2 , 3 Боль в пояснице имеет несколько причин, и одна из них — остеохондроз (DDD). 4 , 5 , 6 , 7 Боль, дисфункция и скованность, характерные для пациентов с DDD и OA, могут вызвать значительную потерю участия в работе и привести к высоким социально-экономическим издержкам. 8 , 9 Заболевания вызваны дегенерацией межпозвонкового диска и суставного сустава по порочному кругу, ведущему к разрушению сустава. 10 , 11 Хотя этот процесс дегенерации суставного сустава носит то же название, что и его заболевание (т.е. ОА), дегенеративный процесс в межпозвонковых дисках обычно известен как дегенерация межпозвонкового диска. 12 , 13 , 14 На обычных рентгенограммах дегенерация межпозвоночного диска и остеоартроз сопровождаются потерей суставной щели, образованием остеофитов, субхондральных кист и склерозом. 15 , 16 Не существует окончательных вариантов лечения, чтобы остановить или обратить вспять дегенерацию межпозвонкового диска и ОА, но ранние симптомы DDD и ОА можно облегчить с помощью физиотерапии и обезболивающих, а также с помощью спондилодеза и артропластики суставов в конечной стадии DDD и OA соответственно.Вдохновленные этим сходством, мы исследовали аналогию между обоими состояниями.
В 19 веке Лушка был первым, кто предположил, что межпозвонковый диск похож на суставной, сравнивая хрящевые замыкательные пластинки межпозвоночного диска с суставным хрящом (AC). 17 , 18 , 19 С тех пор несколько исследований были сосредоточены на клинических аспектах DDD и OA, а также на патомеханизмах и регенеративных стратегиях при дегенерации межпозвонковых дисков и OA, но это часто проводилось параллельно, а не в сравнительной манере. . 13 , 20 , 21 Большинство исследований дегенерации межпозвоночного диска было сосредоточено только на одном аспекте дегенерации (в частности, на пульпозном ядре [NP]), 22 , 23 , 24 в то время как ОА обычно рассматривается как заболевание всего органа, 25 , а не просто дегенерация AC. Тем не менее, в большинстве исследований рассматриваются различия между дегенерацией межпозвоночного диска и ОА, а не сходство между этими двумя состояниями.
В этом обзоре мы проводим широкое сравнение межпозвоночного диска и суставного сустава человека. Мы исследуем сходства и различия в анатомии, эмбриональном развитии, клеточном поведении и составе тканей. Последовательно мы сравниваем дегенерацию межпозвоночных дисков и суставов у людей, а затем рассматриваем клиническую перспективу обоих заболеваний. Поскольку NP и AC считаются наиболее пораженной частью дегенерированного межпозвонкового диска и суставного сустава, соответственно, мы сосредотачиваемся на NP и AC. 26 , 27
2. ЗДОРОВЫЙ МЕЖПОЗВОНОЧНЫЙ ДИСК И СУСТАВ
2.1. Анатомия и эмбриональное развитие
Межпозвоночный диск — это уникальная структура человеческого тела. Межпозвонковые диски представляют собой амфиартрозные суставы и состоят из: (a) NP, (b) хрящевых замыкательных пластинок, покрывающих субхондральную кость соседних позвонков, и (c) фиброзного кольца (AF), 28 , но функционального позвоночника. также включает фасеточные суставы и позвонки (рисунок А).Суставы представляют собой диартрозные суставы и состоят из: (а) синовиальной жидкости, (б) гиалинового хряща, покрывающего субхондральную кость соседних костей, и (в) капсулы (рисунок B), и ее функциональная единица также включает сухожилия, связки и кость прилегающих костей. В то время как структурные элементы всех межпозвоночных дисков млекопитающих по существу одинаковы, суставные суставы могут содержать дополнительные структуры, специфичные для соответствующего сустава (например, сумки, сухожилия, мениски). 31
A и B, Анатомия межпозвоночного диска и суставного сустава человека. 29 , 30 A, Межпозвонковый диск состоит из пульпозного ядра (светло-серый), окруженного фиброзным кольцом (черный), и находится между двумя хрящевыми замыкательными пластинками (темно-серый), которые прикрепляются к соседним позвонкам (бежевый) . B, изображение сагиттального разреза межпозвоночного диска. NP: пульпозное ядро; AF: фиброзное кольцо; CP: хрящевые замыкательные пластинки; V: позвонки. C. Суставной сустав состоит из суставного хряща (светло-серый), который лежит над субхондральной костью (темно-серый) соседних суставов и разделен синовиальной жидкостью (светло-голубой).Капсула (черная) окружает суставной сустав. D, изображение сагиттального разреза суставного сустава. AC: суставной хрящ; C: капсула; SB: субхондральная кость; SF: синовиальная жидкость
Во время раннего эмбрионального развития человека, начиная с 5-й недели, межпозвонковые диски образованы двумя структурами: хорда и склеротом (Рисунок A). Склеротом, образующий позвонки и внешнюю AF, окружает расширяющуюся хорду, которая будет разделяться на пульпозные ядра. Зона перехода хорды и склеротома характеризует внутреннюю ФП.NP и AF являются уникальными структурами у людей и других млекопитающих, 32 , 33 , 34 , но поскольку у других позвоночных, таких как птицы и рептилии, развиваются суставы между позвонками вместо межпозвоночных дисков, предполагается большее сходство, чем можно было бы ожидать. глядя только на анатомию и эмбриологию. 28 , 34 Для более подробного описания анатомии и эмбрионального развития межпозвоночных дисков человека мы ссылаемся. 32 , 33 , 35 , 36 , 37
A и B, Эмбриональное развитие межпозвоночного диска и суставного сустава человека.A, Начиная с 5 недели, межпозвонковые диски образованы хордой и склеротомом. Склеротом (снаружи) образует внешнее кольцо и окружает хорду (внутри), которая в конечном итоге разделится на пульпозные ядра. Зона перехода между хордой и склеротомом характеризует внутреннее фиброзное кольцо. B, На 6 неделе зачаток конечности формируется мезодермой, покрытой эктодермой, и начинает расти наружу, образуя руки и ноги. Формирование суставов происходит позже в эмбриональном развитии (то есть на 8 неделе) и характеризуется межзоной (светло-голубой), которая представляет собой группу мезенхимальных клеток, образующих промежуток
Формирование рук и ног происходит незначительно позже в эмбриональном развитии человека, на 6 неделе (Рисунок B).Конечности происходят от зачатка конечности, структуры мезенхимы, покрытой эктодермой. Зачаток конечности начинает постепенно расти наружу, образуя со временем конечности. 38 , 39 Формирование суставных суставов происходит позже в эмбриональном развитии (т. Е. На 8 неделе) и становится морфологически видимым с наличием интерзоны, которая представляет собой область в месте расположения будущего сустава, где мезенхимальные клетки превращаются в промежуток между двумя внешними слоями, примыкающими к эпифизарному концу будущих костей. 40 Напротив, межпозвонковые диски образуются в процессе последовательной сегментации. Для более подробного описания анатомии и эмбрионального развития суставных суставов мы ссылаемся на. 38 , 39 , 41 , 42 , 43
2.2. Внеклеточный матрикс и биомеханические свойства
Межпозвоночный диск и суставной сустав поглощают и распределяют нагрузки, создаваемые мышечной силой и силой тяжести на позвонки и прилегающие кости, соответственно.Чтобы уравновесить нагрузки, внутридисковое давление находится в НП, а внутрисуставное давление — в АС. 44 , 45 Эти давления объясняются высокой концентрацией отрицательно заряженных протеогликанов — преимущественно аггрекана — во внеклеточном матриксе (ECM) NP и AC. 44 , 45 , 46 , 47 , 48 Протеогликаны притягивают воду, которая создает гидростатическое давление в тканях. Это гидростатическое давление необходимо для NP и AC, чтобы обеспечить здоровый механобиологический стимул для клеток, а динамическая нагрузка необходима для транспортировки питательных веществ и продуктов жизнедеятельности. 49 , 50
Помимо протеогликанов, ECM NP и AC содержат коллаген, в основном коллаген типа II. 51 Отношение аггрекана к коллагену более чем в пять раз выше в NP, чем в AC, 35 , 52 , 53 , и именно это высокое соотношение аггрекана создает высокое внутридисковое давление в межпозвонковых каналах. диск (т. е. 0,43–0,50 МПа в расслабленном положении 54 ), тогда как давление внутри переменного тока намного ниже (т. е. ± 300 кПа при 30% сжатии 45 , 55 ).По направлению к внешним областям межпозвоночного диска AF становится более волокнистой структурой, состоящей в основном из коллагена I типа, 51 , 56 , которая способна противостоять растягивающим напряжениям, вызванным внутридисковым давлением. Суставная капсула также представляет собой плотную волокнистую соединительную ткань и окружает суставной сустав различной толщины в зависимости от приложенных нагрузок. 56
Волокна коллагена I типа в AF организованы в виде косых пластинок, которые ограничивают движение спинного сегмента. 57 Таким образом, межпозвоночный диск обеспечивает стабильность и, по существу, образует эластичный шарнир, обеспечивающий гибкость в небольшом диапазоне движений за счет деформации ткани, но не может сочленяться. Напротив, суставные суставы обеспечивают сочленение с низким коэффициентом трения, ограниченное только связками, которые стабилизируют суставы. 58 Таким образом, суставные суставы имеют гораздо больший диапазон движений.
2.3. Клетки
При рождении NP человека имеет высокую плотность хордовых клеток, 59 , которые имеют большой диаметр, содержат внутриклеточные вакуоли и появляются в кластерах. 60 Однако после рождения они медленно замещаются хондроцитоподобными клетками. 61 , 62 Есть некоторые свидетельства того, что клетки сохраняют некоторые из своих хордовых характеристик, поскольку дегенерированные клетки межпозвоночного диска человека экспрессируют брахьюри, которая является хорошо известным хордальным маркером. 63 Другими клеточно-специфическими маркерами, обнаруженными в клетках NP, являются цитокератин-19, FOX-F1, CA12 и PAX-1. Хондроцитоподобные клетки намного меньше в диаметре и не имеют внутриклеточных вакуолей. 60 Отсутствие иннервации и васкуляризации приводит к тому, что эти клетки живут в суровых условиях с относительно низким pH (например, 7,1). 64 , 65 Только внешнее кольцо и замыкательные пластинки имеют минимальное кровоснабжение, что приводит к неоптимальному механизму восстановления самого межпозвонкового диска.
Суставы окружены суставной капсулой. Капсула состоит из двух частей: внутренней синовиальной оболочки, состоящей из интимы, которая имеет только один клеточный слой, и субинтимы с хорошей васкуляризацией, окружающей интиму. 66 , 67 Наружная, более фиброзная оболочка суставной капсулы и субхондральной кости суставного сустава имеет минимальное кровоснабжение, 68 , что аналогично межпозвоночному диску. Тем не менее, существует обмен растворенными веществами между синовиальной жидкостью и суставной капсулой, который несравним с межпозвонковым диском, поскольку нет четкого обмена между NP и AF. Однако окружение хондроцитов, единственного типа клеток, присутствующих в AC, также враждебно с минимальной способностью к восстановлению, поскольку кровеносные сосуды отсутствуют в AC. 69 Хондроциты дифференцируются от эмбриональной мезенхимы, которая происходит из мезодермы, и их профиль экспрессии генов содержит SOX9, COMP, FGFB, MAPK, WNT и JNK. 70 Это круглые клетки, как и клетки NP, но их плотность намного выше по сравнению с NP, и их распределение отличается по нескольким отдельным слоям в AC. 60 Во взрослом AC хондроциты окружены перицеллюлярным матриксом и у них отсутствуют межклеточные взаимодействия.Так же, как хондроцитоподобные клетки в NP, их пролиферативная активность очень низкая, но они по-прежнему важны для поддержания гомеостаза и продукции ECM. 71
Для более подробного описания типов клеток в межпозвоночном диске и суставном суставе мы отсылаем к более обширным обзорам по этой теме. 60 , 69 , 70 , 72 , 73 Однако, учитывая сходство в некоторых особенностях поведения клеток после рождения (например, продуцирование белков ЕСМ того же типа), локальная среда клетки (т.е. ECM и механобиологические сигналы) могут иметь большее влияние на его поведение, чем его эмбриональное происхождение. 35
Таким образом, между здоровым межпозвоночным диском и суставным суставом у людей существуют различия в анатомии и эмбриологии, но есть и заметные сходства. NP и AC соответствуют, в частности, в производстве преимущественно протеогликанов и коллагена типа II, в результате чего возникает ECM с высоким гидростатическим давлением, способный выдерживать сжимающие нагрузки. Кроме того, обе структуры в основном бессосудистые, что ограничивает их собственные регенеративные способности (см. Таблицу).Это сходство между двумя здоровыми тканями обеспечивает хорошую основу для дальнейшего понимания процесса дегенерации межпозвоночного диска и суставного сустава человека. 10 , 11
Таблица 1
Сравнение здорового межпозвонкового диска и суставного сустава
| Межпозвоночный диск | Сустав (например, колено) | Пульпозное ядро | Синовиальная жидкость | концевые пластинки хряща замыкательные пластинки субхондральной костиГиалиновый хрящ, покрывающий смежные кости субхондральной кости | ||||
|---|---|---|---|---|---|---|---|---|
| Фиброзное кольцо | Капсула | |||||||
| Амфиартрозный сустав | 9329 9329 35 , 36 , 37 , 900 04 38 , 39 | Начинается на 5-й неделе у человека | Начинается на 6-й неделе у человека | |||||
| Notochord | Формирует пульпозное ядро | Мезенхима и эктодерма | Исчезает в позвонках | |||||
| Склеротом | Состоит из мезенхимальных клеток | |||||||
| наружное кольцо позвонка 903 | Переходная зона хорды и склеротома во внутреннем фиброзном кольце | |||||||
| Вторичная по отношению к сомитам, которые образуются в результате последовательной сегментации | Зачаток конечности формируется путем аппозиционного роста | |||||||
| Протеогликаны (в основном аггрекан) в пульпозном ядре (15%) | ) в хряще (10-15%) | |||||||
| Эластин в фиброзном кольце | Эластин в капсуле | |||||||
| Коллаген (20%) | В основном тип II в пульпозном ядре | 9 (10-20%) | В основном тип II в хряще | |||||
| В основном тип I в фиброзном кольце | В основном тип I в капсуле | |||||||
| Гидростатическое давление в пульпозном ядре; напряжение и сдвиг в фиброзном кольце | Гидростатическое давление в синовиальной жидкости и хряще; продольная деформация и сдвиг в капсуле | |||||||
| Нормальные нагрузки на суставы, передаваемые на замыкательные пластинки и позвонки | Нормальные нагрузки на суставы, передаваемые на нижележащую субхондральную кость | |||||||
| Упругая деформация диска | Шарнирные поверхности | Стабильность за счет фиброзного кольца, задних элементов и связок позвоночника | Стабильность за счет связок и сухожилий | |||||
| Стабильность за счет мышечной силы | Устойчивость за счет мышечной силы | |||||||
| Нотохордовые клетки | Хондроциты | |||||||
| Хондроцитоподобные клетки | ||||||||
3.ДЕГЕНЕРАЦИЯ МЕЖПОЗВОНОЧНОГО ДИСКА И СУСТАВА ЧЕЛОВЕКА
Баланс между анаболическими и катаболическими процессами в межпозвоночном диске и суставном суставе незначителен. Когда баланс нарушен, возникает неравенство между синтезом и деградацией ЕСМ из-за катаболического поведения клеток ( 58 , 74 , 75 , 76 , 77 ). В межпозвоночном диске и суставном суставе это в основном влияет на НП и АС.Было описано несколько системных воспалительных факторов, которые склоняют этот баланс в сторону дегенерации при обоих заболеваниях, таких как диабет, ожирение, курение и системная инфекция низкой степени тяжести. 78 , 79 , 80 , 81 , 82 , 83 , 84 , 85 , 86 , 87 , 88 , 89 Механическая перегрузка is еще один установленный фактор, который вызывает местное воспаление в NP и AC, 90 , 91 , особенно в AC коленного и голеностопного суставов, 86 , 92 , поскольку поражения часто локализуются на несущем хряще или на участках травма. 93 , 94
Поведение катаболических клеток характеризуется увеличением экспрессии цитокинов и ферментов, разрушающих матрикс, и подавлением их ингибиторов. 95 , 96 , 97 , 98 , 99 , 100 Доказано, что цитокины, оказывающие пагубное влияние на дегенерацию межпозвоночного диска и ОА, являются фактором некроза опухоли альфа (TNFα) и интерлейкин-1β (ИЛ-1β). 101 , 102 , 103 , 104 , 105 Эти цитокины вызывают локальное воспаление в NP и AC за счет активации ферментов, которые разрушают ECM: матриксные металлопротеиназы (MMP) и дезинтегрин и металлопротеиназа с мотивы тромбоспондина (ADAMTS). 106 , 107 , 108 , 109 , 110 , 111 , 112 Одновременно подавление их ингибиторов (например, тканевого ингибитора металлопротеиназы 1-3, TIMP 1-3) происходит, 100 , 113 , 114 все вместе толкает ECM в порочный круг деградации. 10 Несколько MMP были связаны с дегенерацией NP, включая MMP 1-3, MMP 7-10 и MMP 12-14. 108 , 113 , 115 , 116 Эти факторы демонстрируют поразительное сходство с факторами, обнаруженными в AC, включая MMP 1-3 и 7-14, 93 , 117 , 118 , 119 , хотя их уровни экспрессии могут отличаться от таковых в NP (см. Таблицу).Кроме того, ECM в NP и AC также расщепляется ADAMTS 4 и 5. 125 , 126 , 127
Таблица 2
Сравнение дегенерации межпозвонкового диска и суставного сустава
| Межпозвоночный диск | Сустав (например, колено) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
Внеклеточный матрикс 26 , 76 , 77 , 120 , 121 , 22 9000| Деградация протеогликанов: меньше жидкости привлекается к пульпозному ядру | Деградация протеогликанов: меньше жидкости привлекается к суставному хрящу | | ||||||||
| Снижение внутридискового давления | Снижение внутрисуставного давления | |||||||||
| Переход к коллагену I типа: суставной хрящ становится более волокнистым ous | ||||||||||
| Биомеханика 48 , 121 , 124 | Уменьшенная высота диска | Уменьшение суставного пространства | ||||||||
| Увеличение касательных напряжений | 64 Меньшее увеличение сдвиговых нагрузок 6Менее резистентен к сжимающим нагрузкам | |||||||||
| Клетки 95 , 96 , 97 , 98 , 99 , 100 | Медиаторы воспаления: Производство 907-болических факторов | катаболических факторов|||||||||
| Катаболизм хондроцитоподобных клеток: деградация ECM | Катаболизм хондроцитов: деградация ECM | |||||||||
| Вызванный 58 , 74 , , , 79 , 80 , 81 , 82 , 83 , 84 , 85 , 86 , 87 , 88 , 89 , 90 , 91 , 92 , 93 , 94 | 907 Система локального воспаления воспаление | Диабет | Местное воспаление | Системное воспаление | Диабет | |||||
| Ожирение | Ожирение | |||||||||
| Курение | Курение | |||||||||
| TNF-α и IL-1β | TNF-α и IL-1β | |||||||||
| MMP 1–3, MMP 7–10 и MMP 12–14 | MMP 1–3 и 7–14 | |||||||||
| ADAMTS 4 и 5 | ADAMTS 4 и 5 | |||||||||
| TIMP 1–3 | TIMP 1–3 | |||||||||
| 12 9 , 13 , 14 , 128 | Боль | Боль | ||||||||
| Дисфункция | Дисфункция | |||||||||
| Утренняя скованность | Утренняя скованность | Формирование кист и остеофитов | Формирование кист и остеофитов | |||||||
| Утрата суставной щели | Утрата суставной щели | |||||||||
| Субхондроз | Подхрящевой склероз Прилежащий склероз вовлеченные структуры 25 , 74 , 81 , 131Позвонки | 9076 4 Кость большеберцовой и бедренной кости|||||||||
| Фасеточные суставы | Разрывы мениска | |||||||||
| Модические изменения | Синовит | |||||||||
| Нервные корни, связки и мышцы | ||||||||||
| Нервные корни 9020 63591. Эффекты деградации ECM Деградация ECM приводит к снижению продукции протеогликанов в хрящевых матрицах. 120 Следовательно, притягивается меньше жидкости, что приводит к снижению гидростатического давления. 121 Это вызывает уменьшение суставной щели и увеличение деформации тканей (т. Е. Напряжения сдвига). Напряжение сдвига — это механический сигнал, по которому клетки переходят от выработки коллагена типа II к производству коллагена типа I, что приводит к образованию более волокнистой ткани. 26 , 122 , 123 Эта волокнистая ткань имеет меньшую способность противостоять сжимающим нагрузкам, так как теряются типичные поро- и вязкоупругие биомеханические свойства. 48 , 121 , 124 Нарушение ECM не только приводит к потере суставной щели, но также вызывает субхондральный склероз и образование остеофитов, что является реакцией кости на изменяющуюся механическую среду. 4 , 16 , 129 3.2. Генетические аспектыПомимо общих факторов окружающей среды, дегенерация межпозвонкового диска и ОА также имеют общие генетические аспекты. Например, Bijkerk et al. Обнаружили сильный генетический эффект дегенерации межпозвоночного диска и ОА кисти, 132 , а Лафлин описывает несколько генетических полиморфизмов, которые приписываются как дегенерации межпозвоночного диска, так и ОА. 133 Они демонстрируют, что полиморфизм rs143383 GDF5 является фактором риска как для дегенерации межпозвонкового диска, так и для ОА коленного сустава, так же как и повторный полиморфизм гена аспорина (ASPN). 134 Более того, полиморфизм рецептора витамина D (например, FokI и TaqI) связан не только с ОА, но и со сниженной интенсивностью сигнала на МРТ в поясничных межпозвонковых дисках, что предполагает связь с дегенерацией межпозвонкового диска. 135 , 136 Основываясь на этих исследованиях, вероятно, что дегенерация межпозвонкового диска более распространена у пациентов с ОА и наоборот, что еще больше подтверждает сходство между обоими состояниями. 4. КЛИНИЧЕСКАЯ ПЕРСПЕКТИВА ДЕГЕНЕРАЦИИ МЕЖПОЗВОНОЧНОГО ДИСКА И OAДегенерация межпозвоночного диска — это не только заболевание хрящевых структур, но и поражение всего межпозвоночного диска и прилегающих структур, таких как позвонки, нервные корешки, связки, мышцы и фасетки позвоночника. , и существует связь с изменениями Modic (т. е. изменениями интенсивности сигнала замыкательных пластинок и субхондральной кости на МРТ у пациентов с дегенеративными заболеваниями позвоночника). 74 , 131 , 137 То же самое относится и к суставным суставам: ОА влияет не только на АК, но и на весь сустав, поскольку сопровождается костными изменениями, разрывами мениска, синовитом и мышечной слабостью. 25 , 81 Визуализация подтверждает, что поражен весь сустав, поскольку оба состояния имеют одни и те же характерные рентгенологические признаки по всему суставу: потеря суставной щели, субхондральный склероз, образование кист и остеофитов 4 , 16 , 129 (Рисунок A, B). A и B, Рентгенологические примеры дегенерированного суставного сустава и межпозвонкового диска. И ОА (A), и DD (B) радиологически характеризуются потерей суставной щели, образованием остеофитов и субхондральным склерозом. Однако степень дегенерации на рентгеновских снимках как при дегенерации межпозвонкового диска, так и при ОА слабо коррелирует с клиническими проявлениями. симптомы. 13 , 138 , 139 , 140 Клинические симптомы сходны как при DDD, так и при ОА: боль, дисфункция и утренняя скованность.Для ОА эти симптомы являются тремя наиболее важными клиническими критериями, основанными на диагностических рекомендациях Американского колледжа ревматологии (ACR), наиболее часто используемой классификационной системе для ОА. 128 Эти рекомендации в сочетании с анамнезом пациента, физическим осмотром и рентгенограммами упрощают диагностику ОА для клиницистов. После постановки диагноза и лечения по клиническому алгоритму, основанному на доказательной медицине и заключениях экспертов, пациенты довольно быстро возвращаются к работе. 141 ОА даже настолько хорошо известно, что один и тот же термин используется не только клиницистами и учеными, но и пациентами и в обществе как для процесса дегенерации, так и для сопутствующего заболевания. В отличие от ОА, DDD часто не принимают во внимание как фактор риска потери функции и инвалидности, связанной с болью в пояснице, 142 , поскольку широко используемых критериев классификации для DDD не существует. Таким образом, клиницистам трудно поставить конкретный диагноз, когда у пациента возникает боль в пояснице. 143 Например, у голландского общества врачей общей практики есть руководство по «Нетравматическим проблемам с коленями» (т.е. рекомендации NHG), в котором основное внимание уделяется остеоартриту коленного сустава как причине этих проблем. Однако в руководстве по «неспецифической боли в пояснице» DDD упоминается в качестве возможной причины лишь вкратце, но его затмевают другие, относительно редкие, состояния, такие как злокачественные новообразования, переломы и спондилоартроз. Отсутствие широкого признания и последовательного диагноза означает, что существует мало возможностей для разработки эффективных планов лечения, основанных на фактических данных. 4.1. ЛечениеИ при DDD, и при ОА нет лечения, регенерирующего исходную ткань. Современные методы лечения направлены на облегчение симптомов, например уменьшение перегрузки и воспаления с помощью физиотерапии и противовоспалительных препаратов на ранней стадии ОА. 144 , 145 В настоящее время физиотерапевтические и противовоспалительные препараты — это только отсрочка хирургического лечения ОА, и большинству пациентов в конечном итоге проводится артропластика. 146 , 147 Большинство пациентов восстанавливают подвижность вскоре после операции и остаются свободными от боли и инвалидности в течение примерно 10 лет. 148 Артропластика при ДД менее типична, но искусственные межпозвонковые диски начинают давать многообещающие результаты, хотя спондилодез все еще более распространен. 149 , 150 , 151 Было предложено несколько методов регенеративной терапии для обоих заболеваний, таких как гидрогели, терапия стволовыми клетками или инъекционные препараты, 20 , 125 , 152 , но пока ни один из них не получил всеобщее признание. Найти лекарство для восстановления хрящевых структур довольно сложно, но при ОА коленного сустава есть некоторые достижения в регенеративной терапии (например, путем разгрузки суставов), которые демонстрируют, что хрящ действительно обладает некоторой внутренней способностью к заживлению. 153 , 154 , 155 , 156 , 157 Однако в DDD регенеративные методы лечения отсутствуют, ни клинически, ни доклинически. 5. РЕЗЮМЕВ этом обзоре мы показали, что хрящевые структуры как межпозвоночного диска человека, так и суставного сустава содержат преимущественно протеогликаны и коллаген типа II, в результате чего ткань способна создавать гидростатическое давление, выдерживать сжимающие нагрузки и обеспечить гибкость.Их пути к дегенерации также демонстрируют поразительные параллели: локальное воспаление возникает в результате механической перегрузки или системного воспаления слабой степени и характеризуется повышенным уровнем воспалительных цитокинов, в основном IL-1β и TNF-α. Они вызывают повышенную регуляцию эквивалентных факторов, которые разлагают ЕСМ (например, MMPs 1-3, 7-10 и 12-14; и ADAMTS 4 и 5) и подавление их ингибиторов (например, TIMP 1-3), которые похожи в обеих тканях. Это приводит к порочному кругу повреждения тканей и воспаления, вызывая гибель клеток NP-клеток и хондроцитов, повышая напряжение сдвига и снижая уровни протеогликанов и коллагена типа II.Когда здоровый межпозвоночный диск и суставной сустав дегенерируют, это сопровождается идентичными рентгенологическими данными, такими как потеря суставной щели, субхондральный склероз и образование остеофитов, которые вызывают боль и скованность. Мы также обнаружили некоторые различия, в основном в анатомии, эмбриональном развитии, клетках и частично в их биомеханических свойствах. Следовательно, было бы неправильно утверждать, что межпозвоночный диск и суставной сустав и их дегенеративные состояния идентичны.Тем не менее, некоторые важные части клеточного поведения и ECM у взрослого человека NP и AC обнаруживают поразительное сходство, несмотря на их совершенно различное происхождение, что предполагает, что местная механобиологическая среда клетки после рождения имеет большее влияние на ее поведение, чем ее эмбриональное происхождение. Однако самая большая разница между обоими состояниями заключается в их осведомленности среди медицинских работников, пациентов и общества. ОА — это общепринятая проблема здоровья в обществе. 158 Состояние больше не рассматривается как болезнь «износа и разрыва» или патологоанатомическая находка, 159 , 160 , а как обычное заболевание, которое выводит пациента из строя. Клиницисты легко доступны, а пациенты следуют четкому клиническому алгоритму диагностики и лечения, несмотря на то, что связь между клиническими симптомами ОА коленного сустава и рентгенографическими изображениями также сомнительна. 140 Тем не менее, врачам часто легче связать боль с рентгенологическими изменениями в одном суставе, чем в пояснице.Причина может заключаться в том, что связь между визуализацией и болью в суставных суставах считается намного более сильной, и что четкие клинические алгоритмы с болью в коленях, бедрах или лодыжках специально разработаны для диагностики или исключения ОА. Четкий клинический алгоритм, которому пожилые пациенты с болью в суставах следуют при ОА, несмотря на эту слабую корреляцию между симптомами и рентгенографическими изображениями, контрастирует с незнанием и, следовательно, недооценкой DDD как причины боли в пояснице. Отсутствие конкретного диагноза для пациентов с болью в пояснице заставляет пациентов чувствовать стигматизацию. 161 , 162 В большинстве случаев они заканчивают консультацией фельдшера или психолога, потому что диагноз не установлен, а также нет прямого клинического алгоритма, которому следовало бы следовать медицинским работникам первичного звена. Если сходство между DDD и OA будет широко признано, дисбаланс между обоими условиями может быть уменьшен. Это может улучшить коммуникацию между врачом и пациентом и уменьшить негативную стигму в отношении боли в пояснице. Знания об обоих состояниях также могут быть расширены, а поиск регенеративных терапевтических средств может быть ускорен, поскольку это облегчает перекрестное оплодотворение клиницистов и ученых, участвующих как в дегенерации межпозвонковых дисков, так и в ОА. Итак, межпозвоночный диск и суставной сустав человека не идентичны, но их состав и процесс дегенерации удивительно похожи. Дегенерация межпозвоночного диска и ОА следуют порочному циклу дегенерации, что в конечном итоге приводит к разрушению межпозвоночного диска и суставного сустава, соответственно. Однако существует большой дисбаланс между обоими условиями в знаниях и осведомленности среди пациентов, клиницистов, исследователей и общества. Признание сходства между относительно неизвестным DDD и его более известным аналогом OA может уменьшить этот дисбаланс, дестигматизировать пациентов, отождествляя их с хорошо известным заболеванием, и снизить порог для пациентов, желающих посетить клинициста. КОНФЛИКТЫ ИНТЕРЕСОВАвторы не сообщают о конфликте интересов. Вклад авторовВсе авторы внесли свой вклад в рукопись и одобрили окончательную версию. БЛАГОДАРНОСТИАвторы выражают благодарность Роберту Яну Крезе за ценные комментарии к рукописи. По этой статье не было получено финансовой поддержки, грантов или других льгот из коммерческих источников. БанкнотыРустенбург CME, Эмануэль К.С., Петерс М., Лемс В.Ф., Вергрозен П-ПА, Смит TH.Остеоартроз и дегенерация межпозвоночного диска: совершенно разные, очень похожие. JOR Spine. 2018; 1: e1033. 10.1002 / jsp2.1033 [CrossRef] [Google Scholar] ССЫЛКИ1. Хой Д., Бейн С., Уильямс Г. и др. Систематический обзор глобальной распространенности боли в пояснице. Ревматоидный артрит. 2012; 64 (6): 2028-2037. [PubMed] [Google Scholar] 2. Бухбиндер Р., ван Тулдер М., Оберг Б. и др. Боль в пояснице: призыв к действию. Ланцет. 2018; 391 (10137): 2384-2388. [PubMed] [Google Scholar] 3. Вос Т., Абаджобир А.А., Аббафати С. и др.Глобальная, региональная и национальная заболеваемость, распространенность и годы, прожитые с инвалидностью для 328 заболеваний и травм в 195 странах, 1990-2016 гг .: систематический анализ глобального исследования бремени болезней, 2016 г. Lancet. 2017; 390 (10100): 1211-1259. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. де Схеппер Э.И., Дамен Дж., Ван Мерс Дж. Б. и др. Связь между дегенерацией поясничного диска и болью в пояснице: влияние возраста, пола и индивидуальных рентгенологических особенностей. Позвоночник (Phila Pa 1976).2010; 35 (5): 531-536. [PubMed] [Google Scholar] 5. Пай С.Р., Рид Д.М., Смит Р. и др. Рентгенологические признаки дегенерации поясничного диска и боли в спине, о которой сообщают сами. J Rheumatol. 2004; 31 (4): 753-758. [PubMed] [Google Scholar] 6. van Tulder MW, Assendelft WJ, Koes BW, Bouter LM. Рентгенологические данные позвоночника и неспецифическая боль в пояснице. Систематический обзор наблюдательных исследований. Позвоночник (Phila Pa 1976). 1997; 22 (4): 427-434. [PubMed] [Google Scholar] 7. Раастад Дж., Рейман М., Който Р., Ледбеттер Л., Гуд А. П..Связь между рентгенографическими особенностями поясничного отдела позвоночника и болью в пояснице: систематический обзор и метаанализ. Semin Arthritis Rheum. 2015; 44 (5): 571-585. [PubMed] [Google Scholar] 8. Souza NSS, Santana VS, Albuquerque-Oliveira PR, Barbosa-Branco A. Связанные с работой заболевания и требования компенсации, связанные со здоровьем, северо-восток Бразилии, 2000 г. Rev Saude Publica. 2008; 42 (4): 630-638. [PubMed] [Google Scholar] 9. Хой Д., Марч Л., Брукс П. и др. Измерение глобального бремени боли в пояснице. Лучшая практика Res Clin Rheumatol.2010; 24 (2): 155-165. [PubMed] [Google Scholar] 10. Vergroesen P ‐ PA, Kingma I, Emanuel KS и др. Механика и биология дегенерации межпозвонкового диска: порочный круг. Хрящевой артроз. 2015; 23 (7): 1057-1070. [PubMed] [Google Scholar] 11. Андриакчи Т.П. Остеоартрит: исследование остеоартрита коленного сустава как системы, реагирующей на раздражитель. Nat Rev Rheumatol. 2012; 8 (7): 371‐372. [PubMed] [Google Scholar] 12. Buckwalter JA. Старение и дегенерация межпозвоночного диска человека. Позвоночник (Phila Pa 1976). 1995; 20 (11): 1307-1314.[PubMed] [Google Scholar] 13. Scheele J, De Schepper EIT, Van Meurs JBJ и др. Связь между утренней скованностью позвоночника и дегенерацией поясничного диска: Роттердамское исследование. Хрящевой артроз. 2012; 20 (9): 982-987. [PubMed] [Google Scholar] 14. Кин У.Ф., Кин Р., Бьюкенен У. Остеоартроз: симптомы, признаки и источник боли. Инфламмофармакология. 2004; 12 (1): 3-31. [PubMed] [Google Scholar] 15. Гупта К.Б., Дурья Дж., Вайсман Б.Н. Рентгенологическая оценка остеоартроза. Radiol Clin North Am.2004; 42 (1): 11-41. v. [PubMed] [Google Scholar] 16. Пай С.Р., Рид Д.М., Лант М., Адамс Дж. Э., Силман А. Дж., О’Нил Т. В.. Дегенерация поясничного диска: связь между остеофитами, склерозом замыкательной пластинки и сужением дискового пространства. Ann Rheum Dis. 2007; 66 (3): 330-333. [Бесплатная статья PMC] [PubMed] [Google Scholar] 17. Luschka H. Die Halbegelenke des Menschlichen Korpers. Erste Aufl. Берлин: Реймер; 1852. [Google Scholar] 18. Luschka H. Die Halbegelenke des Menschlichen Korpers. Zweite Auf. Берлин: Реймер; 1858. [Google Scholar] 19.Luschka H. Die altersveranderungen der zwischenwirbelknorpel. Арка Путь Анат. 1855; IX: 311-327. [Google Scholar] 20. Ричардсон С.М., Каламегам Г., Пушпарадж П.Н. и др. Мезенхимальные стволовые клетки в регенеративной медицине: основное внимание уделяется регенерации суставного хряща и межпозвонкового диска. Методы. 2015; 99: 69-80. [PubMed] [Google Scholar] 21. McCann MR, Patel P, Pest MA, et al. Многократное воздействие высокочастотной вибрации низкой амплитуды вызывает дегенерацию межпозвонковых дисков и коленных суставов мыши.Arthritis Rheumatol. 2015; 67 (8): 2164-2175. [PubMed] [Google Scholar] 22. Подичетты ВК. Старение позвоночника: роль медиаторов воспаления в дегенерации межпозвонковых дисков. Cell Mol Biol. 2007; 53 (Ivd): 4-18. [PubMed] [Google Scholar] 23. Le Maitre CL, Pockert A, Buttle DJ, Freemont AJ, Hoyland JA. Матричный синтез и деградация при дегенерации межпозвонкового диска у человека. Biochem Soc Trans. 2007; 35 (4): 652-655. [PubMed] [Google Scholar] 24. Ятридис Дж. К., Николл С. Б., Михалек А. Дж., Вальтер Б. А., Гупта М. С..Роль биомеханики в дегенерации межпозвонкового диска и регенеративной терапии: что нужно восстанавливать в диске и какие биоматериалы являются перспективными для его восстановления? Спайн Дж. 2013; 13 (3): 243-262. [Бесплатная статья PMC] [PubMed] [Google Scholar] 25. Бийлсма Дж.В.Дж., Беренбаум Ф., Лафебер ФПДЖ. Остеоартрит: актуальная информация для клинической практики. Ланцет. 2011; 377 (9783): 2115-2126. [PubMed] [Google Scholar] 28. Шапиро И.М., Вресилович Э.Я., Рисбуд М.В. Является ли позвоночно-двигательный сегмент диартродиальным полиаксиальным суставом: что такое хорошее ядро, как вы, в таком суставе? Кость.2011; 50 (3): 771-776. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29. Бейли Дж. Ф., Филдс А. Дж., Либенберг Э., Мэттисон Дж. А., Лотц Дж. К., Крамер П. А.. Сравнение повреждений позвонков и межпозвонковых дисков у стареющих людей и макак-резусов. Хрящевой артроз. 2014; 22 (7): 980-985. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Нильсен М, Миллер С.Д. Атлас анатомии человека. Хобокен, Нью-Джерси: Уайли; 2011: 352. [Google Scholar] 31. Алини М., Эйзенштейн С.М., Ито К. и др. Полезны ли модели на животных для изучения заболеваний / дегенерации дисков у человека? Eur Spine J.2008; 17 (1): 2-19. [Бесплатная статья PMC] [PubMed] [Google Scholar] 32. Сивакамасундари В., Луфкин Т. Преодоление разрыва: понимание эмбрионального развития межпозвонковых дисков. Cell Dev Biol. 2012; 1 (2): 103. [Бесплатная статья PMC] [PubMed] [Google Scholar] 33. Хейс А.Дж., Бенджамин М., Ральфс-младший. Внеклеточный матрикс в развитии межпозвонкового диска. Matrix Biol. 2001; 20 (2): 107-121. [PubMed] [Google Scholar] 34. Брюггеман Б.Дж., Майер Дж.А., Мохиуддин Ю.С. и др. Межпозвоночный диск птиц возникает из рострального склеротома и не имеет пульпозного ядра: последствия для эволюции диска позвоночных.Dev Dyn. 2012; 241 (4): 675-683. [Бесплатная статья PMC] [PubMed] [Google Scholar] 35. Чен С., Фу П, Ву Х, Пей М. Мениск, суставной хрящ и пульпозное ядро: сравнительный обзор хрящеподобных тканей в анатомии, развитии и функции. Cell Tissue Res. 2017; 370 (1): 1-18. [Бесплатная статья PMC] [PubMed] [Google Scholar] 36. Радж ПП. Межпозвоночный диск: анатомия-физиология-патофизиология-лечение. Pain Pract. 2008; 8 (1): 18-44. [PubMed] [Google Scholar] 37. Коломбье П., Клуэ Дж., Амель О, Лескодрон Л., Гишо Ж.Поясничный межпозвоночный диск: от эмбрионального развития до дегенерации. Костный сустав позвоночника. 2014; 81 (2): 125-129. [PubMed] [Google Scholar] 38. Мерида-Веласко Дж. А., Санчес-Монтесинос И., Эспин-Ферра Дж., Родригес-Васкес Дж. Ф., Мерида-Веласко Дж. Р., Хименес-Колладо Дж. Развитие коленного сустава человека. Анат Рек. 1997; 248: 269-278. [PubMed] [Google Scholar] 39. Арчер К.В., Даутвейт Г.П., Фрэнсис-Уэст П. Развитие синовиальных суставов. Врожденные дефекты Res Part C — Embryo Today Rev.2003; 69 (2): 144-155. [PubMed] [Google Scholar] 40.Лонгобарди Л., Ли Т., Тальяфьерро Л. и др. Синовиальные суставы: от развития к гомеостазу. Curr Osteoporos Rep.2015; 13 (1): 41-51. [Бесплатная статья PMC] [PubMed] [Google Scholar] 41. LaPrade RF. Анатомия медиальной части колена. J Bone Jt Surg. 2007; 89 (9): 2000-2010. [PubMed] [Google Scholar] 42. Блэкберн Т.А., Крейг Э. Анатомия коленного сустава: краткий обзор. Phys Ther. 1980; 60 (12): 1556-1560. [PubMed] [Google Scholar] 43. Флэндри Ф., Хоммель Г. Нормальная анатомия и биомеханика колена. Sports Med Arthrosc.2011; 19 (2): 82-92. [PubMed] [Google Scholar] 44. Ohshima H, Tsuji HHN. Путь диффузии воды, давление набухания и биомеханические свойства межпозвонкового диска во время сжимающей нагрузки. Позвоночник (Phila Pa 1976). 1989; 14 (11): 1234-1244. [PubMed] [Google Scholar] 45. Хан Э, Чен СС, Клиш С.М., Сах Р.Л. Вклад давления осмотического набухания протеогликанов на сжимающие свойства суставного хряща. Биофиз Дж. 2011; 101 (4): 916-924. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Исихара Х., Варенсжо К., Робертс С., Городской JP.Синтез протеогликанов в ядре межпозвонкового диска: роль внеклеточной осмоляльности. Am J Physiol. 1997; 272: C1499 ‐ C1506. [PubMed] [Google Scholar] 48. Рафли П.Дж., Алини М., Антониу Дж. Роль протеогликанов в старении, дегенерации и восстановлении межпозвонкового диска. Biochem Soc Trans. 2002; 30 (Pt 6): 869-874. [PubMed] [Google Scholar] 49. Bleuel J, Zaucke F, Brüggemann GP, Niehoff A. Влияние циклической растягивающей деформации на метаболизм хондроцитов: систематический обзор. PLoS One. 2015; 10 (3): e0119816.[Бесплатная статья PMC] [PubMed] [Google Scholar] 50. Пол CPL, Zuiderbaan HA, Doulabi BZ и др. Смоделированные физиологические условия нагрузки сохраняют биологические и механические свойства поясничных межпозвонковых дисков коз в культуре ex vivo. PLoS One. 2012; 7 (3): e33147. [Бесплатная статья PMC] [PubMed] [Google Scholar] 51. Робертс С., Менедж Дж., Дуэнс В., Уоттон С., Аяд С. Премия Volvo в области фундаментальных наук. Типы коллагена вокруг клеток межпозвоночного диска и концевой пластинки хряща: исследование иммунолокализации.Позвоночник (Phila Pa 1976). 1991; 16 (9): 1030-1038. [PubMed] [Google Scholar] 52. Yin J, Xia Y, Lu M. Профили концентрации коллагена и протеогликана в суставном хряще с помощью инфракрасной визуализации с преобразованием Фурье и регрессии главных компонентов. Spectrochim Acta — часть A Mol Biomol Spectrosc. 2012; 88: 90–96. [Бесплатная статья PMC] [PubMed] [Google Scholar] 53. Иатридис Дж. К., Маклин Дж. Дж., О’Брайен М., Стоукс, IAF. Измерения распределения протеогликана и содержания воды в поясничных межпозвонковых дисках человека. Позвоночник (Phila Pa 1976).2007; 32 (14): 1493-1497. [Бесплатная статья PMC] [PubMed] [Google Scholar] 54. Wilke H-J, Neef P, Hinz B, Seidel H, Claes L. Внутридисковое давление вместе с антропометрическими данными — набор данных для проверки моделей. Clin Biomech. 2001; 16 (Приложение 1): S111 ‐ S126. [PubMed] [Google Scholar] 55. Hardingham TE, Fosang AJ. Протеогликаны: множество форм и множество функций. FASEB J. 1992; 6 (3): 861-870. [PubMed] [Google Scholar] 57. Маршанд Ф., Ахмед А.М. Исследование слоистой структуры фиброзного кольца поясничного диска.Позвоночник (Phila Pa 1976). 1990; 15 (5): 402-410. [PubMed] [Google Scholar] 58. Стоукс И.А., Ятридис Дж. Механические условия, ускоряющие дегенерацию межпозвоночного диска: перегрузка или иммобилизация. Позвоночник (Phila Pa 1976). 2004; 29 (23): 2724-2732. [Бесплатная статья PMC] [PubMed] [Google Scholar] 59. Aguiar DJ, Johnson SL, Oegema TR. Нотохордальные клетки взаимодействуют с клетками пульпозного ядра: регуляция синтеза протеогликанов. Exp Cell Res. 1999; 246 (1): 129-137. [PubMed] [Google Scholar] 60. Паттаппа Дж., Ли З., Перольо М., Висмер Н., Алини М., Град С.Разнообразие клеток межпозвонкового диска: фенотип и функция. J Anat. 2012; 221 (6): 480‐496. [Бесплатная статья PMC] [PubMed] [Google Scholar] 61. Траут Дж. Дж., Баквалтер Дж., Мур К. С.. Ультраструктура межпозвоночного диска человека: II. Клетки пульпозного ядра. Анат Рек. 1982; 204 (4): 307-314. [PubMed] [Google Scholar] 62. Джонсон Э. Ф., Митчелл Р., Берриман Х, Кардосо С., Уил О., Паттерсон Д. Секреторные клетки в пульпозном ядре межпозвоночного диска взрослого человека. Предварительный отчет. Acta Anat.1986; 125 (3): 161-164. [PubMed] [Google Scholar] 63. Рисбуд М.В., Шаер Т.П., Шапиро И.М. К пониманию роли хордовых клеток в межпозвоночном диске взрослого: от диссонанса к согласию. Dev Dyn. 2010; 239 (8): 2141-2148. [Бесплатная статья PMC] [PubMed] [Google Scholar] 64. Сун-Шик С. и др. Кровоснабжение коленного сустава. Clin Orthop Relat Res. 1986; 208: 119-125. [PubMed] [Google Scholar] 65. Gilbert HTJ, Hodson N, Baird P, Richardson SM, Hoyland JA. Кислый pH способствует дегенерации межпозвонкового диска: чувствительный к кислоте ионный канал-3 в качестве потенциальной терапевтической мишени.Научный доклад 2016; 6: 37360. [Бесплатная статья PMC] [PubMed] [Google Scholar] 66. Янг Б., Лоу Дж. С., Стивенс А., Хит Дж. В.. Функциональная гистология Уитера: текстовый и цветной атлас. Лондон: Черчилль Ливингстон; 2006. [Google Scholar] 67. Файрестейн Г.С., Бадд Р.С., Габриэль С.Е. Учебник ревматологии Келли и Файрестайна Учебник ревматологии Келли. Амстердам, Нидерланды: Эльзевир; 2016. [Google Scholar]68. RheumatologySmith MD, Wechalekar MD. Синовиальная оболочка. 6-е изд. ; 2014. 69. София Фокс А.Дж., Беди А., Родео С.А.Основы науки о суставном хряще: структура, состав и функции. Спортивное здоровье. 2009; 1 (6): 461-468. [Бесплатная статья PMC] [PubMed] [Google Scholar] 70. Очи К., Дайго Ю., Катагири Т. и др. Профили экспрессии двух типов хряща коленного сустава человека. J Hum Genet. 2003; 48 (4): 177-182. [PubMed] [Google Scholar] 71. Camarero ‐ Espinosa S, Rothen ‐ Rutishauser B, Foster EJ, Weder C. Суставной хрящ: от образования к тканевой инженерии. Biomater Sci. 2016; 4 (5): 734-767. [PubMed] [Google Scholar] 72.Wuelling M, Vortkamp A. Пролиферация и дифференциация хондроцитов. Endocr Dev. 2011; 21: 1-11. [PubMed] [Google Scholar] 73. Lv F, Leung VYL, Huang S, Huang Y, Sun Y, Cheung KMC. В поисках молекулярных маркеров, специфичных для пульпозного ядра. Ревматология. 2014; 53 (4): 600-610. [PubMed] [Google Scholar] 74. Адамс М.А., Рафли П.Дж. Что такое дегенерация межпозвоночного диска и что ее вызывает? Позвоночник (Phila Pa 1976). 2006; 31 (18): 2151-2161. [PubMed] [Google Scholar] 75. Вебер К.Т., Якобсен Т.Д., Майдхоф Р. и др.Развитие исследований заболеваний межпозвонковых дисков: патофизиология, механобиология и терапия. Curr Rev Musculoskelet Med. 2015; 8 (1): 18-31. [Бесплатная статья PMC] [PubMed] [Google Scholar] 76. Ч-Сабо Г., Рагаса-Сан-Хуан Д., Турумелла В., Масуда К., ЭДЖ-МА Т, Ан Х. С. Изменения уровня мРНК и белка протеогликанов фиброзного кольца и пульпозного ядра при дегенерации межпозвонкового диска. Позвоночник (Phila Pa 1976). 2002; 27 (20): 2212-2219. [PubMed] [Google Scholar] 77. Горт DJ, Шапиро И.М., Рисбуд М.В.Обнаружение движущих сил воспаления вызвало хроническую боль в пояснице: от бактерий до диабета. Discov Med. 2015; 20 (110): 177-184. [Бесплатная статья PMC] [PubMed] [Google Scholar] 78. Робинсон Д., Мировский Ю., Гальперин Н., Еврон З., Нево З. Изменения протеогликанов межпозвонкового диска у больных сахарным диабетом: возможная причина усиления боли в спине. Позвоночник (Phila Pa 1976). 1998; 23 (8): 849-855. [PubMed] [Google Scholar] 79. Самарцис Д., Карппинен Дж., Чан Д., Лук KDK, Cheung KMC. Связь дегенерации поясничного межпозвоночного диска на магнитно-резонансной томографии с индексом массы тела у взрослых с избыточным весом и ожирением: популяционное исследование.Ревматоидный артрит. 2012; 64 (5): 1488–1496. [PubMed] [Google Scholar] 80. Battie MC, Videman T, Gill K, Moneta GB, Nyman R, Kaprio J. Премия Volvo 1991 года в области клинических наук: курение и дегенерация поясничного межпозвонкового диска: исследование однояйцевых близнецов с помощью МРТ. Позвоночник (Phila Pa 1976). 1991; 16 (9): 1015-1021. [PubMed] [Google Scholar] 81. Фелсон Д. Т., Андерсон Дж. Дж., Наймарк А., Уокер А. М., Минан РФ. Ожирение и остеоартроз коленного сустава. Фрамингемское исследование. Ann Intern Med. 1988; 109 (1): 18-24. [PubMed] [Google Scholar] 82.Беренбаум Ф. Диабет-индуцированный остеоартрит: от новой парадигмы к новому фенотипу. Postgrad Med J. 2012; 88 (1038): 240-242. [PubMed] [Google Scholar] 83. Благоевич М., Джинкс С., Джеффри А., Джордан К.П. Факторы риска развития остеоартроза коленного сустава у пожилых людей: систематический обзор и метаанализ. Хрящевой артроз. 2010; 18: 24-33. [PubMed] [Google Scholar] 84. Urquhart DM, Zheng Y, Cheng AC, et al. Может ли бактериальная инфекция низкой степени вызывать боль в пояснице? Систематический обзор.BMC Med. 2015; 13:13. [Бесплатная статья PMC] [PubMed] [Google Scholar] 85. Ролласон Дж., Макдауэлл А., Альберт Х. Б. и др. Генотипическая и антимикробная характеристика изолятов propionibacterium acnes из хирургически удаленных грыж поясничных дисков. Biomed Res Int. 2013; 2013: 1-7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 86. Зальцман К.Л., Саламон М.Л., Бланшар Г.М. и др. Эпидемиология артрита голеностопного сустава: отчет о последовательной серии 639 пациентов из третичного ортопедического центра. Айова Ортоп Дж. 2005; 25: 44-46.[Бесплатная статья PMC] [PubMed] [Google Scholar] 87. Гольденберг Д.Л., Коэн А.С. Острый инфекционный артрит. Обзор пациентов с негонококковой инфекцией суставов (с акцентом на терапию и прогноз). Am J Med. 1976; 60 (3): 369–377. [PubMed] [Google Scholar] 88. Zeidler H, Hudson AP. Причинность хламидий при артрите и спондилоартрите: призыв к расширению трансляционных исследований. Curr Rheumatol Rep.2016; 18 (2): 9. [PubMed] [Google Scholar] 89. Zeidler H, Hudson AP. Коинфекция хламидий и других бактерий при реактивном артрите и спондилоартрите: необходимость в будущих исследованиях.Микроорганизмы. 2016; 4 (3): 30. [Бесплатная статья PMC] [PubMed] [Google Scholar] 90. Пол C, Schoorl T, Zuiderbaan H, et al. Динамические и статические перегрузки вызывают ранние дегенеративные процессы в поясничных межпозвонковых дисках коз. PLoS One. 2013; 8 (4): e62411. [Бесплатная статья PMC] [PubMed] [Google Scholar] 91. Lotz JC, Chin JR. Гибель клеток межпозвонкового диска зависит от величины и продолжительности нагрузки на позвоночник. Позвоночник (Phila Pa 1976). 2000; 25 (12): 1477-1483. [PubMed] [Google Scholar] 92. Балиунас А.Дж., Гурвиц Д.Е., Риалс А.Б. и др.Повышенная нагрузка на коленный сустав во время ходьбы наблюдается у пациентов с остеоартрозом коленного сустава. Хрящевой артроз. 2002; 10 (7): 573-579. [PubMed] [Google Scholar] 93. Goldring MB. Роль хондроцитов при остеоартрозе. Ревматоидный артрит. 2000; 43 (9): 1916-1926. [PubMed] [Google Scholar] 95. Маклин Дж. Дж., Ли К. Р., Алини М., Ятридис Дж. С.. Уровни анаболической и катаболической мРНК межпозвоночного диска варьируются в зависимости от величины и частоты динамического сжатия in vivo. J Orthop Res. 2004; 22 (6): 1193-1200.[PubMed] [Google Scholar] 96. Сова Г.А., Коэльо Дж. П., Во Н. В., Пацек К., Уэстрик Е., Кан Дж. Д.. Клетки дегенеративных межпозвонковых дисков демонстрируют неблагоприятные реакции на механические и воспалительные раздражители. Am J Phys Med Rehabil. 2012; 91 (10): 846-855. [Бесплатная статья PMC] [PubMed] [Google Scholar] 97. Ульрих JA, Либенберг EC, Thuillier DU, Lotz JC. Лауреат премии ISSLS: повторная травма диска вызывает стойкое воспаление. Позвоночник (Phila Pa 1976). 2007; 32 (25): 2812-2819. [PubMed] [Google Scholar] 98. Лихитпаничкул М., Торре О.М., Груэн Дж., Вальтер Б.А., Хехт А.С., Ятридис Дж.С.Взаимодействуют ли механическое напряжение и TNF-α, чтобы усилить продукцию провоспалительных цитокинов в клетках фиброзного кольца человека? J Biomech. 2016; 49 (7): 1214-1220. [Бесплатная статья PMC] [PubMed] [Google Scholar] 99. Картер Т.Э., Тейлор К.А., Spritzer CE и др. Растяжение хряща in vivo увеличивается после разрыва медиального мениска и коррелирует с активностью металлопротеиназы матрикса синовиальной жидкости. J Biomech. 2015; 48 (8): 1461-1468. [Бесплатная статья PMC] [PubMed] [Google Scholar] 100. Наито К., Такахаши М., Кушида К. и др.Измерение матриксных металлопротеиназ (ММП) и тканевого ингибитора металлопротеиназ-1 (ТИМП-1) у пациентов с остеоартрозом коленного сустава: сравнение с генерализованным остеоартритом. Ревматология. 1999; 38 (6): 510-515. [PubMed] [Google Scholar] 101. Рисбуд М.В., Шапиро ИМ. Роль цитокинов в дегенерации межпозвонкового диска: боль и содержимое диска. Nat Rev Rheumatol. 2014; 10 (1): 44-56. [Бесплатная статья PMC] [PubMed] [Google Scholar] 102. Соловьева С., Кухиа С., Лейно ‐ Арджас П. и др. Полиморфизмы интерлейкина 1 и дегенерация межпозвонкового диска.Эпидемиология. 2004; 15 (5): 626-633. [PubMed] [Google Scholar] 103. Берк Дж. Г., Уотсон Р. В., Маккормак Д., Доулинг Ф. Е., Уолш М. Г., Фицпатрик Дж. М.. Спонтанная продукция моноцитов хемоаттрактантного белка-1 и интерлейкина-8 поясничным межпозвоночным диском человека. Позвоночник (Phila Pa 1976). 2002; 27 (13): 1402-1407. [PubMed] [Google Scholar] 104. Хамамото Х., Миямото Х., Дойта М., Такада Т., Нисида К., Куросака М. Способность недегенерированных и дегенерированных дисков производить воспалительные агенты с взаимодействием макрофагов или без него.Позвоночник (Phila Pa 1976). 2012; 37 (3): 161-167. [PubMed] [Google Scholar] 105. Le Maitre CL, Freemont AJ, Hoyland JA. Роль интерлейкина-1 в патогенезе дегенерации межпозвонкового диска у человека. Arthritis Res Ther. 2005; 7 (4): R732 ‐ R745. [Бесплатная статья PMC] [PubMed] [Google Scholar] 106. Кеплер С.К., Маркова Д.З., Дибра Ф. и др. Экспрессия и взаимосвязь провоспалительного хемокина RANTES / CCL5 и цитокина IL-1β в болезненных межпозвонковых дисках человека. Позвоночник (Phila Pa 1976). 2013; 38 (11): 873-880.[PubMed] [Google Scholar] 107. Ван Дж., Маркова Д., Андерсон Д. Г., Чжэн З., Шапиро И. М., Рисбуд М. В.. TNF-alfa и IL-1beta способствуют дезинтегрин-подобной и металлопротеазе с опосредованной тромбоспондином I типа I мотива-5 деградации аггрекана через синдекан-4 в межпозвоночном диске. J Biol Chem. 2011; 286 (46): 39738‐39749. [Бесплатная статья PMC] [PubMed] [Google Scholar] 108. Le Maitre CL, Freemont AJ, Hoyland JA. Локализация деградирующих ферментов и их ингибиторов в дегенеративном межпозвоночном диске человека.J Pathol. 2004; 204 (1): 47-54. [PubMed] [Google Scholar] 109. Пул А.Р., Алини М., Холландер А.П. Клеточная биология деградации хряща Механизмы и модели ревматоидного артрита. Амстердам, Нидерланды: Эльзевир; 1995: 163-204. [Google Scholar] 110. Палмер Д. Г., Селвендран И., Аллен С., Ревелл П. А., Хогг Н. Особенности синовиальной мембраны, идентифицированные с помощью моноклональных антител. Clin Exp Immunol. 1985; 59 (3): 529-538. [Бесплатная статья PMC] [PubMed] [Google Scholar] 111. Mort JS, Dodge GR, Roughley PJ и др.Прямые доказательства того, что активные металлопротеиназы опосредуют деградацию матрикса в суставном хряще человека, стимулированном интерлейкином 1. Матрица. 1993; 13 (2): 95-102. [PubMed] [Google Scholar] 112. Goldring MB. Роль цитокинов как медиаторов воспаления при остеоартрите: уроки на животных моделях. Connect Tissue Res. 1999; 40 (1): 1-11. [PubMed] [Google Scholar] 113. Вальдес А. М., Хассет Дж., Харт Д. Д., Спектор Т. Д.. На рентгенологическое прогрессирование дегенерации диска поясничного отдела позвоночника влияют вариации воспалительных генов: исследование ассоциации кандидатов на SNP в когорте Чингфорда.Позвоночник (Phila Pa 1976). 2005; 30 (21): 2445‐2451. [PubMed] [Google Scholar] 114. Бигг Х.Ф., Роуэн А.Д. Ингибирование металлопротеиназ в качестве терапевтической мишени при ревматоидном артрите и остеоартрите. Curr Opin Pharmacol. 2001; 1 (3): 314-320. [PubMed] [Google Scholar] 115. Rastogi A, Kim H, Twomey JD, Hsieh AH. MMP-2 опосредует местную деградацию и ремоделирование коллагена клетками фиброзного кольца межпозвонкового диска. Arthritis Res Ther. 2013; 15 (2): R57. [Бесплатная статья PMC] [PubMed] [Google Scholar] 116.Робертс С., Катерсон Б., Менедж Дж., Эванс Э. Х., Джафрей, округ Колумбия, Эйзенштейн С. М.. Матричные металлопротеиназы и аггреканаза. Позвоночник (Phila Pa 1976). 2000; 25 (23): 3005-3013. [PubMed] [Google Scholar] 117. Биллингхерст Р.К., Дальберг Л., Ионеску М. и др. Усиленное расщепление коллагена типа II коллагеназами в суставном хряще, пораженном остеоартритом. J Clin Invest. 1997; 99 (7): 1534-1545. [Бесплатная статья PMC] [PubMed] [Google Scholar] 118. Нойхольд Л.А., Киллар Л., Чжао В. и др. Постнатальная экспрессия в гиалиновом хряще конститутивно активной человеческой коллагеназы-3 (ММР-13) вызывает остеоартрит у мышей.J Clin Invest. 2001; 107 (1): 35-44. [Бесплатная статья PMC] [PubMed] [Google Scholar] 120. Рафли П.Дж. Биология старения и дегенерации межпозвонковых дисков: вовлечение внеклеточного матрикса. Позвоночник (Phila Pa 1976). 2004; 29 (23): 2691-2699. [PubMed] [Google Scholar] 121. Эмануэль К.С., Вергрозен П-ПА, Пеэтерс М., Холевейн Р.М., Кингма I, Смит Т.Х. Пороэластическое поведение дегенерирующего межпозвоночного диска человека: десятидневное исследование в системе культивирования нагруженного диска. Eur Cell Mater. 2015; 29: 330-341. [PubMed] [Google Scholar] 122.Гренье С., Бхаргава М.М., Торзилли П.А. Модель in vitro патологической деградации суставного хряща при остеоартрите. J Biomech. 2014; 47 (3): 645-652. [Бесплатная статья PMC] [PubMed] [Google Scholar] 123. Smith RL, Trindade MCD, Ikenoue T. и др. Влияние напряжения сдвига на метаболизм суставных хондроцитов. Биореология. 2000; 37 (1-2): 95-107. [PubMed] [Google Scholar] 124. Му Е.К., Хан С.К., Федерико С. и др. Целостность внеклеточного матрикса влияет на механическое поведение хондроцитов in-situ при сжатии.J Biomech. 2014; 47 (5): 1004-1013. [PubMed] [Google Scholar] 125. Родригес ‐ Пинто Р., Ричардсон С.М., Хойланд Дж. Понимание развития, созревания и клеточного фенотипа межпозвонковых дисков дает ключ к ключам к правильным методам лечения клеточной регенерации тканей при дегенерации диска. Eur Spine J. 2014; 23 (9): 1803-1814. [PubMed] [Google Scholar] 126. Ван W ‐ J, Yu X ‐ H, Wang C и др. ММП и АДАМЦ при дегенерации межпозвонковых дисков. Clin Chim Acta. 2015; 448: 238-246. [PubMed] [Google Scholar] 127. Мобашери А., Бэй-Йенсен А.С., ван Спил В.Е., Ларкин Дж., Левеск М.С.Обзор остеоартроза за 2016 год: биомаркеры (биохимические маркеры). Хрящевой артроз. 2017; 25 (2): 199-208. [PubMed] [Google Scholar] 128. Ву Ч.В., Моррелл М.Р., Хайнце Э. и др. Проверка критериев классификации остеоартрита коленного сустава Американского колледжа ревматологов с использованием артроскопически определенных баллов повреждения хряща. Semin Arthritis Rheum. 2005; 35 (3): 197-201. [PubMed] [Google Scholar] 130. Пай С.Р., Рид Д.М., Лант М., Адамс Дж. Э., Силман А. Дж., О’Нил Т. В.. Дегенерация поясничного диска: связь между остеофитами, склерозом замыкательной пластинки и сужением дискового пространства.Энн Рум Дис [Интернет]. 2007; 66 (3): 330-333. [Бесплатная статья PMC] [PubMed] [Google Scholar] 131. Мяэття Дж. Х., МакГрегор А., Карппинен Дж., Уильямс ФМК. Связь между изменениями Modic и дегенерацией межпозвонкового диска. BMC Musculoskelet Disord. 2016; 17 (1): 371. [Бесплатная статья PMC] [PubMed] [Google Scholar] 132. Bijkerk C, Houwing-Duistermaat JJ, Valkenburg HA, et al. Наследственность радиологического остеоартроза периферических суставов и дисковой дегенерации позвоночника. Ревматоидный артрит. 1999; 42 (8): 1729-1735.[PubMed] [Google Scholar] 133. Лафлин Дж. Остеоартрит коленного сустава, дегенерация поясничного диска и дисплазия тазобедренного сустава в процессе развития — возникающее генетическое совпадение. Arthritis Res Ther. 2011; 13 (2): 108. [Бесплатная статья PMC] [PubMed] [Google Scholar] 134. Икегава С. Генетика распространенных дегенеративных заболеваний скелета: остеоартроз и остеохондроз. Анну Рев Геномикс Хум Генет. 2013; 14 (1): 245-256. [PubMed] [Google Scholar] 136. Видеман Т., Леппавуори Дж., Каприо Дж. И др. Внутригенные полиморфизмы гена рецептора витамина D, связанные с дегенерацией межпозвонкового диска.Позвоночник (Phila Pa 1976). 1998; 23 (23): 2477-2485. [PubMed] [Google Scholar] 137. Чжан YH, Zhao CQ, Jiang LS, Chen XD, Dai LY. Модические изменения: систематический обзор литературы. Eur Spine J. 2008; 17 (10): 1289-1299. [Бесплатная статья PMC] [PubMed] [Google Scholar] 138. ван Леувен Д.М., ван де Бунт Ф., де Руйтер С.Дж., ван Шур Н.М., Диг DJH, Эмануэль К.С. Функционирование без хряща: пожилые люди с рентгенологическим остеоартритом коленного сустава, которые самостоятельно сообщают об отсутствии функциональных ограничений, получают более низкие баллы на батарее производительности.Закон J Aging Phys. 2017; 25 (4): 1-19. [PubMed] [Google Scholar] 139. Brinjikji W., Diehn FE, Jarvik JG, et al. Результаты МРТ дегенерации диска более распространены у взрослых с болью в пояснице, чем у бессимптомных пациентов контрольной группы: систематический обзор и метаанализ. AJNR Am J Neuroradiol. 2015; 36 (12): 2394-2399. [Бесплатная статья PMC] [PubMed] [Google Scholar] 140. Бедсон Дж., Крофт ПР. Несоответствие между клиническим и рентгенографическим остеоартрозом коленного сустава: систематический поиск и обзор литературы.BMC Musculoskelet Disord. 2008; 9 (1): 116. [Бесплатная статья PMC] [PubMed] [Google Scholar] 141. Kuijer PPFM, De Beer MJPM, Houdijk JHP, Frings ‐ Dresen MHW. Положительные и ограничивающие факторы, влияющие на возвращение к работе после тотального эндопротезирования коленного и тазобедренного суставов: систематический обзор. J Occup Rehabil. 2009; 19 (4): 375-381. [Бесплатная статья PMC] [PubMed] [Google Scholar] 142. Кеннеди DJ, Фредериксон М. Введение. PM R. 2012; 4 (5 Suppl): S1 ‐ S2. [PubMed] [Google Scholar] 143. Hartvigsen J, Hancock MJ, Kongsted A, et al. Серия «Боль в пояснице» 1 что такое боль в пояснице и почему на нее нужно обращать внимание.Ланцет. 2018; 391 (10137): 2356-2367. [PubMed] [Google Scholar] 144. Дейл Г.Д., Хендерсон Н.Е., Матекель Р.Л., Райдер М.Г., Гарбер МБ, С.К. А. Анналы внутренней медицины эффективности мануальной физиотерапии и упражнений при остеоартрите коленного сустава — рандомизированное контролируемое исследование. Ann Intern Med. 2000; 132 (3): 173-181. [PubMed] [Google Scholar] 145. Да Коста Б.Р., Райхенбах С., Келлер Н. и др. Эффективность нестероидных противовоспалительных препаратов для лечения боли при остеоартрите коленного и тазобедренного суставов: сетевой метаанализ.Ланцет. 2016; 387 (10033): 2093-2105. [PubMed] [Google Scholar] 146. Michael JW ‐ P, Schlüter ‐ Brust KU, Eysel P. Эпидемиология, этиология, диагностика и лечение остеоартроза коленного сустава. Dtsch Arztebl Int. 2010; 107 (9): 152-162. [Бесплатная статья PMC] [PubMed] [Google Scholar] 147. Менесес SRF, Гуд А.П., Нельсон А.Е. и др. Клинические алгоритмы для распространения рекомендаций по остеоартриту. Хрящевой артроз. 2016; 24 (9): 1487-1499. [PubMed] [Google Scholar] 148. Райт Р., Следж С., Посс Р. Результаты и выживаемость пациентов после тотального эндопротезирования коленного сустава Kinemax.J Bone Joint Surg Am. 2004; 86-А (11): 2464-2470. [PubMed] [Google Scholar] 149. Шеин Д., Шу Дж., Жирарди Ф. Оценка системы имплантатов эскулапа, активирующей искусственный диск, для лечения остеохондроза. Эксперт Rev Med Devices. 2016; 13 (12): 1069-1072. [PubMed] [Google Scholar] 150. Lackey A, Phan K, Mobbs R. Систематический обзор и метаанализ результатов гибридных конструкций для многоуровневого остеохондроза поясничного отдела позвоночника. J Clin Neurosci. 2016; 34: 23-29. [PubMed] [Google Scholar] 151.Yajun W, Yue Z, Xiuxin H, Cui C. Метаанализ искусственного тотального протезирования диска по сравнению с сращением при поясничном остеохондрозе. Eur Spine J. 2010; 19 (8): 1250-1261. [Бесплатная статья PMC] [PubMed] [Google Scholar] 152. Чан С.К.В., Гантенбейн-Риттер Б. Регенерация или восстановление межпозвоночного диска с помощью биоматериалов и терапии стволовыми клетками — возможно или вымысел. Swiss Med Wkly. 2012; 142: w13598. [PubMed] [Google Scholar] 153. Benazzo F, Perticarini L, Padolino A и др. Многоцентровое открытое долгосрочное исследование с целью оценки преимуществ нового вязкоупругого гидрогеля (Hymovis®) при лечении остеоартрита коленного сустава.Eur Rev Med Pharmal Sci. 2016; 20: 959-968. [PubMed] [Google Scholar] 154. Фрейтаг Дж., Бейтс Д., Бойд Р. и др. Терапия мезенхимальными стволовыми клетками в лечении остеоартрита: репаративные пути, безопасность и эффективность — обзор. BMC Musculoskelet Disord. 2016; 17 (1): 230. [Бесплатная статья PMC] [PubMed] [Google Scholar] 155. Wiegant K, Van Roermund PM, Intema F и др. Устойчивый клинический и структурный эффект после дистракции сустава при лечении тяжелого остеоартрита коленного сустава. Хрящевой артроз.2013; 21 (11): 1660‐1667. [PubMed] [Google Scholar] 156. Ван Вальбург А.А., Ван Рурмунд П.М., Мариниссен АКА и др. Совместное отвлечение при лечении остеоартрита (II): влияние на хрящ на модели собаки. Хрящевой артроз. 2000; 8 (1): 1-8. [PubMed] [Google Scholar] 157. Блэйни Дэвидсон Э.Н., Ван Каам APM, Ван дер Краан PM. Обзор остеоартроза за 2016 год: биология. Хрящевой артроз. 2017; 25 (2): 175-180. [PubMed] [Google Scholar] 158. Уоллес И. Дж., Уортингтон С., Фелсон Д. Т. и др. Распространенность остеоартрита коленного сустава с середины 20 века увеличилась вдвое.Proc Natl Acad Sci U S. A. 2017; 114 (35): 201703856. [Бесплатная статья PMC] [PubMed] [Google Scholar] 159. Тийссен Э., Ван Каам А, Ван Дер Краан П.М. Ожирение и остеоартрит — больше, чем просто износ: ключевые роли воспаленной жировой ткани и дислипидемии при остеоартрите, вызванном ожирением. Ревматология (Оксфорд). 2015; 54 (4): 588-600. [PubMed] [Google Scholar] 160. Koonce RC, Bravman JT. Ожирение и остеоартрит: больше, чем просто износ. J Am Acad Orthop Surg. 2013; 21 (3): 161-169.[PubMed] [Google Scholar] 161. Джексон Дж. Э. Стигма, лиминальность и хроническая боль: граница разума и тела. Am Ethnol. 2005; 32 (3): 332-353. [Google Scholar] 162. Slade SC, Моллой E, Китинг JL. Стигма, с которой сталкиваются люди с неспецифической хронической болью в пояснице: качественное исследование. Pain Med. 2009; 10 (1): 143-154. [PubMed] [Google Scholar]Симптомы, типы, причины, диагностика, лечениеЧто такое спондилоартрит?Спондилоартрит — это группа воспалительных заболеваний, вызывающих артрит.Вы также можете услышать это заболевание, называемое спондилоартропатией или, для краткости, SpA. Он отличается от других видов артрита, потому что он также вызывает воспаление в областях, называемых энтезами, где связки и сухожилия прикрепляются к костям. Связки — это ткани, которые соединяют ваши кости друг с другом, а сухожилия — это ткани, которые соединяют ваши кости с мышцами. Спондилоартрит — основная причина боли в пояснице, артрита периферических суставов, например суставов рук и ног, проблем с глазами и даже воспалительных заболеваний кишечника (ВЗК). Это имеет тенденцию поражать людей в возрасте от 20 до 20 лет, особенно молодых людей. Если у вас есть родственник с какой-либо формой спондилоартрита, у вас может быть более высокий риск его развития. Типы спондилоартритаВ семействе спондилоартритов существует ряд состояний. К ним относятся:
Спондилоартрит неизлечим. Но с лечением, физическими упражнениями и некоторыми изменениями в вашем образе жизни вы можете вести активную и продуктивную жизнь. Симптомы спондилоартритаРазличные типы спондилоартрита могут иметь:
Причины спондилоартритаСпондилоартрит обычно передается по наследству.Ученые связали с этим заболеванием около 30 генов. Самый большой виновник — HLA-B27. Он обнаруживается у 90% людей с наиболее распространенной формой спондилоартрита (анкилозирующий спондилит). Но не все, у кого есть этот ген, получают его. Диагностика спондилоартритаЧтобы узнать, есть ли у вас спондилоартрит, ваш врач проведет полный медицинский осмотр и изучит вашу историю болезни. Они могут сделать рентген вашего позвоночника и пары суставов в тазу, называемых крестцово-подвздошными суставами, для выявления изменений.Вам также может потребоваться МРТ (магнитно-резонансная томография), в которой используются мощные магниты и радиоволны, чтобы лучше видеть ваши суставы. Ваш врач может сделать анализ крови, чтобы определить, являетесь ли вы носителем гена HLA-B27. Тест может помочь подтвердить диагноз. Лечение спондилоартритаВрачи не могут вылечить спондилоартрит, но кое-что может помочь:
Изменения образа жизниЧтобы облегчить некоторые боли и другие негативные последствия без лекарств или хирургического вмешательства, выполните следующие действия:
Поясничный отдел позвоночника | Клинические воротаНаблюдениеОбщее наблюдение за лицом, осанкой и походкой пациента предупредит исследователя о серьезности состояния. Пациенты с острой болью обычно выглядят уставшими. Возможно, они приняли анталгическую позу сгибания или поясничного сколиоза, что обычно указывает на острую заблокированную спину, возможно, из-за поражения диска.Поясничный боковой сдвиг патогномоничен для поражения диска (Porter, 1995). Пациенты могут быть не в состоянии сидеть во время обследования из-за дискомфорта от этой конкретной позы. Их походка может быть беспокойной при осторожных шагах, очевидно, опасаясь спровоцировать приступы боли резкими движениями или болью при нагрузке. Упавшая ступня может быть очевидна при ходьбе и заставит вас подумать о том, что нервный корешок L4 влияет на переднюю большеберцовую мышцу и мешает ее функционированию.В рамке на странице 379 перечислены «красные флажки» для возможного наличия серьезной патологии, которую следует выслушивать и идентифицировать в ходе субъективного и объективного обследования.По отдельности многие из флагов могут иметь ограниченное значение, но врач должен учитывать общий профиль пациента и решать, существуют ли противопоказания к лечению и / или показано ли дальнейшее направление к специалистам. Анамнез (субъективная экспертиза)Особенно важен анамнез в отношении суставов позвоночника. Vroomen et al (1999) опубликовали систематический обзор диагностической ценности анамнеза и обследования пациентов с подозрением на ишиас, установив, что анамнезу таких событий уделялось очень мало внимания.Распределение боли было единственным чувствительным признаком уровня грыжи межпозвоночного диска: поднятие прямой ноги казалось чувствительным признаком, а скрещенная прямая нога — сильным признаком компрессии нервного корешка. В литературе существуют разногласия относительно ценности снижения мышечной силы, потери чувствительности и измененных рефлексов как признаков поражения нервных корешков, и неясно, сильно ли физическое обследование увеличивает диагностическую ценность анамнеза. Существует тесная взаимосвязь между признаками и симптомами со стороны поясничного отдела позвоночника, крестцово-подвздошного сустава и тазобедренного сустава.Анамнез поможет в дифференциальной диагностике, но состояния в каждой из этих областей могут сосуществовать. Серьезная патология может повлиять на позвоночник, например, злокачественное новообразование, инфекция, спондилоартропатия или перелом, но они составляют небольшой процент проблем по сравнению с механическими повреждениями нижней части спины (Swezey 1993). Рентгенологические данные могут вводить в заблуждение, особенно когда выявляются дегенеративные изменения остеоартроза, которые могут быть или не быть болезненными. Точно так же спондилолиз, переходящий в спондилолистез, встречается примерно у 5% взрослых, но проявляется симптомами только у половины из них (Swezey 1993).возраст, род занятий, спорт, хобби и образ жизни пациента может указывать на провоцирующие механизмы. Часто инцидент, спровоцировавший приступ боли в спине, может быть относительно незначительным, хотя факторы, предрасполагающие к этому событию, могли сохраняться в течение некоторого времени. В то время как лечение будет первоначальной целью лечения этого имеющегося инцидента, в конечном итоге ответственность за лечение и предотвращение рецидивов ложится на пациента.Пациентам потребуется совет и руководство по управлению состоянием спины для предотвращения хронического заболевания. Многие занятия связаны с гибким образом жизни, например сидячая офисная работа и кладка кирпича создают нагрузку на межпозвоночный сустав. Эти пациенты нуждаются в совете по изменению позы, чтобы свести к минимуму стресс, вызываемый работой. Существуют директивы по ручному перемещению грузов, и пациенты должны получать консультации по этому поводу на своем рабочем месте. Вибрация при вождении автомобиля может иметь влияние, как и положение сидя, которое, как известно, увеличивает внутридисковое давление (Osti & Cullum 1994).Обследование пациентов с хронической болью в пояснице представляет собой особую проблему для клинициста. Эмоциональные, экологические и производственные факторы могут влиять на восприятие боли, в то время как однообразие или неудовлетворенность на работе или дома имеют значение (Osti & Cullum 1994). Необходимо будет проводить различие между истинными физическими симптомами текущего состояния и симптомами, связанными с психосоциальными факторами, которые влияют на то, как пациент реагирует на боль (см. Выше). Следует узнать о возможностях вторичных факторов роста, связанных с инвалидностью, или о наличии психологических или социальных стрессов, которые могут предрасполагать пациента к хроническим болевым расстройствам (Swezey 1993).Стандартные вопросы о качестве сна, уровне усталости, концентрации, аппетите и т. Д. Могут помочь установить, находится ли пациент в депрессии. Участок боли даст представление о ее происхождении (см. Гл. 1). Боль в пояснице обычно локализуется в спине и ягодицах или ощущается в конечностях сегментарно. Крестцово-подвздошная боль может быть односторонней, ощущаться в ягодицах или, чаще, в паху, а иногда и в ноге. Тазобедренный сустав может вызывать боль в области ягодиц, соответствующую сегменту L3, боль в паху или боль, передаваемую по переднемедиальной стороне бедра и ноге к медиальной стороне лодыжки.Боль в твердой мозговой оболочке является мультисегментарной и бывает центральной или двусторонней. Давление на рукав корешка твердого мозга будет сегментировано относиться к соответствующему дерматому. Давление на нервный корешок приведет к боли в соответствующей конечности с сопутствующими симптомами парестезии на дистальном конце дерматома. Vucetic et al (1995) рассмотрели трудности, с которыми пациенты сталкиваются при точном словесном описании боли. Они поддерживают использование рисунка с болью, получение которого может занять несколько минут, но результат можно увидеть сразу.Уодделл (1992) предупреждает, что то, как пациент рисует боль, зависит от эмоционального дистресса и что неанатомические, широко распространенные и увеличенные рисунки говорят о страданиях пациента, а не о физических характеристиках боли.распространение боли не только укажет на ее происхождение, но также на тяжесть или раздражительность поражения. Как правило, чем более периферически передается боль, тем сильнее источник раздражения. Механическое поражение из-за смещения поясничного диска вызывает центральную или одностороннюю боль в спине или ягодицах.Если боль переходит в ногу, она обычно прекращается или уменьшается в спине. Боль немышечно-скелетного происхождения не соответствует этой схеме, и серьезные поражения вызывают усиливающуюся распространяющуюся боль, при этом боль в спине остается такой же сильной, как и периферическая. начало и продолжительность боли могут помочь в выборе лечения (см. Ниже). В общих чертах, внезапное возникновение боли может реагировать на манипуляцию, в то время как постепенное возникновение боли может лучше реагировать на вытяжение.Чтобы принять решение о лечении, которое может противоречить этим практическим правилам, необходимо будет аргументировать всю клиническую картину. Важны характер и способ возникновения. Пациент может помнить точное время и способ начала, которое могло включать согнутую и повернутую позу. Если подъем был связан с ускоряющим эпизодом, это, возможно, была всего лишь незначительная тяжесть. Если пациент сообщает о постепенном появлении боли, стоит дополнительно расспросить его о предыдущих действиях.Незначительного травматического происшествия за некоторое время до появления боли в спине или поддержания устойчивой позы сгибания могло быть достаточно, чтобы спровоцировать симптомы. Постепенное начало дегенеративного остеоартроза часто наблюдается в скуловых и тазобедренных суставах, тогда как подвывих крестцово-подвздошного сустава может возникать внезапно. Тяжелая патология развивается коварно. В случае травмы следует установить точный характер травмы и устранить любой возможный перелом.Прямая травма может вызвать ушиб мягких тканей, а перелом может затронуть остистый отросток, поперечный отросток, межсуставную часть, тело позвонка или замыкательную пластинку позвонка. Компрессионные переломы тела позвонка часто встречаются у всадников и тех, кто падает с высоты, и затрагивают уязвимую губчатую кость тела позвонка (Hartley 1995). Повреждения, вызванные гиперфлексией, могут вызывать поражения связок или поражать капсулу скулового сустава, в то время как травмы гиперэкстензии сдавливают скуловые суставы.Обе силы могут повредить межпозвоночный диск.Следует установить характер всех предыдущих эпизодов боли в спине, так как при поражении диска обычно возникает картина постепенного ухудшения и усиления эпизодов боли. Механизмы, посредством которых грыжа диска может вызывать боль, обсуждались ранее в этой главе. Типичный образец боли при грыже диска — это обычно боль в центре, которая перемещается в стороны. По мере того как боль перемещается в стороны, центральная боль обычно прекращается или уменьшается.Постепенно нарастающая центральная боль, сопровождающаяся нарастающей болью в ногах, свидетельствует о серьезной патологии, и эта боль обычно не изменяется ни отдыхом, ни активностью. Ежедневный паттерн боли важен, и обычно поражение диска вызывает либо паттерн боли, который ослабевает утром после отдыха и усиливается с течением дня, либо, поскольку диск впитывает воду в течение ночи, пациент может с утра испытывают повышенную боль при нагрузке из-за повышенного давления на чувствительные ткани.Пациенты могут достаточно хорошо спать по ночам, так как обычно они могут расслабиться. Механическая боль может вызывать реакцию включения / выключения из-за сжатия или деформации чувствительных к боли структур. Это может включать само кольцо или структуры позвоночного канала. Пациент с поражением диска обычно жалуется на боли при ослаблении движений в покое. Изменение давления в межпозвоночном диске влияет на боль, и она, как правило, усиливается в сидячих и наклонных позах, чем в положении стоя или лежа.При остром заторевании спины небольшие движения могут вызвать сильную резкую боль. Грыжа межпозвоночного диска может вызывать воспалительную реакцию, приводящую к химической боли. Химическая боль — это характерная постоянная боль, связанная с утренней скованностью. Более резкая боль также может быть связана с химическим раздражением, поскольку нервные окончания становятся сенсибилизированными и реагируют на более низкий порог стимуляции. Важно отличать механическую боль в спине от воспалительного артрита и поражений крестцово-подвздошных суставов, принимая во внимание другие факторы, поскольку они также вызывают боль, связанную с утренней скованностью. Корешковая боль, как правило, представляет собой сильную стреляющую боль, часто жгучую по своей природе, которая ощущается в распределении дерматома, связанного с нервным корешком. Ишиас обычно связан с патологией поясничного диска и возникает при поражении нервных корешков L4 – L5, S1 или S2. Если задействованы более высокие уровни, боль аналогичным образом будет отнесена к соответствующему сегменту. Язык, используемый пациентами для описания качества своей боли, будет указывать на баланс между физическими и эмоциональными элементами их боли.Такие слова, как «пульсация», «жжение», «покалывание» и «стрелять» описывают сенсорное качество боли; эмоциональные характеристики выражаются такими словами, как «тошнотворный», «несчастный», «невыносимый» и «изнурительный» или голосовыми жалобами, такими как стоны, стоны и вздохи (Waddell 1992, 1998).Другие симптомы, описанные пациентом, подтверждают дифференциальный диагноз, противопоказания к лечению, а также тяжесть или раздражительность поражения. Повышение давления при кашле, чихании, смехе или натуживании может усилить боль в спине, и это основной симптом твердой мозговой оболочки.Парестезия обычно ощущается на дистальном конце дерматома и является симптомом сдавления нервного корешка. Подтверждением этому служат объективные компрессионные признаки мышечной слабости, изменение чувствительности и снижение или отсутствие рефлексов. Необходимо задать конкретные вопросы относительно боли или парестезии в области промежности и гениталий, а также функции мочевого пузыря и кишечника. Наличие любого из этих симптомов указывает на сдавление нервного корешка S4 на преганглионарной протяженности, которое может привести к необратимым повреждениям, и указывает на немедленное направление к врачу для получения хирургического заключения.В преганглионарной области существует переходная зона между периферической и центральной нервной системами, и восстановление не может происходить через переходную зону, если нерв поврежден (Huang et al 2007). В этом исследовании изучается возможность хирургического восстановления нерва для стимулирования регенерации, но восстановление было выполнено у крыс только на этой стадии.В этих случаях манипуляции категорически противопоказаны. Важны симптомы затрудненного отхождения воды, неспособности удерживать мочу или отсутствия чувствительности при открытии кишечника.Часто бывает, что учащенное мочеиспускание или затруднение дефекации связаны с усилием при острой боли в пояснице. Двусторонний ишиас с объективными неврологическими признаками и двустороннее ограничение подъема прямой ноги предполагают массивное центральное выпячивание, сдавливающее конский хвост через заднюю продольную связку, с возможным разрывом связки (Cyriax 1982). Это абсолютное противопоказание к манипуляции, так как ухудшение ситуации может привести к необратимому повреждению конского хвоста, о чем говорилось выше.Симптомы сдавления конского хвоста следует отличать от мультисегментарного, твердой мозговой оболочки боли в обеих ногах, где может быть двустороннее ограничение подъема прямой ноги, но нет неврологических признаков.Опрос пациента о других поражениях суставов покажет, существует ли воспалительный артрит или есть ли тенденция к дегенеративному остеоартрозу. лекарств , которые принимает пациент, укажут на его текущее медицинское состояние, а также предупредят врача о возможных противопоказаниях к лечению.Противопоказаниями к манипуляции являются антикоагулянтная терапия и длительный прием пероральных стероидов. Полезно знать, какие анальгетики принимаются и как часто. Это указывает на тяжесть состояния и может использоваться в качестве объективного маркера для прогрессирования лечения, при этом необходимость в меньшем обезболивании указывает на положительное улучшение. Если пациенты в настоящее время принимают антидепрессанты, это может указывать на их эмоциональное состояние и, возможно, исключать их из манипуляции.Однако при принятии этого решения необходимо соблюдать осторожность, поскольку антидепрессанты в низких дозах можно использовать в качестве дополнения к анальгетикам при болях в спине.• Пожилые: Первая серия после 55 • История злокачественных новообразований • Постоянная прогрессирующая боль • Синдром конского хвоста • Непрекращающаяся ночная боль • Необъяснимая потеря веса • Длительное системное применение стероидов • Распространенные неврологические признаки и симптомы Купите членство в категории «Ортопедия», чтобы продолжить чтение.Узнать больше здесьПроизошла ошибка при настройке вашего пользовательского файла cookieПроизошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт. Настройка вашего браузера для приема файлов cookieСуществует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
Почему этому сайту требуются файлы cookie?Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня. Что сохраняется в файлах cookie?Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется. Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать. Остеоартрит: дегенеративная болезнь позвоночника Остеоартроз — это заболевание суставов, которое может поражать позвоночник (остеоартроз позвоночника часто называют спондилезом).Также известное как дегенеративное заболевание суставов, это наиболее распространенная форма артрита, от которой страдают около 27 миллионов взрослых американцев. Это отдельное состояние, которое не следует путать с ревматоидным артритом, другим болезненным воспалительным состоянием. Что вызывает остеоартрит?
Признаки и симптомы остеоартрита (спондилеза) позвоночника
Деформирующий спондилоартроз — виды, диагностика и лечениеБоль в спине — неудобство, а не редкое явление.Он приносит ощутимый дискомфорт и может сигнализировать о начале деформирующего спондилоартроза — хронического дегенеративного заболевания позвоночника. Его относят к группе «возрастных» заболеваний, так как около 80% пациентов составляют пожилые люди, но есть тенденция к «омоложению» этого недуга. Симптомы деформирующего спондилоартрозаЗаболевание возникает на фоне остеохондроза, вследствие поражения межпозвонковых суставов. Деформирующий спондилоартроз спинного мозга начинается с появления дистрофических изменений межпозвонковых дисков, они теряют эластичность и деформируются, что влечет за собой поражение костной ткани позвонков.Заболевание протекает в хронической форме, а деструктивный процесс переходит с одного позвонка на другой, сдавливая нервные окончания. Это провоцирует возникновение постоянных болей в спине. Болевой синдром — главный признак начала болезни. По мере развития заболевания к нему присоединяются:
Деформирующий спондилоартроз поясничного отдела позвоночникаДанная патология, как правило, возникает после продолжительной статической нагрузки. Деформирующий спондилоартроз поясничного отдела позвоночника диагностируется у пациентов, которые большую часть времени проводят сидя или стоя. В конце рабочего дня они ощущают мучительную ноющую боль в области поясницы, что является основным признаком начала развития болезни. Если вовремя не отреагировать на этот сигнал тревоги, то со временем боль становится постоянной и появляются новые симптомы:
Деформирующий спондилоартроз грудного отдела позвоночникаЗаболевание встречается относительно редко. Ребра защищает грудной отдел позвоночника. Он не такой подвижный, как другие части каркаса столба, и поэтому более устойчив к повреждениям. Деформирующий спондилоартроз грудного отдела — тяжелое заболевание, последствия которого лечат хирургическим путем. Проявляется такими признаками:
Деформирующий спондилоартроз шейного отдела позвоночникаБольшинство специалистов согласны с мнением, что деформирующий спондилоартроз шейного отдела позвоночника развивается на фоне уже имеющегося остеохондроза. Своевременная диагностика и правильное лечение провоцирующего заболевания помогут избежать серьезных осложнений. Основными признаками заболевания, которые не следует игнорировать, являются следующие:
Диагностика спондилоартрозаОпределение этого заболевания состоит из тщательного сбора анамнеза пациента и инструментальных исследований. Назначают спондилографию — рентген в двух проекциях. Дополнительно позвоночник исследуют с помощью компьютерной томографии (КТ), ангиографии и магнитно-резонансной томографии. На МРТ-изображениях присутствуют признаки деформирующего спондилоартроза в виде патологических разрастаний костей и сильного искривления позвоночника. Этот метод диагностики помогает выявить заболевание на разных стадиях его течения. Спондилоартроз — лечениеЭто заболевание невозможно вылечить полностью, поэтому все лечебные мероприятия направлены только на устранение боли и замедление прогрессирования заболевания. Когда врач поставил правильный диагноз, назначается адекватное лечение. Он включает в себя различные методы:
Деформирующий спондилоартроз поясничного отдела позвоночника — лечениеЭффективная терапия заболевания зависит от данных инструментальных исследований, общего самочувствия пациента и состояния пациента. включает все методы, перечисленные выше.Они направлены на снятие воспаления и боли. Поскольку деформирующий спондилоартроз поясничного отдела позвоночника может привести к полной иммобилизации нижней части тела, для его лечения используются внутрисуставные инъекции. Деформирующий спондилоартроз шейного отдела позвоночника — лечениеПолностью вылечить деформирующий спондилоартроз шейного отдела позвоночника невозможно, но если диагноз поставлен вовремя — можно предотвратить дальнейшее развитие болезни. Используются два метода:
Медикаментозное лечение деформирующего спондилоартроза шейного отдела позвоночника применяется в период обострения заболевания.Все лекарства имеют серьезные побочные эффекты. Поэтому принимать их следует строго индивидуально. Для снятия болевого синдрома и устранения воспалительного процесса врачи рекомендуют:
Каждому пациенту лекарства назначают курсами, руководствуясь показаниями и противопоказаниями, а также с учетом индивидуальных особенностей организма. Спондилоартроз грудного отдела позвоночника — лечениеУстранение признаков заболевания в грудном отделе также проводится комплексно. Назначают группу препаратов НПВП и курсы хондропротекторной терапии. Поскольку этот вид недуга часто имеет межреберную невралгию, могут применяться стероидные препараты, а при очень выраженном болевом синдроме проводится новокаиновая блокада. Спондилоартроз грудного отдела требует длительных сеансов физиотерапии:
Межпозвоночный сустав: кости, связки, движенияМежпозвонковые суставы соединяют непосредственно соседние позвонки позвоночного столба. Каждый межпозвоночный сустав представляет собой комплекс из трех отдельных суставов; сустав межпозвонкового диска (межпозвонковый симфиз) и два скуловых (фасеточных) сустава. Сустав межпозвоночного диска — это сочленение двух смежных тел позвонков и промежуточного межпозвонкового диска. Он классифицируется как вторичный хрящевой сустав или симфиз (фиброхрящевой состав) и амфиартроз (допускающий минимальное движение).Зигапофизарный сустав (фасеточный сустав) — синовиальный сустав, соединяющий суставные отростки соседних позвонков. И межпозвоночный диск, и скуловые суставы проходят между уровнями оси (C2) и крестца (S1). Основная функция межпозвонковых суставов — объединять позвонки в единую, полужесткую, достаточно подвижную, но поддерживающую структуру для всего человеческого тела. Межпозвоночные диски определяют наличие искривлений позвоночника и в большей или меньшей степени допускают его движения.В свою очередь, движения направляют скуловые суставы. Межпозвонковые суставы стабилизируются несколькими дополнительными связками , которые объединяют тела, дуги и отростки позвонков. В этой статье описываются анатомия и функция межпозвонковых суставов. Межпозвоночный симфизСуставные поверхностиСуставы межпозвонковых дисков (межпозвонковые симфизы) проходят между уровнями C2 и S1 позвонков. Они образованы соседними телами позвонков и межпозвонковым диском.На уровне позвонков C0-C1 или C1-C2 межпозвоночные диски отсутствуют. Поверхности суставов тела верхнего и нижнего позвонков достаточно текстурированные. Их центральные части особенно неровные, по краям они становятся немного более гладкими. Неровности суставных поверхностей дополнительно увеличиваются за счет сосудистых отверстий, которые их перфорируют. Эти отверстия проходят через базивертебральные вены и внутрикостные питательные артерии, которые снабжают и отводят кровь к телам позвонков и от них. В вертикальной плоскости форма суставных поверхностей варьируется от относительно плоской до седельной (вогнутой) с приподнятыми краями, напоминающими губы. Эти приподнятые края (крючковидные отростки) особенно выражены в шейных позвонках, где они образуют унковертебральные суставы. В горизонтальной плоскости , суставные поверхности кажутся выпуклыми спереди и вогнутыми сзади, чтобы облегчить формирование позвоночного отверстия, через которое проходят спинномозговые нервы.Исключение составляют шейные позвонки, поскольку их суставные поверхности могут быть почти плоскими сзади. Торцевые пластинки позвонков лежат на дисковых поверхностях тел позвонков. Они имеют толщину менее 1 мм и неоднородны, наиболее тонкие в центре. Концевые пластинки позвонков состоят как из кости, так и из гиалинового хряща в молодости. Хрящ минерализуется и заменяется костью в зрелом возрасте. Функции замыкательной пластинки позвонка — амортизация и укрепление сустава межпозвонкового диска.
Суставные поверхности непосредственно прилегающих тел позвонков разделены фиброзно-хрящевыми межпозвоночными дисками. Они прилегают как к замыкательным пластинам позвонков, так и к костному краю позвонка. Крепление к телам позвонков осуществляется посредством кольцевых апофизов. Межпозвоночные диски клиновидные, особенно толстые спереди. Каждый межпозвоночный диск состоит из пульпозного ядра, и фиброзного кольца. Пульпозное ядро образует внутреннюю сердцевину межпозвонкового диска.Он мягкий, студенистый и очень подвижный. Эти характеристики облегчают движение межпозвоночного диска и сустава, особенно в шейном отделе. Периферическое фиброзное кольцо окружает пульпозное ядро. Он имеет пластинчатую структуру, состоящую из коллагена и фиброзного хряща. Это делает его более жестким и менее подвижным, чем пульпозное ядро. Функция фиброзного кольца заключается в том, чтобы охватить пульпозное ядро и соединить между собой позвонки, укрепляя позвоночный столб. Связки и капсула суставаСуставы межпозвоночного диска не закрыты суставной капсулой.Их устойчивость обеспечивают передние и задние продольные связки. Передняя продольная связка является более сильной из двух продольных связок. Он простирается от основания затылочной кости до тазовой поверхности верхнего крестца. Попутно он прикрепляется к передним сторонам тел позвонков, концевым пластинам позвонков и фиброзному кольцу межпозвонковых дисков. Роль передней продольной связки заключается в укреплении позвоночного столба в передней части. Задняя продольная связка лежит в позвоночном канале позвоночника кпереди от спинного мозга. Он простирается от второго шейного позвонка до первого крестцового позвонка. Попутно он прикрепляется к задней части межпозвоночных дисков, концевым пластинам позвонков и краям тел позвонков. Роль этой связки заключается в укреплении задней части позвоночного столба. Зигапофизарный суставСуставные поверхностиЗигапофизарный или фасеточный сустав — это сочленение между верхним и нижним суставными отростками соседних тел позвонков.Поверхность суставов, являющихся синовиальным суставом, выстлана гиалиновым хрящом. Суставные поверхности шейных суставных отростков плоские и яйцевидной формы. Соответствующие суставные поверхности, образующие каждый скуловой сустав, ориентированы почти противоположно в коронарной плоскости; верхние обращены кпереди, а нижние — кпереди. Оба ориентированы примерно под 45 ° к поперечной плоскости. Суставные поверхности грудных суставных отростков тонкие и почти плоские.Соответствующие суставные поверхности начинают выступать более медиально в коронковой плоскости; верхние направлены назад и надолатерально, а нижние выступают вперед и надомедиально. Оба расположены под углом 60 ° к поперечной плоскости и 20 ° к фронтальной плоскости. Суставные поверхности соответствующих поясничных суставных отростков различаются. Верхние — вертикальные и вогнутые, ориентированы заднемедиально в корональной плоскости. Нижние вертикально выпуклые и обращены переднебоковой стороной.Оба ориентированы под углом 90 ° к поперечной плоскости и 45 ° к фронтальной плоскости. Связки и капсула суставаЗигапофизарный сустав окружен тонкой и рыхлой фиброзной капсулой сустава . Он проходит между краями соответствующих суставных отростков, образующих каждый зигапофизарный сустав. Суставная капсула особенно рыхлая в шейных зигапофизарных суставах. Этот аспект облегчает движение между соседними позвонками и увеличивает диапазон движений шейного отдела позвоночника.Фиброзная капсула выстлана синовиальной мембраной , которая выделяет вязкую синовиальную жидкость , которая действует как смазка. Суставные поверхности скулового сустава выстланы гиалиновым хрящом. Поясничные скуловые суставы отличаются от остальных. Их передние отделы суставов полностью заменены желтой связкой. Кроме того, они содержат внутрисуставной подлопаточный жир и мениски . Мениски помогают улучшить конгруэнтность суставов, выступая в неровностях суставных поверхностей. Зигапофизарные суставы стабилизируются четырьмя связками:
Ligamenta flava соединяет пластинки соседних дуг позвонков. Эта составная связка расположена между уровнями первого шейного и пятого поясничных позвонков. На каждом уровне есть две желтые связки, одна левая и одна правая.Переднее прикрепление каждой желтой связки представляет собой ипсилатеральную капсулу зигапофизарного сустава. Отсюда они проходят кзади между пластинками дуг позвонков. Они срастаются в начале остистого отростка. Эластичность желтой связки важна при сгибании и разгибании позвоночника. Во время сгибания они компенсируют ограниченное расстояние между пластинками позвонков. Во время разгибания связки отталкиваются и возвращают пластинки в нормальное положение.Кроме того, желтая связка непрерывно сжимает межпозвоночные диски. Это поддерживает скуловые суставы и позвоночник в нейтральном положении. Межостистые связки соединяют между собой остистые отростки соседних позвонков. Они проходят между желтой связкой спереди и надостной связкой сзади. Функция межостистых связок — ограничивать сгибание позвоночника вперед. Надостные связки соединяются с кончиками соседних остистых отростков.Они простираются от седьмого шейного позвонка до третьего или четвертого поясничного позвонка. Основная функция надостной связки — противодействовать разделению остистых отростков во время сгибания вперед. Межпоперечные связки проходят между поперечными отростками смежных позвонков. Они значительны в основном в поясничном отделе позвоночника, способствуя его устойчивости. Они задействуются во время бокового сгибания позвоночника, оказывая сопротивление противоположной стороне. ОбращенияСтруктурная классификация сустава межпозвонкового диска представляет собой сросшийся фиброзно-хрящевой симфиз . Однако функционально это считается амфиартрозом , который позволяет ограниченное количество движений. Мягкий и деформируемый характер межпозвоночного диска позволяет ему перемещаться, наклоняться, раскачиваться и сжиматься, увеличивая диапазон движений позвоночного столба. Зигапофизарный сустав структурно классифицируется как плоский синовиальный сустав .Функционально он ведет себя как одноплоскостной диартоз , допускающий неосевые перемещения в одной плоскости (перемещение). Однако скуловые суставы способствуют многоплоскостному и разнонаправленному движению позвоночника за счет различной ориентации суставных отростков в каждой области позвоночного столба; ротация и боковое сгибание в шейном отделе позвоночника, боковое сгибание в грудном отделе позвоночника, сгибание вперед и разгибание в поясничном отделе позвоночника. Таким образом, суставы межпозвонкового диска являются ограничивающим фактором диапазона движений позвоночника, в то время как суставы скуловых мышц управляют движением. Совместно соединенные межпозвонковые суставы позволяют осуществлять многоосевое движение позвоночного столба с тремя степенями свободы (в скобках указано среднее значение максимального плечевого активного RoM):
Во время сгибания позвоночника на верхний позвонок скользит вперед, наклоняясь вперед и сжимая передние части межпозвонковых дисков.Это одновременно заставляет нижнюю суставную поверхность верхнего позвонка перемещаться кверху и кпереди относительно верхней суставной поверхности нижнего позвонка, подобно качели. Результатом является расширение верхнего скулового сустава кзади. Поясничный отдел позвоночника способен к более высокому RoM при сгибании из-за ориентации суставного отростка 45 ° в сагиттальной плоскости. Поскольку сгибание и разгибание также происходят в сагиттальной плоскости, скуловые суставы меньше ограничены, и тела позвонков могут скользить больше кпереди. Сгибание ограничено напряжением задней продольной связки, желтой связки, затылочной связки (только шейный отдел позвоночника), суставной капсулы скулового сустава, грудной клетки (только грудной отдел позвоночника) и тонусом глубоких или внутренних мышц позвоночника. спина, расположенная паравертебрально. Во время разгибания позвоночника происходит обратное. Тело верхнего позвонка скользит кзади, наклоняется назад и сжимает заднюю часть межпозвонковых дисков.Нижняя суставная поверхность перемещается кзади и ниже, расширяя переднюю часть верхнего скулового сустава. В грудном и поясничном отделах позвоночника разгибание значительно уменьшается по сравнению с шейным отделом, поскольку суставной отросток влияет на большие остистые отростки позвонков, охватывающих эти области. Разгибание ограничивается натяжением передней продольной связки, ущемлением задних позвоночных отростков и тонусом передней части шеи (только шейный отдел позвоночника) и передних мышц живота (только грудного отдела позвоночника). Когда позвоночный столб сгибается на латерально на вправо, правосторонние (ипсилатеральные) суставные отростки расширяются, в то время как левосторонние (контралатеральные) суставные отростки сгибаются в скуловых суставах. Правый нижний суставной отросток верхнего позвонка скользит вниз и кзади относительно верхнего суставного отростка нижнего позвонка. Одновременно сжимается правая сторона межпозвоночного диска, а левая — растягивается. При контралатеральном сгибании позвоночника влево происходит обратное; левые скуловые суставы разгибаются, а правые сгибаются. Позвоночный столб неспособен к чистому боковому сгибанию, это движение связано с небольшим сопутствующим осевым вращением. Поясничный отдел позвоночника является исключением из-за его очень низкой способности к осевому вращению. Боковое сгибание наиболее велико в шейном отделе, поскольку суставные отростки ориентированы наклонно, 45 ° между поперечной и фронтальной плоскостями.Следовательно, они могут более свободно сочетать боковое сгибание (фронтальная плоскость) с осевым вращением (поперечная плоскость). Боковое сгибание ограничено суставной капсулой скуловых суставов, сжатием межпозвонковых дисков, ущемлением суставных отростков и напряжением контралатеральных мышц туловища, желтой связки и межпоперечных связок (только грудной, поясничный отделы позвоночника). В грудном отделе позвоночника латеральное сгибание сопровождается изменением формы грудной клетки. Во время осевого вращения нижний отросток верхнего позвонка скользит латерально и наружно относительно верхнего отростка нижнего позвонка. Это заставляет тела позвонков вращаться относительно друг друга вокруг общей оси. Промежуточный межпозвоночный диск одновременно скручивается, при этом позвонки сближаются. Эффект аналогичен многократному сдавливанию мочалки. Чистое вращение позвоночного столба невозможно, и оно всегда сопровождается небольшим боковым сгибанием. Вращение в поясничном отделе позвоночника чрезвычайно ограничено из-за закрытого суставного пространства суставных отростков. Небольшой промежуток между ними очень быстро нарушается вращением суставных отростков. Ограничение также связано с ориентацией поясничной суставной поверхности в сагиттальной плоскости. Вращение ограничивается защемлением суставных отростков с противоположных сторон, а также натяжением надостной и межостистой связок, желтой связки и противоположных мышц туловища, например косых мышц живота.В поясничном отделе позвоночника осевое вращение позвонков вызывает вращение сочлененных ребер. Положение с закрытым уплотнением межпозвоночного сустава является полным разгибанием, а положение с открытым уплотнением (покой) находится на полпути между сгибанием и разгибанием. Капсульный паттерн суставов является разгибательным и в равной степени ограничен боковым сгибанием и вращением. Дополнительные дополнительных (артрокинематических) движений возможны в межпозвонковых суставах в результате мануальной манипуляции.В шейных межпозвонковых суставах может возникать тракция и боковое скольжение. В грудных межпозвонковых суставах возможно раскачивание, сопряжение, разделение и отстранение. Наконец, вращение и переднее скольжение — это дополнительные движения, которые могут иметь место в поясничном отделе позвоночника. Мышцы, воздействующие на межпозвонковый суставМышцы шеи и туловища отвечают за движение в межпозвонковых суставах.
Основные сгибатели , перемещающие позвоночник в межпозвонковых суставах, являются шейными превертебральными мышцами (longus capitis, longus colli).Еще ниже в грудном и поясничном отделах им помогают передняя лестничная мышца, грудино-ключично-сосцевидная мышца и переднебоковые мышцы живота (косые и прямые мышцы живота). Двустороннее напряжение этих мышц сгибает позвоночник и препятствует действию разгибателей. Когда эти мышцы-антагонисты работают одновременно, сохраняется вертикальное положение. Основные разгибателей межпозвонковых суставов — это задние шейные мышцы (splenius capitis, splenius cervicis), которым помогают подзатылочные и трапециевидные мышцы.В поясничном и грудном отделах глубокие (внутренние) группы мышц спины, воздействующие на позвоночник, — это erector spinae , transversospinales и interspinales . Двустороннее сокращение расширяет и чрезмерно расширяет позвоночный столб. Они выступают против сгибателей и считаются основными постуральными мышцами. Вышеупомянутые мышцы также способны на боковое сгибание в результате одностороннего сокращения соответствующих мышц.Одновременно расслабляются контралатеральные мышцы, вызывая ипсилатеральное сгибание позвоночника. Эти мышцы также способны на осевое вращение, , потому что они простираются вверх и либо кпереди, либо кзади относительно оси вращения межпозвонковых суставов. Следовательно, сокращение мышечных волокон будет вращать позвонки относительно друг друга. Для получения более подробной информации о мышцах, воздействующих на межпозвоночные суставы, взгляните на следующий учебный блок. . | ||||||||||


 Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез)
Это вызывает корешковую боль, слабость и стенозоподобные симптомы. В этом случае может быть показано хирургическое вмешательство, чтобы высвободить нервный корешок и удалить избыточные дегенеративные разрастания тканей, оказывающих давление на корешок. Одна из таких процедур называется фораминотомией. Кроме того, используется такая операция как слияние позвонков (спондилодез)

