Артроз плечевого сустава: причины, симптомы, диагностика и лечение
Артроз плечевого сустава (омартроз) – это хроническое заболевание, при котором в тканях сустава протекают необратимые дегенеративно-дистрофические процессы. Патология нарушает нормальную работу конечности. Объем движений плеча постепенно уменьшается до полной обездвиженности. Артроз плечевого сустава причиняет сильную боль и снижает качество жизни. При отсутствии лечения наступает инвалидизация.
Чтобы остановить процессы разрушения сустава и сохранить подвижность плечевого сустава, необходимо обратиться к травматологу-ортопеду после появления первых симптомов.
Причины артроза плечевого сустава
Заболевание является полиэтиологическим. Развитие деформирующего артроза плечевого сустава может быть связано с различными факторами:
- Профессиональный спорт или интенсивные тренировки.
- Эндокринные заболевания.

- Нарушения гормонального фона.
- Врожденные патологии развития опорно-двигательного аппарата.
- Наследственная предрасположенность и т. д.
В большинстве случаев диагностируется вторичный артроз: патология возникает после воздействия на сустав того или иного фактора. Реже регистрируют первичную, или идиопатическую форму болезни. Установить точную причину дегенерации тканей в таком случае невозможно.
Симптомы артроза плечевого сустава
Изменения в хрящевой и костной тканях начинаются задолго до появления первых признаков артроза. Суставные структуры обладают большим потенциалом к самовосстановлению, поэтому патологии редко диагностируются в молодом возрасте, когда все обменные процессы протекают достаточно активно. По мере старения организма процессы восстановления уступают место дегенерации. Первые признаки разрушения могут проявиться после 40-50 лет, а при деформирующем типе болезни пациенты замечают изменения уже в 16-18 лет.
Симптомы артроза плечевого сустава:
- Хруст суставе во время движения.
- Боли, особенно сильные после физической нагрузки.
- Скованность движений, выраженная после сна или длительного отдыха.
- Усиление болей в период изменения погоды.
Степени артроза
Клиническая классификация определяет три степени артроза плечевого сустава:
- 1 степень. Пациент жалуется на незначительный хруст, который появляется при движении. Болевой синдром отсутствует. Дискомфорт чувствуется при отведении руки в крайнее положение.
- 2 степень. Боль возникает при поднятии конечности выше уровня плеча. Амплитуда движений уменьшена. После значительных нагрузок пациент чувствует боль даже в состоянии покоя.
- 3 степень. Подвижность в суставе сильно ограничена. Болевой синдром практически постоянный.
Диагностика артроза плечевого сустава
Врачу необходимо не только правильно поставить диагноз, но и определить причину патологии. Лечение основного заболевания значительно улучшает самочувствие пациента и замедляет дегенерацию хряща.
Лечение основного заболевания значительно улучшает самочувствие пациента и замедляет дегенерацию хряща.
Мануальное обследование
Первым этапом диагностики является консультация травматолога-ортопеда. Врач осматривает больной сустав на предмет отечности, выраженной деформации. Со стороны развития артроза мышцы могут частично атрофироваться – это видно невооруженным глазом.
При мануальном обследовании врач оценивает функцию сустава по нескольким критериям:
- Возможность совершать произвольные движения рукой.
- Утолщение краев суставных поверхностей (большие остеофиты можно обнаружить пальпаторно).
- Наличие хруста, «пощелкиваний», которые можно услышать или почувствовать рукой во время движения плеча.
- Заклинивание сустава при наличии свободных хондромных тел.
- Патологические движения в плече.
Рентгенография
Чтобы обнаружить признаки артроза плечевого сустава, выполняют рентгенографию в двух проекциях, которая позволяет оценить степень сужения суставной щели, состояние поверхностей костей, величину и количество остеофитов, наличие жидкости, воспаления окружающих тканей.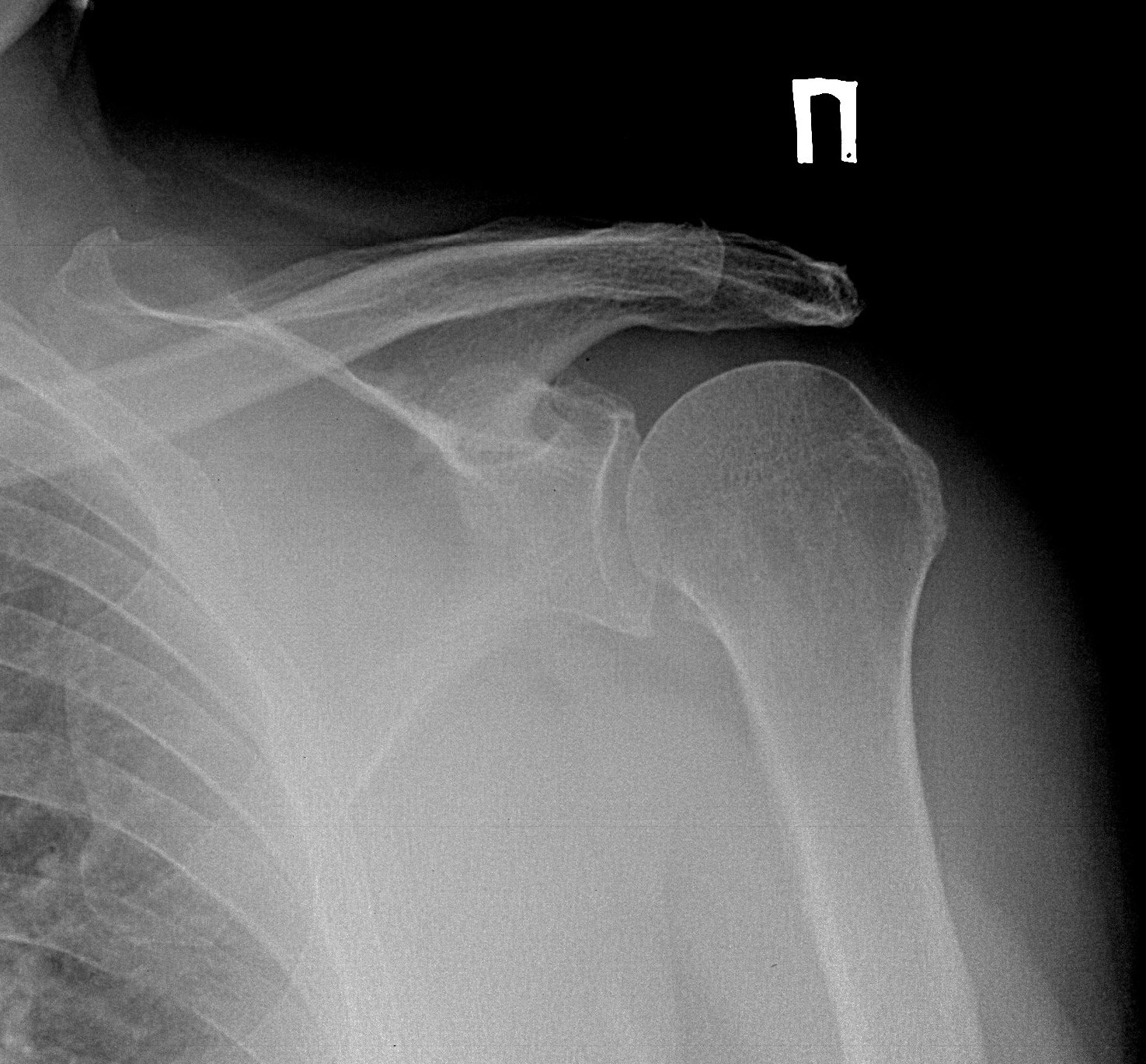
Ультразвуковое исследование (УЗИ)
Неинвазивный метод, который позволяет обследовать суставы у беременных женщин и маленьких детей. По сонограмме врач определяет толщину хряща, состояние синовиальной оболочки. Метод хорошо визуализирует остеофитов, увеличенные лимфоузлы в околосуставном пространстве.
Магнитно-резонансная томография (МРТ)
Аппарат МРТ выполняет снимки последовательных срезов. На изображениях хорошо виден не только сустав, но и прилегающие ткани. На сегодняшний день магнитно-резонансная томография – это один из наиболее информативных методов в диагностике артрозов.
Лабораторные анализы
В рамках комплексного обследования назначают:
- Общий анализ крови. По результатам врач может судить о наличии и выраженности воспалительного процесса. Анализ также помогает оценить общее состояние здоровья.
- Анализ мочи. Патологии почек часто вызывают вторичный деформирующий артроз. Анализ необходим для точной диагностики.

- Биохимический анализ крови. Данные помогают установить причину воспаления. Биохимические анализы также выполняют с целью контроля осложнений и побочных явлений на фоне проводимой терапии.
Лечение артроза плечевого сустава
Терапия длительная и сложная. Курс лечения включает прием лекарств, оздоровительные процедуры, комплекс специальных упражнений при артрозе плечевого сустава. В сложных случаях показано хирургическое вмешательство.
Медикаментозная терапия
Лекарства и дозировку подбирают индивидуально. Врач может назначить:
- Нестероидные противовоспалительные препараты (НПВП). Лекарства уменьшают воспаление и боль.
- Глюкокортикостероидные препараты. Средства на основе гормонов оказывают более интенсивное воздействие на очаг боли. Лекарства не только облегчают состояние пациента, но и уменьшают воспаление, проявляют антигистаминные и иммунодепрессивные свойства. Глюкокортикостероиды назначают в случаях, когда НПВП не эффективны.

- Болеутоляющие препараты. Лекарства данной группы назначают при выраженном болевом синдроме. В зависимости от тяжести симптомов врач подбирает ненаркотические или наркотические (редко) анальгетики.
- Хондропротекторы. Действующие вещества препаратов участвуют в процессе формирования новой хрящевой ткани. Ускоряется регенерация больного сустава, улучшается трофика. Хондропротекторы обладают накопительным действием и хорошо зарекомендовали себя в лечении артрозов разной степени тяжести.
Некоторые препараты вводят непосредственно в полость сустава. Например, блокада оказывает лучшее обезболивающее действие, чем прием лекарств в форме таблеток.
Физиотерапия
Курсы проводят после снятия обострения. Физиолечение в составе комплексной терапии помогает улучшить транспорт лекарственных веществ к больному суставу, снять отечность, уменьшить боль.
Для лечения артроза используют:
- Электрофорез.
- Фонофорез.

- Ударно-волновую терапию.
Физиотерапию можно сочетать с массажем, ЛФК, лечебными ваннами. Лучше всего проходить комплекс процедур на базе специализированной клиники. Врач составит план лечения с учетом состояния конкретного пациента.
Лечебная физкультура
Умеренная физическая нагрузка важна для замедления дегенеративных процессов. Начинать занятия ЛФК при артрозе плечевого сустава лучше в медицинском центре, под контролем врача. Специалист подберет упражнения, научит правильно их выполнять и распределять нагрузку, чтобы не вызвать обострения болезни. Гимнастика обычно включает разминку, растяжку и силовую часть. Упражнения выполняют не менее 3 раз в неделю.
После курса со специалистом пациенты могут выполнять лечебную гимнастику при артрозе плечевого сустава в домашних условиях.
Хирургическое лечение
Операцию проводят при артрозе 3 степени, когда заболевание уже не позволяет пациенту нормально двигаться, доставляет сильные боли, а назначенная терапия не помогает.
Существует несколько методов хирургического лечения:
- Пункция. В суставную полость вводят длинную иглу и откачивают скопившуюся жидкость. Пункция снижает давление, уменьшает отек, повышает подвижность сустава. Процедура малоинвазивная, поэтому проводится амбулаторно. Материал, полученный во время пункции, направляют на исследование с целью определения инфекционного агента или других показателей.
- Артроскопия. С помощью инструментов микрохирургии врач осматривает полость сустава, удаляет рубцовые ткани, выполняет шов сухожилий вращательной манжеты или суставной капсулы при выявлении их повреждения. На коже остается несколько проколов. Больной быстро восстанавливается.
- Эндопротезирование. Эндопротезирование позволяет полностью избавиться от хронической боли, восстановить подвижность руки. После операции нужна длительная (от 3-х до 6-ти месяцев) реабилитация.
Диагностика и лечение артроза плечевого сустава в Москве
Кунцевский лечебно-реабилитационный центр приглашает на консультацию пациентов с заболеваниями опорно-двигательного аппарата. На базе нашей клиники вам проведут комплексную диагностику, обеспечат качественное лечение и реабилитацию. Позвоните, чтобы записаться на прием в удобное время.
На базе нашей клиники вам проведут комплексную диагностику, обеспечат качественное лечение и реабилитацию. Позвоните, чтобы записаться на прием в удобное время.
Артроз плечевого сустава — статьи от компании Еламед
Артроз плечевого сустава — заболевание, развивающееся вследствие дистрофических изменений в суставе, которые сначала затрагивают хрящ, затем костные структуры.
Следует отметить, что сам по себе артроз плечевого сустава – довольно редко встречающееся заболевание (в отличие от артроза тазобедренных и коленных суставов). В подавляющем большинстве случаев боль в области плечевого сустава обусловлена другими заболеваниями: воспалением/повреждением сухожилия надостной мышцы или длинной головки бицепса, импиджмент-синдромом (внутрисуставным защемлением сухожилия надостной мышцы), адгезивным капсулитом (воспалением капсулы сустава) и др.
Плечевые суставы представляют собой крупные шаровые суставы, нормальная работа которых и отсутствие скованности движений в них обеспечивают трудоспособность человека.
Плечевые суставы не выполняют опорной функции как, например, тазобедренные и коленные, и при обычных движениях нагрузка на них относительно небольшая (при этом они самые подвижные — движения в плечевых суставах могут совершаться по всем направлениям), поэтому при артрозе его деформация невелика. Однако болевой синдром при деформирующем артрозе плечевого сустава выраженный, ограничены его движения, снижается не только работоспособность человека, но и возможность выполнения основных бытовых функций. По этим причинам заболевание оказывает огромное влияние на распорядок жизни, не меньшее, чем при артрозах других крупных суставов.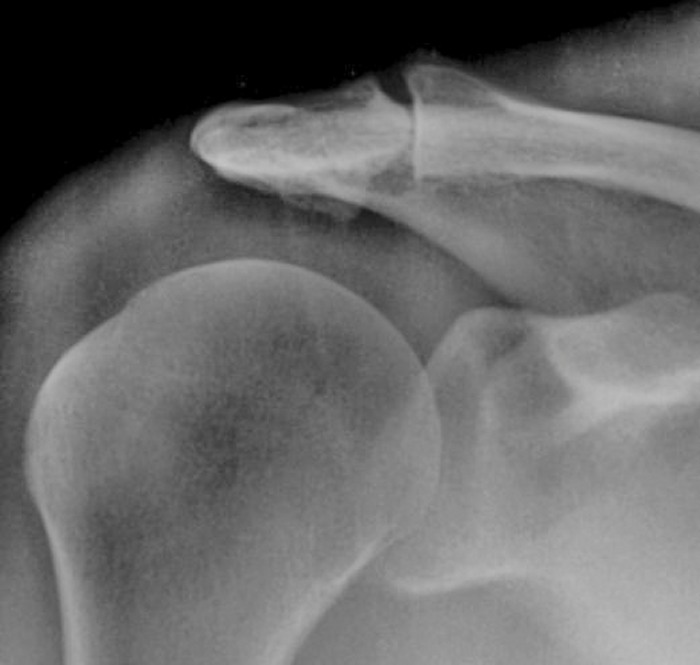
Статистика
Артроз плечевого сустава чаще всего развивается вторично, после серьезных ушибов или переломов, на фоне хронических заболеваний суставов (ревматоидный артрит и др.) или системных проблем организма (остеопороз, сахарный диабет и др.).
Первичный плечевой артроз распространен не столь широко, как коксартроз или гонартроз, но мировая статистика свидетельствует, что 1 из 3 человек (32,8%) старше 60 лет страдает от артроза плечевого сустава. Этот вид деформирующего артроза чаще встречается у женщин, чем у мужчин.
Артроз плечевых суставов диагностируется у людей разного возраста и образа жизни. У молодых пациентов артроз плечевого сустава в большинстве случаев связан с особенностями профессиональной деятельности, риск артроза развивается более чем у 30% шахтеров, у 17% спортсменов-тяжелоатлетов (наблюдается также у теннисистов, боксеров, гандболистов) и у лиц других профессий, чья ежедневная деятельность связана с постоянной нагрузкой плечевого пояса (строители, грузчики, швеи и др. ).
).
Причины и развитие
Патологический процесс развития суставных изменений при артрозе плечевого сустава, который образуют головка плечевой кости и суставная впадина лопатки, развивается по той же схеме, что и в других крупных суставах организма: дегенеративные изменения в хряще инициируются механической или функциональной перегрузкой, оказываемой на плечевые суставы, в результате чего хрящ постепенно теряет эластичность и упругость, нарушается биомеханика сустава, уменьшается его подвижность. В дальнейшем в процесс вовлекаются все окружающие ткани, пациент испытывает постоянные боли.
Факторами риска артрозов выступают как указанные выше профессиональные влияния и травмы, так и нарушения обмена веществ, хронические болезни опорно-двигательного аппарата, чрезмерный избыточный вес, малая физическая активность, возраст (этот фактор имеет особенное значение в сочетании с нарушениями обмена веществ, избыточным весом и гиподинамией).
Степени
При I степени артроза поражается только хрящ, суставная щель сужена незначительно, боли могут отсутствовать.
При II степени развиваются выраженные изменения: это значительное истончение хряща и сужение суставной щели (в 2 и более раза по сравнению с нормой), появление костных разрастаний. Сильные боли в покое и при физической нагрузке.
При III степени происходит почти полное разрушение суставного хряща, участки костей соприкасаются, деформируются (уплощаются). Движения в области сустава резко ограничены. Непрекращающиеся боли покоя.
Симптомы
Боли в области плечевых суставов связаны не только с патологическими изменениями в самом суставе, но и с вовлечением в процесс капсулы сустава, и прилежащих структур — связочно-мышечного аппарата, окружающего плечевой сустав (развивается периартрит).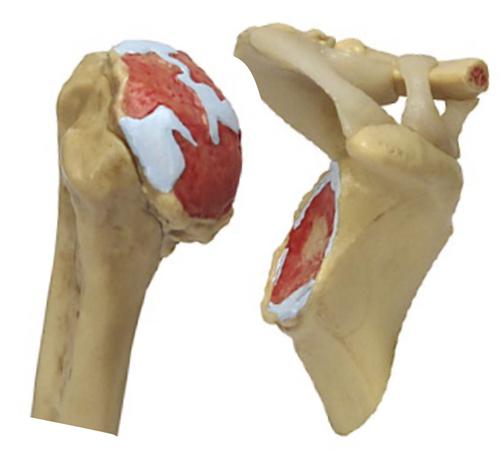 Усиление таких симптомов, как боль и ограничение в движениях при артрозе усиливаются по мере прогрессирования степени заболевания.
Усиление таких симптомов, как боль и ограничение в движениях при артрозе усиливаются по мере прогрессирования степени заболевания.
Возможен и такой вариант развития болезни, при котором комплекс симптомов проявляется резко и выраженно, делая человека неспособным работать и выполнять элементарные бытовые обязанности.
Медикаментозное лечение
Как и при поражениях других суставов организма, при подобном артрозе используются традиционные медикаментозные схемы, включающие, в первую очередь, лечение препаратами с обезболивающим действием:
- НПВС (диклофенак, нимесулид, ацетилсалициловая кислота, кеторолак и др.), которые применяются внутрь и наружно на всех стадиях артрозов в целях обезболивания;
- ГКС (бетаметазон, триамцинолон, гидрокортизон и др.) ограниченно используются на поздних стадиях в качестве противовоспалительных агентов;
- хондропротекторы (глюкозамин, хондроитин) назначаются в целях восстановления хрящевой ткани;
- препараты группы В в терапевтических (высоких) дозировках, спазмолитики, миорелаксанты;
- лечебные блокады с использованием новокаина, лидокаина с добавлением НПВС и других лекарственных средств — проводятся в условиях стационара при выраженном болевом синдроме.

Применяются и другие методы — такие, как PRP-терапия (плазмобиоревитализация), введение биологических заменителей синовиальной жидкости и пр., в зависимости от того, какая степень артроза у пациента.
Физиотерапия
Ведущими методиками физиотерапевтического воздействия при любой степени артроза плечевого сустава является лечение магнитотерапией, ударно-волновая терапией, ультрафонофорезом с применением различных лекарственных веществ, пелотерапией (использование лечебных грязей), массажем и другими мануальными методиками.
Рекомендуем: Физиотерапия при артрозе
Магнитотерапия в настоящее время признана ведущим методом немедикаментозного лечения при различных артрозах различных степеней, так как оказывает многогранный терапевтический эффект:
- противовоспалительное и обезболивающее действие при артрозе наблюдается после первых сеансов магнитотерапии, что связано с улучшением кровообращения в области воздействия и снижением болевых симптомов тканей, окружающих сустав, к факторам воспаления и боли;
- среди отдаленных эффектов магнитотерапии при артрозе можно отметить замедление процессов разрушения хрящевой ткани и улучшение околосуставных тканей, что также связано с активизацией кровообращения и улучшением доставки к структурам сустава питательных и лекарственных веществ;
- магнитотерапия даже в локализованном варианте лечения артрозов оказывает общее воздействие на организм, что может быть важным фактором для пациентов с хроническими заболеваниями других систем организма — сердечно-сосудистой, нервной и пр.
 ; в процессе лечения происходит нормализация показателей АД, процедуры оказывают мягкий седативный эффект.
; в процессе лечения происходит нормализация показателей АД, процедуры оказывают мягкий седативный эффект.
Ультрафонофорез — лечение посредством введения лекарственных препаратов (гидрокортизон) в организм под воздействием ультразвука. При артрозе плечевого сустава лечить данным методом, значит добиться хорошего обезболивающего и противовоспалительного эффекта, так как при действии ультразвука происходит повышение проницаемости кожи, сосудов, клеточных мембран для лекарственных веществ.
Ударно-волновая терапия — крайне эффективная методика лечения атрозов с применением акустических волн. Основной положительный эффект, получаемый в процессе лечения — улучшение кровообращения в области больного сустава, размягчение и разрушение кальцинированных участков, уничтожение болевых точек, вследствие чего уменьшаются боли и увеличивается подвижность сустава.
Применение лечебных грязей, минеральных ванн показано в рамках санаторно-курортного лечения, в комплексе с другими методиками воздействия — массажем, кинезиотерапией, лечебной физкультурой.
На фоне снижения интенсивности боли приступают к занятиям ЛФК, которые можно проводить самостоятельно при помощи эспандеров и жгутов. Основной принцип – учитывать степень развития артроза и назначать щадящее выполнение упражнений (до появления болевых ощущений).
В целом, все заболевания плечевого сустава хорошо поддаются консервативному лечению и крайне редко требуют хирургического вмешательства.
Профилактика
Артроз плечевых суставов, как и артроз других крупных суставов, развивается под воздействием множества факторов — профессиональных, обменных, возрастных, индивидуальных и прочих. Профилактика развития и дальнейшего прогрессирования заболевания заключается в ограничении вредных влияний (уменьшение лишнего веса, двигательная активность, смена работы), а также своевременное посещение лечащего врача, выявление артроза и его раннее лечение.
Остеоартроз плечевого сустава: симптомы и лечение
Каждый третий человек старше 60 лет страдает от боли в плечевом суставе. В большинстве случаев причиной болевого синдрома служит остеоартроз плечевого сустава (ОПС). Впрочем, не только пожилые люди сталкиваются с этим заболеванием. Ему подвержены как молодые шахтеры, строители, спортсмены, так и швеи, работники супермаркетов и даже люди, которые очень редко нагружали свои суставы. С диагнозом ОПС больно и тяжело поднять руку не только для того, чтобы дотянуться до верхней полки шкафа, но и почистить зубы или расчесать волосы! Из-за чего возникает болезнь и как с ней справиться в любом возрасте?
Как и почему появляется деформирующий остеоартроз плечевого сустава?
Возрастным изменениям подвержены все суставы, включая плечевые. С годами суставы становятся более хрупкими и уязвимыми, обмен веществ ухудшается. Питательные вещества доходят до капсулы небольшими порциями и с опозданием, хрящи испытывают недостаток таких в строительных элементах как глюкозамин, хондроитин и гиалуроновая кислота. Смазочной синовиальной жидкости выделяется мало, хрящевой покров начинает разрушаться, что и приводит сначала к незначительным, а позже к острым болезненным ощущениям.
Смазочной синовиальной жидкости выделяется мало, хрящевой покров начинает разрушаться, что и приводит сначала к незначительным, а позже к острым болезненным ощущениям.
Однако все это может произойти не только с пациентами преклонного возраста, но и с молодыми людьми. Если их профессиональная и любительская деятельность предусматривает серьезные нагрузки на зону плеча, то плечевые суставы быстрее подвергаются дегенеративным изменениям, «приходят в негодность». Например, это касается пловцов, маляров или активных дачников, на плечи которых ложится существенная физическая нагрузка. В таком случае необходимо более интенсивное питание суставной капсулы. Человеческий организм просто не способен обслужить самого себя – глюкозамина и хондроитина синтезируется недостаточно, чтобы вовремя и полноценно восстанавливать хрящевые покровы, не допускать развития ОПС. С возрастом разрушение ускоряется, а естественные процессы заживления наоборот замедляются.
Итог – хрящ разрушается, кости трутся друг о друга, растут костные наросты. Если своевременно не остановить и не обратить процесс, объем движений сокращается настолько, что пациент полностью перестает двигать руками.
Если своевременно не остановить и не обратить процесс, объем движений сокращается настолько, что пациент полностью перестает двигать руками.
Помимо старения, факторы, провоцирующие остеоартроз – это:
Травмы. Например, переломы или вывихи. Даже неудачное падение на плечо может закончиться микротрещинами, которые в свою очередь станут предпосылками к раннему остеоартрозу.
Спорт или большие физнагрузки. Волейбол, баскетбол, гимнастика и даже занятия в тренажерном зале могут не пройти бесследно и запустить ОПС.
Генетическая предрасположенность.
Эндокринные или гормональные нарушения.
Перенесенные инфекционные или вирусные заболевания.
Врожденные аномалии скелета.
Дефицит нагрузок на плечевой сустав.
Лишний вес.
Воспаления.

Сопутствующие заболевания. Например, патологии желчевыводящих путей и печени или болезнь позвоночника.
Переохлаждение.
Зачастую ОПС развивается сразу по нескольким причинам, из-за чего лечение остеоартроза плечевого сустава может быть комплексным. Например, нужно будет изменить рацион питания, урегулировать уровень гормонов и заняться гимнастикой.
Остеоартроз плечевого сустава: симптомы и лечение
Изначально заметить у себя остеоартроз очень трудно. В первые месяцы развития заболевания симптомы остеоартроза плечевого сустава отсутствуют. Это связано с тем, что в самой хрящевой ткани нет ни нервных окончаний, ни кровеносных сосудов. Первые признаки выявляют гораздо позже, когда смазочной жидкости уже стало меньше, а хрящевой покров ослабел и начал утрачивать защитные свойства.
Для ОПС характерны:
Хруст или щелчок во время движения.

Нарушение подвижности.
Отечность плеча, деформация, повышение температуры в пораженной зоне.
Боль после пробуждения. Интенсивность снижается после небольшой активности.
Боль после физических нагрузок, которая стихает во время отдыха.
Если диагностировать патологию на начальных этапах, лечение деформирующего остеоартроза плечевого сустава пройдет максимально быстро и эффективно, поэтому важно «прислушиваться» к своим ощущениям, отслеживать изменения и вовремя обращаться к врачу. Остеоартроз опасен еще и тем, что возможны кратковременные «ремиссии», боль может исчезать, а потом возвращаться с удвоенной силой.
Первые 2 степени остеоартроза плечевого сустава: лечение возможно?
Существует 2 стадии ОПС, которые поддаются лечению, отличаются выраженностью изменений и симптоматикой:
1 степень остеоартроза плечевого сустава выделяется тем, что боль возникает очень редко или ее вообще нет.
 Человек ощущает легкую сдавленность, скованность после временной неподвижности сустава, а дискомфорт и спазм при значительных нагрузках.
Человек ощущает легкую сдавленность, скованность после временной неподвижности сустава, а дискомфорт и спазм при значительных нагрузках.2 степень проявляется усилением болевых ощущений. Особенно после подъема тяжестей или переохлаждения. Сама боль приобретает постоянный характер, может распространяться на всю руку, отдаваться в области лопаток. На этой стадии хрящ расслаивается, на нем появляются надрывы, костные наросты. Движения сопровождаются хрустом.
На 3-4 фазах болезни площадь разрушения увеличивается, рукой двигать сложно и очень больно. Даже поднесение телефона к уху требует больших усилий и терпения. Боли беспокоят как днем, так и ночью в состоянии покоя. Заметна припухлость, зона сустава на ощупь горячая.
Лечение остеоартроза плечевого сустава 1 степени может ограничиться препаратами, в то время как на 3 или 4 степени, скорее всего, потребуется операция, эндопротезирование сустава под общим наркозом. Отсутствие хирургического вмешательства грозит инвалидностью и полной дисфункцией сустава.
Отсутствие хирургического вмешательства грозит инвалидностью и полной дисфункцией сустава.
Как диагностируют остеоартроз?
Диагностика ОПС проводится врачом-ортопедом, ревматологом или травматологом. Исходя из жалоб пациента, визуального осмотра и прощупывания пораженной зоны, он ставит диагноз остеоартроз. Для подтверждения гипотезы могут потребоваться дополнительные обследования, среди которых:
Рентгенография для обнаружения костных наростов, сужения суставной щели и других деформаций.
Артроскопия.
Магнитно-резонансная томография.
Ультразвуковое исследование.
Общий анализ крови.
Учитывая стадию заболевания, врач назначает индивидуальную терапию.
Как лечить остеоартроз плечевого сустава правильно?
К лечению ОПС нужно подходить комплексно, а не локально. Задачи всех терапевтических мероприятий: нормализовать обменные процессы, блокировать боль и убрать воспаление, усилить кровоснабжение плеча, укрепить иммунитет.
Задачи всех терапевтических мероприятий: нормализовать обменные процессы, блокировать боль и убрать воспаление, усилить кровоснабжение плеча, укрепить иммунитет.
Нужно исключить или минимизировать большие нагрузки на область сустава, пересмотреть рацион питания (добавить больше белка, серы, селена и жирных кислот), записаться на физиотерапию. Например, на электрофорез, фонофорез, озонотерапию, ударно-волновую терапию и другие процедуры, улучшают обмен веществ, подвижность плеча, помогают устранить боль и расширить сосуды.
Кроме того, не обойтись без препаратов, поливитаминных комплексов, массажей. Лечебная гимнастика при остеоартрозе плечевого сустава также поможет в реабилитации суставов.
Гимнастика при остеоартрозе плечевого сустава
Во время терапии сустав стараются не перенапрягать, поэтому чрезмерная активность под запретом. Однако это не означает, что сустав вообще нельзя задействовать. Лечебная физкультура при остеоартрозе плечевого сустава нужна, чтобы постепенно вернуть нормальную амплитуду движений, улучшить кровоток, укрепить связки, поддерживать мускулатуру в тонусе и ускорить восстановление.
Важно помнить:
Корректирующей гимнастике рекомендуется посвящать 15-25 минут в день.
Заниматься можно в любое удобное время, в том числе и дома.
Частоту повторений и размах движений увеличивают постепенно. Они должны быть плавными и неспешными.
Если активность вызывает боль, занятие нужно временно прекратить.
Упражнения при остеоартрозе плечевого сустава:
Сесть на стул, выпрямить спину. Медленно выполнять круговые движениями вперед и назад. Не меньше 10-15 раз.
Лечь на спину, вытянуть руки ладонями вниз. Поочередно опускать и поднимать руки.
Стоя, отведите руки назад, сцепите в замок в области поясницы. Около 10-15 секунд тяните руки в разные стороны, словно собираетесь разъединить замок. Расслабиться и повторить.
Аналогичное предыдущему исходное положение. Тянуть соединенные в замок руки вверх, задержаться на 10 секунд, опустить.
 И так 5-10 повторений.
И так 5-10 повторений.
Внимание! Чтобы узнать подробнее о том, как лечить остеоартроз плечевого сустава с помощью ЛФК, и какие упражнения рекомендованы в конкретном случае, обращайтесь к доктору.
Медикаментозное лечение остеоартроза плечевого сустава
При ОПС принимают НВПС (нестероидные противовоспалительные средства) вместе с блокаторами протонной помпы, миорелаксанты, болеутоляющие, препараты для улучшения кровотока и хондропротекторы.
Обезболивающие и НВПС способны унять боль, слегка снять отечность и воспаление на короткий срок. Миорелаксанты хоть и избавляют от мышечных болей, но тоже не решают проблему целенаправленного разрушения хряща. Все эти средства только уменьшают интенсивность болевого синдрома. Временно устраняются симптомы, и лечение остеоартроза плечевого сустава, казалось бы, работает, но вскоре болезненные ощущения возвращаются и усиливаются. И только хондропротекторы помогут притормозить разрушение, вернуть подвижность и снизить потребность в анальгетиках.
Хондропротекторы для плечевых суставов!
Хондропротекторы – группа препаратов, которые стимулируют выработку коллагена, питают хрящ хондроитином и глюкозамином, регенерируют сустав. Артракам представляет собой отечественный хондропротектор, который восполняет недостаток стройматериалов естественного происхождения. Именно из-за их нехватки и развивается, прогрессирует остеоартроз.
Действие Артракама
Восстанавливает саму структуру хряща.
Увеличивает объем синовиальной жидкости, благодаря которой кости перестают тереться друг о друга, и, как следствие, исчезает характерный хруст.
Снижает и устраняет необходимость в НВПС и болеутоляющих.
Купирует боль.
Возвращает двигательную способность.
Убирает скованность.
Хондропротекторы принимают курсами. Снятие основных симптомов ОПС происходит постепенно, поскольку препарат имеет накопительный эффект.
Восстановительная терапия остеоартроза суставов базируется на лечебной физкультуре, физиотерапии, приеме медикаментов, а главное – на хондропротекторах, которые можно принимать даже для профилактики суставных заболеваний!
Остеоартроз плечевого сустава, лечение остеоартроза плечевого сустава
Остеоартроз плечевого суставаСуставной артроз деформирующего типа – заболевание, протекающее в хронической стадии. Приводит патология хрящевой ткани к развитию дегенеративных процессов и постепенному разрушению сустава. По мере того как развивается остеоартроз плечевого сустава, патологический процесс постепенно охватывает все суставные части – синовиальную сумку, костную ткань, связки и мышцы, окружающие сустав. Очаг патологического процесса может размещаться непосредственно в суставном хряще, который будет постоянно подвергаться травмам даже при незначительной физической нагрузке.
С чем связано появление патологии?Причины возникновения деформирующего артроза самые разнообразные:
- На первом месте по распространению стоит нарушение обменных процессов в суставе, в частности обмена веществ белковой природы.

- Нередко провоцируют развитие остеоартроза полученные травмы различной степени тяжести.
Ввиду того, что суставной хрящ не имеет собственных ветвей нервных окончаний, остеоартроз плечевого сустава 1 степени проходит без ярко выраженной симптоматической картины, отчего человек и не подозревает о том, что в его суставе начинает развиваться дегенеративный патологический процесс.
При постепенном развитии заболевания хрящевая ткань сустава разрушается, из-за чего возникает побочный продукт данного процесса – детрит хрящевого типа. «Осколки» хрящевой ткани, свободно перемещаясь в синовиальной жидкости, попадают между разными частями сустава, царапая их своими острыми краями. Такой процесс приводит к травме оболочек синовиальной капсулы, отчего они воспаляются. Так начинает развиваться синовит.
Из-за воспаления оболочки капсулы активизируется процесс чрезмерной выработки синовиальной жидкости, что в свою очередь провоцирует еще более стремительное разрушение хряща.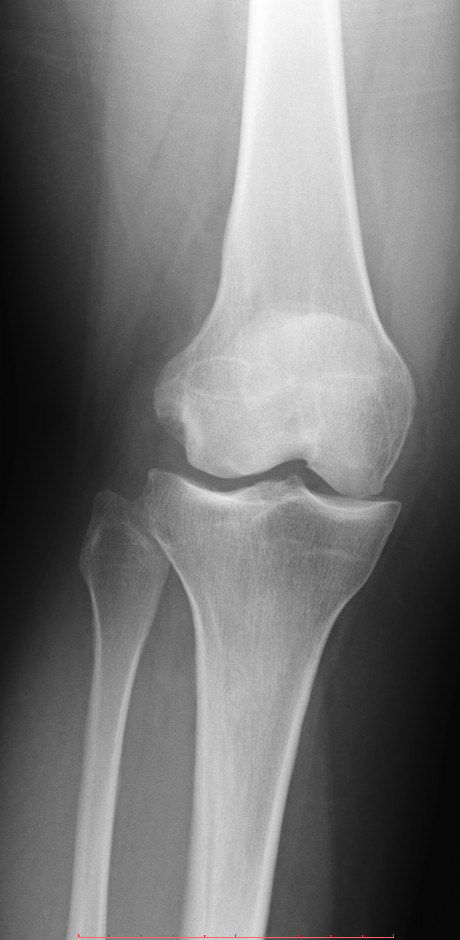 Развитие синовита сопровождается болезненной симптоматикой. Боль усиливается при интенсивных движениях рукой, в которых задействовано плечо.
Развитие синовита сопровождается болезненной симптоматикой. Боль усиливается при интенсивных движениях рукой, в которых задействовано плечо.
Если на данном этапе не провести лечение патологии, постепенно будет происходить обнажение костной суставной ткани, вследствие этого нарушится кровообращение, боль станет невыносимой. Особенно ярко данный признак будет проявляться во время продолжительного лежания. Дальнейшее развитие остеоартроза провоцирует формирование костных наростов с острыми краями – остеофитами. Они еще больше травмируют сустав, приводя к его деформации.
Один из признаков болезни – проявление стартовых болей. Болевой симптом слабо выражен, присутствует постоянно, но стоит человеку сделать любое движение верхней конечностью, задействовав в них плечо, как приступ боли становится резким и невыносимым. Помимо боли, присутствует и другая симптоматика:
- отечность на коже, формируется локально, на месте поражения плечевого сустава;
- покраснение кожного покрова;
- плечо горячее при прикосновении.

Общие признаки ухудшения общего самочувствия отсутствуют.
Методы диагностикиНаличие деформирующего артроза можно определить путем проведения рентгенологического исследования. Благодаря ему можно определить стадию патологии:
- На снимке во время начальной стадии развития заболевания на суставе видно уплотнение кости, суставная щель значительно сужена.
- На второй стадии заболевания суставная щель сужена в 2-3 раза, по сравнению с показателями нормы.
- На третьей стадии патологического процесса щель сустава практически полностью исчезает. Человек не может двигать рукой, присутствует постоянная боль, усиливающаяся при попытке сделать какое-либо движение рукой.
В рамках диагностической программы проводится общий анализ крови, на расшифровке которого обнаруживается повышение СОЭ, что указывает на наличие воспалительного процесса.
Методы терапииЛечение остеоартроза плечевого сустава – процесс комплексный и длительный. В Центре спортивной травматологии и восстановительной медицины терапия артроза подбирается индивидуально для каждого пациента. Лечение без операции включает:
В Центре спортивной травматологии и восстановительной медицины терапия артроза подбирается индивидуально для каждого пациента. Лечение без операции включает:
- физиотерапевтические процедуры;
- лечебную физкультуру;
- массаж;
- прием медицинских препаратов.
При первых проявлениях заболевания назначается ношение фиксирующей повязки. Иммобилизация конечности способствует купированию болевого симптома и замедлению дальнейшего процесса развития воспалительного процесса. Особенно важно фиксировать конечность в период обострения симптоматической картины.
Выполнять упражнения лечебной физкультуры можно только через неделю после того, как человека перестанет беспокоить болевой синдром. Основная группа упражнений – аэробная. Какие именно виды физической нагрузки помогут восстановить двигательную функцию конечности, может решить только лечащий врач.
Нагрузка на плечо увеличивается постепенно, запрещено делать резкие, порывистые движения. Сначала лечебная гимнастика проходит под присмотром специалиста. Только после того, как человек научится правильной технике, он сможет ее выполнять дома самостоятельно.
Включает консервативное лечение остеоартроза и прием медицинских препаратов. Для уменьшения интенсивности симптоматической картины и остановки дальнейшего развития дегенеративного процесса назначаются нестероидные противовоспалительные препараты.
В зависимости от степени тяжести клинического случая, такие лекарства принимаются пациентом в таблетированной форме, либо они вводятся посредством инъекции. Имеют эффективность в лечении заболевания и лекарства местного спектра действия.
При ярко выраженном болевом симптоме внутрисуставно водятся кортикостероиды – Кеналог, Гидрокортизон, Дипроспан. Для сохранения двигательной функции сустава на ранних стадиях развития остеоартроза вводятся хондропротекторы и препараты с гиалуроновой кислотой:
- Синокром;
- Гиастан;
- Остенил;
- Ферматрон.
Хороший показатель в лечении остеоартроза имеет оксигенотерапия (лечение кислородом). Данный метод лечения помогает в тех случаях, когда по причине недостаточной концентрации кислорода происходит скопление в тканях сустава недоокисленных побочных продуктов процесса метаболизма – молочной и пировиноградной кислоты.
Чтобы процесс окисления прошел полноценно, к тканям сустава должно транспортироваться достаточное количество кислорода. Помимо активизации процесса окисления, кислород создает между частями сустава воздушную подушку, которая выполняет функцию амортизатора, предупреждая травмы.
Из физиотерапевтических процедур применяется лазерная терапия, которая способствует уменьшению воспаления, купированию болезненной симптоматики, стимуляции процесса регенерации костной и хрящевой ткани.
Рекомендуется также в период лечения скорректировать рацион. Сама по себе диета не поможет ускорить процесс выздоровления, но при наличии в ежедневном меню определенных продуктов питания активизируется и нормализуется процесс обмена веществ в хрящевой ткани. При регулярном употреблении блюд с желатином вырабатывается коллаген, который действует укрепляюще на хрящи и костную ткань сустава, значительно улучшая их состояние.
Рацион рекомендуется обогатить молочными и кисломолочными продуктами с высокой концентрацией кальция. Важно употреблять свежие овощи и фрукты, в которых присутствуют важные для организма витамины. Алкоголь и спиртосодержащие напитки исключаются, они являются провоцирующими факторами, усиливают болевой симптом и снижают эффективность принимаемых лекарственных средств. После основного лечения остеоартроза плечевого сустава рекомендуется несколько недель провести в санатории.
Профилактические мероприятияВосстановить двигательную функцию плечевого сустава и предотвратить повторное возникновение патологического процесса можно путем проведения профилактических мероприятий в условиях санаторно-курортного отдыха. Рекомендованные процедуры:
- лечебный массаж;
- физкультура;
- физиотерапевтические процедуры;
- грязевое обертывание;
- посещение сауны и ванн.
Все вышеуказанные процедуры могут проводиться только в период ремиссии. Врачи Центра спортивной травматологии и восстановительной медицины рекомендуют пациентам как можно чаще находиться на свежем воздухе, оберегать себя от стресса и психоэмоциональных потрясений.
Остеоартроз акромиально-ключичного сустава | EMC
Остеоартроз акромиально-ключичного сустава – полиэтиологическое заболевание, заключающееся в стирании суставного хряща и внутрисуставного диска с последующими изменениями в костной ткани – остеофитами акромиона и акромиального конца ключицы с развитием хронического прогрессирующего болевого синдрома, болезненного ограничения движений в плечевом суставе, связанного с сужением и импинджмент-синдромом в субакромиальном пространстве.
Основная причина развития этих изменений – спортивная и профессиональная активность, связанная с бросками, тренировками с утяжелениями, продолжительной работой поднятыми выше горизонтали руками. С другой стороны, застарелая травма сустава, такая как разрыв акромиально-ключичного сочленения с развитием нестабильности, быстро приводит к развитию остеоартроза.
Пациенты испытывают локализованную боль в проекции акромиально-ключичного сустава, усиливающуюся при движениях в плечевом суставе, могут присоединиться ночные боли, особенно в положении на беспокоящем боку. При клиническом обследовании выявляется локальная болезненность при надавливании на акромиальный конец ключицы, усиление болей при приведении согнутой в плечевом суставе конечности (положительный cross-chest test). Также могут выявляться симптомы импинджмента в субакромиальном пространстве. Диагностическая инъекция местных анестетиков в полость сустава, рентгенорафия и МРТ позволяют установить точный диагноз.
Тактика лечения зависит от выраженности жалоб, рентгенологической и МРТ картины. На первом этапе целесообразны консервативные мероприятия – нестероидные противовоспалительные препараты, физиотерапия и лечебная гимнастика. В более тяжелых случаях показано внутрисуставное введение глюкокортикостероидных препаратов. При неэффективности консервативной терапии применяется оперативное лечение – артроскопическая субакромиальная декомпрессия, акромиопластика, иссечение акромиального конца ключицы.
Лечение артроза плечевого сустава — центр доктора Бубновского
Плечевой сустав человека всегда активно используется, мы выполняем им огромное количество движений. При возникновении неприятных ощущений в плече – появлении боли, ограничении подвижности – необходимо провести своевременно диагностику и начать лечение плечевого сустава.
Причины возникновения болевых ощущений разные: воспаление, механические травмы, растяжения мышц и связок сустава. Невнимательное отношение к моменту начала болезни может вызвать такие заболевания, как артрит и артроз плечевого сустава. Эти состояния могут привести к нарушению движения в плечах, руках, шее и вызвать боль в плече.
Самостоятельно определить, чем вызвана проблема с суставом очень сложно. Для уточнения диагноза необходимо обратиться к врачу и затем определить методы лечения.
В зависимости от причины заболевания и степени тяжести состояния, а также изменений в тканях сустава, существует два основных направления:
- Консервативное лечение плечевого сустава.
- Оперативное лечение плечевого сустава.
Консервативное лечение включает терапию медикаментозными препаратами, проведение различных физиотерапевтических процедур, лечебную физкультуру, а такие методы как иглотерапия и точечный массаж могут дополнять перечень методов.
Медикаментозное лечение плечевого сустава в Краснодаре дает возможность снять острую боль. Физиотерапия позволяет усилить действие лекарств, снизить возможность побочных эффектов и дозировку препаратов. Лечение боли в плече в Краснодаре будет более успешным при использовании активных упражнений, которые направлены на восстановление функции сустава и безопасны для него.
Специалисты Центра доктора Бубновского знают, как справиться с проблемами плечевого сустава. Здесь используют принципы естественной терапии, метод кинезитерапии и сочетания других эффективных методов восстановления функций сустава и лечения боли в плече.
Сами физические упражнения – обязательная часть терапии при артрозе плечевого сустава для сохранения и восстановления его функций. При лечении боли в плече для каждого пациента подбирается индивидуальная программа, которая включает занятия, физиопроцедуры, массаж для устранения боли и возвращения работоспособности сустава.
При лечении артроза плечевого сустава программа занятий постепенно расширяется, пациент выполняет все более сложные движения, восстанавливая координацию между мышцами, улучшается взаимодействие между центральной и периферической нервной системой. Специальный комплекс упражнений позволяет проработать все мышцы, которые обеспечивают стабильность сустава, улучшить кровообращение плечевого пояса, шейного отдела позвоночника. Выполнение программы занятий и комплексный подход позволит пациенту устранить боль в плече, и восстановить функции сустава.
Лечение Деформирующий артроз ключично-акромиального сустава
Артроз акромиально-ключичного сочленения (АКС)
Акромиально-ключичное сочленение соединяет акромион лопатки и акромиальный конец ключицы, соприкасающиеся между собой эллипсоидными поверхностями, которые нередко разделены суставным диском.
Этот сустав отличается сравнительно небольшой амплитудой движений, в отличие от тазобедренного или, к примеру, локтевого. Несмотря на это, при чрезмерных нагрузках происходит постепенное истончение и разрушение ткани хрящей. Начинается артроз, который вначале проявляется небольшой ноющей болью в поврежденном плече, а на последующих этапах болезни приводит к практически полной потере подвижности.
Артроз акромиально-ключичного сочленения чаще возникает на фоне тяжелых физических нагрузок (у тяжелоатлетов, людей физического труда), но возможно его развитие и после травмы или у пациентов старших возрастных категорий.
Диагностика артроза АКС не затруднена – при клиническом исследовании надавливание области АКС вызывает дискомфорт и боль. При ультразвуковой диагностике также выявляют признаки артроза – краевые костные разрастания, синовиит. Рентгенологически определяют сужение суставной щели, экзостозы (краевые костные разрастания). Наиболее информативным, но не основным, при постановке диагноза артроза АКС принято считать магнитно-резонансное исследование, которое позволяет увидеть и оценить возможности консервативного лечения, а также помогает при планировании оперативного лечения для комплексной оценки состояния плечевого сустава. Выраженные краевые костные разрастания при артрозе АКС могут травмировать сухожилия вращательной манжеты плеча, особенно при дополнительной физической нагрузке (поднимании тяжелых предметов) или травме чаще в следствии падения.
Консервативное лечение включает медикаментозное снижение болевого синдрома с помощью нестероидных противовоспалительных препаратов, назначение хондропротекторов, а также внутрисуставного введения глюкокортикоидов длительного действия при выраженном болевом синдроме для купирования последнего.
На ранних стадиях артроза АКС широко применимы иньекции обогащенной тромбоцитами плазмы под УЗ-контролем, которые приносят уменьшение болевого синдрома, дискомфорт. В зависимости от выраженности болевого синдрома используют сначала блокаду с глюкокортикоидами длительного действия, а затем через 3-4 недели иньекции обогащенной тромбоцитами плазмы (обычно от 1 до 3 иньекций с интервалом 3 недели).
Хирургическое лечение артроза АКС показано при выраженном болевом синдроме, подтвержденном на МРТ и рентгенограммах, редко как самостоятельная операция, а чаще как завершающий этап операции по реконструкции поврежденных сухожилий вращательной манжеты плеча и акромиопластике (выравнивание нижней поверхности акромиального конца лопатки). Оперативное лечение выраженного артроза ключично-акромиального сочленения заключается в резекции 3-4мм акромиального конца ключицы, дебридменте (удаление остатков хрящевого диска АКС, резекции краевых костных разрастаний) с помощью специальных приборов (бура, шейвера, вапоризатора) под артроскопическим контролем, что приводит к уменьшению болевого синдрома, снижению трабекулярного отека в акромиальном конце ключицы и лопатки. Открытая резекция акромиального конца ключицы сегодня используется редко, вследствие травматичности по сравнению с артроскопической методикой.
В послеоперационном периоде пациенту рекомендуют ношение косыночной повязки по комфорту при собственно вмешательстве только на АКС (резекции акромиального конца ключицы и дебридменте), но чаще при выполнении шва поврежденных сухожилий вращательной манжеты плеча и при завершающем этапе — резекции пораженного артрозом АКС, используется специальная повязка с отводящей подушкой на 4-6недель с целью иммобилизации реконструированных повреждений сухожилий.
Артроскопическое лечение остеоартроза плеча
Open Orthop J. 2008; 2: 23–26.
Ортопедический центр KSF, 17270 Red Oak Drive, Хьюстон, Техас 77090, США
* Адресная переписка автору в Ортопедическом центре KSF, 17270 Red Oak Drive, Houston, TX 77090, США; Тел: (281) 440-6960; Факс: (281) 440-6205; Эл. Почта: moc.ohtrofsk@egroegmПоступила в редакцию 10 сентября 2007 г .; Пересмотрено 23 октября 2007 г .; Принято 5 февраля 2008 г.
Copyright 2008 Bentham Science Publishers Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.5/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что оригинал работа правильно процитирована.
Эта статья цитируется в других статьях в PMC.Abstract
Остеоартрит (ОА) может вызвать сильную боль и дисфункцию плеча. Если консервативное лечение не дает результатов и не рекомендуется оперативное лечение, такое как артропластика плеча и открытая шлифовка плечевого сустава, для лечения ОА плеча можно использовать артроскопию плеча.Было показано, что артроскопическое лечение сопутствующей патологии плеча, включая субакромиальную декомпрессию, пластику губ, высвобождение капсулы, микропереломы и иссечение дистальной части ключицы, дает хорошие результаты в сочетании с санацией плечевой кости при лечении ОА плеча. Недавно была описана артроскопическая шлифовка плечевого сустава, которая показала обнадеживающие результаты. Артроскопическое лечение, по-видимому, дает лучшие результаты для плеч с меньшей степенью остеоартрита.
ВВЕДЕНИЕ
Остеоартроз (ОА) плеча поражает примерно 20% пожилого населения [1]. Лечение артрита плеча у пожилых людей хорошо известно. Первоначальные неоперационные меры включают противовоспалительные препараты, упражнения, физиотерапию и инъекции. Когда консервативное лечение не дает результатов, тяжелый ОА хорошо лечится артропластикой плеча. Приблизительно 14000 артропластик плеча выполняется ежегодно для лечения ОА в Америке [2].Долгосрочные результаты артропластики плеча в лечении ОА у пожилых обнадеживают [3].
Эндопротезирование плеча у молодых пациентов не было таким успешным, как у пожилых. Активные пациенты, которым требуется тяжелая атлетика, подвергают артропластику плеча большей нагрузке, что приводит к более ранней поломке имплантата. Осложнения, такие как расшатывание имплантата, вывих, перелом и постоянная боль, чаще встречаются у молодых пациентов. Сперлинг сообщил о 62 гемиартропластиках и 29 тотальных артропластиках плеча, выполненных пациентам в возрасте до пятидесяти лет с минимальным сроком наблюдения 15 лет.Только 44% из этих пациентов имели отличные или удовлетворительные результаты [4].
Учитывая плохие результаты артропластики плеча у молодых пациентов, альтернативные хирургические методы лечения могут быть жизнеспособным вариантом. Другие факторы, которые могут повлиять на то, что пациенты откладывают артропластику плеча, несмотря на тяжелый остеоартроз, включают необходимость поднимать тяжести, активные роды или желание избежать серьезной операции. Хирургические альтернативы артропластике плеча при лечении ОА плеча включают перенос сухожилия, шлифовку суставной поверхности сустава и артроскопию плеча.Артроскопия плеча является полезным дополнением к лечению ОА плеча у пациентов, которым артропластика плеча может быть нецелесообразной.
ПАТОФИЗИОЛОГИЯ
ОА плеча может протекать как первичный или вторичный процесс. Первичный ОА встречается реже, чем ОА колена или бедра. Начало боли обычно постепенное, хотя пациенты могут сообщать о провоцирующей травме, которая усугубляет симптомы. Вторичный ОА возникает в результате травмы или деформации плечевого сустава. Патологические изменения плечевого сустава, пораженного артритом, включают дегенерацию губ, рыхлые тельца, дефекты суставного хряща и остеофиты.Сопутствующая патология также может включать адгезивный капсулит и субакромиальный бурсит [5].
Нестабильность плеча — важная причина вторичного ОА у молодых людей. Buscayret, et al. сообщили о 570 пациентах, перенесших процедуру стабилизации плеча. Заболеваемость плечевым артритом до операции составила 9%. Из пациентов без предоперационного артрита еще у 20% развился послеоперационный артрит. Факторами риска развития артрита в этой группе были пожилой возраст при первичном вывихе и при хирургическом вмешательстве, повышенное количество вывихов, поражения костного края гленоида и поражения Хилла-Сакса [6].Cameron, et al. сообщили о 422 пациентах, которым была выполнена артроскопическая стабилизация плеча. Пожилой возраст и более длительное время от травмы до операции были главными предикторами предоперационного ОА. Связи между направлением нестабильности и наличием ОА не выявлено [7].
Связь между деформацией Хилла-Сакса и развитием остеоартрита неясна [6, 8]. Более крупные поражения с большим количеством костно-хрящевых повреждений, по-видимому, с большей вероятностью будут прогрессировать до более диффузных дегенеративных изменений, хотя неясно, существует ли критический размер дефекта, который приводит к более быстрому ОА.Рассекающий остеохондрит — еще одна редко встречающаяся причина дефектов суставного хряща плечевого сустава [9, 10], хотя, по-видимому, встречается гораздо реже, чем в коленном суставе.
Недавно сообщалось о ятрогенном хондролизе плеч, леченных термической капсулоррафией [11]. Термическое повреждение хондроцитарных клеток может привести к гибели клеток, хондролизу и серьезным дегенеративным изменениям. Сочетание термического повреждения и нестабильности плеча может ускорить процесс хондральной дегенерации и артритных изменений.
ДИАГНОСТИКА ОСТЕОАРТРИТА ПЛЕЧЕКА
Диагноз ОА плеча основывается на анамнезе пациента, физикальном обследовании и рентгенографии. Пациенты с ОА плеча обычно жалуются на хроническую боль с незаметным началом. Распространенные жалобы — скованность плеч, боль по утрам и при перемене погоды, а также боль при повышенной активности. Пациенты могут жаловаться на конкретную травму, которая усиливает боль и скованность.
Физикальное обследование плеча начинается с тщательного осмотра всего плечевого пояса.Визуализируются шрамы от предыдущей травмы или операции. Надостной и подостной мышцами осматриваются на предмет атрофии, которая может указывать на патологию вращающей манжеты. Плечо проверяется на предмет осанки и лопаточного крыла, которое может повлиять на биомеханику плеча. Определяется деформация, соответствующая крупным остеофитам или предыдущей травме, и сравнивается с противоположной стороной.
ОА плеча часто осложняется вторичным адгезивным капсулитом из-за несоответствия суставных поверхностей, остеофитов и рубцевания капсулы.Объем движений оценивается как пассивно, так и активно. Проверяются пассивное отведение и сгибание вперед. Внутреннее и внешнее вращение проверяется при приведении и отведении на 90 градусов. Пальпируемые или слышимые щелчки при движении плеча могут указывать на бурсит, патологию сухожилия двуглавой мышцы плеча или остеофиты.
Проверяют вращательную манжету, чтобы определить влияние субакромиального бурсита на симптомы пациента. Оценка силы вращательной манжеты выполняется путем тестирования активного внешнего вращения, внутреннего вращения, отведения и силы прямого сгибания.Синдром субакромиального импинджмента проверяют с помощью тестов Хокинса и Нира. Длинную головку сухожилия двуглавой мышцы исследуют с помощью тестов Speed и Yergason. В случае нестабильности плеча проводятся тесты на переднее и заднее опасение и перемещение.
Артрит акромиально-ключичного сустава может также способствовать боли, связанной с артритом плеча. Акромиально-ключичный сустав пальпируется и оценивается на предмет отека, деформации и нестабильности. Тест поперечного приведения является положительным, когда боль возникает в акромиально-ключичном суставе.
Эллман описал «компрессионно-вращательный тест» для исследования плечевого сустава с артритом. Больного помещают в положение лежа на боку здоровой стороной вниз. Головка плечевой кости вдавливается в гленоид, а плечо вращается изнутри и снаружи. Боль возникает при сжатии суставных поверхностей суставов, пораженных артритом [12]. Тест может быть более специфичным после субакромиальной инъекции лидокаина [8], чтобы уменьшить вклад субакромиального бурсита в положительный результат теста.
Рентгенограммы должны включать истинную переднюю плечевую кость плечевого сустава, рентгенограмму лопатки Y и подмышечные рентгенограммы [8]. Weinstein, et al. описал рентгенографическую классификацию ОА плеча. Стадия I — нормальные рентгенограммы, но с артроскопическими признаками изменений суставного хряща. II стадия — минимальное сужение суставной щели с концентричностью головки плечевой кости и суставного впадины. III стадия — умеренное сужение суставной щели с ранним образованием нижних остеофитов. Стадия IV — серьезная потеря суставной щели с образованием остеофитов и потерей концентричности между головкой плечевой кости и гленоидом [5].
Компьютерная томография — полезный рентгенографический инструмент для определения степени артритной деформации, образования остеофитов и версии гленоида. МРТ может быть проведено для оценки структур мягких тканей плеча, таких как вращающая манжета, сухожилие двуглавой мышцы и суставная губа, которые могут способствовать появлению симптомов у пациента. Однако было показано, что МРТ имеет высокую чувствительность, но низкую специфичность для определения повреждений суставного хряща плеча [13].
При артроскопии поражения суставного хряща обычно классифицируются в соответствии с классификацией Аутербриджа, как это было описано для коленного сустава.Степень I — размягчение или образование пузырей на суставном хряще. II степень — растрескивание и фибрилляция суставной поверхности. III степень — глубокая язва суставного хряща без обнаженной кости. Степень IV — потеря хряща на всю толщину при обнажении субхондральной кости [14] (рис. ).
Артроскопический вид хондральных изменений гленоида и головки плечевой кости IV степени.
ПОКАЗАНИЯ К АРТРОСКОПИИ ПЛЕЧЕГО
Первоначальное лечение ОА плеча должно быть сосредоточено на неоперационных методах лечения, включая противовоспалительные препараты, физиотерапию и инъекции стероидов.Ранние исследования относительно инъекций вискозиметров обнадеживают [15]. Хирургическое вмешательство показано при неудаче консервативного лечения.
Артроскопия плеча показана пациентам с тяжелым остеоартрозом плеча, которые не подходят для артропластики плеча из-за молодого возраста, уровня активности или желания избежать серьезного хирургического вмешательства. Артроскопия плеча позволяет избежать длительной госпитализации, позволяет относительно быстро выздороветь и щадит кости и мягкие ткани, позволяя при необходимости проводить последующую артропластику [16, 17].
АРТРОСКОПИЧЕСКИЕ ПРОЦЕДУРЫ
Артроскопическая санация артрита плечевого сустава включает удаление рыхлых тел, хрящевых лоскутов и дегенеративных тканей. Стабильная переходная зона между дегенеративным и неповрежденным суставным хрящом создается с помощью комбинации артроскопических бритв, корзин и кюрет [8]. Удаляется весь рыхлый суставной хрящ, при этом необходимо следить за тем, чтобы здоровый хрящ оставался нетронутым. Небольшие остеофиты могут быть удалены, однако не рекомендуется удалять большие нижние остеофиты из-за риска нервно-сосудистого повреждения [18].Была выдвинута гипотеза, что артроскопический лаваж и удаление инородных тел могут уменьшить боль просто за счет разбавления дегенеративных ферментов [5]. В литературе нет исследований исходов изолированной санации плечевой кости для лечения ОА плеча.
Субакромиальная декомпрессия может быть полезной при лечении ОА плечевого сустава, поскольку субакромиальный бурсит часто сопровождается ОА плечевого сустава. Weinstein, et al. сообщил о 25 пациентах с рентгенологическими изменениями стадии II-III, которым проводилась артроскопическая субакромиальная бурсэктомия, хирургическая обработка раны и удаление рыхлого тела со средним периодом наблюдения 34 месяца.9/25 пациентов ранее не выявляли остеоартроз. У 80% пациентов были хорошие или отличные результаты. Из 12 пациентов с предоперационной ригидностью у 83% пациентов после операции улучшилась подвижность [5]. Ellman, и др., выполнили субакромиальную декомпрессию и санацию плечевой кости 18 пациентам. Они отметили хорошие результаты при краткосрочном наблюдении [12]. Guyette, et al. выполнила субакромиальную декомпрессию 36 пациентам со средним сроком наблюдения 5 лет. 26/36 пациентов с изменениями степени I-III имели оценку L’Insalata 90 при последующем наблюдении, тогда как 10/36 пациентов с изменениями степени IV имели оценку 50 при последующем наблюдении [19], что указывает на то, что процедура была правильной. более успешен у пациентов с менее тяжелым ОА.
ОА плеча и адгезивный капсулит могут возникать одновременно, и их клинически трудно отличить друг от друга. Как и при лечении первичного адгезивного капсулита, артроскопическое высвобождение капсулы и / или манипуляции под анестезией могут успешно восстановить движение и облегчить боль. Cameron, et al. сообщили о 45 пациентах с костно-хрящевыми поражениями IV степени, которым проводилась артроскопическая обработка раны, с минимальным периодом наблюдения в течение двух лет. 36% пациентов также имели артроскопическое капсульное высвобождение.Средний балл удовлетворенности пациентов (0 = не удовлетворен; 10 = полностью удовлетворен) улучшился с 0,67 до операции до 6,28 при окончательном наблюдении. Костно-хрящевые поражения более 2 см были связаны с возобновлением боли и неудачей этой процедуры [20]. Нет сообщений об исходах манипуляции под наркозом при лечении ОА с вторичным адгезивным капсулитом.
Биологическая шлифовка недавно была описана для лечения плечевого артрита. Целью этого лечения является установка синтетического или биологического каркаса с достаточно высокой прочностью на разрыв, чтобы позволить репопуляцию клетками-хозяевами [21].Аутогенная фасция, передняя капсула плеча, аллотрансплантат мениска и регенеративный тканевый матрикс успешно используются в открытых реконструктивных процедурах [22, 23]. Недавно была описана артроскопическая шлифовка с использованием регенеративного тканевого матрикса. Артроскопия второго осмотра показала врастание фиброзного хряща через три месяца после операции [21]. Brislin, et al. выполнила артроскопическую шлифовку с использованием бычьего пластыря у 10 пациентов с хорошими результатами. Пациенты в среднем увеличили сгибание вперед на 60 градусов, отведение на 50 градусов [24].Pennington описал артроскопическую технику артроскопической шлифовки аллотрансплантата бокового мениска у 10 пациентов с многообещающими краткосрочными результатами [25].
Изолированные костно-хрящевые поражения головки плечевой кости можно лечить с помощью микроперелома коленного сустава. В колене идеальным поражением для лечения микроперелома является изолированное, хорошо локализованное поражение, не превышающее площадь 4 квадратных см. Свободные хрящевые лоскуты удаляются, и используется кюретка для удаления кальцинированного хрящевого слоя.Шилы для микротрещин используются для проникновения в субхондральную пластину, оставляя костный мостик размером 3-4 мм между отверстиями для микротрещин. Кровотечение после микроперелома приводит к образованию плюрипотентного мезенхимального сгустка [26]. Зибольд сообщил о пяти пациентах, которым по поводу суставных костно-хрящевых дефектов пролечили открытый микроперелом и надкостничный лоскут, а средний период наблюдения составил 26 месяцев. При окончательной оценке, показатель Constant улучшился с 43 до операции до 82 после операции [27]. Сообщалось также об артроскопических микропереломах при лечении изолированных костно-хрящевых дефектов головки плечевой кости с отличными результатами [9, 10].
Дегенеративные разрывы губ часто обнаруживаются при артроскопии плечевого сустава с артритом. Лабральные лоскуты и потертые ткани следует удалить. Лабральные отрывы следует восстанавливать до края гленоида, соблюдая осторожность, чтобы не смещать капсулолабральный комплекс и не сдвигать его вверх, что может привести к дальнейшим артритным изменениям. Верхнюю губу можно аккуратно восстановить таким образом, чтобы покрыть поражения IV степени на краю гленоида, возможно, замедляя их прогрессирование [18] (рис. ).
Фиг.(2a)
Дегенеративный разрыв передней губы ( a ). Стрелка указывает на основной хондральный дефект IV степени.
Рис. (2b)
Верхняя губа ( a ) отремонтирована до края гленоида для закрытия хондрального дефекта IV степени.
Теносиновит двуглавой мышцы может быть вызван трением о внутрисуставные остеофиты. Частичный или полный дегенеративный разрыв длинной головки сухожилия двуглавой мышцы также часто наблюдается в дегенеративном плече (рис. ). При макроскопической тендонопатии может потребоваться тенотомия или тенодез двуглавой мышцы [28].
Артроскопический вид частичного разрыва сухожилия длинной головки двуглавой мышцы ( a ). Головка плечевой кости ( b ) имеет хрящевые изменения III степени.
Симптоматическая дегенерация акромиально-ключичного сустава также часто наблюдается одновременно с плечевым остеоартрозом и может успешно лечиться артроскопическим удалением дистального отдела ключицы. Отдаленные результаты артроскопического иссечения дистального отдела ключицы с сопутствующей субакромиальной декомпрессией в плечах без плечевого ОА превосходны [29].В литературе нет исследований результатов лечения дегенеративных разрывов губ, тенодеза или тенотомии двуглавой мышцы, а также иссечения дистального отдела ключицы при лечении ОА плеча.
ВЫВОДЫ
Артроскопическое лечение артрита плеча полезно для молодых или активных пациентов, которым рекомендуется отложить артропластику плеча. ОА плеча часто наблюдается одновременно с субакромиальным бурситом, артритом акромиально-ключичного сустава, разрывами губ, тендонопатией сухожилия длинной головки двуглавой мышцы плеча и адгезивным капсулитом.Артроскопическое лечение этих сопутствующих заболеваний следует сочетать с санацией артрита плечевого сустава. Санация плечевой кости и субакромиальная декомпрессия дают хорошие краткосрочные результаты. Другие методы лечения включают высвобождение капсулы, пластику губ и тенодез или тенотомию двуглавой мышцы. Недавно было описано биологическое шлифование с многообещающими краткосрочными результатами. Артроскопическое лечение оказывается более успешным для плеч с меньшей степенью остеоартрита.Необходимы дальнейшие исследования, чтобы продолжить оценку общей эффективности артроскопии плеча в лечении ОА плеча.
ССЫЛКИ
1. Матсен Ф.А. III, Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б., Парсонс М. Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б. Плечо. Филадельфия: У. Б. Сондерс; 2003. Плечевой артрит и его лечение; С. 879–1007. [Google Scholar] 2. Джайн Н.Б., Хокер С., Пьетробон Р., Гуллер Ю., Батия Н., Хиггинс Л.Д. Тотальная артропластика по сравнению с гемиартропластикой при суставно-плечевом остеоартрите: роль поставщика.J Shoulder Elbow Surg. 2005. 14 (4): 361–7. [PubMed] [Google Scholar] 3. Дешмух А.В., Корис М., Зураковский Д., Торнхилл Т.С. Тотальное эндопротезирование плеча: длительная выживаемость, функциональный результат и качество жизни. J Shoulder Elbow Surg. 2005. 14 (5): 471–9. [PubMed] [Google Scholar] 4. Сперлинг Дж. У., Кофилд Р. Х., Роуленд С. М.. Минимальный срок наблюдения 15 лет после гемиартропластики по Neer и тотального эндопротезирования плеча у пациентов в возрасте 50 лет и младше. J Shoulder Elbow Surg. 2004. 13 (6): 604–13. [PubMed] [Google Scholar] 5.Weinstein DM, Bucchieri JS, Pollock RG, Flatow EL, Bigliani LU. Артроскопическая обработка плеча при остеоартрозе. Артроскопия. 2000. 16 (5): 471–6. [PubMed] [Google Scholar] 6. Buscayret F, Edwards TB, Szabo I., Adeleine P, Coudane H, Walch G. Артроз плечевого сустава при передней нестабильности до и после хирургического лечения: частота возникновения и способствующие факторы. Am J Sports Med. 2004. 32 (5): 1165–72. [PubMed] [Google Scholar] 7. Кэмерон М.Л., Кочер М.С., Бриггс К.К., Хоран М.П., Хокинс Р.Дж. Распространенность плечевого остеоартроза у нестабильных плеч.Am J Sports Med. 2003. 31 (1): 53–5. [PubMed] [Google Scholar] 8. Маккарти LP 3-й, Коул Б.Дж. Неартропластическое лечение поражений плечевого хряща. Артроскопия. 2005. 21 (9): 1131–42. [PubMed] [Google Scholar] 9. Андерсон WJ, Гилфорд WB. Рассекающий остеохондрит головки плечевой кости. Необычная причина боли в плече. Clin Orthop Relat Res. 1983; 173: 166–8. [PubMed] [Google Scholar] 10. Хамада С., Хамада М., Нисиуэ С., Дои Т. Рассекающий остеохондрит головки плечевой кости. Артроскопия. 1992. 8 (1): 132–7. [PubMed] [Google Scholar] 11.Петти Д.Х., Джазрави Л.М., Эстрада Л.С., Эндрюс-младший. Хондролиз плечевого сустава после артроскопии плеча: клинические случаи и обзор литературы. Am J Sports Med. 2004. 32 (2): 509–15. [PubMed] [Google Scholar] 12. Эллман Х., Харрис Э., Кей С.П. Раннее дегенеративное заболевание суставов, моделирующее импинджмент-синдром: результаты артроскопии. Артроскопия. 1992. 8 (4): 482–7. [PubMed] [Google Scholar] 13. Йошиока Х., Стивенс К., Харгривз Б.А. и др. Магнитно-резонансная томография суставного хряща коленного сустава: сравнение между трехмерной визуализацией SPGR с подавлением жира, визуализацией FSE с подавлением жира и трехмерной визуализацией DEFT с подавлением жира, а также корреляция с артроскопией.J. Магнитно-резонансная томография. 2004. 20 (5): 857–64. [PubMed] [Google Scholar] 14. Аутербридж RE, Данлоп JA. Проблема хондромаляции надколенника. Clin Orthop Relat Res. 1975. 110: 177–96. [PubMed] [Google Scholar] 15. Валивети М, Регинато А.Дж., Фаласка Г.Ф. Вязкоструктурная добавка при дегенеративных заболеваниях суставов плеча и голеностопного сустава. J Clin Rheumaol. 2006. 12 (3): 162–3. [PubMed] [Google Scholar] 16. Епископ JY, Flatow EL. Лечение плечевого артрита: роль артроскопии? Orthop Clin North Am. 2003. 34 (4): 559–66.[PubMed] [Google Scholar] 17. Сперлинг Дж. У., Штейнманн С. П., Кордаско Ф. А., Хеншоу Д. Р., Кунс Д. А., Беркхед В. З. Артрит плеча у молодых людей: от артроскопии до артропластики. Instr Course Lect. 2006; 55: 67–74. [PubMed] [Google Scholar] 18. Рэмси-младший, Савойя ФХ, Филд ЛД. Артроскопическое лечение артрита плеча. В: Крейг Э.В., редактор. Плечо. 2. Липпинкотт Уильямс и Уилкинс; Филадельфия, Пенсильвания: 2004. С. 115–128. [Google Scholar] 19. Guyette TM, Bae H, Warren RF, Craig E, Wickiewicz TL.Результаты артроскопической субакромиальной декомпрессии у пациентов с субакромиальным импинджментом и дегенеративным заболеванием плечевого сустава. J Shoulder Elbow Surg. 2002. 11 (4): 299–304. [PubMed] [Google Scholar] 20. Кэмерон Б.Д., Галац Л.М., Рэмси М.Л., Уильямс Г.Р., Яннотти Дж.П. Непротезное лечение костно-хрящевых поражений плечевого сустава IV степени. J Shoulder Elbow Surg. 2002. 11 (1): 25–32. [PubMed] [Google Scholar] 21. Бхатия Д. Н., ван Ройен К. С., дю Туа Д. Ф., де Бир Дж. Ф. Артроскопическая техника интерпозиционной артропластики плечевого сустава.Артроскопия. 2006; 22 (5): 570.e1–5. [PubMed] [Google Scholar] 22. Беркхед В.З. младший, Хаттон К.С. Биологическая шлифовка гленоида с гемиартропластикой плеча. J Shoulder Elbow Surg. 1995. 4 (4): 263–70. [PubMed] [Google Scholar] 23. Болл С.М., Галац Л.М., Ямагути К. Интерпозиционная артропластика менискового аллотрансплантата при артрите плеча: Описание новой хирургической техники. Tech Shoulder Elbow Surg. 2001; 2: 247–254. [Google Scholar] 24. Брислин К.Дж., Савойя Ф.Х., поле Д.Д., Рэмси-младший. Хирургическое лечение плечевого артрита у молодого пациента.Tech Shoulder Elbow Surg. 2004. 5: 165–169. [Google Scholar] 25. Пеннингтон В.Т., Барц Б.А. Артроскопическая шлифовка гленоидов с помощью аллотрансплантата мениска: малоинвазивная альтернатива для лечения плечевого артрита. Артроскопия. 2005. 21 (12): 1517–20. [PubMed] [Google Scholar] 26. Митхофер К., Вильямс Р.Дж. 3-й, Уоррен Р.Ф. и др. Хондральная шлифовка дефектов суставного хряща коленного сустава методом микротрещин. Хирургическая техника. J Bone Joint Surg Am. 2006. 88 (1-2): 294–304. [PubMed] [Google Scholar] 27.Зибольд Р., Лихтенберг С., Хабермейер П. Комбинация микроперелома и периостального лоскута для лечения очаговых поражений суставного хряща на всю толщину плеча: проспективное исследование. Коленная хирургия Sports Traumatol Arthrosc. 2003. 11 (3): 183–9. [PubMed] [Google Scholar] 28. Мурти AM, Vosburgh CL, Neviaser TJ. Частота патологических изменений сухожилия длинной головки двуглавой мышцы плеча. J Shoulder Elbow Surg. 2000. 9 (5): 382–5. [PubMed] [Google Scholar] 29. Kay SP, Dragoo JL, Lee R. Отдаленные результаты артроскопической резекции дистального отдела ключицы с сопутствующей субакромиальной декомпрессией.Артроскопия. 2003. 19 (8): 805–9. [PubMed] [Google Scholar]Артроскопическое лечение остеоартрита плеча
Open Orthop J. 2008; 2: 23–26.
Ортопедический центр KSF, 17270 Red Oak Drive, Хьюстон, Техас 77090, США
* Адресная переписка автору в Ортопедическом центре KSF, 17270 Red Oak Drive, Houston, TX 77090, США; Тел: (281) 440-6960; Факс: (281) 440-6205; Эл. Почта: moc.ohtrofsk@egroegmПоступила в редакцию 10 сентября 2007 г .; Пересмотрено 23 октября 2007 г .; Принято 5 февраля 2008 г.
Copyright 2008 Bentham Science Publishers Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.5/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Остеоартрит (ОА) может вызвать сильную боль и дисфункцию плеча. Если консервативное лечение не дает результатов и не рекомендуется оперативное лечение, такое как артропластика плеча и открытая шлифовка плечевого сустава, для лечения ОА плеча можно использовать артроскопию плеча.Было показано, что артроскопическое лечение сопутствующей патологии плеча, включая субакромиальную декомпрессию, пластику губ, высвобождение капсулы, микропереломы и иссечение дистальной части ключицы, дает хорошие результаты в сочетании с санацией плечевой кости при лечении ОА плеча. Недавно была описана артроскопическая шлифовка плечевого сустава, которая показала обнадеживающие результаты. Артроскопическое лечение, по-видимому, дает лучшие результаты для плеч с меньшей степенью остеоартрита.
ВВЕДЕНИЕ
Остеоартроз (ОА) плеча поражает примерно 20% пожилого населения [1]. Лечение артрита плеча у пожилых людей хорошо известно. Первоначальные неоперационные меры включают противовоспалительные препараты, упражнения, физиотерапию и инъекции. Когда консервативное лечение не дает результатов, тяжелый ОА хорошо лечится артропластикой плеча. Приблизительно 14000 артропластик плеча выполняется ежегодно для лечения ОА в Америке [2].Долгосрочные результаты артропластики плеча в лечении ОА у пожилых обнадеживают [3].
Эндопротезирование плеча у молодых пациентов не было таким успешным, как у пожилых. Активные пациенты, которым требуется тяжелая атлетика, подвергают артропластику плеча большей нагрузке, что приводит к более ранней поломке имплантата. Осложнения, такие как расшатывание имплантата, вывих, перелом и постоянная боль, чаще встречаются у молодых пациентов. Сперлинг сообщил о 62 гемиартропластиках и 29 тотальных артропластиках плеча, выполненных пациентам в возрасте до пятидесяти лет с минимальным сроком наблюдения 15 лет.Только 44% из этих пациентов имели отличные или удовлетворительные результаты [4].
Учитывая плохие результаты артропластики плеча у молодых пациентов, альтернативные хирургические методы лечения могут быть жизнеспособным вариантом. Другие факторы, которые могут повлиять на то, что пациенты откладывают артропластику плеча, несмотря на тяжелый остеоартроз, включают необходимость поднимать тяжести, активные роды или желание избежать серьезной операции. Хирургические альтернативы артропластике плеча при лечении ОА плеча включают перенос сухожилия, шлифовку суставной поверхности сустава и артроскопию плеча.Артроскопия плеча является полезным дополнением к лечению ОА плеча у пациентов, которым артропластика плеча может быть нецелесообразной.
ПАТОФИЗИОЛОГИЯ
ОА плеча может протекать как первичный или вторичный процесс. Первичный ОА встречается реже, чем ОА колена или бедра. Начало боли обычно постепенное, хотя пациенты могут сообщать о провоцирующей травме, которая усугубляет симптомы. Вторичный ОА возникает в результате травмы или деформации плечевого сустава. Патологические изменения плечевого сустава, пораженного артритом, включают дегенерацию губ, рыхлые тельца, дефекты суставного хряща и остеофиты.Сопутствующая патология также может включать адгезивный капсулит и субакромиальный бурсит [5].
Нестабильность плеча — важная причина вторичного ОА у молодых людей. Buscayret, et al. сообщили о 570 пациентах, перенесших процедуру стабилизации плеча. Заболеваемость плечевым артритом до операции составила 9%. Из пациентов без предоперационного артрита еще у 20% развился послеоперационный артрит. Факторами риска развития артрита в этой группе были пожилой возраст при первичном вывихе и при хирургическом вмешательстве, повышенное количество вывихов, поражения костного края гленоида и поражения Хилла-Сакса [6].Cameron, et al. сообщили о 422 пациентах, которым была выполнена артроскопическая стабилизация плеча. Пожилой возраст и более длительное время от травмы до операции были главными предикторами предоперационного ОА. Связи между направлением нестабильности и наличием ОА не выявлено [7].
Связь между деформацией Хилла-Сакса и развитием остеоартрита неясна [6, 8]. Более крупные поражения с большим количеством костно-хрящевых повреждений, по-видимому, с большей вероятностью будут прогрессировать до более диффузных дегенеративных изменений, хотя неясно, существует ли критический размер дефекта, который приводит к более быстрому ОА.Рассекающий остеохондрит — еще одна редко встречающаяся причина дефектов суставного хряща плечевого сустава [9, 10], хотя, по-видимому, встречается гораздо реже, чем в коленном суставе.
Недавно сообщалось о ятрогенном хондролизе плеч, леченных термической капсулоррафией [11]. Термическое повреждение хондроцитарных клеток может привести к гибели клеток, хондролизу и серьезным дегенеративным изменениям. Сочетание термического повреждения и нестабильности плеча может ускорить процесс хондральной дегенерации и артритных изменений.
ДИАГНОСТИКА ОСТЕОАРТРИТА ПЛЕЧЕКА
Диагноз ОА плеча основывается на анамнезе пациента, физикальном обследовании и рентгенографии. Пациенты с ОА плеча обычно жалуются на хроническую боль с незаметным началом. Распространенные жалобы — скованность плеч, боль по утрам и при перемене погоды, а также боль при повышенной активности. Пациенты могут жаловаться на конкретную травму, которая усиливает боль и скованность.
Физикальное обследование плеча начинается с тщательного осмотра всего плечевого пояса.Визуализируются шрамы от предыдущей травмы или операции. Надостной и подостной мышцами осматриваются на предмет атрофии, которая может указывать на патологию вращающей манжеты. Плечо проверяется на предмет осанки и лопаточного крыла, которое может повлиять на биомеханику плеча. Определяется деформация, соответствующая крупным остеофитам или предыдущей травме, и сравнивается с противоположной стороной.
ОА плеча часто осложняется вторичным адгезивным капсулитом из-за несоответствия суставных поверхностей, остеофитов и рубцевания капсулы.Объем движений оценивается как пассивно, так и активно. Проверяются пассивное отведение и сгибание вперед. Внутреннее и внешнее вращение проверяется при приведении и отведении на 90 градусов. Пальпируемые или слышимые щелчки при движении плеча могут указывать на бурсит, патологию сухожилия двуглавой мышцы плеча или остеофиты.
Проверяют вращательную манжету, чтобы определить влияние субакромиального бурсита на симптомы пациента. Оценка силы вращательной манжеты выполняется путем тестирования активного внешнего вращения, внутреннего вращения, отведения и силы прямого сгибания.Синдром субакромиального импинджмента проверяют с помощью тестов Хокинса и Нира. Длинную головку сухожилия двуглавой мышцы исследуют с помощью тестов Speed и Yergason. В случае нестабильности плеча проводятся тесты на переднее и заднее опасение и перемещение.
Артрит акромиально-ключичного сустава может также способствовать боли, связанной с артритом плеча. Акромиально-ключичный сустав пальпируется и оценивается на предмет отека, деформации и нестабильности. Тест поперечного приведения является положительным, когда боль возникает в акромиально-ключичном суставе.
Эллман описал «компрессионно-вращательный тест» для исследования плечевого сустава с артритом. Больного помещают в положение лежа на боку здоровой стороной вниз. Головка плечевой кости вдавливается в гленоид, а плечо вращается изнутри и снаружи. Боль возникает при сжатии суставных поверхностей суставов, пораженных артритом [12]. Тест может быть более специфичным после субакромиальной инъекции лидокаина [8], чтобы уменьшить вклад субакромиального бурсита в положительный результат теста.
Рентгенограммы должны включать истинную переднюю плечевую кость плечевого сустава, рентгенограмму лопатки Y и подмышечные рентгенограммы [8]. Weinstein, et al. описал рентгенографическую классификацию ОА плеча. Стадия I — нормальные рентгенограммы, но с артроскопическими признаками изменений суставного хряща. II стадия — минимальное сужение суставной щели с концентричностью головки плечевой кости и суставного впадины. III стадия — умеренное сужение суставной щели с ранним образованием нижних остеофитов. Стадия IV — серьезная потеря суставной щели с образованием остеофитов и потерей концентричности между головкой плечевой кости и гленоидом [5].
Компьютерная томография — полезный рентгенографический инструмент для определения степени артритной деформации, образования остеофитов и версии гленоида. МРТ может быть проведено для оценки структур мягких тканей плеча, таких как вращающая манжета, сухожилие двуглавой мышцы и суставная губа, которые могут способствовать появлению симптомов у пациента. Однако было показано, что МРТ имеет высокую чувствительность, но низкую специфичность для определения повреждений суставного хряща плеча [13].
При артроскопии поражения суставного хряща обычно классифицируются в соответствии с классификацией Аутербриджа, как это было описано для коленного сустава.Степень I — размягчение или образование пузырей на суставном хряще. II степень — растрескивание и фибрилляция суставной поверхности. III степень — глубокая язва суставного хряща без обнаженной кости. Степень IV — потеря хряща на всю толщину при обнажении субхондральной кости [14] (рис. ).
Артроскопический вид хондральных изменений гленоида и головки плечевой кости IV степени.
ПОКАЗАНИЯ К АРТРОСКОПИИ ПЛЕЧЕГО
Первоначальное лечение ОА плеча должно быть сосредоточено на неоперационных методах лечения, включая противовоспалительные препараты, физиотерапию и инъекции стероидов.Ранние исследования относительно инъекций вискозиметров обнадеживают [15]. Хирургическое вмешательство показано при неудаче консервативного лечения.
Артроскопия плеча показана пациентам с тяжелым остеоартрозом плеча, которые не подходят для артропластики плеча из-за молодого возраста, уровня активности или желания избежать серьезного хирургического вмешательства. Артроскопия плеча позволяет избежать длительной госпитализации, позволяет относительно быстро выздороветь и щадит кости и мягкие ткани, позволяя при необходимости проводить последующую артропластику [16, 17].
АРТРОСКОПИЧЕСКИЕ ПРОЦЕДУРЫ
Артроскопическая санация артрита плечевого сустава включает удаление рыхлых тел, хрящевых лоскутов и дегенеративных тканей. Стабильная переходная зона между дегенеративным и неповрежденным суставным хрящом создается с помощью комбинации артроскопических бритв, корзин и кюрет [8]. Удаляется весь рыхлый суставной хрящ, при этом необходимо следить за тем, чтобы здоровый хрящ оставался нетронутым. Небольшие остеофиты могут быть удалены, однако не рекомендуется удалять большие нижние остеофиты из-за риска нервно-сосудистого повреждения [18].Была выдвинута гипотеза, что артроскопический лаваж и удаление инородных тел могут уменьшить боль просто за счет разбавления дегенеративных ферментов [5]. В литературе нет исследований исходов изолированной санации плечевой кости для лечения ОА плеча.
Субакромиальная декомпрессия может быть полезной при лечении ОА плечевого сустава, поскольку субакромиальный бурсит часто сопровождается ОА плечевого сустава. Weinstein, et al. сообщил о 25 пациентах с рентгенологическими изменениями стадии II-III, которым проводилась артроскопическая субакромиальная бурсэктомия, хирургическая обработка раны и удаление рыхлого тела со средним периодом наблюдения 34 месяца.9/25 пациентов ранее не выявляли остеоартроз. У 80% пациентов были хорошие или отличные результаты. Из 12 пациентов с предоперационной ригидностью у 83% пациентов после операции улучшилась подвижность [5]. Ellman, и др., выполнили субакромиальную декомпрессию и санацию плечевой кости 18 пациентам. Они отметили хорошие результаты при краткосрочном наблюдении [12]. Guyette, et al. выполнила субакромиальную декомпрессию 36 пациентам со средним сроком наблюдения 5 лет. 26/36 пациентов с изменениями степени I-III имели оценку L’Insalata 90 при последующем наблюдении, тогда как 10/36 пациентов с изменениями степени IV имели оценку 50 при последующем наблюдении [19], что указывает на то, что процедура была правильной. более успешен у пациентов с менее тяжелым ОА.
ОА плеча и адгезивный капсулит могут возникать одновременно, и их клинически трудно отличить друг от друга. Как и при лечении первичного адгезивного капсулита, артроскопическое высвобождение капсулы и / или манипуляции под анестезией могут успешно восстановить движение и облегчить боль. Cameron, et al. сообщили о 45 пациентах с костно-хрящевыми поражениями IV степени, которым проводилась артроскопическая обработка раны, с минимальным периодом наблюдения в течение двух лет. 36% пациентов также имели артроскопическое капсульное высвобождение.Средний балл удовлетворенности пациентов (0 = не удовлетворен; 10 = полностью удовлетворен) улучшился с 0,67 до операции до 6,28 при окончательном наблюдении. Костно-хрящевые поражения более 2 см были связаны с возобновлением боли и неудачей этой процедуры [20]. Нет сообщений об исходах манипуляции под наркозом при лечении ОА с вторичным адгезивным капсулитом.
Биологическая шлифовка недавно была описана для лечения плечевого артрита. Целью этого лечения является установка синтетического или биологического каркаса с достаточно высокой прочностью на разрыв, чтобы позволить репопуляцию клетками-хозяевами [21].Аутогенная фасция, передняя капсула плеча, аллотрансплантат мениска и регенеративный тканевый матрикс успешно используются в открытых реконструктивных процедурах [22, 23]. Недавно была описана артроскопическая шлифовка с использованием регенеративного тканевого матрикса. Артроскопия второго осмотра показала врастание фиброзного хряща через три месяца после операции [21]. Brislin, et al. выполнила артроскопическую шлифовку с использованием бычьего пластыря у 10 пациентов с хорошими результатами. Пациенты в среднем увеличили сгибание вперед на 60 градусов, отведение на 50 градусов [24].Pennington описал артроскопическую технику артроскопической шлифовки аллотрансплантата бокового мениска у 10 пациентов с многообещающими краткосрочными результатами [25].
Изолированные костно-хрящевые поражения головки плечевой кости можно лечить с помощью микроперелома коленного сустава. В колене идеальным поражением для лечения микроперелома является изолированное, хорошо локализованное поражение, не превышающее площадь 4 квадратных см. Свободные хрящевые лоскуты удаляются, и используется кюретка для удаления кальцинированного хрящевого слоя.Шилы для микротрещин используются для проникновения в субхондральную пластину, оставляя костный мостик размером 3-4 мм между отверстиями для микротрещин. Кровотечение после микроперелома приводит к образованию плюрипотентного мезенхимального сгустка [26]. Зибольд сообщил о пяти пациентах, которым по поводу суставных костно-хрящевых дефектов пролечили открытый микроперелом и надкостничный лоскут, а средний период наблюдения составил 26 месяцев. При окончательной оценке, показатель Constant улучшился с 43 до операции до 82 после операции [27]. Сообщалось также об артроскопических микропереломах при лечении изолированных костно-хрящевых дефектов головки плечевой кости с отличными результатами [9, 10].
Дегенеративные разрывы губ часто обнаруживаются при артроскопии плечевого сустава с артритом. Лабральные лоскуты и потертые ткани следует удалить. Лабральные отрывы следует восстанавливать до края гленоида, соблюдая осторожность, чтобы не смещать капсулолабральный комплекс и не сдвигать его вверх, что может привести к дальнейшим артритным изменениям. Верхнюю губу можно аккуратно восстановить таким образом, чтобы покрыть поражения IV степени на краю гленоида, возможно, замедляя их прогрессирование [18] (рис. ).
Фиг.(2a)
Дегенеративный разрыв передней губы ( a ). Стрелка указывает на основной хондральный дефект IV степени.
Рис. (2b)
Верхняя губа ( a ) отремонтирована до края гленоида для закрытия хондрального дефекта IV степени.
Теносиновит двуглавой мышцы может быть вызван трением о внутрисуставные остеофиты. Частичный или полный дегенеративный разрыв длинной головки сухожилия двуглавой мышцы также часто наблюдается в дегенеративном плече (рис. ). При макроскопической тендонопатии может потребоваться тенотомия или тенодез двуглавой мышцы [28].
Артроскопический вид частичного разрыва сухожилия длинной головки двуглавой мышцы ( a ). Головка плечевой кости ( b ) имеет хрящевые изменения III степени.
Симптоматическая дегенерация акромиально-ключичного сустава также часто наблюдается одновременно с плечевым остеоартрозом и может успешно лечиться артроскопическим удалением дистального отдела ключицы. Отдаленные результаты артроскопического иссечения дистального отдела ключицы с сопутствующей субакромиальной декомпрессией в плечах без плечевого ОА превосходны [29].В литературе нет исследований результатов лечения дегенеративных разрывов губ, тенодеза или тенотомии двуглавой мышцы, а также иссечения дистального отдела ключицы при лечении ОА плеча.
ВЫВОДЫ
Артроскопическое лечение артрита плеча полезно для молодых или активных пациентов, которым рекомендуется отложить артропластику плеча. ОА плеча часто наблюдается одновременно с субакромиальным бурситом, артритом акромиально-ключичного сустава, разрывами губ, тендонопатией сухожилия длинной головки двуглавой мышцы плеча и адгезивным капсулитом.Артроскопическое лечение этих сопутствующих заболеваний следует сочетать с санацией артрита плечевого сустава. Санация плечевой кости и субакромиальная декомпрессия дают хорошие краткосрочные результаты. Другие методы лечения включают высвобождение капсулы, пластику губ и тенодез или тенотомию двуглавой мышцы. Недавно было описано биологическое шлифование с многообещающими краткосрочными результатами. Артроскопическое лечение оказывается более успешным для плеч с меньшей степенью остеоартрита.Необходимы дальнейшие исследования, чтобы продолжить оценку общей эффективности артроскопии плеча в лечении ОА плеча.
ССЫЛКИ
1. Матсен Ф.А. III, Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б., Парсонс М. Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б. Плечо. Филадельфия: У. Б. Сондерс; 2003. Плечевой артрит и его лечение; С. 879–1007. [Google Scholar] 2. Джайн Н.Б., Хокер С., Пьетробон Р., Гуллер Ю., Батия Н., Хиггинс Л.Д. Тотальная артропластика по сравнению с гемиартропластикой при суставно-плечевом остеоартрите: роль поставщика.J Shoulder Elbow Surg. 2005. 14 (4): 361–7. [PubMed] [Google Scholar] 3. Дешмух А.В., Корис М., Зураковский Д., Торнхилл Т.С. Тотальное эндопротезирование плеча: длительная выживаемость, функциональный результат и качество жизни. J Shoulder Elbow Surg. 2005. 14 (5): 471–9. [PubMed] [Google Scholar] 4. Сперлинг Дж. У., Кофилд Р. Х., Роуленд С. М.. Минимальный срок наблюдения 15 лет после гемиартропластики по Neer и тотального эндопротезирования плеча у пациентов в возрасте 50 лет и младше. J Shoulder Elbow Surg. 2004. 13 (6): 604–13. [PubMed] [Google Scholar] 5.Weinstein DM, Bucchieri JS, Pollock RG, Flatow EL, Bigliani LU. Артроскопическая обработка плеча при остеоартрозе. Артроскопия. 2000. 16 (5): 471–6. [PubMed] [Google Scholar] 6. Buscayret F, Edwards TB, Szabo I., Adeleine P, Coudane H, Walch G. Артроз плечевого сустава при передней нестабильности до и после хирургического лечения: частота возникновения и способствующие факторы. Am J Sports Med. 2004. 32 (5): 1165–72. [PubMed] [Google Scholar] 7. Кэмерон М.Л., Кочер М.С., Бриггс К.К., Хоран М.П., Хокинс Р.Дж. Распространенность плечевого остеоартроза у нестабильных плеч.Am J Sports Med. 2003. 31 (1): 53–5. [PubMed] [Google Scholar] 8. Маккарти LP 3-й, Коул Б.Дж. Неартропластическое лечение поражений плечевого хряща. Артроскопия. 2005. 21 (9): 1131–42. [PubMed] [Google Scholar] 9. Андерсон WJ, Гилфорд WB. Рассекающий остеохондрит головки плечевой кости. Необычная причина боли в плече. Clin Orthop Relat Res. 1983; 173: 166–8. [PubMed] [Google Scholar] 10. Хамада С., Хамада М., Нисиуэ С., Дои Т. Рассекающий остеохондрит головки плечевой кости. Артроскопия. 1992. 8 (1): 132–7. [PubMed] [Google Scholar] 11.Петти Д.Х., Джазрави Л.М., Эстрада Л.С., Эндрюс-младший. Хондролиз плечевого сустава после артроскопии плеча: клинические случаи и обзор литературы. Am J Sports Med. 2004. 32 (2): 509–15. [PubMed] [Google Scholar] 12. Эллман Х., Харрис Э., Кей С.П. Раннее дегенеративное заболевание суставов, моделирующее импинджмент-синдром: результаты артроскопии. Артроскопия. 1992. 8 (4): 482–7. [PubMed] [Google Scholar] 13. Йошиока Х., Стивенс К., Харгривз Б.А. и др. Магнитно-резонансная томография суставного хряща коленного сустава: сравнение между трехмерной визуализацией SPGR с подавлением жира, визуализацией FSE с подавлением жира и трехмерной визуализацией DEFT с подавлением жира, а также корреляция с артроскопией.J. Магнитно-резонансная томография. 2004. 20 (5): 857–64. [PubMed] [Google Scholar] 14. Аутербридж RE, Данлоп JA. Проблема хондромаляции надколенника. Clin Orthop Relat Res. 1975. 110: 177–96. [PubMed] [Google Scholar] 15. Валивети М, Регинато А.Дж., Фаласка Г.Ф. Вязкоструктурная добавка при дегенеративных заболеваниях суставов плеча и голеностопного сустава. J Clin Rheumaol. 2006. 12 (3): 162–3. [PubMed] [Google Scholar] 16. Епископ JY, Flatow EL. Лечение плечевого артрита: роль артроскопии? Orthop Clin North Am. 2003. 34 (4): 559–66.[PubMed] [Google Scholar] 17. Сперлинг Дж. У., Штейнманн С. П., Кордаско Ф. А., Хеншоу Д. Р., Кунс Д. А., Беркхед В. З. Артрит плеча у молодых людей: от артроскопии до артропластики. Instr Course Lect. 2006; 55: 67–74. [PubMed] [Google Scholar] 18. Рэмси-младший, Савойя ФХ, Филд ЛД. Артроскопическое лечение артрита плеча. В: Крейг Э.В., редактор. Плечо. 2. Липпинкотт Уильямс и Уилкинс; Филадельфия, Пенсильвания: 2004. С. 115–128. [Google Scholar] 19. Guyette TM, Bae H, Warren RF, Craig E, Wickiewicz TL.Результаты артроскопической субакромиальной декомпрессии у пациентов с субакромиальным импинджментом и дегенеративным заболеванием плечевого сустава. J Shoulder Elbow Surg. 2002. 11 (4): 299–304. [PubMed] [Google Scholar] 20. Кэмерон Б.Д., Галац Л.М., Рэмси М.Л., Уильямс Г.Р., Яннотти Дж.П. Непротезное лечение костно-хрящевых поражений плечевого сустава IV степени. J Shoulder Elbow Surg. 2002. 11 (1): 25–32. [PubMed] [Google Scholar] 21. Бхатия Д. Н., ван Ройен К. С., дю Туа Д. Ф., де Бир Дж. Ф. Артроскопическая техника интерпозиционной артропластики плечевого сустава.Артроскопия. 2006; 22 (5): 570.e1–5. [PubMed] [Google Scholar] 22. Беркхед В.З. младший, Хаттон К.С. Биологическая шлифовка гленоида с гемиартропластикой плеча. J Shoulder Elbow Surg. 1995. 4 (4): 263–70. [PubMed] [Google Scholar] 23. Болл С.М., Галац Л.М., Ямагути К. Интерпозиционная артропластика менискового аллотрансплантата при артрите плеча: Описание новой хирургической техники. Tech Shoulder Elbow Surg. 2001; 2: 247–254. [Google Scholar] 24. Брислин К.Дж., Савойя Ф.Х., поле Д.Д., Рэмси-младший. Хирургическое лечение плечевого артрита у молодого пациента.Tech Shoulder Elbow Surg. 2004. 5: 165–169. [Google Scholar] 25. Пеннингтон В.Т., Барц Б.А. Артроскопическая шлифовка гленоидов с помощью аллотрансплантата мениска: малоинвазивная альтернатива для лечения плечевого артрита. Артроскопия. 2005. 21 (12): 1517–20. [PubMed] [Google Scholar] 26. Митхофер К., Вильямс Р.Дж. 3-й, Уоррен Р.Ф. и др. Хондральная шлифовка дефектов суставного хряща коленного сустава методом микротрещин. Хирургическая техника. J Bone Joint Surg Am. 2006. 88 (1-2): 294–304. [PubMed] [Google Scholar] 27.Зибольд Р., Лихтенберг С., Хабермейер П. Комбинация микроперелома и периостального лоскута для лечения очаговых поражений суставного хряща на всю толщину плеча: проспективное исследование. Коленная хирургия Sports Traumatol Arthrosc. 2003. 11 (3): 183–9. [PubMed] [Google Scholar] 28. Мурти AM, Vosburgh CL, Neviaser TJ. Частота патологических изменений сухожилия длинной головки двуглавой мышцы плеча. J Shoulder Elbow Surg. 2000. 9 (5): 382–5. [PubMed] [Google Scholar] 29. Kay SP, Dragoo JL, Lee R. Отдаленные результаты артроскопической резекции дистального отдела ключицы с сопутствующей субакромиальной декомпрессией.Артроскопия. 2003. 19 (8): 805–9. [PubMed] [Google Scholar]Артроскопическое лечение остеоартрита плеча
Open Orthop J. 2008; 2: 23–26.
Ортопедический центр KSF, 17270 Red Oak Drive, Хьюстон, Техас 77090, США
* Адресная переписка автору в Ортопедическом центре KSF, 17270 Red Oak Drive, Houston, TX 77090, США; Тел: (281) 440-6960; Факс: (281) 440-6205; Эл. Почта: moc.ohtrofsk@egroegmПоступила в редакцию 10 сентября 2007 г .; Пересмотрено 23 октября 2007 г .; Принято 5 февраля 2008 г.
Copyright 2008 Bentham Science Publishers Ltd.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.5/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Остеоартрит (ОА) может вызвать сильную боль и дисфункцию плеча. Если консервативное лечение не дает результатов и не рекомендуется оперативное лечение, такое как артропластика плеча и открытая шлифовка плечевого сустава, для лечения ОА плеча можно использовать артроскопию плеча.Было показано, что артроскопическое лечение сопутствующей патологии плеча, включая субакромиальную декомпрессию, пластику губ, высвобождение капсулы, микропереломы и иссечение дистальной части ключицы, дает хорошие результаты в сочетании с санацией плечевой кости при лечении ОА плеча. Недавно была описана артроскопическая шлифовка плечевого сустава, которая показала обнадеживающие результаты. Артроскопическое лечение, по-видимому, дает лучшие результаты для плеч с меньшей степенью остеоартрита.
ВВЕДЕНИЕ
Остеоартроз (ОА) плеча поражает примерно 20% пожилого населения [1]. Лечение артрита плеча у пожилых людей хорошо известно. Первоначальные неоперационные меры включают противовоспалительные препараты, упражнения, физиотерапию и инъекции. Когда консервативное лечение не дает результатов, тяжелый ОА хорошо лечится артропластикой плеча. Приблизительно 14000 артропластик плеча выполняется ежегодно для лечения ОА в Америке [2].Долгосрочные результаты артропластики плеча в лечении ОА у пожилых обнадеживают [3].
Эндопротезирование плеча у молодых пациентов не было таким успешным, как у пожилых. Активные пациенты, которым требуется тяжелая атлетика, подвергают артропластику плеча большей нагрузке, что приводит к более ранней поломке имплантата. Осложнения, такие как расшатывание имплантата, вывих, перелом и постоянная боль, чаще встречаются у молодых пациентов. Сперлинг сообщил о 62 гемиартропластиках и 29 тотальных артропластиках плеча, выполненных пациентам в возрасте до пятидесяти лет с минимальным сроком наблюдения 15 лет.Только 44% из этих пациентов имели отличные или удовлетворительные результаты [4].
Учитывая плохие результаты артропластики плеча у молодых пациентов, альтернативные хирургические методы лечения могут быть жизнеспособным вариантом. Другие факторы, которые могут повлиять на то, что пациенты откладывают артропластику плеча, несмотря на тяжелый остеоартроз, включают необходимость поднимать тяжести, активные роды или желание избежать серьезной операции. Хирургические альтернативы артропластике плеча при лечении ОА плеча включают перенос сухожилия, шлифовку суставной поверхности сустава и артроскопию плеча.Артроскопия плеча является полезным дополнением к лечению ОА плеча у пациентов, которым артропластика плеча может быть нецелесообразной.
ПАТОФИЗИОЛОГИЯ
ОА плеча может протекать как первичный или вторичный процесс. Первичный ОА встречается реже, чем ОА колена или бедра. Начало боли обычно постепенное, хотя пациенты могут сообщать о провоцирующей травме, которая усугубляет симптомы. Вторичный ОА возникает в результате травмы или деформации плечевого сустава. Патологические изменения плечевого сустава, пораженного артритом, включают дегенерацию губ, рыхлые тельца, дефекты суставного хряща и остеофиты.Сопутствующая патология также может включать адгезивный капсулит и субакромиальный бурсит [5].
Нестабильность плеча — важная причина вторичного ОА у молодых людей. Buscayret, et al. сообщили о 570 пациентах, перенесших процедуру стабилизации плеча. Заболеваемость плечевым артритом до операции составила 9%. Из пациентов без предоперационного артрита еще у 20% развился послеоперационный артрит. Факторами риска развития артрита в этой группе были пожилой возраст при первичном вывихе и при хирургическом вмешательстве, повышенное количество вывихов, поражения костного края гленоида и поражения Хилла-Сакса [6].Cameron, et al. сообщили о 422 пациентах, которым была выполнена артроскопическая стабилизация плеча. Пожилой возраст и более длительное время от травмы до операции были главными предикторами предоперационного ОА. Связи между направлением нестабильности и наличием ОА не выявлено [7].
Связь между деформацией Хилла-Сакса и развитием остеоартрита неясна [6, 8]. Более крупные поражения с большим количеством костно-хрящевых повреждений, по-видимому, с большей вероятностью будут прогрессировать до более диффузных дегенеративных изменений, хотя неясно, существует ли критический размер дефекта, который приводит к более быстрому ОА.Рассекающий остеохондрит — еще одна редко встречающаяся причина дефектов суставного хряща плечевого сустава [9, 10], хотя, по-видимому, встречается гораздо реже, чем в коленном суставе.
Недавно сообщалось о ятрогенном хондролизе плеч, леченных термической капсулоррафией [11]. Термическое повреждение хондроцитарных клеток может привести к гибели клеток, хондролизу и серьезным дегенеративным изменениям. Сочетание термического повреждения и нестабильности плеча может ускорить процесс хондральной дегенерации и артритных изменений.
ДИАГНОСТИКА ОСТЕОАРТРИТА ПЛЕЧЕКА
Диагноз ОА плеча основывается на анамнезе пациента, физикальном обследовании и рентгенографии. Пациенты с ОА плеча обычно жалуются на хроническую боль с незаметным началом. Распространенные жалобы — скованность плеч, боль по утрам и при перемене погоды, а также боль при повышенной активности. Пациенты могут жаловаться на конкретную травму, которая усиливает боль и скованность.
Физикальное обследование плеча начинается с тщательного осмотра всего плечевого пояса.Визуализируются шрамы от предыдущей травмы или операции. Надостной и подостной мышцами осматриваются на предмет атрофии, которая может указывать на патологию вращающей манжеты. Плечо проверяется на предмет осанки и лопаточного крыла, которое может повлиять на биомеханику плеча. Определяется деформация, соответствующая крупным остеофитам или предыдущей травме, и сравнивается с противоположной стороной.
ОА плеча часто осложняется вторичным адгезивным капсулитом из-за несоответствия суставных поверхностей, остеофитов и рубцевания капсулы.Объем движений оценивается как пассивно, так и активно. Проверяются пассивное отведение и сгибание вперед. Внутреннее и внешнее вращение проверяется при приведении и отведении на 90 градусов. Пальпируемые или слышимые щелчки при движении плеча могут указывать на бурсит, патологию сухожилия двуглавой мышцы плеча или остеофиты.
Проверяют вращательную манжету, чтобы определить влияние субакромиального бурсита на симптомы пациента. Оценка силы вращательной манжеты выполняется путем тестирования активного внешнего вращения, внутреннего вращения, отведения и силы прямого сгибания.Синдром субакромиального импинджмента проверяют с помощью тестов Хокинса и Нира. Длинную головку сухожилия двуглавой мышцы исследуют с помощью тестов Speed и Yergason. В случае нестабильности плеча проводятся тесты на переднее и заднее опасение и перемещение.
Артрит акромиально-ключичного сустава может также способствовать боли, связанной с артритом плеча. Акромиально-ключичный сустав пальпируется и оценивается на предмет отека, деформации и нестабильности. Тест поперечного приведения является положительным, когда боль возникает в акромиально-ключичном суставе.
Эллман описал «компрессионно-вращательный тест» для исследования плечевого сустава с артритом. Больного помещают в положение лежа на боку здоровой стороной вниз. Головка плечевой кости вдавливается в гленоид, а плечо вращается изнутри и снаружи. Боль возникает при сжатии суставных поверхностей суставов, пораженных артритом [12]. Тест может быть более специфичным после субакромиальной инъекции лидокаина [8], чтобы уменьшить вклад субакромиального бурсита в положительный результат теста.
Рентгенограммы должны включать истинную переднюю плечевую кость плечевого сустава, рентгенограмму лопатки Y и подмышечные рентгенограммы [8]. Weinstein, et al. описал рентгенографическую классификацию ОА плеча. Стадия I — нормальные рентгенограммы, но с артроскопическими признаками изменений суставного хряща. II стадия — минимальное сужение суставной щели с концентричностью головки плечевой кости и суставного впадины. III стадия — умеренное сужение суставной щели с ранним образованием нижних остеофитов. Стадия IV — серьезная потеря суставной щели с образованием остеофитов и потерей концентричности между головкой плечевой кости и гленоидом [5].
Компьютерная томография — полезный рентгенографический инструмент для определения степени артритной деформации, образования остеофитов и версии гленоида. МРТ может быть проведено для оценки структур мягких тканей плеча, таких как вращающая манжета, сухожилие двуглавой мышцы и суставная губа, которые могут способствовать появлению симптомов у пациента. Однако было показано, что МРТ имеет высокую чувствительность, но низкую специфичность для определения повреждений суставного хряща плеча [13].
При артроскопии поражения суставного хряща обычно классифицируются в соответствии с классификацией Аутербриджа, как это было описано для коленного сустава.Степень I — размягчение или образование пузырей на суставном хряще. II степень — растрескивание и фибрилляция суставной поверхности. III степень — глубокая язва суставного хряща без обнаженной кости. Степень IV — потеря хряща на всю толщину при обнажении субхондральной кости [14] (рис. ).
Артроскопический вид хондральных изменений гленоида и головки плечевой кости IV степени.
ПОКАЗАНИЯ К АРТРОСКОПИИ ПЛЕЧЕГО
Первоначальное лечение ОА плеча должно быть сосредоточено на неоперационных методах лечения, включая противовоспалительные препараты, физиотерапию и инъекции стероидов.Ранние исследования относительно инъекций вискозиметров обнадеживают [15]. Хирургическое вмешательство показано при неудаче консервативного лечения.
Артроскопия плеча показана пациентам с тяжелым остеоартрозом плеча, которые не подходят для артропластики плеча из-за молодого возраста, уровня активности или желания избежать серьезного хирургического вмешательства. Артроскопия плеча позволяет избежать длительной госпитализации, позволяет относительно быстро выздороветь и щадит кости и мягкие ткани, позволяя при необходимости проводить последующую артропластику [16, 17].
АРТРОСКОПИЧЕСКИЕ ПРОЦЕДУРЫ
Артроскопическая санация артрита плечевого сустава включает удаление рыхлых тел, хрящевых лоскутов и дегенеративных тканей. Стабильная переходная зона между дегенеративным и неповрежденным суставным хрящом создается с помощью комбинации артроскопических бритв, корзин и кюрет [8]. Удаляется весь рыхлый суставной хрящ, при этом необходимо следить за тем, чтобы здоровый хрящ оставался нетронутым. Небольшие остеофиты могут быть удалены, однако не рекомендуется удалять большие нижние остеофиты из-за риска нервно-сосудистого повреждения [18].Была выдвинута гипотеза, что артроскопический лаваж и удаление инородных тел могут уменьшить боль просто за счет разбавления дегенеративных ферментов [5]. В литературе нет исследований исходов изолированной санации плечевой кости для лечения ОА плеча.
Субакромиальная декомпрессия может быть полезной при лечении ОА плечевого сустава, поскольку субакромиальный бурсит часто сопровождается ОА плечевого сустава. Weinstein, et al. сообщил о 25 пациентах с рентгенологическими изменениями стадии II-III, которым проводилась артроскопическая субакромиальная бурсэктомия, хирургическая обработка раны и удаление рыхлого тела со средним периодом наблюдения 34 месяца.9/25 пациентов ранее не выявляли остеоартроз. У 80% пациентов были хорошие или отличные результаты. Из 12 пациентов с предоперационной ригидностью у 83% пациентов после операции улучшилась подвижность [5]. Ellman, и др., выполнили субакромиальную декомпрессию и санацию плечевой кости 18 пациентам. Они отметили хорошие результаты при краткосрочном наблюдении [12]. Guyette, et al. выполнила субакромиальную декомпрессию 36 пациентам со средним сроком наблюдения 5 лет. 26/36 пациентов с изменениями степени I-III имели оценку L’Insalata 90 при последующем наблюдении, тогда как 10/36 пациентов с изменениями степени IV имели оценку 50 при последующем наблюдении [19], что указывает на то, что процедура была правильной. более успешен у пациентов с менее тяжелым ОА.
ОА плеча и адгезивный капсулит могут возникать одновременно, и их клинически трудно отличить друг от друга. Как и при лечении первичного адгезивного капсулита, артроскопическое высвобождение капсулы и / или манипуляции под анестезией могут успешно восстановить движение и облегчить боль. Cameron, et al. сообщили о 45 пациентах с костно-хрящевыми поражениями IV степени, которым проводилась артроскопическая обработка раны, с минимальным периодом наблюдения в течение двух лет. 36% пациентов также имели артроскопическое капсульное высвобождение.Средний балл удовлетворенности пациентов (0 = не удовлетворен; 10 = полностью удовлетворен) улучшился с 0,67 до операции до 6,28 при окончательном наблюдении. Костно-хрящевые поражения более 2 см были связаны с возобновлением боли и неудачей этой процедуры [20]. Нет сообщений об исходах манипуляции под наркозом при лечении ОА с вторичным адгезивным капсулитом.
Биологическая шлифовка недавно была описана для лечения плечевого артрита. Целью этого лечения является установка синтетического или биологического каркаса с достаточно высокой прочностью на разрыв, чтобы позволить репопуляцию клетками-хозяевами [21].Аутогенная фасция, передняя капсула плеча, аллотрансплантат мениска и регенеративный тканевый матрикс успешно используются в открытых реконструктивных процедурах [22, 23]. Недавно была описана артроскопическая шлифовка с использованием регенеративного тканевого матрикса. Артроскопия второго осмотра показала врастание фиброзного хряща через три месяца после операции [21]. Brislin, et al. выполнила артроскопическую шлифовку с использованием бычьего пластыря у 10 пациентов с хорошими результатами. Пациенты в среднем увеличили сгибание вперед на 60 градусов, отведение на 50 градусов [24].Pennington описал артроскопическую технику артроскопической шлифовки аллотрансплантата бокового мениска у 10 пациентов с многообещающими краткосрочными результатами [25].
Изолированные костно-хрящевые поражения головки плечевой кости можно лечить с помощью микроперелома коленного сустава. В колене идеальным поражением для лечения микроперелома является изолированное, хорошо локализованное поражение, не превышающее площадь 4 квадратных см. Свободные хрящевые лоскуты удаляются, и используется кюретка для удаления кальцинированного хрящевого слоя.Шилы для микротрещин используются для проникновения в субхондральную пластину, оставляя костный мостик размером 3-4 мм между отверстиями для микротрещин. Кровотечение после микроперелома приводит к образованию плюрипотентного мезенхимального сгустка [26]. Зибольд сообщил о пяти пациентах, которым по поводу суставных костно-хрящевых дефектов пролечили открытый микроперелом и надкостничный лоскут, а средний период наблюдения составил 26 месяцев. При окончательной оценке, показатель Constant улучшился с 43 до операции до 82 после операции [27]. Сообщалось также об артроскопических микропереломах при лечении изолированных костно-хрящевых дефектов головки плечевой кости с отличными результатами [9, 10].
Дегенеративные разрывы губ часто обнаруживаются при артроскопии плечевого сустава с артритом. Лабральные лоскуты и потертые ткани следует удалить. Лабральные отрывы следует восстанавливать до края гленоида, соблюдая осторожность, чтобы не смещать капсулолабральный комплекс и не сдвигать его вверх, что может привести к дальнейшим артритным изменениям. Верхнюю губу можно аккуратно восстановить таким образом, чтобы покрыть поражения IV степени на краю гленоида, возможно, замедляя их прогрессирование [18] (рис. ).
Фиг.(2a)
Дегенеративный разрыв передней губы ( a ). Стрелка указывает на основной хондральный дефект IV степени.
Рис. (2b)
Верхняя губа ( a ) отремонтирована до края гленоида для закрытия хондрального дефекта IV степени.
Теносиновит двуглавой мышцы может быть вызван трением о внутрисуставные остеофиты. Частичный или полный дегенеративный разрыв длинной головки сухожилия двуглавой мышцы также часто наблюдается в дегенеративном плече (рис. ). При макроскопической тендонопатии может потребоваться тенотомия или тенодез двуглавой мышцы [28].
Артроскопический вид частичного разрыва сухожилия длинной головки двуглавой мышцы ( a ). Головка плечевой кости ( b ) имеет хрящевые изменения III степени.
Симптоматическая дегенерация акромиально-ключичного сустава также часто наблюдается одновременно с плечевым остеоартрозом и может успешно лечиться артроскопическим удалением дистального отдела ключицы. Отдаленные результаты артроскопического иссечения дистального отдела ключицы с сопутствующей субакромиальной декомпрессией в плечах без плечевого ОА превосходны [29].В литературе нет исследований результатов лечения дегенеративных разрывов губ, тенодеза или тенотомии двуглавой мышцы, а также иссечения дистального отдела ключицы при лечении ОА плеча.
ВЫВОДЫ
Артроскопическое лечение артрита плеча полезно для молодых или активных пациентов, которым рекомендуется отложить артропластику плеча. ОА плеча часто наблюдается одновременно с субакромиальным бурситом, артритом акромиально-ключичного сустава, разрывами губ, тендонопатией сухожилия длинной головки двуглавой мышцы плеча и адгезивным капсулитом.Артроскопическое лечение этих сопутствующих заболеваний следует сочетать с санацией артрита плечевого сустава. Санация плечевой кости и субакромиальная декомпрессия дают хорошие краткосрочные результаты. Другие методы лечения включают высвобождение капсулы, пластику губ и тенодез или тенотомию двуглавой мышцы. Недавно было описано биологическое шлифование с многообещающими краткосрочными результатами. Артроскопическое лечение оказывается более успешным для плеч с меньшей степенью остеоартрита.Необходимы дальнейшие исследования, чтобы продолжить оценку общей эффективности артроскопии плеча в лечении ОА плеча.
ССЫЛКИ
1. Матсен Ф.А. III, Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б., Парсонс М. Роквуд, Калифорния, Вирт, Массачусетс, Липпитт С.Б. Плечо. Филадельфия: У. Б. Сондерс; 2003. Плечевой артрит и его лечение; С. 879–1007. [Google Scholar] 2. Джайн Н.Б., Хокер С., Пьетробон Р., Гуллер Ю., Батия Н., Хиггинс Л.Д. Тотальная артропластика по сравнению с гемиартропластикой при суставно-плечевом остеоартрите: роль поставщика.J Shoulder Elbow Surg. 2005. 14 (4): 361–7. [PubMed] [Google Scholar] 3. Дешмух А.В., Корис М., Зураковский Д., Торнхилл Т.С. Тотальное эндопротезирование плеча: длительная выживаемость, функциональный результат и качество жизни. J Shoulder Elbow Surg. 2005. 14 (5): 471–9. [PubMed] [Google Scholar] 4. Сперлинг Дж. У., Кофилд Р. Х., Роуленд С. М.. Минимальный срок наблюдения 15 лет после гемиартропластики по Neer и тотального эндопротезирования плеча у пациентов в возрасте 50 лет и младше. J Shoulder Elbow Surg. 2004. 13 (6): 604–13. [PubMed] [Google Scholar] 5.Weinstein DM, Bucchieri JS, Pollock RG, Flatow EL, Bigliani LU. Артроскопическая обработка плеча при остеоартрозе. Артроскопия. 2000. 16 (5): 471–6. [PubMed] [Google Scholar] 6. Buscayret F, Edwards TB, Szabo I., Adeleine P, Coudane H, Walch G. Артроз плечевого сустава при передней нестабильности до и после хирургического лечения: частота возникновения и способствующие факторы. Am J Sports Med. 2004. 32 (5): 1165–72. [PubMed] [Google Scholar] 7. Кэмерон М.Л., Кочер М.С., Бриггс К.К., Хоран М.П., Хокинс Р.Дж. Распространенность плечевого остеоартроза у нестабильных плеч.Am J Sports Med. 2003. 31 (1): 53–5. [PubMed] [Google Scholar] 8. Маккарти LP 3-й, Коул Б.Дж. Неартропластическое лечение поражений плечевого хряща. Артроскопия. 2005. 21 (9): 1131–42. [PubMed] [Google Scholar] 9. Андерсон WJ, Гилфорд WB. Рассекающий остеохондрит головки плечевой кости. Необычная причина боли в плече. Clin Orthop Relat Res. 1983; 173: 166–8. [PubMed] [Google Scholar] 10. Хамада С., Хамада М., Нисиуэ С., Дои Т. Рассекающий остеохондрит головки плечевой кости. Артроскопия. 1992. 8 (1): 132–7. [PubMed] [Google Scholar] 11.Петти Д.Х., Джазрави Л.М., Эстрада Л.С., Эндрюс-младший. Хондролиз плечевого сустава после артроскопии плеча: клинические случаи и обзор литературы. Am J Sports Med. 2004. 32 (2): 509–15. [PubMed] [Google Scholar] 12. Эллман Х., Харрис Э., Кей С.П. Раннее дегенеративное заболевание суставов, моделирующее импинджмент-синдром: результаты артроскопии. Артроскопия. 1992. 8 (4): 482–7. [PubMed] [Google Scholar] 13. Йошиока Х., Стивенс К., Харгривз Б.А. и др. Магнитно-резонансная томография суставного хряща коленного сустава: сравнение между трехмерной визуализацией SPGR с подавлением жира, визуализацией FSE с подавлением жира и трехмерной визуализацией DEFT с подавлением жира, а также корреляция с артроскопией.J. Магнитно-резонансная томография. 2004. 20 (5): 857–64. [PubMed] [Google Scholar] 14. Аутербридж RE, Данлоп JA. Проблема хондромаляции надколенника. Clin Orthop Relat Res. 1975. 110: 177–96. [PubMed] [Google Scholar] 15. Валивети М, Регинато А.Дж., Фаласка Г.Ф. Вязкоструктурная добавка при дегенеративных заболеваниях суставов плеча и голеностопного сустава. J Clin Rheumaol. 2006. 12 (3): 162–3. [PubMed] [Google Scholar] 16. Епископ JY, Flatow EL. Лечение плечевого артрита: роль артроскопии? Orthop Clin North Am. 2003. 34 (4): 559–66.[PubMed] [Google Scholar] 17. Сперлинг Дж. У., Штейнманн С. П., Кордаско Ф. А., Хеншоу Д. Р., Кунс Д. А., Беркхед В. З. Артрит плеча у молодых людей: от артроскопии до артропластики. Instr Course Lect. 2006; 55: 67–74. [PubMed] [Google Scholar] 18. Рэмси-младший, Савойя ФХ, Филд ЛД. Артроскопическое лечение артрита плеча. В: Крейг Э.В., редактор. Плечо. 2. Липпинкотт Уильямс и Уилкинс; Филадельфия, Пенсильвания: 2004. С. 115–128. [Google Scholar] 19. Guyette TM, Bae H, Warren RF, Craig E, Wickiewicz TL.Результаты артроскопической субакромиальной декомпрессии у пациентов с субакромиальным импинджментом и дегенеративным заболеванием плечевого сустава. J Shoulder Elbow Surg. 2002. 11 (4): 299–304. [PubMed] [Google Scholar] 20. Кэмерон Б.Д., Галац Л.М., Рэмси М.Л., Уильямс Г.Р., Яннотти Дж.П. Непротезное лечение костно-хрящевых поражений плечевого сустава IV степени. J Shoulder Elbow Surg. 2002. 11 (1): 25–32. [PubMed] [Google Scholar] 21. Бхатия Д. Н., ван Ройен К. С., дю Туа Д. Ф., де Бир Дж. Ф. Артроскопическая техника интерпозиционной артропластики плечевого сустава.Артроскопия. 2006; 22 (5): 570.e1–5. [PubMed] [Google Scholar] 22. Беркхед В.З. младший, Хаттон К.С. Биологическая шлифовка гленоида с гемиартропластикой плеча. J Shoulder Elbow Surg. 1995. 4 (4): 263–70. [PubMed] [Google Scholar] 23. Болл С.М., Галац Л.М., Ямагути К. Интерпозиционная артропластика менискового аллотрансплантата при артрите плеча: Описание новой хирургической техники. Tech Shoulder Elbow Surg. 2001; 2: 247–254. [Google Scholar] 24. Брислин К.Дж., Савойя Ф.Х., поле Д.Д., Рэмси-младший. Хирургическое лечение плечевого артрита у молодого пациента.Tech Shoulder Elbow Surg. 2004. 5: 165–169. [Google Scholar] 25. Пеннингтон В.Т., Барц Б.А. Артроскопическая шлифовка гленоидов с помощью аллотрансплантата мениска: малоинвазивная альтернатива для лечения плечевого артрита. Артроскопия. 2005. 21 (12): 1517–20. [PubMed] [Google Scholar] 26. Митхофер К., Вильямс Р.Дж. 3-й, Уоррен Р.Ф. и др. Хондральная шлифовка дефектов суставного хряща коленного сустава методом микротрещин. Хирургическая техника. J Bone Joint Surg Am. 2006. 88 (1-2): 294–304. [PubMed] [Google Scholar] 27.Зибольд Р., Лихтенберг С., Хабермейер П. Комбинация микроперелома и периостального лоскута для лечения очаговых поражений суставного хряща на всю толщину плеча: проспективное исследование. Коленная хирургия Sports Traumatol Arthrosc. 2003. 11 (3): 183–9. [PubMed] [Google Scholar] 28. Мурти AM, Vosburgh CL, Neviaser TJ. Частота патологических изменений сухожилия длинной головки двуглавой мышцы плеча. J Shoulder Elbow Surg. 2000. 9 (5): 382–5. [PubMed] [Google Scholar] 29. Kay SP, Dragoo JL, Lee R. Отдаленные результаты артроскопической резекции дистального отдела ключицы с сопутствующей субакромиальной декомпрессией.Артроскопия. 2003. 19 (8): 805–9. [PubMed] [Google Scholar]Остеоартрит — StatPearls — Книжная полка NCBI
Непрерывное образование
Остеоартрит (ОА) — самая распространенная форма артрита в мире. Его можно разделить на две категории: первичный остеоартрит и вторичный остеоартрит. Классически ОА проявляется болью в суставах и потерей функции; тем не менее, это заболевание клинически очень вариабельно и может проявляться просто как бессимптомное случайное проявление разрушительного и навсегда выводящего из строя расстройства.В этом упражнении рассматриваются этиология, проявления, оценка и лечение остеоартрита, а также рассматривается роль межпрофессиональной группы в оценке, диагностике и лечении этого состояния.
Цели:
Подробно описать патофизиологию первичного и вторичного остеоартроза.
Просмотрите компоненты надлежащей оценки пациента с остеоартритом, включая любые указанные исследования изображений.
Обсудите различные варианты лечения остеоартрита.
Оценить возможные стратегии межпрофессиональной группы для улучшения координации помощи и коммуникации для улучшения оценки и лечения остеоартрита и улучшения результатов.
Введение
Остеоартрит (ОА) — самая распространенная форма артрита в мире. Его можно разделить на 2 категории: первичный остеоартрит и вторичный остеоартрит. Классически ОА проявляется болью в суставах и потерей функции; тем не менее, это заболевание клинически очень вариабельно и может проявляться просто как бессимптомное случайное проявление разрушительного и навсегда выводящего из строя расстройства.[1] [2] [3]
Этиология
Факторы риска развития ОА включают возраст, женский пол, ожирение, анатомические факторы, мышечную слабость и травмы суставов (занятия / занятия спортом).
Первичный остеоартроз является наиболее частой разновидностью заболевания и диагностируется при отсутствии предрасполагающей травмы или заболевания, но связан с факторами риска, перечисленными выше.
Вторичный остеоартроз возникает при ранее существовавшей аномалии сустава. Предрасполагающие состояния включают травмы или травмы, врожденные заболевания суставов, воспалительный артрит, аваскулярный некроз, инфекционный артрит, болезнь Педжета, остеопетроз, рассекающий остеохондрит, метаболические нарушения (гемохроматоз, болезнь Вильсона), гемоглобинопатию, синдром Элерсфанлоса или синдром Марсфалоса.[4] [5]
Эпидемиология
ОА поражает от 3,3% до 3,6% населения во всем мире. Он вызывает умеренную или тяжелую инвалидность у 43 миллионов человек, что делает его 11-м самым тяжелым заболеванием во всем мире. В Соединенных Штатах, по оценкам, 80% населения старше 65 лет имеют рентгенологические доказательства ОА, хотя только 60% этой подгруппы имеют симптомы. Это связано с тем, что ОА на рентгенограммах встречается как минимум в два раза чаще, чем симптоматический ОА. Следовательно, рентгенологические изменения не доказывают, что ОА является причиной боли в суставах у пациента.В 2011 году было почти 1 миллион госпитализаций по поводу ОА, общая стоимость которых составила почти 15 миллиардов долларов, что сделало его вторым по стоимости заболеванием, наблюдаемым в Соединенных Штатах [1] [3].
Патофизиология
ОА — это заболевание всего сустава, не затрагивающее ткани. Причина остеоартрита — взаимодействие факторов риска (упомянутых выше), механического напряжения и аномальной механики суставов. Комбинация приводит к провоспалительным маркерам и протеазам, которые в конечном итоге опосредуют разрушение суставов.Полный путь, который приводит к разрушению всего сустава, неизвестен.
Обычно самые ранние изменения, возникающие при ОА, происходят на уровне суставного хряща, который вызывает фибрилляцию поверхности, неровности и очаговые эрозии. Эти эрозии в конечном итоге распространяются до кости и постоянно расширяются, охватывая большую часть суставной поверхности. На микроскопическом уровне после повреждения хряща происходит повреждение коллагенового матрикса, в результате чего хондроциты размножаются и образуют кластеры.Происходит фенотипическое изменение в виде гипертрофических хондроцитов, в результате чего хрящевые выросты окостеняют и образуют остеофиты. По мере повреждения большей части коллагенового матрикса хондроциты подвергаются апоптозу. Неправильно минерализованный коллаген вызывает утолщение субхондральной кости; на запущенных стадиях заболевания кисты костей возникают нечасто. Еще реже костные эрозии появляются при эрозивном ОА.
Существует также некоторая степень синовиального воспаления и гипертрофии, хотя это не является провоцирующим фактором, как в случае воспалительного артрита.Также поражаются мягкотканые структуры (связки, суставная капсула, мениски). В конечной стадии ОА присутствуют кристаллы как фосфата кальция, так и дигидрата пирофосфата кальция. Их роль неясна, но считается, что они способствуют синовиальному воспалению. [6] [7] [8]
История и физика
Проявления и прогрессирование ОА сильно различаются от человека к человеку. Триада симптомов ОА — это боль в суставах, скованность и ограничение опорно-двигательного аппарата. Пациенты также могут иметь мышечную слабость и проблемы с равновесием.
Боль обычно связана с активностью и проходит после отдыха. У тех пациентов, у которых болезнь прогрессирует, боль более продолжительная и начинает влиять на повседневную жизнь, в конечном итоге вызывая серьезные ограничения функций. Пациенты также могут испытывать отек костей, деформацию суставов и нестабильность (пациенты жалуются, что сустав «поддается» или «выгибается», что является признаком мышечной слабости).
ОА обычно поражает проксимальные и дистальные межфаланговые суставы, первые запястно-пястные суставы, бедра, колени, первые плюснефаланговые суставы и суставы нижнего шейного и поясничного отделов позвоночника.ОА может быть моноартикулярным или полиартикулярным в предлежании. Суставы могут находиться на разных стадиях прогрессирования заболевания. Типичные результаты обследования при ОА включают увеличение костей, крепитацию, выпоты (невоспалительные) и ограниченный диапазон движений. В линиях суставов может присутствовать болезненность, а при пассивном движении — боль. Классические результаты физикального обследования при ОА кисти включают узлы Гебердена (заднебоковые вздутия суставов DIP), узлы Бушара (заднебоковые опухоли суставов PIP) и «квадрат» у основания большого пальца (первые суставы CMC).
Обследование
Всем пациентам следует провести тщательный сбор анамнеза и физикальное обследование (с целенаправленным обследованием опорно-двигательного аппарата) с некоторыми результатами, кратко изложенными выше. ОА является клиническим диагнозом и может быть диагностирован с уверенностью при наличии следующих признаков: 1) боль, усиливающаяся при физической активности и уменьшающаяся в покое, 2) возраст> 45 лет, 3) утренняя скованность, продолжающаяся менее 30 минут, 4) увеличение костных суставов 5) ограничение диапазона движений. Дифференциальный диагноз должен включать ревматоидный артрит, псориатический артрит, кристаллический артрит, гемохроматоз, бурсит, аваскулярный некроз, тендинит, радикулопатию и другие аномалии мягких тканей.[9] [10]
Анализы крови, такие как общий анализ крови, СОЭ, ревматоидный фактор, ANA, обычно нормальны при ОА, хотя их можно назначить для исключения воспалительного артрита. Если получена синовиальная жидкость, количество лейкоцитов должно быть <2000 / мкл, преимущественно мононуклеарных клеток (невоспалительных), что соответствует диагнозу ОА.
Рентгеновские снимки пораженного сустава могут показать признаки, соответствующие ОА, такие как краевые остеофиты, сужение суставной щели, субхондральный склероз и кисты; однако рентгенологические данные не коррелируют с тяжестью заболевания и могут отсутствовать на ранней стадии заболевания.МРТ обычно не показана при обследовании ОА; тем не менее, он может обнаружить ОА на более ранних стадиях, чем обычные рентгенограммы. Ультразвук также может выявить синовиальное воспаление, выпот и остеофиты, которые могут быть связаны с ОА.
Существует несколько систем классификации для открытого доступа. В общем, они включают влияние на суставы, возраст начала, рентгенологический внешний вид, предполагаемую этиологию (первичная или вторичная) и скорость прогрессирования. Классификация Американского колледжа ревматологии является наиболее широко используемой системой классификации.В настоящее время невозможно предсказать, у каких пациентов разовьется тяжелая форма остеоартрита, а у каких пациентов остановится заболевание на более ранних стадиях.
Лечение / ведение
Цели лечения ОА — минимизировать боль и функциональную потерю. Комплексное лечение заболевания включает немедикаментозную и фармакологическую терапию. Обычно пациентов с легкими симптомами можно лечить с помощью первого, в то время как более запущенные заболевания требуют сочетания обоих.[11] [12] [13]
Основы немедикаментозной терапии включают 1) отказ от действий, усиливающих боль или перегрузку суставов, 2) упражнения для увеличения силы, 3) снижение веса и 4) профессиональную терапию для разгрузки суставов с помощью скоба, шина, трость или костыль. Снижение веса является критически важным вмешательством для людей с избыточным весом и ожирением; каждый фунт потери веса может уменьшить нагрузку на колено в 3-6 раз. Формальная физиотерапия может чрезвычайно помочь пациентам правильно использовать такое оборудование, как трость, а также инструктировать их по упражнениям.Программы упражнений, которые сочетают в себе аэробные тренировки и тренировки с отягощениями, уменьшают боль и улучшают физическое функционирование во многих исследованиях и должны регулярно поощряться врачами. Неправильное положение суставов следует исправлять механическими средствами, такими как регулировка коленного бандажа или ортопедические приспособления.
Фармакотерапия ОА включает пероральные, местные и / или внутрисуставные варианты. Ацетаминофен и пероральные НПВП являются наиболее популярными и доступными вариантами лечения остеоартрита и обычно являются первичным выбором фармакологического лечения.НПВП обычно назначают перорально или местно, и первоначально их следует начинать по мере необходимости, а не по расписанию. Из-за токсичности со стороны желудочно-кишечного тракта, а также побочных эффектов со стороны почек и сердечно-сосудистой системы пероральные НПВП следует применять очень осторожно и под тщательным долгосрочным мониторингом. НПВП для местного применения менее эффективны, чем их пероральные аналоги, но обладают меньшими побочными эффектами со стороны желудочно-кишечного тракта и другими системными побочными эффектами; однако они часто вызывают местное раздражение кожи.
Инъекции в суставы также могут быть эффективным средством лечения ОА, особенно при острой боли.У инъекций глюкокортикоидов есть переменный ответ, и существуют постоянные споры относительно повторных инъекций. Другой вариант — инъекции гиалуроновой кислоты, но их эффективность по сравнению с плацебо также неоднозначна. Примечательно, что пероральные глюкокортикоиды не играют никакой роли.
Дулоксетин обладает умеренной эффективностью при ОА; опиоиды могут быть использованы для тех пациентов, у которых нет адекватной реакции на вышеизложенное и которые не могут быть кандидатами на операцию или вообще отказаться от нее.
Важно отметить, что пациенты сильно различаются по своей реакции на лечение, и при выборе препаратов, которые будут наиболее эффективными, требуется метод проб и ошибок.Для пациентов с остеоартрозом коленного или тазобедренного сустава, которым не удалось применить несколько немедикаментозных и фармакологических методов лечения, следующим вариантом является хирургическое вмешательство. Показатели неудач при замене коленного и тазобедренного суставов довольно низки, и они могут облегчить боль и повысить функциональность. Выбор времени операции является ключом к предсказанию успеха. Очень плохой функциональный статус и значительная мышечная слабость могут не привести к улучшению послеоперационного функционального статуса по сравнению с теми, кто перенес операцию на более ранней стадии заболевания.[14] [15]
Дифференциальный диагноз
Дифференциальный диагноз включает:
Прогноз
Прогноз для пациентов с остеоартритом зависит от того, какие суставы поражены, а также от уровня симптоматики и функциональных нарушений. Некоторые пациенты остаются относительно незатронутыми остеоартритом, в то время как другие могут иметь тяжелую инвалидность. В некоторых случаях операция по замене сустава предлагает лучший долгосрочный результат.
Послеоперационный и реабилитационный уход
Изменение образа жизни — особенно участие в занятиях физическими упражнениями и снижение веса.
Сдерживание и обучение пациентов
Клиническая группа должна объяснить этиологию и патофизиологию артритного процесса и наметить план вмешательства, который будет значительно варьироваться в зависимости от степени патологии, пораженных суставов, уровня дисфункции, возраста пациента. пациент, ожидания в отношении будущей деятельности и возможные терапевтические меры. Необходимо подчеркнуть соблюдение правил приема лекарств, снижения веса и физических упражнений / физиотерапии.
Улучшение результатов команды здравоохранения
Остеоартрит — это хроническое прогрессирующее заболевание, которым страдают миллионы людей пожилого возраста.Это неизлечимое заболевание, которым занимается команда медицинских специалистов, в которую входят терапевт, радиолог, эндокринолог, хирург-ортопед и ревматолог. Медсестра, фармацевт и физиотерапевт также являются неотъемлемыми членами межпрофессиональной медицинской бригады. Оптимальные результаты достигаются только благодаря сплоченной деятельности и общению, охватывающим все медицинские дисциплины. [Уровень 5]
Пациентам с остеоартритом необходимо знать естественную историю болезни и понимать варианты их лечения.Пациентам с ожирением необходимо проконсультироваться с диетологом и записаться на программу упражнений. Данные показывают, что занятия на водной основе могут помочь облегчить симптомы и улучшить функцию суставов; поэтому рекомендуется консультация физиотерапевта. Кроме того, многим из этих пациентов могут быть полезны приспособления для ходьбы. Пациенты, страдающие от боли, должны ознакомиться с типами доступных лекарств и добавок, а также с их потенциальными побочными эффектами. Только путем обучения пациента можно снизить заболеваемость этим заболеванием.[16] [17] [18] [Уровень 5]
Доказательные результаты
Прогноз для пациентов с остеоартритом зависит от пораженного сустава, количества пораженных суставов и степени тяжести. От остеоартрита нет лекарства, и все доступные в настоящее время методы лечения направлены на уменьшение симптомов. Факторы, связанные с быстрым прогрессированием заболевания, включают ожирение, пожилой возраст, множественное поражение суставов и наличие варусной деформации. Пациенты, которым выполняется замена сустава, обычно имеют хороший прогноз с вероятностью успеха более 80%.Однако большинство протезов суставов изнашиваются через 10-15 лет, и требуется повторное хирургическое вмешательство. Также важно, чтобы пациенты проходили предоперационное обследование, поскольку послеоперационные осложнения могут быть серьезными и привести к инвалидности. [19] [20] [21] [Уровень 5]
Дополнительное образование / Вопросы для повторения
Рисунок
Остеоартрит Оперативный снимок, демонстрирующий остеоартроз 1-го плюсневого фалангового сустава. Обратите внимание на дорсально-боковую эрозию и обнаженную субхондральную кость. Предоставлено Марком А.Dreyer, DPM, FACFAS
Ссылки
- 1.
- Bortoluzzi A, Furini F, Scirè CA. Остеоартрит и его лечение — эпидемиология, аспекты питания и факторы окружающей среды. Autoimmun Rev.2018 Ноябрь; 17 (11): 1097-1104. [PubMed: 30213694]
- 2.
- Миллер А., Луцкий К.Ф., Шеарин Дж., Кантлон М., Вулф С., Береджиклиан П.К. Рентгенологические картины артрита лучезапястного и среднего запястья. J Am Acad Orthop Surg Glob Res Rev.2017 Июнь; 1 (3): e017. [Бесплатная статья PMC: PMC6132295] [PubMed: 30211351]
- 3.
- Berenbaum F, Wallace IJ, Lieberman DE, Felson DT. Современные факторы окружающей среды в патогенезе остеоартроза. Nat Rev Rheumatol. 2018 ноя; 14 (11): 674-681. [PubMed: 30209413]
- 4.
- Donahue SW. Принцип Крога для физиологии и патологии опорно-двигательного аппарата. J Musculoskelet Neuronal Interact. 2018 Сентябрь 01; 18 (3): 284-291. [Бесплатная статья PMC: PMC6146200] [PubMed: 30179205]
- 5.
- Кришнан Ю., Гродзинский А.Дж. Заболевания хрящей. Matrix Biol.Октябрь 2018; 71-72: 51-69. [Бесплатная статья PMC: PMC6146013] [PubMed: 29803938]
- 6.
- Stewart HL, Kawcak CE. Важность субхондральной кости в патофизиологии остеоартроза. Front Vet Sci. 2018; 5: 178. [Бесплатная статья PMC: PMC6122109] [PubMed: 30211173]
- 7.
- Loef M, Schoones JW, Kloppenburg M, Ioan-Facsinay A. Жирные кислоты и остеоартрит: разные типы, разные эффекты. Костный сустав позвоночника. 2019 июль; 86 (4): 451-458. [PubMed: 30081198]
- 8.
- Dobson GP, Letson HL, Grant A, McEwen P, Hazratwala K, Wilkinson M, Morris JL. Определение пациента с остеоартрозом: назад в будущее. Хрящевой артроз. 2018 августа; 26 (8): 1003-1007. [PubMed: 29775734]
- 9.
- De Laroche R, Simon E, Suignard N, Williams T., Henry MP, Robin P, Abgral R, Bourhis D, Salaun PY, Dubrana F, Querellou S. ОФЭКТ-КТ в предоперационной оценке остеоартроза коленного сустава. Медицина (Балтимор). 2018 август; 97 (35): e11943.[Бесплатная статья PMC: PMC6393116] [PubMed: 30170388]
- 10.
- Акерман И.Н., Кавка Б., Липпа Дж., Бакнилл А. Возможность внедрения стандартного набора ICHOM для лечения остеоартрита тазобедренного и коленного суставов: оценка смешанных методов в государственные и частные больницы. J Результаты представителя пациента. 2017; 2:32. [Бесплатная статья PMC: PMC6091617] [PubMed: 30148249]
- 11.
- Kriz J, Seegenschmiedt HM, Bartels A, Micke O, Muecke R, Schaefer U, Haverkamp U, Eich HT. Обновленные стратегии лечения доброкачественных заболеваний — исследование моделей оказания помощи немецкой кооперативной группе по доброкачественным заболеваниям.Adv Radiat Oncol. 2018 июль-сентябрь; 3 (3): 240-244. [Бесплатная статья PMC: PMC6127969] [PubMed: 30197936]
- 12.
- di Laura Frattura G, Filardo G, Giunchi D, Fusco A, Zaffagnini S, Candrian C. Риск падений у пациентов с остеоартрозом коленного сустава, подвергающихся тотальной артропластике коленного сустава : Систематический обзор и синтез лучших доказательств. J Orthop. 2018 сентябрь; 15 (3): 903-908. [Бесплатная статья PMC: PMC6115537] [PubMed: 30174378]
- 13.
- Xing D, Wang Q, Yang Z, Hou Y, Zhang W, Chen Y, Lin J.Основанные на фактах руководящие принципы для внутрисуставных инъекций при остеоартрите коленного сустава: формулировка и оценка исследовательских вопросов. Int J Rheum Dis. 2018 августа; 21 (8): 1533-1542. [PubMed: 30146747]
- 14.
- Хили Е.Л., Афолаби Е.К., Льюис М., Эдвардс Дж.Дж., Джордан К.П., Финни А., Джинкс С., Хэй Е.М., Дзедзич К.С. Применение рекомендаций NICE по остеоартриту в первичной медико-санитарной помощи: опрос пожилых людей с болью в суставах. BMC Musculoskelet Disord. 2018 17 августа; 19 (1): 295. [Бесплатная статья PMC: PMC6097435] [PubMed: 30115048]
- 15.
- О’Брайен Дж., Гамильтон К., Уильямс А., Фелл Дж., Малфорд Дж., Чейни М., Ву С., Берд М.Л. Улучшение физической активности, боли и функциональности у пациентов, ожидающих артропластики бедра и колена, путем сочетания целевых тренировок с упражнениями с консультированием по изменению поведения: протокол исследования для рандомизированного контролируемого исследования. Испытания. 2018 7 августа; 19 (1): 425. [Бесплатная статья PMC: PMC6081939] [PubMed: 30086780]
- 16.
- Куинн Р.Х., Мюррей Дж., Пезолд Р., Холл К. Управление остеоартритом бедра.J Am Acad Orthop Surg. 15 октября 2018 г .; 26 (20): e434-e436. [PubMed: 30134309]
- 17.
- Brosseau L, Thevenot O, MacKiddie O, Taki J, Wells GA, Guitard P, Léonard G, Paquet N, Aydin SZ, Toupin-April K, Cavallo S, Moe RH, Shaikh К., Гиффорд В., Лоу Л., Де Ангелис Дж., Шаллвани С.М., Абуруб А.С., Мизусаки Имото А., Рахман П., Альварес Галлардо И.К., Косич М.Б., Остерос Н., Луэ С., Хамасаки Т., Годро Н., Таухид Т.Э., Коппикар С., Кджекен И., Махендира Д., Кенни Г. П., Патерсон Дж., Вестби М., Лаферриер Л., Лонгшан Дж.Рекомендации Оттавской группы по программам, включающим лечебные упражнения для лечения остеоартрита кисти. Clin Rehabil. 2018 ноя; 32 (11): 1449-1471. [PubMed: 29
9]
- 18.
- Гвинн-Джонс Д.П., Грей А.Р., Хаттон Л.Р., Стаут К.М., Эбботт Дж. Х. Результаты и факторы, влияющие на реакцию на индивидуальную междисциплинарную программу управления хроническими заболеваниями при остеоартрите тазобедренного и коленного суставов. J Артропластика. 2018 сентябрь; 33 (9): 2780-2786. [PubMed: 29739632]
- 19.
- Kuijpers MFL, Hannink G, van Steenbergen LN, Schreurs BW.Тотальная артропластика тазобедренного сустава у молодых пациентов в Нидерландах: анализ тенденций> 19 000 первичных замен тазобедренного сустава в Голландском реестре артропластики. J Артропластика. 2018 декабрь; 33 (12): 3704-3711. [PubMed: 30217401]
- 20.
- Лурес Ф. Б., Коррейя В., Рейс Дж. Х., Пирес Э. Альбукерке Р. С., де Паула Мозела А., де Соуза Б. Б., Майя П. В., Барретто Дж. М.. Результаты эндопротезирования коленного сустава при внесуставной деформации. Int Orthop. 2019 сентябрь; 43 (9): 2065-2070. [PubMed: 30215100]
- 21.
- Tashjian RZ, Chalmers PN.Будущие рубежи в артропластике плеча и лечении остеоартрита плеча. Clin Sports Med. Октябрь 2018; 37 (4): 609-630. [PubMed: 30201174]
Что такое плечевой остеоартрит (плечевой артрит)?
Боль и скованность, вызванные остеоартритом плеча, могут влиять на движение руки. Бить по мячу, вынимать посуду из кухонного шкафа или даже чистить зубы может быть болезненно и сложно. Даже умеренный остеоартрит плеча может вызвать хроническую тупую боль или периодические вспышки сильной боли, которые нарушают сон.
Видео об остеоартрозе плеча СохранитьОстеоартроз плеча включает дегенеративные изменения хряща и других структур плечевого сустава. Смотреть: Видео артроз плеча
Остеоартрит плеча может быть обозначен как плечевой остеоартрит или просто артрит плеча. Остеоартрит — наиболее распространенная форма артрита плеча. Воспалительные формы артрита, такие как ревматоидный артрит, аутоиммунное заболевание и подагра, нарушение обмена веществ, имеют схожие симптомы, но встречаются реже.
объявление
Анатомия плечевого (плечевого) сустава и остеоартроз
Чтобы полностью понять артрит плеча, полезно знать анатомию плеча. Плечо состоит из трех костей:
- плечевая кость (плечо)
- лопатка (лопатка)
- ключица (ключица)
См. Анатомию плеча
Плечо имеет 4 сустава — места, где встречаются поверхности двух костей, — но только 2 из этих суставов подвержены артриту и травмам:
Остеоартрит плечевого сустава обычно называют «артритом плеча», и ему посвящена данная статья.Термины «плечо» и «плечевой сустав» будут использоваться как синонимы.
См. Структуру плечевого сустава
В этой статье:
Как остеоартрит плеча вызывает боль
При остеоартрозе плечевой сустав может претерпевать множество изменений. Эти изменения включают:
Поврежденный хрящ
Сильный, скользкий суставной хрящ выстилает поверхность головки плечевой кости и суставной впадины в местах их соприкосновения. Хрящ помогает костям скользить друг относительно друга и действует как буфер, защищающий кости от ударов друг о друга.Суставной хрящ в плечевом суставе, естественно, тоньше, чем в несущих суставах, таких как колени и бедра.
При остеоартрите хрящ поврежден, изношен или иным образом разрушен. Утрата хряща может повлиять на биомеханику плеча. Плечевая кость и гленоид могут натирать друг друга. Трение о кость может вызвать боль в плече.
Костные шпоры и другой избыточный рост кости
Чтобы компенсировать поврежденный хрящ, плечевая кость и гленоид могут производить избыточные клетки.Клетки могут образовывать небольшие зубчатые наросты, называемые остеофитами или костными шпорами. Костные шпоры на головке плечевой кости могут образовывать «козью бороду», которая появляется у основания ее обычно круглой поверхности.
Эти изменения костей могут привести к еще большему трению между костью. Также может быть нарушен диапазон движений плеча.
Поражения костей
Кость под поврежденным хрящом может образовывать доброкачественные (незлокачественные) поражения. Эти поражения представляют собой области, где здоровая костная ткань была заменена аномальной тканью.Поражения костей связаны с болью при остеоартрите. 1 Они не обязательно постоянные.
Воспаление
Тонкая оболочка, окружающая плечевой сустав, называемая синовиальной оболочкой, может воспаляться при остеоартрите.
объявление
Синовиальная оболочка производит и содержит суставную жидкость, которая снабжает сустав питательными веществами. Воспаленная синовиальная оболочка становится толще, а количество и состав выделяемой суставной жидкости могут измениться.Это потенциально болезненное состояние 1 называется синовитом.
Узнайте, как работают синовиальные суставы?
Изменения в других мягких тканях
Когда остеоартрит влияет на механику плеча, могут поражаться и окружающие мягкие ткани. Сухожилия, связки и сумки могут подвергаться чрезмерному растяжению и трению. Воспаление или повреждение этих тканей может быть болезненным побочным эффектом остеоартрита плеча.
Например, когда хрящ в плечевом суставе разрушается, суставное пространство между костями сжимается, что может привести к растяжению близлежащих сухожилий и вызвать тендинит.
Узнайте, что такое хрящ?
Распознавание симптомов артрита плеча может помочь в ранней диагностике и надлежащем лечении. Как правило, если артрит плеча диагностируется и лечится на ранней стадии заболевания, у пациента будет меньше боли и меньше долгосрочных осложнений.
Список литературы
- 1.O’Neill TW, Felson DT. Механизмы боли при остеоартрите (ОА). Curr Osteoporos Rep.2018; 16 (5): 611–616. DOI: 10.1007 / s11914-018-0477-1.
% PDF-1.4 % 268 0 объект > эндобдж xref 268 93 0000000016 00000 н. 0000003138 00000 п. 0000003482 00000 н. 0000003518 00000 н. 0000004119 00000 п. 0000004186 00000 п. 0000004346 00000 п. 0000004490 00000 н. 0000004650 00000 н. 0000004796 00000 н. 0000004980 00000 н. 0000005126 00000 н. 0000005310 00000 п. 0000005456 00000 н. 0000005641 00000 п. 0000005784 00000 н. 0000005942 00000 н. 0000006088 00000 н. 0000006149 00000 н. 0000006186 00000 п. 0000006229 00000 п. 0000006339 00000 н. 0000007721 00000 н. 0000009200 00000 н. 0000010616 00000 п. 0000012079 00000 п. 0000013539 00000 п. 0000013942 00000 п. 0000014398 00000 п. 0000014457 00000 п. 0000014860 00000 п. 0000015622 00000 п. 0000015711 00000 п. 0000016109 00000 п. 0000016670 00000 п. 0000016767 00000 п. 0000017443 00000 п. 0000018150 00000 п. 0000018247 00000 п. 0000018667 00000 п. 0000019269 00000 п. 0000019377 00000 п. 0000020961 00000 п. 0000021102 00000 п. 0000022655 00000 п. 0000024210 00000 п. 0000032384 00000 п. 0000032413 00000 п. 0000096881 00000 п. 0000101268 00000 н. 0000104816 00000 н. 0000105405 00000 н. 0000105458 00000 п. 0000105528 00000 н. 0000105613 00000 п. 0000109090 00000 н. 0000109347 00000 п. 0000109518 00000 п. 0000109545 00000 н. 0000109949 00000 н. 0000113040 00000 н. 0000113363 00000 н. 0000113887 00000 п. 0000119243 00000 н. 0000119282 00000 н. 0000119582 00000 н. 0000120443 00000 н. 0000120569 00000 н. 0000120658 00000 н. Z G0FUl # 2j188͊CHVV MqcSC \ {7n}.Т_ * В ~ + AXX2 + GocTyl & U & l | ݲ 㯪 TɁ. + _ XT) g-An? ̃0RX` * XwuU ۨ ;; 5 bZe-pm. (5+ Ӻu g0
Лечение гленоплечевого артрита | UW Orthopaedics and Sports Medicine, Сиэтл
9000 Артрит плечевого сустава обычно сопровождается ригидностью, связанной с контрактурой и спайками, затрагивающими плечевую капсулу, мышцы манжеты и межсуставно-лопаточный интерфейс.Причины и осложнения шероховатости
Слабость мышц манжеты возникает в результате неиспользования или отказа волокон.Паттерны нестабильности также могут усложнять шероховатость плечевого сустава, такую как задний подвывих, характерный для дегенеративного заболевания суставов и капсулорофической артропатии, или верхний подвывих, характерный для артропатии разрыва манжеты. Многое в этих условиях требует управления!
Возможности неоперативного управления
Поскольку шероховатость плечевого сустава обычно носит незаметный характер и имеет хроническую продолжительность, существует множество возможностей попробовать консервативное лечение.Во многих случаях плечевого артрита механика плеча может быть улучшена с помощью программы контролируемых пациентом, мягких, подвижных и укрепляющих упражнений (см. Домашние упражнения для грубого плеча и Рисунок 1). Важно, чтобы не прикладывались большие крутящие моменты и силы при попытке восстановить движение из-за опасения, что это вызовет обязательное перемещение и ускоренный износ. Нестериодальные противовоспалительные препараты и легкие анальгетики могут быть полезными дополнениями.
Хирургия предназначена для хорошо информированных, мотивированных, готовых к сотрудничеству, достаточно здоровых и социально поддерживаемых пациентов с рефрактерной и функционально значимой шероховатостью плечевого сустава.
Оперативное лечение
Хирургические варианты
Хирургическая реконструкция дает возможность оптимизировать дряблость капсулы и мышечную механику, а также гладкость, размер, форму и ориентацию суставной поверхности. В то время как протезная артропластика является основным хирургическим вариантом, который следует рассматривать, когда сильная боль и функциональная потеря являются результатом плечевого артрита, описаны другие хирургические альтернативы при лечении артрита. Ян Келли (Kelly 1990; Kelly 1994) Беннет и Гербер (Bennett and Gerber 1994) и Томас и др. (Thomas Amstutz и Cracchiolo 1991) недавно рассмотрели некоторые хирургические варианты хирургического лечения ревматоидного плеча.
СиновэктомияРевматоидный артрит и другие воспалительные артропатии вызывают гиперплазию синовиальной ткани и сопутствующие ей симптомы. В 1943 году была опубликована эталонная статья по лечению ревматоидных заболеваний суставов (Smith-Peterson Aufranc and Larson 1943), предлагающая глубокое понимание хирургической помощи ревматоидным пациентам в предпротезную эпоху. Авторы заметили, что операция не всегда была необходимой или желательной, и что операция на суставе сама по себе вряд ли изменит долгосрочное течение болезни для пациента.Когда симптомы со стороны плеча были тяжелыми и стойкими, синовэктомия плеча, бурсэктомия и акромиопластика, казалось, облегчили боль и позволили пациенту улучшить использование пораженной конечности.
Пациентам может быть назначена синовэктомия, если у них хронический рефрактерный синовит. Клинически это проявляется в увеличении плеча с ощущением трясины, что указывает либо на первичную гипертрофию бурсальной сумки, либо на разрыв вращательной манжеты при разгибании.
Артропластика
Исторический обзор
В 1893 году французским хирургом Пеаном была произведена одна из первых замен плечевого сустава на протезирование.(Lugli 1978) Пин был изображен на картине Анри де Тулуз-Лотрека «Операция по трахеотомии». (Bankes and Emery, 1995) Платиновый и резиновый тотальный сустав и проксимальный плечевой имплант были изготовлены для него Дж. Портером Майклсом, дантистом из Парижа, и вставлены Пином 37-летнему пекарю после того, как у него был удален туберкулезный артрит. У пациента увеличилась сила и размах руки. Однако инфекция повторилась. После того, как одна из первых рентгеновских аппаратов зафиксировала подавляющий реактивный процесс, протез был удален через два года после имплантации.
В 1953 году Нир представил вариант замены сломанной головки плечевой кости протезом Vitallium. (Нир, Браун и Маклафлин, 1953 г.) Затем этот протез применялся у пациентов с неровными суставными поверхностями в результате переломов и остеонекроза. (Neer 1955) В 1971 и 1974 годах Нир описал результаты использования этого проксимального плечевого имплантата для пациентов с ревматоидным артритом и остеоартрозом плечевого сустава. (Neer 1971; Neer 1974) В этих статьях Neer также описал использование гленоида из полиэтилена высокой плотности для лечения остеоартрита плечевого сустава.Также в 1974 году Kenmore и соавторы опубликовали краткую статью о разработке полиэтиленового гленоидного лайнера для использования с заменой плечевой кости Neer при лечении дегенеративного заболевания суставов плеча. (Kenmore, MacCartee, and Vitek, 1974; Neer Watson, and Stanton, 1982). Другие ранние описания компонентов артропластики плеча включают протезы из Vitallium, как сообщил Крюгер (Krueger 1951), и акрила, как сообщили Ричард и Рене Джудет. (Ричардс Джудет и Рене 1952)
Первоначальный протез Neer имел три размера, и были добавлены еще два.В начале 1970-х годов конструкция имплантата была изменена, чтобы лучше использовать альтернативу цементной фиксации, и суставная часть была сделана сферической. (Neer 1974) Этот имплант со временем доказал свою универсальность. Первоначально он использовался при острых переломах, но впоследствии было показано, что он эффективен для лечения пациентов с хроническими переломами (Hawkins, Neer, Pianta, et al. 1987; Pritchett and Clark 1987; Rowe and Zarins 1982; Tanner and Cofield 1983). ), остеоартроз (Neer 1974; Zuckerman and Cofield 1986), ревматоидный артрит (Neer 1971; Zuckerman and Cofield 1986), остеонекроз (Cruess 1976; Cruess 1985; Rutherford and Cofield 1987) и ряд более редких форм заболеваний, поражающих плечевой сустав.Ряд других систем плечевых имплантатов включает металлический плечевой компонент, который можно использовать без замены сустава. (Amstutz 1982; Amstutz Sew Hoy Clarke 1981; Amstutz Thomas Kabo et al. 1988; Bateman 1978; Cofield 1986; Cofield 1987; Gristina Romano Kammire et al. 1987; Gristina Webb and Carter 1985). Также были описаны биполярные имплантаты. (Lee and Niemann 1994; Swanson 1984; Swanson deGroot Maupin et al. 1986; Swanson deGroot Swanson Sattel et al. 1989)
Некоторые авторы предположили, что артропластика чашечки может быть удовлетворительной альтернативой протезированию плечевого сустава.(Йонссон 1988; Йонссон Эгунд Келли и др. 1986). Первоначально использовались набедренные чашки (Steffee and Moore 1984), а затем были изготовлены чашки специально для плеча. (Steffee and Moore 1984) Rydholm и Sjogren (Rydholm and Sjogren 1993) описали поверхностную замену головки плечевой кости. В среднем через 4,2 года после операции 72 ревматоидных плеча продемонстрировали значительное улучшение. 25% чашек при последующем наблюдении были незакрепленными. Однако ни расшатывание чашки, ни проксимальная миграция плечевой кости, ни износ центрального сустава, по-видимому, не повлияли на клинический результат.
В качестве имплантатов использовался ряд пластмасс и других более мягких материалов. Swanson разработал имплант головки плечевой кости из силиконовой резины, расширяя концепцию гибких имплантатов в качестве дополнения к резекционной артропластике. (Swanson 1973) По-видимому, этот дизайн использовался только в редких случаях, и для ряда пациентов результаты отсутствуют. Компания Varian сообщила о клинических испытаниях использования чашки Silastic у пациентов с ревматоидным артритом плеча. (Varian 1980). Первые результаты были многообещающими, но в другой серии исследований Спенсера и Скирвинга описан ряд осложнений, и авторы рекомендовали ограниченное использование устройства.(Спенсер и Скирвинг, 1986)
Изоэластичные плечевые имплантаты используются в Европе. (Burri 1985; Cockx Claes Hoogmartens et al. 1983; Tonino and van de Werf 1985)
После этих новаторских усилий было изготовлено множество дополнительных протезов плеча. Некоторые из них были зеркалами имплантатов, используемых Ниром, в том числе протезы St. Georg (Engelbrecht and Stellbrink, 1976), Bechtol (Bechtol, 1976), DANA (Thomas Amstutz, Cracchiolo, 1991), Cofield (Cofield 1986; Cofield 1987) и Моносферический (Gristina Romano Kammire et al.1987; Гристина Уэбб и Картер 1985). Другие конструкции включали невыпадающий блок с шариком в гнезде для замены стабилизирующих функций вращающей манжеты и плечевой капсулы (Beddow and Elloy 1977; Beddow and Elloy 1982; Buechel Pappas and DePalma 1978; Cofield and Stauffer 1977; Coughlin Morris and West 1979). ; Engelbrecht and Heinert 1987; Fenlin 1975; Gerard Leblanc and Rousseau 1973; Gristina and Webb 1982; Kessel and Bayley 1982; Kolbel and Friedebold 1975; Kolbel Rohlmann and Bergmann 1982; Lettin Copeland and Scales 1982; Post 1987; Post 1988; Post and Haskell 1978; Post Haskell and Jablon 1980; Post Jablon Miller et al.1979; Ривз Джоббинс, Доусон и др. 1974; Уэбл и Скорецкий 1977; Zippel 1975). Многие из них включали сложные и обширные прикрепления к лопатке посредством цементирования внутри суставной впадины и с помощью ножек, клиньев, винта и фланцевых болтов. В некоторых конструкциях была изменена конфигурация шара и гнезда — шарнирная часть имплантата прикреплялась к гленоиду. (Ривз Джоббинс, Доусон и др., 1974). Другие включали два блока с шариковыми головками. (Buechel Pappas and DePalma 1978; Gristina and Webb 1982) Энгельбрехт и др. Предложили гемиартропластику с модификацией гленоида путем остеотомии и костного трансплантата для поддержки плечевого протеза.(Engelbrecht and Heinert 1987) Burkhead и Hutton (Burkhead and Hutton 1995) выполнили биологическую шлифовку гленоида в сочетании с гемиартропластикой плечевой кости.
Некоторые конструкции имели капюшон на гленоидном компоненте в попытке предотвратить подвывих плечевой кости вверх, связанный со слабостью или отсутствием вращающей манжеты. (Amstutz 1982; Amstutz Sew Hoy and Clarke 1981; Amstutz Thomas Kabo et al. 1988; Engelbrecht and Stellbrink 1976; Mazas and de la Caffiniere 1982; McElwain and English 1987; Neer Watson and Stanton 1982). (закрытый гленоид) или скованный (шарик в лунке).
Нереентентный протез Mazas и Caffiniére также включал в себя расположенный сверху капюшон на гленоидном компоненте. Из 38 прооперированных плечей 9 развилась нестабильность, а 14 плеч остались жесткими после операции. (Mazas and de la Caffiniere 1982) Третьей ранней системой, включающей компонент с капюшоном, была English-Macnab. Эта система также имеет гленоидный имплантат без выступов и включает пористые врастающие поверхности на гленоидном компоненте и плечевой ножке. (Фалуди и Вейланд, 1983; Макэлвейн и Инглиш, 1987)
Система Neer первоначально включала увеличенные на 200 и 600 процентов гленоиды.Эти компоненты использовались только в 12 из 273 описанных плеч (Neer Watson and Stanton 1982), что позволяет предположить, что потребность в них была довольно редкой. Тотальное эндопротезирование плеча Dana включает в себя компонент с частично натянутым капюшоном, предназначенный для повышения устойчивости плеч при непоправимых разрывах вращательной манжеты плеча. (Amstutz 1982). Моносферическое полное плечо также включает небольшой капюшон на гленоидном компоненте, что придает несколько большую стабильность суставу. (Фукуда Чен Кофилд и др.1988; Гристина Романо Каммире и др. 1987 г.) Лоуренс (Laurence 1991) описал протез с защелкой для артропластики плеча с недостаточной манжетой; чашка крепится к гленоиду и акромиону.
Neer определил многие проблемы реконструкции плеча, включая лечение мальверсии гленоида, цементирование гленоида и проксимальную недостаточность плечевой кости. (Neer Watson and Stanton 1982) Он расширил число диагнозов, которые можно было бы контролировать с помощью протезной реконструкции плеча.Кофилд также был пионером в расширенном применении артропластики плеча с расширенной системой имплантатов. (Cofield 1990) Pearl and Lippitt (Pearl and Lippitt 1994) и Collins et al (Collins Harryman Lippitt et al. 1991) недавно обрисовали в общих чертах многие элементы современной техники артропластики.
В 1980-х годах появился ряд модульных конструкций плечевых компонентов, пытающихся учесть различия в анатомии плечевой кости и пространство, доступное для суставов и диаметров костномозгового канала плечевой кости.Со стороны гленоида некоторые конструкции предлагали безцементную фиксацию с помощью винтов и пористых покрытий на металлической основе к полиэтилену. В 1990-х годах все большее внимание уделяется восстановлению нормальной кинематики с учетом анатомического расположения и ориентации поверхностей плечевого и суставного суставов, усовершенствованным методам балансировки мягких тканей и физиологической стабилизации сустава. Цукерман и Куомо недавно представили обзор показаний и предоперационного планирования суставно-плечевой артропластики.(Zuckerman and Cuomo 1993) Бремс провел обзор эволюции гленоидного компонента. (Brems 1993) Rodosky и Bigliani рассмотрели показания к шлифовке гленоидов. (Родоски и Биглиани 1996)
К сожалению, результаты большинства из десятков тысяч операций по поводу суставно-плечевого артрита недоступны. Это в значительной степени связано с тем, что большинство систем оценки результатов слишком обременительны для большинства хирургов, выполняющих реконструкцию плеча.За 20 лет, прошедших с момента появления артропластики плеча, результаты процедуры были опубликованы для менее чем 2000 случаев, выполненных в этой стране; примерно 5% от общей суммы. Поскольку большинство опубликованных отчетов поступает из центров, где выполняется относительно большое количество этих процедур, было бы чрезвычайно интересно узнать, в какой степени результаты остальных 95% были аналогичными.
Важным недавним достижением является то, что теперь доступны простые и практичные системы, с помощью которых хирурги могут легко документировать состояние своих пациентов до и последовательно после артропластики плеча.(Lippitt Harryman and Matsen 1993; Matsen 1996; Matsen Smith DeBartolo et al. 1996; Richards An Bigliani et al. 1994; Ziegler DeBartolo and Matsen 1995). Эта документация по эффективности лечения позволит сравнить различные подходы к лечению для определенных групп пациентов. . Если данные о более чем 6000 артропластиках плеча, выполняемых каждый год, можно будет собрать, проанализировать и сравнить, хирурги плечевого сустава будут в сильной позиции, чтобы понять и постепенно улучшать эффективность лечения, которое они предлагают своим пациентам.
Милн и Гарцман (Milne and Gartsman 1994) недавно проанализировали стоимость артропластики в 1992-1993 годах в частной практике в Хьюстоне, штат Техас. Они обнаружили, что средняя стоимость гемиартропластики составила 15 656 долларов США, а полного эндопротезирования плеча — 16 606 долларов США. Из этого числа 20% приходилось на хирурга, 75% на больницу, 3% на анестезию и 2% на консультации. 4% пациентов получали компенсацию работникам, 43% получали частную оплату и 53% находились на программе Medicare. Средняя продолжительность пребывания составляла 5 дней с диапазоном от 3 до 14 дней.
Показания к операции
Артропластика плечевого сустава — это сложный с технической точки зрения и мощный инструмент для реконструкции плечевого сустава с артритом. Артропластика плеча показана при соблюдении следующих условий:
- Существует серьезная инвалидность плеча, которая явно связана с потерей нормального плечевого сустава.
Полезно задокументировать как инвалидность, так и деструкцию плечевого сустава, используя стандартные инструменты, такие как простой тест плеча, SF 36, и определенные рентгенологические снимки (см. Рисунки 2 и 3). - Анатомия плеча поддается реконструкции с использованием артропластики плеча
, т.е. имеется достаточный запас костной ткани, мышечной силы и целостности сухожилия для обеспечения функциональной и надежной реконструкции. В определенных ситуациях наличие анатомических недостатков может способствовать гемиартропластике, а не полному плечу. Например, когда суставной кости недостаточно для поддержки гленоидного компонента или когда головка плечевой кости зафиксирована в смещенном вверх положении относительно суставной кости, как при артропатии разрыва манжеты. - Пациент стремится к успеху процедуры, не имеет противопоказаний, понимает ограничения плечевого протеза и имеет достаточную социальную поддержку в послеоперационный период.
Идеальный пациент для протезной артропластики позитивно настроен в сочетании с пониманием того, что артропластика плеча не предназначена для тяжелых или резких толчков, подтягиваний или подъемов, а также для работы над головой. Противопоказаниями считаются активная или недавняя инфекция, отсутствие функции дельтовидной мышцы и плохое общее состояние здоровья.Можно ожидать, что у пациентов с ревматоидным артритом и другими системными заболеваниями общее состояние здоровья и жизнеспособность хуже, чем у пациентов с неосложненным дегенеративным заболеванием суставов. Плохое общее состояние здоровья может уменьшить желательность реконструкции плеча, даже если поражение сустава серьезно. Плохое качество тканей, дефицит манжеты, бугристость, несращение или неправильное соединение, отдаленная инфекция, предыдущая операция на плече, предыдущая травма, курение, употребление наркотиков, значительный паркинсонизм, нейропатическая артропатия, ожирение, зависимость от костылей и нереалистичные ожидания — все это снижает шансы на хороший результат. .Плохое психическое или эмоциональное здоровье может потребовать лечения до того, как будет проведена реконструкция плеча; опять же, рутинное предоперационное использование SF 36 может дать хирургу «предупреждение» о существовании этих условий. - Хирург имеет опыт и подготовлен к выполнению технически безупречной артропластики.
Поскольку реконструкция плеча столь же сложна, как реконструкция бедра или колена, необходим аналогичный тип обучения и количество случаев, прежде чем будет достигнуто мастерство.Согласно Национальному стационарному профилю с октября 1993 г. по сентябрь 1994 г. (HCIA INC 1995), общее количество коленных суставов, выполненных за 12 месяцев в США, составило 211872, в то время как общее количество плечевых суставов было только 5895 (см. Сноску 1). Эти данные показывают, что у хирургов есть только 3% возможности овладеть всем плечом, поскольку они должны овладеть всем коленом. Другими словами, если бы случаи были распределены равномерно, каждый из 16 731 члена AAOS выполнял бы в среднем чуть более одного полного колена в месяц и одного полного плеча каждые три года.
Хирург, выполняющий артропластику плеча, должен владеть анатомией, а также методами безопасного лечения экспозиции, капсульных контрактур, аномалий гленоидной версии патологии манжеты, деформаций плечевой кости и интраоперационных проблем. Хотя приблизительное количество случаев достижения мастерства не определено, признано, что для плечевого сустава, а также для бедра и колена реконструкция «хирург — это метод».
Операционные цели
Артропластика плеча дает хирургу возможность восстановить механику плечевого сустава, силу, стабильность и гладкость.
- Движение восстановлено, и обязательный перевод предотвратил:
- освобождает все спайки и контрактуры на границе плечелопаточного движения (см. Рисунок 4).
- , при установке гладкого плечевого протеза, площадь суставной поверхности которого составляет значительную часть сферы (см. Рисунки 5 и 6).
- , при установке гладкого гленоидного протеза, суставная поверхность которого составляет относительно небольшую часть сферы (см. Рисунок 6).
- удаление блокирующих остеофитов (см. Рисунок 7).
- во избежание переполнения (см. Рисунок 8)
- Стабильность и прочность достигаются за счет:
- нормализует положение и ориентацию поверхности гленоидного и плечевого суставов таким образом, чтобы полный контакт с поверхностью происходил во всем полезном диапазоне движения сустава (см. Рисунок 9). Ballmer et al. (Ballmer Lippitt Romeo et al. 1994) подробно изучили влияние геометрии суставной поверхности компонентов на степень контакта поверхности плечевого сустава.Они обнаружили, что для некоторых коммерчески доступных комбинаций протезов не существовало положения, в котором существовал бы полный поверхностный контакт, тогда как другие предлагали диапазон положений 117 градусов. Они указали, что в диапазоне положений, где существует полный поверхностный контакт, нет возможности упора плечевой кости или окружающих мягких тканей на край суставной впадины. Кроме того, в этом диапазоне площадь контакта стыка максимальна, давление в стыках минимально, а стык обеспечивает максимальную стабильность.И наоборот, за пределами диапазона полного контакта с поверхностью край гленоида может упираться в плечевую кость или мягкую ткань, в результате чего возникает повышенное контактное давление в суставе, что может привести к нестабильности.
- выбирает и позиционирует новую поверхность сустава сустава (см. Рисунки 10 и 11) так, чтобы были доступны эффективные дуги для уравновешивания диапазона общих сил реакции плечевого сустава, с которыми обычно сталкиваются.
- восстанавливает нормальную силу сжатия мышц (см. Рис. 12) путем расслабления, восстановления, балансировки и восстановления мышц манжеты (см. Рис. 13 и 14).
Дельтовидная мышца является наиболее важным двигателем при артропластике плеча.Необходимо поддерживать целостность его происхождения, прикрепления и нервного питания. Этого легче всего добиться, осторожно подойдя к суставу через дельтопекторный промежуток и идентифицируя и защищая подмышечный нерв как спереди-медиально, когда он пересекает подлопаточную мышцу и нижнюю капсулу, так и латерально, когда он выходит из четырехугольного пространства и огибает бугорки на коже. глубокая поверхность дельтовидной мышцы. Реабилитация дельтовидной мышцы имеет решающее значение для активных движений после артропластики.
Механизм вращающей манжеты находится под угрозой при артропластике плеча по нескольким причинам. Надлопаточный нерв, который снабжает надостной и подостной мышцами, подвергается риску во время хирургического освобождения, так как он проходит медиальнее клювовидного отростка, а затем вниз по задней поверхности суставной впадины на 1 см медиальнее суставной губы. Сухожилия манжеты подвергаются риску во время операции, потому что плечевой разрез должен приближаться к месту их прикрепления к бугоркам сверху и сзади. Разрез плечевой кости, выполненный при чрезмерной ретроверсии, может привести к отсоединению манжеты кзади, а разрез, сделанный слишком низко на плечевой кости, может привести к отсоединению манжеты сверху (см. Рис. 15).Избыточная набивка сустава приводит к натяжению манжеты при сведении или повороте руки (см. Рисунок 16). Большинство артропластик плеча выполняется пожилым людям, у которых качество ткани манжеты может быть нарушено не только из-за возрастных изменений, но и из-за неиспользования, вызванного хронической шероховатостью плечевого сустава. Артропластика плеча может быстро восстановить подвижность и гладкость сустава, предъявляя новые значительные требования к вышедшей из употребления ткани манжеты. Таким образом, программа реабилитации и действия пациента после артропластики должны постепенно увеличивать нагрузку на манжету, позволяя ткани со временем затвердеть.
Если дефект манжеты существует во время артропластики, необходимо провести восстановление манжеты до кости при условии, что количество и качество ткани манжеты достаточны для надежного восстановления при физиологическом напряжении с рукой сбоку. Если эти условия не соблюдены, попытки ремонта манжеты могут оказаться нецелесообразными. Если выполняется ремонт манжеты или выполняется фиксация бугорков, реабилитация после артропластики должна быть кардинально изменена, чтобы обеспечить надежное повторное прикрепление механизма манжеты к плечевой кости до того, как будет разрешено активное использование.
- , гарантируя, что капсульные связки не являются ни слишком короткими (в этом случае обязательная трансляция может происходить на границах движения) (см. Рисунок 17), ни слишком слабыми (в этом случае сустав может чрезмерно поворачиваться за пределы положений, в которых мышцы могут стабилизировать головку в розетке).
Эти соображения очень важны. Недавние сообщения (Rodosky and Bigliani 1994; Rodosky and Bigliani 1996; Rodosky Weinstein Pollock et al. 1995) предполагают, что почти одна треть неудач гленоида связана с хронической нестабильностью плечевого сустава после артропластики плеча.
- нормализует положение и ориентацию поверхности гленоидного и плечевого суставов таким образом, чтобы полный контакт с поверхностью происходил во всем полезном диапазоне движения сустава (см. Рисунок 9). Ballmer et al. (Ballmer Lippitt Romeo et al. 1994) подробно изучили влияние геометрии суставной поверхности компонентов на степень контакта поверхности плечевого сустава.Они обнаружили, что для некоторых коммерчески доступных комбинаций протезов не существовало положения, в котором существовал бы полный поверхностный контакт, тогда как другие предлагали диапазон положений 117 градусов. Они указали, что в диапазоне положений, где существует полный поверхностный контакт, нет возможности упора плечевой кости или окружающих мягких тканей на край суставной впадины. Кроме того, в этом диапазоне площадь контакта стыка максимальна, давление в стыках минимально, а стык обеспечивает максимальную стабильность.И наоборот, за пределами диапазона полного контакта с поверхностью край гленоида может упираться в плечевую кость или мягкую ткань, в результате чего возникает повышенное контактное давление в суставе, что может привести к нестабильности.
- Плавность обеспечивает:
- вставка гладких поверхностей суставов протезов
- управление всей шероховатостью интерфейса плечево-лопаточного движения
- выполняет немедленные послеоперационные движения для предотвращения образования нежелательных рубцов (см. Рисунок 18). Раннее послеоперационное движение не только снижает вероятность образования спаек, но и увеличивает эффективность восстановления мягких тканей. (Фрэнк 1996)
Виды артропластики
Обычно используются три уровня артропластики плечевого сустава.Базовый хирургический доступ, балансировка капсулы и удаление остеофитов одинаковы для всех трех:
Не протезная артропластика рассматривается, когда остеофиты и капсульные контрактуры блокируют движение и функцию при наличии конгруэнтного плечевого контакта и достаточного хрящевого пространства на рентгенограммах. Этот вариант особенно желателен для молодых людей, которые планируют возлагать большие нагрузки на плечо .
Ортопедическая гемиартропластика плечевой кости считается при:
- Поверхность плечевого сустава шероховатая, но хрящевая поверхность гленоида не повреждена (см. Сноску 2), а суставная дуга достаточна для стабилизации головки плечевой кости (см. Сноску 3).В этой ситуации существует даже большая потребность в сопоставлении с нормальной анатомией, чем при полной замене плечевого сустава (см. Сноску 4).
- Недостаточно кости для поддержки гленоидного компонента (например, после тяжелой медиальной эрозии гленоида при ревматоидном артрите) (см. Рисунок 19)
- Фиксированное смещение головки плечевой кости вверх относительно гленоида, как при артропатии разрыва манжеты (см. Рисунок 20) или тяжелом ревматоидном артрите (см. Сноску 5).
- В анамнезе имеется инфекция удаленных суставов и / или
- К суставу будут предъявляться большие нагрузки (как при двигательных нарушениях или ожидаемой тяжелой нагрузке от профессионального спорта или пареза нижних конечностей).
Тотальное эндопротезирование плечевого сустава желательно, когда повреждены обе суставные поверхности и когда обе суставные поверхности можно реконструировать.
Недавно в некоторых исследованиях была предпринята попытка сравнить гемиартропластику и полное эндопротезирование плеча. Бойд и др. (Бойд Томас Скотт и др.1990) обнаружил в аналогичном, но несравнимом сравнении серий, что через 44 месяца послеоперационная гемиартропластика и тотальное артропластика плеча дали аналогичные результаты с точки зрения функционального улучшения. Облегчение боли, диапазон движений и удовлетворенность пациентов были лучше при тотальном артропластике плеча, чем при гемиартропластике у ревматоидных пациентов. Прогрессивное расшатывание гленоида было обнаружено в 12% случаев тотального эндопротезирования плеча, но не было отмечено корреляции с уменьшением боли или диапазоном движений.
В недавней статье Rodosky и Bigliani (Rodosky and Bigliani, 1996) рассмотрели показания к шлифовке гленоидов.Они отметили, что на раннем этапе истории артропластики плеча было признано, что при значительном поражении гленоида отмечались проблемы с чрезмерным ходом протезной головки. Цели вставки гленоидного протеза заключались в том, чтобы обеспечить лучшую точку опоры и, следовательно, лучшую прочность и большую стабильность (Neer 1985) наряду с уменьшением трения и устранением «боли в суставной впадине». (Rodosky and Bigliani 1996) Другие потенциальные преимущества гленоидного компонента включают предотвращение прогрессирующей эрозии гленоида, наблюдаемой при лечении артрита или переломов с помощью только протезирования проксимального отдела плечевой кости.(Bigliani Flatow McCluskey et al. 1991; Compito Self and Bigliani 1994; Moeckel Dines Warren et al. 1992)
На данный момент литература, сравнивающая гемиартропластику и тотальное артропластику плеча, кажется, отдает предпочтение первой, когда артрит и недостаточность манжеты сосуществуют (Arntz Jackins and Matsen 1991; Arntz Jackins and Matsen 1993; Brownlee and Cofield 1986; Codd Pollock and Flatow 1994; Cofield 1994; Cofield 1994 ; Фенлин Фриман и Аллардайс 1995; Филд Зубински Дайнс и др. 1995; Кечеле Басмания Вирт и др.1995; Marmor 1977; Pollock Deliz McIlveen et al. 1992), а последний — при остеоартрите и ревматоидном артрите, когда манжета не повреждена. (Белл и Гшвенд 1986; Бойд Томас Скотт и др. 1990; Клейтон Ферлик и Джефферс 1982; Кофилд Франкл и Цукерман 1993; Гшвенд 1988; Нир 1985; Нир 1990; Нир Уотсон и Стэнтон 1982; Петерссон 1986b; Поллок Хиггис Кодд и др. 1995). Признано, что сильно разрушенная суставная кость не может поддерживать суставной протез. (Нир 1985; Нир 1990; Нир Уотсон и Стэнтон 1982)
Выбор протезаЖелаемые характеристики суставного протеза
- Такая тонкость, как структурные свойства, позволит свести к минимуму забивание стыков (см. Рисунок 8).По этой причине все полиэтиленовые компоненты имеют преимущество, поскольку металлическая основа занимает необходимое место в стыке.
- Поддерживается непосредственно костью (см. Рис. 21 и рис. 11), чтобы избежать растрескивания тонкой цементной оболочки (см. Сноску 6). Недавно была признана высокая частота выхода из строя компонентов суставного сустава с металлической опорой. (Rodosky and Bigliani 1994; Rodosky and Bigliani 1996; Rodosky Weinstein Pollock et al. 1995). Сохранение субхондральной кости и использование всех полиэтиленовых компонентов приводит к схемам нагрузки, наиболее похожим на те, которые встречаются в нормальном гленоиде, тогда как компоненты с металлической подложкой приводят к высокие нефизиологические стрессы (Friedman LaBerge Dooley et al.1992). Контакт кости с протезом должен быть оптимизирован за счет соответствующей конструкции, размеров и подготовки кости. Обработка кости произвольной рукой слишком ненадежна, чтобы обеспечить оптимальную стабильность без использования цемента в обычном порядке (см. Рисунок 21). Направляющие для сверла могут гарантировать, что система фиксации достигает желаемого отношения к подготовленной поверхности гленоида и сводит к минимуму количество удаляемой кости.
- Фиксация кпереди и кзади от меридиана для предотвращения переднего и заднего раскачивания или «отрыва» во время эксцентрической нагрузки (см. Рисунок 22).
- Фиксация, которая сохраняет костный материал и сводит к минимуму потребность в цементе.
- Соответствующая площадь суставной поверхности (Ballmer Lippitt Romeo et al. 1994) и диаметр кривизны относительно плечевого протеза (см. Рисунки 6, 23, 24, 25 и 26 и сноску 7.
- Оптимальный диаметр кривизны суставной поверхности относительно плечевой кости. Harryman et al. (Harryman Sidles Clark et al. 1990; Matsen Lippitt Sidles et al. 1994) продемонстрировали перемещение плечевой кости в нормальных плечах при пассивном движении.Friedman et al (Friedman 1992) использовали рентгенографическую технику для измерения переднезаднего трансляции у 13 пациентов с тотальным артропластом плеча Neer или Cofield (у каждого из которых диаметры кривизны гленоидной и плечевой поверхностей были равны). Они измерили в среднем 4 (диапазон от 0 до 12) мм заднего смещения между горизонтальным возвышением в -30 ° (задней) плоскости и горизонтальным возвышением в 60 ° (передней) плоскости. Наряду с Матсеном и др. (Матсен Липпитт Сидлс и др.1994), они указали, что этот перенос может способствовать ослаблению или асимметричному износу (см. Рисунки 23-25), как показано Collins et al. (Collins Tencer Sidles et al. 1992) Такая тенденция к нагружению обода может быть уменьшена, если есть небольшое диаметральное несоответствие между плечевой костью и гленоидом (см. Рисунки 23-26).
- Предел текучести, достаточный для предполагаемых условий нагрузки (см. Рисунки 27 и 28).
- Нормальная ориентация по отношению к лопатке (см. Сноску 8).
Желаемые характеристики плечевого протеза
- Максимально увеличивает процент сферы, представленной площадью суставной поверхности плечевой кости (см. Рисунки 4 и 5) (Ballmer Lippitt Romeo et al. 1994).
- Позволяет позиционировать суставную поверхность плечевой кости в анатомическом положении и ориентации.
- Обеспечивает надежную фиксацию плечевой кости с сохранением запаса плечевой кости (см. Сноску 9).
Если компонент запрессован в костномозговой канал, хирург должен осознавать ограничения, которые это накладывает на положение протезов.Баллмер и др. (Ballmer Sidles Lippitt et al. 1993; Matsen Lippitt Sidles et al. 1994) указали, что в ситуации прессовой посадки канал, а не разрез шеи, становится основным фактором, определяющим медиально-латеральное переднезаднее сгибание. разгибание и варусно-вальгусное положение компонента. Фактически, при плотной посадке канала остаются только две из шести возможных степеней свободы: высота компонента и версия компонента. Компоненты канального фитинга обычно вставляются после расширения канала до необходимой глубины и диаметра, который хирург считает безопасным и плотным.Ось этого расширенного проксимального плечевого канала является «ортопедической осью» плечевой кости (см. Рисунок 9). Опять же, значение этой оси состоит в том, что она определяет большую часть позиционной геометрии плечевого компонента, прижимаемого к ней (см. Сноску 10).
Предпочитаемая хирургическая техника
Стандартизированные предоперационные рентгенограммы получают, чтобы выявить качество и ориентацию суставной кости, а также размер и конфигурацию плечевой кости до того места, где будет располагаться кончик плечевого протеза (см. Рисунки 2 и 3).Нанесение разрезов и имплантатов на предоперационные рентгенограммы с использованием шаблонов производителя помогает хирургу определить, где должны быть расположены плечевой и суставной компоненты, и можно ли ожидать каких-либо конкретных проблем с их размещением. Есть ли значительная эрозия гленоида или измененная версия? Есть ли потенциально сбивающие с толку гленоидные остеофиты? Достаточно ли кости для поддержки суставного компонента? Каков радиус поверхности плечевого сустава? Плечевой канал прямой? Какой это размер? Какое положение бугорков по отношению к каналу и суставной поверхности? Сколько плечевой кости нужно иссекать? Есть ли другие серьезные аномалии костной структуры, которые могут изменить процедуру? В компонентах с прессовой посадкой будет ли костномозговое пространство соответствовать размеру и форме стержня и тела протеза без риска перелома?
После блокады плечевого сплетения или общей анестезии пациента укладывают в положение шезлонга грудной клеткой вверх под углом 30 градусов.Плечо находится недалеко от края операционного стола, поэтому его можно свободно перемещать во всем диапазоне движений. Анестезиолог располагается сбоку от шеи на стороне, противоположной оперируемому плечу. Тщательная обработка двойной кожи включает всю руку и переднюю четверть спереди и сзади. Драпировка позволяет получить доступ ко всей ключице лопатки и плечевой кости.
Кожный разрез делается над дельтовидно-грудной бороздой по линии, соединяющей середину ключицы со средней точкой латеральной плечевой кости и пересекающей клювовидный отросток (см. Рисунок 30).Дельтопекторный промежуток развит медиальнее головной вены, сохраняя ее основные притоки от дельтовидной мышцы (см. Рисунок 31). Ни проксимально, ни дистально отслойка дельтовидной мышцы не требуется. Надрез ключично-грудной фасции на латеральном крае соединенного сухожилия до коракоакромиальной связки, но не через нее, обеспечивает доступ к межсуставному интерфейсу плечево-лопаточного движения (см. Рисунок 4). Все спайки в этом интерфейсе лизируются от подмышечного нерва медиально до подмышечного нерва, когда он выходит из четырехугольного пространства кзади латерально.Burkhead и др. (Burkhead Scheinberg and Box 1992) недавно представили превосходный обзор хирургической анатомии этого нерва.
Подлопаточная мышца надрезается в месте ее прикрепления к малому бугорку вместе с подлежащей капсулой (см. Рисунок 32). Этот метод отслоения максимизирует возможность сильного восстановления, поскольку, как указывают Хинтон и др. (Hinton Parker Drez и др., 1994), нижние 40% живота подлопаточной мышцы простираются полностью до кости, а не вставляются в качестве фиксатора. сухожилие.Затем выполняется отпускание на 360 градусов сухожилия подлопаточной мышцы, гарантируя, что оно свободно перемещается по отношению к гленоиду, коракоиду, клювовидным мышцам, подмышечному нерву и нижней капсуле (см. Рисунки 13 и 14).
Подготовка плечевой кости — это следующий шаг в артропластике. Головка плечевой кости обнажается вперед путем плавного вращения наружу и небольшого разгибания. Особая осторожность проявляется у пожилых пациентов и пациентов с ревматоидным артритом или другими причинами хрупкости костей.Препятствием для осторожного вращения наружу может быть невыпущенная передняя капсула или задние остеофиты (см. Рисунок 33).
Остеотомия плечевой кости требует внимания к деталям. Хотя степень ретроверсии часто составляет около тридцати пяти градусов, она может варьироваться от десяти до пятидесяти. Идеальный разрез плечевой кости — это такой разрез, который позволяет позиционировать суставную поверхность протеза плечевой кости в анатомическом положении. Плоскость разреза должна проходить непосредственно внутри вставки вращающей манжеты до бугорка, резецируя суставную поверхность плечевой кости, не повреждая вставку манжеты (см. Рисунки 34 и 35).При дегенеративном заболевании суставов видимая суставная поверхность может не дать точного определения плоскости резекции головки плечевой кости. Угол разреза относительно диафиза плечевой кости должен совпадать с углом используемого протеза — часто около 45 градусов. Количество подлежащей резекции плечевой кости сравнивается для различных вариантов протезирования (см. Рисунок 8).
После остеотомии плечевой кости хирург может получить представление об объеме сустава, остающемся для компонентов суставной кости и головки плечевой кости, нажав пальцем на шейку плечевой кости в сторону.Этот шаг помогает определить необходимость дальнейшего высвобождения мягких тканей. Если капсула настолько плотная, что не поместится даже самая маленькая головка, требуется большее высвобождение (см. Рис. 36). Дальнейшее отсечение плечевой кости невозможно, поскольку головка плечевой кости уже была резецирована при введении манжеты, и дальнейшая резекция поставит под угрозу это важное прикрепление.
При смещении проксимального отдела плечевой кости медиально в сустав пальпируется вращающая манжета, чтобы убедиться в ее целостности.Если выявляется исправимый дефект через качественную ткань манжеты, втянутое сухожилие мобилизуют, чтобы оно достигло бугорка без чрезмерного напряжения с компонентами артропластики на месте и рукой сбоку (см. Рисунок 37).
Тем не менее, в этом случае признаются два потенциальных недостатка ремонта манжеты:
- При повреждении сухожилия манжета сжимает плечевой сустав и
- Ремонт манжеты изменяет послеоперационную реабилитацию с активного на пассивное движение до тех пор, пока сухожилие не заживет.
Медуллярный канал плечевой кости расширяют, начиная с латеральной точки на поверхности разреза сразу за двуглавой бороздой (см. Рисунок 38). Начиная с расширителя малого диаметра, расширение продолжается до диаметра, соответствующего компоненту, с небольшим вальгусным смещением и при одновременной защите двуглавой мышцы и манжеты (см. Рисунок 39). Для протезов с плотной посадкой стержней медуллярное развертывание продолжается до тех пор, пока не будет достигнута плотная посадка. Эта прессовая посадка ограничивает степень свободы при размещении плечевого компонента (см. Рисунок 40).При необходимости в бугристости делают прорези для размещения ребер и горловины компонента (см. Рисунок 41). Прорезь для бокового плавника должна быть позади двуглавой бороздки. Тело пробного компонента вставляется так, чтобы шейка протеза находилась по центру шейки костной кости плечевой кости. Пробный компонент используется в качестве руководства для удаления остеофитов вокруг шейки плечевой кости (см. Рис. 7). В идеале горизонтальные и вертикальные расстояния между бугристостью и суставной поверхностью должны быть нормализованы (см. Рисунок 42).
Путем размещения различных пробных головок плечевой кости хирург может выбрать размер, который допускает внутреннее вращение отведенной руки на 70 градусов (тест «пугало») и 15 мм смещения на тесте с задним выдвижным ящиком (см. Рисунок 43). Эти два параметра указывают на слабость задней капсулы, которая обычно необходима для достижения удовлетворительного диапазона движений. Для достижения этой слабости может потребоваться глобальное высвобождение перигленоида капсулы (см. Рис. 36 и рис. 44). Однако при дегенеративном заболевании суставов предоперационный задний подвывих обычно устраняет необходимость в выпуске задней капсулы.Выявлена важная взаимосвязь между положением плечевого компонента и дряблостью капсулы (см. Рис. 45).
Препарирование гленоида
Точная подготовка суставной кости требует отличного хирургического воздействия, которое возникает в результате иссечения головки плечевой кости и остеофита и соответствующего высвобождения капсулы.
Цели суставной части артропластики:
- Нормализованная ориентация гленоида
- Прямая опора детали точно очерченной костью
- Надежная фиксация и
- Предотвращение переполнения (см. Рисунок 8).
Ориентация гленоида определяется в терминах центральной линии гленоида: линии, перпендикулярной центру нормально ориентированной поверхности гленоида. Хирург, выполняющий артропластику плеча, должен попрактиковаться в проверке ориентиров для нормальной центральной линии гленоида путем сверления отверстий, перпендикулярных суставной поверхности нормальных трупных лопаток, и наблюдения за их выходом в постоянном месте непосредственно медиальнее передней шейки лопатки: «центральная точка» (см. рисунок 46). Это пятно находится между верхней и нижней ножками тела лопатки по мере приближения к шее.После того, как капсульное высвобождение было выполнено во время операции, эту центральную точку можно пальпировать на латеральном протяжении подлопаточной ямки. Поскольку на расположение этой центральной точки не влияет артрит, она имеет большое значение для нормализации ориентации искаженного суставного сустава лица. Это особенно полезно при коррекции задней поверхности суставной поверхности, которая обычно возникает в результате эрозии задней поверхности при дегенеративном заболевании суставов.
Указательный палец определяет центральную точку на передней шейке лопатки, в то время как отверстие просверливается от центра суставной поверхности к ней (см. Рисунок 10).Ориентация поверхности гленоида нормализуется с помощью сферической развертки с направляющим штифтом, вставленным вдоль просверленного отверстия центральной линии гленоида (см. Рисунок 11). Правильное расположение ретракторов облегчает это расширение (см. Рисунок 47). Этой техники обычно достаточно для лечения задней эрозии; Пересадка задней гленоидной кости (см. рис. 48) требуется редко. Если есть причины не вставлять гленоидный компонент, это нормализующее рассверливание обеспечивает отличную непротезную гленоидную пластику.
После того, как рассверливание завершено, отверстие центральной линии гленоида и расширенная поверхность гленоида могут использоваться для точного ориентирования направителя сверла для выполнения дополнительных отверстий фиксации в соответствии с требованиями конкретной конструкции гленоидного компонента. Каждое отверстие проверяется, чтобы определить, проникает ли оно в лопатку на своей глубине. Проникающие отверстия заделываются, но цемент не находится под давлением.
Выбирается гленоидный компонент, который покрывает максимальный объем подготовленной поверхности гленоида с минимальным выступом.Качество препарирования суставной кости проверяется путем введения пробной части суставной кости и обеспечения того, чтобы он не раскачивался, даже когда палец хирурга прикладывает эксцентрическую нагрузку к ободу.
После орошения распылением воды отверстия очищаются и сушатся струей стерильного газа CO2 (Innovative Surgical Devices Stillwater MN 55082). В каждое отверстие шприцем с большим наконечником вводится небольшое количество цемента. Отверстия, которые не проникают в лопатку, можно надавить с помощью шприца.На костную поверхность гленоида цемент не накладывается; если задняя часть гленоидного компонента совпадает с подготовленной костной поверхностью, нет никакого преимущества в том, что промежуточный слой цемента может разрушиться и сместиться, оставляя суставной компонент относительно без опоры. Контакт между точно очерченной костью и полиэтиленом («костная основа» в отличие от металлической основы) обеспечивает оптимальный механизм передачи нагрузки (см. Рисунок 21). После того, как гленоидный компонент прижат к месту, проверяется отсутствие остаточного цемента в заднем плече.
Установка тела плечевой кости — следующий этап артропластики. Перед установкой тела хирург накладывает по крайней мере шесть швов нерассасывающейся нитью № 2 на безопасную кость в передней части шейки плечевой кости для последующего прикрепления сухожилия подлопаточной мышцы (см. Рис. 49). Перед установкой окончательного плечевого компонента необходимо проверить окончательную балансировку мягких тканей.
Эндопротезирование плеча со сбалансированными мягкими тканями должно позволить:
- 70 градусов внутреннего вращения руки, поднятой в коронарной плоскости (тест «пугало»)
- Задний подвывих головки плечевой кости 15 мм по тесту заднего выдвижного ящика
- 140 градусов возвышения и
- Около 40 градусов наружной ротации неподнятой руки с подлопаточной мышцей (см. Рисунок 43).Более плотное плечо не только будет иметь ограниченный диапазон движений, но также может бросить вызов вращающей манжете (см. Рис. 16) и способствовать обязательному перемещению при крайних значениях движения с результирующей нагрузкой на обод, что может привести к ослаблению гленоида и деформации компонентов (см. Рис. 22). Некоторые системы компонентов спроектированы так, чтобы допускать небольшое перемещение до того, как произойдет нагрузка на обод (см. Рисунки 23-25).
Затем плечевой компонент вставляется в подготовленный проксимальный отдел плечевой кости. Версия по высоте и крепление тщательно проверяются.Если достаточная стабильность протеза в кости не достигается с помощью плотной посадки костного трансплантата или цемента, может быть использован костный трансплантат.
Перед закрытием рану тщательно осматривают на предмет мусора. Сустав подвергают полной амплитуде движений, чтобы убедиться в плавности и отсутствии нежелательного контакта, например, между медиальной плечевой костью и нижним гленоидом («угол Пуха»). Рана дренирована. Подлопаточная мышца надежно фиксируется на шейке плечевой кости, так что неподнятая рука может быть повернута наружу на 40 градусов (см. Рисунок 50).Если требуется дополнительная длина подлопаточной мышцы, может быть выполнена «Z-пластика», хотя это снижает прочность сухожилия. Рана послойно ушита. Простые узловые кожные швы предпочтительны, когда ожидается значительный дренаж или когда может быть нарушено заживление ран (например, у человека, принимающего кортикостероиды или с тонкой ревматоидной кожей).
Сноски
Footnote 1: Подобные данные представлены Madhok et al (Madhok Lewallen and Wallrichs, 1993), которые проанализировали тенденции использования эндопротезирования верхних конечностей в клинике Mayo Clinic с 1972 по 1990 годы.
Footnote 2: Суставный хрящ оценивается с помощью предоперационных рентгенограмм и во время операции путем осмотра и пальпации, а также путем прослушивания звука при ударе маленьким тупым элеватором: тонкий хрящ или голая кость заставят элеватор звенеть, в то время как хрящ нормальный даст только унылый звук.
Footnote 3: Часто при дегенеративном заболевании суставов и артропатии с капсулоррафией происходит эрозия задней половины суставной впадины, что лишает плечо эффективной суставной дуги (см. Рисунок 51).Таким образом, даже при наличии превосходного суставного хряща на передней половине гленоида, гемиартропластика плечевой кости не может быть стабильной без этой задней суставной губы.
Footnote 4: Целью гемиартропластики является восстановление суставной поверхности плечевой кости до ее нормального положения и конфигурации. Поскольку суставной сустав не заменяется, размер радиуса и ориентация поверхности протезного плечевого сустава должны совпадать с исходной биологической головкой плечевой кости.При необходимости детали нормальной анатомии головки плечевой кости пациента можно лучше всего получить по рентгенограммам противоположного плеча.
Footnote 5: Гемиартропластика плечевой кости может быть стабилизирована при артропатии разрыва манжеты, даже если верхняя губа суставной впадины размыта из-за подвывиха верхней плечевой кости. В этой ситуации протез головки плечевой кости захватывается вертлужной впадиной, состоящей из эродированного верхнего гленоида, коракоида, коракоакромиальной связки и акромиона, при условии, что эти структуры не были принесены в жертву акромиопластике.И снова очень важно, чтобы хирург не повредил эту лунку, жертвуя передним акромионом или коракоакромиальной связкой; в противном случае головка плечевой кости может быть дестабилизирована в передневерхнем направлении.
При гемиартропластике при артропатии разрыва манжеты нижняя поверхность «вертлужной впадины» коракоакромиальной дуги обычно гладко отполирована с постоянным радиусом кривизны. Протезная суставная поверхность плечевой кости и бугорки должны обеспечивать гладкую конгруэнтную поверхность для сопряжения с этой дугой.Достижение этой цели требует внимания к выбору и расположению плечевого компонента, а также к моделированию бугорков. Лучшим выбором является плечевой протез, который повторяет размер и положение иссеченной головки плечевой кости. Большая гладкая контактная поверхность сустава, достигнутая в этой процедуре, по-видимому, является ответственной за ее успех в восстановлении комфорта и функции при сложной проблеме артропатии разрыва манжеты.
Footnote 6: Чтобы гленоид стабилизировал головку плечевой кости от поперечных нагрузок, он должен хорошо поддерживаться костью под ним.Клинические наблюдения показывают, что первичный механизм расшатывания гленоида происходит через механизм «лошадки-качалки» при приложении эксцентрических нагрузок. В серии из 10 гленоидов трупа авторы изучили влияние препарирования суставной кости на стабильность неклинического гленоидного компонента толщиной 3 мм с диаметром кривизны 60 мм на поверхности, прилегающей к кости. (Matsen Lippitt Sidles et al. 1994). Чтобы подчеркнуть эффект подготовки поверхности гленоида, компонент прикрепляли к костному гленоиду с помощью только одного гибкого центрального штифта без цемента.Компонент был нагружен эксцентрической силой 200 Ньютонов, приложенной под углом 14 градусов к центральной линии гленоида. Пока компонент был нагружен, колебание компонента по отношению к кости, а также деформация или деформация компонента измерялись с помощью датчиков смещения.
Стабильность компонента измеряли последовательно после трех различных препаратов гленоида:
- Кюретаж суставного хряща
- Тщательная обработка кости вручную для соответствия задней части детали и
- Препарирование с использованием развертки с диаметром кривизны 60 мм, центрированной в отверстии по центральной линии гленоида.Сферическое развертывание резко уменьшило как колебание, так и деформацию суставного компонента при эксцентрической нагрузке по сравнению с двумя другими методами препарирования кости (см. Рисунок 21). Вероятно, что еще больший прирост стабильности будет наблюдаться при концентрическом расширении деформированного костного гленоида, такого как при дегенеративном заболевании суставов. Это исследование демонстрирует, что точное контурирование кости, подходящее для задней части суставного компонента, обеспечивает отличную поддержку протеза даже без потенциальных преимуществ фиксации с использованием нескольких штифтов, килей, цемента, винтов или врастания ткани.
Сферическое развертывание по средней линии анатомического сустава имеет два важных преимущества:
- Нормализует суставной вариант и
- Обеспечивает «костную заднюю» поддержку суставного компонента с возможностью оптимальной стабильности и передачи нагрузки без использования металлической основы.
Footnote 7: Артропластика плечевого сустава дает хирургу возможность контролировать форму вогнутости протезного сустава. Глубина гленоидной вогнутости связана с размерами поверхности гленоида (верхняя-нижняя и передне-задняя ширина) и радиусом набора кривизны.При заданном радиусе кривизны поверхности стыка более крупные компоненты оказываются глубже более мелких. Для данного размера суставной впадины компоненты с меньшим радиусом кривизны более глубокие, чем компоненты с большим радиусом кривизны суставной поверхности.
Если радиусы искривления суставной впадины и плечевой кости равны, головка удерживается точно в центре за счет сжатия вогнутости; Никакое перемещение не может произойти, если головка плечевой кости не выйдет из ямки (см. рисунок 53). Хотя это плотное прилегание обеспечивает отличную стабильность, оно имеет потенциальный недостаток, заключающийся в том, что смещающие нагрузки, прикладываемые к плечевой кости, будут полностью передаваться на гленоид, а затем на границу между суставами и костью.В биологическом гленоиде податливость суставного хряща и суставной губы обеспечивает амортизацию этих поперечных смещающих нагрузок. Поскольку полиэтилен намного жестче, чем хрящ и верхняя губа, такая амортизация отсутствует при эндопротезировании суставов. Таким образом, фиксация гленоида подвержена риску значительных пиковых нагрузок, когда суставные поверхности гленоида и плечевого сустава полностью совпадают.
Некоторая степень поглощения удара может быть обеспечена за счет небольшого несоответствия между радиусами кривизны плечевой кости и суставной впадины, а гленоид немного больше.Это допускает некоторый сдвиг до того, как головка плечевой кости должна выйти из ямки (гленоидорамма становится скорее буквой U, чем буквой V) (см. Рисунок 26). Однако это также является компромиссом, поскольку степень несоответствия уменьшает площадь контакта и увеличивает контактное давление с потенциальным риском разрушения полиэтилена. В модели конечных элементов с использованием обычного полиэтилена площадь поверхности контакта с грузом типичной массы тела 625 ньютонов (140 фунтов) должна была резко уменьшаться с увеличением степени радиального несоответствия (см. Рисунок 40).Это уменьшение площади контакта вызывает соответствующее увеличение контактных напряжений (см. Рисунок 28). Для нагрузок в 625 Ньютонов контактное напряжение превышает прогнозируемый предел текучести для обычного полиэтилена, когда радиальное несоответствие превышает 3,0 мм.
Footnote 8: Простое исследование трупа продемонстрировало практический метод нормализации ориентации гленоида. Центр лица гленоида располагался в каждой из десяти нормальных лопаток трупа. Затем вставляли сверло перпендикулярно лицу, начиная с центра гленоида.В каждом случае сверло выходило из передней части шейки гленоида на латеральной стороне подлопаточной ямки в точке на полпути между верхней и нижней ножкой лопатки (см. Рис. 46). Это место известно как «центральная точка». Эта точка легко пальпируется при артропластике после того, как было выполнено освобождение передней капсулы (см. Рисунок 10). Линия, соединяющая его с центром лица гленоида, является нормализованной центральной линией гленоида. Ориентация протезного гленоида по этой нормализованной центральной линии гленоида позволяет хирургу исправить патологический вариант гленоида, который часто встречается при дегенеративном заболевании суставов и других состояниях, требующих артропластики плеча (см. Рисунок 11).
Footnote 9: Хорошая посадка и заполнение плечевой кости часто могут обеспечить надежную фиксацию без цемента, но пресс-фитинг действительно увеличивает риск перелома плечевой кости. Вопрос о том, нужно ли пломбировать костномозговой канал, чтобы предотвратить попадание остатков полиэтилена, остается теоретическим вопросом.
Footnote 10: Используя эту ось в качестве ориентира, были измерены несколько геометрических параметров десяти трупных плечевых костей в возрасте от 37 до 78 лет (в среднем 60 лет).Результаты показаны в Таблице 16-19.
Для компонентов, которые плотно прилегают к костномозговому каналу, изменения в плечевой версии должны происходить вокруг ортопедической оси. Это не дает большой свободы в версии, если требуется оптимизировать суставную поверхность плечевой кости (см. Рисунок 40). По этой причине, а также из-за того, что центр вращения головы находится близко к ортопедической оси, натяжение мягких тканей существенно не изменяется в результате изменений в плечевой версии (ситуация сильно отличается от ситуации, возникающей в бедре, где центр вращения удалена от костномозговой оси стержня).Баллмер и др. (Ballmer Sidles Lippitt и др., 1993) обнаружили, что изменение комбинированной длины головы / шеи только на 2 миллиметра может быть достигнуто путем изменения версии протеза с прессовой посадкой в канале.
Цукерман (Zuckerman 1996) сравнил возмещение больничных расходов по программе Medicare для DRG 491 (артропластика плеча) и обнаружил, что общий диапазон колеблется от 4699 до 9856 долларов со средним значением для городских районов 6906 долларов и 5198 долларов для сельских районов. Он обнаружил, что стоимость компонентов плечевой кости колеблется от 950 до 2250 долларов, в то время как стоимость гленоидных компонентов колеблется от 520 до 1250 долларов.Суммарные плечевые системы варьировались от 1470 до 2900 долларов. Таким образом, если бы наименее дорогостоящая система имплантата использовалась в месте с наибольшим возмещением DRG, она составила бы 1470 долларов США / 9856 долларов США или 15% возмещения больничных расходов. С другой стороны, если бы использовался самый дорогой имплантат при наименьшем возмещении DRG, он составил бы 2900 долл. США / 4699 долл. США, или 62% от общей суммы возмещения больничных расходов.
Особенности артропластики
Дегенеративная болезнь суставов
В этом состоянии гленоидная поверхность обычно уплощена и часто размывается кзади из-за хронического заднего подвывиха (см. Рисунок 54).Гленоид может быть деформирован периферическими остеофитами, маскирующими расположение анатомической ямки. Головка плечевой кости может быть уплощена соответствующим образом и эффективно увеличена за счет разрастания остеофитов «козьей бороды» из переднего нижнего и заднего края сустава. Внутрисуставные рыхлые тельца могут быть скрыты в субкоракоидных или подмышечных впадинах. Контрактуры передней капсулы и подлопаточной мышцы часто встречаются при дегенеративном заболевании суставов и требуют снятия. Однако выпуск задней капсулы не выполняется, если перед операцией имеется задний подвывих плечевой кости.
Ревматоидный артрит
Основные принципы артропластики плеча при ревматоидном артрите аналогичны принципам при дегенеративном артрите, но существуют некоторые важные различия. Ревматоидные ткани намного более хрупкие. Кость более склонна к переломам, а мышцы и сухожилия — к разрыву. Таким образом, с самого начала необходимо проявлять особую осторожность, чтобы сохранить целостность костей и мягких тканей. Мы называем эти требования к необычайной мягкости «ревматоидными правилами».«
Поскольку ревматоидный артрит является эрозивным и деструктивным заболеванием, дефицит тканей кости и вращательной манжеты более вероятен, чем при дегенеративном заболевании суставов. Таким образом, передних мягких тканей может быть недостаточно для удлинения подлопаточной мышцы. Гленоидная кость может быть настолько эродирована, что ее недостаточно для поддержки гленоидного компонента. Вращательная манжета может быть частично или полностью повреждена. Таким образом, при предоперационной оценке и при обсуждении с пациентом возможных результатов операции необходимо учитывать все эти факторы.
Стандартные предоперационные рентгенограммы лопатки в переднезадних и подмышечных впадинах необходимы для оценки плечевой и суставной кости. При ревматоидном артрите эрозия суставов обычно медиальная (а не задняя, как при дегенеративном заболевании суставов). По этой причине может потребоваться лишь минимальное рассверливание гленоида для достижения превосходного качества прилегания к задней части гленоидного компонента. Потенциальная хрупкость кости и мягких тканей делает особенно важным, чтобы сустав не был чрезмерно набит и чтобы мягкие ткани были адекватно ослаблены для немедленного послеоперационного движения.Это особенно актуально для маленьких пациентов с ювенильным ревматоидным артритом, у которых также может быть крошечный костно-мозговой канал плечевой кости. В некоторых случаях объем сустава может быть недостаточным для введения гленоидного компонента, несмотря на полное высвобождение мягких тканей.
Вторичная дегенеративная болезнь суставов
При посттравматическом артрите проблемы могут быть еще более серьезными. Анатомия, вероятно, будет искажена предыдущим переломом и хирургическим вмешательством. Несуставной интерфейс плечево-лопаточного движения, вероятно, будет покрыт рубцами, скрывающими важные неврологические структуры, такие как подмышечный нерв.Бугорки, диафиз плечевой кости и гленоид могут быть не соединены или не соединены.
В качестве первого шага необходимо осторожно освободить поверхность раздела движений и идентифицировать подмышечный нерв, пересекающий подлопаточную мышцу и проходящий латерально по глубокой поверхности дельтовидной мышцы. В каждом конкретном случае необходимо выносить суждения о необходимости остеотомии, чтобы попытаться восстановить более нормальные анатомические взаимоотношения, с учетом того, что может потребоваться дополнительное заживление и послеоперационная защита. И снова цель — восстановление анатомических соотношений, прочная фиксация компонентов, стабильность баланса мягких тканей и плавное скольжение в области плечелопаточных движений.
Капсулоррафия артропатия
Плечи, пораженные капсулоррафической артропатией, представляют дополнительные проблемы, такие как сосудисто-нервные рубцы в результате предыдущей операции, контрактуры мягких тканей, костная недостаточность, имплантаты после предыдущей операции, изменения версии гленоида и повышенный потенциал гленоплечевой нестабильности после артропластики (см. Рисунок 55).
Артропатия разрыва манжеты
В этом состоянии есть несколько уникальных проблем для восстановления гладкости плечевого сустава.Головка плечевой кости находится в верхнем положении подвывиха, так что она сочленяется с коракоакромиальной дугой. Вращательная манжета почти никогда не поддается сильному ремонту, а гленоид эродирован в большей степени, так что структура, напоминающая вертлужную впадину, формируется непрерывно с коракоакромиальной дугой. В этих условиях очень трудно нормализовать и поддерживать нормальные плечевые отношения с помощью прочной реконструкции манжеты. Чаще всего предпочтительнее принять измененное соотношение суставов, при котором используется «вертлужная впадина» для вторичной стабильности при отсутствии первичной стабильности вращательной манжеты.В этой специальной гемиартропластике суставная поверхность проксимального отдела плечевой кости заменяется компонентом, соответствующим размеру и положению поверхности плечевого сустава до операции. Бугорки сглаживаются так, чтобы они совпадали с суставной поверхностью плечевой кости. Это позволяет проксимальному отделу плечевой кости соответствовать Очень важно избегать использования слишком больших «плечевых компонентов», потому что они чрезмерно набивают сустав, не соответствуют вогнутости «вертлужной впадины» и ограничивают движение суставов.При специальной гемиартропластике пациенту не нужно защищать ротаторную манжету, чтобы сразу после операции можно было приступить к пассивным и активным упражнениям. Пациент также избавлен от риска расшатывания гленоида из-за механизма качалки (см. Рисунок 56).
Идеальный пациент для этой процедуры имеет нормальную дельтовидную мышцу, концентрическую коракоакромиальную «вертлужную впадину», стабилизирующую проксимальный отдел плечевой кости, которая смещена вверх относительно гленоида, концентрическую эрозию верхней суставной ямки, «бедренную» верхнюю плечевую кость с закруглением большой бугристости, непоправимого дефекта вращательной манжеты плеча, отсутствия предшествующего хирургического вмешательства в отношении акромиальной или коракоакромиальной связки, хорошей мотивации пациента и реалистичных ожиданий.
В серии из десяти пациентов, перенесших специальную гемиартропластику по поводу слезной артропатии вращающей манжеты плеча, диапазон активных движений и функций был значительно улучшен с помощью этой процедуры (Таблица 16-20). Эти результаты не так хороши, как при тотальном артропластике плечевого сустава, потому что пациенту не хватает как гладкости протеза сустава, так и функции вращающей манжеты.
Послеоперационная реабилитация
Непрерывное пассивное движение
Реабилитация начинается сразу после операции в реабилитационной палате с начала медленных и мягких непрерывных пассивных движений (см. Рисунок 57).
Для пациентов, у которых до операции была интерскаленовая блокада, это раннее движение безболезненно. Следует прекратить непрерывное пассивное движение (CPM) и снимать фиксатор запястья каждые два-три часа в течение примерно 15-20 минут, чтобы снять компрессию кожи и нервов. Между тренировками надевают повязку до тех пор, пока не будет восстановлен активный контроль над мышцами.
Программа реабилитации, проводимая пациентом, начинается в день операции под руководством хирурга или терапевта.Хотя программа может варьироваться в зависимости от деталей выполненной операции (см. Сноску 1), ниже приводится описание базовой программы артропластики плеча. Упражнения на растяжку включают
- отметка
- внешнее вращение ограничено 40 градусами
- внутреннее вращение
- приведение поперечного тела
- усиление захвата
- диапазон движений локтя
- изометрия внешнего ротатора и
- изометрия передней средней и задней дельтовидной мышцы.
Пациенту предписано выполнить в общей сложности пять сеансов упражнений, равномерно распределенных в течение дня, как в больнице, так и дома после выписки.
Таблицы размещаются на стене в полном виде с кровати пациента, чтобы графически отображать прогресс внешнего вращения и подъема (см. Рис. 58), измеренный хирургом или терапевтом. Это обеспечивает положительную обратную связь для реабилитационного прогресса.
Для рутинной артропластики диапазон движений, который должен быть достигнут перед выпиской, составляет 140 градусов подъема, 40 градусов внешнего вращения и функционального внутреннего вращения и поперечного приведения тела.Эти цели могут быть изменены в зависимости от конкретной хирургической процедуры. Поскольку желаемый диапазон был достигнут на операционном столе, задача пациентов упрощается, им остается только поддерживать этот диапазон в послеоперационный период.
Упражнения
Подъем (досягаемость над головой) выполняется в положении лежа на спине (лежа на спине), захватывая запястье или локоть операционного плеча, при этом кисть неоперированной руки поднимается к потолку и поднимается над головой как можно выше к цели. 140 градусов с расслабленной рукой (см. рисунок 59).Шкив или наклон вперед (см. Рис. 60) также могут быть полезны для достижения высоты, особенно если задействовано противоположное плечо.
Внешнее вращение (вращение в сторону от тела) выполняется в положении лежа на спине (см. Рисунок 61), при этом локоть рабочей стороны прижат к боку или близко к нему и согнут на 90 градусов. Обеими руками держат палку так, чтобы здоровая конечность давила на рабочую руку, чтобы повернуть ее наружу до 40 градусов. Держаться за дверь и отвернуться — еще один полезный способ растянуть внешнее вращение (см. Рисунок 62).
Внутреннее вращение выполняется путем захвата запястья расслабленной задействованной руки нерабочей боковой рукой, руки поднимаются к спине как можно выше. Полотенце также можно использовать, чтобы помочь вовлечь вовлеченную руку во внутреннее вращение за спиной (см. Рисунок 63).
Приведение через плечо выполняется сидя или стоя, захватывая локоть задействованной руки другой рукой. Вовлеченную руку расслабляют, локоть вытягивают и тянут через тело, пока не почувствуется растяжение (см. Рисунок 64).
Активное движение локтем выполняется стоя, чтобы обеспечить беспрепятственное или неограниченное сгибание / разгибание и супинацию / пронацию.
Усиление захвата выполняется для поддержания тонуса предплечья и может быть выполнено с помощью пенопласта или теннисного мяча.
Внешний ротатор Изометрические упражнения выполняются предплечьем при нейтральном вращении. Предпринимается попытка отвести запястье в сторону, преодолевая сопротивление другой руки или неподвижного объекта (см. Рисунок 65).
Дельтовидная изометрия также выполняется стоя или сидя.Рука удерживается в нейтральном положении и толкается вперед в сторону и назад, чтобы тренировать переднюю среднюю и заднюю дельтовидную мышцу соответственно.
Жимы лежа на спине сначала выполняются, удерживая ткань или палку обеими руками, при этом руки должны быть близко вместе (см. Рисунок 66). Из исходного положения с согнутыми локтями и руками, лежащими на груди, палку медленно и контролируемо подталкивают прямо к потолку обеими руками, а затем медленно опускают обратно в положение покоя у груди.Пространство между двумя руками постепенно увеличивается. По мере того, как плечо становится сильнее, руки медленно и управляемо подталкиваются к потолку независимо друг от друга. По мере увеличения силы упражнение выполняется с весом в один фунт, который удерживается задействованной рукой, когда она прижимается к потолку. Когда это будет удобно, наклон постепенно увеличивают, чтобы в конечном итоге достичь вертикального положения. Все жимы следует выполнять медленно и контролируемо; они переходят на следующий уровень только тогда, когда 20 повторений могут быть выполнены с комфортом.
Пациента инструктируют по всем этим упражнениям трижды:
- До операции
- Сразу после операции и
- Перед выпиской из больницы. Перед выпиской необходимо выполнить задачи вспомогательного внешнего вращения на 40 градусов и вспомогательного подъема на 140 градусов.
Пациенту назначают собственную реабилитацию и учат постепенно возвращаться к нормальному использованию плеча. Обычно клавиатура и вождение достигаются в две недели, плавание начинается в шесть недель, гольф или теннис — в три-шесть месяцев, и рубить дрова нельзя.
Сноски
Footnote 1: Например, если бугорок или фиксация манжеты были частью процедуры, изометрия внешнего вращения и активная элевация могут быть отложены. Эрнест А. Кодман останется в анналах истории ортопедии как пионер в изучении заболеваний плечевого сустава, но немногие, за исключением самых ярых его последователей, знакомы с ролью, которую он сыграл как провидец и поборник того, что в настоящее время называют результатами. исследовать. (Кодман 1934)
Методы оценки функционального результата
Эрнест А.Кодмана будут помнить в анналах истории ортопедии как пионера в изучении заболеваний плечевого сустава, но немногие, за исключением самых ярых из его последователей, знакомы с ролью, которую он сыграл как провидец и поборник того, что в настоящее время называют исследованием результатов. (Кодман 1934)
Оценка успеха и неудач
Центральным элементом того, что Кодман описал в начале 1900-х годов как систему «конечный результат», было предупреждение о том, что каждому пациенту следует следовать, чтобы определить, было ли лечение успешным, а если не определить причины неудачи, чтобы такие случаи могли быть предотвращено в будущем.Несмотря на предостережение Кодмана почти 100 лет назад, по-прежнему не хватает стандартизированных методов измерения результатов и сообщения об осложнениях, связанных с тотальными имплантатами плеча. К сожалению, отсутствие общепринятой системы оценки результатов артропластики плеча увеличивает методологические недостатки в структурированных обзорах литературы и часто препятствует значимым ретроспективным или проспективным сравнениям между различными сериями артропластики. Желательность исследовательских методологий, которые улучшат качество и сопоставимость многоцентровых исследований, подчеркивается нашим обзором почти пятидесяти серий тотальных замен плечевого сустава.(Бойд Томас Скотт и др., 1990; Бреннер Ферлик Клейтон и др., 1989; Бростром Кронберг и Валленстен, 1992; Брамфилд Шилц и Флиндерс, 1981; Клейтон Ферлик и Джефферс, 1982; Кофилд и Дейли, 1992; Кофилд и Стауффер, 1977; Кафлин Моррис и Уэст, 1979). ; Cruess 1980; Engelbrecht Siegel Rottger et al. 1980; Faludi and Weiland 1983; Fenlin 1975; Fig.gie Inglis Fig.gie et al. 1989; Frich Moller and Sneppen 1988; Gristina Romano Kammire et al. 1987; Gristina and Webb 1982 ; Хокинс Белл и Джаллай 1989; Келли Фостер и Фишер 1987; Колбель Рохлманн и Бергманн 1982; Лоуренс 1991; Леттин Коупленд и Скейлз 1982; Линшайд и Кофилд 1976; Мартин Следж Томас и др.1995; Mazas and de la Caffiniere, 1981; Маккой Уоррен Бэйд и др. 1989; McElwain and English 1987; McKeeand Watson-Farrar 1966; Нир и Моррисон 1988; Нир и Кирби 1982; Пахле и Кварнес 1985a; Pollock Deliz McIlveen et al. 1992; Пост 1987 г .; Пост Haskell и Jablon 1980; Пост и Яблон 1983; Сообщение Jablon Miller et al. 1979; Ропер Патерсон и Дэй 1990; Торчиа Кофилд и Сеттергрен, 1994–1995 годы; Уоррен Ранават и Инглис 1982; Wilde Borden and Brems 1984). Результаты этого обзора показали, что только тридцать три из этих отчетов оценивали результаты лечения с применением определенной системы оценок.Более того, в отношении этих схем оценки отсутствовало единодушие, поскольку использовались двадцать две различные системы оценок. Также смущала вариативность представленных данных, вариации в терминологии и плохо определенные стандарты оценки осложнений, что затрудняло систематический анализ многих из этих исследований.
Некоторые авторы подчеркивали необходимость улучшения дизайна исследования, определяющего важные составляющие измерения результатов и повышения достоверности ортопедических клинических исследований.(Cowell and Curtiss 1985; Cutler and Ederer 1958; Gartland 1988; Rudicel and Esdiale 1985) Было высказано предположение, что текущий акцент ортопедических клинических исследований должен быть направлен на исследования результатов, которые документируют влияние лечения на здоровье тех, кто лечится, и последующее качество их жизни. (Gartland 1988) Недавно американские хирурги плечевого и локтевого суставов предложили стандартизированную форму оценки плечевого сустава, которая применима ко всем пациентам независимо от диагноза.(Ричардс Ан Биглиани и др., 1994). Такие стандартизированные формы представляют собой инструменты оценки, которые облегчат анализ многоцентровых исследований, позволяют проверять достоверность инструментов измерения и предоставляют документацию о результатах лечения пациентов с точки зрения экономики и повышения качества жизни.
Анализ выживаемости
Достоверность анализа выживаемости при оценке долгосрочных клинических исследований, включающих тотальную замену тазобедренного сустава, хорошо известна. (Корнелл и Ранават 1986; Доббс 1980; Дори и Амстутц 1986; Джинна Амстутц Тук и др.1986; Павлов 1987). Хотя непараметрические оценки выживаемости, основанные на таблицах выживаемости и кривой Каплана-Мейера, оказались полезными для прогнозирования долговечности артропластики тазобедренного сустава, применение этих инструментов в исследованиях тотальной артропластики плеча ограничено двумя сериями. (Бреннер Ферлик Клейтон и др., 1989; Кофилд, 1993)
В 1983 году Кофилд выполнил непараметрическую оценку выживаемости при 176 неограниченных тотальных артропластиках плеча и предсказал кумулятивную вероятность неудачи 9,6% через пять лет.(Cofield 1993) Критерии неудачи были определены как необходимость серьезной повторной операции, которая произошла в восьми (4,5 процента) случаях. Показанием к повторной операции были ранний вывих трехплечий, расшатывание гленоидного компонента трех плеч и перенос мышц при параличе подмышечного нерва и резекционная артропластика при сепсисе на одном плече. В более поздней статье того же автора этот рисунок существенно не изменился по истечении одиннадцати лет. (Торчиа Кофилд и Сеттергрен 1994-1995 гг.) В 1989 г. Бреннер и его коллеги (Бреннер Ферлик Клейтон и др.1989) проанализировали результаты 53 неограниченных тотальных артропластик плеча с использованием кривой выживаемости Каплана-Мейера. Используя более жесткое определение, в котором неудача рассматривалась не только как необходимость повторной операции, но и как неудовлетворенность пациента степенью обезболивания, авторы сообщили о 11-летней выживаемости только 73%.
В большом многоцентровом проспективном исследовании с участием более 470 неограниченных тотальных артропластик плеча пятилетняя выживаемость оценивалась в 97 процентов (95-процентный доверительный интервал).(Rockwood 1990) Более жесткое определение неудач, аналогичное критериям, предложенным Brenner et al. (Brenner Ferlic Clayton et al. 1989), применялось к подгруппе этих пациентов, диагноз которых ограничивался остеоартритом. Для этих пациентов неудача определялась одним из двух параметров. Первый параметр, как и в двух предыдущих исследованиях, просто связан с необходимостью повторной операции после процедуры индексации. Второй параметр был основан на визуальной аналоговой шкале самооценки боли пациента.Для этого анализа неудача была определена как момент времени, когда пациент сообщил о боли в плече, которая была равна или хуже, чем дооперационное состояние. Для подгруппы остеоартрита вероятность пятилетнего выживания составила 92% при использовании более строгих критериев.
Самооценка пациента
В качестве практического подхода к измерению эффективности, который можно легко применить в активной практике, один из нас (FAM) использовал методы самооценки пациентов. С января 1992 года всех новых пациентов с плечевым суставом просят пройти Простой тест плеча (SST) (Lippitt Harryman and Matsen, 1993; Matsen Lippitt Sidles et al.1994) для определения функции плеча до лечения и SF 36 для характеристики общего состояния здоровья. Результаты этих предварительных опросов служат в качестве основы для «INGO» для оценки эффективности лечения с точки зрения пациента. Анкеты с дополнительными вопросами раскрывают «результат» лечения с точки зрения пациентов. Разница между исходом и исходом заключается в эффективности лечения. В таблице 16-25 приведены некоторые из этих ранних данных об эффективности тотального или геми артропластики для каждого из указанных диагнозов.Баллы до операции показаны слева от каждой стрелки, а баллы после операции — справа. Данные включают параметры SF 36 для общей физической ролевой функции и комфорта всего тела, а также 12 параметров SST, характерных для плеча. Баллы по шкале SF 36 являются средними баллами пациентов. Показатели SST — это процент пациентов, ответивших утвердительно на указанный вопрос. Хотя некоторые из этих цифр слишком малы для тщательного сравнения, в будущем такие данные будут указывать на абсолютную и относительную эффективность различных методов лечения различных типов плечевого артрита.Разделение эффективности на стоимость лечения покажет экономическую эффективность для разных диагнозов по разным программам.
Результаты
Результаты гемиартропластикиРезультаты для дизайна гемиартропластики Neer были опубликованы для остеонекроза, остеоартрита, ревматоидного артрита и остаточных травм. Когда эта процедура применяется для лечения проксимального остеонекроза плечевой кости, облегчение боли было довольно хорошим — от 91 до 100 процентов, а диапазон движений плеча приближался к норме.Когда эта операция применяется к пациентам с ревматоидным артритом, остеоартритом или остаточными травмами, удовлетворительное обезболивание достигается менее последовательно, но, за исключением 3 из 11 описанных серий, все еще вполне приемлемо. Диапазон движений у этих последних пациентов, как правило, меньше и варьируется от серии к серии; среднее активное похищение колеблется от одной трети до трех четвертей нормального.
Результаты тотального эндопротезирования плеча
Наиболее часто применяемая тотальная артропластика плеча — это дизайн Neer.Большинство серий пациентов содержат смешанные диагностические группы, включая пациентов с ревматоидным артритом, остеоартритом, давними травмами и множеством менее распространенных диагностических категорий. Как видно из таблицы, процент пациентов, достигших удовлетворительного обезболивания, довольно высок и обычно чуть больше 90% пациентов сообщают об отсутствии или только незначительной боли после операции. Данные о движении после операции не поступают так последовательно, как хотелось бы, но количество восстановленных движений кажется вариабельным и зависит от диагностической категории.Например, в серии, о которой сообщил Кофилд, среднее активное отведение после операции для всей группы пациентов, о которых сообщалось, составило 120 градусов. (Cofield 1984). Средняя частота активного отведения сильно различалась в зависимости от диагноза: 141 степень для остеоартрита, 109 градусов для пациентов с посттравматическим артритом и 103 степени для пациентов с ревматоидным артритом. Возврат движений в серии Кофилда зависел не только от диагноза, но также сильно зависел от состояния вращательной манжеты и капсулы плеча, а также от избежания осложнений.(Кофилд 1984)
О самой крупной серии тотальных артропластик плеча этой категории сообщил Neer. (Neer Watson and Stanton 1982) Он предложил две системы оценки результатов. Пациенты, прошедшие полную программу реабилитации, оценивались как отлично удовлетворительные или неудовлетворительные. Для достижения отличного результата пациент был в восторге от операции, не испытывал значительной боли, мог использовать руку без ограничений сила приближалась к нормальному активному возвышению руки было в пределах 35 градусов от противоположной нормальной стороны, а внешнее вращение составляло 90 процентов от нормальной стороны .У пациентов с удовлетворительным результатом не было больше, чем случайная боль или ломота в зависимости от погодных условий. Хорошее использование плеча для повседневной деятельности, подъем как минимум на 90 градусов и вращение на 50% от нормальной стороны. Сила мышц составляла не менее 30% от нормы, и пациенты выразили удовлетворение операцией. При неудовлетворительном результате вышеперечисленные критерии достигнуты не были. Нир предложил отдельную категорию оценки для пациентов, у которых есть полная замена плеча, но чьи мышцы можно классифицировать как отслоившиеся и неспособные к восстановлению функции после восстановления из-за фиксированной контрактуры или денервации.Пациенты со значительной потерей костной массы, особенно с потерей костной массы проксимального отдела плечевой кости, также могут быть включены в эту оценочную категорию. В этой обстановке реабилитация направлена на достижение ограниченных целей, цель которых состоит в том, чтобы получить меньший диапазон движений, но сохранить стабильность. Нир предположил, что такая реабилитация с ограниченными целями является успешной, когда пациенты с этими мышечными или костными дефектами достигают 90 градусов подъема и 20 градусов внешнего вращения, сохраняют разумную стабильность и достигают удовлетворительного обезболивания.Сообщалось о других сериях результатов с этим типом протеза. (Вайс Адамс Мур и др., 1990)
Во всех сериях сообщается о прозрачных линиях или прозрачных зонах на соединении суставной кости и цемента. Они значительно различаются по частоте в разных сериях от 30% до 93% описанных плеч. Килевая часть этого имплантата служит важным средством прикрепления к лопатке, и просвечивающие зоны, видимые на стыке цемента и кости вокруг киля, вызывают большую озабоченность.Средний процент проанализированных плечей, в которых просвечивающая линия была идентифицирована на стыке костно-цементной части килевой части компонента, составляет 36. Был представлен аргумент, что, когда эти прозрачные линии или зоны видны у пациентов, они почти всегда присутствуют сразу после операции и явно представляют собой ошибку хирургической техники. (Neer Watson and Stanton 1982) Это может быть наиболее распространенная последовательность событий, связанная с рентгенографическими зонами просветления суставного соединения кости и цемента, и говорит о необходимости тщательной подготовки костного ложа и цементирования во время операции.Однако также сообщалось, что эти прозрачные зоны не присутствовали сразу после операции, а развивались с течением времени. (Cofield 1984) Green и Norris (Green and Norris 1994b) и Slawson et al (Slawson Everson and Craig 1995) недавно представили обзор методов визуализации для оценки суставно-плечевой артропластики.
Франклин с соавторами предложили систему классификации для описания рентгенографических проявлений гленоидного компонента. (Франклин Барретт Джекинс и др.1988) В классе 0 нет ясности. В классе 1 прозрачность наблюдается только на верхнем или нижнем фланце. В классе 2 наблюдается неполная прозрачность киля. В классе 3 полная прозрачность детали составляет до 2 мм. В классе 4 полная прозрачность вокруг компонента превышает 2 мм. В классе 5A компонент сдвинулся, наклонился или сместился по положению. А в классе 5B компонент был вывихнут из кости.
В сериале Барретта (Barrett Franklin Jackins et al.1987) и анализы Cofield (Cofield 1984) также включали сдвиг в положении гленоидного компонента относительно положения, достигнутого сразу после операции. Анализ движения компонентов относительно кости требует просмотра последовательных рентгеновских снимков с течением времени, потому что часто прозрачная зона не видна. Этот результат предполагает ослабление компонентов, но его можно легко упустить из виду, если не исследовать серийные рентгеновские снимки.
Лечение плечевого артрита Галерея изображенийНажмите на любое изображение ниже для увеличения.
.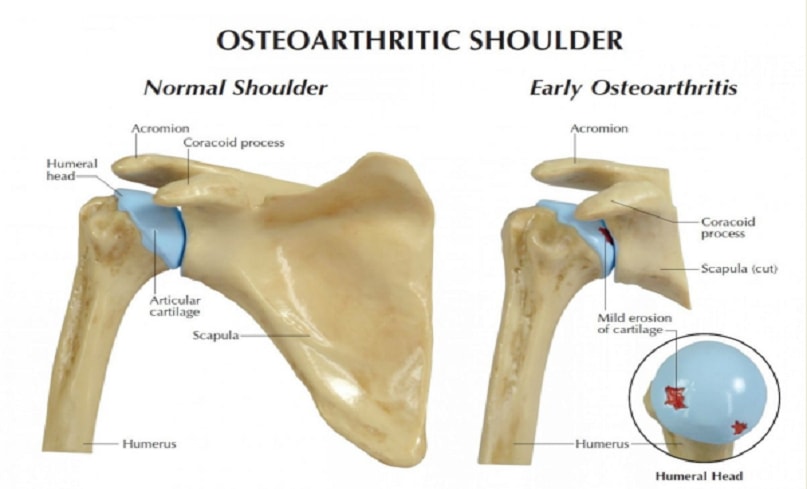
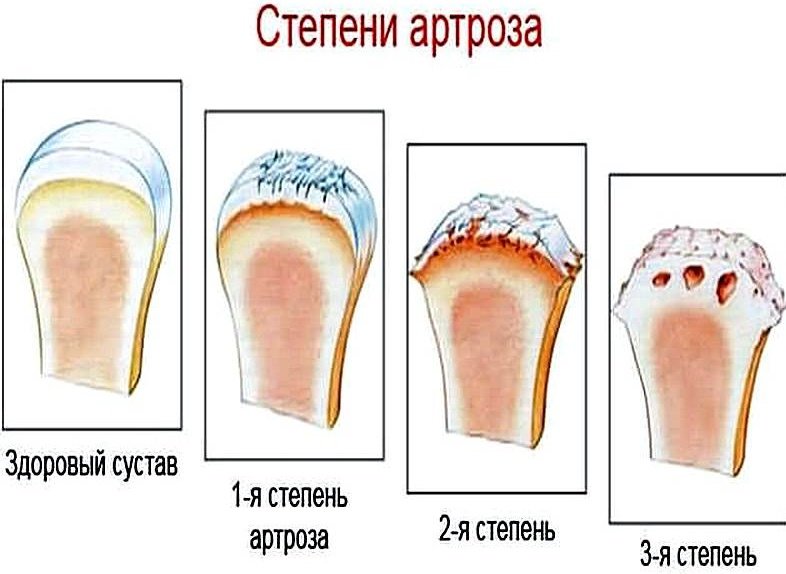



 ; в процессе лечения происходит нормализация показателей АД, процедуры оказывают мягкий седативный эффект.
; в процессе лечения происходит нормализация показателей АД, процедуры оказывают мягкий седативный эффект.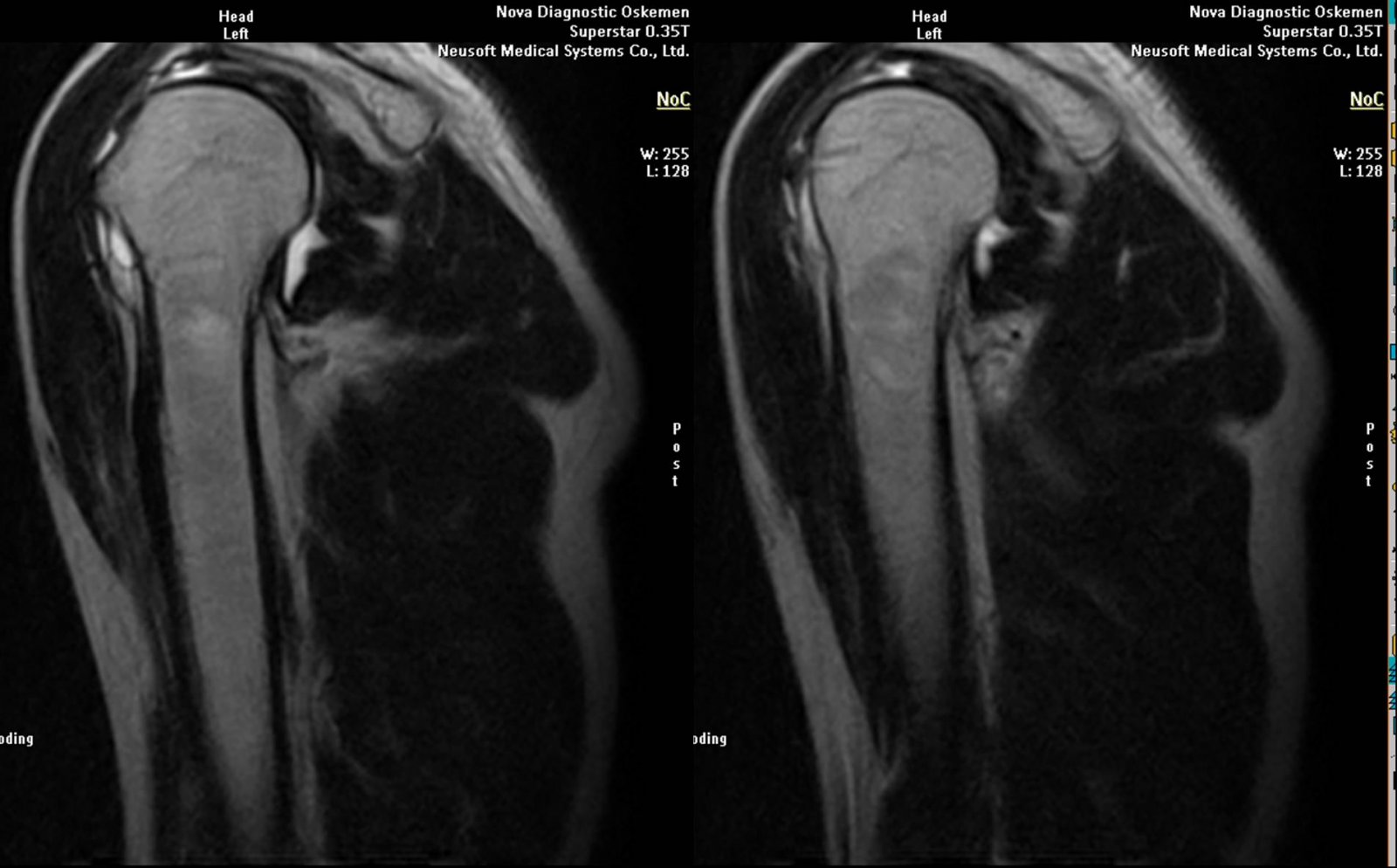
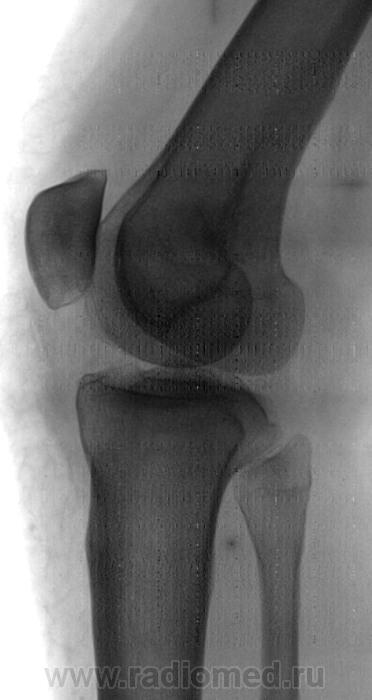
 Человек ощущает легкую сдавленность, скованность после временной неподвижности сустава, а дискомфорт и спазм при значительных нагрузках.
Человек ощущает легкую сдавленность, скованность после временной неподвижности сустава, а дискомфорт и спазм при значительных нагрузках.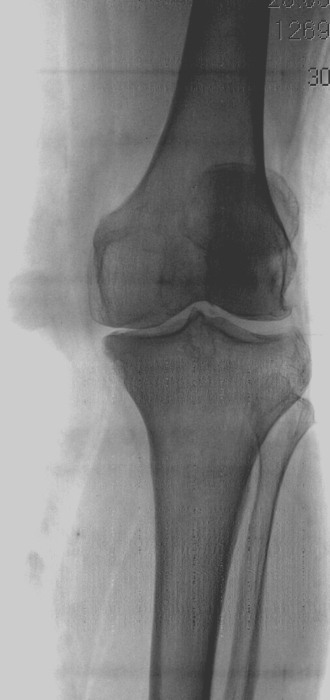 И так 5-10 повторений.
И так 5-10 повторений.