Образ жизни после удаления желчного пузыря / Блог / Клиника ЭКСПЕРТ
Желчнокаменная болезнь (ЖКБ) нередко приводит пациентов на операционный стол к хирургу. После проведения операции по удалению желчного пузыря с камнями (холецистэктомия) у пациентов часто остается множество вопросов по образу жизни, питанию, медицинскому сопровождению. В этой статье мы постарались охватить все возможные аспекты этой проблемы.
Прежде всего, необходимо раскрыть частое заблуждение о том, что операция — это один из вариантов лечения ЖКБ. В действительности, суть заболевания — это изменение физико-химических свойств желчи, вырабатываемой печенью. Желчь становится более густой, вязкой, мутной. Образуются так называемые «хлопья», оседающие в желчном пузыре, со временем превращающиеся в камни, которые, в свою очередь, могут повреждать внутреннюю поверхность желчного пузыря или закупорить желчные протоки, что является уже показанием к срочному оперативному вмешательству.
Поскольку проблема ЖКБ изначально находится в изменении состава желчи, операция по удалению пузыря не решает проблему камнеобразования.
Повторное возникновение симптомов может свидетельствовать о развитии осложнения после операции — постхолецистэктомического синдрома (ПХЭС). Этот синдром корректируется диетотерапией и медикаментозным лечением, которые назначает врач-гастроэнтеролог.
При серьезных проявлениях, таких как повышение температуры, рвота, острая боль необходимо срочно вызвать скорую помощь, т.к. скорее всего, это признаки того, что потребуется повторная операция.
Оставшимся 70% может показаться, что они освобождены от необходимости контролировать свое здоровье, и в этом — основное и наиболее опасное заблуждение.
В новых анатомических условиях (без желчного пузыря) необходимо регулярно отслеживать состояние желчевыводящих протоков при помощи УЗИ и наблюдения у врача-гастроэнтеролога. Если этого не делать, высок риск:
Пациенты, игнорирующие заболевание, могут стать постоянными посетителями операционных. В дальнейшем может даже потребоваться повторное хирургическое вмешательство в виде установки стента, дренажа, наружного дренажа (чрезкожного вывода желчи при помощи трубочки).
В дальнейшем может даже потребоваться повторное хирургическое вмешательство в виде установки стента, дренажа, наружного дренажа (чрезкожного вывода желчи при помощи трубочки).
Медицинское наблюдение после операции
После операции по удалению желчного пузыря врач-хирург зачастую не дает никаких долгосрочных рекомендаций. Однако чтобы избежать повторных операций, осложнений и возобновления симптомов желчнокаменной болезни, необходимо:
- 1-2 раза в год — посещение гастроэнтеролога для оценки состояния гепатобилиарной зоны
- 1-2 раза в год — УЗИ органов брюшной полости, в частности УЗИ холедоха (общего желчного протока)
- постоянный или курсовой прием препаратов для разжижения желчи (урсодезоксихолиевая кислота — УДХК) и спазмолитиков согласно рекомендациям лечащего врача-гастроэнтеролога.
После удаления желчного пузыря обязательно регулярно посещайте гастроэнтеролога, и согласуйте с ним список разрешенных препаратов для пищеварения, таких как аллохол, мезим, креон, фестал и т. п. Также на будущее обсудите возможность приема антибиотиков и витаминов. Самостоятельно принимать любые лекарства не рекомендуется — консультируйтесь с вашим лечащим врачом.
п. Также на будущее обсудите возможность приема антибиотиков и витаминов. Самостоятельно принимать любые лекарства не рекомендуется — консультируйтесь с вашим лечащим врачом.
Работа других органов после удаления желчного пузыря
Наблюдение гастроэнтеролога требуется и по другой причине. В новых анатомических условиях, в которых отсутствует желчный пузырь, зачастую происходят изменения в работе остальных органов желудочно-кишечного тракта. Печень, поджелудочная железа, кишечник, желудок, сами желчевыводящие пути после удаления желчного пузыря работают по-другому.
При удалении желчного пузыря:
- Возникает относительный дефицит особых гормонов энтерогормональной системы, которые регулируют тонус мышечного кольца (сфинктера Одди), окружающего общий желчный и поджелудочный (Вирсунгов) протоки. В этой ситуации может развиться стойкий спазм сфинктера, что может приводить к появлению боли в правом и левом подреберьях, а также опоясывающих болей, имитирующих панкреатит.

- Желчь уже не может скапливаться в «мешочке», который представляет собой желчный пузырь, поэтому она оттекает неконцентрированной. Это мешает нормальной активации ферментов поджелудочной железы в двенадцатиперстной кишке, нарушая важную кишечную фазу пищеварения. Как следствие, могут возникать поносы или запоры, нарушения микрофлоры кишечника.
- Если сфинктер Одди находится в расслабленном состоянии, то микрофлора двенадцатиперстной кишки может заселяться в незащищенные желчные протоки. Это формирует воспалительные процессы в стенках протоков — холангит.
- Существует мнение в медицинском сообществе, что удаление желчного пузыря является дополнительным риском по развитию ожирения печени из-за нарушения выработки гормонов ЖКТ и неправильного питания, но на данный момент исследованиями это окончательно не подтверждено.
Некоторых пациентов беспокоит вопрос, нужна ли печени дополнительная поддержка после удаления желчного пузыря. Ответ зависит от того, есть ли установленное заболевание печени, повреждение ее ткани (фиброз или цирроз), изменения в биохимических анализах крови и т.д. Точный ответ даст врач гастроэнтеролог-гепатолог на основании обследования, анализа жалоб и истории заболевания. Если есть необходимость, врач назначит специальное лечение для печени и гепатопротекторы. Самостоятельно назначать себе препараты опасно.
Ответ зависит от того, есть ли установленное заболевание печени, повреждение ее ткани (фиброз или цирроз), изменения в биохимических анализах крови и т.д. Точный ответ даст врач гастроэнтеролог-гепатолог на основании обследования, анализа жалоб и истории заболевания. Если есть необходимость, врач назначит специальное лечение для печени и гепатопротекторы. Самостоятельно назначать себе препараты опасно.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента.
Питание
Самое главное правило, которое следует соблюдать — это регулярное питание небольшими порциями каждые 2-4 часа (дробное питание).
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Читайте также: правильное питание после удаления желчного пузыря
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Холецистэктомия, как и любая другая операция, требует восстановительного периода, на протяжении которого не следует активно заниматься какими-либо видами спорта. Возвращаться к стандартным спортивным тренировкам можно спустя 6 недель после операции. Однако наименее травмоопасные виды занятий, например ходьба, могут быть рекомендованы лечащим врачом уже в первую неделю послеоперационного периода. Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально — постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции.
Виды спорта, не связанные с поднятием тяжестей и интенсивными нагрузками, обычно сравнительно хорошо переносится людьми, успешно восстановившимися после холецистэктомии. Оптимально — постепенно и осторожно возвращаться к видам спорта, которыми вы занимались до операции.
Виды спорта с поднятием значительных тяжестей (тяжелая атлетика, пауэрлифтинг и прочие), а также различные направления боевых искусств не относятся к видам спортивных занятий, рекомендованным врачами после холецистэктомии. Ведь эти виды спорта порой вызывают проблемы даже у крепких и выносливых людей. В редких случаях могут быть сделаны исключения при условии хорошего состояния здоровья и постоянного контроля со стороны лечащего врача.
Часто задаваемые вопросы
Дают ли инвалидность после удаления желчного пузыря?
По критериям, установленным медицинским сообществом, само по себе отсутствие желчного пузыря — не показание для присвоения инвалидности, т.к. оно не мешает трудовой и умственной деятельности. В случае, если работа пациента связана с тяжелым физическим трудом или высоким психическим и эмоциональным напряжением, ему могут быть рекомендованы облегченные условия труда.
В случае, если работа пациента связана с тяжелым физическим трудом или высоким психическим и эмоциональным напряжением, ему могут быть рекомендованы облегченные условия труда.
Инвалидность после удаления холецистэктомии может быть присвоена, если во время или после операции появились осложнения.
Для получения группы инвалидности необходимо обратиться за медико-социальной экспертизой (МСЭ).
Может ли болеть печень после удаления желчного пузыря?
Сама по себе печень не болит — в ней нет нервных окончаний, отвечающих за чувство боли. Если вы испытываете боль и дискомфорт в области правого подреберья, вероятно, это последствия операции на желчном пузыре, которые должны пройти в течение недели.
Если симптомы не проходят, это может свидетельствовать о развитии постхолецистэктомического синдрома (ПХЭС), с чем рекомендуется обратиться к гастроэнтерологу.
Допустимо ли заниматься сексом?
Сексуальная активность, подобно спорту, характеризуется большим диапазоном возможных физических и физиологических нагрузок. После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
Можно ли вынашивать беременность после удаления желчного пузыря?
Планировать беременность следует не раньше, чем через 3-6 месяцев после успешной операции. За этот период организм восстановит силы и станет ясно, есть ли негативные последствия после вмешательства.
В любом случае, беременность, роды, гормональные изменения — это факторы риска образования новых камней. Во время и после вынашивания необходимо уделить особое внимание питанию будущей матери, желательно находиться под наблюдением гастроэнтеролога и диетолога, делать профилактические УЗИ желчных протоков.
Допустимо ли поднимать тяжести?
Это зависит прежде всего от вида проведенной операции. При менее инвазивном лапароскопическом удалении желчного пузыря ограничения по подъему тяжестей в послеоперационный период менее значительны: не поднимать вес выше 9-10 кг в первые 4-6 недель. При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
После завершения восстановительного периода можно пробовать поднимать более значительные веса, однако при этом необходимо прислушиваться к своему самочувствию. Если вы почувствуете неприятные ощущения в области живота, то следует прекратить подъем тяжестей и проконсультироваться с доктором.
Опасна ли простуда сразу после операции?
Обычная простуда, ОРЗ или ОРВИ могут поразить любого человека, а организм пациента после удаления желчного пузыря особенно уязвим, так как его иммунитет снижен в первые недели после операции и общего наркоза. Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Опасность заключается в том, что у некоторых людей после проведения хирургических операций может развиться послеоперационная пневмония. Симптомы этого заболевания на начальных стадиях напоминают обычную простуду. Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Аналогичным образом следует поступить в случаях, когда температура 37,1-38 °C держится на протяжении нескольких дней или простудные симптомы постепенно усиливаются.
Можно ли принимать горячие ванны, посещать баню и когда?
Повышение температуры тела в горячей ванне или бане усиливает кровоток и воспалительный процесс, если он есть. Мыться в теплой и горячей воде можно через 3-4 недели после снятия швов — с осторожностью, не подвергаясь воздействию высокой температуры дольше, чем это необходимо.
Необходимо быть аккуратным:
- греться только до первого пота
- контролировать свое самочувствие
- предпочитать влажную баню сухой сауне.
Можно ли курить и употреблять алкоголь после удаления желчного пузыря?
Постарайтесь отказаться от сигарет или хотя бы максимально снизить их количество. Никотин — один из факторов образования новых камней в желчных протоках. Кроме того, иммунитет после любой операции ослаблен, и риск осложнений становится выше. Для избегания послеоперационной пневмонии курильщикам по меньшей мере за две недели до предстоящей операции рекомендуется прекратить употреблять изделия с никотином, включая жвачки и никотиновые пластыри.
Никотин — один из факторов образования новых камней в желчных протоках. Кроме того, иммунитет после любой операции ослаблен, и риск осложнений становится выше. Для избегания послеоперационной пневмонии курильщикам по меньшей мере за две недели до предстоящей операции рекомендуется прекратить употреблять изделия с никотином, включая жвачки и никотиновые пластыри.
Это же касается и употребления алкогольных напитков. Принятие алкоголя в послеоперационный восстановительный период может приводить к повышенному риску осложнений, например диарее, повышению печеночных ферментов в крови и замедлению восстановления организма.
Как меняется образ жизни после удаления желчного пузыря?
Образ жизни кардинально не меняется после восстановительного периода, поэтому через 1 месяц, как и через 2, 3, 4, 5, 6 месяцев, через год или два главное придерживаться общих рекомендаций.
Основные изменения после холецистэктомии фокусируются на рационе и физических нагрузках. Они должны быть щадящими и вводиться постепенно и осторожно. В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
Важно не подстегивать организм, а постепенно и осторожно вводить в свой распорядок новые элементы, оздоравливающие и укрепляющие тело в новых реалиях. Полезно активно практиковать наиболее щадящие и гармоничные виды спорта, улучшающие обмен веществ и снижающие уровень стресса (йогу, скандинавскую ходьбу, плавание). Пищеварительная система чутко реагирует на уровень стресса, поэтому важно избегать предельных эмоциональных нагрузок, осваивать различные методы защиты от переутомления (аутогенные тренировки, техники дыхания) или обратиться за помощью к психотерапевту.
Подведем итоги
Удаление желчного пузыря не решает проблему сгущения желчи и образования камней. Кроме того, хирургическое вмешательство может привести к ухудшению пищеварения и даже повторному появлению болей и других симптомов при ПХЭС.
Поэтому каждому пациенту после удаления желчного пузыря необходимо наблюдение, в том числе:
- посещение квалифицированного врача-гастроэнтеролога 1-2 раза в год, который сможет помочь сохранить вновь обретенное здоровье и не допустить повторного образования камней и повторной операции
- периодическое (1 раз в 6 месяцев) проведение УЗИ желчных протоков, а при необходимости, для оценки состояния сфинктера Одди — динамическое УЗ-исследование протоков
- медикаментозная поддержка (при необходимости)
- диетическая терапия
- осторожность при физической активности и занятиях спортом
- отказ от курения и алкоголя или как минимум значительное снижение потребления.
Если после операции на желчный пузырь вы остались без медицинской поддержки, доктора гастро-гепатоцентра ЭКСПЕРТ смогут помочь вам сохранить здоровье на высоком уровне.
Холедохолитиаз: камни в желчных протоках операция
Холедохолитиаз — одна из форм проявления желчнокаменной болезни, при которой конкременты обнаруживаются не в желчном пузыре, а в желчных протоках. Чаще всего — в холедохе, общем желчном протоке.
Чаще всего — в холедохе, общем желчном протоке.
Причём они либо попадают туда из желчного пузыря, либо образуются непосредственно в холедохе. Как правило, лечение такого заболевания оперативное. Отметим, что заболевание является достаточно серьёзным особенно в тех случаях,когда развиваются тяжёлые осложнения в виде перекрытия протока, тогда возникает угроза жизни пациенту.
Как камни появляются в желчном протоке?
Обычно они формируются в желчном пузыре и перемещаются с током желчи через пузырный проток. При этом общий вид камней, находящихся в пузыре и в протоках, их микроструктура и химический состав идентичны. Доказательством пузырного происхождения конкрементов считается наличие на их поверхности граней, которые формируются вследствие соприкасания нескольких камней в желчном пузыре. Вероятность перемещения камней в холедох тем больше, чем шире диаметр пузырного протока. В некоторых случаях камнеобразование может происходить непосредственно в просвете самого холедоха.
Причинами образования камней в желчевыводящих путях могут быть:
- Стеноз терминального (конечного) отдела холедоха.
- Проникновение из двенадцатиперстной кишки некоторых гельминтов (аскариды, кошачья двуустка).
- Выработка желчи с особо высокими литогенными свойствами в некоторых географических регионах (т.н. дальневосточный холедохолитиаз). Механизм образования такой желчи пока неизвестен. В этих случаях холедохолитиаз считается первичным.
- Иногда камни в желчных протоках выявляют спустя некоторое время (несколько месяцев, иногда несколько лет) после холецистэктомии,проведенной ранее. Это могут быть как не обнаруженные до операции и при ее выполнении камни («резидуальные» или «забытые»), так и вновь образованные («рецидивирующий» холедохолитиаз), которые сформировались в желчных протоках уже после хирургического вмешательства из-за нарушений обмена веществ, застоя желчи или наличия инфекции.

Диагностика холедохолитиаза (камней в желчных протоках)
Диагностика холедохолитиаза не может основываться только на клинике. Пузырные камни в общем желчном протоке клинически выявляются не всегда, и могут существовать бессимптомно длительное время. Только появление приступа печеночной колики с последующей желтухой наводит на мысль о возможной проблеме в желчевыводящих путях. Характер печеночной колики при холедохолитиазе ничем не отличается от таковой, исходящей из желчного пузыря. Хотя иногда боль может локализоваться несколько выше и медиальнее, чем при холецистолитиазе, в надчревной области. Еще реже наблюдается непереносимая боль при внезапной закупорке камнем области дуоденального сосочка (так называемый “сосочковый илеус”).
При наличии мелких (менее 5-7 мм) конкрементов в желчном пузыре у любого больного с желчнокаменной болезнью следует подозревать присутствие камней в холедохе, так как такие размеры позволяют им беспрепятственно мигрировать через пузырный проток. Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Особенно следует насторожиться при билирубинемии (даже небольшом повышении билирубина в сыворотке крови). Обычно одновременно повышается уровень щелочной фосфатазы, вероятно повышение уровня аминотрансфераз. Однако, после устранения обструкции (закупорки), уровень аминотрансфераз, как правило быстро нормализуется. Тогда как уровень билирубина нередко остается повышенным в течение 2 недель, еще дольше сохраняется повышенный уровень щелочной фосфатазы.
Лабораторная диагностика.
Бессимптомный холедохолитиаз может не сопровождаться изменениями в лабораторных анализах. При развитии воспаления в крови повышается уровень лейкоцитов, СОЭ. При нарушении оттока желчи наблюдают повышение концентрации билирубина (за счёт прямой фракции), повышение уровня аминотрансфераз (трансаминаз) и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале. Очень грозным лабораторным симптомом является повышение амилазы крови, так как это говорит о поражении поджелудочной железы.
Инструментальная диагностика.
Поэтому во многих случаях приходится прибегать к дополнительным методам:
- Эндоскопическое УЗИ (эндосонография). Осмотр проводится специальным эндосонографическим датчиком через просвет желудка и двенадцатиперстной кишки. При таком осмотре эффективность правильной диагностики повышается до 85-100%.
- MPT-холангиография.
 Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Следующие два метода диагностики являются инвазивными, поэтому могут применяться только при нахождении пациента в стационаре. Речь идет об эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) и чрескожной чреспеченочной холангиографии (ЧЧХГ).
- ЭРХПГ — стандартный способ диагностики холедохолитиаза, в руках опытного врача-эндоскописта эффективен в 90 — 95% случаев. Однако этот метод сопряжён с возможным развитием серьезных осложнений: гиперамилаземии, холангита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения.

- Чрескожную чреспеченочную холангиографию применяют у больных с обтурационной желтухой при невозможности выполнения ретроградной панкреатохолангиографии. При этом под контролем УЗИ или рентгеновской установки через кожу пунктируют расширенный проток правой или левой доли печени. После эвакуации желчи в просвет желчного хода вводят контрастное вещество и выполняют серию снимков. Это позволяет получить четкое изображение желчных путей, определить причину механической желтухи и уровень препятствия.
К дополнительным методам обследования можно отнести компьютерную томографию и видеодуоденоскопию.
- Компьютерная томография (КТ) брюшной полости используется при подозрении на сдавление желчных протоков извне, или наличия новообразования в их просвете.
- Видеодуоденоскопия — эндоскопическое исследование, при котором используется специальный эндоскоп с боковой оптикой, позволяющий хорошо осмотреть область большого дуоденального сосочка или «фатерова сосочка» (место впадения желчных протоков в двенадцатиперстную кишку).
 Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Основные проявления холедохолитиаза
-
Приступ желчной колики.
Конкременты в гепатикохоледохе травмируют его стенку. Повреждение слизистой происходит особенно легко в наиболее узкой части — в области большого дуоденального сосочка. Поэтому главный и самый яркий симптом печеночной колики — это боль. Ощущение боли при холедохолитиазе практически не отличается от колики при холецистолитиазе. Характерна иррадиация её в спину или поясницу. Боль может приобретать опоясывающий характер в том случае, если перекрытие конкрементом произошло в области фатерова сосочка, расположенного в 12-перстой кишке. В таком случае происходит нарушение оттока и желчи, и панкреатического сока, в результате страдает поджелудочная железа. -
Механическая (подпеченочная) желтуха.

Когда камни обтурируют проток, то в желчевыводящих путях повышается давление, последние расширяются, но закупорка камнем мешает поступлению желчи в кишечную трубку, появляется так называемый ахоличный стул (осветление кала) и темная моча (цвета пива).
Таким образом, развивается механическая желтуха. Затруднение оттока желчи по желчевыводящим путям приводит к тому, что в крови появляется билирубин — желчный пигмент, которым насыщаются ткани больного человека. Кожа человека, его склеры, слизистые оболочки приобретают желтую окраску. -
Однако полная закупорка и постоянная желтуха при холедохолитиазе бывают не так часто. В то же время любое препятствие оттоку желчи создает благоприятные условия для развития инфекции и воспалительного процесса в протоках. Возникает холангит, который легко развивается на фоне повреждений слизистой оболочки. Вследствие многократной травмы и воспаления могут сформироваться сужения просвета протока на его протяжении и в области большого дуоденального сосочка — стенозирующие холангит и папиллит.
 Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
-
При латентном холедохолитиазе характерны жалоба на тупую боль под правой реберной дугой.
-
При диспептической форме холедохолитиаза больной жалуется на нехарактерную давящую боль под правой реберной дугой или в надчревной области, на диспепсию, тошноту, отрыжку, газы и непереносимость жирной пищи.

Подробнее об осложнениях холедохолитиаза
-
1. Холангит. Как говорилось ранее, при наличии камней в желчных протоках инфекция имеет условия для своего развития, это приводит к воспалению — холангиту. При возникновении этого осложнения появляется высокая температура с ознобами и проливными потами, сильные боли в правом подреберье, тошнота, рвота. выраженная общая слабость. Опасность данного осложнения связана с тем, что на фоне развивающейся инфекции нарушается функция печени. Кроме того, если лечение не проводить своевременно, существует опасность формирования абсцесса печени, как говорилось выше, а в дальнейшем — развития общего сепсиса и печеночной недостаточности.
-
2. Желтуха. Всегда имеет застойный характер. Закупорка, как правило, бывает неполной и интенсивность повышения билирубина колеблется. Подозрительной в отношении холедохолитиаза должна быть не только любая желтуха на фоне печеночной колики, но и мимолетная субиктеричность, особенно, если она часто повторяется.
 Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
-
3. Острый панкреатит. Общий желчный проток и проток поджелудочной железы у людей в 70% случаев сливаются в одно русло и вместе впадают в 12-перстную кишку. Когда этот общий канал перекрывается камнем (обычно это случается в месте выхода в 12-перстную кишку), то и желчь, и ферменты поджелудочной железы теряют возможность выделяться в кишечник. Происходит повышение давления в желчных и поджелудочных протоках, что приводит к тяжелому осложнению — острому панкреатиту. Острое воспаление поджелудочной железы — очень тяжелое заболевание, часто смертельное. Требуется немедленное хирургическое лечение для того, чтобы устранить это препятствие, а также проведение других лечебных мероприятий.

Камни в желчных протоках — операция
Лечение холедохолитиаза может быть только хирургическим. Однако, это не означает обязательного выполнения большой операции с большим разрезом на животе.
Наиболее часто при холедохолитиазе проводится удаление конкрементов желчных протоков эндоскопическим способом.
В стационаре пациенту проводят ЭРХПГ для уточнения наличия камня, его локализации и других параметров. Если диагноз холедохолитиаза подтвержден, это исследование превращается из диагностического в лечебное. Выполняется рассечение суженной зоны Фатерова сосочка (папиллосфинктеротомия), дробление камней (литотрипсия) или их удаление (экстракция). Тактика хирурга зависит от размеров камня. Камни более 2 см обычно дробят, менее 1 см чаще отходят самостоятельно в течение 2 суток. Но как показывает практика, в большинстве случаев, чтобы удалить или обеспечить самостоятельное отхождение камней, приходится прибегать к эндоскопической папиллосфинктеротомии. Редко удается этого избежать.
Редко удается этого избежать.
Когда невозможно удалить камень эндоскопическим методом, прибегают к хирургической операции. Операцию выполняют классическим методом или путем лапароскопии. Во время операции проводят рассечение холедоха (холедохотомию) специальным инструментом и удаление камней. Во всех случаях лечения холедохолитаза одномоментно проводят удаление желчного пузыря (если он не был удален ранее). В дальнейшем после хирургического лечения необходимо проходить послеоперационное обследование, соблюдать рекомендации по режиму, питанию и приему медикаментов, которые будут назначены лечащим врачом в стационаре.
В любом случает тактика обследования и лечения должна определяться специалистом и направляться от простых методов диагностики и лечения к более сложным.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических и эндоскопических технологий.
Мальабсорбция желчных кислот: симптомы, причины и лечение
Обзор
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) представляет собой желудочно-кишечное заболевание. Это частая причина хронической диареи. Когда желчные кислоты не всасываются должным образом в кишечнике, они накапливаются, нарушая химический баланс внутри. Избыток желчных кислот заставляет толстую кишку выделять дополнительную воду, что приводит к водянистому стулу.
Что такое желчные кислоты?
Желчь — это вещество, которое вырабатывает ваша печень при фильтрации крови. Ваша печень сортирует отходы, такие как токсины, мертвые клетки крови и избыток холестерина, в желчь. Желчные кислоты образуются в результате совместного синтеза этих продуктов. Различные кислоты в желчи помогают стабилизировать липиды в смеси и удерживать их в жидкой форме.
Ваша печень посылает желчь через желчные протоки в тонкую кишку, чтобы помочь пищеварению. Желчные кислоты в тонком кишечнике помогают расщеплять жиры для всасывания. Когда эта работа выполнена, они должны реабсорбироваться сами, возвращаясь в кровообращение, а затем в печень, чтобы снова превратиться в желчь.
Желчные кислоты в тонком кишечнике помогают расщеплять жиры для всасывания. Когда эта работа выполнена, они должны реабсорбироваться сами, возвращаясь в кровообращение, а затем в печень, чтобы снова превратиться в желчь.
Что такое мальабсорбция?
Мальабсорбция — это любая неспособность вашего кишечника абсорбировать все химические вещества, для которых он предназначен. Нарушение всасывания может быть связано с самим кишечником или может быть результатом химического дисбаланса. Например, у вас может быть слишком много или слишком мало определенного химического вещества, которое ваш кишечник не усвоит.
На кого влияет мальабсорбция желчных кислот?
BAM исторически недооценивали из-за отсутствия доступных способов его проверки. Но теперь исследования показывают, что по крайней мере 30% людей с диагнозом функциональной диареи могут иметь БАМ. Функциональные расстройства — это те, которые не имеют очевидной причины и могут остаться незамеченными во время медицинского обследования, например, синдром раздраженного кишечника (СРК).
БАМ наблюдается у людей с такими заболеваниями, как:
- Микроскопический колит.
- Болезнь Крона.
- ВИЧ-ассоциированный энтерит.
- Диарея, сохраняющаяся после бактериальной инфекции.
- Экзокринная недостаточность поджелудочной железы.
Это также может случиться у людей, получающих определенные медицинские процедуры, включая:
- Хирургическое шунтирование или резекцию подвздошной кишки, последнего отдела тонкой кишки.
- Удаление желчного пузыря (холецистэктомия).
- Лучевая терапия, особенно в брюшно-тазовой области.
- Химиотерапия.
- Метформин, препарат для лечения диабета 2 типа.
Симптомы и причины
Каковы симптомы мальабсорбции желчных кислот?
Типичные симптомы включают:
- Водянистая диарея.
- Частые испражнения.
- Болезненные спазмы желудка.
- Императивные позывы и трудности с удержанием дефекации.

У некоторых людей также есть:
- Вздутие живота.
- Газ и газовая боль.
- Стеаторея (жирный стул)
- Расстройство желудка.
Долгосрочные симптомы могут включать:
- Обезвоживание.
- Усталость.
- Головные боли.
- Головокружение.
- Тошнота.
- Увеличение веса.
- Потеря веса.
Около половины людей имеют постоянные симптомы, а другая половина сообщает о редких симптомах.
Что вызывает желчную диарею?
Симптомы мальабсорбции желчных кислот — в первую очередь диарея желчных кислот или БАК — возникают в результате накопления желчных кислот в толстой кишке, где пищевые отходы превращаются в фекалии. Обычно 95% желчных кислот в тонкой кишке реабсорбируются в последнем сегменте (подвздошной кишке) перед тем, как попасть в толстую кишку.
Однако, когда их остается слишком много, они попадают в толстую кишку вместе с остальными отходами. Желчные кислоты в толстой кишке раздражают слизистую оболочку, заставляя ее выделять дополнительную жидкость и ускоряя сокращения мышц, которые продвигают фекалии. Это вызывает частую, неотложную диарею и спазмы.
Желчные кислоты в толстой кишке раздражают слизистую оболочку, заставляя ее выделять дополнительную жидкость и ускоряя сокращения мышц, которые продвигают фекалии. Это вызывает частую, неотложную диарею и спазмы.
Что вызывает мальабсорбцию желчных кислот?
Другой вопрос, что вызывает накопление желчных кислот в кишечнике.
Исследователи классифицировали возможные причины BAM на четыре различных типа. Иногда они классифицируют БАМ как первичную или вторичную.
Первичный BAM вызван чрезмерной выработкой печенью желчных кислот (типы 2 и 4).
Тип 1 БАМ вызван проблемой самой подвздошной кишки. Это считается истинной мальабсорбцией, потому что проблема начинается на стадии абсорбции цикла желчных кислот. У вас может быть БАМ типа 1, если вам удалили, изменили или обошли последнюю часть тонкой кишки хирургическим путем для лечения другого заболевания. Некоторые заболевания, такие как болезнь Крона, и такие методы лечения, как лучевая терапия, также могут повредить подвздошную кишку. Значительные повреждения ухудшают его способность поглощать.
Значительные повреждения ухудшают его способность поглощать.
Тип 2 БАМ иногда называют «идиопатическим», что означает, что он возникает спонтанно или по неизвестным причинам. Однако текущие исследования показывают, что это проблема химической передачи сигналов между кишечником и печенью. Эта сигнализация обычно регулирует цикл желчных кислот (кишечно-печеночная циркуляция). Химические вещества в крови сигнализируют, когда ваша печень должна производить и доставлять больше желчных кислот, а когда пора останавливаться, реабсорбировать и перерабатывать их. Но при БАМ 2 типа ваша печень не получает приказа остановиться. Таким образом, он продолжает посылать желчные кислоты — слишком много, чтобы ваша подвздошная кишка могла их впитать.
Тип 3 BAM вызывается желудочно-кишечными заболеваниями, которые могут поражать подвздошную кишку и другие части пищеварительной системы. К ним относятся глютеновая болезнь, хронический панкреатит и синдром избыточного бактериального роста в тонкой кишке (СИБР).
Тип 4 БАМ вызывается чрезмерной выработкой желчных кислот как побочный эффект приема метформина.
Каковы долгосрочные последствия мальабсорбции желчных кислот?
Тяжелая мальабсорбция желчных кислот может в конечном итоге привести к дефициту желчных кислот. Если слишком много желчных кислот поступает в ваши фекалии вместо того, чтобы возвращаться обратно в печень, ваша печень начнет исчерпать желчные кислоты для производства желчи. Недостаток желчи в тонкой кишке повлияет на ваше пищеварение и питание.
Дефицит желчных кислот в тонком кишечнике приводит к нарушению всасывания жиров и жирорастворимых витаминов (A, D, E и K). Это может привести к недоеданию и специфическим проблемам, связанным с дефицитом жирорастворимых витаминов. Например, дефицит витамина D влияет на ваши кости, а дефицит витамина А влияет на ваше зрение.
BAM типа 1 может сопровождаться дефицитом витамина B12. Это потому, что витамин B12 также поглощается в подвздошной кишке. В этом случае дефицит вызван не самой БАМ, а состоянием, вызывающим БАМ 1 типа — дисфункцией подвздошной кишки. Симптомы могут включать тошноту, головокружение и усталость.
В этом случае дефицит вызван не самой БАМ, а состоянием, вызывающим БАМ 1 типа — дисфункцией подвздошной кишки. Симптомы могут включать тошноту, головокружение и усталость.
Дефицит желчных кислот, который приводит к нарушению всасывания жиров, может привести к потере веса, если у вас есть проблемы с перевариванием достаточного количества калорий. В других случаях мальабсорбция желчных кислот вызывает увеличение массы тела. Видимо это связано с обменом веществ. БАМ или его причины могут повлиять на то, как ваше тело перерабатывает и сохраняет калории в виде жира.
Диагностика и тесты
Как диагностируется мальабсорбция желчных кислот?
Текущие рекомендации показывают, что любой человек, страдающий хронической диареей без известной причины, должен пройти скрининг на мальабсорбцию желчных кислот. Но тесты есть не везде. Некоторые поставщики медицинских услуг проверяют его, просто прописывая секвестранты желчных кислот, чтобы посмотреть, помогают ли они.
Тесты на мальабсорбцию желчных кислот включают:
Тест SeHCAT
Тест SeHCAT считается предпочтительным тестом для BAM, но он недоступен во многих странах, в том числе в США. Это тип теста визуализации ядерной медицины, что означает, что он вводит в ваше тело низкодозовый радиоактивный индикаторный материал. Компьютеры обнаруживают и следуют за индикатором через ваше тело и делают снимки по пути.
Для теста SeHCAT вы проглатываете капсулу, содержащую индикатор вместе с синтетической желчной кислотой под названием SeHCAT. Капсула попадает в тонкую кишку, где всасывается с той же скоростью, что и органические желчные кислоты. Гамма-камера измеряет уровни SeHCAT в вашей системе в первый день и еще раз через семь дней. Если через семь дней остается менее 85% SeHCAT, это указывает на БАМ.
Тест на С4 в сыворотке
Этот анализ крови считается лучшей альтернативой тесту SeHCAT, и он доступен в США. Тест измеряет уровень фермента С4 в крови. Уровни C4 коррелируют с тем, сколько желчных кислот вырабатывает ваша печень. Повышенный уровень С4 является хорошим индикатором первичного БАМ (типы 2 и 4), вызванного перепроизводством желчных кислот.
Повышенный уровень С4 является хорошим индикатором первичного БАМ (типы 2 и 4), вызванного перепроизводством желчных кислот.
Повышенные уровни C4 могут также наблюдаться у людей с вторичным БАМ (типы 1 и 3), если мальабсорбция заставляет их печень компенсировать это за счет увеличения производства желчных кислот. В результате этот тест полезен для большинства людей. Но это может дать ложные результаты у людей с определенными ранее существовавшими заболеваниями, такими как высокий уровень холестерина и метаболическая (неалкогольная) жировая болезнь печени.
Тест на БА в кале
Тест на БА в кале измеряет уровень желчных кислот, выделяемых в фекалиях. Это может быть наиболее прямым способом измерения мальабсорбции желчных кислот. Однако это технически сложно и доступно только в некоторых медицинских центрах.
Этот тест также требует специальной подготовки, чтобы быть эффективным. Вы должны соблюдать определенную диету в течение нескольких дней, а затем собирать образцы своих фекалий в течение 48 часов. Специалисты проверят экскременты на наличие желчных кислот в лаборатории. Если они определяют, что уровень желчных кислот у вас повышен, это означает, что слишком много желчных кислот не всасывается в тонкой кишке и попадает в толстую кишку, вызывая диарею желчных кислот.
Специалисты проверят экскременты на наличие желчных кислот в лаборатории. Если они определяют, что уровень желчных кислот у вас повышен, это означает, что слишком много желчных кислот не всасывается в тонкой кишке и попадает в толстую кишку, вызывая диарею желчных кислот.
Управление и лечение
Какое лекарство лучше всего подходит для лечения мальабсорбции желчных кислот?
Первая линия лечения мальабсорбции желчных кислот — это лекарства, называемые секвестрантами желчных кислот или связывающими желчные кислоты. Чаще всего назначают холестирамин и колестипол. Колесевелам является нелицензированной альтернативой, но некоторые люди переносят его легче.
Секвестранты желчных кислот — это положительно заряженные молекулы, которые связываются с отрицательно заряженными желчными кислотами в кишечнике, предотвращая их расщепление до размеров, необходимых для всасывания. Связывание также предотвращает воздействие желчных кислот на толстую кишку, вызывая диарею. Это помогает уменьшить симптомы БАМ.
Это помогает уменьшить симптомы БАМ.
Каковы потенциальные побочные эффекты лечения?
Эти лекарства обычно выпускаются в виде порошка, который нужно смешивать с жидкостью для питья. Некоторым людям трудно глотать из-за вкуса или текстуры. Некоторые также испытывают побочные эффекты, которые они находят почти такими же неприятными, как и симптомы БАМ. Они могут включать запор, тошноту, вздутие живота и газы.
Секвестранты желчных кислот также могут связываться с жирорастворимыми витаминами в тонком кишечнике. Это может помешать вашему тонкому кишечнику поглощать их. Некоторым людям, которые принимают секвестранты желчных кислот, необходимо принимать витаминные добавки. Возможно, вам придется принимать их в форме, которая минует ваше пищеварение, например, в виде инъекций.
Перспективы/прогноз
Излечима ли мальабсорбция желчи?
Лечение мальабсорбции желчных кислот зависит от причины. Некоторые состояния излечимы, а некоторые нет. В некоторых случаях лечение основного заболевания напрямую может помочь улучшить BAM. В других случаях вы, возможно, не сможете вылечить заболевание, но есть хорошие шансы, что вы все равно сможете эффективно лечить симптомы.
В других случаях вы, возможно, не сможете вылечить заболевание, но есть хорошие шансы, что вы все равно сможете эффективно лечить симптомы.
Жить с
Что вызывает симптомы мальабсорбции желчных кислот?
Цикл желчных кислот запускается содержанием жира в вашем рационе. Больше жира в тонкой кишке запускает химические сигналы, которые говорят вашей печени доставлять больше желчи. Больше желчи приводит к тому, что больше желчных кислот попадает в толстую кишку. По этой причине поставщики медицинских услуг рекомендуют диету с низким содержанием жиров, чтобы помочь справиться с BAM.
Когда мне следует обратиться к поставщику медицинских услуг по поводу диареи, вызванной желчными кислотами?
Если у вас непрекращающаяся диарея, объяснение которой еще не выяснено, узнайте у поставщика медицинских услуг о нарушении всасывания желчных кислот. Это недостаточно распознаваемое и недостаточно диагностируемое состояние может быть не в поле зрения каждого поставщика медицинских услуг, поэтому вам следует попросить своего поставщика проверить вас на него или направить вас к специалисту, который может это сделать.
Записка из Кливлендской клиники
Многие люди тратят годы на поиск точного диагноза и эффективного лечения необъяснимой диареи. Для тех, у кого мальабсорбция желчных кислот, есть надежда, что эти дни подходят к концу. Больше осведомленности и более доступные способы скрининга состояния улучшат диагностику.
Хотя мальабсорбция желчных кислот имеет много причин, лечение во всех случаях одинаково. Медицинский работник, который подозревает БАМ, может даже назначить лечение для его выявления. Секвестранты желчных кислот и диетические изменения могут эффективно купировать симптомы у большинства людей с БАМ.
Мальабсорбция желчных кислот: симптомы, причины и лечение
Обзор
Что такое мальабсорбция желчных кислот?
Мальабсорбция желчных кислот (BAM) представляет собой желудочно-кишечное заболевание. Это частая причина хронической диареи. Когда желчные кислоты не всасываются должным образом в кишечнике, они накапливаются, нарушая химический баланс внутри. Избыток желчных кислот заставляет толстую кишку выделять дополнительную воду, что приводит к водянистому стулу.
Избыток желчных кислот заставляет толстую кишку выделять дополнительную воду, что приводит к водянистому стулу.
Что такое желчные кислоты?
Желчь — это вещество, которое вырабатывает ваша печень при фильтрации крови. Ваша печень сортирует отходы, такие как токсины, мертвые клетки крови и избыток холестерина, в желчь. Желчные кислоты образуются в результате совместного синтеза этих продуктов. Различные кислоты в желчи помогают стабилизировать липиды в смеси и удерживать их в жидкой форме.
Ваша печень посылает желчь через желчные протоки в тонкую кишку, чтобы помочь пищеварению. Желчные кислоты в тонком кишечнике помогают расщеплять жиры для всасывания. Когда эта работа выполнена, они должны реабсорбироваться сами, возвращаясь в кровообращение, а затем в печень, чтобы снова превратиться в желчь.
Что такое мальабсорбция?
Мальабсорбция — это любая неспособность вашего кишечника абсорбировать все химические вещества, для которых он предназначен. Нарушение всасывания может быть связано с самим кишечником или может быть результатом химического дисбаланса. Например, у вас может быть слишком много или слишком мало определенного химического вещества, которое ваш кишечник не усвоит.
Нарушение всасывания может быть связано с самим кишечником или может быть результатом химического дисбаланса. Например, у вас может быть слишком много или слишком мало определенного химического вещества, которое ваш кишечник не усвоит.
На кого влияет мальабсорбция желчных кислот?
BAM исторически недооценивали из-за отсутствия доступных способов его проверки. Но теперь исследования показывают, что по крайней мере 30% людей с диагнозом функциональной диареи могут иметь БАМ. Функциональные расстройства — это те, которые не имеют очевидной причины и могут остаться незамеченными во время медицинского обследования, например, синдром раздраженного кишечника (СРК).
БАМ наблюдается у людей с такими состояниями, как:
- Микроскопический колит.
- Болезнь Крона.
- ВИЧ-ассоциированный энтерит.
- Диарея, сохраняющаяся после бактериальной инфекции.
- Экзокринная недостаточность поджелудочной железы.
Это также может случиться у людей, получающих определенные медицинские процедуры, включая:
- Хирургическое шунтирование или резекцию подвздошной кишки, последнего отдела тонкой кишки.

- Удаление желчного пузыря (холецистэктомия).
- Лучевая терапия, особенно в брюшно-тазовой области.
- Химиотерапия.
- Метформин, препарат для лечения диабета 2 типа.
Симптомы и причины
Каковы симптомы мальабсорбции желчных кислот?
Типичные симптомы включают:
- Водянистая диарея.
- Частые испражнения.
- Болезненные спазмы желудка.
- Императивные позывы и трудности с удержанием дефекации.
У некоторых людей также есть:
- Вздутие живота.
- Газ и газовая боль.
- Стеаторея (жирный стул)
- Расстройство желудка.
Долгосрочные симптомы могут включать:
- Обезвоживание.
- Усталость.
- Головные боли.
- Головокружение.
- Тошнота.
- Увеличение веса.
- Потеря веса.
Около половины людей имеют постоянные симптомы, а другая половина сообщает о редких симптомах.
Что вызывает желчную диарею?
Симптомы мальабсорбции желчных кислот — в первую очередь диарея желчных кислот или БАК — возникают в результате накопления желчных кислот в толстой кишке, где пищевые отходы превращаются в фекалии. В норме 95% желчных кислот в тонкой кишке реабсорбируются в последнем сегменте (подвздошной кишке), прежде чем попасть в толстую кишку.
Однако, когда их остается слишком много, они попадают в толстую кишку вместе с остальными отходами. Желчные кислоты в толстой кишке раздражают слизистую оболочку, заставляя ее выделять дополнительную жидкость и ускоряя сокращения мышц, которые продвигают фекалии. Это вызывает частую, неотложную диарею и спазмы.
Что вызывает мальабсорбцию желчных кислот?
Другой вопрос, что вызывает накопление желчных кислот в кишечнике.
Исследователи классифицировали возможные причины BAM на четыре различных типа. Иногда они классифицируют БАМ как первичную или вторичную.
Первичный BAM вызван чрезмерной выработкой печенью желчных кислот (типы 2 и 4).
Тип 1 БАМ вызывается проблемой с самой подвздошной кишкой. Это считается истинной мальабсорбцией, потому что проблема начинается на стадии абсорбции цикла желчных кислот. У вас может быть БАМ типа 1, если вам удалили, изменили или обошли последнюю часть тонкой кишки хирургическим путем для лечения другого заболевания. Некоторые заболевания, такие как болезнь Крона, и такие методы лечения, как лучевая терапия, также могут повредить подвздошную кишку. Значительные повреждения ухудшают его способность поглощать.
Тип 2 БАМ иногда называют «идиопатическим», что означает, что он возникает спонтанно или по неизвестным причинам. Однако текущие исследования показывают, что это проблема химической передачи сигналов между кишечником и печенью. Эта сигнализация обычно регулирует цикл желчных кислот (кишечно-печеночная циркуляция). Химические вещества в крови сигнализируют, когда ваша печень должна производить и доставлять больше желчных кислот, а когда пора останавливаться, реабсорбировать и перерабатывать их. Но при БАМ 2 типа ваша печень не получает приказа остановиться. Таким образом, он продолжает посылать желчные кислоты — слишком много, чтобы ваша подвздошная кишка могла их впитать.
Но при БАМ 2 типа ваша печень не получает приказа остановиться. Таким образом, он продолжает посылать желчные кислоты — слишком много, чтобы ваша подвздошная кишка могла их впитать.
Тип 3 BAM вызывается желудочно-кишечными заболеваниями, которые могут поражать подвздошную кишку и другие части пищеварительной системы. К ним относятся глютеновая болезнь, хронический панкреатит и синдром избыточного бактериального роста в тонкой кишке (СИБР).
Тип 4 БАМ вызывается чрезмерной выработкой желчных кислот как побочный эффект приема метформина.
Каковы долгосрочные последствия мальабсорбции желчных кислот?
Тяжелая мальабсорбция желчных кислот может в конечном итоге привести к дефициту желчных кислот. Если слишком много желчных кислот поступает в ваши фекалии вместо того, чтобы возвращаться обратно в печень, ваша печень начнет исчерпать желчные кислоты для производства желчи. Недостаток желчи в тонкой кишке повлияет на ваше пищеварение и питание.
Дефицит желчных кислот в тонком кишечнике приводит к нарушению всасывания жиров и жирорастворимых витаминов (A, D, E и K). Это может привести к недоеданию и специфическим проблемам, связанным с дефицитом жирорастворимых витаминов. Например, дефицит витамина D влияет на ваши кости, а дефицит витамина А влияет на ваше зрение.
BAM типа 1 может сопровождаться дефицитом витамина B12. Это потому, что витамин B12 также поглощается в подвздошной кишке. В этом случае дефицит вызван не самой БАМ, а состоянием, вызывающим БАМ 1 типа — дисфункцией подвздошной кишки. Симптомы могут включать тошноту, головокружение и усталость.
Дефицит желчных кислот, который приводит к нарушению всасывания жиров, может привести к потере веса, если у вас есть проблемы с перевариванием достаточного количества калорий. В других случаях мальабсорбция желчных кислот вызывает увеличение массы тела. Видимо это связано с обменом веществ. БАМ или его причины могут повлиять на то, как ваше тело перерабатывает и сохраняет калории в виде жира.
Диагностика и тесты
Как диагностируется мальабсорбция желчных кислот?
Текущие рекомендации показывают, что любой человек, страдающий хронической диареей без известной причины, должен пройти скрининг на мальабсорбцию желчных кислот. Но тесты есть не везде. Некоторые поставщики медицинских услуг проверяют его, просто прописывая секвестранты желчных кислот, чтобы посмотреть, помогают ли они.
Тесты на мальабсорбцию желчных кислот включают:
Тест SeHCAT
Тест SeHCAT считается предпочтительным тестом для BAM, но он недоступен во многих странах, в том числе в США. Это тип теста визуализации ядерной медицины, что означает, что он вводит в ваше тело низкодозовый радиоактивный индикаторный материал. Компьютеры обнаруживают и следуют за индикатором через ваше тело и делают снимки по пути.
Для теста SeHCAT вы проглатываете капсулу, содержащую индикатор вместе с синтетической желчной кислотой под названием SeHCAT. Капсула попадает в тонкую кишку, где всасывается с той же скоростью, что и органические желчные кислоты. Гамма-камера измеряет уровни SeHCAT в вашей системе в первый день и еще раз через семь дней. Если через семь дней остается менее 85% SeHCAT, это указывает на БАМ.
Гамма-камера измеряет уровни SeHCAT в вашей системе в первый день и еще раз через семь дней. Если через семь дней остается менее 85% SeHCAT, это указывает на БАМ.
Тест на С4 в сыворотке
Этот анализ крови считается лучшей альтернативой тесту SeHCAT, и он доступен в США. Тест измеряет уровень фермента С4 в крови. Уровни C4 коррелируют с тем, сколько желчных кислот вырабатывает ваша печень. Повышенный уровень С4 является хорошим индикатором первичного БАМ (типы 2 и 4), вызванного перепроизводством желчных кислот.
Повышенные уровни C4 могут также наблюдаться у людей с вторичным БАМ (типы 1 и 3), если мальабсорбция заставляет их печень компенсировать это за счет увеличения производства желчных кислот. В результате этот тест полезен для большинства людей. Но это может дать ложные результаты у людей с определенными ранее существовавшими заболеваниями, такими как высокий уровень холестерина и метаболическая (неалкогольная) жировая болезнь печени.
Тест на БА в кале
Тест на БА в кале измеряет уровень желчных кислот, выделяемых в фекалиях. Это может быть наиболее прямым способом измерения мальабсорбции желчных кислот. Однако это технически сложно и доступно только в некоторых медицинских центрах.
Это может быть наиболее прямым способом измерения мальабсорбции желчных кислот. Однако это технически сложно и доступно только в некоторых медицинских центрах.
Этот тест также требует специальной подготовки, чтобы быть эффективным. Вы должны соблюдать определенную диету в течение нескольких дней, а затем собирать образцы своих фекалий в течение 48 часов. Специалисты проверят экскременты на наличие желчных кислот в лаборатории. Если они определяют, что уровень желчных кислот у вас повышен, это означает, что слишком много желчных кислот не всасывается в тонкой кишке и попадает в толстую кишку, вызывая диарею желчных кислот.
Управление и лечение
Какое лекарство лучше всего подходит для лечения мальабсорбции желчных кислот?
Первая линия лечения мальабсорбции желчных кислот — это лекарства, называемые секвестрантами желчных кислот или связывающими желчные кислоты. Чаще всего назначают холестирамин и колестипол. Колесевелам является нелицензированной альтернативой, но некоторые люди переносят его легче.
Секвестранты желчных кислот представляют собой положительно заряженные молекулы, которые связываются с отрицательно заряженными желчными кислотами в кишечнике, предотвращая их расщепление до размеров, необходимых для всасывания. Связывание также предотвращает воздействие желчных кислот на толстую кишку, вызывая диарею. Это помогает уменьшить симптомы БАМ.
Каковы потенциальные побочные эффекты лечения?
Эти лекарства обычно выпускаются в виде порошка, который нужно смешивать с жидкостью для питья. Некоторым людям трудно глотать из-за вкуса или текстуры. Некоторые также испытывают побочные эффекты, которые они находят почти такими же неприятными, как и симптомы БАМ. Они могут включать запор, тошноту, вздутие живота и газы.
Секвестранты желчных кислот также могут связываться с жирорастворимыми витаминами в тонком кишечнике. Это может помешать вашему тонкому кишечнику поглощать их. Некоторым людям, которые принимают секвестранты желчных кислот, необходимо принимать витаминные добавки. Возможно, вам придется принимать их в форме, которая минует ваше пищеварение, например, в виде инъекций.
Возможно, вам придется принимать их в форме, которая минует ваше пищеварение, например, в виде инъекций.
Перспективы/прогноз
Излечима ли мальабсорбция желчи?
Лечение мальабсорбции желчных кислот зависит от причины. Некоторые состояния излечимы, а некоторые нет. В некоторых случаях лечение основного заболевания напрямую может помочь улучшить BAM. В других случаях вы, возможно, не сможете вылечить заболевание, но есть хорошие шансы, что вы все равно сможете эффективно лечить симптомы.
Жить с
Что вызывает симптомы мальабсорбции желчных кислот?
Цикл желчных кислот запускается содержанием жира в вашем рационе. Больше жира в тонкой кишке запускает химические сигналы, которые говорят вашей печени доставлять больше желчи. Больше желчи приводит к тому, что больше желчных кислот попадает в толстую кишку. По этой причине поставщики медицинских услуг рекомендуют диету с низким содержанием жиров, чтобы помочь справиться с BAM.
Когда мне следует обратиться к поставщику медицинских услуг по поводу диареи, вызванной желчными кислотами?
Если у вас непрекращающаяся диарея, объяснение которой еще не выяснено, узнайте у поставщика медицинских услуг о нарушении всасывания желчных кислот.


 Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ.
Точность данного метода исследования составляет до 97%. При выполнении МРТ- холангиографии получают изображение желчного пузыря и пузырного протока, сегментарных, долевых желчных протоков, общего печеночного протока, холедоха и панкреатического протока. Появляется возможность точной визуализации камней в просвете протоков, их сужения или расширения. К большим преимуществам МРТ-холангиографии относится ее неинвазивность и отсутствие необходимости в использовании контрастных веществ. 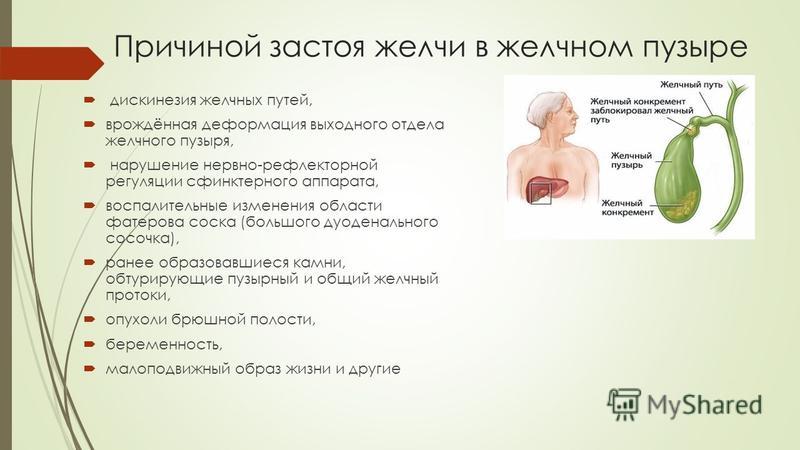
 Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
Это очень важное исследование, поскольку иногда причиной холедохолитиаза является патология именно фатерова сосочка (воспаление, рубцовая стриктура, опухоль, или вклиненный конкремент).
 Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
Распространение воспалительного процесса вверх, в сторону печени, может привести к тяжелому осложнению: холангиогенному абсцессу печени. Следует также отметить, что диаметр общего желчного протока, конечно, отражает состояние гипертензии в нем, но так бывает далеко не всегда — при нешироких протоках также может образоваться холедохолитиаз. Воспалительный процесс проявляется повышением температуры тела, ознобами, кожным зудом. В типичных случаях холангит сопровождается септической лихорадкой. Менее типичны для холедохолитиаза малые температурные пики, сопровождающие приступы болей.
 Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.
Однако, даже тяжелый холедохолитиаз далеко не всегда проявляется желтухой. Еще Kehr отмечал, что иногда при нагромождении камней желчь, «словно горный ручей, свободно переливается через камни». Более чем у 1/3больных холедохолитиазом желтухи не бывает. Значительно реже случается проявление желтухи без сопутствующей ей желчной колики.

