Триггерные точки лечение методами мануальной терапии в Москве
Что такое триггерные точки?
Триггерная точка — это небольшой очаг напряжения в мышце, который активируется при определённых условиях и запускает боль. «Триггер» по-английски означает «пусковой механизм». В данном случае — механизм запуска боли.
Триггерные точки — это ключевой симптом миофасциального синдрома и его «лицо». Именно по триггерным точкам мы распознаём миофасциальный синдром и отличаем его от других болезней: грыжи диска, протрузии или остеохондроза. Не было бы триггерных точек, не было бы и самого миофасциального синдрома.
Миофасциальный синдром – это заболевание мышц, главным проявлением которого является боль. Сила и локализация этой боли зависят от количества триггерных точек и от того, в какой части тела расположена больная мышца.
Интересный факт: триггерные точки не только ключевой симптом, но ещё и прародители других симптомов миофасциального синдрома. Но обо всём по порядку.
Но обо всём по порядку.
Триггерные точки и другие симптомы
Итак, мы выяснили две вещи:
- Триггерные точки – это ключевой симптом миофасциального синдрома;
- Триггерные точки порождают другие симптомы миофасциального синдрома.
- Триггерные точки
- Зоны отражённой боли
- Ослабление мышц
- Вегетативные проявления
Что это за симптомы? Назовём их и вникнем в суть.
Симптомы миофасциального синдрома:
Зоны отражённой боли. Называются так потому, что боль, вызванная триггерной точкой, возникает не там, где реально находится триггер, а на отдалении от него. Как солнечный зайчик на отдалении от зеркала.
То есть, активация триггерной точки в одном месте вызывает боль совершенно в другом. Например, триггерные точки в передних мышцах шеи вызывают головную боль в области лба, глаз, ушей или затылка.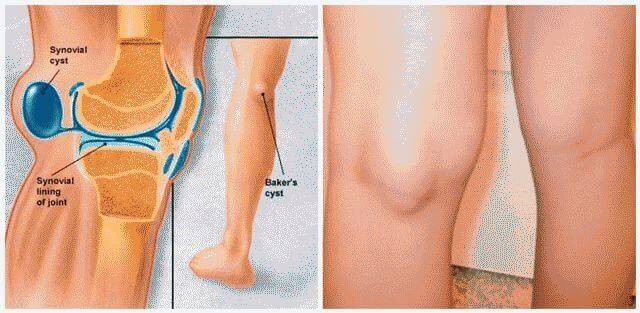
В то же время врач-мануальный терапевт, зная наизусть взаимосвязи всех болевых зон и всех мышц ещё на этапе беседы с пациентом, выслушивая его жалобы, уже понимает, где именно искать реальный источник боли.
Вспомните детективные фильмы, в которых полицейские наносят на карту линии, вычисляя место нахождения преступника: там, где линии пересекутся, там и преступник. Это очень напоминает то, как врач анализирует жалобы и симптомы пациента. Зоны отражённой боли – это, условно, первая линия в поиске реального источника боли. Остальные линии – это следующие симптомы.
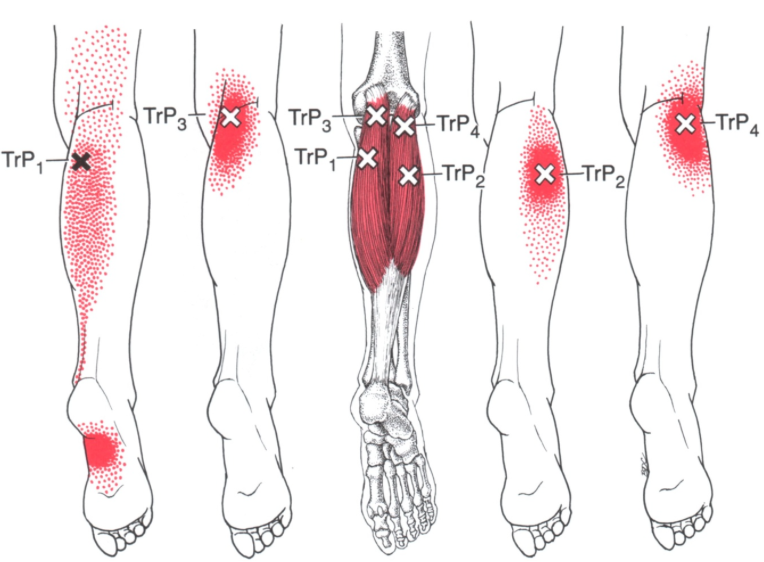
Крестиками обозначены триггерные точки. Красным – зоны отражённой боли.
Ослабление мышц или слабая мышца. Это принципиально важный симптом. В нём нужно разобраться. Поэтому мы уделим ему особое внимание.
Начнём с того, что мы привыкли думать, будто мышцы слабеют из-за отсутствия тренированности. С этим никто и не спорит, но ослабить мышцу может и болезнь; это тоже нужно учитывать и уметь отличать одно от другого. Простой пример: если человеку приходится долго стоять, скажем, в метро, он выводит больную ногу из под нагрузки и переносит свой вес на здоровую. Такое поведение вполне осознанно. Однако чаще всего больная часть тела (та же мышца) автоматически не включается в работу, чтобы не усугубить свою болезнь. Человек этого не осознаёт и даже не догадывается. А между тем, именно этот феномен является причиной мышечной слабости при триггерных точках и важнейшим диагностическим моментом для их поиска. Но об этом будем говорить в разделе о диагностике, а сейчас давайте рассмотрим рисунок из книги Тревел и Симонс «Миофасциальные боли и дисфункции».
В верхней части рисунка мы видим графическое изображение мышцы, поражённой триггерной точкой. Горизонтальные линии – это сама мышца, а косые линии по её краям – это места прикрепления мышцы. Местами прикрепления обычно служат участки костей.
Горизонтальные линии – это сама мышца, а косые линии по её краям – это места прикрепления мышцы. Местами прикрепления обычно служат участки костей.
В нижней части рисунка показана триггерная точка под микроскопом. Мы видим, что здесь чередуются здоровые и спазмированные мышечные волокна.
Но вернёмся к верхней части рисунка.
Узел в центре мышцы – это сама триггерная точка. Как видите, она уплотняет и натягивает пучок волокон, который, в свою очередь, тянет места прикрепления. Из-за этого в местах прикрепления возникает боль. Это легко понять по аналогии с волосом. Когда тянут за волос, боль возникает там, где он крепится к коже. Таким образом, триггерная точка создаёт сразу несколько болевых зон. Во-первых, зону отражённой боли на отдалении от мышцы, а, во-вторых — боль в области прикрепления этой мышцы. Но это всё ещё болевые проявления триггерной точки. А что касается ослабления мышц, давайте рассмотрим это на другой модели.
Возьмём два стула — это условные места прикрепления, и поставим их спинками друг к другу на некотором расстоянии. Теперь возьмём несколько верёвок одинаковой длины и натянем их между стульями. Верёвки — это условная мышца, а каждая верёвка в отдельности – мышечный пучок, вроде тех, что изображены горизонтальными линиями в верхней части рисунка книги Тревел и Симонс.
Теперь возьмём несколько верёвок одинаковой длины и натянем их между стульями. Верёвки — это условная мышца, а каждая верёвка в отдельности – мышечный пучок, вроде тех, что изображены горизонтальными линиями в верхней части рисунка книги Тревел и Симонс.
Верёвки обозначают мышцу; стулья – места её прикрепления.
А теперь на одной из верёвок завяжем узел и посмотрим, к чему это приведёт. Поскольку, на узел ушла часть верёвки, то верёвка автоматически укоротилась, в результате чего последовали сразу две вещи. 1. Укоротившаяся верёвка подтянула стулья друг к другу. 2. Остальные верёвки – ослабли и провисли. Ключевое слово – ослабли.
Триггерная точка, как узел на верёвке – укорачивает мышцу и ослабляет её.
Модель со стульями и верёвками с абсолютной точностью демонстрирует то, что происходит с мышцей, в которой появляется триггерная точка. Места прикреплений сближаются, а сама мышца ослабевает.
Триггерная точка ослабляет мышцу или, говоря медицинским языком, триггерная точка снижает сократительную способность мускулатуры.

С ослаблением мышцы разобрались. Теперь выясним, к чему приводит сближение мест прикрепления не на стульях, а в реальной жизни.
Возьмём для наглядности бицепс. Он прикрепляется одним концом ниже локтя, а другим – выше. И когда бицепс сокращается — места его прикрепления сближаются, и происходит сгибание руки в локтевом суставе. Если бы в бицепсе была триггерная точка, то до тех пор, пока она там находится, бицепс был бы укорочен, а локоть всё время немного согнут.
При сокращении мышцы места её прикрепления сближаются.
А теперь представьте позвоночник. Он окружённый мышечным корсетом. Что произойдёт с позвоночником, если триггерные точки возникнут в мышцах этого корсета? Совершенно ясно, что мышцы укоротятся, изогнув позвоночник, как тетива сгибает лук. И чем больше будет триггерных точек, тем сильнее укоротятся мышцы, и тем заметнее искривится позвоночник. Внешне это будет выглядеть, как вынужденная поза.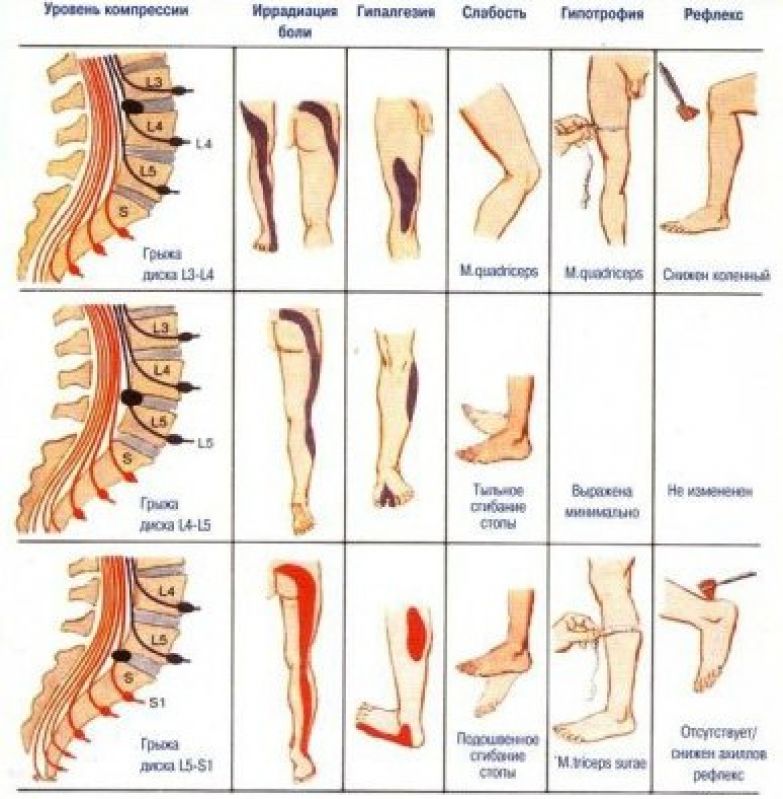
Согнувшийся от боли в спине человек — это и есть внешнее проявление мышечного укорочения, вызванного триггерными точками при миофасциальном синдроме.
Триггерные точки укорачивают мышцы и вынуждают человека сгибаться от боли
Вегетативные нарушения возникают поблизости с триггерными точками. Они проявляются сухостью кожи, её шелушением, покраснением или пигментными пятнами, отёками или сосудистыми звёздочками, а также многими другими нарушениями.
Причина триггерных точек
Вот, что написано об этом в книге Тревел и Симонс
Понять природу триггерных точек довольно сложно…
Наше современное представление о миофасциальных триггерных точках сложилось на основе двух сведённых воедино независимых способов исследования: электродиагностического и гистопатологического. Результаты, достигнутые в каждом из направлений, были суммированы, и на свет появились Интегрированная Гипотеза, призванная объяснить природу происхождения миофасциальных триггерных точек.
В настоящее время стало очевидным, что область, которую мы привыкли называть миофасциальной триггерной точкой или болезненным при надавливании узлом, представляет собой клубок, состоящий из многочисленных микроскопических локусов интенсивного отклонения от нормы, разбросанных по всему узлу. Критическая «ненормальность» миофасциальной триггерной точки … может рассматриваться как нейромышечное заболевание.
Если говорить по-простому, то суть в том, что мышцы состоят из клеток, способных сокращаться при поступлении к ним нервного импульса и расслабляться при выключении этого импульса. Сокращение и расслабление – это главные функции мышечной ткани, благодаря которым совершаются все наши действия и движения.
Но если вдруг импульс, идущий к клеткам, становится хаотичным, то возникают непроизвольные, нерегулируемые сокращения мышечной ткани, которые являются прямой предпосылкой к появлению триггерных точек. Чем длительнее сохраняется такая ситуация, тем больше мышечных клеток вовлекается в непроизвольное сокращение. Совокупность патологически сокращённых мышечных клеток и образует триггерную точку.
Совокупность патологически сокращённых мышечных клеток и образует триггерную точку.
Таким образом, внутри триггерной точки происходят изменения как самих мышечных клеток (это можно увидеть с помощью микроскопа), так и нарушение их работы, которое выявляется при помощи специальных электродиагностических приборов.
Причина боли
Боль возникает при активации триггерных точек. Факторами активации чаще всего служат перегрузки, переохлаждение, интоксикация, эмоциональные стрессы и просто прямое давление на триггерную точку. Как это происходит?
Триггерная точка, как злая колючка с множеством шипов. Она пребывает в толще нежной мышечной ткани, подобно мине замедленного действия, и ждёт своего часа. Пока мышца находится в покое, колючка ведёт себя смирно и человек ничего не чувствует. Но любое самое слабое шевеление этой мышцы приводит к тому, что мышца напарывается на остриё колючих шипов и вызывает боль.
Активация из-за переохлаждения объясняется тем, что тепло нашего тела вырабатывают мышцы, а при переохлаждении происходит резкая потеря тепла.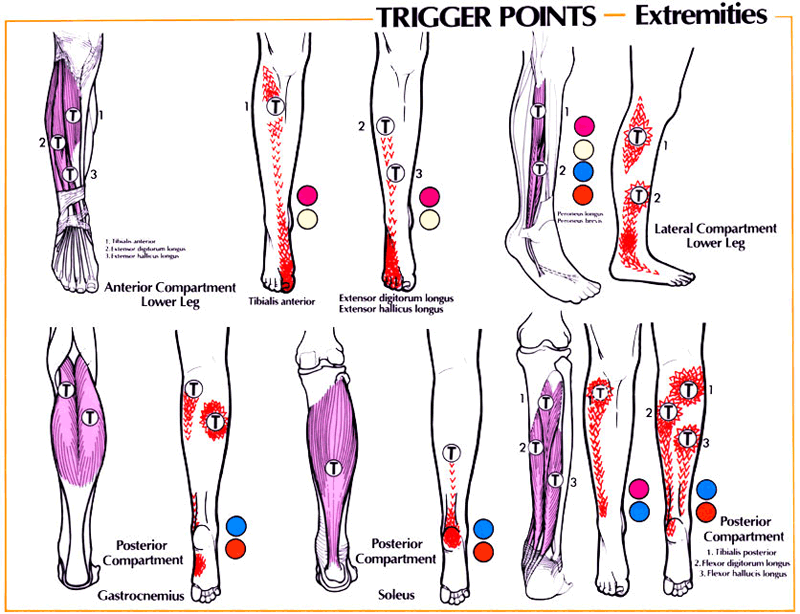 И чтобы тепло так же резко восполнить, мускулатура вынуждена интенсивно сжиматься. Но тем самым она активирует триггерную точку. Переохлаждение бывает местным и общим. Общее — это, например, холодная погода, а местное – когда сквозняком продувает шею или поясницу.
И чтобы тепло так же резко восполнить, мускулатура вынуждена интенсивно сжиматься. Но тем самым она активирует триггерную точку. Переохлаждение бывает местным и общим. Общее — это, например, холодная погода, а местное – когда сквозняком продувает шею или поясницу.
Токсические причины: алкоголь, никотин и другие вещества, в том числе, бесконтрольное употребление лекарств, а также болезни с токсическим компонентом, например, вирусные инфекции, которые тоже влияют на мышцы (вспомните ломоту в теле при простуде).
Но, пожалуй, самой коварной причиной активации триггерных точек служат эмоциональные стрессы и перегрузки. Их коварство в том, что мало кто из нас видит взаимосвязь между эмоциями и мышцами. Между тем эта связь настолько велика, что почти всегда приводит к активации триггерных точек. Именно из-за того, что эту связь постоянно игнорируют и упускают из виду, эмоциональный фактор при миофасциальном синдроме становится едва ли не самой влиятельной причиной боли. Обязательно учитывайте это, анализируя свою боль.
Обязательно учитывайте это, анализируя свою боль.
Что ещё нужно знать о триггерных точках?
В книге Тревел и Симонс говорится, что триггерные точки бывают: активными, латентными, первичными, вторичными, сателлитными и ассоциативными.
Классификация триггерных точек по Тревел и Симонс
Активная миофасциальная триггерная точка. Фокус повышенной раздражимости в мышце или ее фасции, проявляющийся в виде боли; боль отражается в характерные для данной мышцы области в покое и/или при движении. Активная триггерная точка всегда является очень чувствительной, препятствует полному растяжению мышцы, ослабляет мышечную силу, обычно дает отраженную боль в ответ на прямое сдавление, опосредует локальный судорожный ответ мышечных волокон на адекватную стимуляцию и часто вызывает вегетативные явления, обычно проявляющиеся в зоне отраженной боли. Следует отличать от латентной миофасциальной триггерной точки.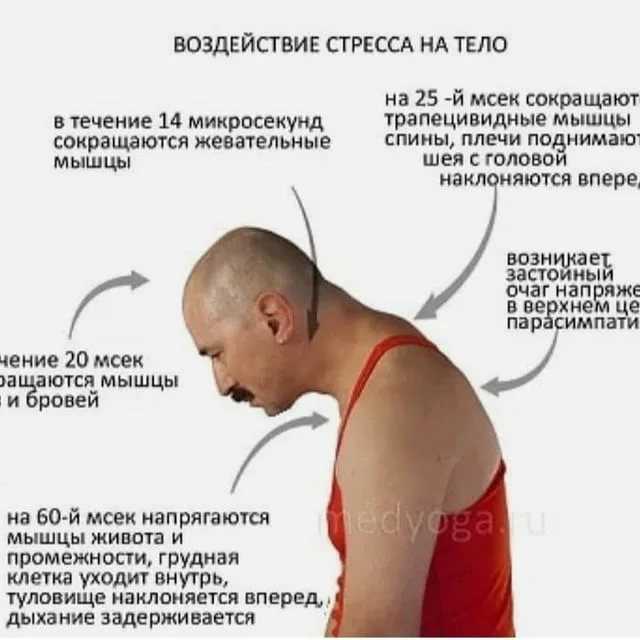
Латентная миофасциальная триггерная точка. Фокус повышенной раздражимости мышцы или ее фасции, который проявляет болезненность только при пальпации. Латентная триггерная точка может быть сходной по клиническим характеристикам с активной триггерной точкой, от которой ее следует отличать.
Первичная миофасциальная триггерная точка. Гиперраздражимый участок в уплотненном тяже скелетной мышцы, который активируется при острой или хронической перегрузке (механическое натяжение) мышцы и не активируется в результате активности триггерной точки в другой мышце. Следует отличать от вторичных и сателлитных триггерных точек.
Вторичная миофасциальная триггерная точка. Гиперраздражимый участок, возникающий в мышце (или ее фасции) при ее перегрузке, когда она как синергист выполняет функцию мышцы, имеющей первичную триггерную точку, или как антагонист противодействует образованию в ней уплотнений.
Сателлитная миофасциальная триггерная точка.. Фокус гиперраздражимости в мышце или ее фасции, который становится активным вследствие расположения его в зоне феномена, отраженного от другой триггерной точки. Следует отличать от вторичной триггерной точки.
Ассоциативная миофасциальная триггерная точка. Фокус повышенной раздражимости в мышце или в ее фасции, возникающий при перегрузке этой мышцы в результате ее излишней активности, направленной на компенсацию недостаточной активности другой мышцы, или вызванный активностью триггерной точки в другой мышце. Типичными представителями ассоциативных триггерных точек являются сателлитные и вторичные триггерные точки.
Эта информация свидетельствует о том, что лечение триггерных точек, как и вопрос их диагностики, это отнюдь не рядовые задачи. Они требуют высокой квалификации и серьёзного практического опыта.
Диагностика триггерных точек
Сколько не говори о серьёзности и сложности проблемы, всегда находятся люди, которые впервые услышав о триггерных точках, тут же, как под копирку, выдвигают одну и ту же теорию, дескать, чтобы их лечить, никакая диагностика не нужна. И вообще, не стоит заморачиваться – нужно сделать общий массаж и одним махом устранить все триггерные точки или просто закачать мышцы.
И вообще, не стоит заморачиваться – нужно сделать общий массаж и одним махом устранить все триггерные точки или просто закачать мышцы.
- Как узнать, откуда исходит боль и где находятся триггерные точки?
В какой-то мере это помогают сделать жалобы самого пациента, ведь он чётко указывает, где у него болит. Но тут есть несколько «НО».
Во-первых, не будем забывать, что боль бывает отражённой, а значит, то место, куда указывает пациент, может не совпадать с реальным источником боли.
Во-вторых, пациент указывает лишь на болезненную зону, но никак не на конкретную мышцу.
В-третьих, у человека более 600 мышц, которые расположены слоями: одни – поверхностно, другие — в глубине под ними. Следовательно, там, куда указывает пациент, может находиться не одна, а несколько различных мышц. В общем, жалобы пациента – это всего лишь начальный ориентир для поиска триггерной точки, но никак не место её реальной локализации.
- Может быть, диагностику триггерных точек провести с помощью надавливания? Взять и просто прощупать всё тело? Там, где будет больно – там и триггер?
Да, подобный способ действительно существует, но только как «последний штрих», чтобы убедиться, что мы нашли именно триггер. Пальпация – это завершающий этап диагностики, когда триггерная точка уже найдена и осталось лишь выявить её эпицентр. Собственно, пальпация — это плавный переход от диагностики к лечению. Делать же пальпацию основным способом поиска – крайне непрофессионально. Не нужно забывать, что триггерные точки — очень болезненны, к тому же их может быть достаточно много. Если врач будет искать триггерные точки, тыча пальцем по всему телу, это будет пытка, а не диагностика триггерных точек.
- А может быть вообще не стоит заморачиваться с поиском отдельных триггерных точек, а просто сделать общий массаж всего тела, размассировать все триггеры и тем самым решить задачу?!
Эта идея не нова и не оригинальна, её высказывают почти все, кто впервые столкнулся с триггерными точками. Но лечить триггерные точки общим массажем – это всё равно, что играть на пианино лыжей: положил на все клавиши и жми. Результат примерно такой же. К тому же, массажистов не учат ни диагностике, ни лечению триггерных точек. Это компетенция врачей-мануальных терапевтов. Лечение триггерных точек требует определённых знаний и специфических воздействий. Вот почему устранить триггерные точки простым массажем невозможно. Кроме того, их ещё нужно обнаружить, поэтому без диагностики триггерных точек никак не обойтись.
Но лечить триггерные точки общим массажем – это всё равно, что играть на пианино лыжей: положил на все клавиши и жми. Результат примерно такой же. К тому же, массажистов не учат ни диагностике, ни лечению триггерных точек. Это компетенция врачей-мануальных терапевтов. Лечение триггерных точек требует определённых знаний и специфических воздействий. Вот почему устранить триггерные точки простым массажем невозможно. Кроме того, их ещё нужно обнаружить, поэтому без диагностики триггерных точек никак не обойтись.
- Так как же понять, откуда исходит боль и где находятся триггерные точки?
Как мы говорили в начале статьи, первый ориентир – это зоны отражённой боли. Зная, в какую зону отражается боль от той или иной мышцы, врач приступает к проверке этих мышц с помощью мышечного тестирования. Задача — обнаружить слабую мышцу. Зачем? — спросите вы. Ответ прост. Давайте вновь вернёмся к стульям и верёвкам и вспомним, что триггерные точки ослабляют мышцу. Следовательно, выявив слабую мышцу, мы найдём триггерные точки.
Следовательно, выявив слабую мышцу, мы найдём триггерные точки.
Опережая ваши сомнения, скажем: большинство людей, впервые узнав о диагностике триггерных точек по ослабленным мышцам, сомневаются в её объективности и полагают, что мышца ослабла, потому что она просто «не накачана». Но в том-то и дело, что первопричиной такой слабости являются триггерные точки. И пока мышца ими больна, она не сможет «накачаться». Вот почему правильное лечение триггерных точек подразумевает сначала работу врача по их устранению и лишь потом – выполнение упражнений для закрепления результата.
- Чем грозит несвоевременное «закачивание» позвоночника и больных мышц?
Лечить мышцы «закачиванием», не устранив триггерные точки, весьма опрометчиво. Вы рискуете потратить впустую время и силы, но хуже всего – вы можете потерять веру в победу над болезнью. Кто «закачивал» — тот подтвердит, что достигнутый эффект прекращается, как только перестаёшь «качаться».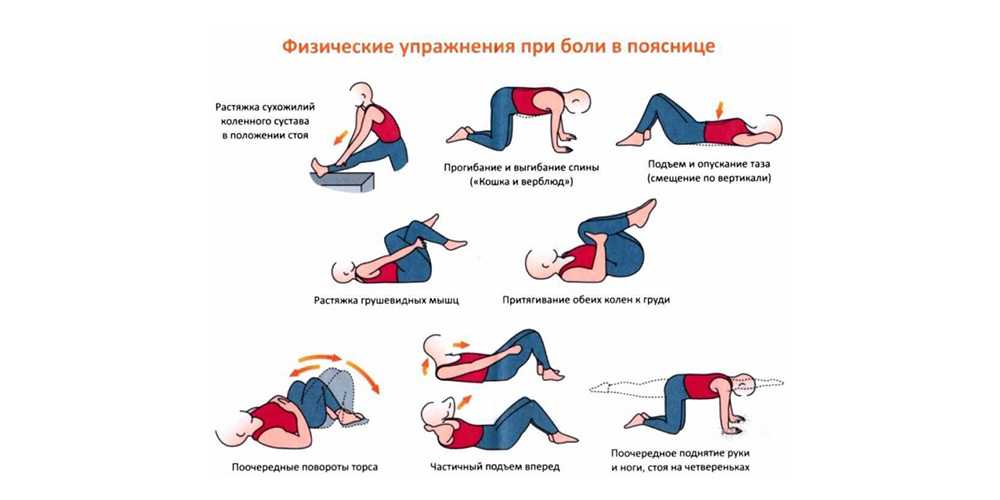
«Закачивание» больных мышц автоматически приводит к перегрузке здоровых.
Закачивание не лечит больные мышцы, а только перегружает здоровые и это — медицинский факт. От возникшей перегрузки в здоровых мышцах тоже начинают формироваться триггерные точки – это называется триггерное заражение. Триггерное заражение идёт по цепочке – от больной мышцы к здоровой. Это истощает силы человека и снижает способность организма сопротивляться данному процессу. Рано или поздно это приводит к декомпенсации, за которой следует лавинообразное развитие болезни. Образно говоря, из-за неправильного лечения тело пациента заполняется триггерными точками, как бочка водой, пока не зальёт по самую макушку и не хлынет изо всех щелей. В такой ситуации пациент буквально не знает, за что хвататься, у него болит везде: то там, то тут.
В общем, чтобы никому не пришлось убеждаться в правоте этих слов на своём горьком опыте, примите как аксиому: физические упражнения помогают укреплению только здоровых мышц. Следовательно, прежде чем «закачивать» мышцы, нужно вылечить их и освободить от триггерных точек, и только потом закреплять эффект. Иначе, что же вы будете закреплять — болезнь?
Следовательно, прежде чем «закачивать» мышцы, нужно вылечить их и освободить от триггерных точек, и только потом закреплять эффект. Иначе, что же вы будете закреплять — болезнь?
Помните: сначала – лечение и лишь потом – закрепление эффекта.
Физические упражнения укрепляют только здоровые мышцы.
- Что ещё, кроме ослабления мышц, указывает на наличие триггерных точек?
Снова возвращаемся к стульям. Мы установили, что триггерные точки укорачивают мышцу и сближают места её прикреплений; внешне это выглядит, как вынужденная поза. Пользуясь этим фактом, врач анализирует позу пациента. И по отклонению от нормального положения головы, плеча, руки, ноги или всей позы, врач определяет место локализации триггерных точек. Это называется визуальная диагностика, а такой же анализ, только в движении, называется кинезиологическая диагностика (« кинезис» по-гречески – «движение»).
Подведём итог
Когда мы вспоминали детективные фильмы и пересечение линий на карте, мы говорили, что это напоминает поиск болезни. Действительно, условное пересечение всех симптомов и всех перечисленных методов диагностики позволяет со 100% точностью выявить все триггерные точки.
Действительно, условное пересечение всех симптомов и всех перечисленных методов диагностики позволяет со 100% точностью выявить все триггерные точки.
На самом деле, диагностика – это неотъемлемая составляющая для эффективного лечения триггерных точек.
Перечисленные пункты являются важнейшими этапами диагностики триггерных точек. Они позволяют выявить даже скрытые триггеры. Грамотный мануальный терапевт обязательно проводит такую диагностику.
- Пациент рассказывает врачу о своих болях – это опрос пациента.
- Врач осматривает пациента в статике – визуальная диагностика.
- Врач осматривает пациента в динамике – кинезиологическая диагностика.
- Врач проверяет реакцию и силу мышц – мануальное мышечное тестирование.
- Врач проверяет рефлексы, чувствительность и координацию – неврологическая диагностика.
- Врач пальпирует обнаруженную триггерную точку, чтобы выявить её эпицентр.

Современная медицина может с уверенностью сказать: «Мы не только проводим точную диагностику — мы знаем способы эффективного лечения триггерных точек
Лечение триггерных точек
Самым безопасным методом лечения триггерных точек является лечение руками врача. Недаром ручная работа – это синоним деликатности, надёжности и качества. Когда мы говорим о мягкой мануальной терапии, мы подразумеваем именно это. Кстати, само название «мануальная терапия» происходит от латинского слова «manus» – рука. Мягкая мануальная терапия – это самый безопасный и эффективный способ лечения триггерных точек. Однако из-за своей эффективности, безопасности и деликатности, мягкая мануальная терапия требует от врача больше времени и труда. Поэтому её стоимость может быть несколько выше, чем у других методов. И сегодня, когда медицина стала платной, мы должны чётко понимать, что стоимость того или иного метода лечения зависит не только от силы его лечебного эффекта, но и от его безопасности. Обязательно сопоставляйте оба эти фактора при выборе лечения.
Обязательно сопоставляйте оба эти фактора при выборе лечения.
По безопасности и эффективности лечения триггерных точек мягкая мануальная терапия — № 1.
О безопасности мы заговорили не случайно. Ведь далеко не все методы лечения триггерных точек одинаково безобидны. И тут никогда нельзя забывать главную заповедь врача «Не навреди!». Этой заповеди должны следовать все врачи. Везде и всегда. Особенно это касается такого метода лечения, как прокалывание триггерных точек иглой. И вы, как пациент, должны чётко понимать, что при прокалывании всегда существует риск проткнуть вену, артерию или какой-нибудь орган. Особенно, если триггерная точка находится в области грудной клетки, поясницы или шеи.
Существуют ещё аппаратные виды лечения триггерных точек, например, столь популярная сейчас ударно-волновая терапия (УВТ). В плане безопасности она почти безобидна, но там имеется другой подвох. Несмотря на отсутствие сложных профессиональных навыков и больших трудовых затрат, необходимых для выполнения этой процедуры, её стоимость бьёт все рекорды. И, к сожалению, это объясняется отнюдь не высокой эффективностью метода (она довольно посредственна) а банальной маркетинговой раскрученностью. Имейте это в виду.
И, к сожалению, это объясняется отнюдь не высокой эффективностью метода (она довольно посредственна) а банальной маркетинговой раскрученностью. Имейте это в виду.
Но, как бы то ни было, выбирая метод лечения триггерных точек, не нужно упускать главного: лечит не метод, а врач. В умелых руках и ударно волновая терапия (УВТ), и прокалывание — эффективны и результативны. Но, опять же, благодаря полному отсутствию риска, мануальное лечение триггерных точек безопасно даже у начинающего врача. Возможно, начинающий врач будет не так эффективен, как опытный, зато и лечение у него будет стоить дешевле. А что касается результата, он в этом случае будет достигнут количеством сеансов.
Выбор своего метода и своего врача всегда остаётся за пациентом.
В клинике «Спина Здорова» мы используем все методы мягкой мануальной терапии:
1
релаксация / ПИР
Обеспечивает предварительное расслабление мышц и гарантирует полную безопасность последующих воздействий. Каждый сеанс мы начинаем с ПИР.
Каждый сеанс мы начинаем с ПИР.
2
мобилизация
Устраняет блоки и восстанавливает подвижность позвоночника и суставов. Аккуратными движениями мягко поправляет шею, позвоночник, суставы рук и ног.
3
ингибиция
Вызывает потрясающий эффект мышечного расслабления и надёжно устраняет боль.
4
рекойл
Очень мягкое локальное воздействие с переменной амплитудой для коррекции позвонков и суставов.
5
фасилитация
Врач фиксирует пациента в специальных позах, устраняя этим боль и сильное перенапряжение.
6
Миофасциальный релиз
Освобождает мышцы и позвонки от зажимов, благодаря чему они безболезненно «встают на место».
Миозит: симптомы, диагностика и лечение
Центр по лечению боли
Терехова
Анна Борисовна
Стаж 11 лет
Врач-невролог-алголог, врач по лечебной физкультуре, врач-реабилитолог, Член Союза Реабилитологов России.
Записаться на прием
Под миозитом мышц у взрослых понимают целую группу патологических изменений в скелетной мускулатуре. Если брать узкий термин, то это воспаление мышечной ткани, отвечающей за работу опорно-двигательного аппарата. Но миозит мышц у взрослых бывает не только воспалительного характера, но и токсического либо травматического. Наиболее распространенная форма – это шейный миозит (более 50% всех случаев этого заболевания). Второе место занимает миозит суставов спины, особенно поясничный.
Если брать узкий термин, то это воспаление мышечной ткани, отвечающей за работу опорно-двигательного аппарата. Но миозит мышц у взрослых бывает не только воспалительного характера, но и токсического либо травматического. Наиболее распространенная форма – это шейный миозит (более 50% всех случаев этого заболевания). Второе место занимает миозит суставов спины, особенно поясничный.
Симптомы и признаки
Симптомы и лечение миозита мышц у взрослых полностью взаимосвязаны. Терапию подбирают с учетом формы недуга. Симптомы миозита будут отличаться в зависимости от распространения болезни. Выделяют 2 основные разновидности – локальная и полимиозит. В первом случае воспалительные процессы затрагивают только одну мышцу. Если они распространяются на целую группу, то это уже полимиозит. Он встречается намного чаще локальной формы болезни.
Шейный миозит возникает обычно чаще, чем в остальных местах тела. Боли при миозите такого типа очень сильные.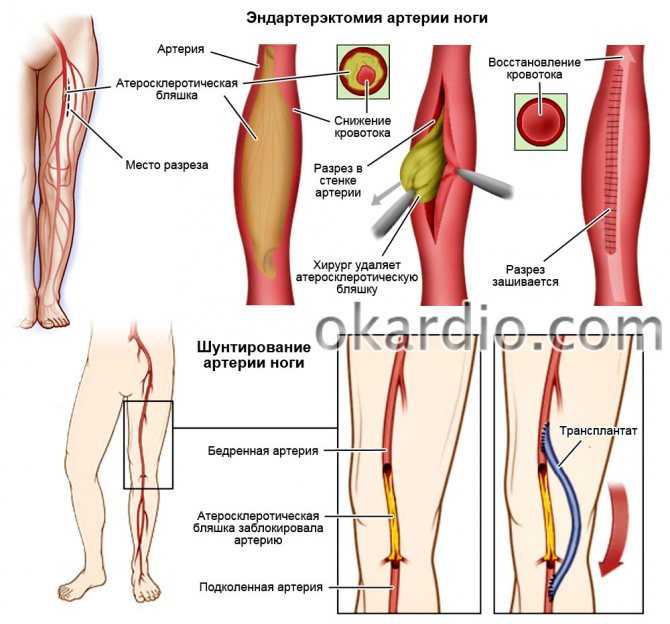 Из-за этого сковываются движения головы. Также неприятные ощущения распространяются не только на шею, но и на затылок, уши либо в лопатки, а также могут переходить в миозит плеча и грудной клетки.
Из-за этого сковываются движения головы. Также неприятные ощущения распространяются не только на шею, но и на затылок, уши либо в лопатки, а также могут переходить в миозит плеча и грудной клетки.
Миозит мышц шеи и спины – самые распространенные варианты заболевания, однако встречаются и другие формы, например, миозит ног и икроножный, а также челюстно-лицевой области и рук.
Миозит суставов спины занимает второе место по распространенности среди всех остальных форм этой болезни. Недуг затрагивает мышцы поясничной области. Симптомы миозита спины менее выражены, чем при проблеме шеи, боли носят ноющий характер. При пальпации проблемной области врач обнаружит уплотнения. Во время этой процедуры боли при миозите только усиливаются. Эта форма патологии больше распространена среди людей пенсионного возраста.
Миозит ног и рук встречается тоже часто, особенно это касается генерализованной формы. Локальные встречаются намного чаще, это в основном миозит плеча или икроножный. При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
Миозит может развиваться как самостоятельное заболевание, так и в качестве проявления другой болезни, например, из-за туберкулеза может развиться миозит грудной клетки. Часто воспалительные процессы в мышцах появляются на фоне аутоиммунной реакции. Одна из самых тяжелых форм болезни – дерматомиозит либо синдром Вагнера. В этом случае поражены не только мышечные и соединительные волокна, но и кожные ткани.
Почему появляется заболевание
Причины миозита условно разделяются на эндогенные и экзогенные. Первые возникают внутри организма, а вторые вызваны окружающей средой.
Эндогенные причины миозита, следующие:
- аутоиммунные болезни. Сюда относится системная красная волчанка и ревматоидный артрит. Патологический процесс соединительной прослойки (эндомизием) распространяется на мышечные волокна.
 Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне; - инфекции. Заболевание может быть вызвано энтеровирусной инфекцией, гриппом, тифом. Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;
- паразиты. Чаще всего возникает на фоне трихинеллеза, токсоплазмоза или эхинококкоза. В мышцах обнаруживаются цисты и кальцинированные участки, а это место для жизни паразитов. Из-за их внедрения в мускулатуру начинается воспаление;
- интоксикация разного рода. Острый миозит может развиться из-за воздействия токсичных веществ, причем это может быть не только спиртное, но и укусы насекомых.

Экзогенные причины миозита бывают следующего типа:
- травмы. На месте, где травма, разрываются мышечные волокна, из-за чего в дальнейшем начинается отек и воспаление. Из-за травм также развивается и нестандартная форма болезни – оссифицирующий миозит. В этом случае в мышечных тканях, точнее в местах, где есть соединительная, начинается окостенение;
- чрезмерное постоянное мышечное напряжение. Обычно это происходит у музыкантов или спортсменов. Из-за неудобного положения тела мышцы напрягаются и уплотняются. Процесс поступления полезных веществ нарушен из-за того, что кровоток замедлен. Из-за недостатка кислорода и микроэлементов начинаются дистрофические процессы;
- резкое переохлаждение. Очень частая причина развития острого миозита – сквозняки. Чаще всего страдают мышцы спины, шеи. Воспалительные процессы распространяются и на нервные окончания.
Лечение миозита мышц зависит от того, какие причины вызвали его развитие и распространение воспалительных процессов.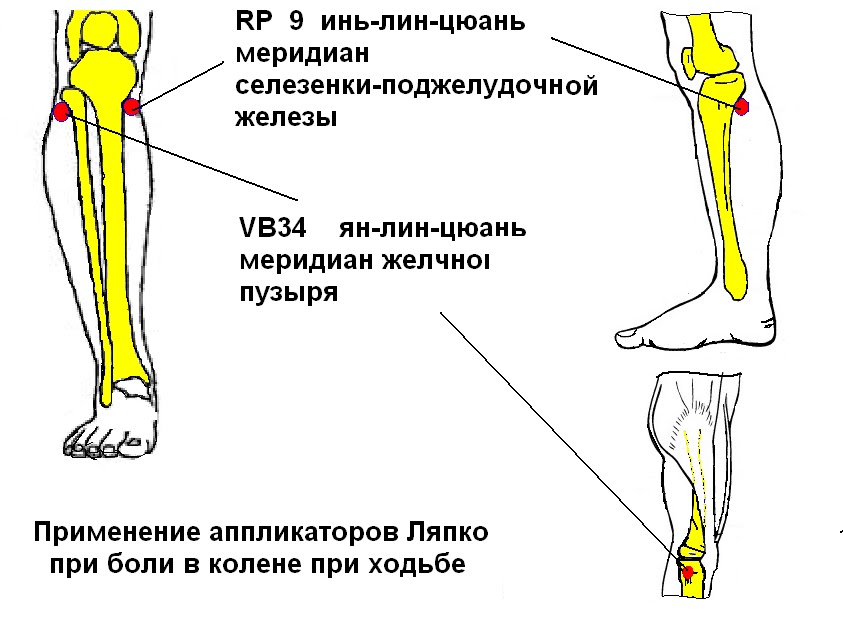 Вот почему необходимо сначала выявить, что побудило патологию активизироваться.
Вот почему необходимо сначала выявить, что побудило патологию активизироваться.
Факторы риска
Миозит называют офисной болезнью современности. Обычно от него страдают те, кто ведет сидячий образ жизни из-за профессии. У людей с более подвижной работой он возникает гораздо реже. У офисных сотрудников часто развивается миозит из-за того, что им приходится находиться в неудобной позе, работая за столом по 6-8 часов. Часто рядом еще и кондиционер работает. Из-за этого развивается шейный или поясничный миозит. Различными формами такой болезни страдают более половины городских жителей.
Осложнения
Лечение грудного миозита или любого другого должно быть своевременным. Это связано с особенностями функционирования мышц. Из-за воспаления возникает боль, а это в свою очередь активирует рефлекторный механизм, ограничивающий подвижность пострадавшего участка. Если мышечные ткани не будут активно двигаться, то начинается кислородное голодание, замедляется метаболизм, а без полезных веществ функциональность утратится.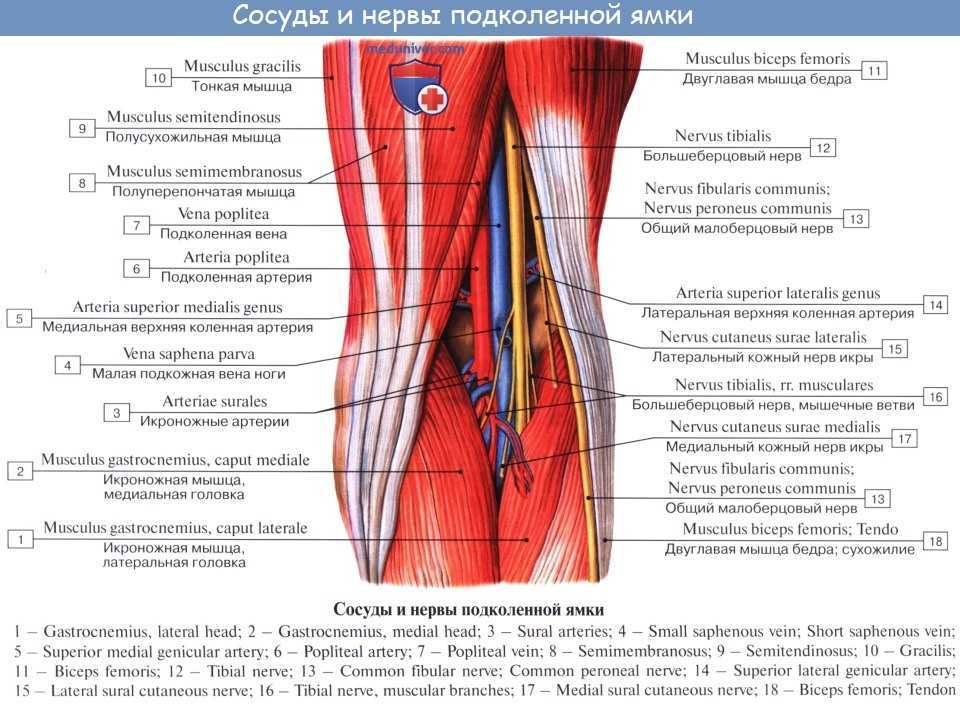 Если не начинать лечение миозита шеи или другой части тела, то могут развиться атрофические или даже некротические процессы, так как ткани начнут отмирать.
Если не начинать лечение миозита шеи или другой части тела, то могут развиться атрофические или даже некротические процессы, так как ткани начнут отмирать.
Помимо этого, мышечная ткань также влияет не биомеханические процессы в суставах. Если в течение длительного времени ограничивается его работа (из-за боли в мышцах не сгибается и не разгибается сустав), то его функциональность нарушается, например, из-за шейного миозита может развиться критическое ослабление, то есть больной уже не сможет держать голову ровно без поддерживающего корсета.
Но самая большая опасность миозита связана с его влиянием на наиболее важные для жизни процессы в организме. Если отсутствует своевременное лечение миозита шеи, то воспалительные процессы распространяются на гортань, приводят к проблемам с дыханием. Если вовремя не начать лечение миозита спины или ребер, то может начинаться одышка, дыхательная недостаточность.
Когда следует обратиться к врачу
Обратиться к доктору необходимо в случае, если чувствуется боль в мышце. Она может быть локализованной или распространяться на другие части тела. Сначала болевые ощущения незначительные, но потом постепенно усиливаются. В некоторых случаях боль сразу возникает в острой форме, ограничивается подвижность. Необходимо как можно быстрее обратиться в больницу.
Она может быть локализованной или распространяться на другие части тела. Сначала болевые ощущения незначительные, но потом постепенно усиливаются. В некоторых случаях боль сразу возникает в острой форме, ограничивается подвижность. Необходимо как можно быстрее обратиться в больницу.
Для диагностики и лечения понадобится терапевт, хирург или невролог. В АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, работают врачи с большим опытом работы.
Подготовка к посещению врача
Для посещения терапевта, хирурга или невролога не понадобится специальная предварительная подготовка. Если есть подозрения на миозит, необходимо вспомнить все симптомы и детально записать их, а потом уже рассказать доктору, чтобы он смог установить точный диагноз и подобрать лекарства при миозите.
Диагностика
Прежде чем решать, как лечить миозит, врач проводит детальный осмотр пострадавшей области, выслушивает жалобы пациента и сверяется с анамнезом.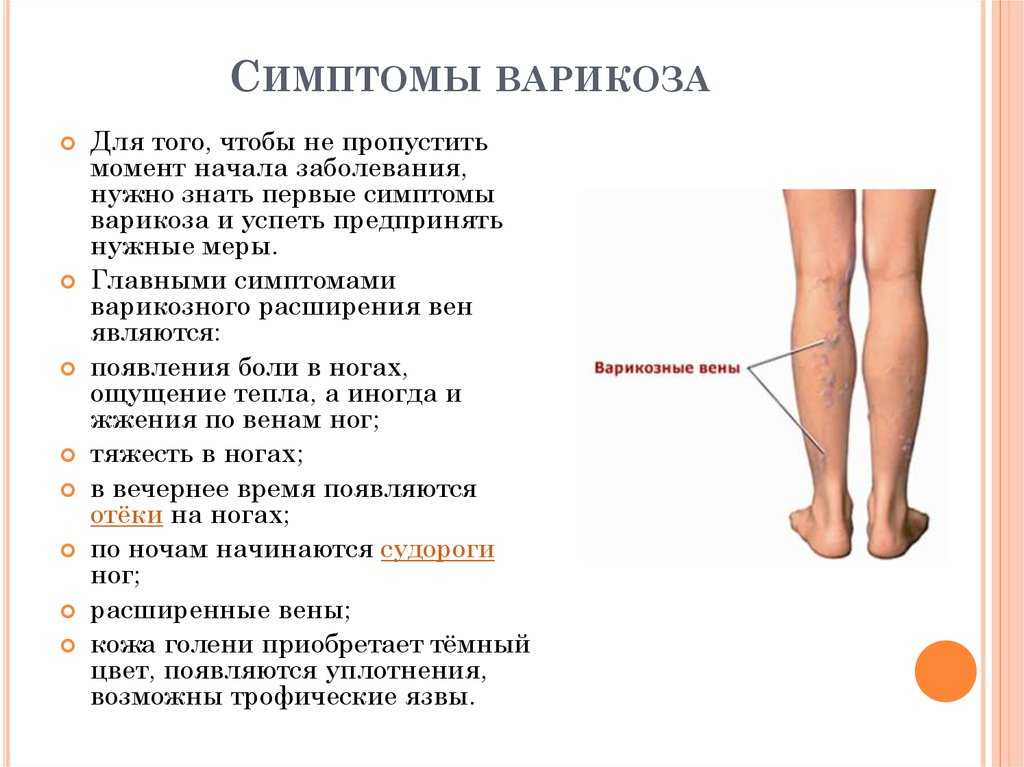 После этого проводится диагностика. Она включает такие обследования:
После этого проводится диагностика. Она включает такие обследования:
- рентген;
- компьютерную и магнитно-резонансную томографию;
- УЗИ;
- лабораторные анализы, чтобы подтвердить или опровергнуть наличие инфекции, отравления, наличия паразитов или аутоиммунной реакции организма.
Опытный врач даже без таких обследований по первому осмотру пациента может определить наличие заболевания. Однако дальнейшая диагностика требуется, чтобы подтвердить теорию и максимально эффективно подобрать лекарства при миозите. В зависимости от полученных данных в ходе обследования в дальнейшем может понадобиться консультация у эндокринолога, иммунолога или других специалистов узкого профиля. Все перечисленные процедуры можно сделать в АО «Медицина» (клиника академика Ройтберга), которая располагается в ЦАО, недалеко от станций метро Тверская, Белорусская, Новослободская, Маяковская.
Лечение
Лечение миозита мышц осуществляется медикаментозным способом. Врач прописывает лекарства, которые направлены на то, чтобы устранить воспалительные процессы. Как правило, используются при миозите препараты нестероидного типа. Они не только обладают противовоспалительным действием, но еще и жаропонижающим, а также обезболивают. Врачи могут подобрать эффективные средства с локальным воздействием – мази, гели. Также выбирают лекарства с системным эффектом – это таблетки либо растворы для инъекций. Использование первого или второго типа лекарств зависит о степени поражения тканей и распространенности воспалительных процессов.
Врач прописывает лекарства, которые направлены на то, чтобы устранить воспалительные процессы. Как правило, используются при миозите препараты нестероидного типа. Они не только обладают противовоспалительным действием, но еще и жаропонижающим, а также обезболивают. Врачи могут подобрать эффективные средства с локальным воздействием – мази, гели. Также выбирают лекарства с системным эффектом – это таблетки либо растворы для инъекций. Использование первого или второго типа лекарств зависит о степени поражения тканей и распространенности воспалительных процессов.
Если заболевание имеет инфекционное происхождение, то дополнительно назначают антибиотики, противовирусные или противопаразитарные средства – это уже зависит от возбудителя недуга. Если миозит возник на фоне аутоиммунной реакции, то выбирают цитостатики и глюкокортикостероиды. Дополнительно используют витаминно-минеральные комплексы, чтобы укреплять организм.
Домашние средства лечения
Дополнительно для лечения назначают лечебную физкультуру (когда проходит острая стадия болезни) и массаж.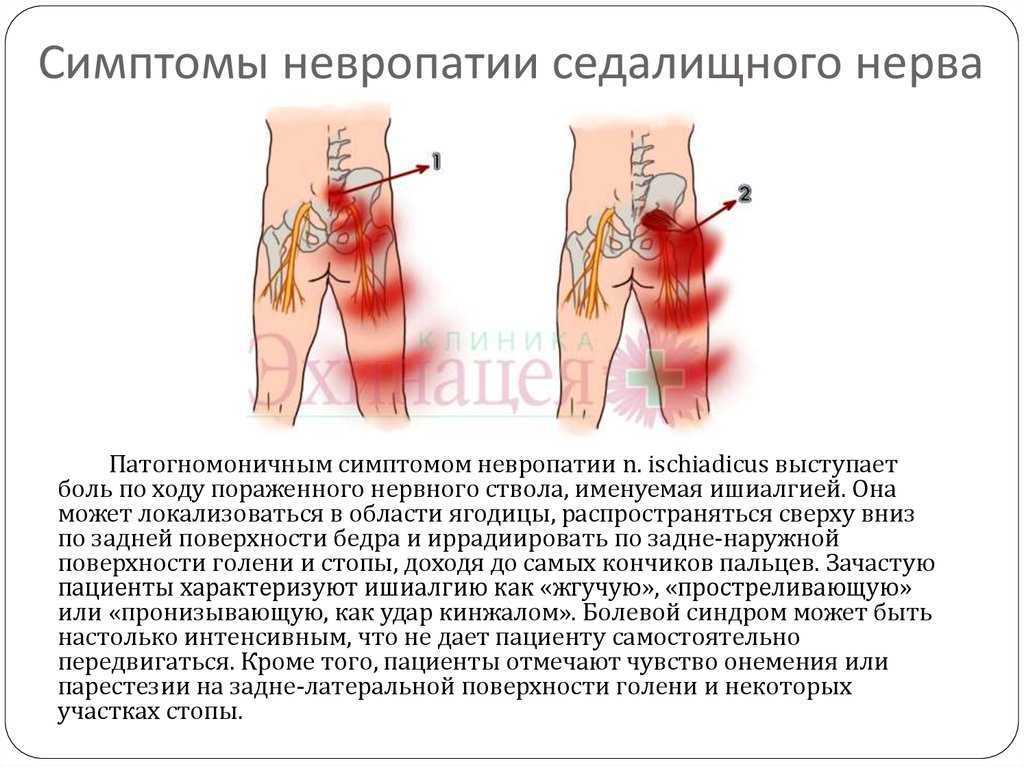 Также в домашних условиях можно делать компрессы и примочки из вареного картофеля, капусты, а также протирать проблемные места отварами донника, ромашки, липы, хвоща. Помните, все домашние и народные средства можно начинать использовать только после консультации у специалиста.
Также в домашних условиях можно делать компрессы и примочки из вареного картофеля, капусты, а также протирать проблемные места отварами донника, ромашки, липы, хвоща. Помните, все домашние и народные средства можно начинать использовать только после консультации у специалиста.
Профилактика
В качестве профилактики больному необходимо:
- обеспечить правильное, сбалансированное питание, употребление достаточного количества воды;
- вести активный образ жизни, устраивать частые прогулки на свежем воздухе, заниматься спортом;
- проводить своевременное лечение простуды и других болезней.
Не допускается постоянное пребывание в сидячем положении, нахождение на сквозняке, переохлаждение организма.
Как записаться к терапевту, хирургу, неврологу
Записаться на прием к терапевту, хирургу, неврологу в АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, можно с помощью специальной формы на сайте, позвонить по телефону +7 (495) 775-73-60 либо +7 (495) 229-00-03 (скорая помощь). Оба номера работают круглосуточно, при необходимости специалист ответит на все ваши вопросы и поможет записаться к врачу. Также вы можете лично приехать в клинику по адресу: Москва, 2-й Тверской-Ямской пер. 10.
Оба номера работают круглосуточно, при необходимости специалист ответит на все ваши вопросы и поможет записаться к врачу. Также вы можете лично приехать в клинику по адресу: Москва, 2-й Тверской-Ямской пер. 10.
Острая стреляющая боль в ноге, которая приходит и уходит: причины и лечение
Врачи называют периодически возникающую и проходящую боль в ноге перемежающейся хромотой.
Существует несколько потенциальных причин перемежающейся хромоты, большинство из которых связано с нарушением кровотока. Однако причина может быть связана с чем-то внутри артерии или с чем-то вне ее.
Хотя боль редко требует неотложной медицинской помощи, вам следует немедленно обратиться за медицинской помощью, если боль сильная или вы думаете, что у вас нет кровообращения в ноге.
Продолжайте читать, чтобы узнать о возможных причинах и методах лечения перемежающейся боли в ногах.
Ниже приведены некоторые потенциальные причины острой стреляющей боли, которая приходит и уходит.
Заболевание периферических артерий
Заболевание периферических артерий (ЗПА) является частой причиной перемежающейся боли в ногах. Состояние связано с атеросклерозом или сужением артерий. Хотя это состояние может повлиять на ваше тело в любом месте, оно может повлиять на вашу ногу или ноги.
| На что похоже | Где это проявляется |
| Острая, стреляющая боль в ноге, которая усиливается при подъеме по лестнице или ходьбе. Другие симптомы включают онемение, боль или ощущение тяжести в мышцах ног. Боль обычно стихает, когда вы отдыхаете. | Боль может возникнуть в любом месте ноги, включая бедра, ягодицы, икры или ступни. Вы также можете заметить, что у вас есть язвы или раны, которые медленно заживают, одна нога кажется более холодной на ощупь, чем другая, или ногти на ногах растут медленнее на одной ноге, чем на другой. |
Диабетическая невропатия
Диабетическая невропатия может вызвать острую стреляющую боль в ноге или ногах из-за хронического поражения диабетом.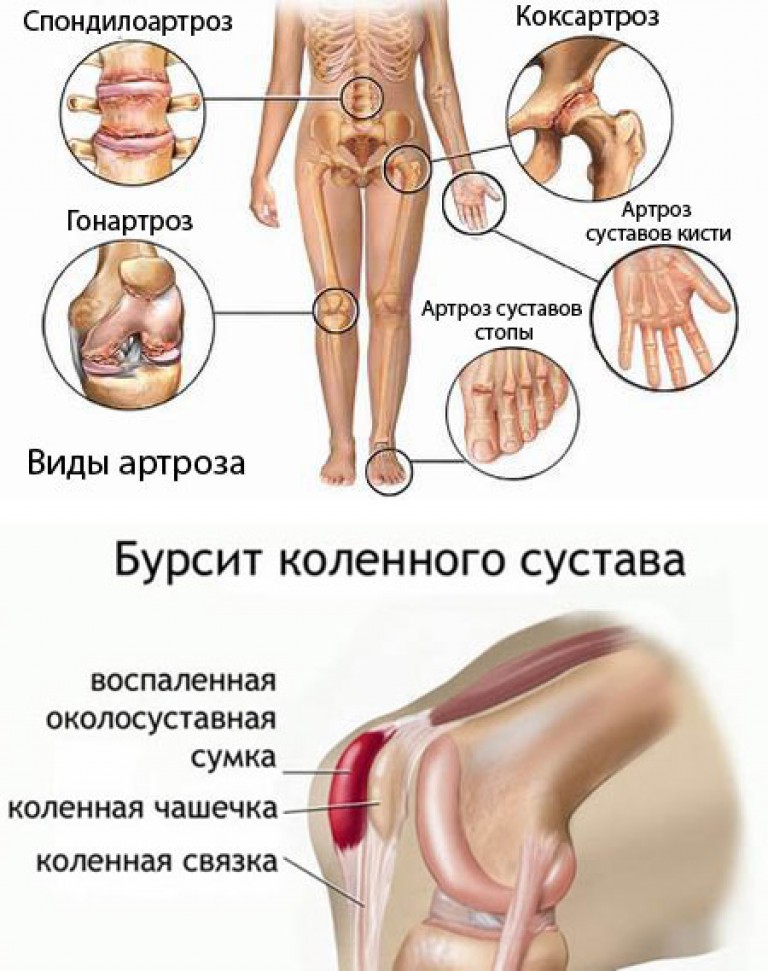
Синдром хронической нагрузки
Синдром хронической нагрузки является частой жалобой 30% спортсменов на боль в ногах.
У спортсменов, занимающихся повторяющимися видами деятельности, такими как езда на велосипеде, бег или плавание, может развиться хронический компартмент-синдром.
Кистозная адвентициальная болезнь
Кистозная адвентициальная болезнь — это редкое заболевание, поражающее артерии (а иногда и вены) ноги или ног.
У большинства людей с этим заболеванием боли в ногах возникают и исчезают без каких-либо факторов риска ЗОЗ или ЗПА, таких как:
- диабет
- избыточный вес
- курение
Заболевание вызывает образование кисты в ноге, которая может давить на артерии в ногах, что влияет на кровоток.
| На что это похоже | Где это происходит |
| Острые, стреляющие боли, которые приходят и уходят. Они не всегда связаны с деятельностью. | Чаще всего кистозно-адвентициальная болезнь возникает в подколенной артерии голени. Однако возможно, что у человека может развиться заболевание в любом месте ноги. |
Ущемление подколенной артерии
Синдром хронического напряжения имеет много общих симптомов с ущемлением подколенной артерии. Это затрудняет определение разницы между двумя состояниями.
 Онемение в стопе чаще указывает на защемление подколенной артерии, чем на синдром хронической нагрузки.
Онемение в стопе чаще указывает на защемление подколенной артерии, чем на синдром хронической нагрузки.Ниже приведены некоторые способы, которые могут помочь вам справиться с перемежающейся болью в ногах в домашних условиях:
- Регулярно занимайтесь физическими упражнениями. Согласно обзору 2017 года, несмотря на то, что упражнения могут способствовать некоторой боли в ногах, занятия спортом, проводимые не менее двух раз в неделю, помогли уменьшить боль при ходьбе и увеличить расстояние, которое человек может пройти.
- Бросьте курить. Если вы курите, рекомендуется бросить. Курение является основным фактором риска возникновения острых болей при ходьбе. Курение может вызвать изменения в кровеносных сосудах и облегчить свертывание крови, что может способствовать боли в ногах.
- Придерживайтесь здоровой для сердца диеты.
 Выбор здоровой для сердца диеты может помочь вам поддерживать свой вес и уровень сахара в крови. Это может помочь уменьшить некоторые факторы риска, которые могут привести к ЗПА.
Выбор здоровой для сердца диеты может помочь вам поддерживать свой вес и уровень сахара в крови. Это может помочь уменьшить некоторые факторы риска, которые могут привести к ЗПА. - Кросс-тренинг. Если боль в ногах связана с чрезмерной физической активностью, попробуйте новый вид деятельности, менее повторяющийся в ногах и ступнях, например, сходите на урок аэробики или поплавайте.
Поддержание здорового веса и забота о своем теле могут помочь уменьшить острые стреляющие боли, когда это возможно.
Немедленно обратитесь за медицинской помощью, если вы испытываете следующие симптомы, связанные с болью в ноге:
- отсутствие пульса в лодыжке или верхней части стопы
- нога очень холодная на ощупь
- нога начинает синеть или обесцвеченные
- сильная боль в ногах, которая не проходит после отдыха
Эти симптомы могут указывать на то, что у вас сильно нарушен кровоток, и вам может потребоваться неотложная помощь.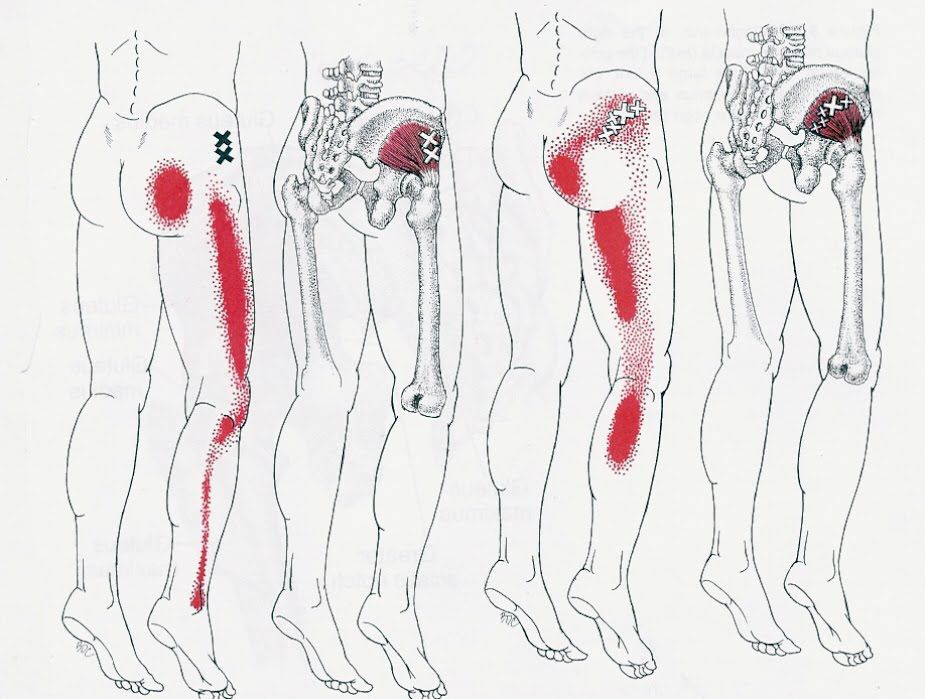 Если вы проигнорируете эти симптомы, вы можете потерять пальцы ног или ногу из-за недостатка кровотока.
Если вы проигнорируете эти симптомы, вы можете потерять пальцы ног или ногу из-за недостатка кровотока.
Вам следует обратиться к врачу, если у вас хроническая боль в ногах, даже если она проходит во время отдыха.
Врач может оценить ваше кровообращение и возможные основные причины. Лечение боли в ногах важно, чтобы снизить вероятность негативного влияния на уровень вашей активности.
Врач может порекомендовать лекарства
Врач может назначить лекарства, чтобы снизить вероятность образования новых тромбов, которые в дальнейшем будут влиять на кровоток. Примеры включают антитромбоцитарные препараты, такие как аспирин или клопидогрел (плавикс).
Они также могут прописать лекарства для уменьшения боли в ногах при ходьбе, такие как пентоксифиллин или цилостазол.
Серьезное нарушение кровотока может потребовать хирургического вмешательства
Если у человека серьезно нарушен кровоток в ногах или лекарства не помогают, врач может порекомендовать хирургическое вмешательство для восстановления кровотока.
Примеры включают ангиопластику, которая включает в себя введение небольшого баллона, чтобы открыть артерию, или операцию шунтирования вены. Показания к операции обычно зависят от основной причины.
Острая, прерывистая боль в ногах может ограничить вашу активность. Боль, которая не связана с травмой или не вызывает постоянного уровня боли, часто можно лечить дома с определенными изменениями образа жизни.
Однако, если ваша боль становится сильной или у вас есть симптомы нарушения кровообращения, немедленно обратитесь за медицинской помощью. Врач может диагностировать причину вашей боли и порекомендовать варианты лечения.
Определение, симптомы, лечение и др.
Что такое перемежающаяся хромота?
Перемежающаяся хромота – это ноющая боль в ногах при ходьбе или физической нагрузке, которая проходит во время отдыха. Боль может затронуть:
- икру
- бедро
- бедро
- ягодицу
- свод стопы
Одна из форм перемежающейся хромоты также известна как сосудистая хромота.
В большинстве случаев этот тип боли возникает при сужении или закупорке артерий, снабжающих кровью ноги. Это ранний симптом заболевания периферических артерий (PAD). Лечение важно для замедления или остановки прогрессирования ЗПА.
ЗПА поражает около 8,5 миллионов американцев, по данным Центров США по контролю и профилактике заболеваний. Но большинство людей с ЗПА не диагностированы и не имеют симптомов. Подсчитано, что около 20 процентов населения старше 65 лет имеют перемежающуюся хромоту из-за ЗПА.
Хромота происходит от латинского глагола claudcare , что означает «хромать».
Симптомы перемежающейся хромоты варьируются от легких до тяжелых. Боль может включать:
- боль
- судороги
- онемение
- слабость
- тяжесть
- усталость
Боль может быть достаточно сильной, чтобы ограничивать продолжительность ходьбы или физических упражнений. Если причина ЗПА, отдых в течение 10 минут облегчает боль. Это потому, что вашим мышцам в состоянии покоя требуется меньший приток крови.
Это потому, что вашим мышцам в состоянии покоя требуется меньший приток крови.
Перемежающаяся хромота является частым ранним симптомом ЗПА. Это вызвано закупоркой артерий, которые снабжают кровью ваши ноги и другие периферические участки.
Со временем на стенках артерий накапливаются бляшки. Бляшки представляют собой комбинацию веществ в крови, таких как жир, холестерин и кальций. Эти бляшки сужают и повреждают артерии, уменьшая приток крови и уменьшая поступление кислорода к мышцам.
Другими возможными причинами перемежающейся хромоты (и других состояний, которые могут вызывать симптомы, сходные с симптомами перемежающейся хромоты, но отличающиеся от них) могут быть вовлечены мышцы, кости или нервы. Некоторые примеры:
- стеноз поясничного отдела позвоночника, вызывающий давление на нервы из-за сужения пространств в позвоночнике
- сдавление нервных корешков, например, из-за грыжи поясничного диска ЗПА
- артрит тазобедренного, коленного или голеностопного сустава
- синдром хронической нагрузки, когда давление в мышцах ног увеличивается во время упражнений
- растяжение мышц
- Киста Бейкера
- изменение высоты каблука обуви
- тромбоз глубоких вен, тромб глубоко в вене
- эндофиброз наружной подвздошной артерии, артерии, кровоснабжающей ноги
- фиброзно-мышечная дисплазия, невоспалительная заболевание кровеносных сосудов, вызывающее аномальный рост стенки артерии
- васкулиты (состояния, сопровождающиеся воспалением и гибелью кровеносных сосудов), включая гигантоклеточный артериит, артериит Такаясу, болезнь Бюргера, узелковый полиартериит или болезнь Бехчета
У молодых людей другими (редкими) причинами перемежающейся хромоты являются:
- защемление или сдавление подколенной артерии позади колена
- образование кисты в основной артерии позади колена продолжается в бедро
Ваш врач спросит вас о ваших симптомах и истории болезни. Они захотят узнать, когда начались ваши симптомы, как долго они длятся и что их облегчает.
Они захотят узнать, когда начались ваши симптомы, как долго они длятся и что их облегчает.
В частности, они хотят знать:
- вы чувствуете боль в мышцах, а не в костях или суставах
- боль всегда возникает после того, как вы пройдете определенное расстояние
- боль проходит, когда вы отдыхаете 10 минут или около того
Насколько далеко вы можете пройти без боли, может указывать на тяжесть ЗПА. Если ваша боль не проходит после отдыха, это может указывать на причину перемежающейся хромоты, отличную от ЗПА. Например:
- Боль от спинального стеноза ощущается как слабость в ногах. Это начинается вскоре после того, как вы встаете. Боль можно облегчить, наклонившись вперед.
- Боль от раздражения нервных корешков начинается в пояснице и иррадиирует вниз по ноге. Отдых может принести облегчение, а может и не принести.
- Боль при артрите тазобедренного сустава связана с нагрузкой и активностью.
- Артритная (воспалительная суставная) боль может быть постоянной, с отеком, болезненностью и жаром в пораженной области.
 Боль усиливается при нагрузке.
Боль усиливается при нагрузке. - Боль от кисты Бейкера может сопровождаться отеком и болезненностью позади колена. Усугубляется активностью, но не облегчается в покое.
Факторы риска ЗПА
Врач также рассмотрит ваши потенциальные факторы риска ЗПА, в том числе:
- курение табака (это самый сильный фактор риска) каждое 10-летнее увеличение возраста)
- сахарный диабет
- высокое кровяное давление
- высокий уровень липидов (холестерина и триглицеридов)
- снижение функции почек
- раса (частота ЗПА у афроамериканцев примерно в два раза выше, чем у неафроамериканцев)
Более слабые факторы риска ЗПА включают ожирение, повышенный уровень гомоцистеина, С-реактивный белок и фибриноген и генетические факторы.
Диагностические тесты
Врач осмотрит вас и может использовать некоторые тесты, чтобы подтвердить перемежающуюся хромоту и ЗПА или указать на другие состояния. Если вы являетесь кандидатом на операцию, врач, скорее всего, назначит различные тесты визуализации.
Наиболее важным скрининговым тестом на ЗПА/перемежающуюся хромоту является лодыжечно-плечевой индекс (ЛПИ). В этом тесте используется ультразвуковое изображение для измерения и сравнения артериального давления на лодыжке и руке. Отношение систолического давления на лодыжке к систолическому давлению на руке (плече) указывает на тяжесть ЗПА:
- ЛПИ более 1,0–1,4 считается нормальным.
- ABI 0,9–1,0 является приемлемым.
- ЛПИ 0,8–0,9 считается легкой ЗПА.
- ЛПИ 0,5–0,8 считается умеренным ЗПА.
- ЛПИ менее 0,5 считается тяжелой ЗПА.
Лодыжечно-плечевой индекс может быть достаточным для диагностики ЗПА как причины перемежающейся хромоты.
Еще один неинвазивный тест используется для определения того, может ли перемежающаяся хромота быть вызвана проблемой поясничного отдела позвоночника. Это смотрит на вашу походку (как вы ходите). Если у вас есть проблема со спинномозговым нервом, угол между лодыжкой и коленом может быть другим, чем если бы у вас была ЗПА.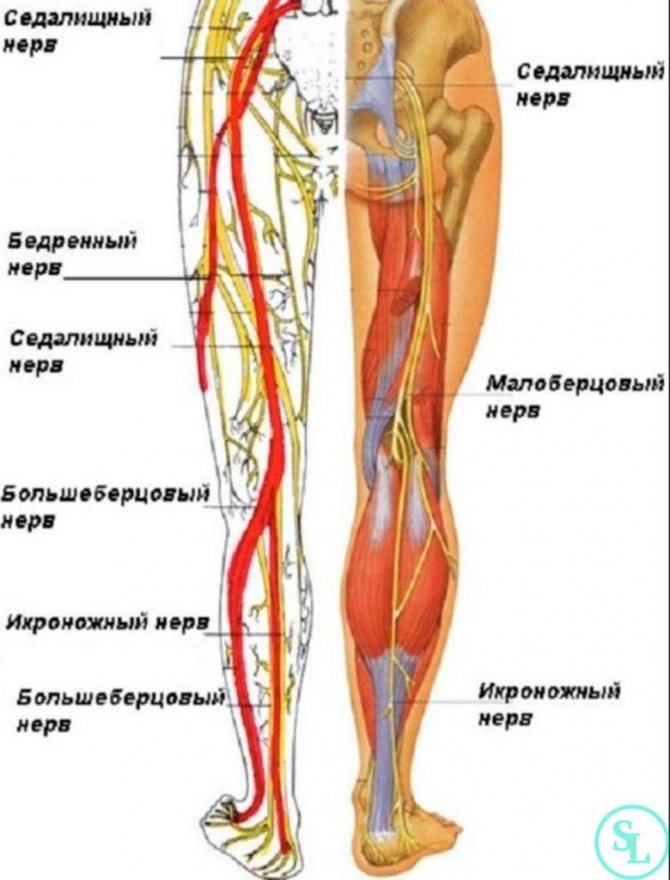
Среди физических симптомов/признаков ЗПА в ногах:
- холодная кожа
- незаживающие раны
- жжение или боль в ногах во время отдыха
- блестящая кожа и отсутствие волос
- бледная кожа, когда нога приподнята
- шумы (шум) в артериях ног
- аномальное время наполнения капилляров, продолжительность времени, необходимое для наполнения кровью после того, как на кожу оказывается давление в течение нескольких секунд.
В крайних случаях заболевание настолько прогрессирует, что нога может испытывать хроническую боль в состоянии покоя, потерю ткани или гангрену. По оценкам, 1 процент людей с ЗПА имеют эти симптомы.
Лечение перемежающейся хромоты зависит от основной причины.
PAD
Если перемежающаяся хромота вызвана ЗПА, в первую очередь необходимо изменить факторы риска:
- Прекратите курить табачные изделия.
- Снижение и контроль высокого кровяного давления.
- Уменьшает и контролирует высокий уровень липидов.

- Начните программу упражнений под наблюдением.
- Соблюдайте сбалансированную, здоровую диету (низкоуглеводная диета доказала свою эффективность в борьбе с диабетом и снижении веса).
Основной целью лечения является снижение риска сердечного приступа, связанного с ЗПА.
Ваш врач может прописать лекарства для снижения артериального давления и липидов. Они также могут прописать лекарства для улучшения притока крови к ногам. Было показано, что антитромбоцитарные препараты снижают риск проблем с сердцем, связанных с атеросклерозом и ЗПА, хотя они не улучшают хромоту.
Другие возможные методы лечения включают следующее:
- Сосудистое шунтирование может использоваться для реваскуляризации артерий ног.
- Чрескожная транслюминальная ангиопластика периферических артерий — это минимально инвазивная процедура для разблокировки периферических артерий.
- Ангиопластика может включать установку стента, чтобы помочь сохранить периферическую артерию открытой, или атерэктомию.

Обзор исследований по лечению ЗПА за 2015 год показал, что эти операции/процедуры улучшают кровоток, но их эффекты могут быть кратковременными и могут быть связаны с более высоким уровнем смертности. Каждый человек отличается. Обсудите плюсы и минусы операции с врачом.
Другие причины
Лечение других причин перемежающейся хромоты включает опору для ног, безрецептурные или отпускаемые по рецепту обезболивающие, физиотерапию и, в некоторых случаях, хирургическое вмешательство.
Рекомендуемым упражнением при перемежающейся хромоте является ходьба. Мета-анализ 2000 года рекомендовал:
- Прогулка по 30 минут не менее трех раз в неделю для наибольшей пользы.
- Отдыхайте, когда находитесь рядом с самой сильной болевой точкой.
- Принимайте участие в программе не менее шести месяцев.
- Прогулка по контролируемой программе для достижения наилучших результатов.
Результаты показали, что в среднем на 122 процента увеличилось расстояние, которое люди могли пройти пешком.
Исследование, проведенное в 2015 году, показало значительное улучшение состояния после трех месяцев у тех, кто участвовал в контролируемой ходьбе и образовательной программе.
Домашние программы упражнений могут включать другие упражнения для ног или ходьбу на беговой дорожке. В нескольких исследованиях отмечается, что эти программы могут быть более удобными, но упражнения под наблюдением более полезны. Один обзор показал, что результаты контролируемой программы упражнений были эквивалентны ангиопластике с точки зрения улучшения ходьбы и качества жизни.
Перспективы перемежающейся хромоты зависят от основного заболевания. Кисты Бейкера поддаются лечению и обычно излечиваются. Другие мышечные и нервные заболевания также можно лечить, чтобы обеспечить значительное облегчение боли и симптомов.
Если ЗПА является причиной перемежающейся хромоты, она поддается лечению, но неизлечима. Физиотерапия может улучшить дистанцию ходьбы. Лекарства и хирургия могут лечить ЗПА и минимизировать факторы риска.



 Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
 Выбор здоровой для сердца диеты может помочь вам поддерживать свой вес и уровень сахара в крови. Это может помочь уменьшить некоторые факторы риска, которые могут привести к ЗПА.
Выбор здоровой для сердца диеты может помочь вам поддерживать свой вес и уровень сахара в крови. Это может помочь уменьшить некоторые факторы риска, которые могут привести к ЗПА. Боль усиливается при нагрузке.
Боль усиливается при нагрузке.
