Колено бегуна: симптомы, причины и лечение
Содержание
Если во время бега возникает боль с внешней стороны колена, первое предположение — это симптом хондромаляции надколенника, пателлофеморальный болевой синдром (ПФБС), синдром илиотибиального тракта, более известный в народе, как «колено бегуна», — одна из самых распространенных проблем людей, которые занимаются бегом.
Об этом ОРТЕКА.Life рассказывает Руководитель Центра реабилитации ФНКЦ ФМБА России, заведующий травматолого-ортопедическим отделением Виктор Муханов.
Тупая ноющая боль в области коленной чашечки (надколенника) или в проекции наружного мыщелка бедра по наружной поверхности коленного сустава, отек, покраснение, ощущение, что область коленной чашечки стала горячей, — распространенные симптомы при ПФБС и синдроме илиотибиального тракта.
«Если дальше продолжать бегать, то боль в коленях начнет возникать даже во время обычной ходьбы, например, при подъеме по лестнице.
Другие общие симптомы
- Боль при активной работе коленного сустава (во время бега, приседаний, прыжков)
- Боль при нахождении долгое время в сидячем положении (за столом, в транспорте)
- Ограничение подвижности и нормального диапазона движения сустава
- Хруст (треск) в области колена при разгибании или подъёме по лестнице
Боли в колене при ПФБС могут распространяться на бедренную кость. Иногда ощущается сначала острая боль в бёдрах или спине, а только после этого — боль в коленном суставе.
Что такое «колено бегуна»?
Причиной возникновения болевого синдрома чаще всего становятся перенапряжение и неготовность к большим нагрузкам опорно-двигательного аппарата.
Постоянное циклическое сгибание-разгибание коленного и тазобедренного суставов, перенапряжение и дискоординация работы мышц нижней конечности во время бега вызывает давление и трение в проекции наружного мыщелка бедренной кости. Если давление и трение станут слишком сильными, это приведет к раздражению подвздошно-большеберцового тракта, повреждению хряща сустава и в итоге к проблеме «колена бегуна».
Возникновение болевого синдрома зависит от различных факторов, в первую очередь от интенсивности тренировок и от особенностей физиологического строения человека. К хондромаляции могут привести:
- Большая нагрузка на коленный сустав
- Травмы колена: от вывихов до переломов надколенника
- Нарушение гомеостаза синовиальной жидкости в суставе
- Слишком слабые или, наоборот, слишком напряженные мышцы бедра (дискоординация в работе мышц при паттерне бега)
- Деформация стоп, плоскостопие
- Некорректно проведенная разминка перед бегом
- Артрит и артроз сустава
- Сильная ударная нагрузка во время бега
Пробежки в неправильной обуви могут также привести к проблемам с коленями. Особенно при беге по сложному ландшафту, на пересеченной местности, при котором колени получают сложно-координированную нагрузку.
Особенно при беге по сложному ландшафту, на пересеченной местности, при котором колени получают сложно-координированную нагрузку.
«Травма часто случается у новичков, которые недавно открыли для себя бег, чрезмерно увлекаются процессом, слишком быстро увеличивают объем своих тренировок и не оставляют достаточного времени на восстановление. Даже опытные спортсмены забывают прислушаться к своему телу, что также приводит к ПБТ и синдрому илиотибиального тракта», — рассказывает Виктор Муханов.
Лечение «колена бегуна»
Во многих случаях симптом хондромаляции лечится в домашних условиях. Прежде всего разберитесь в причинах его возникновения и устраните все негативные факторы. Далее спланируйте программу восстановления, чтобы постепенно привести колено в норму. Рекомендуется обратиться к ортопеду-травматологу, физиотерапевту или реабилитологу с готовыми результатами магнитно-резонансной томографии поврежденного сустава. Специалист (травматолог-ортопед) проведет необходимые объективные тесты, на основании которых будет поставлен диагноз и назначено лечение.
В период острой фазы необходимо исключить лишнюю нагрузку на травмированный сустав, дать ему отдохнуть. В качестве экстренной помощи в борьбе с острой болью может помочь холодный компресс или лед. Не охлаждайте колено слишком долго, максимум 20 минут, затем сделайте перерыв. Процедуру рекомендуется повторять несколько раз в день, чтобы уменьшить боль и воспаление. Врач может назначить противовоспалительные препараты.
Когда боль в колене пройдет, а опухоль спадет, для восстановления силы и полного диапазона движения сустава применяются специальные упражнения на растяжку и укрепление мышц. Но будьте осторожны и не перестарайтесь! Лучше всего, если врач даст рекомендации и подскажет, какие упражнения подходят вам.
|
Как вернуться к бегу после травмы?
Все вышеперечисленные рекомендации помогут восстановиться после травмы. Спортивный бандаж будет обеспечивать вам дополнительную стабильность во время тренировочного процесса и предотвратит повторное чрезмерное напряжение и травмы. Если причиной травмы была гиперпронация стопы, стоит подобрать специальную обувь или корректирующие ортопедические стельки. Грамотно составленная реабилитационная программа помогает избавиться от болевых ощущений, повышает уровень функциональной активности и улучшает прогноз в долгосрочной перспективе. |
Чем может помочь бандаж при синдроме «колено бегуна»?
«ПФБС — явный признак чрезмерного напряжения. Бандаж придает колену дополнительную устойчивость, так что вы можете быстрее вернуться в активный тренировочный процесс», — рекомендует Виктор Муханов.
Бандаж придает колену дополнительную устойчивость, так что вы можете быстрее вернуться в активный тренировочный процесс», — рекомендует Виктор Муханов.
Спортивный бандаж на коленный сустав с пателлярной вставкой …
9 690 ₽
Спортивный бандаж на коленный сустав с пателлярной вставкой …
9 690 ₽
Спортивный бандаж на коленный сустав с пателлярной вставкой …
9 690 ₽
Почему колено болит при сгибании: причины и лечение?
Болезненные ощущения в коленном суставе часто встречаются у людей после 50 лет. Иногда с такой проблемой сталкиваются и в более молодом возрасте. Чаще всего, боль в колене возникает при естественном старении организма, во время которого происходит изнашивание крупных суставов. Они больше всего подвержены серьезным нагрузкам. Иногда неприятные ощущения появляются только во время сгибания. Прежде чем начать лечение болей в колене, нужно определить причину такой проблемы. Рассмотрим самые частые провоцирующие факторы болей в области коленей при сгибании.
Прежде чем начать лечение болей в колене, нужно определить причину такой проблемы. Рассмотрим самые частые провоцирующие факторы болей в области коленей при сгибании.
Артроз
Среди наиболее частых провоцирующих факторов появления боли при сгибании колена является артроз коленного сустава. При развитии этого заболевания болезненность появляется именно в суставе. Каждый день сустав выдерживает сильные нагрузки, поэтому страдает чаще остальных.
При развитии артроза происходит постепенное истончение хрящевой ткани, микроциркуляция и процессы метаболизма нарушаются, возникают микротрещины. Если подпитка хряща не происходит, постепенно он будет разрушаться.
На первых этапах развития болезни возникает боль ноющего характера после перенесенной физической нагрузки. Во время сгибания колена боль усиливается, дополняется хрустом. По мере прогрессирования патология становится все более продолжительной, появляется скованность в суставе. Болезненность во время сгибания и разгибания возникает, когда происходит деформация хрящевой ткани и самого коленного сустава. Зачастую болезненные ощущения возникают только в одном колене, после чего они переходят и на вторую конечность.
Зачастую болезненные ощущения возникают только в одном колене, после чего они переходят и на вторую конечность.
Причинами развития артроза считаются:
- перенесенные раннее травмы, повреждения, переломы сустава;
- систематические тяжелые физические нагрузки;
- ожирение;
- занятия профессиональным спортом.
Если человек находится в группе риска, артроз начинает развиваться уже в возрасте около 30 лет. Особенно часто такая болезнь может развиваться у женщин, которые страдают ожирением и варикозным расширением вен.
Артрит
Лидером среди всех воспалительных заболеваний в области колена является артрит. При развитии данного заболевания происходит проникновение инфекционных агентов в ткани коленного сустава. В результате развивается подагрический или ювенильный артрит.
Наиболее опасным является ревматоидный артрит. Это заболевание аутоиммунного характера, его невозможно вылечить. Оно быстро прогрессирует, провоцируя полное разрушение костных структур.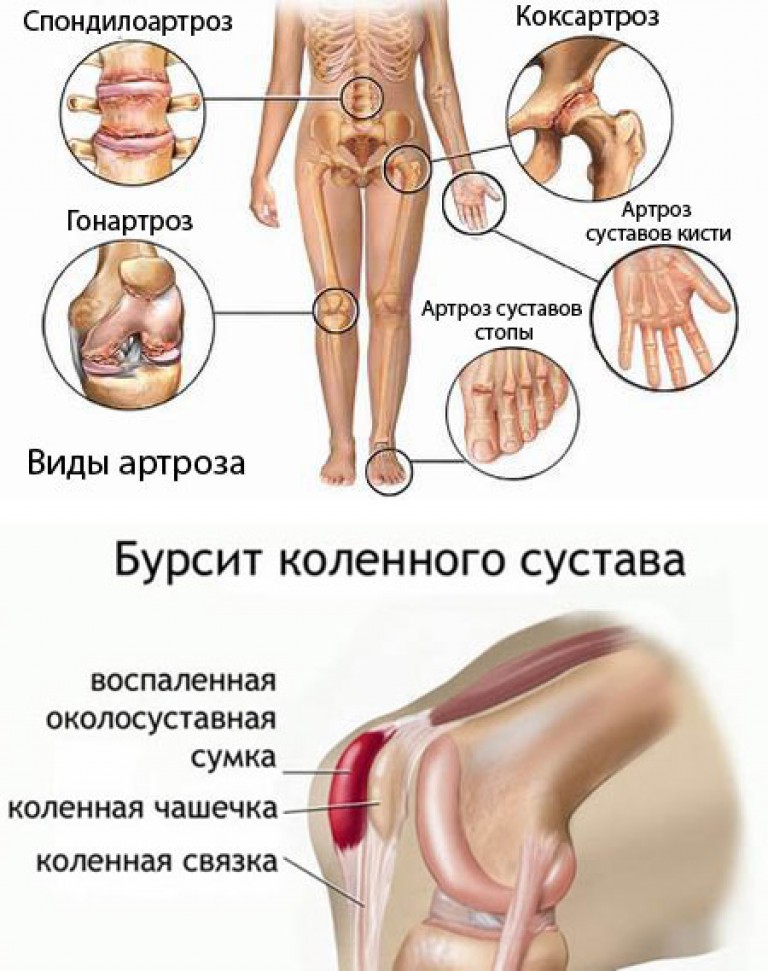 При развитии артрита происходит деформирование сустава, это сопровождается резкой болью, особенно во время сгибания и разгибания колена.
При развитии артрита происходит деформирование сустава, это сопровождается резкой болью, особенно во время сгибания и разгибания колена.
Болевой синдром во время сгибания коленного сустава характерен на любом этапе развития артрита. При наличии обострения болезни возникают такие дополнительные симптомы:
- припухлость;
- отечность;
- покраснение и гиперемия;
- местная гипертермия.
Во время движения коленом человек ощущает распирание, появляется отечность коленной чашечки, она становится горячей на ощупь. При сильном обострении становится очень трудно двигаться. Когда человек находится в состоянии покоя, симптоматика постепенно угасает.
Если же патологический процесс спровоцирован бурситом, при котором воспаляется суставная сумка, неприятные ощущения не проходят, даже если пациент находится в состоянии покоя. В этом случае сустав печет изнутри. Также при развитии синовита, который сопровождается воспалением синовиальной оболочки, возникают сильные болевые ощущения во время сгибания и разгибания колена.
Травмы и повреждения
После перенесенного падения и ушиба появляется боль. Это говорит о травме сустава. Если необходимое лечение отсутствует, в дальнейшем развивается артрит, артроз или бурсит. При травме любого характера основным симптомом является боль во время сгибания или разгибания колена. Это обусловлено смещением нервных корешков, тканей и сосудов. Чаще всего случается ушиб колена. На поврежденном участке формируется гематома и отечность.
Другие заболевания
Боль во время сгибания появляется и при развитии таких болезней:
- тендинит;
- киста Бейкера;
- воспаление лимфатических узлов;
- остеопороз;
- коксартроз.
Лечение болей в колене
При появлении болей в коленном суставе лечение проводится в зависимости от причины, которая вызвала такой симптом.
Применение медикаментозных средств
Чтобы избавиться от болевого синдрома в коленном суставе, используются нестероидные противовоспалительные средства, обезболивающие препараты и хондропротекторы.
С помощью нестероидных противовоспалительных средств купируется воспалительный процесс, устраняется болезненность, улучшается микроциркуляция крови и лимфы. К таким препаратам относят мази, гели и таблетки. Обычно врач назначает такие лекарства:
- Дикрофенак;
- Нимесил;
- Индометацин;
- Мелоксикам;
- Кетанов.
С помощью хондропротекторов ускоряется регенерация травмированных и поврежденных тканей в коленном суставе. Такие препараты неспособны избавить от болей, но при прохождении продолжительного курса лечения удается предупредить развитие рецидивов и восстановить работоспособность коленного сустава.
К другим препаратам для лечения заболеваний коленного сустава относят:
- антибактериальные средства — показаны в лечении инфекционного артрита;
- глюкокортикостероидные инъекции — для лечения артроза и ревматоидного артрита;
- лекарства для выведения уратов — при лечении подагры.
Если происходит травма, необходимо приложить холодный компресс. Благодаря этому болевой синдром утихнет, гематома будет рассасываться. Ни в коем случае нельзя греть колено.
Благодаря этому болевой синдром утихнет, гематома будет рассасываться. Ни в коем случае нельзя греть колено.
Физиотерапевтические процедуры
Терапия любых заболеваний сустава должна быть комплексной. С помощью физиотерапевтических процедур удается уменьшить необходимость использования медикаментозных средств. В этом случае процесс восстановления двигательной функции сокращается.
Среди эффективных физиотерапевтических процедур можно выделить:
- ультразвук;
- инфракрасное облучение;
- магнитотерапию;
- грязелечение;
- электрофорез;
- фонофорез;
- лазерную терапию;
- парафинотерапию;
- лечебные ванны;
- УВЧ;
- микротоки.
Физиотерапевтическое лечение требуется, когда утихнет обострение основного заболевания. Такие процедуры должны назначаться только доктором, учитывая показания.
Лечебная физкультура
Благодаря регулярным занятиям лечебной физкультурой можно достичь хороших результатов. Такие упражнения улучшают подвижность сустава, приостанавливают развитие патологического процесса. Тренировки частично помогают восстановить работоспособность коленного сустава. После занятий сгибать и разгибать его будет проще.
Такие упражнения улучшают подвижность сустава, приостанавливают развитие патологического процесса. Тренировки частично помогают восстановить работоспособность коленного сустава. После занятий сгибать и разгибать его будет проще.
Лечебная физкультура должна назначаться только доктором. Упражнения можно выполнять, когда воспалительный процесс купирован и болевые ощущения утихли. Все движения лечебной физкультуры должны выполняться плавно, не допуская развития болезненных ощущений. Главное; выполнять упражнения систематически, ежедневно.
Хирургическое вмешательство
Если возникает боль во время сгибания колена, нужно вначале выяснить причину такого симптома. Обычно хирургическое вмешательство назначается только при серьезных травмах или повреждениях, а также если заболевание находится на запущенной стадии развития. В таком случае боль является постоянной, сгибательная функция колена нарушена, сустав деформируется. Все это является препятствием для нормального передвижения пациента.
Зачастую врачами используется две техники оперативного лечения:
- Первая техника является органосохраняющей. Ее задачей является спасение большего объема естественных тканей коленного сустава. Всю процедуру специалист выполняет с помощью такого прибора, как артроскоп.
- Второй вид оперативного лечения, который часто используется при полном разрушении суставных и хрящевых тканей, это эндопротезирование. Во время этой процедуры сустав заменяют искусственным имплантом. После полного восстановления к человеку возвращается возможность свободного передвижения.
Использование нетрадиционных методов лечения
Чтобы снизить выраженность болей при сгибании или разгибании колена, можно использовать народную медицину. Важно помнить, что такие методы применяются только в составе комплексной терапии, они не являются альтернативой медикаментозных средств или физиотерапевтических процедур.
Народные методы лучше применять в том случае, если патологические процессы носят хронический характер. Не рекомендуется их использовать, когда болезнь находится в стадии обострения. В противном случае, воспалительный процесс может усугубляться.
Не рекомендуется их использовать, когда болезнь находится в стадии обострения. В противном случае, воспалительный процесс может усугубляться.
Самыми эффективными средствами являются:
- Аптечная глина. Это недорогое, но эффективное средство, с помощью которого можно улучшить микроциркуляцию крови, избавиться от застойных процессов в суставе и продлить период ремиссии. Аптечную глину нужно разбавить с небольшим количеством воды. При этом должна получиться густая кашица. Ее прикладывают к поврежденному суставу, сверху укутывают пищевой пленкой. Такой компресс оставляют до утра. Продолжительность курса лечения; 10 дней.
- Если возникает выраженный болевой синдром, помочь может небольшой кусочек свиного соленого сала. Его нужно забинтовать вокруг колена. Спустя несколько часов неприятные симптомы уменьшатся. Такой компресс можно оставить до утра.
- Приготовить настойку из цветов одуванчика, соцветий сирени и сухого окопника. Все растения берутся в равных пропорциях.
 Их нужно залить водкой. Затем нужно поставить настойку в сухое темное место, она должна настаиваться в течение 2 недель. После этого настойку нужно процедить. Использовать средство необходимо для растирки коленного сустава. Растения способствуют восстановлению подвижности, улучшают микроциркуляцию крови и лимфы, а также избавляют от отечности.
Их нужно залить водкой. Затем нужно поставить настойку в сухое темное место, она должна настаиваться в течение 2 недель. После этого настойку нужно процедить. Использовать средство необходимо для растирки коленного сустава. Растения способствуют восстановлению подвижности, улучшают микроциркуляцию крови и лимфы, а также избавляют от отечности. - Сделать настойку из белой акации. Нужно взять стакан сухих цветов акации, залить их 100 граммами водки или спирта. Средство нужно переставить в сухое темное помещение, оно должно настояться две недели. Далее нужно процедить настойку и использовать в качестве растирки.
- Настойка из конского каштана. Нужно взять полстакана конского каштана и залить стаканом водки. Средство должно настаиваться 10 дней в темном помещении. Далее нужно процедить настойку и использовать утром и вечером для растирки колена.
- Чтобы снизить выраженность болевого синдрома при сгибании и разгибании колена, можно использовать лед. Его нужно предварительно обязательно обернуть чистой сухой тряпочкой или полотенцем, чтобы не допустить ожога холодом.
 Лед нужно прикладывать к больному суставу утром и вечером на 15 минут. С помощью такой процедуры можно уменьшить выраженность боли, избавиться от отечности и предупредить развитие застойных явлений.
Лед нужно прикладывать к больному суставу утром и вечером на 15 минут. С помощью такой процедуры можно уменьшить выраженность боли, избавиться от отечности и предупредить развитие застойных явлений.
Ношение ортезов
С помощью ортопедических наколенников можно поддержать мышечный аппарат и выполнить профилактику истончения хрящевых структур. Такие изделия оказывают компрессионное влияние на сустав и мягкие ткани вокруг него.
Ортезы являются хорошей профилактикой развития заболеваний коленного сустава, они уменьшают нагрузку. Есть разные виды наколенников. Выбирать изделие нужно по рекомендации врача. Выбор обусловлен наличием конкретного патологического процесса и степенью его развития. Ортезы отличаются по материалам, степеням жесткости. Такие изделия могут быть эластичными.
При изготовлении используется особая технология плетения компрессионных волокон. С помощью наколенника поддержка сустава будет качественной. Ортез будет защищать от чрезмерных нагрузок. Приспособление поможет избавиться от болевых ощущений и остановит прогрессирование имеющихся патологических процессов.
Приспособление поможет избавиться от болевых ощущений и остановит прогрессирование имеющихся патологических процессов.
Чтобы не допустить появления различных болезней коленного сустава и неприятных симптомов, необходимо придерживаться здорового образа жизни; правильно питаться, отказаться от вредных привычек и заниматься спортом.
Жжение в колене: причины и лечение
Жгучая боль в колене
Поскольку колено является одним из наиболее активно используемых суставов в организме человека, боль в этом суставе не является редкостью. Хотя боль в колене может принимать разные формы, жгучая боль в колене может быть признаком множества проблем.
У вас может быть ощущение жжения, которое, кажется, охватывает все колено, но часто оно ощущается в определенной области — чаще всего позади колена и перед коленом (надколенником). У некоторых ощущение жжения сосредоточено по бокам колена.
Существует несколько причин жжения в колене. То, где вы чувствуете жжение, во многом связано с причиной проблемы.
Жжение позади колена часто вызывается:
- разрывом связки
- разрывом хряща
- травмой от чрезмерной нагрузки
- остеоартритом
называют хондромаляцией или пателлофеморальным болевым синдромом (ПБС). Кроме того, это может быть тендинит, вызванный воспалением сухожилия надколенника.
Жжение на внешней стороне колена часто вызывается синдромом подвздошно-большеберцового тракта (ITBS).
Некоторые люди испытывают усиление болей в коленях по ночам. Это может быть вызвано рядом причин:
- Кровеносные сосуды увеличиваются в диаметре во время сна, оказывая давление на нервы.
- Если думать о своей физической боли, не отвлекаясь на дневные отвлекающие факторы, это приводит к психологическому увеличению.
- Сигналы гормонов снижаются, пока вы спите, что позволяет большему количеству болевых сигналов проникать в мозг.
Лечение жжения в колене зависит от причины.
Разрыв связки колена
Если разрыв связки колена диагностирован как частичный, лечение может включать:
- упражнения для укрепления мышц
- защитный коленный бандаж, который следует использовать во время тренировки
- ограничение активности, которая может вызвать дальнейшее повреждение
Полный разрыв связок колена может потребовать хирургического вмешательства.
Разрыв коленного хряща (повреждение суставной поверхности)
Первый этап лечения разрыва хряща является нехирургическим и может включать:
- упражнения для укрепления мышц, такие как контролируемая физиотерапия или программа домашних упражнений
- обезболивание, обычно нестероидные противовоспалительные препараты (НПВП)
- инъекции стероидов в колене
Для тех, чье состояние не улучшается при более консервативном лечении, следующим этапом является операция. Существует ряд хирургических вариантов, в том числе:
- Хондропластика коленного сустава. Поврежденный хрящ сглаживается для уменьшения трения в суставах.
- Санация коленного сустава. Свободные кусочки хряща удаляются, сустав промывается физиологическим раствором (лаваж).
- Трансплантация костно-хрящевых аутотрансплантатов (ОАТС). Неповрежденный хрящ берут из области, не находящейся под нагрузкой, и перемещают в поврежденную область.

- Имплантация аутологичных хондроцитов. Часть хряща удалена, обработана в лаборатории и помещена обратно в колено, где из него вырастает здоровый замещающий хрящ.
Остеоартрит коленного сустава
Остеоартрит нельзя вылечить, поэтому лучшее, что можно сделать, это лечение симптомов, которое может включать:
- обезболивание безрецептурными препаратами, такими как ацетаминофен ( Tylenol), ибупрофен (Advil, Motrin IB) и напроксен натрия (Aleve)
- физиотерапия и трудотерапия
- инъекции кортизона
В конечном итоге может потребоваться операция по замене сустава (артропластика).
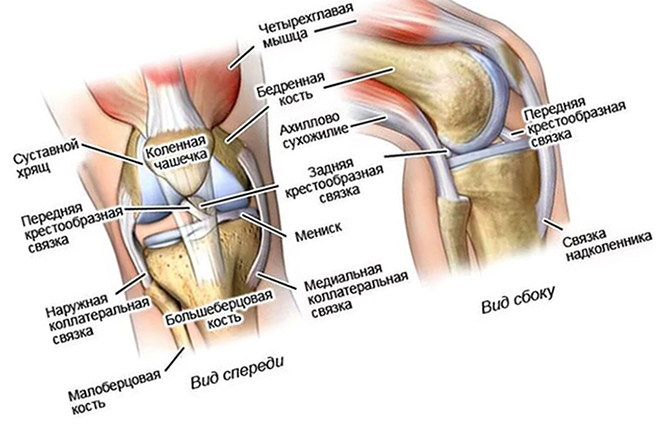
Хондромаляция
Также известная как «колено бегуна», хондромаляция представляет собой повреждение хряща под надколенником (надколенником). Начальное лечение хондромаляции включает:
- лед для уменьшения отека после физической нагрузки
- обезболивание безрецептурными препаратами
- отдых для коленного сустава, который включает отказ от приседания и стояния на коленях муфта для отслеживания надколенника
Если первоначальные нехирургические методы лечения оказались безуспешными, врач может предложить артроскопическую операцию для сглаживания нестабильных хрящевых лоскутов и блоковой борозды (бороздки на верхней части бедренной кости).
Пателлофеморальный болевой синдром (ПФС)
В легких случаях ПФС лечат:
- отдых для колена, который включает отказ от подъема по лестнице и стояния на коленях
- безрецептурные обезболивающие препараты и отводящие мышцы бедра
- поддерживающие скобы
В более тяжелых случаях врач может порекомендовать артроскопию, хирургическую процедуру для удаления фрагментов поврежденного хряща.
Тендинит надколенника
Тендинит надколенника — распространенное чрезмерное повреждение сухожилия, соединяющего надколенник (надколенник) с большеберцовой костью. Обычно это лечится:
- отдыхом, особенно избеганием бега и прыжков
- льдом для уменьшения отека
- снятием боли безрецептурными обезболивающими
- упражнениями, направленными на мышцы ног и бедер
- растяжкой для удлинения мышечно-сухожильного узла колена
- ремешок для сухожилия надколенника для распределения усилия от сухожилия к ремешку
Если консервативное, неинвазивное лечение неэффективно, врач может порекомендовать:
- инъекцию богатой тромбоцитами плазмы
- процедуру с осциллирующей иглой
ITBS
ITBS — это повторяющееся растяжение колена, которое чаще всего испытывают бегуны. Хотя в настоящее время не существует окончательного лечения, бегунам обычно рекомендуется придерживаться следующей четырехступенчатой программы:
Хотя в настоящее время не существует окончательного лечения, бегунам обычно рекомендуется придерживаться следующей четырехступенчатой программы:
- Прекратить бег.
- Кросс-тренинг с безударными упражнениями, такими как езда на велосипеде и бег в бассейне.
- Массаж квадрицепсов, ягодичных мышц, подколенных сухожилий и подвздошно-большеберцовой связки.
- Укрепите корпус, ягодицы и область бедер.
Жгучая боль в колене может указывать на проблему с суставом или мягкими тканями вокруг колена, такими как связки и сухожилия. Если вам кажется, что жгучая боль в колене связана с определенной областью колена — спереди, сзади или сбоку — вы можете сузить круг возможных причин боли.
Если боль не проходит или мешает вашей повседневной деятельности или сну, вам следует проконсультироваться с врачом.
Что вызывает жар в суставах?
Что такое теплые суставы?
От коленей до пальцев и локтей в теле есть несколько подвижных суставов. Теплые суставы означают, что один или несколько суставов на ощупь горячие или теплее, чем окружающая кожа.
Теплые суставы означают, что один или несколько суставов на ощупь горячие или теплее, чем окружающая кожа.Теплые суставы часто вызывают дискомфорт, поскольку тепло сопровождается отеком и покраснением. Этот и другие симптомы могут указывать на ряд заболеваний, включая артрит и травмы.
Различные формы артрита являются наиболее распространенными причинами тепла в суставах. Существуют два основных типа артрита: ревматоидный артрит (РА) и остеоартрит (ОА).
РА — это аутоиммунное заболевание, при котором иммунная система атакует клетки суставов. РА может вызвать:
- отек суставов
- ощущение тепла в суставах
- боль
- усталость
Обычно поражаются суставы кистей и запястий.
ОА также вызывает нагревание суставов. В отличие от РА, ОА не является аутоиммунным заболеванием. Это состояние, при котором амортизирующий материал между суставами начинает разрушаться. Это вызывает следующие симптомы в суставе или суставах:
- воспаление
- боль
- тепло
- покраснение
- болезненность
Обычно поражаются бедра, колени и нижняя часть спины.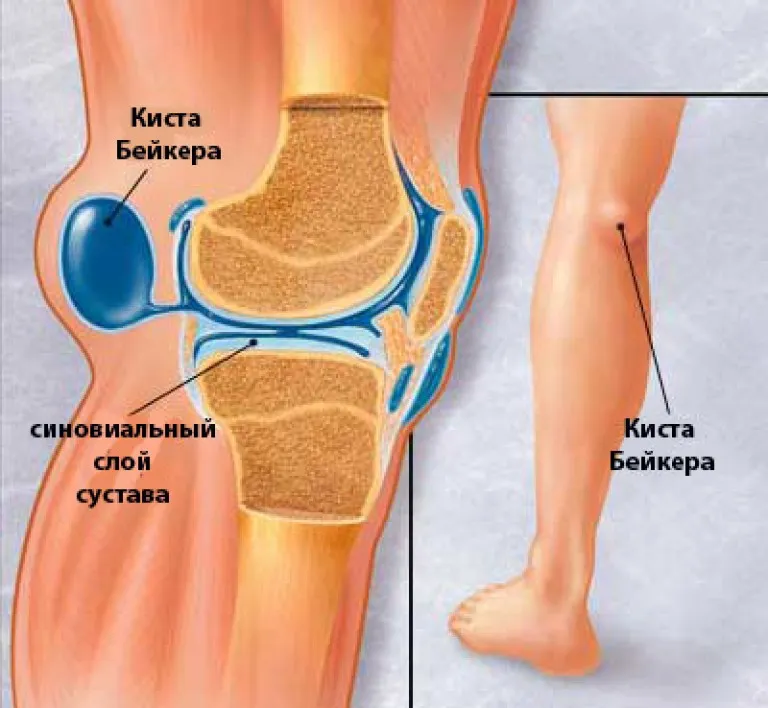
Заболевания, связанные с артритом, — не единственные факторы, которые могут вызвать нагревание суставов. Другие состояния включают:
- бурсит : состояние, поражающее заполненные жидкостью суставные сумки колена
- подагра : форма артрита, вызванная накоплением мочевой кислоты в организме
- Болезнь Лайма : бактериальная инфекция, вызванная укусом клеща
- ревматическая лихорадка : воспалительная реакция на бактерии, вызывающая острый фарингит клетки крови
- теннисный локоть : травма от чрезмерной нагрузки, поражающая сухожилия, крепящиеся к локтевому суставу
Теплые суставы на ощупь будут более горячими, чем кожа вокруг них. Суставы могут казаться опухшими и красными. Они могут чувствовать боль и дискомфорт.
Хотя горячие суставы редко требуют неотложной медицинской помощи, они могут указывать на инфекцию, которая приводит к форме артрита, известной как инфекционный или септический артрит.
Немедленно обратитесь за медицинской помощью, если вы испытываете следующее:
- поврежденные участки кожи
- озноб
- быстрое начало боли в суставах
- лихорадка
- сильная боль 9002 1 обратитесь за помощью, когда ваши суставы теплые, особенно если ваши симптомы неудобны или не проходят через несколько дней.
- применение холодных компрессов, которые могут уменьшить воспаление, или прикладывание тепловых компрессов, которые могут улучшить гибкость, в зависимости от ваших целей лечения
- придерживаться здоровой диеты для поддержания надлежащей массы тела, что снижает нагрузку на суставы — Противодействие нестероидным противовоспалительным препаратам, таким как напроксен натрия и ибупрофен, которые облегчают боль и уменьшают воспаление
- болезненные суставы в покое
Ваш врач начнет с тщательного сбора анамнеза и изучения ваших симптомов. Вопросы, которые может задать ваш врач, включают: «Когда вы впервые заметили свои симптомы?» и «Что ухудшает или улучшает ваши симптомы?»
Ваш врач физически осмотрит ваши суставы, понаблюдает, как вы двигаете пораженным суставом, и потрогает суставы, чтобы определить возможный источник боли и дискомфорта.
Ваш врач может назначить несколько анализов крови, если он подозревает, что у вас может быть ревматоидный артрит. Это включает в себя проверку анализа крови на наличие ревматоидного фактора, антитела, которое есть у людей с ревматоидным артритом.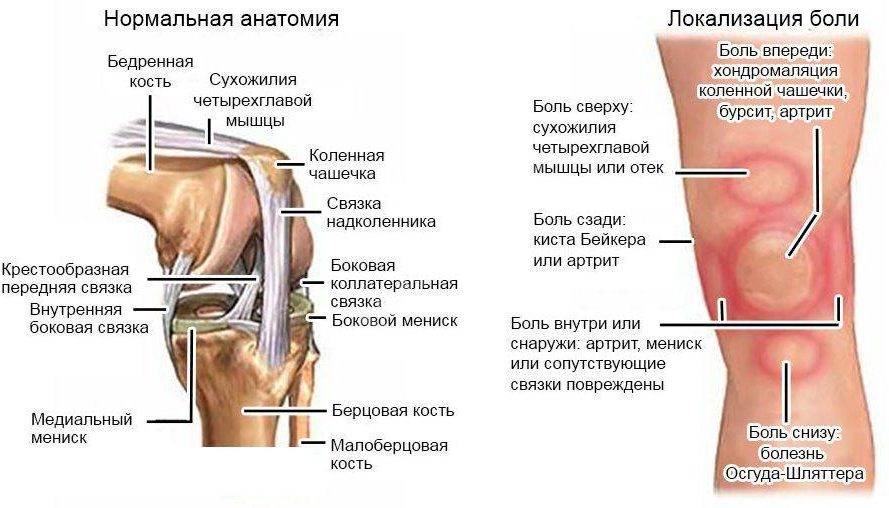
В некоторых случаях врач может взять образец синовиальной жидкости вокруг ваших суставов. Они будут использовать жидкость для проверки на наличие бактерий, кристаллов или вирусов, которые могут вызвать нагревание ваших суставов.
После того, как врач установит основное заболевание, он может порекомендовать лечение. Многие процедуры для теплых суставов можно проводить дома. Примеры включают:
Ваш врач может прописать лекарства, если ваша боль сильная или вызвана заболеванием, поддающимся лечению.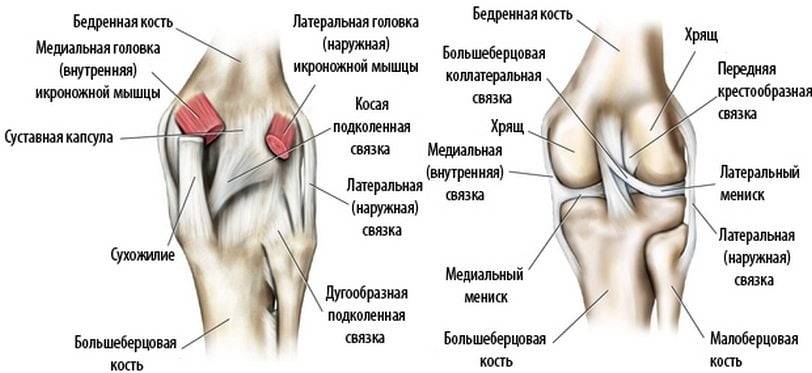

 Их нужно залить водкой. Затем нужно поставить настойку в сухое темное место, она должна настаиваться в течение 2 недель. После этого настойку нужно процедить. Использовать средство необходимо для растирки коленного сустава. Растения способствуют восстановлению подвижности, улучшают микроциркуляцию крови и лимфы, а также избавляют от отечности.
Их нужно залить водкой. Затем нужно поставить настойку в сухое темное место, она должна настаиваться в течение 2 недель. После этого настойку нужно процедить. Использовать средство необходимо для растирки коленного сустава. Растения способствуют восстановлению подвижности, улучшают микроциркуляцию крови и лимфы, а также избавляют от отечности. Лед нужно прикладывать к больному суставу утром и вечером на 15 минут. С помощью такой процедуры можно уменьшить выраженность боли, избавиться от отечности и предупредить развитие застойных явлений.
Лед нужно прикладывать к больному суставу утром и вечером на 15 минут. С помощью такой процедуры можно уменьшить выраженность боли, избавиться от отечности и предупредить развитие застойных явлений.