Лечение Неврома Мортона — Ортопедия Руслана Сергиенко
Неврома Мортона — это доброкачественное утолщение, представляющее собой разрастание фиброзной ткани на стопе в области подошвенного нерва стопы. Данное заболевание упоминается как метатарзалгия Мортона, синдром Мортона, болезнь Мортона, межпальцевая неврома, неврома стопы, периневральный фиброз и синдром мортоновского пальца.
Развивается патологическое новообразование в основном в области третьего межплюсневого промежутка (область основания между третьим и четвёртым пальцами на стопе). В основном встречается одностороннее поражение нерва, но крайне редко наблюдается и двухстороннее.
Патогенез
Механизм развития невромы Мортона изучен недостаточно, однако предложен ряд гипотез. При изучении морфологического материала были сделаны выводы о том, что при данной патологии на межплюсневой веточке большеберцового нерва возникает утолщение, при этом исследователь полагал, что это не истинная неврома, а псевдоневрома, подобная той, которая развивается в стволе срединного нерва выше места его компрессии при синдроме запястного канала.
В настоящее время считают, что пусковым моментом являются повторные, множественные микротравмы и компрессия нерва, который проходит между 3-й и 4-й плюсневыми костями, вследствие чего происходят утолщение поперечной межплюсневой связки стопы, разделение ее на волокна и формирование отека.
Так называемая патологическая межплюсневая связка стопы ведет к постоянному сдавлению и смещению медиального подошвенного нерва и сопровождающих его сосудов, вызывая его ишемию. Современные исследования показали, что средний размер невромы в длину составляет 0,95–1,45 см, а в ширину — 0,15–0,65 см, т. е. это образование вытянутой, веретенообразной формы.
Клиника
Бессимптомное протекание метатарзалгии Мортона возможно в случае, если размер невромы менее 5 мм . Прогрессирование заболевания ведет к появлению сначала стреляющих, ноющих болей в области 3–4-го пальцев стопы, возникающих после физической нагрузки, в сочетании с расстройствами чувствительности. В ночное время дискомфортные ощущения в стопе практически не появляются. Если пациент вовремя не обращается за медицинской помощью, симптомы заболевания нарастают.
Прогрессирование заболевания ведет к появлению сначала стреляющих, ноющих болей в области 3–4-го пальцев стопы, возникающих после физической нагрузки, в сочетании с расстройствами чувствительности. В ночное время дискомфортные ощущения в стопе практически не появляются. Если пациент вовремя не обращается за медицинской помощью, симптомы заболевания нарастают.
С течением времени увеличиваются частота и интенсивность болей, сокращается временной промежуток от момента начала нагрузки и до возникновения симптомов. В итоге боли приобретают острый, жгучий характер, начинают появляться в состоянии покоя, часто формируется ощущение присутствия чужеродного предмета в обуви, но при этом внешних изменений в стопе не наблюдается. При пальпации болевые ощущения резко усиливаются. Параллельно с прогрессированием болевого синдрома возможно нарастание сенсорных расстройств, вплоть до анестезии.
Диагностика
Клиническая диагностика данного патологического состояния несложна. Прежде всего она основывается на характерной локализации болевого синдрома.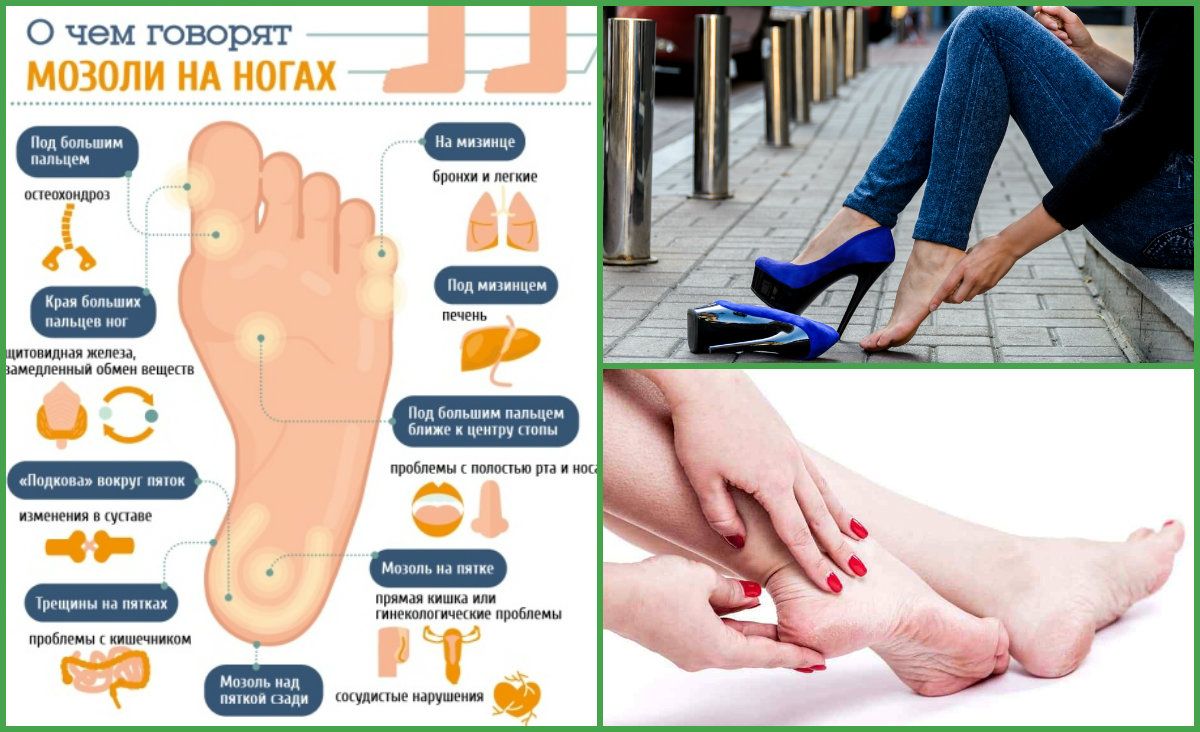 При пальпаторной компрессии 3-го межплюсневого промежутка в течение 30–60 с. пациент, как правило, начинает испытывать онемение и ощущение жжения. Двигательные расстройства нехарактерны. Сенсорные нарушения подтверждают невральное поражение.
При пальпаторной компрессии 3-го межплюсневого промежутка в течение 30–60 с. пациент, как правило, начинает испытывать онемение и ощущение жжения. Двигательные расстройства нехарактерны. Сенсорные нарушения подтверждают невральное поражение.
Говоря об инструментальных исследованиях метатарзалгии Мортона, необходимо отметить, что магнитно-резонансная томография, к сожалению, не всегда подтверждает клинический диагноз и в ряде случаев дает сомнительные результаты. Выполнение компьютерной томографии стопы редко дает какую-либо информацию в связи с отсутствием отложения минералов в данном мягкотканном образовании. Однако благодаря методам рентгенографии иногда можно определить узурацию кости в месте сдавления невромой.
Ультразвуковое исследование является одним из ведущих методов диагностики состояния мягкотканных структур стопы. Однако в нашей стране использование УЗИ для диагностики заболеваний периферических нервов недостаточно развито.
Регресс болевого синдрома после лечебно-диагностической блокады межплюсневого нерва раствором местного анестетика является убедительным признаком, свидетельствующим в пользу невромы.
Боль в стопе и пальцах часто наблюдается в клинической практике, в большинстве случаев она вызвана деформацией стопы, отмечающейся при различных патологических состояниях, в частности при плоскостопии или хроническом тендините ахиллова сухожилия. Вместе с тем при существенной деформации стоп не всегда развивается выраженный болевой синдром, как, например, у пациентов при наследственной спастической параплегии.
Дифференциальная диагностика невромы Мортона проводится с заболеваниями:
- синовит плюснефалангового сустава,
- стресс-переломы плюсневых костей,
- артрит плюснефаланговых суставов,
- остеонекроз головок плюсневых костей,
- опухолевые поражения кости,
- заболевания поясничного отдела позвоночника с иррадиацией боли в область межплюсневых промежутков.
Лечение
На начальных этапах развития заболевания проводится консервативное лечение. Первыми рекомендациями лечащего врача являются:
Первыми рекомендациями лечащего врача являются:
- разгрузка стоп,
- периодическое использование плюсневых прокладок и подъемников,
- ношение обуви с ретрокапитальной опорой.
Суть этих методов заключается в снижении давления на нервный ствол. Использование ортопедических стелек, изготовленных по индивидуальному заказу, повышает эффективность консервативного лечения. С их помощью удается, во‑первых, уменьшить нагрузку на переднюю область стопы и привести в норму состояние поперечного свода; во‑вторых, снизить давление костей и связок на поврежденный нерв, что позволяет остановить развитие болезни; в‑третьих, устранить воспалительный процесс в нервных волокнах и тканях, что значительно уменьшает или полностью ликвидирует болевые ощущения; в‑четвертых, восстановить строение стопы, обеспечив тем самым правильную походку.
При недостаточном эффекте выполняются инъекции глюкокортикостероидов в межплюсневый промежуток с тыльной стороны стопы под ультразвуковым контролем , что в половине случаев приводит к улучшению течения заболевания, а в трети случаев — к полному выздоровлению.
В случае резистентности к консервативным методам лечения больным предлагается оперативное лечение. При этом имеется несколько различных подходов к лечению синдрома Мортона хирургическим путем
Наиболее распространенная операция, выполняемая под местной анестезией, — удаление невромы. Поскольку она является частью нерва, гипертрофированный и воспаленный его участок иссекается. В большинстве случаев это устраняет болевой синдром, но, как правило, на стопе остается небольшой участок невыраженного онемения, который почти всегда не ощущается, пока пациент не дотронется до него. Двигательная и опорная функции стопы не страдают. Процесс реабилитации в среднем составляет 2–4 нед., в течение которых больному рекомендуют уменьшить нагрузку на стопу.
Некоторые хирурги считают, что иссечение воспаленного участка нерва в качестве первичного хирургического метода слишком радикально. Операция по рассечению (релизу) поперечной связки между плюсневыми костями устранит сдавление нерва. Одним из преимуществ этого метода является отсутствие сенсорных расстройств. В том случае, если эта операция не приводит к успеху, возможно иссечение невромы.
Операция по рассечению (релизу) поперечной связки между плюсневыми костями устранит сдавление нерва. Одним из преимуществ этого метода является отсутствие сенсорных расстройств. В том случае, если эта операция не приводит к успеху, возможно иссечение невромы.
Остеотомия 4-й плюсневой кости является наименее используемым методом оперативного лечения рассматриваемой патологии. Суть вмешательства состоит в том, чтобы за счет смещения головки 4-й плюсневой кости после остеотомии (искусственного перелома) достичь декомпрессии нерва. Такая манипуляция выполняется под рентгеновским контролем через разрез или прокол кожи, не превышающий 2 мм.
Анализ эффективности хирургического лечения невромы Мортона показал наличие отличных результатов (полное отсутствие болевого синдрома и другой симптоматики) в 45% случаев, хороших (значительное уменьшение болевого синдрома и почти полный регресс неврологической симптоматики) — в 32%, в 15% случаев исходы были удовлетворительными (болевой синдром уменьшился незначительно, неврологическая симптоматика сохраняется), в 8% — неудовлетворительными (операция не принесла какого-либо улучшения).
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
Неврома Мортона – что это такое? Симптомы, диагностика и лечение
Неврома Мортона – это специфическое заболевание стопы. Оно представляет собой утолщение доброкачественного характера и возникает в результате разрастания фиброзной ткани. Происходит это в районе подошвенного нерва стопы. В результате, расположенные рядом с нервом кости и связки начинают его сдавливать. В основном это новообразование появляется между 3-им и 4-ым пальцами стопы, в районе, который называется третьим межплюсневым промежутком. Очень редко неврома может быть обнаружена в другом месте – между 2-ым и 3-им пальцами. Что еще характерно для этого заболевания – оно почти всегда встречается только на одной стопе. В большинстве случаев, поражение нерва при невроме одностороннее. Двухстороннее встречается очень редко. Неврома Мортона может иметь и другие названия. Это – неврома стопы, межпальцевая неврома, синдром мортоновского пальца, синдром Мортона, периневральный фиброз и межплюсневая неврома.
Неврома Мортона может иметь и другие названия. Это – неврома стопы, межпальцевая неврома, синдром мортоновского пальца, синдром Мортона, периневральный фиброз и межплюсневая неврома.
Встречается данная патология чаще всего у женщин старше среднего возраста.
Причины, приводящие к появлению заболевания
Существует несколько причин, способствующих появлению невромы Мортона. Среди них:
- Ношение тесной и узкой обуви, а также обуви на высоком каблуке;
- Избыточная масса тела;
- Поперечное плоскостопие;
- Механическое воздействие, когда нерв сдавливается костями плюсны;
- Повышенные нагрузки, которые испытывает передний отдел стопы. Возникают, когда человеку приходится долгое время стоять;
- Различные инфекции, гематомы и другие травмы стопы.
Симптомы заболевания
Неврома Мортона в начальной стадии может не иметь визуальных признаков. Главным симптомом наличия патологии является боль, которая возникает при поперечном сжатии передней области стопы. Пациент может жаловаться на онемение пальцев ноги, ноющую боль, а также ощущение того, что между пальцев ноги присутствует некий инородный предмет. Все эти симптомы не являются ярко выраженными, а само заболевание носит вялотекущий характер. Так может продолжаться несколько лет. Обострения болезни возникают при ношении тесной и узкой обуви. Боль появляется во время ходьбы и утихает, если снять обувь и провести массаж ступни.
Главным симптомом наличия патологии является боль, которая возникает при поперечном сжатии передней области стопы. Пациент может жаловаться на онемение пальцев ноги, ноющую боль, а также ощущение того, что между пальцев ноги присутствует некий инородный предмет. Все эти симптомы не являются ярко выраженными, а само заболевание носит вялотекущий характер. Так может продолжаться несколько лет. Обострения болезни возникают при ношении тесной и узкой обуви. Боль появляется во время ходьбы и утихает, если снять обувь и провести массаж ступни.
Когда болезнь входит в свою заключительную стадию, боль становится сильной и стреляющей. Теперь она появляется независимо от обуви и величины нагрузки. С каждым годом болевые ощущения становятся сильнее.
Диагностирование невромы Мортона
Диагностика заболевания проходит в несколько этапов. Сначала собирается анамнез и проводится опрос пациента. Врач должен выслушать жалобы пациента, а также выяснить, какой тип обуви тот носит. С целью установить возможную причину заболевания, врач собирает информацию о том, какие болезни ног были у пациента в прошлом. Это могут быть мышечные заболевания, артриты и различного рода травмы.
Это могут быть мышечные заболевания, артриты и различного рода травмы.
Затем врач проводит пальпацию, сдавливая ступню пальцами, чтобы выяснить, в какой области появляется боль или онемение. В случае, когда постановка диагноза вызывает затруднения, может быть сделана рентгенограмма или МРТ. Чтобы определить место локализации невромы, используется такой метод, как введение анестетиков.
Методы лечения
Лечение невромы Мортона осуществляется двумя способами – консервативным и оперативным. Консервативный метод лечения обычно применяется в начале заболевания. Все мероприятия и процедуры данного метода служат для устранения ненужного давления на область нерва. При этом в обязательном порядке должна быть заменена обувь. Она должна быть свободной и удобной, на низком каблуке. Самый лучший вариант – это специальная ортопедическая обувь. В том месте, где стопа сдавливается, должна использоваться подушечка. Также больным нужно систематически проводить физиотерапевтические процедуры.
Для снятия боли и воспаления больному обычно назначаются нестероидные противовоспалительные препараты. Это может быть ибупрофен, индометацин или другие. Если же данное лечение окажется неэффективным, можно попробовать другие препараты – стероидные. Совместно с анестетиком они вводятся непосредственно в область невромы. Могут быть использованы такие препараты, как гидрокортизон, кеналог или дипроспан. Обычно консервативный способ лечения приносит успех в 80% случаев.
Если же консервативное лечение не дает нужного результата, применяется оперативное, то есть хирургическое вмешательство. Делается эта процедура под местным наркозом. Во время нее должен быть вскрыт плюсневой канал, а затем рассечена сама неврома. Также может быть удалена часть нерва. Часто эта операция может привести к онемению части стопы, которое носит временный характер. После операции, во время реабилитационного периода, который продолжается приблизительно 2 недели, следует носить ортопедическую обувь. Для переднего отдела стопы нужно обеспечить максимально возможный уровень покоя. Ходить можно уже на следующий день после операции, только ходьба не должна быть продолжительной.
Ходить можно уже на следующий день после операции, только ходьба не должна быть продолжительной.
Возможные последствия, к которым может привести заболевание
Если прогрессирующую неврому не лечить, то последствия могут быть самыми неутешительными. Это продолжающийся рост новообразования, усиление дискомфорта и боли в стопе. Отсутствие лечения приводит к невозможности таких физических нагрузок, как бег или танцы. О спорте также можно будет забыть.
Если вы чувствуете малейшую боль или дискомфорт в переднем отделе стопы – немедленно обратитесь к специалисту. В случае выявления невромы Мортона лечение следует начинать незамедлительно. Напоминаем, что ношение правильно подобранной ортопедической обуви – важнейшая составляющая такого лечения.
Неврома Мортона — NHS
Неврома Мортона — это утолщение ткани вокруг раздраженного или поврежденного нерва в стопе. Симптомы часто можно облегчить с помощью лечения, которое вы можете попробовать самостоятельно.
Проверьте, есть ли у вас неврома Мортона
Неврома Мортона обычно поражает нервы между 3-м и 4-м пальцами ног.МАРК МИЛЛЕР/НАУЧНАЯ ФОТОБИБЛИОТЕКА https://www.sciencephoto.com/media/458175/view
Основные симптомы невромы Мортона включают:
- стреляющую, колющую или жгучую боль
- ощущение, будто под стопой застрял камешек или комок
У некоторых людей также может наблюдаться покалывание или онемение стопы.
Симптомы могут усиливаться, когда вы двигаете ногой или носите тесную обувь или обувь на высоких каблуках. Часто со временем становится хуже.
Как вы можете облегчить боль самостоятельно
Если вы пойдете к врачу общей практики, он обычно предложит вам сначала попробовать следующее:
Делать
отдохни и подними ногу, когда сможешь
держите пакет со льдом (или пакет с замороженным горошком) в полотенце на болезненном участке до 20 минут каждые несколько часов
принимайте ибупрофен или парацетамол
носить широкую удобную обувь на низком каблуке и с мягкой подошвой
используйте мягкие стельки или подушечки, которые вы вкладываете в обувь
попробуй похудеть, если у тебя лишний вес
избегать или уменьшать ударные нагрузки, такие как бег и прыжки
Вы можете узнать у фармацевта:
- какое обезболивающее лучше всего принимать
- мягкие подушечки или стельки для обуви – плюсневые подушечки по запросу
Несрочный совет: обратитесь к врачу общей практики, если:
- боль сильная или мешает заниматься обычными делами
- боль усиливается или продолжает возвращаться
- боль не уменьшилась после самостоятельного лечения в течение 2 недель
- у вас покалывание или онемение в нога
- у вас диабет – проблемы с ногами могут быть более серьезными, если у вас диабет
- Сильная боль:
- всегда рядом и так плохо, что трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, вставать с постели, ходить в ванную, умываться или одеваться
- Умеренная боль:
- всегда рядом
- мешает сосредоточиться или уснуть
- ты можешь встать, умыться или одеться
- Легкая боль:
- приходит и уходит
- раздражает, но не мешает заниматься повседневными делами
Лечение невромы Мортона
Врач общей практики может:
- осмотреть вашу стопу, чтобы убедиться, что это неврома Мортона
- направить вас к специалисту по стопам, если он считает, что вам необходимо дальнейшее лечение
Лечение у специалиста по стопам
Процедуры, проводимые специалистом по стопам, например, ортопедом или хирургом стопы и голеностопного сустава, могут включать:
- специально изготовленные мягкие подушечки или стельки — для снятия давления с болезненной области стопы
- нехирургические методы лечения, такие как использование тепла для лечения нерва (радиочастотная абляция)
- инъекции стероидов или алкоголя или операции на стопе – если у вас очень тяжелые симптомы или другие методы лечения не работают
время ожидания может быть долгим.
Вы можете заплатить за посещение ортопеда в частном порядке.
Причины невромы Мортона
Неврома Мортона вызывается раздражением или повреждением нерва между костями пальцев стопы.
Это часто связано с:
- ношением тесной, остроконечной обуви или обуви на высоких каблуках
- интенсивным бегом или другими видами спорта или действиями, оказывающими давление на стопы
- наличием других проблем со стопами, таких как плоскостопие, высокие своды стопы, бурситы или молоткообразные пальцы
Последняя проверка страницы: 12 января 2022 г.
Дата следующей проверки: 12 января 2025 г.
Боли в стопах/пальцах – причины, симптомы, диагностика и лечение
Существует несколько проблем с болью в стопах и пальцах ног, в том числе: болезнь Фрайберга, неврома Мортона, проблемы с подошвенной пластиной, сесамоидит и тарзальный туннельный синдром. Если их диагностировать на ранней стадии, многие из этих болезненных состояний можно лечить без хирургического вмешательства, возвращая пациентов к их обычному образу жизни как можно скорее.
Если их диагностировать на ранней стадии, многие из этих болезненных состояний можно лечить без хирургического вмешательства, возвращая пациентов к их обычному образу жизни как можно скорее.
Подробнее..
Болезнь Фрайберга
Неврома Мортона
Проблемы с подошвенной пластинкой
Сесамоидит
Синдром предплюсневого канала
Это необычное состояние возникает при деформации второй плюсневой кости. Чаще всего встречается у молодых женщин, обычно это происходит во время быстрого роста в период полового созревания. Форму кости сравнивают с «квадратной шпилькой, пытающейся втиснуться в круглое углубление».
Причины болезни Фрайберга:
- Отсутствие кровоснабжения верхушки кости, часто в период полового созревания
- Повторяющаяся нагрузка на кость, препятствующая нормальному развитию
Симптомы обычно проявляются в подростковом возрасте или в начале 20-летнего возраста, включая:
- Скованность, отек и боль в переднем отделе стопы, часто вблизи второй плюсневой кости, которые усиливаются при ношении высоких каблуков
- Боль под подушечкой стопы
- Некоторые больные могут прихрамывать
Ваш консультант пригласит вас подробно объяснить ваши симптомы на первой встрече, а затем, как правило, проведет рентген, МРТ и, в некоторых случаях, сканирование костей, чтобы точно определить любые области повреждения кости.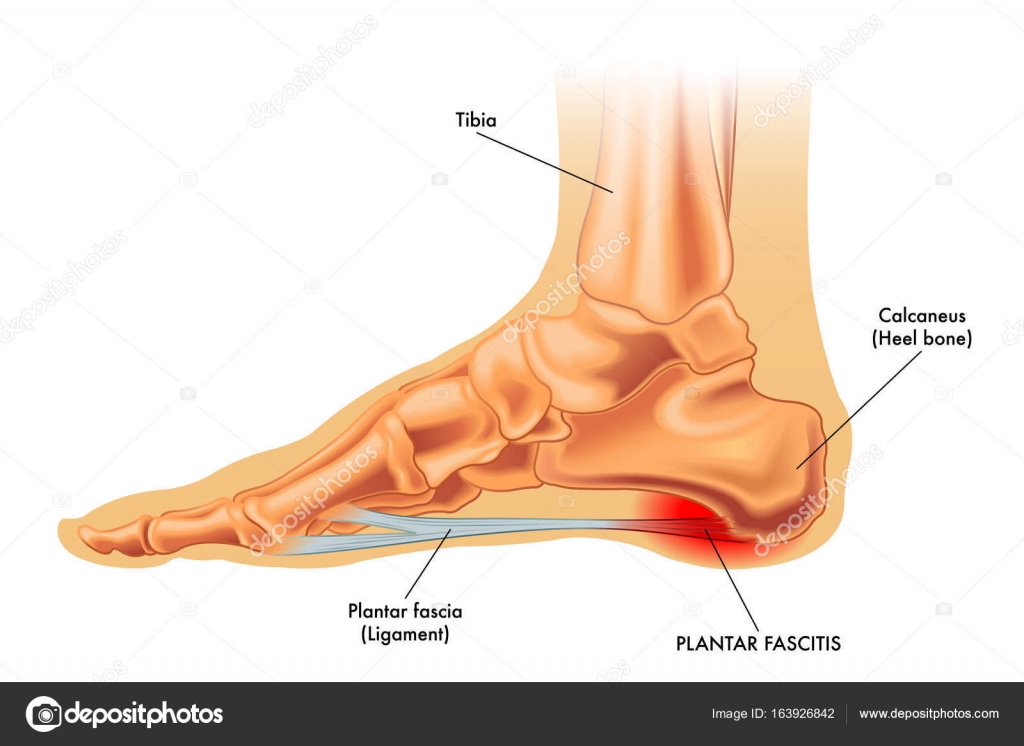
Долгий отдых, ношение специальной медицинской обуви для минимизации давления на палец ноги и прием противовоспалительных обезболивающих средств по назначению врача могут оказаться эффективными. В зависимости от тяжести состояния ваш консультант может порекомендовать операцию по очистке сустава, чтобы облегчить боль. Во время операции деформированную кость можно выпрямить, чтобы повысить эффективность сустава.
Неврома Мортона, также известная как метатарзалгия Мортона, возникает, когда нерв в стопе раздражается и становится чрезвычайно болезненным. Обычно он находится в нерве между третьим и четвертым пальцами ног, но может поражаться и второй и третий пальцы. Это может включать одну ногу или обе ноги.
Неврома Мортона может возникнуть, когда нерв защемляется между концами плюсневых костей стопы, вызывая воспаление.
- Женщины среднего возраста страдают от этого больше, чем большинство других, а узкая обувь или высокие каблуки могут способствовать этому
- Большее давление на пальцы ног при занятиях спортом или бегом
- Плоскостопие, высокий свод стопы, молоткообразные пальцы стопы или бурсит увеличивают вероятность развития невромы Мортона
- Дискомфорт и онемение между пальцами ног
- Сильная боль в подушечке стопы, как будто камень вонзается в стопу
- Ходьба усиливает боль, особенно если ваша обувь не подходит по размеру
- Боль может распространяться по стопе или вверх по ноге.
 Хождение босиком может улучшить это
Хождение босиком может улучшить это
Неврома Мортона может быть проблематичной для диагностики, поскольку опухший нерв не виден под кожей. Ваш консультант посоветует вам наиболее подходящий курс лечения при первой встрече, после того как вы обсудите с ним или с ней свои симптомы.
Хирургическое вмешательство ни в коем случае не является предрешенным для людей, страдающих невромой Мортона. Часто для облегчения боли достаточно смены обуви, принятия обезболивающих по рекомендации врача, достаточного отдыха, поддержания здоровой массы тела и индивидуального курса физиотерапии. Могут быть предложены инъекции стероидов для минимизации воспаления. Однако, если инъекция не будет сделана точно в правильном месте, это может привести к повреждению связок пальцев ног и обесцвечиванию кожи над ними. В чрезвычайно болезненных случаях ваш консультант может решить провести операцию по поводу невромы Мортона, чтобы отрезать часть нерва или избавиться от ткани, которая оказывает давление на нерв.
Подошвенная пластинка представляет собой мягкую ткань подошвы стопы, соединенную с основанием пальца и плюсневой костью. Его функция состоит в том, чтобы амортизировать вас во время бега или ходьбы, а также помогает прижать носок к земле, когда вы стоите. Проблемы с подошвенной пластиной могут вызвать другие состояния, такие как вывих пальца или молоткообразный палец.
Причины включают:
- Форма плюсневых костей: короткая первая плюсневая кость в сочетании либо с длинной второй и третьей плюсневыми костями, либо с обеими увеличивает вероятность возникновения проблем с подошвенной пластиной
- Слишком большая нагрузка на одну из плюсневых костей
- Косолапость
- Больные артритом большого пальца стопы или вальгусной деформацией большого пальца стопы
- После инъекций стероидов в область ранее
Общие симптомы включают боль в своде стопы, изменение положения второго или третьего пальца с течением времени или страдание от невромы Мортона, которая оказалась устойчивой к лечению.
Ваш консультант пригласит вас дать полное объяснение ваших симптомов на первом приеме и направит вас к наиболее подходящему курсу лечения. Возможно, для оценки выравнивания и состояния костей стопы выполняется рентген, а также УЗИ и/или МРТ, чтобы установить, был ли разрыв подошвенной пластины.
Проблемы с подошвенной пластиной не всегда требуют хирургического вмешательства. Часто покой стопы в сочетании с регулярным прикладыванием пакета со льдом, а также прием противовоспалительных обезболивающих по рекомендации врача может решить проблему. Также могут помочь стельки для обуви или сменная обувь. Если ваш консультант считает, что подошвенная пластина подвержена риску разрыва, или он считает, что это может привести к молоткообразному пальцу, может быть рекомендован хирургический путь. В зависимости от специфики вашей проблемы с подошвенной пластиной это может включать:
- Ремонт подошвенной пластины
- Коррекция носка
- Восстановление связок по бокам пальцев стопы
- В случаях, когда плюсневая кость длинная, можно выполнить выравнивание кости, чтобы уменьшить боль и давление
Это состояние включает боль в сесамовидных костях, лежащих под суставом большого пальца ноги. В отличие от других костей стопы, сесамовидные кости прикрепляются к сухожилиям и мышцам вокруг них, а не костям.
В отличие от других костей стопы, сесамовидные кости прикрепляются к сухожилиям и мышцам вокруг них, а не костям.
Гладкая поверхность сесамовидных костей позволяет сухожилиям скользить по ним. Сухожилия позволяют мышцам функционировать должным образом, играют ключевую роль в упражнениях с весовой нагрузкой и необходимы для движения большого пальца ноги. Когда сухожилия, окружающие сесамовидные кости, воспаляются или раздражаются, это называется сесамоидитом, разновидностью тендинита. Сесамоидит чаще встречается у бегунов, артистов балета и участников некоторых игровых видов спорта. Когда спортсмены повреждают сесамовидные кости, это называется травмой дернового пальца, потому что палец сгибается назад. Длительный износ сустава большого пальца может привести к артриту большого пальца, что, в свою очередь, приводит к боли в области вокруг сесамовидных костей.
Боль часто ощущается под большим пальцем ноги рядом с подушечкой стопы. Также могут возникнуть синяки и отеки, а сгибание большого пальца ноги может оказаться проблематичным.
Когда вы встретитесь со своим консультантом в первый раз, он предложит вам дать полное объяснение ваших симптомов и будет использовать эту информацию, чтобы посоветовать вам варианты лечения. Могут быть назначены рентген для поиска переломов и МРТ или КТ.
Почаще отдыхайте, принимайте противовоспалительные обезболивающие по назначению врача, как можно меньше пользуйтесь ногой, а также прикладывайте к стопе лед, чтобы свести к минимуму боль. Рекомендуется удобная, мягкая обувь, а стелька может помочь с амортизацией — обувь или стелька, которые уменьшают нагрузку на палец ноги, особенно полезны. Ваш консультант может посоветовать вам не заниматься деятельностью, связанной с переносом веса на подушечки стоп, а также порекомендовать носить бандаж для ног в течение 4-6 недель. Также может быть предложен индивидуальный курс физиотерапии. Если боль не проходит, возможно хирургическое вмешательство по восстановлению переломов или удалению проблемной сесамовидной кости, что позволит вам возобновить свою обычную деятельность.
Предплюсневый туннель расположен позади небольшой шишки на внутренней стороне лодыжки, медиальной лодыжки. Синдром предплюсневого туннеля вызывается сдавлением большеберцового нерва, когда он проходит через тарзальный туннель под мышцами-сгибателями лодыжки. Другое название этого состояния — «задняя большеберцовая невралгия», и иногда оно может сопровождаться или ошибочно приниматься за другие состояния, такие как пяточные шпоры (костные шишки на пяточной кости) или подошвенный фасциит.
Общие причины:
- Растяжение связок голеностопного сустава или другие травмы, приводящие к отеку вблизи тарзального канала и сдавливанию нерва
- Страдает от плоскостопия, из-за чего пятка отклоняется наружу и, следовательно, растягивает нерв на внутренней стороне лодыжки
- Ганглионарная или аналогичная опухоль, оказывающая давление на нерв
- Диабет или другое состояние, такое как артрит среднего или заднего отдела стопы, которое может быть причиной отека возле туннеля
Симптомы включают вначале спорадическое ощущение онемения или покалывания, которое постепенно становится более выраженным.
 Хождение босиком может улучшить это
Хождение босиком может улучшить это