Тошнота после еды — Почему тошнит от еды, часто после приема пищи: причины
Содержание
- Этиология проявляемой клиники
- Этиология жира
- Переедание как фактор развития рвотных позывов
- Терапевтические рекомендации
- Профилактические рекомендации
- Полезное видео
Если тошнит после еды всегда, рекомендуется проконсультироваться с гастроэнтерологом. Тошнота – это дискомфортное чувство, которое локализуется вверху живота.
Часто этот симптом провоцирует рвоту, из-за чего освобождается желудок от содержимого.
Этиология проявляемой клиники
Разовая и легкая тошнота после еды – это единичное чувство разной этиологии, которое исчезает самостоятельно.
Если возникает регулярная и повторяющаяся тошнота, у пациента проблемы с функциональностью пищеварительной системы:
- язва;
- холецистит;
- панкреатит;
- инфекционный процесс;
- инфаркт;
- мигрень.
Соматическая причина тошноты, которая возникает во время либо после еды, требует срочной терапии. Перед назначением схемы лечения гастроэнтеролог устанавливает точную этиологию развития данного симптома.
Перед назначением схемы лечения гастроэнтеролог устанавливает точную этиологию развития данного симптома.
Соматические причины, почему возникает чувство тошноты после еды, включают в себя дисфункцию желудка. При таком диагнозе проявляются дополнительные симптомы:
- изжога;
- боль в области эпигастрии;
- отрыжка.
Рассматриваемое чувство дискомфорта может появляться сразу во время еды. Это указывает на воспалительный процесс, протекающий в печени и желчном пузыре.
При таком диагнозе дополнительно появляется сильная боль справа в животе, возникает чувство горечи в ротовой полости, распирает желудок. Метеоризм – еще один симптом, который появляется после приема пищи.
Если воспалился аппендикс, пациента может тошнить после любой еды. Дополнительно появляется рвота. При таком диагнозе боль в животе не часто локализуется справа.
Она может носить неопределенный характер. Но через некоторое время на фоне высокой температуры боль перемещается вправо эпигастрии.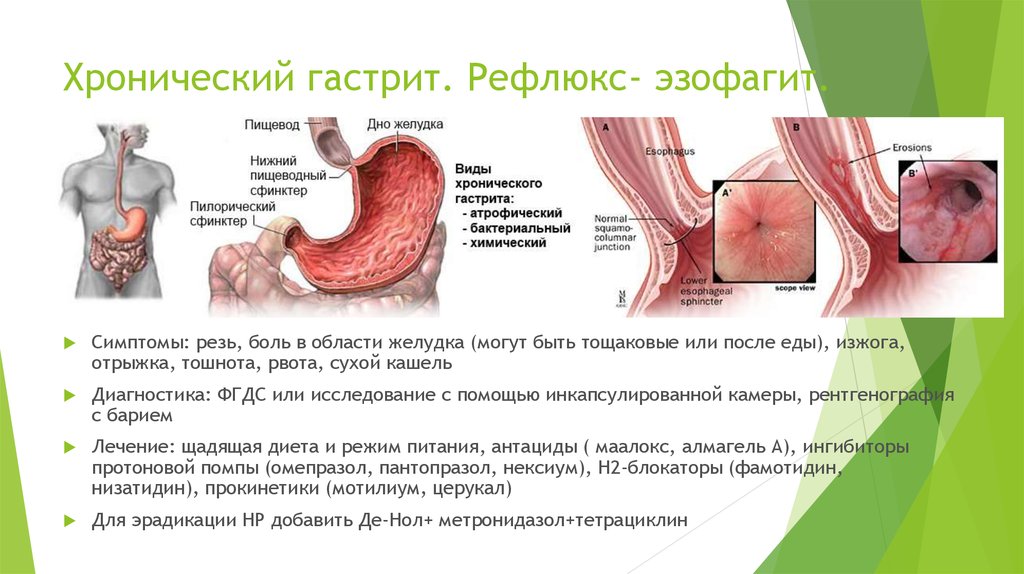
Причины тошноты после приема пищи могут быть связаны с панкреатитами. При этом появляется типичная боль, опоясывающая все тело.
Если патология постоянно проявляется в хронической форме, рвота отсутствует. При данном диагнозе пациент может жаловаться на вздутие живота.
Если причины, почему тошнит после каждого приема пищи, связаны с инфекцией, рассматриваемая клиника начинает проявляться через час после еды. Клиника может усиливаться, появляется рвота.
Если инфекция проникла в пищеварительный тракт, у пациента возникает диарея, повышается температура, появляется боль в области пупка.
Если тошнит на протяжении часа либо всего дня, врач может поставить диагноз «инфаркт миокарда». В таком случае требуется срочное лечение.
Другие причины, почему тошнит после еды, связаны с разными формами почечной недостаточности.
На раннем этапе развития болезни тошнота появляется внезапно, все время, независимо от приема пищи. Патология почек дополнительно провоцирует стреляющую и ноющую боль в пояснице, озноб.
Причины тошноты, которая проявляется после еды, связаны с разными формами гипертензии. Чаще рассматриваемый симптом беспокоит пациента утром. При этом отекает всё тело, ощущается головокружение.
Гипотиреоз – это периодическое ощущение тошноты во время и после еды, на фоне которой пациент слабеет. Он отказывается от пищи, при этом его масса тела не снижается.
Часто у пациентов с таким диагнозом наблюдается значительная прибавка в весе. Дополнительно появляется вялость, сонливость и озноб.
В отдельную группу гастроэнтерологи выделяют физиологические причины, на фоне которых тошнит от любой еды:
- злоупотребление жирными и жареными блюдами;
- переедание;
- употребление некачественных продуктов;
- нарушенная работа вестибулярного аппарата – это не патология, а синдромом. При таких нарушениях тошнит после приема пищи всегда. Дополнительно развивается нистагма;
- активность после еды;
- прием медикаментов;
- психогенные причины – тревога со страхом;
- беременность;
- глисты.

Этиология жира
Отдельно гастроэнтерологи рассматривают причины, почему тошнит от жирного. Жир – это важный нутриент, источник энергии и «полезного» холестерина.
Также жир является катализатором обменных процессов, протекающих в организме. Питательная ценность пищи – наличие в ней жиров. Без них невозможно усвоение жирорастворимых витаминов, включая A, D, E и K.
Тошнота и рвота после еды, в которой много жирного, развивается из-за недостаточности поджелудочной железы. Если такая клиника будет проявляться все время и после каждого приема жирной пищи, повышается риск развития панкреатита.
Из-за дефицита панкреатического сока нарушается процесс усвоения жиров. Это связано с тем, что кишечник способен переваривать только 20% из всех жиров.
С возрастом пациента эндокринная функция поджелудочной снижается, что способствует уменьшению её секрета.
При дискинезии нарушается процесс выделения желчи. Это может привести к желчекаменной болезни.
Если пациент будет продолжать питаться жирной пищей, нарушится отток желчи, организм не сможет переваривать жиры. Пациентам с таким диагнозом показано лечение ферментными средствами.
Пациентам с таким диагнозом показано лечение ферментными средствами.
Тошнота и рвота, которые появляются после приема жирного, могут быть спровоцированы неорганическими факторами ослабления секреторной активности.
Последнее явление развивается на фоне злоупотребления калорийной пищи и танинов, малоподвижного образа жизни.
Пациентам с подобными нарушениями назначается диета. Масло, используемое при жарке, многократно повышает калорийность еды.
Организм не способен переварить жиры, поступающие в организм. У пищеварительной системы ограниченные моторные возможности по выводу нужных секретов.
Переедание как фактор развития рвотных позывов
На фоне обильной жареной и жирной пищи перегружается ЖКТ. Пищеварительная система после приема такой пищи начинает работать с усиленной нагрузкой.
На фоне больших объемов еды провоцируется нехватка нужных ферментов, без которых невозможна нормальная переработка продуктов и своевременное освобождение желудка.
Нарушается кишечное всасывание. При задержке жирной еды в 12-перстной кишке провоцируется её застой в кишечнике. Одновременно скапливаются газы, повышается давление в брюшине.
При задержке жирной еды в 12-перстной кишке провоцируется её застой в кишечнике. Одновременно скапливаются газы, повышается давление в брюшине.
Застой опасен тем, что приводит к самоотравлению организма. При этом тошнота – основной симптом, на фоне которого развивается периодическая рвота. Её характер проявления может быть разным.
При длительном застое еды беспокоит зловонная отрыжка, тяжесть в животе. Одновременно образуются каловые камни, запоры. После такого процесса у пациента может появиться геморрой.
Терапевтические рекомендации
Если тошнота после приема пищи беспокоит пациента, у которого выявлена язва, гастрит, показано щадящее питание. Течение этих патологий должен постоянно контролировать гастроэнтеролог.
Если после диетотерапии и медикаментозного лечения заболевание обострилось, пациент начал больше страдать от тошноты, проводится повторное обследование.
Врач может назначить гастроскопию, лабораторные исследования крови, УЗИ органов брюшины. Лечение язвы при своевременной диагностике приводит к благоприятному прогнозу.
Лечение язвы при своевременной диагностике приводит к благоприятному прогнозу.
Пациенту назначают медикаменты от тошноты. В схему терапии также включают препараты, способствующие заживлению язвочек.
После тошноты, спровоцированной язвой, показан прием ферментных средств на протяжении длительного периода.
Если пациента тошнит после еды из-за патологии желчного пузыря, что делать? При таком диагнозе рекомендуется дробно питаться. Чтобы поставить точный диагноз, назначается УЗИ.
Если на обследовании выявлены конкременты, симптоматическое лечение, направленное на устранение тошноты, рвотных позывов, боли, дополняется оперативным вмешательством.
Если пациента тошнит после потребления продуктов питания, при этом стягивается живот обширной круговой болью, врач может заподозрить панкреатит.
Что нужно делать пациентам с таким диагнозом? Лечение панкреатита проводится амбулаторно либо стационарно.
Основная цель терапии – ферментация и расщепление пищи.
Тошнота и прочие признаки панкреатита устраняются противовоспалительными препаратами. Лечение включает в себя соблюдение строгой диеты.
Если при панкреатите после употребления каких-то продуктов появилась тошнота, об этом необходимо сообщить лечащему врачу. Возможно он назначит новое, более эффективное лечение.
При данной патологии нельзя самостоятельно пить народные средства. Фитотерапия проводится под строгим контролем гастроэнтеролога. Главный принцип терапии при панкреатите – холод, покой и голод.
Если пациента тошнит, он отказывается от еды, жалуясь на постоянную рвоту, что делать? Подобная клиника проявляется при аппендиците. Его лечение заключается в проведении внеплановой операции.
Чаще тошнота при аппендиците носит постоянный характер, при этом пациента беспокоит живот справа.
Если боль носит слабый характер, тогда до приезда врача рекомендуется не пить обезболивающее средство, ограничив пациента в еде и питье.
В противном случае нарушится клиническое проявление аппендицита и по приезду скорой помощи у пациента может остаться только тошнота и рвота.
После осмотра больного врач принимает решение о последующем лечении.
Для определения аппендицита рекомендуется резко нажать несколькими пальцами на область, где болит. Если болевой синдром усиливается – воспалился аппендикс.
Чтобы предупредить его разрыв, показано внеплановое оперативное лечение. В послеоперационном периоде тошнота и прочие симптомы аппендицита исчезают.
Если рассматриваемая симптоматика спровоцирована кишечной интоксикацией, для её устранения рекомендуется вызвать рвоту. Для этого показано обильное питьё.
Также пациенту рекомендуется выпить адсорбирующее средство (Энтеросгель). Если тошнота наблюдается в течение 2-х часов, необходимо вызвать бригаду скорой помощи.
При нарушенной работе вестибулярного аппарата пациент начинает страдать от тошноты, головокружения. Лечение проводит невропатолог с помощью симптоматических средств (Бетасерк, Метоклопрамид).
Гипертензия, на фоне которой развивается тошнота, лечится терапевтом индивидуально.
Кардиологические заболевания, на фоне которых появляется тошнота, одышка, боли слева, чувство сдавливания, лечит кардиолог после постановки точного диагноза.
Для устранения тошноты, спровоцированной эндокринными патологиями, показан прием препаратов, которые регулируют гормональное равновесие.
Почечные патологии, при развитии которых пациент страдает от тошноты, боли, высокой температуры, лечит уролог.
Если у пациента выявлены камни либо песок, показан прием противовоспалительных средств, физиотерапия, корректируется меню.
Если пациента беспокоит мигрень, на фоне которой появились приступы тошноты, показан прием медикаментов триптановой группы – Метоклопрамид и Суматриптан.
Также из меню исключают продукты с тирамином.
Для беременности появление тошноты – нормальная реакция организма на зачатие. Чаще состояние организма нормализуется ко 2-му триместру.
В более тяжелом случае симптом купируется медикаментозно либо беременная госпитализируется.
Профилактические рекомендации
Профилактика развития приступов тошноты направлена на устранение причины её возникновения. Чтобы предотвратить появление рассматриваемой клиники рекомендуется вести здоровый образ жизни:
- дробно питаться – 1 раз в 4 часа;
- пить жидкость в объёме, необходимом для нормальной работы органов ЖКТ;
- пить чистую воду;
- обеспечение постоянных нагрузок, стабилизирующих метаболизм;
- отказ от раздражающих продуктов;
- сокращение мучных изделий.
При проблемах с вестибулярным аппаратом рекомендуется отказаться от приёма пищи перед поездкой.
Прежде чем пить любое медикаментозное средство, рекомендуется проконсультироваться с лечащим врачом, прочитать инструкцию к применению.
Беременным женщинам необходимо сократить к минимуму факторы стресса, усталость, нагрузки. При аллергии на некоторые продукты питания по возможности необходимо исключить их.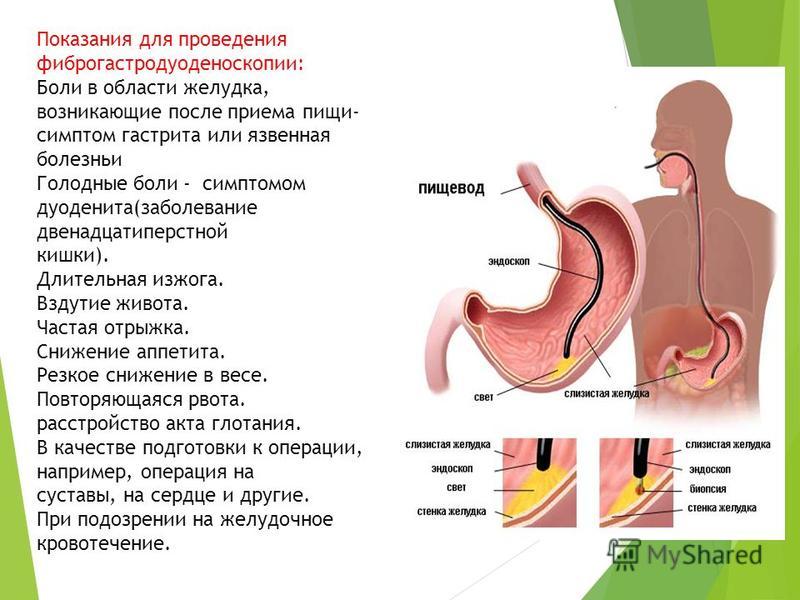
Если на фоне назначенной терапии проявление рвотного рефлекса увеличилось, общее самочувствие ухудшилось, рекомендуется сообщить об этом врачу.
Полезное видео
болезнь школьника / Блог / Гастро-гепатоцентр ЭКСПЕРТ
Гастрит — болезнь школьника
В детской поликлинике в очереди к врачу-гастроэнтерологу можно увидеть все больше и больше родителей с детьми школьного возраста, хотя лет 10-15 назад такого не было. Гастрит (воспаление слизистой оболочки желудка) сегодня все чаще встречается у детей.
Как проявляется гастрит? Дети жалуются на ощущение тяжести, распирания и боли в верхних отделах живота, их периодически мучает изжога, тошнота и снижается аппетит. Также в большинстве случаев отмечается наличие неприятного привкуса во рту, запах изо рта, на языке появляется сероватый или белесоватый налёт. Позднее к этим симптомам может присоединиться быстрая утомляемость и слабость. В дальнейшем нарушение процесса пищеварения может дестабилизировать работу кишечника (запор, жидкий стул).
В дальнейшем нарушение процесса пищеварения может дестабилизировать работу кишечника (запор, жидкий стул).
Острая форма заболевания возникает практически молниеносно, с выраженными диспепсическими симптомами. Клиническая симптоматика может быть различной, что обусловлено тем, повышена или снижена кислотность желудочного сока. Ребенка беспокоят ноющие боли в животе после принятия любой пищи, отсутствует аппетит и систематически возникает тошнота и рвота. При повышенной кислотности наблюдается изжога, интенсивные боли в эпигастрии, тошнота и изредка рвота. При пониженной кислотности дети могут жаловаться на тяжесть в верхних отделах живота, запоры.
Как правило, боли при гастрите тела желудка возникают практически сразу после еды. При воспалении, локализованном в выходном отделе желудка боли, как правило, возникают через 1,5 – 2 часа после еды или натощак. Именно с этой жалобой часто школьники обращаются к врачу, так как именно в период интенсивных занятий часто не успевают вовремя поесть.
Причины гастрита
Наиболее частой причиной возникновения гастрита является неправильный рацион и режим питания ребенка. Этим заболеванием страдают дети, питающиеся нерегулярно, всухомятку или слишком быстро, недостаточно пережевывая пищу. В школьном возрасте дети в большинстве случаев чрезмерно употребляют шоколад конфеты, фастфуд, часто пьют газированные напитки, пакетированные соки. Стресс также может повлиять на развитие гастрита — переезд на новое место жительства, смена школы, появление нового члена семьи, конфликты со сверстниками в классе. Гастрит может быть реакцией на заброс желчи, обусловленный функциональным расстройством желчного пузыря, наличием в организме лямблий, присутствием бактерии Хеликобактер пилори, заражение которой происходит чаще всего именно в детском возрасте, приводя в дальнейшем к развитию более серьезных проблем (язвенная болезнь, дистрофические изменения слизистой оболочки). На фоне гастрита с повышенной кислотностью вторично может нарушаться работа поджелудочной железы, что усугубляет расстройства пищеварения и усиливает астенизацию ребенка.
Лечение и диагностика гастрита
При наличии болей в животе, указывающих на гастрит, необходимо как можно скорее показать ребенка детскому врачу гастроэнтерологу. В зависимости от ситуации врач назначит необходимые анализы и обследования, такие как клинический анализ крови, С 13 уреазный дыхательный тест на Хеликобактер пилори или антиген Хеликобактера в кале, ФГДС, чтобы оценить тяжесть заболевания и назначить терапию.
Если причиной гастрита является деятельность бактерии Хеликобактер пилори, то назначается антибактериальная терапия. Бактерия Хеликобактер пилори в основном передается фекально-орально, то есть, через рот и слюну. Бактерия может передаваться при использовании общей посуды и столовых приборов. В группе риска оказываются все члены семьи, поэтому при обнаружении хеликобактериоза у вашего ребёнка необходимо пройти комплексное обследование, а при необходимости лечение всем, совместно проживающим с ребенком родственникам.
Питание при гастрите
Врач гастроэнтеролог даст подробные рекомендации по соблюдению диеты и дневному рациону для ребенка, которых нужно придерживаться. Рацион составляется врачом таким образом, чтобы свести к минимуму раздражение стенок желудка и снизить выработку соляной кислоты. При лечении гастрита рекомендуется дробное питание (5-6 раз в день) небольшими порциями. Кормить ребёнка нужно свежей, термически обработанной и щадящей пищей. Продукты должны легко, быстро усваиваться, не повреждать воспалённые участки стенок желудка. Пища должна быть теплой, но не горячей. Полностью запрещено к употреблению: острое, жареное, полуфабрикаты, кофе, газированные напитки, сладкая выпечка.
Рацион составляется врачом таким образом, чтобы свести к минимуму раздражение стенок желудка и снизить выработку соляной кислоты. При лечении гастрита рекомендуется дробное питание (5-6 раз в день) небольшими порциями. Кормить ребёнка нужно свежей, термически обработанной и щадящей пищей. Продукты должны легко, быстро усваиваться, не повреждать воспалённые участки стенок желудка. Пища должна быть теплой, но не горячей. Полностью запрещено к употреблению: острое, жареное, полуфабрикаты, кофе, газированные напитки, сладкая выпечка.
При гастрите можно готовить молочные супы и каши, если ребенок до этого хорошо ел молочные блюда. На пару можно готовить суфле (мясное или рыбное), омлеты, пудинги, яичную кашу. Предпочтение отдается молочным продуктам и блюдам из яиц, поскольку их белок легче усваивается. Яйца и творог можно вводить в меню каждый день. Для постоянного питания в период ремиссии ребенку можно готовить паровые или тушёные мясные и рыбные кнели, котлеты, суфле и зразы (с картофельным пюре).
Школьник проводит в стенах образовательного учреждения 6-8 часов каждый день, поэтому школьное питание — важный фактор в развитии детей и сохранности их здоровья. В режим питания школьника обязательно должен входить завтрак и обед. Важно, чтобы ребенок не пропускал обеды в школе. Привычка есть в одно и то же время очень важна для профилактики гастрита. В меню школьной столовой не должно быть блюд, употребление которых не рекомендовано лечащим врачом.
Как не допустить появление гастрита
Самый сильный провокационный фактор развития гастрита — это неправильное питание. В подростковом возрасте дети довольно сильно подвержены влиянию извне. Им иногда кажется, что родители умышленно запрещают покупать «вредную еду и напитки», думают, что завтрак и обед не обязательны, пропускают школьные обеды, покупают фастфуд. Важно найти подход к ребенку, объяснить, что питание по режиму – это временная необходимая мера, что при правильном питании проблемы с желудком быстро уйдут.
Лечение гастрита не должно ограничиваться только лишь назначенной гастроэнтерологом терапией. Необходимо обеспечить школьнику полноценный и продолжительный ночной сон, свести к минимуму уровень психоэмоциональных нагрузок дома и в школе, а время пребывания за компьютером сократить до 1-2 часов в день и прекращать его за 1,5 часа до сна. Школьник должен правильно и регулярно питаться, причем перед школой ребенок обязательно должен завтракать и избегать длительных перерывов между приемами пищи, из рациона следует убрать жареное, острое и жирное. После купирования острого состояния желательно систематически наблюдаться у гастроэнтеролога и придерживаться назначенной диеты, чтобы избежать рецидивов.
Не леченый гастрит может перейти в язву желудка, поэтому его необходимо своевременно диагностировать и лечить. Важно соблюдать все рекомендации врача, проходить назначенную диагностику, придерживаться диеты и плана лечения. Не следует пытаться самостоятельно вылечить ребенка от гастрита, так как неправильная терапия и эксперименты с самолечением могут не только усугубить течение гастрита, но и повлечь возникновение новых проблем с ЖКТ ребенка. Поэтому подбор схемы терапии, время ее назначения (планово или срочно) – задача специалиста, и детские врачи гастроэнтерологи клиники ЭКСПЕРТ готовы Вам в этом помочь. Будьте здоровы!
Поэтому подбор схемы терапии, время ее назначения (планово или срочно) – задача специалиста, и детские врачи гастроэнтерологи клиники ЭКСПЕРТ готовы Вам в этом помочь. Будьте здоровы!
Рвота метательными снарядами: причины, лечение и определение
Рвота метательными снарядами вызывает выброс рвотных масс из организма. Причины рвоты снарядами у взрослых и младенцев часто различны, и лечение зависит от того, почему она возникает.
Рвота классифицируется как рвота, если она возникает очень внезапно и рвота выходит из организма с некоторой силой. Он может перемещаться на несколько футов от тела.
Этот тип рвоты часто связан с попытками организма избавиться от чего-то вредного. Это может варьироваться от токсина, такого как алкоголь, до бактерий, например, сальмонеллы.
Краткие сведения о рвоте снарядами:
- Причины этого вида рвоты до конца не изучены.
- В зависимости от причины рвоты у человека могут быть и другие симптомы.
- Рвота снарядами может привести к обезвоживанию или недоеданию.

Рвота снарядами отличается от обычной рвоты по нескольким параметрам:
- рвота более сильная
- рвота сильная и проходит
- это происходит без предупреждения или чувства тошноты
Симптомы могут включать головные боли, ломоту в теле или отсутствие голода. Исследование рвоты снарядами показало, что капли рвотных масс могут перемещаться на большие расстояния.
В результате болезни, вызывающие рвоту снарядами, могут быть очень заразными.
Рвота снарядами у младенцев чаще всего возникает из-за состояния, называемого стенозом привратника. Это состояние влияет на трубку в теле ребенка, которая соединяет тонкую кишку и желудок.
Стеноз привратника затрудняет получение младенцем достаточного количества пищи и жидкости. Они могут быстро обезвоживаться, поэтому важно срочно обратиться к врачу.
Симптомы стеноза привратника
Симптомы обычно начинаются с рвоты небольшим количеством молока после кормления. Это будет постепенно ухудшаться в течение нескольких дней, пока у младенца не начнется рвота.
Это будет постепенно ухудшаться в течение нескольких дней, пока у младенца не начнется рвота.
Младенец со стенозом привратника не будет мочиться или какать так часто, как обычно, потому что он не переваривает пищу нормально. Из-за обезвоживания они могут казаться более сонливыми, чем обычно, или им может не хватать энергии.
Врач может диагностировать заболевание, ощупывая шишку в животе младенца. Они будут задавать вопросы о кормлении и, возможно, потребуется сделать ультразвуковое сканирование.
Лечение пилоростеноза
Лечение пилоростеноза почти всегда хирургическое. Это расширит проход между желудком и тонкой кишкой, чтобы пища могла пройти и перевариться.
Операция проводится под общим наркозом. После завершения операции младенцу дадут обезболивающее и будут кормить постепенно увеличивающимся количеством молока. Когда они нормально питаются, они могут идти домой.
Операция по поводу стеноза привратника относится к группе низкого риска. Не должно быть долгосрочных побочных эффектов.
Не должно быть долгосрочных побочных эффектов.
Стеноз привратника редко встречается у взрослых. Сильнейшая рвота у взрослых, скорее всего, вызвана болезнью, токсином или пищевым отравлением.
Чем она отличается от обычной рвоты?
Поделиться на PinterestЧеловеку важно регулярно мыть руки, если у него гастроэнтерит.
Рвота при рвоте снарядами, вероятно, будет иметь тот же внешний вид и консистенцию, что и при обычной рвоте.
Однако рвота снарядами часто происходит без предупреждения и покидает тело с силой.
Регулярная рвота и рвота снарядами у взрослых обычно вызываются одними и теми же причинами, хотя рвота снарядами может быть признаком более серьезного заболевания.
Чем это вызвано?
Существует три основные причины рвоты снарядами:
- пищевое отравление
- инфекционная диарея и рвота или гастроэнтерит
- токсины
Человек может получить пищевое отравление, если пища приготовлена небезопасно или заражена микробами. Пища может быть заражена вирусом или бактерией, такой как сальмонелла, которая является одной из причин гастроэнтерита.
Пища может быть заражена вирусом или бактерией, такой как сальмонелла, которая является одной из причин гастроэнтерита.
Гастроэнтерит также может быть вызван вирусом, например норовирусом. Норовирус очень заразен и чаще всего встречается в зимние месяцы.
Химиотерапевтические препараты, морфин и алкоголь классифицируются как токсины и могут вызывать тошноту и рвоту. В некоторых случаях это может быть рвота снарядами.
Что такое лечение?
Специального лечения гастроэнтерита или пищевого отравления не существует. Человек должен оставаться дома, пока ему не станет лучше. Домашнее лечение включает:
- отдых
- обильное питье
- прием болеутоляющих средств при болях и лихорадке
- прием безрецептурных препаратов против рвоты
- прием безрецептурных препаратов против диареи
- есть небольшое количество простой пищи, такой как рис
- использование напитка для регидратации, если человек обезвожен
Гастроэнтерит может легко передаваться от человека к человеку.
 Жизненно важно, чтобы больной регулярно мыл руки, чтобы предотвратить риск его распространения. Им также следует стараться избегать контактов с людьми в течение 48 часов после исчезновения симптомов.
Жизненно важно, чтобы больной регулярно мыл руки, чтобы предотвратить риск его распространения. Им также следует стараться избегать контактов с людьми в течение 48 часов после исчезновения симптомов.Другие симптомы пищевого отравления включают боль в животе, упадок сил и лихорадку.
Поделиться на PinterestПрием жидкости поможет избежать обезвоживания организма после рвоты.
Обезвоживание и недоедание могут возникнуть, когда организму не хватает жидкости или пищи для нормальной работы.
В некоторых случаях рвота снарядами может привести к разрыву пищевода. Медицинский термин для этого — разрыв пищевода или синдром Мэллори-Вейса.
В этих случаях разрыв обычно вызывается сильной рвотой или рвотой.
Одним из ключевых симптомов разрыва пищевода является кровь в рвотных массах. В большинстве случаев кровотечение носит временный характер и останавливается без лечения.
Если кровотечение продолжается или сильное, врачу может потребоваться провести некоторые анализы.
 Лечение обычно заключается в лекарствах или небольшой операции по закрытию кровеносного сосуда.
Лечение обычно заключается в лекарствах или небольшой операции по закрытию кровеносного сосуда.Вдыхание рвотных масс может вызвать удушье. Кислота в рвотных массах также может привести к повреждению легких при вдыхании. Человек, которого рвет в положении лежа, должен перевернуться на бок, чтобы избежать этого. Рвоту следует быстро очистить, а рот прополоскать.
Рвота, вызванная пищевым отравлением или гастроэнтеритом, должна продолжаться менее 1 недели. Рвота снарядами, вызванная токсином, должна прекратиться, как только он выйдет из организма. Способ тела избавиться от чего-то вредного из пищеварительной системы часто заключается в рвоте.
У младенцев стеноз привратника обычно лечится хирургическим путем. Младенца может срыгнуть небольшое количество, поскольку его пищеварительная система приспосабливается, но рвота снарядами должна прекратиться.
Как у взрослых, так и у детей рвота снарядами не должна иметь долгосрочных побочных эффектов. В некоторых случаях пищевод может разрываться при рвоте.
 Это также решается относительно легко и не должно вызывать долговременных повреждений.
Это также решается относительно легко и не должно вызывать долговременных повреждений.Что это такое, симптомы, причины и лечение
Когда человек ест, нервные рецепторы в желудке ощущают, когда желудок полон. Затем эти рецепторы посылают сигналы в мозг, которые мозг интерпретирует как ощущение сытости. Этот процесс помогает предотвратить переедание.
Однако некоторые люди могут чувствовать себя сытыми после употребления очень небольшого количества пищи. Это известно как раннее насыщение.
Со временем раннее насыщение может привести к дефициту питательных веществ и связанным с этим осложнениям со здоровьем.
Читайте дальше для получения дополнительной информации о раннем насыщении, включая его симптомы, причины и возможные варианты лечения.
Поделиться на PinterestРаннее насыщение заставляет человека чувствовать себя сытым после употребления небольшого количества пищи.Для поддержания адекватного уровня питательных веществ человек должен потреблять соответствующее количество калорий в день.
 Эта сумма зависит от:
Эта сумма зависит от:- возраста
- пола
- роста и веса
- уровня активности
- генов
Раннее насыщение возникает, когда человек не может съесть достаточное количество еды или чувствует себя сытым уже после нескольких укусов. В краткосрочной перспективе это может привести к тошноте и рвоте. В долгосрочной перспективе человек может испытывать дефицит питательных веществ и связанные с этим осложнения со здоровьем.
К наиболее частым симптомам раннего насыщения относятся:
- неспособность съесть полноценный прием пищи соответствующего размера
- ощущение сытости после употребления очень небольшого количества пищи
- тошнота или рвота во время еды
Если преждевременное насыщение вызвано основным заболеванием, у человека могут возникнуть дополнительные симптомы. Эти симптомы будут варьироваться в зависимости от состояния.
В целом, человек должен поговорить с врачом, если ранняя сытость сопровождается любым из следующих симптомов:
- Сложности по глотания
- сухой кашель
- боль в горле
- .

- боль в груди
- Сложность дыхания
- тошнота
- Рвота
- боль в животе
- Прибавка веса или потеря
- Черный, тк -стул
- опухшие локлы
- Плохое заживление раны
. Некоторые из них относительно безобидны, а другие гораздо серьезнее.
По данным Медицинского университета Южной Каролины в Чарльстоне, одной из наиболее частых причин раннего насыщения является гастропарез. Это состояние заставляет содержимое желудка медленно опорожняться в тонкую кишку.
Люди с гастропарезом могут испытывать следующие симптомы в дополнение к быстрому насыщению:
- вздутие живота
- тошнота
- изжога
- боль в желудке или животе
- потеря аппетита
Некоторые другие потенциальные причины раннего насыщения включают:
- язва желудка
- гастроэзофагеальная рефлюксная болезнь, при которой желудочная кислота попадает в пищевод или пищевод
- выходная непроходимость желудка, при которой пища не может легко попасть в тонкую кишку
- синдром раздраженного кишечника
- 20 запор
- жидкость в брюшной полости или асцит
- рак
При диагностике раннего насыщения медицинские работники должны убедиться, что симптомы не связаны с другой желудочно-кишечной проблемой.

Чтобы поставить точный диагноз, врач изучит историю болезни человека и проведет медицинский осмотр. Они также могут назначить следующие диагностические тесты для подтверждения диагноза или исключения других причин:
- Общий анализ крови : Это анализ крови, который помогает выявить внутреннее кровотечение.
- Анализ кала : Это анализ кала, помогающий выявить кишечное кровотечение.
- УЗИ брюшной полости : это метод визуализации, который использует звуковые волны для поиска аномалий в желудке. -Серия верхних отделов желудочно-кишечного тракта: это метод визуализации, в котором для исследования желудочно-кишечного тракта используются рентгеновские лучи.
- Эндоскопия верхних отделов пищеварительного тракта : Это метод визуализации, при котором используется небольшая камера для исследования верхних отделов пищеварительного тракта.
- Дыхательный тест на опорожнение желудка : Это процедура, которая использует уровни углекислого газа в выдыхаемом воздухе для оценки того, насколько быстро желудок опорожняет пищу.

- Сцинтиграфия опорожнения желудка : Эта процедура включает прием пищи, содержащей небольшое количество радиоактивного вещества. Затем сканирование показывает, как быстро пища опорожняется из кишечника.
- SmartPill : Это капсула для приема внутрь, которая измеряет уровень pH, давление и температуру во всем желудочно-кишечном тракте.
Варианты лечения раннего насыщения зависят от его основной причины.
Тем не менее, некоторые общие методы лечения, которые может порекомендовать врач, включают:
- прием пищи небольшими порциями в течение дня
- употребление протертой или жидкой пищи
- потребление меньшего количества клетчатки и жира
- прием лекарств для облегчения дискомфорта в желудке
- использование стимуляторов аппетита
Некоторые причины раннего насыщения могут потребовать хирургического вмешательства. В зависимости от типа и тяжести основного заболевания врач может порекомендовать одну из следующих процедур:
- Электрическая стимуляция желудка : это процедура, при которой в желудок посылаются небольшие электрические импульсы, помогающие предотвратить тошноту или рвоту.


 Тошнота и прочие признаки панкреатита устраняются противовоспалительными препаратами. Лечение включает в себя соблюдение строгой диеты.
Тошнота и прочие признаки панкреатита устраняются противовоспалительными препаратами. Лечение включает в себя соблюдение строгой диеты.