Лечение болезни Бехтерева
(анкилозирующий спондилоартрит)
Международное название болезни Бехтерева – анкилозирующий спондилоартрит. Заболевание представляет собой воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения. Количество больных составляет 0,5-2% в разных странах. Преимущественно подвержены молодые мужчины, чаще 15 – 30 лет. Соотношение мужчин и женщин 9:1. Возникает в молодом возрасте, чаще у мужчин, у женщин протекает значительно легче. Преимущественно поражает позвоночник и крестцово-подвздошные сочленения, крупных суставов нижних конечностей. Может поразить радужную оболочку глаза (Iritis). Не обязательно, что у одного пациента будут иметь место все перечисленные локализации воспаления, встречается самое разное сочетание воспалительных симптомов.
Причины болезни Бехтерева обусловлены генетически (наследуется определённая особенность иммунной системы). Имеет значение наличие хронических инфекций (в основном кишечника и мочевыводящих путей). Провоцирующим фактором выступают обычно кишечные, половые инфекции, стрессы и травмы опорно-двигательного аппарата.
На сегодняшний день считается, что данное заболевание возникает в связи с неправильной работой иммунной системы. В связи с этим анкилозирующий спондилит называют аутоиммунным заболеванием (autos – от греческого корня “само”). В крестцово-подвздошных сочленениях находится особенно высокая концентрация ФНО-a, который находится в непосредственном эпицентре заболевания и играет центральную роль. Его можно в большей степени считать виновником того, что позвоночник из-за хронического воспалительного процесса становится тугоподвижным и неработоспособным. Вследствие этого нет эффективных способов лечения болезни Бехтерева. Полностью вылечить её невозможно, но с помощью различных лекарственных препаратов, лечебной физкультуры и физиотерапевтических процедур можно приостановить развитие болезни и значительно улучшить качество жизни больного.
Диагностика болезни Бехтерева часто тоже связана с определёнными проблемами. Анкилоз суставов, который свидетельствует об этой болезни, можно различить на рентгенограммах, только когда болезнь достигла второй стадии. На первой стадии болезнь Бехтерева можно выяснить с помощью магнитно-резонансной томографии, которую, к сожалению, редко проводят.
В далеко зашедших формах диагностика затруднений не вызывает. Но главная проблема людей, страдающих болезнью Бехтерева, это поздно выставленный диагноз. Поэтому уделим основное внимание проявлениям болезни и отличию её от других именно на ранних стадиях.
На что же стоит обратить внимание?
– Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
– Упорные боли в пяточных костях у молодых людей.
– Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Не всегда болезнь начинается с позвоночника, она может начаться и с суставов рук и ног (напоминая ревматоидный артрит), с воспалительного заболевания глаз, с поражения аорты или сердца. Иногда встречается медленное прогрессирование, когда болезненность практически не выражена, болезнь выявляется случайно при рентгенологическом обследовании.
Со временем ограничение подвижности позвоночника нарастает, затруднены и болезненны наклоны в сторону, вперёд, назад, отмечается укорочение позвоночника. Глубокое дыхание, кашель, чихание также могут вызывать боли. Покой и неподвижность увеличивают боли и скованность, а движение и умеренная физическая активность – уменьшают. При отсутствии лечения может наступить полная обездвиженность позвоночника, больной приобретает позу “просителя” (руки согнуты в локтях, спина сутулая, голова наклонена, ноги немного согнуты в коленях).
Коварство болезни Бехтерева заключается в том, что без должного лечения и регулярных занятий лечебной физкультурой у больного постепенно фиксируются все суставы, и он оказывается прикованным к кровати.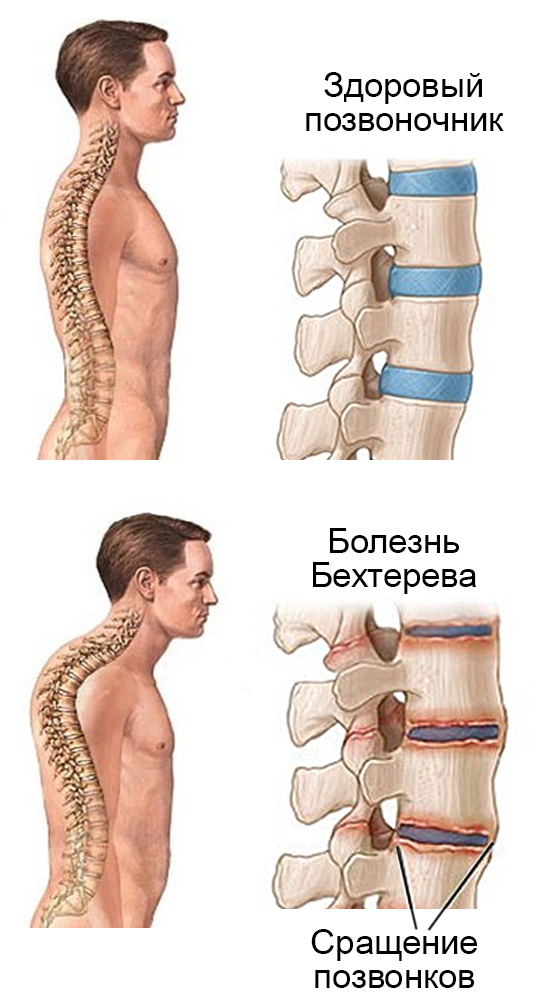 Кроме того, у болезни Бехтерева есть ряд сопутствующих заболеваний. Чаще всего воспаляются глаза, вследствие ограничений движения в грудной клетке развивается туберкулёз легких, частый приём сильнодействующих лекарств ведёт к язвенной болезни. Однако, несмотря на всё это, больные болезнью Бехтерева – это, по большей части, волевые и жизнерадостные люди. Они становятся таковыми, даже если до болезни не отличались оптимизмом. Болезнь Бехтерева заставляет человека собирать волю в кулак, регулярно заниматься физкультурой, ценить каждый день, в котором он может быть полноценным членом общества.
Кроме того, у болезни Бехтерева есть ряд сопутствующих заболеваний. Чаще всего воспаляются глаза, вследствие ограничений движения в грудной клетке развивается туберкулёз легких, частый приём сильнодействующих лекарств ведёт к язвенной болезни. Однако, несмотря на всё это, больные болезнью Бехтерева – это, по большей части, волевые и жизнерадостные люди. Они становятся таковыми, даже если до болезни не отличались оптимизмом. Болезнь Бехтерева заставляет человека собирать волю в кулак, регулярно заниматься физкультурой, ценить каждый день, в котором он может быть полноценным членом общества.
Причины возникновения болезни Бехтерева
Причины возникновения болезни Бехтерева (анкилозирующего спондилоартрита) наукой до сих пор точно не установлены. Однако учёные вывели зависимость между этой болезнью и наличием у человека антигена HLA B27. Это не значит, что наличие данного антигена рано или поздно ведёт к развитию болезни, но свидетельствует о генетической предрасположенности. Существует теория, согласно которой антиген HLA B27 придаёт схожесть суставным тканям людей-носителей гена с определёнными видами инфекций. Когда носитель гена подхватывает какую-либо инфекцию, иммунная система организма вырабатывает антитела, чтобы с ней бороться. Антитела уничтожают инфекцию, привнесённую извне, после чего “атакуют” суставы, приняв их за инфекцию. Впрочем, это одна из гипотез.
Доподлинно известно только то, что антиген HLA B27 имеется у всех, заболевших болезнью Бехтерева. Но не все носители этого гена обязательно заболевают болезнью Бехтерева. Существует определённых механизм, запускающий программу болезни. Это может быть инфекционное заболевание, даже банальная простуда, перенесённая на ногах. К развитию болезни Бехтерева может привести случайная травма или постоянные стрессы.
Как это ни странно, изучением болезни Бехтерева и причин её возникновения в мире практически никто не занимается. Немногочисленные исследования редко дают новые знания об этой болезни. Из последних исследований можно вспомнить только проведённые опыты на мышах, которые показали, что болезнь, похожая на болезнь Бехтерева, у этих грызунов возникает при сочетании трёх факторов: наличия антигена HLA B27, инфекции извне и наличии Т-лимфоцитов в крови. Если же мышь содержалась в стерильных условиях, либо у неё был удалён тимус – орган, отвечающий за производство Т-лимфоцитов, болезнь не развивалась.
Из последних исследований можно вспомнить только проведённые опыты на мышах, которые показали, что болезнь, похожая на болезнь Бехтерева, у этих грызунов возникает при сочетании трёх факторов: наличия антигена HLA B27, инфекции извне и наличии Т-лимфоцитов в крови. Если же мышь содержалась в стерильных условиях, либо у неё был удалён тимус – орган, отвечающий за производство Т-лимфоцитов, болезнь не развивалась.
В силу того, что не изучен механизм развития болезни Бехтерева, сложно говорить о какой-либо профилактике. Очевидно, что людям-носителям антигена HLA B27 следует внимательнее следить за своим здоровьем, избегать травмоопасных ситуаций, вовремя лечить инфекционные заболевания. Люди, у которых уже имеется болезнь Бехтерева, могут только предупреждать осложнения и тормозить развитие спондилоартрита путём постоянной терапии, занятий лечебной физкультурой, санаторно-курортным лечением.
Анкилозирующий спондилит (Болезнь Бехтерева) — ФГБНУ НИИР им. В.А. Насоновой
Анкилозирующий спондилит (АС) относится к системным воспалительным заболеваниям, при котором преимущественно поражается позвоночник. Протекающий в позвоночнике патологический процесс постепенно приводит к сращению отдельных позвонков между собой (анкилозированию), следствием чего является развитие ограничения подвижности вследствие образования анкилозов (сращений костей друг с другом). Отсюда и происходит и название болезни. Одновременно происходит окостенение связок, окружающих позвоночник. В результате позвоночник может полностью утрачивать свою гибкость и превращаться в сплошную кость.
Симптомы
Обычно заболевание развивается в молодом возрасте и имеет постепенное начало в виде болей в пояснице, которые со временем распространяются на другие отделы позвоночника. Боли могут возникать эпизодически, но чаще носят стойкий характер и лишь на время уменьшаются после приема лекарств. Характер болей имеет следующие особенности:
- боли усиливаются в покое, особенно во вторую половину ночи или утром;
- сопровождаются скованностью;
- уменьшаются или проходят полностью после физических упражнений;
- быстро купируются приемом нестероидных противовоспалительных препаратов.

Изменения позвоночника распространяются обычно снизу вверх, поэтому затруднения при движении шеи появляются довольно поздно. Наряду с уменьшением гибкости позвоночника могут появится и ограничения подвижность суставов. У некоторых больных помимо изменений позвоночника появляются боли и ограничение движений в плечевых, тазобедренных, височнонижнечелюстных суставах, реже боли и припухание суставов рук и ног, боли в грудине. Эти явления могут быть умеренными и непродолжительными, но в ряде случаев они отличаются стойкостью и протекают довольно тяжело. В отличие от артритов при других заболеваниях, воспаление суставов у больных анкилозирующим спондилитом редко сопровождается их разрушением, но приводит ограничению подвижности в них.
Истинная причина возникновения АС (болезни Бехтерева) пока не ясна.
Внесуставные проявления
Кроме позвоночника и суставов иногда наблюдается поражение различных органов и систем (поражения сердца, почек, глаз). Наиболее часто поражаются глаза (увеит), проявляется это болью и покраснением одного глаза, слезотечением, светобоязнью, затуманиванием зрения. В таких случаях больные должны наблюдаться не только у ревматолога, но и у офтальмолога. Увеит при АС, как правило, односторонний и при адекватном лечении обычно проходит в течение 2-3 месяцев без последствий. Если своевременно не назначают адекватное лечение, то увеит может привести к осложнениям.
Диагностика
Во всем мире, в том числе и в России, еще 8-10 лет назад диагноз АС ставили в среднем через 7-8 лет от его начала. Это было в первую очередь связано с тем, что один из характерных и диагностически важных клинических признаков болезни — сакроилиит (воспаления крестцово-подвздошных суставов), можно было выявить только рентгенорафически. Однако этот признак мог проявится довольно поздно, через многие годы от начала болезни. В настоящее время возможно установить диагноз на ранней стадии с использованием МРТ крестцово-подвздошных суставов, который позволяет обнаружить активное воспаление КПС на ранних сроках. Рентгеновское исследование позвоночника на ранних стадиях имеет меньшее значение для постановки диагноза, но обязательно проводится для дальнейшего сравнительного анализа выявляемых изменений по мере прогрессирования болезни, а также для исключения возможных других причин болей в позвоночнике.
Рентгеновское исследование позвоночника на ранних стадиях имеет меньшее значение для постановки диагноза, но обязательно проводится для дальнейшего сравнительного анализа выявляемых изменений по мере прогрессирования болезни, а также для исключения возможных других причин болей в позвоночнике.
При подозрении на заболевание, обязательно проводится исследование на носительство HLA-В27 (гена предрасположенности к АС), его наличие иногда является существенным аргументом в пользу диагноза АС.
Среди лабораторных методов наибольшее значение имеет определение СОЭ и С-реактивного белка (СРБ). Эти показатели дают возможность ориентировочно судить, насколько активно протекает воспалительный процесс. Однако, они не всегда правильно отражает состояние больного, и нормальные цифры СОЭ сами по себе еще не позволяют сделать заключение об отсутствии воспаления.
При первичном обследовании проводится также возможно более полное обследование пациента для выявления сопутствующих заболеваний и выявления внесуставных проявлений АС.
Основная трудность в диагностике АС – это распознать болезнь на ранних стадиях, что в большей мере зависит от анализа чисто клинических, а не структурных изменений в скелете и от опыта и квалификации врача ревматолога.
Тесты по самодиагностике доступны по ссылке
Лечение
Медикаментозная терапия должна назначаться врачом специалистом, в зависимости от стадии и активности заболевания.
В настоящее время имеются все возможности для успешного лечения анкилозирующего спондилита.
Лечение должно быть комплексным и обязательно включать помимо лекарственной терапии и лечебную физкультуру (ЛФК).
Среди немедикаментозных методов лечения анкилозирующего спондилоартрита основное место занимают регулярные физические упражнения (ЛФК) и обучающие занятия, проводимые на школах пациентов. Пациент должен регулярно заниматься ЛФК. Регулярные занятия ЛФК при анкилозирующем спондилоартрите обеспечивают сохранения подвижности позвоночника и суставов. Роль других физиотерапевтических методов лечения анкилозирующего спондилоартрита таких как массаж, магнитолазаротерапия, акупунктура и др. не доказана.
Роль других физиотерапевтических методов лечения анкилозирующего спондилоартрита таких как массаж, магнитолазаротерапия, акупунктура и др. не доказана.
Видеоуроки вы можете посмотреть по ссылке
В настоящее время в арсенале ревматологов имеются лекарственные средства, которые эффективно лечат это заболевание, особенно если его удалось диагностировать на ранних стадиях.
Сотрудничество с лечащим врачом
Пациенту АС необходимо постоянно наблюдаться у врача ревматолога, который может Вас всегда внимательно выслушать и квалифицированно помочь.
Старайтесь регулярно проходить рекомендуемое обследование, аккуратно сохраняйте медицинскую документацию, рентгеновские снимки. Приходя к врачу, готовьте заранее ваши вопросы и пожелания. Обсуждайте любые вопросы изменения лечения, а также использование околонаучных методов лечения.
В настоящее время разработано мобильное приложение ASpine для самоконтроля при болезни Бехтерева, которая работает на всех современных смартфонах. Программу можно скачать бесплатно.
Специалисты лаборатории спондилоартритов и псориатического артрита ФГБНУ НИИР им. В.А. Насоновой, являются главными экспертами в лечении и диагностике анкилозирующего спондилита (Болезни Бехтерева).
Запишитесь на приём к специалисту:
Болезнь Бехтерева
Поражение суставов при болезни Бехтерева
Болезнь Бехтерева — анкилозирующий спондилоартрит. Заболевание представляет собой воспаление межпозвонковых суставов, которое приводит к их анкилозу (сращению), из-за чего позвоночник оказывается как бы в жёстком футляре, ограничивающем движения. Преимущественно подвержены молодые мужчины, чаще 15-30 лет. Соотношение мужчин и женщин 9:1.
Преимущественно подвержены молодые мужчины, чаще 15-30 лет. Соотношение мужчин и женщин 9:1.
Причины
В развитии болезни большое значение имеет наследственная предрасположенность (наследуется определённая особенность иммунной системы). Имеет значение наличие хронических инфекций (в основном кишечника и мочевыводящих путей). Провоцирующим фактором выступают обычно кишечные, половые инфекции, стрессы и травмы опорно-двигательного аппарата.
Симптомы
— Скованность, боль в крестцово-подвздошной области, которая может отдавать в ягодицы, нижние конечности, усиливаться во второй половине ночи.
— Упорные боли в пяточных костях у молодых людей.
— Боль и скованность в грудном отделе позвоночника.
— Повышенная СОЭ в анализе крови до 30-40 мм в час и выше.
В случае сохранения таких симптомов дольше трёх месяцев нужна немедленная консультация ревматолога!
Первые признаки поражения суставов обнаруживаются в крестцово-подвздошных сочленениях. Сначала воспалительные проявления возникают на внутренней (синовиальной) оболочке сустава в крестцово-подвздошных сочленениях, межпозвоночных суставах или реберно-позвоночных сочленениях, реже в суставах конечностей. В результате воспаления увеличивается количество внутрисуставной жидкости. В полости сустава откладывается белок, образовавшийся в результате воспаления — фибрин.
Постепенно воспаление переходит на хрящ этого сустава. Воспалительно-измененный хрящ разрушается, образуется сращение в суставе, которое сначала состоит из мягких тканей, затем формируется сращение костных концов — анкилоз. Сустав теряет свою подвижность. Заболевание развивается медленно. В начале появляются боли в крестце, позвоночнике. Они могут быть ноющими, тупыми. Часто боли возникают во второй половине ночи или к утру. Боли в других суставах возникают реже, и, обычно, бывают менее сильными. По утрам пациенты отмечают затруднение в начале движения, которое постепенно проходит. Это симптом утренней скованности.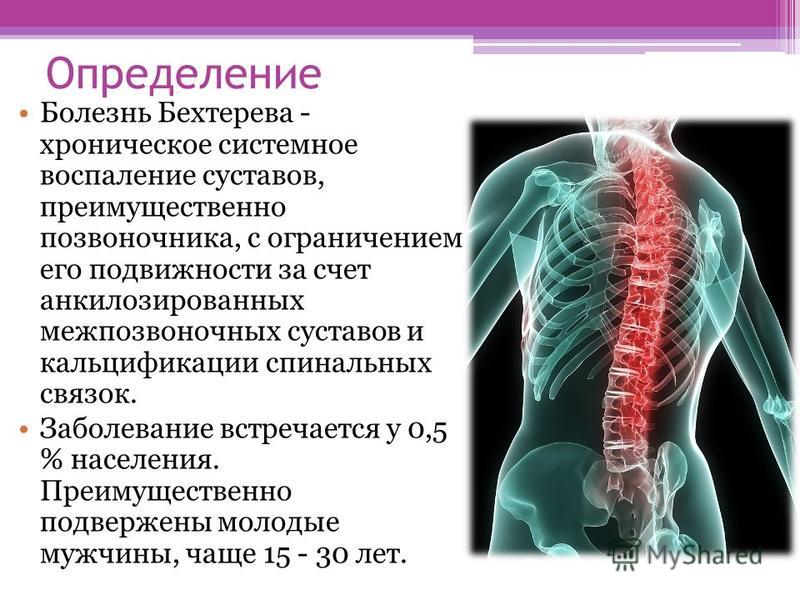
Постепенно воспалительный процесс развивается дальше. Воспаление крестцово-подвздошных сочленений проявляется болями в ягодицах. Боли отдают в бедро, колено, реже в голень. Движения в пояснично-крестцовом отделе позвоночника уменьшаются в объеме. Когда воспалительный процесс распространяется на позвоночник, грудной отдел позвоночника, у пациента появляются боли в грудном отделе позвоночника с иррадиацией по ходу межреберных нервов. Это проявляется симптомами межреберной невралгии.
Воспалительный процесс, распространившийся на шейный отдел позвоночника, вызывает боли в шее, отдающие в плечо, руку. У некоторых пациентов развивается синдром вертебро-базиллярной недостаточности. Он проявляется головокружениями, пошатыванием при ходьбе, головными болями. Поражение периферических суставов встречается реже. Протекает обычно длительно. Но так же могут возникнуть анкилозы в коленных, тазобедренных суставах, приводящие к потере функции сустава.
Выделяют четыре формы болезни Бехтерева:
- Центральная форма. Эта форма проявляется поражением только позвоночника. Она развивается медленно, незаметно для больного. Боли появляются сначала в крестце, затем поднимаются вверх по позвоночнику. Боли усиливаются при движении, нагрузке. Часто возникают ночные боли. Постепенно осанка у пациента изменяется: усиливается изгиб шейного отдела позвоночника, выпуклостью вперед, и грудного отдела позвоночника выпуклостью назад. Голова пациента наклоняется вперед, подбородок приближается к грудине. В грудном отделе позвоночник согнут и дыхательные движения грудной клетки ограничиваются. В поздних стадиях болезни движения в позвоночнике ограничиваются значительно. У пациента развиваются приступы удушья, мышечные судороги, повышается артериальное давление. Все это сопровождается болями во всех отделах позвоночника.
- Ризомелическая форма. При этой форме заболевания поражение позвоночника сопровождается поражением крупных суставов. Чаще всего страдают плечевые и тазобедренные суставы.
 Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку.
Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку. - Периферическая форма. При периферической форме болезни Бехтерева первые признаки заболевания появляются в крестцово-подвздошных сочленениях. Затем, через несколько месяцев или даже несколько лет, развиваются воспалительные поражения коленных, голеностопных суставов. В суставах развивается деформирующий артроз, рядом с суставами мышечные контрактуры. Эта форма чаще встречается у подростков.
- Скандинавская форма болезни Бехтерева. Эта форма похожа на периферическую, но в отличие от нее страдают еще более мелкие суставы. Это суставы кистей и стоп. Боли в суставах при этой форме заболеваний несильные.
Болезнь Бехтерева сопровождается поражением внутренних органов. Со стороны сердечно-сосудистой системы — это миокардиты (воспалительное заболевание сердечной мышцы), воспаление клапанов аорты. При поражении почек развивается тяжелое состояние — амилоидоз почек. Поражение глаз проявляется иритами, иридоциклитами.
Лечение
Лечение комплексное, продолжительное, этапное (стационар — санаторий — поликлиника). Оно направлено на уменьшение болевого синдрома, снижение воспаления. Для этого применяются нестероидные противовоспалительные препараты (индометацин, реопирин, диклофенак). При тяжелом и быстром течении болезни применяются гормоны коры надпочечников, иммунодепрессанты. Назначается физиотерапевтические процедуры, лечебная физкультура, санаторно-курортное лечение. Лечебная гимнастика должна проводиться дважды в день по 30 минут, упражнения подбирает врач индивидуально. Помимо этого нужно научиться мышечному расслаблению. Для того чтобы затормозить развитие неподвижности грудной клетки, рекомендуется глубокое дыхание. В начальной стадии важно не допустить развитие порочных поз позвоночника (поза гордеца, поза просителя). Показаны ходьба на лыжах и плавание, укрепляющие мышцы спины и ягодиц. Постель должна быть жёсткой, подушку следует убрать.
Постель должна быть жёсткой, подушку следует убрать.
При тяжелых формах поражения суставов применяется оперативное лечение (эндопротезирование суставов), операции на позвоночнике.
Что такое болезнь Бехтерева? Возможно ли ее предотвратить?
«Самое дорогое у человека — это жизнь. Она дается ему один раз и прожить ее надо так, чтобы не было мучительно больно за бесцельно прожитые годы» — эти строки из романа «Как закалялась сталь» стали жизненным кредо многих людей. Но страданий на долю автора выпало неизмеримо больше, чем на долю героя его романа Павки Корчагина. Роман «Как закалялась сталь» Николай Островский написал, превозмогая сильнейшую боль, будучи неподвижным и абсолютно слепым. Болезнь Бехтерева или Анкилозирующий спондилоартрит с 23 лет приковала Островского к постели.
Главной особенностью этого тяжелого недуга является воспаления суставов и постепенное ограничение их подвижности с образованием анкилозов (сращений костей друг с другом), отсюда и происходит название болезни. Одновременно окостеневают связки и в результате позвоночник может полностью утрачивать свою гибкость, превращаясь в сплошную кость.Как правило, в первую очередь страдает позвоночник, затем процесс захватывает периферические суставы и внутренние органы – глаза, сердце, почки. 80% заболевших – мужчины в возрасте 20–40 лет.
Заболевание начинается постепенно, появляется боль в пояснице, которая со временем усиливается и распространяется на другие отделы позвоночника.
Характерные признаки Болезни Бехтерева: исчезает прогиб в пояснице, боль усиливается в покое, особенно во вторую половину ночи или утром, сопровождается скованностью, уменьшаются или проходят полностью после упражнений, быстро купируются приемом противовоспалительных препаратов, при длительном пребывании в одном положении или в покое боли могут возникать в области пяточных костей и в различных суставах – плечевых, тазобедренных, коленных.
При своевременном выявлении и лечении столь быстрое прогрессирование и тяжелое течение болезни как во времена Николая Островского практически не возможно. Сегодня врачи определяют это заболевание по повышению в крови СОЭ и концентрации С ‑реактивного белка, сочетающимся с некоторыми специфическими неврологическими симптомами. Диагноз однозначно подтверждается на рентгеновских снимках, где видны разрушительные процессы в позвонках. Современная медицина имеет довольно большой арсенал препаратов и лечебных процедур которые помогают существенно замедлить или остановить прогрессирование заболевания, а также значительно улучшить качество жизни пациента. Так Владимир Крамник — российский шахматист, 14-й Чемпион мира по шахматам, с 2000 года, благодаря медицине, успешно борется с анкилозирующим спондилоартритом, занимается любимым делом и ведет активный образ жизни.
Сегодня врачи определяют это заболевание по повышению в крови СОЭ и концентрации С ‑реактивного белка, сочетающимся с некоторыми специфическими неврологическими симптомами. Диагноз однозначно подтверждается на рентгеновских снимках, где видны разрушительные процессы в позвонках. Современная медицина имеет довольно большой арсенал препаратов и лечебных процедур которые помогают существенно замедлить или остановить прогрессирование заболевания, а также значительно улучшить качество жизни пациента. Так Владимир Крамник — российский шахматист, 14-й Чемпион мира по шахматам, с 2000 года, благодаря медицине, успешно борется с анкилозирующим спондилоартритом, занимается любимым делом и ведет активный образ жизни.
Основой профилактики являются адекватный уровень физической активности. Следует выполнять регулярные дневные упражнения на растяжение спины, включая обычные утренние «потягивания», и регулярно делать перерывы во время продолжительных периодов бездействия (например, при вождении машины или при работе за компьютером). Плавание — идеальный вид физических упражнений. Неудобная кровать и сиденье стула должны быть исключены. Не маловажно борьба с излишним весом, психологический комфорт и, главное, своевременное обращение к специалистам. К сожалению, доступность медицинской информации не всегда способствует правильному поведению пациентов. Некоторые из них черпают противоречивые сведения из популярных телепрограмм и интернета и начинают лечиться без помощи специалистов (зачастую даже без элементарного обследования). Подобный самонадеянный подход чреват серьезными проблемами.
Сегодня врачи всего мира борются с анкилозирующим спондилоартритом, но причины возникновения заболевания не до конца ясны, и предотвратить его развитие не возможно, главной задачей становится укрепление здоровья пациентов и раннее выявление болезни.
Болезнь Бехтерева: симптомы, диагностика и лечение
Врач-ревматолог 1 категории. Кандидат медицинских наук.
Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 9 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на приемНа языке медицинских специалистов разных стран мира болезнь Бехтерева носит различные названия: анкилозирующий спондилоартрит (АС), болезнь Штрюмпелля – Бехтерева – Мари. Все перечисленные понятия указывают на общую патологию: воспаление межпозвонковых суставов с последующим уменьшением их подвижности – анкилозом. Такое осложнение вызвано сращением суставных концов вследствие их увеличения в размерах по мере прогрессирования воспалительного процесса. Соединение позвонков блокирует позвоночный столб в жестком костном футляре, делая его неподвижным. Заболевание заставляет пациента принимать классическую склоненную форму (так называемая «поза просящего человека») и причиняет боль при попытках изменить положение тела.
Статистика и этиология заболевания
Первые упоминания о случаях анкилозирующего спондилоартрита встречаются в медицинских записях европейского Средневековья. Врачи того времени были немало удивлены, обнаружив скелеты с характерным окостенением позвоночника, отдельные элементы которых образовывали прочный «костный» столб. В середине 19 века болезнь стала предметом всеобщего изучения медиков, о чем свидетельствуют сохранившиеся записи на жалобы пациентов и обследования умерших людей. Труды русского врача Владимира Бехтерева, немца Адольфа Штрюмпеля и француза Пьера Мари приняты за основу этиологии и изучаются в медицинских заведениях в настоящее время.
Актуальная статистика болезни позвоночника Бехтерева свидетельствует о гендерной привязке. У мужчин она встречается в 4-6 раз чаще и имеет более агрессивное, ускоренное течение, чем у женщин. У последних отмечается:
- низкая степень болевого синдрома;
- сохранность функции позвоночника в полном объеме в течение длительного времени;
- артриты протекают с продолжительной ремиссией;
- признаки сакроилеита (воспаление крестцово-подвздошного сустава) регистрируются сравнительно редко.
Область развития патологического процесса – позвоночник, крупные суставы нижних конечностей и крестцово-подвздошное соединение. При внесуставной локализации первые признаки заболевания – поражение глазных яблок в виде покраснения склеры, воспаления радужной оболочки или роговицы. Характерные признаки отмечаются у 5-10% заболевших, что в некоторых случаях позволяет поставить точный диагноз на начальной стадии развития болезни Бехтерева. Реже встречается альтернативный дебют патологии в виде воспаления стенок аорты или мышечных волокон сердечной мышцы, развивающихся на фоне активно протекающего патологического процесса в суставах позвоночного столба.
Механизм развития болезни
Несмотря на активное изучение и собранную статистику, происхождение заболевания остается невыясненным. Большинство специалистов склоняются к версии генетической предрасположенности: наличие у больных антигена HLA-В27 переходит к родственникам первой степени в 25-30%, а в кругу семьи встречается лишь в 7-8% случаев. У жителей приэкваториальных областей патология практически не диагностируется, а по мере движения к полюсам ее частота возрастает до 30-40%.
Описывая причины болезни Бехтерева, специалисты говорят о неадекватном иммунном ответе по отношению костно-мышечной системы позвоночного столба. Ее ткани воспринимаются организмом как чужеродные, и возникает эффект их отторжения, характерный для всех аутоиммунных заболеваний. Последующий воспалительный процесс запускает вещество цитокин, состоящее из пептидных сигнальных молекул ФНО-α, названных факторами некроза опухоли альфа. Вследствие ее активного воздействия позвоночник постепенно становится окостеневшим и обездвиженным. Подтверждением негативного влияния молекулы ФНО-α является максимальная концентрация цитокина в крестово-подвздошном соединении.
Последующий воспалительный процесс запускает вещество цитокин, состоящее из пептидных сигнальных молекул ФНО-α, названных факторами некроза опухоли альфа. Вследствие ее активного воздействия позвоночник постепенно становится окостеневшим и обездвиженным. Подтверждением негативного влияния молекулы ФНО-α является максимальная концентрация цитокина в крестово-подвздошном соединении.
Ускорить переход болезни Бехтерева на новые стадии могут сопутствующие патологии или неблагоприятные внешние факторы. В их числе обычно называют хронические инфекционные заболевания, переохлаждение организма, травмы таза или позвоночника, последствия которых не удалось полностью устранить. В группе риска находятся лица с гормональными нарушениями, инфекционно-аллергическими заболеваниями, хроническими воспалительными процессами в органах таза и кишечника.
Когда необходимо обратиться к врачу
Обнаружение первых признаков малоподвижности позвоночника на фоне болевого синдрома должно стать поводом обращения к специалисту. К процедуре обследования подключаются невролог, вертебролог, ревматолог, ортопед-травматолог и другие узкопрофильные врачи, если их участие продиктовано необходимостью изучить течение сопутствующих заболеваний пациента.
Симптомы у мужчин и женщин
В числе признаков заболевания все без исключения пациенты отмечают болезненность в спине, ногах и ягодицах с одновременным ощущением скованности в позвоночнике. Дискомфорт усиливается во второй половине ночи вследствие длительного лежачего положения. Также в числе симптомов болезни Бехтерева – скованность в груди, болезненность пяточных костей, неприятные ощущения при попытках смены положения тела.
В большинстве случаев признаки болезни Бехтерева обнаруживаются без видимых внешних причин. Но у патологии имеется ряд предвестников, которые нельзя игнорировать. В их числе:
- скованность спины, заметная ограниченность движений, справиться с которой удается с помощью горячего душа;
- слабость по утрам, быстрая утомляемость;
- слабовыраженные боли в спине без четкой локализации;
- болезненность в области крестца, таза и ребер, которые усиливаются при кашле, чихании или разговоре;
- дискомфорт при сидении на жесткой поверхности;
- изменение походки, связанное с болью в пятках;
- покраснение глаз, сопровождаемое зудом и жжением.

- уменьшение амплитуды движения шейного отдела позвоночника.
Нередко болезнь Бехтерева «прячется» под признаки ревматоидного артрита с болью в сердце и мелких суставах конечностей. Иногда заболевание на острой стадии удается обнаружить случайно в ходе комплексной диагностики организма или при подозрении на прочие заболевания. На рентгенографии заметно окостенение и срастание межпозвоночных суставов, что позволяет с уверенностью говорить о развитии патологии опорно-двигательного аппарата.
Возможные осложнения
При отсутствии или добровольном отказе пациента от лечения болезни Бехтерева патология развивается следующим образом:
- боли в спине и бедрах становятся постоянными, усиливаясь при длительном покое тела;
- позвоночный столб утрачивает гибкость, и движения пациента становятся затрудненными;
- пациенту сложнее дышать;
- воспалительный процесс перемещается от тазовой области выше к грудной клетке.
При умеренной физической нагрузке боль становится менее выраженной, тогда как в длительном состоянии покоя неприятные ощущения усиливаются. При отсутствии лечения и игнорировании признаков заболевания позвоночник принимает чуть согнутую форму, руки деформируются в локтях, спина сутулится, ноги сгибаются в коленях. Со временем перечисленные изменения приобретают необратимый характер. Патология значительно осложняет работу внутренних органов, вследствие чего развиваются воспаление легких, остеопороз, поражение глаз с потерей зрения, поражение сосудистой системы с возрастанием риска инфаркта миокарда, почечная недостаточность.
Классификация форм
На основании данных исследований специалисты различают следующие формы заболевания:
- центральная, локализированная на позвоночнике;
- кифозная, при которой воспаление затрагивает позвонки шейного и грудного отдела;
- ригидная, приводящая к сглаживанию естественных изгибов спины;
- ризомелическая, область локализации которой – позвоночник и корневые суставы;
- периферическая, захватывающая суставы нижних конечностей;
- скандинавская, для которой характерно поражение суставов кистей рук;
- висцеральная, в которой сочетаются признаки любой из перечисленных форм с одновременным воспалением почек, сердца или артерий.

Диагностика
Получить исчерпывающую картину заболевания и уточнить область ее локализации удается с помощью следующих методов исследования:
- рентгенография, на которой будут заметны патологии крестцово-подвздошной области, откуда начинается развитие заболевания;
- магнитно-резонансная томография;
- генная диагностика на предмет наличия в организме антигена HLA-B27;
- общеклинический анализ крови, где на воспалительный процесс указывает резкий рост скорости оседания эритроцитов.
Лечение и прогноз
Лечение заболевания необходимо в течение всей жизни пациента с коррекцией набора препаратов в зависимости от достигнутых результатов и видимых изменений в состоянии больного. В комплекс включают:
- гормональные препараты для снятия воспаления;
- иммуносупрессоры для подавления процесса угнетения «чужеродных» тканей позвоночника со стороны иммунной системы организма;
- методы физиотерапии и ЛФК.
Новую страницу в истории лечения болезни Бехтерева удалось открыть после создания препаратов-ингибиторов ФНО, блокирующих активность молекул ФНО-α. Они не влияют на иммунную систему, но приостанавливают синтез веществ, активизирующих воспалительный процесс в суставах. Благодаря их приему удается приостановить распространение воспаления и сохранить подвижность костных сочленений, одновременно исключив процесс их сращивания. В числе дополнительных рекомендаций при болезни Бехтерева – криотерапия, массаж и мануальная терапия, хлоридно-натриевые ванны. Их сочетание увеличивает длительность ремиссий и облегчает пациенту прохождение фазы обострения.
Прогноз для жизни при лечении болезни Бехтерева
Случаи полного выздоровления в современной медицине не зафиксированы. Но в силах специалистов затормозить течение заболевания на ранней стадии, добившись удлинения периода ремиссии с полным отсутствием неприятных симптомов. Благодаря своевременному лечебному курсу подвижность позвоночного столба пациента сохраняется на много лет, и человек может вести привычный образ жизни без существенных ограничений.
Благодаря своевременному лечебному курсу подвижность позвоночного столба пациента сохраняется на много лет, и человек может вести привычный образ жизни без существенных ограничений.
Как записаться на прием к специалисту в АО «Медицина» (клиника академика Ройтберга) в Москве
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Болезнь Бехтерева | Клиническая ревматологическая больница №25
Анкилозирующий спондилит (Болезнь Бехререва) —
это системное заболевание, характеризующееся хроническим воспалительным поражением суставов позвоночника, околопозвоночной ткани и крестцово-подвздошного сочленения с анкилозированиеммежпозвонковых суставов и развитием кальцификации спинальной связки.Частота встречаемости – 0.8- 0.9% Мужчины болеют в 2-3 раза чаще, чем женщины. Как правило, заболеванию подвержены молодые люди в возрасте 15-35 лет. Поражение позвоночника и периферических суставов приводит к инвалидизации больного.
Клинические проявления.
- «воспалительные» боли в суставах
- утренняя скованность
- боль и скованность в позвоночнике усиливается в покое
- двухсторонний сакроилеит
- ассиметричный олигоартрит чаще поражаются плечевые, тазобедренные, крупные суставы нижних конечностей; мелкие суставы кистей и стоп (10% случаев)
- нередки энтезопатии (воспаления сухожилий, связок и мест их прикрепления к костям)
- перемежающиеся боли в ягодичных областях
Как правило, незадолго до проявления заболевания у больных наблюдалось расстройство кишечника, «отравление», негонококковые воспаления мочеполовой сферы. Могут быть у больного или его родственников такие заболевания, как хронический энтероколит, хронический балонит, псориаз.
Могут быть у больного или его родственников такие заболевания, как хронический энтероколит, хронический балонит, псориаз.
Очень часто при Болезни Бехтерева поражается тазобедренный сустав – коксит
В этом случае у больного имеет место боль воспалительного характера с иррадиацией в ягодичные области, до появления рентгенологических признаков возникают значительные ограничения движений в тазобедренном суставе, нарушается отведение и ротация (круговые движения), возникает сгибательная контрактура, что приводит к «утиной походке».
Внесуставные поражения затрагивают такие важные системы организма, как
сердечно-сосудистая (в 10% случаев),
дыхательная;
желудочно-кишечный тракт;
слизистые глаз.
Подробности о работе врача ревматолога и процедуру обращения можно уточнить на страницах «Пациентам» и «Порядок обращения».
Пройти диагностику и лечение болезни Бехтерева в Москве
В Клиническом госпитале на Яузе проводится экспертная диагностика (рентген, МРТ, анализы) и эффективное комплексное лечение болезни Бехтерева с применением современных методов (в том числе, биологических генно-инженерных препаратов, гемокоррекции). Это обеспечивает быстрое купирование болей в спине и восстановление подвижности позвоночника.
- До 2% населения России страдают болезнью Бехтерева
- До 90% точность МРТ в выявлении анкилозирующего спондилита
- Около 70% пациентов с болезнью Бехтерева достигают стойкой ремиссии при своевременном лечении
Боль в спине — одна из наиболее распространенных жалоб при обращении к врачу.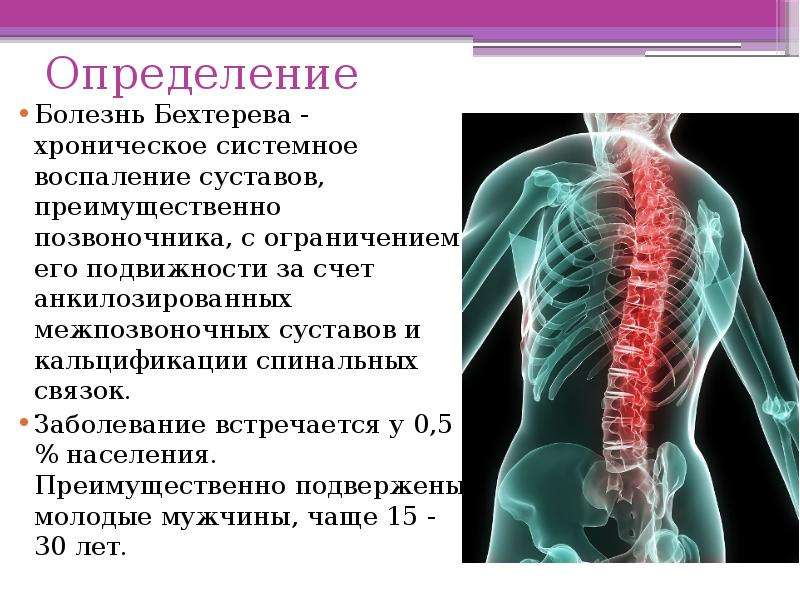 Причина 5% случаев болей в спине — болезнь Бехтерева. Анкилозирующий спондилит, или болезнь Бехтерева, — заболевание, связанное с развитием воспалительной реакции в области крестцово-подвздошных суставов (между крестцом и костями таза), позвонков и межпозвонковых дисков, а также мелких межпозвонковых суставах («воспалительная» боль в спине). При анкилозирующем спондилите боли могут проявляться уже в молодом возрасте 20–40 лет.
Причина 5% случаев болей в спине — болезнь Бехтерева. Анкилозирующий спондилит, или болезнь Бехтерева, — заболевание, связанное с развитием воспалительной реакции в области крестцово-подвздошных суставов (между крестцом и костями таза), позвонков и межпозвонковых дисков, а также мелких межпозвонковых суставах («воспалительная» боль в спине). При анкилозирующем спондилите боли могут проявляться уже в молодом возрасте 20–40 лет.
Этапы диагностики и лечения болезни Бехтерева
Первичная консультация специалиста
На первичной консультации врач всесторонне рассмотрит клиническую ситуацию и направит Вас на дальнейшее обследование.
Комплексная диагностика
Диагноз анкилозирующего спондилита устанавливается на основании таких симптомов, как характерные боли в спине и / или ограничение подвижности позвоночника и грудной клетки, а также при соответствующих изменениях на рентгенограмме крестцово-подвздошных суставов. Также мы проводим МРТ пораженных областей, анализ крови на генетический маркер наследственной предрасположенности к данному заболеванию (HLA-В27) и др. исследования.
Индивидуальный план лечения
С учетом разнообразия вариантов течения заболевания лечение подбирается исходя из активности и скорости его прогрессирования и направлено в первую очередь на предотвращение нарушения подвижности позвоночника и развития деформаций.
записаться на консультацию
Фармакологические методы лечения
- НПВС. Для купирования болей на начальном этапе развития заболевания врач назначает нестероидные противовоспалительные средства (НПВС) (ибупрофен, диклофенак, мелоксикам, напроксен, нимесулид, целекоксиб, эторикоксиб). Данные препараты рекомендовано назначать долгими курсами, но в минимально необходимой дозировке. Это связано с тем, что они способствуют наступлению и поддержанию ремиссии заболевания, и тем самым снижают риск развития неподвижности позвоночника.
 НПВС необходимо назначать с осторожностью при заболеваниях желудочно-кишечного тракта, почек, печени, а также лицам с повышенным риском сердечно-сосудистых осложнений.
НПВС необходимо назначать с осторожностью при заболеваниях желудочно-кишечного тракта, почек, печени, а также лицам с повышенным риском сердечно-сосудистых осложнений. - Гормонотерапия и сульфасалазин. При недостаточной эффективности НПВС целесообразно локальное (внутрисуставное, околосуставное, в область энтезисов) введение глюкокортикостероидных гормонов (дексаметазон, дипроспан). При периферической форме заболевания (с поражением в первую очередь суставов конечностей) эффективно использование сульфасалазина. Однако данный базисный препарат практически не влияет на прогрессирование поражения позвоночного столба.
- Генно-инженерные биологические препараты. Если при тяжелом течении болезни не удается подавить активность вышеназванными средствами, показано назначение биологических (генно-инженерных) препаратов — ингибиторов ФНОα (инфликсимаб, этанерцепт, адалимумаб, голимумаб, цертолизумаб пэгол) или ингибиторов интерлейкина 17 (секукинумаб). Данные лекарственные средства показали высокую эффективность и значительное улучшение прогноза при анкилозирующем спондилите.
Немедикаментозные методы лечения
Особое значение при болезни Бехтерева имеют немедикаментозные методы лечения — физиотерапевтическое лечение, лечебная физическая культура, экстракорпоральная гемокоррекция, реабилитационные мероприятия. На тяжелых стадиях заболевания возможно рассмотрение вопроса о хирургическом лечении.
Важным аспектом лечения является своевременная коррекция сердечно-сосудистых факторов риска (курение, гипертония, повышенный холестерин), а также профилактика остеопороза (препараты кальция и витамина Д).
Лечение методами гемокоррекции
В Клиническом госпитале на Яузе в лечении болезни Бехтерева могут применяться безопасные и эффективные технологии экстракорпоральной гемокоррекции — криоаферез, каскадная фильтрация плазмы, цитаферез и др. Они позволяют снизить активность аутоиммунного процесса, ускорить наступление ремиссии, а также значительно уменьшить дозы медикаментов при одновременном повышении их эффективности.
Они позволяют снизить активность аутоиммунного процесса, ускорить наступление ремиссии, а также значительно уменьшить дозы медикаментов при одновременном повышении их эффективности.
Наблюдение
Ревматолог и ортопед следят за состоянием пациента на протяжении всего лечения. Для контроля эффективности проводимой терапии врач выполняет регулярную диагностику с применением оборудования последнего поколения. При необходимости лечение корректируется.
записаться на консультацию
Прогноз
Несмотря на то, что речь идет о хроническом воспалительном аутоиммунном заболевании, применение в лечении современных генно-инженерных биологических препаратов значительно улучшило прогноз даже при тяжелых формах анкилозирующего спондилита.
Важно! В основе успешного лечения — своевременное обращение к врачу и постоянная совместная работа врача и пациента. Лечение должно начинаться как можно раньше, чтобы исключить развитие тяжелых инвалидизирующих осложнений, и всегда соответствовать активности заболевания.
Почему мы
- Врачи. Прием ведет высококвалифицированный врач-ревматолог с большим опытом работы в России и за рубежом.
- Безопасность. Лучевая диагностика на передовых цифровых системах Philips позволяет получить высокоточные изображения позвоночника по всей длине при минимальном рентгеновском облучении или без него (МРТ).
- Комплексный подход. Лечение болезни Бехтерева проводится при тесном сотрудничестве между разными специалистами нашего медицинского центра (ревматологами, ортопедами, спинальными хирургами, зарубежными консультантами).
- Инновации. Возможность эффективного лечения тяжелых форм заболевания новейшими генно-инженерными биологическими препаратами, методами экстракорпоральной гемокоррекции.
- Индивидуальный подход Специалисты составляют индивидуальный план лечения для каждого пациента, соответствующий активности заболевания, и осуществляют постоянное наблюдение, своевременно корректируя терапию.

- Эффективность. Быстрое купирование болей в спине, сохранение подвижности позвоночника, предупреждение развития тяжелых инвалидизирующих осложнений.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Анкилозирующий спондилит — Диагностика и лечение
Диагноз
Во время медицинского осмотра врач может попросить вас согнуться в разные стороны, чтобы проверить диапазон движений в позвоночнике. Он или она может попытаться воспроизвести вашу боль, надавливая на определенные части вашего таза или перемещая ваши ноги в определенное положение. Кроме того, врач может попросить вас сделать глубокий вдох, чтобы проверить, нет ли у вас проблем с расширением груди.
Визуализирующие тесты
Рентген позволяет вашему врачу проверить изменения в ваших суставах и костях, хотя видимые признаки анкилозирующего спондилита могут не проявиться на ранней стадии заболевания.
МРТ использует радиоволны и сильное магнитное поле для получения более детальных изображений костей и мягких тканей. МРТ может выявить признаки анкилозирующего спондилита на ранней стадии заболевания, но стоит гораздо дороже.
Лабораторные тесты
Не существует специальных лабораторных тестов для выявления анкилозирующего спондилита.Определенные анализы крови могут проверить наличие маркеров воспаления, но воспаление может быть вызвано множеством различных проблем со здоровьем.
Ваша кровь может быть проверена на ген HLA-B27. Но у большинства людей с этим геном нет анкилозирующего спондилита, и вы можете заболеть этим заболеванием без этого гена.
Лечение
Цель лечения — облегчить боль и скованность, а также предотвратить или отсрочить осложнения и деформацию позвоночника. Лечение анкилозирующего спондилита наиболее эффективно до того, как болезнь нанесет необратимый вред вашим суставам.
Лечение анкилозирующего спондилита наиболее эффективно до того, как болезнь нанесет необратимый вред вашим суставам.
Лекарства
Нестероидные противовоспалительные препараты (НПВП), такие как напроксен (Напросин) и индометацин (Индоцин, Тиворбекс), — это лекарства, которые врачи чаще всего используют для лечения анкилозирующего спондилита. Они могут снять воспаление, боль и скованность. Однако эти лекарства могут вызвать желудочно-кишечное кровотечение.
Если НПВП не помогают, ваш врач может предложить начать прием биологических препаратов, таких как блокатор фактора некроза опухоли (TNF) или ингибитор интерлейкина-17 (IL-17). Блокаторы TNF нацелены на клеточный белок, вызывающий воспаление в организме. IL-17 играет роль в защите организма от инфекции, а также играет роль в воспалении.
Блокаторы TNF помогают уменьшить боль, скованность, а также болезненность или опухание суставов. Их вводят путем инъекции лекарства под кожу или через внутривенную линию.
Пять блокаторов TNF , одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения анкилозирующего спондилита:
- Адалимумаб (Хумира)
- Цертолизумаб пегол (Cimzia)
- Этанерцепт (Энбрел)
- Голимумаб (Симпони)
- Инфликсимаб (Ремикейд)
Ингибиторы IL-17, одобренные FDA для лечения анкилозирующего спондилита, включают секукинумаб (Cosentyx) и иксекизумаб (Taltz).
Блокаторы TNF и ингибиторы ИЛ-17 могут реактивировать нелеченый туберкулез и сделать вас более предрасположенными к инфекции.
Если вы не можете принимать блокаторы TNF или ингибиторы IL-17 из-за других заболеваний, ваш врач может порекомендовать ингибитор киназы Janus тофацитиниб (Xeljanz).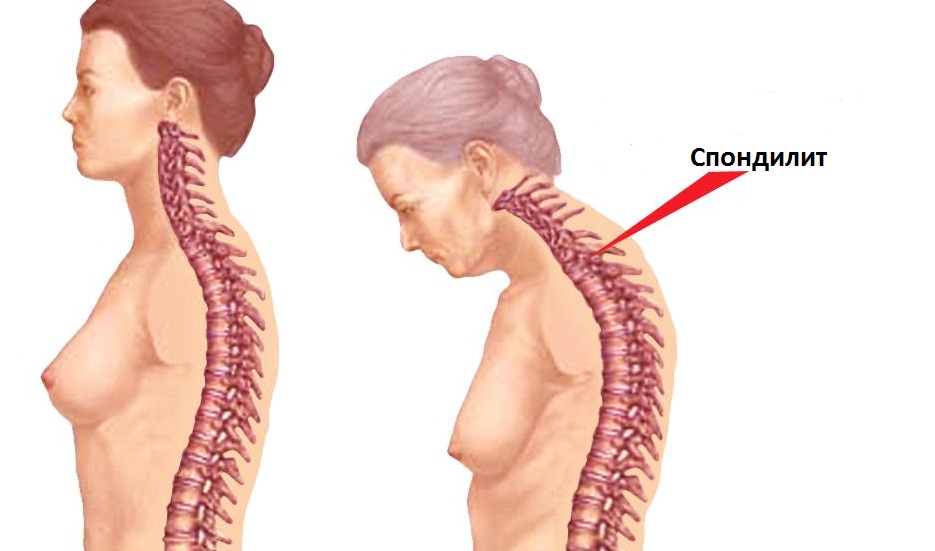 Этот препарат был одобрен для лечения псориатического артрита и ревматоидного артрита. В настоящее время проводятся исследования его эффективности для людей с анкилозирующим спондилитом.
Этот препарат был одобрен для лечения псориатического артрита и ревматоидного артрита. В настоящее время проводятся исследования его эффективности для людей с анкилозирующим спондилитом.
Терапия
Физиотерапия является важной частью лечения и может дать ряд преимуществ, от облегчения боли до повышения силы и гибкости.Физиотерапевт может разработать специальные упражнения для ваших нужд.
Упражнения на подвижность и растяжку могут помочь сохранить гибкость суставов и сохранить хорошую осанку. Правильное положение для сна и ходьбы, а также упражнения для брюшного пресса и спины могут помочь сохранить вертикальную осанку.
Хирургия
Большинству людей с анкилозирующим спондилитом операция не требуется. Однако ваш врач может порекомендовать операцию, если у вас сильная боль или повреждение суставов, или если ваш тазобедренный сустав настолько поврежден, что его необходимо заменить.
Образ жизни и домашние средства
Помимо регулярных посещений врача и приема предписанных лекарств, вот несколько вещей, которые вы можете сделать, чтобы улучшить свое состояние.
- Оставайтесь активными. Упражнения помогают облегчить боль, сохранить гибкость и улучшить осанку.
- Применяйте тепло и холод. Тепло, приложенное к жестким суставам и напряженным мышцам, может облегчить боль и скованность.Попробуйте грелки, горячие ванны и душ. Лед на воспаленных участках помогает уменьшить отек.
- Не курите. Если вы курите, бросьте. Курение, как правило, вредно для вашего здоровья, но оно создает дополнительные проблемы для людей с анкилозирующим спондилитом, в том числе затрудняет дыхание.
- Соблюдайте осанку. Если вы будете стоять прямо перед зеркалом, это поможет вам избежать некоторых проблем, связанных с анкилозирующим спондилитом.

Дополнительная информация
Показать дополнительную информациюПомощь и поддержка
Течение вашего состояния может со временем измениться, и у вас могут быть болезненные эпизоды и периоды меньшей боли на протяжении всей вашей жизни.Но большинство людей могут вести продуктивную жизнь, несмотря на диагноз анкилозирующего спондилита.
Вы можете присоединиться к онлайн или личной группе поддержки людей с этим заболеванием, чтобы поделиться опытом и получить поддержку.
Подготовка к приему
Сначала вы можете сообщить о своих симптомах своему семейному врачу. Он или она может направить вас к врачу, специализирующемуся на воспалительных заболеваниях (ревматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Составьте список:
- Ваши симптомы, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием, и когда они начались
- Ключевая личная информация, , включая серьезные стрессы, недавние изменения в жизни и семейный анамнез
- Все лекарства, витамины и другие добавки , которые вы принимаете, и их дозы
- Вопросы, которые следует задать Вашему врачу
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить предоставленную вам информацию.
При анкилозирующем спондилите вам следует задать врачу следующие основные вопросы:
- Что, вероятно, вызывает мои симптомы?
- Каковы другие возможные причины моих симптомов, кроме наиболее вероятной?
- Какие тесты мне нужны?
- Является ли мое состояние временным или хроническим?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- У меня есть другие проблемы со здоровьем.
 Как мне лучше всего управлять ими вместе?
Как мне лучше всего управлять ими вместе? - Есть ли ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может задать вам такие вопросы, как:
- Где твоя боль?
- Насколько сильна ваша боль?
- Ваши симптомы были постоянными или случайными?
- Что может ухудшить или улучшить ваши симптомы?
- Вы принимали лекарства от боли? Что помогло больше всего?
Ноябрь08, 2019
Анкилозирующий спондилит — Лечение — NHS
Нет лекарства от анкилозирующего спондилита (AS), но есть лечение, которое помогает облегчить симптомы.
Лечение также может помочь отсрочить или предотвратить процесс соединения (сращения) и скованности позвоночника.
В большинстве случаев лечение включает комбинацию:
Физиотерапия и упражнения
Поддержание активности может улучшить вашу осанку и диапазон движений позвоночника, а также предотвратить его жесткость и болезненность.
Помимо поддержания активности, физиотерапия является ключевой частью лечения АС. Физиотерапевт посоветует наиболее эффективные упражнения и составит программу упражнений, которая вам подходит.
Типы физиотерапии, рекомендуемые при АС, включают:
- программа групповых упражнений — где вы занимаетесь с другими
- индивидуальная программа упражнений — вам даны упражнения, которые вы можете выполнять самостоятельно
- массаж — манипуляции с вашими мышцами и другими мягкими тканями снимают боль и улучшают движения; ни в коем случае нельзя манипулировать костями позвоночника, так как это может привести к травмам у людей с AS .
- гидротерапия — упражнения в воде, обычно в теплом неглубоком бассейне или в специальной гидротерапевтической ванне; плавучесть воды помогает облегчить движение, поддерживая вас, а тепло расслабляет мышцы

Некоторые люди предпочитают плавать или заниматься спортом, чтобы сохранять гибкость.Обычно это нормально, хотя также важны ежедневные упражнения на растяжку и упражнения.
Если вы сомневаетесь, поговорите со своим физиотерапевтом или ревматологом, прежде чем заняться новым видом спорта или физическими упражнениями.
Национальное общество анкилозирующего спондилита (NASS) предоставляет подробную информацию о различных видах упражнений, которые помогут вам управлять своим заболеванием.
Обезболивающие
Вам могут понадобиться обезболивающие для лечения вашего состояния, пока вас направят к ревматологу.Ревматолог может продолжать прописывать обезболивающие, хотя не всем они нужны постоянно.
Нестероидные противовоспалительные средства (НПВП)
Первый тип обезболивающих, которые обычно назначают, — это нестероидные противовоспалительные препараты (НПВП). НПВП не только облегчают боль, но и снимают отек (воспаление) в суставах.
Примеры НПВП:
При назначении НПВП ваш терапевт или ревматолог попытается найти 1, который вам подходит, и минимально возможную дозу, которая облегчит ваши симптомы.Ваша доза будет контролироваться и при необходимости пересматриваться.
Парацетамол
Если НПВП вам не подходят, можно порекомендовать альтернативное болеутоляющее, например парацетамол.
Парацетамол редко вызывает побочные эффекты и может использоваться беременными и кормящими женщинами. Однако парацетамол может не подходить для людей с проблемами печени или алкогольной зависимости.
Кодеин
При необходимости вам также могут назначить более сильное обезболивающее, называемое кодеином, а также парацетамол.
Кодеин может вызывать побочные эффекты, в том числе:
Биологические методы лечения
Препарат против TNF
Если ваши симптомы невозможно контролировать с помощью обезболивающих, физических упражнений и растяжки, можно порекомендовать лекарство от фактора некроза опухоли (TNF). TNF — это химическое вещество, вырабатываемое клетками при воспалении тканей.
Лекарства против TNF вводятся путем инъекций и работают, предотвращая эффекты TNF, а также уменьшая воспаление в суставах, вызванное анкилозирующим спондилитом.
Это относительно новые методы лечения АС, и их долгосрочные эффекты неизвестны. Однако они дольше используются людьми с ревматоидным артритом, и это дает более четкую информацию об их долгосрочной безопасности.
Если ваш ревматолог рекомендует использовать лекарства против TNF, решение о том, подходят ли они вам, должно быть тщательно обсуждено, и ваш прогресс будет тщательно контролироваться.
В редких случаях лекарства против TNF могут влиять на иммунную систему, увеличивая риск развития потенциально серьезных инфекций.
Если ваши симптомы не улучшатся значительно после приема препарата против TNF в течение 3 месяцев, лечение будет прекращено.
Секукинумаб
Секукинумаб — это лекарство, которое можно предлагать людям с АС, которые не реагируют на НПВП или лекарства против TNF.
Секукинумаб блокирует действие белка, вызывающего воспаление.
Секукинумаб обычно не доступен в NHS для людей с AS, поэтому вам, возможно, придется заплатить за него.
Кортикостероиды
Кортикостероиды обладают мощным противовоспалительным действием, и люди с АС могут принимать их в виде таблеток или инъекций.
Если воспаляется определенный сустав, кортикостероиды можно вводить непосредственно в сустав. После инъекции вам необходимо дать суставу отдых в течение 48 часов.
Обычно рекомендуется ограничивать количество инъекций кортикостероидов не более 3 раз в год с интервалом не менее 3 месяцев между инъекциями в один и тот же сустав.
Это связано с тем, что инъекции кортикостероидов могут вызывать ряд побочных эффектов, например:
- Инфекция в ответ на инъекцию
- кожа вокруг инъекции может изменить цвет (депигментация)
- окружающие ткани могут исчезнуть
- сухожилие возле сустава может лопнуть (разрыв)
Кортикостероиды также могут успокаивать болезненные опухшие суставы при приеме в таблетках.
Противоревматические препараты, модифицирующие болезнь (DMARD)
Модифицирующие заболевание противоревматические препараты (DMARD) — это альтернативный тип лекарств, часто используемый для лечения других типов артрита.
БПВП могут быть прописаны при АС, хотя они полезны только при лечении боли и воспаления в суставах в других частях тела, кроме позвоночника.
Сульфасалазин является основным DMARD, иногда используемым для лечения воспалений суставов, кроме позвоночника.
Хирургия
Большинству людей с AS операция не требуется. Тем не менее, операция по замене сустава может быть рекомендована для уменьшения боли и уменьшения подвижности в пораженном суставе, если сустав серьезно поврежден.
Например, если поражены тазобедренные суставы, может быть проведена замена тазобедренного сустава.
В редких случаях может потребоваться коррекционная операция при сильном искривлении позвоночника.
Последующая деятельность
Поскольку симптомы АС развиваются медленно и имеют тенденцию появляться и исчезать, вам необходимо регулярно посещать ревматолога или терапевта.
Они убедятся, что ваше лечение работает должным образом, и могут провести физический осмотр, чтобы оценить, как прогрессирует ваше состояние. Это может включать дополнительные наборы тех же анализов крови или рентгеновских снимков, которые вы делали во время постановки диагноза.
Это может включать дополнительные наборы тех же анализов крови или рентгеновских снимков, которые вы делали во время постановки диагноза.
Последняя проверка страницы: 11 июля 2019 г.
Срок следующего рассмотрения: 11 июля 2022 г.
лекарств, хирургии, физиотерапии и др.
Анкилозирующий спондилит (АС) — это пожизненное заболевание, которое неизлечимо. Но некоторые виды лекарств могут остановить или отсрочить возникновение проблем с позвоночником и облегчить боль и отек. Это — наряду с упражнениями и здоровым питанием — поможет вам лучше двигаться и предотвратить ухудшение вашего состояния или замедлить его.
AS отличается от нерадиографического аксиального спондилоартрита (nrAxSpA). Но эксперты считают, что иногда это могут быть две стадии одного и того же заболевания. Так что вы, вероятно, получите одинаковое отношение к обоим.
НПВП
Первое, что ваш врач попросит вас попробовать, — это нестероидные противовоспалительные препараты (НПВП). Некоторые из них продаются без рецепта, а другие отпускаются только по рецепту. Они успокаивают боль, связанную с СА, не давая организму вырабатывать вызывающие воспаление химические вещества, называемые простагландинами.Если вы принимаете НПВП на ночь, они могут помочь вам уснуть, и вы почувствуете себя лучше утром.
НПВП, которые могут помочь при АС:
Продолжение
Чтобы почувствовать себя лучше, может потребоваться несколько недель. Если вы длительное время принимаете НПВП, они могут повредить живот. Вы также можете получить:
- Изжога
- Воспаление желудка
- Язвы или кровотечение
Ваш врач может посоветовать вам принять антацид и другие лекарства для защиты слизистой оболочки желудка.Сообщите своему врачу, если у вас в анамнезе были сердечные заболевания. НПВП могут повысить вероятность сердечного приступа или инсульта.
DMARD
НПВП могут не контролировать все ваши симптомы. Ваш врач может также посоветовать вам принимать противоревматические препараты, модифицирующие заболевание (DMARD). Эта группа различных лекарств ограничивает повреждение тканей от воспаления.
Ваш врач может назначить:
Дополнительные процедуры Скованность суставов обычна при анкилозирующем спондилите, но вы можете принять меры, чтобы облегчить боль и правильно начать свой выходной день.70 Клиника Майо: «Анкилозирующий спондилит».Американская ассоциация спондилитов: «Упражнения».
Национальная медицинская библиотека США: «Анкилозирующий спондилит». Американская ассоциация спондилита: «Как заболел человек?»
Клиника Майо: «Снижение стресса с помощью дыхания», «Слайд-шоу: предотвращение болей в спине с помощью правильной осанки». / delivery / 30/93 / 30937de4-7a4e-4467-b865-f5df1c24509c / ankylosing-spondylitis-treatment_, 1000k, 750k, 400k, 4500k, 2500k, .mp401 / 01/2018 12: 00: 00650350 Лечение анкилозирующего спондилита / webmd / consumer_assets / site_images / article_thumbnails / video / ankylosing_spondylitis_treatments_video / 650x350_ankylosing_spondylitis.jpg091e9c5e818ea102
Вы можете принимать сульфасалазин в виде таблеток. Вы можете заметить побочные эффекты, включая головные боли, вздутие живота, тошноту и язвы во рту. Это редко, но могут возникнуть проблемы с костным мозгом. Вот почему ваш врач может проверить вашу кровь, когда вы принимаете сульфасалазин.
Метотрексат выпускается в виде таблеток или уколов, которые вы делаете сами. Вам нужно будет принимать его вместе с фолиевой кислотой, чтобы предотвратить язвы во рту, тошноту и другие побочные эффекты. Метотрексат — сильнодействующий препарат.Ваш врач проверит вашу кровь и будет следить за вашей печенью. Вам не следует принимать метотрексат, если вы беременны.
Кортикостероиды
Эти препараты представляют собой тип стероидного гормона, который ваш организм вырабатывает естественным путем. Вы можете получить искусственный препарат под названием преднизон. Это может помочь облегчить боль и отек в определенных местах. Но ваш врач не применит его для всего вашего тела. И вы сможете делать прививки для воспаленных суставов всего несколько раз в год с интервалом в несколько месяцев.
Biologics
Если другие методы лечения не работают, ваш врач может попробовать лекарство, приготовленное из живых организмов. Эти биопрепараты помогают вашей иммунной системе блокировать белки, называемые цитокинами, ответственные за воспаление. Вы можете сделать себе укол биопрепарата дома.
Типы включают:
Ингибиторы TNF. TNF означает фактор некроза опухоли. Эти препараты могут лечить воспаление суставов, кишечника, глаз и позвоночника. Они могут замедлить рост вашего заболевания.Каждое лекарство действует по-своему. Если один не поможет, ваш врач может переключить вас на другого.
Эти пять ингибиторов TNF одобрены FDA для лечения AS:
Продолжение
Ингибиторы интерлейкина. Их также называют ингибиторами IL-17. Ваш врач может попросить вас попробовать их, если вы не реагируете на ингибиторы ФНО. Вы можете получить меньше побочных эффектов.
FDA одобрило два ингибитора IL-17 для AS. Это:
Биопрепараты повышают ваши шансы на такие инфекции, как туберкулез (ТБ).Перед началом лечения вам понадобится тест на туберкулез. Другие побочные эффекты включают:
- Немного более высокий риск рака кожи
- Более высокий риск лимфомы у детей
- Более высокий риск воспалительного заболевания кишечника (ВЗК) или ухудшение симптомов, если оно у вас уже есть
Если вы не чувствуете лучше в течение 3 месяцев, ваш врач может прекратить или изменить ваше биологическое лечение.
Обезболивающие
Вы должны чувствовать себя лучше, когда лечите воспаление.Но поиск подходящего лекарства может занять некоторое время. Если вам все еще больно, спросите своих врачей, следует ли вам принимать что-то только от боли. Они могут сказать вам, могут ли помочь обезболивающие, отпускаемые без рецепта или по рецепту.
Future Treatments
Эксперты все еще пытаются найти новые лекарства, чтобы обратить вспять АС. Они также изучают роль ваших генов в возникновении СА. Это может привести к появлению новых лекарств. Когда-нибудь врачи смогут назначить вам лечение, адаптированное специально для вас.
Понимание анкилозирующего спондилита: лечение
ИСТОЧНИКИ:
Arthritis Foundation: «Аксиальный спондилоартрит, метотрексат: управление побочными эффектами, кортикостероиды», «РА и желудочно-кишечные проблемы», «Шесть способов лечения артрита и его воздействия» Беспокойство при артрите.»
Кливлендская клиника:« Кортикостероиды ».
Клиника Мэйо: «Анкилозирующий спондилит», «Ламинэктомия», «Замена тазобедренного сустава».
Американская ассоциация спондилита: «Лекарства для лечения анкилозирующего спондилита и связанных с ним заболеваний», «Влияние диеты на симптомы спондилита», «Дополнительные методы лечения».
Анкилозирующий спондилит: «НПВП, нестероидные противовоспалительные препараты», «Воспаление кишечника и анкилозирующий спондилит» и «Спинальная хирургия».
Национальный центр биотехнологической информации: «Нестероидные противовоспалительные препараты вряд ли могут ингибировать радиографическое прогрессирование анкилозирующего спондилита: систематический обзор», «Сравнительная эффективность режимов биологической терапии анкилозирующего спондилита», «Эффекты физиотерапии для ведение пациентов с анкилозирующим спондилитом в биологическую эру »,« [Домашние и групповые программы упражнений для пациентов с анкилозирующим спондилитом: систематический обзор] »,« Влияние массажа на боль, скованность и утомляемость, связанные с анкилозирующим спондилитом: Тематическое исследование »,« Влияние характеристик заболевания и лечения психологического статуса у пациентов с ревматоидным артритом и анкилозирующим спондилитом »,« Уровни витамина D у пациентов с анкилозирующим спондилитом: связано ли это с активностью заболевания? »
Против артрита: «Анкилозирующий спондилит.»
Med Shadow:« Что такое биопрепараты? »
NHS: «Лечение».
Национальное общество аксиального спондилоартрита: «Ваша диета».
Arthritis Research UK: «Сохранение активности при анкилозирующем спондилите».
Research Gate: «Роль физических упражнений в реабилитации больных анкилозирующим спондилитом».
Michigan Medicine: «Анкилозирующий спондилит».
Национальный фонд остеопороза: «Кальций и витамин D.»
Вашингтонский университет: «Анкилозирующий спондилит.»
Госпиталь позвоночника:« Анкилозирующий спондилит ».
Медицинский центр Университета Мэриленда: «Анкилозирующий спондилит».
Госпиталь специальной хирургии: «Анкилозирующий спондилит: обзор», «Часто задаваемые вопросы по замене тазобедренного и коленного суставов».
Анкилозирующий спондилит | UW Orthopaedics and Sports Medicine, Сиэтл
Основы анкилозирующего спондилита
Анкилозирующий спондилит поражает в первую очередь позвоночник или спину. У человека с анкилозирующим спондилитом суставы и связки, которые обычно позволяют позвоночнику двигаться, воспаляются и становятся жесткими.Кости позвоночника могут срастаться, в результате чего позвоночник становится жестким и негибким. Другие суставы, такие как бедра, плечи, колени или лодыжки, также могут быть поражены.
Прогноз
Почти все люди с анкилозирующим спондилитом могут рассчитывать на нормальную и продуктивную жизнь. Несмотря на хронический характер болезни, лишь несколько человек с анкилозирующим спондилитом становятся инвалидами. Обезболивание и контроль воспаления могут уменьшить ежедневные проблемы, которые могут возникнуть при анкилозирующем спондилите.Наблюдая за осанкой и положением тела и ежедневно выполняя упражнения, человек может контролировать многие последствия болезни.
Анкилозирующий спондилит редко приводит к калекам, и у большинства людей симптомы поддаются лечению. Имейте в виду, что каждый человек с анкилозирующим спондилитом по-разному реагирует на лечение; то, что работает для другого человека, может не работать для вас. Будьте терпеливы и активно участвуйте в лечении. Несмотря на то, что в настоящее время лекарство не известно, вы можете многое сделать самостоятельно, чтобы контролировать свои симптомы.
Летальность
Анкилозирующий спондилит не является смертельным заболеванием.
Фертильность и беременность
Беременность у женщин с анкилозирующим спондилитом обычно не вызывает каких-либо особых проблем для матери или ребенка. Однако некоторые лекарства могут быть вредными для будущего ребенка. Если вы беременны или планируете забеременеть, вам необходимо обсудить с врачом прием лекарств.
Заболеваемость
Симптомы анкилозирующего спондилита чаще всего проявляются у молодых мужчин в возрасте от 16 до 35 лет.Это реже встречается у женщин, симптомы которых часто более легкие и их труднее диагностировать.
Около пяти процентов случаев анкилозирующего спондилита начинается в детстве; мальчики чаще болеют этим, чем девочки. Когда у детей развивается анкилозирующий спондилит, он обычно начинается в бедрах, коленях, пятках или больших пальцах ног, а затем может прогрессировать и поражать позвоночник.
Ген присутствует у восьми процентов здоровых белых американцев и у двух-трех процентов здоровых афроамериканцев.Около 300 000 американцев (менее одного процента взрослого населения) страдают анкилозирующим спондилитом. Заболевание в три раза чаще встречается у белых, чем у афроамериканцев.
Приобретение
Наследственность, по-видимому, играет роль в определении того, кто болеет анкилозирующим спондилитом: примерно у каждого пятого человека, страдающего анкилозирующим спондилитом, есть родственник с таким же заболеванием. Генетический «маркер» под названием HLA-B27 присутствует у большинства людей с AS. Однако у большинства людей (около 80%) с положительным результатом теста на этот маркер никогда не развивается болезнь.Что «запускает» заболевание у тех пациентов, которые могут быть к нему восприимчивы (т.е. у пациентов с положительным результатом теста на HLA-B27), не совсем понятно.
кредитов
Некоторые из этих материалов также могут быть доступны в брошюре Arthritis Foundation. Обратитесь в службу поддержки отделения в Вашингтоне / Аляске: (800) 542-0295. Если вы звоните из-за пределов WA и AK, позвоните на национальную горячую линию: (800) 283-7800.
Адаптировано из брошюры, первоначально подготовленной для Фонда артрита Фрэнком К.Арнетт, доктор медицины, профессор внутренней медицины, Медицинская школа Техасского университета в Хьюстоне. Этот материал защищен авторским правом.
Анатомия
Анкилозирующий спондилит — системное заболевание, то есть у некоторых людей оно может поражать весь организм. Это может вызвать жар, потерю аппетита и усталость, а также может повредить другие органы, помимо суставов, такие как легкие, сердце и глаза. Однако чаще всего задействуется только поясница.
Глаз — наиболее частый орган, поражаемый анкилозирующим спондилитом.Воспаление глаз (ирит) время от времени возникает у четверти людей с анкилозирующим спондилитом. Ирит приводит к появлению красных болезненных глаз, что также приводит к светобоязни, усилению боли при взгляде на яркий свет. Это потенциально серьезное состояние, требующее медицинской помощи офтальмолога. К счастью, он редко вызывает слепоту, но может повлиять на зрение, пока присутствует воспаление.
Реже анкилозирующий спондилит может быть связан с чешуйчатым заболеванием кожи, называемым псориазом.В редких случаях, как правило, когда анкилозирующий спондилит присутствует в течение многих лет, анкилозирующий спондилит может вызвать проблемы с сердцем или легкими. Это может повлиять на большой сосуд, называемый аортой, который перемещает кровь из сердца в тело. Анкилозирующий спондилит может вызвать воспаление в месте соединения сердца и аорты, что может привести к расширению аорты.
Симптомы, подобные тем, которые наблюдаются при анкилозирующем спондилите, также могут возникать вместе с такими состояниями, как псориаз, воспалительное заболевание кишечника или синдром Рейтера.Считается, что воспаление кишечника каким-то образом связано с развитием анкилозирующего спондилита, и это причина того, что люди с воспалительным заболеванием кишечника, то есть болезнью Крона или язвенным колитом, подвергаются повышенному риску заболевания.
Симптомы
Воспаление при анкилозирующем спондилите обычно начинается вокруг крестцово-подвздошных суставов, областей, где нижняя часть позвоночника соединяется с тазом. Боль, связанная с анкилозирующим спондилитом, усиливается в периоды покоя или бездействия.Люди с анкилозирующим спондилитом часто просыпаются посреди ночи от боли в спине. Обычно симптомы уменьшаются при движении и упражнениях.
Прогресс
С течением времени боль и скованность могут прогрессировать в верхний отдел позвоночника и даже в грудь и шею. В конечном итоге воспаление может привести к слиянию или срастанию крестцово-подвздошных и позвоночных костей. Когда это происходит, нормальная гибкость позвоночника, включая шею, утрачивается, и весь позвоночник становится жестким.Точно так же кости в груди могут срастаться, что приводит к потере нормального расширения грудной клетки при дыхании.
Бедра, плечи, колени или лодыжки также могут воспаляться и болеть и со временем терять подвижность. если эти суставы повреждены до такой степени, что повседневная деятельность становится скомпрометированной или очень болезненной, часто можно хирургическим путем реконструировать эти суставы с помощью тотального артропластики бедра, тотального артропластики коленного сустава или тотального артропластика плеча. Пятки могут быть затронуты, из-за чего будет неудобно стоять или ходить по твердой поверхности.
Диагностика
Врачи обычно ставят диагноз анкилозирующего спондилита на основании симптомов (боль, скованность) и рентгеновских снимков, показывающих воспаление крестцово-подвздошных суставов в задней части таза.
Диагностические тесты
Если ваши симптомы или рентгеновские лучи предполагают анкилозирующий спондилит, но диагноз не определен, ваш врач может провести анализ крови, чтобы проверить вас на ген HLA-B27. Около 90 процентов людей с диагнозом анкилозирующий спондилит действительно имеют положительный результат теста на этот ген.
Лечение
Лечение анкилозирующего спондилита должно быть направлено на уменьшение боли и скованности, предотвращение деформаций и помощь в поддержании нормальной активности.
В основы лечения входят:
- Образование
- Внимание к осанке
- Упражнение
- Лекарства
Если эти подходы не обеспечивают адекватного облегчения и если позвоночник, бедра, колени или плечи становятся поврежденными или болезненными, существует ряд реконструктивных хирургических процедур, в том числе хирургия позвоночника, тотальная артропластика тазобедренного сустава, тотальная артропластика коленного сустава или полное плечевое сочленение. артропластика.
Бригада здравоохранения
Вам следует выбрать врача, имеющего опыт лечения артритов. Ваш врач будет работать с вами, чтобы решить, когда вам понадобится помощь других специалистов в области здравоохранения, таких как физиотерапевты или эрготерапевты.
Эффективное лечение анкилозирующего спондилита зависит от партнерства между вами и поставщиками медицинских услуг.
Физкультура и терапия
Регулярные упражнения — важная часть общего лечения анкилозирующего спондилита.Ваш физиотерапевт, имеющий опыт лечения артрита, может разработать программу упражнений в соответствии с вашими потребностями. Упражнения, укрепляющие спину и шею, помогут сохранить или улучшить вашу осанку. Упражнения на глубокое дыхание и аэробные упражнения помогут сохранить гибкость грудной клетки и груди. Плавание — отличный способ тренировки, так как оно способствует гибкости позвоночника; движение шейных, плечевых и тазобедренных суставов; и глубокое дыхание.
Если вы иногда чувствуете себя слишком скованным и болезненным для физических упражнений, попробуйте принять горячую ванну или душ, чтобы расслабиться.Начинайте упражнения медленно и планируйте выполнять их, когда вы меньше всего устали или испытываете меньше всего боли.
Допускает ли ваше общее состояние здоровья режим физических упражнений, будет хорошей темой для обсуждения с терапевтом, семейным врачом или ревматологом. Начало фитнес-программы у кого-то, кто никогда раньше в ней не участвовал, безусловно, следует проводить под руководством врача или физиотерапевта.
Считается, что физиотерапия не предотвращает прогрессирование АС, но у некоторых пациентов она может минимизировать симптомы.
Осанка
Сделайте все возможное, чтобы позвоночник оставался прямым. Спите на жестком матрасе. Попробуйте спать на животе без подушки под головой. Вы также можете попробовать спать на спине с тонкой подушкой или подушкой, поддерживающей впадину шеи. Держите ноги прямо, а не спите, свернувшись клубочком. Если вам трудно заснуть в этих позах, поговорите с физиотерапевтом о других возможных вариантах.
При ходьбе или сидении держите позвоночник как можно прямее, расправьте плечи и поднимите голову.Проверить правильную осанку можно, стоя спиной к стене; пятки, ягодицы, плечи и голова должны одновременно касаться стены. Убедитесь, что стулья и рабочие поверхности сконструированы таким образом, чтобы вы не опускались и не сутулились.
Корсеты и подтяжки в целом мало полезны при лечении анкилозирующего спондилита. Вам будет гораздо лучше поддерживать хорошую осанку, правильно тренируясь.
Лекарства
Лекарства обычно являются важной и постоянной частью лечения.Хотя лекарства не излечивают анкилозирующий спондилит, они действительно снимают боль и скованность, позволяя выполнять упражнения, сохранять хорошую осанку и продолжать нормальную деятельность.
При лечении анкилозирующего спондилита используются несколько видов лекарств. Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление и снимают боль. Типичные НПВП включают индометацин, пироксикам или напроксин. Побочные эффекты НПВП включают расстройство желудка, отек ног и, в редких случаях, язвы или кровотечение из желудка. Новые НПВП, известные как ингибиторы ЦОГ-2 (рофекоксиб, целекоксиб), могут снимать воспаление и боль с меньшим количеством побочных эффектов.Было обнаружено, что аспирин малоэффективен при лечении анкилозирующего спондилита. Для снятия воспаления в дополнение к боли обычно требуются более высокие дозы НПВП.
Было показано, что лекарство под названием сульфасалазин уменьшает воспаление и симптомы анкилозирующего спондилита, но неизвестно, может ли сульфасалазин замедлить или остановить прогрессирование заболевания. Некоторые из новых лекарств, которые влияют на воспалительное вещество, называемое TNF, исследуются как возможные агенты, которые могут повлиять на течение болезни.
Какие бы лекарства ни прописал вам врач, обязательно принимайте их в соответствии с указаниями, даже если вам кажется, что вы чувствуете себя хорошо. Кроме того, поговорите со своим врачом о возможных побочных эффектах и о том, что делать, если они возникнут. Если ваши симптомы ухудшатся, позвоните своему врачу.
Хирургия
Хирургическое вмешательство — редкая мера, применяемая при лечении анкилозирующего спондилита. Операция по замене суставов позволяет многим людям восстановить работу суставов, пораженных анкилозирующим спондилитом и другими формами артрита.Замена бедра, колена и плеча может быть успешной при анкилозирующем спондилите. В редких случаях операция может быть сделана для выпрямления позвоночника, но требует значительного опыта и должна выполняться только теми, кто имеет опыт в этой области.
Стратегии выживания
Люди, у которых развивается хроническое заболевание, такое как анкилозирующий спондилит, со временем учатся справляться с эмоциональными взлетами и падениями.
Чтобы научиться справляться с анкилозирующим спондилитом, часто требуется принятие изменений.Возможно, вам придется изменить свои отношения, рабочие привычки и занятия в свободное время. Возможно, вам придется столкнуться с изменениями своей внешности. Все эти возможные изменения могут вызвать у вас грусть, стресс, депрессию или гнев. Иногда полезно поговорить об этих чувствах с членом семьи, близким другом, консультантом или кем-то еще, кто болен анкилозирующим спондилитом.
Обращение за помощью
Бывают случаи, когда вы и ваша семья сталкиваетесь с проблемами, вызванными вашей болезнью, которые вы не знаете, как решить.Возможно, вы захотите поговорить с консультантом, который имеет опыт работы с людьми, страдающими артритом. В таком случае ваш врач, вероятно, может порекомендовать его. Это также может помочь познакомиться с другими семьями, которые живут и борются с анкилозирующим спондилитом.
Есть несколько организаций, занимающихся обучением и поддержкой людей с анкилозирующим спондилитом. Одна из них — Американская ассоциация спондилитов. Кроме того, чтобы найти ревматолога (врачей, специализирующихся на лечении спондилита) или узнать, что нового в понимании или лечении анкилозирующего спондилита, обратитесь в Американский колледж ревматологии.
Работа
Большинство людей с анкилозирующим спондилитом могут продолжать продуктивный и активный рабочий график. Независимо от того, работаете ли вы дома или вне его, следующие советы могут помочь. Возможно, будет полезно обсудить вашу работу с ревматологом.
Если ваша текущая работа связана с длительной сутулостью или чрезмерной нагрузкой на спину, вы можете обратиться за консультацией в агентство профессиональной реабилитации в вашем штате. Агентство также может помочь вам, если ваш опыт, образование или подготовка затрудняют вам смену работы.
Семья и друзья
Большинство форм артрита не ограничивают способность наслаждаться романтическими и сексуальными отношениями. Однако время от времени такие проблемы, как боль и ограниченное движение, особенно в тазобедренном суставе, могут мешать сексуальному наслаждению. Возможно, все, что потребуется, — это дополнительное планирование.
Один из важнейших аспектов хороших сексуальных отношений — хорошее общение. Если вы и ваш партнер можете спокойно обсудить потребности друг друга, вы, вероятно, сможете преодолеть практически любую трудность.
Вспомогательные приспособления
Если некоторые из ваших суставов срослись или у вас уже есть ограниченная подвижность суставов, вам может быть полезно использовать адаптивное оборудование или вспомогательные средства самопомощи. Например, рожок для обуви или носок с длинной ручкой могут помочь, если ваша спина или бедра плохо сгибаются.
Во время вождения всегда пристегивайтесь ремнем безопасности с плечевыми ремнями и регулируйте подголовник в автомобиле, чтобы он поддерживал вашу шею. Если жесткая шея или спина затрудняют движение задним ходом на парковочное место, попробуйте оснастить автомобиль очень широкими зеркалами.
Поскольку вы легко можете повредить шею и позвоночник, избегайте действий, которые могут привести к падению или внезапному удару. Поговорите со своим врачом или эрготерапевтом о способах избежать травм и способах улучшить свою способность функционировать.
Лечение анкилозирующего спондилита
Анкилозирующий спондилит — хроническое заболевание, которое нельзя вылечить, но можно лечить. Упражнения, изменение распорядка дня и прием лекарств могут уменьшить боль и риск будущих осложнений.
Большинство врачей используют подход «лечить по назначению», лечя симптомы пациента с конкретной целью. Например, врач может установить цель:
- Уровень CRP ниже 10, что указывает на слабое воспаление или его отсутствие.
- Оценка BASDAI 4 или ниже. BASDAI расшифровывается как «Индекс активности анкилозирующего спондилита в ванне» и представляет собой опрос из 6 вопросов, который заполняют пациенты. Оценка 4 или ниже указывает на то, что анкилозирующий спондилит имеет умеренную или неактивную активность.
См. Развитие и прогрессирование анкилозирующего спондилита
В отличие от людей с другими формами артрита, люди с анкилозирующим спондилитом иногда сообщают, что их симптомы уменьшаются или даже исчезают с возрастом. Хотя молодые люди могут надеяться на это изменение, этого не происходит во всех или даже в большинстве случаев, поэтому врачи рекомендуют всем пациентам следовать плану лечения.
См. 5 необычных симптомов анкилозирующего спондилита
объявление
Упражнение
Пациентам с анкилозирующим спондилитом может быть трудно выполнять упражнения, когда они испытывают боль и меняют осанку; однако упражнения необходимы для уменьшения боли.
См. Упражнения при артрите
Почему? Боль при анкилозирующем спондилите обычно возникает из-за негибких суставов, находящихся под напряжением. Физическая активность и легкая растяжка помогут человеку сохранить осанку, диапазон движений и здоровый вес, гарантируя, что суставы останутся гибкими и не будут подвергаться ненужной нагрузке.
Узнайте, как тренироваться при артрите
Людям с анкилозирующим спондилитом рекомендуется тренироваться независимо от того, активен ли у них анкилозирующий спондилит или нет.Часто рекомендуются медленные упражнения или упражнения без нагрузки, в том числе:
- Тай Чи
- Йога
- Плавание
- Терапия в бассейне, также известная как водная терапия
- Силовые тренировки
- Пилатес
- Езда на велосипеде или стационарном велосипеде
См. Тайцзи и йогу при артрите
Людям, которым недавно поставили диагноз анкилозирующий спондилит и которые уже занимаются высокоэффективными упражнениями, такими как бег, рекомендуется поговорить со своим врачом о возможном переходе на упражнения с более низким уровнем воздействия, такие как пилатес или плавание.
См. Специалистов по лечению артрита
Регулярные упражнения действительно могут помочь. Одно исследование показало, что у людей с анкилозирующим спондилитом, которые занимались водными упражнениями 5 раз в неделю в течение 4 недель, улучшился диапазон движений позвоночника, снизилась активность болезни, уменьшилась инвалидность, уменьшилась боль и улучшилось качество жизни. 1
Физиотерапия
Физиотерапевт может продемонстрировать, как сохранить хорошую осанку, добиться гибкости с помощью растяжки и поддержать позвоночник с помощью укрепляющих упражнений.Они также могут обучать пациентов упражнениям на глубокое дыхание для увеличения объема легких.
См. Физиотерапию и упражнения при анкилозирующем спондилите
Анкилозирующий спондилит длится всю жизнь, и постоянно посещать сеансы физиотерапии нереально. Вместо этого физиотерапия полезна людям, которым недавно поставили диагноз, и людям, у которых появляются новые симптомы или изменения суставов.
В этой статье:
Изменение привычек
Внесение определенных изменений в повседневную деятельность может существенно повлиять на то, насколько серьезно анкилозирующий спондилит влияет на жизнь пациента.Например, людям рекомендуется:
- Бросить курить, что связано с легочными и сердечными заболеваниями.
- Соблюдайте здоровую противовоспалительную диету.
- Избегайте поднимать тяжелые предметы, которые напрягают спину или другие пораженные суставы.
- Внесите изменения в рабочую среду. Люди, которые обычно проводят много времени за столом, могут захотеть получить стол с регулируемой высотой, который позволяет пользователям стоять или сидеть. Часто меняйте позу и делайте регулярные перерывы. Людям, занимающимся ручным трудом, возможно, придется ограничить рабочее время или сменить работу.
- Используйте специальные поддерживающие устройства, такие как подушки для поддержки поясницы, скобы для спины, поддерживающие матрасы и кресла с невесомостью.
См. Противовоспалительную диету при артрите
объявление
Пациенты могут поговорить со своими поставщиками медицинских услуг, чтобы обсудить действия, которые можно изменить, и определить полезные средства поддержки.
См. Другие специалисты по лечению артрита
Пациенты могут добиться больших успехов с помощью упражнений, физиотерапии, изменения повседневных привычек и использования вспомогательных устройств.Но некоторые пациенты также должны принимать лекарства для контроля симптомов.
См. Обезболивающие для снятия боли при артрите
Список литературы
- 1.Dundar U, Solak O, Toktas H, et al. Влияние водных упражнений на анкилозирующий спондилит: рандомизированное контролируемое исследование. Rheumatol Int. 2014; 34 (11): 1505-11.
Артрит, боль в спине, симптомы, лечение
Обзор
Что такое анкилозирующий спондилит (АС)?
Анкилозирующий спондилит (произносится как лодыжка-о-синг-спон-укроп-глаз-ткань) — это форма артрита, которая вызывает хроническое (долгосрочное) воспаление позвоночника.Анкилозирующий спондилит (АС) воспаляет крестцово-подвздошные суставы, расположенные между основанием позвоночника и тазом. Это воспаление, называемое сакроилеитом, является одним из первых признаков АС. Воспаление часто распространяется на суставы между позвонками, кости, составляющие позвоночник. Это состояние известно как спондилит.
Некоторые люди с СА испытывают сильную постоянную боль и скованность в спине и бедрах. У других есть более легкие симптомы, которые приходят и уходят. Со временем новые костные образования могут сплавлять части позвонков вместе, делая позвоночник жестким.Это состояние называется анкилозом.
Насколько распространен анкилозирующий спондилит (АС)?
Анкилозирующий спондилит относится к группе болезней, известных как спондилоартропатии. От трех до 13 из 1000 американцев страдают одним из этих заболеваний.
У кого может быть анкилозирующий спондилит (АС)?
Любой человек может заразиться АС, хотя он чаще поражает мужчин, чем женщин. Симптомы обычно появляются у людей в возрасте от 17 до 45 лет. Анкилозирующий спондилит имеет генетическую связь и может передаваться в семьях.
Симптомы и причины
Что вызывает анкилозирующий спондилит (АС)?
Около 95% людей с АС имеют разновидность гена человеческого лейкоцитарного антигена-B (HLA-B). Этот измененный или мутировавший ген производит белок под названием HLA-B27, который увеличивает риск заболевания.Однако большинство людей с мутировавшим геном HLA-B не заболевают АС. Фактически, 80% детей, унаследовавших мутировавший ген от родителей с AS, не заболевают этой болезнью. С этим заболеванием связано более 60 генов.
Наличие одного из этих условий также может увеличить ваш риск:
Каковы симптомы анкилозирующего спондилита (АС)?
Симптомы обычно появляются в возрасте от 17 до 45 лет, но могут развиваться у детей младшего возраста или пожилых людей. Некоторые люди испытывают постоянную боль, а другие испытывают более легкие симптомы.Симптомы могут периодически обостряться (ухудшаться) и улучшаться (переходить в ремиссию). Если у вас анкилозирующий спондилит, вы можете испытать:
Диагностика и тесты
Как диагностируется анкилозирующий спондилит (АС)?
Не существует теста, который бы однозначно диагностировал анкилозирующий спондилит.После изучения ваших симптомов и семейного анамнеза ваш лечащий врач проведет физический осмотр. Ваш поставщик медицинских услуг может заказать один или несколько из этих тестов, чтобы помочь в постановке диагноза:
- Сканирование изображений: Сканирование с помощью магнитно-резонансной томографии (МРТ) позволяет обнаружить проблемы с позвоночником раньше, чем при традиционном рентгеновском исследовании. Тем не менее, ваш врач может заказать рентген позвоночника, чтобы проверить наличие артрита или исключить другие проблемы.
- Анализы крови: Анализы крови позволяют проверить наличие гена HLA-B27.Около 8% людей европейского происхождения имеют этот ген, но только у четверти из них развивается анкилозирующий спондилит.
Ведение и лечение
Каковы осложнения анкилозирующего спондилита (АС)?
Анкилозирующий спондилит может поражать не только позвоночник. Заболевание может вызывать воспаление суставов в тазу, плечах, бедрах и коленях, а также между позвоночником и ребрами.Люди с АС более склонны к переломам позвоночника (сломанным позвонкам). Другие осложнения включают:
- Сросшиеся позвонки (анкилоз).
- Кифоз (искривление позвоночника вперед).
- Остеопороз.
- Болезненное воспаление глаз (ирит или увеит) и светобоязнь.
- Болезни сердца, включая аортит, аритмию и кардиомиопатию.
- Боль в груди, нарушающая дыхание.
- Воспаление челюсти.
- Синдром конского хвоста (рубцевание нервов и воспаление).
Как лечится или лечится анкилозирующий спондилит (АС)?
Анкилозирующий спондилит — это пожизненное заболевание. Хотя лечения нет, лечение может предотвратить долгосрочные осложнения, уменьшить повреждение суставов и облегчить боль. Лечебные процедуры включают:
- Упражнение: Регулярная физическая активность может замедлить или остановить прогрессирование заболевания. Многие люди испытывают еще большую боль в бездействии. Кажется, что движение уменьшает боль. Ваш лечащий врач может порекомендовать безопасные упражнения.
- Нестероидные противовоспалительные препараты (НПВП): НПВП, включая ибупрофен (Адвил®) и напроксен (Алев®), облегчают боль и воспаление.
- Противоревматические препараты, модифицирующие заболевание (DMARD): Такие лекарства, как сульфасалазин, уменьшают боль и отек суставов. Лекарства также лечат поражения, вызванные воспалительным заболеванием кишечника. Новые DMARD, называемые биологическими препаратами, помогают контролировать воспаление, изменяя иммунную систему. Биопрепараты включают фактор некроза опухоли (TNF) и ингибиторы интерлейкина (IL-17).
- Кортикостероиды: Инъекционные кортикостероиды временно облегчают боль и воспаление в суставах.
- Операция: Небольшому количеству людей с анкилозирующим спондилитом может потребоваться операция. Операция по замене суставов имплантацией искусственного сустава. Кифопластика исправляет искривленный позвоночник.
Какие еще шаги я могу предпринять для лечения или лечения анкилозирующего спондилита (АС)?
В дополнение к стандартным методам лечения АС эти шаги также могут помочь облегчить воспаление и боль:
- Придерживайтесь полноценной диеты: Жареные продукты, мясные полуфабрикаты и продукты с высоким содержанием жира и сахара могут иметь воспалительный эффект.Противовоспалительные диеты, такие как средиземноморская диета, могут помочь в борьбе с воспалением.
- Поддерживайте здоровый вес: Ожирение и лишний вес оказывают давление на суставы и кости.
- Ограничьте употребление алкоголя: Чрезмерное употребление алкоголя может ослабить кости и повысить риск остеопороза.
- Бросьте курить: Употребление табака ускоряет повреждение позвоночника и усиливает боль. Ваш поставщик медицинских услуг может помочь вам бросить курить.
Профилактика
Как предотвратить анкилозирующий спондилит (АС)?
Поскольку причина анкилозирующего спондилита неизвестна, невозможно предотвратить его.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с анкилозирующим спондилитом (АС)?
Симптомы анкилозирующего спондилита могут постепенно ухудшаться с возрастом. Это состояние редко приводит к потере трудоспособности или опасно для жизни. Тем не менее такие симптомы, как боль в суставах, могут мешать вам заниматься любимым делом.Раннее вмешательство может облегчить воспаление и боль. Может помочь сочетание физической активности и приема лекарств.
Жить с
Когда мне позвонить врачу?
Вам следует позвонить своему врачу, если у вас есть AS и опыт работы:
- Боль в груди.
- Затрудненное дыхание.
- Проблемы со зрением.
- Сильная боль в спине или другая боль в суставах.
- Жесткость позвоночника.
- Необъяснимая потеря веса.
Какие вопросы я должен задать своему врачу?
Если у вас анкилозирующий спондилит, обратитесь к своему врачу:
- Почему я заболел анкилозирующим спондилитом?
- Как лучше всего лечить анкилозирующий спондилит?
- Каковы риски лечения и побочные эффекты?
- Какие изменения в образе жизни я должен сделать, чтобы справиться с этим заболеванием?
- Подвержена ли моя семья риску развития анкилозирующего спондилита? Если да, должны ли мы сдавать генетические тесты?
- Могу ли я получить другие виды артрита или проблемы со спиной?
- Какой вид постоянного ухода мне нужен?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Анкилозирующий спондилит — это форма артрита, которая чаще всего поражает позвоночник.

 Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку.
Болезнь также развивается постепенно. В зависимости от пораженного сустава боли возникают в ягодицах, бедре, тазобедренном суставе, отдают в пах и колено, или плече, предплечье с иррадиацией болей в руку.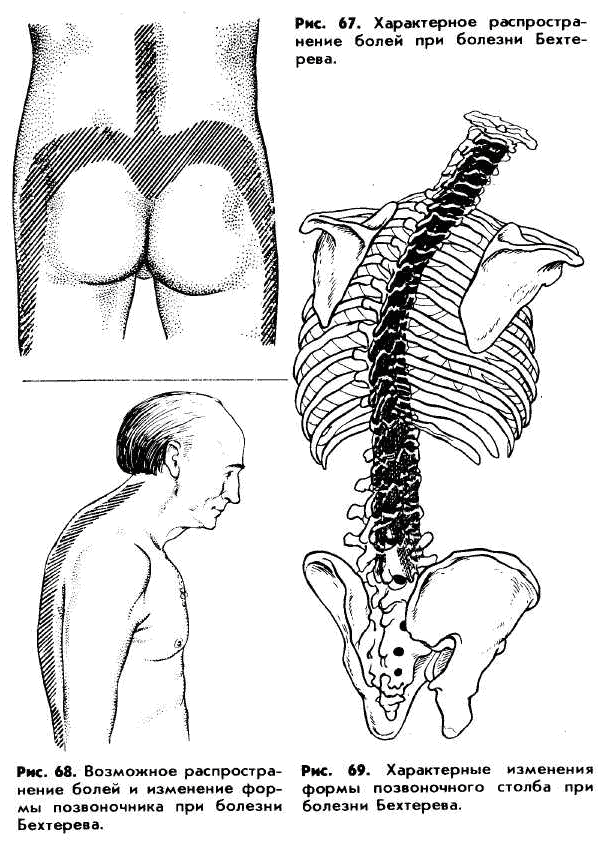
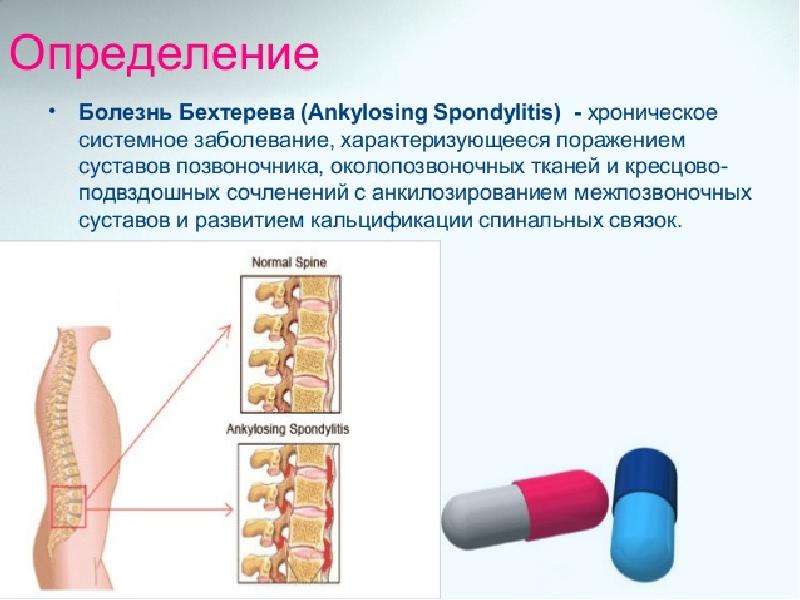
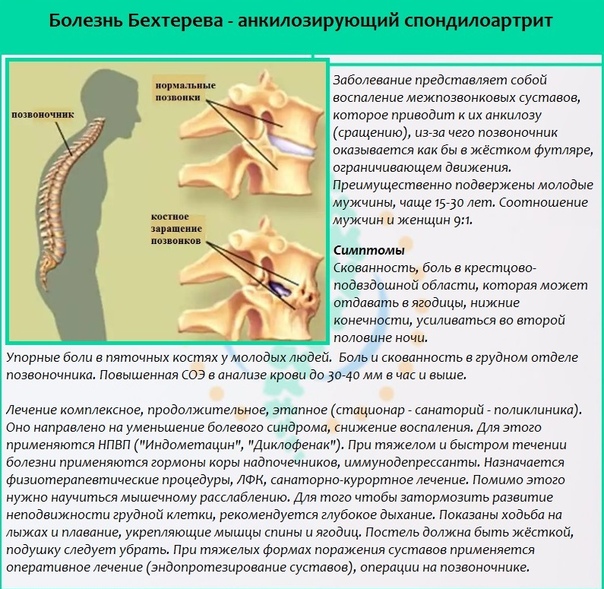 НПВС необходимо назначать с осторожностью при заболеваниях желудочно-кишечного тракта, почек, печени, а также лицам с повышенным риском сердечно-сосудистых осложнений.
НПВС необходимо назначать с осторожностью при заболеваниях желудочно-кишечного тракта, почек, печени, а также лицам с повышенным риском сердечно-сосудистых осложнений.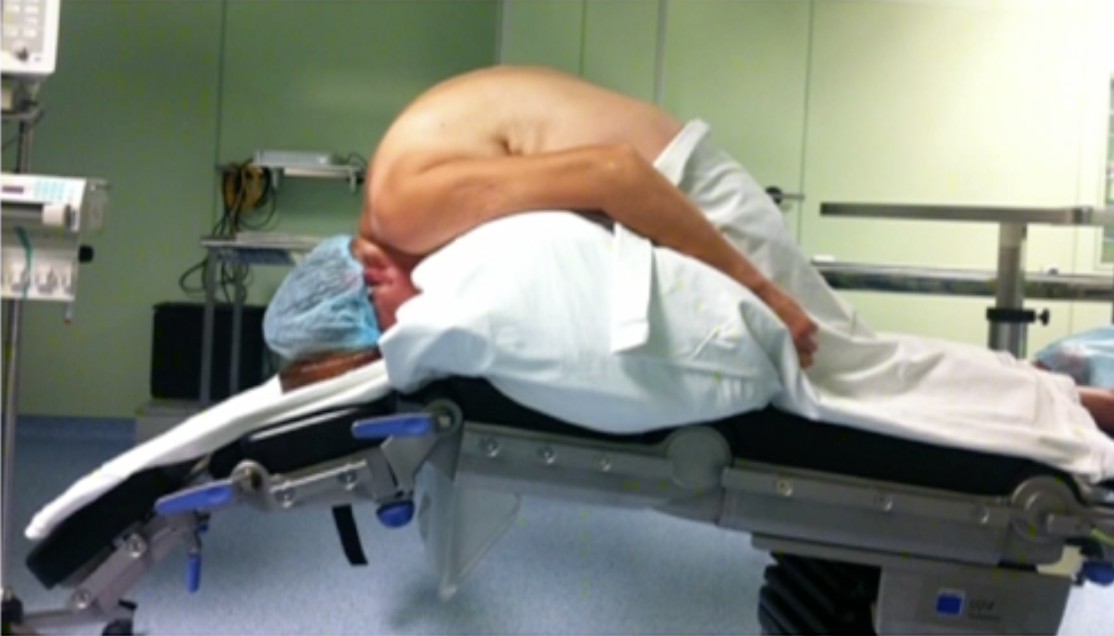

 Как мне лучше всего управлять ими вместе?
Как мне лучше всего управлять ими вместе?