Оценка по шкале Апгар позволяет определить риск развития эпилепсии
По шкале Апгар, используемой для оценки состояния новорожденных, можно определить риск развития детского церебрального паралича или эпилепсии у детей в первые годы жизни — к такому выводу пришли ученые Каролинского университета (Karolinska Institutet), Сольна, Швеция. Они заметили, что чем ниже показатели по данной шкале, тем выше риск возникновения различных патологий. Результаты работы опубликованы в «BMJ».
Шкала Апгар — балльная система, по которой оценивают жизненно важные показатели новорожденного на 1-й, 5-й и 10-й минуте после рождения. Диапазон результатов от 0 до 10 баллов, где 10 баллов — оценка здорового ребенка. Известно, что низкие показатели по шкале Апгар (0–6 баллов) на 1-й и 5-й минутах жизни ассоциированы с повышенным риском развития детского церебрального паралича и эпилепсии, как и крайне низкие показатели (0–3 балла) на 10-й минуте. Однако ни в одном из предыдущих исследований ученые не доказали наличие прямой взаимосвязи между данными показателями. Не определили они также, влияют ли небольшие изменения в оценке новорожденных на риск возникновения неврологических нарушений.
Не определили они также, влияют ли небольшие изменения в оценке новорожденных на риск возникновения неврологических нарушений.
Для изучения данных вопросов исследователи из Швеции проанализировали информацию о родах более чем 1,2 млн детей без пороков развития, родившихся в срок в период 1999–2012 гг. Ученые рассчитали риск развития детского церебрального паралича и эпилепсии на каждый уровень шкалы Апгар, определенными на 5-й и 10-й минутах жизни. Они отметили, что детский церебральный паралич диагностирован у 1221 (0,1%) ребенка, и риск данной патологии повышался при снижении показателей по шкале Апгар на 5-й минуте. Так, по сравнению с детьми, которые получили 10 баллов, у детей с девятью баллами риск развития детского церебрального паралича был в 2 раза выше, а у тех, кто получил 0 баллов — в 280 раз выше. При оценке показателей на 10-й минуте относительный риск был еще выше. Эпилепсию отмечали у 3975 (0,3%) детей, вероятность ее развития повышалась при снижении баллов на 5-й и 10-й минуте, но не так существенно, как для детского церебрального паралича.
Ученые обратили внимание, что даже небольшие изменения в баллах между 5-й и 10-й минутой влияют на риски развития патологий. Например, дети с показателями 7/8 баллов на 5-й минуте и 9/10 — на 10-й минуте имеют более высокий риск возникновения изучаемых заболеваний, чем те, у которых оба раза состояние оценивали в 9/10 баллов. К тому же риск эпилепсии повышался у детей, у которых показатели на 10-й минуте были хуже, чем на 5-й.
Комментируя полученные результаты, руководитель работы доктор Мартина Перссон (Martina Persson) отметила, что важно оценивать жизнеспособность новорожденных несколько раз — на 5-й и на 10-й минуте, даже если первый раз состояние оценено на максимальное количество баллов. К тому же специалисты должны больше внимания уделять детям, набравшим небольшое количество баллов по шкале Апгар, поскольку это может в значительной степени изменить их перспективы. Она подчеркнула, что следует помнить о том, что даже если относительный риск развития патологии высок, абсолютный риск возникновения (как детского церебрального паралича, так и эпилепсии) остается низким. Это означает, что у большинства детей с низкими баллами по шкале Апгар не развивается ни одна из этих патологий.
Это означает, что у большинства детей с низкими баллами по шкале Апгар не развивается ни одна из этих патологий.
Авторы исследования обратили внимание, что одним из главных преимуществ данной работы является большое количество участников, что способствует получению достоверных результатов. В то же время они заметили, что работа является обсервационной, так что невозможно сделать никаких выводов о наличии причинно-следственных связей и их направленности.
Юлия Котикович
Синдром отличницы, или «А сколько баллов по Апгар?» • Пчела
Что прячется за таинственными цифрами шкалы Апгар для оценки новорожденных? Насколько вот эти «8/9 по Апгар» влияют на малыша в дальнейшем? И надо ли волноваться молодой маме, услышав «неидеальную» оценку? Рассказывает врач-неонатолог.
Родильный зал. 11 утра. Таймер отсчитывает тринадцатую минуту жизни. Акушерка только что взвесила 3 килограмма чьего-то счастья. Подхожу к первомаме-Оле рассказать про состояние крохи.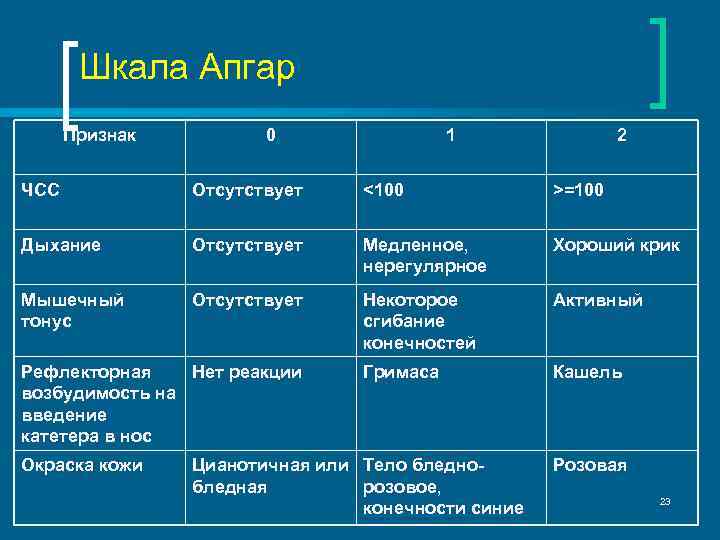 Набираю воздуха в грудь, но она меня тут же перебивает.
Набираю воздуха в грудь, но она меня тут же перебивает.
— Мама и мой акушер-гинеколог из женской консультации спрашивают, какую оценку по шкале Апгар вы поставили?
Одновременно с вопросом Оля протягивает руку в сторону тумбочки с телефоном.
— 8/8 баллов.
В ответ ее глаза начинают поблескивать, а в голосе возникает то ли агрессия, то ли обида: — А ПОЧЕМУ? ЗА ЧТО ВЫ СНЯЛИ ДВА БАЛЛА? С ним плохо? Он что, какой-то не такой?
Я мысленно закатываю глаза и вспоминаю мой разговор с американским коллегой-неонатологом. «В таких случаях я говорю — тысяча! Какое это имеет значение? Вам важно, какой цвет глаз будет иметь ребенок? Это примерно про то же». В вопросе «оценки по Апгар» коллега очень категоричен. Почему? Сначала нырнем в историю.
Как Вирджиния придумала «Апгар»Мы находимся в 50-х годах XX века. Новорожденный ребенок (а внутриутробный тем более) в то время не являлся для врачей полноценным пациентом, которому можно и нужно оказывать помощь в случае необходимости.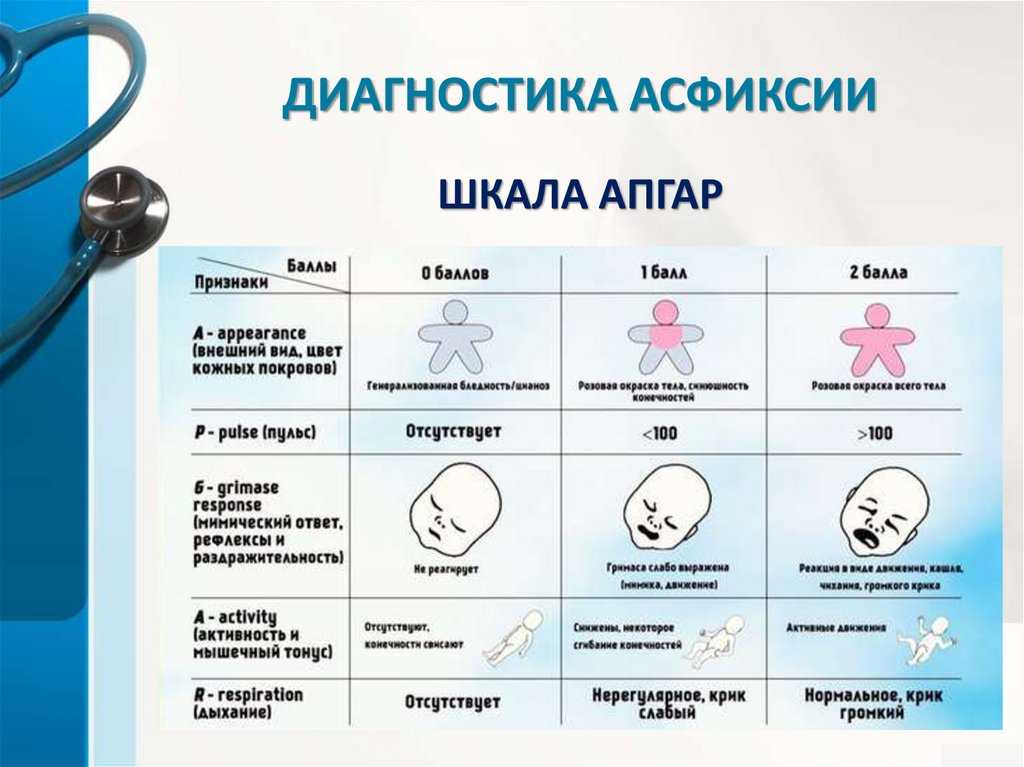 Женщина — в безусловном приоритете. Ребенок родился без признаков жизни? «Бог дал, Бог взял. Еще родишь».
Женщина — в безусловном приоритете. Ребенок родился без признаков жизни? «Бог дал, Бог взял. Еще родишь».
Вирджиния Апгар (Virginia Apgar) — первая женщина-профессор анестезиологии (США) была одной из тех, кто попытался понять состояние детей при рождении. Кому нужно оказывать помощь, кому — нет. Благодаря своей наблюдательности, клиническому опыту Вирджиния вместе с коллегами смогли подобрать пять наиболее подходящих признаков, характеризующих состояние только что родившегося ребенка, и время, когда их необходимо оценивать.
Вирджиния АпгарПоначалу Вирджиния предлагала оценивать состояние младенца только в 60 секунд жизни. Стоит отметить, что спустя 10 лет использования своей методики она также настаивала на этом времени. В те годы проводили большое исследование по связи оценки по шкале Апгар в разном возрасте с неврологическим развитием малышей. Авторы этого исследования настаивали абсолютно всех детей оценивать в конце пятой минуты. Так появились две оценки — в конце первой минуты и в конце пятой минуты жизни.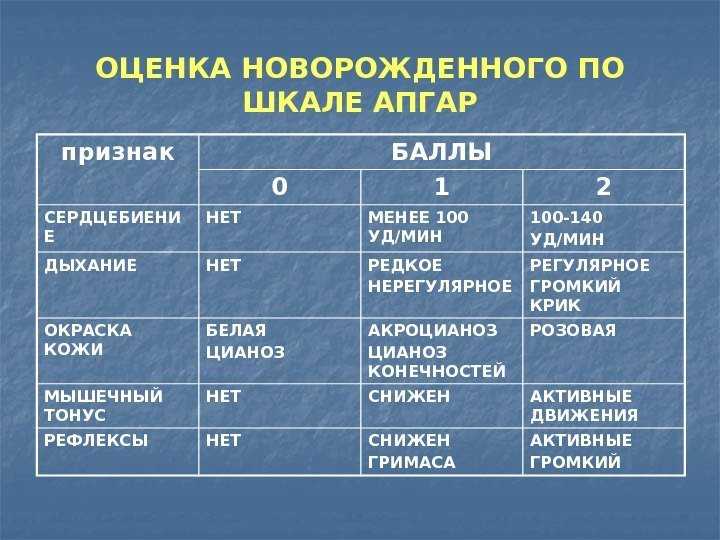 Постепенно методика стала общепринятой во всем мире.
Постепенно методика стала общепринятой во всем мире.
Какие же признаки предложила оценивать Вирджиния Апгар? Сердечно-сосудистая, дыхательная, нервная системы определяют, родился ли ребенок живым и можно ли ему помочь. Выбранные симптомы показывают работу этих систем органов.
Итак, в конце 1-й и 5-й минут жизни оценивают частоту сердечных сокращений, цвет кожи туловища, рук и ног; регулярность самостоятельного дыхания; выраженность мышечного тонуса; рефлекторную раздражимость в ответ на отсасывание слизи и/или тактильную стимуляцию по подошвам и вдоль спины. За другие врожденные рефлексы баллы не ставят.
Все эти симптомы связаны между собой, но каждый из них оценивается независимо. От выраженности каждого признака ему присваивают от 0 до 2 баллов. Затем все баллы складываются, и каждому малышу ставится две оценки (например, 7/8, 8/9 баллов). Когда необходима реанимационная помощь — вентиляция легких или непрямой массаж сердца, то ставится еще третья оценка (в конце 10-й минуты). Хотя в некоторых странах (например, в Швейцарии) принято всем ставить три оценки по шкале Апгар.
Хотя в некоторых странах (например, в Швейцарии) принято всем ставить три оценки по шкале Апгар.
В 1952 году Вирджиния впервые представила свою методику на одном из конгрессов. Позже к ней стали приезжать доктора из других городов и регионов, чтобы обучиться и перенять опыт. В 60-х годах коллега Вирджинии педиатр Джозеф Баттерфильд (Joseph Butterfield) рассказал ей об «изобретении» одного из его учеников-ординаторов. Тот подобрал такие слова, соответствующие симптомам, что их первые буквы образовали фамилию Вирджинии — APGAR. Этот забавный факт удивил доктора, но в дальнейшем Вирджиния Апгар сама стала использовать в обучении этот акроним.
Классическая шкала Апгар (Conventional Apgar Score, Apgar Score, APGAR Score, 1952)
| Название признака | Характеристика оцениваемого признака |
| Skin color (Appearance) — цвет кожных покровов | 2 балла = тело и конечности полностью розового цвета 1 балл = выраженный акроцианоз (цианоз, синий цвет ладоней и стоп, но туловище и лицо розового цвета) 0 баллов = центральный цианоз (синий цвет лица и туловища) или генерализованная бледность |
| HHeart rate (Pulse) — частота сердечных сокращений | 2 балла = более 100 в минуту 1 балл = менее 100 в минуту 0 баллов = сердцебиение отсутствует |
Reflex irritability (Grimace) — рефлекторная раздражимость (реакция на санацию верхних дыхательных путей, раздражение подошв). Оценка других рефлексов не проводится Оценка других рефлексов не проводится | 2 балла = кашель, чихание, плач 1 балл = гримаса 0 баллов = ответная реакция отсутствует |
| Muscle tone (Activity) — мышечный тонус | 2 балла = хороший мышечный тонус (флексорный, тонус со сгибанием конечностей), активные движения есть 1 балл = мышечный тонус и активные движения резко снижены 0 баллов = выраженная гипотония (атония, отсутствие мышечного тонуса) мышц, конечности свисают, движения отсутствуют |
| Respiratory effort (Respiration) — характер дыхания | 2 балла = регулярное самостоятельное дыхание, громкий крик 1 балл = нерегулярное самостоятельное дыхание, брадипноэ (сниженное количество вдохов по сравнению с нормой), гиповентиляция, крик слабый 0 баллов = апноэ (отсутствие дыхания) |
Общая сумма баллов по классической шкале Апгар — максимум 10 баллов.
Станет ли ребенок отличником при низкой оценке по Апгар?Вернемся в наши дни. Почему же я и мой коллега чувствуем раздражение при вопросе от мам?
Почему же я и мой коллега чувствуем раздражение при вопросе от мам?
Существует путаница между низкой оценкой по шкале Апгар и острой гипоксией (отсутствием кислорода, асфиксией). Когда не было дополнительных методов обследования, низкую оценку по шкале Апгар (менее 7 баллов) ассоциировали с острой гипоксией в родах и плохой акушерской помощью. Позже поняли, что во время беременности и родов на ребенка действует так много факторов, что акушерские вмешательства (или невмешательства) едва ли составляют треть от этого. Для подтверждения диагноза гипоксия (асфиксия) необходимо дополнительно брать кровь на анализ, проводить ультразвук головного мозга.
Шло время и сколько ни изучали связь «оценки по Апгар» с неврологическим развитием, проявлением врожденной инфекции, наличием генетических заболеваний, не получили ничего конкретного. Сложностей добавило развитие медицинской помощи детям с врожденными пороками развития и недоношенным.
Ребенок с синдромом Дауна может иметь 8/9 по Апгар, глубоко недоношенный ребенок может иметь 2/3 балла по Апгар. Если вы спросите меня, что лучше? Ничего из этого ни лучше, ни хуже, просто факт биографии. Смотрите динамику.
Если вы спросите меня, что лучше? Ничего из этого ни лучше, ни хуже, просто факт биографии. Смотрите динамику.
Общая сумма баллов по шкале Апгар говорит лишь о состоянии ребенка при рождении (первая оценка) и его ответ на реанимационную помощь (вторая оценка), если таковая потребовалась. Ни первая, ни вторая оценка практически не дает нам никакой информации о том, как ребенок будет себя чувствовать даже через 12 часов, не говоря о том, сколько языков он будет знать, станет ли отличником или просто хорошим человеком.
Неонатологи знают об этом давно. Последнее время некоторые родители тоже стали об этом догадываться. Однако годы постановки знака равенства между плохой помощью в родах, плохим здоровьем и «низкой оценкой по Апгар» настолько прочно засели в головах у родителей и детских докторов, что потребуется еще долгое время, чтобы пресечь горевание мам при вынесении вердикта «7/8 баллов по Апгар» (а то и еще ниже).
Пять бесконечных секунд я внимательно смотрю в наполнившиеся тревогой глаза Оли.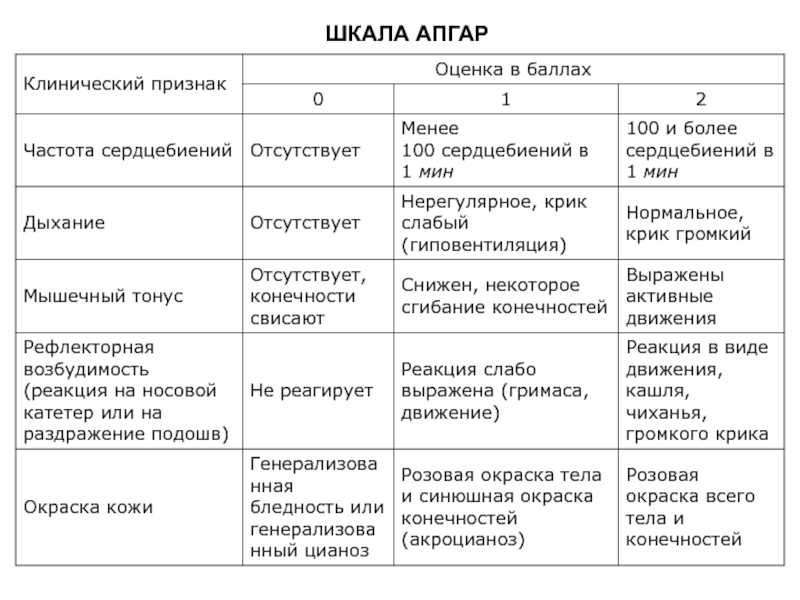 В голове мелькает мысль: «Сейчас надо найти слова, чтобы сгладить только что случившийся траур по идеальному состоянию младенца и образу матери-отличницы». А вслух говорю:
В голове мелькает мысль: «Сейчас надо найти слова, чтобы сгладить только что случившийся траур по идеальному состоянию младенца и образу матери-отличницы». А вслух говорю:
— Ваш ребенок здоров, адаптируется правильно. Задышал сам, порозовел, в реанимационной помощи не нуждался. А Апгар… Давайте посчитаем.
Что такое оценка по шкале Апгар?
Главная / Оценка по шкале Апгар
Созданная доктором Вирджинией Апгар в 1952 году шкала Апгар представляет собой простой метод быстрой оценки состояния здоровья новорожденного и основных показателей его жизнедеятельности (1). В настоящее время в больницах широко распространена система подсчета баллов.
Пять критериев оценки по шкале Апгар:
1. A – Внешний вид: это оценка цвета/тона кожи ребенка при рождении.
- Синий, бледный – 0 баллов
- Синие конечности, розовое тело – 1 балл
- Розовый – 2 балла
2. P – Пульс: Медицинская бригада записывает частоту сердечных сокращений ребенка.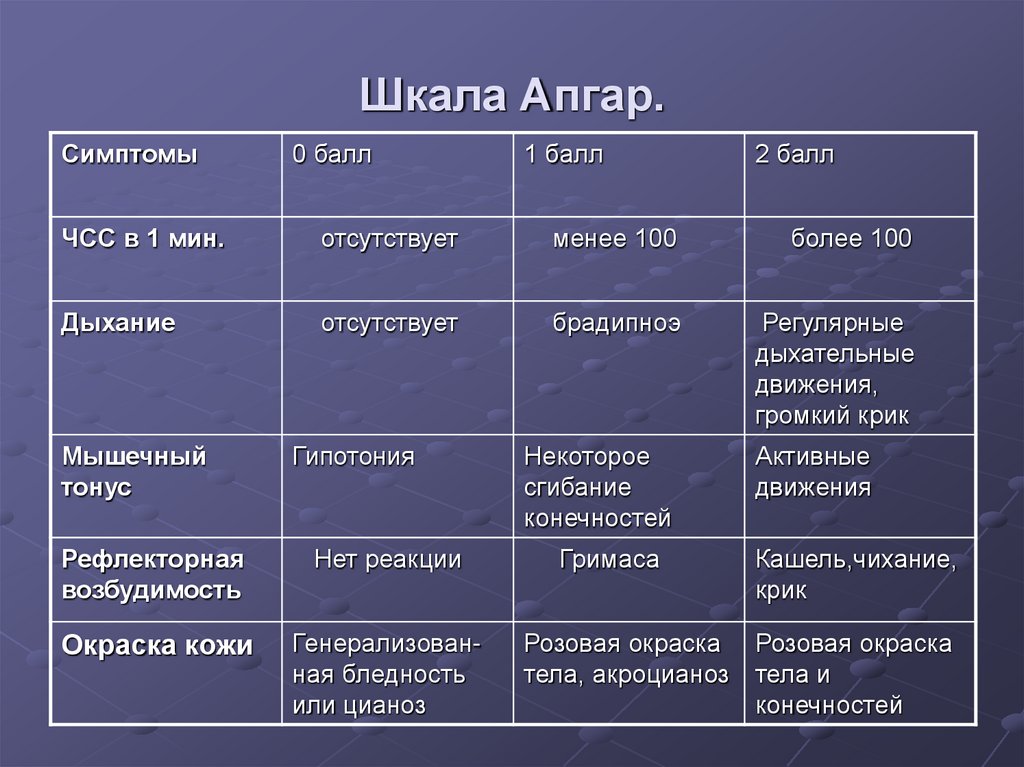
- Отсутствие ЧСС – 0 баллов
- Медленный сердечный ритм (ниже 100 уд/мин) – 1 балл
- Быстрый сердечный ритм (более 100 ударов в минуту) – 2 балла
3. G – Гримаса: Медицинская бригада отмечает, как ребенок реагирует на раздражители.
- Флоппи/нет ответа – 0 баллов
- Минимальная реакция на раздражители – 1 балл
- Оперативная реакция на раздражители – 2 балла
4. A – Активность: Медицинская бригада отмечает мышечный тонус/уровень активности ребенка.
- Отсутствует – 0 баллов
- Согнутые руки и ноги – 1 балл
- Активный – 2 балла
5. R – Дыхание: Медицинская бригада отмечает способность ребенка дышать.
- Не дышит – 0 баллов
- Медленное и неравномерное дыхание – 1 балл
- Бодрый крик – 2 очка
Как рассчитывается оценка по шкале Апгар
Каждый из пяти критериев оценивается как 0, 1 или 2 (два являются лучшими), а общий балл рассчитывается путем сложения пяти полученных значений.
Что означают баллы по шкале Апгар?
- Критической считается оценка от 0 до 3 баллов, особенно у детей, рожденных в срок или почти в срок
- 4-6 баллов считаются ниже нормы и указывают на то, что, вероятно, требуется медицинское вмешательство
- Баллы 7+ считаются нормой
Даже если одноминутная оценка по шкале Апгар низкая, это может не указывать на долгосрочные проблемы со здоровьем (1). Имеются данные, свидетельствующие о том, что младенцы, у которых баллы по шкале Апгар остаются низкими через пять минут или позже, гораздо чаще страдают от долговременных неврологических нарушений.
Диагноз ГИЭ может быть сложным, но наша команда всегда готова помочь. Позвоните нам, когда будете готовы.
Вспомогательная оценка по шкале Апгар
Дети с более низкой оценкой по шкале Апгар чаще нуждаются в реанимации, чем дети с более высокой оценкой (2). Однако иногда необходимо провести реанимационные мероприятия до того, как будет сделана оценка по шкале Апгар.
Если младенец подвергается реанимации, оценка по шкале Апгар, выставляемая во время реанимации, не будет такой же, как у ребенка, дышащего самостоятельно (1). Поэтому многие предлагали давать реанимированным младенцам вспомогательную оценку по шкале Апгар. Эта оценка будет учитывать реанимацию.
Оценка по шкале Апгар, асфиксия и ГИЭ
Асфиксия — выраженное нарушение газообмена, которое при длительном воздействии может привести к прогрессирующей гипоксемии и другим осложнениям. Оценка по шкале Апгар сама по себе не может диагностировать асфиксию (1). Низкая оценка по шкале Апгар может просто означать, что ребенок недоношен, не обязательно, что он страдает асфиксией. Однако более низкие баллы по шкале Апгар могут свидетельствовать об асфиксии и ГИЭ. Чем ниже оценка по шкале Апгар, тем более внимательной должна быть медицинская бригада к возможности вмешательства ребенка.
Однако более высокие баллы по шкале Апгар не исключают возможности наличия у ребенка черепно-мозговой травмы, такой как ГИЭ (2). Во всех случаях врачи должны распознавать другие признаки и симптомы повреждения и лечить их быстро и надлежащим образом.
Во всех случаях врачи должны распознавать другие признаки и симптомы повреждения и лечить их быстро и надлежащим образом.
Другие признаки и симптомы ГИЭ
Другие факторы, которые будут отмечены, если врач заподозрит гипоксически-ишемическую энцефалопатию, могут включать:
Медицинская халатность может вызвать ГИЭ. У вас есть дело?
Позвоните нам сегодня, чтобы получить бесплатную юридическую консультацию.
Источники:
- Женские врачи. (н.д.). Получено с https://www.acog.org/Clinical-Guidance-and-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/The-Apgar-Score
- (без даты). Получено с https://www.uptodate.com/contents/overview-of-the-routine-management-of-the-healthy-newborn-infant#h4
Загрузить эту страницу в формате PDF
Стандартный скрининговый тест, проводимый через несколько минут после рождения новорожденных, является менее точным предиктором младенческой смертности для чернокожих младенцев, чем для других детей, показывает новое изучение, но авторы считают, что тест Апгар все же следует использовать.
Исследование, опубликованное во вторник в журнале PLOS Medicine, показало, что чаще чернокожие младенцы получали низкие баллы по шкале Апгар, чем белые младенцы, и что эти баллы лучше предсказывали смерть на первом году жизни у белых младенцев по сравнению с чернокожими.
Оценка по шкале Апгар в диапазоне от нуля до 10 присваивается младенцам через 1, 5 и иногда 10 минут после рождения почти в каждом родильном зале на основании частоты сердечных сокращений, мышечного тонуса, рефлексов, дыхания и внешнего вида. Низкие баллы, как правило, ниже четырех, являются признаком потенциальных проблем и того, что ребенку может потребоваться дополнительная медицинская помощь. Они коррелируют с неонатальными и постнеонатальными неблагоприятными исходами.
реклама
«Оценка по шкале Апгар определенно должна продолжать использоваться», — сказала Эмма Джиллетт, первый автор исследования. «Наши результаты показали, что они по-прежнему позволяют прогнозировать смертность среди всех участников во всех расовых группах».
Эта работа, основанная на большом наборе данных обо всех рождениях в Соединенных Штатах за два года, подтверждает результаты предыдущего исследования, в котором была обнаружена значительная разница между оценками по шкале Апгар у чернокожих и белых младенцев, и другого исследования, в котором было обнаружено, что более низкие оценки по шкале Апгар были более предсказуема неонатальная смертность у мексиканских американцев и белых младенцев, чем у чернокожих. Новый документ включал более широкое количество расовых категорий и был более репрезентативным для населения США.
реклама
Джиллетт, координатор клинических исследований в Институте глобального здравоохранения имени Арнхольда в Медицинской школе Икана на горе Синай, сказала, что этот проект возник на основе ее исследования для диссертации для аспирантуры и желания исследовать расовое неравенство в детской смертности.
Авторы обнаружили, что у чернокожих детей неиспаноязычного происхождения вероятность получить низкую оценку по шкале Апгар в 1,7 раза выше, чем у белых младенцев, а у неиспаноязычных детей азиатского и латиноамериканского происхождения вероятность получения низкой оценки была на 23% ниже.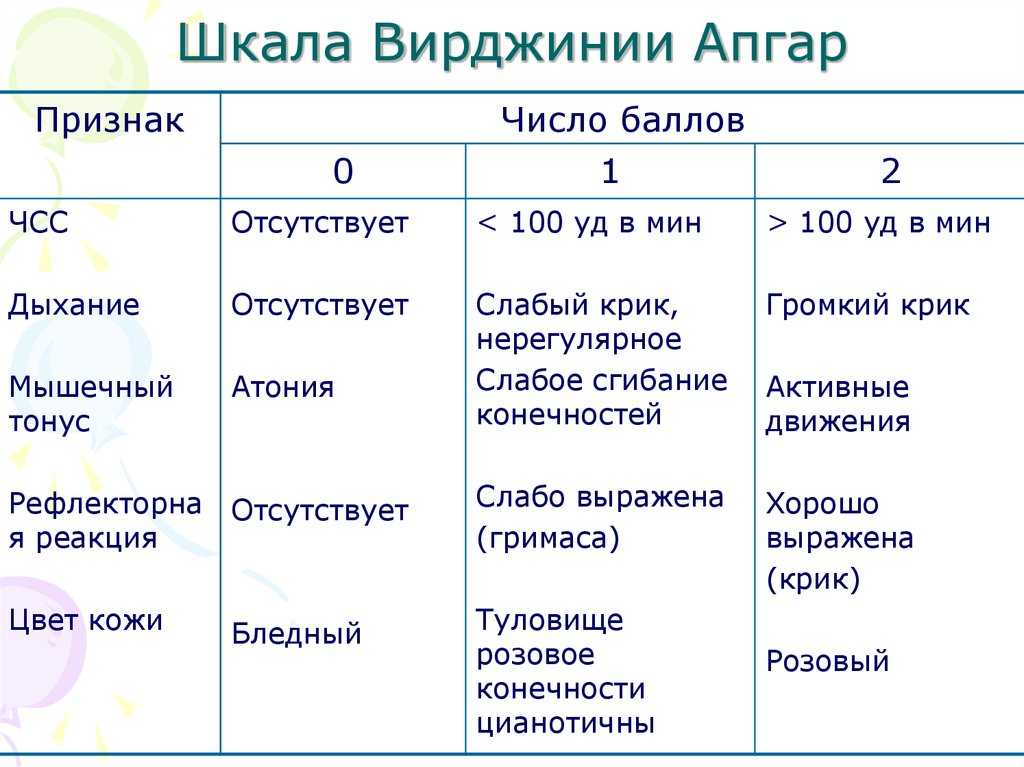 Однако связь между низкой оценкой по шкале Апгар и смертностью была самой слабой среди чернокожих младенцев.
Однако связь между низкой оценкой по шкале Апгар и смертностью была самой слабой среди чернокожих младенцев.
«Это важные, но незначительные различия», — сказал Марио Рюдигер, неонатолог, работающий в Университетской больнице Дрездена, Германия, который не участвовал в исследовании. Поскольку прошлые исследования показали, что лица, осуществляющие уход, с большой вероятностью будут давать разные оценки по шкале Апгар одному и тому же ребенку, эта оценка уже вряд ли обеспечит надежный прогноз исхода, добавил он.
«Я не уверен, что это исследование имеет большое клиническое значение», — согласился Йохен Профит, профессор педиатрии в Стэнфорде, который не участвовал в исследовании. Он объяснил, что врачи обычно не используют шкалу Апгар для прогнозирования смертности доношенных детей, а в основном используют ее как показатель эффективности реанимационных мероприятий. Когда баллы очень низкие, цвет кожи не является определяющим фактором, потому что ни один из детей не будет розовым.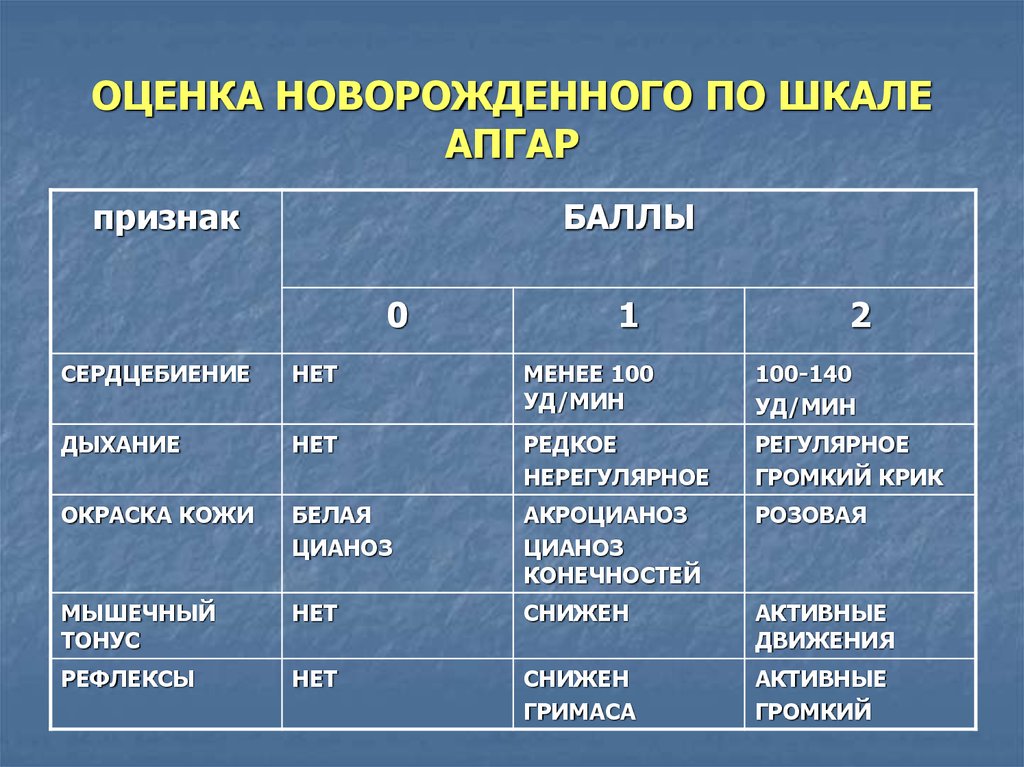
«Я согласен с авторами в том, что одной потенциальной, но недостаточной причиной [для результатов] может быть систематически более низкая оценка по шкале Апгар в зависимости от цвета кожи», — написал он в электронном письме. «Возможно также, что чернокожие младенцы в среднем рождаются более больными из-за всех структурных неравенств, которые влияют на здоровье чернокожих женщин».
Эти структурные неравенства или более низкое качество ухода — например, рождение детей в учреждениях с неоптимальным неонатальным уходом — могут снизить присваиваемые им баллы по шкале Апгар, не обязательно приводя к увеличению смертности. Это может объяснить более слабую общую связь между оценкой по шкале Апгар и смертностью, предположил Профит.
Возможно, стоит отслеживать оценку по шкале Апгар с поправкой на расу, которая должна быть тщательно определена, чтобы не «скорректировать неравенство в проживании во время беременности, родов или послеродовой период», добавил Профит. «Это может быть хорошим показателем прогресса в обеспечении справедливости в отношении здоровья».