Лечение артроза большого пальца ноги
Болезни суставов — это сложный дегенеративно-воспалительный процесс в организме, который сопровождается не только болевыми ощущениями, дискомфортом, но и может спровоцировать инвалидность. Артроз большого пальца ноги — это заболевание, которое сопровождается разрушением хряща и воспалением околосуставных тканей. Многие люди путают этот диагноз с подагрой, и занимаются самолечением. На самом деле – это абсолютно разные заболевания. Статистические данные таковы, что артроз пальцев ног встречается в основном у слабого пола. Почему такая избирательность? Всему виной большая любовь к модельной обуви и туфлям с узким мысом? Это одна из причин заболевания, но неосновная. А воспаление большого пальца ноги в 4 раза чаще возникает у мужчин, особенно после 45 лет. В чем же причина?
Причины артроза большого пальца ноги
Причин заболевания несколько:
нарушение кровообращения;
частые травмы;
переохлаждение;
постоянные нагрузки;
возрастные изменения и изнашивание в суставе;
узкая и неудобная обувь;
лишний вес;
наследственность;
Довольно часто, болезнь проявляется, на фоне общего нездоровья организма. Чаще всего этому способствуют проблемы с эндокринной системой, инфекции опорно-двигательного аппарата и врожденная дисплазия бедренного сустава.
Чаще всего этому способствуют проблемы с эндокринной системой, инфекции опорно-двигательного аппарата и врожденная дисплазия бедренного сустава.
Интересный факт: болезнь чаще всего проявляет себя как артроз плюсневого сустава, поражая только большой палец ноги. Ступня испытывает на себе нагрузку всего тела, именно поэтому воспалительный процесс чаще всего развивается стремительно.
Симптомы заболевания
В процессе воспаления сустав теряет свою эластичность, вследствие трения постепенно трескается и разрушается.
Наиболее частые проявления:
Болевой синдром в процессе ходьбы и любых физических нагрузок.
Скорая утомляемость и скованность в суставе.
Метеозависимость — «крутят суставы на погоду».
Хруст во время движения ноги.
Наросты, мозоли, постепенная деформация сустава большого пальца, формирование «шишки».
Характеристики и лечение заболевания
В зависимости от степени тяжести воспалительного процесса специалисты-ортопеды выделяют несколько стадий заболеваний.
Первая стадия характеризуется быстрой утомляемостью ног.
Вторая стадия возникают мозоли на ступне. Пальцы ноги припухают, иногда возникают небольшие мягкие наросты на мелких суставах. Частые физические боли.
Третья ступень. Нога, а особенно сустав большого пальца деформируется. Болевые ощущения в покое и во время ходьбы. Может возникнуть хромота. Часто возникает артроз плюсневого сустава, сужение суставной щели, формирование остеофитов и кист в околосуставных тканях.
В зависимости от степени тяжести заболевания специалист назначает лечение. Полностью вылечить артроз плюснефалангового сустава на ноге невозможно. Лечение направлено на прекращение болевых ощущений, максимальное возвращение нормальной двигательной активности пациенту. Болезнь можно приостановить благодаря средствам консервативной медицины в совокупности с физиотерапевтическими процедурами. Как правило, курс лечения артроза большого пальца ноги включает:
Прием противовоспалительных препаратов: ибупрофен, ортофен, мовалис и других.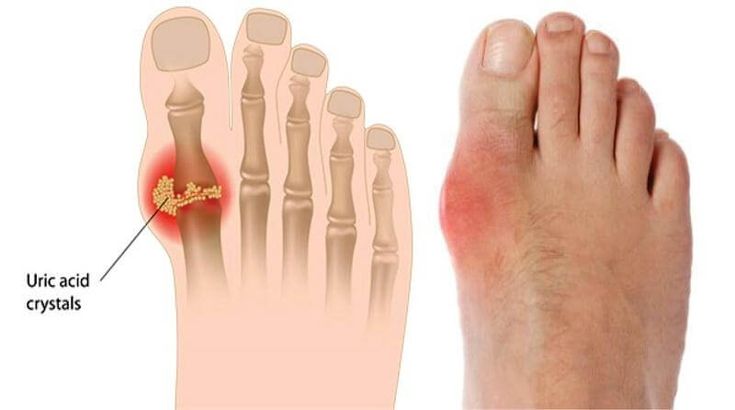
Обезболивание — ортопед чаще всего назначает анальгин, спазмалгон и подобные
препараты.
Применение препаратов местно – компрессы с димексидом, мази с бишофитом, согревающие кремы.
Введение препаратов гиалуроновой кислоты непосредственно в сустав, для восстановления эластичности хряща.
Длительный прием хондопротекторов, для восстановления тканей хряща.
УВЧ и фонофорез.
Грязевые ванны.
Мануальная терапия.
Ношение специальных стелек-супинаторов, в тяжелых случаях специалист назначает гипсовый сапог.
Лечебная гимнастика.
При своевременном и правильном лечении возможен положительный прогноз. Хотя при отсутствии эффективности консервативного лечения показана операция.
Источник: digest.subscribe.ru
Лечение артроза пальцев ног
Причины возникновения болезни
Как и другие виды артрозов, поражение в области суставов пальцев ног чаще обусловлено травмами или хронической перегрузкой. Пример – длительная ходьба. Также риски появления артроза возрастают в период старения и от занятий тяжелым физическим трудом. В случае отсутствия объективных причин, приводящих к появлению артроза, болезнь называют первичной. Наиболее подвержены артрозу лица пенсионного возраста, женщины в период климакса, лица с генетической наследственностью и те, кто занимаются тяжелым физическим трудом, профессионально спортом. Также в группе риска те люди, чья работа связана с длительным стоянием или хождением.
Также риски появления артроза возрастают в период старения и от занятий тяжелым физическим трудом. В случае отсутствия объективных причин, приводящих к появлению артроза, болезнь называют первичной. Наиболее подвержены артрозу лица пенсионного возраста, женщины в период климакса, лица с генетической наследственностью и те, кто занимаются тяжелым физическим трудом, профессионально спортом. Также в группе риска те люди, чья работа связана с длительным стоянием или хождением.
Вторичный артроз суставов пальцев ног связан с ранее перенесенной сильной травмой, переломом, инфекцией и прочими патологическими процессами. Если сбой в работе внутренних органов приведет к тому, что процессы деструкции будут преобладать над восстановлением, произойдет постепенное разрушение хрящевой ткани. В ответ на дистрофический процесс происходит компенсаторное разрастание костной ткани – остеофитов. В большинстве случаев артроз большого пальца ноги связан с ранее перенесенным вывихом или переломом. Также артрозы пальцев ног могут возникать после травм голеностопа или колена.
Еще один вариант развития артроза суставов пальцев ног – ношение тесной, неудобной обуви на высоком каблуке. Неправильно подобранная обувь вызывает сдавливание пальцев, что приводит к сильной деформации со временем. Также ослабевают некоторые мышцы, когда другие становятся ригидными. На фоне мускульного дисбаланса происходит натяжка и воспаление в сухожилиях. Нередко формируются сопутствующие заболевания стопы анатомического характера по типу плоскостопия или косолапости. Далее все эти негативные изменения приводят к нарушению микроциркуляции в тканях, что и приводит к артрозу, постепенному замещению хрящевой ткани на остеофиты.
Факторы возникновения заболевания включают:
- Большой вес. При повышенной массе тела возникает избыточная нагрузка на все суставы, включая пальцы ног. Опорно-двигательный аппарат становится более подверженным травмам и дегенерациям, поэтому у тучных лиц артроз мелких суставов выявляют чаще.
 В таком случае лечение изначально должно быть направлено на снижение веса. Важно организовать правильный режим питания, чтобы больше не набирать вес. В такой способ существенно снизится нагрузка в области нижних конечностей.
В таком случае лечение изначально должно быть направлено на снижение веса. Важно организовать правильный режим питания, чтобы больше не набирать вес. В такой способ существенно снизится нагрузка в области нижних конечностей. - Потенциально вредная работа. К таким видам деятельности относится род работ в сфере обслуживания. Стюардессы, официантки, бармены вынуждены долго ходить или стоять, часто в неудобной обуви, что со временем приводит к ухудшениям со стороны опорно-двигательного аппарата. Если пациент в основном много ходит или долго стоит, что провоцирует появление пальцевых повреждений, вид деятельности рекомендуется сменить. В этот же пункт входят занятия спортом, заключающиеся в долгом беге или ходьбе.
- Врожденная дисплазия сухожилий и связок. Если у пациента имеются генетические дефекты, связанные со слабостью соединительной ткани, то организм становится склонным к повреждениям суставов. Имея врожденные неблагоприятные состояния, следует уделять большее внимание собственному здоровью, ведя щадящий образ жизни.

- Ранее перенесенные травмы и переломы. Если в области ступни или голеностопа были растяжения или вывихи, в будущем существенно повышается риск осложнений, включающий развитие артроза. В основном деструкция хрящевой ткани возникает в условиях неподвижности, когда пациент вынужден обездвижить конечность на период восстановления.
- Нарушение обмена веществ, эндокринные патологии. Некоторые болезни, включающие гормональные расстройства и нарушения со стороны кальциево-фосфорного обмена, существенно повышают риски переломов, что чревато дегенеративными нарушениями в суставах.
Механизм развития патологии
Деструкция пальцев ног проходит несколько определенных стадий. Начальные изменения незаметны и связаны с метаболическими нарушениями. У пациента происходят патологические изменения в кальциево-фосфорном обмене, нарушается кровообращение. В результате суставы не получают адекватное питание минералами с кровотоком. Со временем амортизирующие функции суставов ухудшаются, количество синовиальной жидкости снижается, а хрящи становятся рыхлыми и теряют функциональную активность. Происходит постепенное истончение хрящевой ткани, что приводит к разрастанию остеофитов.
Происходит постепенное истончение хрящевой ткани, что приводит к разрастанию остеофитов.
Если долго игнорировать симптомы болезни, возникает сильное воспаление. Чтобы начался выраженный воспалительный процесс, требуется практически полное истончение хрящевой пластины до кости. В этом случае сильная боль и воспаление – результат патологического трения костей между собой.
Симптомы остеоартроза пальцев ног
Симптоматика напрямую связана с тяжестью течения болезни и стадией развития. Нельзя исключать также индивидуальную реакцию и степень чувствительности пациента к болевым ощущениям, независимо от стадии развития патологии. Обычно на начальных этапах развития болезни пациент чувствует легкую скованность, хруст и дискомфорт в пораженном месте. Боль в большинстве случаев нарастает при физических нагрузках, а в период отдыха стихает. Сутра после пробуждения часто ощущается скованность, которая проходит спустя некоторое время, обычно после активных движений.
В период обострения развивается артрит. Признаки – выраженная, стреляющая боль, покраснение и опухание пальцев стопы. Возможно проявление местных реакций в виде покраснения кожи. Запущенная болезнь может полностью разрушить сустав, после чего потребуется провести их замену искусственным имплантатом. Общие симптомы – повышение температуры тела, недомогание и слабость.
Признаки – выраженная, стреляющая боль, покраснение и опухание пальцев стопы. Возможно проявление местных реакций в виде покраснения кожи. Запущенная болезнь может полностью разрушить сустав, после чего потребуется провести их замену искусственным имплантатом. Общие симптомы – повышение температуры тела, недомогание и слабость.
Можно выделить 4 стадии развития артроза суставов:
- Нулевая стадия – степень доклинических проявлений. Больной еще не чувствует ничего, но активные дистрофические процессы уже начинают проявляться. Возможно ощущение небольшой усталости на этом этапе в ногах. Рентгенография не покажет еще структурные изменения. Обычно на этом этапе заболевание обнаруживают случайно, если проводят компьютерную томографию.
- Первая стадия характеризуется увеличением головки плюсневой кости. Наблюдается незначительное нарастание остеофитов и малое сужение межсуставной щели. На этом этапе у пациентов чувствуются первые признаки – появляется утренняя скованность в пальцах ног, наблюдается усиленная усталость при физических нагрузках.
 При ходьбе слышится сильный хруст в суставах. Мышцы в месте крепления ригидные, а утренняя скованность проходит в течение часа после пробуждения.
При ходьбе слышится сильный хруст в суставах. Мышцы в месте крепления ригидные, а утренняя скованность проходит в течение часа после пробуждения. - Вторая степень развития артроза характеризуется сильным сужением межсуставной щели и обширным нарастанием остеофитов. Боль возникает не только при ходьбе, также ощущается в период покоя. Могут наблюдаться первые признаки деформации. Возможно появление шишки на большом пальце. Во время движений ощущается скованность, которая уже не проходит полностью. Возникает сильное воспаление.
- Третий этап развития болезни – терминальный. Суставы обездвижены, а пациент уже не может самостоятельно передвигаться. Требуется сторонняя помощь. Хрящ полностью разрушен, необходимо проводить хирургическое вмешательство.
Как диагностировать деформирующий остеоартроз
На начальном этапе редко обнаруживают болезнь. Чаще всего пациент обращается к врачу при обострении, которое впервые возникает при активном развитии второй стадии артроза. Требуется тщательная дифференциальная диагностика, которая позволяет отличить артроз от различных видов артрита.
Требуется тщательная дифференциальная диагностика, которая позволяет отличить артроз от различных видов артрита.
Помимо рентгенографии проводят ряд лабораторных анализов:
- Биохимический анализ крови с показателями ревматоидного фактора, С-реактивного белка и мочевой кислоты. Данные об этих анализах позволяют подтвердить или опровергнуть наличие ревматоидного или подагрического артрита.
- Общий анализ крови и мочи – для оценки функции почек и кровеносной системы.
- Уровень глюкозы натощак.
- Показатели кальциево-фосфорного обмена для исключения остеопороза.
На ранних стадиях обнаружить инструментальным методом артроз пальцев ног можно с помощью таких видов диагностики:
- УЗИ.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Артроскопия.
Также для исключения скрытого остеопороза назначают проведение денситометрии. Базовый метод диагностики, позволяющий эффективно определить степень сужения суставной щели – рентгенография. На фоне полученных данных ставят диагноз окончательно.
На фоне полученных данных ставят диагноз окончательно.
Возможные осложнения заболевания, симптомы и лечение
Без своевременной терапии подвижность стопы может полностью быть утрачена. Человек потеряет возможность самостоятельно передвигаться. В особенности неблагоприятный прогноз возможен в случае поражения артрозом двух ног сразу, что в случае данного заболевания не является редкостью. Артроз большого пальца стопы часто осложнен выраженным болевым синдромом, слабо поддающимся медикаментозной терапии. Также в области пораженных суставов может отмечаться сильная деформация, возникающая на фоне длительного течения воспалительного процесса.
Методы лечения артроза пальцев ног
Варианты подбора терапии для артроза пальцев стопы зависят от нескольких факторов – стадия развития патологии, индивидуальная переносимость симптомов болезни, наличие осложнений и скорость развития дегенеративного процесса. В незапущенных случаях требуется применение нестероидных противовоспалительных препаратов в состоянии обострения.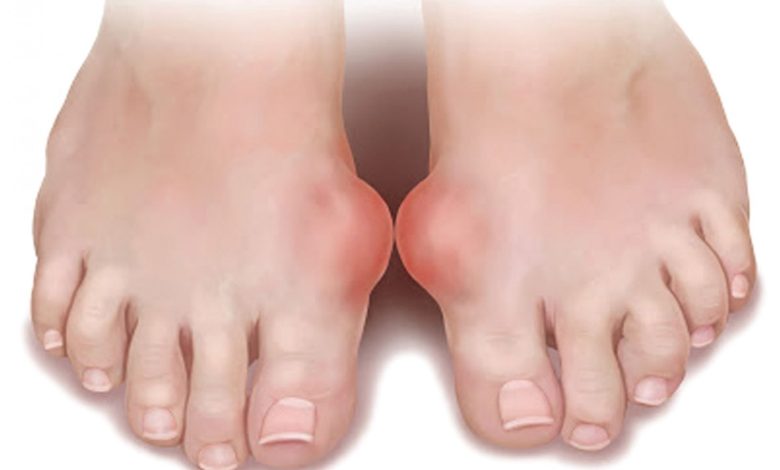
Лечение артроза суставов пальцев ног консервативными методами лечения эффективно только на начальных стадиях. В запущенных случаях требуется операция по удалению наростов – остеофитов.
Чем лечить артроз пальцев ног, эффективные медикаменты:
- НПВС. В период обострения проводиться процедура обезболивания и устранения воспаления. Длительное течение острого периода способствует прогрессированию заболевания, поэтому с помощью лекарств важно быстро купировать воспалительный процесс. Эти медицинские средства действуют комплексно, проявляя жаропонижающий, обезболивающий и противовоспалительный эффект. Длительность лечения не должна превышать 2 недели. Если боль не проходит, рекомендуется сменить тактику лечения. Примеры эффективных НПВС — Диклофенак, Мовалис, Индометацин, Нимесил.

- Кортикостероиды. При артрозе эти лекарства не используют для системного приема, только в составе блокад. Их назначает специалист в той ситуации, когда другие медикаменты не устраняют сильное воспаление. Блокаду вводят прямо в полость пораженного сустава под контролем УЗИ аппарата. В комбинации с ГКС одновременно используют анестетики для устранения боли при введении инъекции. Длительность эффекта зависит от используемого препарата. Рекомендуемые средства – Дипроспан, Дексаметазон, Гидрокортизон.
- Миорелаксанты. Эти препараты способны убрать сильный мышечный спазм в стопе, возникающий в ответ на воспаление в суставе. Эти лекарства не обладают обезболивающим действием по отношению к суставам, но потенцируют эффект НПВС, что может потребовать коррекцию дозы в сторону снижения. Быстрое действие от этих препаратов не наблюдается, поэтому необходимо применение курса миорелаксантов. Средняя длительность – 2-4 недели. Примеры лекарств – Баклосан, Мидокалм, Сирдалуд.
- Хондропротекторы.
 Эти препараты хороши как для лечения, так и для профилактики поражения суставов. Обычно хондропротекторы очень хорошо переносятся, не вызывая побочных эффектов. Они не способны заново восстановить структуру хрящевой пластины, но замедляют дегенерацию суставов. Примеры лекарств – Дона, Хондрогард, Синарта.
Эти препараты хороши как для лечения, так и для профилактики поражения суставов. Обычно хондропротекторы очень хорошо переносятся, не вызывая побочных эффектов. Они не способны заново восстановить структуру хрящевой пластины, но замедляют дегенерацию суставов. Примеры лекарств – Дона, Хондрогард, Синарта. - Препараты кальция и витамин Д3. Вещества влияют на строение костной структуры, так как выступают строительным материалом для костей. Принимать такие препараты нужно каждый день курсами в несколько месяцев 2-3 раза в году, чтобы избежать остеопороза, если имеется склонность к нему (ранее перенесенные переломы, дефицитный рацион). Примеры средств – Аквадетрим, Детримакс, Кальцемин.
Для наружного использования подойдут мази и гели с НПВС, миорелаксантами. Их можно применять в домашних условиях, втирая легкими движениями, по типу массажа.
Помимо лекарств широко применяют консервативные немедикаментозные способы терапии. К наиболее эффективным вариантам лечения суставов относят:
- Физиотерапия.
 В арсенале физиотерапевтического лечения имеется множество процедур, но для суставов наиболее полезен электрофорез. Это метод аппаратного воздействия, действие которого осуществляется с помощью магнитного излучения. В зависимости от степени боли выбирают определенную частоту излучения, помогающую устранить хроническую боль в суставах.
В арсенале физиотерапевтического лечения имеется множество процедур, но для суставов наиболее полезен электрофорез. Это метод аппаратного воздействия, действие которого осуществляется с помощью магнитного излучения. В зависимости от степени боли выбирают определенную частоту излучения, помогающую устранить хроническую боль в суставах. - ЛФК. Выполнять упражнения можно дома. Суть физкультуры заключается в разработке стоп и пальцев, чтобы они не утрачивали подвижность. Важно выполнять упражнения ежедневно.
- Массаж. Его также можно делать самостоятельно после или перед ЛФК с целью разминки и заминки. Суть массажа заключается в ручном улучшении кровотока, массируя аккуратно скованные пальцы и мелкие суставы. Также рекомендуется выполнять в период после обострения.
Важно носить удобную обувь и корректирующие стельки, снимающие нагрузку с пальцев и стопы. Если все указанные выше методы не помогают, требуется оперативное вмешательство.
com/embed/tp1NxG6bA2g»>Мнение редакции
Артроз суставов большого пальца – дегенеративное заболевание, требующее комплексного подхода в лечении. Применяют медикаменты, физиотерапию, если ситуация не запущенная. Рекомендуем прочитать другие статьи на сайте, посвященные патологиям опорно-двигательного аппарата.
Hallux Rigidus (жесткий большой палец ноги) — OrthoInfo
Hallux Rigidus (жесткий большой палец ноги) возникает, когда сустав у основания большого пальца стопы становится жестким. Это наиболее распространенное артритное заболевание стопы, которое может сделать ходьбу болезненной и затруднительной. Hallux Rigidus обычно развивается у взрослых в возрасте от 30 до 60 лет.
Большой палец ноги состоит из двух суставов. Самый крупный из них — плюснефаланговый сустав (MTP), где первая длинная кость стопы (плюсневая) встречается с первой костью пальца (фалангой). Его функция состоит в том, чтобы сгибаться и цепляться за землю, а также обеспечивать гибкость стопы при ходьбе.
Сустав плюснефалангового сустава — это крупный сустав, ближайший к основанию большого пальца ноги.
В плюсне-фаланговом суставе, как и в любом суставе, концы костей покрыты гладким суставным хрящом. Если этот хрящ поврежден, концы костей могут тереться друг о друга. Затем на вершине кости у основания большого пальца может развиться костная шпора (остеофит) или разрастание. Этот чрезмерный рост может препятствовать тому, чтобы палец ноги сгибался настолько, насколько это необходимо, когда мы ходим.
На более поздних стадиях весь хрящ изнашивается, оставляя внутри сустава костно-костной артрит.
Остеофит или костная шпора.
- Hallux Rigidus может быть результатом простого износа или травматического повреждения большого пальца ноги в прошлом, которое со временем привело к повреждению суставного хряща.
- Кроме того, неправильное положение стопы, такое как плоскостопие или бурсит, может создать нагрузку на плюснефаланговый сустав и привести к ригидности большого пальца стопы.

- Существуют также генетические факторы, способствующие развитию большого пальца стопы.
Симптомы Hallux Rigidus могут различаться и могут включать один или несколько из следующих признаков:
- Боль в суставе большого пальца ноги при ходьбе или другой деятельности. Эта боль обычно возникает в верхней части сустава, но может быть и глубоко внутри сустава.
- Отек вокруг сустава, который может потребовать изменения ношения обуви.
- Шишка, похожая на бурсит или мозоль, которая развивается на верхней части стопы. Вокруг шишки может быть покраснение.
- Скованность в большом пальце ноги и невозможность согнуть его вверх или вниз.
У пациентов с Hallux Rigidus часто появляется шишка на верхней части стопы у основания большого пальца (белая стрелка).
Если вам трудно сгибать палец вверх и вниз или вы обнаружите, что ходите на внешней стороне стопы из-за боли в большом пальце, важно обратиться к врачу для постановки диагноза.
Hallux Rigidus легче поддается лечению, если заболевание распознано на ранней стадии. Если вы подождете, пока не увидите костную шишку на верхней части стопы, костные шпоры уже разовьются, внутри сустава уже может развиться артрит, и лечение этого состояния может быть более сложным.
Физикальное обследование- Ваш врач осмотрит вашу стопу и поищет признаки костных шпор.
- Они могут двигать большим пальцем ноги, чтобы увидеть, сколько движений возможно, не вызывая боли. Перемещение пальца ноги в различных направлениях также поможет определить, является ли боль глубокой или ограничивается шишкой в верхней части сустава пальца ноги. Знание этого поможет вашему врачу решить, какое лечение порекомендовать.
Рентген. Ваш врач может выбрать рентген стопы. Рентген покажет расположение и размер любых костных отростков, степень артрита глубоко в суставной щели и потерю хряща.
Рентгенограмма стоп пациента с Hallux Rigidus. Обратите внимание на прогрессирующие артритические изменения с большими костными шпорами и выраженным сужением суставной щели на левой стопе (белая стрелка) и небольшими шпорами с сохраненной суставной щелью (белые стрелки) на правой стопе.
Обратите внимание на прогрессирующие артритические изменения с большими костными шпорами и выраженным сужением суставной щели на левой стопе (белая стрелка) и небольшими шпорами с сохраненной суставной щелью (белые стрелки) на правой стопе.
Воспроизведено из Advanced Reconstruction Foot and Ankle, p. 45.
К началу
Нехирургическое лечениеЛекарства, отпускаемые без рецепта. Ваш врач может порекомендовать болеутоляющие средства, такие как пероральные или местные нестероидные противовоспалительные препараты (НПВП), чтобы облегчить боль и уменьшить отек.
Лед. Прикладывание пакетов со льдом к пальцу ноги также может временно помочь уменьшить воспаление и контролировать симптомы. Не прикладывайте лед непосредственно к коже.
Контрастная ванна. Контрастная ванна с чередованием холодной и горячей воды для уменьшения воспаления. Вам понадобятся два ведра, одно с водой настолько холодной, насколько вы можете терпеть, а другое с водой настолько теплой, насколько вы можете терпеть. Погрузите (замочите) ногу в холодную воду на 30 секунд, затем сразу же опустите ее в горячую воду на 30 секунд. Продолжайте чередовать холодную и горячую воду в течение 5 минут, закончив холодной водой. Делать контрастные ванночки можно до 3 раз в день. Однако будьте осторожны, избегайте экстремальных температур в воде, особенно если ваши ноги не очень чувствительны к теплу или холоду.
Погрузите (замочите) ногу в холодную воду на 30 секунд, затем сразу же опустите ее в горячую воду на 30 секунд. Продолжайте чередовать холодную и горячую воду в течение 5 минут, закончив холодной водой. Делать контрастные ванночки можно до 3 раз в день. Однако будьте осторожны, избегайте экстремальных температур в воде, особенно если ваши ноги не очень чувствительны к теплу или холоду.
Обувь. Ношение обуви с большим подноском уменьшит давление на верхнюю часть пальца. Высокие каблуки не рекомендуются. Ваш врач может порекомендовать вам приобрести обувь с жесткой подошвой и качалкой или роликовым дном. Часто стандартная обувь с жесткой вставкой из углеродного волокна (называемой удлинительной вставкой Мортона) или металлической пластиной, встроенной в подошву обуви, облегчает боль. Эти типы модификаций обуви поддерживают стопу при ходьбе и уменьшают изгиб большого пальца ноги, что уменьшает боль и воспаление.
Инъекции. Небольшая инъекция кортикостероида в плюснефаланговый сустав может иметь как диагностическое, так и терапевтическое значение: ее иногда используют для уточнения диагноза Hallux Rigidus или для лечения боли у пациентов, которым другие нехирургические методы лечения не помогли, но которые не являются хорошими кандидатами на хирургическое вмешательство. . Инъекция кортикостероида не решит проблему, но может облегчить боль на несколько месяцев.
. Инъекция кортикостероида не решит проблему, но может облегчить боль на несколько месяцев.
Если нехирургические методы лечения неэффективны, врач может порекомендовать операцию.
Хейлэктомия . Хейлэктомия обычно рекомендуется пациентам с легкой или умеренной ригидностью большого пальца стопы. Он включает в себя удаление костных шпор, а также части кости большого пальца ноги, чтобы у пальца было больше места для сгибания.
Артродез . Сращивание костей вместе (артродез) часто рекомендуется при тяжелом повреждении хряща большого пальца ноги. Во время артродеза врач удалит поврежденный хрящ и с помощью штифтов, винтов или пластин зафиксирует сустав в постоянном положении. Это позволит вам комфортно ходить и, возможно, носить обувь на низком каблуке. Постепенно кости срастутся, и сустав пальца полностью исчезнет. Это значит, что вы вообще не сможете согнуть носок. Тем не менее, артродез является наиболее надежным способом уменьшения боли у пациентов с тяжелой ригидностью большого пальца стопы или у тех, кому не удается выполнить хейлэктомию.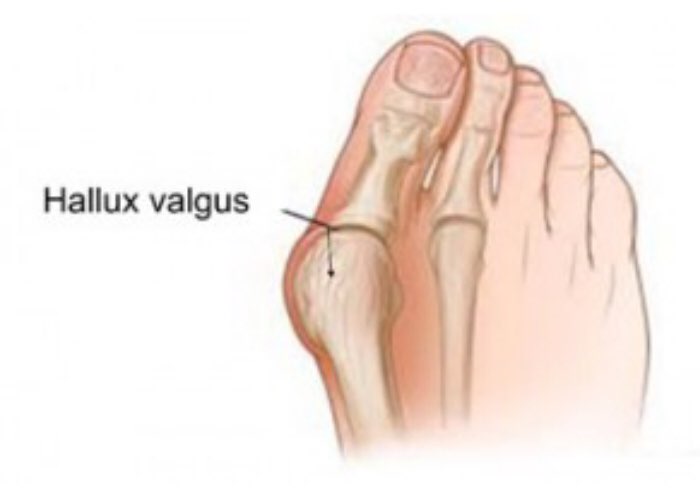
Артродез с использованием пластины и винтов.
Воспроизведено из Orthopaedic Knowledge Update 5: Foot and Ankle, p. 198.
Эндопротезирование . Пожилые пациенты, которые предъявляют мало функциональных требований к стопам, могут быть кандидатами на операцию по замене сустава (артропластику). Во время процедуры врач удалит суставные поверхности плюсне-фалангового сустава и имплантирует искусственный сустав. Эта процедура может облегчить боль и сохранить подвижность сустава.
При эндопротезировании удаляются суставные поверхности и имплантируется искусственный сустав.
Лечение боли. Доступны многие типы лекарств, помогающих контролировать боль, включая опиоиды, нестероидные противовоспалительные препараты (НПВП) и местные анестетики. Лечение боли лекарствами может помочь вам чувствовать себя более комфортно во время выздоровления.
Хотя опиоиды могут облегчить боль, они являются наркотиками и могут вызывать привыкание.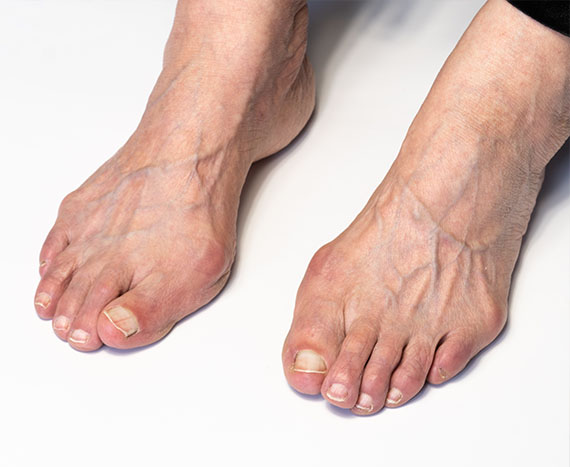 Важно использовать опиоиды только по указанию врача и прекратить их прием, как только ваша боль начнет уменьшаться.
Важно использовать опиоиды только по указанию врача и прекратить их прием, как только ваша боль начнет уменьшаться.
Большинство пациентов, перенесших хейлэктомию, испытывают длительное облегчение. Однако важно, чтобы они начали двигать пальцем ноги сразу после операции, чтобы рубцовая ткань не вызывала повторного затвердения пальца ноги. Пальцы и область хирургического вмешательства также могут оставаться опухшими в течение нескольких месяцев. В результате пациентам придется носить сандалии на деревянной подошве не менее 2 недель после операции. Затем они могут перейти на обычную обувь, в которой достаточно места, чтобы вместить отек.
Большинство пациентов, перенесших артродез, носят гипсовую повязку в течение первых 6 недель после операции. После того, как гипс будет снят, они будут использовать костыли и носить либо сапоги, либо обувь с жесткой подошвой, либо обувь с качалкой. Отек может длиться от 3 до 6 месяцев.
К началу
Артрит большого пальца ноги: какие у меня варианты лечения?
Что это?
Артрит — это состояние, при котором разрушается хрящ, покрывающий обе стороны сустава, и суставная щель сужается.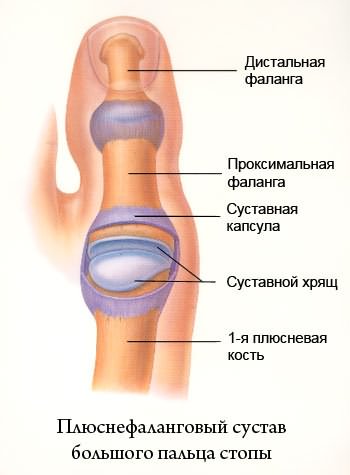 Артрит большого пальца ноги может вызвать инвалидизирующую боль, ограничение движения и потерю нормальной функции стопы при ходьбе. Это может затруднить выбор обуви и ограничить желаемый уровень активности. Артрит сустава большого пальца стопы может быть вызван дегенеративным артритом, ревматоидным артритом или связанной с ним деформацией большого пальца стопы. Когда есть ограниченный диапазон движений в суставе, состояние называется hallux limitus (hallux — латинское слово, обозначающее большой палец ноги). Если повреждение сустава прогрессирует и движения в суставе практически отсутствуют, это состояние называется Hallux Rigidus , и вы можете испытывать боль в суставе даже в состоянии покоя.
Артрит большого пальца ноги может вызвать инвалидизирующую боль, ограничение движения и потерю нормальной функции стопы при ходьбе. Это может затруднить выбор обуви и ограничить желаемый уровень активности. Артрит сустава большого пальца стопы может быть вызван дегенеративным артритом, ревматоидным артритом или связанной с ним деформацией большого пальца стопы. Когда есть ограниченный диапазон движений в суставе, состояние называется hallux limitus (hallux — латинское слово, обозначающее большой палец ноги). Если повреждение сустава прогрессирует и движения в суставе практически отсутствуют, это состояние называется Hallux Rigidus , и вы можете испытывать боль в суставе даже в состоянии покоя.
Диагностика
В большинстве случаев диагноз можно поставить только на основании истории болезни и физического осмотра. Тем не менее, рентген чрезвычайно важен и помогает понять степень артрита, размер и расположение костных наростов.
- Рисунок 1.

- Рисунок 2.
Рисунок 1. Артрит сустава большого пальца стопы. Белая стрелка указывает на осколочный перелом основания большого пальца ноги. Красные стрелки указывают на сужение суставной щели и дегенерацию головки плюсневой кости.
Рисунок 2. Вид сбоку на сустав большого пальца стопы, обведенный желтым цветом с красными стрелками, указывающими на большую шпору головки плюсневой кости, которая вызывает заклинивание сустава при сгибании пальца стопы вверх.
Варианты лечения
Во время обострения артрита лед, пероральные противовоспалительные средства или инъекции стероидов (в ограниченном количестве) могут облегчить симптомы, но не излечат повреждение сустава и не предотвратят его ухудшение. Консервативное лечение болезненного сустава большого пальца стопы, вызванного артритом, направлено либо на обеспечение нормального выравнивания сустава с помощью прокладок и ортопедических стелек, либо на ограничение подвижности сустава с помощью подножки из углеродного волокна. Некоторые пациенты считают, что ношение кроссовок с рокером также может быть очень полезным. Это зависит от вашего доступного диапазона движений и от того, есть ли у вас функциональная или структурная деформация, определенная при осмотре. Избегайте ходить босиком или в тонких шлепанцах или сандалиях.
Некоторые пациенты считают, что ношение кроссовок с рокером также может быть очень полезным. Это зависит от вашего доступного диапазона движений и от того, есть ли у вас функциональная или структурная деформация, определенная при осмотре. Избегайте ходить босиком или в тонких шлепанцах или сандалиях.
Если консервативное лечение не помогло облегчить боль и состояние мешает вам выполнять нормальную повседневную деятельность, может быть показано хирургическое вмешательство. Цель операции — снизить уровень боли. Есть много хирургических вариантов.
- Если артрит сустава от легкой до умеренной степени, вам может быть показана простая резекция шпор , которая требует очень короткого времени на восстановление, но может принести лишь временное облегчение.
- Если артрит умеренный, суставная щель может быть увеличена с помощью процедуры, аналогичной бурситэктомии, при которой головка плюсневой кости перемещается в лучшее положение путем разрезания кости и фиксации ее в новом положении с помощью винтов .
 В качестве альтернативы сустав можно частично заменить имплантатом, как показано на рис. 3. Эта процедура не требует изменения положения головки плюсневой кости.
В качестве альтернативы сустав можно частично заменить имплантатом, как показано на рис. 3. Эта процедура не требует изменения положения головки плюсневой кости. - Если артрит тяжелый и дегенерация прогрессировала до такой степени, что сустав невозможно спасти, может быть показано спондилодез. Это процедура, при которой хрящ полностью удаляется с обеих сторон сустава и кости слиты вместе , исключая любое движение. Хотя это поможет облегчить боль в суставе, действия, требующие движения в суставе пальца ноги, такие как бег, йога, выпады или ношение высоких каблуков, будут невозможны.
- Рисунок 3 – До
- Рисунок 3 – После
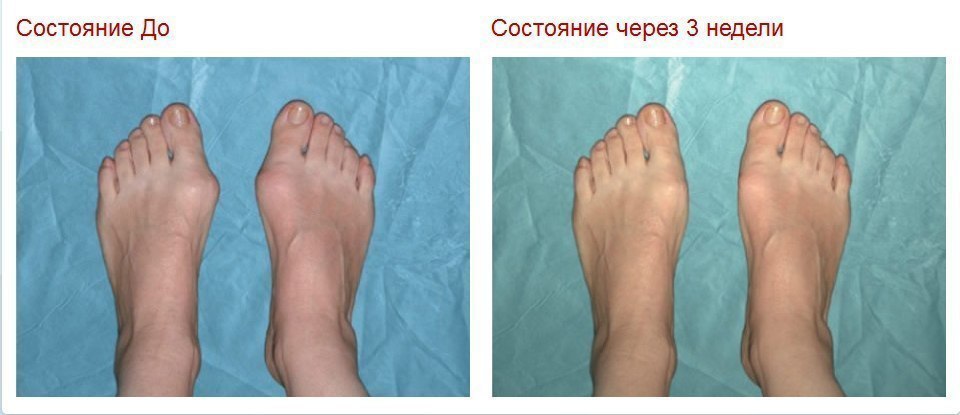
Рисунок 3. Фотографии до и после артропластики с использованием полуимплантата, при которой основание сустава большого пальца стопы удаляется и заменяется имплантатом.
Поговорите с ортопедом
Существует множество нехирургических и хирургических вариантов, которые помогут вам адекватно облегчить боль и поддерживать активность.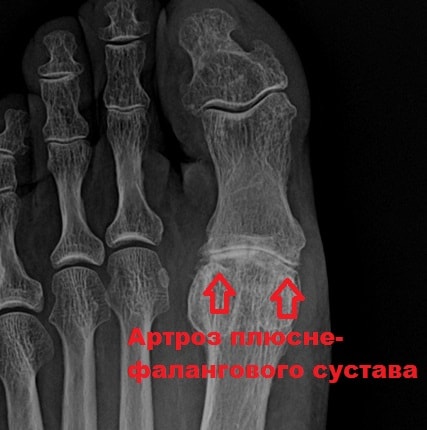
 В таком случае лечение изначально должно быть направлено на снижение веса. Важно организовать правильный режим питания, чтобы больше не набирать вес. В такой способ существенно снизится нагрузка в области нижних конечностей.
В таком случае лечение изначально должно быть направлено на снижение веса. Важно организовать правильный режим питания, чтобы больше не набирать вес. В такой способ существенно снизится нагрузка в области нижних конечностей.
 При ходьбе слышится сильный хруст в суставах. Мышцы в месте крепления ригидные, а утренняя скованность проходит в течение часа после пробуждения.
При ходьбе слышится сильный хруст в суставах. Мышцы в месте крепления ригидные, а утренняя скованность проходит в течение часа после пробуждения.
 Эти препараты хороши как для лечения, так и для профилактики поражения суставов. Обычно хондропротекторы очень хорошо переносятся, не вызывая побочных эффектов. Они не способны заново восстановить структуру хрящевой пластины, но замедляют дегенерацию суставов. Примеры лекарств – Дона, Хондрогард, Синарта.
Эти препараты хороши как для лечения, так и для профилактики поражения суставов. Обычно хондропротекторы очень хорошо переносятся, не вызывая побочных эффектов. Они не способны заново восстановить структуру хрящевой пластины, но замедляют дегенерацию суставов. Примеры лекарств – Дона, Хондрогард, Синарта. В арсенале физиотерапевтического лечения имеется множество процедур, но для суставов наиболее полезен электрофорез. Это метод аппаратного воздействия, действие которого осуществляется с помощью магнитного излучения. В зависимости от степени боли выбирают определенную частоту излучения, помогающую устранить хроническую боль в суставах.
В арсенале физиотерапевтического лечения имеется множество процедур, но для суставов наиболее полезен электрофорез. Это метод аппаратного воздействия, действие которого осуществляется с помощью магнитного излучения. В зависимости от степени боли выбирают определенную частоту излучения, помогающую устранить хроническую боль в суставах.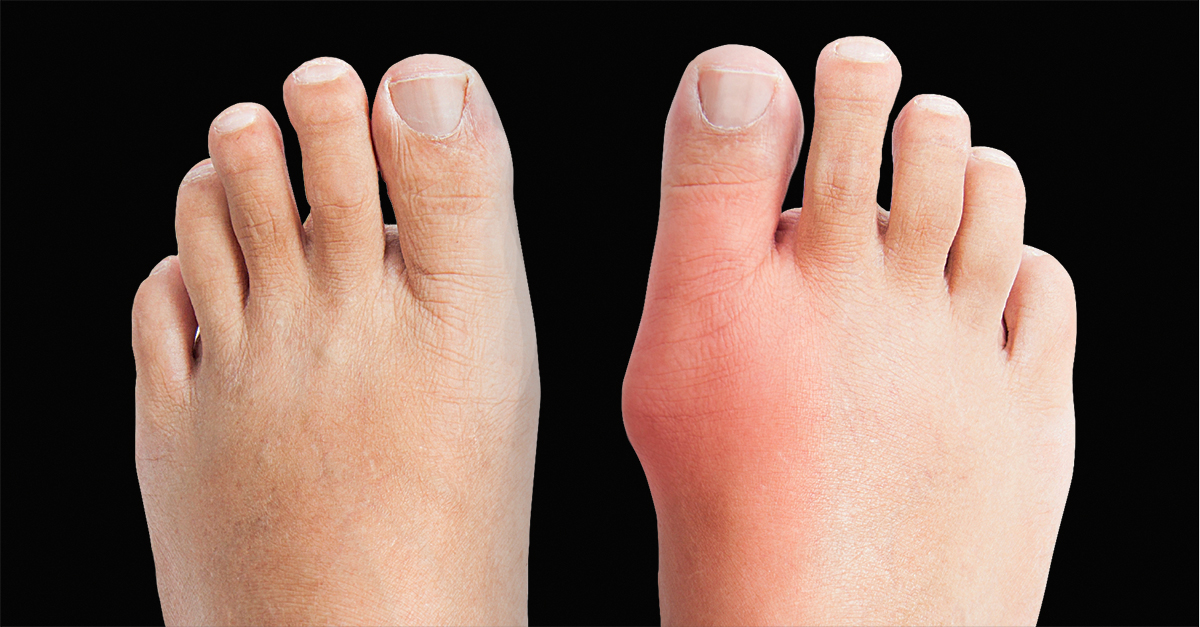

 В качестве альтернативы сустав можно частично заменить имплантатом, как показано на рис. 3. Эта процедура не требует изменения положения головки плюсневой кости.
В качестве альтернативы сустав можно частично заменить имплантатом, как показано на рис. 3. Эта процедура не требует изменения положения головки плюсневой кости.