узи плода на четвёртой неделе
- Развитие плода по неделям
- Наша аппаратура
- другие виды…
- Ведение беременности
- Данные фетометрии в различных сроках
Стоимость узи в первом триместре до 10 недель составляет 450 гривен. В цену включено проведение биометрии по протоколам, 3D/4D визуализация.
Стоимость узи в первом триместре в сроке от 10 недель 6 дней составляет 550 гривен. В цену включено проведение пренатального скрининга, биометрии по протоколам, 3D/4D визуализация.
Стоимость комплексного пренатального скрининга по PRISCA (УЗИ + бета ХГЧ + РАРР с расчетом индивидуального риска хромосомных патологий (например синдрома Дауна или Эдвардса) – 1005 гривен.
На УЗИ в 4 недели беременности можно увидеть наличие беременности в полости матки. Это маленький черный кружочек несколько миллиметров в диаметре под названием плодный мешок. В матке на УЗИ в 4 недели беременности отмечается расширение маточных сосудов.
 Эндодерма будет выстилать желудочно-кишечный тракт и даст начало многим внутренним органам (щитовидная железа, печень, поджелудочная железа и т.д.). С 4 недель беременности особенно важно избегать употребления запрещенных при беременности лекарственных средств, если таковые назначаются не по жизненным показаниям. При УЗИ в 4 недели беременности невозможно увидеть достоверно ткани эмбриона, но к концу четвертой недели беременности при УЗИ в 4 недели беременности регистрируется желточный мешок – колечко в 2-3 мм. Уже через неделю на этом колечке можно будет увидеть крошечный эмбриончик, получающий питательные вещества из желточного мешка.
Эндодерма будет выстилать желудочно-кишечный тракт и даст начало многим внутренним органам (щитовидная железа, печень, поджелудочная железа и т.д.). С 4 недель беременности особенно важно избегать употребления запрещенных при беременности лекарственных средств, если таковые назначаются не по жизненным показаниям. При УЗИ в 4 недели беременности невозможно увидеть достоверно ткани эмбриона, но к концу четвертой недели беременности при УЗИ в 4 недели беременности регистрируется желточный мешок – колечко в 2-3 мм. Уже через неделю на этом колечке можно будет увидеть крошечный эмбриончик, получающий питательные вещества из желточного мешка.Женский организм так же притерпевает изменения. Некоторые женщины их практически не чувствуют, некоторые отмечают сразу все возможные проявления.
Ранние симптомы беременности: ощущение задержки жидкости, отечность (связана с повышенным количеством гормона беременности – прогестерона), перепады настроения, судороги, усиление симптомов, характерных для предменструального синдрома (ПМС). Некоторые женщины могут отметить наличие имплантационного кровотечения. Это скудные коричневые или розовые выделения из половых путей, которые обычно самостоятельно проходят за 2-5 дней. Появляется тяжесть внизу живота, ощущение, что вот-вот начнется менструация, а она не начинается. Более чувствительной становиться грудь, грудь может увеличиться в размерах.
Некоторые женщины могут отметить наличие имплантационного кровотечения. Это скудные коричневые или розовые выделения из половых путей, которые обычно самостоятельно проходят за 2-5 дней. Появляется тяжесть внизу живота, ощущение, что вот-вот начнется менструация, а она не начинается. Более чувствительной становиться грудь, грудь может увеличиться в размерах.
При УЗИ в 4 недели беременности можно практически достоверно определить локализацию плодного мешка и исключить внематочную беременность. Трансвагинальное Узи в 4 недели беременности является более предпочтительным, чем УЗИ через живот, так как диагностическая точность оценки полости матки при трансвагинальном УЗИ выше. При отсутствии плодного яйца в полости матки при УЗИ матки и положительных тестах на беременность проводят либо повторное УЗИ через неделю, и/или делается анализ крови на бета-ХГЧ (хорионический гонадотропин человека) в динамике для исключения внематочной или неразвивающейся беременности.
youtube.com/embed/qAek6xMWHDI?rel=0″ frameborder=»0″ allowfullscreen=»»/>читайте далее: 5 неделя беременности
Мы вполняем все виды узи-диагностики:
- 3D и 4D узи при беременности
- Данные фетометрии в различных сроках
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
- Оценка правильного развития плода по УЗИ
Узи при беременности
- Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
- Трансвагинальное
- Яичников
- Матки
- Молочных желез
Женское УЗИ
- Дуплексное сканирование
- Сосудов головного мозга
- Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
- Вен нижних конечностей
УЗИ сосудов
- Трансректальное (трузи): предстательной железы
- Мошонки (яичек)
- Сосудов полового члена
Мужское УЗИ
- Аппендицит
- Брюшной полости
- Желчного пузыря
- Желудка
- Кишечника
- Мочевого пузыря
- Мягких тканей
- Поджелудочной железы
- Печени
- Почек
- Суставов
- Щитовидной железы
- Эхокардиография (узи сердца)
УЗИ органов
- Варикоз: УЗИ-диагностика варикозного расширения вен
- Гипертония: УЗИ-диагностика гипертонии
- Тромбоз: УЗИ-диагностика тромбоза вен
- Узи диагностика хронического панкреатита
- при камнях в почках
- при холецистите
УЗИ-диагностика заболеваний
- Тазобедренных суставов у новорожденных (при подозрении на дисплазию тазобедренного сустава)
Детское УЗИ
Первые недели беременности — 1,2,3,4 недели беременности: что происходит, развитие беременности и плода
Беременность. Неделя за неделей
Неделя за неделей
1— 4-я недели
Елена Геворкова
Врач акушер-гинеколог, г. Москва
За 9 месяцев организм ребенка проходит сложный путь от крошечного эмбриона до маленького человека, способного существовать самостоятельно. Что происходит на каждом этапе этого пути и как ощущает будущая мама перемены, происходящие с ее малышом?
История новой жизни начинается со слияния двух клеток — яйцеклетки и сперматозоида. Оплодотворение яйцеклетки проникающим в нее сперматозоидом называется зачатием. Этот процесс прост и понятен, но вместе с тем удивителен и сложен.
Зародыш только появился, а срок беременности уже составляет 2 недели. Почему так происходит? Дело в том, что с момента зачатия начинается отчет эмбрионального срока беременности – фактической жизни эмбриона. А более распространенная система расчета срока беременности начинается с этапа подготовки – с первого дня последней менструации до наступления беременности. Это так называемый акушерский срок беременности, который в дальнейшем будет указываться во всех документах будущей мамы.
Это так называемый акушерский срок беременности, который в дальнейшем будет указываться во всех документах будущей мамы.
1-я неделя
С первого дня менструального цикла в яичнике начинается рост и созревание яйцеклетки.В своем составе зрелая яйцеклетка имеет не только половину генетического материала потенциального зародыша (в ее ядре располагаются 23 хромосомы), но и, как истинная материнская клетка, – полный набор питательных веществ. Запасов белков, жиров и углеводов сполна хватает зародышу в первые дни его жизни.
Яйцеклетки не образуются в течение жизни женщины — они лишь растут и развиваются. Их определенное количество закладывается в каждом яичнике еще до рождения девочки. К моменту ее рождения количество клеток-предшественников яйцеклеток достигает миллиона, и их запас неуклонно падает. К периоду полового созревания остается несколько сот тысяч яйцеклеток, и лишь 500 из их достигает зрелости.
К периоду полового созревания остается несколько сот тысяч яйцеклеток, и лишь 500 из их достигает зрелости.
Яичник – некий «склад» яйцеклеток, он оберегает этот ценный запас и «выводит в свет» лишь по одной клетке в месяц. Созревание яйцеклетки происходит внутри фолликула (пузырька с жидкостью, расположенного в яичнике).
Слизистая оболочка матки начинает свою подготовку к возможной беременности еще с первого дня менструального цикла и к моменту имплантации (внедрения в стенку матки образовавшегося зародыша) являет собой идеальную среду для прикрепления зародыша. Под воздействием половых гормонов эндометрий утолщается, покрывается сетью мелких сосудов, накапливает в себе питательные запасы.
Мужские половые клетки – сперматозоиды образуются в семенниках или яичках (мужских половых железах). Далее они перемещаются в придатки семенника, где и происходит их дозревание. Свою жидкую структуру сперма приобретает за счет выделений семенных пузырьков (резервуар для хранения созревших сперматозоидов) и предстательной железы, что облегчает прохождение по путям сперматозоидов и обеспечивает хорошую среду проживания.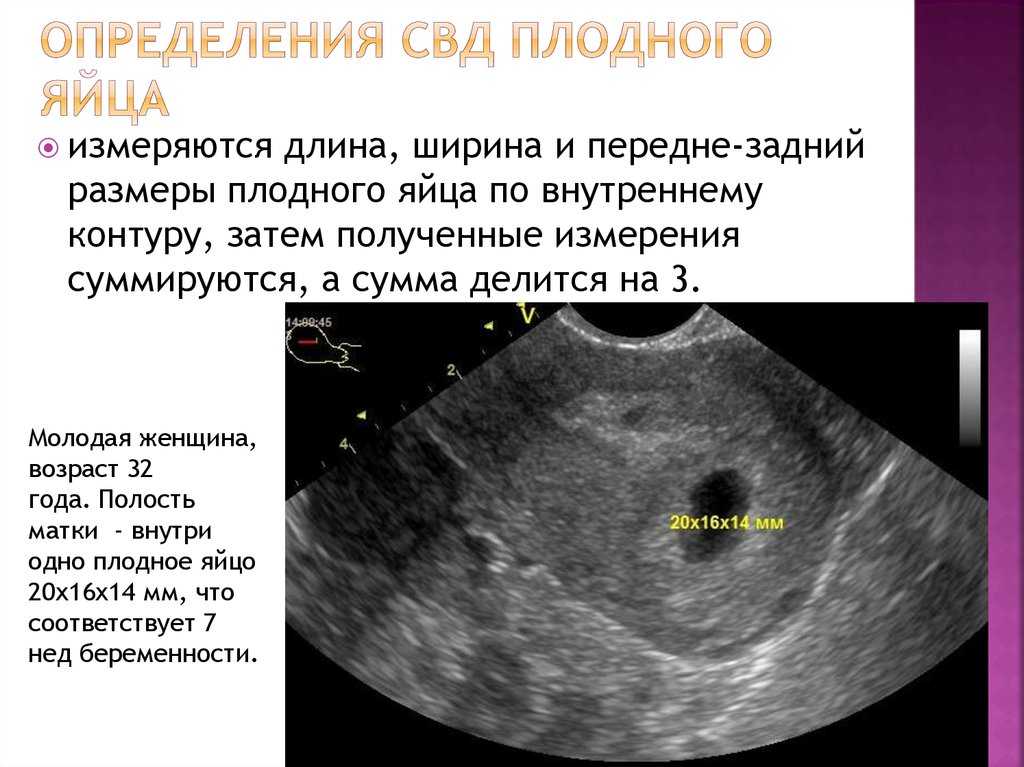
Сперматозоидов в сперме содержится огромное количество, в 1 мл – десятки и сотни миллионов. И всем этим миллионам сперматозоидов уготована судьба свиты, лишь один-единственный донесет свой генетический материал (в ядре сперматозоида содержится 23 хромосомы) до яйцеклетки и станет «второй половинкой» зародыша.
Свой целенаправленный путь сперматозоиды начинают при попадании в половые пути женщины. Особенное свойство сперматозоида – высокая подвижность. За короткий промежуток времени он преодолевает большое расстояние. В полость матки сперматозоиды попадают через полчаса-час после семяизвержения, а в ампулу (наиболее широкую часть) маточной трубы – через 1,5—2 часа. Большинство клеток гибнет, не сумев преодолеть естественные препятствия – влагалищную среду, цервикальную слизь, складки эндометрий.
2-я неделя
Выход созревшей яйцеклетки из яичника в брюшную полость называется овуляцией и происходит в середине регулярного менструального цикла (если цикл составляет 28 дней, то овуляция происходит на 14-й день).
Яйцеклетка не способна к самостоятельному передвижению: как только она оказывается вне фолликула, бахромки маточной трубы подхватывают ее и загоняют внутрь. Маточная труба изнутри заполнена слизью, имеет продольную складчатость, а множество ресничек и мышечные волнообразные движения создают комфортные условия для перемещения яйцеклетки.
Так яйцеклетка достигает самого удобного места маточной трубы – ампулярной (наиболее широкой) части, где возможно ее оплодотворение при встрече со сперматозоидом. Если оно не происходит, то яйцеклетка погибает, организм получает сигнал о несостоявшейся беременности и включается новый менструальный цикл, знаменующийся наступлением менструации. Менструация представляет собой отторжение слизистой оболочки матки, что проявляется кровянистыми выделениями.
Яйцеклетка имеет крайне короткий период ожидания оплодотворения, длительность ее жизни составляет в среднем сутки. Именно поэтому оплодотворение с наибольшей степенью вероятности возможно лишь в день овуляции или на следующий день после него. С учетом продолжительности жизни сперматозоидов (3—5 дней, в редких случаях — до 7), они, попадая в половые пути женщины, могут дождаться выхода яйцеклетки из яичника.
С учетом продолжительности жизни сперматозоидов (3—5 дней, в редких случаях — до 7), они, попадая в половые пути женщины, могут дождаться выхода яйцеклетки из яичника.
Яйцеклетка, ожидающая оплодотворения, выделяет специальные вещества, указывающие на ее точное местоположение. Сперматозоиды окружают яйцеклетку, выделяют специальные смягчающие ферменты, которые разрыхляют оболочку яйцеклетки. Как только одному сперматозоиду удается проникнуть внутрь яйцеклетки, для всех остальных это становится невозможным из-за того, что оболочка яйцеклетки становится вновь непроницаемой.
Происходит сливание хромосомного набора родителей (23 хромосомы от матери и 23 хромосомы от отца), и из двух клеток образуется одна – зигота. Яйцеклетка содержит только Х-хромосому, а сперматозоид – Х- или Y-хромосому; от того, какой сперматозоид оплодотворит яйцеклетку, зависит пол плода. ХХ определяют рождение девочки, а ХY – мальчика. С момента образования зиготы запускается процесс, направленный на сохранение беременности. Изменяется биохимические реакции, гормональная регуляция, поступление нервных сигналов, иммунные механизмы. Все эти изменения имеют одну цель – создание оптимальных условий для развития эмбриона.
Изменяется биохимические реакции, гормональная регуляция, поступление нервных сигналов, иммунные механизмы. Все эти изменения имеют одну цель – создание оптимальных условий для развития эмбриона.
3-я неделя
Через сутки после образования зародыш начинает свой первый путь. Движение его осуществляется за счет сокращений мышц маточной трубы и движения ее ворсинок, которые направляют клетку к полости матки. Все это время происходит дробление оплодотворенной яйцеклетки на равноценные клеточки.
На четвертый день после оплодотворения клетка меняет свой внешний вид и из круглой превращается в гроздевидную. С этой стадии (стадии морулы) начинается важный этап – эмбриогенез. Так называют процесс формирования зачатков тканей и органов.
На пятый день в результате продолжающегося дробления клетки образуют комплексы, имеющие разные функции. Наружная часть (трофобласт) призвана расплавить слизистую эндометрия (внутренней оболочки матки), а центральное скопление клеток образует непосредственно сам эмбрион.
Путь до матки занимает около 5—7 дней, и к моменту внедрения эмбриона в слизистую оболочку матки количество клеточек достигает ста.
Внедрение эмбриона в стенку матки называется имплантацией.
Происходит имплантация в среднем на 7—8-й день после оплодотворения. Именно этот этап справедливо считается первым критическим периодом беременности, поскольку эмбрион впервые будет доказывать свою состоятельность.
Процесс этот длится около 40 часов и сопровождается активным делением наружных клеток эмбриона. Быстро разрастаясь, клетки вытягиваются, проникают в слизистую оболочку матки и внутри образуются тончайшие кровеносные сосуды, по которым в организм эмбриона будут поступать питательные вещества. Со временем эти сосуды преобразуются в хорион, а затем в плаценту, которая будет «кормить» плод вплоть до рождения.
Контактируя с эндометрием, бластоциста (именно так называется эмбрион на этом этапе) расплавляет клетки слизистой, протаптывая себе тропинку к глубоким слоям, сплетается с кровеносными сосудами организма мамы и сразу же начинает добывать из них питательные вещества, поскольку свой запас к тому моменту уже исчерпан.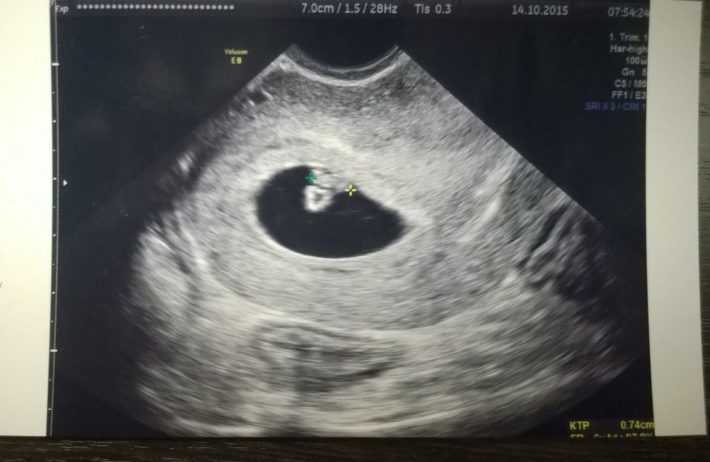
После имплантации начинается производство клетками трофобласта — наружными клетками зародыша гормона ХГЧ (хорионического гонадотропина человека).
Этот гормон-вестник разносится с током крови по всем органам и тканям, уведомляя весь организм о наступлении беременности, что запускает активную гормональную перестройку.
«Запуск» ХГЧ начинается с 8—9 дней после оплодотворения, и уже с 10-го дня возможно его определение в крови матери. Это наиболее достоверный признак беременности. Использование тестов на беременность, которые можно выполнить в домашних условиях, основывается на определении ХГЧ в моче женщины. Как правило, положительный результат при наступлении беременности можно определить с первого дня задержки менструации. Но тесты на беременность могут давать ложноположительные или ложноотрицательные результаты. Более достоверно определить наступление беременности можно по уровню ХГЧ в крови женщины.
Будущая мама на 3-й неделе
В период имплантации (21—24-й дни регулярного менструального цикла) женщина, планирующая беременность, должна обратить внимание на свой образ жизни: ограничить чрезмерные физические нагрузки, тепловые воздействия (посещение бани, сауны, солярия). Крайне нежелательно воздействие излучений любого рода (рентгенологическое, лазерное и т.д.).
Крайне нежелательно воздействие излучений любого рода (рентгенологическое, лазерное и т.д.).
Никаких внешних проявлений у имплантации нет, и женщина не ощущает происходящих в ее организме процессов.
4-я неделя
Организм будущего малыша на 4-й неделе беременности (что соответствует 2-й неделе развития зародыша) состоит из двух слоев. Клетки наружного слоя называются эктобласт, и из них в будущем будет развиваться кожа и нервная система плода. Клетки внутреннего слоя — эндобласта дадут начало пищеварительной и дыхательной системам.
Размеры зародыша на этом сроке составляют всего 1,5 мм; он называется диском, поскольку клеточки расположены плоско.
На данном этапе очень активно идет развитие внезародышевых органов. Они окружают тело зародыша и создают для него комфортные условия жизни. Это амниотический пузырь (будущие плодные оболочки), желточный мешок (склад питательных веществ) и хорион (будущая плацента).
Будущая мама на 4-й неделеКак правило, изменения в общем состоянии женщины совершенно незначительны, поскольку уровень гормонов не настолько велик, чтобы вызвать значимые изменения в организме. Возможны некоторые перепады настроения, сонливость, повышение чувствительности молочных желез.
Возможны некоторые перепады настроения, сонливость, повышение чувствительности молочных желез.
Правильное питание, свежий воздух, хорошее настроение — безусловные помощники не только на данном этапе, но и на протяжении всей беременности.
Что такое имплантационное кровотечение? — центр ЭКО Поколение NEXT
Как функционирует наш организм и какие изменения происходят в нем ежемесячно всегда интересно. Особенно в тот период, когда мы беременны или надеемся забеременеть. Почти наверняка никогда мы следим за своим состоянием так тщательно и пристально, как в тот период, когда надеемся забеременеть. От чувства усталости до ощущения легкой тошноты –изучаются самые незначительные признаки и проверяются на предмет их значимости. В этой статье мы рассмотрим некоторые из наиболее распространенных проблем, связанных с кровотечением при имплантации. Эта проблема пугает и приводит в смятение, если желанная беременность уже наступила.
Таким образом, попытаемся разобраться каковы симптомы и признаки имплантационного кровотечения, как распознать самые ранние признаки имплантации и беременности? Такой самоконтроль у людей, проходящих вспомогательное лечение бесплодия, может быть гораздо сильнее, что вполне понятно.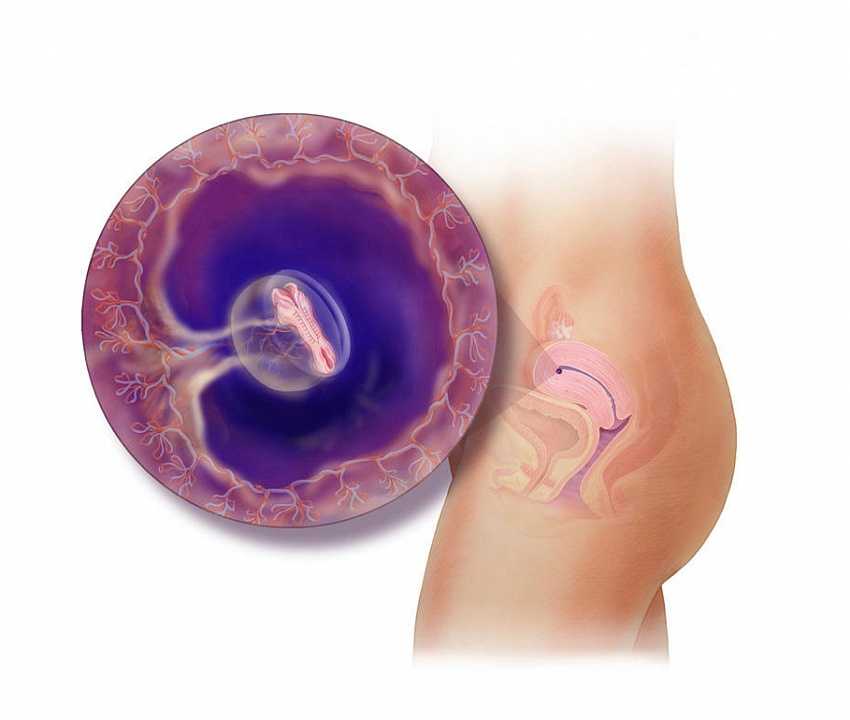
Около 30-40% женщин испытывают небольшую потерю крови после имплантации эмбриона в матку. Это явление известно как имплантационное кровотечение. Поскольку это происходит в начале цикла, то может оказаться даже первым признаком осознания, что вы беременны. Кровотечение обычно происходит в первые недели беременности, так как матка представляет собой орган, богатый кровеносными сосудами, которые могут легко «повредиться». Когда эмбрион прилипает к внутренней стенке матки, разрываются мелкие вены и артерии, которые обычно соединяются с эндометрием, и это может вызвать кровотечение. Если это происходит, обычно через 6-10 дней после оплодотворения, то, как правило, совпадает с теоретической датой менструации, и поэтому может быть перепутано с ее наступлением. Не существует установленного шаблона, и при одной или при всех беременностях конкретного человека может возникнуть кровотечение при имплантации.
Первый вопрос для многих людей состоит в том, как распознать, что это кровотечение при имплантации, а не просто начало цикла, другими словами, как различаются эти виды кровотечения? Наиболее распространенная причина путаницы здесь заключается в том, что кровотечение происходит через 10-14 дней после зачатия, примерно в то время, когда наступила бы менструация, если бы зачатие не произошло. Тем не менее, влагалищное кровотечение может произойти в любое время в течение первых 8 недель беременности. Кровопотеря может длиться 1- 3 дня, и объем выделений обычно меньше, чем во время менструации, хотя цвет может быть более темным. Это может выглядеть как легкое пятно или легкое постоянное кровотечение, и кровь может быть смешана со слизью, а может и не быть. Цвет может варьироваться в зависимости от того, сколько времени понадобилось, чтобы выйти из организма. Свежее кровотечение выглядит красным, оно может выглядеть розовым или оранжевым, если смешивается с другими выделениями из влагалища, а старая кровь может выглядеть коричневой из-за окисления.
Насколько тяжелым может быть имплантационное кровотечение? Может ли кровотечение при имплантации иметь сгустки?
Обычно кровотечение, которое возникает в результате имплантации эмбриона в матку, проявляется пятном или легким кровотечением. Обычно оно не сильное и не имеет сгустков, как в обычном цикле. Если вы подозреваете, что можете забеременеть и у вас сильное кровотечение со сгустками, вам следует обратиться к врачу, поскольку это может сигнализировать о проблемах или даже начале преждевременного выкидыша. С другой стороны, если у вас нет других причин подозревать, что вы беременны, этот тип кровотечения, скорее всего, станет просто началом вашего цикла.
Каковы другие симптомы имплантации на ранних сроках беременности?
Поскольку имплантационное кровотечение происходит только примерно в трети беременностей, вы, скорее всего, будете среди большинства, кто этого не испытывает. Тем не менее, ваша бдительность в отношении признаков и симптомов успешной имплантации, вероятно, все еще масштабно высока! Так каковы другие ранние признаки того, что вы можете быть беременной? Они могут включать в себя:
Тем не менее, ваша бдительность в отношении признаков и симптомов успешной имплантации, вероятно, все еще масштабно высока! Так каковы другие ранние признаки того, что вы можете быть беременной? Они могут включать в себя:
Утреннее недомогание
Это может начаться уже через 4 недели после зачатия (10-14 дней после переноса эмбрионов), хотя чаще это происходит примерно через 6 недель. К счастью, для тех, кто проходит через это, утреннее недомогание, как правило, носит временный характер и обычно облегчается к 16-20 неделе беременности.
Чувствительность к запахам и вкусам
Внезапная чувствительность к запаху и вкусу может быть признаком ранней беременности и, несомненно, способствует продолжительным рассказам о «тяге» беременных к определенным продуктам. И обостренная чувствительность, и утреннее недомогание являются результатом гормональных изменений, происходящих в вашем организме.
Учащенное мочеиспускание
Это кажется странным, когда ваш ребенок еще совсем маленький, но потребность в более частом мочеиспускании на ранних сроках беременности является одним из наиболее часто встречающихся симптомов. Это также является результатом гормональных изменений, которые вызывают более быстрый кровоток через печень и почки, для максимально эффективного удаления отходов. Кроме того, Матка быстро увеличивается в размерах даже на этой ранней стадии беременности и поэтому легче давит на мочевой пузырь, особенно ночью.
Это также является результатом гормональных изменений, которые вызывают более быстрый кровоток через печень и почки, для максимально эффективного удаления отходов. Кроме того, Матка быстро увеличивается в размерах даже на этой ранней стадии беременности и поэтому легче давит на мочевой пузырь, особенно ночью.
Болезненность молочных желез
Хорошо известный симптом болезненности молочных желез является еще одним признаком ранней беременности. Это является результатом увеличения притока крови и задержки жидкости в молочных железах на фоне резкого повышения уровня женских половых гормонов в сыворотке крови.
Спазмы желудка
Спазмы могут возникать сами по себе или сопровождаться небольшим кровотечением, что может быть сигналом имплантации. Можно подумать, что все эти возможные ранние признаки и симптомы беременности помогут быть легко уверенными в ее наступлении. Но дело в том, что некоторые симптомы также присутствуют у некоторых людей в качестве предвестника их нормального месячного цикла при предменструальном синдроме. Таким образом, несмотря на все возможные подсказки, единственный способ быть уверенным в беременности, это сделать тест на беременность, и с ним подтвердить беременность у вашего врача
Таким образом, несмотря на все возможные подсказки, единственный способ быть уверенным в беременности, это сделать тест на беременность, и с ним подтвердить беременность у вашего врача
Является ли имплантационное кровотечение таким же, когда вы проходите лечение ЭКО?
Люди, проходящие ЭКО или любое другое вспомогательное лечение бесплодия, часто интересуются о том, будут ли симптомы беременности такими же в случае успешного переноса эмбрионов и имплантации. Одним словом да. Хотя некоторые стадии ЭКО стимулируются приемом лекарств, и, несмотря на то, что фактическое соединение яйцеклетки и спермы происходит в лаборатории, конечный результат идентичен.
Давайте посмотрим на краткое изложение шагов, которые привели к имплантации эмбрионов. Первым шагом является стимуляция яичников, которая заставляет яичники производить ряд ооцитов. Затем, когда ооциты достигли подходящей стадии зрелости, их извлекают во время пункции яичников, чтобы потом оплодотворить их подготовленной спермой в условиях эмбриологической лаборатории. Это точка, в которой происходит оплодотворение и образуются эмбрионы. Они культивируются- «растут» в особых инкубаторах и проходят необходимые тесты (если выполняется генетическое исследование эмбрионов). Наиболее здоровый и жизнеспособный эмбрион затем переносится в матку женщины. Это, в двух словах, завершающий этап процесса. Имплантация эмбриона в стенку матки, после того как он был перенесен, не является частью процесса вспомогательной репродукции; это то, что происходит естественным образом точно так же, как в при обычном зачатии. Эта заключительная стадия не гарантируется в результате лечения ЭКО, точно так же, как незащищенный секс в период овуляции не гарантированно приведет к беременности. Это объясняет абсолютную одинаковость симптомов в случае вспомогательной репродукции и естественной беременности, которые вы можете ожидать, включая любое кровотечение при имплантации.
Это точка, в которой происходит оплодотворение и образуются эмбрионы. Они культивируются- «растут» в особых инкубаторах и проходят необходимые тесты (если выполняется генетическое исследование эмбрионов). Наиболее здоровый и жизнеспособный эмбрион затем переносится в матку женщины. Это, в двух словах, завершающий этап процесса. Имплантация эмбриона в стенку матки, после того как он был перенесен, не является частью процесса вспомогательной репродукции; это то, что происходит естественным образом точно так же, как в при обычном зачатии. Эта заключительная стадия не гарантируется в результате лечения ЭКО, точно так же, как незащищенный секс в период овуляции не гарантированно приведет к беременности. Это объясняет абсолютную одинаковость симптомов в случае вспомогательной репродукции и естественной беременности, которые вы можете ожидать, включая любое кровотечение при имплантации.
Вопросы про сроки беременности и дате родов: страница 1
Какой срок беременности указывается в заключении УЗИ? Акушерский и эмбриональный сроки беременности, определение предполагаемой даты родов. На вопросы пациентов отвечают врачи медицинских клиник «Арт-Мед».
На вопросы пациентов отвечают врачи медицинских клиник «Арт-Мед».
Задать вопрос
В 20 недель делали скрининг. Все в норме, но поставили вентрикуломегалия слева на основание: задние рога слева расширены до 8.1. В заключении написали «вентрикуломегалия слева». Назначили повторное УЗИ через 10 дней врач поставил на контроль. Пока никакого лечения не было, ничего толком не объясняют. Сказали, что увеличения быть не должно. Стоит переживать?
Вентрикуломегалия — это изменение желудочковой системы мозга, при котором увеличение размеров боковых желудочков мозга не сопровождается увеличением размеров головы плода, в отличие от гидроцефалии. При вентрикуломегалии ширина боковых желудочков обычно составляет от 10 до 15 мм. При обнаружении вентрикуломегалии пренатальное обследование должно включать подробное ультразвуковое исследование всех анатомических структур и, при необходимости, кариотипирование плода. Неблагоприятный прогноз при вентрикуломегалии в первую очередь отмечается в случаях сочетанных аномалий, хромосомных аномалий и при выраженном расширении желудочков.
Беременность 25 недель. Была на УЗИ, мозжечок 25мм, есть ли повод для волнения?
Повода для волнения нет. Размер мозжечка находится в пределах индивидуальных допустимых значений для срока 25 недель.
На первой неделе беременности применяла фуцил 1 табл. и оргил 5 дней, свечи тержинан, крем тромбоштадт.Подскажите как это может повлиять на развитие ребенка? Есть ли риск развития патологий у плода?
Препараты, которые вы принимали, противопоказаны в 1 триместре беременности (до 12 недель). Вам необходима очная консультация врача-генетика, для оценки индивидуального риска.
Можно ли заниматься сексом на 3 неделе беременности? Можно ли заниматься анальным сексом , отказавшись от вагинального? Опасно ли это для плода?
Любые виды секса могут приводить к повышению тонуса матки и, как следствие, к возникновению угрозы прерывания беременности.
28. 02.2018 была последняя менструация. ПА -11.03, 15.03, 16.03, 22.03. Цикл 32-34 дней. На 10 дц после последних месячных делала узи, ещё не было доминантного фолликула. 5.04 сделала электронный тест, показал 2-3 недели. 21.05 делала первое скрининговое УЗИ, по месячным это было 11 недель 5 дней, а по узи срок показал 11 недель 3 дня. То есть по узи на 2 дня меньше, чем по месячным. Подскажите примерно, когда произошло зачатие? Могли ли зачатие произойти до последних месячных, то есть не в марте, а в феврале?
02.2018 была последняя менструация. ПА -11.03, 15.03, 16.03, 22.03. Цикл 32-34 дней. На 10 дц после последних месячных делала узи, ещё не было доминантного фолликула. 5.04 сделала электронный тест, показал 2-3 недели. 21.05 делала первое скрининговое УЗИ, по месячным это было 11 недель 5 дней, а по узи срок показал 11 недель 3 дня. То есть по узи на 2 дня меньше, чем по месячным. Подскажите примерно, когда произошло зачатие? Могли ли зачатие произойти до последних месячных, то есть не в марте, а в феврале?
Судя по данным УЗИ, зачатие произошло в начале марта. Разница срока на 2 дня является допустимым.
Моя девушка беременна, хотелось бы прояснить, от полового акта, срок зачатия три недели, сделали УЗИ,15-го мая, тоесть через три недели от предполагаемого зачатия, поставили срок 6-ть недель и один день, я так понимаю считали от последних месячным,которые начались 1-го апреля, ПА был 24-го апреля, месячные должны были прийти примерно 1-го мая, т. е. примерно неделю до месячных +-, в последнее время были сбои цикл прыгал то 34 дня то 27-ть дней, могла ли быть поздняя овуляция?
КТР плода 4.5 мм. плодное яйцо 24*12 мм. не могли бы вы разъяснить по срокам? Я имею ввиду если была поздняя овуляция, КТР 4.5 мм. в три недели от зачатия, может такое быть?
е. примерно неделю до месячных +-, в последнее время были сбои цикл прыгал то 34 дня то 27-ть дней, могла ли быть поздняя овуляция?
КТР плода 4.5 мм. плодное яйцо 24*12 мм. не могли бы вы разъяснить по срокам? Я имею ввиду если была поздняя овуляция, КТР 4.5 мм. в три недели от зачатия, может такое быть?
По УЗИ срок ставится по размерам плодного яйца и эмбриона. Размеры КТР 4,5 мм соответствуют 5-6 неделям, плодного яйца 24*12 мм соответствут 6-7 неделям. В среднем, – 6 недель. Вероятнее всего, овуляция была раньше.
Врач поставила акушерских недель 24 с первого дня последних месячных. По УЗИ срок соответствует 22 неделям. Нормально ли это?
При подсчете срока беременности самым достоверным является УЗИ до 12 недель беременности. От него и ведется отсчет. Разброс в 1-1,5 недели допустим.
Здравствуйте,подскажите пожайлуста когда могло произойти зачатие.Первый день последних мес 20.03.17 цикл 35-40 дней,па были 2,8,11,17,21,24. 04.17;пдр по мес 25.12.17; пдр по фетометрии 16.01.18.
04.17;пдр по мес 25.12.17; пдр по фетометрии 16.01.18.
Точную дату зачатия, в Вашем случае, установить затруднительно.
Последние месячные 20 июля. Узи от 23 августа — беременность не обнаружена. Узи от 29 августа — плодное яйцо 10 мм, срок 5-6 недель. УЗИ от 14 сентября: ктр 9 мм. УЗИ от 05 октября: ктр 38 мм, бпр 11 мм, срок 10 недель. Когда могла наступить беременность? Половой акт — 27 июля и 6 августа.
Дата зачатия может не совпадать с датой полового акта и отличаться на 5-7 дней, в зависимости от даты овуляции и жизнеспособности сперматозоидов. Поэтому ответить точно на Ваш вопрос не представляется возможным.
По первому УЗИ плодное яйцо 67 мм, КТР 36 мм,хорион 13 мм. Какой срок беременности и приблизительная дата зачатия?
КТР 36 мм соответствует сроку 10 недель 5 дней беременности, зачатие произошло 8.5 — 9 недель назад.
Cрок 10 дней от зачатия можно увидеть на УЗИ?
10 дней от момента зачатия соответствуют акушерскому сроку 3-4 недели беременности, достоверное обнаружение плодного яйца при помощи УЗИ возможно только в сроке 4-5 акушерских недель (примерно неделя задержки очередной менструации)
Последняя менструация 1 июня, продолжительность 4 дня, менструальный цикл 30 дней. Половой акт 7, 11 и 15 июня. На УЗИ 4 июля сказали, что образовалось плодное яйцо, а эмбриона еще нет. Могло ли зачатие произойти 7 июня?
Половой акт 7, 11 и 15 июня. На УЗИ 4 июля сказали, что образовалось плодное яйцо, а эмбриона еще нет. Могло ли зачатие произойти 7 июня?
Повторите УЗИ в динамике для более точного определения срока беременности.
12 недель 3 дня беременности(акушерский срок). КТР 59мм. Какому эмбриональному сроку соответствует?
КТР 59 мм соответствует акушерскому сроку 12,4 недели. Эмбриональный срок отличается от акушерского на 2 недели.
13 недель 1 день беременности (акушерский срок), КТР 80 мм, срок по УЗИ 17 августа — 14 недель 1 день. Это нормальный размер КТР для 13 недель или слишком большой?
Акушерский срок беременности рассчитывается от первого дня последней менструации. При этом предполагается, что у женщины регулярный менструальный цикл и овуляция (а значит и зачатие) произошли в середине цикла. Однако у некоторых женщин овуляция может произойти раньше или позже, и тогда срок беременности будет рассчитываться исходя из размеров малыша в сроке 11-14 недель. Судя по Вашим данным, овуляция у Вас произошла раньше и срок Вашей беременности составляет 14,1 недель, которому и соответствует КТР 80 мм.
Судя по Вашим данным, овуляция у Вас произошла раньше и срок Вашей беременности составляет 14,1 недель, которому и соответствует КТР 80 мм.
Сделала тест на беременность 2,3 января, результат теста — положительный. Результат ХГЧ 12 января — 46526.Когда месячные были — не помню. Когда произошло зачатие? В каких примерно числах?
Ваш показатель β-ХГЧ соответствует 4-5 недель беременности на момент сдачи анализа.
На первом УЗИ 9 февраля поставили срок 13,4 недели, а на втором УЗИ — на неделю меньше, что соответствует, что забеременела 17 ноября. В какой день я забеременела, 25 октября или 17 ноября? Или первое УЗИ оказалось верным?
Срок родов и беременности высчитывается по месячным и данным УЗИ. По ультразвуковым параметрам срок выставляется по размерам плода. Учитывая, что дату последних месячных Вы не указали, ориентируйтесь на первое УЗИ.
Первый день последних месячных 7 января, срок 24 недели беременности, эмбриональный срок 22-я неделя. В 22 недели по УЗИ срок 23 недели, но мой эмбриональный срок на тот момент был 20 неделя. Вес плода в 20 эмбриональных недель был 620 грамм, его рост 29 см. Возможно ли, что беременность наступила не в январе, а в декабре? Мой гинеколог говорит, что не может, просто плод крупный. 17 февраля по УЗИ ставили срок 6 недель. Почему сейчас такая разница?
В 22 недели по УЗИ срок 23 недели, но мой эмбриональный срок на тот момент был 20 неделя. Вес плода в 20 эмбриональных недель был 620 грамм, его рост 29 см. Возможно ли, что беременность наступила не в январе, а в декабре? Мой гинеколог говорит, что не может, просто плод крупный. 17 февраля по УЗИ ставили срок 6 недель. Почему сейчас такая разница?
Для оценки темпов роста плода и определения даты родов используется только акушерский срок беременности, который определяется от первого дня последней менструации (ПДМ). Эмбриональный срок беременности рассчитывается от даты зачатия, при регулярном менструальном цикле совпадает с датой овуляции и на две недели отстает от акушерского срока. Однако если овуляция произошла раньше или позже, это различие может составлять три и более недели. Скорее всего, у Вас именно такая ситуация. Чтобы определиться какой именно у Вас акушерский срок нужно ориентироваться на ПДМ и соответствие размеров малыша сроку беременности в период 11-14 недель. Только после этого можно оценивать соответствует ли Ваш малыш сроку и является ли он крупным.
Последняя менструация 5 апреля, менструальный цикл 31-35 дней. ХГЧ в динамике: 17 мая 390, 19 мая 643, 28 мая 1799, по УЗИ 21 мая плодное яйцо 4 мм, жёлтое тело 22.6 мм. Смущает низкий рост ХГЧ за 9 дней. Может ли это быть вариантом нормы?
Основным показателем успешного течения беременности является в первую очередь динамический рост плодного яйца и эмбриона. Строгих нормативов прироста уровня ХГЧ нет.
34 недели и 4 дня беременности по УЗИ 10 марта, по месячным на неделю больше. Какой это эмбриональный срок и когда примерно могут начаться роды?
Срок беременности и дата родов определяются от первого дня последней менструации (ПДМ). Если в сроке 11-14 недель размеры плода отличаются от срока по месячным больше, чем на 5 дней, то срок беременности и дата родов рассчитываются от данных УЗИ. В 34 недели вне зависимости от различий в размерах плода в этом сроке дата родов не меняется и считается так же — от ПДМ или от УЗИ в 11-14 недель.
Первый день последних месячных 16 марта, 20 апреля был половой акт с другим партнером(уже во время задержки), 23 апреля сдала кровь ХГЧ, результат 181 — 2 недели беременности, мой цикл — 32 дня. Когда произошло зачатие?
Зачатие произошло примерно 9 апреля, более точно срок беременности определяется при проведении УЗИ в первом триместре.
Месячные последние 16 сентября, ходила на УЗИ — поставили срок беременности 2 недели. Правильно ли это?
При регулярном 28-дневном менструальном цикле предполагаемый срок беременности 5-6 недель, 2 недели беременности при ультразвуковом исследовании не диагностируется. Если эмбрион и сердцебиение не определяются, рекомендуется УЗИ в динамике.
Последние месячные с 26 июня по 1 июля. 6 августа по УЗИ срок не более 3-х недель. Сейчас по моим подсчетам должна быть только шестая неделя. 20 августа по УЗИ: 6 недель и 1 день беременности.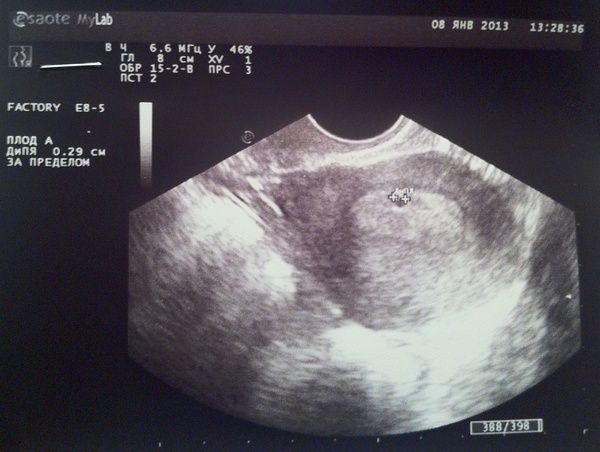 В какой день было зачатие?
В какой день было зачатие?
Без уточнения размеров плодного яйца и эмбриона ответить на Ваш вопрос невозможно.
Последние месячные 10 июля, цикл 26 — 28 дней. Половые акты были 23, 25 июля, 1 августа. 4 августа электронный тест показал 1-2 недели беременности, 5 августа кровь на ХГЧ — 50.2 МЕ/л, 14 августа на УЗИ – плодное яйцо 5 мм. После какого полового акта возможна эта беременность и мог ли ХГЧ быть таким уже на 3-4 день после зачатия? Я принимала дюфастон. Может ли он давать ложноположительный ответ?
Забеременели Вы от полового акта 23 или 25 июля. Анализ на ХГЧ становится положительным не ранее, чем через 10 дней после зачатия. Дюфастон к этому анализу не имеет никакого отношения.
Последние месячные 23 августа, половые акты 27,28,29 августа и 10,11 сентября. По УЗИ от 2 октября 2 яйца по 5 мм, от 9 октября — 2 яйца по 10 мм,от 16 октября — по 14 мм и КТР по 6 мм. От каких половых актов возможна беременность?
Беременность возможна от половых контактов в сентябре.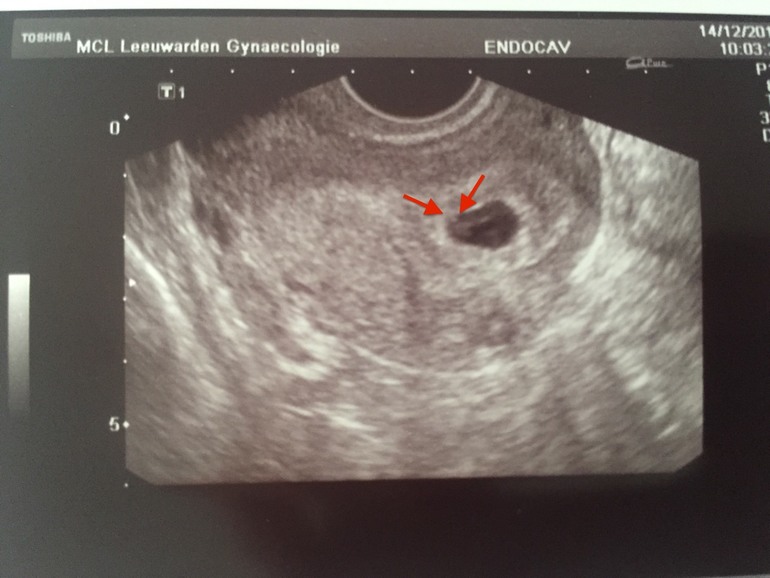
3 — 4 недели беременности. По УЗИ 15 июня размер плодного яйца 6,9 мм. Какому сроку соответствует размер плодного яйца?
3 неделям от зачатия, 5 неделям акушерского срока. Подробно о сроках беременности написано в статьях на нашем сайте.
Последние месячные 19 августа, 14 сентября — были два дня, очень скудные. 27 ноября по УЗИ срок беременности 12 недель. От какой даты последних месячных отталкиваться?
Отсчитывайте срок беременности и, соответственно, все интересующие Вас даты, опираясь на данные самого раннего УЗИ.
2- 3 недели беременности. По УЗИ 11 мая СВД плодного яйца 7 мм, последние месячные 1 апреля. Соответствует ли срок размеру?
Если Ваш менструальный цикл более 32-35 дней, то соответствует. В противном случае рекомендуем повторить исследование для исключения неразвивающейся беременности.
Помогите определить срок беременности, нерегулярный цикл. По УЗИ 24 декабря: бпр 51,7; лзр 68,6; ог 198,6; ож 172; дб 34; дг 30; дп 32; дпп 27; мозжечок 22, анатомия в норме; пол мужской; 21 неделя 5 дней по фетометрии. По УЗИ 16 марта: срок 33 недели 3 дня; бпр 88,1; лзр 109; ог 322,2; ож 314,7; дб 64; дк 57; дп 58; дпп 47; пол мужской, яички в мошонке; анатомия в норме; мозжечок 43,8; 35 недель по фетометрии. 27 апреля живот не опустился, головка над входом в малый таз, исходя из первого УЗИ, сейчас идет 40-ая неделя беременности. Я переживаю, что никаких предвестников родов до сих пор нет.
По УЗИ 24 декабря: бпр 51,7; лзр 68,6; ог 198,6; ож 172; дб 34; дг 30; дп 32; дпп 27; мозжечок 22, анатомия в норме; пол мужской; 21 неделя 5 дней по фетометрии. По УЗИ 16 марта: срок 33 недели 3 дня; бпр 88,1; лзр 109; ог 322,2; ож 314,7; дб 64; дк 57; дп 58; дпп 47; пол мужской, яички в мошонке; анатомия в норме; мозжечок 43,8; 35 недель по фетометрии. 27 апреля живот не опустился, головка над входом в малый таз, исходя из первого УЗИ, сейчас идет 40-ая неделя беременности. Я переживаю, что никаких предвестников родов до сих пор нет.
Доношенной считается беременность от 37 до 42 недель. У каждого малыша свой срок гестации (внутриутробного развития). Если малыш хорошо себя чувствует, то совершенно спокойно можно еще подождать пару недель.
Последние месячные были 18 января, продолжались 5 дней, потом был незащищенный половой акт, выпила постинор 26 января. Открылось кровотечение 30 января, положили в стационар. Должны были прийти месячные 18 февраля, но их не было. На приеме 23 февраля гинеколог сказал, что матка увеличена на 5-6 недель. Тест показал беременность 5-6 недель. На УЗИ 28 февраля ничего не увидели, результат ХГЧ 1 марта — беременность 4-5 недель. На УЗИ 7 марта — 5 недель беременности. Встала на учет. Врач 14 апреля сказала, что рано делать УЗИ, что нужно делать на сроке 10-11 недель. Я запуталась и переживаю. Когда произошло зачатие?
На приеме 23 февраля гинеколог сказал, что матка увеличена на 5-6 недель. Тест показал беременность 5-6 недель. На УЗИ 28 февраля ничего не увидели, результат ХГЧ 1 марта — беременность 4-5 недель. На УЗИ 7 марта — 5 недель беременности. Встала на учет. Врач 14 апреля сказала, что рано делать УЗИ, что нужно делать на сроке 10-11 недель. Я запуталась и переживаю. Когда произошло зачатие?
Похоже, зачатие произошло примерно 8 — 10 февраля + 2 — 3 дня.
Месячные были 15 февраля, незащищенный половой акт 5 марта с одним партнером, 18 марта — с другим. Наступила беременность. Врачи посчитали срок родов 15 ноября. Какова вероятность, что зачатие произошло 18 марта, а не 5 марта?
Если менструальный цикл регулярный, вероятность этого небольшая.
Формирование сердца
Итак, новая жизнь зародилась. Хотели вы того, или нет, желанен ли плод вашей любви или нет — это уже неважно. Яйцеклетка, образовавшаяся в яичнике, прошла трубы, осела в слизистой матки, приняла и слилась со сперматозоидом. Это уже — оплодотворенная яйцеклетка, которая будет расти и со временем станет вашим ребенком.
Это уже — оплодотворенная яйцеклетка, которая будет расти и со временем станет вашим ребенком.
Эта жизнь, пока еще только одна клетка, несет в себе всю информацию, заключенную в ваших генах, т.е. мельчайших молекулах белка, и в генах вашего партнера. К этому мы еще вернемся. Но вот, клетки слились, и в первые две недели после зачатия начинаются процессы образования клеточных систем, которые затем превратятся в ткани и органы.
Как написал когда-то удивительный поэт Дмитрий Кедрин:
«Еще тошноты и пятен даже в помине нету.
И пояс твой так же узок, хоть в зеркало посмотри.
Но ты по неуловимым, по тайным женским приметам
Испуганно догадалась, что у тебя внутри…»
Вначале новая жизнь имеет форму диска. Иногда такой маленький белковый диск можно увидеть в желтке разбитого куриного яйца. Он называется эмбрион и в первые дни — это просто скопление мудрых клеток, которые точно знают, что им надо делать. С каждым последующим часом клеток становится все больше. Они соединяются и складываются в определенные формы, образуя вначале две трубки, потом, сливаясь, одну. Эта трубка, складываясь и опускаясь вниз из первичного диска, образует петлю, которая называется «первичной сердечной петлей». Петля быстро удлиняется, значительно опережая рост и увеличение числа окружающих ее клеток, ложится вправо, в виде такого кольца, как кольцо швартового каната, которое забрасывают на кнехт при причаливании катера или судна. Эта петля ложится в норме только справа, в противном случае будущее сердце будет лежать не слева, а справа от грудины. И вот на 22-й день после зачатия в утолщенном нижнем отделе петли происходит первое сокращение. Сердце начало биться. Можно попытаться вспомнить, что было тогда с будущей матерью. В каком она была состоянии? Что с ней происходило? И, если вы, как подавляющее большинство семейных и несемейных пар не уделяли этому внимания, я могу поручиться — вы не вспомните. Вы скажете: «Ну и что?», — и будете правы.
С каждым последующим часом клеток становится все больше. Они соединяются и складываются в определенные формы, образуя вначале две трубки, потом, сливаясь, одну. Эта трубка, складываясь и опускаясь вниз из первичного диска, образует петлю, которая называется «первичной сердечной петлей». Петля быстро удлиняется, значительно опережая рост и увеличение числа окружающих ее клеток, ложится вправо, в виде такого кольца, как кольцо швартового каната, которое забрасывают на кнехт при причаливании катера или судна. Эта петля ложится в норме только справа, в противном случае будущее сердце будет лежать не слева, а справа от грудины. И вот на 22-й день после зачатия в утолщенном нижнем отделе петли происходит первое сокращение. Сердце начало биться. Можно попытаться вспомнить, что было тогда с будущей матерью. В каком она была состоянии? Что с ней происходило? И, если вы, как подавляющее большинство семейных и несемейных пар не уделяли этому внимания, я могу поручиться — вы не вспомните. Вы скажете: «Ну и что?», — и будете правы. Как правило, ничего. Но — все же, задумайтесь об этом. Первые дни, возможно, ничего не решают. Но последующие решат многое.
Как правило, ничего. Но — все же, задумайтесь об этом. Первые дни, возможно, ничего не решают. Но последующие решат многое.
Сердечно-сосудистая система плода формируется первой из всех его систем, потому что плод нуждается в собственном кровообращении для полноценного развития других своих органов. Развитие и формирование сердечно-сосудистой системы начинается на третьей неделе и, в основном, заканчивается к восьмой неделе жизни эмбриона, т.е. происходит в течение пяти недель.
Мы опишем вкратце эти этапы, но сейчас зададимся вопросом: «Что такое сегодня 4–5 неделя беременности?». Женщина еще не уверена, беременна ли, особенно, если не слишком ждет этого события. Она не меняет своего образа жизни, привычек, иногда вредных. Она может работать на тяжелом и вредном производстве или делать тяжелую физическую работу дома. Она может перенести на ногах вирусную инфекцию в виде гриппа. Обычно пара пока не думает, старается не думать о будущем, а оно – это будущее — уже не только живет, но и бьется, сокращается, растет.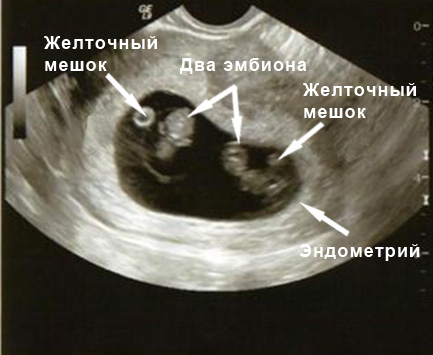 Но подождите казнить себя — могут быть и другие причины. О них — позже. А пока запомним: сегодня в мире считают, что жизнь ребенка начинается не с момента его рождения, а с момента зачатия.
Но подождите казнить себя — могут быть и другие причины. О них — позже. А пока запомним: сегодня в мире считают, что жизнь ребенка начинается не с момента его рождения, а с момента зачатия.
Итак, на 22-й день будущее сердце начинает пульсировать, а на 26-й день в организме плода, длина которого 3 миллиметра, начинается самостоятельная циркуляция крови. Таким образом, к концу четвертой недели у плода имеется сокращающееся сердце и кровообращение. Пока это — один поток, одна изогнутая трубочка, в изгибе которой залегает «моторчик» — сердце. Но ежеминутно в нем происходят процессы, которые ведут к окончательному формированию. Очень важно понять, что эти процессы текут одновременно в трехмерном пространстве и для того, чтобы «все правильно и точно сошлось», нужна их полная синхронизация. Больше того, если этого не случилось, т.е. в какой-то момент что-то не соединилось там, где нужно, рост и развитие сердца не прекращаются. Все идет своим чередом. Ведь когда в оркестре какой-нибудь музыкант сыграет вдруг фальшивую ноту, все равно оркестр доиграет симфонию. Но фальшивый звук улетит и забудется, да и мало кто обратит на него внимание, а формирующееся сердце — запомнит. И вот уже растущей перегородке некуда прикрепиться, или клапану — не на чем удержаться. Так образуются врожденные пороки. Для того, чтобы сердце стало четырех-, а не двухкамерным (как на третьей неделе), надо, чтобы выросли его перегородки (межпредсердная и межжелудочковая), чтобы общий артериальный ствол разделился на аорту и легочную артерию, чтобы внутри общего желудочка произошло его разделение на правый и левый, чтобы аорта соединилась с левым желудочком, чтобы полностью сформировались сердечные клапаны. Все это происходит в период между 4-й и 8-й неделей беременности, (в это время длина плода достигает всего 3,5–4 см). К концу второго месяца беременности у «дюймового» (3,5 см) эмбриона все уже сформировано. Очевидно, что чем раньше в этом процессе произошло нарушение нормального развития – тем больше сердце оказывается деформированным, т.е. тем тяжелее его врожденный порок.
Но фальшивый звук улетит и забудется, да и мало кто обратит на него внимание, а формирующееся сердце — запомнит. И вот уже растущей перегородке некуда прикрепиться, или клапану — не на чем удержаться. Так образуются врожденные пороки. Для того, чтобы сердце стало четырех-, а не двухкамерным (как на третьей неделе), надо, чтобы выросли его перегородки (межпредсердная и межжелудочковая), чтобы общий артериальный ствол разделился на аорту и легочную артерию, чтобы внутри общего желудочка произошло его разделение на правый и левый, чтобы аорта соединилась с левым желудочком, чтобы полностью сформировались сердечные клапаны. Все это происходит в период между 4-й и 8-й неделей беременности, (в это время длина плода достигает всего 3,5–4 см). К концу второго месяца беременности у «дюймового» (3,5 см) эмбриона все уже сформировано. Очевидно, что чем раньше в этом процессе произошло нарушение нормального развития – тем больше сердце оказывается деформированным, т.е. тем тяжелее его врожденный порок. Чем позже это произошло, тем меньшим будет структурное изменение и тем легче можно будет порок исправить в будущем.
Чем позже это произошло, тем меньшим будет структурное изменение и тем легче можно будет порок исправить в будущем.
Цитируется по книге Г. Э. Фальковский, С. М. Крупянко. Сердце ребенка. Книга для родителей о врожденных пороках сердца
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультацииСроки УЗИ при беременности
- Главная /
- Услуги и цены /
- Сроки УЗИ при беременности
Мир современной женщины насыщен важными событиями, встречами и бесконечной чередой запланированных дел. Когда наступает беременность, многие дела переходят из «ожидаемых» в «невыполнимые» или просто откладываются на неопределенное время. Беременной женщине весьма непросто планировать свой график. Поэтому мы советуем таким женщинам составить хотя бы приблизительный «план жизни на 9 месяцев». Для этого воспользуйтесь календарем беременности.
Известно, что декретному отпуску чаще всего предшествует неизрасходованный очередной отпуск. Но при установлении многоплодной беременности этот отпуск наступает на 14 дней раньше, а вместе с ним перемещается и начало декретного отпуска. Кроме того, при многоплодной беременности изменяется и предполагаемый срок родов.
Но при установлении многоплодной беременности этот отпуск наступает на 14 дней раньше, а вместе с ним перемещается и начало декретного отпуска. Кроме того, при многоплодной беременности изменяется и предполагаемый срок родов.
Когда начинается долгожданная беременность, многое зависит от того, как будет развиваться новая жизнь. Поэтому перед постановкой на учет в женской консультации следует подтвердить, что беременность протекает нормально. Один из первых шагов после подтверждения беременности — прохождение ультразвукового исследования (УЗИ). Научно-технический прогресс меняет мир, в том числе и состояние службы пренатальной ультразвуковой диагностики. Меняются возможности и сроки обследования, на чем и хотелось бы остановиться подробнее.
В 2012 г. на территории г. Санкт-Петербурга вступил в силу нормативный акт «Распоряжение Комитета по Здравоохранению правительства Санкт-Петербурга № 39-р» 1. В документе указано, что для полноценного УЗИ-скрининга желательно обследоваться в «…первом триместре: 11+0-13+6 недель; 18+0-20+6 недель; и 32+0-34+6 недели беременности». Однако эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя постановка на учет ограничена 12-недельным сроком со всеми вытекающими последствиями (выплата единовременного пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п. 2-в Постановления Правительства РФ от 15.10.2001 N 727 (ред. от 04.09.2012). Следовательно, чтобы встать на учет на 11 неделе, должен быть установлен факт развивающейся беременности. Для этого рекомендуется УЗИ в первом триместре 1. Большинство врачей рекомендуют делать УЗИ на 7-8 неделе, потому что именно на этом сроке определяется сердцебиение развивающегося эмбриона как признак физиологичного развития беременности.
Однако эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя постановка на учет ограничена 12-недельным сроком со всеми вытекающими последствиями (выплата единовременного пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п. 2-в Постановления Правительства РФ от 15.10.2001 N 727 (ред. от 04.09.2012). Следовательно, чтобы встать на учет на 11 неделе, должен быть установлен факт развивающейся беременности. Для этого рекомендуется УЗИ в первом триместре 1. Большинство врачей рекомендуют делать УЗИ на 7-8 неделе, потому что именно на этом сроке определяется сердцебиение развивающегося эмбриона как признак физиологичного развития беременности.
Следующие обязательные этапы ультразвукового исследования являются скрининговыми (англ. screening – просеивание). Вся беременность делится на три периода (триместра), и в каждом важную роль играет УЗИ. Первое скрининговое исследование проводится с 11 недели 0 дней до 13 недели 6 дней беременности 1.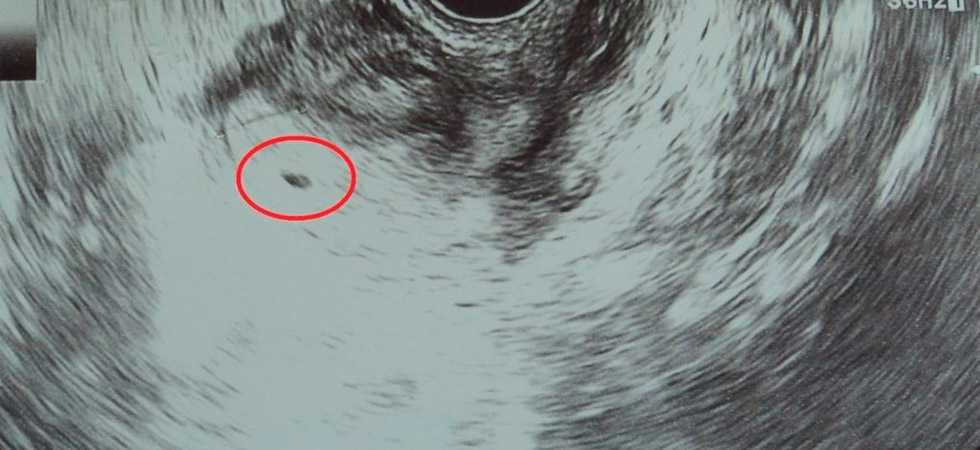 Эти границы установлены, чтобы своевременно выявить патологические состояния, которые определили бы прогноз для здоровья плода.
Эти границы установлены, чтобы своевременно выявить патологические состояния, которые определили бы прогноз для здоровья плода.
Теоретически любая беременная женщина может обратиться для проведения УЗИ как в начале 11-й, так и в конце 13-й недели, т.к. весь период является скрининговым. Однако доктора, которые посвятили свою жизнь пренатальной ультразвуковой диагностике, пришли к выводу, что в каждом скрининговом сроке есть наиболее предпочтительные периоды. Это так называемое «диагностическое окно» или «счастливые дни».
«Счастливые дни» для первого скринингового исследования включают промежуток с 12 нед. 2 дня по 12 нед. 4 дня. Так как плод уже достаточно вырос, доктор может оценить состояние самых маленьких органов (хрусталиков глаз, сердца). Именно в этом интервале вероятность констатировать наиболее важные морфологические изменения значительно выше, чем в 11 недель 0 дней. С другой стороны, каждый прожитый малышом день увеличивает не только рост и массу тела, но и качество картинки на аппарате УЗИ.
По данным различных авторов, частота врожденной патологии достигает 5%. Этим пяти процентам особенно важно выявить проблему на раннем сроке. Такие особые случаи могут потребовать расширения спектра диагностических процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью определения его кариотипа). Для проведения этих процедур требуется время начиная с подготовки необходимых анализов беременной и заканчивая проведением непосредственно инвазивной диагностики и получением результатов о состоянии здоровья плода.
В некоторых случаях выявленное заболевание плода поднимает вопрос о невозможности пролонгирования беременности. Действующее законодательство РФ постановило, что сама процедура медицинского прерывания беременности по решению женщины может быть выполнена «…не позднее окончания двенадцатой недели беременности», но «…не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности» (п. 3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.2012) 2. Иными словами, если пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии ее направят уже не на искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей процедурой. Поэтому любой практикующий специалист скажет вам, что наилучший срок для проведения первого скрининга – до 12 недель 4 дней.
3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.2012) 2. Иными словами, если пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии ее направят уже не на искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей процедурой. Поэтому любой практикующий специалист скажет вам, что наилучший срок для проведения первого скрининга – до 12 недель 4 дней.
Второе скрининговое исследование оптимально проводить с 18 нед. 0 дней и до 20 недель 6 дней беременности. «Счастливыми днями» считается вся двадцатая неделя: 20 нед. 0 дней — 20 нед. 6 дней. Не все тонкости строения главных органов можно рассмотреть столь же успешно, особенно у беременных с повышенной массой тела на 18 неделе беременности.
При обнаружении так называемых «маркеров хромосомного неблагополучия» может потребоваться пренатальное кариотипирование (получение крови плода или околоплодных вод), на что уйдет определенное время. Сам забор материала занимает несколько минут. Но много времени уходит на подготовку беременной (обследование, получение результатов анализов крови и мочи и пр.), транспортировку материала в лабораторию, исследование и получение результатов.
Но много времени уходит на подготовку беременной (обследование, получение результатов анализов крови и мочи и пр.), транспортировку материала в лабораторию, исследование и получение результатов.
Если выявятся серьезные отклонения в состоянии здоровья плода, для решения вопроса о дальнейшей тактике беременную направят на пренатальный консилиум, который проведут врач ультразвуковой диагностики и врач — специалист той области, к которой относится обнаруженное заболевание (например, хирург, нейрохирург, кардиолог и пр.).
До выхода нового распоряжения 1 второй скрининговый срок колебался в пределах 18-22 недель, еще ранее — в пределах 18-24 недель беременности. Согласно рекомендациям ВОЗ плод становится жизнеспособным с 22 недели беременности. До наступления этого срока очень важно получить всю возможную информацию о состоянии плода и сформировать прогноз его здоровья и дальнейшей жизни. Именно поэтому при серьезных проблемах со здоровьем плода Законодательство РФ требует своевременно провести все дополнительные диагностические процедуры и при необходимости прервать беременность на законных основаниях.
Третье скрининговое исследование проводят 32 недели 0 дней — 34 недели 6 дней беременности. В этот период важно исключить врожденные пороки развития с поздним проявлением и оценить состояние плода. Из-за того, что беременным выдают направление на прохождение третьего УЗИ вместе с декретным отпуском в 30 нед. 0 дней беременности, женщины обращаются для третьего скринингового УЗИ несвоевременно рано — до срока 32 недели 0 дней. Последнее может потребовать повторного планового УЗИ в «положенные сроки». Более поздняя явка (после 34 нед.) снижает качество получаемого при УЗИ изображения, за счет изменения отношения между количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего триместра беременности можно считать период с 32 недели 0 дней по 33 неделю 3 дня.
Внеплановое УЗИ на любом сроке требуется, как правило, только при осложненном течении беременности, поэтому назначается по показаниям и выполняется вне зависимости от гестационного срока.
Таблица 1. Сроки прохождения скринингового ультразвукового исследования плода
| Регламентированный законодательно срок (распоряжение КЗ СПб № 39-р от 01.02.12 г) | Оптимальные сроки/«Счастливые дни» |
|---|---|
| — | 7-8 |
| 11 нед. 0 дн. – 13 нед. 6 дн. | 12 нед. 2 дн. — 12 нед. 4 дн. |
| 18 нед. 0 дн. – 20 нед. 6 дн. | 20 нед. 0 дн. — 20 нед. 6 дн. |
| 32 нед. 0 дн. – 34 нед. 6 дн. | 32 нед. 0 дн. — 33 нед. 3 дн. |
Чтобы увеличить выявляемость врожденной патологии плода, дополнительно к скринговому УЗИ первого триместра рекомендуется сдавать кровь беременной на исследование содержания РАРР-А и βХГЧ (УЗИ + биохимия называется комбинированным биохимическим скринингом). Выявляемость патологии плода при УЗИ составляет около 80%. При оценке данных УЗИ совместно с результатами биохимического анализа крови беременной выявляемость увеличивается до 96%.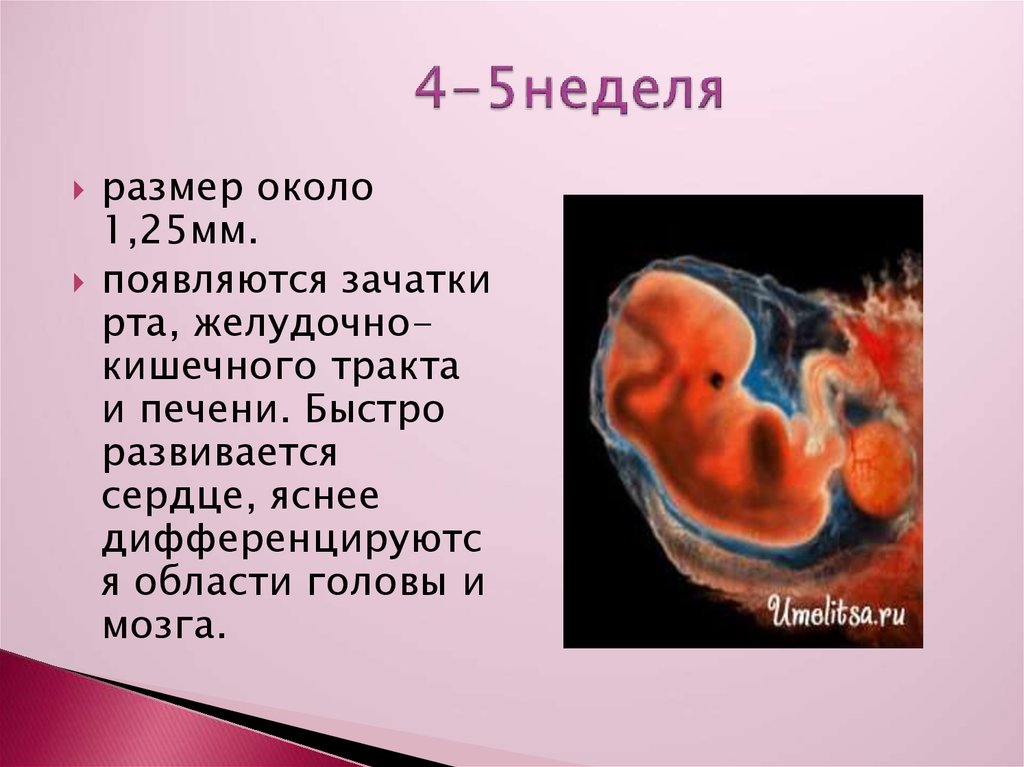 Кровь рекомендуют сдавать с 10 недель 0 дней беременности. Чувствительность метода уменьшается с увеличением срока беременности, на котором произведен забор крови. Только тем пациенткам, которые не успели сдать кровь (РАРР-А и βХГЧ) в рекомендуемые сроки с 10 недель до 13 недель 6 дней беременности, рекомендуется провести уже не комбинированный, а простой биохимический скрининг на 15-16 неделях беременности (анализ крови беременной на АФП и ХГЧ).
Кровь рекомендуют сдавать с 10 недель 0 дней беременности. Чувствительность метода уменьшается с увеличением срока беременности, на котором произведен забор крови. Только тем пациенткам, которые не успели сдать кровь (РАРР-А и βХГЧ) в рекомендуемые сроки с 10 недель до 13 недель 6 дней беременности, рекомендуется провести уже не комбинированный, а простой биохимический скрининг на 15-16 неделях беременности (анализ крови беременной на АФП и ХГЧ).
Примечания:
- Распоряжение Комитета по здравоохранению правительства Санкт-Петербурга от 1 февраля 2012 года N 39-р «О мерах по снижению наследственных и врожденных заболеваний у детей в Санкт-Петербурге».
- Статья 56 «Искусственное прерывание беременности». Федерального закона Российской Федерации от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», вступил в силу: 22 ноября 2011 г., опубликован 23 ноября 2011 г. в «РГ» — Федеральный выпуск №5639.
3 неделя беременности — начало развития эмбриона
Третья неделя беременности совпадает с третьей неделей после последней менструации (ПМ). Обычно женщина еще не знает, что беременна, и тесты на беременность могут давать ложноотрицательные результаты.
Обычно женщина еще не знает, что беременна, и тесты на беременность могут давать ложноотрицательные результаты.
Фактически, эта третья неделя беременности будет первой в развитии эмбриона . Тем не менее, все специалисты в этой области берут за основу начало менструального цикла, чтобы начать отсчет недель беременности при 40-недельном сроке беременности. Мы называем это срок беременности .
Таким образом, на этой третьей неделе беременности происходят события оплодотворения и начала эмбрионального развития.
Ниже приведен указатель с 7 пунктами, которые мы собираемся расширить в этой статье.
Содержание
1.
Что происходит на третьей неделе беременности?
1.1.
Начало эмбрионального развития
1.2.
Путь эмбриона по фаллопиевой трубе
2.
Изменения у матери
2.1.
Можно ли сделать тест на беременность?
3.

Особый уход на третьей неделе
3.1.
Диета
3.2.
Упражнение
4.
Часто задаваемые вопросы пользователей
4.1.
Каково состояние эмбриона на третьей неделе беременности?
4.2.
Какой месяц третьей недели беременности?
4.3.
Нормально ли кровотечение на третьей неделе беременности?
4.4.
Как сделать аборт на 3 неделе беременности?
4.5.
Нормально ли иметь коричневые выделения на 3 неделе беременности?
4.6.
Можно ли употреблять алкоголь на 3 неделе беременности?
5.
Рекомендуемое чтение
6.
Ссылки
7.
Авторы и участники
Что происходит на трех недель беременности?
В конце второй или начале третьей недели беременности происходит овуляция. Это фертильные дни женщины и, следовательно, пара должна иметь незащищенный секс, чтобы произошло зачатие.
Это фертильные дни женщины и, следовательно, пара должна иметь незащищенный секс, чтобы произошло зачатие.
После полового акта эякулированные сперматозоиды начинают свое путешествие по женской репродуктивной системе: они поднимаются по шейке матки, проходят через матку и достигают фаллопиевых труб. Вот где встреча с яйцом и происходит оплодотворение одним сперматозоидом.
Начало эмбрионального развития
После слияния яйцеклетки и сперматозоида их ядра сливаются, где содержится генетический материал обоих родителей. Через 16-20 часов после оплодотворения зародыш состоит из одной клетки и называется зиготой .
Отсюда начинается спуск зиготы по фаллопиевой трубе к матке. В то же время количество клеток делится и увеличивается по мере прохождения дней этой третьей недели, как показано ниже:
- День 0
- оплодотворение эмбриона путем слияния яйцеклетки и сперматозоида.
- День 1
- Через 16-20 часов после оплодотворения появляется зигота.

- День 2
- Сегментация зиготы приводит к 4-клеточному эмбриону.
- День 3
- эмбрион разделился примерно на 8 клеток.
- День 4
- эмбрион уже имеет не менее 16 клеток и называется морулой .
- День 5
- эмбрион увеличивается в размерах и становится бластоцистой примерно из 200 клеток.
- День 6
- бластоциста увеличивается, и количество клеток продолжает увеличиваться.
В конце третьей недели беременности эмбрион достигает матки , когда он находится на стадии бластоцисты.
Вы можете получить больше информации о номенклатуре эмбриона на разных стадиях в следующем посте: В чем разница между зиготой, эмбрионом и плодом?
Путешествие эмбриона по фаллопиевой трубе
Как упоминалось ранее, после оплодотворения начинается эмбриональное развитие, и эмбрион опускается по фаллопиевой трубе в матку.
Этот путь возможен благодаря небольшим сокращениям трубных мышц. Кроме того, его внутренняя поверхность покрыта миллионами ресничек, маленьких волосков, движущихся в одном направлении, что и производит протаскивание зародыша по этому каналу.
Кроме того, его внутренняя поверхность покрыта миллионами ресничек, маленьких волосков, движущихся в одном направлении, что и производит протаскивание зародыша по этому каналу.
Необходимо отметить, что именно в этот момент существует риск внематочная беременность , то есть эмбрион внедряется в маточную трубу и наступает внематочная беременность, которая нежизнеспособна.
Гормон прогестерон, секретируемый яичником после овуляции, также играет важную роль в этом пути. Прогестерон, также известный как гормон беременности, позволяет сфинктеру между фаллопиевой трубой и маткой расслабиться, позволяя эмбриону пройти через него.
Кроме того, прогестерон подготавливает матку к имплантации эмбриона, увеличивая рецептивность эндометрия .
Изменения в организме матери
На третьей неделе беременности, когда уже произошло зачатие, в организме женщины не происходит серьезных изменений, поэтому она еще ничего не чувствует. На самом деле в большинстве случаев она даже не подозревает, что беременна.
На самом деле в большинстве случаев она даже не подозревает, что беременна.
Только пациенты, прошедшие лечение бесплодия, такое как искусственное оплодотворение (ИИ) или экстракорпоральное оплодотворение (ЭКО), замечают симптомы в этот период, известный как двухнедельное ожидание. Эти симптомы после лечения бесплодия обычно связаны с приемом гормональных препаратов, а не с самой беременностью.
Несмотря на это, гормональные изменения в течение этой третьей недели беременности могут вызвать следующие симптомы:
- Чувствительность молочных желез
- Повышенное восприятие запахов
- Перепады настроения и раздражительность
- Усталость
- Головная боль
- Усиление позывов к мочеиспусканию
- Белые и густые выделения из влагалища
Обычно эта третья неделя беременности проходит без заметных для женщины симптомов. На самом деле до менструации осталась бы еще неделя, а перед задержкой менструации женщины обычно не делают тест на беременность.
Можно ли сделать тест на беременность?
Если вы пройдете тест на беременность на третьей неделе беременности, скорее всего, результат будет отрицательным, поскольку гормон бета-ХГЧ еще не начал выделяться.
Пациентки с вспомогательной репродуктивной системой также рискуют получить ложноположительный тест на беременность на этой неделе, так как гормональные препараты, принимаемые во время лечения, могут привести к неправильному результату.
Гормон бета-ХГЧ соответствует бета-фракции хорионического гонадотропного гормона человека , который вырабатывается эмбрионом после имплантации и обнаруживается тестом на беременность.
В следующем посте мы расскажем, когда лучше всего делать тест на беременность: Когда делать тест на беременность? – Как использовать, результаты и точность
Особый уход на третьей неделе
Привычки и поведение женщины могут влиять на развитие ее ребенка с самого начала беременности. Поэтому следует вести здоровый образ жизни, особенно если речь идет о беременности.
Вот несколько интересных советов в первые недели беременности:
Диета
Фолиевая кислота – один из важнейших витаминных компонентов для беременных. Это помогает предотвратить дефекты нервной трубки плода, которые могут привести к таким заболеваниям, как расщелина позвоночника и анэнцефалия. Фолиевая кислота содержится в листовых зеленых овощах, таких как шпинат или мангольд, а также в бобовых.
В течение первых нескольких недель беременности гинекологи могут рекомендовать начинать прием богатые железом продукты или витаминные добавки. Этот минерал необходим для образования гемоглобина и предотвращения анемии. Умеренное количество красного мяса является отличным источником железа. Что касается продуктов, которые помогают усвоению железа, мы находим мандарины, клубнику или помидоры, богатые витамином С.
Еще одним очень важным минералом для беременных является кальций , потому что он помогает предотвратить гипертонию или преэклампсию. Кальций также способствует оптимальному развитию ребенка, его нервной и мышечной системы. Поэтому с начала беременности рекомендуется диета, богатая кальцием.
Кальций также способствует оптимальному развитию ребенка, его нервной и мышечной системы. Поэтому с начала беременности рекомендуется диета, богатая кальцием.
Когда женщина знает, что ждет ребенка, она должна избегать следующих продуктов : сырой или богатой ртутью рыбы, сырого мяса, кофе, недоваренных яиц, непастеризованного сыра и т. д.
Все это профилактические меры для предотвращения токсоплазмоз и листериоз. Также необходимо правильно мыть фрукты и овощи перед их употреблением.
Нас уже 773!
Присоединяйтесь к нашему сообществу inviTRA
Упражнения
Помимо соблюдения диеты, беременным женщинам также важно поддерживать здоровье тела с помощью упражнений. Однако следует начать заменять высокоинтенсивные виды спорта менее интенсивными видами деятельности, такими как пилатес, йога, плавание и т. д.
Также важно, чтобы женщины достаточно отдыхали и спали необходимое количество часов. Для этого ежедневная прогулка может помочь расслабить тело и сохранить хороший сон.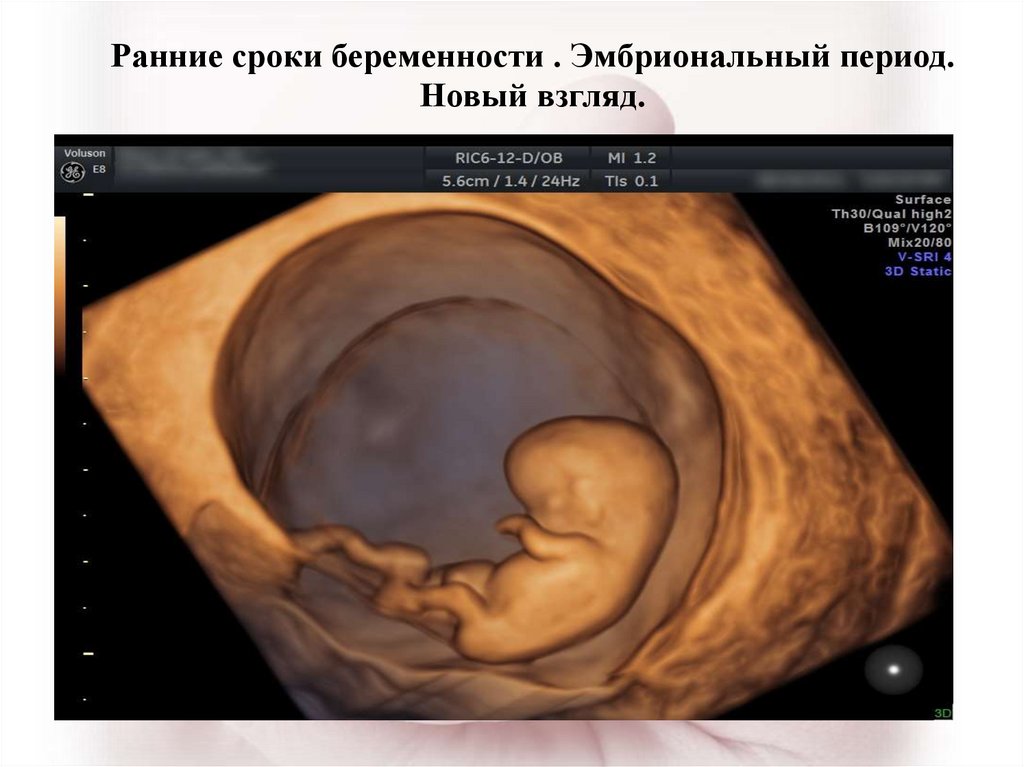
Не отказывайтесь полностью от физической активности, если только она не связана с высоким риском и не рекомендована врачом.
Часто задаваемые вопросы пользователей
Каково состояние эмбриона на третьей неделе беременности?
Джон Андер Агиррегойкоа, доктор медицинских наук (гинеколог).
В начале третьей недели беременности происходит овуляция и оплодотворение. У женщины нет задержки менструации, поэтому она не будет знать, что беременна.
В первый день, через 16-20 часов после оплодотворения, появляется зигота. На второй день зародыш имеет четыре клетки, на третий день восемь и на четырнадцатый день, в этот момент он называется морулой. Пятый день следует за увеличением клеток и называется бластоцистой.
На шестые-седьмые сутки эмбрион достигает матки и начинается его прикрепление к эндометрию, имплантация. В норме женщина в течение этой недели не имеет никаких симптомов.
Какой месяц третьей недели беременности?
Заира Сальвадор B.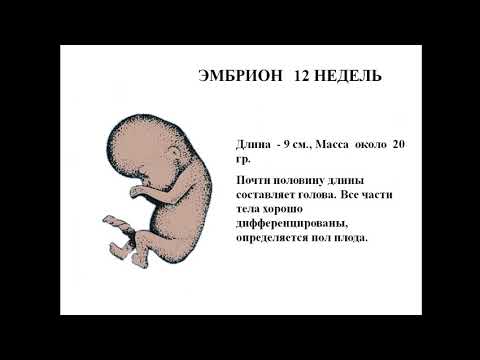 Sc., M.Sc. (эмбриолог).
Sc., M.Sc. (эмбриолог).
Третья неделя беременности совпадает с первым месяцем беременности, но у женщины еще не было задержки менструального цикла и она не знает, что беременна.
С другой стороны, эмбрион имеет только одну неделю эмбрионального развития. Он только что задуман и состоит всего из нескольких ячеек. Его еще не называют плодом, потому что он не имплантирован в матку. Также невозможно визуализировать его с помощью УЗИ, потому что его размеры мизерны, а гестационный мешок еще не сформировался.
Нормально ли кровотечение на третьей неделе беременности?
Заира Сальвадор B.Sc., M.Sc. (эмбриолог).
Кровотечение, которое возникает у некоторых женщин в конце третьей недели беременности, соответствует имплантационному кровотечению, вызванному прилипанием эмбриона к эндометрию. Это кровотечение не очень обильное, иногда это просто пятно, которое держится один-два дня. Если это обильное кровотечение, это может быть связано с наступлением менструального цикла.
Как сделать аборт на 3 неделе беременности?
Заира Сальвадор B.Sc., M.Sc. (эмбриолог).
Поскольку в течение этой третьей недели беременности еще невозможно определить беременность с помощью теста или точно знать, что беременность наступила, сам аборт сделать невозможно. Единственный способ предотвратить имплантацию эмбриона в матку, если есть риск нежелательной беременности, — это таблетка на следующее утро.
Эта таблетка, также известная как Plan B, содержит левоноргестрел, вещество, вызывающее изменение эндометрия и препятствующее наступлению беременности.
Нормально ли иметь коричневые выделения на 3 неделе беременности?
Марта Барранкеро Гомес B.Sc., M.Sc. (эмбриолог).
Нет, коричневые выделения из влагалища на 3-й неделе беременности не являются обычным явлением. В это время у женщины могут быть более обильные беловатые выделения, но коричневые выделения бывают редко.
Можно ли пить алкоголь на 3 неделе беременности?
Марта Барранкеро Гомес B. Sc., M.Sc. (эмбриолог).
Sc., M.Sc. (эмбриолог).
Не рекомендуется употреблять алкоголь на третьей неделе беременности и во время беременности. Поэтому, как только женщина узнает, что беременна, ей следует прекратить употребление алкогольных напитков.
Употребление алкоголя во время беременности может повлиять на развитие ребенка и увеличить риск выкидыша и отслойки плаценты.
Рекомендуемая литература
Если вы хотите узнать больше о симптомах беременности на этой третьей неделе беременности, мы рекомендуем прочитать следующую статью:
Я беременна? — 10 ранних подсказок и симптомов перед задержкой менструации.
Мы обсудили важность витаминов в рационе будущей матери. Вы можете узнать больше, прочитав эту статью:
Рекомендуемые витамины для беременных.
Пораженная яйцеклетка | Беременность Роды и ребенок
Зараженная яйцеклетка | Беременность Рождение и ребенок начало содержания4-минутное чтение
Слушать
Ключевые факты
- Поражение яйцеклетки — это тип выкидыша, который может произойти на ранних сроках беременности.

- Пораженная яйцеклетка – это когда яйцеклетка и плацента растут, а ребенок – нет.
- Выкидыш может быть очень огорчительным, и вам может понадобиться поддержка и время, чтобы пережить горе.
- Наличие поврежденной яйцеклетки во время одной беременности не влияет на ваши шансы на успешную беременность в будущем.
Что такое поврежденная яйцеклетка?
Поражение яйцеклетки — это тип выкидыша, который может произойти на ранних сроках беременности. Ее также называют «анэмбриональной беременностью», поскольку эмбриона (развивающегося ребенка) нет. При этом типе выкидыша плодный мешок и плацента растут, но ребенка нет. Поскольку поврежденная яйцеклетка все еще вырабатывает гормоны беременности, она все равно может показать положительный результат теста на беременность.
Пораженная яйцеклетка в конечном итоге вызывает выкидыш, обычно на сроке от 7 до 12 недель беременности. Ваше тело понимает, что беременность развивается неправильно, и начинает выделять кровь и ткани из матки.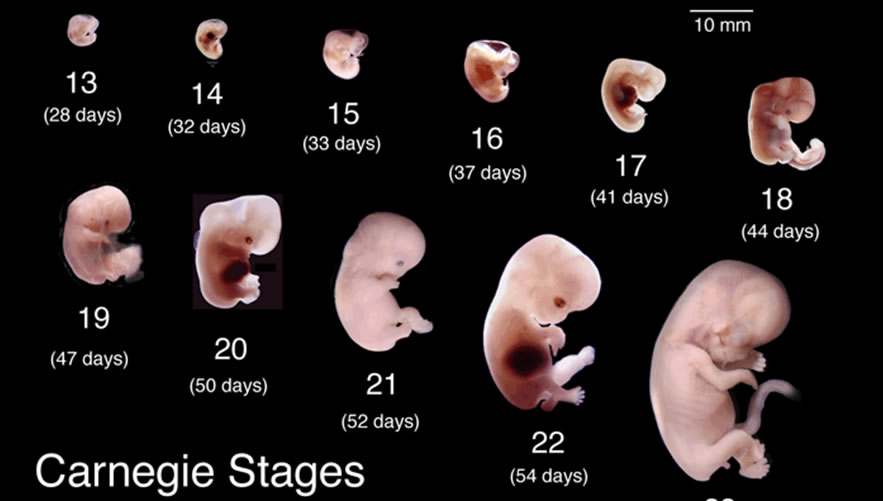 Вы можете заметить боль в нижней части живота или кровотечение из влагалища.
Вы можете заметить боль в нижней части живота или кровотечение из влагалища.
Насколько распространен выкидыш?
Выкидыш очень распространен, и до 1 из 5 женщин, которые знают, что они беременны, переносят выкидыш до 20 недель беременности. Фактическая частота выкидышей еще выше, так как очень ранний выкидыш может произойти еще до того, как вы осознаете, что беременны.
Что вызывает порчу яйцеклетки?
Когда яйцеклетка оплодотворяется, начинают размножаться клетки, образующие семенной мешок и плаценту. Но иногда клетки, которые должны развиться в ребенка, не размножаются.
Причина неизвестна. Это не вызвано тем, что вы сделали.
Как и когда диагностируется поражение яйцеклетки?
Иногда выявляется во время планового УЗИ. Это может быть особенно сложно, если вы отправились на УЗИ в ожидании хороших новостей.
В других случаях в начале беременности может быть кровотечение, и для выяснения причины используется ультразвуковое исследование.
Как лечить поврежденную яйцеклетку?
Ваш врач обсудит с вами возможные варианты. Вы можете позволить произойти естественному выкидышу. После того, как это началось, кровотечение может закончиться через несколько дней или недель. Если кровотечение усиливается, если вы испытываете боль или плохо себя чувствуете, обратитесь к врачу.
Вы также можете прервать беременность, приняв лекарства или сделав операцию, известную как D & C.
Влияет ли это на мои шансы родить ребенка?
Нет. Поражение яйцеклетки во время одной беременности не влияет на ваши шансы на успешную беременность в будущем.
Если у вас был один выкидыш, ваша следующая беременность, скорее всего, будет нормальной. Если у вас было 3 выкидыша подряд, вам следует обратиться к врачу, чтобы исключить какие-либо проблемы.
Куда я могу обратиться за поддержкой и информацией?
Поговорите со своим врачом, если вы обеспокоены тем, что у вас может быть поврежденная яйцеклетка.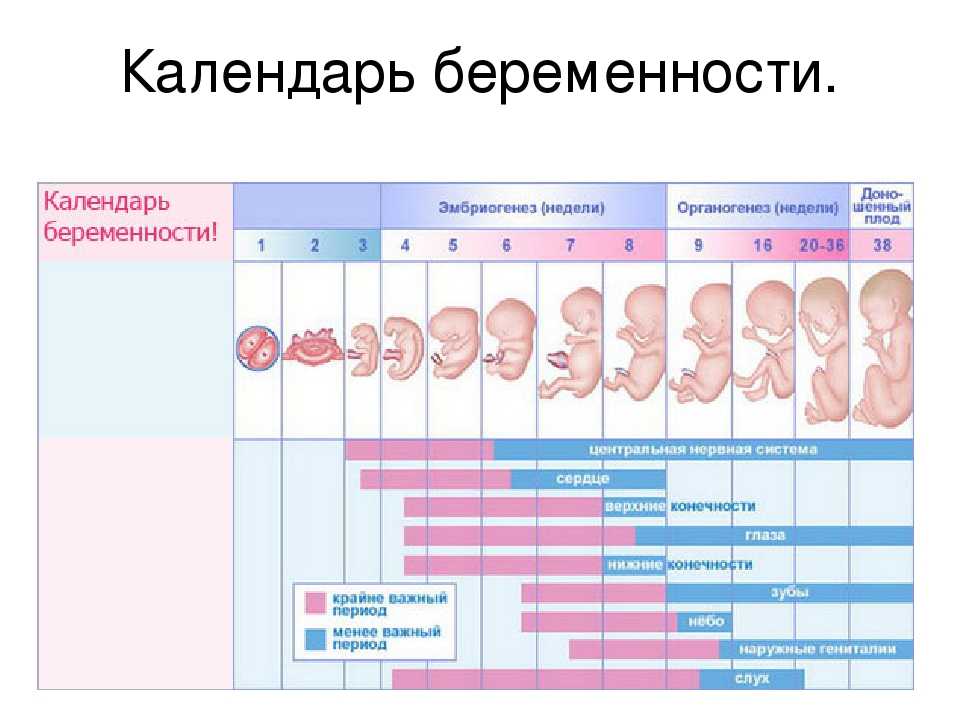
Выкидыш может сильно огорчить. Если у вас случился выкидыш, вам может понадобиться поддержка и время, чтобы погоревать. Не существует правильного способа чувствовать себя после выкидыша. Разные люди реагируют на выкидыш разными эмоциями, включая гнев, чувство вины или облегчение.
Служба помощи при беременности, родах и ребенке может предложить эмоциональную поддержку и надежный совет всем, кто сталкивается с потерей беременности. Звоните в отдел по вопросам беременности, родов и ребенка по телефону 1800 882 436 в любое время дня и ночи.
Источники:
Растить детей (Выкидыш: что это такое и как с ним справиться) , Сеть розовых слонов (Что такое выкидыш?) , Красный нос (Причины невынашивания беременности)Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: июнь 2022 г.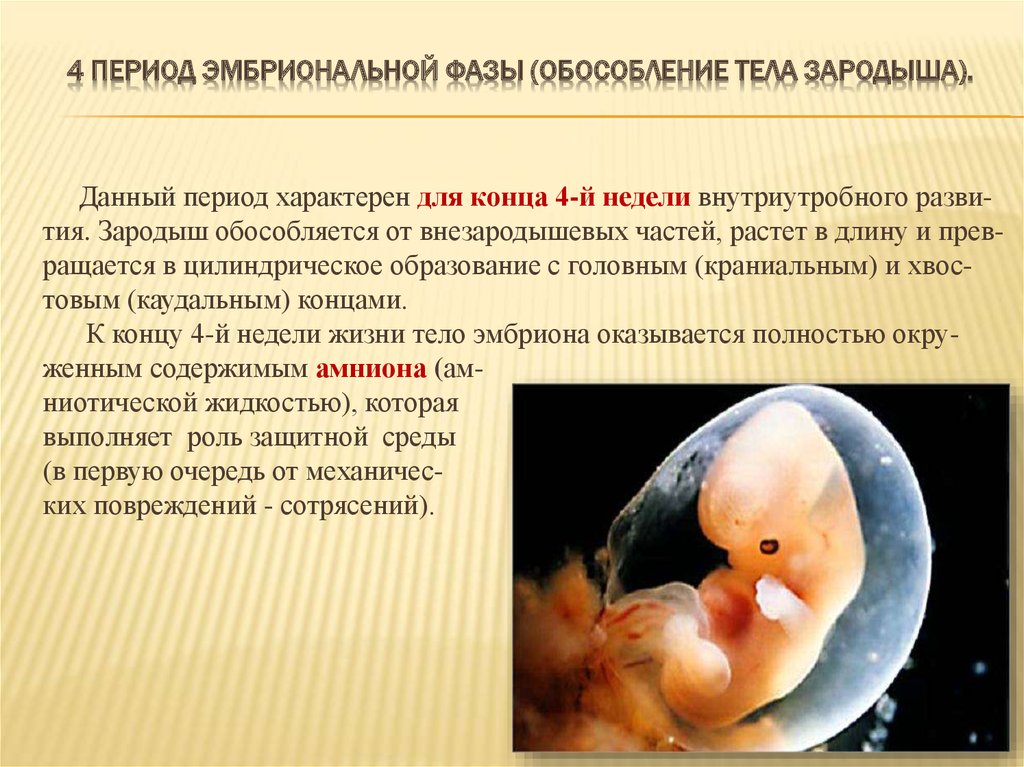
Наверх
Связанные страницы
- Отцы и выкидыш
- Эмоциональная поддержка после выкидыша
- Выкидыш
- Потеря беременности
Нужна дополнительная информация?
Причины выкидыша | Красный нос Австралия
Подробнее на сайте Red Nose
Потеря беременности
Потеря ребенка на любом сроке беременности может быть разрушительной. Помните, прерывание беременности происходит чаще, чем вы, вероятно, думаете, и это не ваша вина. Эта статья призвана помочь вам справиться со многими эмоциями, которые вы будете испытывать.
Узнайте больше на веб-сайте Беременность, роды и младенец
Выкидыш
Выкидыш — это потеря ребенка, обычно в течение первых трех месяцев или первого триместра беременности.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность: выкидыш и мертворождение | Сеть «Воспитание детей»
Были ли у вас выкидыши или мертворождения? Найдите статьи и видео о том, как справиться с горем потери беременности или мертворождения.
Подробнее читайте на сайте raisingchildren.net.au
Выкидыш: руководство для мужчин | Сеть «Воспитание детей»
В этом Руководстве по беременности для пап рассказывается о выкидыше, горе, которое мужчины могут испытать после выкидыша, и о том, как поддержать партнеров после потери беременности.
Подробнее читайте на сайте raisingchildren.net.au
Сеть поддержки Pink Elephants — поддержка вашего физического благополучия после выкидыша
Физическое благополучие может быть важным фактором при попытке зачать ребенка
Узнайте больше на веб-сайте сети поддержки Pink Elephants
Сеть поддержки Pink Elephants — поддержка вашего эмоционального благополучия после выкидыша
Может быть сложно сохранять позитивный настрой после потери беременности на раннем сроке
Узнайте больше на веб-сайте сети поддержки Pink Elephants
Сеть поддержки Pink Elephants — Что такое выкидыш?
Подавляющее большинство выкидышей происходит в первые 12 недель беременности, а некоторые случаются даже до того, как вы узнали, что беременны
Узнайте больше на веб-сайте сети поддержки Pink Elephants
Сеть поддержки Pink Elephants — Комплексные методы лечения выкидыша
Некоторым женщинам могут помочь комплексные варианты, которые помогут им почувствовать поддержку и силу на пути к будущей беременности
Узнайте больше на веб-сайте сети поддержки Pink Elephants
Сеть поддержки Pink Elephants — Причины невынашивания беременности — Pink Elephants
Существует ряд возможных причин выкидыша, и часто только после тщательного тестирования можно выяснить, почему
Узнайте больше на веб-сайте сети поддержки Pink Elephants
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
вход.
Нужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и младенец финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.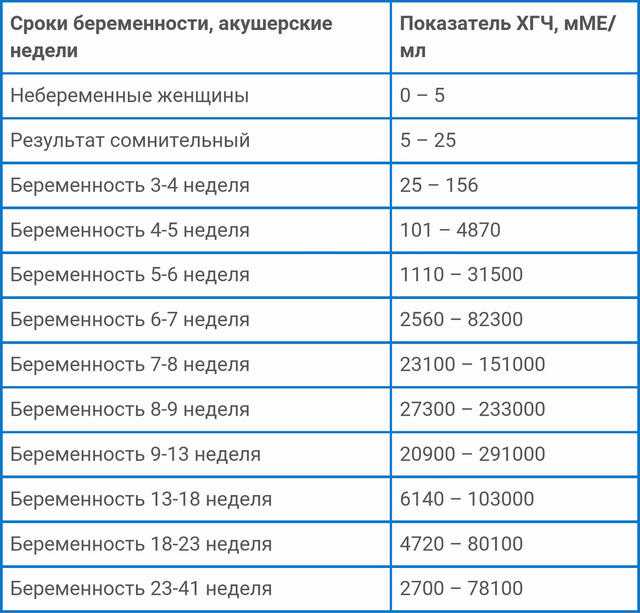
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Первый триместр | Медицина Джона Хопкинса
Что тебе нужно знать
- Во время вашего первого дородового визита вы пройдете медицинский осмотр, а также определенные тесты и обследования для оценки вашего здоровья и здоровья вашего будущего ребенка.

- Симптомы первого триместра варьируются от женщины к женщине: у некоторых наблюдаются все известные симптомы, а у других — только некоторые. Продолжительность симптомов также может быть разной.
- Через восемь недель эмбрион называется плодом.
- Несмотря на то, что к этому моменту длина плода составляет от 1 до 1,5 дюймов, все основные органы и системы уже сформированы.
- В течение первого триместра плод наиболее подвержен воздействию веществ, таких как алкоголь, наркотики и некоторые лекарства, а также болезням, таким как краснуха (краснуха).
Ваш первый дородовой визит
Ваш первый дородовой визит является самым тщательным. Собирается полный медицинский анамнез, проводится медицинский осмотр, а также выполняются определенные тесты и процедуры для оценки здоровья как вас, так и вашего будущего ребенка. Ваш первый пренатальный визит может включать:
Личная история болезни .
 Это может включать запись любого из следующего:
Это может включать запись любого из следующего:Предыдущие и текущие заболевания, такие как диабет, высокое кровяное давление (гипертония), анемия и/или аллергии
Текущие лекарства (рецептурные, безрецептурные и пищевые добавки)
Предыдущие операции
Семейный анамнез матери и отца , включая болезни, умственные отклонения или отклонения в развитии, а также генетические нарушения, такие как серповидно-клеточная анемия или болезнь Тея-Сакса
Личный гинекологический и акушерский анамнез , включая прошлые беременности (мертворождения, выкидыши, роды, прерывания) и менструальный анамнез (продолжительность и продолжительность менструаций)
Образование , включая обсуждение важности правильного питания и ожидаемого увеличения веса во время беременности; регулярное упражнение; отказ от алкоголя, наркотиков и табака во время беременности; и обсуждение любых опасений по поводу домашнего насилия
Тазовый осмотр .
 Этот экзамен может быть сделан по одной или всем из следующих причин:
Этот экзамен может быть сделан по одной или всем из следующих причин:Чтобы отметить размер и положение матки
Для определения возраста плода
Для проверки размера и структуры тазовых костей
Для выполнения теста Папаниколау (также называемого мазком Папаниколау) для выявления наличия аномальных клеток
Лабораторные анализы , включая следующие:
Анализы мочи . Это делается для выявления бактерий, глюкозы и белка.
Анализы крови . Это делается для определения вашей группы крови.
Все беременные женщины проходят тест на резус-фактор в первые недели беременности. Резус-несовместимость возникает, когда кровь матери резус-отрицательна, кровь отца резус-положительна, а кровь плода резус-положительна.
 Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. Существуют также другие антитела в крови, которые могут вызвать проблемы во время беременности, которые проверяются при первом посещении.
Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. Существуют также другие антитела в крови, которые могут вызвать проблемы во время беременности, которые проверяются при первом посещении.
Анализы крови . Это делается для выявления заболеваний, которые могут повлиять на течение беременности. Одним из примеров является краснуха, инфекционное заболевание, которое также называют краснухой.
Генетические тесты . Это делается для выявления наследственных заболеваний, таких как серповидно-клеточная анемия и болезнь Тея-Сакса.
Прочие скрининговые тесты . Они выполняются для выявления инфекционных заболеваний, таких как венерические заболевания и инфекции мочевыводящих путей.

Первое дородовое посещение также дает возможность задать любые вопросы или обсудить любые опасения, которые могут у вас возникнуть в связи с беременностью.
Первый триместр: что ожидать
Здоровый первый триместр имеет решающее значение для нормального развития плода. Возможно, снаружи вы еще ничего не показываете, но внутри формируются все основные органы и системы тела плода.
По мере имплантации эмбриона в стенку матки происходит несколько изменений, включая формирование:
Амниотический мешок . Мешочек, наполненный амниотической жидкостью, называемый амниотическим мешком, окружает плод на протяжении всей беременности. Амниотическая жидкость представляет собой жидкость, вырабатываемую плодом и амнионом (оболочкой, покрывающей плодную сторону плаценты), которая защищает плод от повреждений. Это также помогает регулировать температуру плода.
Плацента .
 Плацента – это орган, по форме напоминающий лепешку, который растет только во время беременности. Он прикрепляется к стенке матки с помощью крошечных выступов, называемых ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с вашей кровью. Кровеносные сосуды плода отделены от вашего кровоснабжения тонкой мембраной.
Плацента – это орган, по форме напоминающий лепешку, который растет только во время беременности. Он прикрепляется к стенке матки с помощью крошечных выступов, называемых ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с вашей кровью. Кровеносные сосуды плода отделены от вашего кровоснабжения тонкой мембраной.Пуповина . Пуповина представляет собой веревкообразный шнур, соединяющий плод с плацентой. Пуповина содержит две артерии и вену, которые несут кислород и питательные вещества к плоду и продукты жизнедеятельности от плода.
Именно в течение этого первого триместра плод наиболее восприимчив к воздействию таких веществ, как алкоголь, наркотики и некоторые лекарства, а также к таким заболеваниям, как краснуха (краснуха).
В течение первого триместра ваше тело и тело вашего ребенка быстро меняются.
Больница Джона Хопкинса признана дружелюбной к ребенку
Инициатива больниц, доброжелательных к ребенку, глобальная программа, запущенная Всемирной организацией здравоохранения и Детским фондом Организации Объединенных Наций, присвоила больнице Джона Хопкинса статус «Больница, доброжелательная к ребенку».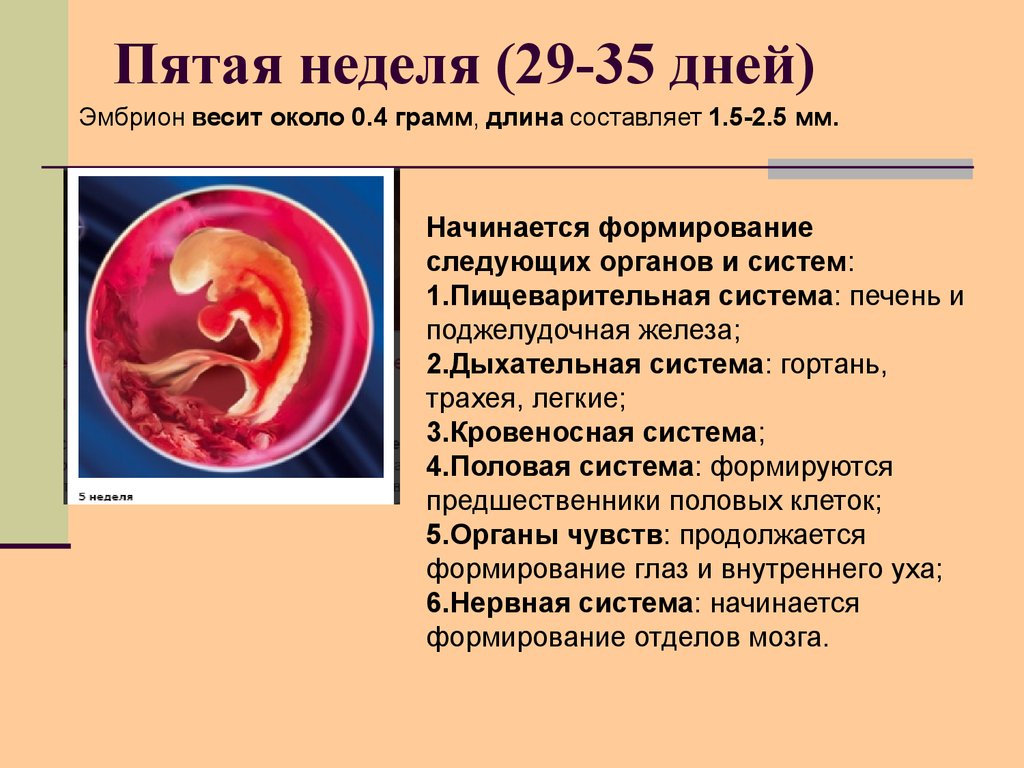 Это обозначение дается больницам и родильным домам, которые предлагают оптимальный уровень заботы о кормлении младенцев и установлении связи между матерью и ребенком.
Это обозначение дается больницам и родильным домам, которые предлагают оптимальный уровень заботы о кормлении младенцев и установлении связи между матерью и ребенком.
Узнать больше
Первый триместр: изменения в вашем теле
Во время беременности в вашем организме происходит много изменений, которые помогают питать и защищать вашего ребенка. Женщины по-разному переживают эти изменения. Некоторые симптомы беременности сохраняются в течение нескольких недель или месяцев. Другие испытываются только в течение короткого времени. Некоторые женщины испытывают много симптомов, а другие женщины испытывают лишь некоторые из них или не испытывают их вообще. Ниже приведен список изменений и симптомов, которые могут возникнуть в течение первого триместра:
Молочные железы увеличиваются, в результате чего грудь набухает и становится болезненной при подготовке к грудному вскармливанию. Это связано с повышенным содержанием гормонов эстрогена и прогестерона.
 Следует носить поддерживающий бюстгальтер.
Следует носить поддерживающий бюстгальтер.Ваши ареолы (пигментированные области вокруг сосков каждой груди) увеличатся и потемнеют. Они могут покрыться маленькими белыми бугорками, называемыми бугорками Монтгомери (увеличенные потовые железы).
Вены становятся более заметными на поверхности груди.
Матка растет и начинает давить на мочевой пузырь. Это заставляет вас чаще мочиться.
Частично из-за всплесков гормонов вы можете испытывать перепады настроения, похожие на предменструальный синдром, состояние, которое испытывают некоторые женщины и которое характеризуется перепадами настроения, раздражительностью и другими физическими симптомами, возникающими незадолго до каждой менструации.
Повышенный уровень гормонов для поддержания беременности может вызвать «утреннюю тошноту», которая вызывает тошноту, а иногда и рвоту.
 Однако утренняя тошнота не обязательно возникает только утром и редко мешает правильному питанию матери и ее плода.
Однако утренняя тошнота не обязательно возникает только утром и редко мешает правильному питанию матери и ее плода.Может возникнуть запор, поскольку растущая матка давит на прямую кишку и кишечник.
Мышечные сокращения в кишечнике, которые помогают продвигать пищу по пищеварительному тракту, замедляются из-за высокого уровня прогестерона. Это, в свою очередь, может вызвать изжогу, расстройство желудка, запор и газы.
Одежда может казаться более тесной вокруг груди и талии, так как размер желудка начинает увеличиваться, чтобы вместить растущий плод.
Вы можете испытывать крайнюю усталость из-за физических и эмоциональных нагрузок во время беременности.
Объем сердца увеличивается примерно на 40-50 процентов от начала до конца беременности. Это вызывает увеличение сердечного выброса. Повышенный сердечный выброс может вызвать учащение пульса во время беременности.
 Увеличение объема крови необходимо для дополнительного притока крови к матке.
Увеличение объема крови необходимо для дополнительного притока крови к матке.
Первый триместр: развитие плода
Наиболее драматические изменения и развитие происходят в течение первого триместра. В течение первых восьми недель плод называется эмбрионом. Эмбрион быстро развивается и к концу первого триместра становится полностью сформированным плодом, весом примерно от 0,5 до 1 унции и длиной в среднем от 3 до 4 дюймов.
Показатели роста и развития плода в первом триместре
В приведенной ниже таблице представлены ориентиры для большинства нормальных беременностей. Однако каждый плод развивается по-своему.
| Хронометраж | Контрольный показатель развития |
|---|---|
| К концу четырех недель |
|
| К концу восьми недель |
|
| От эмбриона к плоду |
|
| В течение недель с 9 по 12 |
|
Плод наиболее уязвим в течение первых 12 недель.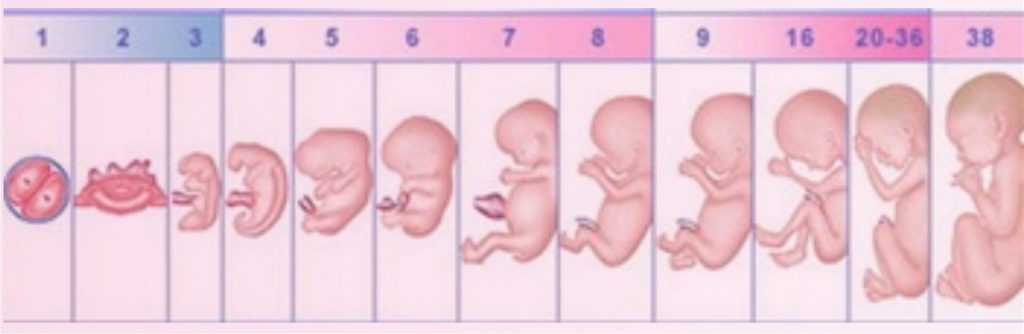 В этот период формируются все основные органы и системы организма, которые могут быть повреждены при воздействии на плод лекарств, инфекционных агентов, радиации, некоторых лекарств, табака и токсических веществ.
В этот период формируются все основные органы и системы организма, которые могут быть повреждены при воздействии на плод лекарств, инфекционных агентов, радиации, некоторых лекарств, табака и токсических веществ.
Несмотря на то, что органы и системы организма полностью сформированы к концу 12 недель, плод не может выжить самостоятельно.
Выкидыш с поражением яйцеклетки — значение, лечение, причины
Поражение яйцеклетки — это выкидыш, который происходит на очень ранних сроках беременности. Оплодотворенная яйцеклетка не может превратиться в эмбрион после прикрепления к стенке матки. Этот тип выкидыша обычно происходит на очень ранних сроках беременности (2-6 недель), часто еще до того, как женщина узнает, что она беременна.
Тем не менее, потеря ребенка, даже на ранней стадии беременности, может быть разрушительной для родителей, гораздо более разрушительной, чем думают люди, которые не прошли через это.
К сожалению, выкидыши с нарушением яйцеклетки не редкость.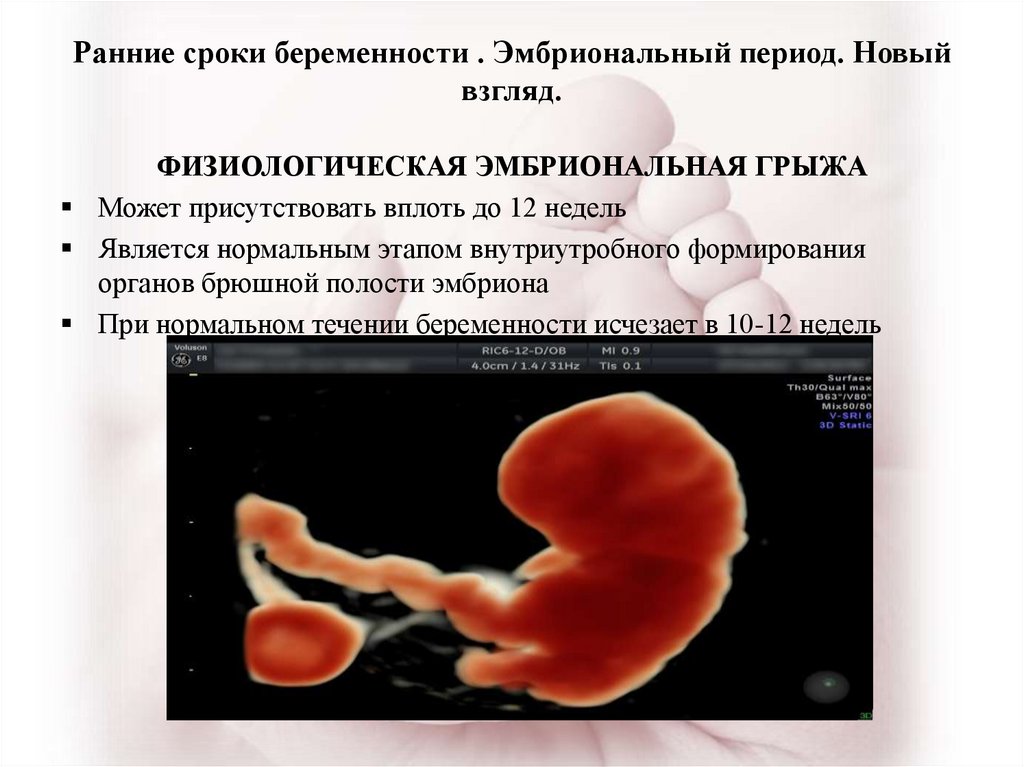 Это основная причина невынашивания беременности. Поражение яйцеклетки является одной из наиболее распространенных форм выкидыша и неизменно связано с хромосомной аномалией.
Это основная причина невынашивания беременности. Поражение яйцеклетки является одной из наиболее распространенных форм выкидыша и неизменно связано с хромосомной аномалией.
К счастью, как мы обсудим ниже, такой ранний выкидыш не никак не влияет на здоровую беременность в будущем. В этой статье рассматриваются причины повреждения яйцеклетки, его лечение и долгосрочные перспективы фертильности после выкидыша в результате анэмбриональной беременности.
Что такое невынашивание плодного яйца?
Поражение яйцеклетки происходит очень рано в процессе эмбрионального развития. Когда сперма достигает яйцеклетки, яйцеклетка оплодотворяется и начинает быстрое производство новых клеток всего за несколько часов. При нормальной беременности оплодотворенная яйцеклетка вырастает из скопления клеток в эмбрион к 10 -й -й день разработки.
Затем эмбрион имплантируется в стенку матки.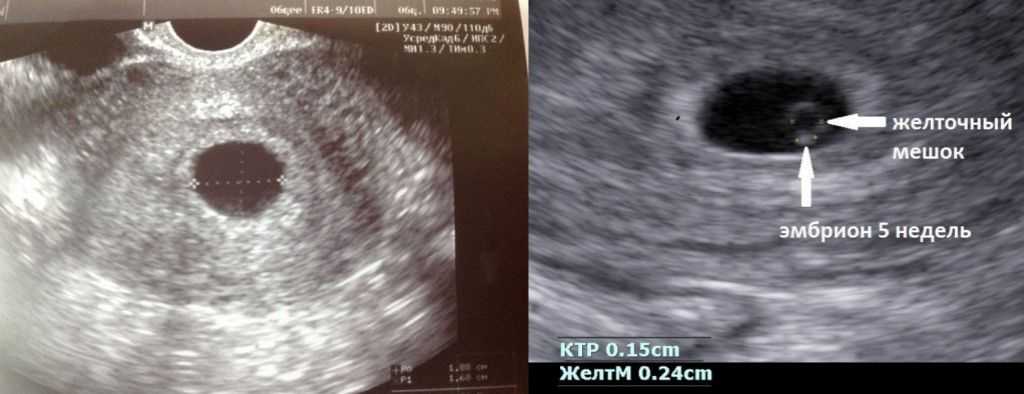 Это вызывает выброс высоких уровней гормонов беременности в организме и заставляет плаценту начать развиваться, чтобы поддерживать плод. Плод будет продолжать расти в течение следующих нескольких недель, и примерно на 6-й неделе беременности его, наконец, можно будет увидеть на УЗИ.
Это вызывает выброс высоких уровней гормонов беременности в организме и заставляет плаценту начать развиваться, чтобы поддерживать плод. Плод будет продолжать расти в течение следующих нескольких недель, и примерно на 6-й неделе беременности его, наконец, можно будет увидеть на УЗИ.
При поражении яйцеклетки этот начальный процесс не завершается. Иногда оплодотворенная яйцеклетка не может превратиться в эмбрион, но все же имплантируется в матку. В других случаях переход от оплодотворенной яйцеклетки к зародышу прошел успешно, но развитие зародыша прекращается через несколько дней после прикрепления.
Чтобы врач диагностировал пораженную яйцеклетку, будет проведено УЗИ, и врач выявит пустое плодное яйцо без признаков эмбриона. Этот пустой мешок обычно можно подтвердить на 8-й неделе беременности, когда эмбрион обычно виден. Как долго вы носите поврежденную яйцеклетку, зависит от того, на какой стадии происходит выкидыш пораженной яйцеклетки.
Что вызывает выкидыш из-за дефекта яйцеклетки?
Существует несколько причин порчи яйцеклетки.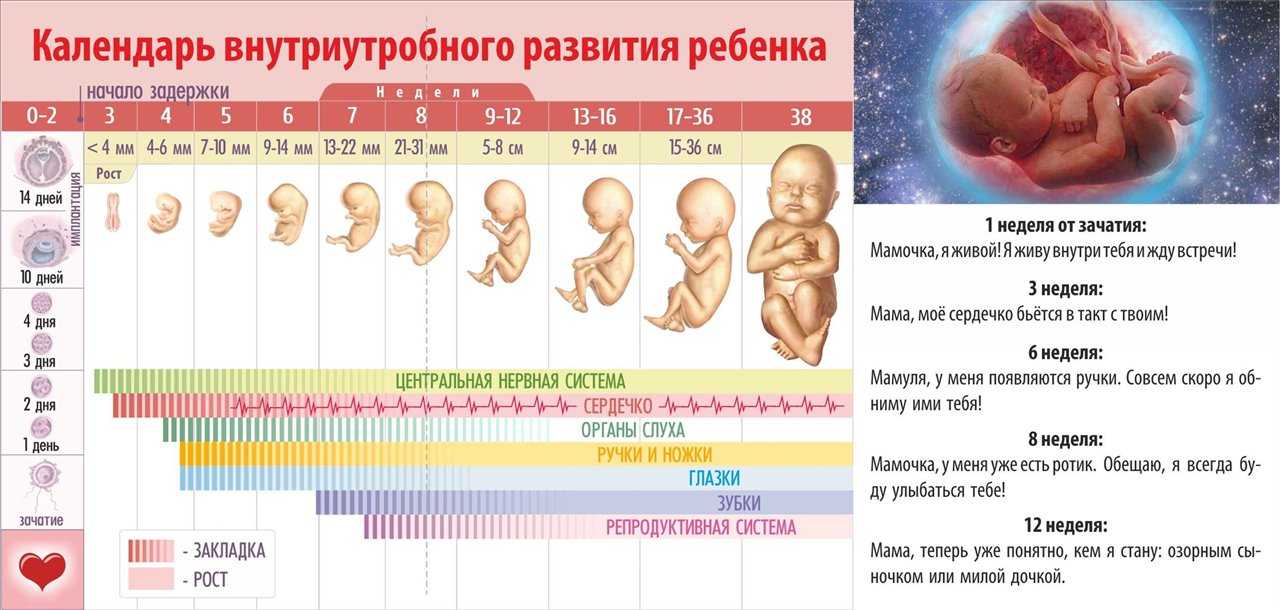 Общей нитью является то, что любая анэмбриональная беременность является генетической ошибкой или генетической ошибкой.
Общей нитью является то, что любая анэмбриональная беременность является генетической ошибкой или генетической ошибкой.
Из исследований, проведенных на нескольких женщинах, у которых была повреждена яйцеклетка, было достигнуто согласие в том, что подавляющее большинство выкидышей из-за болезни яйцеклетки связано с аномальными хромосомами [2] . В оплодотворенной яйцеклетке или эмбрионе могут отсутствовать хромосомы или их слишком много. Это нарушает нормальный процесс развития. В редких случаях генетические мутации также могут быть причиной повреждения яйцеклетки, особенно для эмбрионов, которые перестали развиваться после прикрепления к матке.
Пораженная яйцеклетка похожа на другие выкидыши в том смысле, что произошла некоторая аномалия развития, которая в конечном итоге привела к невынашиванию беременности. Это может вызвать чувство потери и отчаяния, но важно понимать, что предотвратить это невозможно, и женщины не должны винить себя. В случае раннего выкидыша часто невозможно узнать, что что-то пошло не так, пока это не выявит врач.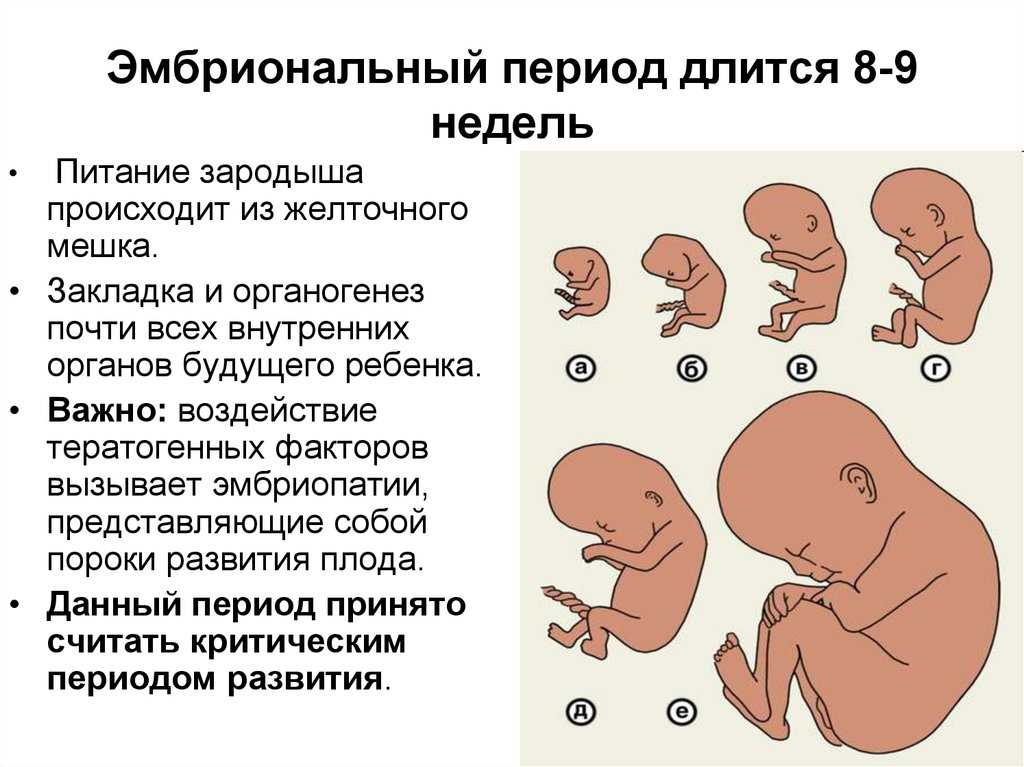 Если вы женщина, читающая это, вы уже слышали это, но вы должны услышать это снова: это не ваша вина.
Если вы женщина, читающая это, вы уже слышали это, но вы должны услышать это снова: это не ваша вина.
Насколько распространен выкидыш из-за гнили яйцеклетки?
Точные данные о частоте выкидышей с гнилью яйцеклетки, по понятным причинам, трудны, поскольку многие женщины предпочитают не делиться своими историями о выкидышах. Однако выкидыши на самом деле очень распространены: около 10-20% беременностей заканчиваются выкидышем [4] . В этой статистике ранние выкидыши наиболее распространены, 80% из них происходят в течение первых 12 недель. Кроме того, многие женщины переносят один или несколько выкидышей до наступления нормальной беременности.
Статистические данные о том, насколько распространена порча яйцеклетки, трудно измерить из-за трудностей диагностики состояния. Поскольку это происходит так рано, женщины могут даже не знать, что они беременны, и не замечать выкидыша. Из того, что известно, эксперты считают, что на пораженную яйцеклетку приходится треть выкидышей, которые происходят до 8 недель беременности 90 919 [3] 90 920 .
Симптомы поражения яйцеклетки
Даже если эмбрион не развивается должным образом или полностью остановился, у женщины могут возникнуть ранние симптомы беременности, поскольку организм распознал что-то прикрепленное к матке.
Пока эмбрион не будет изгнан из организма, гормоны продолжают вырабатываться, и тесты на беременность могут дать положительный результат. У женщины может быть утренняя тошнота, вздутие живота, боль в груди и другие распространенные симптомы, которые проявляются в течение первых недель беременности. Однако некоторые признаки могут указывать на то, что у женщины повреждена яйцеклетка или произошел выкидыш:
- Аномальное сильное кровотечение
- Сильные спазмы в животе
- Ультразвуковое исследование, показывающее, что амниотический мешок есть, но эмбрион отсутствует
Поражение яйцеклетки подтверждается, когда на сонограмме не выявляется сердечный тон плода.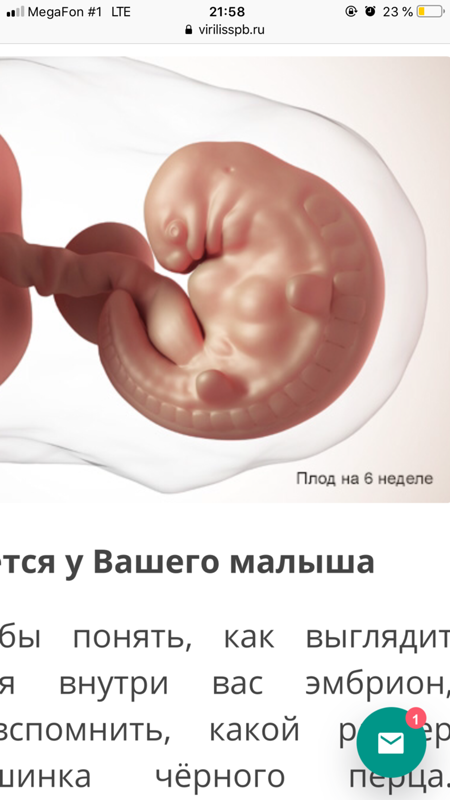
Лечение поврежденной яйцеклетки
После того, как вам поставили диагноз пораженной яйцеклетки, существует несколько различных методов лечения, доступных в зависимости от того, как ваш организм реагирует на прикрепленную яйцеклетку или эмбрион.
Для некоторых женщин лечение может вообще не проводиться, так как организм распознает отсутствие развития и естественным образом пропускает эмбрион, извергая содержимое матки. В этих случаях выкидыш будет похож на обильные месячные, которые могут казаться совершенно нормальными для тех, кто не знает, что у них повреждена яйцеклетка.
Если диагностировано поражение яйцеклетки, но организм продолжает вести себя как беременный и выделяет гормоны, врач может подождать несколько дней, чтобы увидеть, приспосабливается ли организм и, в конце концов, выходит ли эмбрион. Если тело продолжает удерживать эмбрион прикрепленным, несмотря на отсутствие развития, можно использовать лекарства или хирургическое вмешательство для очистки содержимого матки. Такие лекарства, как Cytotec, могут вызвать выкидыш, который вызывает временное сильное кровотечение. Короткая хирургическая процедура также может быть выполнена путем расширения шейки матки и ручного опорожнения матки.
Такие лекарства, как Cytotec, могут вызвать выкидыш, который вызывает временное сильное кровотечение. Короткая хирургическая процедура также может быть выполнена путем расширения шейки матки и ручного опорожнения матки.
Может ли поврежденная яйцеклетка дать ложноположительный результат теста на беременность?
Поражение яйцеклетки может произойти до того, как женщина узнает, что она беременна. Что часто случается в этих случаях, так это то, что плацента продолжает развиваться после выкидыша. Это называется анэмбриональной беременностью, при которой организм не адаптируется к выкидышу и продолжает готовиться к рождению ребенка. Это часто приводит к ложноположительному тесту на беременность.
Могу ли я снова забеременеть после повреждения яйцеклетки?
Выкидыши могут быть пугающими и вызывать у вас ощущение, что с вашей фертильностью что-то не так, но в большинстве случаев это не так. Выкидыши являются естественной частью беременности и часто не имеют никакого отношения к вашей фертильности. Наличие одной анэмбриональной беременности обычно не вызывает беспокойства. Нормальная беременность после поврежденной яйцеклетки нормальна. Статистика показывает, что в будущем у вас, скорее всего, будет нормальная и здоровая беременность, даже сразу после повреждения яйцеклетки.
Наличие одной анэмбриональной беременности обычно не вызывает беспокойства. Нормальная беременность после поврежденной яйцеклетки нормальна. Статистика показывает, что в будущем у вас, скорее всего, будет нормальная и здоровая беременность, даже сразу после повреждения яйцеклетки.
В исследовании с участием женщин с ранними выкидышами около 80% смогли успешно забеременеть в течение следующих пяти лет [1] . Причина этих историй успеха заключается в том, что методы лечения поврежденных яйцеклеток также не оказывают негативного влияния на будущую беременность, даже при хирургических процедурах.
Если у вас было несколько пораженных яйцеклеток или вы боретесь с выкидышами, это может быть другая основная проблема, такая как дисбаланс гормонов или генетическая мутация. Ваш врач может провести тесты для выявления возможных причин осложнений в развитии.
Как долго можно вынашивать зараженную яйцеклетку?
Принимая решение о том, как долго вынашивать поврежденную яйцеклетку, вы пытаетесь сбалансировать легкость и низкий риск естественного выкидыша (например, дилатация и кюретаж или операция D&C сопряжены с некоторыми рисками) и риск инфекции, если вы это сделаете не иметь естественного выкидыша. Некоторые предполагают, что при анэмбриональной беременности можно подождать от 9 до 11 недель.
Некоторые предполагают, что при анэмбриональной беременности можно подождать от 9 до 11 недель.
Но вы хотите обсудить это со своим врачом, который сможет лучше всего подобрать для вас оптимальный путь.
Как долго я могу пытаться забеременеть после повреждения яйцеклетки?
Врачи часто предлагают женщинам подождать три месяца, прежде чем пытаться забеременеть после поврежденной яйцеклетки, в то время как другие говорят меньше. Вам следует поговорить с врачом.
Вызывают ли вакцины против COVID-19 поражение яйцеклетки?
Опубликовано три исследования, которые показали, что женщины не подвергаются более высокому риску выкидыша после вакцинации против COVID-19.
Источники и дополнительная литература
Chaudhry, K., et al. (2021). Анэмбриональная беременность. StatPearls [Интернет] . Издательство StatPearls.
В этой статье представлен обзор поврежденной яйцеклетки. В нем подробно описаны факторы риска, клиническая картина, варианты лечения и ведения, дифференциальный диагноз и прогноз. Исследователи также сообщили об обучении пациентов и улучшении результатов работы медицинских бригад.
В нем подробно описаны факторы риска, клиническая картина, варианты лечения и ведения, дифференциальный диагноз и прогноз. Исследователи также сообщили об обучении пациентов и улучшении результатов работы медицинских бригад.
Санни, Р. Р. и др. (2020). Зараженная яйцеклетка: отчет о болезни. Открытый журнал женского здоровья .
В этом тематическом исследовании рассматривалась женщина позднего возраста 20 с лишним лет, у которой была повреждена яйцеклетка. Исследователи рекомендовали, чтобы медицинские работники знали, как правильно управлять и лечить поврежденную яйцеклетку.
Андриани Ф. и Мардхия И. (22 марта 2019 г.). Обнаружение пораженной яйцеклетки с помощью сверточной нейронной сети. AIP Conference Proceedings, 2084 (1), 020012.
В этой статье рассматривается использование метода сверточной нейронной сети для своевременного обнаружения пораженной яйцеклетки. Исследователи сообщили, что точность реализации алгоритма составила менее 60 процентов. Однако они также сообщили, что это произошло из-за отсутствия данных и трудностей с различением данных о поврежденных яйцеклетках и о нормальных яйцеклетках.
Однако они также сообщили, что это произошло из-за отсутствия данных и трудностей с различением данных о поврежденных яйцеклетках и о нормальных яйцеклетках.
Ароке Д. и др. (2018). Поражение яйцеклетки и трубная беременность: редкая форма гетеротопической беременности: клинический случай. Исследовательские заметки BMC, 11 (1), 1-4.
В этом тематическом исследовании рассматривалась 25-летняя женщина, которая перенесла как повреждение яйцеклетки, так и внематочную беременность. Ей сделали операцию. Ее беременность в конечном итоге протекала без осложнений. Исследователи пришли к выводу, что испорченные яйцеклетки и внематочная беременность могут происходить одновременно. Они рекомендовали своевременную диагностику и быстрое лечение, которые могут дать благоприятный прогноз.
Horner-Johnson, W., et al. (2017). Живорождение, выкидыши и аборты среди женщин США с инвалидностью и без нее. Журнал инвалидности и здоровья, 10 (3), 382-386.
В этом исследовании изучались показатели живорождения, выкидышей и абортов среди американских женщин с инвалидностью и без нее. Исследователи обнаружили, что у женщин с инвалидностью меньше шансов родить живого ребенка по сравнению с женщинами без инвалидности. Однако они сообщили, что эти различия были незначительными при контроле ковариатов. Они также обнаружили, что у женщин со сложными ограничениями чаще случаются выкидыши. Исследователи пришли к выводу, что статус инвалидности не оказывает существенного влияния на исходы беременности.
Исследователи обнаружили, что у женщин с инвалидностью меньше шансов родить живого ребенка по сравнению с женщинами без инвалидности. Однако они сообщили, что эти различия были незначительными при контроле ковариатов. Они также обнаружили, что у женщин со сложными ограничениями чаще случаются выкидыши. Исследователи пришли к выводу, что статус инвалидности не оказывает существенного влияния на исходы беременности.
Smith, L.F., et al. (2009). Частота наступления беременности после выжидательного, медикаментозного или хирургического лечения самопроизвольного выкидыша в первом триместре: рандомизированное контролируемое исследование долгосрочного наблюдения за лечением выкидыша (MIST). BMJ , 339.
В этом исследовании рассматривалось влияние трех методов лечения выкидышей на ранних сроках на будущие показатели беременности. Исследователи обнаружили, что показатели живорождения во всех трех группах были одинаковыми. Они пришли к выводу, что методы управления выкидышем не влияют на частоту последующих беременностей.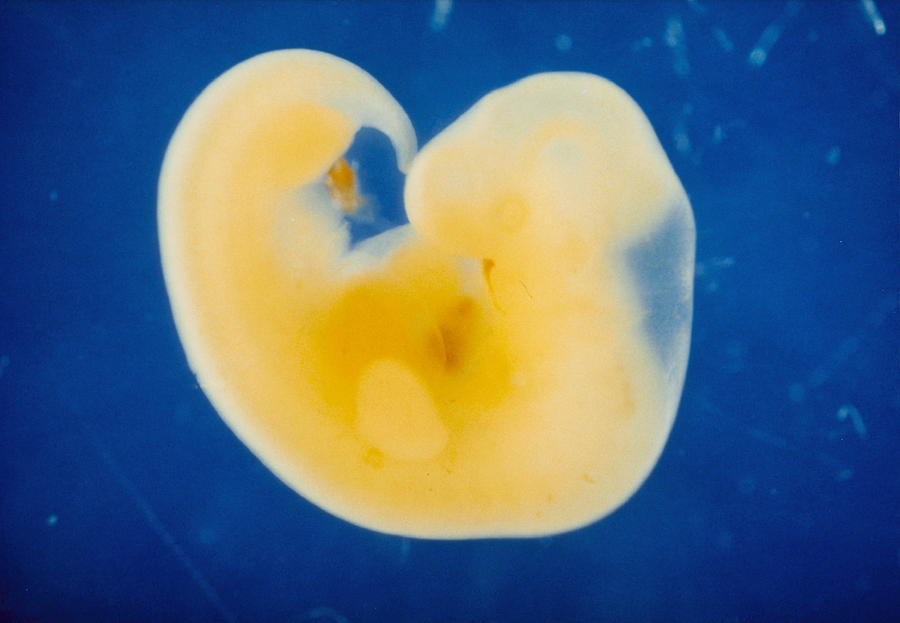
Lathi, R.B., et al. (2007). Цитогенетическое тестирование анэмбриональных беременностей по сравнению с эмбриональными замершими абортами. Журнал вспомогательной репродукции и генетики, 24 (11), 521-524.
В этом исследовании сравнивалась частота аномалий, обнаруженных с помощью цитогенетического тестирования при выкидышах в первом семестре с участием плодного полюса или пораженного яйцеклетки. Исследователи обнаружили, что в 65 процентах случаев выкидыша были выявлены аномалии. Они также обнаружили, что частота выкидышей, связанных с поврежденной яйцеклеткой, составляла 58 процентов, а выкидышей, связанных с плодным полюсом, — 68 процентов. Исследователи пришли к выводу, что цитогенетическое тестирование поможет определить отклонения во время беременности.
Риган, Л., и Рай, Р. (2000). Эпидемиология и медицинские причины невынашивания беременности. Baillieres Best Practice & Research Clinical Obstetrics & Gynaecology, 14 (5), 839-854.
В этом исследовании обобщены эпидемиологические и медицинские причины выкидыша. Также обсуждались генетические аномалии, которые способствуют невынашиванию беременности.
Также обсуждались генетические аномалии, которые способствуют невынашиванию беременности.
Лечение, симптомы, причины и перспективы
Поражение яйцеклетки: лечение, симптомы, причины и перспективыМедицинский обзор Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT — Кори Уилана 13 декабря 2017 г.
Что такое поврежденная яйцеклетка?
Пораженная яйцеклетка — это оплодотворенная яйцеклетка, которая имплантируется в матку, но не становится эмбрионом. Плацента и зародышевый мешок формируются, но остаются пустыми. Там нет растущего ребенка. Это также известно как анэмбриональная беременность или анэмбриональная беременность.
Несмотря на отсутствие эмбриона, плацента по-прежнему вырабатывает хорионический гонадотропин человека (ХГЧ). Это гормон, предназначенный для поддержки беременности. Тесты на беременность в крови и моче ищут ХГЧ, поэтому поврежденная яйцеклетка может привести к положительному результату теста на беременность, даже если беременность на самом деле не протекает.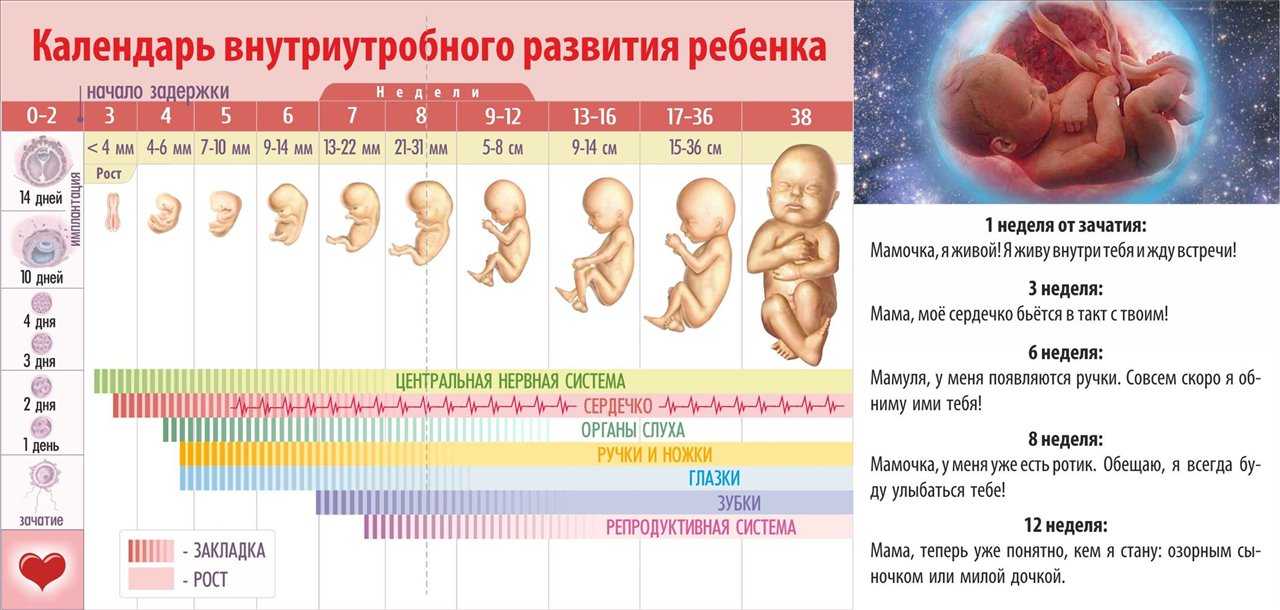 Также могут возникать симптомы, связанные с беременностью, такие как боль в груди и тошнота.
Также могут возникать симптомы, связанные с беременностью, такие как боль в груди и тошнота.
Поражение яйцеклетки в конечном итоге приводит к выкидышу. Это не может превратиться в жизнеспособную беременность.
Каковы симптомы?
Пораженная яйцеклетка иногда заканчивается до того, как вы осознаете, что беременны. Когда это происходит, вы можете просто подумать, что у вас более обильные, чем обычно, менструальные периоды.
Пораженная яйцеклетка может иметь те же симптомы, что и беременность, такие как:
- положительный тест на беременность
- боль в груди
- задержка менструации
По окончании беременности симптомы могут включать симптомы выкидыша. Они могут включать:
- вагинальные кровянистые выделения или кровотечения
- спазмы в животе
- исчезновение болезненности молочных желез
Тесты на беременность измеряют уровень ХГЧ, поэтому поврежденная яйцеклетка может продолжать давать положительные результаты теста до того, как ткани будут переданы.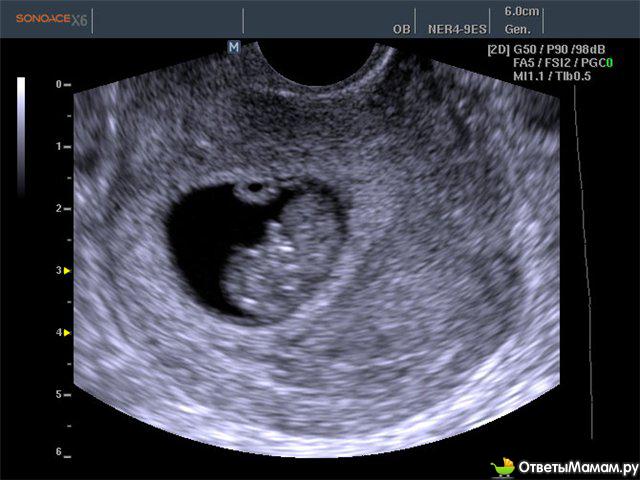
Каковы причины?
Это состояние не вызвано тем, что вы делали или не делали во время или до беременности.
Точная причина повреждения яйцеклетки неизвестна. Считается, что это вызвано хромосомными аномалиями, происходящими в оплодотворенной яйцеклетке. Это может быть результатом генетики или некачественных яйцеклеток или спермы.
Поражение яйцеклетки может быть связано с аномалиями в пределах хромосомы 9. Если у вас были повторные беременности с поражением яйцеклетки, подумайте о том, чтобы поговорить со своим врачом о хромосомном анализе ваших эмбрионов.
У вас может быть значительно более высокий риск развития гнили яйцеклетки, чем у населения в целом, если ваш партнер является вашим биологическим родственником.
Пораженная яйцеклетка может появиться так рано, что ее невозможно будет распознать. Тем не менее, многие женщины, у которых диагностируют это заболевание, в дальнейшем имеют здоровую беременность. Неясно, происходит ли повреждение яйцеклетки чаще всего при первой беременности или иногда это происходит более одного раза. У большинства женщин с поврежденной яйцеклеткой беременность успешна и рождаются здоровые дети.
У большинства женщин с поврежденной яйцеклеткой беременность успешна и рождаются здоровые дети.
Как это диагностируется?
Пораженная яйцеклетка часто обнаруживается на первом УЗИ во время предродового осмотра. Сонограмма покажет плаценту и пустой зародышевый мешок. Поражение яйцеклетки обычно происходит между 8-й и 13-й неделями беременности.
Какие существуют варианты лечения?
Если поврежденная яйцеклетка будет обнаружена во время предродового осмотра, ваш врач обсудит с вами варианты лечения. К ним могут относиться:
- ожидание появления симптомов выкидыша естественным путем
- прием лекарств, таких как мизопростол (Cytotec), с целью вызвать выкидыш
- хирургическая процедура D и C (дилатация и выскабливание) для удаления тканей плаценты из матки
Продолжительность вашей беременности, история болезни и эмоциональное состояние будут приняты во внимание, когда вы и ваш врач примете решение о лечении. Вы захотите обсудить побочные эффекты и стандартные риски, связанные с любым типом лекарств или хирургической процедурой, включая D и C.
Вы захотите обсудить побочные эффекты и стандартные риски, связанные с любым типом лекарств или хирургической процедурой, включая D и C.
Несмотря на то, что ребенка не было, произошла потеря беременности. Выкидыши могут быть эмоционально тяжелыми, а ожидание окончания беременности может занять больше времени, чем предполагалось. По этой причине некоторые женщины решают прервать беременность хирургическим путем или с помощью лекарств. Других женщин не устраивает такой выбор, и они предпочитают, чтобы выкидыш произошел сам по себе.
Обсудите все возможные варианты со своим врачом. Сообщите им, если вас не устраивает какой-либо из доступных вам вариантов.
Можно ли это предотвратить?
Поражение яйцеклетки невозможно предотвратить.
Если вас беспокоит это состояние, поговорите со своим врачом о возможных генетических причинах и процедурах тестирования, которые могут помочь вам его избежать. Также обсудите со своим врачом воздействие токсинов в окружающей среде. Это может быть связано с повреждением яйцеклетки и выкидышем.
Это может быть связано с повреждением яйцеклетки и выкидышем.
Возможны ли осложнения при будущих беременностях?
Как и в случае любого выкидыша, вашему телу и эмоциональному благополучию требуется время для восстановления. Важно помнить, что у большинства женщин, у которых повреждена яйцеклетка, беременность наступает успешно.
Вы и ваш врач обсудите, как долго вам следует ждать, прежде чем пытаться снова забеременеть. Обычно рекомендуется выждать три полных менструальных цикла, чтобы ваше тело успело полностью восстановиться и было готово поддерживать беременность. В это время сосредоточьтесь на привычках здорового образа жизни для вашего тела и психического здоровья, таких как:
- хорошо питаться
- избегать стресса
- заниматься спортом
- принимать ежедневные добавки для беременных, содержащие фолиевую кислоту Тем не менее, есть факторы, связанные с этим типом выкидыша, которые вам следует обсудить с врачом. Эти факторы включают генетику, качество яйцеклеток и качество спермы.
 Ваш врач может порекомендовать пройти обследование на эти состояния. Тесты могут включать:
Ваш врач может порекомендовать пройти обследование на эти состояния. Тесты могут включать:- преимплантационный генетический скрининг (ПГС), генетический анализ эмбрионов, который может быть проведен до имплантации в матку
- анализ спермы, который используется для определения качества спермы
- фолликулостимулирующий гормон (ФСГ) или антимюллеров гормон (AMH) тесты, которые можно использовать для улучшения качества яйцеклеток
Вывод
Конкретная причина повреждения яйцеклетки неизвестна, но, по-видимому, основным фактором являются хромосомные аномалии. Наличие поврежденной яйцеклетки не означает, что у вас будет еще одна. Большинство женщин, которые испытывают это, продолжают иметь здоровую беременность.
Последний медицинский осмотр 13 декабря 2017 г. Уилан 13 декабря 2017 г.
статьи по теме
Как долго длится выкидыш?
Как определить, что у вас выкидыш, без кровотечения
Чему я научился, консультируя пары после выкидыша
7 Причины ложноположительного результата теста на беременность
Что такое биохимическая беременность?
Читать дальше
Как долго длится выкидыш?
Медицинское заключение Holly Ernst, PA-C
Потеря беременности до 20 недель считается выкидышем.
 Продолжительность выкидыша варьируется от женщины к женщине, как и риск…
Продолжительность выкидыша варьируется от женщины к женщине, как и риск…ПОДРОБНЕЕ
Как определить, что у вас выкидыш без кровотечения
Медицинское заключение Дебры Салливан, доктора философии, MSN, RN, CNE, COI
Выкидыш также известен как потеря беременности. Это симптомы, причины и взгляд на то, как двигаться вперед.
ПОДРОБНЕЕ
Чему я научилась, консультируя пары после выкидыша
Большинство женщин говорят мне, что лучше не становится, но становится легче.
ПОДРОБНЕЕ
7 причин ложноположительного результата теста на беременность
Домашние тесты на беременность, пользующиеся хорошей репутацией, могут быть точными, но они ненадежны и могут вызвать путаницу. Вот 7 причин, по которым вы можете получить ложноположительный результат…
ПОДРОБНЕЕ
Что такое биохимическая беременность?
Медицинское заключение Дебры Роуз Уилсон, доктора философии, MSN, RN, IBCLC, AHN-BC, CHT
Химическая беременность — это ранняя потеря беременности, которая происходит вскоре после имплантации.
 Химическая беременность может составлять от 50 до 75 процентов всех…
Химическая беременность может составлять от 50 до 75 процентов всех…ПОДРОБНЕЕ
Необъяснимая периодическая потеря беременности: мой путь к ребенку номер 2
Автор Healthline Эшли Марчин делится своей историей о множественных потерях плода и о том, как они повлияли на нее и ее семью.
ПОДРОБНЕЕ
Мертворождение и выкидыш: чем они похожи и чем отличаются
Мертворождение и выкидыш — два термина, которые описывают болезненное событие: потерю беременности. Узнайте, чем они отличаются и чем похожи.
ПОДРОБНЕЕ
Ответы на ваши вопросы о мертворождении
Медицинское заключение Meredith Wallis, MS, APRN, CNM, IBCLC
Мертворождение происходит, когда развивающийся плод умирает после 20-й недели беременности.
 Не всегда понятно, почему это происходит. Мы ответим на ваши вопросы и…
Не всегда понятно, почему это происходит. Мы ответим на ваши вопросы и…ПОДРОБНЕЕ
Стрептококк группы В во время беременности: профилактика этого заболевания для защиты детей
Медицинское заключение Миа Армстронг, доктор медицины
Стрептококк группы B представляет собой тип бактерий, обнаруживаемых в пищеварительном тракте и половых путях, и может вызывать серьезные и даже смертельные инфекции у новорожденных.
ПОДРОБНЕЕ
Потерянная беременность и потерянная любовь: как выкидыш влияет на ваши отношения
Не кажется справедливым, не так ли? Вы только что пережили это разрушительное событие, и последнее, о чем вам нужно беспокоиться, это о том, что ваши отношения разладятся…
ПОДРОБНЕЕ
Беременность неделя за неделей
Пожертвовать
Контакт
События
ПОЖЕРТВОВАТЬ
Главная > Беременность > Дородовой уход > Беременность по неделям
Неделя за неделей
Видео
Инфографика
Пролистайте до
впередУзнайте, как растет ваш ребенок каждую неделю во время беременности.
 Выберите свою неделю.
Выберите свою неделю. Недели 1-2
Зачатие (также называемое оплодотворением) обычно происходит примерно через 2 недели после начала последней менструации (также называемой ПМ). Зачатие – это когда мужская сперма оплодотворяет яйцеклетку женщины. Зачатие происходит в одной из фаллопиевых труб. Это трубы между вашими яичниками и маткой (маткой).
Вы можете не знать точный день беременности. Вот почему поставщики медицинских услуг используют ваш LMP, чтобы узнать, на каком сроке вы беременны.
Недели 3-4
Оплодотворенная яйцеклетка движется по фаллопиевым трубам к матке и прикрепляется к слизистой оболочке матки (имплантация).
 После имплантации он начинает расти и формируется плацента. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину.
После имплантации он начинает расти и формируется плацента. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину.Неделя 5
Формируется нервная трубка вашего ребенка. Нервная трубка становится головным мозгом, спинным мозгом и позвоночником вашего ребенка. Начинают появляться крошечные почки, которые становятся ручками и ножками вашего ребенка. Сердце и легкие вашего ребенка развиваются, и сердце вашего ребенка начинает биться.
Неделя 6
Сердце вашего ребенка бьется примерно 105 раз в минуту. Ее нос, рот, пальцы рук, ног и уши формируются и начинают обретать форму.

Неделя 7
Кости вашего ребенка начинают формироваться, но они все еще мягкие. Они затвердевают по мере того, как вы продвигаетесь вперед во время беременности. Теперь у нее есть веки, но они остаются закрытыми. Гениталии вашего ребенка начинают формироваться.
Неделя 8
Все основные органы и системы тела вашего ребенка развиваются. Плацента работает.
Неделя 9
Появляются крошечные почки, которые становятся зубами вашего ребенка.
 Сейчас ваш малыш почти ½ дюйма в длину.
Сейчас ваш малыш почти ½ дюйма в длину.Неделя 10
Пальцы рук и ног продолжают развиваться, а ногти вашего ребенка растут. Вы можете услышать сердцебиение вашего ребенка во время дородового осмотра.
Неделя 11
Кости вашего ребенка начинают твердеть. Ее кожа по-прежнему тонкая и прозрачная, но со временем становится менее прозрачной. Ее голова составляет примерно половину ее размера.
Неделя 12
Руки вашего ребенка развиваются быстрее, чем его ноги.
 Она двигается, но вы, возможно, еще не чувствуете ее движения. Она около 2 дюймов в длину и весит около ½ унции.
Она двигается, но вы, возможно, еще не чувствуете ее движения. Она около 2 дюймов в длину и весит около ½ унции.Неделя 13
Это начало второго триместра! Ваш ребенок быстро растет. Ее органы полностью сформированы и продолжают развиваться. На УЗИ это может выглядеть как дыхание и глотание вашего ребенка.
Неделя 14
Ваш малыш начинает двигать глазами. У нее развиваются обоняние и вкусовые рецепторы. Ее кожа начинает утолщаться, а волосяные фолликулы под кожей начинают расти. Ваш ребенок открывает и закрывает руки и подносит их ко рту.
Неделя 15
Ваш малыш очень активен! Она переворачивается и переворачивается внутри тебя.
 Вы можете начать чувствовать ее движения. Ее кости крепнут, и вы сможете увидеть их во время УЗИ. Почки вашего ребенка вырабатывают мочу, а сердце качает кровь.
Вы можете начать чувствовать ее движения. Ее кости крепнут, и вы сможете увидеть их во время УЗИ. Почки вашего ребенка вырабатывают мочу, а сердце качает кровь.Неделя 16
У вашего ребенка развились веки, верхняя губа и уши. Она тебя слышит! Говорите или пойте с ней столько, сколько вам нравится. Ваш ребенок около 5 дюймов в длину и весит около 5 унций.
Неделя 17
Ваш ребенок начинает добавлять жир к своему телу! Жир дает ребенку энергию и помогает ему согреться после рождения. Верникс появляется на коже вашего ребенка. Это водостойкое восковое или жирное покрытие. Он защищает кожу вашего ребенка в утробе матери.

Неделя 18
На этой неделе у вас может быть первое УЗИ — вы впервые «увидите» своего ребенка! Возможно, вы сможете определить, мальчик у вас ребенок или девочка, поэтому обязательно сообщите об этом своему врачу, если не хотите знать.
Ваш ребенок засыпает и просыпается в течение дня. Громкие звуки и ваши движения могут разбудить ее. Ее кожа имеет лануго. Это мягкие, тонкие волосы, которые помогают ей согреться в утробе матери.
Неделя 19
Пинки и движения вашего ребенка становятся сильнее! Если вы думаете, что чувствовали их раньше, вы действительно можете почувствовать ее движения сейчас.
 Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать палец в утробе матери.
Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать палец в утробе матери.Неделя 20
Ногти вашего ребенка растут по направлению к кончикам пальцев. Ваш ребенок около 10 дюймов в длину и весит около 1 фунта.
Неделя 21
Пальцы рук и ног вашего ребенка полностью сформированы, включая отпечатки пальцев рук и ног. Ваш малыш уже сейчас может глотать, а время от времени он может даже икать! Вы можете ощущать их как регулярные резкие движения.
Неделя 22
Веки вашего ребенка все еще закрыты, но его глаза движутся за ними.
 Ее слезные протоки начинают развиваться, и ее брови могут начать появляться. Ваш ребенок может внезапно двигаться, когда слышит громкие звуки.
Ее слезные протоки начинают развиваться, и ее брови могут начать появляться. Ваш ребенок может внезапно двигаться, когда слышит громкие звуки.Неделя 23
Ваш ребенок может распознавать звуки, например, ваш голос. Если вы поговорите со своим ребенком, вы можете почувствовать его движения!
Неделя 24
Мышцы вашего ребенка продолжают расти. У нее могут начать расти волосы на голове. Ее легкие полностью сформированы, но она еще не готова дышать вне матки. Она около 12 дюймов в длину и может весить чуть больше 1 фунта.
Неделя 25
Ваш ребенок растет быстро, когда вы начинаете свой третий триместр! Ее нервная система быстро развивается.
 Нервная система – это головной мозг, спинной мозг и нервы. Это помогает вашему ребенку двигаться, думать и чувствовать. Ваш ребенок добавляет больше жира в свое тело, что делает его кожу гладкой и менее морщинистой.
Нервная система – это головной мозг, спинной мозг и нервы. Это помогает вашему ребенку двигаться, думать и чувствовать. Ваш ребенок добавляет больше жира в свое тело, что делает его кожу гладкой и менее морщинистой.Неделя 26
Тело вашего ребенка вырабатывает меланин, вещество, которое придает цвет его коже и защищает ее от солнца после рождения. Ее легкие начинают вырабатывать сурфактант. Это вещество помогает легким вашего ребенка подготовиться к дыханию.
Неделя 27
Ваш малыш много пинается и потягивается. Ее легкие и нервная система продолжают развиваться.
Неделя 28
У вашего ребенка есть ресницы, и он может открывать и закрывать глаза.
 Ваш ребенок около 14 дюймов в длину и весит около 2,5 фунтов.
Ваш ребенок около 14 дюймов в длину и весит около 2,5 фунтов.Неделя 29
Ваш ребенок начинает быстро прибавлять в весе! В последние 2,5 месяца беременности ваш ребенок набирает примерно половину своего веса при рождении. Обязательно ешьте здоровую пищу, чтобы у вашего ребенка были питательные вещества, необходимые для роста.
Неделя 30
Ваш ребенок начинает терять лануго, мягкие тонкие волосы, покрывающие его тело. У нее также может быть много волос на голове.
Неделя 31
Мозг вашего ребенка быстро растет и развивается.
 Теперь ее мозг может помочь контролировать тепло тела.
Теперь ее мозг может помочь контролировать тепло тела.Неделя 32
По мере того, как ваш ребенок набирает вес в своем теле, его кожа перестает быть прозрачной. Ваш ребенок около 18 дюймов в длину и может весить около 5 фунтов.
Неделя 33
Ваш ребенок все еще набирает вес и растет. По мере того, как вы приближаетесь к дате родов, она прибавляет около 1/2 фунта в неделю.
Неделя 34
Начальная смазка, восковое, жирное покрытие, которое защищает кожу вашего ребенка в утробе матери, начинает становиться гуще.
 Большинство младенцев принимают положение головой вниз, чтобы подготовиться к родам. Это может произойти на этой неделе или в ближайшие несколько недель.
Большинство младенцев принимают положение головой вниз, чтобы подготовиться к родам. Это может произойти на этой неделе или в ближайшие несколько недель.Неделя 35
Мозг и легкие вашего ребенка все еще развиваются. Мозг ребенка в 35 недель весит всего две трети того, что он будет весить в 39-40 недель. Если ваша беременность протекает нормально, подождите, пока роды не начнутся сами по себе. Если вы планируете назначить кесарево сечение или индукцию родов до 39 недель, это должно быть сделано только по медицинским показаниям.
Неделя 36
В утробе становится тесно! Хотя у вашего ребенка нет места, чтобы делать много сальто или перекатов, вы все равно чувствуете, как он толкается и растягивается.
 Если вы заметили, как часто ваш ребенок шевелится, позвоните своему лечащему врачу. Ваш ребенок весит от 6 до 7 фунтов.
Если вы заметили, как часто ваш ребенок шевелится, позвоните своему лечащему врачу. Ваш ребенок весит от 6 до 7 фунтов.Неделя 37
Важные органы, такие как мозг, легкие и печень вашего ребенка, все еще развиваются. Ваш ребенок все еще набирает вес. Если ваша беременность здоровая, лучше оставаться беременной не менее 39 недель. Роды, запланированные до 39 недель, должны быть только по медицинским показаниям.
Неделя 38
Мозг вашего ребенка все еще развивается. Ее печень и легкие все еще растут. Из-за размера вашего ребенка вы можете чувствовать себя некомфортно. Повесить там! Если ваша беременность протекает нормально, подождите, пока роды не начнутся сами по себе.

Неделя 39
Вы и ваш ребенок дожили до 39 недель! Это круто! Ваш ребенок полностью доношен. Она сообщит вам, когда будет готова к рождению. Позвоните своему врачу, если вы думаете, что у вас роды.
Неделя 40
Поздравляю с 40 неделей! Ваш ребенок готов родиться. Ваш ребенок успел полностью развиться и готов встретиться с вами лицом к лицу. Позвоните своему врачу, если вы думаете, что у вас роды. Ваш ребенок имеет длину от 18 до 20 дюймов и весит от 6 до 9фунты.
Узнайте, как растет ваш ребенок и как меняется ваше тело во время беременности.

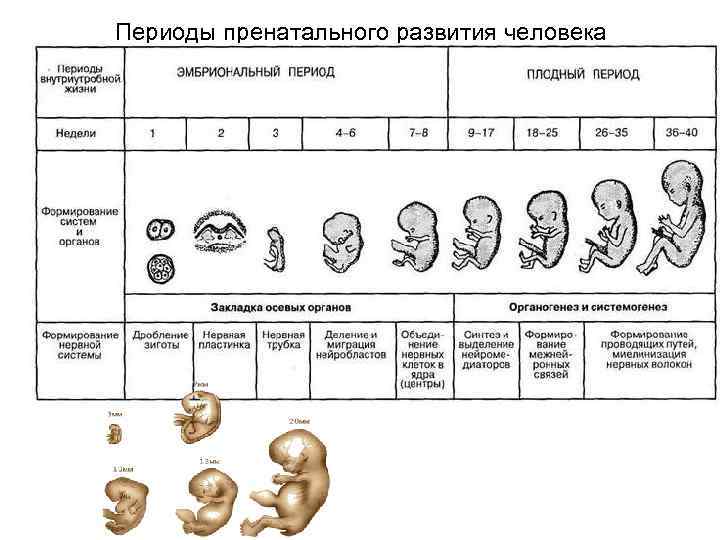


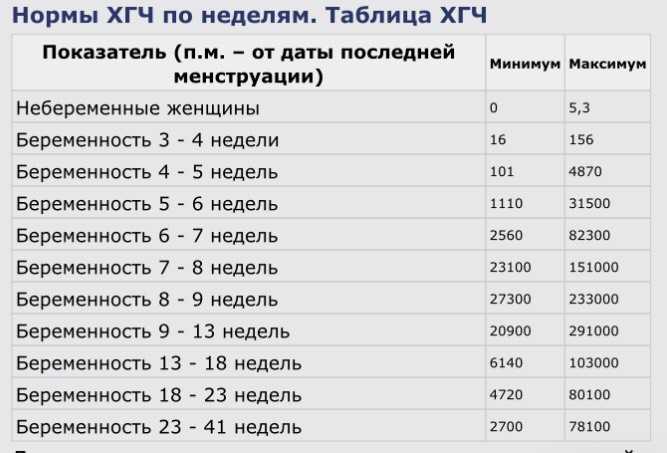
 Это может включать запись любого из следующего:
Это может включать запись любого из следующего: Этот экзамен может быть сделан по одной или всем из следующих причин:
Этот экзамен может быть сделан по одной или всем из следующих причин: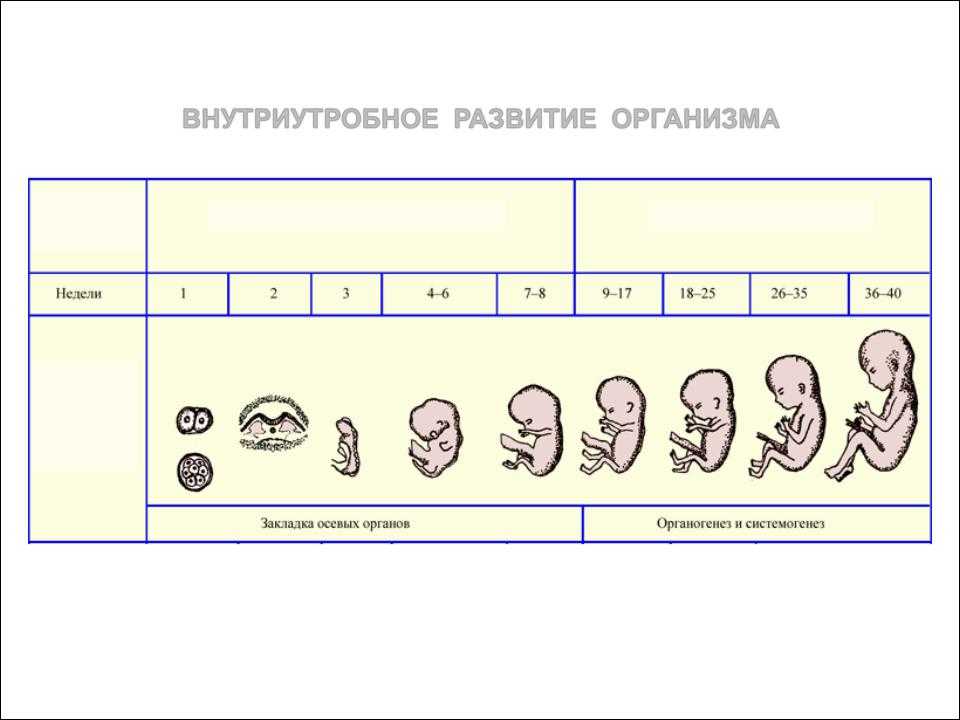 Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. Существуют также другие антитела в крови, которые могут вызвать проблемы во время беременности, которые проверяются при первом посещении.
Мать может вырабатывать антитела против резус-положительного плода, что может привести к анемии у плода. Наблюдаются проблемы несовместимости, и доступно соответствующее лечение для предотвращения образования резус-антител во время беременности. Существуют также другие антитела в крови, которые могут вызвать проблемы во время беременности, которые проверяются при первом посещении.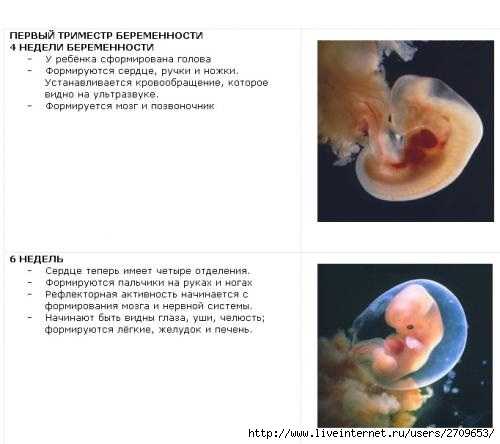
 Плацента – это орган, по форме напоминающий лепешку, который растет только во время беременности. Он прикрепляется к стенке матки с помощью крошечных выступов, называемых ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с вашей кровью. Кровеносные сосуды плода отделены от вашего кровоснабжения тонкой мембраной.
Плацента – это орган, по форме напоминающий лепешку, который растет только во время беременности. Он прикрепляется к стенке матки с помощью крошечных выступов, называемых ворсинками. Кровеносные сосуды плода прорастают из пуповины в эти ворсинки, обмениваясь питательными веществами и продуктами жизнедеятельности с вашей кровью. Кровеносные сосуды плода отделены от вашего кровоснабжения тонкой мембраной. Следует носить поддерживающий бюстгальтер.
Следует носить поддерживающий бюстгальтер.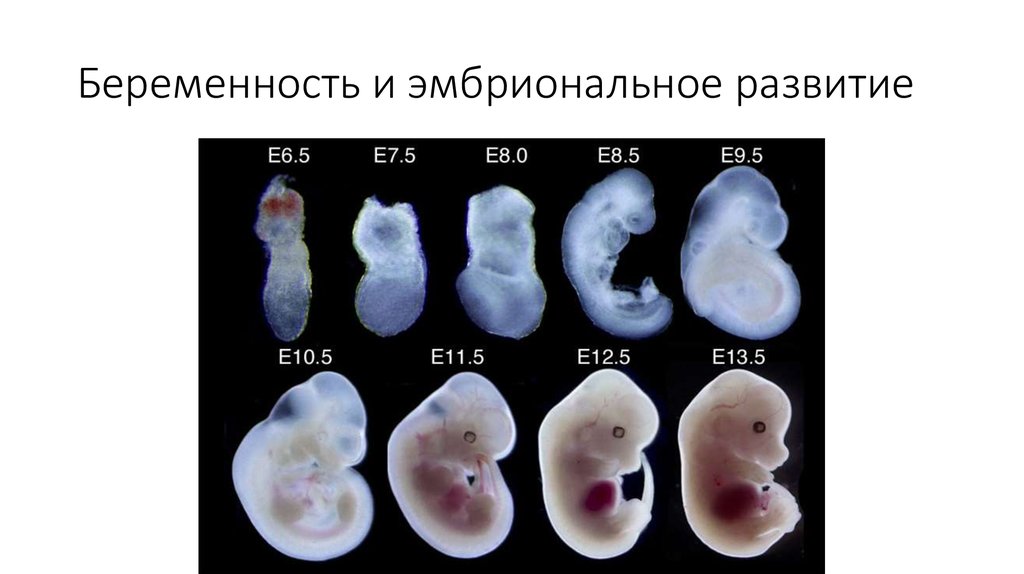 Однако утренняя тошнота не обязательно возникает только утром и редко мешает правильному питанию матери и ее плода.
Однако утренняя тошнота не обязательно возникает только утром и редко мешает правильному питанию матери и ее плода.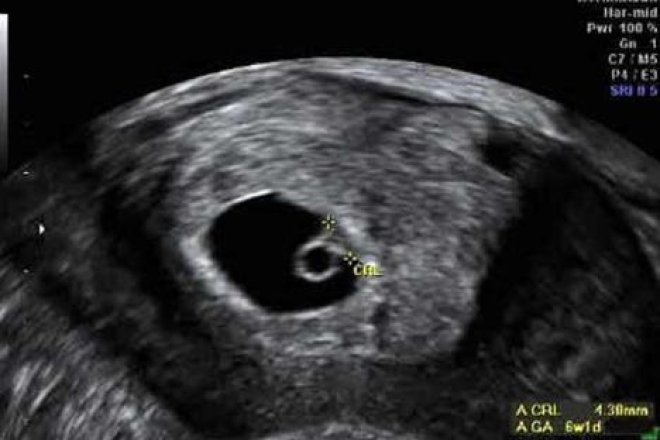 Увеличение объема крови необходимо для дополнительного притока крови к матке.
Увеличение объема крови необходимо для дополнительного притока крови к матке.
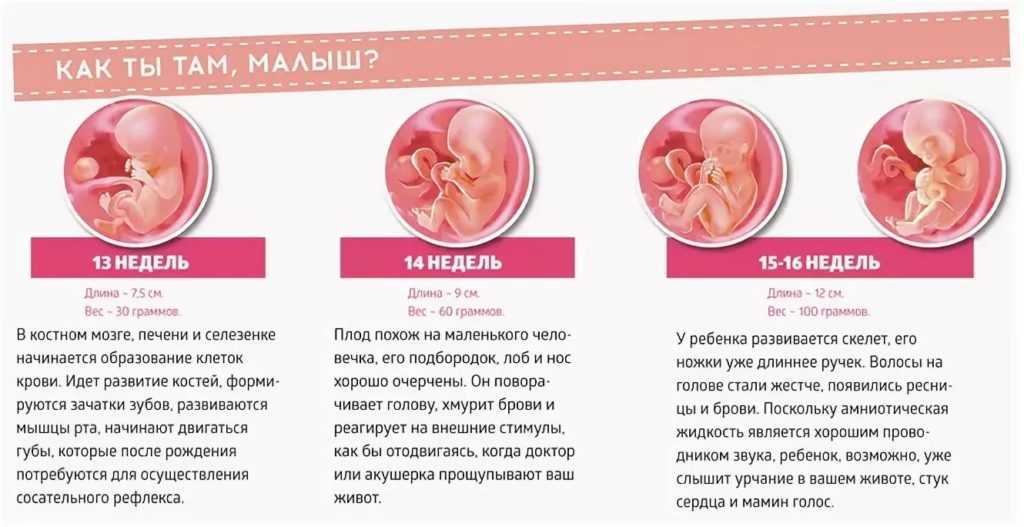
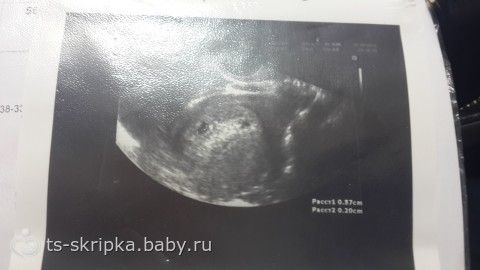
 Ваш врач может порекомендовать пройти обследование на эти состояния. Тесты могут включать:
Ваш врач может порекомендовать пройти обследование на эти состояния. Тесты могут включать: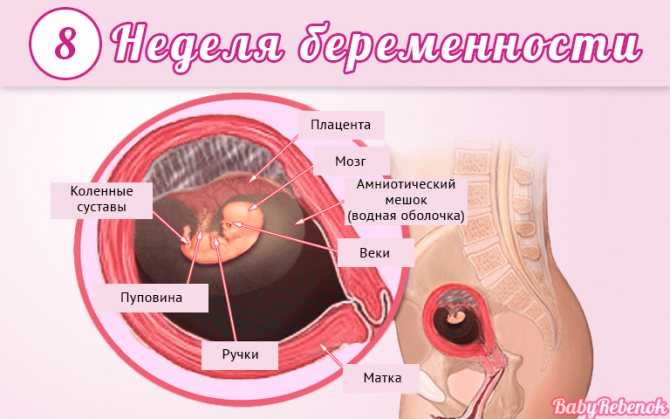 Продолжительность выкидыша варьируется от женщины к женщине, как и риск…
Продолжительность выкидыша варьируется от женщины к женщине, как и риск…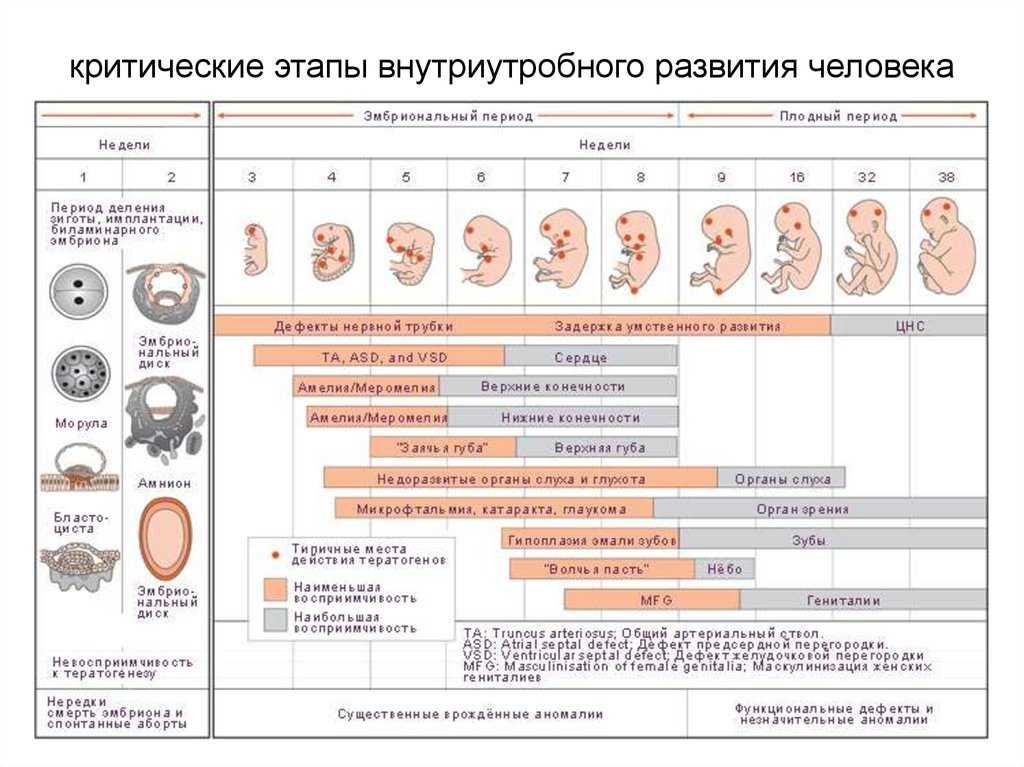 Химическая беременность может составлять от 50 до 75 процентов всех…
Химическая беременность может составлять от 50 до 75 процентов всех… Не всегда понятно, почему это происходит. Мы ответим на ваши вопросы и…
Не всегда понятно, почему это происходит. Мы ответим на ваши вопросы и… Выберите свою неделю.
Выберите свою неделю.  После имплантации он начинает расти и формируется плацента. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину.
После имплантации он начинает расти и формируется плацента. Плацента растет в матке и снабжает ребенка пищей и кислородом через пуповину.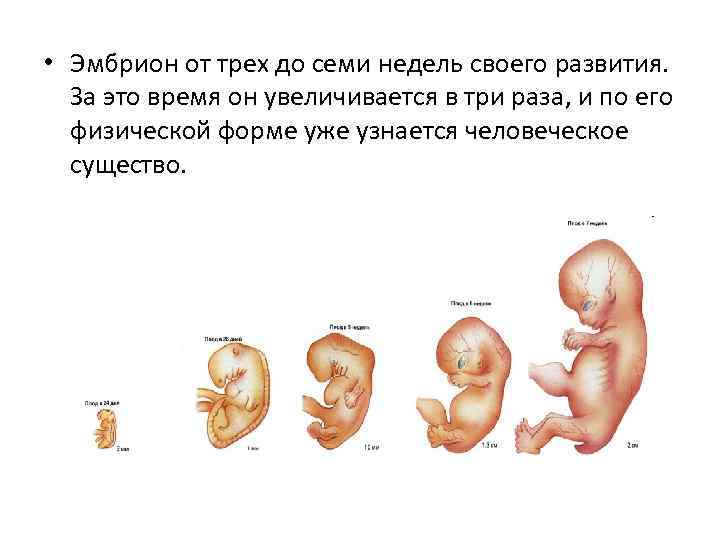
 Сейчас ваш малыш почти ½ дюйма в длину.
Сейчас ваш малыш почти ½ дюйма в длину. Она двигается, но вы, возможно, еще не чувствуете ее движения. Она около 2 дюймов в длину и весит около ½ унции.
Она двигается, но вы, возможно, еще не чувствуете ее движения. Она около 2 дюймов в длину и весит около ½ унции.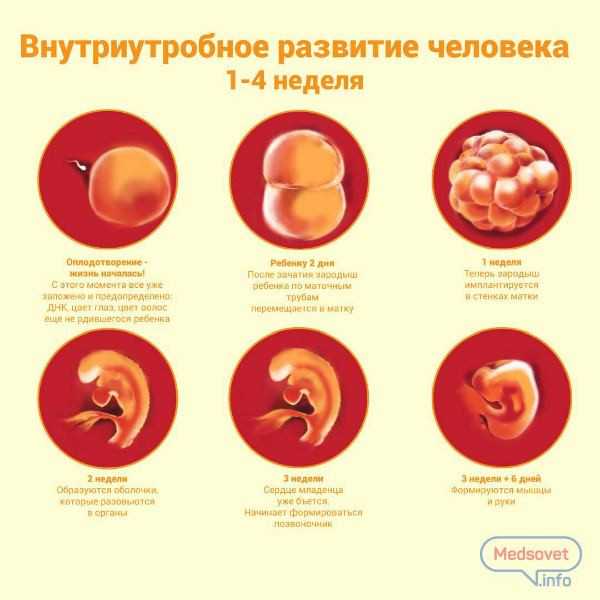 Вы можете начать чувствовать ее движения. Ее кости крепнут, и вы сможете увидеть их во время УЗИ. Почки вашего ребенка вырабатывают мочу, а сердце качает кровь.
Вы можете начать чувствовать ее движения. Ее кости крепнут, и вы сможете увидеть их во время УЗИ. Почки вашего ребенка вырабатывают мочу, а сердце качает кровь.
 Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать палец в утробе матери.
Она учится сосать, что ей нужно для кормления после рождения. Она может даже сосать палец в утробе матери.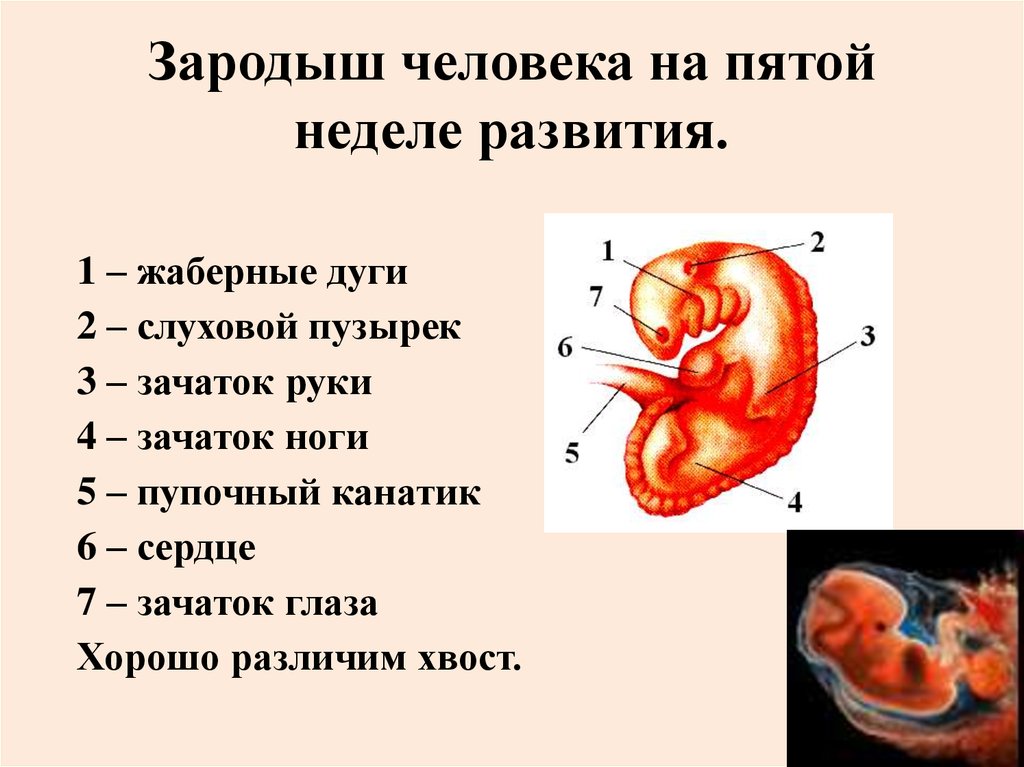 Ее слезные протоки начинают развиваться, и ее брови могут начать появляться. Ваш ребенок может внезапно двигаться, когда слышит громкие звуки.
Ее слезные протоки начинают развиваться, и ее брови могут начать появляться. Ваш ребенок может внезапно двигаться, когда слышит громкие звуки. Нервная система – это головной мозг, спинной мозг и нервы. Это помогает вашему ребенку двигаться, думать и чувствовать. Ваш ребенок добавляет больше жира в свое тело, что делает его кожу гладкой и менее морщинистой.
Нервная система – это головной мозг, спинной мозг и нервы. Это помогает вашему ребенку двигаться, думать и чувствовать. Ваш ребенок добавляет больше жира в свое тело, что делает его кожу гладкой и менее морщинистой. Ваш ребенок около 14 дюймов в длину и весит около 2,5 фунтов.
Ваш ребенок около 14 дюймов в длину и весит около 2,5 фунтов.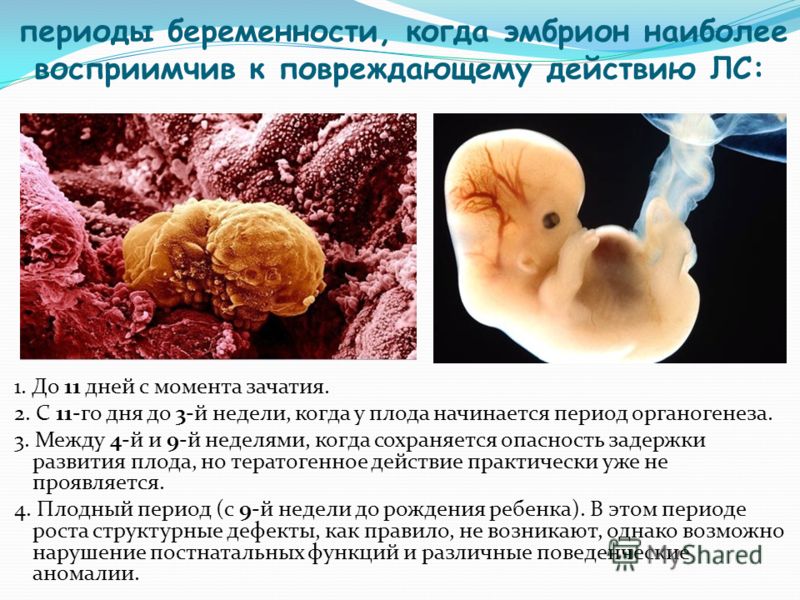 Теперь ее мозг может помочь контролировать тепло тела.
Теперь ее мозг может помочь контролировать тепло тела.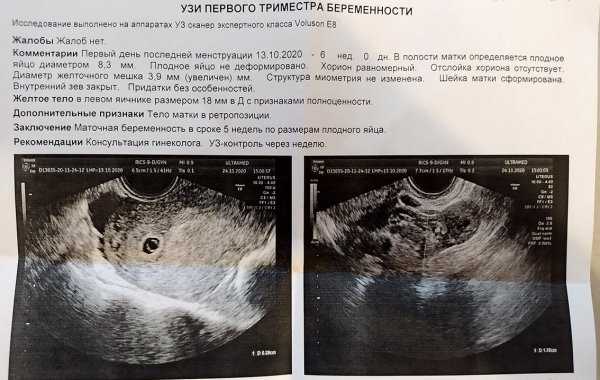 Большинство младенцев принимают положение головой вниз, чтобы подготовиться к родам. Это может произойти на этой неделе или в ближайшие несколько недель.
Большинство младенцев принимают положение головой вниз, чтобы подготовиться к родам. Это может произойти на этой неделе или в ближайшие несколько недель. Если вы заметили, как часто ваш ребенок шевелится, позвоните своему лечащему врачу. Ваш ребенок весит от 6 до 7 фунтов.
Если вы заметили, как часто ваш ребенок шевелится, позвоните своему лечащему врачу. Ваш ребенок весит от 6 до 7 фунтов.